T.C.
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
ÇOCUK VE ERGEN RUH SAĞLIĞI VE HASTALIKLARI ANABİLİM DALI
PEDİYATRİK BEYİN TÜMÖRÜ VAKALARINDA KRANİYAL
RADYOTERAPİNİN YAŞAM KALİTESİ PSİKOSOSYAL UYUM
VE BİLİŞSEL İŞLEVLERLE İLİŞKİSİNİN
DEĞERLENDİRİLMESİ
Uzmanlık Tezi Dr. Ebru EROL
TEZ DANIŞMANI Prof. Dr. Serpil ERERMİŞ
ÖNSÖZ
Uzmanlık eğitimim boyunca bilgi ve deneyimlerinden yararlandığım Ana Bilim Dalı Başkanımız Prof. Dr. Cahide AYDIN başta olmak üzere, değerli hocalarım, Prof. Dr. Eyüp Sabri ERCAN, Prof. Dr. Tezan BİLDİK, Prof. Dr. Burcu ÖZBARAN, Prof. Dr. Zeki YÜNCÜ, Doç. Dr Sezen KÖSE’ye,
Bana bu çalışmayı yapma fırsatı veren; uzun ve zorlu süreç boyunca bilgisini, zamanını, deneyimlerini özveriyle paylaşan değerli hocam, Prof. Dr. Serpil ERERMİŞ’e,
Hasta bulma sürecimde desteklerini esirgemeyen değerli hocalarım E.Ü.T.F. Radyasyon Onkolojisi Bilim Dalından Uzm. Dr. Özlem ÖZKAYA AKAGÜNDÜZ’e, Beyin ve Sinir Cerrahisi Ana Bilim Dalından Doç. Dr. Tuncer TURHAN’a, Çocuk Sağlığı ve Hastalıkları Ana Bilim Dalından Prof. Dr. Mehmet KANTAR’a, Prof. Dr. Güldane KOTUROĞLU’na,
Zor zamanlarımda desteğini esirgemeyen, bir abla gibi yakınlığını her zaman hissettiğim Psk. Dr. Nagehan DEMİRAL’a ve arkadaşım Psk. Özge ÖZDEMİR KÖZ’e,
İstatistik konusunda bilgi ve deneyimlerini paylaşan değerli hocam Prof. Dr. Mehmet ORMAN’a,
Yoğun poliklinik ve yataklı servis koşullarında birlikte çalıştığımız tüm hemşire, psikolog, sosyal hizmet uzmanı, sekreter ve personelimize,
Bu zorlayıcı tez süresince bana sabırla destek olan sevgili arkadaşlarım Dr. Duygu KAÇAMAK, Dr Rezzan AYDIN, Dr. Tuğba KALYONCU başta olmak üzere 4 sene beraber çalıştığım tüm asistan arkadaşlarıma,
Tez çalışmamda bana sabırla destek olan, benden yardımını, zamanını ve ilgisini hiç esirgemeyen sevgili Dr Utkan TOPÇU’ya,
Büyük sevgi ve özveri ile hayatım boyunca her zaman arkamda olan, evlatları olmaktan dolayı şanslı hissettiğim biricik anne babam Necla-Yusuf EROL’a ve tüm aileme…
Tüm içtenliğimle teşekkür ederim.
Dr. Ebru EROL İzmir, 2016
İÇİNDEKİLER
ÖNSÖZ ... ii
TABLOLAR DİZİNİ ... ix
ŞEKİL VE GRAFİKLER DİZİNİ ... xiii
KISALTMALAR DİZİNİ ... xiv
1. GİRİŞ ... 1
2. GENEL BİLGİLER ... 2
2.1. Beyin Tümörleri ... 2
2.1.1. Beyin Tümörlerine Genel Bakış ... 2
2.1.2. Beyin Tümörlerinde Sınıflandırma ... 2
2.1.3. Beyin Tümörlerinde Klinik Bulgular ... 3
2.1.3.1. İnfratentoriyal tümörlerde yaygın belirti ve bulgular ... 4
2.1.3.2. Supratentoriyal tümörlerde yaygın belirti ve bulgular ... 4
2.1.4. Beyin Tümörlerinde Tanı Yöntemleri ... 5
2.1.5. Beyin Tümörlerinde Tedavi ... 6
2.1.5.1. Cerrahi Tedavi ... 6
2.1.5.2. Radyoterapi ... 7
2.1.5.3. Kemoterapi ... 8
2.1.6. Beyin Tümörlerinde Tedavinin Etkileri ... 9
2.1.6.1. Tedavinin Erken Etkileri ... 10
2.1.6.2. Tedavinin Geç Etkileri ... 10
2.1.7. Beyin Tümörü Tanısı Almış Hastalarda Psikopatoloji ... 17
2.1.7.1. Emosyonel Sorunlar... 17
2.1.7.2. Bilişsel Sorunlar ... 26
2.1.8. Yürütücü İşlevler ... 28
2.1.9. Yaşam Kalitesi Kavramı ... 30
2.1.9.1. Temel Yaşam Kalitesi Alanları ... 31
3. AMAÇ ve HİPOTEZLER ... 37
3.1. Amaç ... 37
3.2. Hipotezler ... 37
4. GEREÇ ve YÖNTEM ... 39
4.1. Araştırmanın Tipi ... 39
4.2. Araştırmanın Yeri ve Zamanı ... 39
4.3. Araştırmanın Evreni ... 39
4.4. Araştırmanın Örneklemi ... 39
4.4.1. Örneklem Seçimi... 40
4.4.2. Çalışmaya Alınma-Dışlanma Ölçütleri ... 40
4.4.3. Kontrol Grubunun Oluşturulması ... 41
4.4.3.1. Kontrol Grubu İçin Çalışmaya Alınma Ölçütleri ... 42
4.4.3.2. Kontrol Grubu İçin Çalışmadan Dışlanma Ölçütleri ... 42
4.5. Değerlendirmede Kullanılan Ölçekler ... 42
4.5.1. Sosyodemografik Veri Formu ... 42
4.5.2. Okul Çağı Çocukları Için Duygulanım Bozuklukları Ve Şizofreni Görüşme Çizelgesi- Şimdi Ve Yaşam Boyu Versiyonu (ÇDGŞG-ŞY) (Kiddie-SADS-PL, Schedule for Affective Disorders and Schizophrenia for School Age Children Present and Life-time, Kauffman et al. 1997) ... 43
4.5.3. Yaşam Kalitesi Ölçeği, Çocuk ve Aile Formları (ÇİYKÖ) ... 43
4.5.4. Çocuklar İçin Depresyon Ölçeği (Children Depression Inventory-CDI/ ÇDÖ) ... 44
4.5.5. Çocukluk Çağı Anksiyete Tarama Ölçeği (ÇATÖ) (Ebeveyn ve Çocuk Formu) ... 44
4.5.6. WISC-R (Wechsler Intelligence Scale for Children, Wechsler Çocuklar için Zeka Testi) ... 45
4.5.6.1. Sözel Alt Testler ... 45
4.5.6.2. Performans Alt Testler ... 46
4.5.7. Wechsler Yetişkinler için Zeka Ölçeği ... 48
4.5.8. GISD B (Görsel İşitsel Sayı Dizisi Testi B Formu) ... 48
4.5.11. Wisconsin Kart Eşleme testi (WKET; Wisconsin Card Sorting
Test, WCST) ... 50
4.5.12. Sözel akıcılık Testi (SAT) ... 51
5. UYGULAMA ... 52
6. VERİLERİN İSTATİSTİKSEL ANALİZİ ... 53
7. BULGULAR ... 54
7.1. Örneklemin Tanıtılmasına İlişkin Bulgular ... 54
7.1.1. Cinsiyet ... 54
7.1.2. Yaş... 55
7.1.3. Eğitim Durumu ... 55
7.1.4. Anne Baba Demografik Özellikleri ... 56
7.1.5. Aile Özelliği... 57
7.1.5.1. Çocuk Sayısı... 57
7.1.5.2. Sosyoekonomik Durum ... 57
7.2. Hastalıkla İlgili Özellikler ... 59
7.2.1. Tanılar ... 59
7.2.2. Tanı Yaşı ... 59
7.2.3. Tümör Yerleşimi ... 60
7.2.4. Relaps ... 60
7.3. Hasta Grupların Tedavisiyle İlgili Özellikler... 61
7.3.1. Tedavi Rejimleri ... 61 7.3.2. RT Yaşları... 62 7.3.3. RT Yerleşimları ve Dozları ... 62 7.3.4. Operasyon Sayıları ... 62 7.3.5. Şant ... 62 7.3.6. Remisyon Süreleri... 63
7.4. Hastalık ve Tedavi Nedenli Geç Etkiler ... 63
7.5. Psikopatoloji... 64
7.5.1. ÇDÖ Puanlarının Değerlendirilmesi ... 68
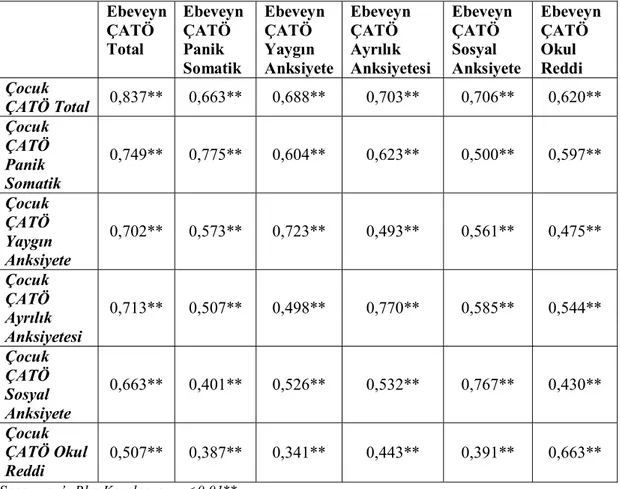
7.5.2. ÇATÖ Puanlarının Değerlendirilmesi ... 69
7.5.2.2. ÇATÖ Ebeveyn Formu ... 70
7.5.2.3. Çocuk ve Ebeveyn ÇATÖ Alt Ölçeklerinin Korelasyonu ... 71
7.5.3. Psikopatolojiyi Etkileyen Değişkenlerin Değerlendirilmesi ... 72
7.5.3.1. Tanı Yaşı ... 72
7.5.3.2. Radyoterapi Yaşı ... 74
7.5.3.3. Tümör Tipi ... 75
7.5.3.4. Tümör Yerleşimi ... 76
7.5.3.5. Tüm Beyne RT Alma ... 76
7.5.3.6. Radyasyon Dozu Psikopatoloji İlişkisi ... 77
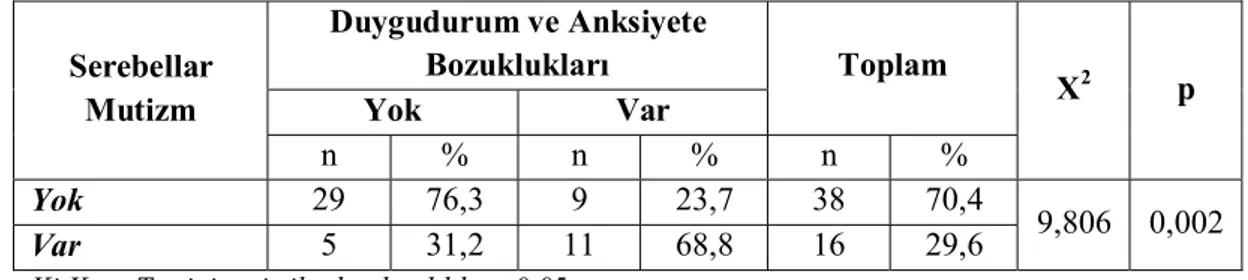
7.5.3.7. Serebellar Mutizm ve Psikopatoloji İlişkisi ... 77
7.5.3.8. Cinsiyet ve Psikopatoloji İlişkisi ... 79
7.5.3.9. Sosyoekonomik Durum ... 79
7.5.3.10. Relaps ve Psikopatoloji İlişkisi ... 81
7.5.3.11. Operasyon Sayısı ve Psikopatoloji İlişkisi ... 81
7.5.3.12. Şant ve Psikopatoloji İlişkisi ... 81
7.5.3.13. Mental Retarde Hastalarda Psikopatoloji Durumu ... 82
7.5.3.14. Hasta Grupta ÇDÖ’yü Etkileyen Değişkenlerin İncelenmesi ... 82
7.5.3.15. Hasta Grupta Çocuk ÇATÖ’yü Etkileyen Değişkenlerin İncelenmesi ... 83
7.6. Yaşam Kalitesi ... 85
7.6.1. Yaşam Kalitesini Etkileyen Diğer Değişkenlerin İncelenmesi ... 88
7.7. Bilişsel Testlerin Değerlendirilmesi ... 90
7.7.1. Stroop Testi ... 91
7.7.2. GİSD Testi ... 91
7.7.3. WKET ... 92
7.7.4. Bender- Gestalt Görsel Motor Algılama Testi ... 93
7.7.5. Sözel Akıcılık Testi ... 94
7.7.6. Doğru Okunan Kelime Sayısı ... 94
7.7.7. WISC-R WAIS Değerlendirmeleri ... 95
7.7.8. Tüm Beyne RT Almış ve Yalnızca Lokal Radyoterapi Almış Hastaların Bilişsel Test Puanlarının Karşılaştırılması ... 97
7.7.8.2. GİSD Testi ... 97
7.7.8.3. WKET ... 98
7.7.8.4. Bender- Gestalt Görsel Motor Algılama Testi ... 99
7.7.8.5. Sözel Akıcılık Testi ... 99
7.7.9. Serebellar Mutizm Geçirmiş Hastaların Bilişsel Testlerinin Karşılaştırılması ... 102
7.7.9.1. Stroop Testi ... 102
7.7.9.2. GISD Testi ... 102
7.7.9.3. WKET ... 103
7.7.9.4. Bender- Gestalt Görsel Motor Algılama Testi ... 104
7.7.9.5. WISC-R/ WAIS ... 105
7.7.9.6. Radyoterapi Yaşının WISC-R- WAIS Puanlarına Etkisi ... 105
7.7.9.7. Tanı Yaşının WISC-R / WAIS Puanlarına Etkisi ... 107
7.7.9.8. Hasta Grubunda Cinsiyetin WISC-R ve WAIS Puanlarına Etkisi... 108
7.8. Tanı Yaşının Bilişsel Testler ile Korelasyonu ... 110
7.9. Radyoterapi Yaşının Bilişsel Testler ile Korelasyonu... 110
8. TARTIŞMA ... 111
8.1. Sosyodemografik Veriler ... 111
8.2. Hastalık ve Tedavi ile İlgili Özellikler ... 112
8.3. Psikopatolojinin Değerlendirilmesi ve Psikopatoloji Radyoterapi İlişkisi ... 114
8.4. Anksiyete ve Duygudurum Bozuklukları ... 116
8.5. Mental Retardasyon ve Gelişimsel Bozukluklar ... 117
8.6. DEHB ve Dışa Yönelim Bozuklukları ... 118
8.7. Psikopatolojiyi Etkileyen Diğer Faktörlerin Değerlendirilmesi ... 118
8.8. Yaşam Kalitesi ... 121
8.8.1. Yaşam Kalitesini Etkileyen Faktörler ... 124
8.9. Bilişsel İşlevler ... 125
9. SONUÇLAR ... 131
ÖZET... 134
KAYNAKLAR ... 136
EKLER ... 149
Ek 1. Sosyo-demografik Veri Formu (Beyin Tümörü Grupları) ... 149
Ek 2. Sosyo-demografik Veri Formu (Sağlıklı Kontrol Grubu) ... 151
Ek 3. Olgu Raporu Formu ... 153
Ek 4. Bilgilendirilmiş Gönüllü Olur Formu (6-12 Yaş Beyin Tümörü Grubu) ... 154
Ek 5. Bilgilendirilmiş Gönüllü Olur Formu (12-18 Yaş Beyin Tümörü Grubu) ... 158
Ek 6. Bilgilendirilmiş Gönüllü Olur Formu (Beyin Tümörü Grubu Anne-Baba) ... 162
Ek 7. Bilgilendirilmiş Gönüllü Olur Formu (6-12 Yaş Sağlıklı Kontrol Grubu) ... 166
Ek 8. Bilgilendirilmiş Gönüllü Olur Formu (12-18 Yaş Sağlıklı Kontrol Grubu) ... 170
Ek 9. Bilgilendirilmiş Gönüllü Olur Formu (Sağlıklı Kontrol Grubu Anne-Baba) ... 174
Ek 10. Çocuklar İçin Yaşam Kalitesi Ölçeği Küçük Çocuk Ebeveyn Formu ... 178
Ek 11. Çocuklar İçin Yaşam Kalitesi Ölçeği Çocuk Formu (8-12 Yaş) .... 180
Ek 12. Çocuklar İçin Yaşam Kalitesi Ölçeği Ebeveyn Formu (8-12 Yaş) ... 182
Ek 13. Çocuklar İçin Yaşam Kalitesi Ölçeği Ergen Formu (13-17 Yaş) ... 184
Ek 14. Çocuklar İçin Yaşam Kalitesi Ölçeği Ebeveyn Formu (13-17 Yaş) ... 186
Ek 15. Çocukluk Çağı Kaygı Bozuklukları Özbildirim Ölçeği (KAY-BÖ) ... 188
Ek 16. Çocukluk Çağı Kaygı Bozuklukları Özbildirim Ölçeği (KAY-BÖ) Anne Baba Formu ... 190
TABLOLAR DİZİNİ
Tablo 1. Tanı Gruplarına Göre Dağılım ... 54
Tablo 2. Cinsiyete Göre Dağılım ... 54
Tablo 3a. Örneklemin Yaş Ortalamalarına İlişkin Tanıtıcı Özellikler ... 55
Tablo 3b. Örneklemin Yaş Gruplarına İlişkin Tanıtıcı Özellikler ... 55
Tablo 4 a. Örneklemin okula devam etme durumu ... 56
Tablo 4 b. Örneklemin eğitim durumuna ilişkin tanıtıcı özellikler ... 56
Tablo 5. Anne baba demografik özellikleri ve sosyoekonomik duruma ilişkin tanıtıcı özellikler ... 58
Tablo 6. Hastalığa İlişkin Özellikler ... 59
Tablo 7. Hasta Grupların Tanı Yaşlarının Ortalaması ... 60
Tablo 8. Hasta gruplarının tedavisine ilişkin tanıtıcı özellikler ... 61
Tablo 9. Hasta Grupların Remisyon Sürelerine Göre Değerlendirilmesi ... 63
Tablo 10 a. Geç Etkilerin Değerlendirilmesi ... 64
Tablo 10 b. Geç Etki Sayılarının Değerlendirilmesi ... 64
Tablo 11 a. Hasta Gruplarında Psikopatoloji Durumunun Değerlendirilmesi ... 65
Tablo 11 b. Hasta Gruplarındaki Psikiyatrik Tanı Sayılarının Değerlendirilmesi ... 66
Tablo 11 c. Hasta Gruplarındaki Psikiyatrik Tanıların Değerlendirilmesi ... 67
Tablo 12. Grupların ÇDÖ Puanlarının Karşılaştırılması ... 68
Tablo 13 a. Çocuk ÇATÖ Puanlarının Değerlendirilmesi ... 69
Tablo 13 b. Ebeveyn ÇATÖ Puanlarının Değerlendirilmesi ... 70
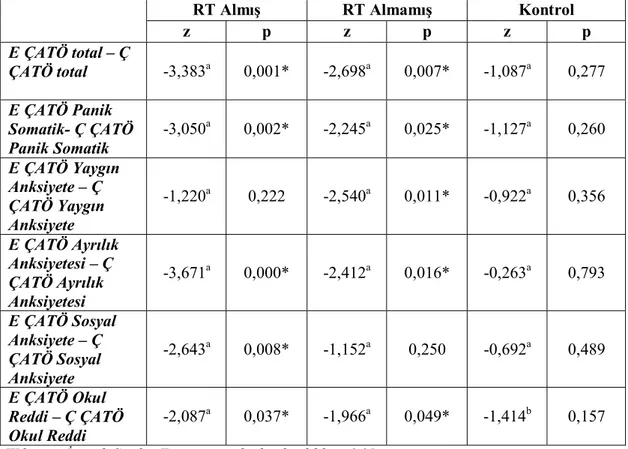
Tablo 13 c. Çocuk ve Ebeveyn ÇATÖ Alt Ölçeklerinin Korelasyonu ... 71
Tablo 13 d. Çocuk ve Ebeveyn ÇATÖ Puanları arasındaki farkın değerlendirilmesi ... 72
Tablo 14 a. Tanı Yaşı Psikopatoloji İlişkisi ... 73
Tablo 14 b. Tanı Yaşı Duygudurum ve Anksiyete Bozuklukları İlişkisi ... 73
Tablo 14c. Tanı Yaşı Dışa Yönelim Bozuklukları İlişkisi ... 73
Tablo 14 d. Tanı Yaşı Gelişimsel Bozukluklar İlişkisi ... 74
Tablo 14 e. Tanı Yaşı Mental Retardasyon İlişkisi ... 74
Tablo 15 a. Radyoterapi Yaşı Dışa Yönelim Bozulukları İlişkisi ... 75
Tablo 15 c. Radyoterapi Yaşı Mental Retardasyon İlişkisi ... 75
Tablo 16 a. Serebellar Mutizm ve Psikopatoloji İlişkisi ... 78
Tablo 16 b. Serebellar Mutizm ve Duygudurum ve Anksiyete Bozuklukları İlişkisi ... 78
Tablo 16 c. Serebellar Mutizm ile Gelişimsel Bozukluklar İlişkisi ... 78
Tablo 16 d. Serebellar Mutizm ile Mental Retardasyon İlişkisi ... 79
Tablo 17 a. Sosyoekonomik Durum Psikopatoloji İlişkisi ... 79
Tablo 17 b. Sosyoekonomik Durum Dışa Yönelim Bozukluğu İlişkisi ... 80
Tablo 17 c. Sosyoekonomik Durum Gelişimsel Bozukluklar İlişkisi ... 80
Tablo 17 d. Sosyoekonomik Durum Mental Retardasyon İlişkisi ... 80
Tablo 18. Mental Retardasyon Duygudurum ve Anksiyete Bozuklukları İlişkisi ... 82
Tablo 19 a. Hasta Grupta ÇDÖ’yü Etkileyen Değişkenlerin İncelenmesi ... 83
Tablo 19 b. Tümör Tipi ÇDÖ Puanu İlişkisi ... 83
Tablo 20 a. Hasta Grupta Çocuk ÇATÖ’yü Etkileyen Değişkenlerin İncelenmesi ... 84
Tablo 20 b. Tümör Tipi Çocuk ÇATÖ Puanu İlişkisi ... 84
Tablo 20 c. Hasta Grupta Ebeveyn ÇATÖ Ölçeğini Etkileyen Değişkenlerin İncelenmesi ... 85
Tablo 20 d. Tümör Tipi Ebeveyn ÇATÖ Puanu İlişkisi ... 85
Tablo 21 a. ÇİYKÖ Çocuk Formu Puanlarının Değerlendirilmesi ... 86
Tablo 21 b. ÇİYKÖ Ebeveyn Formu Puanlarının Değerlendirilmesi... 87
Tablo 21 c. Çocuk ve Ebeveyn ÇİYKÖ Puanlarının karşılaştırılması ... 88
Tablo 21 d. Hasta Grupta ÇİYKÖ Çocuk Total YK Puanuna Etki Eden Faktörlerin İncelenmesi ... 89
Tablo 21 e. Hasta Grupta ÇİYKÖ Ebeveyn Total YK Puanuna Etki Eden Faktörlerin İncelenmesi ... 90
Tablo 22. Örneklemin Stroop Testi Puanlarının Değerlendirilmesi ... 91
Tablo 23. Örneklemin GİSD Puanlarının Değerlendirilmesi ... 92
Tablo 24 a. Örneklemin WKET Puanlarının Değerlendirilmesi ... 92
Tablo 24 b. Örneklemin WKET Puanlarının Değerlendirilmesi ... 93
Tablo 25. Bender-Gestalt Puanlarının Değerlendirilmesi ... 93
Tablo 28 a. Örneklemin WISC-R ve WAIS Testleri İle MR Oranlarının
Karşılaştırılması ... 95 Tablo 28 b. Örneklemin WISC-R ve WAIS Testleri Puanlarının
Karşılaştırılması ... 96 Tablo 29. Tüm Beyne RT Almış ve Yalnızca Lokal Radyoterapi Almış
Hastaların Stroop Puanlarının Karşılaştırılması ... 97 Tablo 30. Tüm Beyne RT Almış ve Yalnızca Lokal Radyoterapi Almış
Hastaların GİSD Puanlarının Karşılaştırılması ... 97 Tablo 31. Tüm Beyne RT Almış ve Yalnızca Lokal Radyoterapi Almış
Hastaların WKET Puanlarının Karşılaştırılması ... 98 Tablo 32. Tüm Beyne RT Almış ve Yalnızca Lokal Radyoterapi Almış
Hastaların Bender-Gestalt Puanlarının Karşılaştırılması ... 99 Tablo 33. Tüm Beyne RT Almış ve Yalnızca Lokal Radyoterapi Almış
Hastaların Sözel Akıcılık Testi Puanlarının Karşılaştırılması ... 99 Tablo 34. Tüm Beyne RT Almış ve Yalnızca Lokal Radyoterapi Almış
Hastaların Doğru Okunan Kelime Sayılarının Karşılaştırılması... 100 Tablo 35. Tüm Beyne RT Almış ve Yalnızca Lokal Radyoterapi Almış
Hastaların WISC-R ve WAIS Puanlarının Karşılaştırılması ... 100 Tablo 36. Tüm Beyne 24 Gy ve 36 Gy RT Almış Hastaların WISC-R ve
WAIS Puanlarının Karşılaştırılması ... 101 Tablo 37. Serebellar Mutizm Geçirmiş ve Geçirmemiş Hastaların Stroop
Testi Puanlarının Karşılaştırılması ... 102 Tablo 38. Serebellar Mutizm Geçirmiş ve Geçirmemiş Hastaların GİSD
Testi Puanlarının Karşılaştırılması ... 102 Tablo 39. Serebellar Mutizm Geçirmiş ve Geçirmemiş Hastaların WKET
Puanlarının Karşılaştırılması ... 103 Tablo 40. Serebellar Mutizm Geçirmiş ve Geçirmemiş Hastaların
Bender-Gestalt Testi Puanlarının Karşılaştırılması ... 104 Tablo 41. Serebellar Mutizm Geçirmiş ve Geçirmemiş Hastaların Sözel
Akıcılık Testi Puanlarının Karşılaştırılması ... 104 Tablo 42. Serebellar Mutizm Geçirmiş ve Geçirmemiş Hastaların Doğru
Okunan Kelime Sayılarının Karşılaştırılması ... 104 Tablo 43. Serebellar Mutizm Geçirmiş ve Geçirmemiş Hastaların WISC-R
Tablo 44. Radyoterapi Yaşının WISC-R WAIS Puanlarına Etkisi... 106
Tablo 45. Tanı Yaşının WISC-R / WAIS Puanlarına Etkisi ... 107
Tablo 46. Hasta Grubunda Cinsiyetin WISC-R / WAIS Puanlarına Etkisi ... 108
ŞEKİL VE GRAFİKLER DİZİNİ
Şekil 1. 15 yaş altında görülen SSS Tümörlerinin İnsidansı ve World
Health Organization (WHO) sınıflaması ... 3 Şekil 2. Santral Sinir Sistemi Tümörlerinin Anatomik Bölgelere Göre
Belirti ve Bulguları ... 4
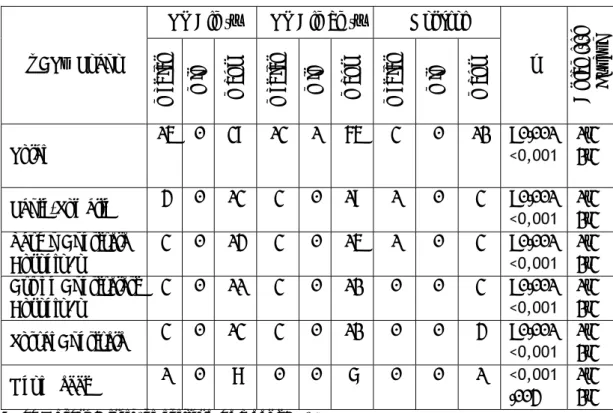
Grafik 1. Radyoterapi Almış ve Almamış Vakalardaki Psikopatoloji
Durumu ... 65 Grafik 2. Beyin Tümörü Nedeniyle RT Almış ve Almamış Hastaların
KISALTMALAR DİZİNİ
RT : Radyoterapi
KT : Kemoterapi
Op : Operasyon
SSS : Santral Sinir Sistemi WHO : World Health Organization SMS : Serebellar Mutizm Sendromu YK : Yaşam kalitesi
WISC-R : Wechsler Çocuklar İçin Zeka Ölçeği Geliştirilmiş Kısa Formu WAIS : Wechsler Erişkin Zeka Ölçeği
GISD : Görsel İşitsel Sayı Dizileri Testi WKET : Wisconsin Kart Eşleme Testi
K-SADS-PL : Schedule for Affective Disorders and Schizophrenia for School Age Children- Present and Lifetime Version
ÇDŞG-ŞY-T : Okul Çağı Çocukları için Duygulanım Bozuklukları ve Şizofreni Görüşme Çizelgesi - Şimdi ve Yaşam Boyu Şekli - Türkçe Uyarlaması DSM-IV-TR : Diagnostic and Statistical Manual Disordes-IV- Text Revision
MR : Mental Retardasyon
KOB : Karşıt Olma Karşı Gelme Bozukluğu DEHB : Dikkat Eksikliği Hiperaktivite Bozukluğu OSB : Otizm Spektrum Bozuklukları
ÇİYKÖ : Çocuklar İçin Yaşam Kalitesi Ölçeği ÇDÖ : Çocuklar İçin Depresyon Ölçeği
ÇATÖ : Çocukluk Çağı Anksiyete Tarama Ölçeği SPSS : Statistical Package for the Social Sciences SS : Standart sapma
1.GİRİŞ
Beyin tümörleri çocukluk çağında görülen en sık solid tümör tipidir ve bu yaş grubundaki çocuklarda görülen kanserlerin %20'sini oluşturur. Onbeş yaş altında görülen malign hastalıklar içinde lösemilerden sonra ikinci sırayı alır. Ülkemizde ise lösemi ve lenfomalardan sonra 3. Sıklıktadır. Çocukluk çağı beyin tümörlerinde cerrahi, radyoterapi ve kemoterapi tedavi yaklaşımlarıdır (Demirkaya ve ark. 2005). Pediyatrik beyin tümöründen sağ kalan olgularda, çok yönlü tedaviler uzun dönem sağ kalım oranını arttırdığından, ruhsal ve fiziksel sorunlar, bilişsel işlevlerdeki değişiklikler ve yaşam kalitesi konularını gündeme getirmiştir (Taş ve ark. 2008).
Günümüzde sağlık bakım hizmetlerinde hastalık merkezli anlayıştan, hasta merkezli anlayış kavramına doğru bir değişim yaşanmaktadır. Bu değişim doğrultusunda benimsenen bütüncül yaklaşıma göre, hasta çocuklar hem biyotıbbi hem de psikososyal açıdan değerlendirilmelidir. Bu nedenle yaşam kalitesinin güçlendirilmesine yönelik girişimlerinin planlanması, uygulanması ve değerlendirilmesi önem taşımaktadır.
Çalışmamızın amacı, pediatrik beyin tümörü nedeniyle radyoterapi almış ve almamış, remisyonda olan olgularda psikopatolojinin, yaşam kalitesinin, bilişsel işlevlerin değerlendirilmesi ve bunlara etki edebilecek sosyodemografik, hastalık ve tedavi ile ilgili unsurların belirlenmesidir.
2. GENEL BİLGİLER
2.1. Beyin Tümörleri
2.1.1. Beyin Tümörlerine Genel Bakış
Beyin tümörleri çocukluk çağında görülen en sık solid tümör tipidir ve bu yaş grubundaki çocuklarda görülen kanserlerin %20'sini oluşturur. Onbeş yaş altında görülen malign hastalıklar içinde lösemilerden sonra ikinci sırayı alır. Ülkemizde ise lösemi ve lenfomalardan sonra 3. sıklıktadır. Erişkinde beyin tümörü insidansı 100 binde 16,5 iken çocuklarda bu oran 100 binde 4,5 kadardır (Demirkaya ve ark. 2005, Hacıyakupoğulları ve ark. 2014).
Erişkin ve çocukta tümör yerleşimi ve histolojik dağılımı farklıdır. Çocukta tümör orta hatta yerleşmeye meyillidir, çoğu (%30-34) hipotalamus ve posterior fossada yerleşirken 2/3’ü serebrum, 1/4’ü serebellumda yerleşir. Çocukluk çağında en sık rastlanan tümörler embriyonel kaynaklıdırlar. Histolojisi pilositik astrositoma, medullablastoma (MB) ve germ hücreli tümörlerdir. Erişkinlerde glioblastoma multiforme (GBM) ve meningiomalar daha sık rastlanırken bu tümörler çocuklarda nadiren görülürler (Demirkaya ve ark. 2005, Elli ve ark 2008).
Günümüzde cerrahi, kemoterapi ve radyoterapideki gelişmelere bağlı olarak tüm beyin tümörlü çocuklarda 5 yıllık yaşam hızı ortalama %50-60 civarında verilmiştir. Ancak histopatolojik tipe göre yaşam oranları değişiklik göstermektedir (Hacıyakupoğulları ve ark. 2014, Demirkaya ve ark 2005).
2.1.2. Beyin Tümörlerinde Sınıflandırma
Çocukluk çağında SSS tümörlerinin dağılımı erişkinlerden oldukça farklıdır. Kraniumun ancak 1/10'u posterior fossaya ait olmasına rağmen çocukluk yaş grubu SSS tümörlerinin ortalama %55'i bu bölgede yerleşir. Erişkinlerde ise intrakraniyal tümörlerin %10'u posterior fossada yer alır. Bu yaş grubunda farklı histolojik özelliklerde tümörler görülür. Bu nedenle değişik sınıflandırmalar geliştirilmiştir (Hacıyakupoğulları ve ark. 2014, Demirkaya ve ark 2005). Şekil 1'de SSS tümörlerinde genel olarak kullanılan ve 2000 yılında gözden geçirilerek yeniden
Şekil 1. 15 yaş altında görülen SSS Tümörlerinin İnsidansı ve World Health Organization (WHO)
sınıflaması
2.1.3. Beyin Tümörlerinde Klinik Bulgular
Belirti ve bulgular tümörün histolojisine, yerleşim yerine ve hastanın yaşına göre değişmektedir. Beyin tümörleri normal SSS yapılarını infiltre ederek veya BOS yollarında obstrüksiyona ve intrakraniyal basınç artışına yol açarak nörolojik bozukluk meydana getirirler. İntrakraniyal basınç artışı beyin tümörlerinde erken klinik bulguların ortaya çıkmasına neden olur. Bu bulgular baş ağrısı, kusma ve letarjidir. Küçük çocuklarda baş ağrısı ilk yakınma olmayabilir. Süt çocukluğu döneminde beyin tümörlerinde huzursuzluk, kusma, gelişme geriliği ve ilerleyici makrosefali gibi nonspesifik bulgular ön plandadır (Hacıyakupoğulları ve ark. 2014,Demirkaya ve ark. 2005). Şekil 2’de çocukluk çağı SSS tümörlerinin anatomik bölgelere göre belirti ve bulguları görülmektedir.
Şekil 2. Santral Sinir Sistemi Tümörlerinin Anatomik Bölgelere Göre Belirti ve Bulguları
2.1.3.1. İnfratentoriyal tümörlerde yaygın belirti ve bulgular
İnfratentoriyal tümörlerde denge kusuru veya beyin fonksiyonlarında azalma yaygın belirtilerdir. Erken dönemde bölgesel kusurlar sınırlı, artmış intrakraniyal basınç nedeniyle genel belirtilar belirgindir. Buna karşılık tümör serebral hemisferlere ulaştığında taraf bulguları ön plandadır. Bir veya her iki gözde dışa bakış kısıtlılığı posterior fossada bir lezyon olmasını gerektirmeyen yalancı lokalizasyon işareti olabilir çünkü bu durum artmış intrakraniyal basınç artışından kaynaklanabilir. Kraniyal sinirlerden V, VII ve IX'da fonksiyon kusuru olması beyin sapı invazyonunu düşündürür. Serebellopontin köşe tutulumunda fasiyal güçsüzlük ve işitme kaybı, sıklıkla tek taraflı serebellar kusurlarla birliktedir. Yüzün alt bölgesinde güçsüzlük ponsun üst bölümünde bir tutulumdan kaynaklamakta iken, yüzün alt ve üst bölgesinde güçsüzlük beyin sapı ya da posterior fossa tümörlerinden kaynaklanır. Parsiyel Horner sendromu (ipsilateral ptosis ve myosis) hipotalamik, beyin sapı veya üst servikal kord hastalığı olan bazı hastalarda görülebilir (Demirkaya ve ark. 2005).
2.1.3.2. Supratentoriyal tümörlerde yaygın belirti ve bulgular
Supratentoriyal tümörlü çocuklarda tümörün olduğu bölge ve boyuta bağlı olarak çeşitli belirtilar görülür. Bulguların birçoğu spesifik değildir ve artmış intrakraniyal basıncın önde gelen bulgularıdır. Bunlardan en yaygını erken dönemde görülen başağrısıdır. Nöbetler ikinci sıklıkta görülmektedir ve supratentoriyal tümörlü çocukların yaklaşık dörtte birinde başlangıç belirtidir.
Hemiparezi, hiperrefleksi ve klonus gibi üst motor nöron bulguları ve duyu kaybı birlikteliği görülebilir. Frontal lobda tümörü olan çocuklarda belirgin klinik tablo olmadan uzun süreli davranış problemleri görülebilir.
Görme belirtisi olan çocuklarda optik sinir veya kiazmatik fonksiyonlar dikkatli bir şekilde muayene edilmelidir. Afferent pupiller kusur (Marcus Gunn pupil) ışığa doğrudan veya indirekt pupiller cevapla araştırılmalıdır. Test edilen gözde belirgin gecikme veya direkt refleksin olmaması ve diğer gözde ortak olmayan cevap, test edilen tarafta optik yolda bir lezyon varlığını gösterir. Kiazmatik tümörler klasik bitemporal hemianopsi ile ortaya çıkabilir fakat daha sıklıkla kompleks görme alanı kaybına neden olur. Bebeklerde kiazmatik tümörlerde unilateral veya bilateral nistagmus ve başın bir tarafa eğilmesi başlangıç belirtisi olabilir. Tümör hipotalamusta tutulum oluşturduğunda motor veya görsel problemler çok az veya yoktur. Bebeklerde bu tümörler diensefalik sendrom olarak tanımlanan, görünüşte artmış iştaha rağmen kilo alamama ve büyümede gecikmeye neden olur.
Primer SSS tümörlerinin %15 kadarı, çoğunlukla primitif nöroektodermal tümörler (PNET) ve germ hücreli tümörler, tanıda diğer SSS bölgelerine yayılmıştır. Buna rağmen böylesi yayılımlar sıklıkla abelirtiatiktir, nörolojik disfonksiyonlar bazen primer tümör belirtilarının gölgesinde kalmaktadır (Demirkaya ve ark. 2005).
2.1.4. Beyin Tümörlerinde Tanı Yöntemleri
SSS tümörlerinde bilgisayarlı tomografi (BT) vazgeçilmez tanı yöntemlerindendir. Kafa grafisi birinci basamak olarak kullanılabilecek bir yöntemdir. Belirgin hipervasküler tümörlerde (koroid pleksus papillomları, hemanjioblastom gibi) vasküler malformasyonu dışlamak ve intraoperatif kanamayı azaltmak amacıyla, kraniyotomi öncesi vasküler tümörün embolize olup olmadığının tesbiti için, anjiografi kullanılabilir.
Manyetik rezonans görüntüleme (MRG) benzer şekilde tanı amaçlı kullanılan BT yanında birçok üstün avantajları olan bir tanı yöntemidir. Kemik yapının neden olduğu artefaktın olmaması, birçok planda kesit elde edilebilmesi, radyasyon etkisinin olmaması, beyin parankimini ve parankimdeki lezyonlar› çok daha iyi göstermesi gibi avantajlar başlıcalarıdır.
Leptomeningeal yayılım; PNET, anaplastik gliom ve germinomlu birçok çocukta tanıdan önce veya sonra olabilir. Bu durumda operasyondan sonra beyin
omurilik sıvısının (BOS) sitolojik değerlendirmesi ve spinal görüntüleme yapılmalıdır. BOS'un sitolojik de¤erlendirmesi çoğunlukla PNET ve germ hücreli tümörü olan hastalarda subaraknoid yayılımı değerlendirmede tek başına yeterli değildir. Bu hastaların %50 kadarında normal BOS analizi olmasına rağmen MRG'de subaraknoid hastalığın bulguları vardır. Bu nedenle her iki teknik bu hastaları doğru değerlendirmede gereklidir.
“Pozitron emission tomography” (PET) SSS tümörlerini değerlendirmede kullanılabilecek bir başka tekniktir. Beyin metabolizmasını yansıtan (glukoz metabolizması için 18F deoksiglukoz, protein metabolizması için 11C-L-metionin) ve tam olarak beynin metabolik görüntülemesini sağlayan çeşitli ajanların kullanılmasıyla oluşturulan bir tekniktir. PET her şeyden önce tümör başlangıcındaki artmış metabolik hızın tesbitinde, rekürren veya rezidüel tümör ve radionekrozis arasındaki ayırımda çok kullanışlıdır. “Single photon emission computed tomography” (SPECT) daha kolay ulaşılabilir bir tekniktir. Tümör lokalizasyonu ve tümör derecesinin tahmini ayrıca tümör ile nekroz ayrımında PET kadar kullanışlıdır. MR spektroskopi tümör metabolizmasının izlenmesinde kullanılan noninvaziv diğer bir yöntemdir. Beyaz cevherde, traktusları etkileyen lezyonlarda difüzyon tensor görüntüleme (DTI) yapılarak motor ve sensorial korteksin bağlantı yolları gösterilir ve ameliyatta korunmaları için kolaylık sağlar (Demirkaya ve ark. 2005).
2.1.5. Beyin Tümörlerinde Tedavi
Çocukluk çağı beyin tümörlerinde cerrahi ve radyoterapi standart tedavi yaklaşımlarıdır. Tümör dokusu tam olarak çıkarılamazsa radyoterapi ve kemoterapinin yararı azalmaktadır.
2.1.5.1. Cerrahi Tedavi
Histolojik tanıyı koymak ve tümör kitlesini küçültmek için tedavinin ilk basamağı cerrahidir. Cerrahinin amaçları intrakraniyal basıncın azaltılması, tümör basısına bağlı diğer nörolojik kusurların giderilmesi, doku tanısının sağlanması ve tümörün mümkün olduğunca çıkarılmasıdır.
2.1.5.2. Radyoterapi
Beyin tümörlü çocukların tedavisinde major rol oynamaktadır. Cerrahi yanında radyoterapinin uygulanmasının yaşam sürelerini uzattığı gösterilmiştir. Spinal kord boyunca yayılma eğilimi yüksek olan tümörlerde kraniyal ışınlamaya ek olarak spinal kord ışınlaması standart tedavilerde kullanılmaktadır.
Geniş alan ışınlamasının entellektüel, gelişimsel ve endokrin bozuklukları içeren geç sekelleri çok belirgindir. Bu nedenle çevre dokuların radyasyondan etkilenmesini en aza indirmek amaçtır. Geç etkilerin en önemlileri entelektüel kötüleşme, endokrinopati ve lökoensefalopatidir. RT sırasında hastanın yaşının küçük olması en önemli risk faktörlerinden biridir. Bu nedenle küçük yaş grubunda (özellikle ilk üç yaşta) radyoterapinin mümkün olduğunca verilmemesi veya cerrahi ve kemoterapiden sonraya ertelenmesi uygun görülmektedir.
Bilişsel disfonksiyon, radyoterapinin geç etkilerindendir. Nekroz olmaksızın radyasyona bağlı bilişsel disfonksiyon ve lökoensefalopati uzun sağkalımlı hastalarda en sık görülen komplikasyon haline gelmektedir.
Hafif veya orta şiddette nörobilişsel bozukluk çocuklarda akut lösemi profilaksisi sonrası veya beyin tümörü tedavisini takiben görülür. Nörobilişsel bozukluklar en çok 7-10 yaş altındaki çocuklarda belirgindir. Miyelinizasyon 2-3 yaşına kadar tamamlanmadığından infantlar tedaviye bağlı nörotoksiteye çok hassastır. Bu nedenle bu yaş grubunda hastalık ilerlemesini önlemek için kemoterapi kullanılır ve radyoterapi 3 yaşından sonra verilir. Artan radyasyon dozuyla nörobilişsel bozukluğun da arttığı gösterilmiştir. Beyne radyoterapi uygulanan çocukların %50’sinden fazlasında nörobilişsel defisit oluştuğu bildirilmiştir. Bu çocuklarda nörobilişsel eksiklik zamanla daha belirgin hale gelir ve kalıcı entellektüel defisitle sonuçlanır. Kız çocuklarındaki sözlü IQ düşüşü erkeklere göre daha belirgin olup; başlangıçta daha yüksek IQ ya sahip hastalarda relatif olarak daha fazla bir IQ düşüşü izlenir. RT’den 3 yıl sonra 8,5 yaşından küçük çocuklarda IQ puanu azalabilmektedir. 39 GY kranio-spinal RT verilenlerde durumun 23,4 GY RT’ye göre daha kötü durumda olduğu gösterilmiştir.
Çocukluk çağı kanserlerinde psikolojik durumu değerlendiren bir çalışmada radyasyon; somatizasyonu da içeren psikolojik stresle ilişkili bulunmuştur. Böbrek tümörleri, nöroblastom, kemik tümörleri ve sarkomları içeren solid tümörü olup radyoterapi alan hastalar (Hodgkin lenfoması olup , mediastinal radyoterapi alan
hastalar dışında), radyoterapi almayanlara göre daha fazla psikolojik stres, somatizasyon ve yorgunluk belirtileri göstermiştir. Santral sinir sitemi radyoterapisi, santral sinir sistemi dışında radyoterapi alan hastalara göre fiziksel sağlıkta daha çok bozulma ile ilişkilidir. Bu bozulma daha kötü genel sağlık durumu, daha kötü fiziksel işlevsellik, fiziksel rolleri yerine getirebilme potansiyelindeki düşme, işlevsellikte kötüleşme ve fiziksel aktivitedeki artan sınırlamaları içerir. Santral sinir sistemine radyoterapi almış hastalar; yorgunluk, uyku bölünmesi, gün içi uyku halinde değişiklik belirtmemişken, işlevselliklerinde sınırlılık meydana geldiğini belirmişlerdir. Beyin tümörlü çocuklarda, lösemili çocuklardakinin aksine; yordayıcılar beyne uygulanan radyasyon dozu ya da eşlik eden kemoterapi olsa dahi; tedavi etkileriyle psikolojik stres ilişkili bulunmamıştır. Bu bulgunun bir açıklaması; beyin tümörünün kendisinin lokalizasyonu ve invazyonunun etkisinin, spesifik tedavinin etkilerinden daha önemli oluşu olabilir. Santral sinir sistemine radyoterapi alan hastalarda uyku bölünmesinde artış saptanmıştır. Çocukluk çağı kanserinden sağ kalanların %40’ında; işlem hızı, dikkat, hafıza gibi bir ya da daha fazla alanda nörobilişsel disfonksiyon gösterilmiştir. Bu alanlardaki bozulmalar, yeni bilgi öğrenme ve eskiden öğrenilen bilginin sürüdürülebilirliğini etkileyerek, global IQ puanlarında düşüşe yol açmaktadır. Bu daha düşük akademik, mesleki başarıya, düşük kendine güven duygusuna, duygusal ve davranışsal bozukluklara yol açmaktadır.
Çocukluk çağı kanserlerinde uzun süreli yaşamda radyoterapi uygulanan bölgede ikincil maligniteler artan bir şekilde rapor edilmektedir. Beyin tümörü nedeniyle tedavi edilen hastalarda çeşitli ikincil tümörler tanımlanmış olup bunlar; yumuşak doku sarkomu, meningiomlar, diğer SSS maligniteleri, ayrıca spinal aksa tedavi verilen hastalarda görülen tiroid kanserleridir.
Kraniyospinal RT dozu; tanı, evre ve daha az ölçüde çocuğun yaşına bağlıdır. Standart riskli Medulloblastomlu hastalarda (metastazı olmayan ve post-op görüntülemede 1,5 cm2’den az rezidü kalan) RT sonrası adjuvan KT ile kraniyospinal dozun 35-36 Gy’dan, 13 fraksiyonda 23,4 Gy’a düşmesi mümkün hale gelmiştir.
2.1.5.3. Kemoterapi
Kemoterapi birçok hastada radyasyon dozunu ve radyoterapi yapılacak alan hacmini düşürmek amacıyla kullanılmaktadır. Adjuvan KT, yüksek doz RT’nin yol açabileceği bilişsel ve endokrin sekelleri azaltmak amacıyla tedavi protokollerinde yerini almıştır.
Kan beyin bariyeri birçok maddenin SSS'ye ulaşmasını etkilemektedir. Fakat tümör varlığında bu bariyer bozulmakta ve ilaçların tümör dokusuna ulaşması kolaylaşmaktadır. SSS tümörlerinin kemoterapiye cevap oranındaki ilerlemelerle birlikte bir çok çalışmada yüksek doz kemoterapi uygulanmıştır. Nitrozüreler, klasik alkilleyici ajanlar yüksek doz kullanılan ilaçlardır. Nitrozüre grubu ilaçların ağır pulmoner, hepatik ve SSS toksisitesi nedeniyle kullanımı sınırlıdır.
İlaç penetrasyonunu artırmak için uygulanan diğer bir girişim, bölgesel (karotid arter) infüzyonlardır. İlaçların küçük dozlarda sistemik toksisiteyi de azaltarak tümör dokusuna daha fazla verilmesi amaçlanmıştır. Nitrozüre ve sisplatin bu şekilde en fazla kullanılan ilaçlardır.
İntratekal veya intraventriküler kemoterapi bölgesel tedavi olarak düşünülebilir. Ancak verilen tedavinin BOS'tan beyin parankimine geçişinin sınırlı olabileceği göz önünde bulundurulmalıdır.
İmmunoterapi kullanılan diğer bir tedavi yöntemidir. İnterferonun insan gliom hücrelerinin büyümesini engellediği ve sitotoksik cevap oluşturduğu gösterilmiştir.
Tedavide endokrinolojik ve nörolojik geç yan etkiler uzun süreli sağ kalımda karşılaşılan sorunlardır.
Sonuç olarak çocukluk çağında SSS tümörlerinin tedavisi multidisipliner ekiple mümkündür. Her hastanın bireysel özellikleri değerlendirilmelidir. Güncel yaklaşım, sağ kalım oranını artıran ve yan etkileri en aza indiren kemoterapi protokollerinin geliştirilmesi ve uygulanmasıdır.
2.1.6. Beyin Tümörlerinde Tedavinin Etkileri
Erişkin tümörlerine kıyasla çocukluk çağı beyin tümörleri daha çok glial ve nöronal kaynaklıdır ve adjuvan radyoterapi ve kemoterapiye daha çok duyarlıdır.
Pediyatrik beyin tümörlerinin tedavisi değişkendir ve hastanın yaşı kadar tümör büyüklüğü, yeri ve histolojisine bağlı olarak değişmektedir. Buna rağmen, standart protokoller genellikle tümör rezeksiyonu, KT, RT’yi içeren; hepsi de potansiyel invaziv ve toksik olan yöntemlerdir.
Radyasyonun nörovasküler etkileri; motor, duysal, koordinasyon, işitme ve görme kusurlarıdır ve sıklıkla yüksek dozdan kaynaklanan parenkimal nekroz ve infarkt ile ilişkilidir. Birincil eşdeğişkenler; radyoterapi sonrası geçen süre, radyasyon dozu ve hasta yaşıdır.
2.1.6.1. Tedavinin Erken Etkileri
Saç kaybı, bulantı, kusma, kilo kaybı akut yan etkilerdendir. Akut yan etkilerin çoğu ortadan kalkarken, geç etkiler sinsice ortaya çıkabilir ve yaşam boyu devam edebilir.
2.1.6.2. Tedavinin Geç Etkileri
“Geç etkiler” terimi geniş bir anlam ifade etmesine rağmen; birçok araştırmacı tümör tanısı koyulmasından sonra başlayan ya da var olmaya devam eden komplikasyonlar olduğu konusunda hemfikirdir. Bu geç etkilerin birçoğu tümör tedavisi sonucu ortaya çıkmaktadır.
Beyin tümörlü hastalar, RT’nin çocuklarda daha fazla olan ve tümörle RT öncesi tedavilerce arttırılan çok çeşitli yan etkilerine duyarlıdırlar. Yan etkiler uzun dönem işlevselliği nadiren etkileyen etkilerden, işlevsel bağımsızlığın kaybı ile sonuçlanan ciddi yan etkilere dek geniş bir dağılım göstermektedir.
Tedavinin geç etkileri tıbbi ve tıbbi olmayan komplikasyonları içerir ve nörobilişsel, endokrin, nörolojik/duysal, serebro ve kardiyovasküler, ikincil maligniteler, psikolojik
sosyal olarak kategorilere ayrılabilir.
Çocukluk çağı kanserleri sonrası sağ kalan hastaların %62’si en az bir yan etki belirtirken, üçte biri üç ya da daha fazla yan etki bildirmektedir. Bu etkilerin yaklaşık üçte biri yaşamı tehdit edici veya ciddi olarak derecelendirilir. Tedaviden 30 yıl sonra hayatı tehdit edici ya da ciddi yan etkilerin kümülatif insidansı %42,4’tür. Bu
yaştaki çocukluk çağı kanseri sağ kalanlarında gerçek prevelansın önemli derece düşük çıkmasına neden olmuş olabilir. Hudson ve ark.’nın 1713 uzun dönem çocukluk çağı kanseri sağ kalan olgularla birebir tıbbi değerlendirme yaptığı çalışmasında; 45 yaş civarında en az bir kronik sağlık sorununun tahmini prevelansı %95,5 iken; yaşamı tehdit edici/engelleyici sağlık sorunlarının aynı yaştaki prevelansı %80,5’dir.
Geç etkilerin ortaya çıkmasına katkıda bulunan risk faktörleri; tümör yerleşimu, RT ve KT’nin yüksek dozları ve tanı ve tedavi sürecinde daha küçük yaşta olmayı içermektedir.
Genel olarak, tedavinin geç etkileri birbirlerinin üzerine eklenmektedir; artmış tedavi şekilleri ve dozları daha önemli ve ciddi geç etkilere sebep olur. Çocukta gelişen beynin ve nöral aksın kolay incinebilir oluşundan dolayı; diğer çocukluk çağı tümörlerinden sağ kalan vakalara göre hasarın anlamlı derecede daha fazla olduğu iyi bilinmektedir.
Nörobilişsel Geç Etkiler:
Çocukluk çağı beyin duyarlılığının fazla olduğu ve beyin gelişiminin çoğunun meydana geldiği bir dönemdir. Bu nedenle çocukluk çağı SSS tümör sonrası sağ kalanlarında sıklıkla nörobilişsel geç etkilerin görülmesi sürpriz değildir.
Nörobilişsel geç etkiler gelişimsel olarak duyarlı olarak nitelendirilmiştir. İleriki dönemde oluşabilecek nörodavranışsal kayıpların varlığı ve ciddiyeti, tanı anındaki yaş ve tedavi tipine bağlıdır Gelişimsel ihtiyaçlar çocuğun etkin olarak tepki verebilme yeteneği üzerinde stres oluşturduğundan, bu bozulmaların etkisi zamanla artabilir.
Nörobilişsel geç etkiler akademik işlevsellikteki hafif bozulmalardan entelektüel işlevsellikteki ve dildeki ciddi bozulmalara kadar geniş bir aralıkta yer almaktadır. Maalesef, radyasyonun bilişsel düşüşteki etkisini araştıran çalışmalar, takip sürelerinin değişkenliği nedeniyle sınırlanmıştır. Pediyatrik beyin tümörü sonrası sağ kalan yetişkinlerin değerlendirildiği 39 çalışmanın niceliksel meta-analizinin yapıldığı bir çalışmada, sağ kalanların verbal ve nonverbal global bilişsel yetenekleri sağlıklıların yaklaşık 1 standart sapma aşağısında bulunmuştur.
Hastalar RT’nin bilişsel etkileri açısısından değerlendirildiğinde, hastaların önemli bir bölümünün RT öncesinde bilişsel bozulmalar olduğu ve radyasyon dozu dışında katkıda bulunan faktörlerin olduğu tutarlı bir bulgudur. Ameliyat
morbiditesini içeren daha önceden var olan koşulların da bilişsel etkilenmeye katkıda bulunduğu daha açık hale gelmiştir. Hidrosefali ve Posterior Fossa Sendromu bunlar arasında en önemlilerdendir.
Kanıtlar, KT’nin de nörobilişsel düşüşe katkıda bulunduğunu göstermektedir. KT’nin nörokognisyon üzerindeki rolünün daha az bilinmesine rağmen; çok az beyin tümörü tedavi protokolü operasyon ve RT olmadan yalnız KT’ye dayanır. Ayrıca çoğu protokol, çoklu kemoterapi ajanlarını içerdiğinden, KT ajanlarının teker teker rollerini ortaya koymak güçtür. Bazı kanıtlar, sadece KT rejimi sonrası meydana gelen bozulmaların, RT uygulanan hastalardaki bozulmaya göre daha az ciddi olduğunu ve dikkat, görsel işlem ve görsel- motor işlevselliği içeren daha sınırlı bir bozulmaya neden olduğunu ileri sürmüşlerdir. Metotreksat, BCNU, CDDP VE sitozin arabinozidi içeren belirli KT ajanlarının nörotoksik olduğu bilinmektedir. Nörotoksisitenin büyük kısmının dozla ilişkili olduğu görülmektedir ve tümör tedavisi daha çok hedeflenmiş kemoterapötik ajanlara yöneldiğinden; KT’nin SSS’ne etkisi hakkında daha çok araştırmaya ihtiyaç vardır.
Nörobilişsel Bozukluğun Tipleri:
Nörobilişsel işlevsellik geleneksel olarak genel bilişsel yeteneğin (IQ) ya da yakın korele bir faktör olan akademik başarının değerlendirilmesi ile ölçülmektedir. 22 çalışmanın meta-analizi çocukluk çağı beyin tümörü sonrası sağ kalan hastaların tedavi sonrası ortalama 12-14 puan düşme olduğunu bulmuşlardır. Ayrıca, bu düşüşün ilerleyici olduğu, tedavi sonrası geçen zaman zarfında düşüşün daha ciddi ve yaygın olduğu saptanmıştır. Çocukluk çağı akut lenfoblastik lösemi sonrası sağ kalıp RT alanlarda da tedaviden 25 sene sonrası benzer şekilde ilerleyici IQ düşüşü bildirilmiştir.
Yakın zamanda araştırmacılar, bozukluğun olduğu temel alanları ortaya çıkarmaya odaklanmışlardır. En sık bozulan alanlar dikkat, işleyen bellek, işlem hızını kapsayan yürütücü işlevler ve bileşenleridir. Bu işlevsel bozuklukların, çocukluk çağı beyin tümörü sonrası sağ kalanlarda IQ ve akademik performans düşüşünün altındaki mekanizmayı temsil ettiği varsayımında bulunulmuştur. Yaşla artan tipik IQ kazanımları büyük miktarda işleyen bellek, işlem hızı ve dikkatteki yaşla ilgili kazanımlarla ilgili olduğu atfedilmiştir. Bu gelişimleri yaşa uygun bir hızda yapmada yetersizlik, IQ’de belirgin düşüşe neden olmaktadır. Bu nedenle, SSS
bilginin kaybındansa, yaşla ilişkin kazanılan bilişsel fonksiyonun ve sonrasında yeni bilgi kazanma yeteneğindeki bozulma ile ilgili olduğunu varsaymak akılcıdır. Dennis ve arkadaşları, çocuklarda “bilginin sağlanabilirliği” (“knowledge availability”) ile ilgili çalışmaları değerlendirdiğinde, “bilgi edinmenin” (“acqusition of knowledge”; çocukların zamanla öğrenme ve bilgi edinme işlemi) rolünü anlayarak tamamlanması gerektiğini tartışmışlardır. Günümüzde bu popülasyondaki nörobilişsel bozukluklarla ilgili çalışmaların odağı, dikkat, hafıza, işlem hızı gibi spesifik nörobilişsel yapıları ve bu yapıların IQ, başarı ve tüm verilerle ilişkisini araştırmaya doğru yönelmektedir.
IQ, hafıza, dikkat, işlem hızı ve nonverbal yetilerin değişken derecede etkilendiğini biliyor olsak da, bu faktörlerin hastanın genel bağımsızlığında nasıl rol oynadığını ya da nörobilişsel değişkenlerin tıbbi ve sosyal faktörler ile olan kompleks etkileşimlerini tamamiyle anlayabilmiş değiliz.
Nörobilişsel Bozukluk için Risk Faktörleri:
Tanı sırasında daha küçük yaşta olma, artmış radyasyon alanı ve dozu, tedavi sonrası geçen süre, kız cinsiyet, tümör tipi ve yerleşimu (öz. supratentoryal tümörler) nörobilişsel bozulma ile ilişkili bulunmuştur. Bunlar arasında en önemli risk faktörleri tedavi sırasındaki yaş ve radyasyonun hacmi ve dozu bulunmuştur.
Nörobilişsel Bozulmanın Patofizyolojisi:
SSS tümör tedavisinin hangi yolla nörotoksisite yapıp nörobilişsel düşüşe yol açtığı tam anlaşılamamıştır. Genellikle mikrovasküler hasar ve beyaz cevher hacminde azalmaya bağlı olduğu düşünülmektedir. Bilinenlerin çoğu radyasyonla tetiklenmiş beyin hasarı üzerinedir. RT nöral hücrelere, oligodendrositlere, endotel hücrelerine zarar verir ve apoptoza uğratır. Daha ileri hasar mikrovasküler hasara sebep olarak daha ileri düzeyda sekonder iskemik aksonal ve oligodendrositik ölüme yol açarak uzun süreli nörobilişsel bozulmaya aracılık ediyor olabilir. Kan beyin bariyeri bozulması RT sonrası, inflamasyon, vazojenik ödem, hipoksi ve reaktif oksijen türevleri yoluyla, hem akut hem kronik olarak gerçekleşebilir.
Serebellar Mutizm Sendromu (Posterior Fossa Sendromu):
Posterior fossa (PF) sendromu; PF cerrahisi geçiren çocukların %29’una kadar görülebilmektedir ve ameliyat sonrası konuşmada bozulma ile karakterize
olduğundan, ” Serebellar Mutizm Sendromu” olarak da isimlendirilmektedir. Serebellar tümörlü hastaların dörtte birini etkileyen PF sendromu, daha önceleri geçici bir fenomen olarak düşünülse de, şimdilerde önemli uzun dönem nörolojik ve nörobilişsel morbiditeye neden olduğu bilinmektedir. Bu sendrom ameliyat sonrası ortalama bir buçuk gün sonra meydana gelir. Bu hastalarda bilinç kaybı meydana gelmezken, hipotoni ve ataksinin yanında dikkat, işleyen bellek, dil akıcılığı, yürütücü işlevlerde cerrahiden itibaren yıllar sonrasında da devam edebilen bozulmalar gösterirler. Bu hastalar KT ve RT gibi başka nörotoksik tedaviler de almalarına rağmen, PF sendromlu hastalarda; tedavi, tanı ve yaş eşleştirilmiş kontrollere göre yürütücü işlev performansları anlamlı olarak düşük bulunmuştur. Bu nörobilişsel sekelin, serebello- talamo- serebral beyaz cevher yollarında hasardan kaynaklandığı düşünülmektedir. Bu yollardaki azalmış fraksiyonel anizotropi, daha düşük işlem hızı ile körele bulunmuştur. Buna ek olarak, serebellumun atrofi ve gliozisinin, serebellar mutizmi olan medulloblastomlu hastalarda, olmayanlara göre, ameliyattan 1 yıl sonrasında daha ciddi olduğu saptanmıştır. Frontal lob yürütücü işlevlerle daha çok ilişkilendirilmiş olmasına rağmen, serebellum da dikkat, karar verme, dış uyaranları bastırmayı içeren öngörü ve kontrolü yürütücü işlevlerle ilgili kapsam içine alınmıştır. Serebellum ve frontal korteksi birbirine bağlayan nöral ağlarda meydana gelen hipoperfüzyon, yürütücü işlev bozukluklarının bazılarında aracı rol üstlenmektedir.
Endokrin Geç Etkiler:
Endokrinopatiler; hipofiz fonksiyonunu en çok etkileyen organ olan hipotalamusa uygulanan radyasyon dozu ile ilgilidir. 24 Gy ve üstündeki dozlar hipofiz hormon salınım bozukluklarına ve hipotalamik salgılatıcı hormonlara ön hipofizer hormon yanıtlarının gecikmesine neden olur. Hipotalamus ışınlaması sonrasında, daha öncesinde herhangi bir endokrinopati yok ise hormonlardaki yetmezlik insidansını en sık görülenden daha az görülene kadar sıralayacak olursak; büyüme hormonu, tiroid hormonu, glukokortikoid ve gonadotropin yetmezliği şeklindedir.
Büyüme hormonu yetmezliği hipofize 36 Gy ve üstü radyasyon alan hastalarda %100’e yakın görülür. 18-24 Gy doz alanlarda daha az görülmektedir fakat tedavi sonrası 10 yıl boyunca belirgin olmayabilir.
Hipotiroidizm de hipotalamo-hipofizer bölgeye RT uygulanan hastalarda yaygındır. Endokrin disfonksiyon ve kortikosteroid tedavisi nedeniyle, uzun dönem osteopeni ve ostenekroz birçok SSS tümörü sonrası sağ kalan hastada görülmektedir.
Bazıları hipotalamik obeziteyi radyasyon ilişkili endokrinopati olarak değerlendirse de; bu durum kontrol gruplarınca doğrulanmamıştır. Diabetes Inspidus (DI); insan klinik çalışmalarında verilen radyasyon dozlarındaki hipotalamo-pitüiter aks ışınlamasından direkt olarak kaynaklanmamaktadır. RT sonrası meydana gelen DI’a; tümör büyümesi ve beyindeki shift nedenli oluşan edinilmiş yapısal değişikliklerden kaynaklanmaktadır.
Gonadotropin yetmezliği, hiperprolaktinemi, santral puberte prekoks, vazopressin eksikliğine bağlı Diabetes İnspidus ve obezite diğer geç endokrin etkilerdendir.
Gurney ve arkadaşlarının (2003) yaptığı çalışmada, çocukluk çağı beyin tümörü sonrası sağ kalanlarda endokrin fonksiyon bozukluğu %43 olarak bulunmuşken, başka Anderson ve ark.’nın (2001) yaptığı bir çalışmada ise %80 olarak bildirilmiştir. Pediatrik SSS tümörü tedavisinde gelişen ve zedelenmeye duyarlı endokrin nöroaksı, tümörün kendisi, RT, KT ve ameliyat süreci olumsuz olarak etkileyebilir.
Nörolojik- Duysal Geç Etkiler:
Beyin tümörü hastalarının çoğunda tedaviyi takiben geçen akut nörolojik defektler görülse de, bazı hastalarda kalıcı yan etkiler meydana gelmektedir. Nörosensöryel geç etkiler tümörün kendisi (optik yol gliomları, beyin sapı gliomları, akustik nöroma’da olduğu gibi) ve tümör tedavileri sonucu (platin analogları tabanlı KT, RT, nörotoksik antibiyotikler) meydana gelir. Ayrıca tümör tedavilerinin sonuçları, nörosensoryel işitme kaybı, ataksi, motor bozukluklar, periferal nöropatiyi içeren bir çok geç etkiyi içermektedir. Duysal ve nörolojik defisitler tümör seyri sırasında yaygındır fakat bazıları tedavi sonrasında da varlığını sürdürür. 1607 pediyatrik beyin tümörü sonrası sağ kalan hasta ile yapılan çalışmada %4,6’sının kalıcı motor problemlerinin olduğu saptanmıştır.
Ototoksisite daha çok platinum analogları ile özellikle sisplatin ile tedavi sonrası meydana gelmektedir. Ototoksisite riski kraniyal RT ile artmaktadır, 32 Gy üstü dozlarda doza bağımlı şekilde ototoksisite riski artmaktadır.
Periferal nöropati ise platinum analogları ve vinkristin gibi vinka alkaloidleri ile meydana gelen sık görülen bir yan etkidir. Vinkristin, derin tendon refleksi kaybı, parestezi ile karakterizedir ve distal ekstremiteleri etkileyerek düşük ayak, kas güçsüzlüğü ve kas kramplarına neden olur. Okulomotor paezi ve vokal kord disfonksiyonunu içeren proksimal nöropatiler de tanımlanmıştır. Otonom nöropatiler abdominal ağrı ve konstipasyona neden olabilir. Üriner işeme disfonksiyonu ve postural hipotansiyon gibi başka otonom nöropatiler de tanımlanmıştır. Sisplatin saf sensoryel nöropatiye neden olur ve 250-350 mg/m² kümülatif dozunda nörotoksiktir.
Serebrovasküler ve Kardiyovasküler Geç Etkiler:
Kardiyovasküler hastalık pediyatrik beyin tümörü nedenli ölümlerin, kanser rekürrensi ve sekonder malignensiler sonrasında gelen üçüncü en sık sebebidir. Bu geç etkiler hem SSS vasküler yapılarına hem de kalbin kendisine verilen zarardan kaynaklanmaktadır. Pediyatrik SSS tümörü sonrası sağ kalan hastalar inme ve küçük- büyük damar hastalıklarını da içeren serebrovasküler hastalık riski altındadır. Ayrıca, myokard infarktı, konjestif kalp yetmezliği, aritmi ve valvüler kalp hastalıklarını içeren kardiyovasküler hastalık riskleri de artmıştır.
Ayrıca, yakın zamanda yapılan bir çalışmada, çocukluk çağı lenfoması sonrası kraniyal RT almamış sağ kalan vakalarda, serebral mikrohemorajilerin olduğu bulunmuştur. Bu hastaların beyin MRI’larında, birçok nörobilişsel düşüşle uyumlu bulunan hemosiderin depozitlerine rastlanılmıştır. Bu sonuçlar, non-kraniyal RT’ye bağlı kardiyovasküler hasar sonucu oluşan serebrovasküler hastalığın da sağ kalan vakalardaki nörobilişsel düşüşe katkıda bulunabileceğini düşündürmektedir.
Ayrıca, radyasyonun, aterosklerozu hızlandırarak arteriel hasara katkıda bulunduğu bilinmektedir. RT’nin hiperkolesterolemik fare ve tavşanlarda, aterosklerotik plak oluşumunun hızlanmasına neden olmaktadır. Son yapılan araştırmalarda, radyoterapinin koroner endotel hücreler üzerindeki etkisinin, doğal, yaşla beraber meydana gelen pro-aterosklerotik etkilerden farklı olmadığı bulunmuştur.
Servikal RT’nin baş ve boyun kanserli hastalarda ateroskleroz hızında artmaya neden olduğu iyi bilinmektedir. Bu sebeple radyasyonun erken aterosklerozu hızlandırıp inme riskini arttırarak erken yaşlanmaya neden olması olasıdır. Kemoterapinin inme üzerine direkt etkisi bilinmemesine rağmen, kraniyal RT sonrası
İkincil Malignensiler:
İkincil malignensiler pediyatrik SSS tümörü sonrası sağ kalan hastalarda ikinci en sık ölüm sebebidir. Tedavi sonrası 10 yıl geçmiş hastalarda ise ölümün önde giden sebebidir. İkincil neoplazmlar için en önemli risk faktörleri RT ve KT’dir. KT genellikle lösemiyi tetikleyip solid tümörlere nadir olarak sebep olurken, RT solid tümörler ile ilişkilidir.
2.1.7. Beyin Tümörü Tanısı Almış Hastalarda Psikopatoloji
2.1.7.1. Emosyonel Sorunlar
Çocuklarda görülen fiziksel sorunlar psikososyal sorunlara da neden olmaktadır. Fiziksel kısıtlılıklar çocukların arkadaş ilişkilerini ve günlük yaşam aktivitelerini yerine getirmelerini olumsuz yönde etkileyebilir. Hastalığın tekrarlama korkusu ve geç yan etkilerin görülme olasılığı çocuk ve ailenin endişe yaşamasına neden olmaktadır. Hasta ve ailesi bu endişeyi ömür boyu yaşayabilmektedir. Ayrıca iş yerinde ayrımcılık, askere gidememe, sigortasının bitmesi gibi sorunlar da tedavi bittikten sonra yaşanmaktadır. Tüm bu problemler çocuklarda depresyon, posttravmatik stres bozukluğu, davranış ve uyum sorunları, benlik saygısında azalma gibi psikolojik sorunlara yol açmaktadır.
Çocukların tedavi sonrası ruhsal durumları ve işlevselliği ile ilgili çok sayıda çalışmanın yapıldığı dikkati çekmektedir. Ancak bu alanda yapılan çalışmaların sonuçları birbiriyle tutarlı değildir.
Karşımıza üç değişik sonuç çıkmaktadır
1. Bu çocukların ruh sağlıklarının kontrol grubundan daha kötü olduğu; depresyon, posttravmatik stres bozukluğu ve somatizasyon bozukluğu gibi önemli ruhsal hastalıklara daha sık rastlandığı bildirilmektedir. Ayrıca, davranış ve uyum sorunları, benlik değerinde düşüklük ve beden imajı ile ilgili sorunlar kanserli çocuk ve gençlerin uzun süreli izleminde saptanan diğer önemli güçlüklerdir.
2. Kanserli izlem hastalarının sağlıklı yaşıtlarına göre ruhsal gelişim ve uyum sorunları açısından önemli bir fark bulunmamıştır.
3. Bu hastalar sağlıklı akranlarına göre ruhsal durum ve sosyal uyum açısından daha iyi durumdadırlar ve kontrol grubunun depresif duygudurumunun daha belirgin olduğu gözlenmiştir.
Kanser tanısı almış çocukların ruh sağlıklarının kontrol grubundan daha kötü olduğuna dair literatürde birçok çalışma mevcuttur. Koocher and O‘Malley çalışmasında, kanser olup, iyileşen çocukların psikososyal sorunlar yaşama açısından artmış risklerinin olduğu belirtilirken, en az orta düzeyde emosyonel sorunlar (depresyon ve posttravmatik stres belirtiları dahil olmak üzere) yaşadıkları ifade edilmektedir. Farklı araştırmalarda da davranışsal uyumda sorunlar, somatik kaygılarla uğraşma, düşük benlik saygısı ve beden imajı ve diğer psikososyal uyum sorunlarının olduğu gösterilmiştir. Başka bir çalışmada da, iyileşen lösemi hastalarında 12-17 yaş arasındaki ergenler kontrol grubu ile karşılaştırılmış ve iyileşen olguların daha yüksek oranda anksiyeteye sahip olduğu ve 15-17 yaş arasındaki ergenlerin 12-14 yaş arasındaki ergenlere göre daha anksiyöz oldukları saptanmıştır. Kazak çalışmasında 8-19 yaş arasındaki 130 olguyu çalışmaya almış ve iyileşen olgularda daha fazla anksiyete durumu saptanmış. Von Essen çalışmasında 8-18 yaş arasında 35 remisyonda olan olgu ile tedavi alan 16 olguyu sağlıklı kontrol grubuyla karşılaştırmış ve remisyonda olan çocuk ve ergenlerde yüksek derecede anksiyete ve depresyon bulunduğunu belirtmiştir. Remisyondaki 6 çocuk ve tedavi alan 1 hastada depresyon tespit edilmiştir. Ergenlerle ilgili yapılan başka bir çalışmada, iyileşen olguların kardeşlerine göre 1,5 kez daha fazla anksiyete-depresyon, 1.7 kez daha fazla antisosyal davranışlar gösterdikleri belirlenmiştir. Bu çalışmada özellikle psikopatoloji saptanan olguların bir çoğunun MSS tedavisi aldığı bildirilmektedir.
Çalışmalarda ayrıca birçok uzun süreli remisyon olgusunun psikososyal koşullarının ve birçok psikolojik değerlendirmelerinin normale yakın olduğuna dair yayınlar olmasına rağmen, iyileşen olguların 1/4 ile 1/3‘ ünde, süregen ve ciddi psikolojik ve sosyal uyum sorunları bulunduğu ifade edilmektedir. Ayrıca, genç erişkinlik döneminde de genel işlevselliği iyi, iş sahibi ve yüksek yaşam kalitesi rapor edilen olgularda bile ruhsal sorunların yüksek düzeyde olduğu saptanmıştır. Ek olarak yapılan psikolojik taramalar neticesinde uzun dönem izlenen bu hastaların ruhsal sorunlar yaşamaya daha yatkın oldukları ve iyileşen olguların kardeşlerine göre depresif belirtiler ve somatik sıkıntılarının 1,6-1,7 kez daha fazla olduğu belirtilmektedir. Kardeş kontrollü çalışmada genç erişkinlik dönemindeki sağ kalan olguların depresyon ve somatik sıkıntılar açısından önemli derecede risk altında oldukları ifade edilmiştir. Uzun süreli olarak izlenen iyileşmiş olguların sağlıklı
olmadığına dair birçok yayın bulunmaktadır. Sloper yaptığı çalışmada 9-18 yaş arasında 5 yıldan beri remisyonda olan olguları sağlıklı kontrol grubuyla karşılaştırmış ve sonuçta her iki grup arasında benlik saygısı ve anksiyete açısından bir fark olmadığını göstermiştir. Diğer bir çalışmada da 8-16 yaş arasında iyileşmiş olan 138 olgu sağlıklı kontrol grubu ile karşılaştırılmış ve aralarında bir fark olmadığı saptanmıştır. Remisyondaki olgularda depresyon görülme sıklığını araştırmak için yapılan karşılaştırmalı çalışmada; remisyondaki olgularla kontrol grubu arasında bir fark olmadığı ve remisyondaki olguların kontrol grubuna göre madde kullanım oranının daha az, agresyon ya da antisosyal davranışların ise kontrol grubuyla benzer düzeyde olduğu belirtilmiştir. Ebeveynler, çocuklarındaki somatik (baş ağrısı, mide ağrısı gibi) belirtileri normalden daha fazla görme eğiliminde oldukları belirtilmektedir. Ancak, ebeveynlerin çocuklarındaki depresyon, davranışsal sorunlar ve diğer ruhsal sorunları normal populasyonla benzer oranda rapor ettikleri ifade edilmektedir.
Bu gruptaki olguların sağlıklı akranlarına göre ruhsal durum ve sosyal uyum açısından daha iyi durumda olduğuna dair yapılan bir çalışmada remisyonda olan 29 lösemili olgunun kontrol grubuna göre daha daha az anksiyöz oldukları belirtilmektedir. Kontrol grubu olmadan yapılan bir araştırmada ise, 133 remisyondaki olgudan özellikle erkeklerin normal populasyona göre daha az oranda anksiyete belirtileri gösterdikleri belirtilmiştir. Yapılan diğer bir çalışmada ise 5-15 yaş arasındaki 19 remisyondaki olgunun kontrol grubuna göre daha az depresyon tanısı aldıkları belirtilmektedir.
Literatüre bakıldığında remisyondaki olguların daha çok travma sonrası stres bozukluğu (TSSB) tanısı aldıkları gözlenmektedir. Travma sonrası stres belirtileri 3 farklı şekilde ortaya çıkmaktadır:
1-İyileşmiş olan olgular travmatik olayları kalıcı şekilde tekrar tekrar yaşamaktadır (intrusif düşünceler, hatırlamalar, kabuslar ya da güçlü olumsuz duyguların yaşanması)
2-İyileşmiş olan olgular travma ilgili durumlardan gerçekten veya dikkate değer şekilde kaçınmaktadır.
3-İyileşmiş olan olgular travmatik olayları hatırlamaları ile ilgili olarak güçlü fizyolojik belirtiler yaşamaktadırlar.
Remisyondaki olgular travma sonrası stres belirtilerinin sadece birkaçını gösterebildikleri gibi, 3 kategorinin hepsinden birçok belirtiu da sergileyebilmektedirler.
Yapılan araştırmalarda da, sağ kalanlarda ve ailelerinde hem TSSB hem de eşik altı TSSB tanısının yüksek oranda bulunduğu saptanmıştır. Yapılan bir araştırmada 8-19 yaş arasındaki iyileşmiş 30 olgunun %17‘sinde orta düzeyde, %30‘unda hafif düzeyde TSSB belirtileri olduğu saptanırken, diğer bir çalışmada ise remisyonda olan 64 lösemili olgunun %12.5‘unda ağır düzeyde TSSB belirtilerinin olduğu rapor edilmiştir. Birçok yaşayan ergen olguda, en az birkaç TSSB belirtileri olurken, bir çalışmada adelosanların %50‘sinin travmatik olayları tekrar tekrar yaşadıkları ve %29‘unun sağ kalmayla ya da kanserle ilgili travmatik olaylar aklına geldiği zaman şiddetli fizyolojik belirtiler gösterdikleri bildirilmektedir. TSSB ve eşik altı TSSB belirtileri, iyileşmiş olan olan olguların genç erişkinlik döneminde bile çok belirgin bir şekilde görülmekte ve genç erişkinlerin %15-21‘i TSSB tanısını almaktadırlar. Travmatik olayları hatırlayanların yaklaşık yarısında şiddetli fizyolojik belirtiler görülürken, %75‘inden fazlası tedavinin zor anlarını yeniden yaşıyor gibi olduklarını, %25‘i ise, kanserle ilgili tartışmalardan ve durumlardan kaçınmak istediklerini belirtmektedirler. Veriler göstermektedir ki; iyileşmiş olan çocuk ve ergenlerin travmatik reaksiyonları saç kaybetme veya ağrılı prosedürler gibi somut olaylarla ilişkili iken, iyileşmiş olan genç erişkinler hayati tehlikenin geçmesine rağmen, tıbbi geç etkiler veya oluşabilirliği konusunda kaygı yaşadıklarını ifade etmektedirler.
Eşik altı TSSB ve TSSB iyileşmiş olan olguların yaşam kalitesini etkilemektedir. Örneğin, remisyondaki olgular, kanseri düşünme ya da konuşmadan kaçınmaktadırlar, yaşadıkları herşeyin geçmişte aldıkları tedaviyi hatırlatacağını düşünmekte ve sosyalleşme konusunda sorunlar yaşayabilmektedirler. Bir çocuk ya da ergenin sağlığıyla ilgili önemli derecede sıkıntı yaşaması, dikkat sorunlarına ve bu nedenle derslerine odaklanamamaya yol açmakta, sonuçta akademik başarıda düşme olabilmektedir. Genç erişkinler, infertilite ve diğer tıbbi geç yan etkilerin, karşı cinsle yakın ilişki ve evlenmelerini olumsuz etkileyebileceği, bilişsel ve fiziksel durumlarını bozup, kimseye muhtaç olmayacak sabit gelirli bir iş sahibi olmalarını engelleyebileceği konusunda kaygı yaşayabilmektedirler.
Bazı iyileşmiş olgularda, açık olmamakla birlikte, TSSB ve eşik altı TSSB gelişmesi için predispozan faktörler belirlenmiştir. Tedavilere bağlı yoğun sıkıntı
olmaktadırlar. Bu durum TSSB ya da eşik altı TSSB gelişmesi için risk oluşturmaktadır. TSSB ve eşik altı TSSB ile aldıkları tedavi yoğunluğu, tanı ve tedavi zamanındaki yaş gibi objektif faktörler arasında bir ilişki bulunamamış; daha çok remisyondaki olguların mevcut ve geçmiş yaşamlarındaki tehdit unsurları ve inançları ile ilişkilendirilmiştir. Sağ kalan genç yetişkinlerde ise tıbbi geç yan etkilerin şiddeti ile TSSB belirtileri arasında önemli bir ilişkinin olduğu saptanmıştır. Bununla birlikte, literatürde, iyileşmiş olan olgularla kontrol grubu arasında TSSB açısından bir fark olmadığı ya da daha az TSSB tanısı aldıklarını bildirmiştir. Ayrıca Barakat çalışmasında 8-20 yaş arasında 309 sağ kalan olguyla sağlıklı kontrol grubunu karşılaştırmış ve sonuçta sağ kalan olgularla kontrol grubu arasında TSSB görülme oranları açısından bir fark olmadığını belirtmiştir. Benzer şekilde, remisyondaki olguların farklı nedenlerle travmatize olmuş diğer gruplara göre daha az TSS belirtileri gösterdikleri saptanmıştır.
Boman ve arkadaşlarının (2000), tedavisi biten 30 adölesan üzerinde yaptıkları çalışmada kendilerine daha az değer verdikleri, sosyal fobilerinin fazla olduğu ve olumsuz beden algısına sahip oldukları saptanmıştır. Çocukluk kanseri tedavisini bitirenler (n=5736) ile sağlıklı akranlarının karşılaştırıldığı (n=2565) çalışmada, tedavisi biten çocuklarda daha fazla depresyon ve somatik distress belirtilarının görüldüğü belirlenmiştir. Posttravmatik stres bozukluğunu tedavisi biten çocukların yüksek oranda yaşadıkları belirlenmiştir. Bu stresin hastalığı ve tedaviyi algılama düzeyini, kaygıyı ve uyumu etkilediği belirlenmiştir. Stuber ve arkadaşları (1996) tarafından, 7-19 yaşlarında lösemi tedavisi biten 64 çocuk üzerinde yapılan çalışmada başarılı tedaviden 12 yıl sonrasında da çocukların ve ebeveynlerinin travma sonrası stres belirtiları gösterdikleri saptanmıştır. Kanserli çocuklarda görülen psikososyal sorunları belirlemeye yönelik yapılan çalışmaların çoğunda kontrol kaybı, geleceğin belirsiz olması, rölaps korkusu, beden imajında bozulma, benlik saygısında azalma gibi çocuğun yaşam kalitesini olumsuz olarak etkileyen psikososyal sorunların farklı düzeylerde yaşandığı görülmektedir.
Nöropsikiyatrik, sosyal, davranışsal işlevsellikte bozulma çocukluk çağı SSS tümörü sonrası sağ kalan vakalarda yaygındır. Yapılan araştırmalar, nörodavranışsal bozulmaların, tanı süresince herhangi bir noktada ortaya çıkabileceğini ve çocukluk çağı beyin tümörü sonrası sağ kalanlarda tedavi ve tedaviyle ilişkin sekellerin genel yaşam kalitesini düşürdüğü göstermiştir. Beyin tümörünün kendisi ve tedavisi ile ilgili gözlenen psikososyal problemler; genel davranışsal sorunlar, uyum bozukluğu,