ANTİ MİTOKONDRİYAL ANTİKOR POZİTİFLİĞİ OLAN VE NORMAL ALKALEN FOSFATAZ DÜZEYLERİNE SAHİP OLAN HASTALARIN PRİMER BİLİYER KOLANJİT YÖNÜNDEN İNCELENMESİ:
RETROSPEKTİF ANALİZ UZMANLIK TEZİ Dr. HALİL İBRAHİM ELLEZ
TEZ DANIŞMANI Prof. Dr. ULUS SALİH AKARCA
İZMİR Aralık 2018
T.C
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
I TEŞEKKÜR
Uzmanlık eğitimim sürecinde bilgi ve deneyimleriyle bana yol gösteren, sabır ve anlayışla
tecrübelerini aktaran, ilgi ve desteğini hiç esirgemeyen değerli hocam İç Hastalıkları
Anabilim Dalı Başkanı Sayın Prof. Dr. Fehmi AKÇİÇEK’e,
İç Hastalıkları Uzmanlığı eğitimim sırasında kendilerinden her konuda bilgi ve
deneyimlerinden istifade ettiğim, uzmanlık eğitimimde büyük katkıları olan, asistanlığım
boyunca gösterdikleri sabır ve desteğini esirgemeyen tüm hocalarıma,
Bu çalışmamın gerçekleşmesi için gerekli koşulları sağlayan, tezin planlanmasından,
tamamlanmasına ve yazılmasına dek her aşamada, her türlü yardım ve desteğini
esirgemeyen değerli tez danışmanım Sayın Prof. Dr. Ulus Salih AKARCA’ya,
Eğitim hayatı boyunca sadece iyi bir hekim olmayı değil, iyi bir insan olmanın niteliklerini
öğreten, mezunu olmaktan gurur duyduğum İstanbul Tıp Fakültesi’ ne ve tüm hocalarına,
Çalışma hayatım boyunca birlikte çalıştığım hemşire arkadaşlarıma, yardımcı sağlık
personeline ve tüm Ege Üniversitesi Tıp Fakültesi Hastanesi İç Hastalıkları ailesine,
Tüm hayatım boyunca iyi ve kötü günümde yanımda olan aileme,
zorlu asistanlık süreci
boyunca desteğini hiçbir zaman eksiltmeyen arkadaşlarıma sonsuz teşekkür ederim.
II ÖZET
ANTİ MİTOKONDRİYAL ANTİKOR POZİTİFLİĞİ OLAN VE NORMAL ALKALEN FOSFATAZ DÜZEYLERİNE SAHİP OLAN HASTALARIN PRİMER BİLİYER
KOLANJİT YÖNÜNDEN İNCELENMESİ: RETROSPEKTİF ANALİZ Primer Biliyer Kolanjit (PBK), tipik olarak yüksek kolestatik karaciğer enzimleri ve pozitif antimitokondriyal antikor (AMA) testi ile teşhis edilen kronik bir kolestatik karaciğer hastalığıdır. Normal kolestatik karaciğer enzimleri olan hastalarda AMA pozitifliğinin klinik önemi belirsizdir. Bu çalışmada amacımız; kolestatik enzim düzeyleri normal olan kişilerde saptanan AMA
pozitifliğinin PBK ile ilişkisini saptamaktır.
Yöntem: AMA ve/veya AMA-M2 pozitifliği saptanan ve bu sebeple 2009-2018 yılları arasında Ege Üniversitesi Tıp Fakültesi Gastroenteroloji Kliniği’ne başvuran, ilk başvurusunda ALP düzeyleri NÜS’ün altında olan hastaların dosyası retrospektif olarak incelendi. Hastaların laboratuvar tetkikleri, aldıkları tedaviler, izlendikleri tanılar ve karaciğer biyopsilerinin patoloji sonuçları kaydedildi.
Bulgular: Çalışmaya 26 hasta dahil edildi. Hastaların ortalama yaşı; 56.8±14.9, cinsiyetleri 23 kadın (%88,46) 3 erkek (%11,54) idi. Hastaların tümünde ALP düzeyleri normaldi. Tüm hastalarda AMA düzeyi İİF ya da ELİSA ile AMA-M2 pozitifliği mevcuttu. Toplam 16 hastaya karaciğer biyopsisi yapıldı ve 7 (%43,75) tanesinde PBK ile uyumlu değişiklikler görüldü. Hastalar izlemde ise toplam 12 hasta PBK tanısı almış ve bu tanı ile tedavi alıp izlenmişlerdir. AMA titrasyonu İİF ile 1/20 olarak saptanan hastaların hiçbirinde PBK tanısı koyulamamıştır
Sonuç: AMA pozitifliği bulunan, kolestaz enzim düzeyleri normal olan kişilerin PBK ile yakından ilişkilidir. AMA titrasyonu 1/40≤ olan hastaların en az 2/3 ‘ü tanısı almıştır. Bu hastaların bir kısmı biyopsi sonucunda, bir kısmı izlemde klinik ve laboratuvar bulgularının ortaya çıkması ile tanı almışlardır. Çalışma grubumuzdaki hastalarda kadın hasta oranı %90’ a yakındır ve bu bulgu PBK’
III li hastalarda görülen oranlarla benzerlik göstermektedir. AMA titrasyonu 1/20 olan hastalar ise PBK ile ilişkili bulunmamıştır. Literatürde genel popülasyonda AMA düzeyi pozitif olan hastaların uzun dönemde sadece %10’unda PBK gelişeceği öngörülse de bu konuda biyopsi ile doğrulanmış, takip süreleri uzun prospektif veya retrospektif çalışmalar azdır. Bizim çalışmamızda biyopsi ile doğrulanan çalışmalar ile benzer bulgular elde edilmiştir. Bu konuda; takip süreleri daha uzun olan, prospektif ve retrospektif yöntemle yapılmış çalışmalara ihtiyaç vardır.
IV İÇİNDEKİLER
TEŞEKKÜR ... I ÖZET ... II İÇİNDEKİLER ... IV TABLOLAR, ŞEKİLLER, GRAFİKLER DİZİNİ ... VII KISALTMALAR DİZİNİ ... VIII 1.GİRİŞ ... 1 2.GENEL BİLGİLER ... 1 2.1 Tarihçe ... 2 2.2 Epidemiyoloji ... 2 2.3 Etyoloji ... 2 2.3.1 Genetik Faktörler ... 2 2.3.2 Çevresel Faktörler ... 4 2.4 Patofizyoloji ... 5
2.4.1 PBK ile İmmun sistem ilişkisi ... 5
2.4.1.1 Anti-mitokondriyal antikor ... 5
2.4.1.2 T-Lenfositler ... 6
2.4.2 Karaciğer ve Biliyer Epitel ... 7
2.5 Histoloji: ... 7 2.6 Klinik özellikler ... 8 2.6.1 Bulgu ve Semptomlar ... 8 2.6.1.1 Halsizlik ... 8 2.6.1.2 Kaşıntı ... 9 2.6.1.3 Diğer Bulgular ... 9
V
2.6.2 Fizik Muayene ... 9
2.6.3 Laboratuvar ... 9
2.6.3.1 Karaciğer fonksiyon testleri ... 9
2.6.3.2 Hematolojik Testler ... 10 2.6.3.3 Serum Lipidleri ... 10 2.6.3.4 Diğer testler ... 10 2.6.4. Serolojik Testler ... 10 2.6.4.1 Anti-mitokondriyal antikor ... 11 2.6.4.2 Anti-nükleer antikor: ... 11
2.6.5 PBK ‘nin otoimmun hastalıklarla olan ilişkisi ... 12
2.6.6 Komplikasyonlar ... 12
2.6.6.1 Siroz ... 12
2.6.6.2 Hepatosellüler Karsinom (HSK ) ... 13
2.6.6.3 Metabolik Kemik Hastalıkları ... 13
2.6.6.4 Diğer Komplikasyonlar ... 13
2.7 Tanı ... 13
2.7.1 Ayırıcı Tanı ... 14
2.8 Overlap sendromlar ... 15
2.9 Prognoz ... 15
2.9.1 UDCA tedavisine Yanıt ... 17
2.9.2 Serum ALP ve Bilirubin düzeyleri ... 17
2.9.3 Semptomlar ve PBK ilişkili hastalıklar ... 18
2.9.4 Histolojik evre ... 18
2.9.5 Serolojik markerlar ... 18
2.9.6 Genetik varyantlar ... 18
VI
2.10.1 Ursodeoksikolik asit ... 19
2.10.2 Obetikolik asit (OCA)... 20
2.10.3 Budesonide ... 20
2.10.4 Kolşisin ve Metotreksat ... 21
2.10.5 Fibrik asit analogları ... 21
2.10.6 Diğer tedaviler ... 21 2.11 Karaciğer Transplantasyonu ... 21 3.GEREÇ VE YÖNTEM ... 23 3.1 Hasta grubu ... 23 3.2 Yöntem ... 23 3.3 İmmunolojik yöntemler ... 24 3.4 Histolojik analiz ... 24 4. BULGULAR ... 25
4.1 Demografik ve Laboratuvar bulgularının analizi ... 25
4.2 AMA düzeylerinin analizi ... 27
4.3 Biyopsi, Tanı,Tedavi ve İzlem ile ilgili analizler ... 27
6.SONUÇ... 33
VII TABLOLAR, ŞEKİLLER, GRAFİKLER DİZİNİ
TABLOLAR:
Tablo 1. Primer biliyer kolanjitte görülen antikorlar ve görülme sıklıkları………11
Tablo 2 Primer Biliyer Kolanjit’e eşlik eden otoimmun hastalıklar ve görülme sıklıkları………. 12
Tablo 3 Kronik kolestatik hastalıklarda ayırıcı tanı ……….16
Tablo 4 PBK de risk sınıflaması ………..17
Tablo 5 PBK tedavi yanıt kriterleri……….. 19
Tablo 6 Hastalardan AMA istenme sebepleri ve hasta sayıları………... 24
Tablo 7 Hastalarda bakılan laboratuvar parametreleri ve analizleri……….... 25
Tablo 8 AMA titrasyon düzeyleri ve hasta sayıları arasında ilişki ………..25
Tablo 9 Karaciğer biyopsi patoloji sonuçları ve hasta sayılarının ve yüzdelerinin dağılımı …….26
VIII KISALTMALAR DİZİNİ
AASLD : American Association for the Study Liver Diseases AE-2 : Anyon Exchanger-2
ALP : Alkalen Fosfataz ALT : Alanin Aminotransferaz AMA : Anti Mitokondriyal Antikor AMA M2 : Anti Mitokondriyal Antikor Tip 2 ANA : Anti Nükleer Antikor
ASMA : Anti Smooth Muscle Antibody= Anti Düz Kas Antikoru AST : Aspartat Aminotransferaz
CTLA-4 : Cytotoxic T-Lymphocyte–associated Antigen 4=sitotoksik T lenfosit Ilişkili antijen 4
DILI : Drug İnduced Liver İnjury= İlaç ilişkili karaciğer hasarı EASL : The European Association for the Study of the Liver ELİSA : Enzyme-Linked Immunosorbent Assay
EUS : Endoskopik Ultrasonografi EBV : Ebstein-Barr Virus
FGF-19 : Fibroblast Growth Faktör-19 FXR : Farnesoid X reseptörü GGT : Gama Glutamil Transferaz
GWAS : Genome Wide Association Studies
HDL : High-Density Lipoprotein= Yüksek Dansiteli Lipoprotein HLA : Human Leucocyte Antigen= İnsan Lökosit Antijeni HSK : Hepatosellüler Karsinom
IX HTLV-1 : Human T Lymphotropic Virus 1
IL : İnterlökin IFN : İnterferon
İİF : İndirekt İmmünfloresans JAK : Janus Kinaz
LDL : Low Density Lipoprotein= Düşük dansiteli lipoprotein MDR-3 : Multidrug resistance protein 3
MELD : Model for End-Stage Liver Disease
MRCP : Manyetik Rezonans Kolanjiopankreatikografi
NF-κB : Nükleer Faktör kappa B NÜS : Normalin Üst Sınırı OCA : Obetikolik Asit OİH : Otoimmun Hepatit PBK : Primer Biliyer Kolanjit
PDC : Piruvat Dehidrojenaz Kompleksi
PPAR : Peroxiome proliferatör activated receptor
STAT :Signal transducers and activators of transcription TGF ; Transforming Growth Factor
TNF : Tumör Nekrozis Faktör UDCA : Ursodeoksikolik asit
VLDL : Very Low Density Lipoprotein= çok düşük dansiteli lipoprotein
1 1.GİRİŞ
Primer biliyer kolanjit; kadınlarda daha sık görülen, kronik, nonsüpüratif, granülomatöz inflamasyon gösteren,karaciğerin kolestatik hastalıklarındandır. Hastalık kadınlarda daha sık görülmektedir. Hastalığın klinik seyri değişkendir. Tedavi edilmediği takdirde ileri fibrosis, siroz ve karaciğer transplantasyonuna ilerleyebilir. Tedavide ursodeoksikolik asit (UDCA) kullanımı ile birlikte hastalık sağkalımında büyük oranda iyileşme sağlanmıştır[1]. Diğer otoimmun hastalıklarla birlikte görülebilmektedir. Genelde kaşıntı, halsizlik gibi semptomlarla karşımıza çıkmaktadır ancak hastaların çoğu asemptomatik dönemde tanı almaktadır. Anti mitokondriyal antikor (AMA) hastaların %90-95’inde görülmektedir[2]. Kolestaz enzimleri - alkalen fosfataz (ALP) ve gama glutamil transferaz (GGT)- yüksekliğine AMA pozitifliğinin eşlik etmesi PBK tanısı koydurur. Karaciğer biyopsisi tanı için şart değildir ancak hastalığın prognozunu belirlemede önemli bir yere sahiptir[3].
AMA, kolestatik enzimleri yüksek olan kişilerde PBK açısından yüksek özgüllüğe sahiptir[4]. Genel popülasyonda görülme sıklığı yaklaşık %1’ dir. Ancak normal kolestaz enzim değerlerine sahip olan kişilerde AMA pozitifliğinin , PBK ile ilişkisi hakkında net bilgi yoktur[5]. Bu kişilerin yaklaşık %10’unda ileride PBK gelişeceği tahmin edilmektedir. Bu konuda yapılmış çok az sayıda çalışma mevcuttur. Bazı çalışmalar AMA pozitifliğinin PBK’yı öngörmede prediktif olduğunu gösterse de, bazı çalışmalar aksini bildirmektedir.
Biz; bu özellikleri taşıyan hastalarda, AMA’nın yüksek titrasyonlarda saptanan pozitifliğinin PBK’ nın erken evrelerini yansıttığını düşünmekteyiz. Hastalığın daha erken evrelerde saptanması ve erken tedavi ile hastalığın seyrinde iyileşmeler sağlanacağı ön görülmektedir.
Bu çalışmada amacımız; kolestatik enzim düzeyleri normal olan kişilerde saptanan AMA
pozitifliğinin PBK ile ilişkisini saptamak, bu hastaların izlemdeki klinik ve laboratuvar bulgularını değerlendirmek, varsa aldığı tedavileri belirlemek ve bunların etkinliğini saptamaktır.
2.GENEL BİLGİLER
Primer biliyer kolanjit; küçük intralobüler safra yollarının T- Lenfosit aracılı inflamasyonu ile karakterize olan bir hastalıktır. Safra yollarında oluşan sürekli inflamasyon sonucunda safra yolu epitelinde destrüksiyon olur ve bunun sonucunda kolestaz bulgu ve semptomları gelişir. Bu durum ilerleyici fibrozis zemininde siroz ve karaciğer transplantasyonuna gidebilir. Hastalığın seyri
2 değişkendir. Tedavide UDCA kullanımı ile hastaların büyük çoğunluğunda önemli iyileşmeler sağlanmıştır.
2.1 Tarihçe
Hastalık “primer biliyer siroz” adıyla 1851 yılında Addison ve Gull[6], 1876 yılında ise Hanot[7] tarafından tanımlanmıştır. 1950 yılında ise Ahrens ve ark.[8] 1851 ile 1950 yılları arası 25 vakada yaptıkları bir çalışma ile hastalığın özelliklerini tanımlamışlardır. Sarılık, kaşıntı, hepatomegali, hiperlipidemi ve ksantomlar bu çalışmada tanımlanmıştır. Uzun yıllar boyunca hastalığın ismi konusunda görüş farklılıkları mevcuttu. Zaman zaman farklı isimler kullanılmış olsa da 2015 yılına kadar “primer biliyer siroz” ismi kullanılmıştır. 2015 yılında hastalığın ismi “primer biliyer
kolanjit” olarak değiştirilmiştir. 2.2 Epidemiyoloji
Hastalık; en çok Kuzey Avrupa ve Kuzey Amerika’da görülmektedir. Hastaların büyük çoğunluğu kadındır (K/E= 10/1)[9]. 30-65 yaşları arasında daha sık görülür. Literatürde 15 ile 93 yaş arası tanı alan vakalar mevcuttur. Hastalığın erkeklerde görülme insidansının arttığını gösteren çalışmalar da mevcuttur [10].
Hastalığın prevalansına yönelik çeşitli ülkelerde çok sayıda çalışma yapılmıştır. Hastalığın görülme sıklığı çok büyük değişkenlik göstermektedir. Son yıllarda hastalığın görülme sıklığında bir artış gözlenmiştir. Bu artışın tanısal testlerin yaygınlığının artması, tedavide ursodeoksikolik asit kullanımı sonrası sağkalımın artması ve PBK hakkında bilinenlerin artması ile ilişkili olduğu düşünülmektedir. Hastalık tüm dünya üzerinde görülebilse de sıklıkla Kuzey Amerika, Kuzey Avrupa (İskandinav ülkeleri, İngiltere gibi) ülkelerde görülmektedir[11, 12]. En az sıklıkta ise Avusturalya ve Brunei’de saptanmıştır[13].
2.3 Etyoloji
2.3.1 Genetik Faktörler
PBK; patofizyolojisinde genetik ve çevresel etmenlerin birlikte olduğu kompleks bir hastalıktır. Genom bazlı çalışmaların yapılması ve yaygınlaşması ile PBK’nın genetik yapısının çözülmesinde önemli adımlar atılmıştır. GWAS (Genom Wide Association Studies) çalışmaları sonucunda HLA genlerinin PBK gelişiminde majör rolü olduğu düşünülmektedir.
3 PBK kalıtsal bir hastalıktır. Yapılan epidemiyolojik çalışmalarda monozigotik ikizlerde hastalık konkordansının arttığı gösterilmiştir. PBK’li hastalarda ve diğer akrabalarında diğer otoimmun hastalıklar daha sık görülmektedir.
HLA (Human Leucocytes Antigen) allelleri; antijen bağlayıcı bölgelerin yapısını belirler ve ona spesifik karakterlerini kazandırır. Aynı zamanda otoimmuniteye dirençte veya otoimmunitenin gelişmesinde önemli rol sahibidir. PBK’de rol oynayan en önemli HLA alleli, class 2 DRB1*08 ailesine aittir. Bu allel ailesi ile yapılan birçok çalışmada PBK gelişimi ile kuvvetli bir ilişkisi olduğu gösterilmiştir. Bazı HLA allellerinin ise PBK gelişimini engellemede rol oynadığı sonucuna varılmıştır [14, 15].
HLA ile ilişkili olmayan diğer genler ile yapılan birçok çalışmada başka bazı genlerin de hastalığın gelişmesinde etkili olduğu ortaya konmuştur. Tanımlanan bu yapılar, immun sistem
düzenlenmesinde etkilidir. Bu düzenlenmede oluşan bozukluklar kişinin otoimmuniteye
yatkınlığını arttırmakta ve ileride oluşan çevresel bir faktörün tetiklemesiyle hastalık tablosu ortaya çıkmaktadır.
IL12A ve IL12B ile ilişikli genlerin, hastalığın oluşmasında HLA ile birlikte etkin bir rol oynadığı 2009’da yapılan bir çalışmada gösterilmiştir [16]. IL-12, Th-1 aktivasyonunda ve otoreaktif T lenfositlerin gelişmesinde önemli bir role sahiptir. IL-12‘nin p35 parçasının ve IL-12 sinyal yolağında yer alan STAT4 mutasyonlarının da hastalık gelişmesinde rolü vardır. PBK için yapılan hücre çalışmaları ve hayvan modellemelerinde IL-12/IL-23 sinyal yolağının da önemli bir yere sahip olduğu gösterilmiştir [17].
PBK gelişiminde rol oynayan bir başka faktör TNF-α ve TNF-α sinyal yolağı ile ilişkin mutasyonlardır. Yapılan birçok GWAS tabanlı çalışmada; TNF-α ve sinyal yolağı ile ilişkili mutasyonlar ortaya konmuştur. Yapılan bir hücre kültürü çalışmasında, PBK’lı hastalardan alınan makrofajlar, safra yolu epitel hücreleri ile enkübe edilmiştir. İzlemde bu hücrelerde TNF ile ilişkili ligand ekspresyonu ve AMA oranında ciddi bir azalma görülmüştür.
Nükleer faktör kappa B (NF-κB); immun yanıt ile ilişkili birçok molekülü düzenleyen önemli bir transkripsiyon faktörüdür. NF-κB ile ilişkili mutasyonlar PBK gibi birçok otoimmun hastalıkta gözlenmiştir. Bunun dışında CTLA4 ile ilişkili mutasyonların ve vitamin D reseptörü ile ilişkili mutasyonların PBK gelişiminde rol oynadığı ortaya konmuştur.
4 2.3.2 Çevresel Faktörler
Çevresel faktörlerin, genetik anlamda varyasyon taşıyan kişilerde immün toleransı bozarak hastalığın ortaya çıkmasını sağladığı düşünülmektedir. Enfeksiyonlar, kimyasal ksenobiyotikler, radyasyon, yaşam stili varyasyonları suçlanmaktadır.
Patojenler; peptid, karbonhidrat veya DNA parçaları gibi epitoplar sunar. Bu epitoplar değişik derecelerde self-epitoplarla benzerlik gösterir. Böylelikle uyarılan hücre aracılı veya antikor aracılı immun sistem hem patojene yanıt verir hem de otoimmun yanıt başlamış olur. Bakteriler, virüsler mantarlar, parazitler bu yanıtın oluşmasına sebep olabilir.
Birçok enfeksiyoz ajan etyolojide suçlanmaktadır ancak ilişkisi en belirgin olan Escherichia coli’ dir. E.coli’nin PDC- E2 proteinine PBK ‘li hastalar normale göre 100 kat afinite gösterir [18]. Bununla beraber gelişen çapraz reaksiyonların PBK gelişiminde önemli olduğu düşünülmektedir. PBK’lı hastalarda gram negatif üriner sistem infeksiyonları normal popülasyona göre daha sık gözlenmiştir. Yapılan çalışmalarda etken olabileceği gösterilen enfeksiyoz ajanlar; Klebsiella pneumoniae, Staphylococcus aureus, Proteus mirabilis, Mycobacterium gordonae, Salmonella Minnesota, Trypanosoma brucei ve Neisseria meningitides’dir. Ebstein- Barr Virus (EBV), cytomegalovirus, insan retrovirus 1 (HTLV-1)’in de etyolojide rol oynadığı düşünülmektedir. Ksenobiyotikler; küçük molekül ağırlığına sahip olan kimyasal maddelerdir. Proteinin yapısına katılarak bir kompleks oluşturabilirler veya proteinin yapısını bozabilirler. Sonuç olarak proteinlerin moleküler yapısında değişiklik oluştururlar.
PBK gelişiminde sigara, kozmetik maddeler, gebelik gibi faktörlerin etkili olduğu gösterilmişti r [19]. Sigaranın PBK ile kuvvetli bir ilişkisinin olduğu ABD, İngiltere ve Fransa’da yapılan çalışmalarda gösterilmiştir [20, 21]. Bu ilişki aktif sigara içenlerde daha yüksektir [21]. Fakat Yunanistan ve Hollanda’da yapılan başka çalışmalarda ise sigara içmenin PBK riskini arttırdığı yönünde bir kanıt bulunamamıştır[22, 23].
Kimyasal atıklar ve radyasyon, PBK gelişim riskini arttıran faktörlerdendir. Ancak bu faktörlerin rolü net değildir. Kimyasal atıklara uzun süre maruz kalanlarda PBK gelişimin arttığı
bilinmektedir. Nagasaki’ de atom bombası sonrası sağ kalanlarda PBK gelişme insidansı artmıştır [24].
Özetle PBK, oluşumunda genetik ve çevresel faktörlerin karmaşık ve iç içe geçerek rol oynadığı multifaktöryel bir hastalıktır. Hastalığın oluşmasında genetik bir zemin mevcuttur ancak ortaya çıkması için çevresel etkenlerin etkili olduğu düşünülmektedir.
5 2.4 Patofizyoloji
PBK, karakteristik olarak küçük intralobüler safra yollarında T lenfosit aracılı hücresel hasar ile kendini gösteren bir hastalıktır. Safra yolları epitel hücrelerine olan bu sürekli saldırı epitel
hücrelerinin kaybına, bu kaybın devam etmesi de klinik olarak kolestaz bulgularına neden olur. Bu kronik T lenfosit aracılı hasar karaciğer sirozuna ve karaciğer yetmezliğine sebep olur.
2.4.1 PBK ile İmmun sistem ilişkisi 2.4.1.1 Anti-mitokondriyal antikor
PBK, nükleer ve mitokondriyal self- antijenlere karşı oluşan immun yanıtsızlığın bozulması ile ortaya çıkar. Bu aşamada PBK’ya özgü olarak ilk tanımlanan otoantikor, iç mitokondriyal
membrana karşı gelişen AMA’dır ve bu hastalıkta genellikle çok yüksek titrelerde saptanır. AMA, hastaların %95’inde yüksek titrede pozitif olarak saptanır. Normal popülasyonda ise AMA
pozitiflik oranı %1 den daha azdır [4].
AMA, iç mitokondriyal membranda bulunan ve piruvat dehidrogenazı da içeren 2-oxo-asit dehidrogenaz kompleks ailesini ve 2-oxo-glutarik asit dehidrogenaz’ı hedef alır. Bu enzim kompleksleri keto-asit substratlarının oksidatif dekarboksilasyonunda rol oynarlar [25]. PBK’da otoantikor yanıtı ise en belirgin olarak piruvat dehidrogenez kompleksine (PDK) karşı oluşur. Daha az sıklıkla 2-oxo-asit dehidrogenaz kompleks ailesine yönelik diğer yapılara karşı gelişir.
Piruvat dehidrogenaz kompleksi, sitrik asit siklusunda önemli bir basamak olan piruvattan asetil koenzim A(KoA) dönüşümünü sağlar. PDK bir multienzim kompleksidir; üç enzim, beş koenzim ve proteinlerden oluşur. Enzimler; piruvat dehidrojenaz (E1), dihidrolipoamide transasetilaz (E2), dihidrolipoamide dehidrojenaz (E3)’dır. Bununla birlikte yapısal protein olarak protein X ya da E3 bağlayıcı protein (E3BP) ile iki tane regülatuar enzim (piruvat dehidrojenaz kinaz ve piruvat dehidrojenaz fosfataz) içerir [26].
PDK içerisinde en sık reaksiyon gösteren parçalar ise; dihidrolipoamid asetil transferaz (E2) ve enzim 3 bağlayıcı protein (E3BP) dir. Tek başına bu iki antijen PBK’li hastalarda %90 oranında görülür. Her iki antijene karşı gelişen antikorlar benzer yapıdadır ve her iki enzimin aktivitesini bloke edebilir. PDK yapısının ortaya konmasıyla bu durumun sebebi anlaşılmıştır. Her iki enzimin aktif kısmında bulunan ve enzim aktivitesinde önemli bir ko-faktör olan lipoik asitin otoreaktif olarak immun sistemi tetiklediği düşünülmektedir [25, 27].
PBK’de gelişen anti-mitokondriyal antikorlar; IgM, IgG IgA yapısında olabilir. Genellikle PBK gelişimi ile ilgili antikor IgG3 yapısındadır.
6 PBK gelişiminde rol oynayan bazı nükleer otoantikorlar da tanımlanmıştır. Bu otoantikorlar
genellikle immunfloresans boyamada perinükleer boyanma özelliği gösterir. Bunlardan en sık görüleni gp210 ve sp100’e karşı gelişen otoantikorlardır. Bunların dışında daha az sıklıkla p62, sentromer, Lamin B reseptörüne karşı gelişen antikorlar mevcuttur [28] .
Serum AMA düzeylerinin, PBK tanısında önemli bir rolü olmasına karşın patogenezinde rolünün kısıtlı olduğu düşünülmektedir. Biliyer epitel hücrelerde antikor aracılı sitotoksisiteye neden olduğu düşünülmesine rağmen bu antikorların patogenezde primer rol oynamadığı daha çok B hücrelerinin etkisini arttırdığı ve bu alandaki T lenfositlerin immun toleransını azaltarak etki ettiği düşünülmektedir.
2.4.1.2 T-Lenfositler:
AMA’nın patogenezdeki rolü net olmamasına rağmen, T-lenfositlerin rolü daha belirgindir. Portal alanda CD4/CD8 T lenfositler yüksek konsantrasyonda bulunmaktadırlar. Lenfositler bu alanda safra duktus epiteli çevresini sarar ve nekroze dokuya infiltre olmuş halde konumlanırlar [29]. Bu lenfositler oto-reaktif özellik taşır ve PDC-E2 ye karşı yanıt oluşturur [30]. Yapılan çalışmalarda kronik karaciğer hastalığı olan bireylerde normal popülasyona kıyasla portal alanda daha yoğun PDC-E2 spesifik T lenfosit düzeyi olduğu saptanmıştır. Aynı kişinin portal lenf nodlarında diğer periferal lenf nodlarına oranla daha yüksek konsantrasyonlarda PDC-E2 spesifik T lenfosit olduğu gösterilmiştir [31].
PDC-E2, normal insanlarda iç mitokondriyal membranda bulunmakta iken, PBK’li hastalarda safra epitel hücre yüzeyinde görülür [32]. CD4+ T lenfosit ve CD8+ T lenfosit PDC-E2 antijeninde benzer epitop bölgelerine karşı immun yanıt gösterir [29].
Yapılan hayvan modellemelerinde; epitele karşı immuntoleransın kaybı ile erken dönem
değişiklikler oluşmaya başladığı gösterilmiştir. AMA enjekte edilen hayvanlarda safra yollarında herhangi bir değişiklik gözlenmemiştir. Kısacası T- lenfositlere karşı immun tolerans kaybı primer biliyer kolanjit patogenezinde en önemli başlatıcı faktördür.
İmmuntolerans kaybı sonrasında öncelikle CD4+ T lenfositler ve B lenfositler aracılığı PDC-E2 ye karşı oto-antikorlar gelişir. Bu oto-antikorlar öncelikle IgM yapısında iken sonrasında IgG ve IgA yapısında üretilir. IgG3 ve özellikle IgA oto-antikorları PDC-E2’nin daha fazla biliyer epitel apikal yüzünde oluşmasını sağlar. Bu oluşan antikorlar makrofajları uyarır. Makrofajda JAK/STAT ve NFκB aktivasyonu gerçekleşir ve IFNγ salgılanır. CD4+ T lenfositler öncelikle Th1 yolu ile IFNγ aracılığı ile CD8+ T lenfositler uyarılır. Sitotoksik CD8+ T lenfositler aracılığı ile Fas-FasL
7 etkileşimi olur. Perforin-granzim salgılanır ve biliyer epitel hücresi apopitoza gider. İmmun uyarı devam ettikçe Th17 yolağı CXCR3-CXCL10 ve CCR6 – CCL20 etkileşimi ile daha fazla aktive olmaya başlar. Th17 ile TGFβ, IL-6 ve IFNγ düzeyleri artar, inlamatuar infiltrasyon artar, fibrozis uyarılır ve nekroz gelişir [3].
2.4.2 Karaciğer ve Biliyer Epitel
Safra asitleri; hepatositlerde kolesterolden sitokrom enzimleri aracılığı ile sentezlenir ve hepatositlerden safra kanallarına sekrete edilir. Sekrete edilmeden önce sentezlenen hidrofobik safra asitleri glisin ve taurin ile konjuge edilerek hidrofilik hale getirilir. Safra asitleri
fosfatidilkolin tarafından şaperonize edilir ve MDR3 ile safra yollarına atılır. PBK’da ise apikal Anyon Değiştirici Kanal 2 (Anion Exchanger 2-AE2) aktivitesinin bozulması ve bikarbonat sekresyon kaybı ile şaperonize olmayan safra asitleri biliyer epitel hasarı yapar. Biliyer epitel safra asitlerinin pro-apoptotik etkilerine karşı hassastır. Şaperonize olmayan safra asitleri AE2 kanalını inhibe eder. AE2 kanalının inhibisyonu ile bikarbonat şemsiyesi bozulur ve böylelikle pro-apopitotik ve pro-inflamatuar moleküller açığa çıkar. Apopitoz uyarılır.
Apopitotik hücrelerden salınan moleküller, hepatik stellate hücrelerin uyarılmasını ve bu bölgede toplanmasını sağlar. Fibrozis uyarılır ve biliyer staz oluşur. Parçalanan hücrelerden çıkan PDE2 ile inflamasyon döngüsü devam eder.
2.5 Histoloji:
PBK, genellikle karaciğerde interlobuler ve septal safra yollarını etkiler. İnflamasyon yavaş seyirli ve non-süpüratif formdadır. İnflamasyon infiltratı çoğunlukla lenfosit ve makrofajlardan zengindir. Bunun dışında plazma hücreleri, polimorf nüveli lökositler (özellikle eozinofiller), epiteloid granülomlar görülebilir. Epiteloid granülomların varlığı bazı çalışmalarda hastalığın erken evresi ile ilişkilendirilmiştir. Portal venüller, inflamasyona bağlı olarak oklüde olabilir. Arteriyel
lezyonlar çok az görülür. Terminal portal venüller sıklıkla siroz ve progresif fibrozis varlığında bile kaybolmaz.
PBK’da en önemli, sıklıka rastlanan ve tanısal ipucu oluşturan bulgu duktopenidir. Duktopeni interlobuler safra kanallarının portal alanda %50’den fazla kaybı demektir. Safra yollarının kronik hasarı sonucunda safra yolu epitel duvarı nekroze olur, bu lezyon florid safra yollu hasarı adını alır. Bu lezyonun biyopsi materyalinde görülmesi PBK lehinedir. Bunun dışında, periportal/ periseptal bakır depozitleri, periportal/ periseptal tüysü dejenerasyonlar, Mallory-Denk cisimcikleri ve kolestatik rozetler görülebilir.
8 PBK’de karaciğer ve biliyer epiteldeki bulgular dört evrede sınıflandırılır. Evre 1; portal bölgede inflamasyonu tarifler. Bu evrede florid safra lezyonu görülebilir. İnflamasyon portal triadda sınırlı kalmıştır. Evre 2; inflamasyonun periportal alana ve karaciğere doğru yayıldığı evredir. İnterface hepatit adını verilen durum bu evrede görülür, hepatositler birbirinden ayrılır, sellüler nekroz ve apopitoz olur.
İnterface hepatit iki şekilde karşımıza çıkar: Birincisi; hepatositlerde görülen lenfositik piecemeal nekrozdur. Otoimmun hepatit’de daha sık görülmektedir. İkincisi; biliyer piecemeal nekroz gözlenir. Bu nekroz ciddi duktular reaksiyonu uyararak, duktular proliferasyon, ödem, nötrofil infiltrasyonu, periduktular fibrozise neden olur. Fransa’da yapılan bir çalışmada interface hepatitin şiddetinin, karaciğerde fibrozis gelişmesi ve fibrozisin şiddetini öngörmede önemli bir rol oynadığı gösterilmiştir [33].
Evre3; hepatik yapı fibroz septalar nedeni ile yıkılmaya başlamıştır. Portal alanda fibrozis, safra yollarının kaybı, bakır birikimi gözlenebilir. Fibroz doku septalar ve geniş bantlar halindedir. Evre 4’te siroz görülür, karaciğer makroskopik olarak düzensiz görünümdedir. Fibroz dokunun septaları dens ve hiposellüler hale gelmiştir. Karaciğerde rejenerasyon nodülleri gözlenir. Safra yolları ileri derecede yıkılmıştır. Portal alanda safra trombüsleri gözlenebilir.
2.6 Klinik özellikler
2.6.1 Bulgu ve Semptomlar
Hastaların yaklaşık %50-60’ı tanı anında asemptomatiktir. Genellikle diğer nedenlerle yapılan testlerde karaciğer enzimlerinin yüksek saptanması ile teşhis edilir. Bunun dışında yaklaşık hastaların %50’sinde halsizlik ve %40’ında kaşıntı yakınması mevcuttur ve bunlar tanı anında en sık görülen semptomlardır. Bunun dışında diğer otoimmun hastalıkların bulguları veya PBK komplikasyonları – siroz gibi- ile de tanı alabilirler.
2.6.1.1 Halsizlik
PBK’ li hastalarda halsizlik genelde günlük aktivitelerde gözlenir ve yaşam kalitesini bozabilecek seviyelerde olabilir. Sıklıkla depresyon ile ilişkilendirilir ve tanı koyulmasında gecikmelere neden olur. Yapılan bir çalışmada; kas dokusunda mitokondriyal disfonksiyon ile ilişkili olduğu
9 2.6.1.2 Kaşıntı
Hastaların yaklaşık %20-70’inde gözlenir ve tedavi edilmezse sarılık gelişir. Hamilelerde de gözlenebilir ve sıklıkla gebeliğin intrahepatik kolestazı ile karıştırılır. Ancak gebelik sonrasında PBK’lı hastalarda kaşıntı devam eder. Kaşıntı geceleri artar. Kuru ciltlerde, sıcak ve nemli havalarda kaşıntı daha fazla olur.
2.6.1.3 Diğer Bulgular
Sağ üst kadranda ağrı, hafızada kayıplar, konsantrasyonda güçlük gibi bulgular gözlenebilir. Yağda eriyen vitaminlerin (A, D, E, K) kaybı ve bununla ilişkli malabsorbsiyon semptomları ve steatore de gözlenebilir. Sicca semptomları sıktır. Raynoud fenomeni, kalsinozis de nadir olarak görülebilir. 2.6.2 Fizik Muayene
PBK’li hastalarda fizik muayene bulguları oldukça değişken olup genellikle hastalığı evresine bağlıdır. Asemptomatik hastalarda fizik muayene çoğunlukla normaldir. Cilt bulguları sık görülür. Kuru cilt, hiperpigmentasyon, kaşıntıya bağlı ekskoriyasonlar, ksantom, ksantelezma, sarılık, dermatografizm, tırnaklarda mantar enfeksiyonu cilt bulgularındandır. Bir çalışmada PBK’li hastaların yaklaşık % 40’ında dermatolojik semptomlar görülmüştür [35].
Hepatosplenomegali hastalarda sıklıkla görülen bir bulgudur ve asemptomatik hastalarda bile görülebilir. Hepatomegali hastalık progresyonu ile ilişkilidir. Splenomegali genellikle portal hipertansiyon bulgusu olarak gözlenir.
Bunun dışında siroz gelişen hastalarda görülen tüm bulgular ortaktır. Bakır birikimine bağlı olarak gelişen Kayser-Fleischer halkası nadir olsa da görülebilir.
2.6.3 Laboratuvar
PBK’de sıklıkla görülen laboratuvar bulguları ALP yüksekliği, AMA pozitifliği, ANA pozitifliği ve hiperlipidemidir. Bunun dışında transaminazlarda yükseklik, artmış serum bilirubin düzeyleri de görülür.
2.6.3.1 Karaciğer fonksiyon testleri
Serum ALP değerleri yüksek saptanır ve bu yükseklik karaciğer kaynaklıdır. ALP hastalığın progresyonu ve duktopeni ile ilişkilidir. ALP düzeyi hastalığın başında bir plato değerine ulaşır ve hastalığın seyri boyunca genellikle bu değerin %20 oranında dalgalanma gösterir. Kan grubu (O ve B kan grubu antijenlerini taşıyan kişilerde özellikle intestinal sistemden salgılanan ALP enzimi
10 üzerinden) ve yüksek IgG düzeyinde ( PBK- overlap sendromlarında) ALP düzeyleri daha düşük saptanır [36]. Serum transaminazları normal veya hafifçe artmıştır. Eğer serum transaminazları normalin üst sınırından 5 kat veya daha fazla artmış ise overlap sendromları düşünülür. Serum 5’nükleotidaz ve gama glutamil transferaz (GGT) düzeyleri de ALP düzeylerine paralel olarak artar.
Serum bilirubin düzeyleri hastalığın başlangıç evresinde genellikle normaldir ancak ilerleyen zamanlarda hastalık progresyonu ile düzeyleri artar. Genellikle direkt ve indirekt bilirubin düzeyleri birlikte artar. Siroz gelişen hastalarda düşük serum albümin düzeyi ve yüksek INR düzeyleri görülebilir.
2.6.3.2 Hematolojik Testler
Portal hipertansiyon gelişen hastalarda olan gastrointestinal kanamalar nedeni ile PBK’lı hastalarda demir eksikliği anemisi görülebilir. Siroz varlığında lökopeni ve trombositopeni de görülebilir. PBK’lı hastalarda karaciğer ve kanda artmış eozinofil düzeyleri saptanmıştır. Eozinofillerin hastalık patogenezinde rol oynadığı düşünülmektedir.
2.6.3.3 Serum Lipidleri
Serum kolesterol düzeyleri en az %50 hastada yüksek saptanmıştır ve bazen 1000 mg/dl üzerinde saptanabilir. Kolesterol düzeylerine bağlı olarak ksantom ve ksantelezma görülür. Hastalığın erken dönemlerinde LDL ve VLDL düzeylerinde hafif bir artış gözlenir ancak HDL düzeyinde çarpıcı derecede bir artış görülmüştür. Yapılan çalışmalarda ise PBK’li hastalarda, PBK ile ilişkili kardiyak risk artışı saptanmamıştır.
2.6.3.4 Diğer testler
Serum IgM, düzeyi, safra asitleri, serüloplazmin, hyalüronik asit düzeyleri artmıştır. Anti-tiroid antikorlar sıklıkla pozitif olarak saptanır. Sirozlu hastalarda hiponatremi ve artmış kreatinin düzeyi görülebilir.
2.6.4. Serolojik Testler
PBK’da serolojik testler tanıda çok önemli bir yere sahiptir. AMA genellikle pozitif saptanır. ANA ise sıklıkla görülür.
11 2.6.4.1 Anti-mitokondriyal antikor
AMA, PBK tanısında en önemli serolojik testtir. Hastaların yaklaşık %90-95’ nde gözlenen bir bulgudur. Ayrıntılı bilgi bölüm 2.4.1.1 de verilmiştir.
2.6.4.2 Anti-nükleer antikor:
ANA, hastaların yaklaşık %70’inde pozitif saptanmıştır. ANA’ nın boyanma paternleri değişkenlik gösterir. İmmunfloresans ile görülen iki patern PBK’ya spesifiktir; Bunlar multipl nükleer
noktalanma (sp100) ve memranöz patern (gp210, nükleoporin p62 ve Lamin B reseptör) dir. Anti- sentromer, anti SSA/Ro ve anti dsDNA pozitiflikleri de saptanabilir.
ANA pozitifliğinin klinik anlamda iki önemi mevcuttur. Birincisi hastada otoimmun hepatit veya overlap sendromları düşündürür ve tanı karmaşasına neden olabilir. İkincisi ise bazı otoriteler, ANA pozitifliğini hastalığın daha hızlı progresyonu ve kötü prognoz ile ilişkilendirmişlerdir [37, 38]. PBK ‘de görülen otoantikorlar Tablo 1 de gösterilmiştir.
Antikor grubu Antijen Görülme sıklığı (%)
Mitokondriyal PDC-E2 95 PDC-E3BP 95 PDC-E1α 40-60 PDC-E1β 10 OGDC-E2 BC0ADC-E2 40-90 10 Nükleer gp210 sp100 p62 10-40 10-30 20-30 Sentromer Lamin B reseptör 10 2
12
Tablo 1: Primer biliyer kolanjitte görülen antikorlar ve görülme sıklıkları.
2.6.5 PBK ‘nin otoimmun hastalıklarla olan ilişkisi
PBK, diğer otoimmun hastalıklarla birliktelik gösterebilir. Otoimmun hastalıkların araştırılması sırasında PBK tanısı koyulabilir veya PBK seyrinde diğer hastalıkların bulguları görülebilir. En sık kuru göz/ kuru ağız bulgusu ile kendini gösteren Primer Sjogren Sendromu ile birliktelik gösterir. Bunun dışında Hashimoto tiroiditi, skleroderma, romatoid artrit, çölyak hastalığı, inflamatuar barsak hastalığı ile birlikteliği gösterilmiştir. Eşlik eden hastalıklar ve görülme sıklıkları Tablo 2 de gösterilmiştir.
Hastalıklar Görülme Sıklıkları(%)
Otoimmun Tiroidit 10-15
Primer Sjogren Sendromu 40-65
Kütanöz Skleroderma/overlap sendromlar 5-15
Raynaud Fenomeni 3-5
Romatoid Artrit 5-10
Çölyak Hastalığı 5
İnflamatuar Barsak Hastalığı 1-2
Tablo 2: Primer Biliyer Kolanjit’e eşlik eden otoimmun hastalıklar ve görülme sıklıkları
2.6.6 Komplikasyonlar 2.6.6.1 Siroz
PBK hasarın devamı ile birlikte siroza progrese olur. Sirozun klasik bulguları, non-spesifik
semptomlar, hepatik dekompansasyon bulguları- görülür. PBK’ye bağlı sirozlu hastalarda özofagus varis kanaması, diğer nedenlere bağlı siroz gelişen hastalara oranla daha sık görülür. PBK’de portal
13 hipertansiyon, hastalığın daha erken dönemlerinde gelişir. Bunun sebebinin pre-sinüzoidal
inflamasyon ve ona eşlik eden fibrozis olduğu düşünülmektedir. Portal hipertansiyonun diğer bulguları (asit, hepatik ensefalopati) son dönem siroz geliştiğinde görülmektedir.
2.6.6.2 Hepatosellüler Karsinom (HSK)
PBK’ li ve buna bağlı siroz gelişen hastalarda hepatosellüler karsinom gelişme riski artmıştır. 17 çalışmanın meta- analizi ile yapılan bir araştırmada; PBK ’lı hastalarda genel popülasyona göre HSK gelişme riski artmıştır [39].
2.6.6.3 Metabolik Kemik Hastalıkları
PBK’nin metabolik kemik hastalıkları ile ilişkisi uzun süre önce tanımlanmıştır. Bu hastalarda osteoporoz, osteomalazi ve buna bağlı olarak semptomlar sıklıkla görülmektedir. Bu bulgular hastalığın asemptomatik evresinden itibaren görülebilmektedir. PBK’de artmış osteoklast ve azalmış osteoblast aktivitesi nedeni ile osteoporoz oluşmaktadır [40]. D vitamini metabolizması PBK’de etkilenmez ancak hastalığın ilerleyen dönemlerinde safra asitleri salgısının bozulması nedeni ile kalsiyum ve D vitaminin bağırsaktan emilimi bozulur. Çölyak hastalığı ile birlikte görüldüğü durumlar malabsorbsiyon semptomlarının ve metabolik kemik hastalıklarının gelişme riskini arttırır.
2.6.6.4 Diğer Komplikasyonlar
Yağda çözünen vitaminlerinin özellikle A ve E vitaminin eksikliği görülebilir. Bu bulgular daha çok hastalığın ileri evrelerinde ve çölyak hastalığı eşlik ettiğinde görülmektedir. PBK’li kadın hastalarda üriner infeksiyon gelişme riski normal popülasyona göre artmıştır.
2.7 Tanı
PBK’de tanı; ekstrahepatik biliyer obstrüksiyon olmayan hastalar ve karaciğeri etkileyen ek hastalıklar olmaması koşulu ile;
1) ALP ’nin normalin üst sınırının en az 1,5 kat ve üstünde olması ve/veya GGT’nin normalin üst sınırının en az 5 kat ve üzerinde olması
2) AMA ‘nın İİF ile 1/40 ve üzeri titrede olması ve/veya AMA-M2 pozitifliği (ELİSA- Enzyime Linked İmmuno Sorbent Assay- ile)
3) PBK’nın histolojik kanıtı (non-süpüratif destrüktif kolanjit ve intralobüler safra hasarı)
14 2.7.1 Ayırıcı Tanı
Biliyer sekresyon; hepatik detoksifikasyonun sağlanması ve sindirim fonksiyonları için son derece önemlidir. Bu yüzden bu sistemin efektif olarak çalışmaması kolestaz adı verilen, klinik spektrumu çok geniş hastalıklara sebep olur. Kolestazda erken dönemde serum ALP ve GGT enzim
düzeylerinde artış gözlenir. Kolestazın ilerleyen dönemlerinde ise hiperbilirubinemi görülür. Kolestatik hastalıklar; akut- kronik, intrahepatik- ekstrahepatik, hepatosellüler- kolanjiyosellüler olarak sınıflandırılabilir. Eğer kolestaz 6 aydan daha uzun süreli ise kronik olarak adlandırılır. PBK kronik intrahepatik kolestatik hastalıklar sınıfına girmektedir. Bu hastalar aylar – yıllar süren asemptomatik dönemden sonra hasarın ilerlemesi ile semptomatik hale geçerler. Hastalığın erken evresinde görülen ilk laboratuvar bulgusu serum ALP yüksekliğidir.
ALP; karaciğer, plasenta, kemik ve intestinal sistemden kaynaklanabilir. Ekstrahepatik
hastalıklarda, çocuklarda yoğun kemik formasyonu olan dönemlerde, D vitamini eksikliğinde ve gebelerde ALP düzeyleri yüksek görülebilir.
Kolestatik hastalıklarda tanıya yaklaşımda öncellikle iyi bir öykü alınmalı, aile öyküsü, sosyal durum, seyahat öyküsü ve kullandığı ilaçlar muhakkak sorgulanmalıdır. Eşlik edebilecek diğer hastalıklar için sistem sorgulanması dikkatle yapılmalıdır. PBK için muhakkak göz ve ağız kuruluğu semptomları, artrit bulgusu ve Raynaud fenomeni muhakkak sorgulanmalı ve
kaydedilmelidir. DILI (drug induced liver injury) düşünülen hastalarda muhakkak kolestaza neden olabilecek tüm ilaçlar kesilmelidir. Semptomların başlangıç süresi, ortaya çıkış zamanı
öğrenilmelidir. Ayrıntılı fizik muayene yapılıp bulgular kaydedilmelidir.
Kolestatik hastalıklarda ilk yapılması gereken tetkik batın ultrasonografidir. Ultrasonografi ile mekanik safra yolu obstrüksiyonları, kitleler, safra kesesi patolojileri görülür. Duyarlılığı yüksek, kolay ve ucuz bir yöntemdir. Kolestazda intrahepatik- ekstrahepatik ayrımını yapabilir.
İntrahepatik safra yolu hasarını göstermede çok etkin değildir. Kolestatik enzimleri yüksek olan hastalarda normal bir ultrason çoğunlukla intrahepatik kolestaz varlığını düşündürür.
İntrahepatik kolestaz düşünülen olgularda tanı algoritmasında bir sonraki adım serolojik testlerin yapılmasıdır. Bu serolojik testlerde AMA ve ANA ölçülür ve immunfloresansta boyanma
paternleri gözlenir. Pozitif sonuç halinde ELİSA ve Western blot teknikleri kullanılır. AMA, akut hepatik hasarda tanısal anlamda yarar sağlamaz ancak açıklanamayan kronik kolestazda pozitif saptanması PBK lehine yüksek sensitivite taşır. Fakat ELİSA ile PBK spesifik AMA-M2 ile doğrulanmalıdır.
15 Serolojik testlerin sonuç vermemesi halinde intra-ekstrahepatik safra yolu görüntülemesi radyolojik olarak yapılmalıdır. Manyetik rezonans kolanjiopankreatografi (MRCP), safra yollarının
görüntülemesinde güvenli ve hassas bir yöntemdir. Bu görüntülemede intra-ekstrahepatik safra yolu darlıkları ve dilatasyonları saptanabilir. Endoskopik Ultrason (EUS), deneyimli merkezlerde safra yolu görüntülemesinde MRCP kadar güvenli ve hassastır.
Radyolojik görüntülemeden sonuç alınamadığı takdirde karaciğer biyopsi endikasyonu mevcuttur. Karaciğer biyopsisinin optimal değerlendirilebilmesi için en az 10-15 portal alan içermesi gerekir. Ayırıcı tanıda yer alan hastalıklar Tablo 3 de gösterilmiştir.
2.8 Overlap sendromlar
PBK, değişken derecelerde hepatik inflamasyonla giden bir hastalıktır. Klasik PBK, minimal, lobüler ve interface hepatit ile seyreder. Ancak %8-10 hasta otoimmun hepatit (OİH) eşlik eder [41]. Bu durum PBK-OİH overlap sendromu olarak isimlendirilir. Patogenezi tam olarak
anlaşılamamıştır. Çoğunlukla PBK’nin hepatit aktivitesinin bir spektrumu olduğu düşünülmesine rağmen iki ayrı hastalık olarak değerlendiren bir görüş te mevcuttur [42].
Her iki hastalığın bulguları bir arada aynı anda görülebilir. Ancak hemen her zaman bir hastalığın bulguları daha baskındır. PBK tanısı ile UDCA tedavisi başlanan hastalarda 6-12 aylık izlemde eğer tedaviye yanıt alınamazsa otoimmun hepatit- overlap sendrom araştırılmalıdır.
Tanıda Paris kriterleri kullanılır. PBK tanısında kullanılan kriterlere ek olarak; 1) ALT ‘nin normalin üst sınırının en az 5 kat ve üzeri olması
2) Serum IgG normalin üst sınırının en az 2 kat ve üzeri olması ve anti düz kas antikor (ASMA) pozitifliği
3) Histolojide; orta/ ciddi seviyede interface hepatit varlığı en az iki tanesinin bulunması ile tanı koyulur [43].
Bu hastalarda UDCA tedavisine ek olarak immunsupresyon düşünülmelidir. İmmunsupresyon tedavisinin devamı ve süresi hakkında otoriteler arasında bir fikir birliği yoktur.
2.9 Prognoz
Son 20 yılda tedavide UDCA kullanımının devreye girmesinden sonra PBK prognozunda iyileşme sağlanmıştır. UDCA tedavisi ile PBK’li hastalar daha az karaciğer transplantasyonuna ihtiyaç duymaktadırlar ve hastalıkla ilişkili daha az komplikasyon görülmeye başlanmıştır.
16
Hepatosellüler Nedenler
Alkolik/ Non-alkolik steatohepatit
Benign İnfiltratif Hastalıklar (amiloidoz, sarkoidoz) İlaç ilişkili kolestaz
Genetik hastalıklar (Benign rekürren intrahepatik kolestaz, progresif familyal intrahepatik kolestaz…
Maligniteler (infiltrasyona bağlı) Nodüler rejeneratif hiperplazi Paraneoplastik
Sepsis
Total parenteral Nutrisyon
Vasküler hastalıklar (Budd-Chiari, Sinüzoidal obstrüksiyon sendromu, konjestif hepatopati Viral hepatit, kolestatik form
Kolanjiosellüler kolestaz Primer biliyer kolanjit
Primer sklerozan kolanjit, IgG4 ilişkili hastalık Sekonder sklerozan kolanjit
Enfeksiyoz nedenler Kistik Fibrozis
İlaç ilişkili kolanjiopati İdiopatik duktopeni Graft versus Host hastalığı Langerhans hücreli histiyositozis
17 PBK prognozunu tayin etme, hastalığın izlemini sağlama, tedaviye yanıtı, siroza ilerleme aşamasını öngörmede oldukça önemlidir. Bunun için karaciğerin statik ve dinamik parametrelerini ölçen çok sayıda klinik ve laboratuvar testleri mevcuttur. Geçerlilik ve uygulanabilirlik açısından yüksek, orta ve belirsiz olmak üzere üç sınıfa ayrılabilir.
Seviye Prognostik materyaller
Yüksek • UDCA tedavisi altında ALP ve bilirubin düzeyleri • Bazal hastalık evresi (elastografi, bilirubin, albümin,
histoloji)
Orta • Karaciğer elastografisi ölçümü
• APRI
Belirsiz • Yaş, cinsiyet, semptom profili • PBK spesifik ANA
• İnterface hepatit ve duktopeni derecesi • Histolojik skorlama sistemi
• Portal basıncın direkt ölçümü APRI: aspartat aminotransferaz/ platelet ratio
Tablo 4: PBK de risk sınıflaması
2.9.1 UDCA tedavisine Yanıt
Hastalığın erken evresinde UDCA tedavisine başlanan hastalar, ileri evrede başlanan hastalara göre iyi prognozludur. UDCA tedavisine yanıt verenler, yanıt vermeyenlere göre daha iyi
prognozludurlar. UDCA tedavisine yanıtı değerlendirmek için kalitatif ve kantitaif çok sayıda skorlama sistemleri mevcuttur.
2.9.2 Serum ALP ve Bilirubin düzeyleri
ALP ve serum bilirubin düzeyleri, transplantsız sağkalım ile yakından ilişkilidir. Toplam 4845 hastadan oluşan 15 çalışmadan yapılan bir meta-analizde, ALP ve bilirubin düzeyleri yüksek olanların düşük olanlara göre 10 yıllık transplantsız sağ kalım oranları daha düşük saptanmıştır [44].
18 2.9.3 Semptomlar ve PBK ilişkili hastalıklar
Semptom varlığında hastalığın daha kötü prognoza sahip olduğunu düşünen bazı çalışmalar mevcut olsa da bu alanda yapılan çalışmalar yeterli kanıt oluşturamamaktadır. Diğer otoimmun
hastalıkların eşlik ettiği durumlarda ise prognozu tayin etmek oldukça zordur. Diğer otoimmun hastalıklara bağlı komplikasyonların gelişme olasılığı nedeni ile bu konuda yapılan bazı çalışmalarda PBK’nin daha kötü prognozla seyrettiği saptanmıştır. Bu çalışmalar yeterli kanıt oluşturamamaktadır.
2.9.4 Histolojik evre
Hastalığın tedavisinin belirlenmesinde, hastalığın izleminde ve siroza gidişi öngörmede histolojik evre oldukça değerli bir faktördür. UDCA tedavide kullanılmaya başlanmadan önce 222 hastadan elde edilen 916 biyopsi preparatından yapılan bir çalışmada; evre 1 ve 2 PBK’li hastaların dört yıl içerisinde siroza dönüşümü sırasıyla % 31 ve % 50 olarak saptanmıştır [45]. Siroz evresinde saptanan veya siroza dönüşüm gösteren hastalarda sağkalım oranları erken evre hastalığa göre daha düşüktür.
Yapılan bir çalışmada; tanı anında yapılan biyopside duktopeni varlığının histolojik progresyonu öngördüğü gösterilmiştir [46].
2.9.5 Serolojik markerlar
ANA pozitifliği karaciğer yetmezliğine gidişi öngörmede kullanılabilir. Hastalığın ilk basamak tedaviye yanıtını ön görmede de etkili bir faktör olabileceği düşünülmektedir. AMA mevcudiyeti nin ise klinik anlamda prognoza etkisi gösterilememiştir.
2.9.6 Genetik varyantlar
SCLA2 ve TNFα mutasyonlarının prognoz ve UDCA tedavisine yanıtı etkiledikleri gösterilmiştir. Diğer genetik varyantlar için ileri düzeyde çalışmalara ihtiyaç vardır.
2.10 Tedavi
PBK tedavisinin temelini safra asiti tabanlı tedaviler oluşturur. En çok kullanılan ve klinik yararı en fazla olan ilaçlardır. Bunun dışında immunsupresif ilaçlar, fibrik asit türevleri, PPAR agonistleri tedavide kullanılmıştır ancak bu tedavilerin etkinliği hakkındaki kanıtlar yetersizdir.
PBK, yavaş seyirli bir hastalık olduğundan primer sonlanım noktası olarak ölümü ve/ veya karaciğer transplantasyonunu alan çalışma azdır. Tedavide kullanılan ajanlar için daha çok klinik
19 etkinlik ve biyokimyasal parametrelerde düzelme primer sonlanım noktası olarak alınmıştır. Tedavi yanıtta kullanılan parametreler Tablo 5’ te özetlenmiştir.
Süre (ay) Tedavi başarısızlık kriterleri
Rochester 6 ALP ≥ 2*NÜS veya Mayo skoru≥4.5
Barcelona 12 ALP ≤ %40 az düşüş ve ALP ≥1* NÜS
Paris-1 12 ALP ≥ 3* NÜS veya AST ≥ 2* NÜS veya bilirubin ≥ 1 mg/dl
Rotterdam 12 Bilirubin≥ 1* NÜS ve/veya albümin <1* NÜS
Toronto 24 ALP>1.67* NÜS
Paris-2 12 ALP ≥ 1.5 * NÜS veya AST ≥ 1.5* NÜS veya bilirubin >1 mg/ dl
Ehime 6 GGT ≤ %70 den az düşüş ve GGT≥ 1* NÜS
Tablo 5: PBK tedavi yanıt kriterleri
2.10.1 Ursodeoksikolik asit
UDCA, karaciğerde kenodeoksikolik asittten sentezlenen endojen tersiyer safra asitidir. 1950’li yıllarda Japonya’da safra taşı ve anti-kolestatik ajan olarak kullanılmıştır. Batıda ise, 1980’li yıllarda hepatik hastalıklarda karaciğer enzimlerini düzelttiği gösterilmiş ve PBK için kullanılmaya başlanmıştır. UDCA bu etkiyi çeşitli mekanizmalarla yapar. Bu mekanizmalar:
1) Safra asiti havuzu içinde hidrofilik indeksi arttırır. 2) Hepatosellüler ve duktular sekresyonu arttırır 3) Sitokinlere karşı sitoprotektif etki sağlar.
4) Reaktif oksijen radikallerini bağlar ve etkisini azaltır.
5) MHC Class 1 ve Class 2 ekspresyonunu azaltır ve immunmodülatuar ve anti-inflamatuar etki gösterir. (MHC= Major Histocompatibility Complex) 6) Hepatosit membran stabilizasyonu sağlar.
2009 AASLD ve 2017 EASL kılavuzlarına göre; tüm PBK tanılı hastalarda birinci basamak tedavi olarak UDCA 13-15 mg/kg/gün dozunda önerilmektedir [3, 5]. Tek doz veya bölünmüş dozlarda
20 kullanılabilir. Yapılan çalışmalarda 13-15 mg/kg/gün dozunda UDCA’nın, 5-7 mg/kg/ gün ve 23-25 mg/kg/gün dozundan daha üstün olduğu gösterilmiştir [47]. UDCA güvenli ve minimal yan etki profiline sahip bir ilaçtır. Gebelerde teratojenik etki konusunda herhangi bir veri bulunmamaktadır. Yapılan randomize kontrollü çalışmalarda UDCA’nın ALP, bilirubin, kolesterol, IgM düzeylerinde belirgin azalma sağladığı, hastalığın progresyonunu yavaşlattığı gösterilmiştir. Ancak ileri evre hastalıkta bu etkileri daha sınırlıdır. %20-40 hastada inkomplet biyokimyasal yanıt nedeni ile ek tedavi gerekebilmektedir. %3-5 hastada UDCA intoleransı geliştiği için obetikolik asit ve fibrat türevleri tedavide kullanılır.
2.10.2 Obetikolik asit (OCA)
Farnesoid X reseptörü (FXR) ligand ile aktive olan, karaciğer, bağırsak, böbreküstü bezleri ve böbreklerde bulunan nükleer bir reseptördür. Safra asitleri sentezi ve enterohepatik sirkülasyonda önemli bir rol oynar. Aktivasyonu ile karaciğerde kolesterolden safra asitleri dönüşümünü CYP7A1 ve CYP8B1 aktivitesini düşürerek azaltır. Bu yolla FGF-19 sentezini arttırır. Bilirubin transfer pompalarının ekspresyonunu arttırır. İleumdan safra asitlerinin geri emilimini önler. Böylelikle safra asiti sentezini azaltıp, hepatik sirkülasyon ve sekresyonunu arttırarak safra asitlerinin toksik etkisini azaltır. FGF-19 sentezi artışı ile antifibrotik ve anti-inflamatuar etki sağlanmış olur.
OCA; kenodeoksikolik asitin semi-sentetik, hidrofobik analoğudur. FXR’ye yüksek afinite gösterir ve reseptörün aktivasyonunu sağlar. Böylelikle yukarıda bahsettiğimiz etki sağlanmış olur.
2017 EASL kılavuzuna göre; OCA’nın, UDCA tedavisine yanıt vermeyen hastalarda UDCA ile birlikte ikili, UDCA intoleransı olan hastalarda monoterapi olarak kullanılmasını önermektedir. 5 mg/gün dozunda başlanır, altı ay içinde tolere edilebilirse 10 mg/gün dozunda kullanımına devam edilir. En ciddi yan etkisi doza bağımlı gelişen kaşıntıdır. %1-10 oranında tedavinin bırakılmasına sebep olur. UDCA tedavisine yanıtsız olgularda ikili tedavi ile biyokimyasal iyileşme sağlandığı çift kör kontrollü çalışmalarda gösterilmiştir [48].
2.10.3 Budesonide
Sentetik glukokortikoid derivesidir, oral yolla alındığında %90 oranında hepatik ilk geçiş etkisi ile karaciğere geçer. Prednizolona kıyasla glukokortikoid reseptör aktivitesi 15-20 kat daha fazladır. Bu yüzden karaciğere daha iyi etki gösterir ve daha az sistemik yan etki görülür. Yapılan iki randomize çalışmada, PBK’lı hastalarda; oral budesonide (6-9 mg/gün) ve UDCA
21 kombinasyon tedavisinin, UDCA’nın tek başına kullanılmasına kıyasla biyokimyasal ve histolojik iyileşmede daha etkin olduğu gösterilmiştir [49].
2.10.4 Kolşisin ve Metotreksat
Kolşisin ve metotreksat ile yapılan çalışmalarda; tek başında monoterapide UDCA ile kıyasla biyokimyasal düzelmede daha etkisiz bulunmuş. UDCA ile kombine kullanımının ise UDCA’nın tek başına kullanımından daha anlamlı fark yaratmadığı gözlenmiştir.
2.10.5 Fibrik asit analogları
Fibratlar, PPAR agonisti olarak etki gösterip, PPAR aktivasyonunu sağlayarak safra asit sentezindeki çeşitli basamakları etkileyerek sentezini azaltırlar ve anti- kolestatik etkilerini
gösterirler. PBK için fenofibrat (PPARα agonisti) ve bezafibrat (pan-PPAR agonisti) kullanılmıştır. Daha önce hiç tedavi almamış hastalarda tek başına veya UDCA ile kombine edilerek yapılan çalışmalarda klinik ve biyokimyasal yanıt alındığı gösterilmiştir. Ancak bu çalışmalar sınırlı hastada yapılmıştır. Uzun dönem histolojik düzelme ve prognoz açısından ileri düzeyde çalışmalara ihtiyaç mevcuttur.
2017 EASL kılavuzunda budesonide ve bezafibrat için Faz 3 randomize çalışmalar olmadığı için tedavide henüz önermemektedir.
2.10.6 Diğer tedaviler
Üçlü kombinasyonun (UDCA+ budesonide+mikofenolat mofetil) değerlendirildiği bir çalışmada UDCA’ya suboptimal yanıtlı 15 hastanın 13’ünde anlamlı histolojik, klinik ve biyokimyasal yanıt elde edilmiştir [50]. Etkinliğini gösterebilmek için daha ileri düzeyde çalışmalara ihtiyaç vardır. Etyolojisinde retrovirusler olabileceği hipotezine dayanarak anti-retroviral ajanlar (lamivudin ve zidovudin) tedavide denenmiş ve biyokimyasal yanıt alınmıştır [51].
Anti CD20, CD80, CXCL10, mezenkimal kök hücre, sitotoksik T lenfosit antijen- 4 ve İnterlökin için faz 2 ve 3 çalışmaları devam etmektedir.
2.11 Karaciğer Transplantasyonu
PBK’li hastalarda, son 30 yılda UDCA’nın kullanımı ile hastalık progresyonu yavaşlatılmasına rağmen, hepatik dekompansasyon gelişen hastalarda karaciğer transplantasyonu endikasyonu mevcuttur. MELD (Model for End-Stage Liver Disease) skoru>15 ve serum bilirubini> 5 mg/dl, tedaviye dirençli şiddetli kaşıntısı olan seçilmiş hastalarda karaciğer transplantasyonu endikasyonu
22 vardır. Karaciğer transplantasyonu diğer endikasyonlarla yapılan hastalara kıyasla daha iyi
prognozlu seyreder. 5 yıllık sağ kalım %80-85 civarındadır. Transplant sonrası AMA tekrar pozitifleşebilir. Hastalık rekürrensi 10 yıl içinde yaklaşık %20-30 civarındadır. Rekürrens sebebinin transplant sonrası kullanılan takrolimus ile ilişkili olduğu düşünülmektedir.
23 3.GEREÇ VE YÖNTEM
3.1 Hasta grubu
Çeşitli sebeplerle bakılan AMA ve/veya AMA-M2 pozitifliği saptanan ve bu sebeple 2009-2018 yılları arasında Ege Üniversitesi Tıp Fakültesi Gastroenteroloji Kliniği’ne başvuran, ilk
başvurusunda ALP düzeyleri NÜS’ün altında olan hastaların dosyası retrospektif olarak incelendi. Toplam 39 hasta incelendi. Çalışma kriterlerine uymadığı için çalışmadan 13 hasta çıkarıldı. Çalışmaya dahil etme kriterleri:
1. Yaş >18 olması
2. İlk başvuru anında ALP düzeylerinin normal düzeylerde saptanması 3. AMA (İİF ile) ve/veya AMA-M2 (ELİSA) ile pozitif görülmesi 4. Yeterli veri saptanması
Çalışmaya alınmama kriterleri:
1. Daha önce bakılan ALP düzeylerinin yüksek saptanması 2. Daha önce UDCA kullanıyor olmak
3. AMA ve AMA-M2 nin her ikisinin negatif saptanması 4. Yeterli veriye sahip olmaması
3.2 Yöntem
Hastaların cinsiyetleri, AMA bakılma nedenleri, AST, ALT, GGT, Total protein, Albumin,
Trombosit sayıları, AMA (İİF yöntemi ile), AMA-M2 (ELİSA yöntemi), ANA (IIF yöntemi), varsa yapılan karaciğer biyopsisi ve patoloji sonuçları, en son aldıkları tanıları, uygulanan tedaviler kaydedildi. Hastaların izlemi esnasında aldığı tedaviler UDCA, Kortikosteroid,
Kortikosteroid+Azatiyoprin ve Azatiyoprin kollarında ayrılıp kaydedildi.
PBK tanısı için bölüm 2.7 de bahsedilen kriterlerin iki tanesi sağlayan hastalara PBK teşhisi konuldu. Karaciğer biyopsisi sonucunda PBK+OİH overlap sendromu görülen hastalarda tanı için bölüm 2.8 de bahsedilen kriterler kullanıldı. OİH için belirtilen kriterleri sağlamayan hastalar PBK lehinde değerlendirildi.
Hastaların analiz tarihine kadar olan izlem süreleri kaydedildi. Ölen hastalar için Ölüm Bildirim Sistemi esas alındı. Bu hastaların izlem süreleri bu sistemde bulunan tarih ile hesaplandı. Ölen hastaların ölüm sebepleri ile kaydedildi.
24 3.3 İmmunolojik yöntemler
AMA için indirekt immunfloresan yöntemi ile floresans edilmiş antihuman immunoglobulin kullanılmıştır. AMA-M2, ELİSA yöntemi ile piruvat dehidrogenaz kompleksinin E2 komponenti ve 2- oxogluterat dehidrogenaz kompleksi incelenmiştir. 3 hasta haricinde tüm hastalarda İİF ile AMA bakılmıştır. Bu 3 hastada sadece AMA-M2 antikoru ELİSA yöntemi ile çalışılmıştır. 3.4 Histolojik analiz
Karaciğer biyopsisi bu konuda deneyimli Gastroenterologlar tarafından ultrason eşliğinde peruktan olarak yapıldı. Tüm örnekler parafin bloklarına yerleştirildi. Hematoksilen- eozin ve Masson trikrom ile boyandı. Örnekler hastaların geçmiş öykülerini bilmeyen deneyimli hepatopatologlar tarafından incelendi.
25 4. BULGULAR
4.1 Demografik ve Laboratuvar bulgularının analizi
Çalışmamızda AMA ve/veya AMA-M2 pozitifliği saptanan ve hastanemize ilk başvuru anında ALP düzeyi normal olan 39 hasta saptadık. Bu hastaların 13 tanesi çalışma kriterlerini
karşılamadığından çalışmadan çıkarıldı.
Çalışmadan çıkarılan bu hastalardan 5’ine daha önce UDCA başlandığı tespit edildi. 3 hasta için hastanemiz veri tabanında yeterli veri mevcut değildi. 2 hastanın başvuru öncesi bakılan ALP düzeyleri hafif yüksek saptanmış ancak hastanemizde bakılan değerleri normal sınırlarda görüldü. 1 hasta AMA pozitifliği nedeni ile sevk edilmiş, ancak hastanemizde bakılan AMA normal saptandı.1 hasta da ise ALP düzeyleri yüksekti.
Çalışmamıza alınan hastaların ortalama yaşı; 56.8±14.9, cinsiyetleri 23 kadın (%88,46) 3 erkek (%11.54) idi.
AMA istenme nedenleri Hasta sayısı (%)
Transaminaz yüksekliği 8 (%30,76) Kaşıntı 5 (%19,23) Sikka sendromu 2 (%7,69) Siroz 3 (%11,53) Allerji 2 (%7,69) Artralji 1 (%3,84)
Karaciğer yağlanması ve transaminaz yüksekliği
2 (%7,69)
İntertisyel pulmoner fibrozis 1 (%3,84) Karaciğerde kitle şüphesi 1 (%3,84)
Romatoid Artrit 1 (%3,84)
26
Tablo 6: Hastalardan AMA istenme sebepleri ve hasta sayıları
AMA istenme nedenleri arasında en sık sebep transaminaz yüksekliği olarak saptanmıştır. 26 hastanın 10 tanesinde (%38,45) transaminaz yüksekliği mevcuttur. Transaminaz yüksekliği olan hastaların 5’inde transaminazlar NÜS’ün 2 kat üstünde olarak saptanmıştır. Bu hastaların 4 tanesi OİH, 1 tanesi NASH olarak son tanılarını almıştır. Hastalarda AMA bakılma sebepleri Tablo 6’ da özetlenmiştir.
Bakılan ALP düzeyleri hastaların tamamında normal olarak saptanmıştır. AST ve ALT 17 hastada tam normal (%65) 21 hastada NÜS’ün 2 kat altında (%80,76), GGT 13 hastada tam normal (%50), 24 hastada NÜS ’ün 2 kat altında (%92), trombositopeni (<150 ×109/ml) 4 hastada (%15.38) görülmüştür.
Hastaların ilk başvuru anındaki AST, ALT, Total protein, Albumin, ALP, GGT ve trombosit değerlerinin analizi Tablo 7’de gösterilmiştir.
Tablo7: Hastalarda bakılan laboratuvar parametreleri ve analizleri
Parametreler (birim) Ortalama (Mean) SD Ortanca (median)
Dağılım aralığı (min-max.) AST(U/L) 63 98 23 (5-480) ALT (U/L) 76 118 23.5 (8-500) ALP (U/ L) 75 21 77 (17-110) GGT (U/L) 35 27 24 (10-99) T. protein (g/dL) 7.5 0.8 7.5 (6.3-9.2) Albumin (g/dL) 4.4 0.5 4.5 (3.4-5.1) PLT×109 / mL 241 96 237.5 (71-451)
27 4.2 AMA düzeylerinin analizi
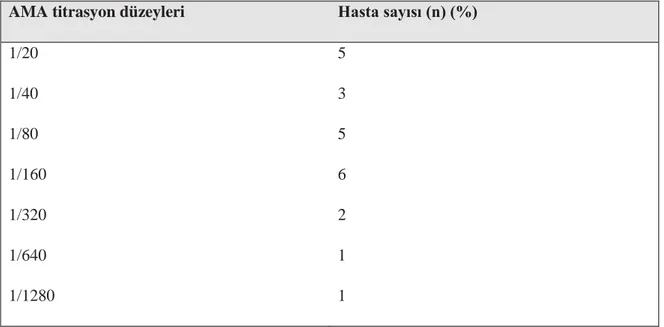
Çalışmaya alınan 26 hastanın 3’ünde AMA negatif ve AMA-M2 +2 veya +3 pozitif olarak saptandı. 23 hastada IIF ile AMA pozitifliği saptanmıştır. AMA pozitiflği saptanan hastaların titrasyon düzeyi ve bu düzeyde bulunan hasta sayılarına göre sınıflandırılması Tablo 8’ de özetlenmiştir.
AMA titrasyon düzeyleri 1/40 altında olan hastalar 5 tane idi (%19.23). Geri kalan hastalar 1/40 ve üzerinde titrasyonlara sahip idiler (%80,77).
Bu hastalarda en sık saptadığımız AMA titrasyonu ise 1/160 idi. 1/160<pozitiflik saptanan toplam 4 hasta bulunmakta idi.
AMA titrasyon düzeyleri Hasta sayısı (n) (%)
1/20 5 1/40 3 1/80 5 1/160 6 1/320 2 1/640 1 1/1280 1
Tablo 8: AMA titrasyon düzeyleri ve hasta sayıları arasında ilişki
4.3 Biyopsi, Tanı, Tedavi ve İzlem ile ilgili analizler
26 hastanın 16 tanesine karaciğer biyopsisi yapıldı (%61,53). Biyopsi yapılan hastaların patoloji sonuçlarına göre sınıflandırılması Tablo 9’ da özetlenmiştir.
Biyopsi yapılan hastaların dördü PBK, ikisi PBK+OİH overlap sendromu olarak görülmüş. İki hasta tam normal, bir hasta siroz olarak saptanmıştır. AMA pozitifliği saptanan hastalarda yapılan biyopsilerin patoloji sonuçlarına göre toplam 7 hasta (4 tanesi PBK, 2 tanesi PBK+OİH, 1 tanesi PBK+NASH) PBK ile uyumlu değişiklikler saptanmıştır.
28 Biyopsi sonucunda overlap sendrom olarak tanı alan 2 hasta, tanı kriterlerini tam karşılamadığı için PBK olarak kabul edilmiştir. PBK+ NASH tanısı alan hasta ise izlemde kaşıntı yakınmaları ile başvurmuş ve PBK gibi izleme alınmıştır.
Karaciğer biyopsi patoloji sonuçları Hasta sayısı(n) (%)
PBK 41 (%25)
PBK+OİH overlap 2 (%12,5)
PBK+NASH 1 (%6,25)
Otoimmun hepatit 1 (%6,25)
Kronik hepatit + siroz 1 (%6,25)
Akut hepatit 1 (%6,25) Minimal hepatit 1 (%6.25) Steatohepatit 1 (%6,25) Steatoz 1 (%6,25) Non-spesifik 1 (%6,25) Normal 2 (%12,5)
1 PBK saptanan hastaların hepsi evre 1 PBK’dır.
Tablo 9: Karaciğer biyopsi patoloji sonuçları ve hasta sayılarının ve yüzdelerinin dağılımı
Hastaların izlemi esnasında aldığı tedaviler UDCA, Kortikosteroid, Kortikosteroid+Azatiyoprin ve Azatiyoprin kollarına ayrılıp kaydedildi. Toplam 13 hastaya UDCA, 3 hasta Kortikosteroid + Azatiyoprin, 1 hasta sadece kortikosteroid, 1 hasta sadece azatiyoprin ile izlendi. Hastaların hiçbirinde ikinci basamak tedavilerin kullanıldığı saptanmadı. UDCA kolunda hiçbir hastada izlemde hastalık seyrinde ilerleme gözlenmedi.
Hastaların sadece 3 tanesi ölmüştür. 1 hasta izlemin başlangıcında dekompanse karaciğer sirozu bulguları mevcut idi ve dekompanse karaciğer sirozu komplikasyonları nedeni ile, 1 hasta ise akalazya dilatasyonu esnasında oluşan komplikasyonlar nedeni ile, 1 hasta da ise mevcut bulunan koroner arter hastalığı ve kardiyovasküler problemler nedeni ile kaybedildi.
29 Tüm hastalar ilk başvuru anından bu yana poliklinik takiplerinde izlendi. İzlemde toplam 26 hastanın nihai tanılarının dağılımı yapıldı. 9 hasta (%34,61) PBK ile, 3 hasta (%11,53) PBK ve steatoz ile toplam 12 hasta (%46,15) PBK nedeni ile izlenmiştir. Bunun dışında 4 hasta (%15,38) OİH tanısı ile izlenmiştir. Bunun dışında 2 hasta da ilaç ilişkili hepatit (drug induced liver injury-DILI) tanısı almıştır. En son aldıkları tanı Tablo 10’ da özetlenmiştir.
Tanı (izlemde aldıkları en son tanı) Hasta sayısı(n)
PBK 9
PBK+ steatoz 3
OİH 4
DILI 2
NAFLD1 22
Kriptojenik dekompanse siroz 1 KCFT normal seyretti Biyopsi yok 2
Normal 3
1 Non-alcoholic fatty liver disease (alkole ilişkisiz yağlı karaciğer hastalığı – steatoz veya steatohepatit içerir)
2 Hastaların bir tanesinde ek olarak Fokal Nodüler Hiperplazi’ de saptanmıştır.
Tablo10: Hastaların izlendiği tanıları ve hasta sayıları
İzlemde 1 hasta dışında hiçbir hastada ilerleyici siroz ve sirozun komplikasyonları gözlenmedi. Siroz tanısı ile izlenen hasta ise ilk başından itibaren dekompanse siroz tanısı ile izlenmiştir ve siroz komplikasyonları nedeni ile ölmüştür.
AMA 1/20 pozitif olan 5 hasta ile AMA negatif ve AMA-M2 pozitifliği olan 3 hastaya PBK tanısı koyulamadı. Geriye kalan AMA 1/40 ve üzerinde pozitif olan 18 hastanın 12 tanesi PBK tanısı koyulup (%66,66) bu tanı ile izlenmiştir. PBK düşünülmeyen 6 hastada ise; 2 hastada ön tanı olarak DILI düşünülmüş ve biyopsilerinin patoloji sonucunda non-spesifik ve akut değişiklikler görülmüştür. Geriye kalan 4 hastanın 2’sinde kuvvetli AMA ve AMA-M2 pozitiflikleri olması ve hastalarda PBK düşünülmüştür. Ancak hastalar biyopsiyi kabul etmedikleri için verileri elde edilememiştir.
30
5. TARTIŞMA
Biz bu çalışma ile AMA titrasyonu 1/40 saptanan ve normal ALP değerlerine sahip olan hastaların, PBK’nın çok erken evrelerini yansıttığını gösteren yeni kanıtlar ortaya sunduk. Literatüre baktığımızda bu özellikleri taşıyan hastalarla ilgili çok az sayıda çalışma mevcuttur. Türkiye’de ise bu çalışma ilk kez yapılmaktadır.
PBK, yıllarca semptom vermeden seyreden ve klinik seyri oldukça yavaş olan bir hastalıktır. Genellikle hastalık ile ilişkili olmaksızın yapılan laboratuvar tetkiklerinde kolestatik enzimlerin yüksek saptanması ve bu durumun araştırılması esnasında AMA pozitifliği saptanarak PBK teşhisi koyulur. PBK’li hastaların büyük çoğunluğu kadındır ve yaşları 30 ile 65 yaş arasında
değişmektedir. Çalışmamızda incelediğimiz hastalarda 23 hasta kadın (%88,46), 3 hasta erkek (%11.54) idi. Yaşları ortalama 56.8±14,9 olarak saptandı. PBK ‘ye yönelik epidemiyolojik çalışmalar daha çok Kuzey Avrupa ve ABD’de yapılmıştır. 2005 yılında ABD’ de yapılan bir çalışma PBK’ da risk faktörlerini ve eşlik eden morbitideleri 1032 hastada incelemiştir. Bu
çalışmada 955 hasta kadın(%93), 77 hasta erkek(%7) ve yaş ortalamaları 58±10 olarak saptanmıştır [52]. Saptadığımız bulgular PBK için yapılan epidemiyolojik çalışmalarda görülen yaş ve cinsiyet oranlarına benzer dağılım göstermektedir.
Çalışmamızda AMA titrasyonu 1/20 olan veya izole AMA-M2 pozitifliği olan 26 hasta değerlendirilmiştir. Hastaların hepsinin ALP enzim düzeyi normaldir. Bu hastalardan AMA titrasyonu 1/20 olan 5 hastada ve izole AMA-M2 pozitifliği olan 3 hastada PBK teşhisi
koyulamadı. AMA ve AMA-M2 pozitifliğinin beraber saptanması tanı için yüksek duyarlılık ve özgüllüğe sahip olsa da bizim çalışmamızda izole AMA-M2 pozitifliği olan hastaların hiçbiri PBK tanısı almamıştır. İzole AMA-M2 pozitifliği PBK açısından kuşku ile karşılanmalıdır.
PBK’ya spesifik anikorlar (anti gp120, sp100, p62 gibi), hastanemiz laboratuvarında çalışılmadığı için, bu antikorlarla ilgili veri elde edilemedi. Bu yüzden antikorların varlığı ve PBK ile ilişkisi değerlendirilememiştir.
İzlemde 3 hasta öldü. Ölen hastaların 2 tanesinde ölüm sebebi karaciğer dışı kaynaklı sebeplerdi. 1 hasta dekompanse siroz komplikasyonları nedeni ile kaybedildi.