T.C.
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
ÇOCUK SAĞLIĞI VE HASTALIKLARI ANA BİLİM DALI PROF. DR. SAVAŞ KANSOY
SEREBRAL FELÇLİ ÇOCUKLARDA EPİLEPSİ
GELİŞİMİ İÇİN RİSK FAKTÖRLERİNİN
RETROSPEKTİF OLARAK BELİRLENMESİ
UZMANLIK TEZİ
Dr. Ferda GÜRKAN
DANIŞMAN
Prof. Dr. Sarenur GÖKBEN
ii ÖNSÖZ
Çocuk sağlığı ve Hastalıkları uzmanlık eğitimin süresince, bilgi ve deneyimleri ile eğitimime katkıda bulunan ve kendimizi bu büyük ailenin bir parçası gibi hissettiren, saygıdeğer hocamız, Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Başkanı Sayın Prof. Dr. Savaş KANSOY’a,
Uzmanlık eğitimim sırasında bilgi ve deneyimlerini aktararak yetişmemde büyük emekleri olan, daima yardım ve desteklerini gördüğüm, tez konumun seçimi ve yürütülmesinde katkılarını esirgemeyen değerli hocam Çocuk Nöroloji’si Bilim Dalı Başkanı Sayın Prof. Dr. Sarenur Gökben’e
Asistanlık sürecim boyunca Ege Üniversitesi Çocuk Hastanesi’nde bana mesleğimi öğreten, çok değerli ÇOCUK SAĞLIĞI VE HASTALIKLARI ÖĞRETİM
ÜYELERİNE,
Tezimin oluşturulmasında büyük katkı sağlayan ve desteklerini esirgemeyen çok değerli Çocuk Nörolojisi Bilim Dalı Öğretim Üyelerine, Uzman Doktorlarına ve
Çocuk Nörolojisi Poliklinik çalışanlarına,
Fakülte ve uzmanlık eğitimim boyunca hep yanımda olan, sevgisi ve desteğiyle beni ayakta tutan, varlığıyla bugün ve daima bana güç veren sevgili eşim
Dr. Gökhan GÜRKAN’a,
Öğrenim hayatıma başladığım günden bu yana sevgi ve özverileriyle her daim ve her koşulda arkamda olduklarını bana hissettiren, sahip olduğum her başarıyı onlara borç bildiğim sevgili annem Canan EVİN ve sevgili babam Yılmaz
EVİN’e,
Hayatım boyunca yanımda olup beni destekleyen, doğru yolu gösteren, uzmanlık eğitimim süresince umutsuzluğa kapılmamamı sağlayan ablam Seda
SOY’a,
Varlığıyla neşe kaynağım olan kardeşim Özge EVİN’e
Bu dört yıllık zorlu süreçte birlikte çalışıp, birlikte uykusuz kaldığım, beraber üzülüp beraber güldüğüm başta sevgili dostum Dr. Burcu GÜVEN olmak üzere tüm
asistan arkadaşlarıma
SONSUZ TEŞEKKÜRLERİMİ SUNARIM.
Dr. Ferda GÜRKAN İZMİR, 2016
iii
ÖZET
SEREBRAL FELÇLİ ÇOCUKLARDA EPİLEPSİ GELİŞİMİ İÇİN RİSK FAKTÖRLERİNİN RETROSPEKTİF OLARAK BELİRLENMESİ
Amaç: Ege Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim
Dalı, Çocuk Nörolojisi Bilim Dalı’nda 2008-2015 yılları arasında izlenen 116 serebral felçli olgunun verileri ile (grup 1), 118 epilepsinin eşlik ettiği serebral felçli olgunun (grup 2) verileri karşılaştırılarak, serebral felçli çocuklarda epilepsi gelişimi için risk faktörlerinin retrospektif olarak belirlenmesi amaçlandı.
Gereç ve Yöntem: Hastaların dosyalarından demografik verileri, fizik bakı
bulguları, mevcut laboratuvar verileri (kraniyal ultrasonografi (USG), kraniyal bilgisayarlı tomografi (BT), kraniyal manyetik rezonans görüntüleme (MRG)), gözlenen nöbet tipi/tipleri, EEG bulguları, epileptik sendrom tipi ve hastanın aldığı tedaviler incelenmiş ve epilepsinin eşlik ettiği ve etmediği gruplar bu değişkenler açısından karşılaştırıldı.Araştırma verileri IBM SPSS Statistics 17.0 programında analiz edildi. Analizlerde tanımlayıcı istatistiklerde, ki kare, t-test ve lojistik regresyon analizi kullanıldı. p<0,05 olduğu durumlar istatistik olarak anlamlı kabul edildi.
Bulgular: Grup 1’deki 116olgunun %39,7’si kız ve %60,3’ü erkekti. Grup
2’deki 118 olgunun %42,4’ü kız ve %57,6’sı erkekti. Grup 1’de çalışma esnasındaki ortanca yaş, 101,5 ay, grup 2’de ise 115,5 ay olarak bulundu. Anne-baba arasında akrabalık, grup 1’de %17,2 iken, grup 2’de %19,5 olarak saptandı. Gruplarda birinci derece akrabalarda nöbet öyküsü benzer oranlarda saptandı. Seksiyo/sezaryen (C/S) ile doğum grup 1’de %48,1 iken, grup 2’de %57,6 olarak saptandı. Grup 1’de ortanca gestasyonel yaş 38 hafta, grup 2’de ise 38,5 hafta olarak saptandı. Doğum ağırlığı değerlendirildiğinde grup 1 için ortanca değer 2765 gram iken, grup 2 için bu değer 2940 gram olarak bulundu. Iki grup arasında pre/peri/postnatal risk faktörlerininvarlığı benzer oranlarda idi.Yenidoğan yoğun bakım ünitesinde ortanca yatış süresi ve mekanik ventilasyon uygulanma oranı grup 1 ve 2’de benzerdi. Grup 1’de 20 olguda, grup 2’de ise 45 olguda neonatal konvülziyon kaydedildi.Neonatal dönemde geçirilen nöbet tipleri açısından gruplar
iv değerlendirildiğinde fokal klonik ve jeneralize tonik nöbetlerin, ileride epilepsi gelişen grupta anlamlı derecede sık görüldüğü gözlendi. Neonatal EEG’dezemin ritmi, grup 1’de%23,5, grup 2’de %64,7 oranında anormal izlendi. Grup 1’de %80, grup 2’de ise %93,3sıklıkta yenidoğan yoğun bakım ünitesinde taburculukta en az bir antiepileptik kullanımı saptandı. Yenidoğan döneminde çekilen kraniyal USG, BT veMRG anormal bulguları açısından her iki grup arasında anlamlı farklılık saptanmadı. Altıncı ayda kontrol EEG’leri çekilen grup 1’deki olgularda%94,4 sıklıkta zemin ritmi normal saptanırken, bu oran grup 2’de %68,5 olarak bulundu. SF tipleri içerisinde en sık izlenen spastik bilateral (tetraplejik) tip grup 1’de %36,2, grup 2’de %55,9 sıklıkta idi. Ikinci sıklıkta görülen SF tipi spastik unilateral tip grup 1 ve 2 için de benzer oranda gözlendi. Spastik bilateral diplejik tip, grup 1’de %32,8, grup 2’de %16,9 sıklıkta idi. Grup 2’deki olgularda ortanca epilepsi başlangıç yaşı 6 ay olarak saptandı. Grup 2’deki olgularda en sık gözlenen nöbet tipi jeneralize nöbetler olup %46,6 oranında gözlendi. Fokal ve/veya sekonder jeneralize nöbetler%39 oranında idi. Epilepsisi olan olguların 9’unda (%10,1) infantil spazmlar gözlendi. Epilepsi gelişen olguların çekilen son EEG’leri incelendiğinde zemin ritmi %70,3 normal saptandı. Yedi olguda West Sendromu görülürken, iki olguda öncesinde West Sendromu varken, izleminde Lennox Gastaut Sendromu geliştiği izlendi.Grup 2’deki olguların %7,6’sında izlemde antiepileptik tedavi kesilirken, diğer olguların tümü en az bir antiepileptik kullanmaktaydı. Çoklu ilaca rağmen dirençli epilepsi gelişimi %20,3 sıklığında gözlendi. Kraniyal MRG’de periventiküler lökomalazi her iki grupta benzer olarak görüldü. Kraniyal MRG’de serebral atrofi, serebral anomaliler ve hidrosefali grup 2’de anlamlı olarak daha sık izlendi. Intrakraniyal kanama ve iskemik değişiklikler grup 1’de %9,8, grup 2’de%4,7 sıklıkta idi. Tüm olgularda SF’ye eşlik eden problemler incelendiğinde görme problemleri, mental retardasyon ve mikrosefali grup 2’de anlamlı olarak sık görüldü.Bu problemlerin eşliği epilepsi gelişim riskini sırasıyla 3, 4 ve 3,8 kat arttırdığı saptandı. İşitme problemleri iki grupta benzer oranda saptandı.
Sonuç:Serebral felçli hastalarda aşağıdaki faktörler epilepsi gelişimi için
anlamlı risk faktörü olarak saptandı (p<0,05). Neonatal nöbet varlığı,
v Neonatal dönemde çekilen EEG’de temel aktivitenin anormal olması, Yenidoğan yoğun bakım ünitesinden taburculukta antiepileptik ilaç kullanımı,
Bilateral spastik (tetraplejik) serebral felç varlığı, 6. ayda çekilen EEG’de epileptik aktivite varlığı,
Nörogörüntülemede serebral atrofi, hidrosefali ve serebral anomali varlığı, Görsel problemler,
Mikrosefali,
Mental retardasyon.
vi
ABSTRACT
DETERMINING RISK FACTORS OF EPILEPSY AT CHILDERN WITH CEREBRAL PALSY IN RETROSPECTIVE STUDY
Objective: At Ege University Faculty Of Medicine, Department Of Pediatrics,
Department Of Pediatric Neurology, between 2008-2015, 116 non-epileptic children with cerebral palsy (group 1) and 118 epileptic children with cerebral palsy (group 2) has been studied and to determine risk factors of epilepsy at children with cerebral palsy, case data of these groups compared to each other retrospectively.
Materials and Methods: Demographical values, physical examination,
existing laboratory values (cranial ultrasonography (USG), cranial computerized tomography (CT), cranial magnetic resonance imaging (MRI)), type/types of seizures, findings of EEG, type of epileptic syndrome and medications of patients took are analyzed and epileptic and non-epileptic groups are compared according to these variables. Data of this study is analyzed via IBM SPSS 17.0 program. At analysis, ki-square, t-test and logistic regression analyze has been used for defining statistics. Values with p<0,05 are considered as statistically significant.
Results: %39,7 of group 1 with 116 patient were female and %60,3 of it were
male. %42,4 of group 2 with 118 patient were female and %57,6 of it were male. Mean value of age at group 1 was 101,5 month old and group 2 was 115,5 month old. %17,2 of group 1 are children who has parents from same lineage and this value is %19,5 at group 2. Seizure history is found similar between first degree relatives of groups. Birth via caesarean section (C/S) is found %48,1 at group 1 and %57,6 at group 2. Gestational age of group 1 was 38 weeks and group 2 was 38,5 weeks. Mean value of birth weight of group 1 was 2765 gram and group 2 was 2940. Pre/peri/postnatal risk factors of these groups were similar. Mean value of newborn intensive care unit period and mechanic ventilation usage rate were similar between groups. 20 in group 1, 45 in group 2, neonatal convulsion cases have been recorded. When we compare groups according to types of seizures in neonatal period, focal clonic and generalized tonic seizures recorded significantly frequently in
vii group 2. Basal rhythm of neonatal EEG was abnormal at %23,5 of group 1 and %64,7 of group 2. At least one antiepileptic agent was used at discharging patients from neonatal intensive care unit in group 1 by %80 and group 2 by %93,3. No difference found between groups in terms of imaging systems (USG, CT, MRI) findings. When we look at 6th month EEG screening results, %94,4 of group 1 had normal basal rhythm meanwhile %68,5 of group 2 had normal basal rhythm. Spastic bilateral (tetraplegic) type, which is most common CP type, has been seen %36,2 in group 1 and %55,9 in group 2. Spastic unilateral type, which is 2nd most common CP type, has been seen similar between group 1 and 2. Spastic bilateral diplegic type has been seen %32,8 in group 1 and %16,9 in group 2. Mean age to start epilepsy is 6months in group 2. Most common seizure type seen in group 2 was generalized type seizures with %46,6. Focal and/or secondary generalized seizure types were %39. 9 epileptic case (%10,1) had infantile spasms. Screening EEG basal rhythm finding were normal in %70,3 at new epileptic cases. 7 cases had West syndrome meanwhile 2 cases had West syndrome first, but then clinical presentation shifted towards Lennox Gastaut Syndrome. Anti-epileptical treatment stopped at %7,6 of group 2, others keep using at least one anti-epileptic medication. Even with multiple anti-epileptic medication, %20,3 of group 2 developed resistant type epilepsy. Periventricular leukomalacia detected similar amounts between 2 groups in cranial MRI scanning. Cerebral atrophy, cerebral anomalies and hydrocephaly are seen in group 2 significantly more. Intracranial hemorrhage and ischemia are seen at %9,8 of group 1 and %4,7 of group 2. When we check problems that co-exist with CP in all cases, we saw that sight problems, mental retardation and microcephaly are significantly more at group 2. Risk multipliers of these problems are 3 times for sight problems, 4 times for mental retardation and 3,8 times for microcephaly. Hearing problems incidence were similar between these 2 groups.
Conclusion:
These factors are found clinically significant for epilepsy in cerebral palsy children (p<0.05):
Seizure history in neonatal period
viii Abnormal findings at basal activity of EEG in neonatal period
Using antiepileptic agent at discharging patients from neonatal intensive care unit
Existing bilateral spastic (tetraplegic) cerebral palsy Epileptic activity in 6th month screening EEG
Existing cerebral atrophy , hydrocephaly, and cerebral anomaly in neuroimaging systems
Sight problems Microcephaly Mental retardation
ix İÇİNDEKİLER ÖNSÖZ ... ii ÖZET ... iii ABSTARCT ... vi TABLOLAR DİZİNİ ... xi
RESİM VE ŞEKİLLER DİZİNİ ... xii
KISALTMALAR DİZİNİ ... xiii 1. GİRİŞ ve AMAÇ ... 1 2. GENEL BİLGİLER ... 4 2.1. Tarihçe ... 2 2.2. Epidemiyoloji ... 3 2.3. Etiyopatogenez ... 4
2.4. Sf Gelişiminde Risk Faktörleri ... 4
2.4.1. Prenatal Dönem ... 4 2.4.2. Perinatal Dönem ... 5 2.4.3. Postnatal Dönem ... 5 2.5. Sf’de Sınıflama ... 11 2.5.1. Spastik Tip ... 12 2.5.2. Diskinetik Tip ... 14 2.5.3. Ataksik/Atonik Tip ... 16 2.5.4. Mikst Tip ... 16
2.6. Sf’ye Eşlik Eden Problemler... 17
2.6.1. Mental Retardasyon ... 17
2.6.2. Epilepsi ... 17
2.6.3. Oromotor Problemler ... 18
2.6.4. Gastrointestinal Problemler Ve Malnutrisyon ... 19
2.6.5. Solunum Problemleri ... 19
2.6.6. Görme Problemleri ... 20
2.6.7. İşitme Problemleri ... 20
2.6.8. Konuşma Bozuklukları ... 20
x
2.6.10. Ortopedik Problemler ... 21
2.6.11. Uyku Problemleri ... 21
2.7. Sf’li Olgularda Tanı ... 21
2.7.1. Nörolojik Muayene ... 22
2.7.2. Laboratuar Tetkikleri ... 23
2.8. Sf’de Tedavi Ve Rehabilitasyon ... 24
3. GEREÇ ve YÖNTEM ... 25
3.1. Çalışmaya Alınan Olguların Değerlendirilmesi ... 25
3.2. Veri Analizinde Kullanılan İstatistiksel Yöntemler ... 31
4. BULGULAR ... 32
5. TARTIŞMA ... 47
6. SONUÇLAR ... 55
KAYNAKLAR ... 58
EKLER ... 66
EK 1: Olgu rapor formu ... 66
EK 2: Etik Kurul Onayı ... 67
xi
TABLOLAR DİZİNİ
Tablo 2.1. Ashwort ve Modifiye Ashworth Skalası ... 22
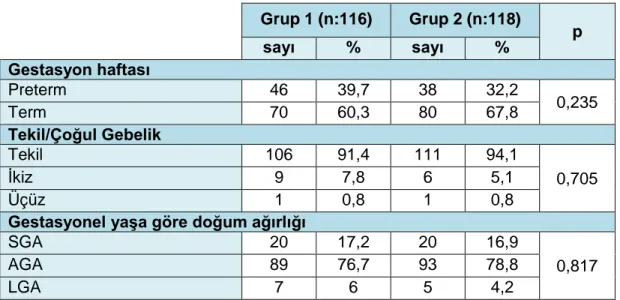
Tablo 4.1. Grup 1 ve 2’deki Olguların Doğum Ağılıkları ve Gestasyonel Yaşları İlgili Bilgileri ... 33
Tablo 4.2. Grup 1 ve 2’deki Olguların Doğumla İlgili Bilgileri ... 33
Tablo 4.3. Grup 1 ve 2 için SF Gelişimi Risk Faktörlerinin Dağılımı ... 34
Tablo 4.4. Grup 1 ve 2 için Prenatal Risk Faktörlerinin Dağılımı ... 34
Tablo 4.5. Grup 1 ve 2 için Perinatal Risk Faktörlerinin Dağılımı ... 35
Tablo 4.6. Grup 1 ve 2 için Postnatal Risk Faktörlerinin Dağılımı ... 36
Tablo 4.7. Grup 1 ve 2 için Yenidoğan Dönemi Özellikleri ... 37
Tablo 4.8. Neonatal Konvülziyon Tiplerinin Dağılımı ... 37
Tablo 4.9. Grup 1 ve 2 için Neonatal EEG Özellikleri ... 38
Tablo 4.10. Grup 1 ve 2 için Neonatal BT Bulguları ... 39
Tablo 4.11. Grup 1 ve 2 için Neonatal MRG Bulguları ... 40
Tablo 4.12. Grup 1 ve 2 için Altıncı Ay EEG Özellikleri ... 41
Tablo 4.13. Grup 1 ve 2 için SF Tiplerinin Dağılımı ... 42
Tablo 4.14. Grup 2’deki Olguların Nöbet Tiplerinin Dağılımı ... 42
Tablo 4.15. Grup 2’deki Olguların İzlemlerinde Çekilen Son EEG Özellikleri ... 43
Tablo 4.16. Antiepileptik Kullanımı ve Nöbet Kontrolü ... 43
Tablo 4.17. SF+Epilepsili Olgularda Sıklıkla Kullanılan Antiepileptik İlaçlar ... 44
Tablo 4.18. Grup 1 ve 2’deki Olgular İçin Kranial MRG Bulgularının Dağılımı ... 45
xii
RESİM VE ŞEKİLLER DİZİNİ
Resim 2.1. T2 aksiyal, flair koronal ve T1 koronal kesitlerde, hafif
PVL görünümü ... 10
Şekil 2.1. HİE patofizyolojisi ... 8 Şekil 2.2. SF tiplerinin dağılımı ... 12
xiii
KISALTMALAR
SF : Serebral Felç
EÜTF : Ege Üniversitesi Tıp Fakültesi ABD : Ana Bilim Dalı
USG : Ultrasonografi
MRG : Manyetik Rezonans Görüntüleme BT : Bilgisayarlı Tomografi
MAX En yüksek
MIN : En düşük
EEG : Elektroensefalogram ÇDDA : Çok Düşük Doğum Ağırlığı DDA : Düşük Doğum Ağırlığı SSS : Santral Sinir Sistemi
HİE : HipoksikİskemikEnsefalopati PVL : PeriventrikülerLökomalazi
IL : İnterlökin
TNF : Tümör Nekroz Faktör DTR : Derin Tendon Refleksleri BOS : Beyin Omurilik Sıvısı
DEHB : Dikkat Eksikliği Hiperaktivite Bozukluğu GÖR : GastroözefagealReflü
GABA : Gama Amino Bütirik Asit
ILAE : UluslararasıEpilepsiileSavaşDerneği
SGA : Gestasyon haftasına göre düşük doğum ağırlıklı AGA :Gestasyon haftasına göre normal doğum ağırlıklı LGA :Gestasyon haftasına göre yüksek doğum ağırlıklı
O2 : Oksijen
PH : Fenobarbital
LEV : Levatirasetam
DpH : Difenilhidantoin
ACTH : Adrenokortiko tropik hormon
1
1. GİRİŞ ve AMAÇ
SF’li hastalarda epilepsi varlığı yüz yıldan uzun süredir bilinmektedir. SF’de motor fonksiyon bozukluğu, öğrenme problemleri ve epilepsidenaltta yatan beyin patolojisi sorumludur.
SF’li olgularda epilepsi % 15-60 oranında görülen bir problemdir. Epileptik nöbetler hastanın yönetimini güçleştirdiği için, kontrol edilmesi önem taşır. Bazı SF tiplerinde epilepsi daha fazla görülmektedir.
Olguların tedaviside farklı antiepileptik ilaçlar, vagal sinir uyarımı ketojenik diyet kullanılabilir. Dirençli parsiyel nöbetleri olan spastik hemiparezili olgularda, cerrahi tedavi uygulanabilir. Erken cerrahi tedavi, bilişsel fonksiyonların korunması açısından önemlidir. Nöbet kontrol oranı, spastik tetraparezide, hemipareziye göre daha düşüktür (%50 vs %75). SF ve epilepsi birlikteliğinde, prognoz, SF tipine bağlıdır. Prognoz, spastik diparezide, spastik tetra ve hemipareziye göre daha iyidir. Kortikal lezyon olması (gri cevher hasarı, kortikal displazi, enfeksiyona bağlı hasarlanma), hastada orta/ağır mental retardasyonun bulunması, elektroensefalografide (EEG) yaygın epileptiform aktivitenin olması ve nöbetlerin erken yaşta başlaması kötü prognostik özelliklerdir.
Yapılan çalışmalar incelendiğinde SF’li çocuklarda epilepsi azımsanmayacak derecede sık görülmekle beraber, bu konuda yapılmış çalışmalar az sayıdadır. Çeşitli komorbid durumlarla birlikteliği olan SF’li hastalarda epilepsinin gidişini öngörmek, tedavi modalitelerini belirlemek açısından, güvenilirverilere gereksinim vardır.
Bu çalışmada, SF’li olgularda, epilepsi gelişimini öngören risk faktörlerinin belirlenmesi amaçlanmıştır. Ege Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı, Çocuk Nörolojisi Bilim Dalı’nda SF tanısıyla 2008-2015 yılları arasında takip edilen olguların demografik verileri, fizik bakı bulguları, mevcut laboratuvar verileri (kraniyal ultrasonografi (USG), kraniyal bilgisayarlı tomografi (BT), kraniyal manyetik rezonans görüntüleme (MRG)), gözlenen nöbet tipi/tipleri, EEG bulguları, epileptik sendrom tipi ve hastanın aldığı tedaviler incelenmiş ve epilepsinin eşlik ettiği ve etmediği gruplar bu değişkenler açısından karşılaştırılmıştır.
2
2. GENEL BİLGİLER
Serebral felç (SF) çocukluk çağı kronik hastalıkları içerisinde oldukça önemli bir yer tutan, gelişmekte olan beynin doğum öncesi, doğum esnasında veya doğumdan kısa süre sonra çeşitli nedenlerle hasarlanmasına bağlı gelişen, ilerleyici olmayan, fakat sıklıkla değişebilen, ağırlıklı olarak postür ve motor fonksiyon bozukluğunu içeren kompleks bir tablodur. Tanımı nedeniyle spesifik bir hastalık adı olmayıp, farklı nedenleri ve ortak klinik özellikleri olan, çok geniş bir semptom ve klinik yelpazeyi içermektedir. SF tanımında son ortak görüş; ‘beynin gelişimi sırasında ortaya çıkan lezyonlara ve anomalilere bağlı gelişen, ilerleyici olmayan, fakat sıklıkla değişebilen bir grup motor fonksiyon bozukluğunu kapsayan bir şemsiyedir’ şeklindedir (1,2,3,4,5). Ana öğesi motor fonksiyon bozukluğu olmasına rağmen, sıklıkla tabloya, kognitif, duysal bozukluklar, davranış bozuklukları, epilepsi, mental retardasyon, görme, işitme ve beslenme problemleri eşlik etmektedir.
SF’de beynin etkilenen bölgesinin özelliklerine ve harabiyetin kapladığı alana göre farklı klinik tablolar ortaya çıkmakta ve uygulanan tedavi de buna göre düzenlenmektedir. SF ile sonuçlanan bozukluğun ortaya çıkışı için, hayatın ilk 2-3 yılı en önemli olmasına rağmen, kesin belirlenmiş bir üst yaş sınırı yoktur. Fakat ortaya çıkan sorun ömür boyu devam eder (6,7).
Son yıllarda gelişmiş ülkelerde neonatal bakımdaki yenilik ve ilerlemeler neonatal mortalitenin düşmesini sağlarken, prematüre ve çok düşük ağırlıklı (ÇDDA) bebeklerin yaşatılabiliyor olması, SF açısından yüksek riskli bebeklerin artmasına neden olmuştur (8).
SF’li çocuklara multidisipliner yaklaşımın giderek artmasıyla yirmi yıllık sağkalım oranının %85 olduğu tahmin edilmektedir. Bu nedenle medikal bakım yanı sıra, bu çocukların rehabilitasyonu için kaynakların doğru kullanımı, düzenli izlemleri, özel eğitim desteği hem hasta çocuk hem de ailesi için oldukça önemlidir (9).
2.1. Tarihçe
SF’yi ilk olarak 1861 yılında İngiliz Ortopedist William Little, “Cerebral Paresis” olarak tanımlandırmış ve “Hemiplejik rijidite, parapleji ve jeneralize
3 rijidite”olarak üç gruba ayırmıştır. Uzun süre Little Hastalığı olarak anılmıştır. 1889’da William Osler, SF’li çocukları “İnfantil hemipleji, bilateral spastik hemipleji ve spastik parapleji” olarak üç gruba ayırmıştır. Daha sonra Sigmund Freud ve diğer bilim adamları Little’ın düşüncesini desteklemişler ve gelişen beynin gebelik sürecinde çeşitli nedenlerle hasarlanmasına bağlı bu tablonun oluşabileceğini öne sürmüşlerdir. Sigmund Freud SF’yi “Maternal ve idiopatik konjenital, perinatal ve postnatal” olarak üç gruba ayırmıştır.
Günümüzde halen hastalığın nedeni tam olarak bilinmemektedir. Bugün SF vakalarının yaklaşık %10 kadarı neonatal asfiksi ile ilişkilendirilmektedir. Olguların çoğunda ise spesifik bir neden saptanamamaktadır (8,10).
2.2. Epidemiyoloji
SF’nin görülme sıklığı 1000 canlı doğumda 2-5 olarak bildirilmiştir (3). Prenatal (%70-80), perinatal (%10) ve postnatal (%10-20) nedenlere bağlı olarak konjenital, genetik, inflamatuvar, anoksik, travmatik ve metabolik pek çok nedene bağlı olarak SF gelişebilmektedir. Erkeklerde kızlardan daha fazla görülmektedir (1.4:1). Çoğul gebelikler SF gelişimi açısından, önemli bir risk faktörüdür. SF prevalansı 1000 canlı doğumda tekli gebeliklerde 2.3, ikizlerde 12.6 ve üçüzlerde 44.8 olarak bildirilmiştir. Bu durum çoğul gebelik nedeniyle ortaya çıkan artmış preterm doğumlara bağlanmıştır (11). Her türlü araştırmaya ragmen hastaların yarısında herhangi bir etiyolojik neden ortaya konamamaktadır (11). Yine çalışmalar doğum ağırlığı 1500 gramdan düşük ÇDDA’lı infantlarda SF insidansının, doğum ağırlığı 2500 gram dan büyük olan infantlara göre 20-80 kez daha fazla olduğunu göstermiştir. “Surveillance of Cerebral Palsy in Europe” (SCPE)’ın sonuçlarına göre ÇDDA’lı infantlarda SF prevalansı 72.6/1000 dir (12).
Ülkemizde 1996 yılında yapılan çok merkezli, kesitsel bir araştırmada 0-16 yaş grubunda SF prevalansı %0,2 olarak bulunmuştur (13). Son yıllarda Serdaroğlu ve ark.nın yaptığı bir çalışmada ise 4.4/1000 olarak bildirilmiştir.
4
2.3. Etiyopatogenez
SF’ye yol açan beyin hasarı; prenatal, perinatal veya postnatal dönemde gelişebilir. Yaklaşık %70-80 olguda, prenatal faktörler rol almaktadır. Prenatal dönem gebeliğin başlangıcından doğum eylemine kadar olan süreci, perinatal dönem doğum eyleminin başlangıcı ile yaşamın ilk 7 gününü, neonatal dönem yaşamın ilk 7-28 gününü, postnatal dönem ise 29 gün ile 2 yaş arasındaki süreci kapsar. Beynin gelişim sürecinin hangi yaşa kadar devam ettiği hala tartışma konusu olmakla birlikte, genellikle kabul edilen üst sınır 2 yaştır(14,15,16).
Son yıllarda gelişmiş ülkelerde neonatal bakımdaki yenilik ve ilerlemeler neonatal mortalitenin düşmesini sağlarken, prematüre ve ÇDDA’lı bebeklerin yaşatılabiliyor olması, SF açısından yüksek riskli bebeklerin artmasına neden olmuştur (8).
Klinikte yer alan risk faktörleri SF gelişim olasılığını artırmaktadır. Bu nedenle bu risk faktörlerini mümkün olduğu kadar azaltmak veya risk faktörleri varlığında gerekli önlemleri almak klinisyenin sorumluluğundadır.
2.4. SF Gelişiminde Risk Faktörleri (8,17,18,19,20)
2.4.1. Prenatal Dönem
Kromozom anomalileri
Maternal intrauterin enfeksiyonlar (tokzoplazma, kızamıkçık, sitomegalovirus, herpes enfeksiyonları, koriyoamniyonit),
Annedeki sistemik hastalıklar (diyabetes mellitus, hipo/hipertiroidi, hipertansiyon, konjenital kalp hastalıkları, ritm bozuklukları, kronik böbrek yetmezliği, orak hücreli anemi, protrombotik bozuklukları, epilepsi, mental retardasyon, psikiyatrik bozukluk ve bu nedenlerle ilaç kullanımı)
İntrauterin anoksi kaynağı ya da fetüsün kan akımının azalması (plasenta yetmezliği, maternal hiper/hipotansiyon, anemi, hamilelik esnasında yapılan ameliyatlar)
5 Rh uyumsuzluğu- ABO ve Rh uyuşmazlığı sonucu kernikterusgelişmesi
İlk trimesterde radyasyona, teratojenlere maruzkalma
Annenin ilaç kullanımı (fetüse toksik etkili ilaçlar, alkol, kokain bağımlılığı)
Santral sinir sistemi (SSS)gelişim anomalileri Reprodüktifyetersizlik Çoğulgebelik Abdominaltravma 2.4.2. Perinatal Dönem Prematurite Preeklampsi Düşük doğum ağırlığı(DDA) (<2500gr)
Doğum komplikasyonları (erken membran rüptürü, plasenta previa, ablasyo plasenta, kordon dolanması, anormal prezantasyon, uzamış doğum eylemi, müdahaleli doğum)
Mekonyum aspirasyon sendromu İntrakraniyalkanama
Travma
Enfeksiyon (annenin doğumda ateşinin 38.5ºC den fazla olması) Perinatal asfiksi
Düşük apgarskoru Neonatal konvulziyonlar
2.4.3. Postnatal Dönem
Travma
Enfeksiyon (ensefalit, menenjit, sepsis,abse) İntrakraniyalkanama
Koagulopatiler Konvulziyonlar
6 Hiperbilirubinemi
Arteriyovenözmalformasyonlar
Anoksi (karbonmonoksit zehirlenmesi, suda boğulma, yiyecekaspirasyonu)
İnflamatuvar-immünolojik nedenler (sistemik lupus eritematozus, reyesendromu)
İntrakraniyalpatolojiler
SF ile ilişkili spesifik beyin lezyonları birçok vakada saptanabilmektedir. Bu lezyonlar özellikle hipoksiye duyarlı bölgelerde meydana gelmektedir ve hipoksik iskemik ensefalopati (HİE) terimi altında gruplandırılmaktadır. Prenatal HİE; aralıklı ve ilerleyici, ancak geri dönüşümlü umblikal kord basısı, geri dönüşümlü plasental yetmezlik, mekonyumlu amniotik sıvı varlığına bağlı geçici vazospazm ile gelişebilir. Perinatal HİE’nin en önemli nedenleri arasında plasenta previa, kordon dolanması, anormal prezantasyon, hızlı doğum gibi doğumla ilişkili komplikasyonlar yer almaktadır. Plasental yetmezlikte olduğu gibi bazı vakalarda prenatal dönemde başlayan hipoksi, perinatal dönemde de artarak asfiksiye dönüşmektedir.
SF’li olguların %75’inden fazlasında etiyolojide saptanabilen tek bir neden yoktur. SF olgularının yanlız %8-10 kadarı, perinatal asfiksi ile ilişkilendirilmektedir. Fetal kalp hızı, doğum sırasında asfiksinin bir belirleyicisi olarak tanımlanmıştır (Nabız< 60/dak), ancak fetal kalp hızı monitorizasyonunun SF gelişim riskini azaltmadığı da gösterilmiştir (20).
Amniyotik sıvının mekonyumlu olmasının, intra-peripartum fetal stresin varlığını gösterdiği belirtilmesine karşın, yapılan çalışmalarda mekonyumlu amniyon sıvısı olan, 2500 gramdan büyük term infantların %99.6’sında SF gelişmediği bildirilmiştir (22). Yine yapılan çalışmalarda doğumun 1. ve 5. dakikalarında bakılan Apgar skorlarının nörolojik prognozu belirlemediği, 10.dakika Apgar skorlarının daha belirleyici olduğu ancak, 15 ve 20.dakika apgar skoru 3 veya 3’ün altında olanlarda sırasıyla mortalite oranının %53 ve 59, SF gelişim oranının %36 ve 53 olduğu gösterilmiştir. Hipoksiye bağlı neonatal konvulziyonlu yenidoğanlarda SF riski, 50-70 kez daha fazla
7 bulunmuştur. Buna karşılık neonatal konvulziyonlu yenidoğanların %70’inde SF gelişmemiştir (22).
Asfiksi ile birlikte intrauterin enfeksiyon veya annenin koagülasyon bozuklukları varlığı SF gelişim olasılığını artırmaktadır. SF’libir çok olguda sebep bilinemez.
Yenidoğanların erişkine göre, serebral metabolizmalarının daha yavaş, enerji gereksinimlerinin daha az olması nedeniyle hipoksiye daha dirençli oldukları bilinmektedir. Yenidoğanlarda bazı nöron toplulukları ve beyin bölgeleri, seçici olarak hipoksi ve iskemiye daha duyarlıdır. Bu alanlardaki duyarlılığın nedeni yetersiz vaskülarizasyon ve eksitatör reseptörlerin fazlalığıdır. Prenatal, neonatal ve erken postnatal HİE, özellikle prematüre ve ÇDDA’lı prematüre bebeklerde matür bebeklere göre daha sık görülmektedir. Hipoksik iskemik hasarlanmanın şiddeti, süresi ve gebelik zamanı lezyonun tipini etkiler. Hasarlanma 20. gebelik haftasından önceyse nöronal etkilenme sonucu spastik tetraparezi, hemiparezi, diparezi, gebeliğin 26-34. haftaları arasında, periventriküler beyaz cevherin etkilenmesi ile spastik diparezi, gebeliğin 38-40. haftaları arasında hasarlanmada ise, bazal gangliyonların etkilenmesi sonucu distoni, hareket bozuklukları ortaya çıkar (23).
Son zamanlarda yapılan araştırmalarda plasental enfeksiyonu olan annelerden doğan olgularda, SF riskinin 9 kat arttığı gösterilmiş, aynı zamanda maternal enfeksiyon ile prematür doğum, düşük apgar skoru, nöbetler, yenidoğanın resusitasyonu ve mekonyum aspirasyon sendromu gelişiminin arttığı bildirilmiştir (24). SF gelişiminde, maternal koriyoamniyonitin preterm infantlarda %28, term infantlarda ise %12 sıklıkla saptanan önemli bir risk faktörü olduğu belirtilmiştir (19). Fetal enfeksiyonda iki mekanizma etkilidir. Biri yetersiz perfüzyon; diğeri ise sitokinlerin açığa çıkışı ile ilgili hasarlanmadır. Enfeksiyon ile SF ilişkisinde en güçlü birliktelik koriyoamniyonit ile periventriküler lökomalaziarasındadır. Annede bakteriyel vajinozis, üriner sistem enfeksiyonu, koriyoamnionit varlığında, fetüste intrauterin enfeksiyon sonucu salınan sitokinler TNF-alfa, IL-6, IL 1ß fetal beyinde kan-beyin bariyerini aşarak, periventiküler lökomalazi, beyaz cevher hasarlanması, intraventriküler kanamaya (sitokinlerin vasküler endotelial hücrelere zarar vermesiyle) ve sonuçta SF’ye yol açmaktadır.
8
Şekil 2.1. HİE patofizyolojisi
Volpe neonatal dönemdeki ensefalopati tablosunu üç aşamada sınıflandırmıştır:
İlk 24 saat: Tonus normal, derin tendon refleksleri (DTR) artmış, uyanık
ve fakat kompleks yanıtlarda yetersizlik vardır. Taşikardi, pupiller dilatasyon gibi adrenerjik aktiviteler ve fontanel gerginliği saptanabilir.
İlk 2- 14 gün: Bebek hipotonik ve letarjiktir. Miyokloniler gözlenebilir.
Emme gibi kompleks refleksler zayıf ya da yoktur. Solunum desteğine ihtiyaç duyabilir. Bradikardi, diyare ve pupil konstrüksiyonu gibi kolinerjik aktivite hakimdir. Epileptik nöbetlersıktır.
İlk haftalar: Bebekte gevşeklik, stupora eğilim, deserebre postür ya da
tamamen tüm reflekslerde kayıp saptanır. (29)
HİE gestasyon yaşına ve hipoksinin şiddetine göre başlıca altı tipte serebral lezyona neden olur(29):
9
1.Status marmoratus: Bazal gangliyonların (özellikle putamen,
nukleus kaudatus) bilateral, simetrik, mermer görünümüne verilen isimdir. Bu görünümden sorumlu olan patoloji nöron kaybı, gliyozis ve hipermiyelinizasyondur. Perinatal dönemde ve term bebeklerde meydana gelir. Başlıca ekstrapiramidal sistem belirtilerine yolaçar.
2.Simetrik talamik lezyon: Nöron kaybı ve astrogliyozisin neden
olduğu bazen de kalsifikasyonların eşlik ettiği bir tablodur. Perinatal asfiksi kanıtı olmayan term bebeklerde görülür ve kötü prognozludur. Doğumdan 2- 4 hafta önce meydana gelen olası hipoksik-iskemik bir olayı düşündürür. Günler/aylar içinde hastanın kaybedilmesi, diğer patolojik gruplara görece daha sıktır.
3.Watershed infarktlar: Tipik olarak parasagital bölgelerde, ana
serebral arter beslenme alanları arasındaki sistemik kan basıncı değişikliklerine hassas sınır bölgelerinde, bilateral, bazen asimetrik görülen infarktlardır. Sıklıkla term nadiren preterm bebeklerde görülür. Spastik SF, görme ve işitme problemlerisaptanabilir.
4.Periventriküler lökomalazi (PVL): İmmatür beyinde periventriküler
beyaz maddedeki nekrotik alanlardır ve özellikle de lateral ventriküllerin posterior ve yan komşuluklarında saptanır. Ventriküllerin arka boynuzlarında genişleme ile belirlenen görüntüsü tipiktir. Lokalizasyon yeri nedeniyle motor korteksten inen liflerin geçtiği alanlar etkilendiğinden alt ekstremiteleri ilgilendiren spastik dipleji sıktır, lezyonun daha laterale uzanması ile kollara giden lifler de etkilenir ve tetrapleji saptanabilir. Postnatal olaylarla PVL arasında zayıf bir birliktelik bulunması bu patolojiye yol açan kaskadın doğumdan önce başladığını düşündürmektedir. Sıklıkla preterm ve doğum ağırlığı 1500gramın altında doğan bebeklerdegörülür.
10
Resim 2.1. T2 aksiyal, flair koronal ve T1 koronal kesitlerde, hafif PVL görünümü
5.Selektif nöronal nekroz: Term bebeklerde serebral ve serebellar
korteksin değişik derecelerde, genellikle bilateral, bazen de asimetrik olarak etkilendiği durumlardır. En çok parietooksipital bölgelerde yer aldıklarından parezi üst ekstremitelerde hakimdir. Kraniyal MRG’de bulgu vermeyebilir. Yaşayan bebeklerde spastik tetrapleji, hemipleji, ataksik SF, epilepsi, mental gerilik gibi bulgularsaptanır.
6.Fokal ve multifokal beyin nekrozları: Ana serebral damarların
dağılım alanlarına uygun bölgelerdeki nekroz alanlarıdır. Olguların üçte birinde orta serebral arter beslenme alanında ve genellikle 32 haftalık gestasyon yaşından büyük bebeklerde meydana gelir. Çoğunlukla hastalar hemiplejik ya da tetraplejiktirler(29).
İntraventriküler ve periventriküler kanamaya (IVH) sıklıkla prematüre bebeklerde, nadiren de term bebeklerde rastlanır. Hayatın ilk 48-72 saatinde ve sıklıkla respiratuvar distres sendromu gibi hipoksik durumlarda ortaya çıkar. Görüntüleme yöntemlerinde saptanan bulgulara göre IVH evreleri şunlardır:
Evre I: İzole subepandimal kanama,
Evre II: Ventriküler dilatasyon olmaksızın intraventriküler kanama, Evre III: Ventriküler dilatasyon ile birlikte intraventriküler kanama,
11 Evre IV: Evre III’e ek olarak parenkim içi kanama.
IVH’li olgularda BOS dolaşım bozukluğuna ikincil gelişen hidrosefali morbiditeyi etkileyen önemli bir faktördür. Kanamanın yanısıra periventriküler venöz infarktlar da zaman içinde yerini nekrotik dokuya bırakır.
Gebelik dönemi hiperkoagülopati dönemidir. Bir veya daha fazla protrombotik bozukluğa sahip SF’li çocukların annelerinde, preeklampsi, plasental yetmezlik, kanama, fetal büyüme geriliği, düşük apgar skoru, neonatal konvulziyon, doğumda asfiksiye daha fazla rastlanılmaktadır. Hemiparezik SF’in etiyolojisinde %13-37 oranında prenatal veya perinatal serebrovasküler tıkanmaya bağlı serebral infarkt sorumludur. Çocuklarda koagülopati genellikle konjenital kalp hastalığı, infeksiyonlar ve protrombotik bozukluklara bağlıdır (16).
Açıklanmaya çalışılan mekanizmaların yanısıra bazı SF’li ailelerinin tanımlanması ile SF’in genetik yönü gündeme gelmiştir Yapılan çalışmalar SF gelişiminde kalıtsal faktörlerin, akraba evliliklerinin önemli rol oynadığı şeklindedir ancak yeterli kanıtlar elde edilememiştir (25,26,27).
2.5. SF’de Sınıflama
1861 yılında İngiliz Ortopedist William Little “Cerebral Paresis”, olarak tanımlamış. 1889 yılında William Osler ve Sigmund Freud, 1940’dan itibaren ise Amerika Birleşik Devletlerinde American Academy for Cerebral Palsy and Developmental Medicine’ın kurucuları (Carlson, Crothers, Deaver, Fay, Perlstein, ve Phelps), İngiltere’de Little Club’dan Mac Keith, Polani, Bax and Ingram SF kavramını ve tanımını geliştirmişlerdir.
Motor fonksiyon, tonus ve postur bozukluğunu temel alan sınıflamaya göre SF;
1. Spastik tip ( piramidal): Monopleji, Dipleji, Hemipleji, Tripleji,Tetrapleji 2. Diskinetik tip (Ekstrapiramidal): Atetoid, Koreiform, Koreatetoid, Distonik
3. Ataksik/atoniktip 4. Karma tip (28)
12 Üst ve alt ekstremitelerin işlev durumlarına göre yapılan sınıflama ise, fonksiyonel sınıflamadır. Kaba motor fonksiyonel sınıflamada (KMFSS) hastalar 5 seviyede değerlendirilir.
Seviye 1: Bağımsız yürür. İleri kaba motor becerilerde kısıtlanma vardır. Seviye 2: Yardımcı araç olmadan yürür. Toplum içinde yürürken kısıtlanma vardır.
Seviye 3: Yardımcı araçla yürür. Toplum içinde yürürken kısıtlanma vardır.
Seviye 4: Kısıtlanma vardır. Kendi kendine mobildir. Toplum içinde taşınır veya tekerlekli sandalye kullanır.
Seviye 5: Yardımcı teknolojiler kullanılsa da mobilizasyon ciddi derecede sınırlıdır (9).
Şekil 2.2. SF tiplerinin dağılımı (30) 2.5.1. Spastik Tip
Spastisite, ekstremitenin pasif harekete karşı gösterdiği fizyolojikdirencin artmasıdır. Spastik SF’ de tonus artışına ek olarak diğer üst motor nöron sendromu bulguları (hiperrefleksi, klonus, ekstansör plantar yanıt ve ilkel refleksler) gözlenir. Tüm SF olgularının 3/4’üspastik tiptir.
Spastik tetraparezi; SF’nin en ağır seyreden formudur. Bu grupta
kontraktür ve deformiteler daha sıktır. Değişik serilerde %14-22 oranında rastlanılmaktadır (28). SF’nin bu formunda birçok etyolojik neden sıralanabilirse de, uzamış, müdahaleli doğum, fetal distres en sık saptanan
13 sebeplerdir. Tüm ekstremiteler etkilenmiştir. Çoğunlukla yürüyemezler. Ağır tutulumda fonksiyonel gelişme çok sınırlıdır ve genelde ambulatuvar seviyeye gelemezler. Mental retardasyon, kraniyal sinir felçleri, bulber paralizi, oromotor disfonksiyon, aspirasyon riski, beslenme güçlüğü, algılama bozukluğu, konuşma zorlukları, deformite ve kontraktürler sıktır. Vakaların % 50’sinde konvulziyon öyküsü vardır Perinatal asfiksiye maruz kalıp spastik tetraparezi gelişen term infantların kraniyal MRG’lerinde parasagital kortikal lezyonlar, multikistik ensefalomalazi, bazal ganglion lezyonları sıklıkla görülür (28).
Spastik diparezi; bilateral alt ekstremitelerin, üst ekstremitelerden daha
fazla etkilendiği spastisite halidir. En belirgin klinik bulgu alt ekstremitelerde tonus artışıdır. Spastik SF’nin prematürelerde en sık görülen şeklidir. Aksiller asma muayenesi sırasında tipik makaslama ve parmak ucuna basma postürü gelişir. Kalça fleksör, adduktor ve gastroknemius kaslarının tutulumu ile ekinizm, diparetik yürüme paterni oluşur. Bu hastalarda kalça ve dizde fleksiyon deformiteleri sık olmakla birlikte çoğu 4- 7 yaşlar arasında yürüyebilir. Sıklıkla strabismus gibi göz bulguları (%50), görme defektleri (%63), nöbetler (%20- 25), kognitif bozukluk (%30) eşlik edebilir. Distoni, atetoz nadir görülür. Spastik diparezili prematürelerin kraniyal MRG’lerinde en sık saptanan bulgu ventriküllerde deformite ve dilatasyonla birlikte, periventriküler bölgede T2 ağırlıklı görüntülemelerde sinyal artışıdır. Term infantlarda kraniyal MRG’de polimikrogiri, porensefali gibi çeşitli bulguların yanısıra normal MRG bulguları da olabilir (28).
Spastik hemiparezi; vücudun bir tarafında belirgin hemipleji veya
parezi vardır. Karşı taraf fonksiyonları ise değişik düzeylerde etkilenir ve genelde tam bir yeterliliğe sahip değildir. Sağ taraf tutulumu sola göre biraz daha fazladır. Yaşamın ilk üç ayında fark edilmesi güçtür. Sonrakiaylardaçocuğun,birtarafelvekolunudahaazkullandığı,zamanla klasikspastikpostürünyerleştiğifarkedilir. Tüm SF’ler içinde ortalama % 20 oranında rastlanır. Bu oran term bebeklerde daha yüksektir. Etiyolojik faktörler arasında intrauterin arteriyel iskemi sık olarak bildirilmektedir. İskemiye maternal hemodinamik bozukluklar, plasenta kaynaklı emboliler,
14 fetal dolaşım bozuklukları, ikiz gebelikler, fetal transfüzyon sendromları neden olabilir. Konjenital hemiparezili term infantlarda, özellikle sol orta serebral arter sulama alanında infarktlar görülür. Perinatal asfiksi, tromboembolizm, polisitemi, dehidratasyon, kokain kullanımı, Faktör V leiden mutasyonu varlığı fokal infarktların gelişimini kolaylaştırır. Şizensefali, pakigiri, hemimegalensefali, serebral korteksin fokal displazileri de hemiparezinin diğer nedenleridir. Spastik hemiparezi prematürelerde asimetrik PVL’ye bağlı görülmektedir. Dirsekte, elbileğinde dizde fleksiyon postürü, ayakta ekinizm pozisyonu gelişir, DTR’ler artmıştır. Etkilenen bölgelere göre, %17-27 olguda hemianopsi saptanır. Spastisite ilk iki yılda artış gösterir. Korteks etkilenmişse %50’den fazla hastada epileptik nöbetler, davranış bozuklukları, olguların %25’inde mental retardasyon ve konuşmada gecikme, fasiyal sinir tutulumu olabilir. Kraniyal MRG incelemelerinde tek taraflı bulgulara rağmen % 35 oranında bilateral lezyonlar, term bebeklerde infarkt, bazal gangliyon lezyonları, kortikal malformasyonlar ve pretermlerde de PVL görülebilir. Bu kadar çeşitli lezyonlar görülebilse de en sık orta serebral arter alanında infarkt saptanır (28).
Spastik monoparezi; nadir görülür. İzole tek alt/üst ekstremite tutulumu
vardır, genelde hafif klinik seyir gösterir.
Spastik triparezi; üç ekstremite tutulur. Genelde bilateral alt ekstremite
ve tek üst ekstremitedir. Tutulmayan ekstremitede koordinasyon problemi vardır. Hasta makaslayarak ve parmak ucunda yürür. Spastik tetraparezi ile benzer özellikler gösterir.
2.5.2. Diskinetik Tip
Eritroblastozis fetalis, bazal gangliyon hasarı ve esas olarak perinatal asfiksi ya da kernikterus sonucunda gelişir. Ekstrapiramidal hareket paternleri ile karakterizedir. Bu çocuklar genellikle doğumda hipotoniktirler. Klasik hareket paternleri 1-3 yaşlar arasında ortaya çıkar. Hipotoninin uzun süre devam etmesi, tutulumun şiddetli olduğunu gösterir. Üst ekstremite tutulumu daha fazladır. Atetoz: İstemsiz, yavaş bükülmeler şeklinde özellikle
15 ekstremite distalinde görülür. Hem agonist hem antagonist kaslar aktiftir. Korea: Ani, düzensiz, sıçrayıcı hareketlerdir. Genelde baş, boyun ve ekstremitelerde olur. Koreatetoid: Atetozla koreiform hareketlerin kombinasyonudur. Genelde büyük amplitüdlü, istemsiz hareketlerdir. Distoni: Yavaş, ritmik tonus değişkenliği ile seyreden hareketlerdir. Spastisite istemsiz hareketlere sıklıkla eşlik eder. İstemsiz hareketler tipik olarak heyecan, yorgunluk, stres ya da istemli hareket sırasında artar, uykuda düzelir. Son yıllarda diskinetik SF 2 grupta incelenmektedir:
Hiperkinetik form; kore ve koreoatetoid hareketlerle karakterizedir.
Asfiktik ve hiperbilüribinemili prematürelerde daha çok görülür. Bazal gangliyonlar ve 8. sinir çekirdeği, bilüribinin toksik etkisine duyarlıdır. Bu olgular erken bebeklik döneminde hipotoniktirler, zaman içinde hipertoni ve opistotonus gelişebilir. 2.-3. yaşlarda koreatetoz başlar, atetoik hareketler objeye uzanmada parmakların istemsiz açılması şeklinde başlar. Büyük çocuklarda yüz kaslarındaki koordinasyon bozukluğu nedeniyle anormal mimikler gözlenir. Dil, dudak solunum kaslarının inkoordinasyonu sonucu, konuşmaya başlayamama, patlayıcı hece ve kelimeler, konuşma bozukluğu görülür. Ciddi mental retardasyonu olmayan olguların çoğunluğu dört yaşından önce konuşabilir. Ciddi diskinezili hastalarda salya akması, yutma güçlüğü altı yaşına kadar görülebilir. Kraniyal sinir tutulumları diğer SF tiplerindan daha az görülür, olguların yaklaşık yarısı dört yaşından önce yürür, zeka genellikle normaldir. Bu olgularda tonik boyun refleksinin devam etmesi, yardımsız yürüme gelişimi açısından kötü prognostik bir faktördür. Etiyolojide prematürelik ile birlikte hiperbilirubinemi varsa %50 olguda işitme kaybı, %27-40 konvulziyon, strabismus saptanır (28).
Distonik form; daha nadir olup, gövde kasları ve ekstremite proksimal
kaslarını daha çok tutan anormal postürle karakterizedir. Sıklıkla düşük DDA’lı perinatal asfiksili olgularda görülür. Ciddi anoksiye bağlı olanlarda kognitif fonksiyonlar da etkilenmiştir. İstemsiz hareketlerin sonraki yıllarda hafif progresyon gösterebilir; bu yüzden idiyopatik torsiyon distonisi ve diskinezi ile seyreden metabolik ve dejeneratif hastalıklardan ayırıcı tanı
16 yapılması gerekebilir. Kraniyal MRG’de anterolateral talamus, posterior talamus ve posterior putamende asfiksi sekelleri görülür (28).
2.5.3. Ataksik/Atonik Tip
En nadir formdur. Sıklıkla serebellum ve bağlantılarında hasar ve anomaliler söz konusudur. Çoğunlukla tabloya erken aylarda hipotoni hakimdir. Çocuk oturtulmaya çalışılınca gövde ataksisi ve kas inkoordinasyonu görülür. Gövde ve yürüme ataksisi ekstremite ataksisine göre daha belirgindir. Yürüme 3-4 yaşa kadar gerçekleşebilir, ancak sık düşmeler gözlenir. Muayenede nistagmus, dismetri, geniş tabanlı yürüme, Romberg bulgusu saptanır ve konuşma dizartriktir. Kraniyal MRG çoğunlukla normaldir.
Atonik SF grubunda herhangi bir kas ya da periferik sinir hastalığı olmamasına rağmen kas gevşekliği saptanır. Tendon refleksleri normal veya artmış bulunabilir. Birkaç yıl içinde bu çocukların yarıdan fazlasında serebellar bulgular gelişir. Kraniyal MRG bulguları bu hastalarda kliniği destekleyici olmayabilir. Kortikal atrofi ve ventrikülomegali yanısıra serebellumda hipoplazi de saptanabilir.
2.5.4. Mikst Tip
Spastik, koreatetoik bazen de ataksik SF bulgularının bir arada olduğu tiptir.
Bu sınıflamanın üzerine SF’li olguların felç tipi, postür, hareket ve motor fonksiyon bozukluğunu temel alan yeni bir sınıflama olan Surveillance of Cerebral Palsy in Europe sınıflamasına göre olgular (45);
Spastik Tip
- bilateral: ekstremitlerde egemen 4 yanlı tonus artışı,
- unilateral: üst ekstremitede egemen, vücudun bir yarısında tonus artışı,
17
Ataksik tip (konjenital ataksi, ataksik dipleji): Denge ve koordinasyon
bozukluğunun ön planda olduğu tip,
Diskinetik tip (distoni, koreaatetoz): Genellikle baş, gövde ve üst
ekstremitelerin daha fazla tutulduğu, istemsiz, ağır ve yılanvari hareketlerin görüldüğü tip, olmak üzere başlıca üç grupta sınıflandırılmaktadırlar.
2.6. SF’ye Eşlik Eden Problemler
2.6.1. Mental Retardasyon
SF’li hastalarda en sık görülen problemdir. Yaklaşık % 30-65 sıklıkta gözlenir. Mental gerilik en fazla kuadriplejik SF’de en az hemiplejik SF’de gözlenir (21,31, 32, 33).
SF’li olgularda davranışsal ve duygusal problemler sıktır. Bu olgular yaklaşık dört yaş civarında yaşıtlarından farklı olduklarını algılamaya başlarlar. Anksiyete, depresyon, iletişim bozuklukları, dikkat eksikliği hiperaktivite bozukluğu (DEHB) gibi psikiyatrik bozukluklar 6-10 yaş arasındaki hemiparezili olguların %61’inde görülmektedir (34).
2.6.2. Epilepsi
SF’li hastalarda epilepsi varlığı uzun yıllardır bilinmektedir. SF’de motor fonksiyon bozukluğu, öğrenme problemleri ve epilepsiden sorumlu olan faktör, altta yatan beyin patolojisidir. Epilepsi, SFli hastaların % 35-60’ında görülmektedir. SF’li çocuklarda epilepsi prevalansı normal popülasyona göre beş kat fazladır. Aicardi ve ark. beyin patolojisi ağırlaştıkça epilepsinin daha sık görüldüğünü bildirmiştir (40).
Tetraparezik hastalarda %50-90 gibi daha yüksek oranlarda epilepsi bildirilmektedir. Spastik diparezili olgularda ise epilepsi daha az orandadır. Sadece ataksik SFli olgularda oldukça az oranda bildirilmektedir; Aicardi ve ark. da ekstrapiramidal SFli olgularda %23-26 oranında epilepsi bildirmektedir(40). Literatürde genel olarak tetraparezide %50,diparezik olgularda %16-27, koreatetozda ise %20 oranında epilepsi bildirilmiştir.
18 SF’li olgularda jeneralize veya parsiyel değişik nöbet tipleri görülebilir. Nöbet tipi nörolojik defisitin topografisi ile ilişkili olmayabilir. Kortikal lezyonlarda epilepsi görülmesi daha sıktır. SF’de infantil spazm tipi nöbetler de görülebilir.
Epilepsi, genellikle SF tipi ve var olan patolojinin ağırlığı ile ilişkilidir. Spastik tetraparezili olgularda,dipareziye göre daha erken yaşlarda epilepsi bildirilmektedir. Sıklıkla ilk bir yaşta nöbet görülür, yenidoğan nöbetleri de bu grupta sık görülmektedir.
SF’li olgularda istemsiz hareketler, katılma nöbeti, refleks anoksik nöbet, vazovagal senkop gibi nonepileptik olaylar da sık görülür. Bu nedenler de ayırıcı tanıda düşünülüp, EEG, video EEG kayıtlamaları yapılmalıdır.
Görüntüleme yöntemleri altta yatan beyin hasarını gösterir. Yapısal lezyonları göstermesi açısından kraniyal MRG önerilir. Fonksiyonel MRG cerrahi gereken durumlarda uygun alanları saptamak, minimum fonksiyon kaybı ile cerrahiyi gerçekleştirmek için önemlidir. İktal SPECT kortikal displazi gibi fokal epileptik alanları gösterebilmesi açısından önerilir.
SF’li epilepsi hastalarında nöbetler normal popülasyona göre tedaviye daha dirençlidir. Çoklu ilaç tedavisine ihtiyaç gösterebilir. Gelişim geriliği olan SF’li çocuklarda, ilk nöbetten sonraki nöbet tekrar riski normalden daha yüksektir. Tedavide amaç nöbet kontrolü ve iyi bir hayat kalitesi sağlamak; nöbetler dirençli olsa da ilaç yan etkilerini en aza indirerek uygun tedavi seçeneklerini uygulamaktır.
Tedavi seçenekleri, antiepileptik ilaçlar, ketojenik diyet, vagal sinir stimulasyonu ve epilepsi cerrahisidir. Uygun antiepileptik ilaçları seçmek nöbet tipine, epileptik sendroma, eşlik eden komorbiditelere ve yan etkilere bağlıdır.
2.6.3. Oromotor Problemler
Yutma güçlüğü, yutmanın evrelerinden herhangi birinde meydana gelen disfonksiyonla karekterizedir (35). SF’li çocuklar hipotoni, dil lateralizasyonunun olmayışı veya gecikmesi, dilin retraksiyonu, yetersiz dudak kapanması, çiğneme hareketlerinde yetersizlik, yüksek palatal ark gibi nedenlerle gıdayı lokma haline dönüştüremez ve farinkse doğru itemez. Zayıf
19 dil ve dudak hareketleri, yutma refleksinde gecikme, zayıflamış özafageal peristaltik dalga hareketleri yutma bozukluklarının temel belirtilerindendir. SF’li çocuklarda yutma güçlüğü % 40 oranında görülür (35).
2.6.4. Gastrointestinal Problemler ve Malnutrisyon
SF’li çocukta gastroözefageal reflü sıktır. Süt çocukluğu döneminde kusma, öksürük, ardından solunum sıkıntısı ve akciğer enfeksiyonu gastroözefageal reflünün bulgularıdır. Daha büyük çocuklarda ise disfaji şeklinde bulgu verir.
Salya akması; azalmış fasiyal tonus, yetersiz baş kontrolü, seyrek yutkunma sonucu, üretilen salyanın birikimi, oral duysal problemler sebebi ile salya akması sorunu görülür. Sık görülen bu problem %10 hastada ciddi bir sorun olarak ortaya çıkar ve hastanın sosyal yaşantısını çok olumsuz etkiler.
Gastrik motilitenin azalmış olması, koordinasyonsuz kasılmalar ve yetersiz rektal sfinkter kontrolü birlikte konstipasyona sebep olur. Konstipasyon sıvı ve katı gıda alımını azaltarak bu hastalarda beslenme problemlerinin belirginleşmesine neden olmaktadır. Konstipasyon SF’li olgularda %59, kusma %22 sıklıkta görülmektedir.
Diş problemleri; primer veya hiperbilirubinemi nedeniyle diş minesi bozukluğu, spastisiteye bağlı maloklüzyon, beslenme bozukluğuna bağlı diş çürükleri, antiepileptik kullanımına bağlı jinjival hiperplazi görülebilir. SF’li çocuklarda malnutrisyon sadece beslenme yetersizliği ile açıklanamaz. Spastisitenin şiddeti, hareketsizlik, araya giren solunum, üriner sistem enfeksiyonları da malnutrisyon gelişimine katkıda bulunurlar.
2.6.5. Solunum Problemleri
Yutma güçlüğü çeken çocuklarda, aspirasyon ve buna bağlı pnömoni gelişebilir. Prematürlerde bronkopulmoner displazi nedeni ile solunum güçlüğü ve enfeksiyonlar çocukluk dönemi boyunca genel durumu bozabilir. Solunum kaslarının yetersiz kontrolü pulmoner ventilasyonda bozulmaya sebep olabilir.
20
2.6.6. Görme Problemleri
SF’li çocukların % 50-80’inde görme ile ilgili bozukluklar saptanmaktadır. Şaşılık SF’lilerin yarısında görülür. Şaşılık en sık spastik dipleji vekuadriparezide, en az diskinetik tipte gözlenmektedir. Kırma kusurları, optik atrofi, nistagmus ve görme alanı defektleri SF’de görülen diğer problemlerdir (36).
2.6.7. İşitme Problemleri
Bebeklikte ve çocuklukta işitme kaybı için söz konusu olan, DDA, konjenital enfeksiyon, hipoksi, ve sarılık gibi birçok risk faktörü SF’li çocuklar için de geçerlidir. SF’li çocuklarda duyma problemi normal çocuklara göre daha sıklıkla görülür. SF’li çocukların %10-15’inde sinirsel ya da iletim tipi işitme problemi vardır.
2.6.8. Konuşma Bozuklukları
Konuşma problemleri SF’li çocuklarda %42-81 sıklığında görülmekte, işitme kaybına, bilateral kortikobulber ve oral-motor fonksiyon bozukluğuna bağlı gelişmektedir. Hem anlama hem de ifade dil bozuklukları sıktır. İnterkostal, larinks kaslarının tutulumu ile ses çıkarmada zorluk ve artikülasyon bozukluğu da görülür. Mental retardasyon varlığı da dil gelişim geriliğinin nedeni olabilir (34). Konuşma bozukluğu, SF’nin tipi ve motor fonksiyon bozukluğunun derecesi ile de ilintilidir (20). Konuşma ve dil bozukluğunun, SF’li olguların azalmış mobiliteleri nedeniyle sosyal ilişkilerinin azlığına bağlı olabileceği de ileri sürülmektedir (14).
2.6.9. Üriner Problemler
SF’li adölesan ve çocukların %25’inde primer üriner inkontinans görülmektedir. Bunun nedenleri arasında mobilitenin, iletişimin ve bilişsel işlevlerin azalması gösterilmektedir. İdrar yolu enfeksiyonları ve nörojenik
21 mesane gelişebilir. Tetrapareziklerin %54’ü, hemiparezik ve dipareziklerin %80’i altı yaşına kadarspontan üriner kontrolü sağlayabilir.
2.6.10. Ortopedik Problemler
SF’li çocuklarda spastisite ya da hipotoni nedeniyle skolyoz, kalça çıkığı, dinamik ve statik eklem kontraktürleri, ekinizm deformitesi gelişebilir. Ekinizm SF’li olgularda en sık görülen iskelet deformitesidir. Ağır SF’li olgularda kemik dansitesisinin azalmasına bağlı kolay fraktür gelişir. Kalça çıkıkları tedavi edilmezse şiddetli ağrı yanı sıra, perineal bakımın güçleşmesine, oturma fonksiyonunun giderek kaybına ve skolyoz gelişimine yol açarlar. Skolyoz, genellikle 10 yaşından sonra yürüyemeyen, yatağa bağımlı çocuklarda ve adölesanlarda daha sık görülür (17,34).
2.6.11. Uyku Problemleri
SF’li olgularda uykuya dalma ile uyumayı sürdürme güçlüğü ve uyku apnesi görülebilir.
2.7. SF’li Olgularda Tanı
Doğum öncesi, doğum ve sonrasına ait risk etmenleri olan çocuklarda gelişim basamaklarına geç ulaşma, ilerleyici olmayan, uzun süre devam eden motor gerilik, DTR’nin artması, patolojik refleksler, postural duruş bozukluğu ve istemsiz hareketlerin varlığı ile tanı konur. Bu olguların erken başlanan fizik –tedavi, sosyal, görsel, işitsel alanlarda rehabilitasyonu ile özürlülüklerinin azaltılması/önlenebilmesi, tedavi programlarının planlanması prognozu belirlemede önem taşır. Erken tanı ve rehabilitasyon, hem SF’li olguların hem de ailelerinin yaşam kalitelerini arttırmayı da hedefler.
Tanı;
1. Ayrıntılı öykü
2. Gelişim basamaklarına geç ulaşma 3. İlerleyici olmayan motor gerilik
22 4. İlkel reflekslerin alınmaya devam etmesi
5. Nörolojik muayenede anormallik, postür bozukluğu ve istemsiz hareketler ile klinik olarak konur. (17,37)
2.7.1. Nörolojik Muayene
Mental durum, görme-işitme-konuşma, kas gücü ve istemli kas kontrolü, refleksler, kas tonusu (Ashworth skalası ile), istemsiz hareketler, nöromotor gelişim değerlendirilir. SF’li çocuk, kaslarını istemli olarak kasıp gevşetmediğinden eklemlerini birbirinden bağımsız, tek tek hareket ettiremez. Bu nedenle kas gücü izole olarak değerlendirilemez, çocuğa basit hareketler yaptırarak dolaylı bir fikir edinilebilir. İki yaş öncesi tek taraflı el tercihinin varlığı, emekleme sırasında bir taraf bacağını sürümesi, ellerde başparmağın avuç içinde diğer parmaklar tarafından yumruk şeklinde sıkılı olması, bacaklarda makaslama, parmak ucunda yürüme SF için uyarıcı belirtilerdir. Erken dönemde saptanan hipotoni, 2-3 yıl içinde spastiste ya da distoniye değişir. DTR artmıştır, patolojik refleksler alınabilir. Moro, emme, yakalama, asimetrik tonik boyun gibi ilkel reflekslerin altı aydan sonra devam etmesi, tanıda önemlidir. Bazen SF bulguları, 12 aya kadar ortaya çıkmayabilir. Tekrarlanan muayene ve izleme süreci gerekebilir (38).
Tablo 2.1. Ashwort ve Modifiye Ashworth Skalası (39,40)
Skor Kas tonusunun tanımı
Ashworth 1 2 3 4 5
Tonusta artış yok
Hızlı eklem hareketi yapıldığında (catch) hafif artış
Tonus artmıştır, ancak eklem halen kolayca hareket ettirilebilir Pasif hareket güçlükle yaptırılabilir
Eklem rijittir, hareket zordur
Modifiye Ashworth 1 1+ 2 3 4
Kas tonusunda hafif artış, hareket açıklığı sonunda minimal direnç Kas tonusunda hafif artış, önce bir tutukluk, hareketin yarısından azında minimal direnç
Hareket açıklığının büyük kısmında direnç var ancak etkilenmiş kısımlar kolaylıkla hareket ettirilir
Kas tonusunda çok belirgin artış var, pasif hareket zorlaşmıştır Etkilenmiş kısımlar fleksiyon ve ektensiyonda rijittir
23
2.7.2. Laboratuar Tetkikleri
Görüntülemeler; SF’li çocukların %70-90’ında kraniyal
görüntülemelerde patoloji saptanır (42). Yenidoğan döneminde yüksek riskli bebeklerde USG, BBT ve MRG gibi tetkiklerle beynin gelişimsel bozuklukları değerlendirilebilir. Otuz iki haftadan önce doğan ve 1500 gramın altındaki bebeklerde, rutin kraniyal USG yapılması önerilmektedir. Taburculuk sonrası değerlendirmelerde de, en sık kullanılan yöntem USG olup, ağır lezyonları (ventrikülomegali, kistik PVL ve evre 3-4 kanama) saptamada MRG ile benzer özgüllüğe sahiptir. Ventrikül boyutları stabil oluncaya kadar haftada bir ve 3. ayda USG tekrarı önerilir.
BBT, beyin anotomisini, konjenital malformasyonları, intrakraniyal kanamaları ve porensefalik kistleri tanımlamada USG’a nazaran daha faydalıdır. BBT’de kanamaları saptamak kolay olmasına rağmen parankim değişikliklerini saptamak zor olabilir.
SF’li çocukların değerlendirilmesinde en iyi tanısal araç miyelinizasyon gecikmesini, atrofiyi, kistik dejenerasyonu ve kortikal yapıyı göstermek açısından MRG’dir. PVL genellikle prematürelerde veya 34-35. gestasyon haftasından önce inutero asfiksiye maruz kalan yenidoğanlarda sık görülür. Term infantların %26’sında da MRG’de PVL gösterilmiştir. Beyinsapı ve serebellum patolojileri daha az sıklıkta görülür. Bazal gangliyon ve talamusta kontrast madde birikimi, doku nekrozunu gösterir ve kötü prognoz göstergesidir. Kontrol MRG’lerde bazal gangliyon hemorajileri kist veya kalsifikasyon olarak görülür. MRG ile miyelinizasyon izlemi yapılabilir. Perinatal asfiksiye bağlı miyelinizasyon gecikmesi en iyi yaşamın 7.-8. ayından sonra gösterilebilir. Difüzyon MRG ilk saatlerde asfiksinin derecesini ve prognozunu göstermede, konvansiyonel kraniyal MRG’den daha değerlidir. Diskinetik tip SF’lilerde MRG’de bazal gangliyon lezyonları dikkat çeker. Hemiparezik SF’lilerde, bir arter sulama alanına uyan infarktlar, sonrasında post hemorajik porensefalik kist dikkat çeker (28). Perinatal asfiksili olgularda yaşamın ilk saatlerinde MRG spektroskopisinde inorganik fosfat konsantrasyonunda artış, fosfokreatinde azalma görülür. Laktat/kreatin ve laktat/N asetil aspartat oranlarına bakılarak laktatın arttığı görülür. MRG spektroskopisi doğumdan 1-2 hafta sonra yapıldığında, N asetil
24 aspartat/kreatin oranının azaldığı, laktat seviyelerinin ise normal olduğu görülür (28). Proton MRG spektroskopisi, çeşitli beyin metabolitlerinin ölçülmesiyle asfiksiye bağlı gelişen hasarlanmanın derecesini gösteren noninvaziv bir tetkiktir.
SF’li olguda EEG çekimi şart değildir, ancak eşlik eden konvulziyonlar varsa tanısal amaçlı ve tedaviye yanıtı değerlendirmek için çekilir. Ayrıca yenidoğanlarda zemin ritmini, beynin maturasyonunu değerlendirmek için de EEG yol göstericidir. Görme ve işitme için rutin muayene ve beyin sapı uyarılmış potansiyelleri, GÖR varlığında reflü sintigrafisi, baryumlu özofagus grafisi, pH monitorizasyonu, ortopedik problemler için direkt grafiler istenebilir. Mental gelişimi değerlendirmek için uygun testler (WISC-R, Stanford Binet) uygulanabilir.
2.8. SF’de Tedavi ve Rehabilitasyon
SF’de tedavinin amacı, yaşam kalitesini ve motor işlevi artırmak, eşlik edebilecek problemlerin ortaya çıkmasını erken dönemde engellemeye çalışmaktır. Çoğu zaman görme, işitme sorunları, epileptik nöbetler mental retardasyon, beslenme güçlükleri, tekrarlayan akciğer enfeksiyonları, postür bozuklukları eşlik ettiği için, tedavi programı her hastaya özel düzenlenmeli ve tedaviye aile bireylerinin ve bakımı üstlenenlerin de katılımı sağlanmalıdır. SF’defarklı sistem tutuluşları nedeniyle multidisipliner yaklaşım şarttır. Hastaya yaşam boyu sürecek bir rehabilitasyon, eğitim, psikolojik danışmanlık ve aile danışmanlığı gibi verilmesi gereklidir. Multidisipliner bir yaklaşımla, tüm sorunlarına yönelik olarak çocuk nöroloğu, çocuk sağlığı ve hastalıkları uzmanı, fizyoterapist, ortopedist, sosyal danışman ve psikologtan oluşan profesyonel bir ekibi gerektirmektedir. Görme ve işitmenin değerlendirilmesine, konuşma ve beslenmeyle ilgili uzman kişilere de ihtiyaç vardır.
25
3. GEREÇ ve YÖNTEM
Bu çalışmada Ege Üniversitesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Çocuk Nörolojisi Bilim Dalı’nda, 2008-2015 yılları arasında izlenen 234 SF’li olgunun verileri, retrospektif olarak değerlendirildi. SF tanısı, gelişmekte olan beyinde ilerleyici olmayan, statik, bir lezyonun neden olduğu motor disfonksiyon tanımı kriterine göre konuldu (43). Nörometabolik veya nörodejeneratif kökenli progresif ensefalopatiler, serebral zedelenmeye 2 yaşından sonra maruz kalanlar çalışma kapsamından çıkarıldı.
3.1. Çalışmaya Alınan Olguların Değerlendirilmesi
Hasta dosyalarından demografik bilgiler, SF gelişimi için risk faktörleri, SF tipi, eşlik eden problemler, epileptik nöbet tipi, epilepsi/epileptik sendrom varlığı, EEG ve nörogörüntüleme bulguları kaydedildi. Epileptik hastaların kullandığı ilaçlar ve nöbet kontrolleri not edildi.Nöbet tipi Uluslararası Epilepsi ile Savaş Derneği’nin (ILAE) sınıflandırmasına göre belirlendi (46).
Olgular gestasyon yaşlarına göre;
37 hafta ve altında olanlar preterm (≤37 hafta), 38-42 hafta arasında doğanlar term,
43 hafta ve üzeri doğanlar (≥43 hafta) postterm olarak gruplandırıldılar.
Pretermler ayrıca ≤32 hafta arasında doğanlar erken preterm ve 33-37 hafta arasında doğanlar geç preterm olmak üzere de 2 alt grupta değerlendirildiler.
Olgular doğum ağırlıklarına göre;
<1500 gramdan düşük olanlar, çok düşük doğum ağırlıklı (ÇDDA), 1500-2499 gram arası olanlar, düşük doğum ağırlıklı (DDA),
≥2500 gram ve üzeri olanlar normal doğum ağırlıklı olmak üzere kaydedildiler.
26 Olgular gestasyonel yaşa göre doğum ağırlığına göre,
Gestasyon haftasına göre ağırlığı 10 persantilin altındaki yenidoğanlar SGA,
Gestasyon haftasına göre ağırlığı 10-90 persantilin arasındaki yenidoğanlar AGA,
Gestasyon haftasına göre ağırlığı 90 persantilin üstündeki yenidoğanlar LGA bebek olarak kabul edildi.
Prenatal dönem olarak gebeliğin başlangıcından doğum anına kadar olan süreç, perinatal dönem olarak doğum sonrası ilk 28 günlük süreç, postnatal dönem olarak ise 28 gün ile 2 yaş arası süreç kabul edildi (3, 7, 25).
SF gelişimi için risk faktörleri aşağıdaki listeye göre değerlendirildi.
1. Prenatal Risk Faktöleri;
İntrauterin enfeksiyonlar SSS malformasyonları Genetik sendrom
Fetal plasental yetmezlik Teratojenik faktörler Çoğul gebelik
Annede kronik hastalık (diyabetes mellitus, hipo/hipertiroidi, hipertansiyon, konjenital kalp hastalıkları, ritm bozuklukları, kronik böbrek yetmezliği, orak hücreli anemi, protrombotik bozukluklar epilepsi, mental retardasyon, psikiyatrik bozukluk)
2. Perinatal Risk Faktörleri;
Prematür doğum
Doğum komplikasyonları (erken membran rüptürü, plasenta previa, ablasyo plasenta, kordon dolanması, anormal prezantasyon, uzamış doğum eylemi, müdahaleli doğum)