TC
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ ACİL TIP ANABİLİM DALI
AYAK BİLEĞİ GRAFİSİ ÇEKME ENDİKASYONUNU
BELİRLEMEDE OTTOWA KURALLARI İLE AYAK BİLEĞİ
ULTRASONUNUN KARŞILAŞTIRILMASI
TIPTA UZMANLIK TEZİ
DR.YASEMİN DELİCE
TEZ DANIŞMANI
DOÇ.DR.FUNDA KARBEK AKARCA
1
ÖNSÖZ
Uzmanlık eğitimim sırasında bilgi ve tecrübelerini benimle paylaşan tez danışmanım Doç. Dr. Funda Karbek Akarca’ya , eğitimime ve kendimi yetiştirmeme katkıda bulunan hocalarım Prof.Dr.G.Selahattin Kıyan’a , Prof. Dr. Murat Ersel’e ve Yard. Doç.Dr. Yusuf Ali Altuncı’ya , gerek klinik becerilerini gerek bilimsel deneyimlerini bizlerden esirgemeyen ve desteklerini her an hissettiğimiz uzmanlarımız Uzm.Dr.İlhan Uz, Uzm. Dr. Enver Özçete’ye, Uzm. Dr. Meltem Songür Kodik’e, Uzm. Dr. Sercan Yalçınlı’ya ve Uzm. Dr. Özge Can’a, asistanlığım boyunca ve tez sürecinde varlıkları ile yalnız olmadığımı hissettiren tüm asistan arkadaşlarıma ve ekip olma ruhunu en iyi şekilde yansıtarak yanımızda olan tüm acil servis hemşire ve personellerine teşekkürü borç bilirim.
Bugüne kadar desteklerini esirgemeyen aileme teşekkürlerimi sunarım.
Tüm hayatını benim iyi, doğru ve başarılı bir insan olmama adayan annem, Duriye Delice’ye minnettarım.
İZMİR/2018
2 İÇİNDEKİLER ÖNSÖZ 1 İÇİNDEKİLER 2 Şekil Dizini 4 Tablo Dizini 5 Grafik Dizini 7 KISALTMALAR 8 ÖZET 9 ABSTRACT 12 1. GİRİŞ VE AMAÇ 16 2. GENEL BİLGİLER 18
2.1 Ayak Bileği Anatomisi 18
2.1.1 Ayak Bileği Kemikleri 18
2.1.2 Ayak Bileği Eklemleri 21
2.1.3 Ayak Bileği Ligamentleri 22
2.1.4 Ayak Bileği Kasları 24
2.1.5 Ayak Bileği Nörovasküler Yapıları 25
2.2 Ayak Bileği Biyomekaniği 26
2.3 Ayak ve Ayak Bileği Kırıkları 27
2.3.1 Malleol Kırıkları 28
2.3.1.1 Bimalleoler Kırıklar 29
2.3.1.2 Trimelleoler Kırıklar 30
2.3.2 Talus ve Kalkaneus Kırıkları 30
2.3.3 Naviküler Kırıklar 30
2.3.4 Jones Kırığı 30
3
2.4 Ayak Bileği Kırıklarında Anamnez ve Fizik Muayene 32
2.5 Ottowa Ayak -Ayak Bileği Kriterleri ve Diğer Kriterler 35
2.6 Görüntüleme Yöntemleri 37
2.6.1 X-Ray Görüntüleme 37
2.6.2 Ultrasonografi 38
2.6.2.1 Ultrason Biyofiziği 39
2.6.2.2 Acil Serviste USG Kullanım Alanları 40
2.6.2.3 Kas İskelet Sistemi Ultrasonu 41
2.6.3 Bilgisayarlı Tomografi 43
2.6.4 Manyetik Rezonans Görüntüleme 43
3. MATERYAL-METOD 44
3.1 Veri Toplanması 44
3.2 Cihaz ve Uygulama 44
3.3 Uygulayıcı Seçimi 45
3.4 Araştırma Hasta Seçimi 45
3.5 Çalışmaya Alınma Kriterleri 45
3.6 Çalışmaya Alınmama Kriterleri 46
3.7 Çalışmadan Çıkarılma Kriterleri 46
3.8 İstatistik 46
4. BULGULAR 47
5. TARTIŞMA 73
6. SONUÇ 79
4
ŞEKİL DİZİNİ
Şekil 2.1 Ayak bileği kemikleri Şekil 2.2 Ayak kemikleri
Şekil 2.3 Ayak bileği ligamanları
Şekil 2.4 Ayak bileği kasları ve tendonları Şekil 2.5 Ayak bileği eklemi kompleksi Şekil 2.6 Danis -Weber sınıflaması
Şekil 2.7 Danis Weber ve Lauge Hansen sınıflamalarının karşılaştırması Şekil 2.8 İzole lateral malleol fraktürü AP ve mortis grafisi görüntüleri Şekil 2.9 Jones fraktürü X-Ray görüntüsü
Şekil 2.10 Pilon kırığı
Şekil 2.11 Wagstaffe-Le Forte kırığı Şekil 2.12 Ön çekmece testinin uygulanışı Şekil 2.13 Talar tilt testinin uygulanışı Şekil 2.14 Kleiger testinin uygulanışı
Şekil 2.15 Ayak bileği Grafisinde Dikkat Edilmesi Gereken Lokalizasyonlar
Şekil 2.16 Anterior Talofibuler Ligaman(ATFL) ve Kalkaneofibuler Ligaman(CFL) USG ile görüntüleme pozisyonları
Şekil 2.18 Aşil tendonu vertikal görüntüsü
Şekil 2.19 Anterior talofibuler ligaman USG görüntüsü Şekil 2.20 Tuberculum Major Kırığı Görüntüsü
5
TABLO DİZİNİ
Tablo 1. Hastaların Çalışmaya Alınmama Kriterlerinin Dağılımı Tablo 2. Çalışmaya Katılan Hastaların Cinsiyetlerinin Dağılımı Tablo 3. Çalışmaya Alınan Hastaların Yaş Gruplarının Dağılımı
Tablo 4. Çalışmaya Alınan Hastaların OAK Ayak Bileği Kriterlerine Göre Muayene Sonuçlarının Dağılımı
Tablo 5. Çalışmaya Alınan Hastaların OAK haricinde Ayak Bileğinde Hassasiyet Durumlarının ve Lokasyonların Dağılımı
Tablo 6. Çalışmaya Alınan Hastaların OAK Değerlendirme Sonuçlarının Dağılımı Tablo 7. OAK Sonucuna Göre Kesin Fraktür Tanısı Alan Hastaların Dağılımı
Tablo 8. Ottowa Ayak Bileği Kriterlerinin Fraktür Tespitinde Özgüllük ve Duyarlılığı Tablo 9. OAK Sonucuna Göre USG Sonuçlarının Karşılaştırılması
Tablo 10. Çalışmaya Alınan Hastalarda Elde Edilen USG Sonuçlarının Dağılımı Tablo 11. USG ile Fraktür Tespit Edilen Hastaların Kesin Fraktür Tanı Konmasına Göre Dağılımı
Tablo 12. Fraktür Tespitinde USG’nin Özgüllük ve Duyarlılık Yüzdeleri
Tablo 13. USG ile Ligament Hasarı Tanısı Alan Hastaların Kesin Tanıya Göre Dağılımı
Tablo 14. USG ile Ligament Hasarı Tespitinin Duyarlılık ve Özgüllüğü Tablo 15. Çalışmaya Katılan Hastalarda X Ray Sonuçlarının Dağılımı
Tablo 16. X-Ray ile Fraktür Tespit Edilen Hastaların Kesin Tanıya Göre Dağılımı Tablo 17. Fraktür Tespitinde X-Ray ‘in Özgüllük ve Duyarlılık Yüzdeleri
Tablo 18. USG’nın Fraktür Tanısı Alan Hastaların X-Ray ile Fraktür Tanısı Alanlara Göre Dağılımı
Tablo 19. USG nin X-Ray ‘e Göre Fraktür Tanısı Koymadaki Özgüllük ve Duyarlılığının Yüzdesi
6
Tablo 21. OAK, USG ve X-Ray Sonucuna Göre Kesin Fraktür Tanısı Konan Hastaların Dağılımı
Tablo 22. OAK Pozitif Hastaların USG Fraktür Sonuçlarının Tanı Lokasyonlnarına Göre X-Ray Fraktür Tanı Lokasyonlarının Sonuçlarının Dağılımı
Tablo 23 Çalışmaya Katılan Hastaların Kesin Tanılarının Dağılımı Tablo 24. Çalışmaya Katılan Hastaların Tedavi Sonuçlarının Dağılımı
Tablo 25. Çalışmaya Katılan Hastaların Cinsiyet ve USG’de Fraktür Görülmesine Göre Kesin Fraktür Tanısı
Tablo 26. Cinsiyete Göre USG ile Fraktür Tanısı Koyma Durumunun Karşılaştırılması. Alma Durumunun Dağılımı
Tablo 27. Yaşa Göre USG ile Fraktür Tanısı Koyma Durumunun Karşılaştırılması Tablo 28. Cinsiyete Göre X-Ray ile Fraktür Tanısı Koyma Durumunun Karşılaştırılması
Tablo 29. Yaşa Göre X-Ray ile Fraktür Tanısı Koyma Durumunun Karşılaştırılması Tablo 30. OAK Pozitif Hastalarda Cinsiyet ve USG’de Fraktür Görülmesine göre Kesin Fraktür Tanısı Alma Durumunun Karşılaştırılması
Tablo 31. OAK Negatif Hastalarda Cinsiyet ve USG’de Fraktür Görülmesine Göre Fraktür Tanısı Alması Dağılımı
Tablo 32. Uygulayıcılar Bakımından USG’de Fraktür Tanısı Konma Durumunun Kesin Fraktür Tanı Konmasına Göre Dağılımı
Tablo 33. Uygulayıcılar Bakımından USG nin Kesin Fraktür Tanısı Konanlara Göre Fraktür Tanı Koyma Durumunun Dağılımı
Tablo 34. Uygulayıcıların Aynı Hasta Üzerinden USG Tanılarının Dağılımı
Tablo 35. USG Uygulayanlayanların İkili Olarak Birbirleri ve Ötor Uygulayıcı İle Arasındaki Uyumun Dağılımı
7
GRAFİK DİZİNİ
Grafik 1. Olguların Cinsiyete Göre Dağılımı
Grafik 2. Çalışmaya alınan hastaların yaşa göre dağılımları Grafik 3. OAK uygulanan hastaların sonuçlarının dağılımı Grafik 4. USG’de Tespit Edilen Patolojilerin Dağılımı
Grafik 5. USG’de Saptanan Fraktürlerin Lokalizasyonlarının Dağılımı Grafik 6. USG’de Tespit Edilen Ligament Hasarılarının Lokalizasyonları
Grafik 7. X-Ray ile Fraktür Tespit Edilen Hastaların Fraktür Lokalizasyonlarına Göre Dağılımı
8
KISALTMALAR
ATFL: Anterior Talofibuler Ligament
APTFL: Anterior ve Posterior Talofibuler Lİgament
CFL: Kalkaneofibuler ligament
MRI: Magnetic Resonance Imaging
MSK: Muskuloskeletal
MTT: Metatars
NPD: Negatif Prediktif Değer
OAK: Ottowa Ayak Bileği Kuralları
PTFL: Posterior Talofibuler Ligament
PPD: Pozitif Prediktif Değer
RICE: Rest-Ice-Compression-Elevation
9
ÖZET
Ayak Bileği Grafisi Çekme Endikasyonunu Belirlemede Ottowa Kuralları ile Ayak Bileği Ultrasonunun Karşılaştırılması
Amaç:
Ayak bileği travmaları acil servis başvurularının büyük çoğunluğunu oluşturmaktadır. Acil servise başvuran ayak bileği travmalarının %15 inde fraktür saptanmaktadır; yani bütün ayak bileği travmalarının X-ray görüntüleme gerekliliği yoktur. X-Ray endikasyonu belirlemede yaygın olarak kullanılan OAK’ın yüksek duyarlılık ve düşük özgüllüğe sahip olması nedeniyle başka yöntemler gündeme gelmektedir. USG noninvaziv, taşınabilir, ucuz ve zararsız olması nedeni ile birçok çalışmada kemik yapılar için tanısal bir araç olarak görülmüştür. Çalışmamızda, temelde OAK ve USG’nin fraktür öngördürmede birbirlerine üstünlükleri, yanı sıra USG’nin ayak bileği kırıkları için tanısal değerinin araştırılması amaçlanmıştır.
Materyal-Metod:
Çalışmada Ege Üniversitesi Tıp Fakültesi Acil Servisine Eylül 2017 -Mart 2018 tarihleri arasında ayak bileği travması ile başvuran hastalar arasından 18 yaş üstü, cinsiyet ayrımı olmaksızın seçilen 285 hasta incelendi. Hastaların acil tıp asistan hekimi tarafından yapılan ilk muayenesinde OAK sorgulandı. Gönüllü Onam formunu imzalayan hastaların hepsine ayak bileği USG incelemesi yapıldı. Hastaların USG değerlendirmeleri, 2 yıl üstü kıdemde, çalışma öncesinde otör uygulayıcı ile iyi ve çok iyi uyum sağlayan 5 kişilik acil tıp asistan ekibi tarafından yapıldı. İncelemeler
10
sırasında Sonosite-Fujifilm portable ultrason 6-13M hz lineer prob kullanıldı. Yine tüm hastalara OAK ve USG sonuçlarından bağımsız X-Ray görüntülemesi yapıldı. Sonuçlarından habersiz acil servis ortopedi konsültan hekimi, hastaları değerlendirip kesin tanıyı belirledi. Veriler olgu rapor formuna kaydedilerek uygun istatistiksel yöntemlerle karşılaştırıldı.
Bulgular:
Çalışmamızda ayak bileği travması ile başvuran ve çalışma kriterlerini karşılayan 285 hastaya OAK, USG ve X-Ray ile yapılan değerlendirmeler sonucunda elde edilen verilere göre OAK’ın negatif prediktif değeri yüksek olmasına rağmen pozitif prediktif değeri oldukça düşük bulundu (sırasıyla %100; %27,9). Çalışmaya katılan hastalara, 5 farklı uygulayıcı tarafından yapılan ayak bileği USG sonuçlarına göre fraktür tespitinde PPD %94,0, NPD %94,5 bulundu. USG, fraktür tespitinde özgüllüğü açısından OAK’a üstün bulundu (p= 0,036).
Tüm hastalara uygulanan X-Ray’in ayak bileği kırıklarının tespitinde duyarlılığı %96,0, özgüllüğü %97,6 bulundu. X-Ray, USG ile kıyas edildiğinde, USG ‘nin özgüllüğünün daha yüksek ve duyarlılığının daha düşük olduğu bulundu (sırasıyla %84,0; %98,1, %96,0; %97,6). USG ile X-Ray ‘in fraktür tespitindeki kappa değeri ise 0,850 bulundu.
Çalışmaya katılan hastalarda yaş ve cinsiyet açısından USG’nin tanı koyduruculuğu kıyaslandığında istatistiksel olarak farklılık bulunmadı.
11
Çalışmamızda X-Ray’in tanı koyamadığı ligament hasarları da değerlendirilmiş olup, literatürle uyumlu olarak %12,4 oranında ATFL hasarı tespit edildi. USG’nin ligament hasarı tanısı koymada özgüllüğü %97,6 bulundu.
Sonuç:
OAK, ayak bileği travmalarında görüntüleme öncesinde uygulanabilecek, duyarlılığı yüksek bir incelemedir. Gereksiz grafi çekimlerinin önüne geçmek için USG ile OAK’ın özgüllüğü artırılabilir. Tek başına USG, bu noktada OAK’a üstündür.
Noninvaziv, taşınabilir ve radyasyon barındırmayan bir işlem olması nedeni ile USG, tekrarlayan görüntülemeye imkan sağlar ve atlanan fraktürlerin tespitinde kullanılabilir. USG ile fraktür tanısı için kadın-erkek, yaş açısından fark yoktur. Ayak bileği USG bakısı, grafi çekilemeyen hastaların fraktür tanı ve tedavisinde güvenle kullanılabilir.
USG ile ayak bileğinin yumuşak doku ve ligament yaralanmalarını tespit etmek mümkündür; fakat özellikle ligament hasarı tespitinde güvenliği için yeni çalışmalara ihtiyaç vardır.
12
ABSTRACT
Comparison of the Ottawa Ankle Rules to Ankle Ultrasound Imaging In The Decision Making Process For The Indication Of Radiographic Imaging Of
The Ankle
Objective:
Ankle traumas account for a major proportion of emergency department admissions. In the United States, 28,000 emergency department presentations with ankle traumas have been recorded per day. 15% of the ankle trauma cases presenting to the emergency department services are diagnosed with fractures, which suggests that not all ankle traumas require radiographic imaging. To determine which cases will require ankle X-Rays, Ottowa ankle rules (OAR) provide instructions in line with the current literature. However, due to the high sensitivity and lower specificity of OAR, the requirement for other methods is a current issue. Ultrasound (US) is non-invasive, portable, less costly, and hazardless, therefore, it is suggested as a diagnostic tool for the evaluation of bone structures in many studies. In our study, it was aimed to compare the OAR and US imaging in predicting the presence of fractures and to determine the diagnostic value of the US in ankle fractures.
Material and Method:
A total of 285 female and male patients older than 18 years old, who presented with ankle traumas to the emergency department of Ege University Medical Faculty
13
between September 2017 and March 2018, were studied. At the initial physical examination, which was performed by the emergency department resident, OAR was questioned. US imaging of the ankle was performed for all patients who signed the consent forms to participate the study. The assessments of the US images were performed by an investigator team consisting of 5 senior residents of emergency department with more than 2 years of residency period and who provided good and outstanding agreements with the US supervisor/trainer, the emergency care specialist, and the author investigator prior to the study. The investigations were performed with Sonosite-Fujifilm portable ultrasound 6-13M Hz linear probe. X-ray images were obtained from all patients in the study regardless of the OAR and US findings. An emergency care consultant orthopedist, who was uninformed of any of the findings, evaluated the patients and made the final diagnosis. All findings were recorded in the case report forms and the data were compared using appropriate statistical methods.
Results:
A comprehensive analysis has been performed evaluating the findings of OAR, US, and X-ray from 285 patients presenting with ankle traumas and complying with the study criteria. In this study, which we aimed to investigate the reliability of OAR in decision making to obtain X-rays, the positive predictive value (PPV) was remarkably low despite the high negative predictive value (NPV) (27.9% and 100% respectively). In order to determine the fractures, the ankle US of the study patients were performed by 5 different investigators, yielding a PPV of 94.0% and an NPV of 94.5%. In terms of specificity, US imaging was superior to OAR in determining the fractures (p= 0.036).
14
Ankle X-Rays were obtained from all patients and yielded a 96.0% sensitivity and 97.6% specificity in determining the ankle fractures, representing similar limitations with the literature. When these findings were compared with the US, the specificity of US was found to be higher, whereas its sensitivity was lower (84.0%, 98.1%, 96.0%, 97.6% respectively). The kappa value was 0.850 for US and X-Ray in determining the fractures and this value was evaluated to indicate a good concordance.
No statistical differences were found when the age and gender of the study patients were compared in terms of making a diagnosis with the US imaging.
In our study, the ligament injuries, which are not diagnosed with X-Ray images, were evaluated, too, and ATFL injuries were detected at a rate of 12.4%, consistent with the reports in the literature. The specificity of US was 97.6% and consistent with the literature in making the diagnosis of ligament injuries.
Conclusion:
OAR can be applied before radiological imaging in ankle traumas and allows investigation findings with high sensitivity. The screening of the ankle trauma patients with OAR and US can be a method to be employed to prevent unrequired X-ray imaging. US alone is superior to OAR in this respect.
Being a noninvasive, portable and radiation-free procedure, US allows repeat investigations and therefore can be used in diagnosing the missed fracture cases. Diagnoses made with US images do not demonstrate any differences in terms of gender or age. The US examinations of the ankle can be used reliably in making the diagnosis and the treatment of fractures.
15
Making the diagnosis of soft tissue and ligament injuries is possible with US in patients with ankle traumas, however, further studies are required in determining their reliability particularly in detecting the ligament injuries.
16
1. GİRİŞ VE AMAÇ
Ayak bileği travmaları acil servis başvurularının %14.6’sını oluşturmaktadır1.
Genel popülasyondan acil servise başvuranların %5.7’si kırık olmaksızın ayak bileği yaralanmalarından oluşur2. Ayak bileği bipedal yürüyüş temelinde ligamanların
burkulması, kırıklar ve ligaman ilişkili kopma kırıkları ile sonuçlanabilecek yapıya sahiptir3.
Ayak bileğinin stabilitesini sağlayan yapılar; kemik , kas ve ligamanlardır. Burkulma, künt travma ve aksiyel yüklenme ile hasar gelişmektedir. Ayak bileği travması ile başvuran hastaların öykü ve fizik muayene sonrasında kimi zaman görüntüleme yöntemlerinin kullanılması gerekmektedir. Bu gerekliliğin belirlenmesinde bazı kriterler kullanılmaktadır. En çok kullanılan Ottowa ayak-ayak bileği kuralları olmakla birlikte Leiden ayak bileği kuralları ve Bernese ayak bileği kriterleri kullanılabilmektedir.%100’e yakın duyarlılığa ve %26,3-%39,8 özgüllüğe sahip olan, Stiell ve ark.’nın tarafından tanımlanan Ottawa Ayak Bileği Kuralları (OAK) bunların içinde en güvenilir ve en yaygın olarak kullanılan yöntemken, Leiden ayak bileği kurallarının (LAK) ise sensitivitesi %80, spesifitesi %56 olarak bulunmuştur4,5 Ottowa kurallarının uygulanması çalışmalar arası farklılık gösterse de
ayak bileği için %28 ayak için %14 grafi çekme ihtiyacını azaltmaktadır6.
Ayak bileği travmalarında fraktür tespitinde lateral, antero-posterior, ve mortis direkt grafileri genel geçer olarak kullanılmaktadır7. Acil servislerde USG’nin sıklıkla
kullanılmaya başlanması neticesinde ayak bileği kemikleri gibi yüzeyel kemiklerin kırıklarını tespitinde etkili olduğu görülmüştür. Yüzeyel ve uzun kemikler, ayak bileği
17
ve el bileği gibi kısa kemiklerde USG’nin fraktür tespitinde 74% sensitif, 81% spesifik bulunmuştur8.
Ayak bileği ve ayak kemikleri fraktürlerinin USG ile tespitini konu alan çalışmalar özellikle 2000’li yıllardan itibaren artış göstermektedir. Bu çalışmlar ışığında USG’nin hasta başı, hastane dışında kullanılabilmesi, noninvaziv ve radyasyon barındırmaması gibi avantajları ile direkt grafiye üstünlükleri mevcuttur. Fraktür tespitine ek olarak yumuşak doku hasarlarının ve ligaman hasarlarının da görüntülemesine yardımcı olmaktadır.
Atilla O.D. ve ark. 2014’de 246 ayak ve ayak bileği travmalı hasta taramış ve fraktür görüntülemesinde USG’nin duyarlılığı 87.3, özgüllüğü 96.4 bulmuştur9.
Marieta D Canagasabey ve ark 2011’de 110 hastalık seride Ottowa kuralları, direkt grafi ve yatak başı USG ile değerlendirilmesi sonucu ultrasonun ayak bileği kırıklarında yüksek sensitif olup grafi ile birlikte daha efektif bir tanı yöntemi olduğu belirtilmiştir10.
Ottowa kuralları ile USG ‘nin ayak-ayak bileği fraktürlerinde karşılaştırılması ya da birbirlerine üstünlükleri açısından bir çalışma yoktur; fakat birlikte kullanımının X-Ray çekimini belirgin azalttığını tespit eden çalışma. Tollefson, B ve arkadaşları tarafından Şubat,2016 da yayınlanmıştır11.
Biz çalışmamızda da acil servise başvuran ayak bileği travmalı 18 yaş üstü hastalarda Ottowa kuralları ve ultrasonun kırık tespitinde duyarlılıkları karşılaştırılıp Ultrasonun rutinde acil serviste kırık öngördürmede etkin bir tetkik olup olmadığını belirlemeyi amaçladık.
18
2. GENEL BİLGİLER
2.1 Ayak Bileği Anatomisi
Ayak iskeletinde toplam 26 kemik vardır ve üç grupta incelenebilmektedir: Ayak bileği kemikleridir ki bunlar; talus, calcaneus, naviculer, cuboid, cuneiformlardır. Ayak tarak kemikleri ossa metatarsiler her ayakta beşer adettir.parmak kemikleri elde olduğu gibi toplamda 14 adettir.
Ayak bileği eklemi talus, fibula ve tibiadan oluşmaktadır. Ginglimus tipi eklem olan ayak bileğinde tibia-fibula, tibia-talus ve fibula-talus arasında fonksiyonel eklem yüzeyleri içerir. Bu eklem yüzeylerinin herbiri bir grup ligamanla desteklenmektedir12,13.
2.1.1 Ayak Bileği Kemikleri
Şekil 2.1 Ayak bileği kemikleri
Distal Tibia: Ayak bileği eklemini oluşturan kemiklerden tibia alt kısma doğru genişleyerek, tübüler kortikal özellikten metafizyel spongiozaya dönüştüğü bölgeye
19
pilon adı verilir. Tibial pilafond medial tarafta iç malleolün eklem yüzeyi ile devam ederek talusla eklem yapar. İç malleolün arkasında tibialis posterior ve fleksör digitorum longus kas kirişlerinin geçtiği sulkus malleolaris denen oluk şeklinde bir yapı bulunur. Tibianın lateralinde fibulaya ait çentiği (incisura fibularis tibia) vardır. Tibianın ön-dış kısmında tüberkülüm anterius tibia (Tillaux-Chaput), arka kısmında tüberkülüm posterius tibia (Volkman) göze çarpar14,15.
Şekil 2.2 Ayak kemikleri
Distal fibula: Fibula distal ucunun dış yüzü cilt altında kabarık olarak ele gelirken, iç yüzü üçgen şeklindedir. Fibulanın distal ucu lateral malleolü oluşturmak üzere genişlemiştir16.
20
Talus: Tarsal kemikler arasında calcaneus’tan sonra ikinci büyük kemik olan talus, tarsal kemiklerin en üst kısmında bulunur. Üstte tibia, altta calcaneus, içte tibia’nın distal ucu ve malleolus medialis, dışta fibula’nın distal ucu ve malleolus lateralis, önde os naviculare ile komşuluğu vardır. Bacak kemikleri ile eklem yapan tek tarsal kemik olan talus, caput tali, collum tali ve corpus tali olmak üzere üç kısma ayrılır . Caput tali olarak isimlendirilen baş kısmı öne, trochlea tali denilen makara şeklindeki yüzü yukarıya, processus lateralis denilen çıkıntılı olan yan eklem yüzü dışa bakar şekildedir. Talus’a birçok bağ tutunmasına rağmen hiçbir kas tutunmamaktadır17,18.
Kalkaneus: Bu kemiğin arka yarısını; gövde, Aşil tendonu ve plantar fasiyanın yapıştıkları kalkaneus tüberkülü oluşturur. Klinik açıdan en önemli yapı olan ve talusla eklem yapan arka eklem yüzü (posterior faset) kalkaneusun üst yüzünün arkasında yer alır. Üst yüzden bakıldığında görülebilen diğer önemli yapılar, ‘sustentakulum tali’ olarak adlandırılan büyük iç çıkıntı ve üzerindeki iç eklem yüzü (medial faset) ve ön eklem yüzüdür (anterior faset). Arka eklem yüzü üst yüzde yer alan diğer eklem yüzeylerinden, kalkaneal oluk olarak adlandırılan yapıyla ayrılır. Talus bu oluğun üst yüzünü kapatarak sinüs tarsiyi oluşturur. Yan yüzde arka eklem yüzünün yan kenarı önemli bir klinik yapı olarak yer alır. Bu yapı eklem içi kırıkların açık redüksiyon ve internal tespiti sırasında kaldırılıp yeniden yerine tespit edilen bir bölgedir19.
Naviküler kemik: Kuneiform kemiklerle talus başı arasındadır. M. Tibialis posterior un esas insersiyo yeri, bu kemikteki tuberositas ossis navicularistir20. Bu kemik ayak köprüsü için destek görevi görür.
21
Küboid kemik: Üzerinde bir oluk ve bir kabartı bulunan pürtüklü yüz aşağıda, bu yüzdeki oluğa yakın olan çift eklem yüzü önde, yan yüzlerinden üzerinde eklem yüzü bulunmayan en dar yüzü ise dışa bakacak şekilde durur21 .
Tarsal bölgenin dış tarafında bulunan os cuboideum önde IV. ve V. metatarsal kemiklerle, arkada ise calcaneus ile eklem yapar. Metatarsal kemiklerle eklem yapan ön yüzde vertikal bir kenar ile birbirinden ayrılan iki eklem yüzü bulunur19.
Küneiform kemik: Kama şeklinde olup üç kemikten oluşur (Şekil 2.3). Birinci kemik arkada naviküler, dışta kuboidle, medialdeki 1. ve 2. metatars kaidesi ile eklemleşir. İkinci kuneiform 2. metatarsla ve üçüncü kuneiform 3. metatars kaidesi ile eklem yapar22,23.
Metatarsal Kemikleri: Sayıları beş adet olan ayak tarak kemikleri ince ve uzun şekilli olup ilk üç tanesi iç, son iki tanesi dış grup metatarsal kemikler olmak üzere incelenirler. I. ve V. metatarsal kemiklerin alt yüzünden dış yana ve aşağıya doğru uzanan kısa ve künt olan tümseklerden I. metatarsal’de olana tuberositas ossis metatarsalis primi, V. metatarsalde olana tuberositas ossis metatarsalis quinti denir17,24.
2.1.2 Ayak Bileği Eklemleri
Ayak bileği üç temel eklemden oluşur: medyum malleolusun iç yüzeyi talusun medial yüzeyi, talar kubbe ile birlikte distal tibial plafond ve lateral malleolün medial yüzeyi talusun lateral prosesidir. Bu üç eklem yüzeyi, kıkırdak ile bitişik, bitişiktir ve
22
tek bir eklem kapsülü ile kapatılmıştır. Distal tibia, distal tibiofibular eklemi oluşturan talusun proksimalinde distal fibula ile de eklemlenir. Toplu olarak, bu eklemler talocrural eklemler denir.25
Tibiotalar Eklem; Menteşe tipi eklemdir. Dorsifleksiyon ve plantar fleksiyon hareketlerine izin verir. Lateral hareketlere izin vermez. Statik ayakta duruş pozisyonunda her birayak bileği eklemi vücut ağırlığının yarısını taşır. 70ºlik dorsifleksiyon hareketinden 120-140º’lik plantar fleksiyona izin verilir.
SubtalarEklem: Talusun alt yüzü ile talusu üzerinde taşıyan calcaneusun üç artiküler faseti arasındadır. Eklemin esas hareketi pronasyon-supinasyondur (20-45º). Midtarsal Eklem (Chopart Eklemi) (Transvers Tarsal Eklem) En önemli özelliği ayağı ön ve arka olmak üzere 2 kısma ayırır. Eklem abduksiyon-adduksiyon, fleksiyon ekstansiyon, pronasyon-supinasyon hareketlerine izin verir.
2.1.3 Ayak Bileği Ligamentleri
23
Medial kollateral bağ kompleksi: Yüzeyel ve derin deltoid bağlardan oluşur. Derin deltoid ayak bileği eklemi mortisinde talusun ana stabilizatörüdür.
Yüzeyel deltoid bağ iç malleol anterior kollikulustan başlayıp, üç bant şeklinde naviküler kemik, plantar kalkaneonaviküler bağ ve kalkaneusun sustentakulum talisi ile talusun medial tüberkülüne yapışır26.Tibionaviküler bağ, spring bağa ve
navikülanın dorsomedial yüzeyinde sonlanarak talus başının içeriye deplase olmasını engeller. Tibiokalkaneal bağ ise vertikal şekilde anterior kollikulustan sustentakulum taliye uzanır ve valgus deplasmanını engeller. Posterior tibiotalar bağ, anterior kollikulusun arkasından talusun medial tüberkülünün ön kısmına doğru uzanır27,12.
Lateral kollateral bağ kompleksi: Ayak bileği mortisinde talusun lateral ve ön-arka planda stabilitesini sağlar. Üç bağdan oluşur (şekil 2. 3).
Anterior talofibuler bağ: En zayıf bağdır. Talus boynunu fibula önüne bağlar. Ayak bileği plantar fleksiyonda talusun öne subluksasyonuna engel olur. Bu bağın orta bölümü ayak bileği kapsülü ile birleşir.
Kalkaneofibuler bağ: Fibulanın distal arka köşesinden kalkaneusun lateraline ve arka fasetinin hemen distaline bağlanır. Bu bağ ayak bileği kapsülü veya peroneal tendon kılıfı ile birleşik değildir. Kalkaneusun valgusa yönlenmesi nedeniyle ayakta dururken gevşektir. Ayağın inversiyonunu sınırlar ve subtalar eklemin primer stabilizatörüdür.
Posterior talofibuler bağ: Arka medial fibulanın eklem dışında kalan yüzünden başlayıp talusun lateral tüberkülünde uzanır. En güçlü lateral bağdır. Talusun rotasyonel ve arkaya subluksasyonuna engel olur12,27.
24
2.1.4 Ayak Bileği Kasları
Anterior (ekstansör) kompartmanda, M. Tibialis Anterior (en medialde), M. Ekstansör Hallusis Longus, M. Ekstansör Digitorum Longus ve M. Peroneal Tertius (en lateralde) kaslarının tendonları Superior ve Inferior Ekstansör Retinakuli tarafından aşağı bağlanmıştır.
Lateral (peroneal) kompartmanda, M. Peroneus Longus ve M. Brevis tendonları, lateral malleolusun arkası ve altında seyreden tek bir sinovyal kılıf tarafından sarılır. Superior ve inferior peroneal retinakuli, peroneal tendonları paketler.
Şekil 2.4 Ayak bileği kasları ve tendonları A. lateral görüntü B. medial görüntü
25 Medial (fleksör) kompartmanda m.tibialis posterior (en medial), m.fleksör digitorum longus ve m.fleksör hallusis longus (en lateral) kaslarının tendonları,fleksör retinakulum tarafından sabitlenerek tarsal tüneli oluştururlar. Fleksör retinakulum medial malleolus ve kalkaneus arasındaki başlukta köprü kurar. Posterior tibial arter ve sinir, m.fleksör digitorum longus ve m.fleksör hallusis longus tendonları arasında uzanır.
Arkada m.gastroknemius ve m.soleusun ortak tendonu (Aşil tendonu ya da tendokalkaneus), kalkaneusun posterior yüzüne tutunur. Tendonun bir sinovyal kılıfı yoktur fakat paratendon ya da peritenon denilen gevşek bir bağ dokusu ile sarılıdır. Plantaris kasının tendonu, lateral femoral epikondil ve lateral menisküsten orijin alır, soleus ve gastroknemius kasları arasında oblik olarak seyreder ve Aşil tendonunun medialinde superior kalkaneal tuberositanın medial kenarına insersiyo yapar.
2.1.5 Ayak Bileği Nörovasküler Yapıları
Ayak bileği, anterior ve posterior tibial arterlerden beslenir. Anterior tibial arter, popliteal arterin uç dallarından biri olup, ayak bileği eklemi seviyesinde eklemin anterioruna geçerek dorsalispedis adını alır15.
Ayak tabanını, genel olarak tibial sinir, ayak sırtını peroneal sinir innerve eder. Femoral sinirin safenöz dalı ile tibial ve peroneal sinirlerden birer dal alarak oluşan sural sinir de ayağın lateral yüzünü innerve eder15.
26
2.2 Ayak Bileği Biyomekaniği
Yaş ve cinsiyet, ayak bileği ROM (range of motion)'unu değiştirebilen etkili faktörlerdir. Bir çalışma, farklı yaş gruplarındaki cinsiyet farklılıklarını, 20 ile 80 yaş arasında karşılaştırmıştır28Bu, genç kızların (20-39 yaşlarında) erkeklere göre daha
yüksek ayak bileği ROM'larına sahip olduklarını göstermektedir. Ancak, yaşla birlikte, yaşlı kadınlarda en yaşlı yaş grubunda (70-79 yaş) erkek hastalara göre 8° daha az dorsifleksiyon ve 8° daha büyük plantar fleksiyon görülmüştür. Ek olarak, en yaşlı yaş gruplarında her iki cinsiyet için de ROM'da bir azalma vardı29.
Tibiotalar eklemin basit bir menteşe eklemi olması için, dorsifleksiyon sırasında ortaya çıkan iç rotasyon ve plantarfleksiyonda ortaya çıkan dış rotasyon nedeniyle çok eksenli olmasının katkıları vardır. Bununla birlikte, tibiotalar eklemin gerçekten tek eksenli olduğunu gösteren kanıtlar vardır, ancak gözlemlenen eşzamanlı hareket, oblik eksenin bir sonucu olarak ortaya çıkar30,31.
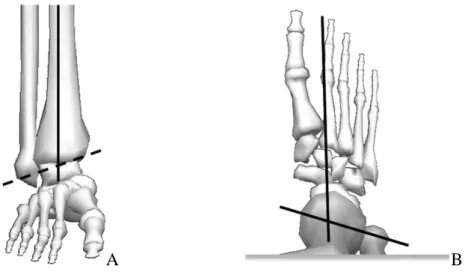
A B
Şekil 2.5 A. Ayak bileği eklemi kompleksi için sagittal ve frontal düzlem eksenini gösteren şema. Kesikli çizgi, dorsifleksiyon ve plantarfleksiyon için
27
dönüş eksenini temsil eder. B. Enine düzlemde ayak bileği eklemi kompleksi eksenini gösteren şema.
Vücut ağrılığını taşıyan bu kompleks eklemin yük dağılımı ile ilgili çalışmalar mevcuttur. Yükün% 83'ü tibiotalar eklem içinden geçmekte, geriye kalan% 17'si ise fibula ile iletilmektedir32.Fibula yoluyla aktarılan yük miktarı, dorsifleksiyon sırasında artan yük ile birlikte değişir. Tibial-talar eklem boyunca taşınan yükün% 77'si ile% 90'ı talar kubbeye uygulanır, geriye kalan yük medial ve lateral yüzeylere dağıtılır33.Bu
yük dağılımı, hem ligamanent kuvvetlerin hem de pozisyonel etkilerin bir fonksiyonu olup, inversiyon sırasında en yüksek yükü yaşayan medial faset ve eversiyon sırasında en yüksek yüke maruz kalan lateral fasettir29.
2.3 Ayak ve Ayak Bileği Kırıkları
Ayak bileği kırıklarının yönetimi, tanımlanması ve sınıflandırılması, stabilitenin değerlendirilmesi, yumuşak dokuları veya nörovasküler durumu tehdit eden kırık-çıkıkların derhal tanınması ve spesifik tedavi ve yerleştirmeyi içerir.
Bugüne kadar ayak bileği kırıklarının sınıflandırılması için ideal bir sistem geliştirilmemiştir. Klasik Danis-Weber ve Lauge-Hansen sınıflandırma sistemleri, sırasıyla kırılma yeri ve yaralanma mekanizmasına dayanmaktadır34.
28
Şekil 2.6 Danis -Weber sınıflaması
2.3.1 Malleol Kırıkları
Lateral malleol kırıkları: Tibiotalar eklemin altındaki (Danis-Weber A tipi) lateral malleoler kırıklar nadiren diğer kemik veya ligamentöz yapıları bozar ve medial yapılarda yaralanma olmaması durumunda, bu tür kırıkların ayak bileği eklemindeki dinamik uyumu etkilemesi olası beklenmez35.Tibiotalar eklem seviyesinde izole bir
kırığın tedavisi (Danis-Weber tip B tipi) tartışmalıdır;çünkü bu yaralanmaların% 50'sine cerrahi girişim gerektiren distal tibiofibular sendromun eşlik ettiği bir yaralanma eşlik eder36.Tibiotalar eklem hattının proksimalinde olan (DanisWeber tip
C tipi)kırıklar sıklıkla distal tibiotalar sendroma sebep olup ve medial yapılara hasar vererek acil ortopedik girişim gereksinimi yaratırlar.
Şekil 2.7 Danis Weber ve Lauge Hansen sınıflamalarının karşılaştırması
29
Medial malleol kırıkları: Medial malleol kırıkları genellikle eversiyon ve eksternal rotasyon ile oluşur. Bu iki mekanizma deltoid ligamanın aşırı gerilimine neden olur. Sonuç olarak ya bir avülsiyon kırığı oluşur ya da ligaman hasarı görülür. Travmanın şiddeti ile ilişkili olarak lateral ve posterior malleolde de kırık oluşabilir. Fibulanın hassasiyeti dikkatlice değerlendirilmelidir. Medial malleol kırıklalrında proksimal fibula kırıkları eşlik edebilmektedir.
Posterior malleol kırıkları: İzole posterior malleol kırıkları oldukça nadir görülmektedir ve genellikle posterior talofibuler ligamanın avülsiyonu ile oluşmaktadır. Ayak bileği stabilitesini bozabileceğinden klinik önem taşımaktadır. %25’i açık onarım gerektirmektesir35.
Şekil 2.8 izole lateral malleol fraktürü AP ve mortis grafisi görüntüleri
2.3.1.1 Bimalleoler Kırıklar
Bimalleoler kırıkların oluşabilmesi için ayak bileği halkasını oluşturan yapılardan en az ikisinin hasarlanması gerekir. Addüksiyon, abdüksiyon ve rotasyonel mekanizma ile oluşması muhtemeldir. Ayak bileği stabilitesini bozması nedeni ile klinik önem taşır37.
30
2.3.1.2 Trimelleoler Kırıklar
Trimalleolar kırıklar medial, lateral ve posterior malleol kırıkların üçünü de içerir. Trimalleolar kırıkların kapalı tedavisi çoğu zaman yüz güldürücü sonuç vermediğinden cerrahi redüksiyon ve internal fiksasyon tercih edilen tedavidir38.
2.3.2 Talus ve Kalkaneus Kırıkları
Tarsal kemikleri içinde en sık kırılan kemik kalkaneus olup en sık yüksekten topuk üzerine düşme sonucunda ortaya çıkar ve bu hastalarda genelde torakolomber bölgede de kırık tespit edilir. Kalkaneus kırıklarında kemikteki hasarı net olarak belirleyebilmek için tomografi çekilmesi gerekmektedir. Tarsal kemik kırıklarında kalkaneustan sonra en sık kırılan kemik talustur. Kırıkların çoğu talar boyun kesiminde görülür. Bu kırıklar sıklıkla ayak bileğinin aşırı derecede dorsifleksiyona sekonder oluşmaktadır12,39,40 .
2.3.3 Naviküler Kırıklar
Naviküler kırıklar tipik olarak doğrudan bir darbe veya eksenel yükleme ile oluşur. Avulsiyon yaralanmaları da çekme veya dönme kuvvetiyle oluşabilir.
Naviküler kemik orta hattı hariç neredeyse tamamen avaskülerdir ve klinik açıdan avasküler nekroz konusunda dikkatli olunmalıdır41.
2.3.4 Jones Kırığı
Beşinci metatarsın tabanında, distal ekstansiyon olmaksızın, metadiyafizeal kavşakta proksimal tüberositeye distal olarak 1.5 ila 3 cm'lik bir transvers fraktürdür. Kırığın, plantar fleksiyonda ayak bileği ile ön ayaklığa anlamlı adduksiyon kuvvetinin bir sonucu olarak meydana geldiğine inanılmaktadır42.
31
Şekil 2.9 Jones fraktürü xray görüntüsü
2.3.5 Özel Kırıklar
Pilon kırığı: Pilon kırığı, distal tibiayı tutan bir tür kırıktır. Bunlar tüm alt ekstremite kırıklarının%1-10'unu temsil eder43. Tipik olarak talusun tibial plafond
içine sürülmesini sağlayan eksenel bir yükleme zedelenmesi sonucu oluşur. Eklem aralığına uzanımına göre sınıflandırılır.
32
Wagstaffe-Le Forte kırığı: Anterior tibiofibular ligament ekinin avülsiyonuna bağlı olarak distal fibula medial yönünden avülsiyon kırığıdır.
Şekil 2.11 Wagstaffe-Le Forte kırığı
2.4 Ayak Bileği Kırıklarında Anamnez ve Fizik Muayene
Hastalar, öykülerinde ayak bileği travmasını belirgin olarak vurgularlar. Bunu takip eden süreçteki çeşitli derecelerde olan şişme, morarma, hareket ve yürüme zorluklarının varlığı tanıya yardımcı olur44 Patolojinin lokalizasyonu ve şiddetini tespit
etmek ağrı ve şişlik sebebiyle muayeneyi etkileyebilir ; fakat görüntüleme ve tanı için şarttır.
Hastaların, hastalık geçmişi, geçmiş dönemdeki ayak bileği travması, fonksiyonel sonuçları, spor aktiviteleri sorgulanmalıdır.
Palpasyon medial ve lateral kollateral ligamentleri, sindezmoz ligamentleri, medial ve lateral malleollerin inferior ve posterior kenarlarını, fibula ve tibia'nın tüm uzunluğunu, anterior plafondu, talusun medial ve lateral kubbesini içermelidir. Beşinci
33
metatarsın tabanı, kalkaneus, Aşil tendonu ve lateral malleolusun arkasındaki peroneal tendonların hassasiyetine ayrıca bakılmalıdır7. Stres testleri fraktür dışlandıktan sonra
uygulanmalıdır. Hastanın vücut ağrılığını taşıyabilme durumunun değerlendirilmesi kırık şüphesi düşük ise uygundur.
Stres testleri: Anterior talofibuler ligaman hasarları için ön çekmece ve talar tilt testi , syndesmotik ligamanlar için eksternal rotasyon testi ve kleiger testi kullanılır. Ön çekmece testinde talusun, kalkaneusun arka sınırının önüne doğru 3 mm'den fazla yer değiştirmesi anlamlı kabul edilir45
Şekil 2.12 Ön çekmece testinin uygulanışı
Talar tilt testinde topuğa uygulanan kuvvetle talar tilt'in 5°'den fazla olması pozitif olmakla birlikte 25°'den fazla talar tilt varsa muayene tamamıyla anormaldir45,46.
34
Şekil 2.13 Talar tilt testinin uygulanışı
Eksternal rotasyon testinde ayak bileği kavranır ve nötr pozisyonda ayak bileği laterale doğru döndürüldüğünde. Syndesmotik ligaman üzerinde ağrı olması testi pozitif kabul ettirir47.
Kleiger testinde ayak bileği laterale döndürüldüğünde ayak bileği lateral ve medialde ağrı oluyorsa pozitif kabul edidlir.
35
2.5 Ottowa Ayak -Ayak Bileği Kriterleri ve Diğer Kriterler
Ottawa ayak bileği kuralları, ayak bileği için radyolojik görüntülemeye ihtiyacın belirlenmesinde kullanılırı. Uygun uygulama yüksek (% 97.5) hassasiyete sahiptir ve% 35 oranında radyografiye olan ihtiyacı azaltır48,49,50.OAK, 1992’de Stiel
ve ark. tarafından geliştirilmiştir (Ottawa, Ontario, Kanada). Leiden ve Bernese kuralları ise günümüzde kullanımları bulunmamaktadır.
Ayak bileği burkulmalarında OAK:
1. Tibia alt ucunun son 6 cm’si içinde veya medial malleolde kemik hassasiyeti 2.Fibula alt ucunun son 6 cm’si içinde veya lateral malleol kemik hassasiyeti 3. Acil serviste 4 adım atamama
4.5. Metatars basisinde hassasiyet
5. Ayak ortasında, naviküler kemikte hassasiyet durumlarında ayak filmi çekilmelidir.
Leiden ayak bileği kuralları
1. Deformite, instabilite, krepitasyon varlığı 5 puan 2. Muayenede adım atamama 3 puan 3. Posterior tibial arter nabzının alınamaması veya zayıflaması 2 puan 4. Malleoller veya 5. metatarsta palpasyonla hassasiyet olması 2 puan 5. Malleoller veya 5. metatarsta şişlik olması 2 puan
36
6. Aşil tendon ağrısı veya şişliği 1 puan 7 .Hasta yaşının 10' a bölünmesi ile elde edilen değer Değişken Elde edilen puanın 7’nin üzerinde olması durumunda radyografi istenmesi gerektiği kanaati oluşmaktadır51.
Bernese Kriterleri:
1.Fibula başının yaklaşık 10 cm proksimalinden her iki avuç içi ile malleolar bölgeye uygulanan kompresyonla hassasiyet olup olmaması
2. Birinci parmak pulpasıyla iç malleol başına bası uygulanarak hassasiyet olup olmaması
3. Bir elle kalkaneus nötral pozisyonda sabitlenir diğer elle de ön ayaktan sagital yönde kuvvet uygulandığında hassasiyet olup olmaması
Bu bulgulardan bir tanesinin bile varlığı grafi çekmeyi gerektirir. Bernese kurallarının %90 spesifiteye sahip olduğu ve spesifitesi %10-74 arasındadır52.
37
2.6 Görüntüleme Yöntemleri
Ayak bileği travmalarında ilk aşamada kullanılan görüntüleme yöntemi direkt grafi olmakla birlikte seçilmiş hastalarda bilgisayarlı tomografi, manyetik rezonans görüntüleme ve ultrasonografi de tanıda kullanılabilen yöntemlerdir.
2.6.1 X-Ray Görüntüleme
X ışınlarının farklı anatomik yapılarda farklı derecede absorbsiyonu ile oluşan x-ray görüntüleme ekstemite travmalarında birincil görüntüleme yöntemi olarak kullanılır. Ayak bileğinin standart üç yönlü radyografi serisi ise anteroposterior, lateral ve mortis (ön-arka planda, 15° iç rotasyonda) görüntüleri olup küçük fraktürlerin atlanma olasılığını azaltırlar13. Standart grafiler eklem ligamentlerini direkt olarak
göstermez; fakat ligaman hasarına bağlı eklem içi effüzyon miktarı 5 ml’den fazla oldursa, eklem içi yağ dokusunun itilmesi ile oluşan 'tear drop sign' görüntüsü görülebilir53.
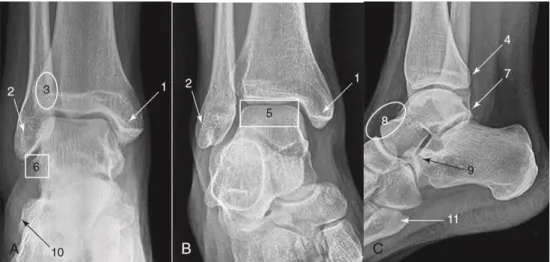
Şekil 2.15 Ayak bileği Grafisinde Dikkat Edilmesi Gereken Lokalizasyonlar A. Anteroposterior ,B.mortis ,C. Lateral direkt grafi görüntüleri. 1.medial
38
malleol, 2.lateral malleol, 3.anterior tibial tüberkül,4. Posterior malleol, 5. Talar kubbe, 6.talar lateral proçes, 7.posterior talar proçes tüberkülü, 8. Talonaviküler eklem sırtı, 9. Anterior kalkaneal proçes, 10. Ekstensör brevisin insersiyo noktası, 11. 5. Metatars basis (Yu JS, Cody ME: A template approach for detecting fractures in adults sustaining low-energy ankle trauma. Emerg Radiol 16:309, 2009)
Anteroposterior grafide; tibiofibular aralık 5 mm’den küçük, tibiofibular overlap 10 mm’den büyük ve talokrural açı 83 ± 4° olmalıdır54. Mortis grafide ise
eklem yüzeyleri arasındaki çizgilerin paralelliğin bozulması, eklem boşluğu tibiotalar ve talofibular komponentlerde uniform görüntünün görülmemesi ve medial aralığın4 mm’yi geçmesi fraktür olarak değerlendirilir55.
2.6.2 Ultrasonografi
USG ayak ve ayak bileğinin anatomik yapılarının yüzeyel olması ve hassasiyetin olduğu bölgeyi tarama imkanı sunması nedeni ile ayak bileği travmalarında rahatlıkla kullanılabilmektedir.
Ayak bileğinin USG ile değerlendirilmesinde standartize edilmiş presedürler ve işaret noktaları henüz belirlenmemiştir; fakat kemik yapılar primer olarak vertikal ve transvers açılarla lineer prob ile taranması kemik patolojiler için yeterlidir.
Bağ dokunun taranmasında ligamanların yerleşimlerinin bilinmesi kilit noktadır.
39
Şekil 2.16 Anterior Talofibuler Ligaman(ATFL) ve Kalkaneofibuler Ligaman(CFL) USG ile görüntüleme pozisyonları (ultrasoundpedia ayak bileği bölümünden alıntıdır)
2.6.2.1 Ultrason Biyofiziği
İnsan kulağı 20-20.000 Hz arası frekans sesleri duyabilmektedir. İnsan kulağının duyduğu ses frekansının altına infrases, üstüne ise ultrases denmektedir. Ultrasonografi cihazının kullandığı frekans ise 2-15 MHz arasındadır. Ultrasonografi cihazı quartz gibi maddelerin kristallerinden ultrases üretmektedir. Bu kristallerin toplandığı başlık prob (almaç) olarak adlanadırılmaktadır. Kristallerin kalınlıkları arttıkça frekansları azalmaktadır. Frekans arttıkça da oluşan dalga boyu artmakta ve dokuya penetrasyon yeteneği azalmaktadır.
Ultrasonografi fiziğine göre sesin saçılma ve yansıma miktarı, doku ve maddelerin akustik empedans farklılıklarına bağlıdır. Kemik-doku , yüksek derecede yansıtıcı özelliği olduğundan dolayı posterior akustik gölgesi bulunan hiperekoik linner bir düzlem olarak görülür. Kemik ultrasonografisi için, görüntülenmek istenen
40
derinliğe göre geniş bant, lineer dizilimli veya sektör dizilimli problar kullanılmaktadır56,57.
USG için anizotropi kavramı unutulmamalıdır, prob ses dalgaları bir tendon ya da ligamente dik olarak geldiğinde normal hiperekoik fibriler görünüm elde edilir.. Ses dalgalarının tam dik olarak gelmemesi durumda ise, anizotropiye bağlı hipoekoik artefaktlar oluşabilir. Bu görüntü patolojik bir durum olarak yorumlanabilir58.
2.6.2.2 Acil Serviste USG Kullanım Alanları
•Aort görüntüleme
• Perikardiyal effüzyon görüntüleme ve boşaltma • Kalp atım görüntüleme, kapak değerlendirme
A. Kardiyovasküler Görüntüleme
•Karaciğer ve safra kesesi görüntüleme • Karaciğerde kontuzyo ve hematom varlığını
belirleme
• Portal ven trombozu görüntüleme
B. Hepatobiliyer Görüntüleme
•Böbrek boyut belirleme
•Böbrek taşı ve hidronefroz belirleme
•Böbrek kontuzyo ve çevresinde sıvı belirleme
C. Renal Görüntüleme
•Sinir blok uygulama • Parasentez işlemi • Torasentez işlemi • Perikardiyosentez işlemi • Lomber ponksiyon işlemi • Santral venöz basınç ölçümü • Kanulasyon uygulama D. Girişimsel İşlemler
•Subkutan abse drenaj işlemi
•Yabancı cisim tespit etme ve çıkarma işlemi • Artrosentez işlemi
•Fraktür tanısı koyma ve reduksiyon işlemi
41
2.6.2.3 Kas İskelet Sistemi Ultrasonu
Tanısal musküloskeletal(MSK) ultrason daha çok yumuşak doku patolojilerini değerlendirmede kullanılırken (tendon ve ligamanlar gibi) kıkırdak ve kemik patolojilerini göstermekte de faydalıdır59. MSK Ultrasonu, MRI ile kıyaslandığında
daha ucuz ve güvenliliği yüksektir59. Daha önemli kısmı ise rahat ulaşılabilir, interaktif ve dinamik bir görüntüleme olmasıdır.
Değerlendirmede yüksek frekanslı ses dalgası oluşturan (3-17 MHz) problar kullanılır. Prob kaydırarak, adım adım ilerleterek, eğim vererek ya da rotasyonel hareketlerle görüntü alınabilir60. Bu hareketler esnasında USG’nin handikaplarından
biri olan anizotropiye dikkat etmek gerekir. Görüntünün hipoekoik gölgelerle kesilmesi anatomik yapıya ultrason dalgalarının dik olarak ulaşmaması sonucu meydana gelir61
Fibrin doku yoğunluğuna göre MSK anatomik yapıları görüntü oluştururlar. Yağ doku hipoekoik/transekoiktir; fakat patolojik doku yoğunluğuna göre örneğin tümöral dokularda ekojenite artar.
Kas dokular hipoekoik fibriler yapıların etrafını saran hiperekoik fasyalar şeklinde görünür.
Hiper-ekoik tendon, tendonun uzun ekseninde çalışan birbirine tutunmuş paralel liflerden oluşur. Tendon kılıfı, ince bir hipo-ekoik alan ile tendondan hiper-ekoiktir.
42
ŞEKİL2.18 Aşil tendonu vertikal görüntüsü (Dr. T.S.A. Geertsma, Ziekenhuis Gelderse Vallei, Ede, The Netherlands.)
Hiperekoik görünen ligamanlar tendonlara benzer. Fibriler yapı çok katmanlı bağlarda farklı şekillerde görülebilir.
Şekil 2.19 Anterior talofibuler ligaman USG görüntüsü
Kemik yapılar USG ile hiperekojenimaj verirler ve arkasında akustik gölgelenme tipiktir. Fraktürler, bu hiperekoik ve lineer görüntünün kesintiye uğraması ya da basamaklanması ile tespit edilir.
43
Şekil 2.20 Tuberculum Major Kırığı Görüntüsü
Sinir dokusu yine fibriler görüntü oluştururken damarsal yapılar içi hipoekoik dışı hiperekoik çeper şeklinde görüntülenir62.
2.6.3 Bilgisayarlı Tomografi
Kemik dokuyu yüksek kaliteli görüntü sağlamasına rağmen yumuşak doku konusunda yetersiz kalmaktadır. Kompleks yaralanması, 3-boyutlu bir BT taraması yararlı olabilir. Yeni BT görüntüleme teknikleri ile daha küçük fraktürler, hacimsel olarak tendonlar, kemikler ve eklem yüzeyleri arasındaki ilişki net olarak ortaya konmaktadır63. Yüksek radyasyon düzeyi nedeni ile kullanımını kısıtlı tutmak
gerekmektedir.
22.6.4 Manyetik Rezonans Görüntüleme
BT’de iyonize radyasyon kullanılırken MRG de radyo frekansı kullanılmaktadır. Acil şartlarda radyografi, BT ve USG gibi yöntemlerin yetersiz kalması ve osteonekroz, avasküler nekroz gibi komplikasyonların tespitinde kullanılır64. Pahalı bir yöntem olması nedeni ile acil serviste cost-effective bir teknik
44
3. MATERYAL-METOD
3.1 Veri Toplanması
Prospektif, kesitsel, analitik araştırma olarak dizayn edilen çalışmada Ege Üniversitesi Tıp Fakültesi Acil servise başvuran ayak bileği travmalı olgulardan gönüllü onam belgesini imzalayanlar rutin acil servis pratiğinde olan Ottowa kurallarına (lateral malleolde hassasiyet, medial malleolde hassasiyet, naviküler kemik ve 5.Metatars basiste hassasiyet, acil serviste 4 adım atabilme) göre değerlendirilmiştir. Ottowa kuralları sonuçları olgu rapor formuna kaydedilip bu olgular ayak bileği ultrasonu eğitimi almış acil tıp hekimi tarafından yatakbaşı ultrason ile de değerlendirilmiştir. Fraktür pozitif /negatif olarak belirlenmiş ve sonrasında ayak bileği grafisi çekilen hastalar acil serviste görevli ortopediste yönlendirilmiştir. Ortopedi hekimi de ayak bileği ultrason sonuçlarından habersiz olarak hastada klinik tanıyı belirleyip ve tedavi kararını vermiştir. Bulguların tamamı ve neticeleri olgu rapor formu ile kayıt altına alınmıştır. Patolojik görüntüler digital olarak kaydedilmiştir. Bu bulguların ışığında sonuçlar toplanıp Ottowa kuralları ile ultrason verilerinin X-ray çekme endikasyonu belirlemede sağladıkları katkı karşılaştırılmıştır.
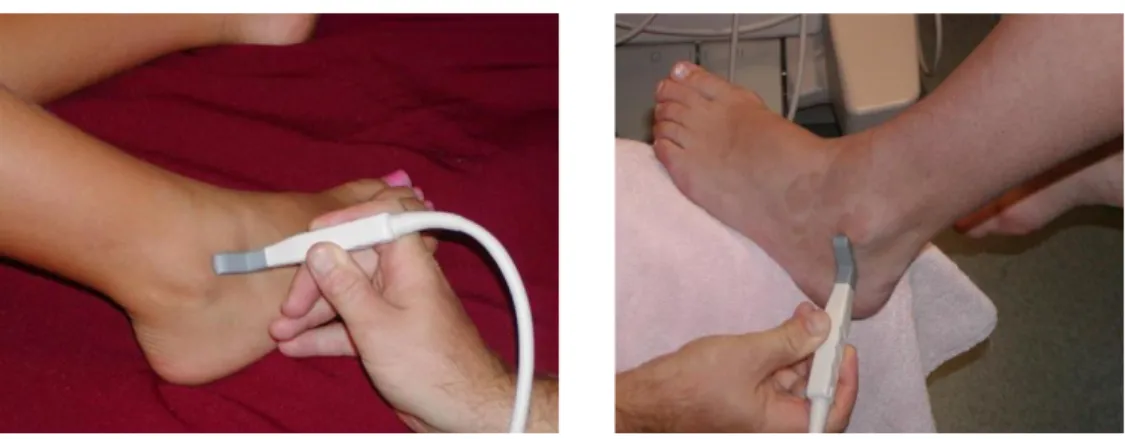
3.2 Cihaz ve Uygulama
Hastaların hasta sedyesi üzerinde yatar ya da oturur halde iken ayak bileği nötral pozisyonda ve plantar fleksiyonda, vertikal ve horizontal kesitlerde kemik ve bağ doku incelenmiştir. Yatakbaşı ultrason incelemesi, taşınabilir ultrason ile 6-13M hz lineer probla yapılmıştır(Sonosite-Fujifilm). Elde edilen görüntüler fotoğraflanarak kayıt altına alınmıştır.
45
3.3 Uygulayıcı Seçimi
Acil servis asistanları arasından 2 yıl kıdemin üstünde olup ve iskelet sistemi ultrasonu eğitimini “Temel” ve “İleri Ultrason Kursu” ile alıp sertifika sahibi olan 5 kişi seçilip, 1 saatlik kas iskelet sistemi USG’si pratik uygulama yapılmıştır. Çalışmaya başlamadan önce, bu uygulayıcılar, 15 vakalık bir değerlendirmeye tabi tutulmuştur. Kas İskelet sistemi konusunda 10 yıldır eğitmenlik yapan Acil Tıp Uzman Hekimi ile uygulayıcılar arasında iyi ve çok iyi uyum sağlanmıştır. Uyum sağlanması sonrası vakalar toplanmaya başlanmıştır. Veriler işlenirken olguları hangi uygulayıcının değerlendirdiği kayıt altına alınmıştır.
3.4 Araştırma Hasta Seçimi
Hastalar Ege Üniversitesi Tıp Fakültesi Acil Servisine Eylül 2017 -Mart 2018 tarihleri arasında başvuran ayak bileği travması ile başvuran hastalar arasından seçilmiştir. Kadın, erkek ayrımı olmadan 18 yaş üstü 285 hasta alınmıştır.
3.5 Çalışmaya Alınma Kriterleri
18 yaş üstü, cinsiyet ayrımı yapılmaksızın ayak bileği travması geçirmiş olan ve çalışma için gönüllü olup onam formunu imzalayan 285 hasta çalışmaya dahil edilmiştir.
46
3.6 Çalışmaya Alınmama Kriterleri
Gebelik pozitif olan, çoklu travması olan, USG uygulamasına engel teşkil edecek doku defekti olan, yürümesine engel sistemik hastalığı olup Ottowa kriterlerinin değerlendirilemediği olgular ve onam vermek istemeyen hastalar çalışmaya dahil edilmemiştir.
3.7 Çalışmadan Çıkarılma Kriterleri
Olgu rapor formunda eksik tespit edilen ve kendi isteği ile çalışmaya devam etmek istemeyen ya da başka bir hastaneye gitmek isteyen hastalar çalışmadan çıkarılmıştır
3.8 İstatistik
Demografik veriler için tanımlayıcı istatistikler uygulanmıştır. Değişkenlerin normal dağılıma uygunluğu görsel (histogram ve olasılık grafikleri) ve analitik yöntemler (Kolmogorov- Smirnov/Shapiro-Wilk testleri) kullanılarak incelenmiştir. Tanımlayıcı analizler normal dağılmayan değişkenler için ortanca ve çeyrekler arası aralık kullanılarak (ordinal değişkenler için frekans tabloları kullanılarak) verilmiştir. Tanımlayıcı analizler normal dağılan değişkenler için ortalama ve standart sapmalar kullanılarak verilmiştir. Uygulayıcıları uyumu, ilk tanı ve son tanı arasındaki uyumun değerlendirilmesinde Cohen’s Kappa analizi yapılmıştır.
İstatistiksel verilerin kayıt altına alınmasında SPSS Statistics 24 yazılımı kullanılmıştır.
47
4. BULGULAR
Çalışmada Ege Üniversitesi Tıp Fakültesi Hastanesi Acil Servisi’ne ayak bileği travması sebebiyle başvuran toplam 300 hasta kayıt altına alınmıştır. Bu hastalardan 285’i çalışmaya alım kriterlerini karşılamış olup, çalışmaya dahil edilmiştir (Tablo 1). Çalışmaya katılan hastaların 174’ü (%61,1) erkek ve 111’i (%38,9) kadındır (Tablo 2, Şekil 2).
18 yaş altında olunması, gebelik, multiple travmaya maruz kalınması, dil kaynaklı onam alınamaması ve tedavi reddi vermeleri gibi sebeplerle 15 hasta çalışma dışı bırakılmışlardır.
48
Tablo 1. Hastaların Çalışmaya Alınmama Kriterlerinin DağılımI
*Ottowa Ayak Bileği Kuralları : OAK
Çalışmaya katılan hastaların %61,1’i erkek (174) ve %38,9’u (111) kadındır (Tablo 2, Grafik 1).
Tablo 2. Çalışmaya Katılan Hastaların Cinsiyetlerinin Dağılımı.
Sayı %
Cinsiyet (n=285)
Erkek 174 61,1
49
Grafik 1. Olguların Cinsiyete Göre Dağılımı
Çalışmaya alınan hastaların yaş ortalaması 33,20±14,13 olup , ortancası 29,00’dur (minumum18 , maksimum 80). Hastaların %52,3’ü 18-29, %21,8’i 30-39 yaş aralığındadır (Tablo 3, Grafik 2).
Tablo 3. Çalışmaya Alınan Hastaların Yaş Gruplarının Dağılımı.
Sayı % Yaş Grupları (n=285) 18-29 149 52,3 30-39 62 21,8 40-49 28 9,8 50 ve üzeri 46 16,1 61,1 38,9 Erkek Kadın
50
Grafik 2. Çalışmaya alınan hastaların yaşa göre dağılımları
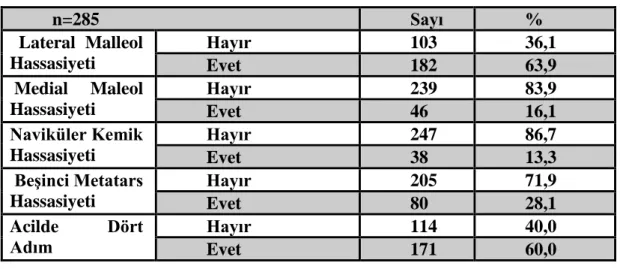
Çalışmaya alınan hastaların, OAK’a göre muayene sonuçlarının dağılımı, Tablo 4’te sunulmuştur. 182 (%63,9) hastada lateral malleol hassasiyeti, 46 (%16,1) hastada medial malleol hassasiyeti, 38 (%13,3) hastada naviküler kemik hassasiyeti, 80 (%28,1) hastada 5.metatars hassasiyeti saptanmıştır. 171 (%60,0) hasta muayene esnasında acil serviste 4 adım yürüyebilmiştir.
18-29 yaş 30-39 yaş 40-49 yaş 50 ve üstü yaş
0 20 40 60 80 100 120 140 160
HASTALARIN YAŞA GÖRE DAĞILIMI
51
Tablo 4. Çalışmaya Alınan Hastaların OAK Ayak Bileği Kriterlerine Göre Muayene Sonuçlarının Dağılımı.
n=285 Sayı % Lateral Malleol Hassasiyeti Hayır 103 36,1 Evet 182 63,9 Medial Maleol Hassasiyeti Hayır 239 83,9 Evet 46 16,1 Naviküler Kemik Hassasiyeti Hayır 247 86,7 Evet 38 13,3 Beşinci Metatars Hassasiyeti Hayır 205 71,9 Evet 80 28,1 Acilde Dört Adım Hayır 114 40,0 Evet 171 60,0
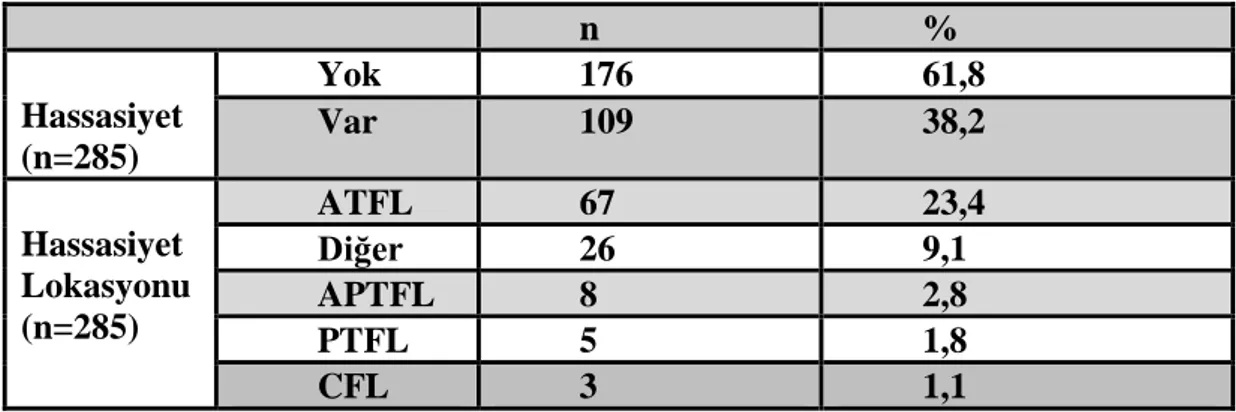
Çalışmaya alınan hastaların OAK harici diğer lokalizasyonlarda yapılan değerlendirme ile hassasiyet durumlarının ve lokalizasyonlarının dağılımı Tablo 5’te sunulmuştur. Hastaların %38,2’sinde (109) diğer lokalizasyonlarda hasssasiyet vardır. Olguların %23,4’ünde ATFL’de, %9,1’inde diğer ligamentlerde ve %2,8’inde APTFL, %1,8’inde PTFL ve %1,1’inde CFL’de hassasiyet vardır.
52
Tablo 5. Çalışmaya Alınan Hastaların OAK haricinde Ayak Bileğinde Hassasiyet Durumlarının ve Lokasyonların Dağılımı.
n % Hassasiyet (n=285) Yok 176 61,8 Var 109 38,2 Hassasiyet Lokasyonu (n=285) ATFL 67 23,4 Diğer 26 9,1 APTFL 8 2,8 PTFL 5 1,8 CFL 3 1,1
ATFL: Anterior Talofibular ligament CFL: Kalkaneofibular ligament
PTFL:Posterior Anterior Talofibular ligament APTFL:Anterior+Posterior Talofibuler ligament
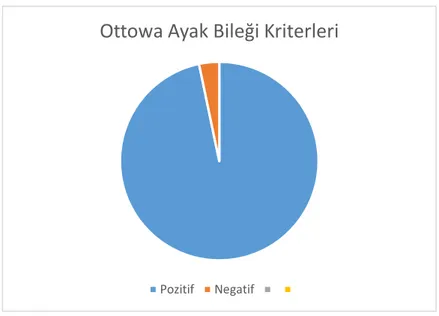
Çalışmaya alınan hastaların, %94,4’ünün OAK testi pozitif iken %5,6’sı negatiftir (Tablo 6, Grafik 3).
Tablo 6. Çalışmaya Alınan Hastaların OAK Değerlendirme Sonuçlarının Dağılımı. n % OAK Testi (n=285) Pozitif 269 94,4 Negatif 16 5,6
53
Grafik 3. OAK uygulanan hastaların sonuçlarının dağılımı
OAK sonucuna göre kesin fraktür tanısı sonuçlarının dağılımı Tablo 7’de sunulmuştur. OAK negatif olanların %100’de kesin fraktür tanısı yok iken, OAK pozitif olanların %27,9’unda kesin fraktür tanısı konulmuştur.
Tablo 7. OAK Sonucuna Göre Kesin Fraktür Tanısı Alan Hastaların Dağılımı.
Kesin Fraktür Tanısı
Yok Var n %* n %* OAK (n=285) Negatif 16 100,0 - - Pozitif 194 72,1 75 27,9 *:Satır yüzdesi
OAK ‘a göre kesin fraktür tanısının özgüllük ve duyarlılığı Tablo..8 ‘de sunulmuştur. OAK’ın fraktür tanısındaki özgüllüğü %7,6, duyarlılığı %100 bulunmuştur. OAK ‘ın fraktür ön göndürücü değeri %27,9, fraktür olmadığını ön gördürücü değeri ise %100 olarak görülmüştür.
Ottowa Ayak Bileği Kriterleri
54
Tablo 8. Ottowa Ayak Bileği Kriterlerinin Fraktür Tespitinde Özgüllük ve Duyarlılığı
Sensitivite Spesifite PPD NPD Doğruluk
OAK (n=285)
%100 %7,6 %27.9 %100 %37,9
OAK sonucuna göre USG sonuçlarının karşılaştırılması Tablo 9’da sunulmuştur. OAK ve USG ile fraktür tespiti arasında istatistiksel olarak anlamlı fark çıkmıştır (p=0,036). OAK negatif olanların %93,8’inin USG sonucu normal iken, OAK pozitif olanların %34,9’unun USG sonucu patolojik olarak gelmiştir.
Tablo 9. OAK Sonucuna Göre USG Sonuçlarının Karşılaştırılması USG Sonucu Normal Patolojik Sayı %* Sayı %* OAK Durumu (n=285) OAK - 15 93,8 1 6,2 OAK + 175 65,1 94 34,9 χ²=4,379 p=0,036**
*:Satır Yüzdesi **:Yates Düzeltmeli Ki kare uygulanmıştır
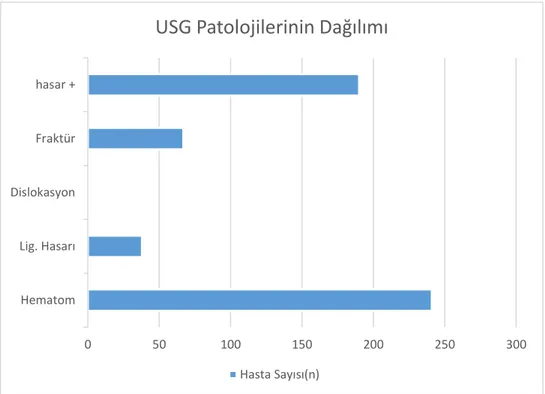
USG sonuçlarının dağılımı Tablo 10’da sunulmuştur. USG’de hastaların %84,6’sında cilt altında hematom görülürken, %13,3’ünde ligament hasarı vardır. En sık ligament hasarı %12,3 ile ATFL’de saptanmıştır. Sadece 1 hastada (%0,4) USG’de
55
dislokasyon saptanırken, olguların %23,5’inde USG’de fraktür saptanmıştır. En sık fraktür %11,2 ile lateral malleol’de ve %8,1 ile 5. MTT’de bulunmuştur. Tüm hastalar değerlendirildiğinde %33,3’ünde USG’de patoloji saptanmıştır.
Tablo 10. Çalışmaya Alınan Hastalarda Elde Edilen USG Sonuçlarının Dağılımı. n=285 n % USG’de Cilt Altı Hematom Hayır 44 15,4 Evet 241 84,6 USG’de Ligament Hasarı Yok 247 86,7 Var 38 13,3 USG’de Hasarlı Ligament Yeri ATFL 35 12,4 PTFL 1 0,3 ACFL 1 0,3 Diğer 1 0,3 USG’de Dislokasyon Hayır 284 99,6 Evet 1 0,4 USG’de Fraktür Yok 218 76,5 Var 67 23,5 USG’de Fraktür Lokasyonu Lateral Malleol 32 11,2 5. MTT 23 8,1 Medial Malleol 4 1,4 Lateromedial 4 1,4 Naviküler 2 0,7 Diğer 2 0,7 USG Sonucu Normal 190 66,7 Patolojik 95 33,3
56
Grafik 4. USG’de Tespit Edilen Patolojilerin Dağılımı
USG fraktüre, kesin fraktür tanı konmasına göre %84,0 sensivite, %98,1 spesifite, %94,0 pozitif prediktif değer ve %94,5 negatif prediktif değer ile tanı koymaktadır. USG’de fraktür tanısı konma durumunun kesin fraktür tanı konmasına göre istatistiksel olarak anlamlı fark vardır (p<0,001) (Tablo 11, 12, grafik 5).
Hematom Lig. Hasarı Dislokasyon Fraktür hasar + 0 50 100 150 200 250 300
USG Patolojilerinin Dağılımı
57
Tablo 11. USG ile Fraktür Tespit Edilen Hastaların Kesin Fraktür Tanı Konmasına Göre Dağılımı.
Kesin Fraktür Tanısı
Yok Var USG Fraktür Tanısı (n=285) Yok 206 12 Var 4 63 p<0,001** **: Mc Nemar ki kare uygulanmıştır.
Tablo 12. Fraktür Tespitinde USG’nin Özgüllük ve Duyarlılık Yüzdeleri Sensitivite % Spesifite % PPD % NPD % Doğruluk % USG (n=285) 84,0 98,1 94,0 94,5 94,3
Grafik 5. USG’de Saptanan Fraktürlerin Lokalizasyonlarının Dağılımı
32 23 4 4 2 2 11,2 8,1 1,4 1,4 0,7 0,7 0 5 10 15 20 25 30 35
USG'de Saptanan Fraktürlerin Dağılımı
58
USG ligament hasarı tespit edilen hastaların kesin tanı ile uyumu %97,0 sensitivite, %97,6 spesifite, %84,2 pozitif prediktif değer ve %99,6 negatif prediktif değer ile tanı koymaktadır (Tablo 13, 14).
Tablo 13. USG ile Ligament Hasarı Tanısı Alan Hastaların Kesin Tanıya Göre Dağılımı.
Kesin Ligament Hasarı Tanısı
Yok Var USG Ligament Hasarı Tanısı (n=285) Yok 246 1 Var 6 32
Tablo 14. USG ile Ligament Hasarı Tespitinin Duyarlılık ve Özgüllüğü.
Sensitivite % Spesifite % PPD % NPD% Doğruluk % USG (n=285) 97,0 97,6 84,2 99,6 97,5