T.C.
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
ÇOCUK SAĞLIĞI ve HASTALIKLARI ANABİLİM DALI Prof. Dr. Savaş KANSOY
SAĞLIKLI YENİDOĞANLARDA YAŞAMIN İLK SAATİ İÇİNDE
ARDIŞIK PERFÜZYON İNDEKSİ ÖLÇÜMLERİNİN NORMAL
DEĞERLERİ VE POSTNATAL YAŞAMA ADAPTASYONDA ROLÜ
UZMANLIK TEZİ
Dr. Jamala MAMMADOVA
TEZ DANIŞMANI Prof. Dr. Mehmet YALAZ
ÖNSÖZ
Çocuk Sağlığı ve Hastalıkları uzmanlık eğitimim süresince bilgi ve deneyimleri ile eğitimime katkıda bulunan Anabilim Dalı başkanı Prof. Dr. Savaş KANSOY’, tezimin hazırlanmasında bana yol gösteren, her aşamasında olumlu ve toparlayıcı desteğini hissettiğim, içten ve güler yüzlü tez danışmanım Prof. Dr. Mehmet YALAZ’a, Prof. Dr. Nilgün KÜLTÜRSAY ve Doç. Dr. Özge ALTUN KÖROĞLU’na, bana “Gül Cemale” diyerek hitap eden Prof. Dr. Mete AKISÜ’ye, birlikte çalışmaktan onur duyduğum, bilgi ve tecrübelerinden yararlandığım ancak isimlerini tek tek sayamadığım Çocuk Sağlığı ve Hastalıkları Anabilim Dalı öğretim üyelerine ve uzmanlarına sonsuz teşekkürlerimi sunarım. Özellikle tezimi kontrol etmemde yardımcı olan Nur BEKMEZCİ, Mehtap KÜÇÜK ve Gizem ÖZCAN’a teşekkürü bir borç bilirim.
İstatistiksel analizlerin hazırlanmasında emeği geçen Biyoistatistik ve Tıbbi Bilişim Anabilim Dalı Prof. Dr. Mehmet Orman, Dr.Suriye Özgür’e teşekkürlerimi sunarım.
Hayattaki en büyük şansım ise desteklerini her zaman yanımda hissettiğim canım aileme sonsuz teşekkürler.
Dr. Jamala MAMMADOVA
İÇİNDEKİLER ÖNSÖZ ... ii ŞEKİLLER DİZİNİ ... vi TABLOLAR DİZİNİ ... vii KISALTMALAR DİZİNİ ... ix 1. GİRİŞ VE AMAÇ ... 1 2. GENEL BİLGİLER ... 4
2.1. Dünyada ve Türkiye’de Bebek Ölümleri ve Etkileyen Faktörler ... 4
2.2. Yenidoğanın Uterus Dışı Yaşama Uyumu ... 5
2.2.1. Fetal Dolaşım ... 5
2.2.2. Pulmoner Adaptasyon ... 6
2.2.2.1. Fetus ve Yenidoğanda Solunum Fonksiyonu ... 7
2.2.2.2. Fetal Akciğer Sıvısının Eliminasyonu ... 8
2.2.2.3. Pulmoner Vasküler Direncin Düzenlenmesi ... 9
2.2.3. Kardiyovasküler Adaptasyon ... 11
2.2.4. Metabolik Adaptasyon ... 12
2.2.5. Vücut Isısının Düzenlenmesi ... 12
2.3. Yenidoğanın Postnatal Adaptasyonuna Etki Eden Faktörler ... 13
2.4. Obstetrik Anestezi Yöntemlerinin Yenidoğana Etkileri ... 17
2.4.1. İlaçların Plasental Transferi ... 17
2.4.2. Sistemik İlaçlar ... 17
2.4.3. Bölgesel Analjezi ve Anestezi ... 18
2.5. Fetal İyilik Halinin Değerlendirilmesi ... 18
2.5.1. Non-Stres Testi ... 20
2.5.2. Kontraksiyon Stres Testi ... 21
2.5.3. Fetal Biyofizik Profil ... 21
2.5.4. Amniyotik Sıvı İndeksi ... 22
2.5.5. Doppler Velosimetri ... 23
2.6. Yenidoğanın Vital Bulguları ... 25
2.6.1. Kalp Atım Hızı ... 25
2.6.2. Oksijen Saturasyonu ... 25
2.6.3. Perfüzyon İndeksi ... 26
2.6.3.1. Perfüzyon İndeksinin Kullanımı ... 27
2.6.4. Kan Basıncı ... 28
2.6.5. Solunum ... 30
2.7. Yenidğanın Değerlendirilmesi ... 31
2.7.1. Apgar Skoru ... 31
2.7.2. Nöroadaptif Kapasite Skoru ... 33
2.7.2.1. Adaptasyon Kapasitesinin Değerlendirilmesi... 35
2.7.2.2. Nörolojik Değerlendirme ... 36
2.7.2.3. Pasif Tonusun Değerlendirilmesi ... 36
2.7.2.4. Aktif Tonusun Değerlendirilmesi ... 38
2.7.3. Umblikal Kord Kan Gazları Tayini ... 43
2.8. Yenidoğanın Resüsitasyonu ... 43
2.8.1. Yenidoğan Resüsitasyonu Gerektirebilecek Yüksek Riskli Durumlar ... 44
2.8.2. Yenidoğanın Resüsitasyonu ... 45
2.8.2.1. Yenidoğan Resüsitasyonunda Başlangıç Basamakları ... 47
2.8.2.1.1. Yenidoğanın ısıtılması ... 47
2.8.2.1.2. Hava Yolunun Açılması ... 48
2.8.2.2. Ventilasyon ... 49
2.8.2.2.1. Pozitif Basınçlı Ventilasyon Yöntemleri ... 51
2.8.2.3. Yenidoğanın Resüsitasyonunda Oksijen Konsantrsyonu ... 52
2.8.2.4. Kardiyak Resüsitasyon ... 52 2.8.2.4.1. Göğüs Kompresyonu ... 52 2.8.2.4.2. İlaç Tedavisi ... 53 3. GEREÇ VE YÖNTEMLER ... 55 4. BULGULAR ... 57 4.1. Neonatal özellikler ... 57 iv
4.2.Doğum ile ilgili özellikler ... 57
4.4. Preduktal oksijen saturasyonu ölçümleri ... 59
4.5. Preduktal perfüzyon indeksi ölçümleri ... 61
4.6.Kalp atım hızı ölçümleri ... 63
4.7.Apgar skoru ... 65
4.8. Doğumhanede uygulanan girişimler ... 66
4.9. Nöroadaptif Kapasite Skoru Değerleri ... 66
4.10. Hemogram ve Umbilikal Ven Kan Gazı Parametreleri ... 67
5. TARTIŞMA ... 81 6. SONUÇLAR ... 93 KAYNAKLAR ... 96 ÖZET ... 112 SUMMARY ... 114 EKLER ... 116 v
ŞEKİLLER DİZİNİ
Şekil 1. Fetal kan dolaşımı gösterimi ... 6
Şekil 2. Fetal dolaşım ve doğumdan sonra kardiyovasküler değişim ... 10
Sekil 3. Reaktif non-stres test ... 20
Şekil 4. A: Normal umbilikal arter akım hızı dalga şekli B: Umbilikal arterde diyastol sonu akım kaybı, C: Diyastol sonu akımın tersine dönmesi ... 24
Şekil 5. Gestasyonel haftaya göre sistolik ve diyastolik kan basıncı değerleri ... 30
Sekil 6. Eşarp belirtisi ... 37
Şekil 7. Kolların geri gelmesi, Popliteal açı, Alt ekstremitelerin geri çekmesi ... 38
Şekil 8. Ekstansör ve fleksör kasların kafanı dengede tutması ... 39
Şekil 9. Palmar yakalama ... 40
Şekil 10. Traksiyona cevap ... 41
Şekil 11. Destekleme reaksiyonu ... 41
Şekil12. Otomatik yürüme ... 42
Şekil13. Moro refleksi ... 43
Şekil 14. NRP resüsitasyon akış diyagramı... 47
Şekil 15. Yaşamın ilk 1 saatinde preduktal oksijen saturasyonu eğrileri ... 60
Şekil 16. Yaşamın ilk 1 saatinde preduktal oksijen saturasyonunun kantil değeri ... 60
Şekil 17 . Yaşamın ilk 1 saatinde preduktal perfüzyon indeksi eğrileri ... 62
Şekil 18. Yaşamının ilk 1 saatinde perfüzyon indeksinin kantil değerleri ... 62
Şekil 19. Yaşamının ilk 1 saatinde kalp atım hızı ölçümleri seyri ... 64
Şekil 20. Yaşamının ilk 1 saatinde kalp atım hızı ölçümlerinin kantil değerleri ... 64
TABLOLAR DİZİNİ
Tablo 1. Maternal ve fetal ortalama oksijen değerleri ... 7
Tablo 2. Doğum sırasında kan gazı değerleri ... 14
Tablo 3. Yenidoğan depresyonu ve asfiksisi ile ilişkili faktörler ... 16
Tablo 4. Antenatal izlem gerektiren durumlar ... 19
Tablo 5. Fetal Biyofizik Profil Skorlama ... 22
Tablo 6. Doğumdan sonra hedeflenen Pre-duktal SaO2 düzeyleri ... 26
Tablo 7. Sağlıklı yenidoğanlarda kan basıncı değerleri ... 29
Tablo 8. Term yenidoğanlarda sistolik kan basıncı 95. persantil değerleri ... 29
Tablo 9. Apgar Skoru ... 32
Tablo 10. Nöroadaptif Kapasite Skoru... 34
Tablo 11. Umbilikal kord kan gazı normal değerleri ... 43
Tablo 12. Yüksek riskli bebekler ... 45
Tablo 13. Çalışmaya katılan bebeklerin genel özellikleri ... 57
Tablo 14. Doğum ile ilgili özellikler ... 57
Tablo 15. Anne ile ilgili özellikler ... 58
Tablo 16. Son gebelikte annede hastalık ... 58
Tablo 17. Son gebelikte kullanılan ilaçlar ... 58
Tablo18 . Yaşamın ilk 1 saatinde preduktal oksijen saturasyonu ölçümleri ... 59
Tablo19. Yaşamın ilk 1 saatinde preduktal oksijen saturasyonunun kantil değeri ... 60
Tablo 20. Yaşamının ilk 1 saatinde preduktal perfüzyon indeksi ölçümleri ... 61
Tablo 21. Yaşamının ilk 1 saatinde perfüzyon indeksinin kantil değerleri... 62
Tablo 22. Yaşamının ilk 1 saatinde kalp atım hızı ölçümleri ... 63
Tablo 23. Yaşamının ilk 1 saatinde kalp atım hızı ölçümlerinin kantil değerleri ... 64
Tablo 24. 1.ve 5. dakika Apgar skorları ... 65
Tablo 25. Birinci dakikada“1” puan alınan Apgar skoru parametresi. ... 65
Tablo 26. Beşinci dakikada “1” puan alınan Apgar parametresi ... 66
Tablo 27. Canlandırma ihtiyacı ... 66
Tablo 28. Stabilizasyon süresi ... 66
Tablo 29. Yaşamın 10. dakikasında Nöroadaptif Kapasite Skoru ve
bileşenleri ... 67
Tablo 30. Yaşamın 60. dakikasında Nöroadaptif Kapasite Skoru ve bileşenleri ... 67
Tablo 31. Hemogram parametreleri... 67
Tablo 32. Kan gazı parametreleri ... 67
Tablo 33. Apgar skorları ile NACS ilişkisi ... 68
Tablo 34. NACS ile Perfüzyon İndeksi ilişkisi ... 69
Tablo35. NACS ile Kalp Atım Hızı ilişkisi ... 70
Tablo 36. NACS ile Oksijen Saturasyonu ilişkisi ... 71
Tablo 37. NACS ile kan gazı parametreleri arasındaki ilişki ... 72
Tablo 38. NACS ile Hb arasında ilişki... 72
Tablo 39. Apgar skorları ile Pİ arasında ilişki ... 73
Tablo 40. Apgar skorları ile Kalp Atım Hızı arasındaki ilişki ... 74
Tablo 41. Apgar skoru ve Oksijen Saturasyonu ilişkisi ... 75
Tablo 42. Apgar ile kan gazı parametreleri arasındaki ilişki. ... 76
Tablo 43, Apgar ile Hb arasında ilişki ... 76
Tablo 44 . Pİ ve kalp atım hızı arasındaki ilişkisi ... 77
Tablo 45 . Pİ ve Oksijen Saturasyonu ilişkisi ... 77
Tablo 46. Pİ ile Hb arasında ilişki ... 78
Tablo 47. PI ile pH, pO2, baz açığı ve laktat karşılaştırılmaları ... 79
Tablo 48. Hb ile pH, pO2, baz açığı ve laktat karşılaştırmaları. ... 80
Tablo 49. Yenidoğanlarda Perfüzyon İndeksi değerleri ... 83
KISALTMALAR
AC : Kanın pulsatil fraksiyonu APA : Amerikan Pediatri Akademisi
AHA : Amerikan Kalp Cemiyeti (American Heart Association) ASİ : Amniyotik Sıvı İndeksi
ATP : Adenozin trifosfat
BNBAS : Brazelton Neonatal Davranış Değerlendirme Ölçeği (Brazelton Neonatal Behavioral Assesment Scale)
cAMP : Siklik adenozin monofosfat cGMP : Siklik guanozin monofosfat
CPAP : Devamlı pozitif hava yolu basıncı (Continuous Positive Airway Pressure)
DC : Kanın pulsatil olmayan fraksiyonu EKG : Elektrokardiyografi
ENaC : Epitelyal sodyum kanalları ET-1 : Endotelin-1
EÜTF : Ege Üniversitesi Tıp Fakültesi FBP : Fetal Biyofizik Profil
FRK : Fonksiyonel rezidüel kapasite İUBK : İntrauterin büyüme kısıtlılığı KKH : Konjenital kalp hastalığı KST : Kontraksiyon Stres Testi KAH : Kalp atım hızı
MAP : Ortalama kan basıncı (Mean Arterial Pressure) MSS : Merkezi sinir sistemi
NACS : Nöroadaptif kapasite skoru (Neuroadaptive Capacity Score) NO : Nitrik oksit
NPD : Negatif Prediktif Değer
NRP : Neonatal Resüsitasyon Programı NST : Non stres test
NSVY : Normal spontan vajinal yol
pCO2 : Parsiyel karbondioksit basıncı PDA : Patent duktus arteriyozus
PEEP : Pozitif ekspiryum sonu basınç (Positive End Expiratory Pressure) Pİ : Perfüzyon İndeksi
PI : Pulsalite indeksi PGI2 : Prostasiklin
pO2 : Parsiyel oksijen basıncı
PBV : Pozitif basınçlı ventilasyon PPD : Pozitif Prediktif Değer PVD : Pulmoner vasküler direnç RDS : Respiratuar Distres Sendromu SaO2 : Oksijen satürasyonu
SNAP : Neonatal Akut Fizyoloji Skoru (Score of Neonatal Acute Physiology) SVC : Superior Vena Kava
TCO : Noninvaziv Transkütan Karbon Monoksit YGT : Yenidoğanın Geçici Takipnesi
1. GİRİŞ VE AMAÇ
Doğumla birlikte yenidoğan bebeklerin intrauterin yaşamdan uterus dışı yaşama geçişi gerçekleşir. Postnatal yaşama adaptasyonda pek çok organ sistemini ilgilendiren bir çok fizyolojik değişikliğin uyumlu bir şekilde tamamlanması gerekir. Bu süreçte yaşanan sorunlara vakit kaybetmeden müdahale edilebilmesi için gerçekleşen fizyolojik değişikliklerin anlaşılması ve bebeğin iyilik halinin objektif olarak değerlendirilebilmelidir. Anne, bebek ve doğum eylemi ile çeşitli problemler geçiş sürecinde sorunlara yol açabilir. Postnatal adaptasyonda sorun yaşayabilecek bebeklerin bir kısmı perinatal dönemde yapılan incelemeler ile saptanabilir. Ancak destek gereksinimi olan bebeklerin tümünün prenatal dönemden tanınması tüm çabalara rağmen mümkün değildir. Genelde bebek doğduktan sonra en hızlı şekilde canlandırma gereksinimi belirlenir ve uygulanır. Canlandırma uygulanırken bebeğin spontan solunum çabası, tonusu ve oksijenizasyonu en önemli parametrelerdir. Son yıllarda yapılan çalışmalar ile doğum sonrası oksijen saturasyonundaki değişikliklerin fizyolojik seyri anlaşılmış ve doğum odasında canlandırma girişimleri belirlenen fizyolojik değerler hedeflenerek uygulanmaya başlamıştır (1,2). Günümüzde nabız oksimetreler yenidoğan canlandırma girişimleri için çok önemli bir yer tutmaktadır. Canlandırma sonrası bakım düzeyinin belirlenmesinde de nabız oksimetreler ile yapılan saturasyon ölçümleri rol oynar.Oksijen saturasyonu artık diğer yaşamsal ölçümler arasında yerini almıştır (3-5).
Doğum sonrası bebeğin durumunu değerlendirmek için en yaygın kullanılan yöntem 1953 yılında Virginia Apgar tarafından geliştirilen Apgar skorlama sistemidir. Apgar skorlaması yenidoğanın klinik durumunu hızlıca değerlendirmek üzere sunulmuş klasik bir yöntem olup, skorlamayı yapan kişiye bağlı olduğundan sübjektif bir değerlendirmedir (6). Bebeğin solunum yollarının temizlenmesi sırasında oluşan vagal stimulasyon, konjenital anomaliler, intrauterin enfeksiyonlar, prematürite, anneye uygulanan medikasyon veya anestezi tipi, yenidoğanı olumsuz yönde etkileyen sıcak, soğuk, gürültü gibi çevresel faktörler sonucunda asfiksi ve hipoksi olmaksızın Apgar skoru düşük bulunabilir (7-10). Ayrıca entübe edilen bebeklerde Apgar skorunun solunumsal parametresi güvenilir olarak değerlendirilememektedir. Yaşamın birinci ve beşinci dakikasında (gerekli durumlarda aralıklı olarak daha uzun 1
süre) değerlendirilen Apgar skoru resüsitasyon ihtiyacını belirlemek için kullanılmaz, ancak bebeğin resusitasyona verdiği yanıtı değerlendirmek için faydalı olup günümüzde halen perinatal asfiksinin belirteci olarak da yaygın şekilde kullanılmaktadır. Ancak epidemiyolojik çalışmalar Apgar skorlarının peripartum dönemdeki asfiksinin tanısındaki kısıtlılıklarını ortaya koymuştur (11).
Perinatal asfiksi açısından bir diğer değerli parametre umbilikal korddan alınan kan gazıdır. Apgar skoru değerleriyle kordon kanı pH ve baz defisiti değerlerinin karşılaştırıldığı araştırmaların bazılarında uyumluluk olduğu gösterilmişse de (12,13) birçok araştırmada Apgar skorlarıyla kordon kanı biyokimyasal değerleri arasında tam bir uyum olmadığı saptanmıştır (14,15). Umbilikal kordon kan gazı parametrelerinin neonatal morbidite, Apgar skoru ve fetusun uzun süreli gelişimiyle bir korelasyon göstermediğini ileri süren çalışmalar da mevcuttur (16).
Yenidoğanın iyilik halinin değerlendirilmesinde kullanılan Apgar skoru ve kordon kan gazı parametrelerinin çeşitli kısıtlılıklarından dolayı yeni bir yöntem arayışı sürmektedir.
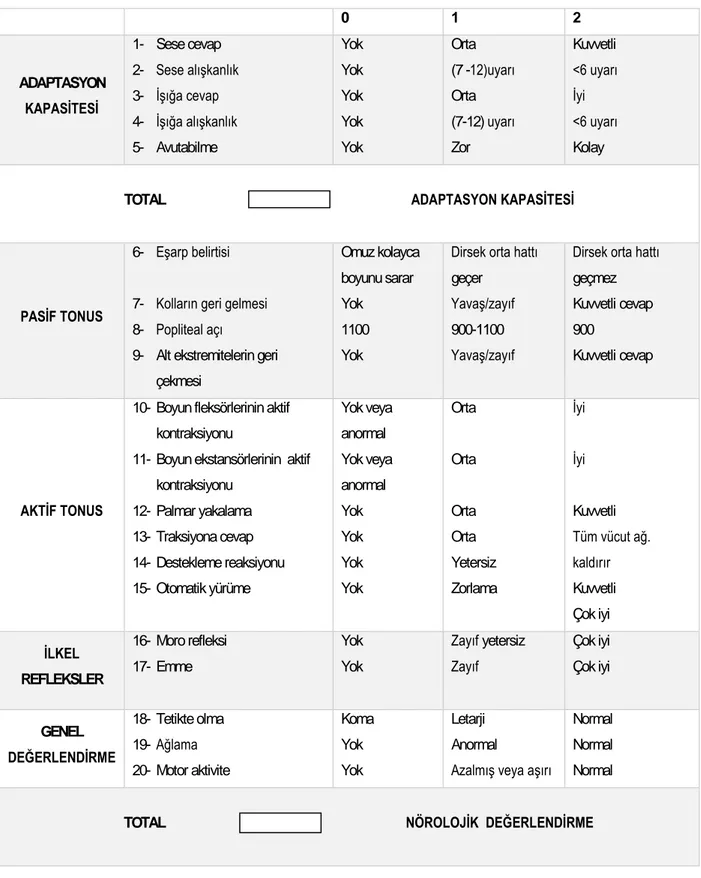
Nöroadaptif Kapasite Sokuru (NACS) term yenidoğanlarda ilaçların etkisiyle oluşan santral sinir sistemi depresyonunu, doğum travması ve perinatal asfiksinin neden olduğu etkilenmeleri tespit etmek için tasarlanmıştır. Apgar skoru yenidoğanın durumu hakkında genel bir bilgi vermesine karşın NACS yenidoğanın yeterli aktivitede olup olmadığını, ilaçların neden olduğu depresif etkiyi ve adaptasyonu göstermede Apgar skorundan daha duyarlı bir testtir (17,18). NACS rutin yenidoğan izleminden çok araştırma amaçlı detaylı değerlendirmeyi sağlamak için kullanılmaktadır(19,20).
Perfüzyon indeksi son yıllarda gelişmiş nabız oksimetreler ile invaziv olmayan bir şekilde periferik perfüzyonun değerlendirilmesini sağlayan, uygulaması kolay yeni bir yöntemdir (21). Yenidoğan döneminde perfüzyon indeksi ile ilgili sınırlı sayıda çalışmada kritik hasta ya da subklinik koryoamniyonitli annelerden doğan yenidoğanların tanınmasında, patent duktus arteriyozus ve konjenital kalp defektlerinin erken tanısında yeri olabileceği gösterilmiştir. Preterm ve term yenidoğanlarda perfüzyon indeksi ölçümlerinin yaşamın ilk günlerinde değişim
gösterdiklerini bildiren çalışmalar mevcuttur (22-27). Bu nedenle kritik hasta yenidoğanları tanımak için kullanılan eşik değerinin bebeğin yaşı göz önüne alınarak değerlendirilmesi gerekir. Literatürde doğum odasında kritik hasta bebeklerin tanınmasına olanak sağlayacak perfüzyon indeksi eşik değerlerini ortaya koyan bir çalışma bulunmamaktadır. Postnatal dönemde oksijen saturasyonunda görülen değişiklikler gibi perfüzyon indeksi ölçümleri de dinamik değişiklikler gösterebilir. Perfüzyon indeksi, kritik hasta bebeklerin yaşamın ilk dakikalarından itibaren tanınmasına aday olabilecek invaziv olmayan ve kolay uygulanan bir yöntemdir. Bu çalışmanın birincil amacı sağlıklı term bebeklerde yaşamın ilk dakikalarında perfüzyon indeksi ölçümlerinin normal aralıklarını belirlemektir. Çalışmanın ikincil amaçları ise perfüzyon indeksi ölçümleri ile yenidoğanların postnatal değerlendirilmesinde kullanılan Apgar skorları, Nöroadaptif Kapasite Skoru (NACS) ve Umbilikal kord kan gazı ölçümleri ile ilişkilerinin incelenmesidir.
2. GENEL BİLGİLER
2.1. Dünyada ve Türkiye’de Bebek Ölümleri ve Etkileyen Faktörler
Yaşamın ilk yılında ölme olasılığı olarak tanımlanan bebek ölümlülüğü, toplumların sağlık düzeyini ve sosyal refahını karşılaştırmada ilk bakılan anahtar bir ölçüttür (28). Dünyada her yıl 4 milyonu ilk ay içinde olmak üzere, yedi milyon bebeğin bir yaşını dolduramadan öldüğü tahmin edilmektedir. Beş yaş altı ölümlerin %40'ı neonatal dönemde meydana gelmektedir. Ölüm nedenleri arasında yenidoğan enfeksiyonları %41,8, doğum travması ve doğum asfiksisi ise %33 ile başta gelmektedir (29). Türkiye’de her yıl yaklaşık 1.400.000 bebek dünyaya gelmektedir. Bunların binde 37’si 5 yaşına gelmeden, binde 28,7’si ise “0 yaş grubunda” ölmektedir. Ölen bebeklerin binde 17’si neonatal dönemde, binde 11,7’si postneonatal dönemde kaybedilmektedir (30). Türk Neonataloloji Derneğince hastaneler bazında incelenen 92.587 doğumu kapsayan araştırmada perinatal mortalite hızı binde 34,9, ölü doğum hızı binde 18, erken neonatal ölüm hızı binde 17,2 olarak bulunmuştur. Aynı araştırmaya göre masere ölü doğumlar % 44,7 ile ilk sırada yer alan ölüm nedeni olarak saptanırken, perinatal asfiksi %11 ile önemli ve önlenebilir nedenler arasında yer almıştır. Masere ölü doğumlar dışarıda bırakıldığında asfiksiden ölümler %20’lere çıkmaktadır (31).
Ayrıca Sağlık Bakanlığı Ana Çocuk Sağlığı ve Aile Planlaması Genel Müdürlüğü 2005 yılından bu yana iller düzeyinde bebek ölümlerini bir form ile toplamaktadır. Bu formların sonuçlarına göre de perinatal ölümler içinde masere ölü doğumlar, bebek ölümleri içinde ise prematürite en önemli ölüm nedenleri olarak görülmektedir (32). Doğumda, yenidoğan bebeklerin yaklaşık %10’u solunuma başlayabilmek ve fetal dolaşımdan normal dolaşıma geçebilmek için yardıma gereksinim duyarlar; yaklaşık %1’inin yaşayabilmesi için ileri canlandırma uygulanmalıdır. Buna karşılık yeni doğmuş bebeklerin %90’ı intrauterin yaşamdan ekstrauterin yaşama geçişi sorunsuz gerçekleştirirler. Bu %90’lık dilimdeki bebekler spontan ve düzenli solunuma başlayabilmek için ya çok az desteğe gereksinim gösterirler ya da hiçbir destek istemezler.
2.2.Yenidoğanın Uterus Dışı Yaşama Uyumu
Fetüsün intrauterin yaşamdan uterus dışı yaşama adaptasyonunda kardiyopulmoner ve diğer sistemlerdeki değişikliklerin başarı ile tamamlanması önemlidir. Prematürite, konjenital anomaliler veya tek başına doğum eylemi ile ilgili nedenlerle yenidoğanın dış çevreye adaptasyonundaki yetersizlikler neonatal morbidite ve mortalitenin önemli bir nedenidir. Çoğul gebelik, postmatür gebelik, prematürite, intrauterin büyüme geriliği, konjenital anomaliler, fetal kalp hızı-ritim bozukluğu gibi durumlarda acil ve uygun resüsitasyon gerekebilir. Bu nedenle doğum sonrası yenidoğandaki fizyolojik değişikliklerin bilinmesi uygun resüsitasyon yapılabilmesi için önemlidir.
2.2.1. Fetal Dolaşım
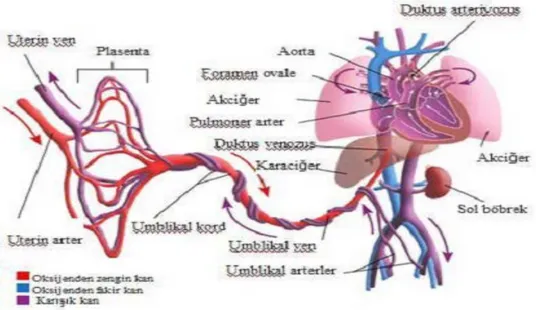
Fetal dolaşımda postnatal dolaşımdan farklı olarak; karaciğerde (duktus venosus) ve kalpte (foramen ovale, duktus arteriyozus) plasentadan gelen oksijenize kanın kalp, beyin ve gövdenin üst yarısına ulaşmasını sağlayan şantlar bulunur. Bu nedenle fetal kalpteki ventriküller içindeki kan miktarı eşit değildir. Sağ ventrikül fetal kalp debisinin 2/3’ünü (300 mL/kg/dk) pompalarken, sol ventrikül sadece 1/3’ünü (150 mL/kg/dk) pompalar. Plasentadan umbilikal venle dönen oksijenize kanın %50’ si duktus venosus yoluyla direkt olarak vena cava inferior’ a geçerek gövdenin alt yarısından gelen sistemik venöz drenaj ile karışır. Diğer %50’si hepatik portal venöz sistem ile birleşerek hepatik vasküler yataktan geçer. Duktus venosus yoluyla gelen oksijenize kan öncelikli olarak inferior vena cava’nın arka ve sol yan duvarında ilerler. Östaki kapağı (Eustachian valve) adı verilen doku parçası inferior vena cava ve sağ atriyumun birleşme yerinde bulunur. Duktus venosus yoluyla gelen oksijenize kanın foramen ovale'den sol atriyuma geçişine izin verir. Böylece oksijenize kan, sol atriyumdan sol ventriküle ve çıkan aortaya geçer. Gövdenin alt yarısından ve hepatik dolaşımdan gelen daha az oksijenize olan kan vena cava inferiorun ön duvarında ilerler ve gövdenin üst yarısını ve başı drene eden vena cava superior ile gelen deoksijenize kan ile sağ atriyumda birleşir. Miyokardiyumu drene eden koroner sinüsten gelen kanla birlikte sağ ventriküle, pulmoner artere geçer. Akciğerde
direncin yüksek olması, gaz değişiminden plasentanın sorumlu olması nedeni ile ventrikülden çıkan kanın %10’undan az kısmı akciğere gider. Sağ ventrikülden çıkan kanın çoğu duktus arteriyozus yoluyla inen aortaya ve umbilikal arterler aracılığı ile plasentaya ulaşır. Foramen ovale’den geçen oksijenize kan ile akciğerlerden pulmoner venlerle dönen az miktardaki kan sol atriyumda birleşir. Sol ventriküle ve çıkan aortaya geçerek miyokardiyum, beyin, baş ve gövdenin üst yarısını besler (33).
Şekil 1. Fetal kan dolaşımı gösterimi (33 no'lu kaynaktan alınmıştır) .
2.2.2. Pulmoner Adaptasyon
Doğumda akciğerler, hızla fetal yaşamda plasentanın üstlendiği gaz değişimi görevini devralmalıdır. Aksi halde hızlı bir şekilde hipoksi ve siyanoz gelişir. Akciğerlerin gaz değişimi görevini yapabilmesi için hava yollarının ve alveollerin fetal akciğer sıvısından temizlenmesi, pulmoner kan akımının artması, surfaktan üretiminin devamlılığı ile akciğerde hava içeren fonksiyonel rezidüel kapasitenin (FRK) sağlanması ve sürdürülmesi, solunum merkezinin uyarılması, alveol ve kan arasında oksijen ve karbondioksit değişimini sağlayacak ventilasyon perfüzyon dengesinin gelişmesi gerekir (34). Gaz değişimini, akciğerlerin devralmasında alveolar endotel anahtar rol oynar (35).
2.2.2.1. Fetus ve Yenidoğanda Solunum Fonksiyonu
İntrauterin hayatta fetüs için gerekli oksijen (O2) ve karbondioksit (CO2)
alışverişi plasenta yoluyla olur. Plasentadan gazların geçişi, o gazın parsiyel basınçlarıyla ve geçiş alanının genişliğiyle direkt orantılı, membran kalınlığı ile ters orantılıdır. Bir anlamda plasenta intrauterin dönemde fetüsün akciğerleri gibi çalışır. O2 transferi kan akımına, CO2 transferi difüzyona bağımlıdır. Plasenta fetüse
kilogram başına 8 mL O2 sağlar. Ancak fetal kanda oksijen depoları sınırlı
olduğundan bu destek sürekli olmalıdır. Fetal kandaki parsiyel O2 basıncı (pO2)
maternal kandakinden düşüktür. Umbilikal ven kanında pO2 25-35 mmHg kadardır.
Maternal ve fetal ortalama O2 değerleri Tablo 1’de gösterilmiştir (9).
Tablo1.Maternal ve fetal ortalama oksijen değerleri
Parametre Umblikal arter Umblikal ven Fetal skalp
pH >7,2 >7,25 >7,25
pCO2 (mmHg) 40-50 <40 > 50
pO2(mmHg) 18+ 2 30+ 2 >20
Baz açığı (mEq/L) 0-10 0-5 <-6
Umbilikal ven fetal pO2 seviyesi uterus dışı yaşamla bağdaşmayacak kadar
düşüktür. Fetüs bu hipoksemiyi çeşitli mekanizmalarla kompanse eder. Bunlar arasında; yüksek plasental kan akımı, yüksek hemoglobin konsantrasyonu, doku düzeyinde O2’i daha fazla bırakan HbF bulunması, 2-3 difosfogliserat miktarının azlığı
nedeniyle fetal kanın O2’e afinitesinin fazlalığı, kalp debisinin yüksekliği ve kanın vital
organlara yönlendirilmesi sayılabilir. Fetüsün hipokside kalmadığına dair bir kanıt da fetal kanda, anneden hafifçe yüksek olan laktik asit miktarıdır. Düşük fetal pO2, aynı
zamanda yüksek pulmoner damar direncini sürdürmek için fetal fizyolojik uyumda ve duktus arteriyozusu açık tutmak için gereklidir.
Plasenta, pCO2 ’e ileri derecede geçirgendir. Terme yakın umbilikal arterdeki
pCO2, anne kanından daha yüksektir. Fetal kanın CO2’e afinitesi daha az
olduğundan, CO2’in fetüsten anneye transferi daha fazla olur.
Doğumda ağlamayı takiben negatif intratorasik basınç artar ve akciğerler genişleyerek normal fizyolojik olaylar başlar. Göbek kordonunun klemplenmesiyle, kan basıncında yükselme ve sempatik sinir sisteminde belirgin stimulasyon gözlenir. Doğumdan hemen sonra, ilk soluk alışla birlikte pO2 50-70 mmHg’ ya yükselir
(36-41).
2.2.2.2. Fetal Akciğer Sıvısının Eliminasyonu
Altıncı gestasyonel haftadan itibaren fetal yaşam boyunca pulmoner endotel hücrelerinden akciğer hacminin devamını sağlamak için pulmoner lümene sıvı salgılanır (42). Plazma ve amniyon sıvısı ile karşılaştırıldığında; fetal akciğer sıvısında klor içeriği belirgin olarak yüksek, bikarbonat düşük, sodyum ve potasyum içeriği benzerdir. Fetal akciğerde ortalama olarak 4-6 mL/kg/saat sıvı üretilir. Gestasyon süresince akciğerlerde 20-30 mL/kg fetal akciğer sıvısı toplanır. Fetal akciğer sıvısı, intrapulmoner basıncı arttırır. Pulmoner yapıların açık kalması, akciğerlerin gelişmesi için yaklaşık olarak 4 cmH2O basıncını sağlayacak fetal
akciğer sıvısı gereklidir (43). Gestasyonun ortasından terme doğru ilerledikçe akciğer sıvısı artar. Artan fetal akciğer sıvısı ile akciğerler büyür (44). Doğumdan önce önemli oranda azalır (45).Araştırmalarda akciğer sıvısının uzaklaştırılmasında vajinal doğum sırasında göğüs kafesinin kompresyonunun sınırlı rolü olduğu, esas olarak fetal akciğer sıvısının alveol epitelinde yer alan sodyum kanalları aracılığı ile uzaklaştırıldığı gösterilmiştir (46). Hava yolu endotelinin apikal yüzeyinde bulunan epitelyal sodyum kanalları “epithelial sodium channel” (ENaC) fetal akciğer sıvısının transepitelyal geçişinde anahtar rol oynar (47-53). ENaC ekspresyonu, akciğer gelişiminin erken dönemlerinde başlar ve gestasyon ilerledikçe artar (54,55). Doğumdan önce á-ENaC alt birimi ve doğumdan sonra ã-ENaC alt birimleri aktivitesi artar. Glukokortikoidler, aldosteron ve oksijen ENaC alt birimlerinin aktivasyonunu uyarır (56). Beta agonistler, fosfodiesteraz inhibitörleri hücre içi siklik adenozin monofosfat “cyclic adenosine monophosphate” (cAMP) düzeyini arttırarak ENaC aktivasyonunu uyarır. Sodyumun geri emilimi ile oluşan osmotik gradiyent, fetal akciğer sıvısının büyük çoğunluğunun temizlenmesini sağlamaktadır. Aquaporinlerden oluşan su kanalları da fetal akciğer sıvısının eliminasyonunu
kolaylaştırır (57). Doğumdan sonra solunumun başlaması ile artan intratorasik negatif basınç rezidüel fetal akciğer sıvısının alveolü çevreleyen interstisyel alana geçişini kolaylaştırır. İnterstisyel alana geçen sıvı lenfatikler ve pulmoner kan damarları aracılığı ile uzaklaştırılır. Ayrıca sıvının az bir kısmı bebeğin yutması veya kusması, orofarenksten aspire edilmesi ile uzaklaştırılır. İlk nefes alış ve solunumun devamı için birçok uyaran vardır. Bu uyaranlar plasental dolaşımın kesintiye uğraması sonucu gelişen parsiyel oksijen basıncı (pO2) ve pH’da azalma, karbondioksit basıncı
(pCO2)’nda artış, umbilikal kordun klemplenmesi ile kardiyak debinin yeniden
dağılımı, vücut ısısının azalması ve taktil uyaranlardır (34,58).
İlk nefes basıncı yaşamın diğer dönemlerinde gerekenden daha yüksektir; 10-50 cmH2O (genellikle 10- 20 cmHO) arasında değişir. İlk nefes basıncı, intraalveoler
yüzey gerilimini ve hava yollarında ve alveollerde kalan sıvısının viskozitesini yenmek ve ayrıca 20-30 mL’si ilk nefesten sonra FRK’yi sağlamak için akciğerde kalacak olan 50 mL havayı akciğere yollamak için yüksek olmalıdır. Aynı zamanda ilk nefesle hava yollarında ve alveollerde oluşan yüksek basınç etkisi, akciğer sıvısının alveoler epiteli geçmesini kolaylaştırır. Akciğerlerin genişlemesi ve havalanması surfaktan salınımını uyarır. Alveol yüzeyini saran surfaktan, yüzey gerilimini azaltarak alveollerin kollabe olmasını engellemektedir, böylece alveolleri açmak için gereken basıncı düşürür. Alveollerin ve pulmoner kapiller dolaşımın matürasyonu oksijen ve karbondioksit değişimine izin vermektedir (34,58).
2.2.2.3. Pulmoner Vasküler Direncin Düzenlenmesi
Gestasyonun erken döneminde pulmoner damarlanmadaki yetersizlik nedeni ile pulmoner kan akımı sınırlıdır. Son trimesterde pulmoner damarlar 10 kat artar. Ancak pulmoner vasküler direncin yüksek olması nedeniyle pulmoner kan akımı kalır. Pulmoner vasküler direnç (PVD), alvelloerin alveol epitelinin salgıladığı akciğer sıvısı ile dolu olması, atelektatik akciğer, ritmik alveoler genişlemenin olmaması, endotelin-1 (ET-endotelin-1), lökotrienler gibi vazokonstriktör maddelerin salınımı ve düşük oksijen basıncında nitrik oksit (NO), prostasiklin (PGI2) gibi vazodilatör maddelerin düşük seviyede olması nedeni ile fetal yaşam boyunca yüksek kalır (59-61). Bu nedenle
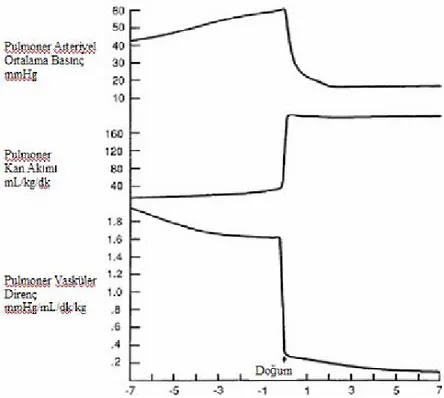
kalp debisinin çoğu akciğerlere uğramadan fetoplasental gaz değişimi için plasentaya gider. Doğum sonrası solunumun başlaması ile, fetal akciğer sıvısının temizlenmesi, akciğerin ritmik genişlemesi ve oksijen basıncının artması gibi bir dizi fizyolojik olay meydana gelir (62). Bu değişikliklerin sonucunda doğumdan sonra dakikalar içinde yenidoğanın PVD’i 8- 10 kat azalır, akciğer kan akımı artar (Şekil 2).
Şekil 2. Fetal dolaşım ve doğumdan sonra kardiyovasküler değişim (63. Kaynaktan düzeltilerek alınmıştır) .
Oksijenden bağımsız olarak ritmik solunum hareketleri pulmoner damarlarda vazodilatasyon yapar (64).Akciğerlerin genişlemesi ve fetal yaşamda akciğerlerde bulunan sıvı ile havanın yer değiştirmesi küçük pulmoner arter ve venlerdeki basıncın azalmasına az oranda katkı sağlar. Aynı zamanda ventilasyon, damar duvarından PGI2, PGD2 ve histamin gibi PVD’i azaltan, pulmoner kan akımını arttıran vazoaktif ajanların salınımını uyarır. Ancak pulmoner vazodilatasyonun sağlanmasında ve devamında sorumlu en önemli etken oksijenizasyondur. Oksijene bağımlı pulmoner vazodilatasyonun mekanizması tam olarak anlaşılamamıştır. Pek çok faktörün oksijene bağımlı vazodilatasyonda etkili olduğu düşünülmektedir. Oksijen basıncının, pulmoner arteriyel düz kas hücresinde membran potansiyelinde en etkin düzenleyici olan K
kanalları aracılığı ile direkt olarak veya NO gibi ikincil haberci maddeler aracılığıyla etki gösterdiği düşünülmektedir (65). NO üretimi gestasyonun geç döneminde ve postnatal 4. haftaya kadar oksijen ile düzenlenir. Doğumda oksijen basıncındaki ani artış direkt olarak NO sentezini arttırır veya NO üretimi için endoteli uyarır (66). Pulmoner kan akımının artması ile pulmoner endotelden PGI2, bradikinin, asetilkolin ile birlikte NO salınımı da uyarılır. Damar endotelinden NO salınımı, hücre içi cGMP bağımlı protein kinaz aktivasyonunu uyarır. Buna bağlı olarak damar duvarındaki düz kaslarda gevşeme meydana gelir. Sonuç olarak akciğer sıvısının yerini hava alır, FRK gelişmeye başlar. Yaşamın ilk saatinde FRK’nin %80- 90’ı oluşur. Ventilasyonun başlaması ile sistemik vasküler direnç artar, PVD azalır, pO2 artar ve pCO2 azalır.
Adaptasyon sürecinin her hangi bir yerindeki başarısızlık yenidoğanın geçici takipnesi gibi neonatal solunum problemlerine yol açar (58).
2.2.3. Kardiyovasküler Adaptasyon
Doğumda umbilikal kordun klemplenmesi sonucunda vena cava inferior ile sağ atriyuma gelen kan azalır. Sistemik vasküler direnç artar. Buna bağlı olarak sol ventrikül ve aort basınçları artar. Akciğerlerin havalanması ve alveollerde gaz değişiminin başlaması ile pO2 ve pH artar. Pulmoner vazodilatasyon gelişir. Bu
fizyolojik değişikliklerin olması ile pulmoner venöz dönüş artar. Sol atriyum basıncı sağ atriyum basıncını geçer. Foramen ovale üzerindeki atriyal septumdaki doku parçası şantı kapatacak şekilde itilir. Foramen ovale fonksiyonel olarak kapanır. Anatomik olarak foramen ovale haftalarca, aylarca açık kalabilir.
Duktus arteriozusun kapanması oksijen, prostaglandinler gibi vazodilatör ve vazoaktif ajanlar arasındaki dengeye bağlıdır (67). Doğumdan sonra duktal düz kas kasılmasında artmış oksijen arasındaki dengeye bağlıdır (68). Doğumdan sonra duktal düz kas kasılmasında artmış oksijen basıncı güçlü bir uyarıcıdır. Esas olarak PGE2 olmak üzere prostaglandinler fetal ve postnatal dönemde duktal gevşemeden sorumludur. Doğumda akciğer kan akımının artmasına bağlı olarak akciğer metabolizmasının artması ve plasental prostaglandinlerin kaybı ile dolaşımdaki prostaglandinler hızla azalır. Böylece duktusta oksijenin konstrükte edici etkisi
kolaylaşır. Duktus postnatal ilk 72 saatte fonksiyonel olarak kapanır. Anatomik kapanma günler, haftalar sonra olabilir (69,70). Umbilikal kordun klemplenmesi ile umbilikal venöz dönüş kesilir. Duktus venosusa kan gelmemesi nedeniyle duktus venosusta kasılma başlar. Anatomik olarak postnatal birinci haftanın sonunda kapanır. Asfiksi, fetal yaşamdan neonatal yaşama geçişi bozabilir, ayrıca uyum sürecini tersine çevirerek fetal dolaşımın devam etmesine neden olabilir. Hipoksi, duktus arteriozusun kapanmasını engelleyerek ve pulmoner vazokonstriksiyona yol açarak sağdan sola şantın devam etmesine neden olur. Doku hipoksisine bağlı olarak gelişen metabolik asidoz, pulmoner vazokonstriksiyonu arttırır. Pulmoner hipertansiyon, triküspid kapak yetmezliği, sağ atriyum basıncında artış ve buna bağlı olarak foramen ovaleden sağdan sola sağdan sola şant gelişir. Zamanında, uygun ve etkin resüsitasyon, fetal dolaşımdan neonatal dolaşıma geçişin sorunsuz olmasını sağlar.
2.2.4. Metabolik Adaptasyon
İntrauterin dönemde fetüs plasentadan devamlı glukoz desteğine bağlıdır. Otuz altıncı gestasyonel haftadan itibaren fetüste glikojen depoları hızla artar. Doğum eyleminin başlaması ile birlikte adrenalin, noradrenalin ve glukagonun belirgin oranda artması, insulinin azalması ile glikojen depolarından glukoz kana geçer. Glukoz ihtiyacının artması durumunda glikojen depoları hızla boşalır. Yeterli glukoz desteği verilmezse hipoglisemi gelişir (70).
2.2.5. Vücut Isısının Düzenlenmesi
İntrauterin yaşamda vücut ısısının düzenlenmesi, plasenta ve uterustan ısı iletimine bağlıdır, enerji gerektirmez (51,69). Doğumda yenidoğan intrauterin ortama göre soğuk bir ortama geçer. Yenidoğan, cildinin ince olması, vücut yüzey alanın geniş olması, yalıtım ve metabolik rezervinin sınırlı olması ve titreme yeteneğinin olmaması nedeniyle hızla ısı kaybeder. Doğumdan sonra dakikalar içinde yenidoğan hızla vücut ısısını yükseltir. Termogenez kahverengi yağ dokusuna özgü serbest protein aracılığıyla oksijen bağımlı yolla olur (71). Doğuma kadar adenozin ve PGE2
bu yolu inhibe ederek yeteri kadar kahverengi yağ dokusunun birikimine izin verir. Doğumdan sonra kahverengi yağ dokusuna özgü serbest protein yağ asidi oksidasyonu sırasında serbestleşen ATP ile ısı üretimini sağlar. Yenidoğanda hipoksemi varlığında yeterli termogenez olmaz (71). Hipotermi, metabolik hızı ve böylece oksijen ve enerji tüketimini arttırır. Soğuk stres, aerobik metabolizmanın anaerobik metabolizmaya dönüşmesine neden olur. Bu durumda doku hipoksisi ve metabolik asidoz gelişir. Sonuç olarak; uzamış hipoksemi ve metabolik asidoz persistan pulmoner hipertansiyona neden olabilir. Bu nedenle neonatal resüsitasyonda aşırı ısı kaybının önlenmesi çok önemlidir.
2.3. Yenidoğanın Postnatal Adaptasyonuna Etki Eden Faktörler
Fetus, intrauterin yaşamda anneye bağımlı, steril, sakin, ısı kontrollü bir ortamda yaşamını sürdürürken, doğumla birlikte soğuk, gürültülü, ısısı değişken, kirli bir ortama gelmekte ve birçok yaşamsal işlevini annesinden bağımsız sürdürmesi gerekmektedir. Yeni yaşam düzenine adaptasyon sağlanabilmesi için doğumu izleyen ilk saatlerde yenidoğanın fizyolojik işlevlerinde önemli değişiklikler olmaktadır. Doğum bir anlamda kardiyorespiratuar, termal ve metabolik dengenin bütünlüğünü test etmektedir. Doğumda gaz değişiminin plasentadan akciğerlere geçişini başlıca üç kardiyopulmoner olay düzenler. Bunlar;
1) Plasental dolaşımın ortadan kalkması ile sistemik damar direncinin artması, fetal kardiyovasküler şantların kapanması.
2) Solunumun başlaması ile birlikte, pulmoner damar direncinin azalması, pulmoner kan akımının artması ve akciğerlerin ekspanse olması.
3) Kanın oksijen miktarının artması ve böylece pulmoner damar direncinin azalması
Doğum esnasında yenidoğanların yaklaşık %10’u solunuma başlayabilmek için yardıma ihtiyaç duyarken; %1’den azı yaşamak için ileri canlandırmaya gereksinim duyar. Tam tersine yenidoğan bebeklerin en az %90’ı intrauterin yaşamdan ekstrauterin yaşama kolaylıkla geçiş yapar. Yardıma ihtiyaç duymadan spontan ve düzenli solunum yaparlar (72,73). Canlandırmanın hızlı ve düzenli yapılması, fetal
asfiksiye rağmen yenidoğanın mortalite ve morbiditesini azaltabilir ve oluşabilecek sekelleri önleyebilir (74).Yenidoğanın canlandırma ihtiyacı tahmin edilemediğinden, Amerikan Kalp Derneği (AKD), Amerikan Pediatrik Akademisi (APA), yenidoğan bakım rehberleri her doğumda canlandırma yapabilecek yetenekte en az bir kişi ve onun yerini tutabilecek ek kişi bulunmasını önermektedir (72,75). Ayrıca, sorunlu yenidoğanın belirlenmesi ve resüsitasyonunun aksamadan olması için hastanelerin bu işi yapan kişileri periyodik olarak eğitmesi gerekmektedir.
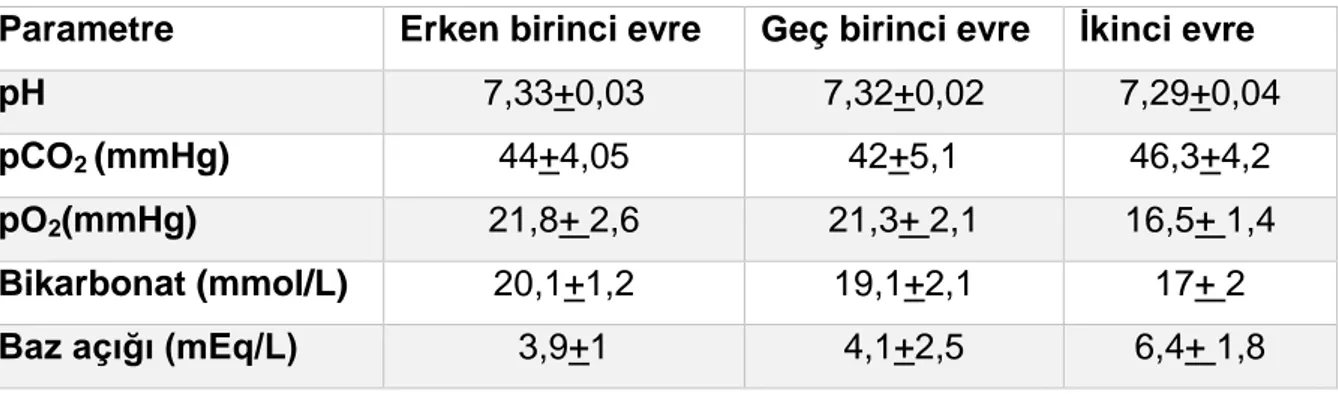
Doğum süresi ve doğum sırasındaki koşullar bebeğin durumuna katkıda bulunmaktadır. Doğum eylemi başlamadan yapılan sezaryenle doğan bebeğin geçiş süreci zamanında doğan bebekten farklı bir fizyolojik etkiye sahiptir. Çoğul gebelik, anneye uygulanan anestezi doğuma etki eden önemli faktörler olabilir. Normalde doğum süreci hafif hipoksi ve asidoza neden olmaktadır. Her kasılma ile uterin kan akımının azalması, plasental perfüzyonun azalması ile sonuçlanır. Bu da transplasental gaz değişiminde geçici bir bozulmaya neden olur. Buna geçici hipoksi ve hiperkapni eşlik etmektedir. Normal doğumda kasılmaların aralıklı olması fetüsün iyileşmesine zaman yaratır. Doğum sürecinde fetüsda pO2 azalması ilerleyici ama
yavaş olur, pCO2 artar, pH azalır ve baz açığı artar (Tablo 2). Doğum öncesi normal
fetüsün baz açığı -2 mmol/L’dir. Vajinal doğumda doğumun komplikasyonsuz ilerlemesi ile baz açığı ilave 3-4 mmol/L azalacaktır (76,77). Normal durumlarda bu değişikler bebeği deprese etmez ve bebeğin intrauterin yaşamdan ekstrauterin yaşama geçmesi sorunsuz olur.
Tablo 2.Doğum sırasında kan gazı değerleri (78. kaynaktan düzeltilerek alınmıştır). Parametre Erken birinci evre Geç birinci evre İkinci evre
pH 7,33+0,03 7,32+0,02 7,29+0,04
pCO2 (mmHg) 44+4,05 42+5,1 46,3+4,2
pO2(mmHg) 21,8+ 2,6 21,3+ 2,1 16,5+ 1,4
Bikarbonat (mmol/L) 20,1+1,2 19,1+2,1 17+ 2
Baz açığı (mEq/L) 3,9+1 4,1+2,5 6,4+ 1,8
Fetusun yenidoğana komplikasyonsuz geçişi ve etkin gaz değişiminin oluşabilmesi için fetal akciğer sıvısının temizlenmesi, akciğerin ritmik genişlemesi, ekspanse olması ile birlikte, kanın O2 miktarının artması ve böylece pulmoner damar
direncinin azalması, pulmoner kan akımının artması gerekmektedir. Ayrıca plasenta çıkarıldıktan sonra sistemik basıncın artması, iki şantın (duktus arteriyozus ve foramen ovale) fonksiyonel kapanması da gerekmektedir. Bu olaylardan birinin başarısızlığı fetoneonatal geçişi tehlikeye sokmakta perinatal asfiksi ve solunum sıkıntısı gelişmesine neden olabilmektedir.
Aşağıdaki risk faktörlerinin var olması, yenidoğanın fetal dolaşımdan normal dolaşıma geçmesinde zorluk yaşamasına neden olabilir (Tablo 3). Perinatal asfiksi nedenleri antepartum, intrapartum ve postpartum nedenler olarak ayrılır. Bunların sıklığını sayısal olarak ifade etmek zordur. Bu konuda çeşitli kaynaklarda farklı sayılar verilmekle birlikte genel olarak bakıldığında asfiksinin %50’sinin antepartum , %40’ının intrapartum ve %10’unun ise postpartum nedenlere bağlı olarak geliştiği söylenebilir (79).
Tablo 3. Yenidoğan depresyonu ve asfiksisi ile ilişkili faktörler
ANTEPARTUM İNTRAPARTUM POSTPARTUM
Maternal nedenler Plasenta ve kordon patolojileri Ağır pulmoner hastalık (konsolide pnömoni pulmoner hipoplazi, pnömotoraks vs) Doğumsal kalp hastalığı Kardiyovasküler kollapsı giden sepsis
Ağır tekrarlayan apne nöbetleri
Konjenital anomaliler (diyafragma hernisi,koanal atrezi, laringeal web, nöromüsküler boz.)
Maternal diyabet
Gebeliğe bağlı hipertansiyon Kronik hipertansiyon
Kronikhastalıklar(kalp,akciğer,böbrek,tiroid veya nörolojik sistem hastalığı)
Anemi veya izoimmünizasyon Geçmiş fetal ve neonatal ölüm
İkinci veya üçüncü trimesterde kanama Maternal enfeksiyon Polihidramniyoz Oligohidramniyoz Erken membran rüptürü Postterm gestasyon Çoğul gebelik Ölçüm zaman uyuşmazlığı İlaç tedavisi (Litum,Magnezyum, narkotik analjezik,antidepresanlar) Yasa dışı ilaç,alkol,sigara bağımlılığı Prenatal bakım yokluğu
Anne yaşının 16’den küçük, 35’ten büyük olması
Acil sezaryen
Forseps veya vakum kullanılan doğumlar
Baş prezantasyonu dışındaki anormal
prezantasyonlar Erken doğum Hızlı doğum Koryoamniyonit
Uzamış erken membran rüptürü (doğumdan >18 saat önce) Uzamış doğum (> 24saat) Doğumun ikinci devrinin uzanması (>3 saat)
Persistan fetal bradikardi Fetal kalp atım paterninde sorun Genel anestezi
Uterus hiperstimülasyonu Doğumdan önceki 4 saat içinde anneye narkotik ilaç verilmesi Amniyon sıvısında mekonyum varlığı
Prolabe kordon Abrupsiyo plasenta Plasenta previa
Belirgin intrapartum kanama
Fetal nedenler Çoğul gebelik Postmatür gebelik Prematürite
İntrauterin büyüme geriliği Konjenital anomaliler
Fetal kalp hızı-ritim bozukluğu
Yenidoğanın nefes almaması doğum sonrası birçok nedene bağlı olabilmektedir. Bunlar asfiksi, ilaca bağlı merkezi sinir sistemi (MSS) depresyonu, MSS anomalileri veya yaralanması, solunum yollarının mekanik tıkanıklığı, deformiteler, immaturite, pnömoni, konjenital anomaliler olabilir.
Annede hipotansiyon (antihipertansiflere bağlı), eklampsi, anormal uterus kasılması gibi durumlarda uterus kan akımı azalır, bu da plasentada oksijen miktarının azalmasına, perfüzyonunun yetersizliğine ve fetal asfiksiye neden olabilir. Ayrıca plasentada olan kronik yapısal bozukluklar, ödem, infarktlar da gaz alışverişini bozabilir.
Son olarak yenidoğanın soluk aldıktan sonra solunumunun belirgin azalması ve durması ile de karşılaşabiliriz. Bunun nedeni erken doğuma bağlı yetersiz solunum desteği, konjenital diyafragma hernisi, ilaca bağlı MSS depresyonu, spontan pnömotoraks olabilir (78).
2.4 .Obstetrik Anestezi Yöntemlerinin Yenidoğana Etkileri
Doğum sırasında fetüs, doğum ile ilgili komplikasyonlar, annenin sağlık sorunları, obstetrik analjezi ve anestezi gibi birçok faktörden etkilenir. Analjezik ve anestetik ajanların doğru seçimi neonatal solunum depresyonu riskini önemli oranda azaltır.
2.4.1. İlaçların Plasental Transferi
Anneye verilen ilaçlar, plasentadan fetüse geçerek veya maternal hemodinamik stabilizasyonu ve buna bağlı olarak uteroplasental kan akımını etkileyerek neonatal değişikliklere neden olabilir. Tüm anestetik ve analjezik ilaçlar değişik oranlarda plasentadan geçer. Bu ilaçların çoğu lipitte çözünürlüğü yüksek, molekül ağırlıkları düşük, iyonizasyon ve proteine bağlanma oranları değişken olan ilaçlardır. Lokal anestezik ve narkotik ilaçlar kolaylıkla plasentayı geçerken, nöromüsküler blokaj yapan ilaçlar plasentadan yavaş geçerler.
2.4.2. Sistemik İlaçlar
Bölgesel anestezi tekniklerinin uygulanmasının yaygınlaşmasına rağmen opioid gibi sistemik ilaçlar da yaygın olarak kullanılmaktadır (80). İdeal bir sistemik ilacın 17
etkisinin hızlı başlayıp hızlı sonlanması, metabolizmasının ve eliminasyonunun hızlı olması, plasental transferinin minimum düzeyde olması beklenir. Günümüzde kullanılan sistemik analjeziklerin az bir kısmı bu özellikleri taşır. Uterin kontraksiyonlar sırasında marjinal analjezi sağlaması için kullanılan ilaçlar, maternal derin sedasyona ve solunum depresyonuna neden olabilir. Bu durum yenidoğanı olumsuz olarak etkileyebilir. Opioidler, intrapartum dönemde fetal kalp atım hızını yavaşlatır ve fetal hareketleri azaltılır. Postpartum dönemde yenidoğanda solunum depresyonu ve uyanıklıkta azalmaya neden olur (81). Opioidlerin uygulanmasını takiben 1-4 saat içinde doğan yenidoğanda solunum depresyonu görülmesi olasılığı artar (82). Opioidlerin solunum depresyonu etkileri, nalokson ile geri döndürülebilir.
2.4.3. Bölgesel Analjezi ve Anestezi
Epidural, spinal, kombine epidural-spinal anestezi bölgesel anestezi teknikleridir. Anne ve fetüs için daha güvenli olmaları nedeni ile doğum eyleminde analjezi ve sezaryen doğumlarda anestezi amacıyla tercih edilen anestezi yöntemleridir (83).
2.5. Fetal İyilik Halinin Değerlendirilmesi
Antepartum fetal iyilik halinin değerlendirilmesi, intrauterin fetüs kaybını ve intrauterin asfiksiye bağlı gelişebilecek komplikasyonları zamanında tanımaya ve önleyebilmeye yöneliktir. Tüm tarama testleri gibi bu testler de noninvaziv olmalı anne ve fetüse zarar vermemelidir. Bu testler sonucunda hipoksik-asidotik fetusun tespiti ve zamanında doğumunun sağlanması intrauterin ölümü önlenmekte, aynı zamanda uzun süreli nörolojik sekel riskini azaltmaktadır. Yanlış negatif sonuçlar önlenebilecek fetüs ölümüne neden olurken, yanlış pozitif sonuçlar iyatrojenik erken doğuma yol açarak morbidite ile ilişkili olabilir. Pozitif test sonuçları erken doğum gerektirmese de anne stresine ve endişesine neden olabilir. Doğum öncesi yapılan testler riskli fetusun tespit edilmesine yönelik olmalı, anne endişesine, geri dönüşümü olmayan erken doğuma neden olmamalıdır. Ancak bu optimizasyonu başarmak oldukça zordur.
İntrauterin fetal ölüm; konjenital malformasyonlar, fetomaternal enfeksiyon (TORCH ve koriyoamniyonit), kanama, umbilikal kord obstrüksiyonu, plasenta dekolmanı, uteroplasental yetmezlik dahil olmak birçok nedenlere bağlı olabilir (84). İntrauterin dönemde fetusun hipoksi ve asidemiye cevabı kalp atım hızı variabilitesinin kaybı ve kalp atım hızında düşme, vücut hareketliliğinde azalma tarzında olur. Antenatal hipoksinin saptanması için fetal biyofizik profil (FBP) yaygın olarak kullanılmaktadır. Bu testin duyarlılığını artıran en önemli faktör, fetüsün kronik (amniyon sıvısı volümü) ve akut hipoksiye (NST) verdiği yanıtların birlikte incelenmesidir. Travmaya bağlı plasentanın ayrılması, membran rüptürüne bağlı kord basısı sonucunda gelişen ani intrauterin ölüm antenatal izlem ile öngörülemez. Genellikle uteroplasental yetmezliğe yol açan durumlarda antenatal izlem gerekir. Bu durumlar Tablo 4’de özetlenmiştir.
Tablo 4. Antenatal izlem gerektiren durumlar
Maternal nedenler Gebeliğe bağlı nedenler
Antifosfolipid sendrom
Kötü kontrollü hipertiroidizm Diyabet
Siyanotik kalp hastalıkları Sistemik lupus eritematozis Hipertansif bozukluklar Kronik böbrek hastalıkları Hemoglobinopatiler
Gebeliğe bağlı hipertansiyon Fetal hareketlerde azalma Oligohidramniyoz
Polihidramniyoz
İntrauterin büyüme geriliği Çoğul gebelik
Post-term gebelik
Geçmiş fetal veya neonatal ölüm (tekrarlayan veya açıklanamayan) İzoimmünizasyon(hafiften ciddiye) Erken membran rüptürü
Açıklanamayan 3.trimesterde kanama
Antepartum fetal iyiliğin değerlendirilmesinde ve olası bir intrauterin tehlikenin tespitinde pek çok noninvaziv yöntem geliştirilmiştir. Bunlar non-stres test (NST), kontraksiyon stres testi (KST), fetal biyofizik profil, amniyotik sıvı indeksi (ASİ), 19
Doppler ultrasonografik değerlendirmelerdir. Antenatal takip yöntemlerinin hiçbiri tek başına yeterli olmayıp birlikte değerlendirilmeleri önerilmektedir.
2.5.1.Non-Stres Testi
NST basit olarak bebeğin kalp atımları ve uterusun kasılmalarını değerlendiren fetal monitör (kardiyotokografi) aygıtı ile yapılan işlemdir. Hasta yan yatar veya yarı oturur şekilde çekilmelidir. Anne karnına kardiyotokografi bağlanarak algılanan kasılmalar ve kalp sesleri cihaz tarafından bir grafik kağıt üzerine aktarılır (Şekil 3). NST’de 20 dakika boyunca fetusun kalp atımlarında en az 2 kere 15 atımlık ve 15 saniye süren hızlanmalar oluyorsa bu test “reaktif” olarak değerlendirilir. Yirmi dakika boyunca fetusun kalp atımında bu şekilde 2 defa hızlanma olmazsa test 40 dakikaya uzatılır. Bu ikinci 20 dakikada da fetüs kalp atımlarında 2 defa hızlanma olmazsa test "nonreaktif” olarak değerlendirilir.
Riskli olmayan gebeliklerde NST uygulanmasının 36.gebelik haftasından sonra haftada bir, 40.gebelik haftasından sonra ise 2-3 günde bir tekrarlanması önerilir. 28 haftadan küçük gebelerde NST’nin %50’si, 28-32 haftalık gebelerde NST’nin %15’i nonreaktif olur. 32 haftalık gebelere yapılan NST’de 20 dakika süresinde fetusun kalp atımlarında en az 2 kere 10 atımlık ve 10 saniye süren hızlanmalar oluyorsa bu test “reaktif” olarak değerlendirilir.
NST’nin reaktif olması nonreaktif olmasından daha güvenilirdir. Fetusun uykuda olması da testi yanlış negatif gösterebilir.
Sekil 3. Reaktif non-stres test (85. Kaynaktan düzeltilerek alınmıştır) .
2.5.2. Kontraksiyon Stres Testi
NST' nin nonreaktif olduğu durumlarda kontraksiyon stres testi (KST) testi ile fetüs tekrar değerlendirilir .Bu test ile uterusta oluşturulan kasılmalara fetusun verdiği cevaplar değerlendirilir. Doğuma yakın haftalarda yapılır, erken gebelik haftalarında yapılmaz çünkü yaratılan kasılmalar erken doğuma sebep olabilir. Uterusta kasılma oluşturmak için serum içerisinde oksitosin hormonu verilir yada meme ucu uyarılarak da kasılma oluşturulabilir. Anne karnına kardiyotokografi bağlanarak kağıt üzerinde oluşan kasılmalar ve bu kasılmalara bebeğin kalp atışlarının verdiği cevaplar izlenir. Efektif kasılmalar oluştuktan sonra yani kasılmalar 10 dakikada 3 tane olacak kadar sıklaştıktan sonra bebeğin kalp atımları bu kasılmaların en az yarısında yavaşlıyorsa (geç deselere oluyorsa) “KST testi pozitiftir” denir ve fetal distres halini düşündürür. Bu durumda çoğunlukla fetusun normal doğum sırasında oluşacak kasılmalara da aynı şekilde cevap vereceği yani kalp atımının yavaşlayacağı düşünülür ve bu nedenle sezaryene karar verilir. Test sırasında oluşan kasılmalara karşın fetusun kalp atımları yavaşlamıyorsa KST negatif olarak kabul edilir. Klasik sezaryen yada miyomektomi ameliyatı geçirmiş hastalar, plasenta previa, plasenta dekolmanı, erken doğum tehdidi, çoğul gebelik, servikal yetmezlik olanlarda KST yapılamaz.
2.5.3. Fetal Biyofizik Profil
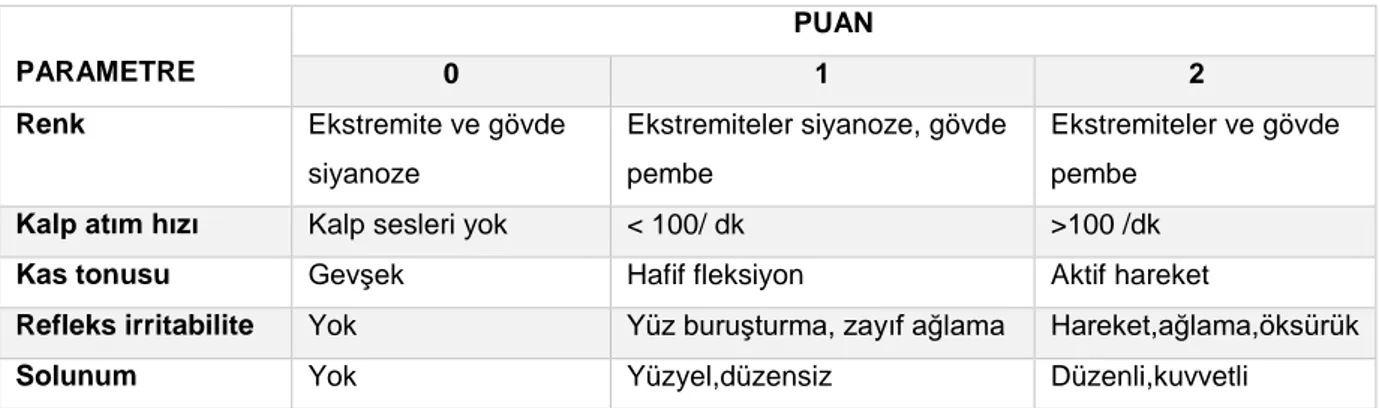
NST'ye ek olarak ultrasonla bebeğin amniyon sıvı volümü, solunum hareketleri, vücut hareketleri ve kas tonusu olmak üzere dört ayrı parametrenin daha değerlendirildiği bir fetal distres tanı testidir (Tablo 5).
Tablo 5.Fetal Biyofizik Profil Skorlama
Biyofizik Aktiviteler Normal (Skor=2) Anormal (Skor=0) 1. Fetal Solunum 30 dk. içeresinde, 30 sn veya
daha fazla süren 1 veya daha fazla solunum hareketi
Solunun hareketi yokluğu ve ya 30 sn’ den kısa sürmesi 2.Fetal Vücut Hareketleri En az 3 gövde hareketi Hareketlerin azalmış veya
hiç olmaması 3.Fetal Tonus Ekstremite ve gövdede en az
bir kez ekstansiyon sonrası fleksiyon olması
Azalmış veya olmaması (sürekli ekstansiyonda kalma veya açık parmaklar) 4. Amniyon Sıvı Volümü Birbirine dik 2 planda en az 2
cm ölçülen amniyon sıvı cep
En büyük tek vertikal cep <2 cm
5.NST Reaktif Non -reaktif
Testin her aşamasına 0 veya 2 puan verilir. 8–10 puanlı fetüsler asfiksik olmayan, 4–6 olanlar ise kronik asfiksik olarak kabul edilir. Bu durumda miad gebelerin doğurtulması, prematürelerde testin tekrarlanması önerilir. Fetus 4 ve altında puan alırsa ağır prematürite durumu hariç diğer durumlarda doğum önerilir.
2.5.4. Amniyotik Sıvı İndeksi
Ultrasonla anne karnında yapılan ölçümlerle amniyotik sıvı indeksi (ASİ) belirlenir. Uterusun 4 köşesindeki amniyon sıvısının miktarı ölçülür ve toplamı alınır. Toplam ASİ miktarı 5 cm ve altında olması veya en derin vertikal cep ölçümünün 2 cm’ den az olması oligohidramniyoz anlamına gelir.
Oligohidramniyoz tanısı konduğunda akla öncelikle membran rüptürü gelmelidir. Membran rüptürü olmadığı anlaşılırsa amniyon sıvısının azalmasına neden olan diğer durumlar gözden geçirilmelidir. Bunun en önemli sebebi üriner sistemle ilgili anomalilerdir. Ayrıca böbrekler normal olsa bile oluşan idrarın dışarıya atılmasında görev yapan üreterler, mesane ve üretra ile ilgili anomaliler de oligohidramniyoz yol
açabilir. Oligohidramniyoz sebep olan diğer bir durum fetal hipoksidir. Fetüse herhangi bir sebeple az oksijen gidince fetüs bu durumdan az etkilenmek amacı ile beyin, kalp ve adrenaller gibi yaşamsal önemi fazla olan organlara fazla kan göndermeye çalışır. Bu organlardaki damarlar genişlerken diğer organlardaki damarlar kasılma ile daralarak kan akışını azaltır. Böbreklere gelen kan akımı azaldığı için idrar oluşumu da azalır. Böylece oligohidramniyoz gelişebilir. Gebenin aldığı bazı ilaçlarda (ibuprufen, indometazin vb) amniyotik sıvı miktarında azalmaya yol açabilir. Gebeliğin 36. haftasından sonra amniyon sıvı miktarında fizyolojik azalma olur. Bu durumun bilinmesi ve amniyon sıvı azalmasının oligohidramniyoz olarak değerlendirilmemesi gerekir. Oligohidramniyoz saptandığında miad gebeliklerde bebek doğurtulur. Gebeliğin erken döneminde gelişen oligohidramniyoz olgularında neden aydınlatılarak gerekli tedavi ve müdahaleler uygulanmalıdır.
2.5.5. Doppler Velosimetri
Maternal ve fetal kan damarlarının değerlendirilmesinde Doppler sonografi son yıllarda önem kazanmakta ve hızla gelişmektedir. İzoimmünizasyonda orta serebral arterin değerlendirilmesinde(86), monokoryonik ikizlerde ikizden ikize transfüzyon sendromunda(87), konjenital kalp anomalilerin tarama ve tanısında, konjenital vasküler anomalilerin teşhisinde Doppler sonografi kullanılmaktadır. Doppler sonografinin intrauterin büyüme geriliği (İUBG) olan fetusun değerlenmesinde önemli bir yeri vardır. Normal gebeliklerde, normal büyüyen fetüslerde Doppler bulgusu saptanmadığından, düşük riskli popülasyonda Doppler sonografinin yeri yoktur (88).
Ölçümleri potansiyel gelişme geriliği gösteren fetüsler için, Doppler ultrasonografinin hem tanısal hem de prediktif değeri vardır. Düşük ağırlıklı fetüsler doğumdan sonra sağlıklı olabilir. Doppler yardımı ile sağlıklı fetusun tanınması ve iyatrojenik prematüre bebeğin doğulması önlenebilir. Şüpheli büyüme geriliği olan olgularda umbilikal arterde anormal kan akımı perinatal morbidite ve mortalite ile ilişkilidir. Cochrane metaanalizinde 11 randomize çalışma değerlendirilmiş ve yüksek riskli gebelerde dopplerle umbilikal arterin değerlendirilmesi ile perinatal mortalite sıklığının azaldığı gösterilmiştir (89).Başka bir çalışmada birincil test yöntemi olarak
Doppler velosimetri kullanımı ile NST’le izlenen benzer yenidoğanlarla karşılaştırıldığında daha az test ve müdahale gerektiğigösterilmiştir (90).
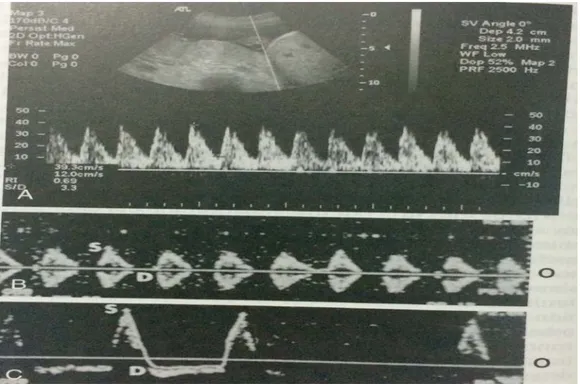
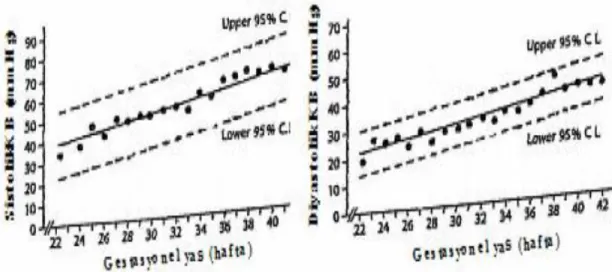
TORCH enfeksiyonu, iskelet displazisi, genetik sendromu gibi durumlarda uteroplasental yetmezlik sonucunda İUBG gelişir ki, buna Doppler ultrasonografinin yardımı ile tanı konulabilir. Tromboz, enfarktüs gibi patolojik olaylar plasental vasküler yatağın boyutunun azalmasına bu da vasküler direncin artmasına neden olur. Plasental vasküler rezistans arttıkça, diyastol sırasında kan akımı azalır, Doppler ultrasonografi yardımıyla sistolik (S) ve diyastolik (D) kan akım oranın değişmesi saptanabilir. Fetal hipoksiye bağlı olarak umbilikal arter dopplerinde patolojik bulgu olarak kabul edilen “Pulsalite İndeksi (PI) artışı”, “diyastol sonu akım kabı” ve “diyastol sonu akımın tersine dönmesi” gibi bulgular ortaya çıkar (Şekil 4). Umbilikal arter dopplerinde diyastol sonu akım kaybı ya da tersine dönmüş diyastol sonu akım olan olguların tamamında fetal asidemi saptanmıştır. Dolayısıyla bu fetüslerin doğurtulması gerekir.
Şekil 4. A: Normal umbilikal arter akım hızı dalga şekli B: Umbilikal arterde diyastol sonu akım kaybı, C: Diyastol sonu akımın tersine dönmesi
2.6. Yenidoğanın Vital Bulguları
2.6.1. Kalp Atım Hızı
Doğum odasında yenidoğanın canlandırma gereksiniminin ve canlandırmaya cevabının belirlenmesinde kalp atım hızı en önemli göstergedir (91,92). Yaşamın ilk 30 dakikasındaki kalp atım hızının normal değerleri 120-160/dk aralığındadır. Uyku sırasında veya ağlarken 100/dk ile 180/dk arasında değişkenlik gösterir (4). Kalp atım hızı prekordiyumun oskültasyonu, umbilikal kordda pulsasyonların palpasyonu, elektrokardiyografi (EKG), nabız oksimetre yöntemleri ile belirlenmektedir (91,93). Üç elektrotlu EKG ile karşılaştırıldığında nabız oksimetre ile kalp atım hızı ölçümünün güvenilir bir yöntem olduğu bulunmuştur (94). Nabız oksimetre yöntemi ile ortalama 90 saniye içinde ilk kalp atım hızı kaydedilebilmektedir (95).Doğum odasında EKG monitörizasyonu uygulanması zor bir yöntemdir. Yenidoğan cildinin ıslak olması ve buna bağlı olarak elektrotların cilde yerleştirilmesi sırasında zaman kaybı ilk kayıt süresinin uzamasına neden olmaktadır (96). Ayrıca elektrotlar yenidoğanın cildine zarar verebilmektedir. Bu nedenle doğum odasında nabız oksimetrenin kullanımı giderek yaygınlaşmaktadır (97). Nabız oksimetre, solunum desteği gereken durumlarda oksijen konsantrasyonunun titre edilmesine olanak sağlar (98).
2.6.2. Oksijen Saturasyonu
Doğumda tüm yenidoğanlar siyanotiktir. Fetüste arteriyel oksijen basıncı yaklaşık olarak 20 mmHg, SaO2 %60’dır (1). Yenidoğanın postnatal yaşama uyumu sırasında SaO2’nun %80’e ulaşması 5. dakikada, %90’a ulaşması 10. dakikada gerçekleşmektedir (Tablo 6) (2-5). Neonatal resüsitasyon sırasında optimal oksijen konsantrasyonun sağlanabilmesi için nabız oksimetre kullanılması önerilmektedir (6). Nabız oksimetre, dokuların ışığı absorbe etmesi esasına dayanarak arteriyel oksijen saturasyonunu ölçer. SaO2’un % 88-93 olması 50-80 mmHg pO2’na karşılık gelmektedir. Literatürde doğruluğu ve duyarlılığını araştıran çok sayıda çalışma yer almaktadır. Nabız oksimetre ile yapılan ölçümlerin %70’den fazlasında güven aralığı ± %2 ve ± %4 olarak bildirilmiştir (99). Periferik perfüzyonun kötü olduğu durumlarda 25
veya hastanın hareketlerinden etkilenip yanlış sonuç verebilmektedir. Carter ve arkadaşları tarafından nabız oksimetre ölçümlerinin cilt veya vücut sıcaklığından etkilenmediği gösterilmiştir (100).
Tablo 6.Doğumdan sonra hedeflenen Pre-duktal SaO2 düzeyleri
Zaman % 1. Dakika % 60-65 2. Dakika % 65-70 3. Dakika % 70-75 4. Dakika % 75-80 5. Dakika % 80-85 10. Dakika % 85-95 2.6.3. Perfüzyon İndeksi
Perfüzyon indeksi (Pİ), ilk kez, 2000 yılında nabız oksimetre aracılığıyla tanımlanmış olup (Masimo Signal Exctraction Pulse Oximetry) monitörize edilen belirli bir alanın nabız gücünün rölatif değerini yansıtır (101).Pİ değerinin ölçümü için kullanılan yöntem, non invazivdir. Ölçülen sahadaki pulsatil sinyalin pulsatil olmayan sinyale matematiksel oranı Pİ değerini vermektedir(AC/DCX100).Her iki sinyal uygulanan sahada dokunun emdiği ışık miktarından (940 nm) elde edilmektedir (102).Cilt perfüzyonunda değişime neden olan soğuk/sıcak, asetilkolin, sodyum nitrat, lokal sinir blokajı, nosiseptif uyarı, hormonal değişim vb. durumlarda, periferde bulunan kan miktarı değiştiği için, Pİ değişir (103). Bu değer, hastadan hastaya ve ölçülen yere göre (alt ekstremite, üst ekstremite) değişmektedir. Pİ, % 0,02 ile %20 arasında değişir. Perfüzyon indeksi ölçümü, nabız, ateş, SaO2 veya oksijen
gereksinimi gibi diğer fizyolojik değişikliklerden bağımsızdır (103).
Kardiyak atım hacmi, vazomotor tonus ve sıcaklıkta meydana gelen değişimler, Pİ ölçümünü etkilemektedir. Düşük değerler, düşük periferik perfüzyonu göstermektedir. Vazomotor tonustaki değişimler, ölçülen sahada absorbe edilen ışık miktarını ve dolayısıyla oranı etkileyebilir, Pİ değişebilir. Duysal uyaranlar (sürtünme, gıdıklanma vb.) vazomotor tonusta değişikliliğe yol açabilir. Buna karşın solunum
esnasında vazomotor tonus değişmez. Dolayısıyla örneğin mekanik ventilasyon altında Pİ ölçümü etkilenmez (104).
Pİ etkileyen temel etmenler, ölçüm sahasındaki kan miktarıdır. Pİ değeri cilt kan akımındaki değişimlerden (artma/azalma) etkilenirken lokal Hb değerinden anlamlı şekilde etkilenmez (104).
Tipik olarak anestezi etkisinden önce periferik vazodilatasyon başlar. Erişkin ve çocuklarda yapılan klinik araştırmalar, perfüzyon indeksindeki artışın, genel ve epidural anestezinin erken bir belirteci olduğunu göstermiştir ki, perfüzyon indeksindeki ani artışı saptamak, klinisyen için anestezinin başlangıcının bir işaretidir. Aksine, perfüzyon indeksinde herhangi bir artışın olmaması anestezideki başarısızlığın erken bir uyarısı olabilir. Özellikle hekim ile iletişim sorunları yaşayan hastalarda ağrı seviyesinin objektif bir belirteci olarak perfüzyon indeksi, ağrının yönetiminde kullanılmıştır (105). Bununla birlikte, perfüzyon indeksinin epidural anesteziye bağlı sempatektomi gelişimini cilt sıcaklığı ve ortalama arter basıncına göre daha erken, daha net ve daha sensitif bir şekilde gösterdiği bildirilmiştir (106-108).
2.6.3.1. Perfüzyon İndeksinin Kullanımı
Şokta hayati organ perfüzyonunu sağlamak için, periferik perfüzyonun bozulması pahasına, kan akımı hayati organlara kaydırılır (109). Bozulmuş organ perfüzyonun erken dönemde saptanması, organ yetmezliğine neden olan doku hipoksisini önleyebilmek için önemlidir. Şok süresince, cilt kan akımı yaşamsal organlardaki kan akımını koruyabilmek için azalır. Bu da, soğuk, solgun, ve alacalı cilt ile karakterizedir. Perfüzyon indeksi bu yüzden kritik hastalarda yetersiz perfüzyonun değerlendirilmesi için kullanılagelmiştir (109).
Perfüzyon indeksinin sağlıklı erişkinlerde 0,3 ile 10,0 arasında bildirmiş olmasına rağmen, değişik hasta gruplarında yapılan çalışmalar yetersizdir. Sağlıklı erişkinler ile kritik hastalardaki perfüzyon indeksinin karşılaştırılmasının yapıldığı bir
çalışmada, perfüzyon indeksinin kritik hastalarda periferal perfüzyonun takibinde kullanılabileceği ve sınır değerinin 1,4 olabileceği bildirilmiştir (21).
Sağlıklı gönüllü erişkinlerde yapılan bir çalışmada ise, Pİ ile kardiyovasküler sistem dekompanzasyonu gerçekleşmeden önce meydana gelen santral hipovoleminin tespitinde perfüzon indeksinin yararlı olduğu saptanmıştır (110).
Son yıllarda yenidoğanlarda Pİ eşik değerini saptamaya yönelik olarak çeşitli çalışmalar yapılmıştır .Yenidoğanın iyilik halinin değerlendirilmesinde ve yaşamı tehdit eden durumların erken tespitinde perfüzyon indeksinin bakılmasına yönelik yapılan çalışmalarda Pİ düşük superior vena kava akışının göstergesi olarak (111) , olası konjenital kalp malformasyonlar varlığı göstermek için tarama aracı olarak (22) , subklinik koryoamniyonit göstercesi olarak kullanılmıştır (27).
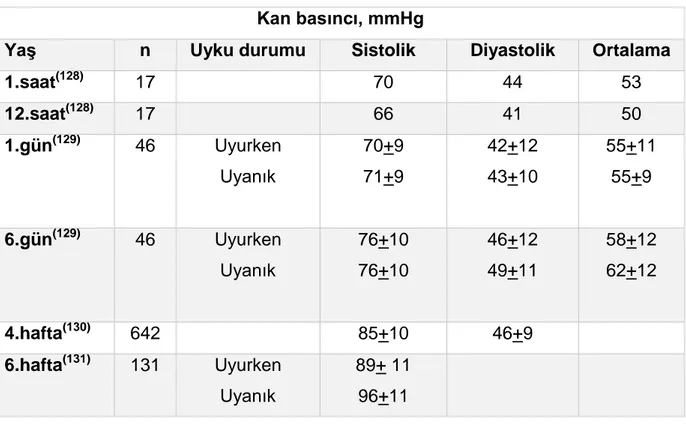
2.6.4. Kan Basıncı
Yenidoğanda gestasyonel yaş, doğum ağırlığı, postnatal yaş ve uyanıklık durumuna göre kan basıncı sınırları ve 95. persantil değerleri farklılıklar göstermektedir (Tablo 8) (112,113). Doğumdan sonra kan basıncı değerleri ilk hafta günde 1-2 mmHg, daha sonraki altı haftada ise haftada 1 mmHg’lık artış gösterir. Normal kan basıncı yaş ve cinse göre sistolik ve diyastolik kan basıncının 90.persantilin altında olması; yüksek normal kan basıncı sistolik ve diyastolik kan basıncının 90 ile 95. persantil arasında olması; hipertansiyon sistolik ve/veya diyastolik kan basıncının 95.persantilin üstünde olmasıdır (114). Yenidoğan döneminde hipertansiyonun tahmini insidansı %0.2 ile %3 arasında değişmektedir (112,115,116). Kan basıncı ölçümünde yaygın olarak kullanılan sfingomanometre yöntemi, yenidoğanlarda Korotkoff seslerinin duyulması zor olduğundan uygun değildir (117). Yenidoğan döneminde kan basıncı ölçümünde en güvenilir yöntem intraarteriyel ölçümdür (118). Ancak invaziv olması nedeni ile arteriyel kateterizasyon gerektiren durumlarda tercih edilmektedir. Sağlıklı, term yenidoğanlarda noninvaziv teknikler (flash, Doppler ultrasonografi, otomatik osilometri) uygulanmaktadır. Günümüzde osilometrik teknik yaygın olarak tercih edilmektedir. Pulsatil kan akımının arter duvarında oluşturduğu titreşimlerin manşona aktarılması esasına