TC
DİCLE ÜNİVERSİTESİ
TIP FAKÜLTESİ ÜROLOJİ ANABİLİM DALI
PERKÜTAN NEFROLİTOTOMİDE
OPERASYON SÜRESİNİ ETKİLEYEN FAKTÖRLER
Dr. BAYRAM KOLCU UZMANLIK TEZİ
TEZ DANIŞMANI DOÇ.DR.HALUK SÖYLEMEZ
İÇİNDEKİLER İÇENDEKİLER i ÖNSÖZ iii KISALTMA LİSTESİ iv ŞEKİL LİSTESİ v TABLO LİSTESİ vi ÖZET vii
İNGİLİZCE ÖZET (ABSTRACT) ix
1)GİRİŞ 1
2)GENEL BİLGİLER 2
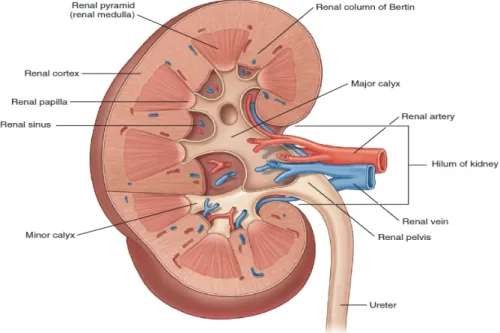
2-1)Böbreğin Anatomisi 2
2-2)Renal Papilla, Kaliksler Ve Pelvis 5
2-3)Böbrek Arter Ve Venleri 6
3)ÜRİNER İSTEM TAŞ HASTALIĞI 8
3-1)Epidemiyoloji 8
3-2)Etyoloji 9
3-2.A) Süpersaturasyon-Kristalizasyon Teorisi 9
3-2.B) İnhibitör Eksikliği Teorisi 10
3-2.C) Matriks-Nükleasyon Teorisi 11
3-2.D) Epitaksi Teorisi 11
3-2.E) Kombine Teori 11
4) BÖBREK TAŞ HASTALIĞINDA TEDAVİ SEÇENEKLERİ 13
4-1) Medikal Tedavi 13
4-2) Proflaksi 14
4-3) Vücut Dışı Şok Dalgası (ESWL) 14
4-4) Cerrahi Tedavi 15
4-4.A) Cerrahi Tedavi Endikasyonları 15
4-4.C) Minimal İnvaziv Cerrahi Yöntemler 16
4-4.D) PNL Ameliyatı 17
4-4.D.1) PNL Endikasyonları 22
4-4.D.2) PNL Sonuçları 23
4-4.D.3) PNL Komplikasyonları 23
4-4.D.4) Perioperatif Komplikasyonların Sınıflandırılması 25
4-4.D.5) Endoürolojide Radyasyon 27
5) GEREÇ-YÖNTEM VE AMELİYAT TEKNİĞİ 29
6) BULGULAR 31
7) TARTIŞMA 40
8) SONUÇ VE ÖNERİLER 46
9) KAYNAKLAR 47
ÖNSÖZ
Uzmanlık eğitimim süresince mesleki bilgi ve tecrübeleri ile sürekli yanımızda bulunan anabilim dalı başkanımız Doç. Dr. Yaşar Bozkurt’a; tez konusu seçiminden basım aşamasına kadar bütün aşamalarında büyük katkı ve desteğini esirgemeyen tez danışmanım
Doç. Dr. Haluk Söylemez’e, tezimin istatiksel analiz aşamasında bilgi ve tecrübesini esirgemeyen Halk Sağlığı anabilim dalı öğretim üyesi Yrd. Doç. Dr. Yılmaz Palanci’ya,
Eğitim sürem boyunca bilgi ve deneyimlerini benimle paylaşan değerli ve saygıdeğer hocalarım Prof. Dr. Kamuran Bircan, Doç. Dr. Abdullah Gedik, Doç. Dr. Ahmet Ali Sancaktutar, Doç. Dr. Necmettin Penbegül, Doç. Dr. Murat Atar, Yrd.Doç. Dr. Mehmet Nuri Bodakçı, Yrd. Doç. Dr. Namık Kemal Hatipoğlu, Yrd. Doç. Dr. Mansur Dağgülli, Yrd. Doç. Dr. Onur Dede’ ye, hem asistanlık hem de uzmanlık sürecinde birlikte çalışma fırsatı bulduğum Uz. Dr. Mazhar Utangaç’a,
Asistanlık sürecinde birlikte çalışma fırsatı bulduğum Dr. Gökmen Akarer, Dr. Oktay Issı, Dr. Devrim Kayan, Dr. Hilmi Çelik, Dr. Yakup Yılmaz, Dr. Kadir Yıldırım, Dr. Onur Yıldırım, Dr. Nurettin Çelik, Dr. Süleyman Çakmakçı, Dr. Cem Alan, Dr. Mehmet Salih Köse’ye
Beraber çalıştığım hemşire, sağlık memuru ve personel arkadaşlara,
Her zaman sevgi ve destekleri ile yanımda olan tüm aileme minnettar olduğumu söyler teşekkür ederim.
Dr. Bayram Kolcu
KISALTMA LİSTESİ
BMI Body mass indeks (Vücut kitle indeksi) BT Bilgisayarlı tomografi
İVP İntravenöz pyelografi USG Ultrasonografi
ESWL Extracorporeal Shock Wave Lithotripsy (Vücut dışı şok dalgalarıyla taş kırma) URS Üreterorenoskopi
PNL Perkütan nefrolitotomi
RIRS Retrograd intrarenal taş cerrahisi KÖRF Klinik önemsiz rezidü fragman SS Standart sapma
ŞEKİL LİSTESİ
Şekil 1. Böbreğin iç yapısı 2
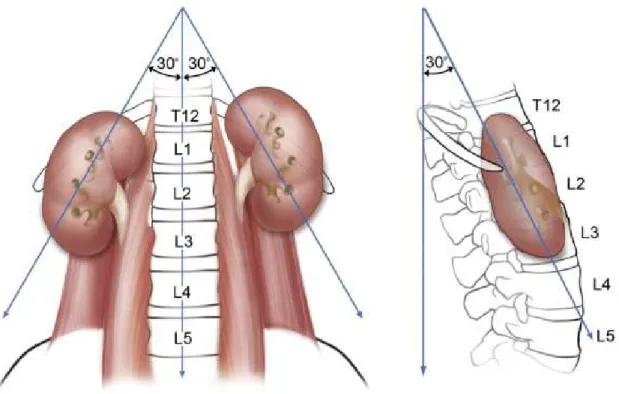
Şekil 2. Böbreğin frontal eksende konumu ve vücudun frontal ekseni ile olan açılaşması 3
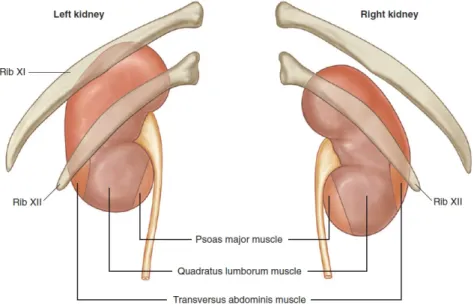
Şekil 3. Her bir böbreğin ön yüzünün ilişkili olduğu yapılar 4
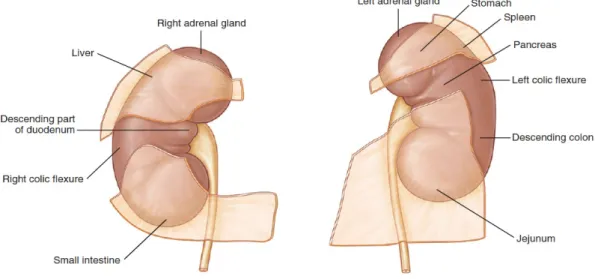
Şekil 4. Her bir böbreğin arka yüzünde ilişkili olduğu yapılar 5
Şekil 5. Üst üriner trakt toplayıcı sistem 6
Şekil 6. Böbreği besleyen arterler 7
Şekil 7. Oklüzyon kateteri balonun üreteropelvik bileşkeye oturtulmuş görütüsü 18
Şekil 8. Prone pozisyonda destek konulan noktalar 19
Şekil 9. Flouroskopi eşliğinde iğne-gözü tekniği 20
Şekil 10. Balon ve mekanik dilatatörler 21
TABLO LİSTESİ
Tablo-1: Cerrahi komplikasyonların sınıflandırılması 26
Tablo-2: Çalışmaya alınan 198 hastanın bilgileri 31
Tablo-3: Operasyon ile ilgili veriler 32
Tablo-4: Operasyon tarafı ile süresinin ilişkisi 33
Tablo-5: Taşların opasite durumu ile operasyon süresinin ilişkisi 33 Tablo-6: Preoperatif ektazi durumunun operasyon süresi ile ilişkisi 34
Tablo-7: Taş lokalizasyonun operasyon süresi ile ilişkisi 35
Tablo-8: Dilatasyon çeşidinin operasyon süresi ile ilişkisi 35 Tablo-9: Operasyon süresiyle komplikasyon varlığının ilişkisi 36 Tablo-10: Taşsızlık ile preoperatif hidronefroz arasındaki ilişki 36
Tablo-11: Cerrahi öykü ile komplikasyon arasındaki ilişki 37
Tablo-12: Cerrahi öykü ile taşsızlık arasındaki ilişki 38
Tablo-13: Operasyon süresiyle korele olan faktörler 38
ÖZET
Amaç: Böbrek taşı nedeniyle tek taraflı PNL uygulanan hastalarda operasyon süresini etkileyen parametreleri detaylı bir şekilde incelemek ve uzun operayon süresinde oluşabilecek komplikasyonları öngörmektir.
Gereç ve Yöntemler: Bu çalışma, Dicle Üniversitesi Tıp Fakültesi Üroloji Anabilim Dalı kliniğinde Ocak 2012 ile Aralık 2012 tarihleri arasında böbrek taşı nedeni ile yatırılan ve PNL ameliyatı yapılan 251 hasta çalışma kapsamına alınarak yapıldı. Çalışma süresince opere edilen 251 hastadan, kayıtları düzenli tutulan ve dahil edilme kriterlerine uyan 198 hasta çalışmaya alındı. Hastaların yaş, cinsiyet, geçirmiş olduğu cerrahi, boy, kilo, taş yükü ve lokalizasyonu, operasyon süresi, skopi süresi, böbreğe giriş yeri, kullanılan dilatatör çeşidi, cerrahın deneyimi, kullanılan nefroskop çapı, nefrostomi çapı, nefrostomi kalış süresi, pnömotik vuru sayısı, perop stonfree olup olmadığı, postoperatif komplikasyon varlığı, hastanede yatış süresi kaydedilerek değerlendirildi.
Bulgular: Hastaların 105’si (%53) erkek ve 93’ü (%47) kadındı. Tüm hastaların yaş ortalaması 33.8±21,12 idi. Ortalama BMI 24,15±5,77 idi. 31 (%15,7) hastaya perop Double-J stent uygulandı. Ortalama yatış süresi 4,07±2,54 gün idi. Postoperatif nefrostomi çapları 0-24F (ortalama 17.47F) arasında değişmekteydi. Ortalama nefrostomi kalış süresi 2,05±0,98 gün idi. Operasyon öncesi ortalama htc değeri 38,64±4,97 operasyon sonrası ortalama htc değeri 36,66±4,56 dakika idi. Ortalama pnömotik vuru sayısı 648,41±988,80 idi. Postoperatif yapılan değerlendirmede 143 (%72,2) hastada stonfree saptandı. 6 (%3,1) hastada KÖRF, 49 (%24,7) hastada rezidü taş saptandı. Ortalama operasyon süresi 85.03 dakika idi. Sağ böbrek için ortalama operasyon süresi 85.15 dakika , sol böbrek için ortalama operasyon süresi 84.73 dakika idi. Her iki taraf arasında operasyon süresi açısından istatistiki anlamlı bir fark yoktu.
Preoperatif ektazisi olmayan hastalarda operasyon süresi 61.75 dk, grade 1 ektazisi olan hastalarda 76,77 dk, grade 2 ektazisi olan hastalarda 90,23 dk, grade 3 ektazisi olan hastalarda 101,11 dk, grade 4 ektazisi olan hastalarda 90,56 dk olup grade 2-3-4 ektazisi olan hastalarda operasyon süresi anlamlı derecede artmış izlenildi. Tek kalikste taşı olan 21 hastada ortalama operasyon süresi 60 dk, pelviste taşı olan 32 hastada ortalama operasyon süresi 67,34 dk, tek kaliks ve pelviste taşı olan 74 hastada ortalama operasyon süresi 71,82 dk, multipl kaliks ve renal pelviste taşı olan 56 hastada ortalama operasyon süresi 107,05 dk, staghorn taşı olan 15 hastada ortalama operasyon süresi 140,67 dk olup; multipl kaliks ve pelvis ile staghorn taşı olan hastalarda operasyon süresi diğer lokalizasyonundaki taşlara göre operasyon süresini anlamlı derecede artırdığı görüldü ve istatiksel açıdan anlamlı olduğu
görüldü. Preoperatif hidronefrozu olmayan 20 hastanın 19’unda (%95) , grade 1-2 ektazisi olan 132 hastanın 102’inde (%77.3), grade 3-4 ektazisi olan 46 hastanın 28’inde (%60.9) taşsızlık saptandı. Preoperatif artmış hidronefroz derecesinin düşük taşsızlık oranlarına neden olduğu görüldü ve istatiksel açıdan anlamlı bulundu.
Sonuç: Çalışmamızda; artan taş boyutunun, staghorn taş varlığının, multipl kalikste taş varlığının ve hidronefrozu belirgin sistemlerin operasyon sürelerini istaktiksel açıdan anlamlı oranda arttırdığı görüldü. Hidronefrotik sistemlerde PNL’nin taşssızlık oranlarında azalmaya neden olduğu, geçirilmiş cerrahi öykünün komplikasyon oranlarında artmaya neden olduğu görüldü. Ayrıca operasyon süresiyle skopi süresinin doğru orantılı olduğu görüldü. Uzun operasyon sürelerinin komplikasyonla ilişkili olmadığı bulundu.
Hastaların cerrahi sonrası karşılabilecekleri olasılıklar açısından, ameliyat öncesi hastaları bilgilendirmede faydalı olabileceğini düşünmekteyiz. Bu nedenle genel prensiplere dikkat ederek, mümkün olan en kısa sürede operasyonu bitirmek ve radyasyonun risklerinden dolayı gerekli tedbirleri almak kaydıyla, PNL tüm yaş grubu hastalarda böbrek taşı tedavisinde etkili, güvenilir ve minimal invaziv bir tedavi yöntemidir.
SUMMARY
Objective: To analyze parametres influential on operative times in patients who underwent unilateral PNL because of renal stone in detail, and predict complications that might occur during prolonged operations.
Material and Methods: This study was performed on 251 patients who had hospitalized, and undergone PNL operations between January 2012, and December 2012 in the Dicle University Faculty of Medicine, Department of Urology with the indication of renal stones. During the study period 198 patients who complied with the eligibility criteria, and whose medical records were regularly kept were included in the study. Age, gender, previous surgery (if any), height, body weight, stone burden, and location, operative, and scopy times, renal access site, type of dilator used, expertise of the surgeon, caliber of the nephroscope used, diameter of the nephrostomy tract, dwell time of the nephrostomy tube, number of pneumatic shock waves delivered, perioperative stone-free state, postoperative complications, and length of hospital stay were recorded, and evaluated.
Results: Study population consisted of 105 male (53%), and 93 female (47 %) patients with a mean age of 33.8±2112 years, and BMI of 24.15±5.77. Preoperatively, double-J stents were implanted in 31 patients (15.7). Mean hospital stay was 4.07±2.54 days. Diameters of the postoperatively inserted nephrostomy tubes ranged between 0-24F (median, 17.47F). Mean nephrostomy tube dwell time was 2.05±0.98 days. Pre-, and postoperative Htc values were 38.64±4.97, and 36.66±4.56 percent, respectively. Mean number of delivered pneumatic shock waves were 648.41±988.80. Postoperative evaluation revealed complete stone clearance in 143 (72.2 %) patients, clinically insignificant residual fragments in 6 (3.1 %), and residual stones in 49 (24.7 %) patients. Mean operative time was 85.03 minutes. While it was 85.15 min for the right, and 84.73 min for the left kidney. A statistically significant difference was not found between both sides as for operative times.
Median operative time for the patients without preoperative renal ectasia was 61.75 min, while it was 76,77 min, 90.23 min, 101.11min, and 90.56 min for patients with Grade 1,2,3,and 4 renal ectasias, respectively. Relatively prolonged operative times were observed in patients with grade 2, 3, and 4 renal ectasias. Average operative times were estimated for patients (n=21) with a single calyceal stone (60 min), pelvic stone (n=32 patients, 67.34 min), single calyceal, and a pelvic stone ( n=74; 71.82 min), multiple calyceal, and pelvic Stones (n= 56; 107.05 min), and staghorn stones (n=15; 140.67 min). As is
indicated, operative times were statistically significantly longer in patients with staghorn or multiple pelviocalyceal stones when compared with stones in other locations. Stone-free status was achieved in 19 of 20 (95 %) patients without preoperative hydronephrosis, in 102 out of 132 (77.3 %) cases with grade 1-2, and in 60.9 % (28/46) of the patients with grade 3-4 renal ectasias. Preoperatively higher grade hydronephrosis led to statistically significantly lower stone clearance rates.
Conclusion: In our study, we have observed that increased stone burden, presence of staghorn stones, multiple calyceal stones, increased hydronephrosis statistically significantly prolonged operative times. PNL achieved lower stone-free rates in patients with hydronephrotic collecting systems, and previous renal surgery led to an increase in complication rates. Besides, operative, and scopy times were directly proportional. Longer operative times was not associated with higher complication rates.
1) GİRİŞ
Perkütan nefrolitotomi (PNL) böbrek taşlarının tedavisinde minimal invaziv cerrahi bir yöntemdir. İlk defa Dr. Goodwin ve Dr. Bill Casey tarafından 1955 yılında antegradpyelografi deneylerinin sunulmasını takiben ilerleyen yıllarda teknolojideki gelişmeye paralel olarak Fernstrom ve Johannsson (1) 1976 yılında perkütan bir yol oluşturarak böbrekten taş aldıklarını bildirdiler.
PNL yöntemi teknik ve ekipman olarak yıllar içinde gelişim göstermiş olup günümüzde büyük hacimli taşların tedavisinde ve cerrahi girişimin taş lokalizasyonuna veya hastanın anatomik yapısına bağlı nedenlerle zor olduğu durumlarda tercih edilen bir yöntem haline gelmiştir. PNL ve diğer non-invaziv tekniklerin kullanımının artması ile birlikte böbrek taş hastalığı tedavisinde açık cerrahi günümüzde ancak % 1'den az bir hasta grubunda yapılmaktadır (2).
Geniş serilerde bu yöntemin başarısının % 95'in üzerinde olduğu gösterilmektedir. Böbreğin anatomisi, taşın boyutu, yerleşimi ve yapısı, hastaya ait anatomik faktörler, cerrahi teknik ve tecrübe başarıyı etkileyen faktörler arasında yer almaktadır. Yüksek başarı oranına karşın, hemen her böbrek taşına uygulanabilen bu minimal invaziv teknik ile zaman zaman ciddi düzeyde kabul edilebilecek komplikasyonlar olabilmektedir.
Bu nedenle mevcut çalışmanın amacı; böbrek taşı nedeniyle tek taraflı PNL uygulanan hastalarda operasyon süresini etkileyen parametreleri detaylı bir şekilde incelemek ve uzun operayon süresinde oluşabilecek komplikasyonları öngörmektir.
2) GENEL BİLGİLER
2-1)Böbreğin Anatomisi
Böbrekler T12-L3 vertebralar arasında retroperitoneal olarak yer alır. Posterior abdominal duvarda M. Psoas major üzerinde ve longitidunal aksına paralel, oblik olarak yer alır. Superior pol, inferior pole göre daha medial ve posterior yerleşimlidir. Böbrek parakimi korteks ve medulla olmak üzere 2 bölümdür. Medulla 8-18 adet piramidden oluşur. Piramidlerin tepelerinde papillalar vardır ve bunlar minör kalikslere açılır. Minör kaliksler birleşerek major kaliksleri oluşturur. Majör kaliksler pelvise açılır (şekil 1). Hilar bölgenin anteriora doğru rotasyonu nedeniyle her iki böbreğin de lateral kenarları posterior yerleşimlidir. Bu rotasyon sonucu olarak böbrek ile vücudun frontal ekseni 30-50° ‘lik açı yapar (3) (şekil 2) .Sağ böbrek ortalama 10,9 cm, sol böbrek ise ortalama 11,2 cm’dir (4).
Şekil 2. Böbreğin frontal eksende konumu ve vücudun frontal ekseni ile olan açılaşması (Campbell-Walsh Urology Ninth Edition Fig.46.1’den alınmıştır.)
Erişkin erkekte normal böbrek ağırlığı yaklaşık 150 gr’dır. Kadınlarda böbrek ağırlığı yaklaşık 135 gr’dır. Böbrekler mobil organlar olup, pozisyonları inspirasyon ve ekspirasyonda diyafragma hareketiyle ya da vücudun pozisyonuyla değişebilir (5).
Sol böbrek sağ böbreğe göre daha superiorda yer alır. Sağ böbreğin posterior yüzeyini 12. Kot çaprazlarken, sol böbreğin posterior yüzeyini 11 ve 12. kotlar çaprazlar (şekil 3). Diyaframın posterior yüzü 11 ve 12. kotlara yapışır. İnterkostal girişim uygulayan ürologlar bu anatomiyi akılda tutmalıdır. Plevra 12. kota yapışırken, akciğerler genellikle 11. kotun üzerinde yer almaktadırlar (3). 11-12. kotlar arasından yapılan girişimler çoğu kez komplikasyon gelişmeden uygulanabilmektedir. 10 veya daha üst interkostal aralıklardan perkütan girişim yapılmamalıdır. Bu girişler, interkostal damarları yaralamamak için, interkostal aralığın alt tarafında yapılmalıdır (6).
Şekil 3. Her bir böbreğin arka yüzünde ilişkili olduğu yapılar. (Campbell-Walsh Urology Tenth Edition Fig.1.9’dan alınmıştır.)
Karaciğer sağ, dalak ise solda böbreğin suprahiler bölgesinin posterolateralinde yer almaktadır. Yüksek seviyelerden yapılan girişim esnasında, hastanın yaptığı inspirasyon düzeyine göre karaciğer ve dalak yaralanma riski artar. Bu anatomik komşuluk daha çok splenomegali ve hepatomegalisi olan hastalarda önem kazanmaktadır. Hastaların operasyon öncesi bilgisayarlı tomografi (BT) ile değerlendirilmeleri, bu komplikasyonları azaltmaktadır (3,6).
Sağ kolik fleksura (hepatik fleksura) sağ böbreğin inferior kısmının anteriorunda yer almaktadır. Sol kolik fleksura ise sol böbreğin anterolateralinde yer almaktadır (şekil-4). Operasyon öncesi BT ile değerlendirilen hastalarda nadiren de olsa retrorenal kolon saptanabilir. Bu vakalara yapılan perkütan girişim esnasında bağırsak yaralanma riski artmaktadır. Retrokolon sıklıkla böbreğin alt polünün yanında yer alır. Yapılan bir çalışmada supin pozisyonda BT ile değerlendirilen hastaların %1,9’unda retrokolon mevcut iken, prone pozisyonda bu oran %10’lara ulaşmaktadır. Perkütan girişim öncesi hastaların retrorenal kolon açısından dikkatlice incelenmeleri gerekmektedir (7).
Şekil 4. Her bir böbreğin ön yüzünün ilişkili olduğu yapılar. (Campbell-Walsh Urology Tenth Edition Fig.1.25’den alınmıştır.)
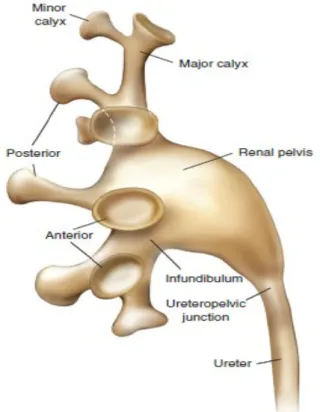
2-2)Renal Papilla, Kaliksler Ve Pelvis
Böbrek papilla sayıları 4–18 arasında değişebilmektedir. Ortalama 7-9 adettir. Her bir papilla minör kalikse açılır. Minör kaliksler daralarak bir boyun ya da infundibulum oluşturarak diğer minor kalikslerle birleşir ve 2 ya da 3 majör kaliks oluşturur. Böbrek pelvisi olarak sonlanır (şekil-5). Pelvis, küçük ve tümüyle renal sinüs içinde ya da kısmen ekstrarenal olabilir. Böbrek pelvisi üreter ile devam eder. Belirsiz olan birleşim yeri üreteropelvik bileşke olarak isimlendirilmektedir (5).
Şekil 5. Üst üriner trakt toplayıcı sistem. (Campbell-Walsh Urology Tenth Edition Fig. 47.4’den alınmıştır.)
2-3)Böbrek Arter Ve Venleri
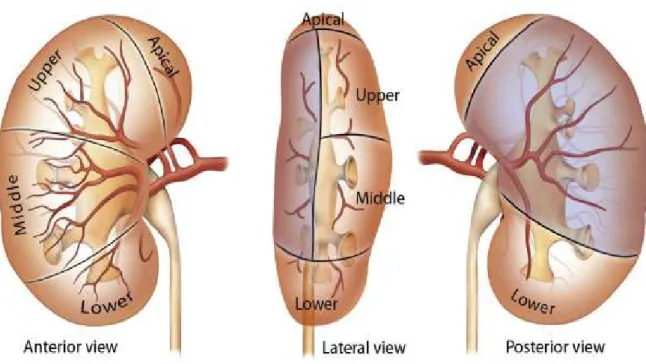
Böbrek damar pedikülü renal hilustan medial olarak böbreğe giren bir arter ve büyük bir venden oluşmaktadır. Ön-arka düzlemde böbrek veni daha önde, arteri ise venin arka planında yer alır. Böbrek damarsal yapıları 2. lumbar vertebra korpusu hizasında süperior mezenterik arterin altından, aort ve vena kava inferiordan kaynaklanır. Sağ böbrek arteri sola göre daha yüksek düzeyden aortadan çıkar ve aşağı doğru uzanarak v. kava inferiorun arkasından geçer. Sol böbrek arterine göre daha uzundur. Böbrek arterleri yukarıya doğru küçük dallar, adrenal beze ve aşağı doğru böbrek pelvisi ve üst üretere dallar vermektedirler. Bunun yanında ana böbrek arterinden böbrek kapsülüne ve perinefritik yağa ince arteryel dallar çıkabilir (5).
Ana böbrek arteri tipik olarak 4 veya daha fazla sıklıkla 5 segmental dala ayrılır. İlk segmental bölünme posterior daldır ve böbreğin posterior segmentini besler. Anteriordan apikal, üst, orta ve alt segmental dallar çıkar (şekil-6). Ana böbrek arteri ve segmental arterler ve bunların dalları anastomoz yapmayan, kollateral dolasımı olmayan end arterlerdir. Bu
arterlerin herhangi birinde oluşacak tıkanıklık veya hasar, beslediği böbrek parankiminde iskemi ve enfarktüse neden olur (5).
Segmental arterler böbrek sinüsünden sonra lober arterleri ve daha sonra da renal parankime girerek interlober arterleri oluşturur. Her bir piramit tabanında, interlober arterler, arkuat arterler olarak devam eder ve kortikomedüller bileşke boyunca paralel seyreder. Arkuat arterler, dönerek birçok radyal arteriyel dallar, interlobuler arterleri oluşturur. Bu yan dallar glomerülün afferent arteriollerini yapar ve kan glomerüler kapiller ağı efferent arteriol olarak, afferent arteriolun girdiği yerin tam karşısından terk etmektedirler (5).
Şekil 6. Böbreği besleyen arterler (Campbell-Walsh Urology Ninth Edition Fig. 46.3’den alınmıştır.)
Postglomerüler kapillerler sonra interlobüler venlere drene olurlar ve sırasıyla arkuat, interlober, lober ve segmental venler olarak devam ederler. Bazen 5 adet, genellikle üç büyük trunkus olarak ana vende birleşirler. Sağ renal ven kısadır (2-4 cm) ve V. kava inferiora yandan doğrudan girer. Sol ana böbrek veni sağdan daha uzundur. Aortun önünden geçerek v. kavanın sol yan tarafına ulaşır. Aortun lateralinde, sol ana böbrek venine, yukarıdan sol adrenal ven, arkadan bir lumbar ven ve asağıdan sol gonadal ven dökülür. Her iki böbrek veni kendilerine eşlik eden böbrek arterinin önünde seyreder (5).
3) ÜRİNER İSTEM TAŞ HASTALIĞI
3-1) EPİDEMİYOLOJİ
Antik çağlardan beri insanoğlunu etkileyen ve ülkemizde de endemik olan üriner sistem taş hastalığı, üriner enfeksiyonlar ve prostat hastalıklarından sonra üriner sistemi en sık etkileyen patoloji olup üroloji pratiğinin önemli kısmını teşkil etmektedir (66). Epidemiyolojik çalışmalar, üriner sistem taş hastalığının bölgesel ve etnik farklılıklar gösterebildiğini ve prevelansın %2–15 arasında değiştiğini bildirmektedir (8,9). A.B.D’de yapılan bir çalışmada prevelansın %2-3 olduğu ve beyaz bir erkekte 70 yaşına ulaşana dek bu hastalığa yakalanma şansının 1/8 olduğu görülmüştür (10).
Avrupa ülkelerinde üriner sistem taş hastalığı prevelansının %3-11 arasında olduğu görülmektedir (11,12). İnsan hayatı boyunca taş gelişim riski, gelişmiş ülkelerde % 10–15 iken bu oranın Ortadoğu’da % 20–25’e kadar çıktığı gösterilmiştir (13).
Ülkemizde en sık Akdeniz, Karadeniz ve Güneydoğu Anadolu Bölgelerinde görülen üriner sistem taş hastalığının ülkemizdeki yaygınlığının değerlendirildiği çok merkezli bir çalışmada, prevalansın % 14,8 ve insidansın da 1989 yılı için % 2,2 olduğu tespit edilmiştir (9). Tüm bu bulgular, üriner sistem taş hastalığının Türkiye’de endemik olduğunu ortaya koymaktadır. Hastalığın en sık 30 ve 40’lı yaşlarda ve erkeklerde 1,5 kat daha fazla olduğu bilinmektedir. Ayrıca düşük sosyoekonomik seviyeli ve daha düşük eğitimli kişilerde daha sık görüldüğü, buna karşılık şehirde ve kırsal alanda yaşayanlar arasında prevelans açısından farkın olmadığı bildirilmiştir (9).
3-2) ETYOLOJİ
Üriner sistem taşları idrarda kristal olmadıkça oluşmaz. Kristal oluşması için idrarın tuzla süpersatüre olması gerekir. Kristalleri oluşturan kimyasalların idrar ekskresyonunun
artmasıyla, kristalizasyon riski artar. Taş oluşum ve gelişimi için idrarın kristaller tarafından devamlı süpersatüre olmasına gerek yoktur. Dehidratasyon ya da yemek sonraları olduğu gibi intermittan süpersatürasyon yeterlidir. İdrarın kompleks solüsyon olması nedeniyle, birçok faktör kristalizasyon için gerekli iyonların oluşmasını etkiler. Bu sebeple, kalsiyum okzalatın kristalizasyon potansiyeli kalsiyum ve okzalatın idrardaki toplam konsantrasyonundan ziyade iyonların kimyasal aktivitesi ile ilgilidir. Sitrat ve fosfat gibi maddeler, kalsiyum ile; magnezyum ve sodyum gibi elementler ise okzalatla kompleks oluşturarak, herbirinin serbest iyon konsantrasyonunu azaltırlar. Rekürren kalsiyum okzalat taşı olanların idrarında yüksek kalsiyum ve okzalat satürasyonu varken, daha az inhibitör vardır.
Böbrekte kristal agregasyonu, taşa dönüşmede ilk aşamalardan birisidir. Kristal agregasyonu, idrarlarında agregasyon inhibitörleri eksik olanlarda oluşur. İdrar glikoproteinleri; nefrokalsin ve Tamm-Harsfall proteini, basit solüsyonlarda kristal agregasyonunun potent inhibitörleri iken, sitrat ve magnezyum, kristal gelişiminin inhibitörleridir.
Medüller sünger böbrek, üreteropelvik bileşke tıkanıklıkları ya da tübüler epitelyumun yapışkanlığının arttığı durumlarda kristal birikme riski artar. Bakteriyel enfeksiyonlar, idrar matriksini artırarak kalsiyum okzalat taşı oluşma riskini artırır. Bu da kristalin yapışmasını hızlandırır. Sonuç olarak, böbrek epitelyum hücrelerinden, değişmiş kalsiyum ve okzalat transportu, interstisyel ve intrasellüler kristalizasyonla sonuçlanır. Bu kristaller böbrekte kalarak taşın çekirdeğini oluşturur (14).
Sonuç olarak taş oluşum etyolojisini izah etmek için süpersaturasyon-kristalizasyon, idrar inhibitörlerinin yokluğu, matriks-nükleasyon, epitaksi teorisi ve kombine teoriler gibi teoriler ortaya atılmıştır (15).
3-2.A)Süpersaturasyon-Kristalizasyon Teorisi
Belirli bir pH ve sıcaklıktaki suya kristalize olabilen bir element konulduğunda,solüsyon halinde kalır. Ancak bu element miktarı artınca belirli bir seviyeden sonra artık eriyik halde kalamaz. Doymuş haldeki madde kristalize olmaya başlar, yani solüt veya solüte solüsyon halinde kalabilmeleri için belirgin bir limit vardır. Bu noktaya kadar erimiş halde iken, bu noktadan sonra aşırı doymuş solüsyondaki madde kristalize olmaya başlar. pH ve sıcaklık elementlerin solüsyonda erime ve kristalizasyonda çok önemlidir. Vücut sıcaklığı genelde 37° C olup değişmemesine karşın idrar pH değişiklikleri sık görülür. Eğer solüsyonda kalsiyum-oksalat gibi iki element varsa satürasyonu bu iki maddenin miktarı
sağlar. Bu iki maddenin satürasyonu arttırıldığında belirli noktadan sonra burada da kristalizasyon oluşur. İdrar kompleks bir solüsyon olduğundan elementin sudaki miktarı ile idrar satüre hale gelmez. İdrar suya nazaran daha fazla maddeyi solüsyon halinde (süpersatüre solüsyon) tutabilme özelliğine sahiptir. Zira idrardaki birçok elektrik yüklü iyonların karışımı bu maddelerin erimesini arttırır. Ayrıca idrar içerisindeki sitrat gibi bazı organik maddeler kalsiyum ile birleşerek erimesi kolay kalsiyum sitrat oluşumuna sebep olur. Sitrat eksikliği, mevcut kalsiyumun oksalat ile birleşmesine, yani taş oluşumuna zemin hazırlar (15).
Böbrek içerisinde birtakım biyolojik oluşumlar sonucu kristalizasyon papillada da meydana gelebilir. Oradan atılan ve idrarda yüzen mikrolitler üzerinde kristalizasyon devam eder. Bazı şartlar altında değişik kimyasal etkiler sonucu kristaller birbirine yaklaşır ve bağlanırsa (agregasyon) kristal kitlesi oluşur. Oluşan bu kristal kitlesi etrafında yeni agregasyon (kristal yapışmalar) oluşarak ve ya yüzeydekiler nükleus rolü oynayarak kristalin büyümesine ve taş oluşumuna sebep olurlar (15).
3-2.B) İnhibitör Eksikliği Teorisi
Bazı insanlarda idrarın aynı miktar ve yapıda sistin, ürik asit, kalsiyum oksalat içermesine rağmen taş oluşurken bazılarında oluşmamaktadır. İdrarda kristalizasyonu önleyen bazı inhibitor maddeler vardır. Bunlar; düşük moleküllü peptidler, yüksek moleküllü glikoproteinler, matriks (matriks – A maddesi), matriksin yüzeyindeki elektrik içeren zeta potansiyel, SH bağı (sülfidril) içeren üromukoidler, alanin, sitratlar, hatta ürik asidin erimesini sağlayan üre gibi maddeler organik inhibitorlerdir. Fosfatlar, pirofosfatlar, ortofosfatlar, Mg, eser elementlerden Zn ise kristalizasyonu önleyen inorganik inhibitorlerdir. Bunlar içerisinde en etkili olanların pirofosfatlar olduğu düşünülmektedir. Ancak ağızdan pirofosfat alımı idrardaki miktarını artırmaz. Birçok insanda süpersaturasyon mevcut olup, kristal oluşabilir. Ancak bu kristaller büyüyemez ve küçük kalarak kolayca idrarla atılır. Kristallerin oluşmasını veya en azından büyüme ve agregasyonunu önleyen bazı inhibitor maddeler vardır. Taş yapan kişilerde süpersaturasyon – kristalizasyonla beraber idrardaki inhibitor maddelerinin eksikliği beraberce görülmektedir (16).
Matriks, idrardaki proteinlerin bir ürünü olup, protein, heksan ve heksanaminler içerir. Genellikle kalsiyum içeren taşların % 3’ünü, ürik asit taşlarının % 2’sini ve matriks taşlarının %65’ini meydana getirir. İdrardaki üromukoidlere çok benzer. Böbrekteki salgılanan siadilase (N– Acetyl Neuraminidase) enzimi ile üromukoidlerdeki siyalik asidin çıkarılması sonucu proksimal tüp hücrelerinde oluşur. Matriks bir taraftan kristal büyüme ve agregasyonunu önleyerek inhibitor etki yaparken; diğer taraftanda taş yapısının % 2–10’unu oluşturmaktadır. Nadir olarak enfekte ve zayıf fonksiyon yapan böbreklerden tamamen matriksten ibaret olan matriks taşları oluşur. Matriks taşları genellikle grafilerde radyolüsendir. Bazı araştırmacılar matriks üzerinde “Substans – A” adı verilen immunolojik bir komponentin varlığına ve buna bağlı olarak taşa özgü antijenlerin varlığına dikkat çekmişlerdir. Üzerinde biriken kristallerin cinsine göre taş içerisinde matriks dağılımı değişiklik gösterir. İdrarda bulunan yabancı cisimler, epitel döküntüleri, eritrosit, lökosit gibi hücreler, albumin, α-1 globulin, α-2 globulin matriks rolü oynayıp üzerinde kolayca kristalizasyon ve agregasyon oluşturarak taş oluşumuna yol açarlar. İdrarda mevcut albumin, alfa-1 ve alfa-2 globulinler, nadiren gama globulinler de matriks görevi yapabilir ve kristal birikimi için bir çatı görevi görebilir (16).
3-2.D)Epitaksi Teorisi
İdrarda çok fazla kristal oluşursa idrarın kalan kısmında kristal yapan maddenin saturasyonu azalır. Artık kristalin büyümesine imkan kalmaz. Ancak bir başka element fazla ise bu defa ilk kristalin yüzeyine bunlar yapışarak (epitaksi) dış tabakası başka cins olan taş oluşur. Ürik asit kristalleri üzerine kalsiyum oksalat kolaylıkla epitaksi ile tutunabilir. Sistin başka bir nükleusun üzerine tutunamaz. Kristaller papillada oluştuktan 3 – 5 dakika sonra renal pelvise oradan da mesaneye atılmaktadırlar. İdrarın böbrekten mesaneye geçişi 5 – 10 dakika içinde olduğu için kristal böbrek tüplerini tıkayacak kadar büyümeden kaliksler yoluyla üretere geçer. Kristallerin atılmaması için ya çok aşırı süpersaturasyonla hızlı büyümesi veya üriner sistemde staza neden olan bir patolojinin bulunması gerekir (16).
3-2.E) Kombine Teori
Taş oluşumu etyolojisinde bugüne kadar ortaya atılan tüm teoriler birleştirilerek süpersaturasyon, kristalizasyon, inhibitor yokluğu ve matriksin etkisi, hep beraber değerlendirilmekte ve taş oluşumu için böbreğin, kristalize olabilecek maddelerin yeterli miktarda atacak ve pH’ı düzenleyebilecek düzeyde olması gerekmektedir. Taş oluşumu için her zaman süpersaturasyon, kristalizasyon, agregasyon, epistaksi, inhibitörler ve matriks gibi
faktörlerin etkilerinin oluşumu veya etkilerini artıran nedenler her olguda belirlenemez. Bunlara idiyopatik taş hastalığı denilir (16).
4) BÖBREK TAŞ HASTALIĞINDA TEDAVİ SEÇENEKLERİ
Böbrek taşı saptanan hastalarda taşın lokalizasyonu, boyutları, tek ya da birden fazla olması, üriner sistemin özellikleri, hastanın ek patolojileri, yaşı ve aktivitesi gibi faktörler, tedavinin planlanmasında önemlidir. Tedavinin amacı, akut dönemde hastanın ağrıdan kurtarılıp rahatlatılması, üriner sistemin taşlardan olabildiğince temizlenmesi, sonraki dönemde ise hastada yeni taş oluşumunun veya var olan taşın büyümesinin önlenmesidir. Üriner sistem taşlarının tedavisi, hastaya çok yönlü bir yaklaşımı gerektirir. Medikal tedavi, açık cerrahi, endoürolojik yöntemler, Ekstrakorporeal Shock Wave Lithotripsy (ESWL) ve profilaktik tedavi gibi seçenekler , hasta için en uygun zaman ve kombinasyonda kullanılmalıdır (15).
4-1) Medikal Tedavi
Medikal tedavi, renal kolik, küçük taşların düşürülmesi, taş hastalığına eşlik eden enfeksiyonların tedavisidir. Renal kolik tablosundaki hastalarda, parenteral antispazmotikler ve nonsteroidantiinflamatuarlar faydalıdır. Bunlara yanıt alınamadığında, morfin ve benzeri narkotik analjezikler kullanılır (15). Boyutları 4-5 mm’ye kadar olan ve düzgün yüzeyli taşların medikal yöntemlerle düşürülebilme olasılığı %40-50 kadardır. Buna karşın 6 mm’den büyük çaplı taşların spontan düşme olasılığı %5’den azdır (17). Taşların düşürülmesinde, taşın büyüklüğü kadar, şekli, lokalizasyonu, böbreğin anatomik özellikleri, hastanın sıvı alımı ve aktiviteside önemlidir (15). Alt kalikste lokalize olan taşlar, düşürülme şansı en az olan taşlardır. Düşürülebilecek taşı olan hastaların sıvı alımları arttırılarak, günlük idrar miktarı 3000 cc’nin üzerine çıkarılmalıdır. İdrar analizlerinde enfeksiyon saptanan hastaların uygun antibiyotik ile tedavisine başlanılması yerinde olur. Alt kalikse yerleşmiş, ESWL uygulamak için çok küçük boyutlu olan ve fazla yakınmaya ve tekrarlayan üriner enfeksiyona neden olmayan taşlar belirli aralıklarla kontrol edilmek şartıyla izlemeye alınabilirirler (15).
Üriner sistem taş hastalığında, taşların eritilmesinde medikal yöntemlerin, ürik asit taşları dışında yararı yoktur. Medikal tedaviye uygun ürik asit taşlı hastalarda, hidrasyon, idrarı alkalinize etme ve idrardaki ürik asit düzeyi azaltılmaya çalışılır. İdrar pH‘ı 6.5-7 arasında tutulmaya çalışılır (15).
4-2) Proflaksi
Rekürren üriner sistem taşı olan hastalarda %97 oranında metabolik ya da çevresel faktörler rol oynamaktadır. Bu hastalarda profilaktik tedavi, yeni taş oluşumunun engellenmesinde oldukça etkilidir ve hastayı invaziv işlemlerden korumaktadır (15). Yapılan çalışmalar bir kez taş oluşturan hastalarla, rekürren taş hastalığına yakalanan hastalarda, aynı sıklık ve ciddiyette metabolik bozukluklara rastlanabildiğini göstersede, bazı hastalara profilaktik tedavi yapılmasa da yeni taş oluşumu olmayabilir. Yinede bazı serilerde 7 sene içinde taş rekürrens olasılığı %50‘den fazladır (15).
4-3) Vücut Dışı Şok Dalgası (ESWL)
ESWL hayvan deneylerindeki başarılı sonuçların ardından 1980 yılında ilk kez insanlarda denenmiştir. Cihazın ana çalışma prensibi ses dalgalarının tek bir odak üzerine toplanarak taşların parçalanmasıdır. Taş odaklanması floroskopi ve ultrasonografi ile olabilmektedir. Enerji türleri ise elektrohidrolik, elektromanyetik ve piezoelektrik jeneratörler olabilir.
ESWL tedavisinin kontrendikasyonları gebelik, aort ve renal arter anevrizması, ciddi iskelet anomalileri, ciddi obezite, kontrol altına alınamamış kanama pıhtılaşma bozuklukları ve kontrol altına alınamamış üriner sistem enfeksiyonlarıdır (18). ESWL seansları ideal olarak üçten fazla olmamakla beraber en fazla beş kez yapılmalıdır. ESWL başarısını taş kütlesinin yeri, toplam taş yükü, karşı böbreğin durumu, taşın bileşimi ve sertliği etkilemektedir. Üst kaliks taşları daha hızlı, alt kaliks taşları ise daha düşük oranda temizlenmektedir. Alt kaliks taşları %35’lere varan oranlarda temizlenememektedir. Buna sebep olarak dar infindibular açı, uzun infindibulum ve dar infindibulum suçlanmakla birlikte yeterli kanıt yoktur. Taş kütlesinin 300 mm²’den, çapının ise 20 mm’den küçük olduğu durumlarda ESWL daha başarılı olmuştur. Kalsiyum oksalat monohidrat ve sistin taşları şok dalgalarına dirençli iken kalsiyum oksalat dihidrat ve struvit taşları daha kolay fragmante olurlar. Ayrıca akım problemleri, böbreğin anormal pozisyonu, anormal renal ünite, parankimal anormallikler ESWL başarısını olumsuz yönde etkilemektedir (18).
Renal pelvis için 1 cm’e kadar % 90, 2.5 cm’e kadar % 70, alt kaliks için 1 cm’e kadar %60-80, 2 cm’e kadar ise %40-80 taşsızlık, staghorn taşlarda ise %50 taşsızlık sağlanabilmektedir. ESWL komplikasyonları enfeksiyon, hematom, taş yolu, aritmi, renal fonksiyon kaybı, hipertansiyon, taş rekürrensidir (18).
4-4) Cerrahi Tedavi
Klasik cerrahi yöntemler, böbrek taşlarının tedavisinde giderek az oranda kullanılmalarına karşın etkin ve geçerli yöntemlerdir. Cerrahi yöntemlerde postoperatif rezidüel taş oranı %5-15 oranındadır. Daha az invaziv yöntemlerle kıyaslandığında morbiditenin (ağrı, enfeksiyon) yüksek ve hastanede kalış süresinin uzun oluşudur (15).
4-4.A) Cerrahi Tedavi Endikasyonları
1- İnatçı üriner enfeksiyonlar
2- Böbrekte ilerleyici hasar oluşması 3- Üriner obstrüksiyon
4- İnatçı ağrılar 5- Ciddi hematüri 6- Kompleks taş yükü 7- Ektopik böbrek
8- Transplant böbrek (üzerine bağırsakların gelme ihtimalinden dolayı) 9- Birlikte başka bir cerrahi yapılacak olması
10- Nonfonksiyone alt pol (parsiyel nefrektomi)
11-ESWL veya perkütan nefrolitotomi veya üreteroskopik girişimlerin başarılı olmadığı durumlar.
12-İntrarenal anatomik anormallikler (infindibulum darlığı, üreteropelvik darlık, kaliksiyel divertikülde lokalize olan taş). Bu kriterlerden bir yada birden fazlasının birlikte olması, cerrahi tedavi endikasyonudur (15).
4-4.B) Açık Cerrahi Yöntemleri
Böbrek taşı ameliyatlarında böbreğe ulaşmak için posterior lumbotomi, flank yaklaşım veya anteriordan transperitoneal yaklaşımlar kullanılmaktadır. Posterior lumbotomi’de hasta
yüz üstü pozisyonundayken M. sacrospinalis ve M. latissimus dorsi’nin arasından direkt olarak böbreğe ulaşılır. Böbrek pelvisi ve üreter üst uç taşları için ideal bir yaklaşımdır (19).
Flank insizyon açık böbrek operasyonlarında en sık kullanılan insizyondur. Hasta bükülebilir operasyon masasında lateral dekübit pozisyona benzer şekilde yatırılır. Böbreğin konumuna göre subkostal, interkostal insizyon ya da 11. veya 12. kosta rezeksiyonu yapılarak yaklaşılabilir. Ekternal ve internal abdominal oblik kaslar, M. tranversus abdominis ve arkada M. latissimus dorsi kesilmektedir (19).
Anterior transperitoneal girişim sırt üstü pozisyonunda orta hat veya Chevron insizyonuyla uygulanır (19).Bu tekniklerle böbreğe ulaşıldıktan sonra, böbreğin anatomik yapısı ve taşın konumuna göre cerrahi teknik seçilir. Taşa pelvis insizyonuyla ulaşılacaksa pyelolitotomi, renal parankim insizyonuyla ulaşılabiliyorsa nefrolitotomi veya sintigrafide fonksiyon göstermeyen, kronik obstrüksiyonlu, kompleks taşları olan ve tekrarlayan enfeksiyonu olan hastalara nefrektomi uygulanır (19).
4-4.C) Minimal İnvaziv Cerrahi Yöntemler
Vücuda ve böbreğe cerrahi sırasında verilecek zararı en aza indirmek için yeni cerrahi teknikler geliştirilmiş ve bu teknikler minimal invaziv cerrahi teknikler olarak adlandırılmıştır. Taş cerrahisi için minimal invaziv cerrahi tekniklerin gelişimi fiberoptik görüntüleme gibi birçok teknolojik gelişmeye bağlı olarak ilerlemektedir. Bu teknikler arasında retroperitoneoskopik pyelolitotomi, retrograd intrarenal taş cerrahisi (RIRS) ve daha da önemlisi PNL sık olarak uygulanmaktadırlar.
Optiksel endoskopinin modern çağı Max Nitze ve Drensden’nin bir sistoskobun ucuna taktıkları bir optik ve ışık kaynağı olarak da elektrikli, platin bir teli kullanmaları ile başlamıştır (1). Bu şekilde 1877’de ilk ürolojik endoskopu, üretrayı ve mesaneyi incelemek üzere kullanmışlardır. 1883’de Glaskow’dan David Nevman kadın mesanesinde kullanmak üzere ilk yeni Edison lambasını uyarladı (16). 1889’da teleskopun ve ışığı taşıyan kılıfın birbirinden ayrıldığı ilk sistoskop Boiseau du Rocher tarafından geliştirildi. Troter 1948 yılında açık böbrek cerrahisi sırasında böbrek toplayıcı sistemini görüntülemek amaçlı pediatrik sistoskopu kullanmıştır. Hopkins 1965 yılında yuvarlak çubuk lensleri modern tıbbın kullanımına sunmuştur. 1976 yılında da Fernstrom ve Johansson ilk planlı PNL operasyonunu gerçekleştirmişlerdir (1).
Rijit üreterorenoskopi (URS) ve laparoskopik cerrahinin böbrek taşı tedavisindeki yeri sınırlıdır. Proksimal üreter taşlarına müdahalede faydalıdırlar. Özellikle ventral kaliksiyel
divertikül taşları için laparoskopik cerrahi bir seçenektir. Pelvik böbrek için, ESWL yanında laparoskopik cerrahi önerilir (20). Laparoskopi son yılların hızla yükselen yeni trendi olsa da henüz PNL’nin tahtını sallayamamıştır. PNL’ye göre daha uzun sürmektedir, daha invazivdir, kozmetiği daha kötüdür ve öğrenme süreci daha uzundur. Laparoskopik müdahale, taşın yanında başka bir patolojiye (örneğin üreteropelvik bileşke darlığı) daha müdahale edilecekse ya da böbrek girişinin gerekli durumlarda daha güvenli yapılması istenildiğinde laparoskopik görüntü altında giriş yapma şeklinde uygulanabilir (21).
4-4.D) PNL Ameliyatı
İlk defa Dr. Goodwin ve Dr. Bill Casey tarafından 1955 yılında antegradpyelografi deneylerinin sunulmasını takiben ilerleyen yıllarda optik ve radyolojik cihazlardaki gelişmeye paralel olarak Fernstrom ve Johannsson 1976 yılında perkütan bir yol oluşturarak böbrekten taş aldıklarını bildirdiler (1). PNL ameliyatı öncesi taşın yerleşim yerinin, böbreğin anatomik özelliklerinin ve üriner traktın değerlendirilmesine yönelik radyolojik tetkiklerden yararlanılır. İntravenoz pyelogram (İVP) ve bilgisayarlı tomografi (BT), füzyon ya da malrotasyon anomalisi, renal ektopi, ortopedik deformite ve obezitesi bulunan hastaların değerlendirilmesinde yardımcı yöntemlerdir. Akses için uygun giriş yerinin planlanması ve böbreğin komşu organlar ile ilişkisinin belirlenmesi için BT, İVP’ye göre daha avantajlıdır. BT’de retrorenal kolon ve hepatosplenomegali varlığının saptanması ve giriş yerinin buna göre belirlenmesi komşu organ yaralanmasına bağlı komplikasyonların önlenmesi açısından oldukça önemlidir. PNL daha düşük tedavi maliyeti, daha az morbidite ve daha kısa hastanede kalış süresi ve iyileşme süresi gibi nedenlerle açık ameliyatlara göre avantajlıdır. Günümüzde birçok merkezde açık cerrahinin yerini tamamen almıştır. Kontrol altına alınması mümkün olmayan kanama bozuklukları ve gebelik kontrendikasyonlarıdır. Hastalar antikoagulan, nonsteroid antiinflamatuar ilaçlar (aspirin gibi) alıyorsa operasyondan en az bir hafta önce kesilmelidir (22).
Önce litotomi pozisyonunda retrograd olarak ucu açık 4 – 6 F üreteral kateter opere olacak tarafa yerleştirilir. Üreter kateteri toplayıcı sistemin opak madde verilerek görüntülenmesini sağlamak, taşların kırılması esnasında küçük parçaların üretere kaçmasını önlemek için kullanılır (şekil-7). Üreter kateteri yerleştirildikten sonra foley sonda takılarak, üreter kateteri foleye sabitlenir.
Şekil 7. Oklüzyon kateterinin balonu şişirilmiş ve toplayıcı sisteme kontrast madde verilip üreteropelvik bileşkeye oturtulmuş görütüsü (26). (Campbell-Walsh Urology Tenth Edition Fig. 47.12’den alınmıştır.)
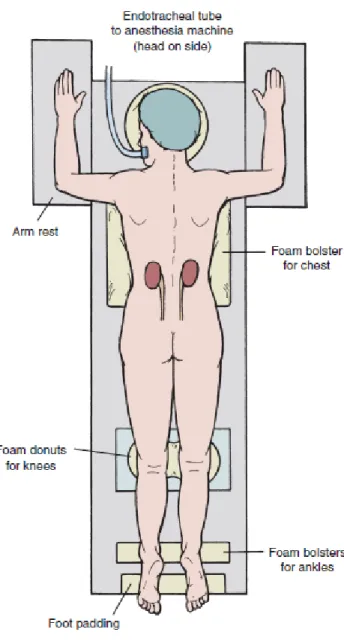
Hasta daha sonra C kollu masada prone (yüzükoyun) pozisyonunda yatırılır. Ventilasyonu kolaylaştırmak amacıyla her iki tarafa omuzdan krista iliaka’ya kadar silikon yastıklar yerleştirilir (şekil-8). Cildin povidon iyot ile hazırlanmasından sonra cerrahi steril örtüler yerleştirilir. Hastaya pozisyon verilirken, böbrek ve çevresinin C-kollu skopi cihazının görüntüleme alanı içerisinde kalması sağlanır. C kollu 90°’nin üzerinde hareket yeteneğine ve hafızaya sahip olmalıdır. Böylece görüntü ekranda muhafaza edilebilir (23).
Şekil 8. Prone pozisyonda destek konulan noktalar (26). (Campbell-Walsh Urology Tenth Edition Fig. 47.8’den alınmıştır.)
Radyasyon kaynağı hastanın altına yerleştirilerek cerrahın maruz kalacağı radyasyon miktarı minimale indirilmiş olur. Hastaya uygun pozisyon verildikten sonra intrarenal toplayıcı sistem ve taşın yerini belirlemek icin çoğu zaman retrograd pyelografi yapılır ve ona göre hedef kaliks belirlenir. En sık kullanılan giriş yeri böbrek alt polünün dorsal kaliksidir. Bu bölgede ana damarlar olmadığı için kanama oldukça azdır. Renal pelvise ve infindubular bölgeye direkt giriş yapılmamalıdır (24). İnterkostal veya suprakostal girişler özellikle üst pol yerleşimli ve staghorn taşların tedavisinde kullanılır. Yöntem için en uygun nefrostomi traktının seçimi çok önemlidir. Tercih edilen yaklaşım posterior kaliks yoludur. Böylece renal pelvisi çevreleyen majör vasküler yapılardan kaçınıldığı gibi parankimden giriş kateterin
uygun pozisyonda stabilizasyonunu sağlamaktadır. Renal pelvise doğrudan giriş renal arterin posterior dalını yaralama riskini taşıdığından kaçınılmalıdır (25).
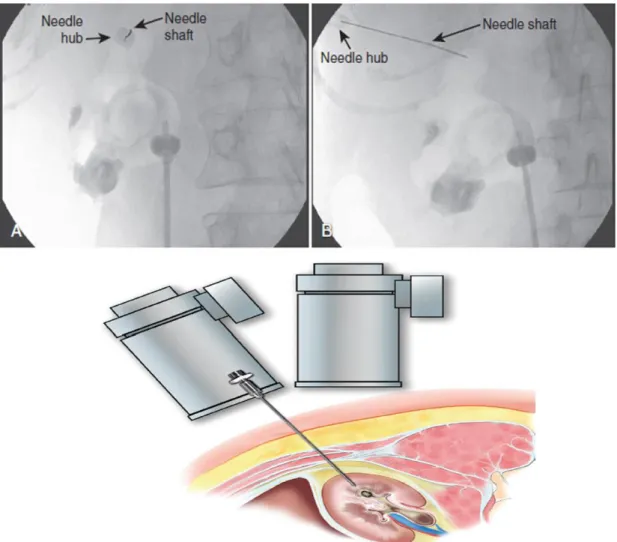
Genellikle iğne girişi ne kadar medial olursa renal arterin büyük kollarının yaralanma riskide o kadar artar. C kollu dik pozisyonda iken toplayıcı sistem gözlenir ve uygun kaliks tespit edilir. C kollu 90° kalikse girişte medial dik düzlem belirlenir. C kollu floroskopiye daha sonra 30° rotasyon yaptırılır. Kaliks belirlendikten sonra 18 numara translumbar anjiografi iğnesi ile C kollu 30° pozisyondayken girilir. Flouroskopi ekranında boğa gözü işareti elde edilmesiyle iğnenin uygun yönü belirlenmiş olur (şekil-9). İğnenin kaliks içine girmesiyle stile çıkarılır ve idrar veya hava veya her ikisinin birlikte aspire edilmesiyle doğru yerde olunduğunu gösterir.
Şekil 9. Flouroskopi eşliğinde iğne-gözü tekniği. A) Skopi ünitesinin üst kısmı cerraha doğru 30 derece çevrilerek iğnenin kaliks açısına uygun girişi. B) Skopi ünitesi dik pozisyona getirildiğinde iğne yan profilden böbreğe girdiği trakt boyunca izlenmekte (26) (Campbell-Walsh Urology Tenth Edition Fig. 47.19’den alınmıştır.)
Yumuşak uçlu J rehber tel iğneden sokularak üreteropelvik bileşkeye doğru itilir. İğne çıkartılarak telin bulunduğu bölgeye 1 cm insizyon yapılır. Telin üzerinden trakt nefroskopun çapına göre 30 F’e kadar dilate edilebilir. Trakt dilatasyonunda birtakım teknikler kullanılabilir. En sıklıkla kullanılanlar Amplatz dilatasyon seti ya da 10 cm lik 30 F dilatasyon yapan balon kateter setidir (şekil-10).
Şekil 10. A) Mekanik dilatatör B) Balon dilatatör (26) (Campbell-Walsh Urology Tenth Edition Fig. 47.24 ve Fig. 47.25’ten alınmıştır.)
Kalikslere 12. kosta üzerinden giriş yapıldığında hidrotoraks ve hemotoraks riski artmaktadır. Dilatasyon sonunda trakta yerleştirilen renal sheat içerisinde 19 F veya 26 F rijid nefroskopla girilir ve sisteme ulaşılarak taşların görülmesi için sistem içerisindeki pıhtılar aspire edilir (27). Nefroskopi sırasında kullanılan irrigasyon sıvısı vücut sıcaklığında olacak şekilde ve % 0.9’luk NaCl (izotonik) kullanılır. Küçük boyutlu taşlar, taş yakalama forsepsleri kullanılarak direkt alınırken, büyük hacimli taşlarda ise intrakorporeal litotriptörlerin yardımıyla taşlar küçük parçalara ayrıldıktan sonra çıkartılır. İntrakorporeal litotripsi amacıyla kullanılan değişik litotriptörler mevcuttur. Bunlar; ultrasonik, elektrohidrolik, lazer ve pnomotik (balistik) litotriptörlerdir. Kırılan parçalar değişik forsepsler aracılığı ile dışarı alınır. Taşlar tamamen temizlendikten sonra trakta nefrostomi kateteri yerleştirilir (şekil-11). Nefrostominin sistemde olup olmadığını görmek için nefrostomiden opak madde verilerek C kollu skopi ile kontrol edilir. Nefrostomi kateteri cilde sütürle tespit edildikten sonra hastanın pansumanı yapılarak operasyon sonlandırılır.
Şekil 11. Re-entry nefrostomi kateterizasyonu (26) (Campbell-Walsh Urology Tenth Edition Fig. 47.30’dan alınmıştır.)
Bazı durumlarda özellikle hastalarda alınan taş küçük ve sistemde kanama yoksa nefrostomi takılmaz (tubeless). Pediatrik PNL’de de aynı işlemler yapılmaktadır ancak burada daha küçük ölçekli amplatz renal dilatator seti ve pediatrik nefroskop, 4 F veya 5 F üreter kateteri kullanılmaktadır (22).
4-4.D.1)PNL Endikasyonları 1. Taş yükünün >2 cm olması
2. Taşa bağlı olduğu bilinen enfeksiyon olması
3. Böbrekte veya toplayıcı sistemde anatomik anomali olması -Atnalı böbrek
- Divertikül taşı 4. Alt pol taşı
5. Proksimal üreterde büyük taş
6. Şok dalga tedavisine (ESWL) dirençli taş cinsi (örn. sistin) 7. ESWL veya üreteroskopi (URS) ile tedavi edilememiş taşlar
4-4.D.2)PNL Sonuçları
PNL operasyonunun uzun dönem sonuçlarıyla ilgili olarak ilk geniş seri 1985 yılında Segura ve arkadaşları tarafından yayınlanmış ve PNL uygulanan 1000 hastada % 98 başarı
elde edildiği bildirilmiştir (28). PNL sonrası taşsızlık oranı değişik serilerde % 65–87.5 arasında değişmektedir. Bilateral staghorn taşlar dahi birden fazla girişim sonucu tamamen taşsız hale getirilebilmektedir. PNL’nin komplet staghorn taş tedavisinde erken dönemde açık cerrahiye göre daha düşük taştan temizlenme oranına sahip olmakla birlikte, takipte benzer sonuçlara ulaşıldığını ve düşük morbidite, kısa operasyon zamanı, erken iyileşme periyodu gibi avantajlara sahip olduğunu bildirmişlerdir (29).
Khaled ve arkadaşlarının 2005 yılında yayınlanan makalelerinde, staghorn taşların tedavisinde PNL’ye karşı açık cerrahinin sonuçları ilk defa prospektif randomize edilmiştir. Taştan temizlenme erken postoperatif dönemde PNL için % 44, açık cerrahi için % 66, takiplerinde ise sırasıyla % 74 ve % 82 olarak gerçekleşmiştir. Transfüzyon gerektiren kanama, sepsis, idrar kaçağı ve yara enfeksiyonu gibi major postoperatif komplikasyonlar açısından iki tedavi grubu arasında önemli bir farklılık gösterilmemiştir (30).
4-4.D.3) PNL Komplikasyonları
Majör komplikasyonlar, tecrübeli ellerde bile, PNL hastalarının %1.1-7'sinde görülebilir. Minör komplikasyonlar ise hastaların %15-25'inde gelişir. %1-10 oranında görülen, transfüzyon gerektiren kanama en önemli komplikasyondur. Arteriovenöz fistül ya da psödoanevrizmadan kaynaklanan ve acil embo1izasyon gerektiren kanama hastalarının %0.5'inden azında görülür (31,32).
Diğer komplikasyonlar olarak, hastaların %0.3-2.5'inde sepsis, %5'ten azında komşu organ yaralanması, %5'ten azında başarısız giriş ve %2'sinden azında böbrek pelvisi ve üreter yaralanması görülür. Açık cerrahiye geçiş nadiren görülür ve genellikle PNL ile ilk deneyimlerde gereksinim duyulur. PNL için ölüm oranı %0.046 ve %0.3'tür (31,33). Suprakostal giriş yapıldığında, drenaj gerektiren pnömotoraks oranı % 4-12'dir (34). PNL ile ilgili ilk deneyimlerde, dilatasyon işleminin böbrekte oluşturduğu hasarın boyutu önemlidir. Halbuki, perkütan traktı boyunca bazı skar alanları oluşmasına rağmen, bir çok çalışma böbrek fonksiyonu üzerinde küçük yada anlamsız bir etkiye sahip olduğunu göstermiştir (35).
PNL irrigasyon sıvısının bir miktar emilimine neden olabilir. Bu yüzden, fizyolojik irrigasyon sıvısının kullanımı gereklidir. Emilen sıvının miktarı daha çok irrigasyon basıncına ve işlemin uzunluğuna bağlıdır. Toplayıcı sistemin yırtılması nedeniyle gelişen sıvı ekstravazasyonu durumunda daha fazla miktarda sıvı emilimi olur. Ekstravazasyon genellikle retroperitoneal dokuya olur ve floroskopi esnasında böbreğin mediale yer değiştirmesiyle fark edilebilir. Küçük yırtılmalar PCNL esnasında sık görülür ve eğer düşük basınç kullanılıyorsa
işlemin erken sonlandınlması genellikle gerekli değildir. Halbuki; daha anlamlı yırtılmalarda, uygun olan işlemin sonlandınlması ve nefrostomi ile drenajın sağlanması gerekmektedir. Daha küçük yırtıklar genellikle 24-48 saatte iyileşerek kapanacağı için PNL işleminin tamamlanmasına olanak sağlar (36). İntraperitoneal ekstravazasyon daha az sıklıktadır ama retroperitoneal ekstravazasyondan daha ciddi bir komplikasyon olarak görülür. Hasta prone pozisyonunda olduğu için batında gelişen distansiyonu farketmek zor olabilir. Anestezi uzmanı, nabız basıncında azalma ve santral venöz basınçta artışa eşlik edecek şekilde hastanın diyastolik kan basıncındaki artışı fark eder. Daha sonra karın basıncının artmasıyla ventilasyon daha zorlaşır (37). İntraperitoneal ekstravazasyon güçlü diürezis uygulayarak tedavi edilebilir; buna alternatif olarak peritoneal drenajın uygulanabileceğini belirten çalışmalar mevcuttur (38).
PNL için özellikle interkostal giriş yapıldığında, akciğer ve plevra yaralanma riski yüksektir. Hopper ve Yankes kendi serilerinde, tam ekspirasyon sonrası yapılan interkostal girişlerde, plevranın %86, akciğerinde %29 oranında yaralandığını ve bunların %79’unun sağda, %14’ünün ise sol tarafta görüldüğünü yayınladılar (6). Suprakostal giriş gerçekleştirildiğinde plevral boşluğa ekstravazasyon görülebilir. Çalışma kanalının kullanılması intrarenal basınç düşük olduğundan plevraya olan ekstravazasyonu minimale indirir. Suprakostal girişin uygulandığı her PNL uygulamasının sonunda göğüs incelenmelidir. Alternatif olarak göğüs röntgeni ile değerlendirilebilir. Eğer klinik bulgular bu komplikasyonların varlığını doğrularsa, göğüs tüpü konulması gereklidir.
Kolon yaralanması ameliyat sonrası nefrogramda tespit edilen nadir bir komplikasyondur. Tipik olarak yaralanma retroperitonealdir. Bundan dolayı peritonitin bulgu ve belirtileri nadirdir. Eğer yırtık ekstraperitoneal ise hasta takip edilebilir; böbreğe üreter katateri ya da double J stent yerleştirilerek toplayıcı sistemin basıncı azaltılır ve nefrostomi tüpü intrarenal pozisyondan intrakolonik pozisyona çekilerek kolostomi işlevi görür. Kolostomi tüpü en az 7 gün tutulur ve nefrostogram ya da retrograd piyelogram çekilerek kolon ve böbrek arasında bağlantı olmadığı ortaya konularak tüp alınır (39,40).
Eğer organomegali yoksa, PNL ile dalak ve karaciğerin yaralanması nadir görülen bir durumdur. Dalağın perfore veya lasere olduğu durumlarda genellikle splenektomiyle sonuçlanacak derecede kanama meydana gelir ve cerrahi eksplorasyon gerekir. Karaciğer yaralanmalarında ise tedavi konservatiftir ve nadiren cerrahi eksplorasyona gerek duyulmaktadır.
4-4.D.4) Perioperatif Komplikasyonların Sınıflandırılması (Modifiye Clavien Sistemi) Günümüzde perioperatif komplikasyonların sınıflandırması ile ilgili standartizasyon bulunmamaktadır. 2004 yılında Clavien ve arkadaşları, 1992 yılında yaptıkları sınıflandırmayı tez-12 60 modifiye ettiklerini bildirmişlerdir (41) (tablo-1).
Buna göre derece 1 komplikasyonlar, farmakolojik, endoskopik veya cerrahi müdahaleye gerek duyulmayan postoperatif dönemdeki anormal değişiklikleri kapsar. Derece 1’de kullanılabilen ilaçlar diüretikler, antipiretikler, antiemetikler, antiinflamatuarlar ve elektrolitlerdir. Örneğin ateş yükselmesi, kreatinin seviyesinde geçici yükselme gibi durumlarda.
Derece 2 komplikasyonlar ise diğer medikal ilaçların kullanılmasını gerektiren durumlardır. Örneğin total paraenteral nutrisyon (TPN) ürünleri, kan transfüzyonu veya diğer antihipertansif ilaçlar, proflaksi dışında antibiyoterapi gerektiren durumlar (İYE, pnömoni, yara yeri enfeksiyonu)
Derece 3 komplikasyonlar ise artık cerrahi veya endoskopik müdahale gerektiren durumları kapsar. Bunun ise 2 alt sınıfı bulunmaktadır. 3A lokal anestezi altında müdahale edilen komplikasyonlarken, 3B ise genel anestezi altında müdahale edilen durumlardır.
Derece 4 komplikasyonlar ise organ bozukluklarını kapsar. 4A tek organ bozukluğuyken (örneğin nefrektomi, komşu organ yaralanması, akciğer yetmezliği gibi durumlar), 4B ise çoklu organ bozukluğudur.
Tablo-1: Cerrahi komplikasyonların sınıflandırılması
Derece Açıklama Örnekler
Derece 1 Farmakolojik tedaviye veya cerrahi, endoskopik ve radyolojik müdahale gerektirmeyen normal postoperatif dönemdeki değişiklikler. İzin verilen tıbbi ilaçlar antiemetikler, antipiretikler, analjezikler, diüretikler, elektrolitlerdir.
Ateş, kreatinin seviyesinde geçici yükselme
Derece 2 Derece 1’de kullanılan medikal ilaçlar haricinde kullanılmayı gerektiren durumlar
Kan transfüzyonları, İYE, pnömoni, nefrostomi traktından 12 saatten kısa süren idrar sızıntısı
Derece 3
A
B
Cerrahi, endoskopik veya radyolojik müdahale gerektiren durumlar Genel anestezi gerektirmeyen müdahaleler
Genel anestezi gerektiren müdahaleler
Ürinoma, pnömotoraks (toraks tüpü) Uzun ıslatmaya bağlı djs uygulama
Üreter-mesane taşı, müdahale gerektiren perirenal hematom, operasyonu sonlandırmayı gerektiren peroperatif kanama, AV fistül
Derece 4 A
B
Hayatı tehdit eden komplikasyonlar Tek organ işlev kaybı
Çoklu organ işlev kaybı
Komşu organ yaralanması, miyokard enfaktüsü, nefrektomi, akciğer yetmezliği
Sepsis Derece 5
d
Hastanın Ölümü
Hasta taburcu edildiği sırada komplikasyondan mustaripse derecenin yanına ‘d’ ekleniyor.
4-4.D.5) Endoürolojide Radyasyon
Bölünen hücreler radyasyona karşı daha hassastır. Karaciğer, böbrek, kas, kemik, kıkırdak ve bağ dokuları yetişkin canlılarda farklılaşmıştır ve bölünmediği için radyasyona karşı dirençlidirler. Kemik iliği hücreleri, gonadlar, lens, mide-bağırsak ve derideki epitel hücreleri ise duyarlıdırlar. Çocuk yaş grubunun erişkinlere göre radyasyonun oluşturabileceği zarar açısından daha hassas olduğunu söyleyebiliriz. Özellikle 15 yaşın altındaki çocuklar için risk yetişkinlere göre çok daha fazladır. Çocuk grupları arasında, 0-5 yaşındakiler radyasyon maruziyetine 10-14 yaşındakilere göre 5 kat daha duyarlıdır. Alınan radyasyon dozu aynı kalacak şekilde 1 yaşındaki bir çocukta erişkine oranla kanser gelişme ihtimali 15 kat fazladır (60). Endoürolojide minimal invazivliğe gidildikçe radyasyon bağımlı girişimler ve tetkikler artmaktadır. Bu işlemler arasında floroskopi kullanımının en fazla olduğu ve neredeyse her aşaması radyasyon bağımlı olan perkütan böbrek taşı cerrahisi üzerinde durmak istiyoruz. PNL cerrahisinde BT, USG (61) gibi alternatifler uygulanabilse de dünyada ve Türkiye’de en yaygın kullanılan görüntüleme yöntemi floroskopidir (62). Operasyona başlarken ve tüm operasyon boyunca; üreter katateri takma, akses, dilatasyon, rezidü taş veya lokalizasyon saptama, nefrostomi ve/veya antegrad stent takma gibi aşamalarda floroskopi kullanılmaktadır. PNL gibi diğer tüm radyasyon içeren endoürolojik işlemlerde öncelikli olarak birinci cerrah daha sonra da hasat ve diğer ameliyathane personeli risk altındadır. PNL sırasında organların maruz kaldığı dozları araştıran birden fazla çalışmada cerrahın en fazla radyasyona maruz kalan bölgesinin alt ekstremite, ayaklar, parmaklar ve elleri olduğu gösterilmiştir (63,64). Bunun için endoürolojik işlemler sırasında floroskopi kullanılırken maruz kalınan dozu azaltmak için spesifik önlemler alınabilir. Bunlar;
-Tüm personel kurşun kaplı önlük, tiroid koruyucu kullanmalı, -Minimal skopi süresi, önce düşün sonra prensibi,
-X- ışını kaynağı çalışma sırasında masa altında olmalı, -C kolun oblik kullanımı en az düzeyde tutulmalı, -Sürekli skopi yerine aralıklı skopi kullanılmalı, -Cerrah kurşunlanmış eldiven ve gözlük kullanmalı,
-Cerrah elini direkt x-ışını tüpü altına sokmamalı şeklinde sıralanabilir.
Yukarıda belirtildiği gibi çocuk yaş grubunda radyasyonun verebileceği zarar yetişkinlere oranla daha fazladır. Bu nedenle bu yaş grubunda ek tedbirler almak gerekir. Çocuk yaş grubunda ilk tanı anında veya taş tedavisi takibi için sadece USG isteyip gerekli
görülürse ek tetkiklere geçilmelidir. Yansıyan radyasyonu azaltmak için hasta bu amaçla tasarlanmış ekipmanla örtülmelidir. Özellikle PNL sırasında çocuk hastalarda gonad koruyucu kullanılmalıdır. X-ışını çalışma alanını gereksiz yere geniş tutulmamalıdır. Özellikle vücut hacmi çok küçük ve derinliği az olan infantil çağdaki hastalarda endoürolojik girişimlerde çok daha fazla dikkatli olunmalıdır.
5) GEREÇ-YÖNTEM
Bu çalışma, Dicle Üniversitesi Tıp Fakültesi Üroloji Anabilim Dalı kliniğinde Ocak 2012 ile Aralık 2012 tarihleri arasında böbrek taşı nedeni ile yatırılan ve PNL ameliyatı yapılan 251 hasta çalışma kapsamına alınarak yapıldı. Hastalar bu konuda bilgilendirilerek hem cerrahi hem de çalışma ile ilgili olarak bilgilendirilmiş ve yazılı onayları alınmıştır. Çalışmanın yürütülmesi için Dicle Üniversitesi Klinik Araştırmalar Etik Kurulundan (17.12.2012 tarihli 10 nolu karar) etik onayı alınmıştır.
İki taraflı PNL yapılanlar, ciddi iskelet deformitesi olan hastalar, verileri operasyon öncesinden hazırlanan forma doldurulmayan hastalar çalışma dışı bıraklıdı. Çalışmaya alınma kriterleri; tek taraflı PNL yapılan ve verileri kaydedilen tüm hastalar idi. Çalışma süresince opere edilen 251 hastadan, kayıtları düzenli tutulan ve dahil edilme kriterlerine uyan 198 hasta çalışmaya alındı.
Operasyon öncesi tüm olgularda tam kan, biyokimya, PTZ-INR, tam idrar tahlili (TİT) ve gereğinde idrar kültürü incelemelerine bakıldı. Direkt üriner sistem grafisi (DÜSG) ve ultrasonografi (USG) çekildi. Operasyon öncesi bütün hastalar böbrek anatomisi ve taşların yeri ve boyutunu belirlemek için kontrastsız bilgisayarlı tomografi (BT) ve/veya intravenöz piyelografi (İVP) ile değerlendirildi. Taşların boyutu en büyük çap ve bunu dik kesen çapın çarpımı ile mm2 cinsinden hesaplandı. Multipl taşlarda, taşlar tek tek ölçülüp toplam değer taş
yükü olarak kaydedildi.
AMELİYAT TEKNİĞİ
Ameliyat öncesi profilaktik olarak antibiyoterapi başlandı. Operasyon öncesi bütün hastalara onam formu imzalatıldı. Hastalara genel anestezi altında önce litotomi pozisyonunda üreteral kateter yerleştirildi. Daha sonra hastalara prone pozisyonunda floroskopi ve bazı vakalarda USG eşliğinde 18G perkütan iğnesi ile taşların en fazla alınabileceği kalikse giriş yapıldı. İğnenin içinden idrar geldiği görüldükten sonra kılavuz tel iğne içinden sisteme gönderildi. Amplatz veya mekanik dilatatörlerle dilatasyonun ardından 25F veya 19 F nefroskop ile böbreğe girildi. Taşlar pnömotik litotriptörlerle kırılarak sistem dışına alındı. Taşların tam temizlenebilmesi için gerektiğinde birden fazla giriş yapıldı. İşlem sonunda böbrek içerisine nefrostomi kateteri bırakıldı.
Hastaların yaş, cinsiyet, geçirmiş olduğu cerrahi, boy, kilo, taş yükü ve lokalizasyonu, USG bulguları kaydedildi. Ayrıca operasyon süresi, skopi süresi, böbreğe giriş yeri, kullanılan dilatatör çeşidi, cerrahın deneyimi, kullanılan nefroskop çapı, nefrostomi çapı, nefrostomi
kalış süresi, pnömotik vuru sayısı, perop stonfree olup olmadığı, postoperatif komplikasyon varlığı, hastanede yatış süresi önceden hazırlanan PNL formunda kaydedildi.
Cerrahi tecrübe için ilk 15 vaka Grup 1, 15-30 arasındaki vaka grup 2, 30-45 arasındaki vaka grup 3, 45 vakadan sonrakiler Grup 4 olarak değerlendirildi. Akses sayısı 1 olan vakalar Grup 1, 1’den fazla olan vakalar Grup 2 olarak ayrıldı.
Kan transfüzyonuna hastaların cerrahi öncesi ve sonrası hemoglobin değerlerine göre karar verildi. Postoperatif rezidü varlığı operasyondan sonraki 1 ay içerisinde; opak taşı olan hastalara DÜSG çekilerek, non opak taşı olan hastalara ise USG veya kontrasız BT çekilerek değerlendirildi. 4 mm’den küçük taş kalması (KÖRF=Klinik önemsiz rezidü fragman) başarı olarak kabul edildi.
Çalışmamızdan elde edilen veriler, SPSS programıyla istatistiksel olarak değerlendirildi. Elde edilen veriler One-Way ANOVA,Student’s testi, Mann-Whitney U t-testi kullanılarak karşılaştırıldı. İkili değişkenler arasındaki bağıntı Pearson Korelasyon Analizi kullanılarak hesaplandı. Sayısal değerler, ortalama±standart sapma (SS) şeklinde ifade edildi. İstatistiksel olarak p<0,05 değeri anlamlı olarak kabul edildi.
6) BULGULAR
Ocak 2012 – Aralık 2012 tarihleri arasında PNL uygulanan 198 hastanın demografik verileri tablo 2’de verilmiştir. Hastaların 105’si (%53) erkek ve 93’ü (%47) kadındı. Tüm hastaların yaş ortalaması 33.8±21,12 (minimum 1, maksimum 88). Tüm hastaların boy ortalaması 153,57±27,89 iken kilo ortalaması 60,70±25,03 idi. Ortalama BMI 24,15±5,77 idi. Tablo-2: Çalışmaya alınan 198 hastanın bilgileri
Ortalama (±SS) Yaş, yıl 33,80±21,12 Boy, cm 153,57±27,89 Kilo, kg 60,70±25,03 Cinsiyet, n, % Erkek Kadın 105 (%53) 93 (%47) SS= Standart Sapma
104 (%52,6) hastanın sağ böbrek ve 94 (%47,4) hastanın sol böbreği opere edildi. Ortalama operasyon süresi 85.03 dakika idi. Çalışmamızdaki 198 hastanın 155’ine (%78,3) alt akses girişi, 22 (%11,1) hastaya orta kaliks, 4 (%2) hastaya üst kaliks ve 17 hastaya (% 8.6) çoklu giriş yapıldı. 31 (%15,7) hastaya perop djs uygulandı. Ortalama yatış süresi 4,07±2,54 gün idi. Postoperatif nefrostomi çapları 0-24F (ortalama 17.47F) arasında değişmekteydi. Ortalama nefrostomi kalış süresi 2,05±0,98 gün idi. Operasyon öncesi ortalama htc değeri 38,64±4,97 operasyon sonrası ortalama htc değeri 36,66±4,56 dakika idi. Ortalama pnömotik vuru sayısı 648,41±988,80 idi. Postoperatif yapılan değerlendirmede 143 (%72,2) hastada stonfree saptandı. 6 (%3,1) hastada KÖRF, 49 (%24,7) hastada rezidü taş saptandı (tablo-3).
Tablo-3: Operasyon ile ilgili veriler Ortalama (±SS) Preoperatif htc,% 38,64±4,97 Postoperatif htc,% 36,66±4,56 Nefrostomi süresi, gün 2,05±0,98 Nefrostomi çapı, f 17,47±5,02
Hastanede yatış süresi, gün 4,07±2,54
Operasyon süresi, dk 85,03±43,34
Pnomotik vuru sayısı, n 648,41±988,80
Operasyon tarafı, n, % Sağ Sol 104 (%52,6) 94 (%47,4) Peroperatif djs uygulama, n, % Var Yok 31 (%15,7) 167 (%84,3) Akses yer n, % Alt kaliks Orta kaliks Ürst kaliks Multipl 155 (%78,3) 22 (%11,1) 4 (%2) 17 (%8,6) Postoperatif taşsızlık n, % Stonefree KÖRF Rezidü 143 (%72,2) 6 (%3,1) 49 (%24,7)
Ortalama operasyon süresi 85.03 dakika idi. Sağ böbrek için ortalama operasyon süresi 85.15 dakika , sol böbrek için ortalama operasyon süresi 84.73 dakika idi. Her iki taraf arasında operasyon süresi açısından istatistiki anlamlı bir fark yoktu (p=0,947).(Tablo-4)
Tablo-4: Operasyon tarafı ile süresinin ilişkisi Operasyon
tarafı
n Ort.operasyon süresi Ortalama (±SS) P
Sağ 104 85,15 42,556
0,947
Sol 94 84,73 44,342
Toplam 198 85,03 43,342
SS= Standart Sapma
Opak taşlarda ortalama operasyon öyküsü 85,68 dk iken semiopak taşlarda 84,56 dk olup operasyon süreleri açısından anlamlı istatiksel fark saptanmadı. Non opak taş sayısı kısıtlı olduğu için yapılan istatstiksel çalışma anlamlı bulunmamıştır (tablo-5). 198 hastanın 52’si (%28.8) aynı taraftan açık böbrek cerrahisi veya PNL öyküsüne sahipti. Daha önceden böbrek cerrahisi öyküsüne sahip olmayan 146 hasta ile böbrek cerrahisi öyküsüne sahip olan 52 hasta operasyon süreleri açısından karşılaştırıldığında, iki grup arasında istatistiksel olarak anlamlı bir fark saptanmadı.
Tablo-5: Taşların opasite durumu ile operasyon süresinin ilişkisi
Opasite durumu n Ort. Operasyon süresi Ortalama (±SS) P
Opak 154 85,56 43,375
0,89
Semiopak 34 84,56 43,369
Nonopak 10 A/D