T.C.
Ege Üniversitesi
Tıp Fakültesi
Acil Serviste Düşük Olasılıklı Akut Koroner Sendrom
Tanısı Alan
Hastalarda Kardiyogonyometrinin Tanısal Değerinin
Araştırılması
Tıpta Uzmanlık Tezi
Dr. Atiye ÖZTÜRK
İZMİR
Acil Serviste Düşük Olasılıklı Akut Koroner Sendrom Tanısı Alan
Hastalarda Kardiyogonyometrinin Tanısal Değerinin
Araştırılması
Acil Tıp Anabilim Dalı
Tıpta Uzmanlık Tezi
Dr. Atiye ÖZTÜRK
Tez Danışmanı
Prof. Dr. Güçlü Selahattin KIYAN
İZMİR
2018
DEĞERLENDİRME KURULU ÜYELERİ Başkan : Prof.Dr. ………... (Danışman) Üye: Prof.Dr. ………. ... Üye: Prof.Dr. ………. ... Üye: Prof.Dr. ………. ... Üye: Prof.Dr. ………. ...
I Önsöz
Tıp fakültesinin 6. Yılında acil stajında başlayan acil sevgim asistanlık süresince de hiç azalmadan devam etti. Kimi zaman yoruldum, kimi zaman bunaldım ama bir o kadar da keyif alarak acil servis hekimliğini yaptım.
Özellikle acil servis başvuruları içinde yoğun bir populasyon oluşturan göğüs ağrılı hastalarla ilgilenmek yorucu olmakla birlikte, bu çalışmanın sonuçlarının tıp dünyasına katabileceği yenilikleri düşünerek ilerlemek ümit vericiydi.
Çalışma ilerledikçe fark ettik ki yapılan çalışmaların artması ile birlikte, acil servis kalabalığının azaltılması için çığır açacak yeniliklere yön verebilecektik. Bu nedenle planlanan hasta sayısının üzerine çıkıp çalışmanın gücünü arttırmak adına daha da çok çalıştık.
Bu çalışmanın ilerlemesinde desteği, hastaların yönlendirilmesi ve tetkiklerinin tamamlanması aşamalarındaki yardımlarından dolayı Kardiyoloji ve Nükleer Tıp Anabilim Dallarının desteği kesinlikle yadsınamaz, böyle bir çalışmanın yapılabilmesine ön ayak olan tez danışmanım Prof. Dr. Güçlü Selahattin Kıyan’ ın da desteğiyle, multidisipliner bir çalışmayı tamamlamış olmak kuşkusuz ki Ege Üniversitesi Tıp Fakültesi Acil Tıp Anabilim Dalı adına da sevindirici bir gelişmedir. Umarım bu çalışma benzerlerine yön vererek kardiyak hastaların yönetiminde yeniliklere öncülük eder.
II Özet
Acil Serviste Düşük Olasılıklı Akut Koroner Sendrom Tanısı Alan
Hastalarda Kardiyogonyometrinin Tanısal Değerinin Araştırılması
Öztürk A (2018)
Tıpta uzmanlık tezi. Ege Üniversitesi Tıp Fakültesi Acil Servis Anabilim Dalı İzmir GİRİŞ: Acil servislerde travma dışı ölümlerin en sık nedeni koroner hastalıklardır. Dünya Sağlık Örgütü tarafından yayınlanan en son veriler, kardiyovasküler hastalığın dünya çapında ölümlerin önde gelen nedeni olduğunu göstermektedir. AKS’den şüphe edilen hastaların yönetiminde kılavuzlar, yönetim stratejisi ve bakım yeri seçimi için olasılık sınıflaması önermektedir ve düşük-orta olasılıklı hastalar acil servislerten taburcu edilmektedirler. Fakat Çalışmalar göstermektedir ki, acil servislerden göğüs ağrısı yakınması ile gelen hastaların %4-6’lık bir kısım hasta akut koroner sendrom tanısı atlanarak yanlışlıkla taburcu edilmektedir.6,7,8
Acil servislerde sık karşılaşılan AKS şüpheli hastaların doğru, hızlı ve güvenilir bir şekilde değerlendirilmesi ve uygun tetkik ve tedaviler için ilgili kliniklere yönlendirilmesi hayati önem arz etmektedir.
AMAÇ: Acil servislerde “Düşük Olasılıklı AKS” protokolü sonucu taburculuk kararı verilen hastalarda (düşük-orta olasılık hastalar), miyokard perfüzyon sintigrafisi/tekli foton emisyonu bilgisayarlı tomografisi (SPECT) ile CGM’yi karşılaştırmak ve bu hastalarda CGM’nin tanısal değerini araştırmaktır.
YÖNTEM: Çalışma etik kurul ve T.C. İlaç ve Tıbbi Cihaz kurumundan onayı alındıktan sonra, Ege Üniversitesi Tıp Fakültesi Acil Servis Kliniğinde Haziran 2017- Ekim 2018 tarihleri arasında yapıldı. Çalışmaya acil servise göğüs ağrısı, nefes darlığı gibi anjinal şikayetlerle getirilen ve acil servis izlemi sonucu “Düşük Olasılıklı AKS” tanısı konulan ve kardiyoloji hekimleri tarafından AKS ekarte edilmesi için Myokard Perfüzyon Gated SPECT planlanması için polikliniğe yönlendirilen 416 hasta alındı. Tüm hastalardan bilgilendirilmiş gönüllü olur onam formu alınarak CGM uygulandı. Acil hekimleri ve kardiyoloji hekimleri tanı ve tedavide herhangibir şekilde müdahalede bulunmadılar. CGM ölçümleri yatar
III durumdaki hastaya beş elektrodun yerleştirilmesiyle ve ticari olarak mevcut donanım ve yazılım (Cardiologic Explorer, enverdis, Jena, Almanya) kullanılarak elde edildi. ST-segment elevasyonlu miyokard enfarktüsü (STEMI), kardiyojenik şok, önemli kardiyak ektopik atımların varlığı, kalp pili (pacemaker) varlığı, acil serviste düşük orta olasılıklı gruba dahil olup izlem sonucu NSTEMI/AAP çıkan hastalar, CGM yapılamayan hastalar (hareketsiz veya soluksuz kalamayacaklar), myokard sintigrafisi istenmemiş veya herhangi bir nedenle yapılamayan hastalar ve çalışmaya katılmak istemeyen ve onamı alınamayan hastalar çalışma dışı bırakıldı.
Acil servislerde “Düşük Olasılıklı AKS” protokolü sonucu taburculuk kararı verilen hastalarda(düşük-orta olasılık hastalar), birinci basamak merkezlerde gold standart olarak tanımlanan miyokard perfüzyon sintigrafisi ile CGM’nin tanısal etkinlikleri karşılaştırıldı.
BULGULAR: Çalışma süresince acil servise göğüs ağrısı ve göğüs ağrısı eş değeri yakınmalar ile başvuran 6808 hastanın, 6392’si dışlama kriterlerini karşılaması nedeniyle ya da çalışmaya katılmayı ve/veya tedaviyi reddetmesi nedeniyle çıkarılması sonrası 416 hasta ile çalışma oluşturuldu. Bu hastalardan 193 tanesinin kardiyolojiye başvurması sonucu MPS yapılması ile çalışmanın esas verileri bu hastalar üzerinden oluşturuldu. Hastaların yaş ortalaması 50,34±12,47 olarak bulundu. En düşük yaş 18 iken en yüksek yaş 84 olarak tespit edildi. Bu hastaların %86,1’i (n=358) 65 yaş altında iken, %13,9’u (n=58) 65 ve üzeri yaş olarak bulundu. Çalışmaya alınan hastaların %52,4’ü(n=218)erkek, %47,6’sı (n=198) kadın olarak tespit edildi. Hastaların cinsiyetleri ve yaşları arasındaki ilişki incelendiğinde 65 yaş üstü hastaların %27,6 (n=16)erkek olduğu, %72,4(n=42) da kadın olduğu tespit edildi. Aralarında istatiksel olarak anlamlı fark olduğu görüldü(p<0,001).Hastaların yaş grupları ile komorbid hastalıkları arasındaki ilişkiye bakıldığında 65 yaş üstü hastaların %81’inin(n=47) en az bir adet komorbid hastalığı olduğu tespit edildi. 65 yaş altı hastalar ile kıyaslandığında komorbid hastalık açısıdan anlamlı fark olduğu görüldü(p<0,001).
Yaş grupları ile yapılan MPS sonuçları arasındaki ilişkiye bakıldığında yaş ile MPS sonucu arasında uyum tespit edilmedi.(p=0,270). Hasta cinsiyetleri ile MPS sonuçları incelendiğinde MPS sonucu patolojik olan hastalardan %13,7’sinin(n=13)kadın, %19,4’ünün (n=19)erkek olduğu tespit edildi. Bu değerler ile arada anlamlı bir ilişki
IV olmadığı tespit edildi. (p= 0,383) Hastaların geliş tansiyonları ile (p=0,715) ve geliş nabızları ile (p=0,280) MPS sonuçları arasında anlamlı bir ilişki tespit edilemedi.
Hastaların %85,3’ü(n=355) göğüs ağrısı ile başvurdu. Hastaların komorbid hastalıkları değerlendirildiğinde %53,8(n=224) hastada en az bir komorbid hastalık olduğu tespit edilmiştir. %36,1 (n=150) hastada HT, %16,1(n=67) hastada da DM tanısı olduğu dikkat çekmiştir. Komorbid hastalıklar ile CGM sonuçlarının ilişkisi incelendiği zaman komorbid hastalığı olan hastaların %61,6’sının(n=130) CGM sonucu pozitif olarak değerlendirilmiştir. Bu bulgu istatiksel olarak anlamlı (p=0,001) olup komorbid hastalığı olan bireylerin CGM pozitifliğinin olması olasılığı daha yüksek hesaplanmıştır.
HT ile CGM ilişkisi incelendiğinde HT tanısı olan hastaların CGM’lerinin pozitif çıkma ihtimali istatistiksel olarak daha yüksek tespit edilmiştir.( p=0,026) CGM pozitif değerlendirilen hastaların %41,2’sinin HT tanısı var iken, toplamda HT tanısı olan hastaların %57,4’ünün CGM pozitifliği durumu hipertansiyonun CGM pozitifleşmesi ile bağlantılı olduğunu doğrulamaktadır.
Koroner arter hastalığı öyküsünün CGM sonuçlarını etkileyip etkilemediğine bakıldığında KAH tanısı olan hastaların sadece %1’inde(n=2) CGM negatif olarak sonuçlanmıştır. İstatiksel olarak değerlendirildiğinde KAH tanılı hastaların CGM ölçümlerinin pozitif sonuçlanma olasılığı anlamlı olarak yüksek hesaplanmıştır. (p=0,001)
Antihipertansif kullanımına göre CGM sonuçlarının dağılımına bakıldığında antihipertansif kullanan hastaların anlamlı ölçüde oransal olarak CGM pozitifliği açısıdan daha fazla olduğu tespit edilmiştir. (p=0,040)
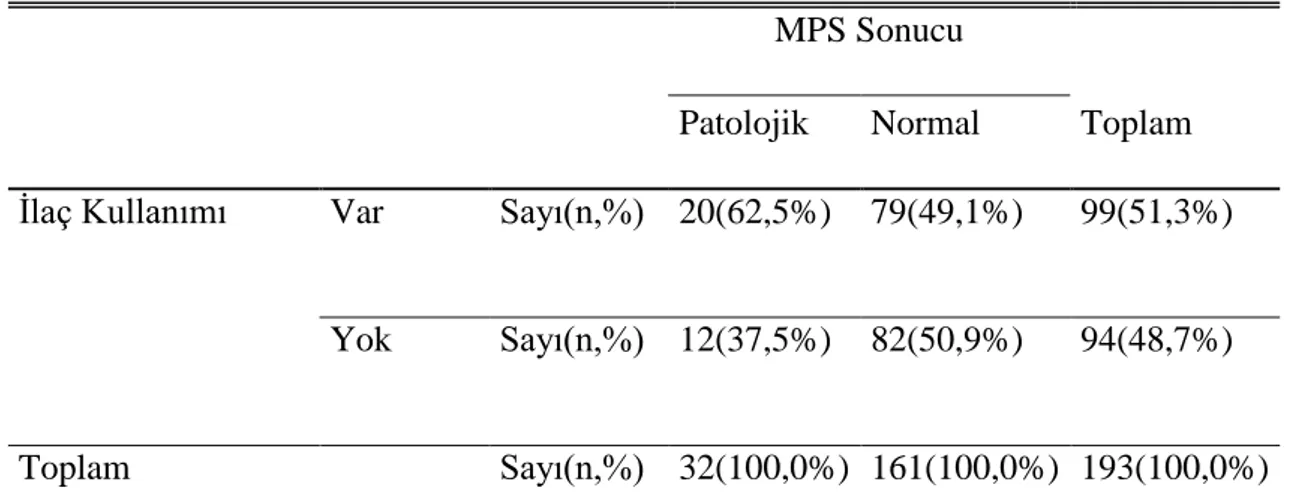
Hastaların ilaç kullanımlarına bakıldığında %51,2(n=213) hastanın en az bir ilaç kullandığı, %48,8’inin(n=203) ilaç kullanmadığı bulunmuştur. En sık kullanılan ilaç%19 (n=79) ile betabloker olurken 2. En sık kullanılan ilaç %13,9 (n=58)ile oral antidiyabetikler olarak tespit edildi.
Hastaların acil serviste kalış sürelerini konsültasyon istenme durumunun etkileyip etkilemedi bakıldığında konsültasyon istenen %25,5 (n=106) hastanın acil serviste 6 saatten fazla kalan sayının n=75 (%43,1) olduğu ve anlamlı olarak konsülte edilen hastaların daha uzun süre acilde kaldıkları tespit edildi. Konsülte edilmeyen hastaların (n=310) içlerinden %31,9’u acil serveste 6 saatten fazla kalırken,
V %68,1’i(n=211) istatistiksel olarak anlamlı olarak daha kısa süre acil serviste kalmıştır.
Bu sonuçlar ile MPS’de patoloji olması durumuna göre hastaları ayırmadaki sensitivitesi, spesifisitesi, pozitif prediktif değeri, negatif prediktif değeri ve tanısal doğruluk oranları karşılaştırıldı.
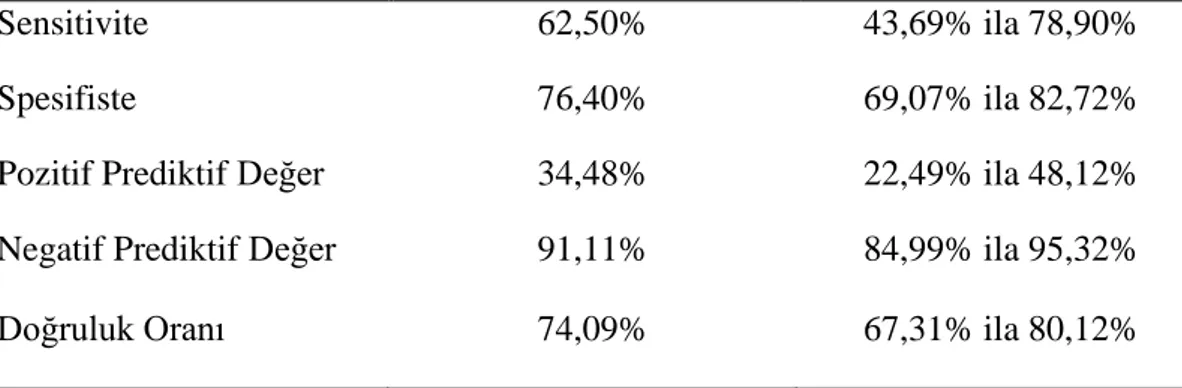
Çalışmaya alınan hastalarda CGM’nin düşük olasılıklı akut koroner sendrom tanısında altın standart olarak değerlendirilen MPS ile karşılaştırılması sonucunda, CGM’nin sensitivitesi 100%, spesifisitesi 55,28% olarak tespit edildi. Eş zamanlı olarak CGM’nin MPS’de patolojik sonuç veren hastalar için değerlendirmesinde pozitif prediktif değeri 30,77%, negatif prediktif değeri ise 100% olarak bulundu. CGM sonuçlarının MPS sonuçlarını tahmin etmedeki tanısal doğruluk oranı 62,69% olarak hesaplanmıştır. CGM’nin sensitivitesi ayırıcı tanıda kullandığımız EKG’den yüksek olarak saptanmıştır. EKG’nin sensitivitesi 62,50%, spesifisitesi 76,40% olarak tespit edildi. Bununla birlikte EKG’nin MPS patolojileri için değerlendirilmesinde pozitif prediktif değeri 34,48%, negatif prediktif değeri ise 91,11% olarak bulundu. EKG sonuçlarının MPS sonuçlarını tahmin etmedeki tanısal doğruluk oranı 74,09% olarak hesaplanmıştır. KAH ve HT tanısı olmayan diyabetik hastalarda EKG’de iskemik değişiklik olması durumunda CGM’nin spesifitesi, PPD ve doğruluk oranının arttığı tespit edilmiş olup, özellikle EKG’nin doğruluk oranının düştüğü diyabet gibi bir komorbid hastalıkta CGM’nin değerliliği kanıtlanmış oldu. Çalışmaya alınan hastalarda CGM‘nin gerçek hastalar içinden hastaları ayırma yeteneği 100% (95% güven aralığı 89,11% ila 100%) olduğu saptandı. Bu sonuç AKS takibinde kullanılan EKG’nin sensitivitesinden belirgin şeklide yüksek tespit edilmiştir.(tüm hasta grubunda EKG sensitivitesi 62,50%)
Kardiyogonyometri düşük olasılıklı akut koroner sendrom ön tanılı hastalarda kullanılan diğer tanısal testler ile birlikte kullanıldığında hastaların daha hızlı ve daha kolay dışlanmasını sağlayacağı, taburculuk konusunda güven sağlayacağı ve acil servislerde düşük olasılıklı hastaların kalış sürelerini kısaltacağı için önemli bir tanısal araç olarak değerlendirilmiştir. MPS’de patolojik sonuç çıkan hastaların %100’ü(n=32) CGM’de pozitif olarak değerlendirildi. MPS sonucu normal olan 72(44,7%) hastanın CGM ‘sinin pozitif değerlendirilmiş olması overdiagnoz açısıdan dikkat edilmesi gerektiğine dikkat çekmektedir. CGM’nin %100 (%95 güven aralığı
VI %89,11 ila %100) duyarlılığı ve %100 negatif prediktif değeri ile hastaların güven ile düşük /orta olasılıklı hastaların taburculuğu güvenli bir şekilde sağlanabilir. Basit ve hızlı uygulama ile sonuçların otomatik olarak yorumlanması, nedeniyle hastalar için olası birinci basamak testi olarak kullanılabilir.
SONUÇ: Kardiyogonyometrinin yüksek sensitivitesi nedeniyle göğüs ağrısı ve eş değeri semptomlarla acil servisler başvuran ve düşük-orta olasılıklı AKS ön tanısı olan hastalarda tarama testi olarak kullanılabileceği, fakat düşük spesifisitesi nedeniyle kesin tanı koydurucu test olarak kullanılamayacağı kanaatine varılmıştır. CGM’nin %100 (%95 güven aralığı %89,11 ila %100) duyarlılığı ve %100 negatif prediktif değeri ile hastaların güven ile düşük /orta olasılıklı hastaların taburculuğu güvenli bir şekilde sağlanabilir. Basit ve hızlı uygulama ile sonuçların otomatik olarak yorumlanması, nedeniyle hastalar için olası birinci basamak testi olarak kullanılabilir. AKS tetkiki sırasında hastayı karşılamada kullanılabilecek kostefektif bir tetkik olması nedeniyle de, cihazla yapılan yeni çalışmaların ışığında acil servis kalabalığını azaltmada çok önemli bir edinebilir. Hastaların CGM sonucu negatif, 0-6 kardiyak enzim takibi negatif, EKG bulgusu yok ve EKG değişikliği yok ise acil servisten güvenli bir şekilde taburcu edilebilirler. KAH ve HT tanısı olmayan diyabetik hastalarda EKG’de iskemik değişiklik olması durumunda CGM’nin spesifitesi, PPD ve doğruluk oranının arttığı tespit edilmiş olup, özellikle EKG’nin doğruluk oranının düştüğü diyabet gibi bir komorbid hastalıkta CGM’nin değerliliği kanıtlanmış oldu.
CGM bu tip hastalarda yeni yapılacak çalışmalar ile birlikte gelecekte hasta taburculuk algoritmleri içerisine girebilir.
ANAHTAR KELİMELER : Kardiyogonyometri, Akut Koroner Sendrom, EKG, CGM, Düşük Olasılıklı AKS
VII Abstract
İnvestigating The Diagnostic Value Of Cardiogoniometry İn Identifying Patients With Low-Probability Acute Coronary Syndrome İn The Emergency Department
Öztürk A (2018)
Dissertation. Ege University, Faculty Of Medicine, Department Of Emergency Services İzmir
INTRODUCTION: Coronary diseases are the most common cause of non-traumatic deaths in emergency departments. The latest data published by the World Health Organization suggests that cardiovascular disease is the leading cause of deaths worldwide. In the management of patients suspected of ACS, guidelines recommend the probability classification for management strategy and choice of care place, and patients with low-middle probability are discharged from emergency services. However, studies show that 4-6% of patients with chest pain from the emergency department are discharged accidentally by skipping the diagnosis of acute coronary syndrome. It is of vital importance to evaluate and refer to relevant clinics for appropriate examinations and treatments.
OBJECTIVE: To compare CGM with myocardial perfusion scintigraphy / single-photon emission computed tomography (SPECT) in patients who were discharged from the hospital with the Low-likelihood ACS protocol in emergency departments and to investigate the diagnostic value of CGM in these patients.
METHOD: The study was conducted by the ethics committee, and it was held between June 2017 and October 2018 at the Emergency Service Clinic of Ege University Medical Faculty, after the approval of the T.C. Medicines and Medical Devices was obtained. The study included 416 patients who were admitted to the emergency department with anginal complaints such as chest pain, shortness of breath, and were referred to the outpatient clinic for the planning of Myocardial Perfusion Gated SPECT for the diagnosis of Low Probability ACS. All patients received informed consent form, and CGM was applied. Emergency physicians and cardiologists did not intervene in the diagnosis and treatment. CGM measurements were obtained by placing five electrodes on the lying patient and using commercially available hardware and software (Cardiologic Explorer, Enverdis, Jena, Germany).
VIII ST-segment elevation myocardial infarction (STEMI), cardiogenic shock, presence of significant cardiac ectopic beats, presence of pacemaker in the emergency department, low-middle risk group in follow-up NSTEMI / AAP patients follow-up ), patients who were not asked for myocardial scintigraphy or who could not be performed for any reason, and patients who did not want to participate in the study and who did not get consent were excluded from the study.
The diagnostic efficacy of CGM in myocardial perfusion scintigraphy, which is defined as the gold standard in the first step centers, was compared in the patients who were given discharge decision as a result of the Low likelihood ACS protocol in emergency departments.
RESULTS: The study included 4160 patients who were admitted to the emergency department with complaints of chest pain, and chest pain equivalent to 6808 patients and 6392 patients were excluded because of meeting the exclusion criteria or because they refused to participate in the study and/or refused treatment. The main data of the study were the MPS with the use of 193 of these patients. The mean age of the patients was 50.34 ± 12.47. The lowest age was 18, and the highest age was 84 years. While 86.1% (n = 358) of these patients were under 65 years of age, 13.9% (n = 58) were older than 65 years. Of the patients included in the study, 52.4% (n = 218) were male and 47.6% (n = 198) were female. The relationship between the sex and age of the patients was 27.6% (n = 16) were male, 72.4% (n = 42) were female. A statistically significant difference was found between them (p <0.001). The relationship between age groups and comorbid diseases was found to be 81% (n = 47) of patients over 65 years of age. There was a significant difference in comorbid diseases compared to patients under 65 years of age (p <0.001).
There was no correlation between age and MPS results (p = 0.270). When MPS results were examined with the patients' gender, 13.7% (n = 13) of the patients with MPS were pathologic, and 19.4% (n = 19) were male. There was no significant relationship between these values. (p = 0,383) There was no significant relationship between MPS results and the patients' arrival tensions (p = 0,715) and arrival pulses (p = 0,280). 85.3% (n = 355) of the patients presented with chest pain. When the comorbid diseases of the patients were evaluated, it was found that 53.8% (n = 224) of the patients had at least one comorbid disease. It was noted that 36.1% (n = 150) had HT and 16.1% (n = 67) had DM. When the relationship between comorbid
IX diseases and CGM results was examined, 61.6% (n = 130) of the patients with the comorbid disease were evaluated as positive. This finding was statistically significant (p = 0.001), and the probability of CGM positivity was higher in individuals with the comorbid disease.
When the relationship between HT and CGM was investigated, it was found that HT diagnosis was statistically significant (p = 0.026), while 41,2% of patients with CGM were diagnosed with HT, while 57.4% of patients with HT had positive CGM. Confirms that hypertension is associated with CGM positive.
When the history of coronary artery disease affects CGM results, only 1% (n = 2) of patients with CAD were negative for CGM. When evaluated statistically, the probability of the positive outcome of CGM measurements of patients with CAD was significantly higher. (p = 0.001)
According to antihypertensive use, the distribution of CGM results was significantly higher than CGM positivity in patients with antihypertensive use. (P = 0.040)
When the drug usage of the patients was examined, it was found that 51,2% (n = 213) of the patients used at least one drug and 48,8% (n = 203) were not using drugs. The most commonly used drug was beta blocker with 19% (n = 79). The most commonly used drug was found to be oral antidiabetic with 13,9% (n = 58).
When the duration of stay in the emergency room was affected by the consultation request, 25,5% (n = 106) of the patients requested that the number of patients staying in the emergency room more than 6 hours was n = 75 (43.1%) and the patients who were consulted were in urgent care. Staying were detected. 31.9% of the patients who were not consulted (n = 310) remained in the emergency department for more than 6 hours, while 68,1% (n = 211) remained statistically shorter in the emergency department.
According to these results, the sensitivity, specificity, positive predictive value, negative predictive value and diagnostic accuracy rates of the patients were compared according to the presence of pathology in MPS.
As a result of the comparison of CGM with MPS which is considered as the gold standard in the diagnosis of low probability acute coronary syndrome in the patients included in the study, the sensitivity of CGM was found to be 100% and its
X specificity was 55.28%. Simultaneously, the positive predictive value of CGM for patients with pathologic results in MPS was 30.77%, and the negative predictive value was 100%. The diagnostic accuracy rate of CGM results in predicting MPS results was calculated as 62.69%. The sensitivity of CGM was found to be higher than the ECG used in the differential diagnosis. ECG sensitivity was found to be 62,50%, and specificity was 76,40%. However, the positive predictive value of ECG for MPS pathologies was 34.48%, and the negative predictive value was 91.11%. The diagnostic accuracy rate of the ECG results in estimating MPS results was calculated as 74.09%.
CGM sensitivity was found 100% (95% confidence interval 89,11% to 100%) in the patients included in the study. This result was significantly higher than the sensitivity of ECG used in ACS follow-up (ECG sensitivity in all patient groups was 62,50%). Cardiogonyometry has been evaluated as an important diagnostic tool because it will enable patients to be faster and easier to exclude when they are used together with other diagnostic tests used in patients with the low-probability acute coronary syndrome, and they will provide confidence in discharge and shorten the stay of patients with low risk in emergency services. 100% (n = 32) of the patients who had pathological results in MPS were evaluated as positive in CGM. The positive evaluation of CGM of 72 (44.7%) patients with normal MPS results indicates that attention should be paid to overdiagnosis.
With CGM's 100% (95% confidence interval, 89,11% to 100%) sensitivity and 100% negative predictive value, patients can safely be discharged with low/medium risk patients safely. It can be used as a possible first-line test for patients.
CONCLUSION: Because of the high sensitivity of cardiogonyometry, it was concluded that chest pain and equivalent symptoms could be used as a screening test in patients with pre-diagnosis of low-to-medium probability ACS, but it could not be used as a definitive diagnostic test due to its low specificity. With CGM's 100% (95% confidence interval 89,11% to 100%) sensitivity and 100% negative predictive value, patients can be safely secured with low / medium probability patients with discharge. Due to the automatic interpretation of the results with simple and quick application, it can be used as a possible first-step test for patients. Due to the fact that it is a costefective examination that can be used to meet the patient during the ACS
XI examination, it can be a very important one in reducing the number of emergency services in the light of the new studies conducted with the device. CGM result of patients negative, 0-6 cardiac enzyme monitoring is negative, ECG findings and ECG changes are not available from the emergency department can be safely discharged from the emergency service. The accuracy of CGM has been proven in a comorbid disease, such as diabetes, where the accuracy of ECG has decreased. In this type of patients, CGM may enter patient discharge algorithms in the future with new studies.
KEYWORDS: Cardiogoniometri, Acute Coronary Syndrome, ECG, CGM, Low-Probability ACS
XII İçindekiler Önsöz I Özet II Abstract VII İçindekiler ... XII 1 Giriş ... 1 2 Genel Bilgiler ... 5 2.1 Epidemiyoloji ... 5 2.2 Risk faktörleri ... 6 2.2.1.1 Yaş ve cinsiyet ... 7 2.2.1.2 Sigara ... 7 2.2.1.3 Lipidler... 8 2.2.1.4 Metabolik sendrom ... 9
2.2.1.5 Diyabet ve insülin direnci ... 10
2.2.1.6 Hipertansiyon ... 10
2.2.1.7 Aile hikayesi ve genetik değerlendirme... 11
2.2.1.8 Diğer risk faktörleri ... 12
2.3 Fizyopatoloji ... 14
2.4 Klinik prezentasyon ... 15
2.5 Tanı ... 17
2.5.1 AKS’de Erken Risk Değerlendirmesi ... 20
ESC 2015 NSTEMİ klavuzuna göre risk değerlendirme öneri sınıflaması ... 22
2.5.2 EKG ... 27
2.5.3 Biyokimyasal Belirteçler ... 29
2.5.4 "Rule Out" ve "Rule İn" Kriterleri ... 32
2.6 Myokard Perfüzyon Gated SPECT ... 33
XIII
2.7.1 CGM'nin çalışma prensipleri ... 34
3 Gereç ve Yöntem... 38
3.1 Çalışmanın tasarımı ... 38
4 Bulgular ... 43
4.1 Demografik ve genel veriler ... 47
4.1.1 Yaş ile ilgili veriler... 47
4.1.2 Cinsiyet ile ilgili veriler ... 48
4.1.3 Vital bulgular ile ilgili veriler ... 49
4.1.4 Başvuru şikayeti ile ilgili veriler ... 50
4.1.5 Komorbid hastalıklar ile ilgili veriler ... 51
4.1.6 Aile öyküsü ile ilişkili veriler ... 52
4.1.7 Sigara ile ilişkili veriler ... 52
4.1.8 Acil serviste kalış süresi ve başvuru zamanı ile ilgili veriler ... 53
4.1.9 Konsültasyon istenme durumu ile ilgili veriler ... 53
4.1.10 Kardiyoloji başvurusu ve MPS’ye gidiş süresi ile ilgili veriler ... 53
4.2 Düşük Olasılıklı Akut Koroner Sendrom Tanısı Alan Hastalarda MPS Sonuçlarına İlişkin Bulgular ... 54
4.2.1 MPS sonuçlarına göre hasta yaşlarının dağılımı ... 54
4.2.2 MPS sonuçlarına göre hasta cinsiyetlerinin dağılımı ... 55
4.2.3 MPS sonuçlarına göre hasta başvuru şikayetlerinin dağılımı ... 55
4.2.4 MPS sonuçlarına göre hasta komorbid hastalıklarının dağılımı ... 56
4.2.5 MPS sonuçlarına göre hasta ilaç kullanımlarının dağılımı ... 58
4.2.6 MPS sonuçlarına göre hasta sigara kullanımlarının dağılımı ... 59
4.2.7 MPS sonuçlarına göre hasta konsültasyonlarının dağılımı ... 59
4.2.8 MPS sonuçlarına göre hasta aile öykülerinin dağılımı ... 60
4.2.9 MPS sonuçlarına göre hasta acil servise başvuru zamanları ve acilde kalış süreleri dağılımı ... 60
XIV 4.3 Düşük Olasılıklı Akut Koroner Sendrom Tanısı Alan Hastalarda CGM
Sonuçlarına İlişkin Bulgular ... 62
4.3.1 CGM sonuçlarına göre hasta yaşlarının dağılımı ... 62
4.3.2 CGM sonuçlarına göre hasta cinsiyetlerinin dağılımı ... 63
4.3.3 CGM sonuçlarına göre hasta vitallerinin dağılımı ... 64
4.3.4 CGM sonuçlarına göre hasta başvuru şikayetlerinin dağılımı ... 65
4.3.5 CGM sonuçlarına göre hasta komorbid hastalıklarının dağılımı ... 66
4.3.6 CGM sonuçlarına göre hasta ilaç kullanımlarının dağılımı ... 68
4.3.7 CGM sonuçlarına göre hasta sigara kullanımlarının dağılımı ... 69
4.3.8 CGM sonuçlarına göre hasta aile öykülerinin dağılımı ... 69
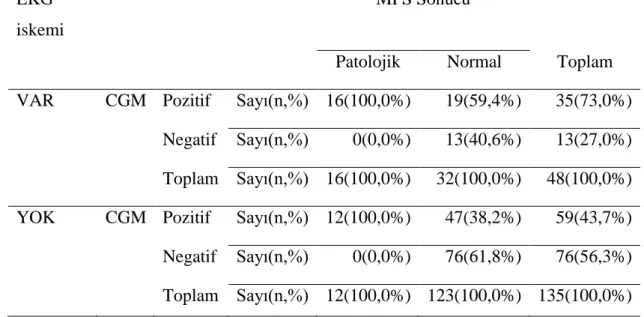
4.3.9 CGM sonuçlarına göre EKG bulgularının dağılımı ... 69
4.4 Düşük Olasılıklı Akut Koroner Sendrom Tanısı Alan Hastalarda EKG Sonuçlarına İlişkin Bulgular ... 70
4.4.1 EKG sonuçlarına göre hasta yaşlarının dağılımı ... 70
4.4.2 EKG sonuçlarına göre hasta cinsiyetlerinin dağılımı ... 71
4.5 Düşük olasılıklı akut koroner sendrom tanısı alan hastalarda EKG, CGM ve MPS sonuçlarına ilişkin veriler ... 74
4.5.1 MPS patolojik çıkan hastaların sonlanımlarının dağılımı ... 75
4.5.2 CGM’nin MPS sonuçlarına göre tanısal değerine ilişkin veriler ... 78
4.5.3 EKG’nin MPS sonuçlarına göre tanısal değerine ilişkin veriler ... 79
4.6 Tanısal Testlerin Birlikte Kullanımı ... 81
4.7 Düşük Olasılıklı Akut Koroner Sendrom Tanısı Alan HastalardaTanısal Testlerin Hasta Komorbid Hastalıkları Ve MPS Sonuçlarına Göre Tanısal Değerine İlişkin Veriler... 86
4.7.1 Hipertansiyon öyküsüne göre düşük olasılıklı akut koroner sendrom tanısında kullanılan testlerin tanısal özelliklerine ait veriler... 86
4.7.1.1 Hipertansiyon öyküsüne göre CGM’nin hastalardaki tanısal değeri ile ilgili veriler ... 86
XV 4.7.1.2 Hipertansiyon öyküsüne göre EKG’nin hastalardaki tanısal değeri
ile ilgili veriler ... 89
4.7.2 Diyabetes Mellitus öyküsüne göre akut koroner sendrom tanısında kullanılan testlerin tanısal özelliklerine ait veriler ... 92
4.7.2.1 Diyabetes mellitus öyküsüne göre CGM’nin hastalardaki tanısal değeri ile ilgili veriler ... 92
4.7.2.2 Diyabetes mellitus öyküsüne göre EKG’nin hastalardaki tanısal değeri ile ilgili veriler ... 95
4.7.3 KAH Öyküsüne Göre Düşük Olasılıklı Akut Koroner Sendrom Tanısında Kullanılan Testlerin Tanısal Özelliklerinin Değerlendirilmesi ... 98
4.7.3.1 KAH öyküsüne göre CGM’nin hastalardaki tanısal değeri ... 98
4.7.3.2 KAH öyküsüne göre EKG’nin hastalardaki tanısal değeri ... 101
4.7.4 KAH, DM, HT tanısı olmayan hastalarda Düşük Olasılıklı Akut Koroner Sendrom Tanısında Kullanılan Testlerin Tanısal Özelliklerinin Değerlendirilmesi ... 103
4.7.5 KAH, HT tanısı olmayan Diyabetik hastalarda Düşük Olasılıklı Akut Koroner Sendrom Tanısında Kullanılan Testlerin Tanısal Özelliklerinin Değerlendirilmesi ... 105 5 Tartışma... 111 6 Sonuç ve Öneriler ... 126 6.1 Kısıtlılıklar ... 127 7 Kaynaklar ... 130 Teşekkürler Özgeçmiş
XVI Tablolar/Şekiller/Grafikler Listesi
Tablo 1: Lipid Düzeylerinin Sınıflandırılması ... 9
Tablo 2:Metabolik Sendrom Tanı Kriterleri ... 10
Tablo 3:JNC 8 Hipertansiyon Sınıflaması ... 11
Tablo 4:Koroner Arter Hastalığı Geleneksel Risk Faktörleri ... 13
Tablo 5: Göğüs Ağrısı Nedenleri Sınıflaması ... 16
Tablo 6: Kanada Kardiyovasküler Cemiyeti Anjina Sınıflaması ... 17
Tablo 7: Anstabil Anjina Pektoris Braunwald Sınıflandırması... 24
Tablo 8:Avrupa Kardiyoloji Derneği (AHA) Klavuzuna Göre AKS Olasılık Sınıflaması ... 24
Tablo 9: TİMİ Sınıflaması ... 25
Tablo 10:ACC / AHA Kılavuzları: Anstabil Anjinaya İşaret Eden Semptomları Olan Hastalarda Kısa Süreli Ölüm Olasılığı Veya Ölümcül Olmayan Miyokard İnfarktüsü Olasılık Değerlendirme Tablosu ... 26
Tablo 11:ACC / AHA Kılavuzları: Anstabil Anjinaya İşaret Eden Semptomları Olan Hastalarda Kısa Süreli Ölüm Olasılığı Veya Ölümcül Olmayan Miyokard İnfarktüsü Olasılık Değerlendirme Tablosu(Devam) ... 27
Tablo 12: Troponin Yüksekliğine Neden Olan Diğer Durumlar ... 30
Tablo 13:Hasta cinsiyetlerinin yaş gruplarına göre dağılım tablosu ... 47
Tablo 14:Hasta komorbid hastalıklarının yaş gruplarına göre dağılımı ... 48
Tablo 15:Hasta komorbid hastalıklarının cinsiyete göre dağılımı ... 49
Tablo 16:Kan Basıncı değerleri tablosu ... 49
Tablo 17:Nabız değerleri tablosu ... 50
Tablo 18:Hastaların başvuru şikayetlerinin dağılımı ... 50
Tablo 19:Hastaların komorbid hastalıklarının dağılımı ... 51
Tablo 20:Hastaların kullandıkları ilaçların dağılımı ... 52
Tablo 21:Aile öyküsü tablosu ... 52
Tablo 22:Hastaların konsültasyon açılma durumuna göre acil serviste kalış süreleri 53 Tablo 23:MPS yapılma süresi ... 54
Tablo 24: MPS Kararı Açısıdan Kardiyoloji Doktoru Kararı Dağılımı ... 54
Tablo 25:MPS sonuçlarına göre hasta yaşlarının dağılımı ... 54
Tablo 26:MPS sonuçlarına göre hasta cinsiyetlerinin dağılımı ... 55
Tablo 27:MPS sonuçlarına göre hasta başvuru şikayetlerinin dağılımı ... 55
XVII
Tablo 29:MPS sonuçlarına göre HT tanısının dağılımı ... 56
Tablo 30: MPS sonuçlarına göre DM tanısının dağılımı ... 57
Tablo 31: MPS sonuçlarına göre KAH tanısının dağılımı ... 57
Tablo 32:MPS sonuçlarına göre hasta ilaç kullanımlarının dağılımı ... 58
Tablo 33: MPS sonuçlarına göre hasta antihipertansif ilaç kullanımlarının dağılımı 58 Tablo 34:MPS sonuçlarına göre hasta sigara kullanımlarının dağılımı ... 59
Tablo 35:MPS sonuçlarına göre hasta konsültasyonlarının dağılımı ... 59
Tablo 36:MPS sonuçlarına göre hasta aile öykülerinin dağılımı ... 60
Tablo 37: MPS sonuçlarına göre acil servise başvuru zamanlarının dağılımı ... 60
Tablo 38:MPS sonuçlarına göre hasta acil serviste kalış süreleri dağılımı ... 61
Tablo 39:MPS sonuçlarına göre noniskemik EKG dağılımı... 61
Tablo 40:EKG subgrup bulgularının MPS sonucuna göre dağılımı ... 62
Tablo 41:CGM sonuçlarına göre hasta yaşlarının dağılımı ... 62
Tablo 42:Hasta CGM sonuçlarının yaş dekatlarına göre dağılımı ... 63
Tablo 43:CGM sonuçlarına göre hasta cinsiyetlerinin dağılımı ... 64
Tablo 44: CGM sonuçlarına göre hasta kan basınçlarının dağılımı ... 64
Tablo 45: CGM sonuçlarına göre hasta nabızlarının dağılımı ... 65
Tablo 46:Başvuru şikayetlerinin CGM sonuçlarına göre dağılımı ... 65
Tablo 47:CGM sonuçlarına göre hasta komorbid hastalıklarının dağılımı ... 66
Tablo 48:HT tanısının CGM sonuçları ile ilişkisi ... 66
Tablo 49:Diyabetes mellitus tanısının CGM sonuçları ile ilişkisi ... 67
Tablo 50:Koroner arter hastalığı öyküsünün CGM sonuçları ile ilişkisi ... 67
Tablo 51:Antihipertansif kullanımına göre CGM sonuçlarının dağılımı ... 68
Tablo 52:Hastaların ilaç kullanımlarının CGM sonuçlarına göre dağılımı ... 68
Tablo 53: CGM sonuçlarına göre hasta sigara kullanımlarının dağılımı ... 69
Tablo 54: CGM sonuçlarına göre hasta aile öykülerinin dağılımı ... 69
Tablo 55:CGM sonuçlarına göre EKG bulgularının dağılımı 1 ... 70
Tablo 56:CGM sonuçlarına göre EKG bulgularının dağılımı 2 ... 70
Tablo 57:EKG sonuçlarına göre hasta yaşlarının dağılımı ... 71
Tablo 58:EKG sonuçlarına göre hasta cinsiyetlerinin dağılımı ... 71
Tablo 59: EKG grup sonuçlarına göre hasta cinsiyetlerinin dağılımı ... 72
Tablo 60: EKG’de İskemi tespit edilen hastaların cinsiyetlerinin dağılımı ... 72
Tablo 61:EKG’de Yapısal Bozukluk tespit edilen hastaların cinsiyetlerinin dağılımı ... 73
XVIII
Tablo 62:EKG sonuçları dağılımı ... 73
Tablo 63:EKG subgruplarının dağılımı ... 74
Tablo 64:MPS sonucu ... 75
Tablo 65:MPS patolojik çıkan hastaların sonlanımlarının CGM sonuçlarına göre dağılımı ... 75
Tablo 66:MPS patolojik çıkan hastaların sonlanımlarının MPS sonuçlarına göre dağılımı ... 76
Tablo 67:MPS patolojik çıkan hastaların sonlanımlarının EKG sonuçlarına göre dağılımı ... 77
Tablo 68:MPS patolojik çıkan hastaların sonlanımlarının komorbiditelerine göre dağılımı ... 77
Tablo 69:Kardiyogonyometri sonuçlarının MPS sonuçlarına göre dağılımı ... 78
Tablo 70:CGM’nin MPS yapılmış hastalarda tanısal değeri ... 79
Tablo 71:EKG bulgularının MPS sonuçlarına göre dağılımı 1 ... 79
Tablo 72:EKG bulgularının MPS sonuçlarına göre dağılımı 2 ... 80
Tablo 73:EKG’nin MPS yapılmış hastalarda tanısal değeri ... 81
Tablo 74:CGM’nin EKG’nin sinüs ritim olup olmamasına göre MPS sonuçları ile karşılaştırılması ... 81
Tablo 75:EKG sinüs ritim olan hastada CGM’nin tanısal değeri ... 82
Tablo 76: EKG sinüs ritim olmayan hastada CGM’nin tanısal değeri ... 82
Tablo 77:CGM’nin EKG’nin iskemik olup olmamasına göre MPS sonuçları ile karşılaştırılması ... 83
Tablo 78:CGM’nin EKG iskemik olan hastada tanısal değeri ... 83
Tablo 79:CGM’nin EKG iskemik olmayan hastada tanısal değeri ... 84
Tablo 80:HT öyküsüne göre CGM’nin hastalarda MPS sonuçlarıyla karşılaştırılması ... 87
Tablo 81:CGM’nin HT öyküsü olan hasta grubunda tanısal değeri ... 87
Tablo 82:CGM’nin HT öyküsü olmayan hasta grubunda tanısal değeri ... 88
Tablo 83:HT öyküsüne göre EKG’nin hastalarda MPS sonuçlarıyla karşılaştırılması ... 90
Tablo 84:EKG’nin HT öyküsü olan hasta grubunda tanısal değeri ... 90
Tablo 85:EKG’nin HT öyküsü olmayan hasta grubunda tanısal değeri ... 91
Tablo 86:DM öyküsüne göre CGM’nin MPS sonuçları ile karşılaştırılması ... 93
XIX Tablo 88:CGM’nin DM öyküsü olmayan hasta grubunda tanısal değeri ... 94 Tablo 89:DM öyküsüne göre EKG’nin MPS sonuçları ile karşılaştırılması... 96 Tablo 90:EKG’nin DM öyküsü olan hasta grubunda tanısal değeri ... 96 Tablo 91:EKG’nin DM öyküsü olmayan hasta grubunda tanısal değeri ... 97 Tablo 92:KAH öyküsüne göre CGM’nin MPS sonuçları ile karşılaştırılması ... 99 Tablo 93:CGM’nin KAH öyküsü olan hasta grubunda tanısal değeri ... 99 Tablo 94:CGM’nin KAH öyküsü olmayan hasta grubunda tanısal değeri ... 100 Tablo 95:KAH öyküsüne göre EKG’nin MPS sonuçları ile karşılaştırılması ... 101 Tablo 96:EKG’nin KAH öyküsü olan hasta grubunda tanısal değeri ... 102 Tablo 97:EKG’nin KAH öyküsü olmayan hasta grubunda tanısal değeri ... 102 Tablo 98:KAH, DM, HT tanısı olmayan hastalarda EKG ve CGM sonuçlarının MPS sonuçları ile karşılaştırılması... 104 Tablo 99:KAH, HT, DM tanıları olmayan hastaların EKG’lerinde iskemik değişiklik olan grubunda tanısal değeri ... 104 Tablo 100:KAH, HT, DM tanıları olmayan hastaların EKG’lerinde iskemik değişiklik olmayan grubunda tanısal değeri ... 105 Tablo 101:KAH, HT tanısı olmayan diyabetik hastalarda EKG ve CGM sonuçlarının MPS sonuçları ile karşılaştırılması... 106 Tablo 102:KAH, HT, tanıları olmayan diyabetik hastaların EKG’lerinde iskemik değişiklik olan grubunda tanısal değeri... 106 Tablo 103:KAH, HT, tanıları olmayan diyabetik hastaların EKG’lerinde iskemik değişiklik olmayan grubunda tanısal değeri ... 107 Tablo 104:Tanısal testlerin MPS sonuçlarını yansıtmadaki değerlilikleri karşılaştırılması 1 ... 108 Tablo 105: Tanısal testlerin MPS sonuçlarını yansıtmadaki değerlilikleri karşılaştırılması 2 ... 109 Tablo 106:Tanısal testlerin birlikteliği ... 109
Resim 1: CGM Çalışma Prensipleri ... 35 Resim 2:CGM Çalışma Prensipleri(Devam) ... 35
Şekil 1:Çalışma Akış Şeması ... 44 Şekil 2:Çalışma Akış Şeması 2 ... 44 Şekil 3:MPS patolojik çıkan hastaların sonlanımlarının dağılımı... 78
XX Şekil 4:MPS yapılan hastaların CGM sonuçlarına göre EKG'lerinin dağılımı ... 84 Şekil 5: CGM yanlış pozitif değerlendirilen hastaların komorbiditelerinin ve EKG değişikliklerinin dağılımı ... 85 Şekil 6:HT öyküsüne göre CGM’nin hastalarda MPS sonuçlarıyla karşılaştırılması şeması ... 89 Şekil 7:HT öyküsüne göre EKG’nin hastalarda MPS sonuçlarıyla karşılaştırılması şeması ... 92 Şekil 8:DM öyküsüne göre CGM’nin hastalarda MPS sonuçlarıyla karşılaştırılması şeması ... 95 Şekil 9:DM öyküsüne göre EKG’nin hastalarda MPS sonuçlarıyla karşılaştırılması şeması ... 98 Şekil 10:KAH öyküsüne göre CGM’nin hastalarda MPS sonuçlarıyla karşılaştırılması şeması ... 100 Şekil 11:KAH öyküsüne göre EKG’nin hastalarda MPS sonuçlarıyla karşılaştırılması şeması ... 103 Şekil 12:Çalışma bulgularının özeti ... 110
XXI Kısaltmalar
AAP: Anstabil Anjina Pektoris ABD: Amerika Birleşik Devletleri AHA: American Heart Association AKS: Akut Koroner Sendrom ASP: Adenosine Stress Perfusion BER: Benign Erken Repolarizasyon BNP: Brain Natriüretik Peptid
CABG: Koroner Arter Bypass Greft Cerrahisi CGM: Kardiyogonyometri
CK: Kreatin Kinaz CRP: C-Reaktif Protein DM: Diyabetes Mellitus EKG: Elektrokardiyografi
ESC: Europian Society of Cardiology
GRACE: Global Registry of Acute Coronary Events HDL: High Density Lipoprotein
Hs Tn T: Yüksek Duyarlıklı Troponin T HT: Hipertansiyon
KAH: Koroner Arter Hastalığı KBY: Kronik Böbrek Yetmezliği KKH: Koroner Kalp Hastalığı KYB: Koroner Yoğun Bakım LBBB: Left Bundle Branch Block LDL: Low Density Lipoprotein
XXII Lp: Lipoprotein
Lp-PLA: Lipoprotein İlişkili Fosfolipaz A MI: Myokard İnfarktüsü
MRI: Magnetic Resounance İmaging
NHANES: National Health and Nutrition Examination Survey NRMI: National Registry of Myocardiyal Infarction
NSR: Normal Sinüs Ritim
NSTEMI: ST Elevasyonsuz Myokard Enfarktüsü PAF: Paroksismal Atrial Fibrilasyon
PKG: Perkütan Koroner Girişim RBBB: Right Bundle Branch Block SAP: Stabil Anjina Pectoris
STEMI: ST Elevasyonlu Myokard Enfarktüsü TG: Trigliserid
TIMI: Trombolysis İn Myocardial İnfarction TnT: Troponin T
VCG: vector cardiography VEV: Ventriküler Extra Vuru VF: Ventriküler Fibrilasyon
VLDL: Very Low Density Lipoprotein VT: Ventrilüler Taşikardi
1
1 Giriş
Acil servislerde travma dışı ölümlerin en sık nedenleri; nedeni belirsiz ani kardiyak ölüm (% 34), akut koroner sendrom (% 34), malignite (% 5), diğer kalp hastalığı (% 4), kronik obstrüktif akciğer hastalığı (% 3) ve ilaç aşırı dozudur (% 3).1Göğüs ağrısı Amerika Birleşik Devletleri’nde acil servislere başvurunun yaklaşık yılda 6 milyon başvuru ile en sık ikinci sebebidir.2
Dünya Sağlık Örgütü tarafından yayınlanan en son veriler, kardiyovasküler hastalığın dünya çapında ölümlerin önde gelen nedeni olduğunu göstermektedir.3
Acil servis başvurusunda hastaların göğüs ağrısı sebebinin belirlenebilmesi önemlidir. Göğüs ağrısının olası tüm sebepleri akılda bulundurulmalıdır. Akut koroner sendrom(AKS) , stabil anjina pectoris akla getirilse de hayatı tehdit edici non iskemik göğüs ağrısı sebepleri (aort diseksiyonu, pulmoner emboli, özafagus rüptürü), ve diğer akciğer, mide, mediasten ve abdominal kaynaklı hastalıkların göğüs ağrısı ile prezente olabilecekleri unutulmamalıdır.
AKS ayırıcı tanısında ağrının tipi, eşlik eden ek semptomlar, EKG(elektrokardiyogram), kardiyak enzim takibi yol göstericidir. AKS tanısı düşünülür düşünülmez hızlıca tedaviye başlanmalı ve tanının netleştirilmesi için tetkikler hızlandırılmalıdır. EKG’nin otomatik yorumu genellikle güvenilir olmamakla birlikte ve EKG sonucu yorumlayan kişiye bağımlıdır. EKG’nin yanlış yorumlanma oranlarının %5,9 ila %29 civarında olduğu bildirilmiştir.4
Bu durum acil servislerden yanlış taburculuklara ve hastane dışı kardiyak ölümlerde artışa neden olmaktadır.
Eski çalışmalarda acil servisten taburcu edilen hastaların gözden kaçırılmış akut miyokard enfarktüsü olma insidansı % 11,8 olarak bulunmuşken,5
daha yakın zamanlı yapılan bir çalışmada acil servisten eve gönderilen hastaların %6'sında prognostik önemsiz miyokardiyal hasar olduğu tespit edilmiştir. 6 495 hasta ile yapılan başka bir çalışma da ise acil servisten göğüs ağrısı ile tetkik edildikten sonra doğrudan taburcu edilen hastaların 1 aylık takibi yapılmış ve %2,5 oranında AKS (3 Mİ, mortal değil) insidansı tespit edilmiştir. 7Gelişen teknoloji ve yeniliklerin
gelmesi ile bu oranların daha da düşürülmesi için çalışmak hayati önem arz etmektedir.
2 Dilaltı nitratlara yanıt veren göğüs ağrısı öncelikli olarak koroner hastalık olarak değerlendirilebileceği gibi, ağrı yanıtının olması kardiyak ve nonkardiyak ağrının ayırıcısı olarak kullanılamaz.8
AKS ve Koroner arter hastalıkları gelişmiş ülkelerde erişkinlerdeki ölümün en sık nedeni olarak yerini korumaktadır. AKS deki 28 günlük mortalite oranı gelişmiş ülkelerde yaklaşık %10 olarak tespit edilmiştir. Acil servis başvurularındaki göğüs ağrılı hastaların AKS olma olasılığı %15 ila %30 olarak bulunmuştur.(bu oranlar STEMİ, NSTEMİ ve AAP’yi içermektedir).9,10
Göğüs ağrısı ile başvurusu olan hastanın çekilen EKG sinde ilk aşamada ST yükselmeli miyokard infaktüsü (STEMİ) hızlı bir şekilde tespit edilebilirken, ST yükselmesiz miyokard infarktüsü (NSTEMİ ) ve anstabil angina pektoris (AAP) de EKG tanı koydurucu olarak yol gösteremeyebilir. Şüpheli olgularda kardiyak enzimlerin takibi NSTEMİ ve AAP tanıları için ve miyokard nekrozunun tespiti için yol göstericidir.11
AKS tanısında ve ileri tetkikinde EKO(Ekokardiyografi), TEE(trans özefagial ekokardiyografi), Efor testi, Intravasküler Ultrasonografi(IVUS), Çok Kesitli Spiral Bilgisayarlı Tomografi (MSBT), Kardiyovasküler Manyetik Rezonans (MRI) , Pozitron Emisyon Tomografisi (PET), koroner anjiografi ve MPS kullanılabilir. MSBT ve MPS ESC 2015 kılavuzunda düşük ve orta olasılıklı KAH olasılığı olan ve High sensitive troponin ile EKG'nin yetersiz kaldığı durumlarda, AKS'yi dışlamak amaçlı invazif anjiyografiye alternatif olarak düşünülmeli tarama testleri olarak değerlendirilmiş ve klas IIA öneri olarak sunulmuştur. En son çalışmalarda gated MPS’nin KAH’ı belirlemedeki sensitivite ve spesifitesi sırasıyla %91 ile %72 olarak bildirilmiştir.12
Bu değerler tek başına MPS’nin KAH’nı tanımada sensitivite, spesifite, pozitif ve negatif prediktif değerler açısından eforlu EKG’den üstün olduğunu göstermektedir.13
Amerikan Kalp Derneği'nin 2017 Kalp Hastalığı ve İnme İstatistikleri güncellemesi, Amerika Birleşik Devletleri'nde 20 yaş üstü 16,5 milyon insanın erkek egemenliği (%55) ile KAH geçirdiğini bildirmiştir. Acil servise göğüs ağrısı ile başvuran her hastaya ilk on dakika içerisinde 12 derivasyonlu EKG çekilmesi yapılacak ilk işlem olmalıdır.14
3 Acil servislere göğüs ağrısı ile başvuran hastaların ayırıcı tanısında halen AKS tanısı için pratik, maliyet-etkin ve güvenilirliği yüksek yöntem açığı mevcuttur. Hastaların tanısının konması ya da dışlanması için geçen süreç uzadığında mortalite ve morbiditede artışa ve acil servis kabalığında artışa neden olmaktadır.
Kardiyogonyometri (CGM) kardiyak potansiyeller konusunda bilgisayar yardımlı üç boyutlu bilgileri kullanan yeni bir elektro-tanısal yöntemdir. VCG mantığının spasyotemporal bir vektörlü kardiyografik üst basamağıdır. CGM nin 5 elektodu EKG elektrotları gibi hastaya bağlanır. CGM üç bipolar elektrokardiyografik türevi ve programlanmış bir skoru kullanarak dinlenme halinde alınan 12 saniyelik kaydı iskemi açısından otomatik bir şekilde analiz ederek, sonucu verir.
Literatürde çalışmamızla tam olarak benzememekle birlikte akut koroner sendrom tanısı için CGM/EKG/koroner anjiografinin değerlendirildiği ‘Dinlenme sırasında yapılan kardiyogoniyometri kullanılarak koroner arter hastalığının non-invaziv tanısı’ adlı çalışmada, Schüpbach ve ark. retrospektif olarak % 73 duyarlılık ve % 87 özgüllük belirlemişlerdir. Çalışmanın prospektif bölümünde, CGM'nin tanısal doğruluğu %71, istirahat EKG'sinden anlamlı derecede yüksek olarak tespit edilmiştir.97
Daha küçük bir çalışmada, yöntem 109 kadın hastanın kohortunda test edilmiştir; Burada% 78,9'luk duyarlılık ve % 87,1'lik bir özgüllüğe ulaşılmıştır.15
Sanz ve Schüpbach’ın, 1027 hastada ritm ve T dalgası amplitüdü ile değerlendirdiği, her biri koroner olasılığı düşük olan 700 hasta için CGM % 84 duyarlılığa ve % 90 özgüllüğe sahip olarak tespit edilmiştir.16
‘Kardiyonyometrinin, İstirahat EKS’si ve Miyokard Perfüzyon Sintigrafisi İle Karşılaştırılması’ isimli çalışmada Adenozin ile farmakolojik stres ile kaydedilen CGM, miyokardiyal sintigrafi ile saptanan miyokardiyal iskemiyi ve miyokardiyal lezyonları istirahat EKG'den (% 71'e karşılık% 24) tespit etmede anlamlı derecede daha duyarlı olarak tespit edilmiştir.
Bu yapılan çalışmaların hiç biri acil servislerde gerçekleşmemiş olup, yakın zamanda E.Ü.T.F. Acil Kliniğinde tamamlanan ‘Acil Serviste ST Yükselmesiz Miyokard İnfarktüsü Ve Anstabil Anjina Pektoris Hastalarının Tanısında Kardiyogonyometrinin Tanısal Değerinin Araştırılması’ Akın M, Kıyan G.S. (2018) ülkemizde kardiyogonyometri ile yapılan ilk çalışma olarak karşımıza çıkmıştır. Bu
4 çalışmada CGM’nin koroner damarlarda %50’nin üzerinde darlık belirlemede sensitivitesi %93,52, spesivitesi %39,36 olarak tespit edilmiştir. Kardiyogonyometrinin koroner anjiyografi sonuçlarını yansıtmadaki doğruluk oranı %78,59 ise olarak hesaplanmış. Aynı zamanda acil serviste kardiyogonyometrinin kullanıldığı ilk çalışmadır.
Kardiyogonyometri (CGM) ile AKS tanısının dışlanması veya tanının netleştirilmesi için geçen süreyi kısaltmak, sonuca daha kısa sürede varılabilmesini sağlayıp, mortalite ve morbiditenin azaltılması ve acil servis yoğunluğu azaltabilecek bir yöntem olabileceğini öngörerek bu çalışmayı yapmayı planladık. CGM düşük maliyeti ve kolay uygulanılabilirliği nedeniyle düşük ve orta olasılıklı AKS tanılı hastalarda tarama testi olarak MPS’nin yerine kullanılabilir olup olmadığını araştırdık.
5
2 Genel Bilgiler
2.1 Epidemiyoloji
Koroner arter hastalığı (KAH), gelişmiş ülkelerdeki mortalitenin ve sakatlığın ana sebebidir. Dünya genelinde yaklaşık son 40 dekatta bu oranlar düşüş eğiliminde olsa da, halen 35 yaş üzeri ölümlerin üçte bir sebebi KAH’dır.17,18,19
ABD'deki orta yaş erkeklerin yarısının ve orta yaşlı kadınların üçte birinin KAH’a bağlı semptomlar geliştirdiği tahmin edilmektedir.20
Prevalans, yaşla birlikte artmaktadır, bu artışın kadın ve erkek cinsiyette farkı yoktur. 2013 yılında yapılan Küresel Hastalık Yükü Çalışması, 17,3 milyon ölümün 1990'dan beri yüzde 41 oranında bir artış ile kardiyovasküler hastalıklar ile ilişkili bulmuştur.211990’dan bu yana KAH kaynaklı ölümler belirgin bir şekilde artsa da,
dünya genelinde yaşam süreleri ve demografik özelliklerin değişimine bağlı olarak, yaşa göre standardize edilmiş ölüm oranlarının %22 azaldığı tespit edilmiştir.
NHANES 2009 verilerine göre, Mİ prevalansı 1988 ile 1994 arası ve 1999 ile 2004 arası orta yaşlı kişilerde(35-54 yaş) kıyaslanmıştır. Her iki periyodda erkeklerin MI prevalansı belirgin bir şekilde yüksek tespit edilse de (2.5 - 0.7 ve 2.2 -1.0), erkeklerde oranlarda azalma , kadınlarda ise oransal olarak artış tespit edilmiştir.22 1990 ve 2020 yılları arasında, gelişmiş ülkelerde KAH ölüm oranlarının kadınlarda yüzde 29, erkeklerde yüzde ise 48 oranında artması beklendiği bildirilmektedir.23
Gelişmekte olan ülkelerde ise kadın cinsiyette %120, erkek cinsiyette ise %137 oranlarında artış beklendiği bildirilmiştir.13
2014 yılında yapılan, 49 ülke verileri kaynaklı Dünya Sağlık Örgütü bilgilerini kullanan bir çalışmaya göre, 4 milyondan fazla yıllık ölüm oranının kardiyovasküler hastalık kaynaklı olduğu tespit edilmiştir.8
Framingham Çalışması kohortu 44 yıllık takip ve bunların 20 yıllık sürveyansı kaynaklı bilgiler, hem tanınan hem de klinik olarak tanınmayan MI, anjina pektoris, kararsız anjina, akut ve akut olmayan koroner hastalıklar gibi koroner ölümlerin görülme sıklığının tespit edilmesine olanak sağlamıştır.24
KAH yaşam boyu riski, erkeklerde yüzde 49, kadınlarda yüzde 32 olarak tespit edilmiştir. 70 yaşına ulaşan kişiler için risk oraları erkeklerde yüzde 35, kadınlarda yüzde 24 olarak değişmektedir.
6 Aterosklerotik koroner hastalıkların yüzde 33 ile 65’i arası erkeklerde, yüzde 28 ile 58 arasını kadınlarda tespit edilmektedir.
Kalp hastalıklarına bağlı ölüm oranları ABD(Amerika Birleşik Devletleri) ve gelişmiş ekonomi ve sağlık sistemi olan ülkelerde göreceli olarak azalmaktadır, fakat dünya genelindeki deneyim bunun tam tersini göstermektedir.25
KAH’a bağlı ölümlerin Çin, Hindistan, Sahra Altı Afrika, Latin Amerika Ve Orta Doğu ülkeleri dahil olmak üzere, 1990 da tespit edilen 9 milyondan, 2020 yılında 19 milyona ulaşması beklenmektedir.26,27Bu artışın nedeninin sosyo-ekonomik
değişiklikler, uzamış yaşam beklentisi, Batılaşmış diyet, fiziksel yavaşlama ve sigara içiciliğindeki artış kaynaklı olması beklenmektedir.28
2.2 Risk faktörleri
Koroner kalp hastalığı çok faktörlü olduğu için bireylerin bütün risk faktörlerinin birlikte değerlendirilmesi oldukça önemlidir. Kümelenmiş risk faktörlerinin katlamalı etkisi göz önüne alınıp ve bireyin gerçek olasılığı belirlenebilir. Günümüzde göz önünde bulundurulan en önemli risk faktörleri; yaş, cinsiyet, sigara, lipidler, metabolik sendrom, diyabet, hipertansiyon, aile öyküsü olarak belirlenmiştir. ABD Ulusal Miyokard İnfarktüsü Kayıtlarına (NRMI-National Registry of Myocardiyal Infarction) göre, 542,008 daha önce öyküsü olmadan, ilk kez Mİ geçiren bireyler üzerinde yapılan çalışmada hastaların %85 inden fazlasında bu olasılıklardan en az birinin olduğu tespit edilmiş ve bunun hastane içi mortalite ilişkili olduğu bulunmuştur.29
Hastalarda geleneksel risk faktörleri her zaman hastalığın seyrini ve ciddiyetini aynı oranlarda etkilememektedir. Bu nedenle bu konuda yeni risk faktörlerine de ihtiyaç duyulmuştur. (homosistein, lipoprotein a (Lp a), hemostatik veya trombojenik risk faktörleri, dolaşımdaki antioksidan düşüklüğü, v.b.) 30
Yaşam tarzı değişiklikleri ile sigara, obezite, fiziksel inaktivite, yaşam tarzı değişiklikleri ve ilaçlarla lipid bozuklukları, HT, diyabetes mellitus ve insülin rezistansının düzenlenmesi sağlanabilmektedir. Eş zamanlı olarak yaş, cinsiyet ve aile hikayesi gibi modifiye edilemeyen faktörler ve Lp A, homosistein, trombotik ve inflamatuar faktörler gibi yeni risk faktörleri ateroskleroz başlangıcında ve progresyonunda önemli yer almaktadırlar.31
7 2.2.1.1 Yaş ve cinsiyet
AKS gelişimi için en güçlü bağımsız risk belirtecidir. 3.6 milyondan fazla 40 yaş ve üzeri birey ile yapılan çalışmada, vasküler hastalık prevalansının yaşamın her on yılında önemli ölçüde arttığı bulunmuştur.32
AAP veya NSTEMİ tanısı ile hastanede yatan hastalarda artan yaş daha kötü sonuçlarla ile ilişkilidir.33
Toplam koroner hastalıklar içinde, insidans yaşla birlikte yükselse de kadınlar bir dekat daha geriden gelmektedir. Ani kardiyak ölüm ve Mİ gibi ciddi bulgularda ise cinsiyetler arasında iki dekat fark vardır. Fakat aradaki fark ilerleyen yaş ile birlikte kademeli olarak azalır. 35-64 yaş ile 65-94 yaş arası kıyaslandığında, erkelerde risk iki katına çıkarken, kadınlarda üç katına ulaşır.9
Postmenapozal dönemde, kadınlarda KAH insidansı artmakla birlikte, erken menapoza giren kadınlarda aynı yaşta premenapozal döneminde olan kadınlara oranla 3 kat daha fazla risk olduğu tespit edilmiştir.34
Yapılan bir çalışmada, erkek cinsiyetteki KAH olasılığının cinsiyet kromozomlarındaki kalıtsal varyasyonlarla ilişkili olduğu ve bu durumun aile öyküsü ile birlikte KAH için önemli bir risk faktörü olarak göz önünde bulundurulması gerektiğini düşündürmektedir. 35
Erkekler için her 10 yıl risk artışı ile ilişkilidir. Premenapozal dönemdeki kadınlar ile kıyaslandığında ise, erkeklerde yaklaşık 10 yaş erken KAH ile karşılaşılmaktadır. Postmenapozal dönemde ise risk kadınlarda artmakla birlikte, yaş grupları arası değerlendirme yapıldığında bu risk erkeklerden yine de daha düşük tespit edilmektedir.36
TIMI III kayıtlarına bakıldığında, AAP / NSTEMI‘de 75 yaş üstü hastalar, ilk altı hafta içinde 75 yaşın altındakilere göre daha yaygın ve ciddi koroner hastalığa ve mortal sonuçlara sahip olarak raporlanmıştır.22 Çalışmalar göstermektedir ki hastanede kalış süresinde ve 30 günlük mortalite değerlendirmesinde, Mİ geçiren erkekler kadınlara göre daha mortal hastalık progresyonuna sahip bulunmuşlardır.37
2.2.1.2 Sigara
Sigara sempatik sinir sistemini uyarıp, kan basıncını artırır ve miyokard oksijen tüketimini azalmasına neden olur. Düşük dansiteli lipoprotein (LDL) oksidasyonunu artırır ve endotel bağımlı vazodilatasyonun bozulmasına sebebiyet verir. Aynı
8 zamanda C-reaktif protein (CRP), intersellüler adezyon molekülleri, fibrinojen ve homosistein seviyelerinde artışa yol açarak hücresel düzeyde etki eder.
Sigara içimi kardiyovasküler hastalık olasılığını 2-3 kat artırmaktadır. İçilen sigara miktarı ile bu olasılık doğru orantılı olarak artmaktadır. Sigara içen kişilerde Mİ ve ani kardiyak ölüm riski içmeyenlere göre erkeklerde 2,7, kadınlarda 4,7 kat fazla bulunmuştur.38
Mİ geçirmiş bireylerde sigaranın bırakılmasını takiben bir yılda olasılık yarı yarıya azalmakta ve ikinci yılda risk hiç içmeyenler düzeyine inmektedir. 39
Paradoksik olarak sigara içen bireylerde sigara içmeyenlere göre Mİ sonrası mortalitenin daha düşük olduğu gözlenir. Daha genç yaşta ve daha düşük ko-morbiditeye sahip olmalarına rağmen sigara nedeniyle Mİ olmalarına, daha agresif tedavi verilmesine ve sigara içen hastaların daha düşük risk profiline sahip olmalarına bağlansa da, kronik hipoksiye ikincil iyi gelişmiş koroner kollateral dolaşım, başka bir açıklama olabilir. Kollateral bulunması daha az infarkt boyutu ve daha iyi kardiyak fonksiyon ve daha az mortalite ile sonuçlanım göstermektedir.40 2.2.1.3 Lipidler
Yapılan büyük çalışmalar, Total Kolesterol, Low Density Lipoprotein(LDL), Very Low Density Lipoprotein (VLDL) plazma seviyelerinin yüksekliği ateroskleroz ile ilişkili olduğunu tespit etmiş ve bu değerlerin normalize edilmesinin ateroskleroz ve KAH riskini azalttığı göstermiştir.41,42
KAH riskini azaltmada Low Density Lipoprotein(LDL) yüksekliği, bilinen KAH tanısı olmayan bireylerde primer korucuyu tedavide normal sınırlara getirilmesi gereken bir değer olarak bulunmuştur. Epidemiyolojik çalışmalar göstermektedir ki, KAH ile yüksek LDL seviyeleri arasında korelasyon mevcuttur. Bu birliktelik mortalite artışına da sebep olmaktadır. LDL seviyelerinin normalize edilmesi koroner arter hastalığı olsun ya da olmasın bireylerin riskini belirgin ölçüde azaltmaktadır.43,44 LDL kolesterol, endotel hasarı ve damar duvarında inflamatuar yanıta neden olarak burada oksidatif modifikasyon ile makrofaj göçüne ve kolesterol birikimine yol açar. Okside LDL’ yi fagosite eden makrofajlar köpük hücrelerine dönüşerek sürecin devam ettirirler. Küçük yoğun LDL partikülleri en aterojenik gruptur. Trigliseridden
9 (TG) zengin lipoproteinler de intima tabakasına geçmekte, inflamatuar süreci artırrark aterosklerotik süreçlerde rol almaktadırlar.26
Plazma total kolesterol seviyesinde ki %10’luk azalma, 5 yıllık KAH insidasında %25 azalmayı sağlar. LDL kolesterol seviyesinde 40 mg/dL’ lik azalma ise kardiyovasküler olaylarda %20 oranında azalma ile sonuç verir.45
Peroksizom proliferatör aktive reseptör α (PPAR-α) yüksek dansiteli lipoprotein (HDL) sentezini artırmaktadır. HDL kolesterol damar duvarındaki kolesterolü toplayıp katabolizmasını hızlandırdığı için plak oluşumunu engelleyici etki göstermektedir.46
Plazma HDL düzeyleri 75 mg/dL üzerinde bulunması uzun yaşam ile ilişkilendirilmiş ve KAH olasılığını azalttığı tespit edilmiştir. 47Yapılan çalışmada
ABD ‘de bu bireyler için kadınlarda 7 yıl, erkeklerde ise 5 yıl ortalama daha uzun yaşam ön görülmüştür.48
Tablo 1: Lipid Düzeylerinin Sınıflandırılması
Total Kolesterol (mg/dL) LDLKolesterol (mg/dL) Trigliserid (mg/dL) Optimal <100 Normal <200 100-129 <150 Sınırda yüksek 200-239 130-159 150-199 Yüksek >240 160-189 200-500 Çok yüksek >190 >500 2.2.1.4 Metabolik sendrom
Metabolik sendrom, diyabet ve kardiyovasküler hastalık olasılığını artıran bir grup faktörün kombinasyonudur. Faktörlerden en az üçünün saptanması metabolik sendrom tanısı için yeterli gelmektedir. Çalışmalar metabolik sendrom tanısının MI riskini en az 2 kat arttığı göstermektedir.49
10 Tablo 2:Metabolik Sendrom Tanı Kriterleri
Santral obezite (bel çevresi) Erkeklerde> 102 cm Kadınlarda >88 cm Artmış plazma trigliserid
seviyesi
>150 mg/dl
Düşük plazma HDL seviyesi Erkeklerde <40 mg/dlKadınlarda <50 mg/dl
Yüksek kan basıncı Sistolik kan basıncı >130 mm/hg Diyastolik kan basıncı >85 mmHg veya Tedavi altında daha önce tanı
almış hipertansif hasta
Artmış plazma glukoz seviyesi Bozulmuş açlık glisemisi> 110 mg/dL
2.2.1.5 Diyabet ve insülin direnci
Diyabet, KAH tanısı olmayan ve ek risk faktörü olmayan hastalarda dahi koronerlerde endotel disfonksiyonuna neden olmaktadır.50 Aynı zamanda diyabet artmış trombosit agregasyonu51
ve aktivasyonu52 ile koroner tromboz olasılığını tetikler. Trombosit fonsiyonlarındaki bozukluk ile koagulasyon kaskadında bozulma, hemostaz dengesinin bozulması ve fibrinolitik aktivitede azalmaya yol açar.53
Fibrinojen düzeyindeki artış aterosklerotik bir risk faktörüdür ve ileri yaş, artmış vücut kitle endeksi, sigara, yüksek total kolesterol ve trigliserit ile birlikteliği mevcuttur.54
İnsülin direnci de aynı mekanizma ile, henüz diyabet oluşmadan ateroskleroza belirgin katkı sağlar. Diyabetli hastaların sağlıklı bireylere oranla, kardiyovasküler olaylara bağlı ölüm riski 2-6 kat artmış olduğu bilinmektedir.23,26,27
2.2.1.6 Hipertansiyon
Hipertansiyon(HT), KAH için risk faktörü olduğu kadar periferik arter hastalığı, serebrovasküler hastalıklar, kalp yetmezliği ve böbrek yetmezliği gibi morbid ve mortal seyirli olabilecek hastalıklar için de risk faktörüdür. Bilinen kardiyovasküler aterosklerotik olayların %35 inin sorumlusu HT’dir. Yapılan çalışmalar göstermektedir ki, kan basıncını normal değerlere getirmek majör kardiyovasküler olay insidansını azaltmaktadır.23,26,27
11 KAH öyküsü olmayan 30 yaş ve üzeri 1.25 milyondan fazla erişkin bireyden oluşan bir kohort çalışmasında kardiyovasküler hastalıklar için normalin üzerinde tansiyonu olan hastalar, normal bazal kan basınç değerlerine sahip olanlarla karşılaştırıldığında normal grubun riski % 46,1, hipertansif grubun riski ise % 63,3 tespit edilmiştir.55 Milyonlarca insanı etkileyen hipertansiyon hastalığı kan basıncının 140/90 mm/hg üzerinde olması ile tanımlanabilir. Yaklaşık 77,9 milyon ABD’de yaşayan yetişkin(3 kişiden biri), dünya genelinde de 970 milyon insan kan basıncı yüksekliğinden muzdariptir. 2025 yılında bu sayının yaklaşık 1,56 milyona ulaşması beklenmektedir. Yaşla farklılık göstermek ile birlikte kadın ve erkeklerde sayılar yaklaşık olarak aynıdır.56
45 yaşın altındaki erişkin popülasyonda erkeklerde hipertansiyon sıklığı daha fazla görülmektedir.57
Fakat 65 yaş ve üzeri kişilerde kadınların oranı erkeklerin oranının üzerine çıkar.58
Tablo 3:JNC 8 Hipertansiyon Sınıflaması
JNC 8 Sınıflaması Sistolik Kan
Basıncı(mm/hg) Diyastolik Kan Basıncı (mm/hg) Normal <120 VE <80 Prehipertansiyon 120-139 VEYA 80-89 Evre 1 Hipertansiyon 140-159 VEYA 90-99 Evre 2 Hipertansiyon >160 VEYA >100
2.2.1.7 Aile hikayesi ve genetik değerlendirme
Aile öyküsü, KAH gelişiminde diğer risk faktörleri ile de yoğun etkileşim içinde olan bir bağımsız risk faktörüdür.23
KAH’ın genetik kökeni çoğunlukla poligenik olmakla birlikte, tek gen mutasyonlarının bulunduğu hasta grupları da mevcuttur. Birçok gen tarafından kodlanan enzimler ve reseptörler, lipid ve apolipoprotein metabolizması, inflamatuar cevap, endotel fonksiyonları, platelet fonksiyonları, tromboz, fibrinoliz, homosistein
12 metabolizması, insülin sensitivitesi gibi metabolik olaylarda rol oynarlar. Genetik olarak oluşan bir hata tüm bu süreçlerin yanlış işlemesine neden olabilir. Genetik ile birlikte çevresel faktörler de risk belirlenmesinde yol göstericidir. Birçok gen teroskleroz için sorumlu olmakla birlikte, net ilişkili olanların tespitinde halen yeni çalışmalara ihtiyaç bulunmaktadır. 59
NHANES araştırmasına göre KAH tanısı alan yetişkin bireylerin % 12,2'sinin, 50 yaşından önce AAP ve Mİ öyküsüne sahip bir ebeveyn veya kardeşe sahip olduğunu bildirilmiştir.5
Koroner hastalık için en önemli aile öyküsü birinci derece akrabalarda erken yaşta KAH öyküsü olmasıdır. Birinci derece erkek akrabada 55 yaşından önce, birinci derece kadın akrabada 65 yaşından önce KAH tanısı mevcut olan bireyler, ateroskleroz gelişimi açısıdan 2 kat fazla riske sahiptir.60
2.2.1.8 Diğer risk faktörleri
KAH oluşumunda son yıllarda yapılan çalışmalar ve meta-analizlerin sonucu homosistein, Lp(a), trombotik ve inflamatuar faktörler ateroskleroz gelişiminde ve ilerlesinde rol alan yeni risk faktörleri olarak tespit edilmişlerdir. 61
Metabolik ve endokrin bozukluklar(başta tiroid hormon bozuklukları), enfeksiyon ve inflamasyonlar, ateş, anemi gibi durumlar AKS tablosunu tetikleyen ve progresyonu kötüleştiren süreçlerdir. NSTEMİ tanılı 14,500 hastanın incelendiği bir çalışmada hemoglobin değeri 11 g/dLaltında olanlar ile hemoglobin değerleri 15-16 g/dL olanlar arasında mortalite, reinfarkt ve morbidite açısıdan anlamlı fark tespit edilmiştir.62
Hastaların asetilsalisilik asit kullanım öyküsü de KAH açısıdan risk faktörü olarak değerlendirildiği için riskli hasta grubu olarak sınıflandırılır.63
Fakat asetilsalisilik asit kullanımı olan hastaların AKS akut dönemini daha az komplikasyon ve daha hafif semptomlarla atlattığı tespit edilmiştir.51
Brain Natriüretik Peptit (BNP), sol ventrikül dilatasyonuna bağlı olarak miyokardda sentezlenen, basınca ve aşırı yüklenmeye sekonder dolaşıma salınan nörohormon dur ve mortalite ile ilgisi diğer tüm markerlardan daha fazladır. GUSTO IV AKS çalışmasında en düşük BNP değeri olan birey ile en yüksek değerleri olan bireyler kıyaslandığında 1 yılık ölüm oranları %0,4’e %27,1’dir.64