T.C.
SELÇUK ÜNİVERSİTESİ TIP FAKÜLTESİ
KADIN HASTALARDA 3 VE 4 NUMARALI I-GEL
SUPRAGLOTTİK HAVAYOLU CİHAZI KULLANIMINA AİT
SONUÇLARIN KARŞILAŞTIRILMASI
Dr. Emine ASLANLAR
TIPTA UZMANLIK TEZİ
ANESTEZİYOLOJİ VE REANİMASYON ANABİLİM DALI
Danışman
Doç.Dr. Oğuzhan ARUN
ii
ÖNSÖZ VE TEŞEKKÜR
Uzmanlık eğitimim süresince değerli bilgi ve tecrübeleriyle bana yol gösteren, , hekimlik sanatının ve anesteziyolojinin temel ilkelerini öğrendiğim, hoşgörü ve sabırlarını eksik etmeyen, sevgili hocalarım; Bölüm Başkanımız Sayın Prof. Dr. Jale Bengi Çelik başta olmak üzere, Sayın Prof. Dr. Ateş Duman’a, Sayın Doç. Dr. Seza Apilioğulları’na, Sayın Doç. Dr. Bahar Öç’e, Sayın Doç. Dr. İnci Kara’ya, Sayın Doç. Dr. Oğuzhan Arun’a ve Sayın Yrd. Doç. Dr. İbrahim Özkan Önal’a,
Tezimin fikir aşamasından yazım aşamasına kadar her aşamasında büyük katkıları olan, değerli ve yapıcı önerilerde bulunan, beni yönlendiren, danışman hocam Doç. Dr. Oğuzhan Arun’a, tezimin tamamlanma süreci içinde katkıları bulunan Prof. Dr. Jale Bengi Çelik’e, Prof. Dr. Ateş Duman’a, Doç. Dr. Bahar Öç’e, Doç.Dr. Seza Apilioğulları’na,
Asistanlığım süresince birlikte çalıştığım asistanlık döneminin heyecanını, stresini ve güzelliklerini birlikte yaşadığımız tüm asistan arkadaşlarıma, anestezi teknikeri arkadaşlarıma, ameliyathane, yoğun bakım, derlenme ünitesi ve ağrı ünitesi hemşire ve personeli ile bölüm sekreterlerine ve tanıma fırsatı bulduğum tüm hastane çalışanlarına,
Beni yetiştiren, hayatım boyunca her konuda desteğini, yardımını, sevgisini, sabrını esirgemeyen babam merhum Mustafa Duran, annem Hatice Duranı ve abime
Varlıklarını hiç bir şeye değişemeyeceğim, her türlü fedakârlığı gösteren, hayatımı güzelleştiren ve anlam katan eşim Dr.Durmuş Ali Aslanlar ve Zeynep Neva Aslanlar’a sonsuz sevgi ve saygılarımı sunar, teşekkür ederim.
iii
I. İÇİNDEKİLER
Sayfa no
ÖNSÖZ VE TEŞEKKÜR………....……….ii
İÇİNDEKİLER ……….………..………....iii
RESİM ve ŞEKİL DİZİNİ ………..iv
TABLO DİZİNİ………v SİMGELER VE KISALTMALAR………...vi 1.GİRİŞ ...1 1.1 Havayolu Kontrolü...1 1.1.1 Havayolu Anatomisi …...2 1.1.2 Havayolu Yönetimi…...4
1.1.3 Supraglottik Havayolu Araçları….………... ...11
2.GEREÇ YÖNTEM...22 3.BULGULAR...25 4.TARTIŞMA...33 5. SONUÇ ve ÖNERİLER...39 KAYNAKLAR...40
iv
II. RESİM ve ŞEKİL DİZİNİ
Resim 1.1. Larinks kıkırdakları ve ligamentleri Resim 1.2. Larinksin arteryel dolaşımı ve sinirleri
Resim 1.3. Mallampati Sınıflaması ve Cormack Lehane Skorlaması Resim 1.4. The streamlined liner of the pharynx airway
Resim 1.5. Cobra perilaringeal airway i-gel’in larengeal bölge anatomisine uyumu
Resim 1.6. V-gel
Resim 1.7. I-gel’in laringeal bölge anatomisine uyumu
Resim 1.8. I-gel ve bölümleri
v
III. TABLO DİZİNİ
Tablo 1.1. Preoperatif havayolunun değerlendirilmesinde incelenen komponentler Tablo 1.2. Zor havayolu ile ilişkili konjenital sendromlar
Tablo 1.3. Ağırlık formülasyonuna göre i-gel seçimi
Tablo 3.1. Firmanın önerdiği ağırlık formülasyonuna göre hasta dağılımı
Tablo 3.2. Hastaların demografik özellikleri Tablo 3.3. Cerrahiye ait özellikler
Tablo 3.4. Yerleştirme özellikleri sayısı açısından grup 1 ve 2’nin karşılaştırılması
Tablo 3.5. Yerleştirme süresi ve orafarengeal kaçak basıncı açısından grup 1 ve grup 2’in karşılaştırılması
Tablo 3.6. Hemodinamik ve solunumsal parametreler açısından grup 1 ve 2’nin karşılaştırılması
Tablo 3.7. İntraoperatif komplikasyonlar açısından grup 1 ve 2’nin karşılaştırılması
Tablo 3.8. Postoperatif(derlenme odası) komplikasyonlar açısından grup 1 ve 2’nin karşılaştırılması
Tablo 3.9. Postoperatif 24 saat sonraki komplikasyonlar açısından açısından grup 1 ve 2’nin karşılaştırılması
vi
IV. SİMGELER VE KISALTMALAR
BMV : Balon Maske Ventilasyon
cm : Santimetre
cmH2O : Santimetre su
dk : Dakika
EKG : Elektrokardiyografi
ERC : European Resuscitation Council
ETE : Endotrakeal Entübasyon
FLMA : Fleksibl LMA
FOB : Fiberoptik Bronkoskop
Hr : Kalp hızı
ILMA : Intubating LMA
KTM : Krikotiroid membran
KPR : Kardiyopulmoner Resusitasyon
kg : Kilogram
LMA : Laringeal Mask Airway
LT : Larengeal Tüp
ml : Milimetre
mmHg : Milimetre civa
sn : Saniye
OAB : Ortalama Arter Basıncı
OKB : Orofarengeal Kaçak Basıncı
PLMA : Proseal LMA
SEBS : Stiren Etilen Butaden Stiren
SLIPA : Streamlined Liner of the Pharynx Airway
SGHA : Supraglottik Havayolu Aracı
SLM : Supreme LMA
1
1.GİRİŞ
Havayolu yönetimi anestezi pratiğinin temel konularından biridir. Yeterli ventilasyonun sağlanmasında yüz maskeleri ve endotrakeal tüpler uzun yıllardır kullanılmaktadır. Ventilasyonun güvenli şekilde sağlanmasındaki farklı arayışlar sonucunda supraglottik havayolu araçları (SGHA) geliştirilmiştir. Laringeal maske(LMA) bu araçların prototipi olup, 1988 yılından itibaren anestezi uygulamalarında çok sık kullanılmaktadır (Asai ve Morris, 1994).
LMA’dan sonra çok sayıda yeni SGHA geliştirilmiştir. Yeni SGHA’da aranan özellikler; aracın kolay yerleştirilebilmesi, orofarengeal kaçak basıncının pozitif basınçlı ventilasyona uygun olması, farengeal mukozal basıncın kapiller perfüzyon basıncından daha düşük olması, solunum yoluna problemsiz hava geçişi ve enstrümantasyon için uygun pozisyonda yerleşmesidir (Brimacombe ve Keller, 1999). Bunlardan i-gel, laringeal ve faringeal anatomik yapılara bası yapmayacak şekilde tasarlanmıştır. Distal kısmı yumuşak, jelatinöz, transparan termoplastik elastomer (Styrene etilen butadiene stytrene) yapıya sahip kafsız bir araçtır. Ancak kaf benzeri kalınlaşmış bir yapısı vardır. Mide içeriğinin aspirasyonuna olanak sağlayan ek bir lümene sahip olması, epiglottik sırta sahip olması ve yerleştirilmesini kolaylaştıran sert düz bir yapıya sahip olması diğer modifikasyonlardır (Intersurgical Ltd, 2009).
Supraglottik havayolu araçlarının kullanımında başarıyı ve güvenliği etkileyen faktörlerden birisi de kullanılacak cihazın boyutudur. Bu hedeflerin sağlanmasında LMA ve i-gel için üretici firmalar tarafından hasta ağırlığının baz alındığı formülasyon (LMA için: no 3, 30-70 kg; no 4, 70-90 kg; no 5, >90 kg; i-gel için: no 3, 30-60 kg; no 4, 50-90 kg; no 5, >90 kg) önerilmiştir. Literatür incelendiğinde klasik LMA da dahil olmak üzere bazı supraglottik havayolu araçları için uygun boy seçiminde cinsiyet bazlı formülasyonlar denenmiş ancak i-gel için bu amaçla yapılmış herhangi bir çalışmaya rastlanmamıştır.
Bu prospektif, randomize kontrollü çalışmada amacımız kadın hastalarda i-gel için daha uygun bir ölçünün olup olmadığını araştırmak ve genel anestezi altında
2
cerrahi geçirecek olan kadın hastalarda 3 ve 4 numara i-gel supraglottik havayolu araç kullanımına ait sonuçları karşılaştırmaktır.
1.1.HAVA YOLU KONTROLÜ
Havayolu, ağızdan ve burundan başlayıp boğazı ve nefes borusunu da içine alan, havanın akciğerlere geçişini sağlayan pasajdır. Oksijenin akciğerlere ulaşması ve metabolizma sonucu oluşan diğer gazların eliminasyonu için bu pasajın açık olması gerekir. Anestezi uygulamaları solunum depresyonu ya da havayolu obstrüksiyonu yapabilir. Bu nedenle solunum fonksiyonunda hayati öneme sahip olan havayolu güvenliğinin sağlanması anestezi uygulamalarının temel taşlarından biridir.
1.1.1. Havayolu Anatomisi
Solunum yolları, ağız ve burun deliklerinden başlayıp alveollerin girişinde sonlanır. Ağız, burun, farinks ve larinks üst solunum yolunu oluşturur. Havayolu önde ağız ve burun ile dışarı açılır. Ağız arkada orofarinks, burun ise nazofarinks ile devam eder ve daha sonra bu iki yapı birleşir. Ağızla burun arasını damak, ağız tabanını da dil oluşturur. Epiglot fonksiyonel olarak orafarenksi laringofarenksten (veya hipofarenks) ayırır ve larinks trakea, hipofarinks ise özofagus ile devam eder. Bu yolun bir kısmı gastrointestinal sistemle ortak olup, alt solunum yolları ve akciğerlerin, ağızdan alınan ve regürjite olan materyalden korunması için birçok refleksle donatılmıştır. Trakea ve bronşial ağaç da alt solunum yollarını oluşturur.
Larinks, ligamentler ve kaslarla bir arada tutulan kıkırdaktan yapılmış bir iskelettir. Dokuz kıkırdaktan oluşur: tek olanlar tiroid, krikoid, epiglottis ve çift olanlar ise aritenoid, kornikulat, küneiform kıkırdaklar. Tiroid kıkırdak vokal kortları şekillendiren konus elastikusu örter.
3
Üst hava yolunun duyusal innervasyonu kranial sinirlerden sağlanır. Burnun müköz membranları önde trigeminal sinirin oftalmik parçasının (V1) dalı olan anterior etmoidal sinir; arkada maksiller parçasının (V2) dalı olan sfenopalatin sinirler ile innerve olur. Palatin sinirler, sert ve yumuşak damağa da duyusal lifler sağlarlar. Lingual sinir (trigeminal sinirin mandibuler kısmının [V3] bir dalı) dilin 2/3 ön; glossofaringeal sinir (IX) 1/3 arka bölümünün genel duyusunu sağlar. Fasiyal sinirin (VII) dalları dilin 2/3 ön; glossofaringeal sinir (IX) 1/3 arka kısmının tat duyusundan sorumludur. Glossofaringeal sinir (IX) aynı zamanda farinks tavanı, tonsiller ve yumuşak damak alt yüzünü de innerve eder. Vagus siniri (X), epiglot altında kalan havayolunun duyusunu sağlar. Vagusun superior laringeal dalı, eksternal (motor) sinir ve internal (duyusal) laringeal sinire ayrılır ki bu da, larinksin epiglot kıkırdak ve vokal kordlar arasında kalan kısmının duyusal innervasyonunu sağlar. Vagusun diğer bir dalı olan rekürrent (inferior) laringeal sinir, larinksin vokal kordlar altında kalan kısmı ve trakeayı innerve eder. Eksternal (motor) laringeal sinir tarafından innerve edilen krikotiroid kas dışında larinksin bütün kasları, rekürren
4
laringeal sinir tarafından innerve edilir. Lateral krikoaritenoid kaslar, vokal kordların temel addüktörleridir. Posterior krikoaritenoid kaslar ise vokal kordların abdüksiyonunu sağlamaktadır. Birçok laringeal kasın karmaşık eşzamanlı aktivasyonu ile ses çıkarma gerçekleşir. (Resim 1.1)
Larinksin kanlanması tiroid arterin dallarından sağlanır. Krikotiroid arter, eksternal karotid arterin ilk dalı olan superior tiroid arterden çıkar, üst krikotiroid membranın (KTM) üzerinden geçer ve krikoid kartilajdan tiroid kartilaja uzanır. Superior tiroid arter, KTM’nin lateral kenarı boyunca seyreder.
5
1.1.2. Havayolu Yönetimi
Havayolu yönetimi hastanın akciğerleri ve atmosfer arasındaki geçişin açıklığını sağlayan bir dizi medikal prosedürdür. Hipoksiden dolayı dakikalar içinde gelişebilecek nörolojik hasardan korunmak için başarılı bir havayolu yönetimi şarttır. Basit ve ileri havayolu yönetimi olarak ikiye ayrılır. Basit havayolu yönetimi medikal ekipman gerektirmez ve profesyonel olmayanların kolayca yapabileceği basit teknikleri içerir. Obstrüksiyona neden olabilecek durumlar değerlendirilir. Bunlar kas tonusu kaybı sonucu hastanın dili, yabancı cisim, sekresyon, kan, mide içeriği olabilir. Ağız içini temizleyerek, baş geri- çene yukarı manevrası yaparak ve çene öne doğru kaldırılıp ağız açılarak obstrüksiyon ortadan kaldırılmaya çalışılır. İleri havayolu yönetimi medikal ekipmanlarla yapılan invaziv işlemlerdir. Supraglottik araçlar, infraglottik teknikler ve cerrahi metodları içerir. Havayolu, solunum fonksiyonunda hayati öneme sahip olduğundan fonksiyonel bir havayolu sağlanmadan anestezik madde uygulaması güvenilir değildir.
Havayolunun Değerlendirilmesi
Preoperatif havayolunun değerlendirilmesi, havayolu yönetiminde başarılı olmanın ilk basamağıdır. Havayolunun değerlendirilmesinde ilk etapta basit bir inspeksiyonla yüz, ağız, boyun anatomisine ait yapılar incelenebilir (Tablo 1.1). Tablo 1.1. Preoperatif havayolunun değerlendirilmesinde incelenen komponentler
Havayolu Değerlendirme Komponentleri
Zor Havayolu Olabilecek Durumlar
Üst kesici dişlerin boyu Göreceli olarak uzun
Normal çene kapanmasında maksiller ve mandibular kesici dişlerin ilişkisi
Maksiller kesici dişlerin mandibular kesici dişlerden daha önde olması veya hasta mandibular kesicilerini maksiller kesici dişlerinin önüne getirememesi
6
Uvulanın görülebilirliği Hasta oturur pozisyondayken dilini dışarı çıkarması durumunda uvulanın
görülememesi (Mallampati II’den büyük)
Damağın şekli Yüksek kemerli ya da çok dar olması
Mandibular kompliyans Sert, endure, kitle ile invaze
Tiromental mesafe 6 cm’den daha az
Boyun Kısa ve kalın olması
Baş ve boyun hareket genişliği Hastanın çene ucunu göğsüne değdirememesi ya da boynunu
ekstansiyona getirememesi
Mallampati ve arkadaşları, zor laringoskopi için dilin yapısının önemini belirtmişlerdir. Boğazdaki pililer (palatoglossal ve palatofaringeal ark ) ve uvulanın; ağız açıkken ve dil öne çıkarılmışken görülmemesi, bu yapıların kolaylıkla görüldüğü kişilere oranla entübasyonun daha zor olacağına Mallampati ve arkadaşları dikkat çekmişler ve bir skorlama sistemi oluşturmuşlardır. Mallampati skorlaması orofaringeal boşluk ile direkt laringoskopi ve entübasyon kolaylığını korele eden bir sınıflama sistemidir. Hastanın ağzı, klinisyenin gözü seviyesindeyken baş nötral pozisyona getirilir ve hastadan ağzını açabildiğince çok açması ve fonasyon yapmaksızın dilini çıkarması istenir. Görülen yapılar açısından 4 sınıf söz konusudur (Mallampati ve ark 1985) (Resim 1.3).
Sınıf I: Yumuşak damak, boğaz, uvula ve tonsiller pililer görülür Sınıf II : Yumuşak damak, boğaz ve uvula görülür
Sınıf III: Yumuşak damak ve uvulanın tabanı görülür Sınıf IV: Yumuşak damak gözlenemez
Mallampati Sınıf III ve IV, zor laringoskopik görüntü ile ilişkilidir. Laringoskopik görüntü Cormack ve Lehane skoru ile sınıflandırılır (Resim 1.3) (Cormack ve Lehane 1984)
7
Sınıf I: Glottisin büyük kısmı gözlenir Sınıf II: Glottisin sadece arka kısmı gözlenir
Sınıf III: Glottisin hiçbir kısmı gözlenmezken epiglot gözlenir Sınıf IV: Hiçbir hava yolu yapısı gözlenmez
Resim 1.3. Mallampati sınıflaması ve Cormack Lehane skorlaması
Laringoskopik görüntü için prediktif test olarak Mallampati testinin tek başına kullanıldığı 1518 hastadan oluşan bir çalışmada Mallampati testinin düşük spesifiteye, düşük pozitif prediktif değere, yüksek negatif prediktif değere sahip olduğu bulunmuştur (Adamus ve ark., 2010).4-8 yaş arası 108 çocuk hastada yapılan bir başka çalışmada Mallampati testinin çocuklarda da uygulanabilir bir test olduğu ve Cormack Lehane skoru ile korelasyon gösterdiği tespit edilmiştir (Santos ve ark.,2011). Mallampati sınıflamasının tek başına kullanılması yerine tiromental ve sternomental mesafe ölçümleri ile kombinasyonu zor entübasyon için daha yüksek pozitif prediktif değer vermektedir (Iohom ve ark. 2003). Mallampati skoruna ek olarak kesici dişler arasındaki mesafe, maksiller ve mandibuler dişlerin büyüklük ve yerleşimleri ve damak kontrol edilmelidir (Caplan ve ark. 2003). Kesici dişler arası mesafe 3 cm ve altında ise laringoskopik görüntü yeterli olmayacaktır. Çok önde ya da çok arka
8
yerleşimli mandibula yetersiz laringeal görüntü ile ilişkili olabilir. Mikrognati faringeal alanı daralttığı için laringoskopik görüntüyü kötüleştirir. Tiromental mesafenin 6 ya da 7 cm’den kısa olması, sternomental mesafenin 12,5 cm den kısa olması, mandibuler kompliyansın düşük olması, atlanto-oksipital eklem ekstansiyonun kısıtlı olması laringoskopik görüntüyü sınırlandırır (Stoelting ve Miller, 2010)
Havayolu yönetiminde güçlüklere neden olabilecek durumlar anestezi öncesi dikkatli bir değerlendirme ile belirlenerek, olası bir entübasyon güçlüğü için hazırlık yapılmalıdır. Aşağıda zor havayoluna sebep olabilecek durumlardan bahsedilmiştir:
Konjenital anomaliler: Koanal atrezi, ensefalosel, makroglossi, Treacher-Collins, Klippel-Feil ve Pierre Robin sendromları, akondroplazi, subglottik kistler ve darlık, kistik higroma ve trakeaya bası yapan vasküler lezyonlar. İnflamatuvar, dejeneratif ve fibrotik olaylar: Apse, epiglottit, infeksiyöz
mononükleoz, krup, romatoid veya osteoartrit, temporomandibüler eklemdeki değişiklikler, ankilozan spondilit, larengeal eklem ve bağlardaki kalsifikasyon, stilohiyoid ligaman kalsifikasyonu, yüz ve boyunda fibrozis (yanık, radyoterapi gibi ), sistemik hastalıklar (sistemik lupus eritematöz gibi) ve cerrahiye bağlı deformiteler.
Tümörler: Havayolu anatomisini bozan benign veya malign kitleler, hemanjiyom ve hematomlar.
Endokrin nedenler: Akromegali ve büyük guatr.
Travmalar: Fasiyal, larengeal, trakeal veya servikal travmalar.
Maske ile ventilasyonda güçlüğe yol açan nedenler: Sakal, iri alt çene ve eksik dişler.
Cilt ile ilgili sorunlar: Cildin duyarlı olması (yanık, greft, epidermolizis büllöza), sargı ve pansuman.
Özelliği olan gruplar: Obezlerde, gebelerde diğer olası güçlük nedenlerine ek olarak artmış yağ dokusu, iri göğüsler, ödem (özellikle farengeal); bebekler özellikle yenidoğan (Michota ve Frost 2004).
9
Tablo 1.2. Zor havayolu ile ilişkili konjenital sendromlar
Sendrom Tanımlama
Down Sendromu Büyük dil, küçük ağız, dar subglottik
mesafe
Goldenhar Sendromu Mandibular hipoplazi
Klippel-Feil Sendromu Servikal vertebral füzyona bağlı boyun
rijiditesi
Pierre Robin Sendromu Küçük ağız, büyük dil, mandibular
anomali
Treacher Collins Sendromu Mandibular hipoplazi
Havayolu Yönetiminde Kullanılan Ekipmanlar
Hava yolu yönetiminde rutin olarak gerekli olan donanımlar; oksijen kaynağı, balon, maske, airway, laringoskop, endotrakeal tüp, supraglottik hava yolu araçları, aspiratör, kapnometre, steteskop ve tespit için flasterdir. Bu ekipmanlar anestezi uygulamalarından önce eksiksiz bir şekilde bulunmalı ve hazırlanmış olmalıdır.
Airway
Anestezi altındaki hastalarda genioglossus kasının paralizisi nedeniyle üst havayolunun kas tonusu kaybolur, bu da dil ve epiglotun farinksin arka duvarına düşmesine neden olur. Bu düşmenin neden olduğu havayolu obstrüksiyonu airway kullanılarak engellenebilir. Airway, ağız veya burundan yerleştirilen, dil ve posterior farinks duvarı arasından hava geçişini sağlayan bir cihazdır. Oral ve nazal olmak üzere iki şekli vardır. Etkinliği için boy seçimi önemlidir. Oral airway uzunluğu, dudak kenarından kulak memesine kadar olan mesafenin ölçülmesi ile tahmin edilebilir. Airway, açıklığı yukarı bakacak şekilde ağız içine sokulup, içeride 180 derece döndürülüp ilerletilir. Yetişkin oral airway’leri tipik olarak küçük, 80 mm (Guedel no: 3); orta, 90 mm (Guedel no: 4) ve büyük, 100 mm (Guedel no: 5) olarak bulunmaktadırlar. Çocuk boyları 50, 60, 70 mm olup, prematür ve yenidoğanlar için daha küçük boyları dizayn edilmiştir (Miller Anestezi 2010).
10
Nazal airway'in uzunluğu, burun deliklerinden kulak girişine kadar olan mesafenin ölçülmesi ile tahmin edilebilir ve yaklaşık olarak oral airway'lerden 2-4 cm daha uzun olmalıdır. Burun kanaması riskinden dolayı nazal airway'ler antikoagülan kullanan, trombositopenisi olan hastalarda ve adenoidleri büyük olan çocuklarda kullanılmamalıdır. Nazal airway'ler kayganlaştırılmalı; konkaların ve burun tavanının zedelenmemesi için yüze dik açıyla ilerletilmelidir. Yüzeyel anestezi altında olan hastalarda genellikle nazal airway'ler oral airway'lerden daha iyi tolere edilirler (Esener 2000).
Yüz Maskesi
Yüz maskesi, hava kaçağı oluşmayacak şekilde hastanın yüzüne oturtularak solunum devresinden gelen anestezik gazın hastaya verilmesini kolaylaştıran bir araçtır. Maskenin kenarı konturludur ve çeşitli yüz şekillerine uyar. Maskenin standart açıklığı 22 mm'dir ve dik açılı bir konnektörle solunum devresine bağlanır. Çeşitli maske tipleri mevcuttur. Şeffaf maskeler nemli ekshalasyon gazının görülmesine ve kusmanın daha erken fark edilmesine olanak sağlar. Siyah kauçuk maskeler olağan olmayan yüz yapılarına uyabilecek şekilde esnektir.
Etkin ventilasyon, hem maskenin yüze sıkıca oturması ve hem de hava yolunun açık olmasını gerektirir. Basınç düşürme valfi kapalı iken, solunum balonunun sürekli olarak inmesi, maske etrafından önemli miktarda hava kaçağı olduğunu gösterebilir. Bunun tersine, solunum devresinde yüksek basınçlar oluşmasına karşın göğsün çok az kalkması ve solunum seslerinin çok az duyulması hava yolunun tıkalı olduğunu düşündürür. Maskenin doğru şekilde kullanılması önemlidir. Maskenin sol elle tutulması, anestezistin balonu sağ elle sıkıştırarak pozitif basınçlı ventilasyon yapmasını sağlar. Sol elin başparmak ve işaret parmağı ile maskeye aşağı doğru basınç uygulanması maskenin yüze oturmasını sağlar. Orta parmak ve yüzük parmağı atlanto-oksipital eklemin ekstansiyonunu kolaylaştırmak için mandibulayı kavrar, havayolunu tıkayabileceğinden dil kökünü destekleyen yumuşak dokulara basınç uygulanmamalıdır. Küçük parmak çenenin köşesine konur ve çeneyi öne doğru iter, bu hastanın ventilasyonunu sağlayan en önemli manevradır.
11
Zor maske ventilasyon durumlarında çenenin yukarı öne doğru kaldırılması ve maskenin tam olarak oturması için iki elin kullanılması gerekebilir. Böyle bir durumda, balonu sıkmak için bir yardımcı gerekir. Bu gibi durumlarda, baş parmaklar maskeyi aşağı doğru bastırırken parmak uçları veya parmakların eklemleri çeneyi ileri doğru iter. Genellikle, çıkarılabilir diş protezi olan hastaların yanaklarına maskenin uygun bir şekilde oturtulması zordur. Takma dişlerin yerinde bırakılması ve yanak boşluklarının gazlı bezle doldurulması faydalı olabilir.
Maske ventilasyonu sırasında bazı kompliksyonlar oluşabilir. Ventilasyon esnasında mide şişebilir. Midenin şişmesini önlemek için pozitif basınçlı ventilasyon 20 cmH2O ile sınırlandırılmalıdır. Maske ile uzun süreli ventilasyon, fasiyal ve
trigeminal sinir dallarında basınç hasarına neden olabilir. İskemik hasarın önlenmesi için maske pozisyonu düzenli olarak değiştirilmelidir. Göze aşırı basınç uygulanması ve korneal aşınmalardan kaçınılmalıdır.
1.1.3. Supraglottik Havayolu Araçları
Yeterli ventilasyonun sağlanmasında yüz maskeleri ve endotrakeal tüplerin kullanılması uzun yıllar standart yöntem olarak kabul edilmiştir. Etkinlik, güvenlik ve yan etki bakımından daha uygun seçenek arayışları sonucunda SGHA geliştirilmiştir. Laringeal maske 1988 yılında klinik uygulamaya girmesinin ardından anestezi uygulamalarında popülarite kazanmıştır. Başlangıçta yüz maskesinin bir alternatifi olarak kullanılmaya başlanmış olsa da, eklenen yeni modifikasyonlarıyla günümüzde endotrakeal tüpün kullanıldığı bazı alanlarda da kullanıma girmiştir. Laringeal maskenin önemli bir avantajı, hem trakeal entübasyon hem de maske ile ventilasyonun zor olduğu olgularda hava yolunun güvence altına alınmasına imkân sağlamasıdır (Asai ve Morris 1994).
Son zamanlarda çok fazla sayıda SGHA geliştirilmiştir. Yeni SGHA’da solunum ve gastrointestinal yolu ayırmaya ve ventilasyon sırasında kaçağı azaltmaya yönelik modifikasyonlar yapılmıştır. Bu araçların hepsi gastrik insüflasyon, regürjitasyon ve olası pulmoner aspirasyon riskini azaltmak için tasarlanmıştır (Cook
12
ve ark., 2005). Bir SGHA’dan beklenen özellikler içinde, pozitif basınçlı ventilasyona olanak sağlaması ve baş boyun pozisyonu sırasında ventilasyon parametrelerinde değişikliğe yol açmaması sayılabilir (Park ve ark., 2009).
Yeni modifikasyonlardan sonra SGHA’ları birinci ve ikinci kuşak şeklinde sınıflandırılmıştır. Birinci kuşak SGHA’ları ‘basit havayolu aracı’ olarak tanımlanır. Regurjitasyon durumunda aspirasyon riskini azaltacak özellikte dizayn edilmemişlerdir. LMA, fleksible LMA, ILMA (intubating LMA), perilarengeal cobra airway, ambu airway, larengeal tüp (LT) birinci kuşak SGHA’larıdır. İkinci kuşak SGHA’ları aspirasyon riskini azaltacak özellikte dizayn edilmişlerdir, yüksek havayolu basınç durumlarında kontrollü ventilasyonu sağlayabilecek yüksek orofarengeal kaçak basıncına sahiptirler, havayolunda okluzyonu engelleyen ısırma bloğu içerirler. PLMA, i-gel, Supreme LMA (SLMA), Laryngeal tube suction II (LTS-II) (disposable versiyonu LTS-D), Streamlined liner of the pharynx airway (SLIPA) ikinci kuşak SGHA’larıdır.
SGHA farklı özelliklerine göre 5 gruba ayrılmıştır ( Ramesh ve ark., 2014)
1. Kaflı ve kafı perilarengeal bölgeyi kapatanlar: LMA, LMA Flexible, LMA Unique,
pLMA, ILMA
2. Kaflı, özofageal kafı olan ve farenksi kapatanlar: Combitüp 3. Kafsız, kendiliğinden şekil alarak özofagusu kapatanlar: I-gel 4. Kafsız, kendiliğinden şekil alan, özofageal kafı olmayan: SLIPA 5. Kaflı, özofageal kafı olmadan farenksi kapatanlar: Cobra PLA
Larengeal Maske
Laringeal maske (LMA), en yaygın ve en sık olarak kullanılan SGHA’lardan biridir. Laringeal maske (LMA, North America, Inc., San Diego, CA, USA). 1981’de Archie Brain tarafından balon valv maske (BVM) ventilasyon ve endotrakeal entübasyona (ETE) alternatif olarak geliştirilmiştir. Otoklavda sterilize edilip tekrar kullanılabilen ve medikal silikondan yapılmış klasik LMA’nın ticari olarak kullanımı Ingiltere’de 1988, ABD’de 1992 yılında başlamıştır. İlk geliştirilmiş olan klasik
13
modelinden sonra, malzemesi veya şeklinde yapılan değişiklikler ile daha farklı çeşitleri de geliştirilmiştir. Klasik LMA (cLM), intubating LMA (ILMA, Fastrach) ve ProSeal LMA (PLMA), tekrar kullanılabilen LMA’lardır. Son yıllarda hem ILMA hem de PLMA özelliklerini içeren, ancak tek kullanımlık olan Supreme LMA da (SLM) kullanıma girmiştir (Guyette ve ark 2007).
Laringeal maskeler aslında elektif anestezi uygulamaları için geliştirilmiş, ancak zaman içinde zor entübasyonda acil, güvenli havayolu sağlanması amacıyla kullanımı yaygınlaşmıştır (Pollack 2001).
Laringeal maskenin, diğer SGHA’na kıyasla, hava yolunda daha az hasar oluşturduğu ileri sürülmektedir (Heuer ve ark. 2010). Vokal kordların altında hava yolunu güvenli kılan bir balon olmadığından teorik olarak aspirasyon riski vardır. Ancak hastane öncesi uygulamalar ile ilgili değerlendirmelerde, özellikle aspirasyona yönelik bir veri yer almamaktadır. Hastane öncesi LMA kullanımını araştıran sınırlı sayıdaki çalışmada genelde karşılaştırıldığı diğer SGHA’na benzer başarı oranında bulunmuştur (Heuer ve ark. 2010). LMA’nın yerleştirme başarı oranı %64-100 arasında olup, deneyimsiz kişiler tarafından da kolayca yerleştirilebilmektedir. Diğer LMA tipleri ile karşılaştırıldığında yerleştirilmesi biraz daha zor olan PLMA, acil durumlarda bu ndenle önerilmemektedir. En kolay yerleştirilebilen ILMA’dır ve uygulayıcılar tarafından daha çok tercih edilmektedir. Daha yeni kullanıma girmiş olan SLM de ILMA gibi kullanımı kolay olan bir SGHA’dır (Barbieri ve ark 2001).
Bazı anatomik anomalisi olanlarda veya supraglottik hava yolu obstrüksiyonunda LMA efektif olmayabilir. LMA kullanımı ile ilgili endişelerin başında; gastrik insüflasyon riskinin olması, iyi yerleşmediğinde yeterli ventilasyon sağlanamaması ve yüksek ventilasyon basınçları gerektiren olgularda yetersiz kalması gibi durumlar gelmektedir. Ancak bunlara rağmen şu söz önemlidir: "Aspirasyon pnömonisi ile yaşayan bir hasta, hava yolu açılamadığı için ölen bir hastaya yeğlenmelidir" (Kuvaki 2011). İlk kez 2005 European Resuscitation Council (ERC) rehberinde Kardiyopulmoner resusitasyon (KPR) sırasında LMA kullanımı önerilmiştir (European Resuscitation Council 2005).
14
Klasik LMA’nın sterilizasyonu sırasında bazı virionların uzaklaştırılamadığı, maliyete sterilizasyon maliyetlerinin de eklendiği gerekçesiyle tek kullanımlık LMA’lar geliştirilmiştir (LMA Unique, LMA Softseal, LMA Ambu vb.). Son yıllarda anestezi uygulamalarında kLMA yerine tek kullanımlık olan laringeal maskeler tercih edilmekte ve gerek başarı oranları, gerekse komplikasyon oranları açısından kLMA ile benzer olduğu bir çok çalışmada gösterilmektedir. Özellikle hastane öncesi dönemde veya kardiyopulmoner resusitasyon uygulamaları sırasında enfeksiyon riski nedeniyle tek kullanımlık hava yolu araçlarının kullanılması avantaj olarak görülmektedir (Verghese ve ark 1998).
Proseal LMA
LMA-Proseal™ (PLMA, Intavent Orthofix, Maidenhead, UK), tekrar kullanıma uygun bir supraglottik hava yolu aracıdır ve mideye kadar ilerletilmesini sağlayan bir drenaj tüpü içeren ilk araç olma özelliğine sahiptir (Ramesh ve ark 2014). 1999 yılında kullanılmaya başlanmıştır (Agrò ve ark 2001). Diş hizasında ısırmaya karşı koruyacak sert bir bölümü vardır ve yerleştirmek için bir parmağın veya “introducer” olarak isimlendirilen yerleştirme kolaylığı sağlayan metal bir çubuğun girebileceği küçük bir cep yapısı vardır. 30 cmH2O’ya kadar havayolu basıncına izin vermesi nedeniyle (Luba ve Cutter 2010) artmış intraabdominal basınçlı hastalarda da kullanımı mümkün olmaktadır (Evans ve ark 2005). Drenaj tüpünden sıvı özellikteki mide içeriğinin aspirasyonuna olanak sağlar (Guyette ve ark 2007). PLMA’nın KPR sırasında kullanımına ilişkin herhangi bir çalışma yoktur, ancak özellikleri nedeniyle 2010 ERC kılavuzunda, KPR sırasında klasik LMA’ya göre daha üstün olabileceği ileri sürülmektedir. Yerleştirilmesi klasik LMA’ya göre biraz daha fazla deneyim gerektirebilir (Deakin ve ark., 2010). Boğaz ağrısı ve diğer laringofaringeal semptomların, proseal LMA gibi yüksek havayolu basınçlarına izin verebilen LMA tiplerinde daha fazla olduğunu da unutmamak gerekmektedir (Hemmerling ve ark 2004).
Klasik LMA’da da görülebilen hava yolu obstrüksiyonu PLMA’da daha fazla görülebilir, bu durum yumuşak materyalden yapılmış ve büyük ebatta olmasından kaynaklanmaktadır (Braun ve ark., 2002). Brimacomb’un yaptığı çalışmada PLMA
15
yerleştirilen 6321 paralize hastanın 19’unda hava yolu obstrüksiyonu gelişmiştir (Brimacombe ve ark. 2002). PLMA’ya rağmen gastrik şişkinlik gelişen vakalar da bildirilmiştir (Stix ve ark. 2001).
Intubating Laringeal Maske
Bir LMA’nın en önemli avantajı, ventile ve entübe edilemeyen olgularda ventilasyona olanak sağlayabilmesidir. Brain, LMA modelinde değişiklik yaparak entübasyona olanak sağlayan bir LMA, intubating larengeal mask (ILMA) (Fastrach‘ Intavent UK) geliştirmiştir. Bu LMA’nın oral, faringeal ve laringeal akslara uygun anatomik bir eğimi vardır ve glottise yerleşmesi kolaydır. Aracın yerleştirilmesi ve manipulasyonunu kolaylaştıran metal bir sapı vardır. Endotrakeal tüpü glottise yönlendiren lümeni ve tüp geçerken epiglotu kaldıran hareketli bir bar yapısı vardır. Klasik LMA ile karşılaştırıldığında, fazla baş-boyun hareketine gerek duyulmadan yerleştirilebilmesi, servikal travma şüphesi olan olgularda tercih nedeni olmalıdır. Anestezi altındaki 500 olguda ILMA araştırılmış ve 500’üne de başarıyla yerleştirildiği görülmüştür. ILMA içinden kör trakeal entübasyon olguların %96,2’sinde gerçekleştirilmiş ve konvansiyonel yolla endotrakeal entübasyonun yapılamadığı olgularda ILMA’nin iyi bir alternatif olduğu belirtilmiştir (Baskett ve ark 1998). Hastane öncesi acil hava yolu yönetiminde zor entübasyon ile karşılaşıldığında ILMA aracılığıyla endotrakeal entübasyon mümkün olabilir. Tentillier ve arkadaşlarının yaptıkları bir çalışmada hastane öncesi zor entübasyon olan olguların %91’inde ILMA’nın endotrakeal entübasyona olanak sağladığı gösterilmiş ve hastane öncesi zor entübasyon algoritmasında yer alması gerektiği önerilmiştir (Tentillier ve ark 2008). İmmobil servikali olan, radyoterapi, tümör yada cerrahi nedeniyle havayolu anatomisi bozulan 254 hastada ILMA kullanılmış ve tüm hastalarda 3 yada daha az girişimde başarıyla yerleştirilmiştir. ILMA ile yapılan kör entübasyonda ve fiberoptikle yapılan entübasyonda başarı oranları %96,5 ve %100’dür (Ferson ve ark 2001). ILMA 2010 ERC kılavuzunda önerilen havayolu araçları içerisindedir.
ILMA ve klasik LMA’nın karşılaştırıldığı bir çalışma, deneyimsiz klinisyenlerin ILMA ile hasta ventilasyonunu daha hızlı ve daha başarılı sağladıklarını göstermiştir (Choyce ve ark 2000). ILMA’nın pediatrik formları mevcut değildir.
16
Özofageal Trakeal Kombitüp
Özofageal trakeal kombitüp (Esophageal-Tracheal Combitube, ETC, The Kendall Company, Mansfield, Massachusetts) çift lümenli, tekrar kullanıma uygun bir hava yolu aracıdır ve kör olarak orofarinkse yerleştirilir. Özofageal trakeal kombitüp özofagusta veya trakeada yerleşerek ventilasyona olanak sağlar. Bir lümeninin ucu açık (trakeal lümen), diğer lümenin ucu kapalıdır (özofageal lümen). Özofageal lümenin faringeal bölgeye uyan kısmında havanın geçişine olanak sağlayan açıklıklar vardır. Özofageal trakeal kombitüp %95 olguda özofagusa yerleşir, yerleştirme ve başarılı ventilasyon oranları sırasıyla %79-82,4 arasındadır. Çift lümenli oluşu ve hangi lümenden ventilasyon sağlandığının saptanması zorunluluğu dezavantaj olarak sayılmaktadır. Kardiopulmoner resusitasyon sırasında kullanılacak alternatif bir hava yolu aracı olarak geliştirilmiş ve ETE deneyimi lmayanların geçici olarak hava yolu açabilmeleri için tasarlanmıştır. Komplikasyonları arasında fark edilmemiş trakeal yerleşim, pnömomediastinum, pnömoperitoneum, subkutanöz amfizem, piriform sinüs perforasyonu ve yanlış pasajın ventile edilmesiyle ilgili olan komplikasyonlar yer almaktadır (Cook ve Hommers 2006). Özofageal trakeal kombitüp, hem anestezistler arasında hem de hastane öncesi havayolu yönetimi ile ilgili kişiler arasında kabul görmemiştir. Bunun nedeni olarak, kullanımının karmaşık olması ve yaralanmalara yol açma olasılığı belirtilmiştir (Rumball ve MacDonald 1997). Kombitüp uygulaması 2010 ERC kılavuzunda yer alsa da, orada da kullanımın azaldığı ve yerini LT’e (Larengeal Tüp) bıraktığı yönünde bir yorum yer almaktadır (Deakin ve Nolan 2010).
SLİPA (The Streamlined Liner of the Pharynx Airway)
Regürjite olan sıvıların toplanması için, ortasında bir boşluk olan ve bu nedenle aspirasyon riskini azaltan, kafsız, supralaringeal bir havayolu cihazıdır. Sadece erişkinler için olan boyutları mevcuttur. SLIPA cizme şeklinde bir bölmeye ve oyuğa sahiptir, çizmenin başparmak kısmı dil kökünü kapatırken topuk kısmı özofagus ve nazofarenks arasında bir yerde cihazın tutunmasını sağlar. Oyuk kısmı 50 ml kadar regurjite olan gastrik içeriği depolayabilir. Tiroid kartilajın büyüklüğüne göre eşleşen 6 erişkin boyutu vardır. Kısa süreli genel anestezi verilen operasyonlarda primer
17
havayolu cihazı olarak kullanılır (Gaitini ve ark 2008). Bu nedenle etkinliği ve komplikasyon oranı klasik LMA ile karşılaştırılabilir (Hooshangi ve Wong 2008). SLIPA supin pozisyonun dışındaki durumlarda ve aspirasyon riskinin yüksek olduğu durumlarda önerilmemektedir. Yerleştirme süresi, ilk yerleştirmedeki başarı oranları, derlenme süresi ve hemodinamik cevapları pLMA ile benzerdir. Regurjite olan sıvıları depolayan bir rezervi olmasına rağmen klinikte pulmoner aspirasyonlara karşı koruma derecesi kanıtlanmamıştır ( Bein ve ark 2005).
Resim 1.4 The streamlined liner of the pharynx airway
Cobra Perilaringeal Airway
Cobra Perilaryngeal Airway kaflı, disposable bir supraglottik havayolu cihazıdır. Sivriltilmiş çizgili bir başı farenksi çevreleyen büyük bir kafı ve hava geçişini sağlayan bir tüpü vardır. Neonatalden erişkine kadar 8 farklı ebatına ulaşılabilir (Galvin ve ark 2007). Tüpün ve baş kısmının birleştiği noktada havayolunun epiglottis tarafından obstrüksiyonunu engelleyen epiglotu kaldıran bir yapıya sahiptir (Gaitini ve ark 2008). Birçok çalışmada spontan ve pozitif basınçlı ventilasyona olanak sağladığı gösterilmiştir (Hooshangi ve Wong 2008). Körlemesine yerleştirilir ve sıkıca kapanan havayolu nedeniyle pozitif basınçlı ventilasyon sağlar (LMA’dan daha yüksek basınçların kullanılabilmesini sağlar). Yeni Cobra-plus farklı olarak ısı ve distal CO2 örnekleme kataterine sahiptir.
18
Cobra PLA yerleşimi, boğaz ağrısı insidansı ve şiddeti yönünden klasik LMA ile karşılaştırılabilir fakat yüksek hava yolu basıncına olanak sağlaması, ağız açıklığı ve baş ektansiyonu sınırlı hastalarda daha başarılı kullanıma sahip olması klasik LMA’ya olan üstünlüklerindendir (Bein ve ark 2005).
Resim 1.5 Cobra perilaringeal airway
I-Gel
I-gel, tek kullanımlık ikinci kuşak yeni supraglottik hava yolu araçlarındandır (Intersurgical, Workingham, Berkshire, UK). I-gel’in icadı Dr.Muhammed Aslam Nasir tarafından gerçekleştirilmiştir. I-gel projesini Archie Brain’in LMA’sından esinlenerek 1990’lı yıllarda Karachi’de tasarlamıştır. I-gel, havayolunu LMA’dan daha güvenli şekilde sağlayacak, havayolu güvenliği açısından LMA ile endotrakeal tüp arasında olan bir araç arayışı sonucu geliştirilmiştir. Materyal olarak SEBS (stiren etilen butadien stiren) kullanılmıştır. Bu materyal; yumuşak, genleşebilir ve sağlam özelliktedir. Intersurgical firmasının ‘i-gel’ adını vermesi bu materyalin jelimsi özelliğinden kaynaklanmaktadır. Londra’da 2007 Ocak ayında düzenlenen Büyük Britanya ve İrlanda Kış Bilimsel Toplantısında i-gel’in resmi olarak tanıtımı yapılmış ve piyasaya sürülmüştür. I-gel’in başarısından sonra tavşanlarda ve kedilerde kullanılmak üzere v-gel formu geliştirilmiştir. (Resim 1.4)
19
Resim 1.6. V-gel
Laringeal ve faringeal anatomik yapılara bası yapmayacak şekilde yerleşmek üzere tasarlanmış, jelatinöz, şeffaf, termoplastik elastomer yapıya sahip, kafsız bir hava yolu aracıdır. I-gel’i diğer SGHA’dan farklı kılan birçok özellik termoplastik elastomerin kimyasından kaynaklanır. Termoplastik elastomerin elastik kısmı Stiren-Etilen-Butilen-Stiren (SEBS) kauçuktan; plastik kısmı ise genellikle polyoefinik yapıdan oluşmuştur. Plastik kısmı, termoplastik materyal üretimi için kullanılan geleneksel teknolojilerden daha kolay ve ucuz bir üretime olanak sağlar ve aynı zamanda tamamen geri dönüşümlüdür. Elastomerik kısmı, kauçuk benzeri yapıya sahiptir; bu yapı tekrar orijinal haline geri dönebilmeyi ve yumuşak özellikte olmasını sağlar. SEBS’in hiç çift bağa sahip olmaması doymuş bir kimyasal yapıya sahip olması, atmosferik ajanlara ve UV ajanlara karşı dirençli hale getirir.
Termoplastik yapının kimyasal özellikleri:
Birçok kimyasal ajana (bazlara, asitlere, alkole, deterjanlara, su bazlı solüsyonlara) karşı mükemmel dayanıklılık
Geniş sıcaklık aralıklarında yüksek elastikiyet özellik gösterme, orijinal haline geri dönme
Yüksek termal ve elektriksel yalıtım değerleri
Yüksek yorulma direnci (Yorulma; malzeme biliminde bir malzemenin devirli olarak sürekli yüklenmeye uğraması sonucu ilerleyici ve lokal yapısal hasara uğramasıdır. Eğer yüklemeler belirli bir düzeyin üzerindeyse, malzemenin
20
yüzeyinde mikroskobik çatlaklar oluşmaya başlayacaktır. Zamanla bu çatlak kritik bir büyüklüğe ulaşacak ve yapıda çatlama gerçekleşecektir. Yapının şekli yorulma süresini önemli bir ölçüde etkilemektedir. Kare delikler veya keskin köşeler genellikle daha yüksek yorulmaya neden olurlar. Bu nedenle yuvarlak delikler ve yumuşak geçişler genellikle yorulmaya karşı alınan önlemlerdir.) Atmosferik ve ultraviole ajanlara yüksek rezistans
Mükemmel aşınma ve yıpranma direnci
Yüksek sıcaklıkta yerleşiminde düşük kompresyon Yüksek transparan özellik
Gıda ile temas uygunluğu
Kaf benzeri kalınlaştırılmış yapısı, larengeal bölgeye uyum sağlayacak şekilde geliştirilmiştir (Şekil 1.4). Mide içeriğinin aspirasyonuna olanak sağlayan ek bir lümene ve diş hizasında ısırma koruyucusuna sahiptir. Bu sayede ventilasyon sırasında midede oluşacak gaz birikimini boşaltmak mümkün olmaktadır. Diğer SGHA’na kıyasla yerleştirilmesi fazla deneyim gerektirmemektedir. Larinkse iyi oturduğundan orofaringeal kaçak basınçları da yüksektir. Yüksek orofaringeal kaçak basıncı i-gel’in laringeal yapıları ne kadar iyi çevrelediğinin, kapattığının işaretidir ve kontrollü ventilasyonda iyi bir performansa sahip olduğunun göstergesidir. Çocuklarda da kullanımına olanak sağlayan yedi farklı boyutu vardır (Tablo 1.3).
21
Tablo 1.3. Ağırlık formülasyonuna göre i-gel seçimi I-gel No Hasta özellikleri Vücut ağırlığı (kg) 1 Neonatal 2–5 1,5 İnfant 5–12 2 Küçük çocuk 10–25 2,5 Büyük çocuk 25–35 3 Küçük erişkin 30–60 4 Orta erişkin 50–90 5 Büyük erişkin >90
Kadavra çalışmasında i-gel’in larinksin giriş bölgesine uyumlu bir şekilde pozisyon aldığı endoskopi, disseksiyon ve radyografi çalışmaları ile gösterilmiştir. Yumuşaklığı ve konturları laringeal bölge anatomisinin ayna görüntüsü temel alınarak üretilmiştir (Levitan ve Kinkle 2005). Larinks üzerine oturan kısmı; jel benzeri yumuşak bir materyalden yapılmıştır ve buna bağlı olarak yerleştirme sırasında daha az travma oluşturur. I-gel’in jel benzeri bir yapısının olması diğer SGHA’lara göre üstünlüğüdür. Bu yumuşak yapı laringeal ve perilaringeal bölgedeki kan akımının engellenmesine bağlı olası nörovasküler komplikasyonların daha az oluşmasını sağlar (Intersurgical, Workingham, Berkshire, UK). I-gel doğru yerleştirildiğinde, laringeal yapı üzerine otururken uç kısmı üst özefageal açıklığa oturur ve ısırma bloğu kesici dişler hizasına gelir (Intersurgical, Workingham, Berkshire, UK).
22
Resim 1.7. I-gel’in laringeal bölge anatomisine uyumu
1-Dil 6- Posterior kıkırdak 2-Dil tabanı 7- Tiroid kıkırdak 3-Epiglot 8- Krikoid kıkırdak 4-Ariepiglottik kıvrımlar 9- Üst özefageal açıklık 5-Piriform fossa
Resim 1.8. I-gel ve bölümleri
23
Fiberoptik ile bakıldığında i-gel, epiglot desteği, kısa ve kalın gövdesi sayesinde glottisin en optimal görüşünü sağlar. Kısa gövdesi endotrakeal tüp yerleşimi için idealdir (Emmerich ve Tiesmeier 2012).
I-gel yerleştirilirken ısırma bloğundan tutularak "sniffing" pozisyonunda baş ekstansiyon boyun fleksiyonda iken çene aşağı bastırılarak sert damağa doğru ilerletilir. Direnç hissedilene kadar arkaya ve aşağıya doğru kaydırılır. Tecrübeli bir kişinin beş saniyeden daha kısa bir sürede yerleştirmesi beklenir (Intersurgical, Workingham, Berkshire, UK).
I-gel, BMI’i 35’in altında olan erişkinlerde ve obez olmayan çocuklarda, pozitif basınçlı ventilasyonda etkili ve güvenilir bulunmuştur (Beylacq ve ark., 2009 Uppal ve ark., 2009). 280 hastada i-gel’in kullanıldığı başka bir çalışmada 3 hastada regurjitasyon olmuş, bunlardan biri de non-fatal aspirasyonla sonuçlanmıştır (Gibbison ve ark., 2008).
Teorik olarak acil hava yolu yönetiminde ve KPR’de kullanımı uygun gibi görünmektedir. Kardiyak arrestte kullanımına ilişkin olumlu düşünceler yayınlanmıştır (Gatward ve ark., 2008). Soar, bir kardiyak arrest olgusunda i-gel’i 10 sn’den daha kısa sürede yerleştirdiğini, göğüs kompresyonlarıyla asenkronize bir şekilde kaçak olmadan ventilasyonu başarıyla sağladığını, 10 dk kullanımı süresince aspirasyon yaşanmadığını belirtmiştir (Soar J 2007). Ancak hastane öncesi hava yolu yönetiminde 12 olguda i-gel kullanılmış ve 7’sinde yetersiz ventilasyonla karşılaşılmış olan bir olgu serisi nedeniyle KPR sırasındaki kullanımının gözden geçirilmesi gerektiği belirtilmektedir (Gabbott ve ark., 2007).
2.GEREÇ ve YÖNTEM
Bu çalışma, Selçuk Üniversitesi Tıp Fakültesi Etik Kurul onayı alındıktan sonra Selçuk Üniversitesi Tıp Fakültesi ameliyathanelerinde gerçekleştirilmiştir. Çalışmaya rutin minör cerrahi prosedürler için genel anestezi altında opere olacak ve hava yolu yönetiminde I-gel kullanılacak olan, ASA I-II 18-65 yaş arası 100 erişkin hasta, yazılı onam formu alındıktan sonra dâhil edilmiştir. Çalışmada I-gel’i, bu cihazı
24
en az 50 kez kullanmış tek bir anestezist yerleştirmiştir. Vücut kitle indeksinin >35 kg/m2 olması, servikal omurgayı etkileyen bir hastalık varlığı, zor hava yolu öyküsü,
ağız açıklığının <2,5 cm olması, Mallampati skorunun 3-4 olması, son 10 gün içinde üst solunum yolu hastalığına ait semptomların bulunması, baş-boyun ya da torakoabdominal kaviteye cerrahi işlem uygulanacak olması, lateral ve/veya prone pozisyonda cerrahi işlem uygulanacak olması ve gastroözefageal reflu hastalığı ya da tok olma gibi aspirasyon riski yaratan durumlar çalışma dışı bırakma kriteri olarak kabul edilmiştir.
Bütün hastalar için standart anestezi protokolü uygulanmıştır. Premedikasyon uygulanmadan ameliyathaneye getirilen hastalara ameliyat odasında EKG, kalp hızı, non-invaziv arteriyel kan basıncı ve puls-oksimetreyi içeren rutin monitörizasyon uygulanmıştır. İndüksiyon öncesinde yüz maskesi ile 2 dakika süre ile preoksijenizasyon yapılmıştır. 2-3 mg/kg propofol ve 2 mcg/kg intravenöz fentanil ile anestezi indüksiyonu sağlanmıştır. Anestezi idamesi, remifentanil 0,3–0,5 μg/kg/dk ve propofol 5-7 mg/kg/saat, %33 oksijen ve hava karışımı ile sağlanmıştır. Yüz maskesi ile ventilasyon, hasta I-gel yerleştirilmesine uygun hale gelene kadar (kirpik refleksinin kaybolması, çene relaksasyonu, hareketsizlik sağlanması ve apne gelişmesi gibi) sürdürülmüş, gerekli hallerde uygun anestezi düzeyi sağlanana kadar ek 0,5 mg/kg bolus dozda intravenöz propofol verilmiştir.
Hastalar kullanılacak i-gel boyutuna göre (3 ya da 4) 2 gruba randomize edilmiştir. Grup 1’deki hastalara i-gel 3, grup 2’deki hastalara i-gel 4 yerleştirilmiştir. Cihazlar lokal anestezik içermeyen su bazlı bir jelle kayganlaştırıldıktan sonra üretici firmanın kullanma kılavuzundaki bilgiler ışığında kullanılmıştır. Yerleştirme kolaylığı, yerleştirmek için girişim sayısı, yerleştirme süresi (cihazın yerleştirmek üzere ele alınmasından efektif bir hava yolu sağlanmasına kadar geçen süre) kaydedilmiştir. Yerleştirme kolaylığı 3 skalada derecelendirilmiştir: Derece 1, minimal direnç ya da direnç olmaması; derece 2, ciddi direnç olması; derece 3, belirgin kuvvet uygulamadan yerleştirilememesi. Efektif havayolu ve başarılı ventilasyonun sağlanıp sağlanamadığı; ventilasyonda göğüs kafesi hareketliliğinin gözlenmesi, kapnografi trasesi ve SpO2’nin (periferik oksijen saturasyonu) >%94 stabil olması ile
25
değerlendirilmiştir. SpO2’nin %94-91 arasında olması suboptimal oksijenasyon olarak değerlendirilmiştir. SpO2’nin <%90 oluşu başarısız ventilasyonun göstergesi olarak değerlendirilmiştir. Yerleştirme sonrası pozisyon düzeltme manevraları uygulanmışsa (baş fleksiyonu, boyun ekstansiyonu gibi) ayrıca kaydedilmiştir.
Üç deneme sonrası ventilasyonun yetersiz olması halinde diğer numara i-gel’in yerleştirilmesi için 3 girişim hakkı tanınmıştır. Yine başarısız olunması durumunda alternatif bir havayolu cihazı kullanımı konusunda uygulayıcı serbest bırakılmıştır. Alternatif havayolu cihazı uygulaması söz konusu olan vakalar takipten çıkarılmıştır ve ayrıca rapor edilmiştir.
Başarılı yerleştirme sonrası anatomik pozisyon fiberoptik bronkoskopla gözlenmiş ve görünüm standart skala ile değerlendirilmiştir. Bu değerlendirmeye göre: Evre 4, sadece vokal kordlar görünüyor; evre 3, vokal kordlar ve posterior epiglot görünüyor; evre 2, vokal kordlar ve anterior epiglot görünüyor; evre 1, vokal kordlar görülemiyor (Joshi ve ark 1998). Evre 3 ve 4 optimal pozisyon, evre 1 ve 2 ise suboptimal pozisyon olarak değerlendirilmiştir (Joshi ve ark 1998). Fiberoptik bronkoskopla değerlendirme cihazlar yerleştirilip ventilasyon sağlandıktan sonra 2 dakikalık süre içinde yapılmıştır.
Uygun şekilde ventilasyon sağlandıktan sonra orofarengeal kaçak basıncının değerlendirilebilmesi amacıyla APL valfi tamamen kapatılmış ve taze gaz akım hızı 5 lt/dk iken havayolu basıncı, kaçak sesi duyulduğunda ya da havayolu basıncı dengeye ulaşıp plato çizdiğinde kaydedilmiştir. Ölçüm sırasında havayolu basıncının 40 cmH2O basıncını geçmesine izin verilmemiştir.
Operasyon süresince spontan solunum tekrar başlayana kadar hastalara havayolu basıncı 20 mmHg’yi aşmayacak şekilde pozitif basınçlı ventilasyon uygulanmıştır. Tidal volüm 6-10 ml/kg olarak ayarlanmış ve seçilen tidal volüm değerinde oluşan tepe havayolu basıncı her 5 dakikada bir kaydedilmiştir. Solunum frekansı ETCO2 basıncı 30-40 mmHg olacak şekilde ayarlanmış ve ETCO2’nin bu
aralıkta seyretmesi başarılı ventilasyonun bir göstergesi olarak değerlendirilmiştir. Anestezi süresince kalp hızı, ortalama kan basıncı, minimum O2 saturasyonu (SpO2),
26
solunum hızı, pik hava yolu basıncı, O2 yüzdesi (FiO2), end-tidal CO2 basıncı ve
end-tidal sevofluran konsantrasyonu her 5 dakikada bir kaydedilmiştir.
Cihazın yerleştirilememesi, aspirasyon, regurjitasyon, hipoksi (SpO2<%90),
bronkospazm, hava yolu obstrüksiyonu, öksürme, öğürme, hıçkırma, hava yolu cihazında kan lekesi görülmesi gibi intraoperatif komplikasyonlar kaydedilmiştir. Hastalara operasyon sonunda i-gel çıkarıldıktan sonra maske ile 4 lt/dk’dan O2
verilmiştir. Anestezi sonrası derlenme odasına alınan hastalarda vital bulgular takip edilmiş ve uygun olduğunda servise transfer edilmiştir.
Hastalarla derlenme odasından çıkmadan hemen önce ve cerrahi sonrası 24. saatte yüz yüze iki görüşme yapılmıştır. Operasyon günü taburcu edilmesi planlanan hastalarda ikinci görüşme telefonla yapılmıştır. Bu görüşmelerde hastalara boğaz ağrısı, boyun ağrısı, çene ağrısı, konuşmada güçlük ve ağrı, disfaji (yutkunmada güçlük-ağrı) ve dilde uyuşukluk, bulantı-kusma ve öksürük olup olmadığı sorulmuş ve semptomların var/yok ve varsa hafif-orta-ağır olarak değerlendirilmesi istenmiştir. Aynı zamanda hastaların aldıkları anesteziden memnun olup olmadıkları sorulmuş ve evet ya da hayır şeklinde değerlendirmeleri istenmiştir ve tüm yanıtlar kaydedilmiştir. 3.BULGULAR
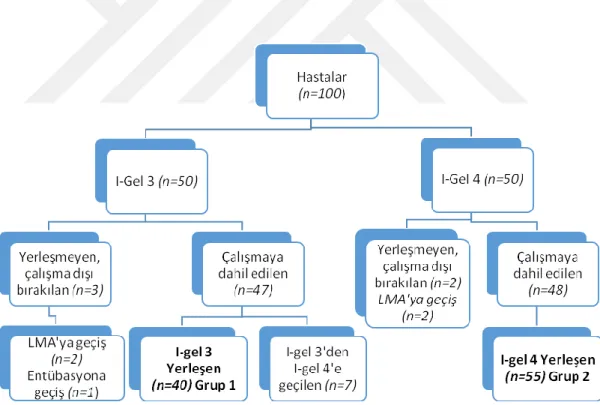
Çalışmamıza toplam 100 hasta alındı, hastaların 50’sine i-gel 3, 50’sine i-gel 4 yerleştirildi. İ-gel 3 yerleştirilen gruptaki 3 hastada ventilasyonda sorun olması üzerine diğer i-gel denendi, ancak başarısız olundu. Bu 3 hastadan 2’sine firmanın tanımladığı ağırlık formülasyonuna uygun boy LMA yerleştirilerek ventilasyon sağlanırken, bir hastada LMA’nın başarısız olması nedeniyle endotrakeal tüp yerleştirldi. Bu 3 hasta i-gel yerleştirilemediği için çalışmadan çıkarıldı. (Şekil 3.1) I-gel 4 yerleştirilmesi planlanan hastalardan 2’sinde ventilasyonda başarı sağlanamayınca farklı boy i-gel denendi, başarısız olması üzerine firmanın ağırlık formülasyonuna uygun boy LMA’ya geçilerek ventile edildi. Bu 2 hasta da i-gel yerleştirilemediği için çalışmadan çıkarıldı. (Şekil 3.1).
27
I-gel 3 grubundaki 47 hastadan 40’na i-gel 3 başarılı şekilde yerleştirilirken 7 hastada i-gel 4’e geçilerek ventilasyon sağlandı. Bu 40 hasta grup 1 olarak adlandırıldı. I-gel 4 yerleştirilmesi planlanan 48 hastanın tamamında başarılı yerleştirme sağlandı ve i-gel 3 yerleştirilemeyip i-gel 4’e geçilerek ventile edilen 7 hasta ile birlikte toplam 55 hasta grup 2 olarak adlandırıldı (Şekil 3.1). I-gel 3 planlanmasına rağmen i-gel 4 yerleşen bu 7 hastanın 5’i 50-90 kg arasında ve 2’si 95 kg idi ve dolayısıyla sırasıyla firmanın i-gel 4 ve 5 için önerdiği ağırlık formülasyonuna uygundu.
Firmanın önerdiği ağırlık formülasyonu dikkate alındığında Grup 1’de 7 hasta i-gel 3, 28 hasta i-gel 4 ve 5 hasta i-gel 5 ile uyumludur. Grup 1’de 40 hastanın 33’ne (%82,5) firmanın önerisi doğrultusunda i-gel 4 ve 5 yerleştirilmesi gerekirken i-gel 3 başarılı şekilde yerleştirilmiştir. Grup 2’de ise 55 hastadan 43’ü (%78,2) i-gel 4 formülasyonuna uygundur, kalan 12 hastanın (%21,8) ağırlığı ise i-gel 5 formülasyonuna uygun olmasına rağmen i-gel 4 başarıyla yerleştirilmiştir (Tablo 3.1).
Şekil 3.1. I-gel 3 ve I-gel 4 Çalışma Grupları
28 Hasta ağırlıkları (kg) Grup 1 n (%) Grup 2 n (%) Toplam 30-50 (Sadece i-gel 3) 1 (2,5) 1 (1,8) 2 (2,1) 51-60 (i-gel 3 ve 4) 6 (15) 10 (18,2) 16 (16,8) 61-90 (sadece i-gel 4) 28 (70) 32 (58,2) 60 (63,2) >90 (i-gel 5) 5 (12,5) 12 (21,8) 17 (17,9)
Firmanın önerdiği ağırlık formülasyonuna göre hasta dağılımı tablo 3.1’de gösterilmiştir.
Demografik veriler açısından grup 1 ve grup 2 arasında fark bulunamamıştır (Tablo 3.2).
Tablo 3.2.Hastaların demografik özellikleri Grup1 Ortalama ± SS Grup2 Ortalama ± SS Yaş(yıl) 38,6 ± 11,61 43,69 ± 13,49 Boy(cm) 161,9 ± 5,87 162,85 ± 5,1 Ağırlık(kg) 73,22 ± 14,04 78,07 ± 18,12
Vakaların büyük çoğunluğunu endovaskuler lazer ablasyon cerrahisi oluşturmaktadır (Tablo 3.3).
29 Grup 1 Grup 2 Cerrahi Tipi (n) Endovaskuler Lazer Ablasyon 19 30 URS 2 8 Histereskopi 5 7 Tendon Onarımı 8 3 Hemoroid 5 6 Göz cerrahisi 1 1
Cerrahi Süresi (dk) (ort ± SS) 38,62 ±25,11 30,9 ±18,95
Anestezi Süresi (dk) (ort± SS) 50,64±26,34 45,09±21,27
Grup 1’de 40 hastanın tamamında (%100) ilk denemede yerleştirilirken; grup 2’de 55 hastanın 46’sında (%83,6) ilk denemede başarı sağlanmıştır. Grup 1 ve grup 2 arasında yerleştirme sayısı açısından elde edilen fark istatistiksel olarak anlamlıdır (p=0,015). Yerleştirme kolaylığı açısından gruplar arasında elde edilen fark istatistiksel olarak anlamlı değildir (p>0,05) (Tablo 3.4).
Grup 1’de 5 hastada pozisyon düzeltme yapılırken grup 2’de 7 hastada pozisyon düzeltme yapılmıştır. Grup 1 ve Grup 2 arasında pozisyon düzeltme açısından elde edilen fark istatiksel olarak anlamlı değildir (p>0,05) (Tablo 3.4).
Anatomik olarak optimal yerleşimi gösteren FOB görüntüsü evre 3 ve 4; grup 1’de 9 hastada (%22,5) grup 2’de 37 hastada (%67.3) elde edilmiştir. Suboptimal yerleşimi gösteren FOB görüntüsü evre 1 ve 2; grup 1’de 31 hastada (%77,5); grup 2’de 18 (%32,8) hastada elde edilmiştir. FOB görüntüsü evre 3 ve 4; toplam %48,4 hastada, evre 1 ve 2 ise toplam %51,6 hastada elde edilmiştir.
Grup 1 ve Grup 2 arasında fiberoptik bronkoskopik (FOB) görüntü açısından elde edilen fark istatistiksel olarak anlamlı bulunmuştur (p=0,00) (Tablo 3.4).
30
Grup 1 ve grup 2 arasında yerleştirme süresi açısından elde edilen fark istatistiksel olarak anlamlı değildir (p>0,05). (Tablo 3.5)
Grup 1 ve grup 2 arasında orofarengeal kaçak basınçları açısından elde edilen fark istatistiksel olarak anlamlı değildir (p>0,05) (Tablo 3.5).
Tablo 3.4. Yerleştirme özellikleri açısından grup 1 ve grup 2’in karşılaştırılması
Grup 1 n(%) Grup 2 n(%) Yerleştirme sayısı 1.Deneme 40 (100) 46 (83,6) p=0,027 2.Deneme 0 (0) 8 (14,5) 3.Deneme 0 (0) 1 (1,8) Yerleştirme kolaylığı Direnç var 6 (15) 14 (25,5) p>0,05 Direnç yok 34 (85) 41 (74,5) Pozisyon düzeltme Var 5 (12,5) 7 (12,7) Fiberoptik bronkoskopik görüntü (FOB) Evre 1 4 (10) 3 (5,5) p=0,00 Evre 2 27 (67,5) 15 (27,3) Evre 3 7 (17,5) 36 (65,5) Evre 4 2 (5) 1 (1,8)
Evre 1: Vokal kordlar görülmüyor Evre 2: Anterior Epiglot ve vokal kordlar
görülüyor Evre 3: Posterior epiglot ve vokal kordlar görülüyor Evre 4: Sadece vokal kordlar görülüyor
31
Tablo 3.5. Yerleştirme süresi ve orafarengeal kaçak basıncını açısından grup 1 ve grup 2’in karşılaştırılması Grup1 Ortalama ± SS (min-max) Grup 2 Ortalama ± SS (min-max) Yerleştirme süresi(sn) 13 ± 6,5 (6-41) 14,1 ± 6,83 (7-48) p>0,05 Orafarengeal kaçak basıncı(cmH2O) 27,2 ± 6,57 (10-38) 25,89 ± 7,27 (12-40)
Grup 1 ve grup 2 arasında i-gel sonrası ortalama arter basınçları (78,85 /82,65) açısından elde edilen fark istatistiksel olarak anlamlı bulunmuştur (p=0,02). (Tablo 3.6). Grup 1 ve grup 2 arasında i-gel sonrası SpO2, tidal volüm, peak hava yolu basıncı ve
i-gel sonrası kalp hızı açısından elde edilen fark istatistiksel olarak anlamlı değildir (p>0,05) (Tablo 3.6)
Tablo 3.6. Hemodinamik ve solunumsal parametreler açısından grup 1 ve grup 2’in karşılaştırılması
Grup1 Ortalama ± SS
Grup 2 Ortalama ± SS
I-Gel sonrası spO2 99,15 ± 1,23 98,07 ± 5,27
p>0,05
Tidal volüm(ml) 472,32 ± 42,12 483,15 ± 34,91
Peak hava yolu basıncı(cmH2O) 15,77 ± 4,36 15,53 ± 3,72 I-Gel sonrası HR 68,6 ± 12,37 67,76 ± 11,62 I-Gel sonrası ortalama arter basıncı(mmHg) 78,85 ± 10,06 82,65 ± 17,17 p=0,02
32
Grup 1 ve grup 2 arasında intraoperatif komplikasyonlar; regurjitasyon, aspirasyon, hipoksi, bronkospazm, havayolu obstrüksiyonu, öksürme, öğürme, kan lekesi açısından elde edilen farklar istatistiksel olarak anlamlı bulunmadı (p>0,05) (Tablo 3.7). Her iki grupta regurjitasyon, aspirasyon, havayolu obstrüksiyonu ve öğürme hiçbir hastada gözlenmedi.
Grup 1 ve grup 2 arasında postoperatif 1.ve 24. Saatteki komplikasyonlar; boğaz ağrısı, boyun ağrısı, çene ağrısı, konuşmada güçlük, disfaji, dilde uyuşma, bulantı, kusma açısından elde edilen fark istatistiksel olarak anlamlı değildir (p>0,05). En sık komplikasyon olarak boğaz ağrısı ve disfaji görülmüştür. (Tablo 3.8 ve 3.9). Tablo 3.7. İntraoperatif komplikasyonlar açısından grup 1 ve grup 2’in karşılaştırılması Grup 1 n (%) Grup 2 n (%) Regürjitasyon 0 ( 0,0) 0 ( 0,0) p>0,05 Aspirasyon 0 (0,0) 0 (0,0) Hipoksi 1 (2,5) 0 (0,0) Bronkospazm 2 (5) 1 (1,8)
Hava Yolu Obstrüksiyonu 0 (0,0) 0 (0,0)
Öksürme 0 (0,0) 2 (3,6)
Öğürme 0 (0,0) 0 (0,0)
Hıçkırma 1 (2,5) 1 (1,8)
Kan lekesi 0 (0,0) 3 (5,45)
33
Tablo 3.8. Erken postoperatif komplikasyonlar ( 1.saat ) açısından grup 1 ve grup 2’in karşılaştırılması Grup 1 n (%) Grup 2 n (%) Boğaz ağrısı 8 (20) 17 (30,9) p>0,05 Boyun ağrısı 3 (7,5) 2 (3,6) Çene ağrısı 2 (5) 2 (3,6) Konuşmada güçlük 5 (12,5) 2 (3,6) Disfaji 7 (17,5) 18 (32,7) Dilde uyuşma 7 (17,5) 10 (18,2) Bulantı-Kusma 6 (15) 11 (20) Öksürük 4 (10) 2 (3,6)
Tablo 3.9. Postoperatif 24 saat sonraki komplikasyonlar açısından grup 1 ve grup 2’in karşılaştırılması Grup 1 n (%) Grup 2 n (%) Boğaz ağrısı 7 (17,5) 9 (16,4) p>0,05 Boyun ağrısı 1 (2,5) 4 (7,3) Çene ağrısı 3 (7,5) 2 (3,6) Konuşmada güçlük 3 (7,5) 1 (1,8) Disfaji 6 (15) 5 (9,1) Dilde uyuşma 1 (2,5) 0 (0,0) Bulantı-Kusma 4 (10) 5 (9,1) Öksürük 4 (10) 2 (3,6) 4. TARTIŞMA
Çalışmamızda karşılaştırdığımız parametrelerden olan ilk denemede yerleşme başarısı, optimal FOB görüntüsü ve yerleştirme sonrası ortalama arter basıncı açısından iki grup arasında anlamlı fark bulunmuştur. İlk denemede yerleşme
34
başarısının i-gel 3’te daha yüksek olduğunu, optimal FOB görüntüsünün i-gel 4 ile daha iyi sağlandığını, yerleştirme sonrası i-gel 4’te ortalama arter basıncının daha yüksek olduğunu bulduk.
Literatürde diğer supraglottik hava yolu cihazlarıyla i-gel kullanımının karşılaştırıldığı (yerleştirme süresi, yerleştirme kolaylığı, orofarengeal kaçak basıncı, peak havayolu basıncı, fiberoptik görüntü ve perioperatif komplikasyonlar açısından) birçok çalışmada ağırlık formülasyonuna göre yerleştirme yapılmıştır. Bizim çalışmamızdaki gibi i-gel 3 ve I-gel 4’ün kendi içinde karşılaştırılıp, firmanın önerdiği ağırlık formülasyonundan bağımsız olarak yerleştirmenin yapıldığı bir başka çalışmaya literatürde rastlanmamıştır
Grup 1’de 40 hastanın 33’ünün (%82,5) ağırlığı i-gel 3 için önerilen ağırlık formülasyonun dışında olmasına rağmen (i-gel 4 ve 5’e uygun) bu hastalarda i-gel 3 başarılı şekilde yerleştirilmiştir. Bu anlamda bakıldığında i-gel 3’ün formülasyondan bağımsız olarak yerleşme başarısı %82,5’tir. Aksine i-gel 3 seçildiği halde i-gel 4 ile ventilasyonu sağlanan 7 hasta vardır, buna dayanarak i-gel 3’ün formülasyondan bağımsız olarak yerleşme başarısızlık oranın %16,2 olduğunu söyleyebiliriz. Grup 2’de 55 hastanın 43’nün ağırlığı (%78,2) i-gel 4 ile uyumlu olup i-gel 4 başarıyla yerleştirilmiştir. Kalan 12 hastanın (%21,8) ağırlığı ise i-gel 5 ile uyumlu olmasına rağmen i-gel 4 başarıyla yerleştirilmiştir. Bu sonuçlar uygun boyuttaki i-gel seçiminde ağırlığın dışında başka parametrelerin de dikkate alınabileceğini düşündürmektedir. Ağırlığa alternatif olabilecek parametrelerin araştırıldığı çalışmalardan biri LMA üzerinde yapılmıştır. Uygun boyuttaki LMA seçiminde baz olarak ağırlığın ve dil genişliğinin karşılaştırıldığı çalışmada dil genişliğinin baz alındığı grupta yerleşme başarısı, OKB, optimal FOB görüntüsü daha yüksek oranda bulunmuş ve dil genişliğinin erkeklerde optimal LMA seçiminde etkili alternatif bir yöntem olduğu belirtilmiştir (Huang ve Cherng 2014). I-gel için de benzer bir çalışma yapılabilir.
İlk denemede yerleştirme başarısı grup 1’de %100; grup 2’de %83,6 olarak bulunmuştur. Literatürdeki çalışmalarda yerleştirme başarısı için tüm i-gel boyutlarının toplam başarısından bahsedilmiş, farklı boyuttaki i-gel’ler ayrı ayrı ele alınmamıştır, bizim çalışmamızın bu açıdan farklılık arz ettiğini düşünüyoruz. Her iki
35
grupta ilk denemede toplam yerleştirme başarısı %90, ikinci denemede yerleştirme başarısı %98’tir. Richez ve ark.’nın i-gel 4 ve 5 kullanarak, sadece kadın hastalardan oluşan grupta yaptığı çalışmada; ilk denemede yerleştirme başarısı %97 (Richez ve ark.,2008); proseal LMA ve i-gel’in karşılaştırıldığı paralize 30 hastada yapılan çalışmada %100 (Sıngh ve ark., 2009); sadece i-gel 4’ün kullanıldığı çalışmada bu oran %86 (Gatward ve ark., 2009), i-gel 3 ve 4’ün kullanıldığı paralize 64 hastada %78 (Shin ve ark 2010) olarak bulunmuştur. En düşük yerleştirme başarı oranı klasik LMA ve i-gel’in karşılaştırıldığı 50 hastalık çalışmada %54 olarak bulunmasına rağmen aynı çalışmada i-gel boyutunun değiştirildiği ikinci denemede yerleştirme başarısı %84’e yükselmiştir (Janakiraman ve ark., 2009). Bizim çalışmamızda ise ikinci denemede yerleştirme oranı %98’dir.
Yerleştirme kolaylığı açısından karşılaştırıldığında I-gel 3 %85 hastada; i-gel 4 %74,5 hastada direnç olmadan kolay şekilde yerleştirilmiştir. Her iki gruptaki toplam yerleştirme kolaylığı oranı %78,9’dur. I-gel 3, 4, 5’in kullanıldığı çalışmalardaki oranlar %96 (Singh ve ark., 2009); %80’dir ( EL-Radaideh ve ark., 2015). Polat ve ark.’ları i-gel ve LMA’yı karşılaştırdıkları bir çalışmada diğer SGHA’na
göre i-gel’in gövdesinin daha az fleksible olması nedeniyle yerleştirmenin kolaylaştığını ifade etmektedir (Polat ve ark.,2014).
Yerleştirme süresini ‘cihazın ele alınıp ventilasyonun sağlanmasına kadar geçen süre’ (Donaldson ve ark 2011) olarak kabul ettiğimiz çalışmamızda ortalama yerleştirme süresi grup 1’de 13,09 sn; grup 2’de 14,03 sn; her iki grupta toplam 13,63 sn olarak bulunmuştur. Bizimle aynı süre tanımlamasını kullanan Jeon ve ark. bu süreyi 26.4 sn, Atef ve ark 15.62 sn; Radaideh ve ark 15 sn olarak bulmuşlardır ( Jeon ve ark.,2012, Atef ve ark.,2012, EL-Radaideh ve ark., 2015). Bamgbade ve ark.nın yaptığı çalışmada süre tanımlamasını nasıl yaptıkları belirtilmemiş ve 300 hastadan 290 hastada 5 sn’de, 8 hastada 10 sn’de yerleştirilmiştir (Bamgbade ve ark., 2008). Bu sürenin 10 sn olarak tanımlandığı başka bir çalışmada ise süre tanımlamasına başarılı ventilasyon göstergesi eklenmemiş sadece ‘cihazın hastanın ağzının önünden alınıp doğru yerleşmesine kadar geçen süre’ olarak alınmıştır (Russo ve ark., 2012). Yerleştirme başarısı ve kısa sürede yerleştirme SGHA’nın fizibilitesini etkileyen faktörlerdendir (Uppal ve ark., 2009). Bu özellikleri sayesinde i-gel’in