ACİL TIP ANABİLİM DALI
ACİL SERVİSE KALP YETMEZLİĞİ BULGULARI İLE GELEN HASTALARIN TANI VE TEDAVİSİNDE DÜZELTİLMİŞ KAROTİS AKIM ZAMANI VE
VENA KAVA İNDEKSİN ETKİNLİĞİ
DR. MEHMET EFE
TEZ DANIŞMANI
DOÇ. DR. FUNDA KARBEK AKARCA
İZMİR 2019 T.C
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
ACİL TIP ANABİLİM DALI
ACİL SERVİSE KALP YETMEZLİĞİ BULGULARI İLE GELEN HASTALARIN TANI VE TEDAVİSİNDE DÜZELTİLMİŞ KAROTİS AKIM ZAMANI VE
VENA KAVA İNDEKSİN ETKİNLİĞİ
DR. MEHMET EFE
TEZ DANIŞMANI
DOÇ. DR. FUNDA KARBEK AKARCA
İZMİR 2019 T.C
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
TEŞEKKÜR
Tıpta uzmanlık eğitimim boyunca karşılaştığım türlü zorluklar da, tez çalışmalarım ve akademik çalışmalarımda rehberliğini, bilgi birikimini ve tecrübelerini benden hiçbir zaman esirgemeyen değerli tez danışmanı hocam Doç. Dr. Funda Karbek Akarca başta olmak üzere, değerli hocalarım Ege Üniversitesi Acil Tıp Anabilim Dalı Başkanı Prof. Dr. Murat Ersel, Prof. Dr. Selahattin Kıyan ve Doç. Dr. Yusuf Ali Altuncı‘ya;
Her konuda düşünmeden yanımda olan başta tezde yardımlarından dolayı Dr. Özge Can ve diğer Ege Üniversitesi Acil Tıp Anabilim Dalı uzman doktorlarına;
Tez çalışmam sırasında hastalarımın yatak başı ultrasonlarını yapmakta yardımcı olan tez ultrasan grubu arkadaşlarıma;
Asistanlığım boyunca beraber çalıştığım tüm asistan arkadaşlarıma, acil servis hemşirelerine ve tüm çalışma arkadaşlarıma;
Hayatım boyunca hep yanımda olan, eğitim ve yaşantım boyunca maddi ve manevi desteklerini hiçbir zaman esirgemeyen, bugünlere gelmemde büyük emekleri olan anneme, babama, beni hiç yalnız bırakmayan ve beni hep sabırla destekleyen ablalarım Gülsüm Çakan, Fatma Alataş ve Şengül Çanak’a teşekkürlerimi sunarım.
Dr.Mehmet EFE İZMİR 2019
İÇİNDEKİLER SAYFA
TABLOLAR LİSTESİ………iii
ŞEKİLLER LİSTESİ ………...…...…...v
KISALTMALAR ………...…………...vi
ÖZET VE ANAHTAR SÖZCÜKLER………...ix
SUMMARY-KEYWORDS……….……....…xi
1. GİRİŞ VE AMAÇ……….…...….…1
2. GENEL BİLGİLER……….2
2.1. Kalp Yetmezliğinin Tanımı ve Önemi……….2
2.2. Kalp Yetmezliğinin Türkiye ve Dünyadaki Epidemiyolojisi….……….2
2.3. Kalp Yetmezliğinin Patofizyolojisi……….3
2.4. Kalp Yetmezliğinin Risk Faktörleri ve Nedenleri………..4
2.5. Kalp Yetmezliğinin Sınıflandırılması……….6
2.6. Kalp Yetmezliğinin Bulguları ve Tanısı……….…8
2.6.1. Laboratuar Tetkikleri……….………….10
2.6.2. EKG……….…………...11
2.6.3. Akciğer Grafisi……….………..11
2.6.4. Ekokardiyografi……….……….…11
2.7. Kalp Yetmezliğinin Prognozu……….…………..13
2.8. Kalp Yetmezliğinin Tedavisi……….…………13
2.9. Ultrasonografi……….………..17
2.10. İnferior Vena Kava Kollapsibilite İndeksi……….………18
2.11.Karotis Arter Doppler Ultrasonografisi………..20
3. YÖNTEM VE GEREÇLER………...23
3.1 Araştırma Modeli ve İzinler ………..…23
3.2 Araştırmanın Örneklemi ………....……...….23
3.3 Araştırmaya Dahil Olma ve Dışlama Kriterleri ………....……...….23
3.4 Veri Toplama Yöntemi ………..…………24
3.5 Verilerin Değerlendirilmesi ve Analizi ………..…...………30
4. BULGULAR ……….………31
4.1 Tanımlayıcı Bulgular ………...………..…...….31
4.2 Kardiyak Patolojik Bulgular ………...……..36
5. TARTIŞMA ………..…….47 6. SONUÇ ……….…..…...51 7. KAYNAKLAR ……….…….……52
TABLOLAR LİSTESİ SAYFA
Tablo 2.1. Kalp Yetmezliği Nedenleri……….……5
Tablo 2.2. Kalp Yetersizliğinin Evreleri (ACC/AHA Sınıflandırma Sistemi) …….…..6
Tablo 2.3. NYHA Kalp Yetmezliği Sınıflaması ………..…...7
Tablo 2.4. Kalp Yetmezliği Belirti ve Bulguları………...…. 8
Tablo 2.5. Framingham Kriterleri………..9
Tablo 2.6. Kalp Yetmezliğinde Görülen Yaygın Ekokardiyografik Anormallikler….12 Tablo2.7. Acil Serviste İlk Tedavi (1)………....17
Tablo 3.1.Pretibial Ödem Derecelendirilmesi………..…25
Tablo 3.2. Çalışmayan Alınan Hastaların Değerlendirilme Aşamaları……….…29
Tablo 4.1. Katılımcıların Kronik Hastalık Öykülerine Göre Dağılımları………32
Tablo 4.2. Katılımcıların Acil Servis Başvurusundaki Geliş Şikayetleri ………..33
Tablo 4.3. Katılımcıların Başvuru Sırasında Tansiyon Evrelemesi………...33
Tablo 4.4. Katılımcıların Başvuru Sırasında MAP Değerleri………....34
Tablo 4.5. Hastaların Nabız Sayısına Göre Sınıflandırılması………...….34
Tablo 4.6. Hastaların Kullandığı Kardiyak Etkili İlaçlar……….….35
Tablo 4.7. Hastaların Nabız Sayısına Göre Kullandığı Kardiyak İlaçlar………..…..35
Tablo 4.8.Katılımcıların Pozitif Kalp Yetmezliği Bulguları……….….36
Tablo 4.9. Ultrason Öncesi Kalp Yetmezliğine Eşlik Eden Diğer Ön Tanılar ……....36
Tablo 4.10. Olguların Sağ ve Sol Ventrikül EF Değerleri……….….37
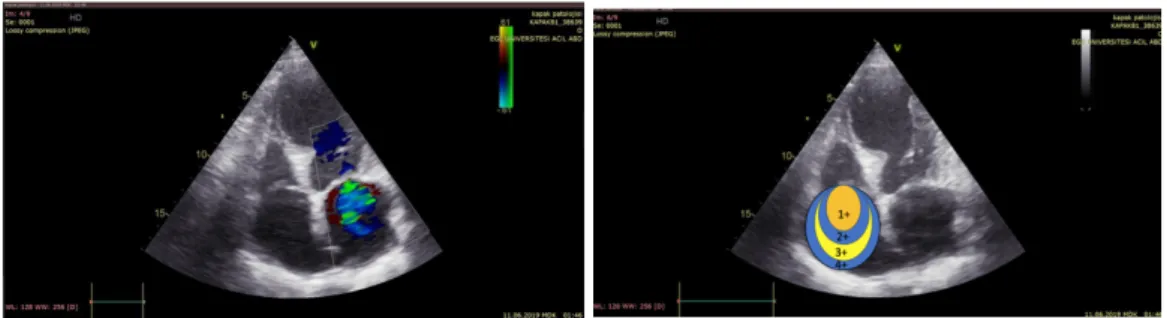
Tablo 4.11.Kapak Patolojisi Olan Hastaların Dağılımı………..37
Tablo 4.12.MY Derecesine Göre Dağılım………...…..38
Tablo 4.14. Hastaların A ve B Çizgisi Bulunma Durumu ………..….38 Tablo 4.15. Hastaların Tedavi Öncesi VCİ İndeksine Göre Durumu……….39 Tablo4.16. Hastaların Tedavi Öncesi ve Sonrası İVK ve Karotis Ölçümlerinin
Karşılaştırılması………..40 Tablo4.17. Hastaların sol EF Düzeyine Göre Karotis Akım Ölçümlerinin
Karşılaştırılması………...41 Tablo4.18. Sol EF Düzeyi %40 Altındaki ve Üstündeki Hastaların Karotis Akım Ölçümlerinin Karşılaştırılması………...41 Tablo4.19. Hastaların sağ EF Düzeyine göre İVK ölçümlerinin karşılaştırılması…....43 Tablo 4.20.Hastaların AÇST ve EF Düzeylerinin Karotis Ölçüm Değerleri ve MAP ile Korelasyonları………..44 Tablo 4.21.Hastaların AÇST ve EF Düzeylerinin İVK Ölçüm Değerleri ile
Korelasyonları………..45 Tablo 4.22. Hastayı Dekompanse Kalp Yetmezliğine Neden Olduğunu Düşündüğümüz Durumlar………..45 Tablo 4.23.Katılımcıların Sonlanımları……….46
ŞEKİLLER LİSTESİ SAYFA
Şekil 2.1. Konveks Prob İle İnspirasyon ve Ekspirasyonda VCİ Çapı Görüntüsü….19 Şekil 2.2. IVCmin ve IVCmax Görüntüsü………..…20 Şekil 2.3.Karotis Akım Zamanı Ölçümü Doppler ve Hastada Ölçüm Şekli……...…21 Şekil 3.1. Pretibial Ödem Derecelendirilmesi………....25 Şekil 3.2. Simpson Yöntemi İle EF Hesaplama………..…...26 Şekil 3.3. Apikal Dört Boşlukta Kapak Patolojisini Değerlendirme…………...……27 Şekil 3.4. Karotis arter akım zamanı………...….28 Şekil 3.5. Akım ile doppler arasındaki açı………...…..28 Şekil 4.1. Olguların Yaş Gruplarına Göre Dağılım………..31
KISALTMALAR ABY: Akut Böbrek Yetmezliği
ACE: Anjiotensin Dönüştürücü Enzim AÇST: Aldığı Çıkardığı Sıvı Takibi AHA: Amerikan Kalp Birliği AKA: Ana Karotis Arter AKS: Akut Koroner Sendrom ARB: Anjiotensin Reseptör Blokeri
BLUE: Bedside Lung Ultrasound İn Emergency BNP: B-Tipi Natriüretik Peptit
BT: Bilgisayarlı Tomografi
CPAP: Sürekli Pozitif Hava Yolu Basıncı CVP : Santral Venöz Basınç
DM : Diyabetes Mellitus EDV: Son Diyastolik Hız EF: Ejeksiyon Fraksiyonu EKG: Elektro Kardiyo Grafi EKO: Ekokardiyografi
FAST: Focused Assesment With Ultrasound For Trauma FTc: Düzeltilmiş Karotis Akım Zamanı
HT: Hipertansiyon
JVD: Juguler Venöz Dolgunluk KAH Koroner Arter Hastalığı
KOAH: Kronik Obstüriktif Akciğer Hastalığı KY: Kalp Yetmezliği
LV: Sol Ventrikül
LVEDV: Sol Ventrikül İki Planlı Diastol Sonu Volümü LVESV: Sol Ventrikül Sistol Sonu Volümü
LVOT: Sol Ventrikül Çıkış Yolu MAP: Ortalama Arter Basıncı MI: Miyokart İnfarktüsü MR: Manyetik Rezonans MY: Mitral Yetmezlik
NIMV: Noninvaziv Mekanik Ventilasyon NP: Natriüretik Peptid
NT-proBNP: N Terminal pro -B tipi Natriüretik Peptite NYHA: New York Kalp Birliği
PTÖ: Pretibial Ödem
RAAS: Renin Anjiyotensin-Aldosteron Sistemi RUSH: Rapid Ultrasound Shock
RVEDV: Sağ Ventrikül İki Planlı Diastol Sonu Volümü RVESV: Sağ Ventrikül Sistol Sonu Volümü
S3: Üçüncü Kalp Sesi S4: Dördüncü Kalp Sesi
TTE: Transtorasik Ekokardiyografi TY: Triküspit Yetmezliği
VJİ: Vena Jugularis İnterna İVK: İnferior Vena Kava
İVKKİ: İnferior Vena Kava Kollapsibilite İndeksi VTI: Aort Hız Zaman İntegreli
ÖZET
Amaç: Kalp yetmezliği(KY) ile acil servise başvuran hastaların volüm durumunun ve tedavi yanıtlarının değerlendirilmesinde İnferior vena kava kolapsibilite indeksinin (İVKKİ) ve düzeltilmiş karotis akım zamanının (FTc) karşılaştırılmasıdır. Burada elde edilecek veriler daha kolay uygulanabilen yeni bir yöntemin KY hastalarının tanı ve takip sürecinde de kullanılmasını sağlayabilir.
Gereç ve Yöntem: Bu araştırma prospektif, gözlemsel, analitik çalışma olarak tasarlandı. Çalışma için Ege Üniversitesi Girişimsel Olmayan Araştırmalar Etik Kurulundan alınan izin ile Eylül 2018 – Şubat 2019 tarihleri arasında Ege Üniversitesi, Acil Servis Kliniğine Dekompanze KY ön tanısı ile başvuran 125 hasta çalışmaya alınmıştır.
Hastalara ait yaş, cinsiyet, acil servise başvuru şikayetleri, eşlik eden komorbid hastalıklar, kullandığı kardiyak ilaçlar, vitalller kaydedildikten sonra acil servis hekimi tarafından fizik muayeneleri (ral,PTÖ,JVD) ve yatak başı ultrasonografi (USG) ile inferior vena kava (İVK) çapları, İVKKİ, karotis akımı, akciğer ve kardiyak değerlendirmeleri yapıldı. Sonrasında hastaların acil servis tanı, tetkik ve tedavi sürecine müdahale edilmedi.
Acil serviste tedavisi sonuçlanan hastalarda USG ile İVK çapları, İVKKİ ve karotis akımları tekrar değerlendirildi ve kaydedildi. Kaydedilen veriler doğrultusunda istatistiksel analizler yapıldı.
Bulgular: Kalp yetmezliği hastalarında Ejeksiyon fraksiyonlarına (EF) göre gruplandırılarak düzeltilmiş karotis akım zamanı ile arasındaki ilişkiler incelendi. EF değeri 40 altında olan grup ile 40-50 arsında ki grup arasında istatistiksel bir ilişki varken(p=0,01) diğer gruplar arasında bir ilişki görülmedi.
KY hastalarında hem İVKKİ hem de İVK çaplarının sağ ve sol EF ile arasında ilişki olduğu görüldü. Hastalar EF’ye göre gruplandığında %40 altında kalan grup ile üstündeki grup arasında belirgin fark vardı. İVKKİ %40 üstündeki grupta daha etkin olarak değişti.
İVKKİ’ndeki değişim ile FTc’deki değişim(%) karşılaştırıldığında aralarında negatif yönde bir ilişki görüldü. Fakat bu istatistiksel olarak anlamlı değildi. (Rho=-0,027)
Sonuç: Acil servise başvuran KY hastalarının tanı ve takip sürecinde yatak başı USG etkilidir. İVKKİ kalp yetmezliği hastalarının tanı ve tedavi süreçlerinde kullanılabilir. İVKKİ EF değeri 40 üstündeki hastalar için daha kullanışlı bir yöntemdir. FTc ise KY hastaların tanı ve tedavi sürecinde çoklu etkileşim sebebiyle kullanımı uygun değildir.
Anahtar kelimeler: Kalp Yetmezliği; Vena Kava İnferior Kollapsibilite İndeksi; Düzeltilmiş Karotis Akım Zamanı.
SUMMARY
Purpose: Aim of this study is the comparison of vena cava inferior collapsibility index(VCCI) and corrected carotis flow time (FTc) for assement of volume status and treatment response of patients who admitted to emergency department wih congestive heart failure(HF).Data acquiered from this study may provide the use of a new more applicable method for diagnosis and treatment of heart failiure patients.
Material and Methods: this study was designed as a prospective, observational, analytical study. 125 patients who were admitted to the Emergency Department of Ege University between September 2018 and February 2019 with the preliminary diagnosis of Decompansated Heart Failure were included in the study with the permission of Ege University Non-Interventional Research Ethics Committee.
Patient's age, sex, complaints to the emergency department, comorbid diseases, cardiac medications and vitals were recorded.Physical examination (Rales, PTE, JVD) and inferior vena cava (IVC) diameter , IVCCI, carotis flow rate , lung and cardiac
ultrasonography evaluated by bedside ultrasonography by the emergency physician. . Afterwards, the patients were not intervened in the process of diagnosis, examination and treatment in emergency department.
In patients who were treated in the emergency department, IVC diameters, IVCCI and carotid flow were reevaluated and recorded by USG. Statistical analyzes were performed according to the recorded data.
Findings : In heart failiure patients ,relationship between Corrected carotis flow time and classified Ejection fractions were analysed. There was a statistically significant
relationship between the group with EF value below 40 and the group between 40-50 (p = 0.01).However this relationship did not observed with other groups.
In patients with HF, both IVCCI and IVC diameters were correlated with right and left ventricle EF. When the patients were grouped according to EF, there was a significant difference between the group below 40% EF and the group above %40 EF . IVCCI changed more effectively in the group above 40% EF.
There was a negative correlation between change in IVCCI and change in FTc (%). But this was not statistically significant (Rho = -0.027).
Conclusion: Bedside USG is effective in the diagnosis and follow-up of HF patients admitted to the emergency department. IVCCI can be used in the diagnosis and treatment of heart failure patients. IVCCI is a more useful method for patients with EF above 40%. FTc is not suitable for ithe diagnosis and treatment of HF patients because of multiple interactions.
Key words: Heart failure; collapsiability index of vena cava inferior; corrected carotis flow time.
1. GİRİŞ VE AMAÇ
Kalp yetmezliği (KY), acil serviste sık karşılaştığımız, hayati tehdit oluşturabilen ve acil müdahale gerektiren klinik durumlardan biridir. Hastalar, kronik KY’nin akut dekompanzasyonu ile gelebileceği gibi yeni başlangıçlı akut tabloyla da karşımıza gelebilir. KY, yapısal veya fonksiyonel kardiyak anormalliklerin neden olduğu, dinlenme ya da efor sırasında düşük kardiyak output ve artmış intrakardiyak basınçlar sonucunda nefes darlığı, pretibial ödem (PTÖ) ve yorgunluk gibi tipik semptomların eşlik ettiği artmış juguler venöz basınç, pulmoner raller ve periferik ödem gibi bulgularla karakterize klinik sendromdur (2).
Hastaların başvuru sonrasında hızlı bir şekilde değerlendirilmesinin yapılması ve doğru tanıyla tedavinin başlanması gerekmektedir. Bu aşamada yatak başı ultrasonografi (USG) acil servis hekimleri için büyük önem arzetmektedir (3).
KY ile gelen hastalarda yatak başı USG ile volüm durumunu değerlendirmek hekimi tanı ve tedavi açısından yönlendirmektedir. Volüm durumunu değerlendirmek için yapılan muayene yanında inferior vena kava kollapsibilite indeksi (İVKKİ)‘nin kullanımı önerilmekte olup fakat vücut kitle indeksi fazla olan, batın içi yaygın gaz ve bazı başka sebeplerden dolayı inferior vena kava (İVK) görüntülenememektedir. Ayrıca kapak patolojilerine bağlı olarakta volüm durumu hakkında doğru veri elde edilememektedir. Bu durumda volüm durumunu değerlendirmek için alternatif yöntemlere ihtiyaç duyulmaktadır (4). Alternatif yöntemlerden biri de düzeltilmiş karotis akım zamanı(FTc)’nin değerlendirilmesidir. Yapılmış çalışmalara bakıldığında özellikle volüm kayıplarına bağlı değişimlerde FTc’nin etkin olduğu gösterilmiştir (5). Bizim çalışmamızda ise volüm yükünün tespiti ve tedavi yanıtındaki etkinliği göstermek hedeflenmiştir. Bu amaçla KY de yapılmış ilk çalışma niteliğindedir.
Bu çalışmada KY ile gelen hastaların volüm durumunun değerlendirilmesinde İVKKİ ve FTc nin karşılaştırılması temel amacımız olarak belirlenmiştir.
2. GENEL BİLGİLER
2.1. Kalp Yetmezliğinin Tanımı ve Önemi
KY yaşamı tehdit eden bir sağlık sorunu olmakla birlikte önlenebilir ve tedavi edilebilir bir hastalıktır. Birçok farklı nedene bağlı olarak ortaya çıkabilen KY nefes darlığı, halsizlik, yorgunluk, PTÖ gibi semptomlarla birlikte fiziksel bulguların da meydana geldiği kompleks bir sendromdur (6).
KY ile kanser hastalarını kıyaslayacak olursak 32 milyon kanser olgusu bulunurken 26 milyon KY olgusu bulunmaktadır (7). Gelişmiş ve gelişmekte olan ülkelerde gün geçtikçe hızla insidansı artmaktadır ve hastaneye yatışların en sık sebeplerinden birisidir. Durağan seyirli KY hastalarında bir yıllık genel mortalite %7.2; ileri evre olanlarda %13.5’dir (8). Kötü prognoza sahiptir; bu nedenle mortalitesi yüksek olan bu durumun altta yatan nedeninin bulunması ve tedavisi önem taşımaktadır. Hayat boyu tedavi gereksinimi, sık hastaneye yatma ihtiyacı, karmaşık ve pahalı cihaz tedavisi uygulamaları nedeniyle aynı zamanda sağlık ekonomisi üzerine yüksek maliyetler getirmektedir. KY’ne bağlı hastalık yükü ve ölümün önlenmesinin global bir sağlık önceliği haline gelmesi beklenmektedir.
2.2. Kalp Yetmezliğinin Türkiye ve Dünyadaki Epidemiyolojisi
KY insidansı hem gelişmekte olan hem de gelişmiş ülkelerde giderek artmaktadır. Ülkemizde yapılan HAPPY (Heart Failure Prevalance and Predictors in Turkey) çalışmasına göre 4 milyon kişi KY açısından risk altında ve 2 milyonun üzerinde insan ülkemizde kalp yetmezliği ile yaşamaktadır (9). Çalışmada, 35 yaş üzeri erişkin popülasyonunda aşikar KY prevalansının %2.9 olduğunu gösterilmiştir. Asemptomatik sol ventrikül disfonksiyonu bulunan olgu sıklığımız ise % 4,8’dir. Bu oranlar ülkemizin KY gelişme potansiyeli yüksek bir nüfusa sahip olduğumuzu göstermektedir. Türkiye’de genç nüfus popülasyonu batılı ülkelerden daha fazla olmasına karşın erişkinlerde KY ve asemptomatik sol ventrikül disfonksiyonu prevalansı daha yüksek olarak izlenmiştir. Asemptomatik sol ventrikül disfonksiyonunun erken tanı ve tedavisi ile KY sıklığında anlamlı bir azalma olacağı bu çalışma ile vurgulanmıştır (4).
Yaş ilerledikçe KY sıklığında önemli artış görülmektedir. KY görülme sıklığı genel nüfusta %1-3 iken, 70 yaş sonrası % 10‘a, 80 yaş sonrası %15-20‘lere çıkmaktadır (10). Yeni olgu görülme hızı ise yılda 1-5/1000 iken, 65 yaş üzerindeki olgularda 20/1000 ve 80 yaş üzerinde 80/1000 olarak bildirilmektedir (11).
Amerikan Kalp Birliğine göre 2012’den 2030 yılına kadar KY’de yaklaşık %46’lık bir artış beklendiğini; 2030’da ABD’de 18 ve üzeri yaş grubunda 8 milyondan fazla kişide (2011 yılında 5.8 milyon kişide mevcut) KY görüleceği düşünülmektedir (12). Framingham Kalp Çalışması’na göre 40 yaş sonrası dönemde, yaşam boyu KY gelişme riski %20’dir (13).
KY olgularının yaklaşık yarısını 60 yaş ve üstü bireyler oluşturmaktadır. Ülkemizde yaşam süresi son 20 yıl içinde yaklaşık 10-15 yıl uzamıştır. Yaşlı nüfusumuzun giderek artacağı ve önümüzdeki 10 yıl içinde 2 katına çıkacağı düşünüldüğünde KY olan hasta sayısının oldukça artacağı öngörülmektedir.
2.3. Kalp Yetmezliğinin Patofizyolojisi
Kompleks bir mekanizması olan KY’nin temel problemi kalp debisinin vücudun ihtiyaçlarını karşılayamayacak kadar azalmasıdır. Bu sendrom kalbin yapısal veya fonksiyonel bozukluğuna bağlı olarak ventriküllerin kanla dolma veya kanı pompalama özelliğinin bozulması sonucunda ortaya çıkar. KY’ni başlatan faktörler genel olarak (cor pulmonale gibi durumlar dışında) sol ventrikül hipertrofisi veya dilatasyonuna yol açarak sistolik veya diastolik fonksiyonlarda bozulmaya neden olurlar. Koroner arter hastalığı (KAH) sistolik disfonksiyonun, sistemik hipertansiyon ise diastolik disfonksiyonun en sık rastlanan nedenidir. Sistolik ve diastolik disfonksiyon genellikle bir aradadır.
Ayrıca, strese cevap olarak sentez edilen yeni myofibriler proteinler, fetal myokarda benzerler ve adult myokarda göre daha etkili biyoenerjetik karakteristiklere sahiptirler. Böylece kalitatif ve kantitatif olarak kardiyak hipertrofi, yüklenmiş kalbin enerji giderini azaltır . Atriumdaki duvar stresi ise sempatik sinir sisteminin etkisini baskılar. Yine atrial gerilme, atrial natriüretik peptid (ANP) salınımma yol açar ve yine nörohumaral mekanizmalar C-tipi natriüretik peptit(CNP) ve B-tipi natriüretik peptit(BNP) salımına yol açar ki, bu da noradrenalin salınımı ve onun periferik kan damarlarına etkilerini inhibe eder. BNP’nin ölçümü mevcuttur. Natriüretik peptit, artan ventrikül basıncına ve volüm uyarısına cevap olarak ventriküllerin miyokardından pro-BNP olarak salgılanmaktadır. Daha sonra BNP ve biyolojik olarak etkisiz olan N terminal pro -B tipi natriüretik peptite (NT-proBNP) ayrışırlar. Biyolojik olarak aktif olan BNP’dir. Kısa ve uzun dönem mortalite ile ilişkilidir. Yarı ömrü yaklaşık 20 dakikadır (14). Stres azaltıcı mekanizmalar, ventriküler dilatasyon ve sempatik sinir sistemi aktivitesinin azaltılmasında görev alırlar. Böylece minimum enerji harcayarak kardiyak fonksiyonları restore etmeye çalışırlar.
2.4. Kalp Yetmezliğinin Risk Faktörleri ve Nedenleri
KY risk faktörleri arasında; KAH, diyabetes mellitus(DM), obezite, hipertansiyon(HT), toksinler, kalp kapak hastalıkları, kalbin enflamatuar ve enfeksiyöz hastalıkları, kardiyomiyopati, radyasyon ve anemi vardır. KY’nin başlıca sebeplerinden biri KAH’dır (15). Kadın ve erkeklerde en sık sebep KAH’dır. miyokart infaktüsü (MI) geçirenlerde kalp kası kitlesinin kaybı sonucu kontraktilite bozulmakta ve kardiyak debi sağlanamamaktadır. Bunun sonucu olarak MI geçirenlerde KY riski 6 kat artmaktadır (16).
Kontrolsüz HT olan hastalarda sol venrikül hipertrofisi gelişerek KY gelişebilmektedir. Sol ventrikül hipertrofisinde ise MI, ölüm ve inme sıklığı artmakla birlikte zamanla kalp yetezliği de gelişebilmektedir (17).
DM, kalp yetersizliği gelişme riskini artırır, KY hastaların prognozunu olumsuz etkilemektedir. Framingham çalışmasında diyabetik bireylerde KY gelişme riskinin erkekler için 2 kat, kadınlar için 5 kat arttığı gösterilmiştir (18). Diyabetik hastalarda mikroanjiyopati, artmış miyokardiyal fibrozis ile birlikte hiperglisemi, insülin direnci ve miyokardda serbest yağ asitlerinin artışı gibi metabolik faktörler sol ventrikül fonksiyon bozukluğuna neden olurlar. Prospektif bir çalışmada HbA1c’de her %1’lik artışın kalp yetersizliğine bağlı morbidite ve mortalitede %12 artışa yol açtığı gösterilmiştir (19).
Obezitenin de kalp yetmezliği açısından bağımsız bir risk faktörü olduğu bilinmektedir (20). Obezite kardiyak yapılarda değişikliğe neden olmaktadır. Total kan hacmi ve kardiyak outputtaki artış sonucu ventriküler dilatasyon ve ekzantrik hipertrofi gelişir. Ekzantrik hipertrofi sonucu diastolik disfonksiyon, aşırı duvar stresi sonucu sistolik disfonksiyon gelişir ki buna ‘’Obezite Kardiyomyopatisi’’ denir (21).
İlaç yan etkileri (kanser ilaçları gibi), aşırı alkol tüketimi ve bazı enfeksiyonlar (miyokardite sebep olanlar gibi) KY tablosu içine girmelerine sebep olabilir. Diğer bir çok sebepte Tablo 2.1’de belirtilmiştir.
Tablo 2.1. Kalp Yetmezliği Nedenleri İntrinsik Miyokard Hastalıkları 1- İskemik kalp hastalığı
2- Miyokardit 3- Kardiyomiyopati
4- İnfiltratif hastalıklar (Hemokromatoz, amiloidoz, sarkoidoz) Kalbin İç Yükü Artışı
1- Basınç Yükü Artışı a- Sistemik hipertansiyon b- Pulmoner hipertansiyon c- Aort veya pulmoner darlığı d- Aort koarktasyonu
e- Hipertrofik kardiyomiyopati 2- Volüm Yükü Artışı
a- Mitral veya aort yetmezliği b- Triküspit yetmezliği c- Konjenital sol-sağ şant
3- Yüksek debili kalp yetmezliği a- Tirotoksikoz b- Ağır anemi c- Gebelik d- Arteriyovenöz fistül e- Beriberi hastalığı f- Paget hastalığı
Ventrikül Doluşunun Engellenmesi
1- Kapak akımının engellenmesi: Mitral darlığı, triküspit darlığı
2- Miyokard ve perikard kompliyansının azalması: Konstriktif perikardit, restriktif kardiyomiyopati, kalpte tamponad, endomiyokardiyal fibroelastozis İyatrojenik Miyokard Hasarı
1- İlaçlar: Adriamisin, disopiramid 2- Mediastinal radyoterapi
2.5. Kalp Yetmezliğinin Sınıflandırılması
Amerikan Kalp Birliği (AAC/AHA) kalp yetmezliğini Evre A, B, C ve D olarak dörde ayırır (Tablo 2.2). Bu sınıflamaya göre kalp yetersizliği gelişmesi miyokardiyal hasar ile başlar ve bazı risk faktörleri ile yakından ilişkilidir.
Tablo 2.2. Kalp Yetersizliğinin Evreleri (ACC/AHA Sınıflandırma Sistemi) (16)
Evre A: KY gelişimi ile ilgili komorbid durumların olmasından dolayı kalp yetersizliği riski olan hastalar bu grup hastalardır. Böyle hastaların KY belirti ve bulguları yoktur ve hiç olmamıştır.
Evre B: Kalp yetersizliği gelişimi ile kuvvetli olarak ilişkili yapısal kalp hastalığı gelişmiş olan, ancak KY belirtisi olmayan ve KY’nin bulgu veya belirtilerini hiç göstermemiş olan hastalar bu grup içinde yer alırlar.
Evre C: Altta yatan yapısal kalp hastalığı ile ilişkili eskiden veya halen kalp yetersizliği semptomları olan hastalardır.
Evre D: Maksimum medikal tedaviye rağmen istirahatte belirgin kalp yetersizliği semptomları bulunan ve özel girişimlere ihtiyaç duyan hastalardır.
Hastaların fonksiyonel durumuna göre klinik tablonun sınıflandırması (New York Kalp Birliğinin, NYHA) sınıflaması ilk kez 1928 yılında tanımlanmış iken en son 1994 yılında revize edilmiştir. Bu sınıflamaya göre KY hastaları fonksiyonel kapasiteleri esas alınarak temelde dört sınıf olarak değerlendirilir. NHYA sınıflaması güçlü bir prognoz göstergesi ve risk belirleyicisi olmaktadır. NYHA sınıfı arttıkça hayatta kalma oranı azalmaktadır (22).
Tablo 2.3. NYHA Kalp Yetmezliği Sınıflaması (23)
NYHA 1 Fiziksel harekette kısıtlanma yok. Olağan fiziksel etkinlik beklenenin üzerinde halsizlik, çarpıntı ya da dispneye yol açmaz.
NYHA 2 Hafif harekette kısıtlanma var. Dinlenme halinde rahat ancak olağan fiziksel etkinlik halsizlik, çarpıntı ya da dispneye yol açar.
NYHA 3 Belirgin hareket kıstlanması var. Dinlenme halinde rahat ancak olağan düzeyin altında fiziksel etkinlik halsizlik, çarpıntı ya da dispneye yol açar. NYHA 4 Rahatsızlık duymadan herhangi bir fiziksel etkinlik sürdürülemez. Dinlenme
sırasında semptomlar vardır.
KY, ejeksiyon fraksiyonu(EF) ölçümüne göre sistolik ve diyastolik KY olarak sınıflandırılır. EF, normal kişilerde %50-70 arasındadır. Sol ventrikül EF; atım volümünün diyastol sonu hacmine bölünmesi ile elde edilir (24). Kalpteki bozulmuş kontaktilite sistolik disfonksiyonda EF<%40 olarak tanımlanır. Kontraktilitede bozulma, ard yük artması ve basınç artışının sonucu olarak kalbin boşluklarındaki kan miktarı artar. Diastolik yetmezlikte EF normal veya yüksek olmakla birlikte sistolik fonksiyon korunmuştur. Kadınlarda diastolik disfonksiyon daha sık görülür ve yaşlı hastaların 30-50’si kadarında diastolik disfonksiyon temeline dayanan dolaşımsal konjesyon vardır (25). İzole diastolik KY’nin nedenleri arasında, başlıca sol ventrikül hipertrofisi ile giden sistemik HT, hipertrofik kardiyomiyopati ve normal ejeksiyon fraksiyonlu aort darlığı sayılabilir (26).
Hastaların EF değerine göre KY üçe ayrılır. EF % 40’ın altında ise düşük ejeksiyon fraksiyonlu KY, EF değeri % 50 ve üzerinde ise korunmuş EF’li KY ve EF değeri % 40-49 arasında ise sınırda EF’li KY şeklinde sınıflandırılır (27).
Sol ve sağ KY’nin klinik bulguları farklıdır. Sağ ventrikül yetmezliğinin en sık nedeni, sol ventrikül yetmezliğidir. Sağ KY, sol KY kadar sık olup eş zamanlı bulunma ihtimali yüksektir. Sağ KY izole olarak da bulunabilir ve bunun prognozu izole sol kalp yetmezliğinden daha kötü seyirlidir (28). sol KY; nefes darlığı, bacaklarda ödem, halsizlik, yorgunluk, paroksismal nokturnal dispne ve öksürük ile prezente olabilir. Sağ KY; pulmoner ödemin olmadığı periferik ödem, juguler venöz dolgunluk (JVD), sağ üst kadran ağrısı ve hepatojuguler reflü ile karakterizedir.
Yüksek debili yetmezlik; anemilerde, tirotoksikozda, diyalize giren hastalarda arteriyovenöz fistüle bağlı gelişebilir. Sorun periferİk dokularda artan metabolik gereksinimin karşılanamamasıdır. Düşük debili yetmezlik; istirahat durumunda ve artan metabolik durumlarda kalbin doku ihtiyacını karşılayamaması durumudur.
Akut KY; genellikle KY semptomları başlamadan önce tamamı ile semptomsuz bir kişide MI, anevrizma, kapak yırtılması gibi bir nedenle kalp yetmezliğinin oluşmasıdır. Kronik KY; sıklıkla uzun süreden beri varolan bir kalp hastalığına bağlı olarak KY bulgularının gelişmesi durumudur.
2.6. Kalp Yetmezliğinin Bulguları ve Tanısı
KY tanısı öykü ve fizik muayene ile konulan klinik bir tanıdır. KY’nin pek çok bulgusu, sodyum ve su tutulumundan kaynaklandığından dolayı özgüllüğü düşüktür ve bu nedenle ayırıcı tanı yapmak her zaman kolay olmayabilir. Bu nedenle tanı konulamamış KY sıklığı %4.8’dir (9). KY için nispeten özgüllüğü yüksek olan belirtiler (örn. ortopne, paroksismal noktürnal dispne) daha az sıklıkta görülür ve bu nedenle de duyarlılığı düşüktür (29). Hipertansif KY, en sık görülen klinik durumdur (30). EF’si korunmuş olan bu hastaların belirtileri hızlı başlar ve hızla ilerler. KY’nin fizik muayene bulguları arasında taşikardi, taşipne, boyun ven basıncında artış, periferik ödem, akciğerlerde raller, plevral efüzyon, hepatomegali, kalpte üfürümler ve üçüncü kalp sesi (S3) yer alır. Tedavi görmeyen KY hastalarında taşikardi ve taşipne genellikle mevcuttur. Nefes darlığı olan hastaların muayenesinde taşikardi, ortopne, akciğerde raller bulunabilir. KY belirti ve bulguları Tablo 4’te verilmiştir.
Tablo 2.4. Kalp Yetmezliği Belirti ve Bulguları Belirtiler (tipik)
Nefes darlığı Ortopne
Paroksismal noktürnal dispne Egzersiz toleransında azalma Ayak bileği şişliği
Bulgular (daha özgül) Juguler venöz basınç artışı Hepatojuguler reflü S3 gallop
Kalp seslerinde üfürüm
Kalp tepe vurusunun sola kayması Belirtiler (daha az tipik)
Gece öksürüğü Hışıltılı Solunum Kilo artışı-kilo kaybı İştahsızlık
Konfüzyon (yaşlılarda özellikle) Çarpıntı Bulgular (daha az özgül) Periferik ödem Akciğerlerde krepitasyon Taşikardi Düzensiz nabız
Takipne (solunum sayısı>16) Hepatomegali-asit
Periferik ödem KY’nin sık rastlanan bulgularından biridir. Fizik muayene ile saptanabilir olması için vücutta en azından 4,5 - 5 litre sıvının birikmesi gerekir. Yerleşimi büyük ölçüde yer çekimi tarafından belirlenen ve başlangıçta ayak bileklerinde görülen periferik ödemin niteliksel bulgusu parmak ucu ile bastırıldığında oluşan çukurdur.
Boyun ven basıncında artış kalp yetmezliğinin önemli bulgularından biridir ve sıvı yüklenmesinin en spesifik bulgusudur. Vena jugularis interna’nın(VJİ) bu anlamdaki dolgunluğuna ancak ağır sağ KY hastalarında rastlanır. Basınç, daima VJİ’da incelenmelidir. Venöz konjesyon jugular venden başlar takiben periferik ödem staz, gastrointestinal sistem bozuklukları ile devam eder.
Akciğer muayenesinde tek ya da iki taraflı plevral efüzyon saptanabilir. Ponksiyon ile transüda karakterinde olduğu belirlenirse bu bulgunun KY yönünden spesifikliği artar. Kalbin oskültasyonunda üfürümler duyulabilir. S3’nin duyulması, dördüncü kalp sesine (S4)’e göre KY yönünden daha spesifik bir bulgudur.
Framingham çalışmasından elde edilen KY tanı kriterleri KY tanısı için kabul edilmiş kriterlerdir. Bu çalışmada iki major veya bir major ve iki minör kriterin aynı anda bulunması KY tanısı için yeterlidir. Minör kriterler ise sadece başka bir tıbbi rahatsızlık ile açıklanamadıkları zaman kriter olarak kabul edilmiştir.
Tablo 2.5. Framingham Kriterleri
Majör Kriterler Minör Kriterler
Paroksismal noktürnal dispne ya da ortopne Ayak bileği ödemi
Boyun ven distansiyonu Gece öksürüğü
Raller Eforla gelen dispne
Kardiyomegali, Hepatomegali Hepatomegali
Akut pulmoner ödem Plevral effüzyon
S3 gallop (üçlü ritim) Maksimal değerin üçte biri oranında vital kapasite azalması
Artmış santral venöz basınç > 16 cm Taşikardi (atım hızı > 120/dakika) Hepatojuguler reflü
Akut dekompanze KY değişik gruplar halinde ayrılabilir ve bu gruplar tedavi yönetimini belirleyebilir.
Hipotansif dekompanze KY %3 oranında görülür ve kötü prognoz göstergesidir. Pulmoner ödem, nabız başıncında daralma, dispne, hipoperfüzyonun uç organ bulguları (bilinç değişikliği, idrar çıkışında azalma, soğuk ekstremite) ve kalp hızında artış olabilir.
Hipertansif dekompanze KY %50 oranında görülür ve 48 saat veya daha kısa sürede hızla ilerler. Sol ventrikül fonksiyonları korunmuştur ve 140 mmHg üstünde bir sistolik basınç vardır. Minimal ağırlık artışı, ral, taşikardi ve dispne beklenir.
Normotansif dekompanze KY günler ve haftalar içinde gelişir. Periferik ödem ve ağırlık artışı daha yaygındır. Diğer gruplara göre daha az dispne ve ral görülür.
2.6.1. Laboratuvar Tetkikleri
Acil serviste dekompanze KY ile tetkik edilen hastalarda klinik durumu daha net değerlendirebilmek için biyokimyasal analizler, akciğer grafisi, yatak başı ekokardiyografi (EKO), elektro kardiografi (EKG) çekimi yapılır.
KY’den şüphe duyulan hastaların değerlendirilmesinde kan testleri tam kan sayımı, idrar analizi, açlık kan şekeri, serum elektrolitleri (kalsiyum ve magnezyum dahil), glikohemoglobin, serum lipitleri, böbrek ve karaciğer fonksiyon testlerini içermelidir (31). Hiponatremi ve böbrek fonksiyon bozukluğu KY’de kötü prognozu gösterir. İdrar analizi altta yatan diyabet ve böbrek problemlerine yardımcı olurken, glomerüler filtrasyon hızı hastanın böbrek fonksiyonları için prognostik öneme sahiptir. Karaciğer enzim yüksekliği ise KY’de konjesyonla ilişkilidir.
Natriüretik peptidlerin (NP) ölçümü KY tanısında kullanılan basit ve değerli bir yöntemdir. Bu amaçla en sık kullanılanlar BNP ve prekürsörü olan NT-ro BNP’dir. Özellikle tedavi görmeyen hastalarda plazma NP düzeylerinde yükselme KY’ni düşündürür. Sol ventrikül disfonksiyonuna sahip KY hastalarında plazma BNP ve NT-proBNP düzeyleri yüksektir. Natriüretik peptit seviyeleri obez kişilerde düşük olabileceği gibi yaşla beraber de artar. Tedavi almayan hastalarda normal kan düzeyleri KY’ni büyük oranda dışlar (32). BNP analizi 0-5000 pq/mL aralığına sahip olmasına rağmen alt ve üst sınırlar 100-500 pq/mL arasındadır. NT-pro BNP analizi 0-35000 pq/mL arasında olmasına rağmen alt sınır 300 pq/mL ve üst sınır 900-1000 pq/mL arasındadır. 75 yaş üzeri hastalarda NT-pro BNP değeri yaşa göre düzeltilmelidir (2). Plazma NP düzeylerinin düşük (BNP için < 100 pg/mL, NT-proBNNp için < 400 pg/mL) bulunması kronik KY olasılığının az olduğuna işaret eder. Natriuretik peptitler atrial fibrilasyon, böbrek yetersizliği ve pulmoner emboli gibi bazı kalp dışı durumlarda yüksek miktarda salgılanırlar. Yaşla beraber değerlerinde artış beklenmekle olup obez kişilerde ise obez olmayanlara göre düşük olması beklenir (32).
2.6.2. EKG
12 derivasyonlu EKG girişimsel olmayan ve kolay uygulanabilir bir tetkik olması nedeniyle acil serviste nefes darlığı veya KY bulguları ile gelen hastalarda sık kullanılır. EKG, ritim-iletim bozuklukları, sol ventrikül hipertrofisi, Mİ, voltaj düşüklüğü gibi konularda değerli bilgiler sağlayabilir. KY hastalarının hemen hemen tamamında EKG değişiklikleri söz konusudur. Ancak EKG’si tamamen normal olan hastalarda KY pek muhtemel değildir (sensitivite% 89) (33). KY akut olarak gelişmediği durumda ise EKG’nin tamamen normal olmasının negatif öngördürücü değeri göreceli olarak daha düşüktür (yaklaşık <%10-14) (34).
2.6.3. Akciğer Grafisi
Grafide kalp büyümesinin, akciğer venlerinde konjesyonun (genişleme), interstisyum ya da alveol ödeminin ve plevral efüzyonun olup olmadığı araştırılır. Kardiyomegalinin varlığı KY tanısını destekleyen önemli bir bulgudur. Kardiyomegali olmadan da kronik KY söz konusu olabilir, ancak seyrektir. Benzer akciğer bulguları çeşitli akciğer hastalıklarında da söz konusu olabilir. Bu bulgulara kardiyomegali de eşlik ediyorsa KY ile ilişkili olma olasılıkları yükselir.
Kardiyojenik pulmoner ödem, pulmoner kapiler basınçtaki artışa ikincil olarak pulmoner kapiller membranda geçirgenlikte artış ile sıvının dokuya sızması sonucu oluşur. Aşırı nefes darlığının eşlik ettiği KY’nin klinik görünümüdür. Ayakta çekilen akciğer grafisinde, pulmoner konjesyon ve genişlemiş kardiyak siluet görülebilir. İntersisyel ödem ve alveolar ödem bulguları akut KY için oldukça spesifiktir (% 96-99). Ancak duyarlılığı düşüktür (% 41-27).
2.6.4. Ekokardiyografi
KY tanısında en objektif verileri sunabilen yöntem EKO’dir. Kullanım kolaylığı, efektif olması ve zararsız ultrason dalgası teknolojisinden temel alması nedeniyle en faydalı laboratuar incelemesidir. Bu yöntemle istirahat sırasında sistolik veya diastolik fonksiyon bozukluğu ortaya konabilir. Ayrıca etiyolojinin saptanmasında (iskemik kalp hastalığı, kapak hastalıkları, kardiyomiyopati, doğuştan kalp hastalıkları, konstriktif perikardit gibi) ve eşlik eden durumların (sol ventrikül anevrizması, trombüs gibi) belirlenmesinde de EKO yararlıdır. EF hakkında hızlı bilgi verir (35). Transtorasik EKO (TTE), en sık olarak kullandığımız ve acil servislerde de kullanılan pratik bir yöntemdir. Ek olarak EKO hemodinamik durumun da
noninvaziv olarak değerlendirilmesinde bize değerli katkılar sunar. PW doppler ile sol ventrikül(LV) çıkış yolundan (LVOT) noninvaziv ve pratik olarak kardiyak atım hacmi hesaplanabilir (36).
Tablo 2.6. Kalp Yetmezliğinde Görülen Yaygın Ekokardiyografik Anormallikler (37)
Ölçüm Anormallik Klinik
LV EF Azalma (<%45-50) Sistolik işlev bozukluğu LV işlevi, global
ve fokal
Akinezi,hipokinezi, diskinezi Miyokart infarktüsü / iskemi Kardiyomiyopati, miyokardit Diyastol sonu çap Artmış (>55-60 mm) Artmış hacim yükü KY olasılığı Sistol sonu çap Artmış (> 45 mm) Artmış hacim yükü KY olasılığı Fraksiyonel
kısalma
Azalma (< %25) Sistolik işlev bozukluğu
Sol atriyum büyüklüğü
Artmış (> 40 mm) Dolum basınçlarında artış Mitral kapak işlev bozukluğu, Atriyal fibrilasyon
Sol ventrikül kalınlığı
Hipertrofi (>11-12 mm) Hipertansiyon, aort stenozu, kardiyomiyopati
Kapak yapısı ve işlevi
Valvüler stenoz ya da regürjitasyon
Birincil kalp yetmezliği nedeni ya da komplikasyon olabilir.
Mitral diyastolik akış profili
Erken ve geç diyastolik dolum paternlerinde anormallikler
Diyastolik işlev bozukluğuna işaret eder
Perikard Efüzyon, hemoperikard, kalınlaşma
Tamponad, üremi, malignite, sistemik hastalık, akut ya da kronik perikardit, Aort akış hızı
zaman integrali
Azalmış (<15 cm) Azalma düşük akım hacmi
İnferior vena cava
Dilate geriye doğru akış Sağ atriyum basınçlarında artış Sağ ventrikül işlev bozukluğu Hepatik konjesyon
2.7. Kalp Yetmezliğinin Prognozu
KY genç yaş grubunda erkeklerde daha sık rastlanırken yaşlılarda erkeklerle kadınların oranı eşitlenir ve 80 yaşından sonra kadınlarda daha sık görülür. Mortalite hızı ise yaşlılarda gençlere göre daha yüksektir (38). Yaşamı tehdit eden bu kompleks hastalık giderek artan hastaneye yatış sebebidir. Son yıllardaki tanı olanaklarında ve hasta bakımındaki ilerlemeler ve tedavideki gelişmelere rağmen KY’de mortalite hala yüksektir. Beş yıl boyunca takip edilen bir KY hastasının bu beş yıl içerisinde en az bir kez hastaneye yatma oranı %83 iken, birden fazla yatış ihtimali %67’dir. Hastaneden taburcu olduktan sonra 6 ay içinde hastaların % 50 tekrar hastaneye yatmak zorunda kalmaktadır (39). KY nedeniyle hastaneye yatırılan hastaların prognozuda kötüdür. Yatışı yapılan hastların mortalite oranı % 17,4 olduğu görülmüştür (3). KY’nin sağkalım oranı birçok kanser türünden (bağırsak, meme, prostat kanseri vs) daha kötüdür (40).
2.8. Kalp Yetmezliğinin Tedavisi
Son yıllarda kalp yetmezliğine yaklaşımda önemli değişiklikler olmuştur. Güncel tedavi sadece semptomatik düzelme ile ilgilenmez, asemptomatik kardiyak disfonksiyonun semptomatik kalp yetmezliğine ilerlemesini önlemeye, kalp yetmezliğinin progresyonunu düzenlemeye ve mortaliteyi azaltmaya odaklanmaktadır.
Kalp yetmezliğinin tedavisinde diüretikler, beta blokerler, anjiotensin dönüştürücü enzim (ACE) inhibitörleri, vazodilatatörler, digoksin ve aldosteron antagonistleri gibi ilaçlar kullanılmaktadır.
ACE inhibitörleri, KY’nde mortaliteyi ve morbiditeyi azaltan, hemodinamik düzelme sağlayan bir ilaç grubudur. Tüm büyük çalışmaların meta-analizi yapıldığında ACE inhibitörlerinin total mortalitede %23, total mortaliteyle birlikte KY ile ilişkili hastane yatışlarında %35 azalma sağladığı görülür (41). Sol ventriküler disfonksiyona bağlı semptomatik KY olan bütün hastalar ACE inhibitörü kullanmalıdır. Sol ventriküler disfonksiyon veya KY olan 12763 hasta ile toplam 5 kontrollü çalışmanın (üçünde Mİ hemen sonra) meta-analizinde ACE inhibitörlerinin mortaliteyi, kalp yetmezliği ve re-enfarktüs için hastaneye başvuruyu yaş, cinsiyet, başlangıçta diüretik, aspirin veya beta bloker kullanımından bağımsız olarak anlamlı derecede azalttığı gösterilmiştir (42). ACE inhibitörlerini başlamadan önce hasta ilacın kontrendikasyonları açısından değerlendirilmelidir. Bunlar anjiyo-ödem hikayesi, bilateral renal arter darlığı, serum K > 5 mmol/l, serum kreatinin > 2.5 mg/dl ve ciddi aort darlığıdır. Renal fonksiyonlar ve serum
elektrolitleri ilaç başlamadan önce ve 1-2 hafta sonrası kontrol edilmeli ve en düşük dozdan başlayıp en yüksek doza çıkmak için 2-4 haftada doz titrasyonu yapılmalıdır. En sık görülen yan etkiler hipotansiyon, baş dönmesi ve kuru öksürüktür. Daha ender yan etki olarak anjioödem görülür (43).
ACE inhibitörüne intoleransı olan hastalarda anjiotensin reseptör bloker(ARB) kullanımı kardiyovasküler ölüm ve hastaneye yatışı azaltmaktadır. Yan etkiler ve özellikle öksürük ACE inhibitörlerinden belirgin olarak daha azdır (44). ARB’leri ile yapılan iki büyük RCT’da yaklaşık 7600 orta-şiddetli semptomu olan kalp yetersizliği hastası plasebo ve valsartan veya kandesartana randomize edilmişlerdir. Kalp yetersizliğine bağlı hastaneye yatışların Val-Heft (Valsartan) çalışmasında %24, CHARM-Added (Candesartan) çalışmasında %17 oranında azaldığı, kardiyovasküler nedenlere bağlı ölümün ise CHARM-Added çalışmasında %16 oranında azaldığı gösterilmiştir (45).
KY’nin en açık ve potansiyel olarak tercih edilebilecek çözümü kalp replasmanıdır. Kalp replasmanı ya kalp transplantasyonu (65 yaşın üstündeki hastalarda uygun değil) ya da mekanik kalp pompaları uygulanarak yapılmaktadır. Tam atriyoventriküler blok ya da ileri bradikardisi olan hastalarda “pacemaker” takılmalıdır.
Diüretikler KY semptomlarında belirgin düzelme sağlarlar, ancak prognoz üzerine olumlu etkileri gösterilmemiştir (spironolakton dışında). Diüretik tedavi pulmoner ödem yada hipervolemik olanlarda endikedir. Furosemid, metazolon, etekrinik asit ve spironolakton kullanılan diüretiklerdir. Bunlardan en sık furosemid kullanılır. Tedavi sırasında hiponatremiye dikkat edilmelidir. Yüklenme bulguları olan hastalarda diüretiklerin kullanımı dispne ve egzersiz toleransında etkili ve hızlı bir düzelme sağlar (46). ACE inhibitörlerini iyi tolere edemeyen hastalarda spironolaktondan özellikle yararlanılabilir. Bir diğer önemli konu spironolaktonun reninanjiyotensin-aldosteron sistemini (RAAS) baskılayan diğer ilaçlarla (ACE inhibitörleri ve ARB’ler) birlikte kullanımında hiperpotasemi riskinin artmasıdır. Bu nedenle spironolakton RAAS’ni etkileyen iki ilaç birlikte kullanılmamalı, eğer biri ile birlikte kullanılıyorsa hastalar hiperpotasemi yönünden dikkatle izlenmelidir. RALES (The Randomized Aldactone Evaluation Study) çalışmasında, özellikle ağır kardiyomiyopati (ejeksiyon fraksiyonu<% 25) olan hasta grubunda tedaviye spiranolakton eklenmesinin mortaliteyi düşürdüğü gösterilmiştir (47). Sprinolaktonun iki yıllık mortalite riskini %30, KY’nin kötüleşmesine bağlı hastaneye yatışları %35 oranında azaltdığı gösterilmiştir (47). Acil servise başvuran hastalarda diüretikler intravenöz puşe yada infizyon olarak verilebilir. İntravenöz infizyon yada puşe verilmesi arasında bir fark yoktur. Hastanın idrar çıkışına göre tedavinin dozu ayarlanmalıdır (2).
Vazodilatörler pulmoner ödem ve akut KY’nde endikediler. Nitrogliserin ve nitroprussit en sık kullanılanlardır. Nitrogliserin kısa ve hızlı etkili olup daha çok hipertansif KY kullanılır. Dozu 0,5-0,7 mikrogram/kg/dk başlanıp titre edilerek arttırılır. Nitroprussit yüksek sistemik vasküler direnç olduğunda, yüksek doz nitrogliserin (200mikrogram) verilmesine rağmen kan basıncı düşürülemediyse önerilmektedir. 0,3 mikrogram/kg/dk başlangıç dozudur (2).
Digoksin, dijital glikozidleri hücre membranındaki adenozin trifosfat-bağımlı sodyum/potasyum pompasını inhibe ederek kalsiyumun ve böylece kontraktilitenin artmasına yol açarlar. Semptomatik KY olan ve atriyal fibrilasyonu olan hastalarda tercih edilebilir. Serum elektrolilteri ve böbrek fonksiyon testleri kontrol edilmelidir. Hipokalemi varlığında aritmilere neden olabilir. Digoksin tedavisinden en çok yarar gören hastalar sol ventrikül EF <%25 olanlar ve NYHA III-IV sınıfında yer alanlardır. DIG çalışmasının sonuçları digoksin kullanımıyla mortalite hızında azalma sağlanamadığını, ancak hastaneye yatış sayısının azaltılabileceğini ve yaşam kalitesinin arttırabileceğini göstermektedir (48). Digoksin dozu, kan düzeyleri ve renal fonksiyonların kontrolu ile günde ya da iki günde bir 0.125 mg’dır. Özellikle renal fonksiyon bozukluğu olanların ilaç toksisitesi açısından yakından izlenmesi gerekir. Digoksin’in terapötik serum düzeyleri 1-2 ng/ml’dir. Dijital entoksikasyonu belirtileri iştahsızlık, bulantı, kusma, ishal, kilo kaybı, halüsinasyonlar, mental konfüzyon, psikoz, uykusuzluk, baş dönmesi, halsizlik, mavi-yeşil-sarı görme, bulanık görme, skotom ve çeşitli ritm-iletim bozukluklarıdır.
Beta blokerler, KY’nde morbiditeyi ve mortaliteyi azalttığı kanıtlanmış bir diğer ilaç grubudur. Bisoprolol, metoprolol ve karvedilol ile NYHA II-IV sınıfında yer alan KY hastalarında yapılan çalışmalarda mortalitede yaklaşık %35 azalma saptanmıştır. 70 yaş ve üzerindeki 2.128 KY hastasının (ortalama yaş 76) alındığı, nebivolol ile yapılan SENIORS çalışmasında primer sonlanma noktası olan tüm nedenlere bağlı ölüm ya da kardiyovasküler nedenle hastaneye yatışlarda anlamlı azalma sağlandı (49). Klinik durumu dengeli olan tüm KY hastalarında (ileri evre KY’de uzmana danışarak), kontrendikasyon olmadıkça beta blokerler kullanılmalıdır. Beta bloker tedavisine oral yoldan, düşük dozda başlanmalı, en az iki haftalık aralıklarla doz iki katına çıkarılıp hedef doza ulaşılmalıdır. Hedef doza ulaşılamayan hastalarda beta blokerler tolere edilebilen en yüksek dozda kullanılmalıdır. Tedavi sırasında kalp hızı, kan basıncı, klinik durum izlenmelidir. Tedaviye başlandıktan 1-2 hafta sonra ve doz titrasyonu tamamlandıktan 1-2 hafta sonra kan biyokimya tetkikleri yapılmalıdır. KY’nde beta bloker kullanımı ile ilgili tek kesin kontrendikasyon astım’dır. Ağır kronik obstrüktif akciğer hastalığı, akut dekompanse KY, semptomlu hipotansiyon, kalp bloku ve bradikardi (kalp hızı <60/ dakika) söz konusuysa beta blokerlerin uzman desteğiyle,
dikkatle kullanılmaları gerekir. Beta blokerlerin başlıca yan etkileri hipotansiyon, bradikardi ve bronkospazm’dır.
Acil Serviste Kalp Yetmezliği Tedavisi: KAH hastalığı KY ve dekompanze kalp yetmezliğinin en sık nedenlerinden biridir. Acil servise başvuran hastanın EKG’sinin çekilmeli ve iskemik bir bulgu varsa reperfüzyon tedavisi başlanmalıdır. Koroner arter hastalığı için yapılacak primer ve sekonder koruma kalp yetmezliğinin gelişme sıklığını azaltacaktır.
Hastaların hava yolu ve hipoksisi değerlendirilir. Hipoksisi olan hastalar maske, noninvaziv mekanik ventilasyon(NIMV) ya da entübe edilerek tabip edilebilir. Dekompanze kalp yetmezlikli hastalarda NİMV ve sürekli pozitif hava yolu basıncı (CPAP) taşikardi, dispne, asidoz ve hiperkapniyi düzeltebilir.
Acil servise başvuran dekompanze olarak değerlendirilen KY hastalarında öncelikle sistemik perfüzyon ve volüm durumu değerlendirilir. Hasta monitorize izlenmeli ve idrar çıkışını değerlendirmek için sonda takılmalıdır.
Acil serviste dekompanze KY’nin tedavi yönetimi diüretikler, intravenöz vazodilatörler, inotroplar ve intravenöz beta-blokerleri içerir (1).Dekompanze KY olan olguların tedavisinde yer alan diğer bir adım, sıvı retansiyonun kontrol altına alınmasıdır.
Hipotansif olan hastalarda inotrop tedavisinde dopamin, dobutamin ve norepinefrin kullanılarak tansiyon arteriyal yükseltilmeye çalışılır.
Tablo2.7. Acil Serviste İlk Tedavi (1)
Hedef İlaçlar Etki mekanziması Yan etkiler
Konjesyonu
hafifletmek IV furosemid Su ve sodyum atılımı Elektrolit anormallikleri
Yüksek LV dolum basıncını azaltmak IV nitratlar Vasküler düz kas hücrelerinin çeşitli mekanizmalar yoluyla doğrudan gevşetilmesi Hipotansiyon, koroner perfüzyon basıncında azalma Zayıf kalp performansı inotroplar Çeşitli mekanizmalar ile miyokardın kasılma gücünü artırır
Aritmi, miyokard hasarı, artmış morbid olaylarla ilişkisi
Taşikardi ve artmış sistemik kan basıncı (yani aşırı sempatik aktivite)
Beta-bloker: IV esmolol, şiddetli hipertansiyon ile AF ile ilgili olduğunda
kullanılabilir
Beta-1 ve beta-2 reseptörlerinin blokajı
Bradikardi, hipotansiyon, negatif inotropi; ancak esmololün yarı ömrü kısa olduğundan, bu yan etkiler kısa sürer
2.9. Ultrasonografi
Kritik hastaların değerlendirilmesi ve tedavisi için çeşitli görüntüleme yöntemleri mevcuttur. Teknolojideki gelişmeler, bu tekniklerin çoğunun radyoloji bölümünden yatak başına geçmesini sağlamıştır. Bunlardan biri de yatak başı USG değerlendirmesidir. Yatak başında yapılan RUSH (rapid ultrasound shock), BLUE (bedside lung ultrasound in emergency) , FAST (Focused assesment with ultrasound for trauma), EKO gibi protokollerle hastalarla ilgili hızlı ve tekrarlayan veriler elde edilebilmektedir.
Acil hekimleri günlük pratiklerinde üstesinden gelinmesi zor olan pek çok klinik tablo ile karşı karşıya kalmaktadırlar. Bu gibi durumların yönetiminde yatak başı acil USG uygulaması acil hekimleri için stetoskop gibi vazgeçilmez bir araç olarak yerini almıştır. USG güvenli ve hızlı bir görüntüleme tekniğidir. Bilgisayarlı tomografi (BT), konvansiyonel grafi ve manyetik rezonans (MR) gibi diğer görüntüleme yöntemlerinin aksine hastanın yatak başında uygulanabilir ve noninvazif olup hastaya ağrı ve sızı vermez (50). İlk olarak travma ve abdominal aort anevrizmasında kullanımı tanımlanan acil USG’si günümüzde, gebelik,
kardiyak, safra kesesi ve biliyer sistem, üriner sistem değerlendirmeleri, girişimsel USG alanında da kullanılmaktadır (51). Ultrasonografik değerlendirmenin noninvaziv ve yatak başı olması, tanı ve klinik izlem açısından avantaj sağlamaktadır (52).
USG cihazları, milyonlarca ses dalgası üreterek dokuya gönderir ve dokudan yansıyan dalgaları transdüser aracılığıyla algılayarak görüntüye dönüştürme prensibi ile çalışır. Tıpta kullanılan ses dalga frekansları 2-20 megaHertz arasındadır. Ultrason bakısında probun özelliği önemlidir.
Convex Prob: 1-8 MHz arasındaki ses dalgalarıyla görüntü elde eder. Derin dokulardaki incelemeler için kullanılır. Daha çok abdominal görüntüleme için kullanılır.
Sektör Prob: 1-5 MHz arasındaki ses dalgalarıyla görüntü elde eder. Daha çok interkostal aralıktan akciğer ve kardiyak görüntüleme için kullanılır.
Lineer Prob: 5-13 MHz arasındaki ses dalgalarıyla görüntü elde eder. Yüzeyel görüntülemeler ve damarsal yapılar için kullanılır.
Hastalarda sıvı yanıtını değerlendiren birçok yatak başı USG yöntemi önerilmiştir (5), ancak alternatif tekniklerin hiçbiri hatasız değildir. Hastaların volüm durumunu %100 doğrulukla gösteren bir veri yoktur. Fakat bu konu ile ilgili birçok çalışma yapılmıştır. Bu çalışmalarda İVK, FTc, pasif bacak kaldırma ile değişim, aort hız zaman integrali (VTI), santral venöz basınç (CVP)’nin hastanın volüm durumu ile olan ilişkisi değerlendirilmiş.
Modern resüsitasyon, hedefe yönelik tedavinin başlamasından bu yana değişmiştir. Bugün, sıvı resüsitasyonu yapan klinisyenler, hacim aşırı yüklenmesine bağlı morbiditesinin farkındayken, hacim azalması ile ilgili tehlikenin de farkındadır. Böylece sıvı resüsitasyonu, güvenilir verilere dayalı olarak her hasta için hızlı, hassas ve bireysel olarak uyarlanmış olmalıdır.
2.10. İnferior Vena Kava Kollapsibilite İndeksi
İVK abdomen, pelvis, perine ve alt ekstremitelerdeki venöz kanı kalbin sağ atriumuna drene eder. Lumbal 5. vertebra (L5) seviyesinde her iki taraf vena iliaca communis’in birleşmesiyle oluşur. Regio abdominalis’te retroperitoneal olarak karın arka duvarında seyreder. Sol tarafında aorta abdominalis bulunan columna vertebralis’in sağ tarafında uzanır.
İVK, intravasküler hacme göre değişen bir damardır. Bu nedenle İVK’nın sonografik ölçümü intravasküler volum tahmininde kullanılabilecek efektif ve noninvaziv bir yöntemdir. İVK boyutunu birkaç faktör belirleyebilir. Fizyolojik şartlarda inspirasyon sırasında oluşan
İVK çapı azalacaktır. İVK çapı ventriküler sistol sırasında da azalmaktadır. Hastanın pozisyonu da İVK çapını etkilemektedir.
Şekil 2.1. Konveks Prob İle İnspirasyon ve Ekspirasyonda İVK Çapı Görüntüsü
Yapılan çalışmalarda CVP ile İVK ve İVKKİ arasında ilişki olduğunu göstermektedir. Fakat CVP ve kan hacmi arasında çok zayıf bir ilişki olduğunu ve CVP / ΔCVP'nin sıvı müdahalesine hemodinamik yanıtı tahmin edememesi olduğunu göstermiştir . CVP, sıvı yönetimi ile ilgili klinik kararlar vermek için kullanılmamalıdır (53).
CVP ve VKİ görünümü arasındaki korelasyon
1. CVP 0-5 cm: İVK tamamen inspirasyonda çöküyor ve çapı <1,5 cm
2. CVP 5-10 cm: İVK inspirasyonda>% 50 çökmekte ve çapı 1.5 ila 2.5 cm'dir 3. CVP 11-15 cm: İVK inspirasyonda <% 50 çöküyor ve çapı 1.5 ila 2.5 cm 4. CVP 16-20 cm: İVK inspirasyonda <% 50 çöküyor ve çapı> 2,5 cm 5. CVP> 20 cm: İVK'de inspirasyonda değişiklik olmaz ve çapı> 2,5 cm'dir
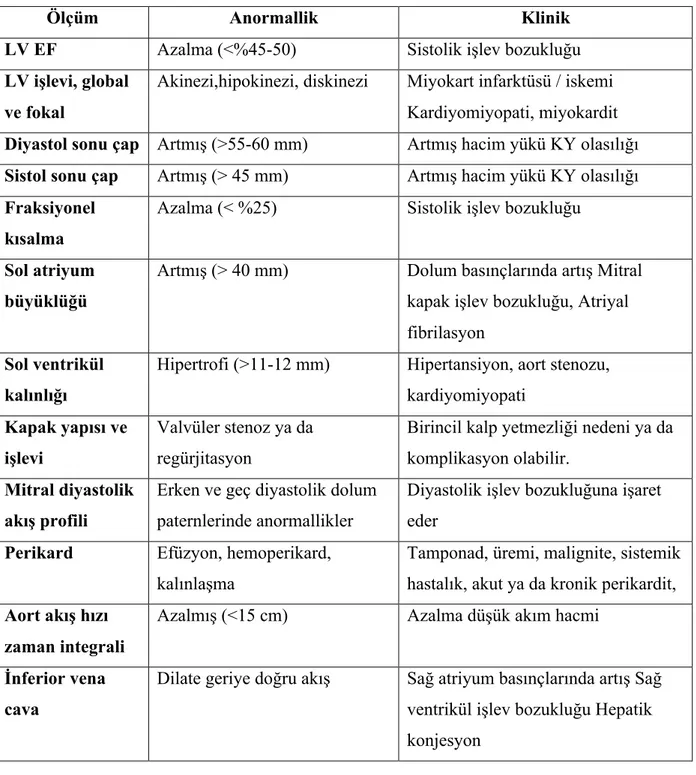
USG ile İVK ölçümünde ilk belirlenen standartlar respiratuar siklus sırasında ölçülen maksimum ve minimum İVK çapıdır. Formül ile İVKKİ hesaplanabilir. Ölçüm şu şekilde yapılır; Konveks prob ile subksifoid bölgede sağ koltuk altını gösterecek şekilde tutulup sağ atriyum ve İVK’nın giriş yeri bulunur. Sağ atriyumdan sonra hepatik ven dik olarak
İVK’ya katılır. Bu noktanın hemen yanında ölçüm yapılır. İVK ekspirasyonda genişler, inspirasyonda daralır. Her iki durumda İVK çapı ölçülerek kollaps miktarı hesaplanır.
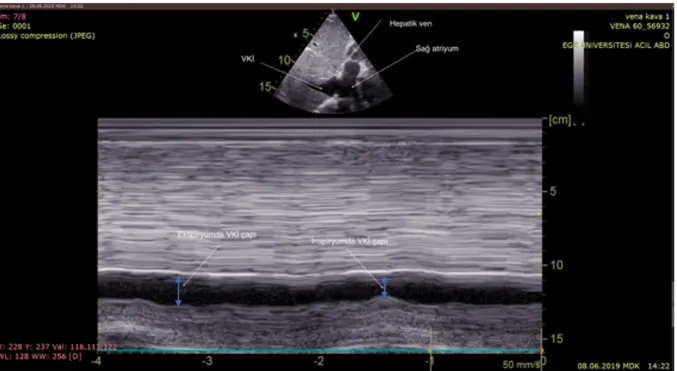
İVKKİ şu formülle hesaplanır; İVKKİ= (VKİmaks-VKİmin)/VKİmaks
Şekil 2.2. İVK min ve İVK maks Görüntüsü
Amerikan Ekokardiyografi Birliğinin kılavuzunda İVK çapının subkostal açıdan İVK’nin uzun aksı görüntülenerek yapılması önerilmektedir. İVK ölçümleri % 10 hastada mümkün değildir. Abdominal distansiyon, assit, barsak gazı, doku ödemi, batın yaralanmaları ve morbid obezitede ölçüm yapmak yanlış sonuç verebilir (54).
İVKKİ, sıvı yanıt verebilirliğini değerlendirirken yararlı bir araç olabilir; ancak, tamponad, pulmoner hipertansiyon ve triküspit yetmezliği gibi patolojik durumlardan dolayı ölçümler güvenilirliğini kaybedebilir (55).
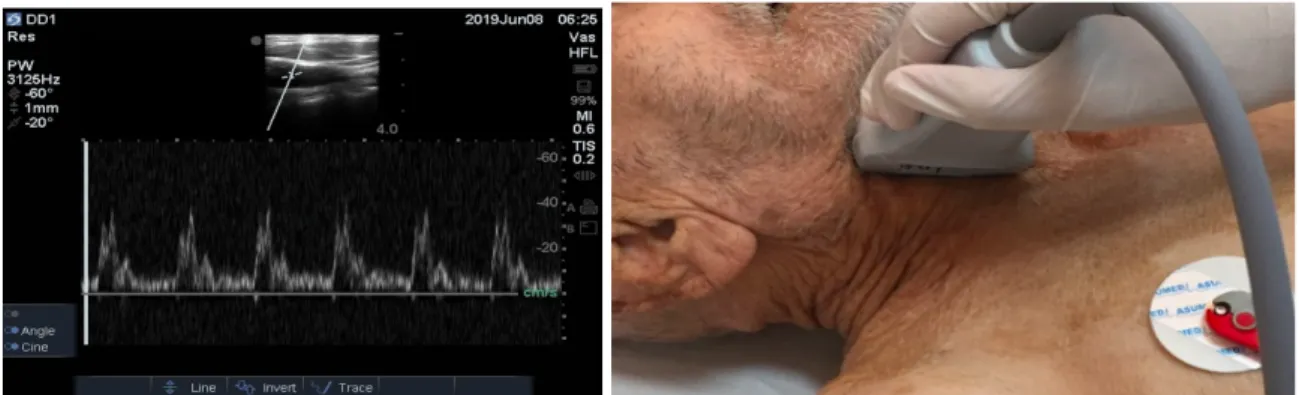
2.11. Karotis Arter Doppler Ultrasonografisi
Vasküler bir yapıda laminer veya türbülan akımın hareketi saptandığında frekansta oluşturduğu değişikliğe doppler etkisi denir. Vasküler yapıların bu etki ile incelenmesine ise doppler USG denir. Doppler ilkesinin tıbbi uygulamasında, ses dalgası hareket halindeki eritrositlere yönlendirilir. Eritrositler ultrason dalgasının izlediği yol boyunca hareket ediyorsa doppler şifti (Doppler kayması) eritrositlerin hızıyla doğru orantılıdır. Eğer eritrositler dalga boyunca proptan uzaklaşacak yönde hareket ediyorsa frekansdaki düşme eritrositlerin yön ve hızıyla doğru orantılıdır. Doppler USG ile kan akımı değerlendirilirken temel prensip damara belirli bir açıyla gönderilen ses demetinin frekansının, akım frekansı ve hızına göre değişmesini saptamaktır. Gerçekleşen değişim Doppler eşitliği ile saptanır.
Brakiyosefalik arterin, aortik arkus ile olan ilişkisine göre değişik anatomik varyasyonlar söz konusudur. Tip I, brakiyosefalik arter, sol ana karotis arter(AKA) ve sol subklavyen arterin aortik arkustan ayrı ayrı çıktığı durumdur. Tip II’de, brakiyosefalik arter
brakiyosefalik gövdeden çıkmaktadır. Tip IV’de ise, her iki subklavyen arter ve her iki AKA, aortik arkus üzerinde bulunan tek bir brakiyosefalik gövdeden çıkarlar. Brakiyosefalik arterin en üst kısmı doppler USG ile değerlendirilebilir. AKA, boyunda platisma kasının ve sternokleidomastoid kasın derininde seyreder. Juguler venin proksimalinde ve oldukça yakınındadır. AKA boyu 6-8 mm’dir. Boynun 2/3 orta ve distal bölümlerinin birleşme noktasında, tiroit kıkırdağının hizasında, bulbus denilen, arterin genişlediği bir bölüm vardır. Bulbustan itibaren AKA, internal karotis arter ve eksternal karotis arter dallarına ayrılır.
Karotis arterlerin görüntülemesine klavikulanın hemen üzerinden başlanır. Karotis çatallanmasının 4-6 cm üzerindeki bölgeye kadar devam edilir. Boyun 45 derece kadar görüntülenmekte olan tarafın karşıt yönüne doğru döndürülmelidir. Ultrason probu sternokleidomastoid kasın ön tarafına veya arka-dış yan tarafına yerleştirilir. Probun yönü ile damar duvarının yönü paralel olmalıdır. Transver ve longitudinal planda inceleme yapılabilmektedir.
Zirve sistolik akım hızı en sık kullanılan parametrelerden biridir. Sistolik akım hızı lümen daralmasının ciddiyeti ile uyumludur. % 70 civarında ki darlıklarda en yüksektir. Zirve sistolik akım hızı ve EDV(son diyastolik hız) ölçümlerinin de bazı kısıtlılıkları vardır (56). Kan basıncı, kalp hızı, kardiyak debi, periferik vasküler direnç ve arteryel kompliyans gibi hemodinamik parametrelerden etkilenmektedir. Ergenlik çağında, hipertiroidide ve fiziksel egzersizin hemen sonrasında karotis arterlerde akım hızlarının artmış olduğu görülür. Aritmi durumunda, ektopik vurulara ait akım hızları düşük bulunurken, ektopik vuru sonrasında akım hızı yüksek bulunur.
AKA renkli doppler uygulamasında ilk önce akım değerlendirilmelidir. Ana karotis arterde akım hızını değerlendirirken kan akım yönü ve transdüser arasında 30 dereceden fazla 60 dereceden az açı olmasına dikkat edilmelidir.
Bu değerlendirmede doppler USG yönteminin invaziv olmaması ve hemodinamik bilgi vermesi en önemli üstünlüğüdür.
Yapılan çalışmalarda dehidrate bırakılan hastalarda sıvı resüsitasyonu sonrasında FTc artma olduğunu göstermiş (5). Rutin hemodiyaliz hastalarında yapılan çalışmada diyaliz öncesi ve sonrası FTc değerlendirildiğinde bir düşme tespit edilmiştir (57). FTc ile volüm durumunun ilişkili olabileceği gösterilmiştir. Diğer hasta gruplarında da doğrulamak, yöntemi standartize etmek ve referans değerler belirlemek için ileri çalışmalar önerilmiştir.
3. YÖNTEM ve GEREÇLER
3.1. Araştırma Modeli ve İzinler
Bu araştırma prospektif, gözlemsel, analitik çalışma olarak tasarlandı. Çalışma için Ege Üniversitesi Girişimsel Olmayan Araştırmalar Etik Kurulundan izin alındı.
Eylül 2018 – Şubat 2019 tarihleri arasında Ege Üniversitesi, Acil Servis Kliniğine Dekompanze KY ön tanısı ile başvuran hastalar çalışmaya alınmıştır. 125 hastaya veri kayıt formu doldurulmuştur.
3.2. Araştırma Örneklemi
2017-2018 yılında acil servise 205517 hasta başvurusu saptanmıştır. Bu hastanın 4662’sinin KY tanısı almıştır. Hasta sayısını belirlemede İVKKİ’nin duyarlılığı %87 ve özgünlüğü %74 esas alınarak yapılan güç analizinde 86 hasta saptanmış olup çalışmaya 100 hasta alınması planlandı. Çalışmaya katılmaya gönüllü olan ve dahil olma kriterlerini karşılayan, dışlama kriterlerini taşımayan 100 hasta ile çalışma tamamlanmıştır.
3.3. Araştırmaya Dahil Olma ve Dışlama Kriterleri
Araştırmaya Ege Üniversitesi Tıp Fakültesi Acil Servise Dekompanse Kalp Yetmezliği Bulguları ile başvuran, katılmaya gönüllü olan 18 yaş ve üzeri erkek ve kadınlar dahil edildi.
Araştırmadan dışlama kriterleri: 1. Gebe Hastalar
2. Resusitasyon uygulanan hastalar
3. Hastanın çalışmaya katılmak için onam vermemesi
4. Dış merkezden tetkik edilip son tedavisi başlanan ve sevk edilen hastalar 5. Hastanın çalışma sürecinde ayrılmak istemesi
6. Son tanısı Kalp Yetmezliği olmayan hastalar 7.Atrial fibrilasyon
3.4. Veri Toplama Yöntemi
Araştırmanın amacını belirten bir açıklama ve gönüllü onam formu tüm katılımcılara ya da yakınlarına verilerek onay alınmıştır.
Hastanın başvurusundan sonra yüz yüze görüşme ya da bilgi veremeyecek durumda olan hastalar için refakatçıları ile veri kayıt formuna demografik özellikleri (yaş, cinsiyet) ve özgeçmişi (bilinen kronik hastalıkları ve kullandığı ilaçlar) kaydedilmiştir. Veri kayıt formunda demografik bilgiler, kronik hastalıkları, geliş şikâyeti, vital bulgular ve muayene bulguları, kronik hastalıklardan KAH, HT, DM, kronik böbrek yetmezliği (KBY), kronik obstüriktif akciğer hastalığı (KOAH) ve malignite özellikle sorgulanmış olup diğer kronik hastalıkları da not edilmiştir. Kullandığı ilaçlar bölümünde ise diüretikler, B-blokerler, kalsiyum kanal blokerleri, amiodaron, digoxin sorgulanmış olup diğer kısmında hastanın kullandığı bu grup dışındaki ilaçlar not edilmiştir.
Geliş şikâyetleri nefes darlığı, göğüs ağrısı, senkop, genel durum bozukluğu, bilinç değişikliği, çarpıntı, bacaklarda şişlik ve diğer olarak gruplandırıldı.
Hastanın gelişindeki kayıt altına alınan vital bulgular kan basıncı, nabız, solunum sayısı, ateş ve oksijen satürasyonu not edildi. Sistolik kan basıncı 90 mm Hg ve diyastolik kan basıncı 60 mm Hg ise hipotansif, sistolik kan basıncı 90-140 mm Hg ve diyastolik kan basıncı 60-90 mm Hg ise normotansif, sistolik kan basıncı 140 mm Hg üzerinde ve diyastolik kan basıncı 90 mm Hg üzerinde ise Hipertansif olarak gruplandırıldı. Kalp hızı 60 atım/dk altında ise bradikardi ve 100 atım/dk üzerinde ise taşikardi olarak gruplandırıldı. Kulaktan timpanik membran üzerinden vücut ısısı için ölçüm yapıldı ve 36- 38 °C arası normal, 38- 40 °C arası ateş, 40 °C ve üstü hipertermi olarak değerlendirildi. Solunum sayısı dakikada 10’un altında bradipne, 24’ün üzerinde takipne olarak kabul edildi. Pulse oksimetre ile bakılan oksijen satürasyonu (SpO2) değeri %95'in üzerindeki değer normal ve altındaki değerler hipoksemi olarak kabul edildi.
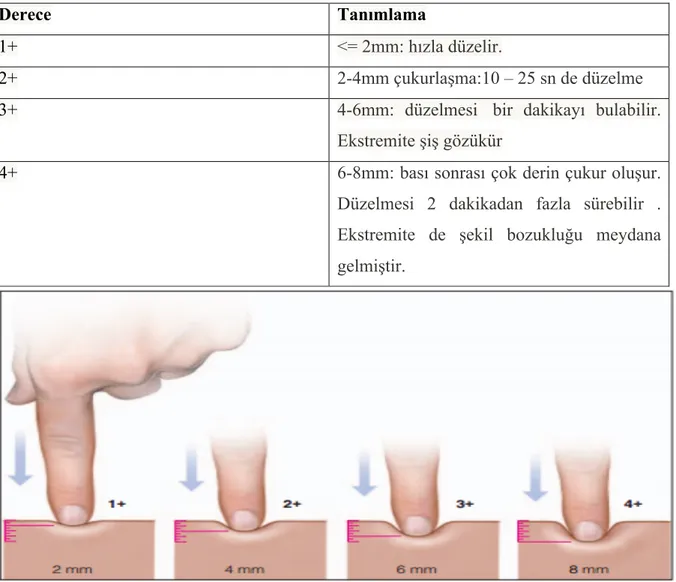
Akciğer muayenesinde oskultasyonda ral varlığı not edildi. Her iki bacaktan PTÖ muayenesi yapılmıştır. Başparmakla 4-5 sn. bası sonrası oluşan çukurluğun derinliğine göre pretibial ödem 1 – 4 arası derecelendirilmiştir.