T.C.
DİCLE ÜNİVERSİTESİ
TIP FAKÜLTESİ GÖĞÜS HASTALIKLARI ANABİLİM DALI
BÖLGEMİZDEKİ ASTIM FENOTİPLERİ VE BUNLARIN TEMEL ÖZELLİKLERİ
DR.BARIŞ ÇİL TIPTA UZMANLIK TEZİ
T.C.
DİCLE ÜNİVERSİTESİ
TIP FAKÜLTESİ GÖĞÜS HASTALIKLARI ANABİLİM DALI
BÖLGEMİZDEKİ ASTIM FENOTİPLERİ VE BUNLARIN
ÖZELLİKLERİ
DR.BARİŞ ÇİL TIPTA UZMANLIK TEZİ
TEZ DANIŞMANI
PROF.DR.AYŞE FÜSUN TOPÇU
ÖNSÖZ
Göğüs Hastalıklarındaki uzmanlık eğitimim boyunca bilgi ve deneyimleri ile eğitimime katkıda bulunan değerli hocalarım Anabilim Dalı Başkanı Prof. Dr Abdurrahman ŞENYİĞİT, öğretim üyeleri Prof. Dr. Mehmet COŞKUNSEL, Prof. Dr. M. Recep IŞIK, Doç.Dr.Gökhan KIRBAŞ, Doç. Dr. Abdullah Çetin TANRIKULU, Doç. Dr. Abdurrahman ABAKAY, Yrd.Doç.Dr. Cengizhan SEZGİ, Yrd.Doç.Dr. Hadice SELİMOĞLU ŞEN, Yrd.Doç.Dr.Halide KAYA, Yrd.Doç.Dr.Özlem ABAKAY, Yrd.Doç.Dr.Mahşuk TAYLAN , Yrd.Doç.Dr.Süreya YILMAZ'a ve uzmanlık tezimin her aşamasında bilgi ve desteğini esirgemeyen tez danışmanım Prof.Dr. A. Füsun TOPÇU hocama teşekkür ederim.
Tezimin istatiksel analizinde yardımcı olan Biyoistatistik Anabilim Dalında görevli öğretim üyesi Prof.Dr. M. Yusuf ÇELİK' e teşekkür ederim.
Göğüs Hastalıkları Anabilim Dalı’ nda görev yapan araştırma görevlisi doktor arkadaşlarıma, hemşire, teknisyen, sekreter ve tüm çalışanlara teşekkür ederim.
Dr.Barış ÇİL 25.10.2013
AMAÇ
Bir organizmanın fenotipi; o organizmanın genetik altyapısının çevresel faktörlerle etkileşimi sonucu oluşan özelliğidir. Astım hava yollarının inflamatuvar bir hastalığıdır ve sürekli var olan inflamasyon çevresel etkenlerin etkisiyle aktif hale geçerek astım krizine neden olabilir. Bu tetikleyici faktörlerin bilinmesi hastalığın kontrolü açısından önemlidir. Bu önemli konuyla ilgili Türkiye'de ulaşılabilecek ulusal veriler mevcut değildir. Biz bu çalışmada bölgemizdeki astım hastalarında tetikleyici faktörleri, bunların yanında çeşitli astım fenotiplerini belirlemeyi ve bunları birbirleriyle karşılaştırarak astımla ilgili daha ayrıntılı bilgi sahibi olmayı amaçladık. Ayrıca bu çalışmada astımlı hastalarda astım kontrolünü ve hastaların ilaç kullanmaya gösterdiği uyumu araştırdık.
GEREÇ ve YÖNTEM
Kliniğimizde yatarak tedavi gören veya polikliniğimize ayaktan başvuran akut ataktan en az 1 ay geçmesi koşuluyla atak dışı dönemdeki en az 18 yaş üstü 169 hasta çalışmaya alındı. Yapılan cluster analizlerinde astım fenotipleri; atopik astım, non-atopik astım, eozonofilik astım, nötrofilik astım, aspirinle tetiklenen astım, menstural astım, mesleksel astım, obez astım, geç başlangıçlı astım, erken başlangıçlı astım olarak sınıflandırılmıştır.
Biz çalışmamızda olguları atopik astım, non-atopik astım, sigara içen astımlı hastalar, sigara içmeyen astımlı hastalar, normal kilolu ve zayıf astımlı hastalar, fazla kilolu ve obez astımlı hastalar olarak gruplandırıldı. Ayrıca hastların hangi ilacı kullandığı, ilacı doğru kullanıp kullanmadığı, astım kontrol testi, eşlik eden komorbiditeler, tetkleyici faktörler araştırıldı.
BULGULAR
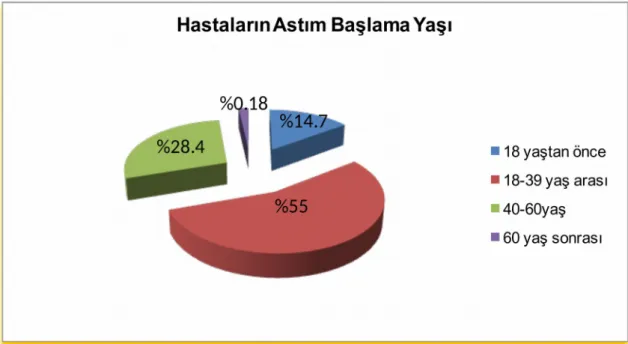
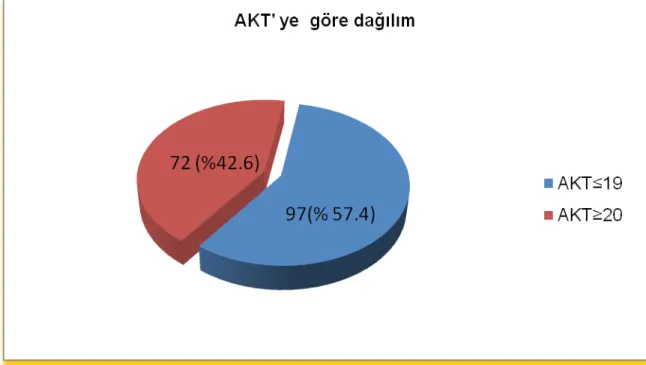
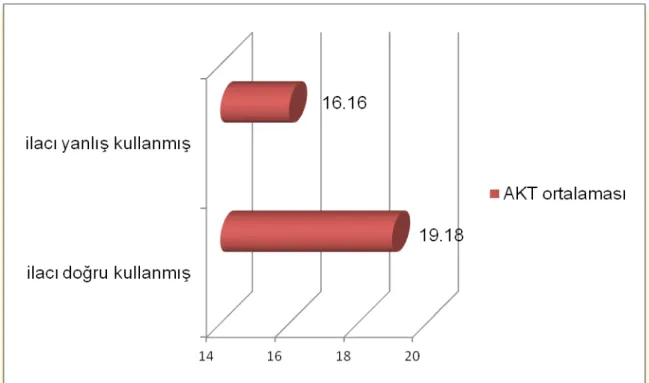
169 Hastanın 127’si kadın, 42’si erkekti ve ortalama yaş 39.82 idi..Hastaların en sık astım başlama yaşı 18-39 yaş aralığıydı (%55). 102 (%60.4 ) hasta sigara içmemiş iken 67 (%39.6) hasta sigara içmiş veya exsmokerdı. 115 (%68.1) hastanın BKİ ≥25 iken 54(%31.9) hastanın BKİ <25 idi. 28 (%16.8) hasta atopik, 139(%83.2) hasta nonatopik astımlıydı. 68 (%40.23) hasta ilacını yanlış kullanıyorken, 101( %59.77) hasta ilacını doğru kullanıyordu. İlacını doğru kullanan grupta AKT
anlamlı olarak daha yüksek bulundu. BKİ<25 olan hasta grubunda yaş (p<0.001), astım başlama yaşı (p=0.001) anlamlı olarak daha düşük bulundu. BKİ ≥ 25 olan hasta grubunda DMve HT anlamlı olarak daha fazla bulundu. Atopi pozitif olan hastalarda astım başlama yaşı (p=0.002) ve yaş ortalaması (p=0.008) anlamlı olarak daha düşük bulundu. Atopi pozitif olan astımlı hastalarda ayrıca reverzibilite pozitifliği (p=0.05), total IgE yüksekliği (p=0.023), psikolojik ilaç kullanma anamnezi ( p=0.008) arasında anlamlı istatiksel ilişki bulundu. Sigara içiciligi ile SFT değerleri ve AKT skoru arasında anlamlı ilişki bulunamadı. Bunu bizim çalışmamızda exsmoker grubun fazla olmasına ve tütün yükünün az olmasına bağladık. Hastaların FEV1 yüzdesi ile AKT skoru arasında pozitif korelasyon mevcuttu ( p≤0.05) , hastanın hayatı boyunca hastaneye yatış anamnezi ve son 1 yılda hastanede yatış anamnezi arasında negatif korelasyon bulundu (p≤0.005). Astım şiddeti ile AKT skoru arasında negatif korelasyon (p≤0.05), Hayatı boyunca hastaneye yatışları arasında pozitif korelasyon bulundu (p≤0.05). AKT skoru düşük olanlarda Hayatı boyunca ve son bir yılda acil başvurusu, hastaneye yatışı arasında negatif korelasyon bulundu(p≤0.05)
İlacı yanlış ve düzensiz kullananlarda SFT deki parametreleri daha düşük olduğu gibi, astımları kontrol altında değildi ve buna bağlı olarak bu hastaların hayatı boyunca hastaneye yatış ve acil başvuruları da oldukça yüksekti. Dolayısıyla astımlı hastaların bölgemizde kültür düzeyleri düşük olduğu için hastalıkları konusunda sık sık eğitim toplantılarının düzenlenmesi gerektiği kanısına vardık.
Obez fenotipte, hastaların çoğunluğu kadındı, yaş ortalaması yüksekti ve eşlik eden komorbiditeler de artmıştı. Obesiteye bağlı yaşla beraber astım riski artmaktadır. Dolayısıyla bu risk faktörünün ortadan kaldırılmasıyla astım prevelansı düşürülebilir. Yaşla artan obesiteyle beraber artan astım riski ve eşlik eden komorbiditelere, tanı ve tedavide dikkat edilmelidir. Obez astımlı hastalarda kadın cinsiyet oranı yüksek bulundu. Kadınların yaşla artan obesiteyle beraber astım gelişimi için daha fazla risk altında olduğunu düşünüyoruz.
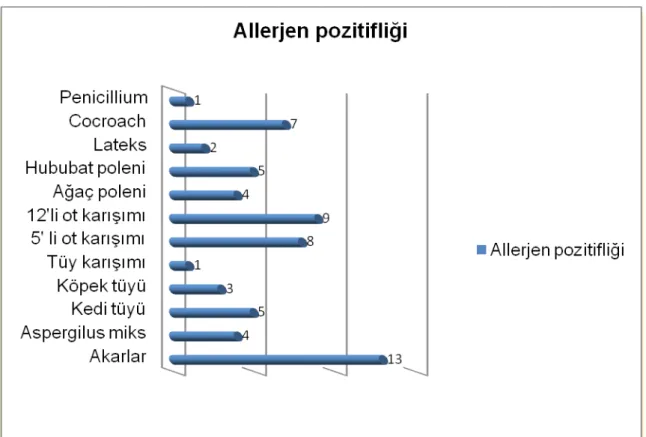
Atopik fenotipli hastalar; genç yaşta olup, psikiatrik bozuklukların bunlarda daha fazla olduğu gözlendi. Bu fenotipte atopiyi belirlemede; total IgE düzeyi, reversibilite pozitifliği ve periferik eozinofili bir kriter olarak kullanılabilir. Bölgemizde bu fenotipte en sık belirlenen allerjen, polenlerdi. Ayrıca atopik hastalarda psikiatrik ilaç kullanma anamnezi sorgulanmalıdır.
BACKGROUND
Phenotype of an organism is a feature which results in with interaction of genetical infrastructure and environmental factors. Asthma is an inflammatory disease of airways and constantly existing inflammation may lead asthmatic attacks with the effect of environmental agents. It is important to know these factors for the management of disease. In this subject, there is no available national data in Turkey. In this study, our aim was to have detailed information by triggering factors for asthmatic patients in our region, defining the phenotypes of asthma and comparison of these two data groups. Besides, in this study, we investigated control of disease and taking medicine.
MATERIALS AND METHODS
169 In/Out patients were admitted in this study with these criteria: Patients mustn't be under 18 years old. At least one month should pass after the asthma attack. On cluster analyses, phenotypes of asthma were classified as atopic asthma, non-atopic asthma, eosinophilic asthma, aspirin triggered asthma, menstruale asthma, occupational asthma, obese asthma, late-onset asthma and early onset asthma.
In our study, the cases were groupped as atopic asthma, non-atopic asthma, cigarette smoker asthmatic patients, non-smoker asthmatic patients, patients who have normal weight and who are slim, patients who are overweight and obese. Besides, previous medications, method of using the medication, asthma control test, comorbidities and triggering factors were investigated.
RESULTS
127 of 169 patients were females, 42 of 169 were males. The mean age was 39,82. The most common age of onset was between 18-39 years (%55). 102 patients (%60,4) were never smoked before and 67 patients were smoker or ex-smoker (%39,6). 115 (%68,1) patients' mass index were ≥25 and 54 patients' body-mass index were <25. 28 (16,8%) patients had atopic asthma and 139 patients (%83,2) had non-atopic asthma. 68 patients (40,23%) were misusing the medication and using method of medication of 101 patients (59,77%) was correct. ACT (asthma
significantly higher in the group of patient who uses the medication correctly. Age (p<0.001), initiation age of asthma (p=0.001) were significantly found lower in the patients with BMI<25. Diabetes Mellitus and Hypertension were significantly found higher in the patients with BMI≥ 25. The mean age and the initiation age of asthma were significanlty lower in the patients with positive atopia. Besides, a stastistically significant relation was found between positive reversibility (p=0.05), higher values of total IgE (p=0.023), and history of taking the psychological medication ( p=0.008) in the patients with atopia. No significant relation could found between smoking and PFT values and ACT scores. We concluded that having many ex-smoker and little burden of tobacco in our study. There was a positive correlation between FEV1 ratio and ACT scores ( p≤0.05), there was a negative correlation between history of admission to hospital for lifelong time and history of admission to hospital in last one year (p≤0.005). A negative correlation between severeness of asthma and ACT scores (p≤0.05) and a positive correlation between severeness and admission in lifetime (p≤0.05) were found. There was a negative correlation between admissions in lifetime and in last one year to the emergency clinic, and hospitalization in patients with lower ACT scores.
DISCUSSION
Patients who took the medication irregularly and misuse had lover PFT parameters and their asthmas were not under control, as a result of that, these patients had more admissions to the emergency clinic and these patients were hospitalized more often in their lifetime. Therefore, we decided that to organize educational meetings with patients about their diseases due to our patients' lower cultural level.
Majority of patients who have obese phenotype were women, mean age was high and comorbidities had increased. There is a increasing risk pattern of asthma with age by obesity. Therefore, prevalance of asthma might be decreased by eradication of this risk factor. On diagnosis and treatment, there should be an
with obesity by being older. In the obese asthma patients, rate of female gender was found higher. We think that women have more risks about asthma developed by age-related obesity.
It was observed that the atopic phenotyped patients were younger and had more psychiatric disorders. For detection of atopia in this phenotype, total IgE levels, positiveness of reversibility and peripheric eosinophilia may be used as criteria. Most often detected allergen agent was polens in our region. Besides, history of uptake of psychiatric medications should be investigated in atopic patients.
ÖNSÖZ……….………. İ ÖZET……….……… İİ İÇİNDEKİLER………...……….….. Vİİİ TABLO ve ŞEKİLLER………..……… İX KISALTMALAR………... Xİİ 1.GİRİŞ ve AMAÇ………. 1 2.GENEL BiLGiLER………. 2 2.1.Astım………... 2 2.1.1.Tanım.……… 2 2.1.2.Tarihçe……… 2 2.1.3.Epidemiyoloji……… 2 2.1.4.Risk faktörleri... 3 2.1.5.Patogenez………...………….… 8 2.1.6.Tanı...………..……….… 9 2.1.7.Astım ağırığı... ………..…… 16 2.1.8.Tedavi....……….…. 18
2.1.9.Astım kontrol testi ...……….……… 19
2.1.10.Astım atağı……….………...… 19
2.1.11.Etiyolojik faktörlere göre çeşitli astım fenotipleri………..… 23
3.METARYAL METOD……….……..…… 28
4.BULGULAR………..………… 39
5.TARTIŞMA……… 83
6.SONUÇLAR………..………… 99
Tablo 1. Astımda risk faktörleri
Tablo 2. Astımda hastalığın ağırlığına göre sınıflandırma Tablo 3. Astım kontrol testi (Astım kontrol testi)
Tablo 4. Hastaların demografik özellikleri Tablo 5. BKİ' ne göre yaş dağılımı ortalaması
Tablo 6. BKİ ile Astım başlama yaşı, AKT, PEF%, FEV1%, yaş değerlerinin karşılaştırılması
Tablo 7. BKİ ve astım ilişkisi
Tablo 8. BKİ ve reverzibilite ilişkisi Tablo 9. BKİ ve total IgE ilişkisi Tablo 10. BKİ ve kronik rinit ilişkisi
Tablo 11. BKİ ve inhaler ilacını doğru kullanma ilişkisi
Tablo 12. BKİ ve konjuktivit ilişkisi
Tablo 13. BKİ ve uykudan nefes darlığıyla uyanma ilişkisi Tablo 14. BKİ ve analjezik alerjisi ilişkisi
Tablo 15. BKİ ve gıda alerjisi ilişkisi
Tablo 16. BKİ ve irritan madde alerjisi ilişkisi Tablo 17. BKİ ve antidepresan kullanma ilişkisi
Tablo 18. Atopi durumu ile BKİ,astım başlama yaşı, AKT, FEV1%, PEF%, yaş ilişkisi
Tablo 19. Atopi durumu ile ailede ilaç alerjisi ilişkisi Tablo 20. Atopi durumu ile AKT ilişkisi
Tablo 21. Atopi durumu ile konjuktivit ilşkisi Tablo 22. Atopi durumu ile analjezik alerjisi ilşkisi Tablo 23. Atopi durumu ile gıda alerjisi
Tablo 24. Atopi durumu ile irritan madde alerjisi ilişkisi Tablo 25. Atopi durumu ile iş yerinde semptom artışı ilişkisi
Tablo 26. Sigara içen-exsmokerla sigara içmemişlerin yaş, boy, kilo, BKİ, AKT, FEV1%, PEF% değerlerinin karşılaştırılması
Tablo 27. Sigara içimi ve AKT ilişkisi
Tablo 28.Sigara içimi ve astım şiddeti ilişkisi Tablo 29. Sigara içimi ve reflü ilişkisi
Şekil 1. Hastaların astım başlama yaşına göre dağılımı Şekil 2. Hastaların sigara içme durumuna göre dağılımı Şekil 3. Hastaların BKİ' ne göre dağılımı
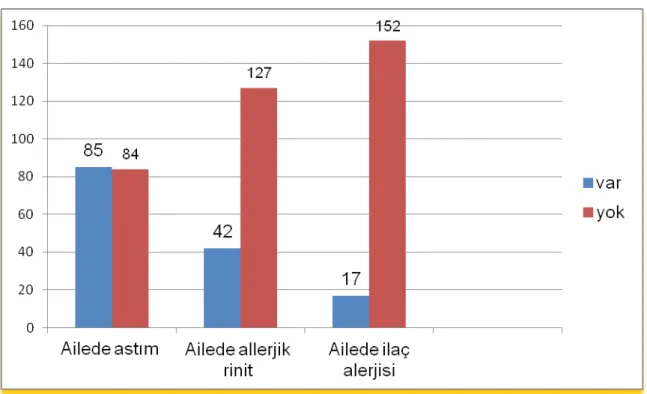
Şekil 4. Hastaların prick testine göre dağılımı Şekil 5. Hastaların mesleklerine göre dağılımı Şekil 6. Ailede astım, AR ve ilaç alerjisi dağılımı Şekil 7. AKT' ne göre hasta dağılımı
Şekil 8. Hastaların astım şiddetine göre dağılımı Şekil 9. Astıma eşlik eden durumlar
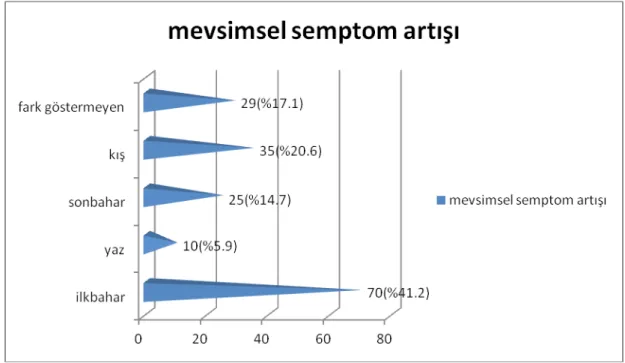
Şekil 10. Mevsimsel semptom artışına göre hasta dağılımı Şekil 11. Allerjen pozitifliği dağılımı
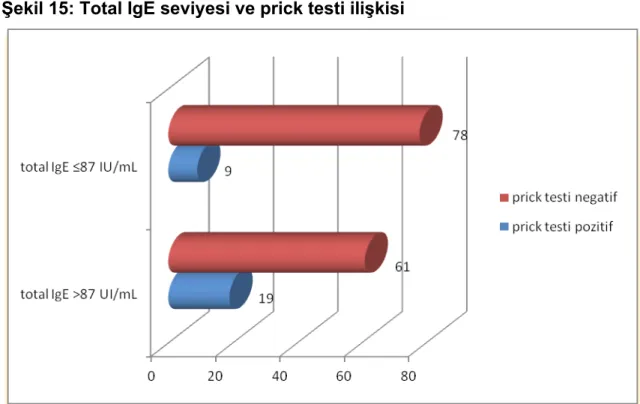
Şekil 12. İlaç doğru kullanımı ile AKT ilişkisi Şekil 13. İlaç doğru kullanımı ile FEV1% ilişkisi Şekil 14. İlaç doğru kullanımı ile PEF% ilişkisi Şekil 15. Total IgE seviyesi ve prick testi ilişkisi Şekil 16. BKİ ve ailede astım anamnezi ilişkisi Şekil 17. BKİ ve ailede AR anamnezi ilişkisi Şekil 18. BKİ ve ailede ilaç alerjisi anamnezi Şekil 19. BKİ' ne göre astım şiddeti dağılımı Şekil 20. BKİ reflü ilişkisi
Şekil 21. BKİ astım başlama yaşı ilişkisi Şekil 22. BKİ yaş ortalaması ilişkisi Şekil 23. BKİ ve DM, HT ilişkisi
Şekil 25. Prick testi BKİ ilişkisi
Şekil 26. Prick testi yaş ortalaması ilişkisi
Şeki 27. Atopi durumu astım başlama yaşı ilişkisi Şekil 28. Atopi durumu ile ailesel astım, AR ilişkisi Şekil 29. Atopi durumu astım şiddeti ilişkisi
Şekil 30. Atopi durumu reverzibilite ilişkisi Şekil 31.Atopi durumu total IgE ilişkisi
Şekil 32. Atopi durumu kan eozonofili seviyesi ilişkisi
Şekil 33. Atopi durumu psikolojik ilaç kullanma anamnezi ilişkisi Şekil 34. Atopi durumu mevsimsel semptom artış anamnezi ilişkisi Resim 1. Prick testi uygulama şekli
FEV1 : 1. saniyedeki zorlu ekspiryum hacmi FVC : Zorlu vital kapasite
FEV1/FVC : 1. saniyedeki zorlu ekspiryum hacminin zorlu vital kapasiteye bölünmesi
KOAH : Kronik obstruktif akciğer hastalığı SFT : Solunum Fonksiyon Testi
BKİ : Beden kitle indeksi AKT : Astım kontrol testi DM : Diabetes mellitus HT : Hipertansiyon AR : Alerjik rinit
RSV : Respiratuvar sinsityal virüs FeNO : Ekshale nitrikoksit
RAST : Radioallergosorbant testi
MEF 25-75 :Zorlu vital kapasitenin %25 ile 75’i arasındaki ortalama akım GÖR : Gastro özofajial reflü
1. GİRİŞ ve AMAÇ
Astım en çok görünen kronik akciğer hastalığı olup dünyada yaklaşık 300 milyon kişiyi etkilemektedir ve 2025'te bu rakamın 100 milyon artması beklenmektedir (1,2). Her ne kadar çeşitli tanı ve tedavi rehberlerinde üzerinde fikir birliği bulunan tanımlar yapılmış olsa da, aslında bu tanımların hastalığın kliniğinde görünen heterojeniteyi, diğer bir deyişle farklı fenotiplerin hepsini birden yansıtması mümkün olmamaktadır.
Fenotip, 'bir organizmanın genetik özelliklerinin çevreyle etkileşimi sonrası dış görünüşünde ortaya çıkan gözlemlenebilir karakteristikler olarak tanımlanır. Klinisyenler zaman içinde farklı astım tipleri gözlemlemiş olsa da bu fenotiplerin herbirine özgün biyobelirteç, genotip ve fizyopatolojik özellikleri bugüne kadar yeterince etkin tanımlanmadığından büyük çoğunluğu klasik astım tanımı altında toplanmıştır.
Bu çalışmada;
1) Dicle Üniversitesi Göğüs Hastalıkları Kliniğinde yatarak tedavi gören veya polikliniğimize ayaktan başvuran akut ataktan en az 1 ay geçmesi koşuluyla atak dışı dönemdeki 18 yaş ve üstü hastalar değerlendirildi.
2) Olgular atopik astım, non-atopik astım, sigara içen astımlı hastalar, sigara içmeyen astımlı hastalar, normal kilolu ve zayıf astımlı hastalar, fazla kilolu ve obez astımlı hastalar olarak gruplandırıldı.
3) Ayrıca hastaların hangi ilacı kullandığı, ilacı doğru kullanıp kullanmadığı, astım kontrol testi, eşlik eden komorbiditeler, tetikleyici faktörler araştırıldı.
Biz bu çalışmada bölgemizdeki astım hastalarında tetikleyici faktörleri, bunların yanında çeşitli astım fenotiplerini belirlemeyi ve bunları birbirleriyle karşılaştırarak astımla ilgili daha ayrıntılı bilgi sahibi olmayı amaçladık.
2.GENEL BİLGİLER 2.1.ASTIM
2.1.1.Tanım
Astım; mast hücreleri, eozonofiller ve T hücreleri başta olmak üzere pek çok hücrenin rol oynadığı hava yollarının kronik inflamatuvar bir hastalığıdır. Bu inflamasyon duyarlı kişilerde nöbetler halinde ve özellikle gece ve/veya sabaha karşı gelen wheezing, nefes darlığı, göğüste sıkışma ve öksürük ataklarına neden olur. Bu semptomlar genellikle yaygın ancak değişken, tedaviyle veya spontan olarak en azından kısmen geri dönüşümlü bir hava yolu obstrüksiyonu ile birliktedir. İnflamasyon pek çok uyarana karşı hava yolu duyarlığında artışa neden olabilir (3).
2.1.2.Astımın Tarihçesi
Astım kelimesi Yunanca’da üfleme, zorlu üfleme köklerinden türetilmiştir. İlk ayrıntılı bilgiler Galen ve Areteus tarafından ortaya konmuştur. Meltzer 1910’da yayınlandığı bir yazısında astımın alerjik bir fenomen sonucu oluştuğunu öne sürmüştür (4). 1970’li yılların sonlarında fiberoptik bronkoskopinin astımlı hastalarda da uygulanmaya başlaması ile birlikte yapılan biyopsi çalışmalarında, asemptomatik ve solunum fonksiyonları normal olan hafif astımlı hastalarda bile havayollarında kronik bir
inflamasyonun varlığı gösterilmiştir. Bu bulgulardan sonra astımın tanımı değişmiş ve astım, hava yollarının kronik inflamatuar bir hastalığı olarak kabul edilmiştir (15).
2.1.3.Epidemiyoloji
Astım çok sık görülen bir hastalıktır ve prevalansı diğer allerjik hastalıklarda olduğu gibi tüm dünyada artmaktadır (5). Astımın dünyada yaklaşık 300 milyon kişiyi etkilediği düşünülmektedir (1). Dünyanın farklı bölgelerinde bildirilen çok sayıda araştırma sonuçları, prevalans oranlarında büyük farklılıklar göstermektedir. Çocuk ve erişkinler için nisbeten standardize ve karşılaştırılabilir yöntemlerle yapılan araştırmalarda, bu rakamların farklı
risk faktörleri atopi, pasif sigara maruziyeti ve çocukluk çağı bronşiyolitleridir. (6-9). Risk özellikle ev tozu akarları ve mantar gibi allerjenlere duyarlılığı olanlarda artmaktadır (10).
Dünya Sağlık Örgütü tarafından astımdan dolayı dünyada yılda 15 milyon sakatlığa ayrılmış yaşam yılı kaybı olduğu bildirilmiş olup bu rakam dünyadaki tüm hastalıklara bağlı toplam kayıpların %1’ine karşılık gelmektedir. Astımdan dolayı dünyada yılda yaklaşık 250.000 kişinin öldüğü tahmin edilmektedir. Prevalans ve mortalite rakamları arasında net bir ilişki bulunmamıştır (11).
2.1.4.Risk Faktörleri
Kişiyi astıma yatkın kılan kişisel faktörler ve genetik olarak astıma yatkın olanlarda astım gelişimine yol açan çevresel faktörler olmak üzere iki grupta toplanmaktadır. Astım gelişmesine yol açan faktörler yanı sıra astım semptomlarını tetikleyen faktörler de vardır (12). Astımın ortaya çıkmasında etkili risk faktörlerinin başında genetik faktörler gelir (13). Astım alevlenmesine yol açan faktörler ise genellikle çevresel olanlardır. Genlerin hem kendi aralarında, hem de çevresel faktörler ile etkileşerek bireyin astıma eğilimini arttırdıkları düşünülmektedir (14).
Konak Faktörleri Çevresel Faktörler
Genetik faktörler
Atopi gelişmesine yatkınlık yapan genler
Hava yolu aşırı duyarlığının gelişmesine yatkınlık yapan genler
Cinsiyet Obesite Allerjenler Ev içi allerjenler Ev dışı allerjenler Enfeksiyonlar( öncelikle viral) Mesleksel duyarlaştırıcılar Sigara dumanı, pasif içicilik, aktif içicilik
Ev dışı/içi hava kirliliği Beslenme
Genetik:
Astım ve atopinin ailesel geçis gösterdiği bilinmekte, kalıtımın büyük oranda rol oynadığı tahmin edilmektedir. Anne babadan birinde astım olması durumunda çocukta astım görülme riski %20-30’a yükselmekte, anne ve babanın her ikisinde de astım olması durumunda bu risk %60-70’e ulaşmaktır (11).
Astım gelişiminde rol oynayan genetik değişiklikler dört temel alanda olmaktadır:
a) Alerjene spesifik antikor üretimi (IgE yapısında), b) Havayolu aşırı cevaplılığında etkili olan genler;
c) İnflamatuar mediatörlerin sentezini etkileyen genler (sitokinler, kemokinler ve büyüme faktörleri);
d) Th1 ve Th2 immün cevap arasındaki dengenin belirlenmesi (hijyen hipotezi ile ilişkili olarak)
Obesite:
Obezite de astım için risk faktörü olarak bulunmuştur (12). Leptin gibi belli mediatörlerin hava yolu fonksiyonunu etkilemesi ve astıma eğilimi arttırması söz konusu olabilir (12,16). Obesitedeki artışa paralel olarak astım sıklığının da artış göstermesi bir risk faktörü olarak araştırılmasını sağlamıştır. Obesitenin; mekanik etkiler, gastroözefajial reflü, immunolojik ve inflamatuar ilişkiler ve ortak genetik temel gibi faktörlerle astımla ilişkili olabileceği araştırmaların sonunda gösterilmiştir (17).
Cinsiyet:
Cinsiyet ve astım arasındaki ilişkiyi gösteren 2005’de yapılan prospektif bir çalışmada; astım ve hışıltı için daha yüksek risk çocuklukta erkekler ve adolesan ile erişkin dönemde kadınlar bulunmuştur (18). Erkek çocukta, riskin daha fazla olma nedenleri; farklı havayolu geometrisine bağlanmıştır. Erkek çocuklar, kızlara göre belirli bir akciğer boyutu için daha küçük havayolları vardır. 4-6 yaşta daha düşük hava akım oranına ve yüksek havayolu direnci sahiptir. Bu havayolu anatomisindeki farklılıklar hem hışıltıya
hem de alt hava yolu enfeksiyonlarına daha fazla yatkınlık sağlamaktadır (19).
2.1.4.2. Çevresel Risk Faktörleri:
Allerjenler:
Astımda etyolojik olarak önemli olan alerjenler, inhalen alerjenlerdir ve havadaki antijen partiküllerinin solunması yolu ile reaksiyona neden olurlar. Astımda rol oynayan inhalan alerjenler iç ortam ve dış ortam alerjenleri olarak iki grupta incelenir (20).
İç ortam alerjenleri; ev tozu akarları, hamamböceği, mantarlar ve evcil hayvanlardır (kedi, köpek). Dış ortam alerjenleri ise polenler ve mantarlardır. Ev tozu akarı 0,2–0,3 mm boyutunda bir artropottur. Başlıca beslenme (dermothophagoides = deri yiyen) kaynağı insan deri döküntüsüdür. Akarların yaşamaları için %55’in üzerinde nem, karanlık ortam ve 25 °C sıcaklık en uygun koşullardır. İç ortamda başlıca akar kaynakları; nevresim, çarsaf, yastık kılıfları, battaniye ve halı gibi yünlü ürünler, tüylü oyuncaklar, kumaş kaplı mobilyaların girintili bölgeleri ve perdelerdir. Ev tozu akarı miktarı, kuru iklimde ve yüksek polenler dış ortamda astımı tetikleyen başlıca etkenlerdir. Çayır (grass), ağaç ve yabani ot (weed) polenleri başlıca sorumlu alerjenlerdir. Polenlerin mevsimsel dağılım göstermesi, bu duyarlılığı gösteren olgularda da mevsimsel yakınmaların oluşmasına neden olur. Bu olgularda, mevsimsel olarak duyarlı oldukları polenin atmosferde bulundukları dönemde astım semptomları ortaya çıkar. Duyarlı olgular maruziyet ile semptom arasındaki ilişkiyi çok net olarak tanımlayabilmektedirler. Polen mevsiminin sona ermesi ile birlikte bu olguların yakınmaları da kaybolur (21).
Enfeksiyonlar:
İnfant döneminde, respiratuar sinsityal virüs (RSV) ve parainfluenza virüsü bronşiyolite yol açabilmektedir ( 22, 23).
Bir dizi uzun dönemli prospektif çalışma, hastane başvurularında RSV saptanan çocukların uzun dönemde yaklaşık %40’ ında hışıltının devam
edeceğini veya ileri çocukluk dönemlerinde astım olacaklarını göstermiştir (22).
Diğer yandan bazı çalışmalar, kızamık, hatta RSV enfeksiyonları gibi erken çocukluk döneminde geçirilen bazı enfeksiyonların astım gelişimine karşı koruyucu olabileceklerini ileri sürmüştür (24, 25).
Astımdaki hijyen hipotezi de erken çocukluk döneminde geçirilen bazı enfeksiyonların Th2 cevabını Th1’e çevirdiği ve Th1 cevabını uyaran enfeksiyonların astım ve alerji gelişiminde baskılayıcı olabileceğini savunmaktadır (26). Örneğin büyük kardeşleri ile yetişen veya kreşe devam eden çocuklarda enfeksiyon riski artarken, bu durum ileri yıllarda alerjik hastalık ve astım gelişme riskine karşı koruyucu olabilmektedir (12).
Mesleksel Duyarlaştırıcılar:
Mesleksel astım gelişmiş ülkelerde en sık görülen mesleki solunumsal hastalıktır ve erişkin astımlılarda prevalansı bazı yerlerde %20’ lere kadar çıkmaktadır. Astım tanısı olan bir kişinin semptomlarının iş yerinde artması “işle tetiklenen astım” (work-aggravated asthma) olarak tanımlanırken iş yerindeki maruziyetlere bağlı astım gelişmesine mesleksel astım denilmektedir (27, 28).
Sigara:
Sigara dumanına maruziyetin; astım semptomlarını tetiklediği, hastalık şiddetini arttırdığı, solunum fonksiyonlarının bozulmasına neden olduğu ayrıca inhaler ve sistemik steroidlerin etkisini azalttığı gösterilmiştir (29).
Ev dışı hava kirliliği:
İki kaynağı bulunmaktadır; doğal ve insan kaynaklıdır. Doğal meydana gelen hava kirleticileri arasında partiküller olarak bioaerosoller, uçucu organik bileşikler ve ozon tabakasının delinmesidir. İnsan kaynaklı kirleticiler arabalarda fosil kaynaklı yakıt yakılması, enerji verici malzemeler, ısıtıcılar, endüstriel üretim noktaları, depolanma tankları, kimyasal madde emisyonudur. Hava zehirleri; azot dioksit, sülfür dioksit, partikül madde, ozon ve karbonmonoksittir. Ev dışı hava kirliliği astım ataklarına yol açabilmektedir.
havayolu permeabilitesini arttırarak güçlendirmektedir. Partikül madde, havayolu reaktivitesini ve akciğer inflamasyonu arttırmaktadır. Egzersiz ile yüksek konsantrasyonda ozon teması astım sıklığını etkilemektedir (1).
Ev içi aeroallerjen:
Gaz ve gazyağı kullanılan ısıtıcılar, odun yakılan sobalar, sigara dumanı, ev fırınlarından gelen yanma kaynaklı emisyonlar, mobilyalar, uçucu ve yarı uçucu organik ürünlerin ev eşyalarından salınımı, böcek, küf mantarları, ev tozu, kemirgen ve evcil hayvanlardan oluşmaktadır. Bunlar astım ataklarının nedeni olabilmektedir. Ayrıca astım ve hışıltı sıklığını alerjen temas süresi de etkilemektedir (30).
Beslenme:
Astım gelişiminde diyetin, özellikle anne sütünün rolü yoğun araştırma konusu olmuştur. Genel olarak, çalışmalar inek sütünden veya soya proteininden elde edilen hazır mamalar ile beslenen çocuklarda, anneleri tarafından emzirilen çocuklara göre daha yüksek oranda hışıltılı hastalık geliştiği bulunmuştur (31). Artmış oranlarda hazır gıda ile beslenme, düşük antioksidan (meyve, sebze) alımı, artmış n-6 poliansatüre yağ asidi (margarin ve bitkisel yağlarda bulunan) alımı, yetersiz oranlarda n-3 poliansatüre yağ asidi alımının (yağlı balıkta bulunan) son zamanlarda görülen astım ve atopik hastalıklardaki artışa katkıda bulunduğu ileri sürülmektedir (32).
İlaçlar:
Aspirin astım için önemli bir risk faktörüdür. Aspirine duyarlı astım görülme sıklığı erişkinde hastanın öyküsü temel alındığında %3-5 iken, provokasyon yapıldığında %21’lere kadar çıkmaktadır (33). Hastaların üçte ikisi kadın olup 30-40 yaş arasındadır.
2.1.5. Patogenez:
Astım çeşitli inflamatuar hücrelerin ve birçok mediatörün rol oynadığı karakteristik, fizyopatolojik değişikliklerle seyreden inflamatuar hava yolu
hastalığıdır (3). Astım patogenezinde rol alan anahtar mediatörler kemokinler, sisteinil lökotrienler; IL1β, TNF-α, GM-CSF, IL4, IL5 ve IL13’ü içeren sitokinler; histamin, nitrik oksit ve prostaglandin D2’dir (34-39). Astım fizyopatolojisi üç başlık altında incelenebilir (15).
1. Kronik inflamasyon 2. Bronşiyal hiperreaktivite 3. Hava yolu obstrüksiyonu
Kronik İnflamasyon:
Astımda yüzün üzerinde farklı mediatörün rol aldığı ve hava yollarındaki karmaşık inflamatuar yanıta aracılık ettiği bilinmektedir. Bu medyatörler kemokinler, sisteinil lökotrienler, sitokinler, histamin, nitrik oksit, prostaglandin D2’dir (3). Astımda hava yollarında inflamatuar yanıta ek olarak sıklıkla hava yolu yeniden şekillendirmesi olarak adlandırılan yapısal değişiklikler meydana gelir. Hava yolu düz kaslarındaki hipertrofi, kan damarlarındaki çoğalma ve mukus hipersekresyonu meydana gelen yapısal değişikliklerdir (3).
Bronşiyal Hiperreaktivite:
Bronşiyal hiperreaktivite sağlıklı kişileri etkilemeyecek düzeyde küçük ve nonspesifik uyarılara (toz, duman, soğuk hava, parfüm) havayollarının verdiği anormal bronkokonstriktör yanıt olarak tanımlanabilir (15). Astımlı hastalarda bronşiyal hiperreaktiviteyi göstermek için histamin (H1 reseptörü üzerinden etki gösterir) veya metakolin (M3 reseptörü üzerinden etki gösterir) başta olmak üzere sülfür dioksit, bradikinin, kapsaisin, egzersiz, hiper/hipotonik solüsyonlar veya kişinin duyarlı olduğu düşünülen allerjenler kullanılabilir (15). Bronşiyal astımda bronşiyal hiperreaktivitenin temel nedeni kronik inflamasyondur. Kronik inflamasyon bronş çapında daralma, bronş epitelinde yıkım ve hava yolu rezistansında artış sonucu bronşiyal hiperreaktivite ile sonuçlanır (15).
Hava Yolu Obstrüksiyonu:
tıkaçlar ve kalıcı yapısal değişiklikler sonucu diffüz ve genellikle reversibl olarak daralır. Hava yolu obstrüksiyonuna neden olan bu faktörler farklı hastalarda farklı derecelerde bulunur ve zaman içerisinde bunların ağırlığı değişebilir. Bu nedenle astımlı hastalarda solunum fonksiyon bozukluğu ve semptomların derecesi hastadan hastaya ya da değişik zamanlarda farklılık göstermektedir (15).
2.1.6. Tanı:
Astım tedavisinin başarılı olması için astım tanısının doğru konması çok önemlidir. Astım semptomları zaman zaman ortaya çıkacağından ve bu hastalığa spesifik olmadıklarından hem hekim hem de hastalar tarafından yeterince önemsenmeyebilir. Astım semptomları Kronik Obstrüktif Akciğer Hastalığı (KOAH) veya yaşlılıkta görülen solunum sıkıntıları gibi başka patolojik durumlarla karıştırılarak yanlış tanılar konmasına neden olabilir. Yanlış tanı özellikle çocukluk yaş grubunda daha sık olmakta ve hastalık bronşitin değişik formları veya krup ile karışmakta ve yetersiz tedavi ile hastalığın kontrol altına alınabilmesi gecikmektedir (3).
2.1.6.1.Klinik tanı:
Astım tanısında anamnez çok önemlidir. Tanısal testlerin pozitif olması tanıyı destekler ancak negatif olması tanıyı dışlamaz. Tanı, nöbetler halinde gelen nefes darlığı, hışıltı, öksürük ve göğüste sıkışma hissi gibi semptomların varlığı ile konur (40). Semptomların gün içinde veya mevsimsel değişkenlik göstermesi, sis, duman, çeşitli kokular veya egzersiz gibi nedenlerle tetiklenmesi, geceleri artış olması ve uygun astım tedavilerine yanıt vermesi astım tanısını destekler (11). Ailede astım öyküsünün bulunması ve atopik hastalıkların varlığı tanıyı koymaya yardımcı olan diğer özelliklerdir. Bazı duyarlı bireylerde, polen, küf mantarları gibi mevsimsel artış gösteren etkenlerle astım alevlenebilir (11). Astım tanısı konulması sırasında dikkate alınması gereken sorular şunlardır (3).
1. Hastada bir kez ortaya çıkan ya da tekrarlayan hışıltılı solunum atağı öyküsü var mı?
3. Hastada egzersiz sonrasında öksürük ya da hışıltılı solunum meydana geliyor mu?
4. İnhalasyon ile alınan allerjenlere ya da hava kirliliğine maruz kalma sonrasında hastada hışıltılı solunum, göğüste sıkışma hissi ya da öksürük meydana geliyor mu?
5. Hastanın soğuk algınlığı ‘göğsüne iniyor’ ya da iyileşme 10 günden fazla sürüyor mu?
6. Semptomlar uygun astım tedavisi ile düzeliyor mu? 2.1.6.2. Semptomlar:
Hışıltılı Solunum (Wheezing):
Bronş obstrüksiyonu olan bir hastanın ekspirasyon esnasında çıkarttığı, ıslık şeklinde ve işitme cihazına gerek olmaksızın duyulabilen seslerdir, çok defa hastalığın ilk belirtisidir. Bronş daralmasının hafif olduğu dönemlerde wheezing sadece ekspirasyonda işitilir. Ancak özellikle büyük havayollarında darlığın arttığı durumlarda inspirasyonda stridor ortaya çıkar (41).
Nefes Darlığı:
Astımlı hastalarda en sık görülen semptomdur. Astımlı hastalarda dispneyi tarif etmeleri istendiğinde inspirasyon ve ekspirasyon zorluğu ile göğüste sıkışma hissi ön plana çıkmıştır (41). Günün her saatinde nefes darlığı atakları gelişebilir, fakat sık olarak sabaha karşı nefes darlığı uykudan uyandırır.
Öksürük:
Genellikle kuru öksürük şeklindedir. Wheezing ve nefes darlığı ile olabileceği gibi hastalığın tek ve ilk belirtisi olarak da ortaya çıkabilir, öksürük varyant astım olarak adlandırılan bu durum, astımlı hastaların %7-11'inde görülmektedir. Nedensiz olarak ataklar şeklinde ortaya çıkan ve özellikle gece uykudan uyandıran kuru öksürük bronş astmasını akla getirmelidir (41 ).
En sık rastlanan muayene bulgusu hava yolu obstrüksiyonunu gösteren hışıltı ve ronküslerdir. Astımda semptomlar veya akut alevlenmeler nöbetler tarzında oluştuğu için, bu dönemler dışında yapılan fizik muayeneden elde edilen bulgular tamamen normal olabilir. Fakat semptomsuz dönemlerde bile zorlu ekspirasyon manevrasında öksürük, wheezing oluşabilir. Obstrüksiyon daha ileri boyutlara ulaştığında solunum hızı artar, ortopne gelişir, wheezing azalır veya kaybolabilir (sessiz toraks). Yavaş yavaş şiddetini arttıran nefes darlığı ile kriz başlar, inspire edilen havanın tümü ekspire edilemez, toraks giderek genişler, yüzde terleme, dudaklarda siyanoz, yardımcı solunum kaslarının kullanılması, ortopneik ve zorlu solunum, wheezing, taşikardi, kan basıncı değişiklikleri, bilinç bulanıklığı, kas seyirmeleri, pulsus paradoksus, venöz dolgunluk, amfizem görünümü, vibrasyon torasikte azalma, perküsyonla hipersonorite ve oskültasyonda yaygın ronküsler görülebilmektedir. Nöbetin şiddeti ileri derecede artınca, şuur bozukluğu, konfüzyon ve koma gelişebilir (41,42). Astımlı hastaların büyük çoğunluğunda rinit görülebildiğinden, fizik inceleme sırasında rinit, geniz akıntısı ve nazal obstrüksiyon bulguları açısında üst solunum yolu muayenesinin de yapılması önerilir.
2.1.6.4.Tanı ve takipte kullanılan testler:
Solunum Fonksiyonlarının Ölçümü:
Solunum fonksiyon testlerinin ölçümü ve özellikle solunum fonksiyon bozukluğunun reverzibl olduğunun gösterilmesi astım tanısını doğrulamaya yardımcı olur. Astımda SFT gerek tanı gerekse hastalığın şiddetini değerlendirme yanında tedaviye yanıtın izlenmesi amacıyla kullanılır. Ataklar arasında SFT normal olabilir (3,43,44).
Hava yolu kısıtlamasını değerlendirmek için çeşitli metodlar vardır ama beş yaş ve üzerindeki hastalarda özellikle bu metodlardan iki tanesi genel olarak kabul edilmektedir. Bunlar spirometre ile ölçülen zorlu ekspiratuvar akım 1. saniye (FEV1) ve zorlu vital kapasite (FVC) değerleri ve PEFmetre ile ölçülen zirve ekspiratuvar akım (PEF) ölçümleridir. FEV1, FVC ve PEF ölçümlerinin beklenen değerleri popülasyondan elde edilen yaş, cinsiyet ve boy parametrelerine göre belirlenir. Hastaya işlemin nasıl yapılacağı çok iyi
anlatılmalı, standartlara uygun olarak en az 3 test yapılmalı ve sonuçta en yüksek değerleri içeren test kullanılmalıdır. Hava akımı kısıtlığı tanısını koymak için en uygun test FEV1/FVC oranınıdır (11). Bu oranın %75’ten düşük olması hava yolu obstrüksiyonunu gösterir. Ciddi hava yolu darlığı olanlarda hava hapsi nedeniyle FVC değeri de azalabilir, FEV1/FVC oranı değişmeyebilir (45).
PEF ölçümü:
Zorlu bir ekspirasyon ile sağlanan maksimum ekspiratuvar akım hızıdır. Sağlıklı kişilerde kişinin yaş, cins, boyuna göre üflemesi gereken ortalama PEF değerleri saptanmış ve bu değerlerden bir normogram elde edilmiştir (46). PEF değerleri sabah bronkodilatör ilaç kullanılmadan önce yani PEF değerinin en düşük olmasının beklendiği zamanda; akşam ise bronkodilatör kullanıldıktan sonra yani değerler en yüksek durumdayken ölçülür (47).
Günlük PEF değişkenliğini göstermenin bir yolu, o gün içerisindeki en yüksek ve en düşük PEF değerleri arasındaki farkın yüzde olarak ifade edilmesidir. Bu farkın %20’nin üzerinde olması astım lehine kabul edilir (48). Bir diğer yol ise, bir hafta içerisinde ölçülen en düşük sabah prebronkodilatör PEF değerinin hastanın en iyi PEF değerine bölünmesi ile elde edilir. Sonuncu yöntem hava yolu değişkenliğini gösterebilecek en iyi PEF parametresi olarak kabul edilir, çünkü günde bir kez ölçüm yeterlidir, hesaplanması basittir ve hava yolu duyarlılığı ile daha iyi korelasyon gösterir (11).
Erken reversibilite testi:
Hava yolu obstrüksiyonu olan hastalarda erken reversibilite testi tanıya yardımcı olabilir. Hava yolu obstrüksiyonu saptanan hastalarda kısa etkili beta‐2 agonist inhalasyonundan (4 puf salbutamol (400 mikrogram) veya 4 puf terbutalin (1000 mikrogram) 15‐20 dakika sonra FEV1’de bazal değere göre >%12 veya >200 ml, PEF değerinde %20 artış olması hava akımı kısıtlılığının reverzibl olduğunu gösterir (45-51).
Bazı hastalarda reverzibl hava akımı kısıtlanması 2‐3 hafta oral kortikosteroid (20‐40 mg/gün prednizolon) veya 6‐8 hafta uygun doz inhaler steroid tedavisi ile ortaya konulabilir. Tedavi sonrası FEV1 değerlerinde başlangıca göre %15 artış görülmesi geç reverzibilite varlığı olarak değerlendirilir. Sadece bir kez kısa etkili beta‐2 agonist sonrası veya oral kortikosteroid sonrası tekrarlanan spirometre, hastanın ulaşılabilecek en iyi solunum fonksiyonlarını yansıtmayabilir, astım kontrolü iyileştikçe takiplerde spirometrik değerlendirmenin tekrarlanması gerekir (50).
Basit egzersiz testi:
Hastanın egzersiz kapasitesinin değerlendirilmesi amaçlanıyorsa egsersiz testleri planlanır. 6 dakika yürüme veya başka bir egzersiz sonrası FEV1 veya PEF’de %15’ten fazla düşme astım tanısı için anlamlıdır (40).
Akım volüm eğrisi:
Akım volüm eğrisi, astımı taklit edebilen üst solunum yolu obstrüksiyonunun ekarte edilmesinde önemli olabilir. Astımda vital kapasitenin düştüğü ve tüm ekspiratuvar akım hızlarının azaldığı görülür (52).
Nonspesifik bronş provakasyonu:
Semptomların astımı düşündürdüğü fakat solunum fonksiyonlarının normal olduğu hastalarda metakolin, histamin, adenozin, mannitol veya egzersiz ile bronş provokasyonu astım tanısının konmasına yardımcı olabilir (52,53). Güvenlik nedeniyle bu testi eğitimli personelin yapması gereklidir ve FEV1 beklenene göre <%65 ise yapılması tercih edilmez. Hava yolu duyarlılığı, hava yollarının tetik çeken etkenler olarak adlandırılan ve astım semptomlarına neden olan faktörlere karşı duyarlılığını gösterir. Test sonucu genellikle FEV1’de başlangıca göre %20 veya daha fazla azalmayı provoke eden doz (veya konsantrasyon) olarak ifade edilir. Bu test astım için duyarlıdır fakat özgül değildir. Çünkü hava yolu duyarlılığı alerjik rinit, kistik fibrozis, bronşektazi veya KOAH gibi hastalıklarda da pozitif bulunabilir
(50,51,54).
Astımda hava yolu inflamasyonunun değerlendirilmesi için spontan veya indüklenmiş balgamda total hücre sayıları, eozinofil, nötrofil gibi inflamatuvar hücreler veya mediyatörler ölçülebilir (50,54,55,56). Ayrıca ekshale nitrik oksit (FeNO) ve karbon monoksid düzeyi ölçümlerinin de astımda inflamasyon belirteçleri olarak kullanılabileceği düşünülmektedir (37,50,54). Total eozinofil sayısı:
Eozinofili, kandaki eozinofil sayısının periferik kandaki total lökosit %10’unundan fazla olması veya 1mm³ kanda eozinofil mutlak sayısının 300’den fazla olmasıdır. Astımda eozinofili görülebilir, ancak astım için spesifik değildir. Başta parazit enfestasyonları olmak üzere çok değişik hastalıklarda eozinofili olabilir (57).
Postero anterior akciğer grafisi:
Hastanın ilk başvurusunda özellikle ayırıcı tanıda önemlidir. Astımlı bir olguda akciğer grafisi normaldir. Sadece atak anında havalanma artışı görülebilir. Pnömoni, pnömotoraks, kot kırığı gibi bir başka hastalık geliştiği düşünülürse çekilebilir (11).
Total IgE:
IgE’nin 1966 yılında Ishızaka tarafından keşfi, alerjik hastalıkların patogenezinde önemli bir aşamayı teşkil etmiştir (58). Alerjik hastalıkların birçoğunda total IgE düzeyleri artmış olmakla birlikte, normal de olabilir. Hendersen ve arkadaşları (58) erişkinlerde yapmış olduğu bir çalışmada, yüksek serum IgE düzeyini alerjik rinitte %62, alerjik astımda %76 oranında buldular. Marsh ve arkadaşları (59) bir çalışmada atopik olan ve olmayan grup ayrımını 100±1 IU/ml düzeyinde buldular. Erişkinlerde 100 IU/ml düzeyine kadar normal kabul edilmektedir (60). Total IgE ölçümünün astım tanısının konulmasında bir değeri yoktur. Astımın komplike olduğu düşünüldüğünde veya diğer hastalıkların ayırıcı tanısı için total IgE ölçümü gerekebilir.
Alerjene spesifik IgE antikor düzeyleri:
İlk defa 1967 yılında Wide tarafından tanımlanmıştır (61). Serum spesifik IgE testi RAST (Radioallergosorbant test) veya ELISA yöntemleri ile
azalmakta, yakın zamanda maruziyetle artmaktadır. Spesifik IgE sonuçları deri testi ile çok iyi korelasyon göstermektedir (62). Ortalama sensitivitesi %75 civarındadır. İnhalan alerjenlere karşı spesifik IgE’leri değerlendiren Phadiotop testi genel bir atopi tarama testi olarak kullanılabilir (63).
Deri testleri:
Cilt testi tipleri: Dermal testler
Scratch ve prick testleri İntradermal testler
Seri endpoint titrasyon testi (SET) Sabit konsantrasyonlu intradermal test
Dermal testlerin tekniği:
Hastanın ön kol volar yüzü öncelikle alkol ile iyice silinir ve kuruması için beklenir. Farklı allerjen maddelerin arasında 3 cm mesafe olacak şekilde ön kol kalemle işaretlenir. Disposable lanset veya 26*0.5 inch’lik şırıngalar kullanılır.
Scratch testinde cilde 1mm derinliği geçmeyecek çizikler oluşturulur allerjen solüsyondan üzerine damlatılır ve lanset ile sürtülür. Prick testte 1mm geçmeyecek şekilde cilt lanset ile delinir ve üzerine allerjen solüsyon damlatılır
İntradermal testlerin tekniği:
İntradermal testler için 27*0.5 inch’lik dispozable şırıngalar kullanılır. Allerjen madde dermisin yüzeyel tabakasına solüsyondan yaklaşık 0.02 ml enjekte edilir.
İntradermal testler daha sensitiftir fakat daha tehlikeli olduklarından şüpheli bir allerjene karşı prick testi negatif gelirse veya düşük reaksiyon verirse yapılmalıdır. Her deri testinde negatif kontrol dilüe tampon solüsyon kullanılarak yapılmalıdır. Pozitif kontrol olarakta intradermal testte % 0.01’ lik prick testinde ise % 1 lik histamin solüsyonu kullanılarak yapılmalıdır.
Alerjenle temas sonucu ortaya çıkan IgE aracılı hastalıkların tanısında kişinin o alerjenle tekrar temas ettirilerek duyarlılığın ortaya konması en az alerjik hastalıkların fark edilmesi kadar eski bir yöntemdir. Deri testleri alerjik hastalıkların tanısında ilk kez 1865 yılında Blackey tarafından uygulanmıştır. Mantoux 1908 yılında intradermal testleri alerji pratiğine sokmuş, ardından Lewis ve Grant prick testleri tanımlamışlardır (64).
Deri testleri anamnezle desteklendiği koşullarda duyarlılığı ortaya konulmasında güvenilir bir yöntemdir. Kolay ve çabuk uygulanışı, ucuz olması ve sensitivitesinin yüksek oluşu alerji deri testlerinin en önemli avantajlarını oluşturmakta ve tanıda yaygın kullanımlarına neden olmaktadır. (65).
Deride IgE aracılı reaksiyon proinflamatuar ve nörojenik mediatörlerin salınması sonucu dakikalar içinde eritem ve ödem oluşması ile kendini gösterir. Bu erken faz reaksiyonu 1-2 saat sonra başlayan, 6-12. saatlerde pik yapan ve 24-48 saat içinde kaybolan geç faz yanıt izler (65,66). Kişide belli antijenlere duyarlılık varsa erken tip (tip 1) immün reaksiyon sonucu alerjenin deriye enjekte edilmesinden yaklaşık 5 dakika sonra derideki mast hücrelerine bağlı IgE’ye antijeninde bağlanması ile mast hücreleri degranüle olur ve histamin ve triptaz salınır, 30. dakikada bu mediatörlerin salınımı en üst düzeye ulaşır. Deriye histamin enjeksiyonu alerjenle oluşan eritem ve ödem reaksiyonunun aynısını oluşturmaktadır. Histamin erken reaksiyonun en önemli mediatörü olmakla birlikte bu faza aracılık eden başka mediatörler de bulunmaktadır. Nörojenik inflamasyonun önemli aracıları olan Substance P, daha az olmakla birlikte Nörokinin A ve Calcitonin Gene Related Peptid (CGRP) eritem ve ödem reaksiyonuna neden olabilmektedirler (65-67). Deri testi sırta veya ön kolun volar yüzüne uygulanabilir. Sırt bölgesinde deri yanıtının daha güçlü olduğu bilinmesine karşın, bu farkın klinik önemi olmadığı öne sürülmektedir (66,67).
2.1.7. Astım Ağırlığı
Uluslararası konsensus raporuna göre astımın sınıflandırılması semptomların ve hava akımı kısıtlamasının düzeyi ile akciğer fonksiyonlarındaki
persistan, Ağır persistan (3). Astımın şiddetine göre yapılan sınıflama, hastanın tedavisiyle ilgili kararların alındığı başlangıçtaki değerlendirmede yararlıdır. Ancak astımın şiddetinin hem altta yatan hastalığa, hem de tedaviye verilen yanıta bağlı olduğunun bilinmesi önemlidir. O nedenle astım ağır semptomlar ve hava akımı kısıtlamasıyla ortaya çıkabilir. Hastalığın şiddeti, astımın değişmez bir özelliği değildir ve aylar ya da yıllar içinde değişebilir. Bu nedenle astım kontrolüne dayalı sınıflama geliştirilmiştir. Astım kontrolüne göre sınıflandırılmasında ise kontrol altında, kısmen kontrol altında ve kontrolsüz astım olarak üç grupta değerlendirilir (68).
a) İntermittan astım: Gündüz semptomları haftada birden azsa, eksazerbasyonlar kısa, gece semptomları ayda ikiden azsa, FEV1 veya PEF değerleri beklenenin %80’ninden fazla, FEV1 veya PEF değişkenliği %20’den azsa intermitan astım olarak kabul edilir.
b) Hafif persistan astım: Gündüz semptomları haftada ikiden fazla, ancak günde birden azsa, eksazerbasyonlar uyku ve aktiviteyi etkiliyorsa, gece semptomları ayda ikiden fazlaysa, FEV1 veya PEF değerleri beklenenin %80’ninden fazla, FEV1 veya PEF değişkenliği %20-30 arasında ise hafif persistan astımdan söz edilir.
c) Orta persistan astım: Her gün semptomu olan, semptomlar nedeniyle günlük aktiviteleri ve uykusu etkilenen, haftada birden fazla gece semptomu olan, semptomları gidermek için her gün kısa etkili bronkodilatör ilaç kullanan, FEV1 veya PEF değerleri %60-80 arasında ve günlük değişkenliği %30’un üzerinde olan hastalardır.
d) Ağır persistan astım: Bu grup hasta sürekli semptomatiktir. Tedaviye rağmen sık eksazerbasyonlar olur, çok sık gece semptomları ile uyanır, hastalık nedeniyle günlük aktiviteleri kısıtlanmıştır. FEV1 veya PEF değerleri %60’ın altında ve değişkenlik %30’dan fazladır.
HASTALIĞIN AĞIRLIĞI
İNTERMİTTAN HAFİF PERSİSTAN ORTA
PERSİSTAN AĞIR PERSİSTAN •Gündüz semptomu haftada 2 den az •Gece semptomu ayda 2 den az •PEF>%80 •Değişkenlik<%20 •Gündüz semptomu haftada 3‐6 kez •Gece semptomu ayda 3‐4 kez oluyor •PEF>%80 •Değişkenlik %20‐30 •Gündüz semptomu hergün var •Gece semptomu ayda 5 ten fazla oluyor •PEF %60‐80 •Değişkenlik >%30 •Sürekli semptomatik •Gece semptomu çok sık •PEF <%60 •Değişkenlik > %30
Tablo 2:Astımda hastalığın ağırlığına göre sınıflama
2.1.8.Tedavi:
Astım tedavisinin amacı, klinik kontrolün sağlanması ve bunun sürdürülmesidir. Astım tedavisinde kullanılan ilaçlar kontrol edici ve rahatlatıcı ilaçlar olarak ikiye ayrılır. Kontrol edici ilaçlar esas olarak antiinflamatuar etkileri yoluyla astımın kontrol altında tutulmasını sağlamak üzere her gün ve uzun süreli kullanılan ilaçlardır. Bu grup; inhale ve sistemik glukokortikosteroidleri, lökotrien antagonistlerini, inhale glukokortikosteroidler ile birlikte kullanılan uzun etkili inhale beta 2 agonistler, yavaş salınan teofilin, kromonlar, anti-IgE ve sistemik steroid dozunun azaltılmasını sağlayan diğer tedavileri içerir. Rahatlatıcı ilaçlar ise hızla etki ederek bronkokonstriksiyonu düzelten, semptomları gideren ve gerektiğinde kullanılan ilaçlardır. Bu grup; hızlı etkili inhale beta 2 agonistler, inhale antikolinerjik ilaçları, kısa etkili teofilini ve kısa etkili oral beta 2 agonistler içerir (3).
2.1.9.AKT:
Astım hava yolu inflamasyonu, solunum fonksiyonları ve semptomlar ile tanımlanır. Bu nedenle astımda kontrol hedeflenirken tüm bu değişkenlerin düzelmesi, iyileşmesi beklenmelidir. Semptomların derecesi, solunum fonksiyon testi değerlerindeki düşmeler, semptomları gidermek için
gereksinim duyulan günlük bronkodilatör ilaç miktarları ve aktivite kısıtlaması olup olmadığına bakılarak kontrol düzeyi saptanır. Tam kontrol sağlanmış bir hastada gece/ gündüz semptomu, aktivite kısıtlaması ve semptom giderici ilaç gereksinimi hiç olmamalı, solunum fonksiyonları (PEF, FEV1) normal olmalı ve hasta hiç atak geçirmemelidir. Zaman sıkıntısının yaşandığı günlük klinik pratikte Astım Kontrol Testi (AKT) (69), Astım Kontrol Ölçeği (ACQ) (70-72) astım tedavisi değerlendirme soru formu (ATAQ) gibi sorgu formları ile çok kısa sürede astım kontrol düzeyleri belirlenebilir (10).
2.1.10. Astım atağı:
Astım atağı öksürük, dispne, göğüste baskı hissi veya hışıltılı solunum yakınmalarının bir veya birkaçının hızlı ve giderek artışının olduğu astım nöbetidir. Solunum zorluğu ve ekspiratuar akımlarda düşme vardır. Genellikle ilk olarak semptomlar başlar ve solunum fonksiyon bozukluğu bunu izler. Bazı olgularda ise, semptomları algılama geç olup, solunum fonksiyonlarındaki düşme işaret olabilir. Bu durum özellikle erkeklerde ve neredeyse fatal astım atağı olanlarda görülür (6). Astım atakları hafiften, hayatı tehdit edici şiddete kadar farklı düzeylerde olabilir. Gelişmesi saatler veya günler içinde görülebileceği gibi çok hızlı, dakikalar içinde de oluşabilir. Morbidite ve mortalite; atağın ciddiyetinin yeterince değerlendirilememesi, acil serviste tedavi yetersizliği ve hastaneye sevk etmede yetersiz kalınmasıyla ilişkilendirilmiştir (3).
Risk faktörleri:
Ataklar genellikle bir veya birkaç risk faktörüne maruz kalmayla veya bir komplikasyon, ilave hastalık eklenmesiyle meydana gelir. Astımda alevlenmelere ve/veya belirtilerin sürmesine neden olan başlıca risk faktörleri (3).
*Hava kirliliği
*Solunumsal enfeksiyonlar *Egzersiz, hiperventilasyon *Hava değişimleri
*Sülfür dioksit
*Bazı besinler ve katkı maddeleri *İlaçlar
*Önemli duyusal etkilenmeler *Rinit, sinüzit, polip
*Gastroözofageal reflü
*Menstrüasyon ve hamilelik (bazen) şeklinde sıralanabilir.
Bunlardan özellikle alerjene maruz kalma ve viral enfeksiyon nedeniyle atak gelişimi en sık görülen nedenlerdir. Virüsler, hava yollarında eozinofil ve/veya nötrofil ağırlıklı enflamasyon yaratarak veya var olan enflamasyonu artırarak hava yolu duyarlılığını artırıp bronş obstrüksiyonuna neden olur. Bu risk faktörlerine maruz kalma dışında genellikle daha ciddi ataklar uzun süreli tedavide aksama veya yanlışlıklardan oluşur. Soğuk hava, sis, egzersiz gibi nedenler sadece bronkokonstriksiyon yaparken, mesleki ajanlar, ozon veya solunum yolu virüs infeksiyonu gibi bir bölümü de hava yolunda enflamasyonu artırarak ataklara götürür. Yapılan çalışmalar özellikle bazı olguların yüksek risk taşıdığını göstermiştir (3,11,41) Ciddi atak için yüksek risk grupları (41).
*Daha önce hayatı tehdit edici atak geçirme
*Geçen yılda hastaneye yatma ve acile başvuru olması *Ayda 1 kutudan fazla kısa etkili beta agonist tüketme *Oral steroid kullanıyor veya yeni kesmiş olmak *İnhale steroid hiç kullanmıyor olma
*Ek kardiyovasküler hastalık veya akciğer hastalığı
*Psikiyatrik problem veya hastalık bulunması veya sedatif kullanıyor olma *Çeşitli nedenlerle tanı ve tedavi hizmetlerine ulaşamama
Patofizyoloji:
Akut astım atağında neden; bir grup etkene aşırı duyarlı olan hava yollarının bu etkenlerle karşılaşma durumunda; enflamatuar hücrelerden mediatör salınması ve bunlarla lokal ve merkezi nöral reflekslerin uyarılması ve daralmasıdır. Hava yolları; düz kasın katılımına ek olarak mikrovasküler permeabilite artımı ve dokuya sıvı sızması sonucunda daralmaktadır. Daralmaya götüren olaylar çok çeşitlidir ve kişiden kişiye veya aynı kişide zaman içinde değişiklikler gösterir. Astım atağı; hava yolu direncinde artmaya, pulmoner basınçta artmaya ve ventilasyon/perfüzyon dengesinde bozukluğa neden olur. Hava yolundaki obstrüksiyon düzelmedikçe artmış solunum işi, gaz değişim yetersizliği ve solunum kaslarının yorgunluğu sonucu solunum yetmezliğinin ortaya çıkışı kaçınılmaz olacaktır (73).
Klinik:
Olgular genellikle astım tanısı almış olarak atakta başvururlar; ancak ilk defa atakta gelen bir olgu da olabilir. Astım atağı tanısı iyi bir anamnez ile koyulabilir. Anamnezde hışıltılı solunum, öksürük, göğüste sıkışma hissi, dispne yakınmalarından biri veya birkaçında artış vardır. Bunlara bazen beyaz zor çıkan balgamda artış veya balgam renginde sarılaşma eşlik edebilir. Daha çok sabaha karşı atak başlar. Özellikle bazı risk faktörlerine maruz kalmayı hasta belirtebilir. Hastada önceden astım tanısı olması veya atopi belirtilerinin bulunması, tanıya yaklaştırır. Alevlenmelere neden olan etkenler ve ciddi atak için yüksek risk grubu etkenleri sorgulanmalıdır (3).
Fizik muayene:
Hastanın duruşu atağın şiddetine göre ayakta, yatamadan oturur veya zorlukla oturur şekilde olabilir. Hasta hafif ajitasyondan, ciddi ajitasyon ve uyur duruma giden bir seyir gösterebilir. Solunum sayısı artmış ve yüzeyeldir. Yardımcı kas kullanımı, paradoks solunum görülebilir. Solunum eforunda artışla interkostal ve supraklaviküler retraksiyon ve ventilasyon perfüzyon dengesizliğiyle siyanoz görülebilir (3,41). Solunum yolu obstrüksiyonunun temel bulgusu hışıltıdır. Sadece ekspirasyonda, bazen hem ekspirasyonda hem inspirasyonda, bazen de uzaktan duyuluyor olabilir. Hiç duyulmaması, durumun ölüme yakın çok ciddi olduğunun belirtisidir. Taşipne ile beraber
taşikardi de vardır. Çok ciddi atakta bu bradikardiye dönüşür. Atak sırasında plevral basıncın daha da negatifleşmesine bağlı olarak sistolik arter basıncının inspiryumda, ekspiryuma nazaran daha düşük bulunmasına ‘pulsus paradoksus’ denir. Yapılan bir araştırmada olguların yarısından azında pulsus paradoksus yüksek bulunmuştur. Sadece %5’ten az bir hasta grubunda, atağın ağırlığını belirleyen tek kriter olduğu gösterilmiştir (41). .
Koruma:
Çevresel risk faktörleri (tetikleyiciler) ile temasın azaltılması hem astım gelişiminin önlenmesi hem de hastalık gelişmiş kişilerde semptomların kontrol altına alınabilmesi açısından önem taşımaktadır. Korunma astım gelişmesini önlemeye yönelik primer korunma, hastalık gelişen kişide semptomların ve atak gelişiminin önlenmesine yönelik sekonder korunma altında iki başlıkta ifade edilmektedir.
Primer korunmada atopi açısından yüksek risk altındaki bebek (ailede astım ve/veya allerjik hastalık öyküsü olan) belirlendikten sonra uygulanacak olan stratejiler üç temel alanda özetlenebilir:
1. Besinsel allerjenlerden korunma 2. İnhalan allerjenlerden korunma
3. Pasif sigara dumanı maruziyeti başta olmak üzere nonspesifik çevresel irritanlardan korunma
Sekonder korunma ise astım gelişmiş bir kişide semptomlarının ve atak gelişiminin önlenmesidir.
1. Ev tozu akarlarından korunmak (allerjen geçirmez yatak ve yastık kılıfları ve yatak takımları 55°C üzerindeki ısıda su ile yıkanmalı, iç ortam nem oranı %60’ın altında tutulmalı (ideali %30-50), yatak odasından halılar kaldırılmalı) 2. Ev hayvanı beslememek (beslenecekse; yatak odasına alınmamalı, sık yıkanmalı, evde temizlik daha sık aralarla yapılmalı) (74).
3. Küf mantarlarından korunmak (evde su sızıntıları ve nemin önlenmesine yönelik önlemler alınmalı, ev sık havalandırılmalı, evde küf oluşmasına uygun yüzeyler beyazlatıcılarla temizlenmeli (75), duvardan duvara halı ve saksı
bitkileri kaldırılmalı (76), basit yöntemlerle nem ve küf azaltılamıyorsa nem giderici cihazlar kullanılabilir) (77).
4. Hamam böceklerinden korunmak
5. İç ve dış ortam hava kirliliğinden korunmak 6. Mesleksel maruziyetlerin önlenmesi
7. İnfluenza aşısı yaptırmak (78).
2.1.11.Etyolojik Faktörlere ve Çeşitli Kliniklere Göre Astım Fenotipleri: Klinik fenotipler
Allerjik-Nonallerjik Hastalık ağırlığı
Hastalığın başlama yaşı Progresif SFT kaybı Tedaviye dirençli Atağa yatkınlık Obezite İnflamatuar fenotipler Eozinofilik Nötrofilik Hücreden fakir Yüksek Th2 veya düşük Th2 Tetikleyiciler
Aspirin veya NSAİ Mesleksel
Mensturasyon Egzersiz
Küme analizi:
Bir popülasyonda önceden belirlenen multiple değişkenliklere göre benzerlikleri belirlemek ve benzer özelliklerin ağırlıkta olduğu kişileri kümelere toplamaktır (79).
Ekstrensek (alerjik) astım: Genellikle erken yaşlarda başlar. Hastalarda
astımın yanı sıra egzema, alerjik rinit, ürtiker gibi hastalıklar da vardır, deri testleri pozitif, serum IgE düzeyleri yüksektir. Bu hastalarda ailesel atopi de mevcuttur. Atopik kişilerde, semptomlara, neden olan çoğunlukla solunan alerjenlerdir. Sindirim yolu ile alınan alerjenler daha az etkilidir. Atopi; kişinin duyarlı olduğu allerjenle karşılaşması sonucu gelişir. Bu durum; karşılaşılan allerjenin miktarına, temas dönemine, çocuğun yaşına ve genetik özelliklerine bağlı olarak belirlenir (80). Evde, doğumdan itibaren kedi ve köpek gibi hayvanlarla temas etmenin atopi gelişiminde risk faktörü olduğunu gösteren
gösteren çalışmalar da vardır (81,82). Bu koruyucu etkinin ne olduğu tam olarak bilinmese de “hijyen hipotezi” ile açıklanmaya çalışılmaktadır. Buna göre; çiftliklerde büyüyen ve yüksek düzeyde hayvan kaynaklı endotoksin ile çok erken yaşlarda karşılaşan çocuklarda bağışıklık sistemi enfeksiyonlarla savaşmakta, bu nedenle allerjik hastalıklar ve astım böyle çocuklarda daha az sıklıkta görülmektedir (83). Ayrıca; şehirde büyüyen çocuklarda tüm aşıların yapılması, sık antibiyotik kullanılması, bunların enfeksiyon hastalıklarını daha az sayıda geçirmeleri, genellikle iyi havalanmayan, nemli ve halı kaplı evlerde yaşamaları erken yaşlarda yüksek oranda ev tozu akarı ve hamamböceği gibi çeşitli allerjenlerle karşılaşmalarına neden olmaktadır (84,85). Bu çocukların köyde yaşayan emsallerine göre; tüm gün bilgisayar ve televizyon karşısında geçen hareketsiz yaşam ve beslenme farklılıklarının da, astım görülme oranlarında artışa neden olduğu düşünülmektedir.
İntrensek (alerjik olmayan ) astım: Allerjik bir çevresel etkenin neden
olmadığı, ailesel ve kişisel atopi öyküsü ve bulgusu olmayan genellikle 30 yaş üstü hastalarda görülen bir klinik biçimdir. İnfeksiyonlar, psikososyal stres, paroksismal wheezing nefes dalığı nöbetlerini başlatan nedenlerdir. Genellikle deri testleri negatiftir, serum IgE düzeyleri normal veya düşük olabilir, periferik kanda ve balgamda bazen eozinofili saptanabilir. Nonspesifik bronş provakasyon testleri pozitiftir. Bu form çocuklarda seyrek görülür.
Egzersize bağlı astım: Orta veya ağır egzersizi takiben 8-30 dk arasında
maksimal ekspiratuar akım hızlarında azalma ve aşırı havayolu daralması ile karakterizedir. Egzersizin ventilasyonu artırarak hava yollarında soğuma ve kurumaya yol açtığı varsayılmaktadır. Bu osmotik değişim, mast hücrelerinden hava yollarında bronkospazma neden olacak mediatörlerin salgılanmasını başlatır. Egzersiz sırasında sempatik aktivite arttığından hasta kısa süre korunmuş olur; ancak daha sonra bronkospazm bulguları belirir. Sadece bu durumda astım bulguları ortaya çıkıyorsa egzersiz astımından söz edilir; ancak astımlıların pek çoğunda diğer nedenlere ilave olarak egzersizde de yakınmalarda artış vardır.
Mesleksel astım: İşyeri ortamındaki bir alerjenin neden olduğu astımdır.
Daha önceden varlığı bilinen astımın başlaması şeklinde de olabilir. Alerjenle karşılaşma ile duyarlılık arasında aylar ve yıllarla ölçülen bir latent dönem vardır. İş ortamında solunan toz, gaz ve kokular hastada paroksismal ve periyodik astım semptomlarının başlamasına neden olurken iş ortamından uzak olduğu günlerde hasta daha iyi hisseder. Mesleksel astım tanısını kesinleştirmek için iş ve ev ortaminda PEF ölçümleri yapılmalıdır. Bazı durumlarda provokasyon testleri gerekir.
Psikojenik Astım: Birçok astımlı hasta nöbetlerinin şok, üzüntü, korku ve
aşırı heyecanlanma ile de başladığından söz ederler. Astım ile hastanın emosyonel durumu arasında ilişki olduğu kabul edilmiş bir gerçektir; ancak ayrı bir tip astım olarak ele alınmasının gerekmediği düşünülmektedir.
Aspirine bağlı astım: Aspirinin tetiklediği bir diğer klinik formdur. Erişkin
astımlıların %2-10’unda aspirinle bronş obstrüksiyonu bildirilmiştir. Duyarlılığı kişiden kişiye değişir. Ufak dozlar, ciddi nöbetlere neden olabilir. Hastaların çoğunda Samter triadı denilen, rinit, polip ve sinüzit de vardır. Aspirinin siklooksijenaz yolunu bloke ederek prostaglandin yapımını önlediği ve bu nedenle bronospazm oluşturduğu bilinmektedir. İlaç alındıktan sonra hastada dispne, hışıltılı solunum, yüz ve boyunda kızarıklık ve bazen de rinore ve konjunktiva irritasyonu oluşur. Salisilatların dışında indometasin, ibuprofen, naproksin gibi diğer non-steroid antienflamatuar ilaçlar da aynı etkiyi gösrerebilir. Tanı provakasyon testleri ile de konabilir.
Noktürnal astım: Noktürnal astım konusundaki bilgiler geliştikçe, gece
hastaların kötüleşmesinden sadece bronkokonstriksiyonun sorumlu olmadığı da anlaşıldı. Sağlıklı bireylerde bile solunum fonksiyonları %8 oranında bozulur. Astımlılar bu sirkadiyen ritme uyarlar; ancak artmış olan bronş hiperreaktivitesi nedeniyle onlarda gece kötüleşmesi çok belirgindir ve progresif olup uykunun fazları ile ilişkili değildir. Bronş hiperreaktivitesi de gün ile gece arasında farklıdır. Gün ve gece farklılıkları minimum olan astımlılarda bile hiperreaktivitenin gece iki kat artmış olduğu gösterilmiştir. Noktürnal astımda bu artış 8 kattır. Gerçek neden tam olarak bilinmemekle birlikte,