T.C.
DİCLE ÜNİVERSİTESİ
TIP FAKÜLTESİ
Genel Cerrahi Anabilim DaliHEMATOLOJİK HASTALIKLARDA
SPLENEKTOMİ SONRASI MORTALİTE VE
MORBİDİTEYİ ETKİLEYEN FAKTÖRLER
(Retrospektif Çalışma)
UZMANLIK TEZİ
Dr. Sedat DAMAR
TEZ YÖNETİCİSİ
Prof.Dr. Yusuf YAĞMUR
İÇİNDEKİLER
GİRİŞ---1 AMAÇ ---2 GENEL BİLGİLER ---3 - 17 MATERYAL VE METOD---18 BULGULAR ---19 - 25 TARTIŞMA ---26 - 29 ÖZET ---30 SUMMARY ---31 KAYNAKLAR ---33 - 38GİRİŞ
Birçok hematolojik hastalık nedeniyle farklı hasta gruplarına splenektomi endikasyonu konulmakta ve işlem gerçekleştirlmektedir. Splenektomi sonrası mevcut farklı hematolojik ve immünolojik durumları nedeniyle hastalarda farklı komplikasyon beklentileri olmaktadır. Bu farklı komplikasyon beklentileri, postop dönemde hem tek başına mevcut hastalığın splenektomi sonrası seyri nedeniyle hem de mevcut hastalık nedeniyle splenektomiden bağımsız sadece genel anestezi alımı ve operatif durum nedeniyle olmaktadır. Splenektomi sonrası myeloid metaplazili hastalarda aşırı derecede yüksek trombosit sayısı ve artmış trombosit adhezivitesi görülmesi yüksek sıklıktaki tromboflebitin nedeni olarak öne sürülmüştür. Herediter hemolitik anemi ve buna eşlik eden eritrosit enzim eksikliği bulunan hastalarda, postoperatif trombositoz, eğer hemoliz hızı splenektomiyle azaltılamazsa hepatik, portal ve kaval tromboza neden olabilir(1).
İkinci olarak operasyon endikasyonundan bağımsız olarak gerçekleştirilen cerrahi prosedür ve manipülasyonlar nedeniyle splenektpmi sonrası komplikasyonlar görülebilir. En sık görülen komplikasyon sol alt lob atelektazisidir. Diğer komplikasyonlar subfrenik hematom ve apse, fistül veya pankreatite neden olan pankreas hasarıdır(1).
AMAÇ
Farklı hematolojik hastalıklar nedeniyle splenektomi endikasyonu konulması ve işlemin gerçekleştirilmesi sonrası mevcut hastalıkların seyri nedeniyle ve yine mevcut hematolojik hastalık ile beraber gerçekleştirilen splenektomiden bağımsız operatif durumun hastaya yükleyeceği riskler nedeniyle hematolojik hastalarda splenektomi sonrası farklı komplikasyon beklentileri olmaktadır. Bu retrospektif çalışma ile farklı hematolojik hastalıklarda splenektomi sonrası görülen komplikasyonların dağılımını ortaya koymayı amaçladık.
GENEL BİLGİLER
3.1 Anatomi ve EmbriyolojiDalak 8 mm’lik embriyoda, dorsal mezogastriumun sol tarafından mezenkimal diferansiyasyonla gelişir. Dalağın ağırlığı erişkinde ortalama 75-100 gram arasında değişmektedir. Boyutu ise 12x7x4 cm dir. Sol üst kadranda yer alır. Yukarıda diyafragmanın sol yaprağının altındadır. Ön, yan ve arkada ise kostaların alt kısmında yer alır. Pozisyonu çeşitli asıcı ligamanlarla sağlanır. Bunlardan önemli olanlar splenofrenik, splenorenal, splenokolik ve gastrosplenik ligamanlardır. Gastrosplenik ligaman normalde kısa gastrik damarları içerir. Arteriyel kan, dalağa çölyak arterin bir dalı olan splenik arterle gelir. Major venöz drenaj superior mezenterik venle birleşip portal veni oluşturan splenik ven aracılığıyladır (1).
Dalak gelişimi sürecinde lobüller birbiriyle kaynaşmakta ve dalak tek bir organ haline gelmektedir. Bu birleşim aşamasındaki bir eksiklik sonucu ayrı kalan bir lobül aksesuar dalağın gelişmesine yol açar. Aksesuar dalaklar en sık dalak hilusunda ve pankreas kuyruğunda saptanmakta ve bu yerleşimler tüm olguların yaklaşık %86-95’ini oluşturmaktadır. Ancak seyrek olarak omentum, splenik arter, splenokolik bağ, mezenter ve gonadlar da aksesuar dalaklara ev sahibi yapabilirler. Bununla birlikte aksesuar dalağı organın derin bir yarıkla lobüle olduğu polispleniden ve travma ya da splenektomi sonrası peritona ekilme sonucu dalak dokusunun yaygın bir şekilde geliştiği splenozisten ayırmak gerekir (2).
Dalak normalde 1-2 mm kalınlığında olan kapsülden ve pulpayı çevreleyen trabeküllerden oluşmaktadır. Pulpanın kendisi konvansiyonel olarak 3 zona bölünmüştür. Beyaz, marjinal ve kırmızı pulpa. Beyaz pulpanın etrafı marjinal zondur ve burada santral arterden ve penisilar arterden kaynaklanan uç arterler bulunmaktadır. Marjinal zonda lenfositler, makrofajlar ve terminal arterden çıkan kırmızı hücreler vardır. Marjinal zon beyaz pulpadan materyal filtre eden marjinal sinüsü içerir. Lokal olarak üretilen immünglobulin bu sinüse girer ve periferik dolaşıma karışır. Marjinal zonun periferinde kırmızı pulpa vardır. Kırmızı pulpa, kanın şekilli elemanlarını içeren kord ve sinüslerden oluşur. Splenik arter yoluyla dalağa gelen kan, arter dalları ve trabekülden çıkar ve beyaz pulpaya santral arter olarak giren trabeküler arterler yoluyla dağılır. Bu santral arter çok sayıda dik açıyla ayrılan ve bazıları beyaz pulpadan sonlanan dalları verir. Bu dik açı çoğu kırmızı hücrenin kırmızı pulpayı geçerken plazmanın çıkışını sağlayan süzme etkisine katkıda bulunur. Diğer dallar
beyaz pulpaya geçer ve marjinal zon veya kırmızı pulpanın kendisinde sonlanır. Santral arterin kırmızı pulpada sonlanan ve pulpanın arteri olarak bilinen dalı birçok dala bölünür.
Kırmızı pulpada kan splenik sinüslerde toplanır. Bu büyük ince duvarlı venül dalları pulpa venlerine oradan trabekül venlere ve ordan da portal sirkülasyona katılmak üzere ana splenik venlere dökülür. Splenik sinüsle arasındaki doku histolojik incelemede kordlar şeklinde görülen retiküler konnektif dokudur ve bundan dolayı “ splenik kordlar” olarak tanımlanmıştır. Kordlardan sinüslere dönüşümün olduğu noktalarda kırmızı kan hücrelerinin geçebilmeleri için deformobilite ve fleksibilite göstermeleri gerekmektedir. Bu fenestrasyonlar küçük çaplı olmalarına rağmen ( 0.5-5 mm) normal kırmızı hücreler bu boyutlara uyum sağlayarak geçerler. Normal koşullarda kırmızı hücrelerin % 10’u terminal arteriyollerden arteriyovenöz bağlantılar yoluyla geçer, % 90’ı ise kordal sinüs duvar açıklıklarından geçtikten sonra terminal arteriyollerden pulpa kordlarına ve splenik sinüslere gelirler. Total olarak dalak kan akımı ortalaması 300 m/ dk’dır (1).
Dalağa gelen lenfatik akım olmamasına karşın dalak kaynaklı önemli bir lenf akımı mevcuttur. Lenf drenajı öncelikle dalak hilusundaki lenf düğümlerine olur. Ancak bu bölgeye drenajın çoğunluğunu midenin büyük kurvaturu ve distal pankreastan gelen lenf akımı oluşturur. Dalağın lenfatik drenajı bunun haricinde splenik arter çevresindeki lenf düğümlerine ve pankreatosplenik lenf düğümlerine olmaktadır (2).
3.2 Fizyoloji
“Dalak gizemle dolu bir organdır” cümlesi Galen’e atfedilmiştir. Fetal yaşamın 5. ve 8. ayları arasında dalak dolaşıma katılan kırmızı ve beyaz kan hücrelerin üretimine aktif olarak katkıda bulunur. Normal erişkin yaşamda bu fonksiyon devam etmez (1). Dalak hematolojik ve immünolojik birçok işlevi olan bir organdır (2).
a) Filtrasyon: Dalakta kordonların iç yüzeyindeki makrofajların varlığı yabancı maddeler,partiküller ve cisimler için mükemmel bir filtre görevinin yerine getirilmesinde çok önemlidir. Dalak, özellikle pnömokok gibi enkapsüle bakteriler başta olmak üzere değişik sayıdaki bakteriyel partiküllerin filtrasyonunu yapmaktadır. Bu nedenle bazı splenektomi yapılmış bireylerde pnömokok sepsisleri çok ağır bir klinik seyir gösterebilir. Kan hücreleri, dalak kordonlarından geçerken metabolik veya immünolojik değişiklikler meydana gelmektedir. Bir anlamda kan hücrelerinin dalağın sirkülasyonu içinde yapıları veya fonksiyonları değişmekte ve bu etkileşim sonucu bazı hücreler dolaşımdan çıkmaktadır. Dalağın bu hücreleri dolaşmdan temizleme işlemine “culling” adı verilmektedir. Normal
fizyolojik şartlarda yaşam süreleri dolan granülositler, trombositler ve eritrositler dalakta iken dolaşımdan temizlenmektedir.
Yaşlanan eritrositler özellikle membrandaki değişiklikler ve kordonlardaki metabolik olaylar sonucunda dolaşımdan daha kolay temizlenmektedir. Dalak, aynı zamanda antikorla kaplı eritrositleri veya oksidan ilaçlar ile metabolik olarak zedelenmiş hücreleri de dolaşımdan çıkarmaktadır. Antikorla kaplı eritrositler dalakta bulunan makrofajların yüzeylerindeki Fc veya C3b (kompleman) reseptörleri tarafından tanınmakta ve yüzeye yapışma gerçekleştikten sonra fagositoz ile ortamdan uzaklaşmaktadırlar. Eritrositler dalaktan her geçişlerinde membranlarının bir kısmını kaybetmektedir. Giderek sferosit şekline dönüşerek endotel hücre aralıklarından geçemeyecek bir şekil almakta ve sonuçta fagosite edilmektedirler. Dalağın hücreiçi inklüzyonları hücreyi öldürmeden bir parça membrana sarılı olarak hücreden temizleme işlemine “pitting” adı verilmektedir. Siderositlerden siderotik granüllerin alınması, heinz cisimlerinin howel jolly cisimlerinin, sıtma parazitlerinin, normoblast çekirdek artıklarının ve bartonella organizmalarının hücreden alınmalarında dalak “pitting” işlemini yapmaktadır (3).
b) İmmünolojik görevleri: Dalak immun sistemin önemli bir üyesidir .Gerçekleşen immun yanıt kabaca spesifik ve non-spesifik olarak ikiye ayrılabilir. Non-spesifik immun yanıt daha çok opsonize eritrosit ve trombositler ile yabancı partiküllerin temizlendiği işlemdir. Dalağın spesifik immün yanıtının oluşmasında beyaz pulpada yer alan T ve B lenfositlerin önemi vardır. PALK ‘ da baskın olan T lenfositler ve germinal merkezlerde ağırlıklı olarak bulunan B lenfositlerin antijene karşı primer ve sekonder yanıttan ve ayrıca antikor oluşmasından sorumludur. Dalak, komplemanla kaplanmış bakteri ve viruslerin ,yani dolaşımdaki immun komplekslerin temizlendiği bir organdır. İmmün tombositopenik purpura (İTP) sırasında, immünglobulin G (IgG) antikoruyla opsonize trombositler, otoimmun hemolitik anemide ise hücre membranına karşı antikor oluşmuş eritrositler marjinal bölgede yıkılır. Kapsüllü bakterilere karşı duyarlılığın oluşması daha güçtür. Makrofaj ile patojen temasının daha uzun sürmesi gerekebilir. Asplenik insanlarda karşılaşılaşılabilen splenektomi sonrası sepsis genellikle kapsüllü bakterilerin oluşturduğu enfeksiyonlar nedeniyle gelişmektedir (2).
c) Depolama: Dalak zengin retiküler yapısı, kapsüllü ve damarların innervasyonu nedeniyle kontraksiyon ve relaksasyon yapabilme niteliklerine sahip geniş depolama fonksiyonu olan bir organdır. İnsan dalağı eritrositleri, trombositleri, lenfositleri ve retikülositleri depolamaktadır. Ancak bu hücreler dalak ve sistemik dolaşım ile aktif bir trafik halinde bulunmaktadır. İnsanda dalak olgun eritrositler için depo görevi görmez (3).
d) Hematopoez: Fetal dalakta sınırlı bir hemotopoez görülür. Ayrıca myeloid metaplazi gibi hastalıklar sırasında da splenik hemotopoez gerçekleşebilmektedir. Burada kan hücrelerinin üretimi fetal kök hücrelerin yeniden faaliyete geçmesinden çok kemik iliği hücrelerinin göçü sonucunda olmaktadır (2).
3.3 Splenektominin Tedavi Edici Olduğu Hematolojik Hastalıklar 1. Kalıtımsal anemiler
2. Edinsel anemiler
1.Kalıtımsal anemiler
a) Herediter sferositoz:Yaygın görülen konjenital hemolitik anemilerden biridir. %75 oranında otozomal dominant geçiş göstermekle birlikte resesif ve denovo mutasyonlar saptanmıştır (4-6). Eritrosit membranında spektrin adlı protein eksikliği sonucu eritrositler normal şekil ve yapısını kaybeder, frajil hücrelere dönüşürler. Böylece oluşan sferositler dalakta birikir (7,8). Herediter sferositozun klasik klinik bulguları anemi, sarılık ve splenomegalidir. Anemiye retikülositoz eşlik eder. Hastaların % 43-85’inde biluribin pigmenti içeren safra kesesi taşları izlenir. Hastalığın tanısı erişkin çağda konulursa ideal yaklaşım splenektomi sırasında kolesistektomi uygulamaktır. Splenektomi, herediter sferositozlu her hastada endikedir. Splenektomi anemi tablosunu ve transfüzyon gereksinimi ortadan kaldırır.
Hematokrit ve retikülosit sayısı splenektomi sonrası normal değerlere ulaşır. Aksesuar dalak araştırması herediter sferositoz nedeniyle uygulanacak splenektomilerde büyük önem taşır (2).
b) Orak hücreli anemi: En sık görülen hemoglobinopati tipi olan hemoglobin S orak hücreli anemi nedenidir. Bu otozomal resesif geçişli hastalıkta, eritrositlerin yalnızca deformasyonu değil retiküloendotelyal sistem hücrelerine ve endotel hücrelerine yapışma özellikleri de artmıştır. Bu nedenle hem hemoliz hem de damar tıkanıklıklarıyla karşılaşılır. Orak hücreli anemide dalak tekrarlayan enfarktlar sonucu küçülür ve zaman içerisinde otosplenektomi gelişir. Orak hücreli anemi hastalarında kapsüllü mikroorganizmalara karşı duyarlılık dolayısıyla da sepsis ve menenjit riski belirgin olarak artmıştır. Splenektomi, splenomegaliye bağlı belirgin sitopeni gelişen çok seyrek olgular dışında orak hücreli anemi tedavisinde yer almaz (2).
c) Talasemi: Talasemi, dünyada en sık görülen genetik hastalık olarak öngörülmektedir (9). Akdeniz anemisi olarak da bilinen talasemi otozomal dominant geçiş
gösterir. Hastalık primer olarak hemoglobin sentezindeki bir defektten kaynaklanır. Talasemi derecesi başka bir nedenden dolayı yapılan laboratuar testlerine kadar saptanmayan bir heterozigot talasemiden, sarılık splenomegali ve erken ölümle sonuçlanan şiddetli kronik anemiyle seyreden homozigot talasemiye kadar değişiklik gösterebilir.
Talasemi minörde HbA2 her zaman artmıştır ve hastaların %50’sinde HbF hafif derecede artmıştır. Talaseminin diğer iki tipinde hemoglobin bulunmayan eritrositler küçük, ince ve bozuk şekillidirler. Hücreler karakteristik olarak osmotik lizise rezistans gösterirler. Talasemi majorün klinik belirtileri genellikle yaşamın ilk yılında ortaya çıkar ve solukluk, gelişme geriliği ve kafa büyümesi görülür. Ayrıca iyileşmeyen bacak ülserleri görülür. Aralıklı enfeksiyon ve ¼’ ünde safra kesesi taşları görülür. Talasemi minörde belirtiler değişkendir. Talasemi minörlü hastaların çoğu yaşamını tamamlarlar. Ancak bazı hastalar hastalığın daha şiddetli şeklini gösterirler ( talasemia intermedia olarak adlandırılan) ve genellikle hafif anemiye, kronik hafif sarılığa ve orta derecede splenomegaliye bağlı belirti ve bulgular gösterirler. Talasemi major tanısında kan sayımı,periferik yayma ve hemoglobin elektroforezinden faydalanılır. Hipokrom mikrositer anemi görülür. Tedavi sadece semptomatik hastalar için endikedir. Transfüzyonlar hemoglobin seviyesini 10 gr/ dl düzeyinde tutmaya yönelik olmalıdır. Splenektomi altta yatan bozukluğu etkilememesine rağmen hemolitik prosesi ve transfüzyon gereksinimini azaltabilir. Belirgin splenomegali veya tekrarlayan splenik infarktüslerde splenektomi endikasyonu mevcuttur (1).
d) Enzim defekti ile birlikte olan herediter hemolitik anemi: Bu grupta;
- Prototipi pirüvat kinaz eksikliği olan anaerobik glikolitik yollardaki enzim eksiklikleri
- Prototipi glukoz-6-fosfat dehidrogenaz eksikliği olan hekzos monofosfat şantındaki enzim eksiklikleri vardır. Bu eksiklikler, hücreyi artmış hemolize duyarlı hale getirir. Pürivat kinaz eksikliğinin şiddetli olduğu olgularda, splenektomi faydalı olabilir. Glukoz-6-fosfat dehidrogenaz eksikliğinde splenektomi endikasyonu yoktur (2).
e) Herediter yüksek kırmızı hücre fosfatidilkolin anemisi: Bu bozukluğun olduğu hastalara splenektomi yapılırsa anemi artar ve hemoliz hızı değişmez (2).
a) Otoimmün hemolitik anemi: Kesin nedeni belli olmamakla birlikte kollajen damar hastalıkları, ilaç reaksiyonları, enfeksiyonlar ( viral, mikoplazma) ve lenf sistemi maligniteleri etyolojide suçlanmıştır. Bu hastalıkta anemi eritrosit membranına karşı gelişmiş antikorlara bağlı olarak gelişir. İntravasküler ve ekstravasküler hemoliz sonucu hastalarda sarılık, anemi ve splenomegali sıklıkla gelişir. Eritrositlere 37°C derecede bağlanan ve daha çok IgG tipinde olan antikorlara sıcak, eritrositlere 4°C derece kadar düşük derecelerde bağlanmaya eğilimi olanlara ise soğuk antikorlar denir. IgG tipindeki sıcak antikorlar daha çok ekstravasküler dokularda hemolize neden olur. Soğuk antikorlar ise immünglobulin M(IgM) tipinde olup periferik dolaşımda intravasküler hemolize neden olurlar. Bunun klinik anlamı ancak sıcak antikor saptanan hastaların splenektomiden yarar görebileceğidir (2).
b) İmmün trombositopenik purpura: İdiyopatik trombositopenik purpura (İTP) izole trombositopeni, kemik iliğinin normal olması ve trombositopeniye neden olan diğer patolojilerin olmaması ile karakterize otoimmün bir hastalıktır. Etiyolojide ilaç duyarlılığı, enfeksiyonlar, transfüzyon sonrası purpura, alerjik reaksiyonlar, dissemine intravasküler koagülopati (DİK) ve dev kavernöz hemanjiyom suçlanan faktörler arasındadır. Erişkinlerde en sık suçlanan faktör ise ilaçlardır. En çok 20-30 yaş arasındaki kadınlarda görülmektedir (2). İTP’de trombosit membran glikoproteinlerine (GP) karşı gelişen otoantikorlar ve antitrombosit antikorları nedeniyle trombositler başta dalak olmak üzere retiküloendotelyal sistemde tutulurlar (10,11). Trombosit sayısı 50x109/L üstünde olan İTP hastalarında kanama semptomu olmazken, trombositleri 50x109/L altında olan olgularda ise peteşi, purpura, mukozal kanamalar ve nadir olsa da hayatı tehdit eden kanamalar görülür (12-15). Yapılan birçok çalışmada steroid tedavisinin hastaların % 20-50’sinde kür sağladığı gösterilmiştir (16-19). Ancak trombositopeni, steroid dozu azaltılan hastaların çoğunda nüks etmektedir. Kronik İTP tedavisinde intravenöz immünoglobulin ve plazmaferez de kullanılmaktadır. Ancak tedavide başarı şansı sınırlıdır. Kronik İTP hastalarında 6-8 haftalık steroid tedavisine yanıt alınamayan hastalarda splenektomiye başvurulur. Ayrıca tedavi altındaki hastalarda doz azaltıldığında nüks gelişen hastalarda da splenektomi endikasyonu doğmaktadır. İTP’lerde aksesuar dalak varlığı % 10-30 olarak bildirilmiştir. Operasyon öncesi aksesuar dalak araştırması sintigrafi ile yapılmalıdır. Splenektomi öncesi trombosit transfüzyonu dalaktaki hızlı yıkım nedeniyle gereksizdir. Genellikle splenektomi sırasında arterin klempe edilmesinden hemen sonra trombosit transfüzyonu yapmak birçok klinikte tercih edilmektedir. Pnömokoklara yönelik profilaktik aşılama ise splenektomi sonrası enfeksiyonlar
düşünülerek uygulanır. Splenektomi sonrası trombosit değerleri hastaların % 80’inde 6 hafta içerisinde normale döner (2).
c) Trombotik trombositopenik purpura: Mikroanjiyopatik hemolitik anemi , ateş ,nörolojik belirtiler , böbrek yetmezliği ve trombositopeni ile karakterize ağır seyirli bir hastalıktır. Etyolojisi bilinmemekle birlikte anormal büyük Von Willebrant multimerlerinin küçük damarlar içindeki patolojik trombüsler oluşturması sonucu olduğu düşünülmektedir. Daha önce yapılan splenektomi tedavi sonuçları tatmin edici olmayıp son zamanlarda plazmaferez ve taze plazma değişiminin tedavide değeri artmıştır. Splenektomi daha az sayıda hastaya uygulanmaktadır(3).
3.Hematolojik maligniteler
a) Kronik Lenfositik Lösemi: Kronik lenfositik lösemi (KLL) küçük, olgun görünümlü lenfositlerin periferik kan, kemik iliği ve lenfoid dokularda birikimiyle karakterize olan neoplastik bir hastalıktır (20). KLL seyrinde morbiditeye katkısı olan faktörler enfeksiyonlar, hastalığın ilerlemesine bağlı bulgular, immün yetmezliğin yanı sıra hipersplenizm, kemik iliği yetmezliği ve otoimmün nedenlere bağlı ortaya çıkan sitopeniler sayılabilir (21). Yaşam kalitesini artıran destek tedavi yöntemleri içinde enfeksiyonlardan korunma amaçlı büyüme faktörlerinin kullanımı, aşılama, immünglobulin infüzyonları ve sitopenileri azaltma amaçlı yapılan splenektomi sayılabilir. Yapılan önceki çalışmalarda perioperatif mortalite oranı çok yüksek bulunmuş, ancak cerrahi tekniklerin gelişmesiyle mortalite %4-5 civarına düşmüştür(21,22). Günümüzde KLL’de splenektomi endikasyonları iyi belirlenmiştir. Endikasyonlar; semptomatik masif splenomegali, steroide dirençli immün trombositopeni, steroide direçli immün hemolitik anemi sayılmaktadır. Ayrıca hipersplenizme bağlı transfüzyon tedavilerine dirençli sitopeniler, splenomegaliye bağlı mide çıkışında tıkanma ve solunum sıkıntısı, tedaviye dirençli sol üst kadran ağrısı ve KLL’nin izole olarak dalakta bulunması rölatif splenektomi endikasyonları olarak bildirilmektedir (21,23, 24). Splenektomi sonrası sitopenilerin düzelmesinde etkin olan faktörler arasında; hipersplenizme bağlı hücre yıkımının durması, plazma volümünün azalması, önemli oranda tümör yükünün ortadan kalkması ve dalakta göllenen kan hücrelerinin dolaşıma geri dönmesi sayılabilir (21). Splenektominin yaşam süresi üzerine kesin etkisi gösterilmemiştir fakat yaşam kalitesini arttırmakta, transfüzyon ihtiyacını azaltmaktadır. Düzelen hematolojik parametreler splenektomi sonrası kemoterapinin daha güvenle uygulanmasını sağlamaktır. Özellikle ileri
evre semptomatik splenomegalisi olan, hipersplenizme bağlı pansitopenik olgular ve steroide dirençli immün sitopenisi olanlar.
b) Hairy-cell Lösemi: Hairy cell lösemi (HCL) nadir rastlanan, splenomegali ve pansitopeni ile karakterize, klonal B hücreli kronik lenfoproliferatif bir hastalıktır. HCL, tüm lösemilerin %2 gibi az bir kısmını oluşturur (25). Tanı esnasında olguların yaklaşık %80’inde pansitopeni gözlenmesine rağmen nadiren lökositozla karşılaşılabilir (26). Kronik seyirli bir hastalık olduğu için asemptomatik ve önemli pansitopenisi olmayan hastalarda, prognostik olarak ve tedaviye cevap açısından avantaj sağlamadığından bekle-gör yaklaşımıyla tedavi ertelenmektedir (27). HCL olgularının %90’ında ilk tanı anında veya hastalığın seyrinde masif splenomegali ile karşılaşılır. Tüylü hücreler primer olarak dalağın kırmızı pulpasında birikir ve beyaz pulpa kaybolur. Karakteristik dalak tutulumu lösemik hücrelerden eksprese edilen integrin reseptörleriyle arasındaki etkileşim sorumlu tutulmaktadır. Bu etkileşime bağlı olarak HCL’de kemik iliği, karaciğer ve dalak tutulumu daha belirgin olarak karşımıza çıkar. Ayrıca bu etkileşim lenfadenopatilerin neden daha nadir görüldüğünü de açıklamaktadır. HCL’de splenektomi ile dalakta biriken tümör yükünün önemli bir kısmı vücuttan uzaklaştırılmaktadır (28). Splenektomi HCL’de ilk etkin tedavi yöntemi olarak uygulanmaktadır. Splenektomi sonrasında tüylü hücreler kemik iliğinde sebat etmesine rağmen olguların %40-70’inde her üç seri normale dönmektedir (29). HCL’de splenektomi ile %60 ile %100 arasında değişen oranlarda kısmi veya tam remisyon elde edilmektedir(30-32). Splenektomi sonrası olguların 2/3’ünde hematolojik parametrelerde düzelme yaklaşık 20 ay kadar devam etmektedir. 5 yıllık yaşam süresi %70 olarak bildirilmektedir(29). Retrospektif analizle splenektominin HCL’de ömrü uzattığı gösterilmiştir (33). Yapılan bazı çalışmalarda dalak büyüklüğü ile splenektomiye cevap arasında korelasyon gösterilmemiştir(29). İnterferon tedavisini takiben nükleozid analoglarının HCL tedavisinde kullanıma girmesiyle splenektomi ilk başvurulacak tedavi yöntemi olmaktan çıkmış olduğu halde HCL seyrinde çeşitli endikasyonlarla hala başvurulan bir yöntemdir. Son derece nadir bir form olan primer splenik HCL’de nükleozid analoglarının etkinliği klasik HCL’de olduğu gibi belirlenmediğinden splenektomi ile tam şifa sağlanabilmektedir. HCL seyrinde trombositopeni olağan olduğundan özellikle eşlik eden immün trombositopeninin tanınması hemen hemen olanaksızdır. HCL’de dalak büyüklüğü ile trombositopeninin derecesi arasında anlamlı korelasyon gösterilmiş ve splenektomi sonrası trombosit sayısında hızlı yükselme, fonksiyonlarında düzelme olduğu bildirilmiştir. Tüm bu nedenler dikkate alındığında HCL’de splenomegaliye eşlik eden önemli kanamalarla karşılaşıldığında splenektomi iyi bir tedavi alternatifi olarak düşünülebilir (28).
c) Hodgkin Lenfoma: Hodgkin hastalığı (HH), lenfoid dokudan köken alan, histopatolojik olarak tipik Reed-Stenberg hücreleriyle karakterize lenfoproliferatif bir hastalıktır.Tüm lenfomaların yaklaşık dörtte birini, tüm kanserlerin %1’ini oluşturur. HH, genellikle bir lenf düğümü bölgesinden kaynaklanır. Hastalığın yayılım şekli lenfatik sistem aracılığıyla olmaktadır (34). Başvuru esnasında olguların yaklaşık %10’unda splenomegali ile karşılaşılır. Buna karşın klinik olarak dalak büyüklüğü tespit edilen olguların yarısında dalakta hastalık tutulumu saptanmazken, splenomegalinin tespit edilmediği olguların %20-30’unda splenik tutulum saptanmaktadır. Çoğu malign hastalıkta olduğu gibi HH’da da tanı sırasında hastalığın evresi prognoz ve tedavi yaklaşımı açısından önem taşımaktadır. Yapılan tanısal çalışmaların evreleme laparatomisini içerip içermemesine göre evre, patolojik ve klinik evre olarak belirtilir. Daha önceleri erken evre hastalarda, hastalığın diyafragma altı yayılımı olup olmadığını kesin belirlemek üzere evreleme laparatomisi yapılır ve ilk tedavinin radyoterapi mi yoksa sistemik kemoterapi mi olacağına bu değerlendirmenin sonucunda karar verilirdi. Evrelendirme laparatomisinde paraaortik, parakaval, iliak bölgelerden multipl lenfadenektomi, karaciğer biyopsisi ve splenektomi yapılırdı (35,36). Günümüzde HH’da evreleme laparatomisi ve dolayısıyla splenektomi yapılması çoğu merkezde terkedilmiştir. Bunun nedenleri arasında lokal tedaviden ziyade kemoterapiyle sistemik tedaviye olan güvenin artması, splenektomi sonrası artan enfeksiyonlar, evreleme işlemlerinde görüntüleme yöntemlerinin daha fazla ve daha güvenilir kullanımı, ilk tedavide radyoterapi kullanımı sonrası hastalığın daha fazla nüks etmesi, radyoterapinin uzun dönemdeki komplikasyonları sayılabilir (36-38). Evreleme laparatomisiyle birlikte yapılan splenektomi neredeyse tamamen terk edilmesine karşın KLL’de olduğu gibi HH’da da immünsitopeniler ve özellikle ileri evre olgularda gözlenen hipersplenizmde splenektomi gereksinimi olabilir (39-41). HH’da immün sitopeniler genellikle steroid tedavisine ve kemoterapi protokollerine iyi cevap vermesine karşın uygun hastalarda splenektomi uygulanabilir (41, 42). Ayrıca hipersplenizm ortaya çıkan olguların splenektomi sonrası myelosupresif tedaviyi daha iyi tolere ettikleri gösterilmiştir (43). Dalak veya dalağın hiler nodlarının tutulmasına karşın klinik, hematolojik, radyolojik ve biyokimyasal olarak başka hiçbir organ tutulumu bulgusu olmayan hastalar primer splenik lenfoma (PSL) alarak adlandırılır.
d) Non-Hodgkin Lenfoma: Non-Hodgkin lenfoma (NHL) lenfoid sistemden kaynaklanır. NHL’lar farklı hücre tiplerinin farklı olgunlaşma sürecinde oluşturdukları, klinik ve prognostik olarak heterojen bir ailedir ve sınıflandırılması oldukça güçtür. NHL seyrinde
splenomegali hastalık tutulumuna bağlı ortaya çıkabildiği gibi periferik kan hücrelerinin dalakta aşırı göllenmesine de bağlı olabilir (44). NHL seyrinde dalak özellikle ileri evre olguların yaklaşık %30- 40’ında tutulur (45). diğer lenfoproliferatif hastalıklarda olduğu gibi masif splenomegaliye bağlı hipersplenizm ve immünsitopeniler NHL’da da geçerli genel splenektomi endikasyonlarıdır (44,46). Periferik lenfadenopatilerin ve kemik iliği tutulumunun saptanmadığı hastalarda splenektomi işlemi tanısal amaçla yapılabilmektedir (46). NHL’da splenektominin morbiditesi %27-30 iken, mortalite oranı %5’den azdır (44,46). İşlem sonrası görülen en önemli komplikasyonlar pulmoner emboli, atelektazi, plevral efüzyon, subfrenik abse, kanama ve enfeksiyonlar olarak sayılabilir. Mortalite ve morbiditeyi artıran faktörler arasında ise; preoperatif dalak büyüklüğü, NHL’nin süresi, operasyon esnasındaki kan kaybı, operasyon öncesi nötrofil ve trombosit sayısı göze çarpmaktadır (46). Primer splenik lenfomaların büyük çoğunluğu NHL olgularıdır (47). Olgular genelikle sol üst kadran ağrısı, erken doyma gibi masif splenomegaliye bağlı şikayetler ve hipersplenizme bağlı sitopenilerle başvururlar. PSL’de dalak tutulumu homojen, miliyer, 2-10 santimlik nodüler lezyonlar veya soliter büyük tek bir kitle şeklinde olabilir (48). PSL’de splenektomi tek başına küratif olmamakla birlikte en etkin tedavi yöntemidir (49,50). Mantle cell lenfoma (MCL) son yıllarda tanımlanmış, folliküler "mantle" zonun immatür B-hücrelerinden köken aldığı kabul edilen farklı klinikopatolojik özellikleri olan bir NHL tipidir. Olgular jeneralize lenfadenopati, gastrointestinal, karaciğer, dalak ve kemik iliği tutulumuyla başvurabilir. Bazı olgularda kemik iliği infiltrasyonuna saf splenik tutulum eşlik etmektedir.
Splenektomi
Ameliyat öncesi hazırlık: Hastalara splenektomi öncesi özel bir tedavi uygulan-masına genellikle gereksinim duyulmaz. Ancak yine de, splenektomi öncesi bazı hazırlıklar yapılmalıdır.
Öncelikle splenektomi endikasyonu doğuran hastalığa göre ilgili konsültanla (hematolog ya da onkolog) sürekli bir ilişki sağlanmalıdır. Ayrıca ameliyat öncesi yakın tarihli bir tam kan sayımı değerlerinin bulunması gerekir.
Hemolitik anemi durumlarında, safra kesesinin pigment taşlarının olasılığı artacağın-dan bu yönde bir araştırma yapılmış olmalıdır. Trombositopeni olan durumlarda ameliyat öncesi trombosit süspansiyonunun transfüzyonu gereksizdir. Patolojik dalak bunları daha hızla yıkacaktır. Tromboz profilaksisi ise, her hastaya uygulanması gereken bir önlemdir.
Ameliyat öncesi, cross-match uygulanmış en az iki ünite tam kan süspansiyonu hazır tutulmalıdır.
Splenektomi sonrası sepsis olgularının %50-90’nında S.pneumoniae sorumludur. O nedenle hastalara, elektif splenektomiden en geç 10-14 gün kadar önce pnömokok aşısı rutin olarak uygulanmalıdır.
Ameliyata başlamadan önce profilaktik antibiyoterapi uygulanmalıdır(2).
Açık Splenektomi Total Splenektomi
Splenektomiye genellikle iki tip insizyonla başlanır. Sol subkostal ya da göbek üstü median (splenomegalinin seviyesine göre göbek altına uzatılabilir) insizyon yapılabilir. Batına girildikten sonra dikkatli bir araştırma yapılır. Dalağın yapısı ve boyutları yoklanır. Total splenektominin gerekli olduğu (örneğin; hematolojik hastalıklar vs.) durumlarda, aksesuar dalak araştırması, ameliyat sonrası arzulanan yanıtın alınmasında büyük önem taşır. Splenektomiye başlarken iki ayrı rotadan biri seçilir. Ya önce damarları bağlayıp sonra disseksiyonu sürdürmek, ya da tersine, önce disseksiyon ile dalağı, orta hatta getirip sonra damarları bağlamak seçilebilir. Cerrahlar genellikle ikinci yollu tercih ederler ancak özellikle büyük veya damarlanması artmış dalaklarda bu yolun ameliyat içi kanama olasılığını azaltacağı unutulmamalıdır. Başlangıçta damarlar bağlanacak ise splenik artere bursa omentalise girilerek ulaşılır ve bağlanır. Splenik arter ya çölyak trunkustan köken aldığı ya da daha sık uygulanan şekliyle dalak hilusuna ulaştığı noktada pankreas dokusuna zarar vermeden bağlanır ve kesilir. Bu yaklaşım ameliyat sırasındaki kanama yönünde daha güvenli olsa da, damarlar bağlanırken gelişebilecek kanamada dalak henüz serbestlenmediği için kontrol daha güçtür. Böyle durumda elle pankreas kuyruk bölgesine tampon uygulanması işlemin devamına ve hemostaz yapılabilmesine olanak sağlar. Böyle riskli olgularda ameliyat öncesi radyolojik yol ile splenik embolizasyon aynı amaç ile uygulanabilecek alternatif bir yöntemdir. Splenektomiye disseksiyon ile başlanacak ise önce dalağın ligamanları künt ve keskin disseksiyonlarla serbestlenir. Yine de en çok kabul görülen sıralamaya göre dalak disseksiyon sırasında hafifçe mediale doğru çekilirken dalağın arka ligamanları künt ve keskin disseksiyonla koter veya makas kullanılarak kesilir. Splenokolik, splenofrenik ligamanlar ise bu işlemi takiben kesilir. Gastrosplenik ligament ve içerisinde yer alan kısa gastrik damarlar bağlanarak kesilir. Artık tamamen serbestlenmiş olan dalak orta hatta çekilir ve damarları pankreas kuyruğuna zarar verilmemesine dikkat edilerek bağlanır ve kesilir. Mediale aşırı traksiyon splenik ven yaralanmalarına neden olabileceği gibi bu traksiyon sırasında dalağın rotasyon yapması splenik damarlarda hasara yol açabilmektedir. Ameliyat sırasında karşılaşılabilecek başlıca komplikasyonlar kanama ve organ yaralanmasıdır. Süregelen kanamanın başlıca iki nedeni vardır. Splenik arterin bağlandığı yerin proksimalinden
kaynaklanan ve üst pole ulaşan arterden veya damarın bağlandığı yerin distalinde olan retrograd kanamalar( kısa gastrik, sol epiploik, pankreas kuyruğu vs) ve splenektomi sırasında yaralanabilecek organlar diyafragma, pankreas ve midedir. Ligamanların disseksiyonu sırasında ayrıca kolon splenik fleksurası zarar görebilir. Splenektomi sonrası dren kullanımı rutin değildir ve komplikasyon oranını arttırdığı bildirilmektedir. Eğer gerekli ise ameliyattan 24 saat sonra anlamlı drenaj yok ise geri çekilecek kapalı vakumlu drenler önerilmektedir(2).
Parsiyel Splenektomi (Parsiyel Splenik Rezeksiyon)
Dalağın işlevleri anlaşıldıkca, cerrahlar organın yalnızca bir bölümünü çıkarmaya yönelmişler ve “dalak koruyucu cerrahi “ ilke ve teknikleri ortaya koymuşlardır. Parsiyel splenik embolizasyon ve çeşitli meşler kullanılarak uygulanan “ dalak sarması,- wrapping” işlemleri gibi parsiyel splenektomide dalağın ameliyat sonrası işlevlerini korumasını amaçlamaktadır.
Parsiyel splenektomi en çok travmatik dalak yaralanmalarında ve Gaucher hastalığı nedeniyle çocuklarda gündeme gelmekte ise de söz gelimi basit kistler gibi parsiyel splenektominin uygun olduğu her durumda uygulanabilecek bir ameliyattır. Parsiyel splenektomi sırasında geride dalak dokusu bırakılacağı için dikkatli bir disseksiyon gerekir.
Ameliyatın uygulanabilmesi için dalağın total splenektomide olduğu kadar serbestlenmesi gerekir. Prensip olarak dalağın rezeke edilecek bölümüne giden damar bağlanır ve oluşan demarkasyon hattının yardımıyla parsiyel splenektomi tamamlanır. Demarkasyon hattının dalağın lehine tarafında parmakla bistürinin sapıyla ya da ultrasonik dissektör ile parankim ufalanır ve ortaya konan damarlar bağlanıp kesilir. Parsiyel splenektomide geriye kalan dalağa ait kapsüldeki olası yırtıklardan veya açık kalan parankimden kanama riski mevcuttur. Bu bölgede oluşabilecek kanamaların durdurulmasında fibrin yapıştırıcı gibi hemostatik maddeler omentum, poliglikolik asit ya da teflonmeş gibi sarıcı örtücü doku veya maddeler ve elektrokoter argon koagülatör ve ultrasonik kavitatör gibi hemostaz aletleri cerraha yardımcı olacaktır.
Parsiyel splenektomi sonrası kullanımının total splenektomiye göre daha anlamlı olacağı kesindir.
LAPAROSKOPİK SPLENEKTOMİ
İlk başarılı laparoskopik splenektomi, 1991 yılında Delaitre ve Maignien tarafından yapıldı. Laparoskopik splenektomi ameliyat sonrası ağrıyı azaltarak ve pulmoner
fonksiyonları yerinde tutarak iyileşme dönemini ve böylece hastanede kalış süresini kısaltır, işe ve günlük aktiviteye erken dönüş sağlar(51).
Laparaskopik Splenektomi Endikasyonları: -Otoimmün Hastalıklar
İTP
HIV ile ilişkili trombositopenik purpura SLE ile ilişkili trombositopenik purpura Trombotik trombositopenik purpura Otoimmün hemolitik anemiler -Herediter hemolitik anemiler
Sferositoz, Elipstositoz -Hematolojik Maligniteler
Hodgkin hastalığı Nonhodgkin lenfoma Kronik Lenfositik Lösemi Haircell lösemi -Diğer hastalıklar Myeloproliperatif Hastalıklar Gaucher Hastalığı Felty Sendromu Hemoglobinopatiler Kist ve tümörler
Laparoskopik Splenektomi Kontrendikasyonları
-Mutlak kontrendikasyonlar ileri derece kardiyopulmoner hastalık ve portal hipertansiyonlu sirozdur.
-Daha önce geçirilmiş abdominal cerrahi rölatif kontrendikasyondur. Belirgin obezite bir kontrendikasyon değildir.
Hasson açık tekniğini kullanılarak 10 mm’lik videoskop girişi ya göbekten ya da midsubkostal pozisyonda yandan yerleştirilir. 2. torakar ksifoit altı bölgeden, 3.torakar göbek seviyesi midklavikular çizgi hizasından, 4. torakar ise göbek hizası ile ön aksiller çizgi hizasına yerleştirilir. CO2 ile pnömoperitonium oluşturulur ve basınç 13-15 mmHg civarında tutulur. Videoskop içeri sokulur ve karnın dört kadranı da gözden geçirilir. Dalağın büyüklüğüne ve yerleşim yerine ve aksesuar dalakların varlığına dikkat edilir. Normal boyutta
bir dalak için bu dalağın boyutuna ve cerrahın tercihine göre ilave yerleşimler ve portlar kullanılabilir. Genelde büyük dalaklar daha aşağıda (daha kaudal) ve daha medial port yerleşimi gerektirir. Hasta sol yanı yukarıda ve ters trendelenburg pozisyonda yerleştirilir.
Laparoskopik splenektomide iki yöntem vardır. 1-Anterolateral asma, 2-Posterolateral ayırma yöntemi.
Birinci yöntemde dalak tamamen devaskülarize olana kadar splenofrenik ligaman ile diyaframa asistan tarafından asılır. İkinci yaklaşımda ise pankreatik kuyruk ve splenik damarların görülmesi için önce splenofrenik bağlar ayrılır. Bu yaklaşımda pankreatik kuyruğun iyi şekilde görülerek yaralanması önlenir. Anterolateral yaklaşımda pankreatik yaralanma riski bir miktar yüksek olsa da pek çok avantajlara sahiptir. Splenozis riski düşüktür, kısa gastrik damarların erken ayrımı kanamayı azaltır ve verilen pozisyonla pelvis eksplorasyonu kolaylaştırmaktadır(51).
Laparoskopik splenektomide Ligasure kullanımı: Bipolar enerji kullanarak içine aldığı damar duvarındaki proteinleri denatüre eder ve lümenin geniş sayılabilecek bir segmentinin tamamen kapanmasını sağlar. Ağzındaki kesiciyle, içine aldığı dokuyu kesme olanağı vardır. Doku, aletin arasına alınıp enerji uygulanmaya başladığında sesli sinyal duyulur. Farklı bir sinyallede lümenin tıkanması işleminin tamamlandığını haber verir. Ligasure, 7 mm’ye kadar genişlikteki damarları güvenle kapatır. Oluşan tıkacın patlama kuvveti, düğüm ve kliplerinkine yakındır, yerinden kayması gibi bir risk taşımaz ve trombüs oluşumundan bağımsızdır. Aletlerin dudakları arasında oluşan çok yüksek ısıya rağmen, ısının çevreye yayılımı çok azdır ve çevre dokulara zarar vermez. Duman oluşumu çok azdır. Yapısı nedeniyle çoğu zaman diseksiyon içinde uygundur(51).
Postoperatif Seyir ve Komplikasyonlar: Splenektomi sonrası kanın içeriğinde karakteristik değişiklikler olur. Howell - Jolly cisimcikleri hemen tüm hastalarda vardır ve siderositler sıktır. Genel olarak lökositoz ve artmış trombosit sayısı gözlenir. Belirgin trombositopenisi olan hastalarda, trombosit sayısı genellikle 2 gün içinde normalleşir ancak maksimum seviyelere 2 hafta içinde ulaşılamayabilir. Beyaz hücre sayısı genellikle ilk gün yükselir ve birkaç ay boyunca yüksek kalabilir. En sık görülen komplikasyon sol alt lob atelektazisidir. Diğer komplikasyonlar subfrenik hematom ve apse, fistül veya pankreatite neden olan pankreas hasarıdır. Sıklıkla myeloid metaplazili hastalarda aşırı derecede yüksek trombosit sayısı ve artmış trombosit adhezivitesi de bildirilmiştir. Splenektomi sonrası yüksek
sıklıktaki tromboflebitin nedeni olarak bu faktörler öne sürülmüşse de, birçok seride bu komplikasyon ile trombosit sayısı arasında bir korelasyon varlığı gösterilememiştir.
Herediter hemolitik anemi ve buna eşlik eden eritrosit enzim eksikliği bulunan hastalarda, postoperatif trombositoz, eğer hemoliz hızı splenektomiyle azaltılamazsa hepatik, portal ve kaval tromboza neden olabilir.
Splenektomili hastalarda enfeksiyon ve sepsis açısından giderek artan bir kaygı gelişmiştir. Singer, geniş bir derlemede splenektomi yapılan hastalarda ölüm riskinin popülasyonun geneline göre 200 kat daha fazla olduğunu bildirmiştir. Enfeksiyon riski daha önceden tedavi edilmemiş Hodgkin Lenfoması bulunan 181 hastada değerlendirildiğinde, epizodların tek başına splenektomiyle ilgili olmadığı ve daha çok radyoterapi ve kemoterapiye bağlı olduğu gözlenmiştir. Hematolojik problemleri olan 221 hastayı içeren bir seride splenektomi sonrası geç dönem pulmoner enfeksiyon 8 hastada görülmüştür ve bir hasta hariç tüm hastalar immünosupresif tedavi altındaydı veya ileri evre malignitesi vardı.
Splenektomi çeşitli immünolojik defektlere yol açar. Bunlar partiküllü antijenlerle yapılan intravenöz immünizasyona az yanıt, fagositozu hızlandırıcı peptidde eksiklik, azalmış serum IgM ve properdin seviyeleridir. Splenektomi yapılacak bu tür hastalarda profilaktik olarak pnömokok ve varsa H.İnfluenza aşıları yapılmalıdır( 1) .
MATERYAL METOD
Bu çalışma Dicle Üniversitesi Tıp Fakültesi Genel Cerrahi Anabilim Dalında, 1 Ocak 2005 ile 1 Kasım 2008 tarihleri arasında hematolojik hastalıklar nedeniyle splenektomi yapılmış 48 hastanın retrospektif analizini içermektedir. Hasta dosyaları taranıp veriler elde edilmiştir. Olgularımızı ancak hastanede yattıkları süre içerisinde izleyebildik. Hastalar daha uzun takip edilememiştir. Sadece hematolojik hastalıklar nedeniyle splenektomi yapılan olgular çalışmamıza alınmış olup, olgular arasında herhangi bir seçim yapılmamıştır.
Hastaların büyük çoğunluğunda ameliyatta göbek üstü median kesi kullanılmış olup, ancak dalağı büyük hastalarda göbek üstü ve altı median insizyon kullanılmıştır. Bütün splenektomilerde dren kullanılmış, postoperatif 3-5 inci günlerde drenler alınmıştır.
Bütün hastalara preoperatif ve postoperatif dönemde antibiyotik tedavisi verilmiştir. Antibiyotik tedavisi postoperatif 5-7 inci günlere kadar sürdürülmüştür.
Hastanede yatış süresi en az 4 gün, en çok 22 gündür. Yalnız splenektomi yapılan, postoperatif komplikasyonu olmayan hastalarda yatış süresi 6 ile 9 gün arasında değişmektedir.
Postoperatif komplikasyonları belirledik.
Sonuç olarak çalışma kapsamındaki tüm hastalarımız şifa ile taburcu edilmiştir.
BULGULAR
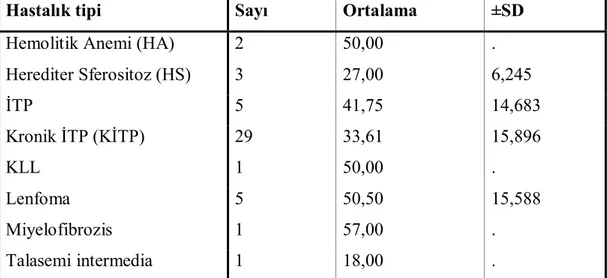
Tablo 1. Hastaların, hastalıklara göre sayıları ve yaşların ortalama ve standart sapma değerleri
Hastalık tipi Sayı Ortalama ±SD
Hemolitik Anemi (HA) 2 50,00 .
Herediter Sferositoz (HS) 3 27,00 6,245 İTP 5 41,75 14,683 Kronik İTP (KİTP) 29 33,61 15,896 KLL 1 50,00 . Lenfoma 5 50,50 15,588 Miyelofibrozis 1 57,00 . Talasemi intermedia 1 18,00 .
Talasemi major 1 36,00 .
Toplam 48 36,65 15,579
Tablo 1’de görüldüğü gibi KİTP hastaları en fazla sayıdaydı. Tüm hasta gruplarına göre KİTP hastalarının ortalama ve standart sapma değerleri 33.61± 15.89 değerlendirildi. Diğer hastalıklarda hasta sayıları ve yaşların ortalama ve standart sapma değerleri tabloda görülmektedir.
En yaşlı hastanın 57 , en genç hastanın ise 18 yaşında olduğu görülmektedir.
Hastaların operasyon öncesi (preop) ve operasyon sonrası (postop) hemoglobin (hb), hematokrit (hct), beyaz küre (bk), trombosit (trb) değerlerinin ortalama ve standart sapma değerleri, preop /postop ortalamalarının karşılaştırma sonuçları ve Student t değerleri ve bu karşılaştırmaların p değerleri Tablo 2’de gösterilmiştir.
Tablo 2. Preop ve postop hb, htc, bk, trb ortalama değerlerin karşılaştırma sonuçları
Ortalama ±SD t* P Preop hb 11,78 3,03 Hb Postop hb 11,73 2,19 ,125 =,901(AB) Preop htc 34,15 6,75 Htc Postop htc 34,37 5,67 -,300 =,766(AB) Preop bk 11,10 14,06 Bk Postop bk 8,80 20,29 -3,684 =001(A) Preop trb 116,74 121,57 Trb Postop trb 148,56 205,09 -4,096 <,001(A)
Tablo 2 incelendiğinde hastaların preop/postop hb değerlerinin karşılaştırılmış olup ortalama değerlerde student t testine göre bir farklılık olmadığı görülmüştür (p=0.901).
Hematokrit ortalama değerler preop/postop karşılaştırıldığında önemli bir farklılığın olmadığı görülmektedir (p=0.766).
Hastaların preop/postop bk ortalama değerlerinde student t testine göre önemli bir farklılık bulunmuştur (p=0.001). Trombosit değerlerinde de aynı şekilde preop ve postop değerleri karşılaştırıldığında önemli bir farklılık bulunmuştur (p<0.001).
AB: Anlamlı bulunmadı A: Anlamlı
* Student t testi
Tablo 3’te İncelenen hastalıkların cinsiyete göre dağılımları görülmektedir. Tablo 3. İncelenen hastalıkların cinsiyete göre dağılımları
Ci ns iye t H A H ere d it er S F E RO S İT O Z İT P K İT P K L L L E N F O M A M Y E L O F İBRO Z İS T al as em i in te rm edi a T al as em i m aj or T op la m 5 1 4 7 Total 9 8
Tablo 3 incelendiğinde cinsiyete göre hastalıkların dağılımına ait sayısal değerler bulunmaktadır. En yüksek hasta grubu alan kronik İTP olgularında olup, bu grupta erkek hasta sayısının 15(%53.57), kadın hasta sayısının ise 13 (%46.43) olduğu görülmektedir.
48 hastaya ait dalak büyüklükleri ölçülerek bunların ortalama ve standart sapma değerleri tablo 4’de verilmiştir.
Tablo 4. Hastalıklara göre dalak büyüklüklerinin ortalama ve standart sapma değerleri
Hastalık tipi Sayı Ortalama ±SD
Hemolitik anemi 2 90,00 . Herediter sferositoz 3 197,67 28,746 İTP 5 90,00 8,165 KİTP 29 101,75 17,176 KLL 1 200,00 . Lenfoma 5 140,00 49,666 Miyelofibrozis 1 200,00 . Talasemi intermedia 1 80,00 . Talasemi major 1 163,00 . Toplam 48 116,71 38,959
Tablo 4 incelendiğinde dalak büyüklüğü sınırlarının 80-120 mm olduğu dikkatte alındığında H.sferositoz, KLL, lenfoma, miyelofibrozis ve talasemi major hastalıklarında dalak büyüklükleri sınırların üstünde tespit edilmiştir.
Kliniğimizde tedavi gören 48 hastanın yatış sürelerinin ortalama ve standart sapma ve ortalama değerleri belirlenerek tablo 5’de verilmiştir.
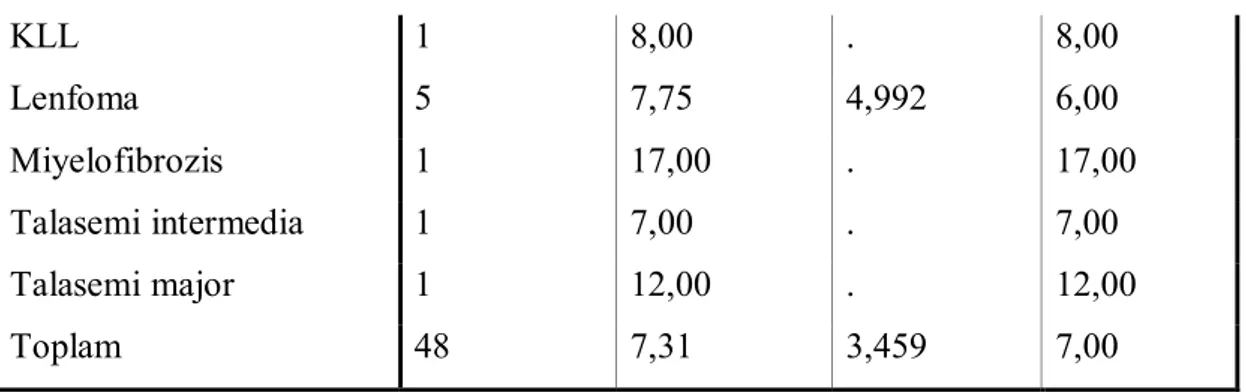
Tablo. 5 Hastalıklara göre yatış sürelerinin ortalama ve standart sapma değerleri
Hastalık tipi N Mean
Std. Deviation Median Hemolitik anemi 2 22,00 . 22,00 Herediter sferositoz 3 9,00 1,000 9,00 İTP 5 6,25 1,500 6,00 KİTP 29 6,29 1,922 6,00
KLL 1 8,00 . 8,00 Lenfoma 5 7,75 4,992 6,00 Miyelofibrozis 1 17,00 . 17,00 Talasemi intermedia 1 7,00 . 7,00 Talasemi major 1 12,00 . 12,00 Toplam 48 7,31 3,459 7,00
Tablo incelendiğinde klinikte en uzun süre yatış hemolitik anemilerde 22 gün, myelofibrozisde 17 gün ve talasemi majorde 12 gün iken daha kısa süreli yatışların KLL, lenfoma, talasemi intermedia gibi hastalıklarda olduğu görülmektedir.
Tablo 6. Görülen komplikasyonların hastalıklara göre dağılımı Hastalıklar Komplikasyonlar Yar a E n fe k si yon u In te st in al O b st ru k si yon S ep ti se m i S p le n ik Y at ak ta H em at om S ol P le vr al E fü zyon T op lam Hemolitik anemi 0 0 0 0 2 2 Herediter sferositoz 0 0 0 0 0 0 İKP 0 0 0 0 0 0 İTP 0 0 0 0 5 5 KİTP 3 3 0 2 9 17 KLL 0 0 0 0 1 1
Lenfoma 1 0 0 0 2 3
Miyelofibrozis 0 0 1 0 0 1
Talasemi intermedia 0 0 0 0 1 1
Talasemi major 0 0 0 0 0 0
Toplam 4 3 1 2 20 30
Tablo 6 incelendiğinde, en çok komplikasyon 29 Kronik İTP hastasının 17 sinde %58.62 oranında görülmektedir.
İTP hastalarının tümünde yani 5 hastada, hemolitik anemili hastalarının tümünde yani 2 hastada komplikasyon görülmüştür.
Hastaların preop/postop transfüzyon dağılımları, tablo 7’de görülmektedir
Tablo 7 Hastaların preop transfüzyon dağılımı
Preoptransfüzyon Toplam İhti yaç ol m ayan 1 ü E ri t 1 Ü T rb 2 Ü T rb 2 Ü T K 3 Ü T rb - Hemolitik anemi 0 2 0 0 0 0 2 Herediter sferositoz 3 0 0 0 0 0 3 İTP 4 0 0 1 0 0 5 KİTP 25 1 1 0 1 1 29 KLL 1 0 0 0 0 0 1 Lenfoma 3 2 0 0 0 0 5 Miyelofibrozis 0 1 0 0 0 0 1 Talasemi intermedia 1 0 0 0 0 0 1
Talasemi major 0 1 0 0 0 0 1
Toplam 37 7 1 1 1 1 48
Preoperatif hemolitik anemili 2 hastaya 2 ünite eritrosit, kronik İTP li bir hastaya bir ünite eritrosit, lenfomalı 2 hastaya 2 ünite eritrosit, miyelofibrozis ve lenfomalı birer hastaya bir ünite eritrosit süspansiyonu verilmiştir. Kronik İTP li bir hastaya bir, bir hastaya iki, bir hastaya ise üç ünite trombosit transfüzyonu yapılmıştır. Bir kronik İTP hastasına ise iki ünite tam kan (TK) süspansiyonu verilmiştir.
Tablo 8 Hastaların postop transfüsyon dağılımı
Postoptrans Toplam İh ti yaç ol m ayan 1 Ü E ri tr os it 1 Ü T rb 2 Ü T K + 4 Ü T D P 2 Ü P L T 3 Ü T K 3 Ü T D P - Hemolitik anemi 1 1 0 0 0 0 0 2 Herediter sferositoz 3 0 0 0 0 0 0 3 İTP 5 0 0 0 0 0 0 5 KİTP 20 2 2 0 2 2 1 29 KLL 1 0 0 0 0 0 0 1
Lenfoma 3 1 0 0 0 1 0 5
Miyelofibrozis 0 0 0 1 0 0 0 1
Talasemi intermedia 1 0 0 0 0 0 0 1
Talasemi major 0 0 0 0 0 1 0 1
Toplam 34 4 2 1 2 4 1 48
Postop transfüzyon (tablo 8) incelendiğinde 34 hastada transfüzyon ihtiyacı olmazken hemolitik anemili bir hasta, kronik İTP li 2 hasta ve lenfomalı bir hastada eritrosit süspansiyonu verilmesi gerekmiştir. Kronik İTP li 2 olguya bir , 2 olguya 2 ünite trombosit süspansiyonu verişmiştir. Talasemi majorlu bir hastaya ve kronik İTP li 2 olguya 3 ünite tam kan süspansiyonu verilmiştir. Kronik İTP li bir olguya ise 3 ünite taze donmuş plazma süspansiyonu verilmiştir.
TARTIŞMA
Dalak, insan vücudunda birçok önemli fizyolojik fonksiyonlara sahip bir organdır. Bu işlevler; 1) Dolaşıma katılan mikroorganizmaların filtre edilmesi 2) Spesifik IgM antikorların sentezlenmesi 3) Fetal hayatta hematopoezin sağlanması 4) Opsonizasyonu sağlayan proteinlerin sentezi 5) Anormal kan hücrelerinin dolaşımdan uzaklaştırılmasıdır. (52)
Bazı patolojik durumlarda, bazı hastalıklarda dalak önemli bu fonkisyonlarını yerine getirtemez ve hatta hematopoetik elemanların destrüksiyonuna yol açar ki bu durum hipersplenizm olarak tanımlanır. Hipersplenizm, 1)splenomegali, 2) anemi, lökopeni, trombositopeni ya da bunların kombinasyonu, 3)kompensatuar kemik iliği hiperplazisi, 4) splenektomi sonrası bunların düzelmesi ile karakterizedir(53).
Birçok hematolojik hastalıkta ve sendromda hipersplenizm görülebilir. Hiperpslenizm bulgularının ortadan kaldırılması, dalak yaralanması ve hematolojik malignensilerde evrelemenin yapılması amacı ile splenektomi yapılmaktadır. Evreleme amacı ile en çok Hodgkin lenfomada splenektomi yapılmaktadır.
Splenektomi, ilk kez İngiltere de Sir Spencer Wells tarafından hemolitik anemili bir hastada 1887 yılında yapılmıştır. 24 yaşındaki bu hemolitik anemili hastada operasyondan sonra kronik sarılığın ortadan kalktığını saptamıştır(54).
Splenektomi komplikasyonları erken ve geç komplikasyonlar olmak üzere 2 grupta incelenebilir. Erken komlikasyonlar postoperatif dönemde kanama ve enfeksiyon, geç komplikasyonlar ise hiposplenizme sekonder olarak ortaya çıkar. En önemli geç komplikasyon fatal seyirli olabilen çocuklarda ve bazen erişkinlerde ortaya çıkabilen bakteriyemidir(55). Bizim çalışmamızda hastalar geç dönemde takip edilmedikleri için hiposplenizme sekonder komplikasyonlara bu çalışmada yer verilmemiştir.
Musser ve arkadaşlarının yaptığı bir çalışma 1956-1981 yılları arasında splenektomi yapılmış 306 hastayı kapsamaktaydı. Bu çalışmada aksesuar dalak sıklığı %19 olarak saptanmış, literatür bilgilerinden farklı olarak herediter sferositozlu hastalarda bu oran oldukça yüksek (%40) saptanmış. Splenektomi yapılan hastalarda aksesuar dalağın geride bırakılması durumunda hematolojik cevabın zayıf olduğu açıktır. Bu çalışmada morbidite %25, mortalite %28 olarak saptanmıştır. Rölatif olarak yüksek saptanan bu mortalite oranları anestezik bakım, hastaların yaşlı olması, teknik imkanların günümüz kadar iyi olmaması ile ilişkili olabilir(56). Yakın zamanda yapılan ve splenektomi yapılmış 245 hastanın geriye dönük incelemesinde mortalite oranı %0.4 olarak saptanmıştır(57). Bizim çalışmamızda mortalite saptanmadı, bu durumu literatürdeki çalışmalara göre daha az sayıda hastanın çalışmamızda yer alması ile ilişkilendirdik. Kaya ve arkadaşlarının Türkiye den yaptığı retrospektif bir çalışmada tedaviye refrakter kronik İTP olgularında özellikle 40 yaşın altında olan olgularda splenektominin başarılı olduğu bildirilmiştir. Splenektominin düşük mortalite ve tedavide uzun süreli başarısı nedeni ile tercih edildiği söylenmiştir(58).
Birçok hematolojik hastalıkta yapılan splenektomi bazı bölgelerde daha sıklıkla hemolitik anemiler nedeni ile yapılmaktadır. Özellikle talasemi, orak hücreli anemi ve diğer bazı hemolitik anemiler Akdeniz bölgesindeki ülkelerde daha sık görülmektedir, bu nedenle bu ülkelerde splenektomi daha çok hemolitik anemiler nedeniyle yapılmaktadır. Bizim ülkemizin de bu bölgede yer alması nedeni ile bizim de hasta grubumuzun bir kısmını hemolitik anemiler oluşturmaktaydı.
Splenektomi, hemolitik anemilerde hipersplenizm ve/veya akut splenik sekestrayon krizleri nedeni ile yapılmaktadır. Al-Salem ve arkadaşlarının yaptığı ve 143 hastadan oluşan bir seride vakaların % 79 unu hemolitik anemiler oluşturmuştur. Bu çalışmada vakaların büyük kısmını orak hücreli anemili ve talasemi hastaları oluşturmuştur. En sık splenik sekestrasyon krizi daha sonra hipersplenizm nedeni ile splenektomi yapılmış. Orak hücre anemilerinin %24 üne eş zamanlı kolesistektomi de yapılmış ve asemptomatik bile olsa eğer safra kesesinde taş saptanırsa kolesistektomi bu çalışmada önerilmiştir. Hastaların tümünde splenektomi sonrası erken dönemde ve daha sonraki takiplerinde transfüzyon ihtiyacının azalmış olduğu saptanmış, ayrıca bu çalışmada dalağın aşırı büyümesi nedeni ile oluşturduğu mekanik basıncın da splenektomi ile düzeldiği kaydedilmiştir. Bu çalışmada da bizim çalışmamızda olduğu gibi mortalite saptanmamış, morbidite oldukça düşük (% 5.6 ) saptanmıştır.(59).
Bizim de hemolitik anemi nedeni ile splenktomi yaptığımız toplam 7 hasta vardı. Bu hastalardan 3 ü herediter sferositoz, 2 si tanımlanmamış hemolitik anemi, biri talasemi major, biri talasemi intermedia nedeni ile splenktomi yapılmış hastalardan oluşmaktaydı. Bizim çalışmamızda orak hücreli anemi hastası yoktu, tüm hastalara hipersplenizm ve buna bağlı devamlı eritrosit transfüzyon ihtiyacı nedeni ile splenektomi yapıldı. Bizim hastalarımızın üçünde sol plevral efüzyon saptandı, bunun dışında başka bir komplikasyon ve/veya mortalite olmamıştır. Hastalara kolesistektomi yapıldı.
Kronik İTP, opsonize trombositlerin karaciğer, dalak gibi retiküloendotelyal sistemde destrüksiyonu ile karakterize immün aracılı bir hastalıktır. İTP’li hastalar için medikal tedaviyle güvenli bir trombosit sayısının sağlanamadığı durumlarda ikincil tedavi olarak splenektomi yapılmaktadır. Kısa dönem etkinliği ile ilgili şüphe yokken uzun dönemde etkinlik ve güvenilirliği ile ilgili endişeler mevcuttur(60).
Wang ve arkadaşlarının yaptığı bir çalışma 1990-2003 yılları arasında 149 splenektomi olmuş İTP hastasını içermekteydi. Bu çalışmada sadece 33 yaşındaki bir bayan hasta postoperatif 6. günde intraserebral hemoraji nedeni ile kaybedilmiştir. Mortalite oranı % 0.7 olarak saptanmıştır. Diğer kaybedilen 6 hasta ise operatif komplikasyonlar dışındaki primer hastalığa bağlı nedenlerle kaybedilmiştir(61). Bir başka çalışmada 134 splenektomi yapılmış hastalardan birinde kanama nedeniyle ölüm görülmüş (62). Bizim çalışmamızda da 48 hastanın hiçbirinde operasyon sonrası ölüm görülmemiştir. Fakat hastalarımızın uzun dönem takiplerine ulaşamadığımız için hastaların relaps, kanama, tromboz, erken veya geç ölüm gibi durumları konusunda bilgi sahibi olamadık. Wang ve arkadaşlarının yaptığı bu
retrospektif çalışmada yara infeksiyonu 2 hastada ( %1.3), 4 hastada (%4) pnomoni, diyafragma altında sıvı birikimi 31 hastada (% 20.8), kombine infeksiyon 1 hastada (%0.7) tespit edilmiştir. Bizim çalışmamızda da plevral efüzyon 9 hastada (% 18 ), splenik hematom 2 hastada (% 4 ), intestinal obstrüksiyon 2 hastada (% 4 ), ve yara infeksiyonu 2 hastada (% 4 ) tespit edilmiştir. En çok görülen komplikasyon diğer çalışmalarda olduğu gibi bizim çalışmamızda da diyafram altında sıvı toplanması olarak saptanmıştır.
Hastanede yatış sürelerine bakıldığında; elektif splenektomi yapılmış 420 yaşlı hastada ortalama kalış süresi 6.5 gün (9.1±8.5) olarak saptanmış. Bu çalışmada en uzun süre 54 gün olarak saptanmıştır(63). Bizim çalışmamızda ise en kısa yatış süresi İTP hastalarında ortalama 6.2 gün,en uzun yatış süresi ise 22 gün ile hemolitik anemilerde saptanmıştır. Hemolitik anemilerde uzun yatış süresi postoperatif dönemde hemolizin takibi ve post operatif dönemde eritrosit transfüzyon ihtiyacının olması ile açıklayabildik.
Hematolojik malignensilerde splenektomi endikasyonu evrelendirme ve hipersplenizme sekonder pansitopeni görülen vakalarda yapılmaktadır Hematolojik malignitelerde splenektomi diğer endikasyonlarla yapılan splenektomiye göre mortalite ve morbiditesi yüksek olan bir prosedürdür. Bu nedenle her hasta için splenektominin zararları ve faydaları dikkatle düşünülüp öyle karar verilmelidir. Nitekim Horowitz ve arkadaşlarının yaptığı bir çalışmada hematolojik malignensiler nedeni ile splenektomi yapılmış 135 hastanın dosya bilgileri geriye dönük olarak araştırılmış ve bu çalışmada komplikasyon oranı % 52 olarak saptanmıştır. Bu oran bazı çalışmalarda %14 iken bazı çalışmalarda % 61 gibi yüksek oranlarda saptanabilmiştir(64,65). Mortalite oranı Horowitz ve arkadaşlarının yaptığı çalışmada % 9 olarak saptanmış. Horowitz ve arkadaşlarının yaptığı çalışmada komplikasyonlarla en yakın ilişkili parametre dalak büyüklüğü olmuştur. Bu çalışmada en sık görülen komplikasyon pulmoner komplikasyonlar olmuştur. Atelektazi, pnomoni, bronşit ve plevral efüzyon bu komplikasyonlar arasındadır(66).
Bizim çalışmamızda lenfomalı 5, KLL li bir ve miyelofibrozisli bir hastaya splenektomi yapılmıştır. Hastalarımızda evrelendirme nedeni ile splenektomi yapılmamış, tüm hastalarda splenektomi hipersplenizme bağlı refrakter pansitopeni nedeni ile yapılmıştır. Lenfomalı iki hastada ve KLL li hastada plevral efüzyon, lenfomalı bir diğer hastada yara enfeksiyonu ve miyelofibrozisli hastada septisemi komplikasyonlarını gözledik. Kan kültürlerinde herhangi bir patojen üreme olmadı. Hematolojik malignensilerde splenektominin en sık görülen yan etkisi bizim çalışmamızda, literatürlerdeki çalışmalara benzer şekilde plevral efüzyon olmuştur. Fakat bizim çalışmamızda mortalite saptanmamıştır. Mortalite ve
morbidite açısından çalışmamızda yer alan hasta sayısının az olması nedeni ile literatürle karşılaştırma yapmayı uygun bulmadık.
Sonuç olarak bizim çalışmamızda literatüre benzer biçimde splenektomi mortalite açısından güvenli bir yöntem olarak saptanmıştır. Morbidite açısından literatürdeki çalışmalara benzer şekilde en sık olarak diyafragma altında sıvı birikimi saptanmış bu durum en sık Kronik İTP hastalarında görülmüştür.
SONUÇ
Hematolojik hastalıklar nedeniyle splenektomi yapılan 48 hastanın 30’unda komplikasyonlar görüldü. Kronik ITP hastalığı nedeniyle opere edilen 17 hastada, İTP nedeniyle opere edilen 5 hastada, hemolitik anemi nedeniyle opere edilen 2 hastada komplikasyonlar görüldü. Çalışmaya alınan 4 hastada yara enfeksiyonu, 3 hastada intestinal obstruksiyon, 1 hastada septisemi, 2 hastada splenik yatakta hematom, 20 hastada sol plevral efffüzyon saptandı. Hastanede takip edilen süre içerisinde hastaların hiçbirinde mortalite saptanmadı.
Sonuç olarak çalışmamızda splenektomi mortalite açısından güvenli bir yöntem olarak saptanmıştır. Morbidite açısından en sık olarak diyafragma altında sıvı birikimi saptanmış olup bu durum en sık Kronik İTP hastalarında görülmüştür.
ÖZET
Birçok hematolojik hastalıkta ve sendromda hipersplenizm görülebilir. Hiperpslenizm bulgularının ortadan kaldırılması, dalak yaralanması ve hematolojik malignensilerde evrelemenin yapılması amacı ile splenektomi yapılmaktadır.
Bu çalışmada Dicle Üniversitesi Tıp Fakültesi Hastanesi Genel Cerrahi Kliniği’nde, 1 Ocak 2005 ile 1 Kasım 2008 tarihleri arasında hematolojik hastalıklar nedeniyle splenektomi yapılmış 48 hastanın retrospektif analizi yapıldı. Hasta dosyaları taranıp veriler elde edildi. Olguların hastanede yattıkları süre içerisindeki postoperatif komplikasyonları araştıırldı.
Hastaların 21’i erkek, 27’si kadın idi. Hastaların yaş ortalaması 36.65 ± 15.58 idi. Çalışmaya alınan 48 hastanın 29’u Kr. ITP, 5’i ITP, 5’i lenfoma, 3’ü herediter sferositoz, 2’si hemolitik anemi ve 1’er hasta KLL, myelofibrozis, talasemi major ve talasemi intermedia
nedeniyle opere edilmişti. Hastanede yatış süresi ortalama 7.31 ± 3.45 gün idi. Klinikte en uzun süre yatış hemolitik anemilerde 22 gün, myelofibroziste 17 gün ve talasemi majorde 12 gün iken daha kısa süreli yatışların KLL, lenfoma, talasemi intermedia gibi hastalıklarda olduğu görüldü. Dalak büyüklüğü normal sınırlarının 80-120 mm olduğu dikkatte alındığında H.sferositoz, KLL, lenfoma, miyelofibrozis ve talasemi major hastalıklarında dalak büyüklükleri sınırların üstünde tespit edildi. Preoperatif 11 hastaya, postoperatif 14 hastaya kan transfüzyonu yapıldı.
Hematolojik hastalıklar nedeniyle splenektomi yapılan 48 hastanın 30’unda komplikasyonlar görüldü. Kronik ITP hastalığı nedeniyle opere edilen 29 hastanın 17’sinde, İTP hastalarının tümünde yani 5 hastada, hemolitik anemili hastalarının tümünde yani 2 hastada komplikasyonlar görüldü. Çalışmaya alınan 4 hastada yara enfeksiyonu, 3 hastada intestinal obstruksiyon, 1 hastada septisemi, 2 hastada splenik yatakta hematom, 20 hastada sol plevral efffüzyon saptandı. Hastanede takip edilen süre içerisinde hastaların hiçbirinde mortalite saptanmadı.
Sonuç olarak bizim çalışmamızda literatüre benzer biçimde splenektomi mortalite açısından güvenli bir yöntem olarak saptanmıştır. Morbidite açısından literatürdeki çalışmalara benzer şekilde en sık olarak sol plevral efüzyon saptanmış; bu durum en sık kronik İTP hastalarında görülmüştür.
SUMMARY
Hypersplenism is encountered in many hematologic diseases and syndromes. Splenectomy is performed for Hypersplenism, splenic trauma and staging of hematological malignancy.
In this retrospective study, we aimed to analyze 48 patients undergone Splenectomy for hematological diseases between 1st January 2005 and 1st November 2008 at Dicle University Hospital Department of General Surgery. Datas were evaluated for post operative complications.
In the study, 21 male and 27 women with the mean age of 36.65 ± 15.58 years. All patients undergone Splenectomy and diagnosis of hematological diseases chronic idiopathic thrombocytopenic purpura (chronic ITP) in 29 patients, idiopathic thrombocytopenic purpura (ITP) in 5, lymphoma in 5, hereditary spherocytosis in 3, hematolitic anemia in 2 and chronic
lymphoblastic lymphoma in one, thalesemia major in one, myelofibrosis in one patient and thalesemia intermediary in one patient. The mean hospital staying time was 7.31 ± 3.45 days. Longest staying time was encountered in hemolytic anemia with 22 days, followed with 17 days in myelofibrosis and 12 days in chronic idiopathic thrombocytopenic purpura, lymphoma, thalesemia intermediary. When we accept the average size of spleen 80-120 mm, bigger sizes of spleen were noticed in hereditary spherocytosis, chronic idiopathic thrombocytopenic purpura, lymphoma, myelofibrosis and thalesemia major. Eleven patients had preoperative blood transfusion and 14 had postoperative blood transfusion.
Complications were developed in 30 patients among 48 operated patients. Complications were noticed in 17 patients among 29 chronic ITP, in all 5 ITP, in all 2 hemolytic anemia. Postoperative complications were wound infection in 4 patients, intestinal obstruction in 3, septicemia in one, hematomas in Splenectomy area in 2, left pleural effusion in 20 patients. None of the patients died during follow up time.
In this study, Similar to surgical literature, we arrived to conclusion that Splenectomy could be performed safely in hematologic diseases. Left pleural effusion was the most common complication and mostly encountered in chronic ITP.
KAYNAKLAR
1. Schwartz S I. (Çeviri: Karayalçın K). Dalak. In: Schwartz S I., Shires GT, Spencer FC, Daly JM, Fischer JE, Galloway AC (eds) (çeviri editörü: Geçim İ.E). Cerrahinin İkeleri. 1.baskı. Ankara: Antıp A.Ş. 2004: 1523-1536.
2. Pekmezci S, Sarıbeyoğlu K. Dalak hastalıkları ve cerrahisi. İn:Gülay H (eds).Temel ve Sistematik Cerrahi. İzmir: Güven Kitabevi 2005: 1191-1217.
3. Kansuk E. Dalak yapı ve fonksiyonları. İn: Sayek İ.(eds). Temel Cerrahi. 3.baskı. Ankara: Güneş Kitabevi 2004: 1440-1454.
4. Tse WT, Lux SE. Red blood cell membrane disorders. Br J Haematol 1999;104:2-13. 5. Eber SW, Ambrust R, Schroeter W. Variable clinical severity of hereditary
spherocytosis: relation to erythrocytic spectrin concentration, osmotic fragility, and autohemolysis. J Pediatr 1990;117:409-416.