T.C.
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ NÖROLOJİ ANABİLİM DALI PROF. DR. ZAFER ÇOLAKOĞLU
BENİGN PAROKSİSMAL POZİSYONEL VERTİGO TANILI OLGULARDA TEDAVİ ÖNCESİ VE SONRASI VESTİBÜLER UYARILMIŞ POTANSİYELLERİN
DEĞERLENDİRİLMESİ
UZMANLIK TEZİ DR. GÜLSÜM SARUHAN
TEZ DANIŞMANI PROF. DR. AHMET GÖKÇAY
YARDIMCI TEZ DANIŞMANLARI PROF. DR. NEŞE ÇELEBİSOY
PROF. DR. FİGEN GÖKÇAY
ii
ÖN SÖZ
Ege Üniversitesi Tıp Fakültesi Hastanesi Nöroloji Anabilim Dalı’nda 5 yıldır sürdürdüğüm uzmanlık eğitimim süresince, bütün özverisiyle ve klinik bilgileriyle eğitimime katkılarından dolayı sevgili anabilim dalı başkanımız Prof. Dr. Zafer Çolakoğlu’na,
İyi bir hekim olmam için destek ve yardımlarını esirgemeyen, olumlu ve yapıcı yönlendirmeleriyle bilgi birikimini benimle paylaşan tez hocam Prof. Dr. Ahmet Gökçay’a,
Sadece tez süresince değil, tüm asistanlık hayatım boyunca tecrübesiyle bana ışık tutan, ufkumu açan, her daim örnek aldığım ve asistanı olmaktan dolayı kendimi şanslı hissettiğim saygı değer hocam Prof. Dr. Neşe Çelebisoy’a,
Yardımlarını ve desteklerini hiçbir zaman esirgemeyen, iyiliği ve bilgisiyle hep yanımda olan, motivasyonumu her daim yüksek tutan, değerli hocam Prof. Dr. Figen Gökçay’a,
Kendimi, kişisel ve mesleki anlamda geliştirmem için sabırlı ve hoşgörülü bir şekilde bilgi birikimlerini ve tecrübelerini bana aktarıp yol gösteren tüm hocalarıma,
Bu süreçte desteklerini hep yanımda hissettiğim, beraber çalışmaktan onur duyduğum Dr. Abdullah Arı, Dr. Ceren Çetin Akkoç ve sevgili asistan arkadaşlarıma,
Benden dostluklarını esirgemeyen, hayatımda oldukları için her zaman mutlu olduğum, birçok hatıralarımızın olduğu arkadaşlarım Elif Aylin Yüce Yörük ve Seçil Gündüz Ünsal’a,
Bugünlere gelmemde en büyük paya sahip, tüm öğrenim hayatım boyunca maddi-manevi desteklerini hiçbir zaman esirgemeyen, inandığım yolda ilerlemem için bana cesaret veren canım annem, babam ve kardeşlerime,
Beni hiç yalnız bırakmayan, hayatımı renklendiren ve yaşamımı paylaşacağım sevgili Mehmet Durmaz’a
sonsuz TEŞEKÜRLER. . . Dr. Gülsüm SARUHAN NİSAN 2019 , İZMİR
iii
İÇİNDEKİLER
1. GİRİŞ VE AMAÇ ... 1
2.GENEL BİLGİLER ... 1
2.1 BENİGN PAROKSİSMAL POZİSYONEL VERTİGO ... 1
2.1.1 TANIM... 1 2.1.2 İNSİDANS VE EPİDEMİYOLOJİ ... 2 2.1.3 ETYOLOJİ ... 2 2.1.4 PATOGENEZ ... 4 2.1.5 KLİNİK SEMPTOMLAR VE ÖYKÜ ... 9 2.1.6 TANISAL MANEVRALAR ... 11 2.1.6.1 POSTERİOR KANAL BPPV ... 11 2.1.6.2 LATERAL(HORİZONTAL) KANAL BPPV ... 14
2.1.6.3 ANTERİOR (SUPERİOR) KANAL BPPV ... 16
2.1.7 BPPV TANISINA YARDIMCI TESTLER ... 17
2.1.7.1 ELEKTRONİSTAGMOGRAFİ (ENG) VEYA VİDEONİSTAGMOGRAFİ (VNG) ... 17
2.1.7.2 ODYOMETRİ ... 17
2.1.7.3 RADYOLOJİK İNCELEMELER ... 17
2.1.8 BPPV AYRICI TANI ... 18
2.1.8.1 VESTİBULER PAROKSİSMİ ... 18
2.1.8.2 KRONİK BİLATERAL VESTİBULOPATİ ... 19
2.1.8.3 POSTURAL HİPOTANSİYON... 19
2.1.8.4 VESTİBULER MİGREN ... 19
2.1.8.5 SANTRAL POZİSYONEL VERTİGO ... 20
2.1.9 BPPV TEDAVİ YÖNTEMLERİ ... 22
2.1.9.1 TEDAVİSİZ İZLEM ... 22
iv
2.1.9.3 BPPV DE REPOZİSYON MANEVRALARI ... 23
2.1.9.3.1 POSTERİOR KANAL BPPV... 23
2.1.9.3.2 HORİZONTAL KANAL BPPV ... 26
2.1.9.3.3 ANTERİOR (SUPERİOR) KANAL BPPV ... 28
2.1.9.4 BRANDT-DAROFF EGZERSİZLERİ ... 29
2.1.9.5 BPPV CERRAHİ TEDAVİ... 29
2.1.10 BPPV PROGNOZ ... 30
2.2 VESTİBÜLER UYARILMIŞ MİYOJENİK POTANSİYELLER ... 30
2.2.1 SERVİKAL VEMP ... 31
2.2.1.1 Servikal VEMP Kayıtlaması ... 33
2.2.2 OKÜLER VEMP ... 36
2.2.2.1 Oküler VEMP Kayıtlaması ... 37
2.2.3 BPPV VE VEMP YANITLARI ... 38 3.GEREÇ VE YÖNTEM ... 39 4.BULGULAR ... 41 5.TARTIŞMA ... 49 6.SONUÇ VE ÖNERİLER ... 54 7.KAYNAKLAR ... 55
v
BENİGN PAROKSİSMAL POZİSYONEL VERTİGO TANILI OLGULARDA TEDAVİ ÖNCESİ VE SONRASI VESTİBÜLER UYARILMIŞ POTANSİYEL
DEĞERLENDİRMENİN ÖNEMİ 1.ÖZET
Amaç: Benign paroksismal pozisyonel vertigo (BPPV), dönmesinin en sık nedenidir.
Hastalığın tanısında pozisyonel manevralar en değerli tanı araçlarıdır. Bu tezde hastalığın patogenezinin değerlendirilmesinde objektif bir test olan vestibüler evoked myojenik potansiyeller (VEMP) kayıtlamalarının tedavi öncesi ve sonrası yanıtlarının ortaya konması amaçlanmıştır.
Gereç ve Yöntem : Çalışmamız Ege Üniversitesi Tıp Fakültesi Hastanesi (EÜTFH)
Nöroloji kliniğinde nörosensöryel birimimizde yapıldı. Servikal VEMP testi incelemesi Synergy Elektromyografi (EMG) (Medelec; Viasys Healthcare UK Ltd 2009) kullanılarak yapıldı. Test sırasında her 2 kulaktan ayrı ayrı 110 desibel (dB) klik şeklinde ses uyaranı verildi. Bu uyarılar 100 milisaniye aralıklarla kayıtlanarak 250 kez averajlama yapıldı. Ölçümler için 3 elektrod (aktif, referans ve toprak) kullanıldı. Aktif elektrod ipsilateral sternokleidomastoid (SKM) kasının orta 1/3 noktasına, yapıştırıldı. Sağlam ve hasta grubun kayıtlamaları ile P13, N23 latansları ve düzeltilmiş amplitüd değerleri kaydedildi. İstatistiksel analizleri yapıldı.
Bulgular: Tedavi edilmeden önce yapılan kayıtlamada P13 latansı 13.51 ± 1.99
milisaniye (msn) , N23 latans değeri ise 22.44 ± 2.22 ve düzeltilmiş amplitüd değeri 6.44 ± 3.49 olarak kaydedildi. Kontrol grubu ile kıyaslandığında P13 ve N23 latanslarında uzama görüldü. Tedavi sonrası P13 latansı 12.87 ± 1.65, N23 latans 121.97 ± 1.95 düzeltilmiş ampltiüd ise 5.75 ± 2.5 görüldü. Tedavi sonrası yanıtlarda ise sadece P13 latansında düzelme olduğu , N23 ve amplitüd de değerinde ise tedavi öncesi ve sonrası farklılık olmadığı görüldü.
Sonuç: BPPV hasta grubunda VEMP testi noninvaziv, düşük maliyetli ve pratik bir
test olup otolit organları ile efektör kaslar arasında beyin sapı boyunca seyreden vestibule-oküler ve vestibule-spinal yolların değerlendirilmesine imkan sağladığını düşünmekteyiz.
Anahtar Kelimeler: Benign Pozisyonel Paroksismal Vertigo; Vestibülokollik
vi
Aim: Benign paroxysmal positional vertigo (BPPV) is the most frequent cause of
vertigo. Making the correct diagnosis as well as treatment depends mainly on the patient history and the positional nystagmus evoked during positional maneuvers. Objective neuro-otological tests need to be developed to understand the underlying exact pathogenetic mechanism. Vestibular evoked myogenic potentials (VEMPs) can make contributions to the understanding of the pathophysiological mechanisms underlying BPPV. They may also help to determine the therapeutic efficacy of the maneuvers.
Methods: Our study was performed in our neurosensorial unit at the Neurology
Clinic of Ege University Medical Faculty Hospital (EUTFH). Cervical VEMP test was performed using Synergy EMG (Medelec; Viasys Healthcare UK Ltd 2009). During the test, 110 decibels sound stimuli were given separately from each of the two ears. These response stimuli were recorded at intervals of 100 milliseconds and averaged 250 times. 3 electrodes (active, reference and ground) were used for the measurements. The active electrode was recorded to middle of the ipsilateral sternocleidomastoid muscle. P13, N23 latencies and corrected amplitude values of the healthy and patient groups were recorded. Statistical analyzes were performed.
Results: Before the treatment, P13 latency was recorded as 13.51 ± 1.99
milliseconds (msn), the N23 latency values were 22.44 ± 2.22 and the corrected amplitude value was 6.44 ± 3.49. The P13 and N23 latencies were prolonged compared to the control group. After the treatment, P13 latency was 12.87 ± 1.65, N23 latency 121.97 ± 1.95 corrected amplitude was 5.75 ± 2.5. In the post-treatment responses, only P13 latency improved, and N23 and amplitude values did not different before and after treatment.
Conclusion: We think that the VEMP test is a noninvasive, cost-effective and
practical test that allows the evaluation of vestibular-ocular and vestibule-spinal pathways at the brain stem between otolithic organs and effector muscles in BPPV patients.
Keywords: Benign Paroxysmal Positional Vertigo; Vestibulocollic reflex;
vii
TABLOLAR LİSTESİ
Tablo 1: BPPV Etyoloji...3
Tablo 2: BPPV tanı kriterleri ………...10
Tablo 3: DHP testi sırasındaki nistagmusun yönleri ………...16
Tablo 4: Baş dönmesinin Santral Nedenleri...20
Tablo 5: Vertigo da ayrıcı tanı...21
Tablo 6: Olgu ve kontrol grubunun yaş dağılımları...41
Tablo 7:Gruplara göre cinsiyet dağılımı...42
Tablo 8: BPPV sınıflaması ………...42
Tablo 9: BPPV olgularının semptom süresinin dağılımı………...43
Tablo 10: Olguların geçmişteki öykülerine göre değerlendirme...44
Tablo 11: Kontrol grubunun sVEMP yanıtları...45
Tablo 12: KG ve Repozisyon öncesi olguların sVEMP yanıtlarının istatistiksel analizi...45
Tablo 13: Repozisyon öncesi olguların sağlam ve hasta kulak değerlerinin analizi..46
Tablo 14: BPPV olgularının hasta kulaklarının tedavi öncesi ve sonrası verileri...46
Tablo 15: Tedavi edilen kulanlar ile KG yanıtlarının analizi...47
Tablo 16: Tedavi sonrası sağlam kulak ve KG sVEMP yanıtlarının analizi...47
Tablo 17: Repoze edilen olguların hasta kulakları ve tedavi öncesi sağlam kulakların sVEMP yanıtları...48
Tablo 18: Repoze edilen olguların sağlam ve hasta kulak yanıtlarının sVEMP değerlendirilmesinin analizi...48
Tablo 19: Tedavi öncesinde sağlam kulakların ortalama değerleri ile KG yanıtlarının ayrıntılı analizi...49
viii
ŞEKİLLER LİSTESİ
Şekil 1- BPPV nin yaşla birlikte artan kümülatif göstergesi:...2 Şekil 2- Kemik ve membranöz labirent ve içerisindeki anatomik yapılar:...4 Şekil 3- SSK’ ların uzaydaki açısal konumları (Bir tarafın posterior SSK ile diğer
tarafın anterior kanalının aynı düzlemde olduğu ve her 2 lateral kanalın yatay düzleme göre 30 derece üzerinde olduğu gösterilmektedir)...5
Şekil 4- Utrikül, SSK, oval ve yuvarlak pencere arasındaki ilişkinin vertikal
düzlemde kesitsel görüntüsü...6
Şekil 5- Başın ani açısal hareketleri ile endolenf içindeki otokonyalar ampullayi
kapatan kupulada bir defleksiyon yapar...7
Şekil 6- Epley’in 1980 (20) yılında tanımladığı başın pozisyonu ile otokonyaların yer
değiştirmesi ve kupulada yarattığı defleksiyon (A: posterior SSK ve kupula ilişkisi, B: Kupulanın defleksiyona uğraması, C: Otokonyaların yer çekimine göre en dibe çökmesi ve endolenf içerisindeki hareketi)...8
Şekil 7- Kupulolitiyazis ve kanalolitiyazisin şematik gösterimi...9 Şekil 8- Epley’in sol taraf SSK’ı etkilenen bir insanda çeşitli baş pozisyonlarında
kupulolitiyazis teorisine göre kupula ve otokonyaların hareketi...9
Şekil 9- Giuseppe ve arkadaşlarının yaptığı 1650 BPPV olgusunun metanalizlerinde
en çok sağ posterior kanal tutulumu mevcuttur...11
Şekil 10- Dix-Hallpike manevrası ve bu sırada posterior kanalın açısal hareketleri.12 Şekil 11- Sağ DHP testi (5) ve bu test sırasında SSK hareketi ile gözlerde oluşan
nistagmuslar ( A-Hasta dik oturur, B-Kafası 45 derece test edilecek tarafa çevrilir, C- Hastanın başı yataktan sarkıtılır, D-Torsiyonel ve upbeat nistagmusun görülmesi)...13
Şekil 12- Otururken (A) ve Supin pozisyonunda yatarken (B) lateral kanaldaki
otokonyaların hareketi ile kanalolitiyazis ve kupulolitiyazisin görülmesi...15
Şekil 13- Horizontal kanal BPPV de Jeotrofik ve Apojeotrofik nistagmusun
görülmesi...15
ix
Şekil 15 - Sağ vestibuler paroksismisi olan olgunun beyin MRG ve intraoperatif
mikroskopik görünümü...18
Şekil 16 - Klasik Epley Manevraının 6 adımının şematik gösterimi...24
Şekil 17 - Modifiye Epley Manevrasının Şekillerle Gösterilmesi...25
Şekil 18- Semont Manevrasının gösterilmesi...26
Şekil 19 - Sağ lateral SSK BPPV tedavisinde jeotropik nistagmus için uygulanan Barbekü (Lempert) manevrası...27
Şekil 20 - Sağ lateral SSK BPPV tedavisinde jeotropik nistagmus için uygulanan Gufoni manvrası...28
Şekil 21 - Sol Anterior kanal BPPV tesavisinde uygulanan Li manevrası gösterilmiştir...28
Şekil 22 - Brandt-Daroff Egzersizleri...29
Şekil 23 - Kliniğimizde yapılan 2 kanallı sVEMP trasesi...32
Şekil 24 - Gastrokinemius kasından yapılan VEMP kayıtlaması, Aktif elektrod gastrokinemius kasına, referans elektod medial malleole, toprak elektrod ise lateral malleole yerleştirilmiştir...33
Şekil 25 - İpsilateral ve kontraletaral Gastrokinemius kasından elde edilen P1-N1-P2-N2-P3 traseleri ve ipsilateral SKM kasından yapılan P1-N1 VEMP yanıtları...33
Şekil 26 - Sağ SKM kasına aktif elektrodun yerleştirilmesi ve boynun sola çevrilmesi...34
Şekil 27 - Kulaktan verilen ses sakkül ve kohlea üzerindeki reseptörlerle alınır, inferior vestibüler sinir ile beyin sapındaki vestibüler nükleusa iletilir. Daha sonra aksesuar sinir ile ipsilateral SKM kasına gelen yanıt aktif elektrod ile kayıtlanır...35
Şekil 28 - Vestibulo-okuler refleks ve bağlantıları...36
Şekil 29- a) Kulaktan verilen uyarı ile normal bir ipsilateral sVEMP yanıtı b) Kulaktan verilen uyarı ile normal bir kontralateral oVEMP yanıtı...37
x
Şekil 30- İpsilateral kulaktan verilen uyarının beyin sapına iletilmesi ve karşı taraf
inferior oblik kasından ortaya çıkan yanıtlar...38
Şekil 31 - Kliniğimizde takip ettiğimiz solda akustik travması olan olgunun VEMP
xi
KISALTMALAR LİSTESİ
Benign paroksismal pozisyonel vertigo: BPPV
Servikal Vestibüler Uyarılmış Myojenik Potansiyeller: sVEMP Oküler Vestibüler Uyarılmış Myojenik Potansiyeller: oVEMP Ege Üniversitesi Tıp Fakültesi Hastanesi: EÜTFH
Elektromyografi: EMG Desibel: dB Sternokleidomastoid : SKM Saniye: Sn Multipl Sklerozis: MS Semisirküler kanallar: SSK Beyin omurilik sıvısı: BOS Dakika: dk
Dix-Hallpike: DHP
Vestibulooküler refleks: VOR Elektronistagmografi: ENG Videonistagmografi: VNG
Anterior İnferior Serebellar Arter: AİCA
Constructive interference in steady state: CISS Manyetik Rezonans Görüntüleme: MRG Vestibulospinal refleks: VSR
Vestibülokollik refleks: VKR Pozitif 13: P13
xii Lateral rektus: LR
Kadın / Erkek: K / E
Koroner Arter Hastalığı: KAH Ailevi Akdeniz Ateşi: FMF Vestibüler Migren: VM
Arkadaşları: ark. Negatif 23: N23
1
1. GİRİŞ VE AMAÇ
Vertigo dönme illüzyonudur. Nöroloji poliklinik başvuru nedenleri arasında baş ağrısından sonra en sık görülen yakınma baş dönmesidir.
Subjektif niteliği nedeniyle değerlendirilmesi büyük ölçüde hastanın anamnezine dayanan baş dönmesinin en sık nedenlerinden biri Benign Paroksismal Pozisyonel Vertigo’ (BPPV) dur (1). BPPV’ u biraz açıklayacak olur isek belirli bir periyoddan sonra kendiliğinden spontan olarak düzelme (benign), kısa süren (saniye, dakika) ataklarla seyretme (paroksismal) ve başın belirli bir hareketi ile ortaya çıkma (pozisyonel) ile karaktarize bir tablodur (2) . Adını baş dönmesinin bu özelliklerinden almaktadır.
Periferik vestibüler sistemin en sık görülen hastalığıdır. Bu hastalığın tanısı kadar, tedavi etkinliğinin değerlendirilmesinde de klinisyenin seçenekleri sınırlı olup, hastanın ifadesi yani anamnez ve pozisyonel manevralar en değerli tanı araçlarını oluşturur. Hastalığın değerlendirilmesinde objektif nörootolojik tanısal testlere duyulan ihtiyaç, araştırmamızın temel çıkış noktasıdır ve vestibüler evoked myojenik potansiyeller (VEMP)’ in gösterdiği değişikliklerin saptanması ve bu değişikliklerin tedavi öncesi ve sonrası seyrinin ortaya konması amaçlanmıştır.
2.GENEL BİLGİLER
2.1 BENİGN PAROKSİSMAL POZİSYONEL VERTİGO 2.1.1 TANIM
Bu hastalık aslında ilk olarak 1921 yılında Barany tarafından tanımlanmıştır. Ancak 1952 yılında Dix ve Hallpike hastalığın karakteristik önemli özelliklerini göstermiş ve tanısını sağlayan pozisyonel testleri ortaya çıkarmışladır (3) .
Hastaların bulguları genellikle ani baş-boyun hareketleri ile ortaya çıkar, 30 saniye (sn) veya daha az sürdükten sonra kendiliğinden düzelir. Çoğu olguda bu semptomlar belirli aralıklarla periyodik bir şekilde tekrarlar.
2 2.1.2 İNSİDANS VE EPİDEMİYOLOJİ
Periferik vestibüler hastalıkların en sık etyolojisini %20-40 oranında olarak görülen BPPV oluşturmaktadır (4) .
Bu hastalığın her yaş grubunda görüldüğü söylensede 50-70 yaş bandında artmakta ve yaşam boyu prevelansı ise %2.4 olarak belirtilmektedir (4) . Yaş ile birlikte BPPV riski ve insidansı artmaktadır. Yapılan bazı araştırmalarda 18-39 yaş grubu ile 60 yaş üstü olan bireyler karşılaştırıldığında, hastalık prevalansının 60 yaş üstü grupta 7 kat daha fazla olduğu gösterilmiştir (5) . Kadınlarda erkeklere göre daha sık görülmektedir (5) . Ancak travmaya bağlı olgularda kadın ve erkek insidansı eşit saptanmıştır (6).
Şekil 1- BPPV nin yaşla birlikte artan kümülatif göstergesi (4).
Froehling ve Silverstein’ın çalışmasında yıllık insidansın ortalama 100.000 de 64 olduğu ve yaşamın her on yılı için bu insidansın %38 arttığı bildirilmiştir (7) .
2.1.3 ETYOLOJİ
Olguların yarısında etyoloji bulunamıştır, bu gruba primer veya idiyopatik denmektedir. Ancak yaş ilerleyince utrikül üzerinde yer alan maküla dejenere olmakta ve kalsiyum kristallerinin maküladan ayrışması kolaylaşarak hastalığa neden olduğu söylenebilmektedir.
3 Sekonder BPPV’ larda etyolojide en yaygın sebep kafa travmasıdır (8) . Bazı yayınlar %15-20 gibi yüksek oranda sık olduğunu belirtmektedir. Özellikle hasta genç, bilateral ve rekürren BPPV ise kafa travması mutlaka sorgulanmalıdır. Travmaya bağlı otokonyalar endolenf içine serbestlenerek bu hastalığa neden olmaktadır (8,9) .
Diğer sık görülen etyolojileri geçirilmiş vestibuler nörit (%7-10) ve Meniere hastalığı (%0.5-31 arasında değişmekte) oluşturmaktadır (2,9,10). Meniere hastalığındaki patogenez endolenf içindeki basıncın artarak utrikül hasarına neden olması ve bunun sonucunda maküladan kalsiyum karbonat kristallerinin ayrılarak posterior veya horizontal kanal içine düşmesi sorumlu tutulmaktadır (11) .
Yapılan bir çok çalışmada BBPV’ lu olgularda yüksek oranda migren ile birliktelik gösterilmiştir (12) . Her 2 hastalığın birlikte sık görülmesinin nedeni labirenti besleyen arterin vazospazmı sorumlu tutulmaktadır. Migrenli olgularda BPPV’ nun genel populasyona göre 3 kat daha sık görüldüğü ve repozisyon sonrası rekürren oranının daha sık olduğu bildirilmiştir (12,13) .
Daha nadir olan etyolojik faktörler arasında geçirilmiş üst solunum yolu enfeksiyonu, akut ya da kronik otit, geçirilmiş temporal kemik cerrahisi, stapes kemiğinin cerrahisi, osteoskleroz, uzun süre imbolizasyon, tonisellektomi cerrahisi sonrası, başın uzun süre ekstensiyonda kalması ve uzun süren taşıt-uçak yolculuğu yer almaktdır (4,6,14) . Ek olarak Multipl Sklerozis (MS) , iskemik stroke sonrası, akustik nörinom cerrahisi sonrası risk arttığı söylenmiştir (6,15) . Yine posterior fossa malformasyonlarında da sık görülebilir (10,14) . Tablo 1 de etyoloji ayrıntılı gösterilmiştir.
Tablo 1- BPPV Etyoloji (6, 8, 10)
**Primer veya idiyopatik (%50-70) **Sekonder nedenler (%30-50) Kafa travması (%7-17)
Labirintin enfeksiyonları ve vestibüler nörit (%15) Meniere hastalığı (%0.5-31 arasında değişmekte) Migren (< %5)
İç kulak-temporal kemik cerrahisi (<%1)
4 2.1.4 PATOGENEZ
Patogenezi anlamak için öncelikle vestibüler sistemin anatomik yapısı çok iyi bilinmelidir.
Vestibüler sistem; kafanın uzaydaki hareketini ve konumunu açısal ivmelerler ile kontrol eden sistemdir (6) . Santral ve periferik yapılardan oluşmaktadır. Beyin sapındaki vestibüler çekirdeklere kadar olan yolların tamamı periferik sistemi oluşturur. Santral sinir sistemindeki beyin sapı, serebellum, korteks ve talamus arasındaki muazzam integrasyon sayesinde sağlanır.
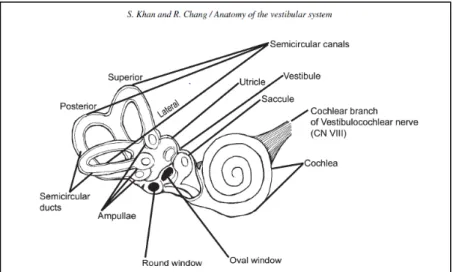
Periferik vestibuler sistem normal insan anatomisinde 2 adet yapıdan oluşmktadır; semisirküler kanallar (SSK) ve otolitler. Bu yapılardan kalkan uyarılar santrale ulaştırılmaktadır. Bu organlar temporal kemiğin petröz segmentindeki iç kulak içerisinde kemik ve membranöz labirent içerisinde yer almaktadır (16) . Kemik labirent kohlea, vestibül ve SSK’ dan oluşmaktadır, içinde beyin omurilik sıvısına (BOS) benzeyen perilenf dolaşmaktadır. Membranöz labirent ise kemik yapının içinde bulunur, içerisinde endolenf dolaşır ve utrikül, sakkül, SSK’ ları içerir ( Şekil 2) .
Şekil 2- Kemik ve membranöz labirent ve içerisindeki anatomik yapılar (16)
İç kulakta yer alan SSK’ lar birbirleri ile 90 derecelik dik açı oluşturacak şekilde her 3 eksende yerleşir ve bu sayede başın hareketsel ivmelerini her 3 eksende de algılamaktadır
5 (Şekil 3 ) . Posterior, Lateral (horizontal) ve Anterior (Superior) denilen bu 3 SSK başın dönme ve lineer açısal hareketlerine duyarlıdır (16,17) . SSK’ lar yerçekimi gibi hareketlerden etkilenmezken otolit organları etkilenebilir. SSK’ ların ucundaki ampulla denilen genişleme (bombeleşme) utrikul ile bağlantı sağlar. Ampullayı vestibuler reseptörler ile temas halinde olan kupula kapatır.
Şekil 3- SSK’ ların uzaydaki açısal konumları (Bir tarafın posterior SSK ile diğer
tarafın anterior kanalının aynı düzlemde olduğu ve her 2 lateral kanalın yatay düzleme göre 30 derece üzerinde olduğu gösterilmektedir) . (8)
Otolit organları ise utrikul ve sakkulustur. Utrikul ve sakkul üzerindeki sensitif epitel hücrelerinden oluşan tabaka maküla olarak adlandırılır (16–18) . Bu maküla hücrelerinin üzerindeki otokonya denilen kalsiyum karbonat kristalleri yer alır ( Şekil 4 ). Az öncede söylendiği gibi SSK’ lar yer çekiminden etkilenmezden bu otokonyalar etkilenir.
Endolenf stria vasküleriste sentezlenir ve endolenfatik kese tarafından emilir. Normalde otokonyaların yavaş bir hareketi vardır ve bundan dolayı endolenf içerisinde çözünmüş halde bulunurlar.
6
Şekil 4- Utrikül, SSK, oval ve yuvarlak pencere arasındaki ilişkinin vertikal
düzlemde kesitsel görüntüsü (17) .
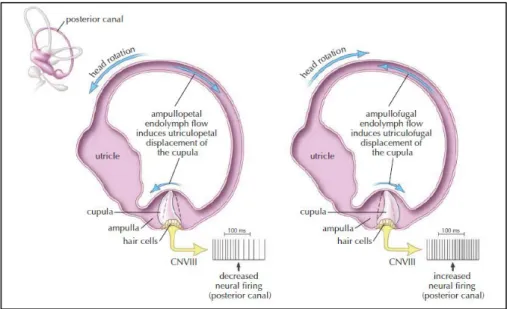
SSK’ lar normalde urikulus makülası ile endolenf akımı ile ilişki sağlamaktadır. Sakkulustaki otokonyalar normalde SSK sistemi içine geçemez; buna karşın utrikulus makülasından her hangi bir nedenle ayrılan otokonyalar posterior, lateral veya superior SSK içerine geçebilirler (18) . Utrikulus makulasından ayrılan bu otokonyalar yer çekimi etkisi nedeniyle en sık posterior kanalın ampullasına giderler. Hasta oturuken ampullada bulunan otokonyalar ani bir baş hareketi ile endolenfde bir akım başlatır. Bu endolenf akımı da kupulayı etkileyerek kupulayı belirli bir yöne harekete zorlayarak ittirir ( Şekil 5) . Ancak kupulanın bu harekete belirli bir direnç göstermesi nedeniyle endolenf içindeki otokanyaların kupuladaki vestibuler reseptörleri stimüle etmesi berlirli bir latent periyod sonrasında mümkün olur. Bunun sonucunda tutulan kanala göre değişen nistagmus ile karakterize olan BPPV ortaya çıkar (2,6) .
7
Şekil 5- Başın ani açısal hareketleri ile endolenf içindeki otokonyalar ampullayi
kapatan kupulada bir defleksiyon yapar (16).
Otokonyaların kupulaya direkt yapışıp onun ağırlığını arttırarak mı etkili olduğu (kupulolitiyazis) yada kanal içinde serbest olarak mı dolaştığı (kanalolitiyazis) konusunda 2 farklı teori vardır (6,11) .
Schuknecht 1969 yılında postmortem yaptığı patolojik incelemelerde BPPV’ lu olgularda kupulaya yapışık bazı partiküllerin varlığını saptayarak kupulolitiyazis teorisini ileri sürmüştür (19) . Bu teoriye göre kupulaya yapışan otokonyalar yer çekimin etkisi ile kupulanın ağırlığını arttırır, dolayısıyla ani kafa hareketi ile kupula istirahatteki haline geri dönemez ve başın hareketi ile vestibüler uyarı oluşur. Ancak bu uyarı süreklidir ve belirli bir latent dönem olmadan çıkar. Ancak bu teorinin tarihsel olduğu düşüncesi ile artık kabul edilmemektedir. Çünkü kupulada anormal yoğunluktaki bu otokonyalar sürekli orda yerleşmiş olsa idi baş dönmesinin pozisyon boyunca sürekli devam etmesi, yorulmayan bir nistagmus görülmesi gerekirdi. Daha sonra yine Schuknecht tarafından bu teoriyle nistagmusun açıklanamayacağı söylenmiştir.
8
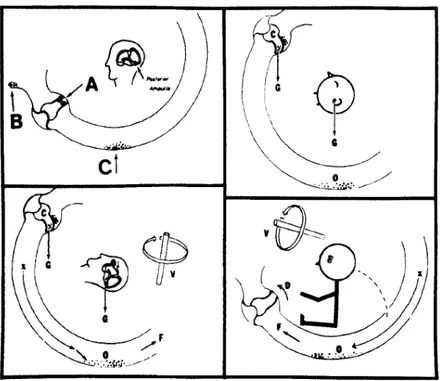
Şekil 6- Epley’in 1980 (20) yılında tanımladığı başın pozisyonu ile otokonyaların yer
değiştirmesi ve kupulada yarattığı defleksiyon (A: posterior SSK ve kupula ilişkisi, B: Kupulanın defleksiyona uğraması, C: Otokonyaların yer çekimine göre en dibe çökmesi ve endolenf içerisindeki hareketi) .
Daha sonra 1979 da Hall tarafından ilk adımları atılan ancak 1980 yılında Epley tarafından tanımlanan kanalitiyazise göre utrikulden ayrılan ve SSK kanal içindeki endolenfte serbest hareket edebilen otokonyalar, ani baş hareketi ile yer çekimi dolayısıyla aşağıya hareket eder (20) . Bu esnada oluşan yavaş endolenf akımı kupulayı ittirerek defleksiyona uğratır ve vertigoya neden olmaktadır (Şekil 6) . Bu endolenf akımının yavaş olması ve kupulanın stimüle edilmesine kadar geçen belirli süre sebebiyle latent bir periyod sonrasında baş dönmesi ve nistagmus ortaya çıkar (Şekil 7) . Ancak endolenf akımı ve uyarı sona erince bu otokonyalar kanal içinde bulundukları yeni pozisyonda yer çekiminin etkisi ile en alta çöker ve kupula yeniden eski haline döner, böylece vestibüler uyarı sonlanır ve hastalarda bir dakikadan kısa süren baş dönmesi ve tutulan kanala uygun nistagmus meydana gelir (20,21) . Başın tekrardan eski haline getirilmesi kupulanın yeniden defleksiyona gelmesine ve nistagmusun yön değiştirmesine sebep olur. Ayrıca kanal içinde en alta çökmüş halde bulunan otokonyaların endolenf içinde giderek çözünmesi nedeniyle tekrarlayan berlirli uyarılar sonrasında baş dönmesi ve nistagmus azalmakta, yani yorulmaktadır (Şekil 8) . Bu teorinin BPPV patogenezi daha iyi açıkladığı düşünülmektedir .
9
Şekil 7- Kupulolitiyazis ve kanalolitiyazisin şematik gösterimi (6)
Şekil 8- Epley’in sol taraf SSK’ı etkilenen bir insanda çeşitli baş pozisyonlarında
kupulolitiyazis teorisine göre kupula ve otokonyaların hareketi (20).
2.1.5 KLİNİK SEMPTOMLAR VE ÖYKÜ
Hastalar genellikle 1 dakikadan (dk) kısa süren baş dönmesi atakları, bulantı, kusma, dengesizlik yakınmaları ile polikliniğe veya acil servise başvurur (2) . Semptomlar daima baş hareketleri ile ortaya çıkar; özellikle yatakta sağa-sola hızlı dönme, yataktan ani kalkma, hızlıca arkaya bakma, merdiven çıkarken başı yukarıya doğru kaldırma, yerden bir şey alırken öne doğru eğilme en sık tetikleyici hareketlerdir. Sabah yataktan kalkarken şiddetli olmasının nedeni uykuda kalsiyum karbonat kristallerin kanalın bir bölümünde yoğunlaşması ve kalkarken şiddeti baş dönmesi atağına neden olmasıdır. Tetikleyici faktörlere bağlı olarak
10 hasta gün içerisinde kısa süren bir çok atak yaşayabilir (22) . Öyküde mutlaka geçirilmiş travma ve vestibüler nörit sorgulanmalıdır. Ataklara sıklıkla bulantı , sersemlik hissi ve dengesizlik hissi eşlik eder. Tablo 2’de tanı kriterleri verilmiştir.
Tablo 2- BPPV tanı kriterleri (4) .
***Vestibüler vertigo: aşağıdakilerden en az 1 kriter mutlakala olmalıdır. 1) Spontan baş dönmesi
2) Pozisyonel baş dönmesi
3) Rekürren bulantı, dengesizlik veya osilopsi
***BPPV tanı kriteleri: a-d ye kadar tüm kriterleri karşılamaldır a) Rekürren vestibüler vesrtigo atakları
b) Her atağın 1 dk dan kısa sürmesi
c) Ani kafa hareketleri ile baş dönmesinin olması (Yatakta sağa-sola dönüşler veya yataktan kalkış sırasında...)
d) Başka bir hastalık ile açıklanamayan
Bazı hastalar etkilenen tarafa dönme/yatma sırasında şikayetlerinin arttığını söyleyerek tanıya yardımcı olabilir. İşitme kaybı görülmez. Ataklar arasında genellikle şikayet olmaz ancak hastalar gün içerisinde dengesizlikten ve sersemlik hissinden yakınabilir. Hastaların çoğunda BPPV günler-haftalar süren ataklar halinde devam eder; sonra kendiliğinden spontan düzelir. Haftalar, aylar ve hatta yıllar sonra tekrarlayabilir (23) .
BPPV’ da posteriyor en sık etkilenen kanaldır ve sağ posteriyor kanalın daha sık etkilenmesinin nedeni sağ tarafa yatıldığı içindir. Lateral kanal ise olguların %10-17’ sinde etkilenir ( Şekil 9) (24) .
11
Şekil 9- Giuseppe ve arkadaşlarının yaptığı 1650 BPPV olgusunun metanalizlerinde
en çok sağ posterior kanal tutulumu mevcuttur (24).
2.1.6 TANISAL MANEVRALAR
Tanıda en önemli yardımcı parametre anamnez ve ayrıntılı nörootolojik muayenedir. Arkasından latent nistagmusu göstermek amacıyla pozisyonel testler uygulanır. Ayrıca Frenzel gözlüğü veya Videonistagmografi (VNG) kullanılması ile optik fiksasyon ortadan kaldırılarak nistagmus daha belirgin hale getirilebilir.
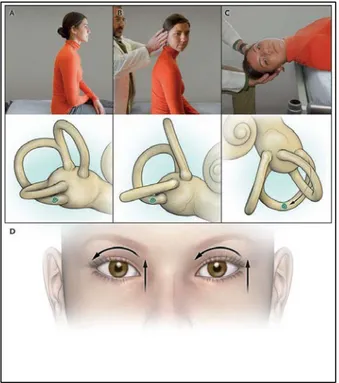
2.1.6.1 POSTERİOR KANAL BPPV
En sık tutulan kanaldır. Tipik anamnez özelikleri yanında posterior kanal için “ünlü” Dix-Hallpike manevrası ve “daha az ünlü“ Brandt-Cohen manevrası BPPV tanısının esasını oluşturur (25).
Dix-Hallpike (DHP) testi; ilk kez 1952 yılında ismini taşıdığı 2 araştırmacı tarafından bulunmuştur. DHP testinde hasta muayene masasına bacaklarını düz uzatacak şekilde oturtulur, hastanın başı muayene eden kişi tarafından arkadan tutularak test edilecek tarafa doğru 45 derece çevrilerek hızlıca sırüstü yatağın üzerine yatırılır (26) . Bu esnada başın muayene masasının kenarından aşağıya doğru eğik biçimde tutulması ile posterior SSK vertikal konumuna getirilir ( Şekil 10 ) . Eğer etkilenenen kulak tarafına yatırılmış ise yer çekiminin etkisi ile otokonyalar endolenf içinde serbestlenerek akım ve uyarı oluşturur. Bu akım hareketi ile kupulayı ittirerek defleksiyona neden olur. Bu yüzden 1-30 sn latanstan sonra nistagmus ve baş dönmesi ortaya çıkar. Posterior kanal için tipik geotropik (yere vurumlu) ve torsiyonel kompenenti olan, 5-30 sn süren nistagmusla baş dönmesinin olması
12 tanıyı koydurur (26) . Bu tip nistagmusun nedeni vestibulooküler refleks (VOR)
mekanizmalarına göre posterior kanal etkilenimi sonrası aynı taraf gözün inferior oblik, kontralateral tarafın ise superior rektus kasının çalışması sayesinde olur. Bu sebepten ötürü posterior kanal BPPV’da nistagmusun vertikal komponenti kontralateral gözde iken
torsiyonel komponenti ise ipsilateral gözde daha belirgin gözlenir.
Şekil 10- Dix-Hallpike manevrası ve bu sırada posterior kanalın açısal hareketleri
(26).
Tanı kriterleri şu şekilde özetlenmiştir (26) ;
1) Latent nistagmus; kanalolitiyazisde 5-30 sn, kupulolitiyazisde 1-5 sn süren latent bir periyod sonrası nistagmus ortaya çıkar.
2) Hızlı fazı yere (jeotrofik, yeri seven, yeri arayan) vuran rotatuar nistagmus görülür. Eğer DHP testinde hastanın bu şekilde nistagmusu görülmemesine rağmen başı dönerse subjektif BPPV olarak adlandırılır (27) .
3) Kısa süren nistagmus; tipik olarak 5-30 sn sürer, bunun nedeni endolenf akımının durması ile defleksiyona uğrayan kupulanın tekrar eski pozisyona dönmesidir.
13 4) DHP testi sonrası hasta hemen eski düz oturur pozisyonuna getirilir ise test anında ortaya çıkan nistagmusdan daha kısa süren ve ters yöne doğru vuran bir nistagmus meydana gelir.
5) Tekrarlayan manevralar ile nistagmus yorulur veya azalır. Bunun nedeni kanal içindeki otolitlerin tekrarlayan manevra ile endolenf içinde çözünmesidir. Kupulolitiyazisde bu yorulma veya azalma olmayabilir.
Şekil 11- Sağ DHP testi (5) ve bu test sırasında SSK hareketi ile gözlerde oluşan
nistagmuslar ( A-Hasta dik oturur, B-Kafası 45 derece test edilecek tarafa çevrilir, C- Hastanın başı yataktan sarkıtılır, D-Torsiyonel ve upbeat nistagmusun görülmesi) .
Yan Yatma Testi (Brandt-Cohen) daha kolay uygulanan bir testtir. Yine hastanın başı muayene eden kişi tarafından tutularak 45 derece bir omuza bakacak şekilde çevrilir, sonra hızla karşı tarafa yan yatırılır ( Sağ posterior kanal için; hastanın başı sol omuza doğru çevirilir ve hasta sağ tarafa yatırılır. ) .
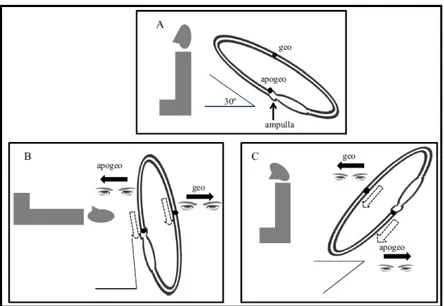
14 2.1.6.2 LATERAL(HORİZONTAL) KANAL BPPV
%10-17 oranında görülen, ikinci en sık etkilenen horizontal kanal BPPV; Mc Clure tarafından 1985 senesinde tanımlaması yapılmıştır (24) .
Sırt üstü yatar pozisyonda yatay düzlemde başın sağa-sola çevrilmesi ile kısa latanslı baş dönmesi ortaya çıkar. Nadiren de posterior kanal BPPV repoze edilmesi sırasında otokonyaların yanlışlıkla posterior kanaldan horizontal kanala iyatrojenik nedenli dökülmesi ile gözükebilir.
Eğer öykü ile BPPV düşünülen olguda DHP testi yapılırken horizontal nistagmus görülürse mutlaka akla lateral kanal BPPV getirilmelidir. O zaman bu kanal için spesifik bir test olan Supin Yuvarlama (Roll; Pagnini Mc Clure) testi yapılmalıdır.
Roll testinde hasta düz bir zeminde baş ve gövde aynı düzlemde iken baş horizontal eksenden 30 derece öne-fleksiyona getirilir, sonrasında hızla her 2 tarafa (sağa ve sola) çevrilir, baş etkilenen hasta kulak tarafına çevrildiğinde hızlı fazı çevrilen yöne vuran horizontal özellikte nistagmus görülür. Nistagmus geçene kadar beklenir. Posterior kanal BPPV den farklı bir özelliği de nistagmusun latent dönemi çok kısa sürmesi veya olmamasıdır. Ayrıca hem atakların hem nistagmusun süresi daha uzundur (28) . Bunun nedeni horizontal kanal BPPV patogenezinde kupulolitiyazisin kanalolitiyazise göre daha çok görülmesidir.
Kanalitlerin horizontal kanal içindeki hareketlerine göre 2 tip nistagmus oluşur;
1) Jeotrofik yön değiştiren horizontal nistagmus; en sık görülen tiptir (%84-90) . Sırtüstü yatan bir kişide baş hasta kulak tarafına çevrilince hızlı fazı o yöne vuran , karşı taraf sağlam kulak tarafına çevrilince hızlı fazı sağlam tarafa vuran (yani her 2 durumda da yere doğru olan ) horizontal özellikte nistagmus görülür. Hangi kulağın hasarlandığının saptanamadığı durumda nistagmusun amplitudünün daha şiddetli olduğu taraf hasta olarak kabul edilir (29) .
2) Apojeotrofik yön değiştiren horizontal nistagmus; Nadir görülür. Baş hasta kulak tarafına çevrilince hızlı fazı normal tarafa doğru olan, karşı (hasta) kulak yönüne çevrilince ise hasta tarafa doğru olan (yani her 2 durumda da yukarı doğru olan)
15 nistagmus görülür. Nistagmusun daha az görüldüğü kulak hasta kabul edilmektedir. Bu tip nistagmus horizontal kanalın BPPV’ nun çoğunlukla kupulolitiazis patogenezi sonucunda oluşmaktadır (29,30) .
Şekil 12- Otururken (A) ve Supin pozisyonunda yatarken (B) lateral kanaldaki
otokonyaların hareketi ile kanalolitiyazis ve kupulolitiyazisin görülmesi (29).
Şekil 13- Horizontal kanal BPPV de Jeotrofik ve Apojeotrofik nistagmusun
16 2.1.6.3 ANTERİOR (SUPERİOR) KANAL BPPV
Superior kanal BPPV nadiren (%1.3-2) görülmektedir (31) . Çünkü superior kanal insanda anatomik olarak en üstte yerleşmiştir ve bu kanalın arka kısmı direkt bir şekilde vestibulume açılır, bu nedenle anterior kanal içindeki kalsiyum karbonat kristalleri kendiliğinden temizlenir .
Normal insan fizyolojisinde bir tarafın anterior kanalı ile kontralateral posterior kanal hem eş düzlemde hem de eş zamanlı çalışmaktadır. Eğer bir hastaya DHP testi yapılırsa bir tarafın posterior kanalı, karşı tarafında superior kanalı test edilmiş olur. Ancak anterior kanal tutulmuş ise DHP testinde aşağı vuran vertikal (apojeotrofik) nistagmus görülür (32,33) . Tablo 3’te DHP testi sırasında görülen nistagmus yönleri gösterilmiştir.
Bu nedenle bu kanal için spesifik olan Supin Baş Sarkıtma testi tanıya yardımcı en önemli testtir. Bu test sırasında hasta düz yatarken başı yatak kenarından 60 derece aşağı sarkıtılır, böylece kanal içindeki kalsiyum karbonat kristalleri hareket eder ve kanalın pozisyonundan dolayı saf vertikal kompenentli aşağı vuran nistagmus görülür (25,34) .
Tablo 3- DHP testi sırasındaki nistagmusun yönleri (25) .
Başın pozisyonu Nistagmus yönü Tutulan Taraf
Sağ kulak altta Yukarı vuran, jeotrofik Sağ posterior kanal Sağ kulak altta Aşağı vuran, apojeotrofik Sol superior kanal Sol kulak altta Yukarı vuran, jeotrofik Sol posterior kanal Sol kulak altta Aşağı vuran, apojeotrofik Sağ superior kanal
17
Şekil 14- DHP testi sırasında anterior kanal BPPV deki göz hareketleri (34).
2.1.7 BPPV TANISINA YARDIMCI TESTLER
2.1.7.1 ELEKTRONİSTAGMOGRAFİ (ENG) VEYA VİDEONİSTAGMOGRAFİ (VNG)
Genelde BPPV de normal saptanmaktadır.
Hastanın öyküsü ve muayenesi ile diğer periferik vestibuler patoloji düşünülen hastalıkların ayrıcı tanısı için yapılması önerilmektedir.
2.1.7.2 ODYOMETRİ
Normal saptanmaktadır. Meniere ile BPPV ayrıcı tanısında yararlı bir testtir. 2.1.7.3 RADYOLOJİK İNCELEMELER
Repozisyon manevralaraına rağmen yatışmayan baş dönmesi ve nistagmusu olan olgularda incelenebilir.
Özellikle tanısal manevra sırasında santral nistagmus kuşkusu doğması halinde mutlaka önerilmektedir.
18 2.1.8 BPPV AYRICI TANI
Tüm periferik vestibuler hastalıklarda başın belirli bir pozisyonu ile baş dönmesi artabilir, ancak ayrıntılı bir öykü ve dikkatli bir muayene ile BPPV ile karışabilen hastalıklar kolayca tanınabilir.
2.1.8.1 VESTİBULER PAROKSİSMİ
Trigeminal nevralji ve hemifasyal spazma benzer şekilde sekizinci kranyal sinirin beyin sapından çıkış bölgesinde nörovaskuler kompresyonuna (en sık Anterior İnferior Serebellar Arter; AİCA) bağlı aksonal ve/veya demiyelizan hasar olmasıdır (35) . Ataklar tipik olarak saniyeler veya dakikalar süren baş dönmesi şeklindedir. Bu ataklara işitme kaybı ve tinnutus eşlik edebilir. Hiperventilasyon ile atakların tetiklenmesi görülebilir. Hastaların %95 inde constructive interference in steady state sekansı (CISS) içeren beyin Manyetik Rezonans Görüntüleme (MRG) tetkikinde 8. sinire basan vaskuler yapı gösterilebilir (36) . Tedavide karbamazepin başarılı bir şekilde kullanılmaktadır (35–37) .
Şekil 15 - Sağ vestibuler paroksismisi olan olgunun beyin MRG ve intraoperatif
19 2.1.8.2 KRONİK BİLATERAL VESTİBULOPATİ
Yaşlı hastalarda hereket bağlı postural vertigonun en sık nedenidir (36) . Bu hastalığın kardinal bulgusu özellikle karanlıkta ve düz olmayan zeminde yürümeye başlarken ve hareket ederken dengesizliğin görülmesidir (vestibulospinal traktus fonksiyon bozukluğuna bağlı) . Otururken ve yatarken semptomsuz olan hastalar özellikle ayakta mekansal ve uzaysal algı sırasında sersemlik hissi ve baş dönmesinden yakınırlar. En sık saptanan nedeni Aminoglikozid gibi ototoksik ilaçların kullanılmasıdır (38) . Ayrıca bazı çalışmalar hipokampus atrofisi olduğunu ve sensöryel polinöropati (PNP) ile birliktelik gösterdiğini söylemektedir. Tedavide postural denge egzersizleri önerilmektedir (36,39) .
2.1.8.3 POSTURAL HİPOTANSİYON
Gerçek baş dönmesi değildir.
Kan volümü azlığı veya arteryel kan basıncının düşüklüğü nedeniyle ani baş boyun hareketleri sırasında veya ayağa kalkınca serebral hipoperfuzyon olur (40) . Buna sekonder baş dönmesi ve göz kararması gibi yakınmalar ortaya çıkar ancak yatınca bu şikayetler düzelir. Birçok hastalık ve ilaç kullanımı ortostatizm yapabilir. Özelikle antihipertansif ilaç kullanımı ve postprandiyel (yemekten 15-90 dk sonra) hipotansiyon yaşlı kişilerde sık görülen nedenler arasında sayılabilir (41) .
2.1.8.4 VESTİBULER MİGREN
Nörolojik bakıda atak dışı dönemde patoloji saptanmayan işitme kaybının eşlik etmediği, öyküde migren özelliğinde baş ağrılarının mevcut olduğu paroksismal vertigo ataklarında mutlaka vestibüler migren düşünülmelidir.
Vertigo migren birlikteliği 2 başlıkta incelenebilir:
1. Migren ile ortaya çıkan baş dönmesi atakları-Vestibüler migren
2. Migren ile direkt ilişkili olmayan ancak sık beraber görülen baş dönmesi atakları ile giden durumlar-BPPV, Meniere hastalığı
20 Vestibüler migren (VM) ; her yaşta görülebilir, kadınlarda 3 kat daha sık görülmektedir. Spontan veya pozisyonel vertigo atakları mevcuttur. Süre değişkendir. Olguların %30’ unda dakikalar, %30’ unda saatler, %30’ unda günler olarak tanımlanır. Baş dönmesi ile migren ağrılarının zamansal ilişkisi de değişkendir. Baş dönmesi ağrıya öncülük edebilir, eşlik edebilir veya ağrı sonrası gelişebilir (42) . Atakların bazıları baş ağrısından tamamen bağımsızdır. Bazı hastalarda migren ağrıları yatıştıktan yıllar sonra vertigo atakları ortaya çıkabilir.
Atak arası dönemde yapılan vestibüler testler normal sınırlardadır, atak döneminde ise genellikle santral tipte spontan veya pozisyonel nistagmus görülebilir.
Migren tedavisinin kullanılan tüm ilaçalr burda önerilmektedir (43) .
2.1.8.5 SANTRAL POZİSYONEL VERTİGO
Santral vertigo vestibüler nükleuslar, beyin sapı, vestibüloserebellum, vestibüler korteks ve medulla spinalisi etkileyen patolojilerinde olur. Vertigo nun santral nedenleri Tablo 4’ de gösterilmiştir (36,44) .
Tablo 4- Baş dönmesinin Santral Nedenleri
Serebrovaskuler Olaylar Migren
Multipl Sklerozis Epilepsi
Tümorler
Vasküler Loop Sendromu Kalıtsal Ataksiler
Postravmatik, Toksik, Metabolik nedenler. . .
Yapılan çalışmalar baş dönmesi şikayeti olan hastaların yaklaşık %25 inde santral nedenlerin sorumlu olduğunu göstermektedir. Tanıda anamnez özellikleri, nörolojik muayene bulguları ve görüntüleme çalışmaları santral nedenlerin ortaya konmasında anahtar rol oynar (45) .
21 Santral nedenli baş dönmesinde genellikle ciddi denge bozukluğu, ek nörolojik bulgular ve santral özellikli (hızlı fazı yön değiştiren horizontal veya vertikal ) nistagmus ön planda iken hareket illüzyonu ve bulantı daha geri plandadır. Muayene esnasında multipl kranyal sinir bulguları, dizartiri, diplopi ve disfaji varlığı bizi mutlaka santral nedenlere yönlendirmelidir (46) .
Tedavi etyolojiye göre belirlenmelidir. Örneğin iskemik stroke olgularında antiagregan-antikoagulan önerilirken, Multipl Skleroz atağında atak için kortizon ve profilaktik tedavi verilmelidir.
Tablo 5- Vertigo da ayrıcı tanı (5) .
Hastalık Baş dönmesinin
özelliği Nistagmus İşitme kaybı Ek özellikler BPPV Rekürren, pozisyonel,yorulan, yatakta artan Torsiyonel-vertikal veya horizontal
Yok Kafa travması ve ani hareket ile artar
Stroke Spontan ve sürekli olan
Spontan ve bakışla yön değiştiren
Olabilir Skew deviasyon, disfaji ve diplopi gibi bulguların eşlik etmesi
Vestibüler Nörit Spontan Sapontan ve horizontal
Yok Yakın zamanda geçirilmiş enfeksiyon ve Head Impulse test pozitifliği Vestibüler Migren Rekürren, spontan olabilen ve süresi değişken Nadiren Çok nadir
Ailede migren öyküsü
Meniere Rekürren, spontan ve saatler süren
Spontan ve horizontal
Var Tinnutus ve kulakta dolgunluk hissi
22 2.1.9 BPPV TEDAVİ YÖNTEMLERİ
Tedavi edilmesi çok önemlidir çünkü yaşam kalitesi üzerine olumsuz etkileri vardır. Özellikle yaşlılarda gecikmiş tanı, düşme sonucu ortaya çıkan ciddi sorunlara ve fraktürlere zemin hazırlayabilir.
Tedavisiz izlem İlaç Tedavisi
Repozisyon Manevraları (Epley, Semont. . .)
Brandt-Daroff Egzersizleri (Repoze edilemeyen olgularda) Cerrahi Tedavi (çok dirençli olgularda)
2.1.9.1 TEDAVİSİZ İZLEM
Hastalık kendini sınırlar ve spontan olarak günler-aylar içerisinde kendiliğinden düzelir.
Bu dönemde hastalar ani baş hareketi ile vertigonun tetiklendiğini bildiği için bu hareketlerden kaçınarak birçok vestibulosupresan ilaç denemektedir. Ancak olgu serilerinde %30 rekürren bildirilmiştir (2,6,) .
Hastanın yaşam kalitesinin bozulması, dengesizlik ve baş dönmesinin çeşitli komplikasyonlara yol açması nedenli tedavisiz izleme bırakılması önerilmez, mutlaka etkin bir tedavi uygulanmalıdır.
2.1.9.2 MEDİKAL TEDAVİ
Tedavide yeri yoktur.
Vestibüler supresanlar (örneğin; antihistaminikler ve benzodiazepinler) gibi rutin medikasyonlar BPPV hastalarında önerilmemektedir. Hekimler, medikal tedaviyi baş dönmesini veya eşlik eden hareket hastalığı semptomlarını azaltmak için tercih edebilirler (47) . Ancak, bu vestibüler supresan ilaçarın hiçbirisi BPPV tedavisinde kanalit repozisyon manevraları kadar etkili değildir ve repozisyon manevralarının yerine kullanılamazlar.
23 2.1.9.3 BPPV DE REPOZİSYON MANEVRALARI
2.1.9.3.1 POSTERİOR KANAL BPPV
Epley ve Semont manevrası bu kanal için en sık kullanılanlardır.
Bu manevraların amacı otokonyaları posterior SSK içinde uygun açılarda hareketlendirerek utrikulusa geri düşmelerini sağlamak ve endolenf hareketine neden olmalarını engelleyerek baş dönmesi ataklarını sonlandırmaktır.
Yöntem ilk defa 1992 yılında Epley tarafından gösterildiği için Epley Manevrası ismi verilmiştir (48) . İlk tanımlandığı dönemde manevranın uygulanması çok zor olduğu için hastalara sedoanaljezi yapılmaktaydı. Hatta manevra esnasında mastoid bölgesine titreşim vibratörü kullanılması da önerilmiş ve manevra sonrasında hastaların 48 saat dik postürde durmaları önerilmişti. Parnes ve Price Jones daha sonra bu manevrayı modifiye ederek uygulanması daha kolay hale getirmiş ve günümüzde kullanılan şeklinde dönüştürmüşlerdir.
Klasik Epley manevrası 6 adımdan oluşur (Şekil 16) , her adımda oluşan nistagmus ve/veya baş dönmesi bitene kadar kafa o pozisyonda 30 sn. hareketsiz sabit tutulur.
Klasik Epley manevrasında;
1) Başlangıçta testi yapacak hekim hastanın arka tarafına geçer, hasta muayene masasına düz oturtulur, baş her 2 elle arkadan tutulur ve sağlam kulak tarafına doğru 45 derece çevrilir.
2) Ardından hasta sırüstü yatırılıp baş ellerle desteklenerek kafa geriye ekstansiyona getirilir. Bu pozisyonda latent bir periyoddan sonra çıkan baş dönmesi ve/veya nistagmus geçene kadar 30 sn beklenir.
3) Sonrasında hastanın başı yatay düzlemde sedyeden yere doğru bir 30 derece eğilerek DHP testindeki konumuna getirilir.
4) Hastanın başı bu pozisyonda iken 30 derece yukarı yükseltilerek 2. bölümdeki gibi eski konumuna getirilir, böylece kafa yatay düzlemden 15 derece yere eğik konumda tutulur ve kontralateral kulağa doğru 45 derece rotasyon yaptırılır.
5) Hasta kontralateral kulak tarafında omuzlar yere doksan derece dik olacak pozisyonda yan yatar şekle getirilir, tam o pozisyonda hasta kulak yukarı tarafta kalır. Kafa hasta kulak tarafına 45 derece rotasyon yaptırılarak burun ve gözler yere bakan pozisyona getirilir.
24 6) Son adımda hastanın kafası sabit tutulup , kontralateral kulak tarafına doğru 90-135 derece rotasyonda kalmasına dikkat ederek hasta yavaşca kaldırılır. Hastanın ayakları muayene masasından öne doğru düz biçimde sarkacak şekilde oturur pozisyona getirilir. Baş orta hatta rotasyon yaptırılarak 15-20 derece öne ve fleksiyona getirilir ve 1-2 dk bu konumda bekletilir.
Günümüzde bu manevranın bir seansta kaç defa tekrarlanacağı, sonrasında hareket kısıtlılığı uygulanıp uygulanmaması otokonyaların daha iyi serbestleşmesi amacıyla mastoid bölgeye titreşim yapan vibratör kullanılıp kullanılmaması konusunda farklı fikirler mevcuttur. İlk uygulama sırasında repozisyon esnasında nistagmus kaybolana kadar yapılmasını söyleyenler olduğu gibi yorulma fenomeni sebebiyle bunun gereksiz olduğunu savunanlar ve tek repozisyon manevrası sonrası takip eden günlerde manevra tekrarını öneren yazarlarda vardır. Modifiye epley manevrası ile başarı oranı %60-100 başarı bildirilmiştir.
Şekil 16 - Klasik Epley Manevraının 6 adımının şematik gösterimi (48) .
Modifiye edilen Epley Manevrası daha kolay, kısa süren ve 3 basamaklı bir yöntemdir (Şekil17) ;
1) Hasta muayene masasında düz oturtulur, arkasına geçilerek kafası hasta kulak tarafına doğru 45 rotasyona getirilerek hızlıca DHP manevrasına getirilir. Latent nistagmus süresi bittikten sonra 1-2 dk o konumda beklenir.
25 2) Sonrasında boyun ve kafa geride ekstensiyonda beklerken kafa 90 derece kontralateral
kulak tarafına çevrilerek karşı DHP manevrasına getirilir. 30 sn beklenir.
3) Son adımda ise hasta 90 derece döndürülerek yan yatırılır, göz ve kafa yere bakar, 30-60 sn bu pozisyonda bekletildikten sonra oturur konuma geri kaldırılır (48).
Şekil 17 - Modifiye Epley Manevrasının Şekillerle Gösterilmesi (34) .
Semont Manevrası; serbestleştirici manevra olarak da adlandırılmaktadir. Posterior SSK BPPV için aslında ilk bulunan repozisyon manevrasıdır budur. Semont ve arkadaşları (ark.) tarafından ilk kez 1988 senesinde bulunmuş ve başlangıçta kupulolitiyazis teorisine atfedilerek keşfedilmiştir (49) . Hızlı ve sert şekilde yapılan manevralardaki amaç; kupulaya yapışık olarak bulunan otokonyaların serbestleştirilmesidir. Semont manevrası 3 adımda uygulanır ;
1) Bu yöntemde hasta muayene masasının kenarında oturur vaziyette iken baş etkilenmemiş sağlam kulak tarafına doğru 45 derece çevrilir.
2) Sabit tutulan baş hızla etkilenen hasta kulak yönüne doğru yan şekilde yatırılır, baş yukarıda kalacak şekle getirilir. Bu pozisyonda yaklaşık 5 dk beklenir.
3) Çok hızlı bir şekilde oturur durumdan karşı (sağlam) kulağa doğru yatırılır, bu pozisyonda göz ve baş aşağı bakar, 5-10 dk bu şekilde bekletilir. Sonra yeniden birinci adımdaki gibi oturur şekle geri getirilir.
26
Şekil 18- Semont Manevrasının gösterilmesi (34) .
Manevralar sonrası nistagmus devam ederse bu prosedür nistagmusun ortadan kalkmasına kadar tekrarlanır. Semont ve ark. yaptığı çalışmada ilk manevrada başarı %84, ikinci manevradan sonra ise %94 başarı olduğu söylenmiştir.
Semont ile Epley manevralarının karşılaştırıldığı çalışmalarda iki yöntemin başarısı arasında büyük farklılıklar olmadığı saptanmıştır.
Bu manevra çok etkili bir tedavi yöntemi olmasına rağmen yaşlı, obez ve servikal-lomber hernili hasta grubunda yapılması zor olacağı için sık tercih edilmemektedir.
2.1.9.3.2 HORİZONTAL KANAL BPPV
Barbekü (Lempert) horizontal kanal BPPV’da güncel olarak kullanılan ve en çok tercih edilen repozisyon manevrasıdır. Bu manevrada sağlam kulak yönüne doğru yapılan 90 derecelik açılar ile tam 360 derece bir tur hastayı çevirme şeklinde yapılan uygulaması kolay bir manevradır ( Şekil 19 ) .
Lateral SSK ampullası posterior kanal ampüllasının üzerindedir. Bu nedenle başın 30 derece öne fleksiyonda tutularak otokonyaların posterior kanal içine düşmesini engellemek önemlidir.
27 Roll testinde jeotrofik nistagmus görülmesi halinde sağlam kulak tarafına doğru Barbekü manevrası yapılır ancak nistagmus apojeotrofik yönde saptanır ise hasta kulak yönünde manevraya başlanır. Apojeotrofik nistagmus patogenezinde daha çok kupulolitiyazis teorisi düşünülür. Kupulolitiyazis teorisinde nistagmusda latent bir periyod ve yorulma beklenmez. Bu sebepten ötürü öncelikle serbestleştitici manevralar önerilmektedir. Bu manevra esnasında kalsiyum kristalleri horizontal kanal içine düşürülerek serbestleştirilir ve kanalolitiyazis tablosuna dönüştürülür, sonra Barbekü manevrasıyla utrikul içine düşmesini sağlanır (33) .
Horizontal kanal kupulolitiyasiz tedavisi için kesinleşmiş bir serbestleştirici manevra olmadığı söylense de Barbekü, Ters barbekü-Semont, Nuti (tekrarlayan baş sallama testi), Appiani (sağlam kulağa başı yatırma), Asprella ve Guffoni isimleri verilen çeşitli manevralar keşfedilmiştir (33,50) . Bunların dışında etkin ve kolay uygulanan Vanucci manevrasında (uzamış zorlu pozisyon) hastanın sağlam kulak tarafına 12 saat yada bir gece yatmasıyla kalsiyum kristallerinin utrikül makulasına tekrar düşmesi sağlanır. Vanucci’ nin tanımladığı bu manevra hem lateral kanalın kanalolitiazisinde hemde kupulolitiazisinde tedavide etkili olduğu yapılan çalışmalarda kanıtlanmıştır (50,51) .
Lateral kanal BPPV’ nun kanalolitiazis tedavisi için repozisyon manevraları, kupulolitiazis tedavisi için serbestleştirici manevralar yapılabilir. Kanalolitiyazis ve kupulolitiyazis kliniklerinin ikisine de benzemeyen durumlarda nöral teorilerde düşünülmeli ve Brandt-Daroff gibi alıştırma egzersizleri önerilmelidir.
Şekil 19 - Sağ lateral SSK BPPV tedavisinde jeotropik nistagmus için uygulanan
28
Şekil 20 - Sağ lateral SSK BPPV tedavisinde jeotropik nistagmus için uygulanan Gufoni
manvrası (28).
2.1.9.3.3 ANTERİOR (SUPERİOR) KANAL BPPV
Nadir görülen Anterior kanal BPPV nin repozisyon manevrası ; Ters Epley dir. DHP manevrası sonrasında sağlam kulak tarafına uygulanır (33) .
Yine Li manevrası uygulanması zor olsa da tercih edilebilir. Hasta supin pozisyonuna yatarken hızlıca yüzünü öne eğerek baş aşağı pozisyona gelir ( Şekil 21 ) .
Şekil 21 - Sol Anterior kanal BPPV tesavisinde uygulanan Li manevrası
29 2.1.9.4 BRANDT-DAROFF EGZERSİZLERİ
Brandt ve Daroff 1980 yılında bu egzerisizi tanımlamışlardır (52) .
Hangi kanal etkilenmiş olursa olsun, repozisyon manevraları başarısız olduğunda veya hasta bu manevraları tolere edemediğinde bu egzersizler uygulanabilir ve semptomlar kayboluncaya kadar tekrarlanabilir.
Bu egzersiz esnasında;
1) Hasta yatakta dik oturur pozisyondan kafasını sola 45 derece çevirir ve hızlıca sırtüstü sağa yatar, bu esnada yüzü yukarı bakar ve bu şekilde 30 sn bekler.
2) Sonrasında hızlıca dik oturur pozisyona tekrar gelir, 30 sn bekler.
3) Son olarakda kafasını sağa 45 derece çevirir ve hızlıca sola doğru sırt üstü yatarak 30 sn bekler (6,23) .
Toplamda 1.5 dk da bir set tamamlanmış olur ve toplamda 5 set yapılır. 15 gün süreyle günde 3 kez bu egzersiz tekrarlanır (52) .
Şekil 22 - Brandt-Daroff Egzersizleri (52) .
2.1.9.5 BPPV CERRAHİ TEDAVİ
Kanalit repozisyon manevralarına ve Brandt-Daroff egzersizlerine rağmen, bazı hastalar persistan ve sık rekürrens gösteren pozisyonel vertigodan şikayet edebilirler. Bu gibi nadir vakalarda, cerrahi tedaviler tercih edilebilir . İnatçı Posterior kanal BPPV’ nun cerrahi tedavisinde, posterior SSK’ ı innerve eden vestibüler sinirin dalı olan posterior ampullar sinir
30 kesilmesi (singuler nörektomi) veya Posterior SSK oklüzyonu (kanal tıkama) uygulanabilir (53) .
2.1.10 BPPV PROGNOZ
BPPV hastalarında tedavi sonrası ilk bir yılda %30 civarında rekürrens görülmektedir (33) . Rekürrens nedenleri tam olarak bilinmemektedir.
Hastanın 50 yaşın üzerinde olması, sekonder BPPV olması, kafa travması sonrası gelişmesi, osteoporoz varlığı, anterior SSK’ da otokonya bulunması, birden fazla kanal tutulumunun olması, migrenle birlikteliği tedaviyi olumsuz yönde etkileyen faktörlerdir (54) .
BPPV’ da tedaviye dirençli hastaların en büyük kısmının 73-88 yaş arasında hastalar olduğu görülmüştür.
En yüksek tedavi başarısı ise posterior semisirküler kanal BPPV’ da bulunmuştur. BPPV hastalarında başarılı bir repozisyon manevrası sonrasında yapılan postür kısıtlanmasının da tedavi başarısını artırmadığı veya rekürrens oranlarında azalmaya neden olmadığı gösterilmiştir.
2.2 VESTİBÜLER UYARILMIŞ MİYOJENİK POTANSİYELLER
VEMP; ses, titreşim veya elektriksel uyarı ile vestibüler son organın uyarılmasına dayanarak ortaya çıkan tonik kas kayıtlamalarıdır (55) . Bu test vestibüler sistemin kantitatif değerlendirilmesini sağladığı için artık tüm dünyada yaygın olarak kullanılmaya başlanmıştır. Bu testin temelllerini ilk olarak Geisler ve Bicford yapmıştır ancak 1992 yılında Colebatch ve Halmagyi bu EMG kayıtlamalarını geliştirerek kulaklık ile yüksek şiddette klik ses uyarılarına karşı SKM kası üzerinde ortaya çıkan kısa latanslı bir cevabın olduğunu göstermişlerdir ve bu yanıtın vestibulospinal (vestibulokollik) refleks ile ilişkili olduğunu düşünerek yayınlamışlardır (56) .
Vestibulospinal refleks (VSR) vücudun hareketleri ile birlikte, başın hareketi ve postural stabilitenin korunması için dengeleyici vücut hareketlerini organize eden bir
31 reflekstir. Periferik duyusal reseptörler ve proprioseptif resreptörler (özellikle üst servikal faset eklemler ve ayak bileği eklemleri) VSR için geri bildirim sağlar.
Vestibüler sistemin bütünlüğünün değerlendiren bu testin refleks ark yanıtı SKM kasından ölçülüyorsa servikal VEMP (sVEMP), ekstraoküler kaslardan ölçülüyorsa oküler VEMP (oVEMP) olarak adlandırılır. İnhibitör bir yanıt olan sVEMP ipsilateral sakkuler ve inferior vestibuler sinirin fonksiyonunu ortaya koyar iken , eksitatör bir yanıt olan oVEMP kontralateral utrikul ve superior vestibüler sinirin değerlendirilmesini yansıtır.
2.2.1 SERVİKAL VEMP
Nörootoloji alanında birçok çalışmaya konu olan sVEMP testi VKR’ in sakkulus, inferior vestibüler sinir, vestibüler nukleuslar, medial vestibülospinal traktus ve aksesuar sinir nukleusları üzerinden gelişen bir manifestasyonudur. Sensörinöral işitme kaybı olması yanıtın çıkmasını engellemez, çünkü uyarılan sakkulusu innerve eden inferior vestibüler sinirdir. Ancak hastalarda iletim tipi işitme kaybı var ise klik uyaranın end organa ulaşması zor olacağı için elde edilen sonuçlar yanıltıcı oalbilir.
Colebatch ve ark. yüksek şiddette klik ses uyarılarına karşı ortaya çıkan küçük latanslı bir yanıtın olduğunu göstermişlerdir. SKM kasın aktivasyonuna bağımlı olan bu yanıtın, unilateral olduğu, inhibitör bir yanıt olduğu, ilk olarak 13 milisaniye sonra bir pozitif tepe (p13 veya p1) ile bunu takip eden 23 mili saniye sonra negatif defleksiyon (n23 veya n1) yanıtının olduğu saptanmıştır. Ayrıca bu 2 önemli ölçümden sonra 2 farklı yanıtın ( p34, n44) daha oluştuğu, ancak vestibüler sistem için önemli olan kısmının p13-n23 arası olduğu bildirilmiştir (56,57) . Sonraki dönemlerde P13-N23 latansları arasındaki amlitüd büyüklüğü de hesaplanmaya başlanmıştır.
32
Şekil 23 - Kliniğimizde yapılan 2 kanallı sVEMP trasesi
Daha sonraki çalışmalarla bazı hastalarda, uyarıların bilateral SKM kasları ile bağlantısı olan utriküler afferentler gibi diğer vestibüler afferentlere yayılması sonucu kontralateral SKM’ dan ters tepe (veya çapraz cevap) şeklinde yanıt alınabileceği de bildirilmiştir.
İlerleyen yıllar içinde yüksek şiddette ses uyarılarına karşı benzer cevap olarak masseter, trapezius, splenius capitis, gastrokinemius, triceps ve soleus gibi diğer kaslardan da yanıt alınmıştır (58) . Özellikle gastrokinemiusa yapılan kayıtlamalarda averajlama sonrasında P1-N1-P2-N2-P3 traseleri elde edilmiştir ve bu traselerin latanslarının SKM yanıtına göre daha uzun olduğu ve amplitüdlerinin daha büyük olduğu gösterilmiştir. Ancak SKM kasından elde edilen sVEMP şimdilik üzerinde en çok çalışılmış test yöntemi olarak güncelliğini korumaktadır.
33
Şekil 24 - Gastrokinemius kasından yapılan VEMP kayıtlaması, Aktif elektrod
gastrokinemius kasına, referans elektod medial malleole, toprak elektrod ise lateral malleole yerleştirilmiştir (58) .
Şekil 25 - İpsilateral ve kontraletaral Gastrokinemius kasından elde edilen
P1-N1-P2-N2-P3 traseleri ve ipsilateral SKM kasından yapılan P1-N1 VEMP yanıtları (58) .
2.2.1.1 Servikal VEMP Kayıtlaması
Kayıtlamalar hasta oturur veya yatay pozisyonda iken yapılabilir.
Bu test için mutlaka hastanın SKM kasını kasması gerektiği için baş uyarı verilmeyen tarafa yani kontralateral yöne doğru hafifçe çevrilir. Ölçümlerde kullanılacak
34 aktif, referans ve toprak elektrod hastaya yapıştırılır. Yapılan çalışmalar aktif elektrod SKM’in orta 1/3’ü üzerine yapıştırıldığında en büyük amlitüd yanıtının olduğunu göterdiği için bu bölgeye yapıştırılır (55,59) . Referans elektrod ise, frontal bölge, orta hat veya sternuma yerleştirilebilir. Toprak elektrod ise el bileğine yerleştirilebilir.
Elektrodlar yerşeltirildikten sonra kulaklık takılarak elektrodların yerleştirildiği kulak tarafından belirli bir desibeldeki ve frekanstaki klik ses uyaranı verilir. Daha sonra averajlanan ve amplifiye edilen yüzeyel EMG yanıtları ortaya çıkar (59,60) . Elde edilen sVEMP yanıtlarının p13 , n23 latans süreleri ve bu 2 bifazik dalganın peak to peak amplitüd ölçümü yapılır. İstenirse 2 kanallı yapılabilen bu kayıtlamlarda yine elektrod ölçümleri ile SKM kasının aktivitesi hesaplanarak yeni bir amplitüdü ölçülebilir, 2 amplitud arasındaki oranda düzeltilmiş amplitüd değerlerini gösteriri. Tutarlılığı daha düşük n34 ve p44 dalgasının kökeni bilinmemektedir ve değerlendirmede önemsenmemektedir.
Şekil 26 - Sağ SKM kasına aktif elektrodun yerleştirilmesi ve boynun sola çevrilmesi
(60).
VEMP yanıtının var olup olmaması, karşı taraf kulak yanıtları ile kıyaslandığında düzeltilmiş genlik ölçümünün %35 den fazla farklı olup olması, latans ve genlik ölçümlerinin önceden o klinik için saptanan normal değerlerden farklılık gösterip göstermemesi en önemli parametrelerdir. Her laboratuarın standardize latans ve amplitüd ölçümleri farklılık göstermektedir.
35
Şekil 27 - Kulaktan verilen ses sakkül ve kohlea üzerindeki reseptörlerle alınır,
inferior vestibüler sinir ile beyin sapındaki vestibüler nükleusa iletilir. Daha sonra aksesuar sinir ile ipsilateral SKM kasına gelen yanıt aktif elektrod ile kayıtlanır (60) (Vestibulospinal traktus) .
Bu test vestibüler sisteme ilişkin objektif veriler sağlayan non-invaziv , uygulaması kolay ve ucuz bir testtir. Ayrıca periferik tip vestibüler hastalıklar kadar multipl skleroz, migren, beyin sapı enfarktları ve hatta Alzheimer tipi demans gibi santral sinir sistemini ilgilendiren patolojilerde de araştırmaları devam etmektedir (55,60) .
BPPV ile ilgili çalışmaları Hong ve arkadaşları 2007 yılında ilk kez araştırmışlar ve hasta grubun sağlıklı kontrol gruba göre latans değerlerinde uzama olduğunu göstermişlerdir. Daha sonra olguları tedavi ederek kontrollere çağırmış ve bu kontroller sırasında seri VEMP değerlendirmesi yaparak VEMP parametrelerinde düzelme olduğunu göstermişlerdir (61) .
Yine Akkuzu ve arkadaşlarının yaptığı bir çalışmada BPPV ve Meniere olgularında sVEMP incelemesi yapılmış, hasta grupta sVEMP yanıtlarının bozuk olduğu gösterilmiştir, bu yanıtın net alınamamasını sakkül ve makülada ki dejenratif sürece bağlamışlardır (62) .
36 2.2.2 OKÜLER VEMP
Servikal VEMP kayıtlamalarının ardından son 10 yılda özellikle okuler VEMP değerlendirmeleri de yaygınlaştı.
Eğer kayıtlamalar okuler kaslardan yapılır ise oVEMP olarak isimlendirilmektedir. Başka bir deyişle VOR aktivitesi sonucu ortaya çıkan ekstraoküler kas aktivitesinin EMG kaydıdır.
VOR; kafa hareketleri esnasında kafanın hareketine eşit hızda karşı tarafa göz hareketi sağlayarak görüntünün gözde sabit kalmasını sağlamaktadır (63) .
VOR mekanizmasını üç yapı oluşturmaktadır; 1) Vestibüler sinir
2) Pontomedüller bölgedeki vestibüler nukleus
3) Kafatabanında 3-4-6 kraniyal sinirlerin çekirdekleri olan okülomotor nöron kompleksi oluşturur.
İpsilateral horizontal SSK ın uyarılması ile ipsilatreal vestibüler çekirdeğe uyarı gelir. Burdan kalkan uyarı karşı taraf okülomotor nukleusu stimule eder ( Şekil 28) .
Örneğin gözler sağa bakmak istenirse; sol horizontal SSK uyarılır, ponstaki sol medial ve süperior vestibüler çekirdek nöronları stimüle olur. Bunun sonucu olarak sol medial rektus (MR) ve sağ lateral rektus (LR) kasları uyarılır ve gözler sağa bakar (64) .
37 2003 yılında Todd ve ark. yine ses uyarısı ile ekstraokuler kaslarda kayıtlama yapmışlar ve vestibüler sistem ile okuler sistemin bağlantılı olduğunu objektif kayıtlamalarla ortaya koymuşlardır. Ancak elde ettikleri latans ve amplitüd değerlerin sVEMP yanıtlarına göre çok daha küçük olduğunu söylemişlerdir. Uyarım sonrası 10 milisaniye sonra ilk negatif tepe, latansını ölçülmüş ve N10 (N1) değeri olduğu gösterilmiştir. İlk pik amplitüd önemlidir çünkü ekstraokuler kasların aktivitesinin en erken belirtisi olarak görülür. Unilateral vestibüler kayıplı hastalarda N10 yanıtı sağlam kulağın kontralateralinden alınmış, bu sebeple oVEMP yanıtının aslında çaprazlandığı düşünülmüştür. (P1 ise daha değişken olup 15-17 ms civarı izlenir).
Şekil 29- a) Kulaktan verilen uyarı ile normal bir ipsilateral sVEMP yanıtı
b) Kulaktan verilen uyarı ile normal bir kontralateral oVEMP yanıtı (55) .
2.2.2.1 Oküler VEMP Kayıtlaması
Test hasta oturur veya uzanır pozisyonda iken yapılabilir. Hastadan yüz kaslarını kasmaması, rahat bırakması istenir. Okuler VEMP’ lerin amplitüdü yukarı doğru bakmayla artmaktadır, bu nedenle ölçümler sırasında hastadan 30-40 derece yukarıya doğru bakması istenir. Burada da 3 elektrod kullanılır; aktif elektrod orbitanın altında mediolateral bölgeye, referans elektrod alına, toprak elektrodu, sternum, alın veya çeneye yerleştirilebilir (66) .
Oküler VEMP’ ler, sVEMP değerlerine göre çok daha küçük amlitüdlü oldukları için amplifikasyon miktarı daha çok olmalıdır.
Orbita çevresine yerleştirilen elektrodlar birçok ekstraoküler kasa yakın olduğu için, elde edilen yanıtlar tüm bu kaslardaki aktiviteyi gösterir. Ancak yukarıya doğru bakışta