T.C.
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
ÇOCUK SAĞLIĞI VE HASTALIKLARI ANABİLİM DALI
PROF. DR. KAAN KAVAKLI
AKUT NON-TRAVMATİK VE NON-OPERE
TRAVMATİK ENSEFALOPATİ HASTALARINDA
UZUN SÜRELİ EEG MONİTORİZASYONU
UZMANLIK TEZİ
Dr. Özlem ÖZDEMİR BALCI
Tez Danışmanı Prof. Dr. Sarenur GÖKBEN
İZMİR 2019
T.C.
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
ÇOCUK SAĞLIĞI VE HASTALIKLARI ANA BİLİM DALI
PROF. DR. KAAN KAVAKLI
AKUT NON-TRAVMATİK VE NON-OPERE
TRAVMATİK ENSEFALOPATİ HASTALARINDA
UZUN SÜRELİ EEG MONİTORİZASYONU
UZMANLIK TEZİ
Dr. Özlem ÖZDEMİR BALCI
Tez Danışmanı Prof. Dr. Sarenur GÖKBEN
İZMİR 2019
ÖNSÖZ VE TEŞEKKÜR
Uzmanlık eğitimim boyunca bilgi ve deneyimleri ile eğitimime katkıda bulunan, başta kliniğimiz Anabilim Dalı Başkanı Prof. Dr. Kaan KAVAKLI olmak üzere, tüm
Çocuk Sağlığı ve Hastalıkları Öğretim Üyelerine,
Kendisinden çok şey öğrendiğim, bilgisi ve deneyimi ile her zaman beni aydınlatan ve yönlendiren, bilimsel çalışmalara ilk adım atmamda bana en büyük desteği
veren, tezimin her aşamasında bana yardım ve desteğini esirgemeyen, bilgisinden ve deneyimlerinden faydalandığım tez danışmanım ve çok sevgili hocam Sayın Prof. Dr.
Sarenur GÖKBEN’e,
Nöroloji eğitimimde ve tezimle ilgili her konuda sonsuz yardım ve destekleri olan, Sayın Prof. Dr. Gül AKTAN’a ve Sayın Prof. Dr. Hasan TEKGÜL’e,
Tez çalışmam boyunca güzel sonuçlar almama yardımcı olan, destek ve bilgilerini esirgemeyen Sayın Uzm. Dr. Mine ÖZTÜRK SERİN’e, Sayın Uzm. Dr. Seda KANMAZ’a, Sayın Uzm. Dr. Erdem ŞİMŞEK’e, Sayın Uzm. Dr. İpek DORUKEL’e ve
Sayın Uzm. Dr. Afşin DEZHAKAM’a,
Sayılı bilim insanları arasında bulunduğuna inandığım, ilgi, deneyim ve öngörüsü ile bu teze yön vermiş Çocuk Yoğun Bakım Öğretim Üyesi Sayın Prof. Dr. Bülent
KARAPINAR’a,
Tez çalışmamın istatistiksel analizlerini gerçekleştiren ve tüm tez sürecinde her daim sabırla desteğini sunan Ege Üniversitesi Tıp Fakültesi Biyoistatistik Anabilim Dalı
Tez çalışmam boyunca her ihtiyacım olduğunda yardımcı çözümler sunan, desteklerini asla esirgemeyen Çocuk Nöroloji Bilim Dalı çalışanlarından Erdem
TURAN’a,
Sürekli yoğun olmalarına rağmen her seferinde sorduğum sorulara ve isteklerime kalpten destek ve güleryüzleriyle yanıt vermekten kaçınmamış Çocuk Yoğun Bakım
Ünitesinin tüm hemşire ve personeline,
Birlikte çalışmaktan zevk aldığım ve zorlu eğitim sürecini daha yaşanabilir kılan tüm Çocuk Sağlığı ve Hastalıkları Ana Bilim Dalı uzman, asistan, hemşire ve
personellerine,
Yıllardır hayatımın her aşamasında bana kol kanat geren, desteklerini ve yardımlarını asla esirgemeyen, her an olduğu gibi en zor zamanlarımda da yanıbaşımda
olan, herşeyimi borçlu olduğum sevgili annem Naside ÖZDEMİR’e ve canım babam Muhsin ÖZDEMİR’e,
Her konuda ileri görüşlü fikirleri ve desteği ile, ayrıca bu zorlu süreçte göstermiş olduğu sonsuz sabrı ve sevgisiyle hep yanımda olam, sırdaşım, hayat arkadaşım, biricik
eşim Ali BALCI’ya,
Sonsuz teşekkür ve saygılarımı sunarım…
Dr. Özlem ÖZDEMİR BALCI İZMİR, Şubat 2019
i İÇİNDEKİLER ÖNSÖZ İÇİNDEKİLER ÖZET ABSTRACT TABLOLAR LİSTESİ ŞEKİLLER LİSTESİ KISALTMALAR LİSTESİ 1. GİRİŞ VE AMAÇ ... 1 2. GENEL BİLGİLER ... 2
2.1. Akut Bilinç Değişikliği ... 2
2.1.1. Tanım ... 2
2.1.2. Nöroanatomi ... 3
2.1.3. Etiyoloji ... 5
2.1.4. Akut Bilinç Değişikliği ile Gelen Hastaya Yaklaşım ... 6
2.2. Nöbet ... 14 2.2.1. Tanım ... 14 2.2.2. Sınıflama ... 14 2.2.3. Konvülzif-Nonkonvülzif Nöbet Sıklığı ... 16 2.2.4. Tedavi ... 16 2.3. Elektroensefalografi (EEG) ... 18 2.3.1. Tanım ... 18
ii
2.3.3. Sürekli video-EEG Monitorizasyonu (sEEG) ... 19
2.3.4. Standartize Edilmiş Yoğun Bakım EEG Terminolojisi ... 20
3. GEREÇ VE YÖNTEM ... 27
3.1. Etik Kurul Onayı ... 27
3.2. Çalışmaya Alınan Hastaların Değerlendirilmesi ... 27
3.2.1. Demografik Verilerin Değerlendirilmesi ... 27
3.2.2. Görüntüleme Yöntemlerinin Değerlendirilmesi ... 27
3.2.3. Hastaların EEG monitorizasyonu ile Değerlendirilmesi ... 28
3.3. EEG Analizi ... 28
3.4. Morbidite, Mortalite ve Sağ Kalım Değerlendirmesi ... 30
3.5. İstatistiksel Analiz ... 31
4. BULGULAR ... 32
4.1. Klinik Bulguların Değerlendirilmesi ... 32
4.2. Nöroradyolojik Bulguların Değerlendirilmesi ... 36
4.3. EEG Sonuçlarının Değerlendirilmesi ... 37
4.3.1. sEEG(1) Sonuçlarının Değerlendirilmesi ... 37
4.3.2. sEEG(24) Sonuçlarının Değerlendirilmesi ... 41
4.4. Hastaların Modifiye Pediatrik Serebral ve Genel Performans Kategorisi Ölçeği ile Değerlendirilmesi ... 52
4.5. Hastaların Sağkalım Oranlarının Değerlendirilmesi ... 56
5. TARTIŞMA ... 59
6. SONUÇ VE ÖNERİLER... 65
7. KAYNAKLAR ... 68
iii
ÖZET
AKUT NON-TRAVMATİK VE NON-OPERE TRAVMATİK ENSEFALOPATİ HASTALARINDA UZUN SÜRELİ EEG MONİTORİZASYONU
Akut ensefalopati çocukluk çağının morbidite ve mortalitesi yüksek, acil sorunlarındandır. Uzun süreli video-monitorizasyon (sEEG) ile hastaların doğru ve etkin tıbbi tedavisi ve yönetimi gerçekleşebilmektedir. Günümüzde, yenidoğan ve erişkin hastalarda EEG’nin prognostik yerine dair çok çalışma vardır, ancak çocuk hastaya ait çalışma sayısı yetersizdir. Yapılan çalışmalara göre akut ensefalopatide nöbet sıklığının %19-28 oranında olduğu saptanmıştır. Kısa EEG çekiminde herhangi bir elektrografik patern saptanmamasına rağmen uzun süreli monitorizasyonda elektrografik patern saptanan olguların varlığı, kısa EEG çekiminin kısıtlı olduğunun göstergesidir. Ensefalopati tanısıyla yoğun bakıma yatırılan hastalarda nöbet sık görülmekle birlikte sıklıkla nonkolvülzif tiptedir. Bu nöbetler sEEG monitorizasyonu olmadan kolaylıkla gözden kaçabilmektedir.
Bu çalışmada akut ensefalopati tanısı ile pediatrik yoğun bakım ünitesinde izlenen hastalarda, erken dönemde sEEG’nin prognostik değerinin araştırılması amaçlanmıştır. sEEG ile nonkonvülzif nöbet ve nonkonvülzif status epileptikusun tanınması ve hastalarda, erken, uygun tedavinin yapılması sağlanmaktadır. Bu yaklaşım nöronal hasarın önlenmesine katkıda bulunabilir.
Bu prospektif çalışmaya Ege Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Çocuk Yoğun Bakım Ünitesi’ne, 1 Mayıs 2018-31 Kasım 2018 tarihleri arasında 6 aylık sürede, akut non-travmatik ve non-opere travmatik ensefalopati tanısı ile yatırılan, Glasgow Koma Skoru (GKS) ≤ 8 olan 24 hasta dahil edildi. Hastalar en az 24 saat monitorize edildi. Yirmidört saat boyunca elektrografik nöbet saptanmayan olgularda izlem sonlandırıldı. Elektrografik nöbet varlığında monitorizasyon 48-72 saate kadar uzatıldı. Elektrografik veya elektroklinik nöbet varlığında kliniğimizde uygulanan status tedavi protokolü uygulandı.
iv
Taburcu olmadan önce morbidite açısından, hastalar Modifiye Pediatrik Serebral ve Genel Performans Kategorisi Ölçeği (PCOPCS) ile değerlendirildi.
Dahil edilen 24 hastanın yaş ortalaması 92,24±69.5 ay (min 4 ay-maks 216 ay) idi. 24 hastanın 14’ü (%58) kız, 10’u (%42) erkekti. Hastaların ensefalopati etiyolojilerine bakıldığında, kafa travması altı hasta ile en sık neden olarak belirlendi (%25) . Asfiksi (ası, yabancı cisim aspirasyonu, suda boğulma) %18, intoksikayon %13, üremik ensefalopati %8, hepatik ensefalopati %8, metabolik hastalık %8 oranla görülen diğer nedenlerdi.
sEEG’nin ilk saatinde hastaların birinde konvülzif (%4), ikisinde (%8) NKN gözlendi. 24 saatlik monitorizasyon için benzer değerler %4 ve %16 olarak bulundu. Konvülzif nöbet yalnız bir hastada izlendi. 24 saatlik monitorizasyonda dört hastada 11 NKN gözlendi. Bu hastalardan ikisi, sEEG'nin ilk bir saatinde de iki nonkonvülzif nöbet geçirmişti. Tüm hastalar değerlendirildiğinde NKN’nin %18’i ilk bir saatte saptanırken %82’si 24 saat içinde gelişti. Çalışmamızda hiçbir hastada NKSE gözlenmedi. Akut ensefalopatili hastalarda 24 saat süreli monitorizasyonun yeterli olabileceği düşünüldü. Hastaların klinik veya elektrografik nöbet tanısı için en az 24 saat monitorize edilmesinin faydalı olacağı, ilk 24 saatte nöbet aktivitesi gözlenmemesi durumunda da EEG çekiminin sonlandırılabileceği sonucuna varıldı.
İzlemde yalnız bir hasta kaybedildi. PCOPCS skoruna göre, 11 hasta (%46) iyi prognoz, 13 hasta (%54) kötü prognoz grubunda bulundu. Nörogörüntüleme ile lezyon saptanması, NKN geçirilmesi anlamlı kötü prognostik faktör olarak bulundu (p: 0.04 ve 0.02) .
sEEG, NKN ve NKSE tanısının konmasında hala altın standarttır. Diğer yandan, yoğun bakım ünitelerinde sEEG uygulaması açısından bazı güçlükler vardır. Yoğun bakım ünitesinde sEEG monitorizasyonu için multisipliner bir çalışma ve işbirliği gereklidir.
Anahtar Kelimeler: Akut Ensefalopati; sEEG; Nonkonvülzif Nöbet; Çocuk Yoğun Bakım Ünitesi
v ABSTRACT
CONTINUOUS EEG MONITORING IN CASES WITH ACUTE NON-TRAUMATIC OR NON-OPERE NON-TRAUMATIC ENSEFALOPATHY
Acute encephalopathy is one of the urgent problems of childhood morbidity and mortality. Continuous EEG monitoring (cEEG) provides accurate and effective management and treatment of the patients. Currently, there are many studies regarding to the prognostic value of EEG in acute encephalopathy for neonates and adult patients, but there are few studies during childhood. According to the studies, the frequency of seizures in acute encephalopathy was found to be between 19% - 28%. Although no electrographic pattern was detected in short-term EEG recording, the presence of electrographic patterns in long-term EEG monitoring indicates the limitation of short-long-term EEG. However seizures are common in cases with acute encephalopathy, most of them are nonconvulsive.
In this study, the prognostic value of cEEG in determination during early period in acute encephalopathy cases followed in Pediatric intensive care unit. cEEG lead to the detection of nonconvulsive seizure and nonconvulsive status and early and appropriate treatment of cases. This approach may contribute to the prevention of neuronal damage.
This prospective study was carried out in Ege University Medical Faculty Pediatric Intensive Care Unit, between 1 May 2018 - 31 November 2018. Twenty-four patients with Glasgow Coma Score ≤ 8 who were admitted with the diagnosis of acute non-traumatic and non-operative traumatic encephalopathy were included in the study. The patients were monitored for at least 24 hours. cEEG was discontinued in the patients who had no electrografic seizures, in the presence of electrografic seizures, cEEG was extended till 48-72 hours. First hour of cEEG was evaluated seperately. Electrografic or electroclinic seizures were treated in according to the status epilepticus protocol used in our clinic.
All patients were evaluated with Modified Pediatric Cerebral and Overall Performance Category Scale (PCOPCS) in terms of morbidity before discharge from hospital.
vi
The mean age of the 24 patients was 92.24 ± 69.5 months (4- 216 months). Of the 24 patients, 14 (58%) were female and 10 (42%) were male. From the point of the etiology, head trauma was found in six patients, it is the most common cause in our group (25%). The other causes were asphyxia (18%), intoxication (13%) , uremic encephalopathy (13%), hepatic encephalopathy (8%) and metabolic disease (8%) .
During first hour of cEEG, convulsive and nonconvulsive seizures were observed 1 (4%) and 2 (8%) patients respectively. Same values for 24 hour cEEG were as 4% and 16%. Convulsive seizures were found in only one patient. During 24 hour monitoring, eleven nonconvulsive seizure were observed in four cases . Two of them also displayed two nonconvulsive seizure during first hour of cEEG. When patients were evaluated, 18% of NCN was detected in the first hour and 82% developed within 24 hours. In our study, NCSE was not observed in any patient. It was concluded that the cEEG with 24 hours duration may be sufficient in cases with encephalopathy.
During follow-up, one patient died. In according to PCOPCS, 11 and 13 patients had good and bad prognosis respectively. The presence of lesion on neuroimaging and having nonconvulsive seizure were found as bad prognostic factors (p: 0.04 ve 0.02).
cEEG is still gold standard for the detection of nonconvulsive seizures. On the other hand there are some difficulties for application of cEEG in intensive care units. Multidisciplinary approach and cooperation are essential.
Keywords: Acute Encephalopathy; cEEG; Nonconvulsive Seizure; Pediatric Intensive Care Unit
vii TABLOLAR LİSTESİ
Tablo 1. Modifiye Glasgow Koma Skalası
Tablo 2. Modifiye Pediatrik Serebral ve Genel Performans Kategorisi Ölçeği Tablo 3. Başvuru Yakınmalarına Göre Hastaların Dağılımı
Tablo 4. Hastaların Etiyolojik Dağılımı
Tablo 5. Hastaların Kranial BT ve MRG Sonuçları Tablo 6. sEEG(1) Saptanan EEG Bulguları
Tablo 7. sEEG(1) ve sEEG(24) Bulgularının Karşılaştırılması
Tablo 8. Etiyolojiye Göre PCOPCS Skorlaması
Tablo 9. Nöroradyolojik İncelemeye Göre PCOPCS Skorlaması Tablo 10. Olguların Özet Tablosu
viii ŞEKİLLER LİSTESİ
Şekil 1. Bilinç Fonksiyonundan Sorumlu Olan Beyin Yapıları
Şekil 2. Epilepsi Sınıflaması
Şekil 3. ILAE 2017 Genişletilmiş Nöbet Sınıflaması
Şekil 4. Pediatrik Status Epileptikus Protokolü Şekil 5. Periyodik Deşarj (PD)
Şekil 6. Lateralize Periyodik Deşarj (LPD)
Şekil 7. Bilateral Bağımsız Periyodik Deşarj (BBPD) Şekil 8. Jeneralize Periyodik Deşarj (JPD)
Şekil 9. Trifazik Morfolojili Jeneralize Periyodik Deşarj
Şekil 10. Burst-supresyon Paterni
Şekil 11. Repetetif diken-dalga aktivitesi (RDD) Şekil 12. Repetetif diken-dalga aktivitesi Şekil 13. Ritmik Delta Aktivitesi (RDA) Şekil 14. Ritmik Delta Aktivitesi
Şekil 15. Hastaların Cinsiyet Dağılımı Şekil 16. Hastaların Yaşlara Göre Dağılımı
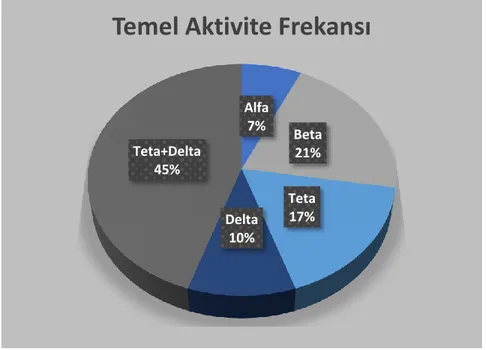
Şekil 17. İlk Bir Saatte Saptanan Temel Aktivite Frekans Dağılımı Şekil 18. Burst-supresyon Paterni (Olgu No:7)
Şekil 19. Trifazik Dalga (Olgu No:2)
Şekil 20. sEEG Monitorizasyonunda Saptanan Temel Aktivite Frekans Dağılımı Şekil 21. Reaktivite (Olgu No:5)
ix Şekil 22. Sağ Parietofrontal LPD (Olgu No:23)
Şekil 23. Bilateral Bağımsız Periyodik Deşarj (Olgu No:23) Şekil 24. Sol Parietooksipital Ritmik Deşarj (Olgu No:23) Şekil 25. Nonkonvülzif Nöbet (Olgu No:17)
Şekil 26. Nonkonvülzif Nöbet (Olgu No:21) Şekil 27. Nonkonvülzif Nöbet (Olgu No:23)
Şekil 28. KN/NKN Saptanması ile Monitorizasyon Süresi Arasındaki İlişki Şekil 29. Monitorizasyon Süresine Göre NKN Görülme Oranı
Şekil 30. Hastaların PCOPCS Skoru Dağılımı
Şekil 31. Nöroradyolojik Bulgu Varlığı ile Prognoz İlişkisi Şekil 32. Temel Aktivite Frekansına Göre PCOPCS Skorlaması Şekil 33. NKN Saptanan ve Saptanmayan Hastalarda Prognoz
x KISALTMALAR LİSTESİ
EEG: Elektroensefalografi
sEEG: Sürekli video-EEG monitorizasyonu NKN: Non konvülzif nöbet
NKSE: Non konvülzif status epileptikus KN: Konvülzif nöbet
ARAS: Assendan retiküler aktive edici sistem GKS: Glasgow koma skoru
pCO2: Parsiyel karbondioksit oranı İV: İntravenöz İM: İntramüsküler ml: mililitre mg: miligram gr: gram Na: Sodyum K: Potasyum Cl: Klor BUN: Üre EKG: Elektrokardiyografi USG: Ultrason görüntüleme BOS: Beyin omurilik sıvısı LP: Lomber ponksiyon
xi BT: Bilgisayarlı tomografi
MRG: Magnetik rezonans görüntüleme MRS: Magnetik rezonans spektroskopi SSS: Santral sinir sistemi
HİE: Hipoksik iskemik ensefalopati ÇYBÜ: Çocuk yoğun bakım ünitesi
ILAE: Uluslararası Epilepsi ile Savaş Derneği ACNS: American Clinical Neurophysiology Society PD: Periyodik deşarj
LPD: Lateralize periyodik deşarj
BBPD: Bilateral bağımsız periyodik deşarj RDD: Repetetif diken-dalga aktivitesi RDA: Ritmik delta aktivitesi
AEİ: Antiepileptik ilaç
PCOPCS: Modifiye Pediatrik Serebral ve Genel Performans Kategorisi Ölçeği sn: Saniye ms: Milisaniye dk: Dakika sa.: Saat Hz: Hertz µV: Mikrovolt SD: Standart sapma Min: Minimum
xii Maks: Maksimum
YC: Yabancı cisim
ADEM: Akut dissemine ensefalomiyelit KBY: Kronik böbrek yetmezliği KC Tx: Karaciğer Transplantasyonu FAA: Fankoni aplastik anemisi CPR: Kardiyopulmoner resusitasyon PRES: Posterior reversibl ensefalopati
CINCA: Kronik infantil nörolojik kutanöz ve artiküler sendrom HÜS: Hemolitik üremik sendrom
1
1. GİRİŞ VE AMAÇ
Akut ensefalopati ve koma, çocukluk çağının morbidite ve mortalitesi yüksek, önemli bir sorunudur (1-4) . Acil servise getirilen yaklaşık 50 hastadan biri ve çocuk yoğun bakım ünitesine yatırılan her beş hastadan biri akut ensefalopati ve koma tablosunda izlenen çocuklardır. Etiyolojik nedenler ve prognoz yoğun bakım ünitelerinin gelişmişlik düzeyine göre değişmektedir. Günümüzde gelişmiş yoğun bakım hizmeti ile mortalite oranları azalmış ve olguların prognozunu, gelişebilecek nörolojik sekelleri öngörmek ve gerekli tedavileri uygulamak önemli hale gelmiştir. Yapılan çalışmalarda, akut ensefalopatide, nöbet sıklığı %10-40 oranında bildirilmiştir (5) .
Elektroensefalografi (EEG) nöbet aktivitesini göstermede altın standarttır. Yine EEG’de gözlenen temel aktivite özellikleri, son nörolojik durumu öngörmede, önemli bir belirteçtir. Günümüzde, yenidoğan ve erişkin hastalarda, EEG’nin prognostik önemine dair çok sayıda çalışma olmasına karşın, çocuk hastalarda yapılan çalışmalar az sayıdadır (6) .
Ensefalopati tanısıyla yoğun bakıma yatırılan hastalarda nöbet aktivitesi sık görülmekle beraber bu nöbetlerin önemli bir kısmı nonkolvülzif tiptedir. Nonkonvülzif nöbetlerde (NKN) elektrografik aktiviteye eşlik eden klinik bulgular yok ya da minimaldir. Bu yüzden sürekli video-EEG monitorizasyonu (sEEG) olmadan, nonkonvülzif nöbetler farkedilmeyebilir. sEEG, NKN ve nonkonvülzif status epileptikusun (NKSE) tanınması, hastalara uygun tedavinin verilmesi ve nöron hasarını önlemeyi sağlamada yardımcı olmaktadır. Yapılan bazı çalışmalarda, monitorizasyon öncesi kısa EEG (30 dk) incelemesinde bir elektrografik paternin saptanmasının, sEEG’de, herhangi bir elektrografik patern bulunmasıyla anlamlı derecede ilişkili olduğu bulunmuştur. Rutin EEG sırasında ve sEEG sırasında nöbet yakalanma oranları sırasıyla %21 ve %40 oranındadır (7) . Kısa EEG çekiminde herhangi bir elektrografik patern saptanmamasına rağmen, sEEG’de, elektrografik patern saptanan olguların olması, bu hastalarda, kısa EEG çekiminin kısıtlı olduğunun göstergesidir.
Bu tezde akut ensefalopati tanısı ile izlenen hastalarda, sEEG ile konvülzif nöbet (KN), NKN, NKSE sıklığının saptanması, EEG bulguları ile kısa dönem prognoz arasındaki ilişkinin araştırılması amaçlanmıştır.
2
2. GENEL BİLGİLER
Akut ensefalopati, serebral fonksiyonlarda yaygın bir bozukluğun akut olarak
geliştiği durumdur. Temel klinik bulgu, bilinçlilik düzeyinde olan bozulmadır; buna farklı nörolojik bulgular –nöbet, ataksi, hemiparezi, kraniyal sinir tutulumları– eşlik edebilir. Akut ensefalopati, pratikte koma adıyla tanınan, acil tanı ve tedavi gerektiren bir durumdur.
Akut nörolojik bozukluk nedeni ile hastaneye başvuran hastaların %33’ünde bir nörolojik neden saptanırken, bu nedenlerin yarısı (%55-59) ensefalopatidir (7,8) . Ana klinik bulgu, bilinçlilik durumundaki akut değişikliktir.
2.1. Akut Bilinç Değişikliği
2.1.1. Tanım
Bilinç; assendan retiküler aktive edici sistem (ARAS) ve serebral korteksin fonksiyonel bütünlüğü ile, kişinin, kendisini, çevresini doğru algılayabilmesi ve uyaranlara uygun yanıt verebilmesi durumudur. İki komponenti vardır:
*uyanıklık
*farkında olma durumu (4) .
Farkında olmak için uyanık olmak gerekirken, uyanıklık için farkındalık gerekli değildir. Bilinçlilik durumu; serebral korteks, beyin sapı ve talamus aktiviteleri ve aralarındaki etkileşime bağlıdır. Bu sistemlerden biri bozulduğunda, bilinç bozukluğu ortaya çıkar (9) .
Uyanıklık, ARAS olarak adlandırılan ve beyin sapında yerleşik nöron topluluğuyla kontrol edilir, talamus ve beyin korteksinde yer alan nöronlarla direkt ilişki halindedir. Beyin sapı ve hemisferik işlevlerin bozulması, uyanıklık durumunda bozulmaya neden olur. Farkındalık ise, beyin korteksinde yer alan nöronların işlevleri ve birbirleriyle etkileşimlerine bağlıdır (10) .
Bilinç düzeyini ölçen objektif bir yöntem yoktur, ölçüm çeşitli klinik bulguların yorumlanmasını gerektirir. Yorumların standardizasyonunu sağlamak için çok sayıda klinik skorlama sistemi geliştirilmiştir. Bilinç değişikliği çok hafif değişikliklerden, sadece yaşamsal bulguların sürdüğü derin komaya kadar farklı derecelerde olabilir. Pratikte bilinç
3
değişikliğinin derecesini belirtmek için sıkça kullanılan kavramlar, hafiften ağıra doğru, aşağıda belirtilmiştir.
1) Konfüzyon (Yönelim bozukluğu): Çocuğun kişileri ve bulunduğu yeri yaşına
uygun olarak değerlendirememesidir. En hafif bilinç bozukluğudur. Dikkat bozulmuştur, ancak mental testlerin yapılabilmesi için yeterli uyanıklık sağlanabilir. Tipik olarak; devamlı veya aralıklı basit emirleri yapamama, uygun cevapları hemen verememe, düşüncelerdeki bozukluk şeklindedir. Çevrenin tam farkında değildir, çoğu kez yer ve zaman yönelimi bozulmuştur.
2) Letarji (Somnolans): Hastanın görsel, sözel veya dokunma ile verilen emirleri
kısmen yerine getirebilmesi (uyuşukluk hali) fakat kendi haline bırakıldığında kolayca uykuya geçme durumudur. Hasta, sözlü cevaplar verebilir, ağrılı uyaranlara karşı, vücudu koruyucu postür geliştirebilir.
3) Obtundasyon: Letarji ile stupor arası durumu tanımlar. Hasta ancak güçlü
uyaranlarla uyandırılabilir. Sözel cevap verebilir ancak uyarı sona erince tekrar derin uykuya geçer.
4) Stupor: Hasta uyandırılamaz, ağrıyı lokalize eder fakat sözel cevap vermez.
Ağrılı uyaranla fasiyo-vokal cevap denilen (ağrılı uyaranla inleme, yüzde buruşturma şeklinde tepki) durum gözlenebilir, ağrılı uyaranın kesilmesiyle sesli uyaranlar devam etse bile hasta uykuya meyillidir veya uyur.
5) Koma: Hastanın ağrılı uyaranlar ile uyandırılamadığı, yanıtsızlık durumudur
(9-12) .
2.1.2. Nöroanatomi
Bilinç düzeyi, serebral korteks, ARAS ve bunlar arasındaki bağlantılar tarafından düzenlenir. Normal bir bilinç düzeyi için ARAS, üst beyin sapı ve korteks arasındaki yolların sağlam olması gerekir. Retiküler aktive edici sistemi oluşturan yapılar; üst pons paramedian bölgeleri, orta beyin tegmentumu, septal bölgeleri, hipotalamus ve talamusun medial, intralaminar, retiküler nükleuslarıdır. Spinal kord, medulla, serebellum ve ponsun alt kısımlarının bilinç ile ilgisi yoktur. Bilincin idamesini sağlayan en önemli oluşum olan ARAS’ı etkileyen lezyonlarda olayın düzey ve genişliğine göre, uyku bozuklukları, koma veya akinetik mutizm gelişebilir. Dominant hemisfer lezyonlarında nondominant
4
hemisferden daha belirgin bilinç bozukluğu ortaya çıkmaktadır. ARAS ve talamus üzerinden kortikal nöronlar devamlı uyarılır ve uyanıklık sağlanır. Retiküler nukleuslardan kortekse, korteksten retiküler sisteme inen ve çıkan bağlantılar vardır. ARAS’a inen üç temel yol vardır. İlki, serebral korteksten talamik inhibitör mekanizma ile ilişkili olarak talamik retiküler nukleuslara gelen ve tekrar korteksle ilişkili olan yol; diğeri hipotalamustan limbik sisteme geçen ve prefrontal korteksle ilişkili yol ve son yol raphe nukleus, locus seruleus ve talamusun mediyal dorsal nukleusu ile ilişkili kortekste sonlanan yoldur. Şekil 1’de bilinç fonksiyonundan sorumlu olan beyin yapıları gösterilmiştir (13,14).
5 2.1.3. Etiyoloji
Akut ensefalopati etiyolojisinde serebral ve nonserebral nedenler sorumludur (15):
1- Epilepsi
Status Epileptikus Postiktal dönem
2- Toksik-Metabolik nedenler
Toksinler (ilaçlar, gazlar, zehirlenmeler) Metabolik
a) Osmolarite Bozukluğu
Diyabetik ketoasidoz (hiperglisemi) Hipoglisemi Hipernatremi Hiponatremi b) Endokrin Adrenal yetmezlik Hipoparatiroidzm Tiroid bezi bozuklukları Panhipopituarizm c) Hepatik Ensefalopati d) Metabolik Hastalıklar
Pirüvat metabolizma bozukluğu Glikojen depo hastalığı
Orta zincirli açil KoA dehidrogenaz eksikliği Üre siklus defektleri
e) Renal Hastalıklar
Akut-kronik üremik ensefalopati Diyalize bağlı ensefalopati Hipertansif ensefalopati f) Diğer
6
Parenteral hiperalimentasyon B kompleksi vitamin eksikliği
3- Enfeksiyonlar Menenjit Ensefalit
Meningoensefalit Sepsis
4- İntrakraniyal Yapısal Nedenler Serebral abse Serebral ödem Herniyasyon Hidrosefali İntrakraniyal hemoraji İntrakraniyal tümör 5- Hipoksik-İskemik Ensefalopati Kardiyak arrest Kardiyak aritmi
Konjestif kalp yetmezliği Hipotansiyon
Asfiktik doğum Suda boğulma
2.1.4. Akut Bilinç Değişikliği ile Gelen Hastaya Yaklaşım
Akut bilinç değişikliği ile gelen hastalarda, morbidite ve mortalitenin yüksek olması nedeni ile, olgularda hızlı karar vermek ve doğru tedavi yaklaşımını uygulamak önemlidir. Komadaki bir hastada klinik değerlendirme ve tedavi girişimleri aynı anda başlar. Akut dönemde yaşam kurtarıcı manevralar; hava yolunun açık tutulması, solunum ve dolaşımın etkin biçimde sürdürülmesinin sağlanması ve metabolik bozukluk var ise düzeltilmesidir
7
(16) . Bilinç değişikliği ile başvuran tüm hastalara uygun yol ile oksijen verilmeli, aşağıdaki durumların varlığında ise hasta entübe edilmelidir:
- Glasgow koma skoru (GKS) <8 olması - Hava yolu bütünlüğünün bozulması - Apne veya düzensiz solunum - Herniyasyon bulgularının varlığı - Havayolu koruyucu reflekslerin kaybı - Bilinç kaybının uzun sürmesi
- Gastrik lavaj uygulanması
- Nakil edilecek hastada nakil sırasında entübasyon ihtiyacı doğacağı şüphesi
Başlangıç muayenesinde; hastanın genel durumu, kan basıncı, nabız sayısı, vücut ısısı, solunum sesleri, solunum sayısı ve şekli, uyarılara cevabı, pupil genişliği ve ışığa yanıtı, anormal hareket veya duruş olup olmadığı değerlendirilir (15,17) . Servikal vertebralarda kırık veya subluksasyon olmadığı gösterilinceye kadar tüm travma şekillerinde boyun stabilize edilmelidir.
Vücut ısısı, nabız, kan basıncı ve oksijenizasyon fizyolojik sınırlarda tutulmaya çalışılmalıdır. Hipotansiyon, hipertansiyon, bradikardi, kan basıncında düşmeye neden olan kardiyak aritmi, hipertermi ve herniyasyon bulgularının varlığı acil tedavi gerektirir. Kan glukoz düzeyi saptanıncaya kadar ampirik olarak iv glukoz verilebilir. Şokun tabloya eşlik ettiği durumlarda hızlı sıvı replasmanı yapılmalı, gerekli durumlarda plazma ve inotropik destek uygulanmalıdır (17) . İntrakraniyal basınç arttığında, serebral perfüzyonun devam etmesi sistemik kan basıncının korunmasına bağlıdır. Bu nedenle sıvı kısıtlaması yapılmamalıdır. Ancak %5 ve %10 dekstroz gibi hipoosmolar sıvılar beyin ödemi riskini artıracakları için kontrendikedir (18).
Bilinci kapalı her hastada aksi kanıtlanana kadar intrakraniyal basıncın artmış olduğu kabul edilmelidir. Kliniği kötüleşen ve/veya herniyasyon bulguları ortaya çıkan hastada, intrakraniyal basıncı düşürücü girişimler acil olarak yapılmalıdır. Bu amaçla hasta, arteriyel PCO2 30-35 mmHg olacak şekilde hiperventile edilmeli ve kraniyal görüntüleme yapılıncaya kadar 0.5-1 gr/kg mannitol verilmelidir. Mannitol infüzyonu ile intrakraniyal basınçta yaklaşık 30 dakika içinde düşme beklenir (11) .
8 Nörolojik Bakı
Komanın nedeni ve varsa yapısal lezyonunun lokalizasyonunu belirlemek için muayenede aşağıdaki bulgulara dikkat edilmelidir:
I. Genel nörolojik değerlendirme a. Baş, boyun (travma)
b. Meninks irritasyon bulguları (menenjit, subaraknoid kanama, herniyasyon) c. Fundoskopik muayene (papil ödemi, retinal kanama)
II. Bilincin değerlendirilmesi a. Sözel yanıt b. Göz açma c. Motor cevap III.Motor fonksiyon a. Duruş i. Deserebre postür ii. Dekortike postür b. Kas tonusu
c. Derin tendon refleksleri d. Ağrıya motor yanıt e. Plantar yanıt
IV. Beyin sapı refleksleri a. Pupil genişliği ve ışığa yanıt b. Spontan göz hareketleri
c. Okülosefalik ve okülovestibüler refleks d. Kornea refleksi
V. Solunum paterni a. Cheyne Stokes solunumu
b. Santral nörolojik hiperventilasyon c. Apne
9 Bilinç Durumu
Bilinç durumunu değerlendirirken sözel, görsel ve ağrılı uyaranlar kullanılır. Uyarı düzeyi hastaya zarar vermeyecek şekilde kademeli olarak artırılır (17) . Ağrıya yanıt; supraorbital bası, tırnak yatağına bası veya aşil tendonunun sıkılması ile değerlendirilebilir. Periferik nöropati, spinal kord veya bazı beyin sapı lezyonlarına bağlı afferent ağrı yollarında hasar olan hastalarda supraorbital bası tercih edilir. Asimetrik yanıt tek taraflı yapısal hasarın lokalizasyonunda yardımcı olur. Komanın ağırlığını değerlendirmek için Glasgow Koma Skoru (GKS) kullanılabilir. Beş yaşından küçük çocuklar için düzenlenmiş modifiye GKS' nin (Tablo-1) kullanımı daha uygundur. Dokuz ayın altındaki çocukların ağrıyı lokalize edemeyeceği unutulmamalıdır (18) .
3-8 arası skor anlamlı nörolojik hasarı gösterirken, 9-12 arası skor orta derecede nörolojik hasarı, 13-14 skorları ise hafif nörolojik hasarı yansıtır (18) .
Tablo 1. Modifiye Glasgow Koma Skoru
Skor >5 yaş <5 yaş Göz Açma 4 3 2 1 Spontan Sesle Ağrıyla Açmaz Sözel 5 4 3 2 1
Oriyante Uyanık, agular, kelimeler söyler Konfüze Huzursuz, ağlıyor Anlamsız sözler Ağrıyla ağlıyor Anlamsız sesler Ağrıyla inliyor Ağrıya yanıt yok Ağrıya yanıt yok
Motor 6 5 4 3 2 1
Emirlere uyar Normal spontan hareketler Supraorbital ağrıyı lokalize eder (> 9 ay)
Tırnak yatağına basınç uygulandığında çeker Supraorbital ağrıya fleksiyon yanıtı verir Supraorbital ağrıya ekstansiyon yanıtı verir Supraorbital ağrıya yanıt vermez
10 Beyin Sapı Refleksleri
Beyin sapı reflekslerinin değerlendirilmesi komaya neden olan lezyonun lokalizasyonunu belirlemede ve beyin sapı herniyasyonunun varlığını değerlendirmede önemli bilgiler verir. Komadaki hastada nörolojik muayenenin en önemli parçasıdır ve sık aralıklarla tekrarlanmalıdır.
Pupil Genişliği ve Reaktivitesi
Gözün sempatik innervasyonunun herhangi bir yerindeki lezyonuna bağlı Horner sendromu dışında, talamusun üzerinde ve ponsun altında kalan bölgelerin lezyonlarında pupil reaksiyonu korunur. Bu nedenle pupil genişliği ve reaktivitesindeki anormallikler talamus ile pons arasındaki yapıların hasarına işaret eder ve beyin sapı herniyasyonu için uyarıcıdır. Ayrıca pupil reaksiyonunun değerlendirilmesi, komaya neden olan yapısal lezyonla, toksik-metabolik nedenlerin ayrımında yardımcı olur. Çünkü ikinci grupta pupil reaksiyonu genellikle korunmuştur. Kardiyak arrestte kullanılan atropin, önceden var olan göz hastalıkları ve yaralanmaları pupil reaksiyonunu etkileyerek yanlış değerlendirmeye neden olabilir. Ek olarak midriyatik ilaçların etkisinin yavaş şekilde ve asimetrik olarak kaybolabileceği unutulmamalıdır.
Pupil genişliği ve reaktivitesinde hafif derecede de olsa asimetri önemlidir. Pupil ışık reaksiyonunun azalması, unkal herniyasyonun ilk işareti olabilir. Herniyasyon ilerlediğinde 3. sinirin tam paralizisine bağlı olarak pupil dilatasyonu oluşur.
Göz Hareketlerinin Değerlendirilmesi
Normal göz hareketleri; beyin, beyin sapı, serebellum ve bunlar arasındaki bağlantılarla sağlanır. Göz hareketlerinin kontrol merkezi beyin sapının uyanıklıkla ilgili bölümü ile komşudur. Normal göz hareketlerinin korunması, görme yollarının bulunduğu beyin sapında pontomedüller bileşkedeki vestibüler nükleustan orta beyindeki okülomotor nükleusa kadar olan geniş bir bölümün sağlam olduğunu gösterir. Okülomotor sinir basıya çok duyarlıdır. Bu nedenle göz hareketlerinin değerlendirilmesi komaya neden olan beyin sapı lezyonunun varlığı ve düzeyi hakkında önemli bilgiler verir. Ayrıca tentoryal herniyasyona gidişi değerlendirmede uyarıcıdır.
Diğer uyarılara yanıtsız hastada istemli göz hareketlerinin varlığı, ''locked in'' sendromu, katatoni gibi durumları akla getirir. Komada göz kırpma refleksi kaybolur. Eğer
11
spontan olarak ya da parlak ışık, ses veya görüntüye göz kırpma yanıtı varsa pontin retiküler formasyon sağlamdır.
Tek taraflı 3. sinir paralizisinde etkilenen tarafta göz dışa ve aşağı doğru deviye olur. 6. sinir paralizisinde gözde içe deviasyon görülür. Ancak intrakraniyal basınçta artış yapan birçok durumda 6. sinir etkilendiğinden, izole 6. sinir paralizisinin lokalizasyon değeri azdır. Komatöz hastada 4. sinir paralizisini değerlendirmek zordur.
Refleks Göz Hareketleri
Okülosefalik refleks; hastanın başının vertikal (fleksiyon-ekstansiyon) veya horizontal (sağa-sola rotasyon) olarak bir yana ani olarak döndürülüp göz hareketlerinin izlenmesi ile değerlendirilir. Eğer horizontal (pons) ve vertikal (orta beyin) görme merkezleri sağlamsa gözlerde başın döndürüldüğü yönün aksi yönünde bir sapma olur [taş bebek gözü (doll's eye) fenomeni]. Horizontal manevra vertikal manevraya göre rölatif olarak daha zayıftır. Gözlerde hareketin olmaması veya asimetrik olması şeklindeki anormal yanıt orta beyin veya ponsta fonksiyon bozukluğunu gösterir. Bu manevralar, boyun stabilitesinden emin oluncaya kadar kesinlikle yapılmamalıdır. Eğer okülosefalik refleks pozitifse ileri değerlendirmeye gerek yoktur. Eğer yanıt negatifse daha güçlü bir uyaran olan soğuk su ile okülovestibüler (kalorik) test yapılır. Otoskopik muayene ile dış kulak yolunun açık ve timpanik membranın sağlam olduğundan emin olunduktan sonra beşer dakika ara ile 10 ml soğuk-buzlu su her iki dış kulak yoluna verilir. Baş yukarı kaldırılır ve arkaya eğilerek refleks lateral göz hareketlerinden sorumlu lateral semisirküler kanalın maksimum uyarılması sağlanır. Bu işlem ile uyarı yönüne doğru geçici konjuge göz deviasyonunu (beyin sapı yanıtı) takiben hızlı komponenti soğuk uygulanan kulağa zıt yönde nistagmus (kortikal yanıt) oluşması normal yanıt olarak kabul edilir. Aynı kulağa sıcak su uygulanması ise hızlı komponenti sıcak uygulanan kulak yönünde olan nistagmusa yol açar. Okülovestibüler yanıtın yokluğu pons-orta beyin disfonksiyonunu gösterir (11,18).
Komadaki Hastada Laboratuvar Çalışmaları
Başlangıç acil yaklaşım tetkik ve tedavisinden sonra yaşamsal fonksiyonları stabil duruma getirilen hastada koma nedenini belirlemeye yönelik testler yapılır. Tüm hastalarda serum elektrolitleri (Na, K, Cl), glukoz, kalsiyum, magnezyum, fosfor, amonyak, laktat, BUN, kreatinin, karaciğer fonksiyon testleri, tam kan sayımı ve arter kan gazlarına bakılmalıdır. Enfeksiyon düşünülen hastalarda kan kültürü, akut faz reaktanları, gerekiyorsa
12
koagülasyon testleri, kreatinin fosfokinaz, tiroid fonksiyon testleri, tiyamin, vitamin B12, folik asit ve plazma kortizol düzeylerine bakılabilir. Daha önce sağlıklı bir çocukta koma geliştiğinde, intoksikasyon ihtimali nedeniyle daha sonra yapılacak araştırmalar için idrar ve kan örneği ayrılmalıdır. EKG, uyarılmış potansiyeller, EEG, transfontanel USG, bilgisayarlı beyin tomografisi ve manyetik rezonans görüntüleme diğer yardımcı tanı araçlarıdır (18) .
Tedavi
Glasgow koma skoru 12 ve altında olan olan tüm hastalar mekanik ventilasyon ve nörocerrahi uygulanabilecek bir pediatrik yoğun bakım ünitesinde izlenmelidir. Akut bilinç değişikliğinde tedavinin ana prensipleri primer hasarı azaltmak, düzeltmek ve sekonder hasarın gelişmesini önlemektir (11,19).
1. Hava yolu, solunum ve dolaşım
Hava yolu stabilize edilmeli ve gerekirse hasta entübe edilmelidir. Hastanın spontan solunumu ve gaz değişimi normal olmasına rağmen entübasyondan yarar görebilir. Özellikle kafaiçi basınç artışı var ise entübasyondan çok yarar görecektir. Erken entübasyon, ventilasyon ve derin sedasyon kafaiçi basınç artışında önemlidir.
2. Komaya neden olan düzeltilebilir neden bulunur ve uygun tedavi yapılır
Hasta başında kan şekeri hemen kontrol edilmelidir. Hipoglisemi var ise düzeltilir. Hipoksik veya iskemik beyin hasarı olan hastalarda, ekstra glukoz anaerobik glikoliz ile lokal laktik asit üretimini arttırıp beyin hasarını ağırlaştırabilir. Bu hastalarda hiperglisemiden kaçınılmalıdır.
Hiponatremi, SSS enfeksiyonlarına eşlik eden önemli bir bulgudur. Hiponatremik konvülsiyon varlığı dışında, başlangıç sıvı tedavisinde hiponatreminin yavaş düzeltilmesi amaçlanmalıdır. Beyin ödemini artırıcı etkisinden dolayı hipoosmolar (%5-%10 dextroz) sıvılardan kaçınılmalıdır.
Bilinç durumu hızla bozulan fulminan karaciğer yetmezlikli hastada uygun destek tedavi yanında karaciğer transplantasyonu yaşam kurtarıcıdır.
Hipertansif ensefalopatinin prognozu eğer olaya iskemik hasar eklenmezse iyidir. Bu nedenle bilinci kapalı hastada kan basıncı artmışsa yavaş şekilde düşürülmelidir.
13 3. Koma derinliği değerlendirilir
Standart uygulama büyük çocukta Glasgow koma skorunu (GKS) ile, 5 yaş altında ise modifiye GKS ile değerlendirilir (Tablo-1).
4. Kafa içi basıncı değerlendirilir ve tedavi edilir
Çocuklarda intrakraniyal basıncın doğru ve güvenilir ölçümü için ventriküler kateter ve/veya eksternal gerilim ölçen prob veya kateter ucu basınç probu önerilmektedir. Ventrikülostomi kateteri aynı zamanda terapotik BOS drenajı avantajı sağlar, ucuzdur ve en güvenilir yöntem olarak kabul edilmektedir.
Serebral iskemi, serebral perfüzyon basıncının azalması ile ortaya çıkar. Serebral perfüzyon basıncı, ortalama arteriyel basınç ile intrakraniyal basınç arasındaki farka eşittir. Ağır travmatik hasarı olan (GKS<8) ve hepatik koma III. evreye ilerlemiş olan çocuklarda fontanel açık olsa bile intrakraniyal basıncın monitörizasyonu önerilmektedir. Ek olarak, sedasyon, nöromüsküler blokaj ve anestezi uygulaması nedeniyle nörolojik muayenesi sağlıklı yapılamayan çocuklarda intrakraniyal basınç izlenmelidir. İntrakraniyal hipertansiyon ile (genellikle >20 mmHg), nörolojik prognozun kötüleşmesi arasında güçlü bir ilişki olduğu gösterilmiştir. İntrakraniyal basıncın izlemi ve intrakraniyal hipertansiyonun agresif tedavisiyle klinik prognozun daha iyi olduğuna ilişkin kanıtlar vardır. İntrakraniyal basınç artışında en sık mannitol ve hipertonik sodyum klorür kullanılır.
5. Antikonvülzif tedavi
Konvülziyon kan beyin akımının artmasına ve böylece intrakraniyal basıncın artışına neden olur. Bu da ikincil beyin hasarına ve serebral herniyasyona yol açabilir. Bu
nedenle konvülziyon mutlaka durdurulmalıdır (9,20,21).
6. Lomber ponksiyon
Lomber ponksiyon ile santral sinir sistemi enfeksiyonu tanısı konulur. Etken patojen ve duyarlı olduğu antibiyotik saptanır.
14 8. Sıvı tedavisi
Menenjit ve kafa travmasında hipovolemi beyin hasarını artırır. Hipovolemi beyin perfüzyon basıncını azaltır ve beyin damarları dilate olarak intrakraniyal basıncın artmasına yol açar. Bu hastalarda hipotonik sıvı kullanılması hiponatremiye yol açarak beyin ödeminin gelişmesine veya ağırlaşmasına neden olur.
9. Görüntüleme
Afebril komada, fokal bulgu varlığında ve papilödem saptandığında kraniyal görüntüleme yapılmalıdır. Kraniyal bilgisayarlı tomografi (BT) ile koma nedeni ortaya konulabilir. Normal kraniyal BT, intrakraniyal basınç artışını dışlamaz. Posterior fossa ve beyaz cevher patolojilerini kraniyal magnetik rezonans görüntüleme (MRG) daha iyi gösterir. Kraniyal USG subdural patolojileri ve serebral infarktı göstermez, bu nedenle ön fontanel açık dahi olsa, derin komadaki bebeklerde kaniyal BT ve MRG tercih edilir.
2.2. Nöbet
2.2.1. Tanım
Nöbet, beyindeki aşırı, hızlı ve senkron elektriksel boşalımlara bağlı ortaya çıkan,
bilinç, davranış, duyu, hareket veya algılama fonksiyonlarında ani başlangıçlı, kısa süreli ve geçici stereotipik değişikliklerin izlendiği klinik durumdur (22) .
2.2.2. Sınıflama
Uluslararası Epilepsi ile Savaş Derneği’nin (ILAE) yaptığı sınıflamaya göre nöbetler başlangıcına göre fokal, jeneralize ve bilinmeyen diye üç ana gruba ayrılır. Eşlik eden motor ve motor olmayan belirtilere göre alt gruplar tanımlanır (23) .
15 Şekil 2. Epilepsi Sınıflaması
16 2.2.3. Konvülzif-Nonkonvülzif Nöbet Sıklığı
Akut ensefalopati, pediatrik acil servis başvurularının % 2.3’ünü oluşturur; yine çocuk yoğun bakım ünitelerine (ÇYBÜ) yatan hastaların % 0.9-11’inde akut ensefalopati vardır (24,25) .
Akut ensefalopatide, konvülzif nöbet sıklığı %19-28 olarak saptanmıştır (7) . Pediatrik yoğun bakım ünitesinde, sürekli video-EEG monitorizasyonu (sEEG) ile izlenen çocuklarda, %7-46 oranında elektrografik nöbet geliştiği gösterilmiştir (7) . sEEG ile ÇYBÜ’ye yatırılan akut ensefalopatili hastaların %10-40’ında NKN/NKSE geliştiği gösterilmiştir. Hastaların 1/3’ünde nöbetlerin NKSE şeklinde olduğu bildirilmiştir (26,27).
2.2.4. Tedavi
Nöbet ile gelen hastada öncelikle havayolu açılarak (gerekirse sekresyonları aspire edilerek) solunumu kontrol edilir. Dolaşımı kontrol edilerek damar yolu açılmalıdır.
İlk 15 dk. da eğer damaryolu yoksa; hastaya rektal diazepam (<5 yaş: 5mg, >5 yaş: 10 mg olacak şekilde) veya İM midazolam (0,2 mg/kg’dan, maks. 5 mg olacak şekilde)
uygulanır. Eğer damar yolu varsa; İV diazapam 0,2-0,3 mg/kg’dan, maks. 10 mg olacak
şekilde uygulanır. Benzodiazepinler 10 dk arayla 2 kez uygulanmalıdır.
15-30 dk.’da nöbetin devam etmesi durumunda, Difenilhidantoin veya Valproat veya Levetrasetam verilmelidir. İV fenitoin 15-20 mg/kg’dan yüklenip (maks 1000 mg) , 1-2 mg/kg/dk’dan infüzyona başlanır. Fenitoini verirken glukoz içerikli sıvılarla verilmediğinden emin olunmalıdır. Valproat ise 20-30 mg/kg’dan en az 30 dk.’da olacak şekilde verilir. İki yaşından küçük çocuklarda ve gösterilmiş bir metabolik hastalığı olanlarda kullanılmamalıdır. Levetrasetam ise 30-40 mg/kg’dan yüklenip (maks 1000 mg) 3-5 mg/kg/dk’dan infüzyona devam edilir.
İki doz benzodiazepin ve bir doz İV ilaca rağmen devam eden nöbetler, dirençli status olarak değerlendirilir, hasta entübe edilmeli ve yoğun bakım ünitesine sevki sağlanmalıdır. Bu durumda, solunum ve sıvı desteği sağlanarak İV midazolam 0,2 mg/kg bolus ve takiben 0,1 mg/kg/saat olacak şekilde infüzyon başlanır.
17
Şekil 4. Pediatrik Status Epileptikus Protokolü
Nöbet devam ediyorsa 10 dk’da bir tekrar 0,2 mg/kg bolus verilir ve infüzyon hızı artırılır. Daha önceden başlanan ilaçlara devam edilir. İlaçların etkin kan düzeyinin sağlandığı kontrol edilmelidir. Valproat infüzyonuna 3-5 mg/kg/saat dozda 2 saat boyunca yanıt alınmamışsa ilaç kesilir.
Nöbetin devam etmesi durumunda anestezik ilaçlar başlanır, tiopental İV 3-5 mg/kg’dan bir saatte yüklenerek 1-6 mg/kg/saatten idameye devam edilir, nöbet devam ediyorsa 10 dk.’da bir 1mg/kg/saat artırılır.
Nöbetin 24 saatten uzun süre devam etmesi, süper dirençli status epileptikus olarak değerlendirilir, ketamin veya propofol uygulanır (ketamin İV 1-5 mg/kg yükleme, 0,9-6 mg/kg/saatten idame; propofol İV 1-2 mg/kg yükleme, 1-12 mg/kg/saat idame dozda). Nöbet durduysa, 24 saat boyunca klinik ve EEG’de nöbetsizlik sağlandıktan sonra idame
18
antiepileptik tedavilere devam edilirken 4 saatte bir midazolam dozu azaltılır, anestezikler 4-6 saatte bir 1mg/kg/saat infüzyon dozu azaltılarak ve EEG kontrolü ile kesilir.
2.3. Elektroensefalografi (EEG)
2.3.1. Tanım
EEG, beynin elektriksel aktivitesinin kayıtlanması işlemidir. EEG ortalama 23 tane küçük elektrodun bir tür jel yardımı ile saçlı kafa derisine yerleştirilmesi ve bir bilgisayar yardımıyla beynin elektriksel aktivitesinin kaydedilmesi suretiyle yapılır. Elektrodlar uluslararası 10-20 sistemine göre yerleştirilir. Çekimde monopolar ve bipolar montajlar kullanılır. Tamamen ağrısız ve zararsız bir inceleme yöntemidir. EEG'nin doğru yorumlanabilmesi kaliteli kayıt yapılmasını gerektirmektedir. Beynin yapısal işlevlerinden çok fonksiyonel durumu hakkında bilgi verir (28,29) .
İlk olarak Hans Berger, 1925 yılında oğlunu denek olarak kullanarak, fronto-oksipital elektrotlar ile tek kanallı EEG trasesi elde etmiştir ve yine Hans Berger tarafından 1937’de hipoglisemi ile beyin aktivitesinde yavaşlama olduğu görülmüş ve o zamandan bu yana EEG, ensefalopatide temel tanı aracı olmuştur (30) . Bilinç değişikliği ve koma tablosunda olan tüm olgularda EEG incelemesi gereklidir. NKN/NKSE tanısı için tek inceleme yöntemidir. Metabolik, hipoksik-iskemik, endokrin, enfeksiyöz, inflamatuvar, hipertansif ensefalopatiler, nütrisyonel eksiklikler ve nörodejeneratif hastalıklarda EEG’de anormal bulgular gözlenebilir. Ensefalopatilerde bazı EEG paternlerine daha sık rastlanılmaktadır. Bu paternler tek bir etiyolojiye özgül değildir, ancak etiyoloji biliniyorsa EEG’nin prognoz öngörüsü yüksektir (28) .
2.3.2. Yoğun Bakım’da EEG Monitorizasyonu
Yoğun bakım ünitesinde izlenen kritik hastalarda beyin fonksiyonlarının değerlendirilmesinde, sEEG yaygın olarak kullanılan bir araç haline gelmiştir. EEG, ensefalopati ve komanın derecesini, bazen etiyolojisini belirlemek, non konvülzif nöbet / non konvülzif status epileptikusu (NKN/NKSE) tanımak, hipoksik iskemik beyin hasarı sonrasında prognozu belirlemek için kullanılmaktadır. Status epileptikus tedavisinde derin anestezinin monitorizasyonunda da sEEG kaydı gereklidir (29) . EEG’nin, ensefalopati
19
etiyolojisini belirlemede özgüllüğü çok azdır. Ancak, etiyoloji ne olursa olsun, EEG değişikliğinin düzeyi, ensefalopati şiddeti ve hastanın klinik durumu arasında anlamlı bir ilişki vardır (8,31) .
Yoğun bakım ortamında EEG kaydı bir takım teknik zorluklar içerir, çok fazla artefakt görülmektedir.
Konvansiyonel tam montajlı video-EEG, elektrografik nöbetlerin tanınması ve hastadaki anormal aktivitenin nöbet olup olmadığının gösterilmesi açısından en doğru tekniktir. Eşzamanlı video kayıtları, nöbetlerin hafif klinik belirtilerini tanımlamak, fizyolojik ve fizyolojik olmayan artefakt kaynaklarını belirlemek ve belirli bir klinik davranışın elektrografik bir nöbet olup olmadığını doğrulamak için gereklidir (22,32,33).
Rutin bir EEG çekimi yaklaşık 30 dk. sürelidir. Bu, daha çok tarama maksatlı bir işlemdir (26) . Çeşitli nedenlerle oluşan akut ensefalopatili hastalarda elektrografik nöbetler yaygındır. Çoğu elektrografik nöbet, dikkatli bir klinik gözlemle bile fark edilemeyebilir, bu nedenle bunların tanımlanması için sEEG çekimi gereklidir. Elektriksel nöbetlerin beyin hasarına katkıda bulunabileceği ve sonuçları daha da kötüleştirebileceğine dair kanıtlar artmaktadır. sEEG, akut ensefalopatisi olan kritik hasta çocukların bakımını geliştirmek için önemli bir araçtır (7,34) .
2.3.3. Sürekli video-EEG Monitorizasyonu (sEEG)
sEEG, ensefalopati ve komanın evrelendirilmesinde, seri çekimler ile hastanın takibinde önemli bir tanı ve takip aracıdır. Tedavi edilebilecek, durumu değişken olan status epileptikus, postravmatik koma, postopertatif serebral perfüzyon bozukluğu gibi durumlarda oldukça faydalıdır. Status epileptikus tedavisinde derin anestezinin monitorizasyonunda sEEG kaydı gereklidir (21) .
Yapılan bazı çalışmalarda sEEG öncesi, kısa EEG (30 dk) incelemesinde bir elektrografik patern saptanmasının, sEEG’de herhangi bir elektrografik patern gösterilmesiyle anlamlı derecede ilişkili olduğu bulunmuştur. Kısa EEG çekiminde herhangi bir elektrografik patern saptanmamasına rağmen monitorizasyonda elektrografik patern saptanan olguların varlığı, kısa EEG çekiminin kısıtlı olduğunun göstergesidir (29) .
sEEG’nin yaygın olarak kullanılması ile sık görülen EEG paternleri için ortak bir terminoloji gerekliliği olmuştur. Amerikan Klinik Nörofizyoloji Derneği (AKND) ilk kez 2005 yılında yoğun bakım monitorizasyonunda kullanılacak standart EEG terminolojisi
20
kılavuzunu yayınlamıştır. Bu kılavuz 2009 ve 2012 yıllarında yeniden düzenlenmiş, ritmik, periyodik paternlerin tanımlanması ile ilgili terminolojik veriler oldukça geniş ve ayrıntılı bir şekilde anlatılmıştır (35) .
2.3.4. Standartize Edilmiş Yoğun Bakım EEG Terminolojisi
Amerikan Klinik Nörofizyoloji Derneği, yoğun bakım monitorizasyonunda görülen aktiviteleri, ortak bir dil kullanım amacıyla standardize etmiştir (36) .
Periyodik Deşarj (PD): Ardışık dalga formları arasında ölçülebilir ve
tanımlanabilir bir deşarj aralığının olduğu, aynı morfoloji ve sürede tekrarlayan, düzenli aralıklarla ortaya çıkan dalga formudur. Diken, çoklu diken, keskin, keskin karakterli yavaş dalga şeklinde oluşabilir, dalgalar monofazik, bifazik veya trifazik olabilir. Tipik olarak, yüksek amplitüdlüdürler (100-300 µV) ve bir paternin periyodik ve ritmik olabilmesi için en az altı döngü boyunca devam etmesi gerekmektedir (34,36) . Deşarj ile, 0.5 sn.den kısa süren ve en fazla üç faz içeren (temel hattı en fazla iki kez kesebilen) aktiviteler tanımlanır. Aktivite süresi 0.5 sn.den uzun ve en az dört fazı varsa, bu aktivite “burst” olarak adlandırılır.
Şekil 5. Periyodik Deşarj (PD)
Bu patern tek taraflı ise lateralize periyodik deşarj (LPD), iki hemisferde asenkronsa, bilateral bağımsız periyodik deşarj (BBPD) olarak adlandırılır.
21
Şekil 6. Lateralize Periyodik Epileptiform Deşarj (LPD)
22
Periyodik deşarjlar, bihemisferik, simetrik ve senkron olarak ortaya çıkıyorsa
jeneralize periyodik deşarj (JPD) denir. Tedavi edilen konvülzif SE’de ve NKSE’de bu
patern görülür. Prognozu etiyoloji bağımlı ancak genel olarak kötüdür. Koma derinleştikçe, periyodik deşarjlar arasındaki aralık artar ve amplitüd düşer (24,43) . JPD, trifazik morfolojili ise, trifazik morfolojili JPD olarak adlandırılır. Daha çok hepatik ve üremik ensefalopatilerde görülse de diğer metabolik ve toksik ensefalopatilerde de görülebilir (21,24) .
23
Şekil 9. Trifazik Morfolojili JPD
Burst-supresyon paterni (Baskılanma-boşalım paterni): Zaman zaman diken
dalga ve keskin dalga aktivitesinin karıştığı jeneralize, senkron geniş dağılımlı yüksek voltajlı delta-teta aktivitesini baskılanma periyodları (10 µV’dan düşük voltaj) takip eder, 2-10 sn. aralar ile 1-3 sn. baskılanma görülebilir. Hipoksik iskemik ensefalopatide sıklıkla olur ve ağır beyin hasarını gösterir (34,36,37) .
24 Şekil 10. Burst-supresyon Paterni
Repetetif Diken-Dalga Aktivitesi (RDD): Diken (süresi 70ms’den kısa) veya
keskin (süresi 70-200 ms) dalga aktivitesini çoğunlukla bir yavaş dalganın izlediği, ardışık dalga formları arasında ölçülebilir ve tanımlanabilir bir deşarj aralığının olmadığı aynı morfoloji ve sürede tekrarlayan aktivitedir (34,36,38) .
Şekil 11. Repetetif diken-dalga aktivitesi (RDD)
25
Şekil 12. Repetetif diken-dalga aktivitesi (RDD)
Ritmik Delta Aktivitesi (RDA): Ardışık dalga formları arasında ölçülebilir ve
tanımlanabilir bir deşarj aralığının olmadığı aynı morfoloji ve sürede tekrarlayan delta frekansındaki dalga formudur. Yapısal beyin lezyonlarında, orta hat anomalilerinde ve spesifik olmayarak ensefalopatili hastalarda görülür (31,36).
26
Şekil 14. Ritmik Delta Aktivitesi (RDA)
Elektrografik nöbet: Zemin aktivitesinden farklı anormal, paroksismal 10 sn.den
uzun süreli, belli bir elektrografik alanı olan, frekans, morfoloji ve uzaysal yayılım açısından evolüsyon gösteren elektrografik aktivitedir.
Elektrografik nöbetler, konvülzif veya nonkonvülzif olabilir. Konvülzif nöbetler klinik belirtileri olan nöbetlerdir.
Nonkonvülzif nöbetler, subklinik nöbet olarak da adlandırılır; klinik bulguların
eşlik etmediği elektrografik nöbetlerdir. Video kaydı olmadan, bir elektrografik nöbete, klinik bulguların eşlik edip etmediği tam değerlendirilemez.
Elektrografik nöbet, kesilmeden 30 dk.’dan uzun sürerse ya da bir saatlik çekimin %50’sinden fazla bir zamanı kaplıyorsa elektrografik status epileptikus olarak adlandırılır.
Nonkonvülzif status epileptikus, devam eden elektrografik nöbete, motor
konvülzif hareketlerin eşlik etmediği, ancak bilinçlilik düzeyinde değişiklik, davranışsal veya vejetatif anormalliklerin görüldüğü nöbetlerdir. Sıklıkla tedavi edilebilen, geri dönüşlü bir klinik tablodur (39) .
27 3. GEREÇ VE YÖNTEM
3.1. Etik Kurul Onayı
Çocuk Sağlığı ve Hastalıkları alanında uzmanlık tezi olarak yürütülen bu çalışma ilaç dışı, prospektif bir çalışmadır. Bu çalışmanın yapılabilmesi için hipotez ve gerekçeler Ege Üniversitesi Tıp Fakültesi Etik Kurulu’na sunulmuş ve oy birliği ile kurul onayı alınmıştır (08.05.2018- No. 18-5 / 49) (Ek 1).
3.2. Çalışmaya Alınan Hastaların Değerlendirilmesi
Bu prospektif çalışmaya Ege Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Çocuk Yoğun Bakım Ünitesi’ne, Mayıs 2018-Kasım 2018 tarihleri arasında akut non-travmatik ve non-opere travmatik ensefalopati tanısı ile yatırılan, Glasgow Koma Skoru (GKS) ≤ 8 olan 24 hasta dahil edildi.
3.2.1. Demografik Verilerin Değerlendirilmesi
Hastaların primer hastalık ve tedavileri, yoğun bakımda kalış süreleri, yaş, cinsiyet gibi demografik bilgileri, özgeçmişlerinde medikal problem varlığı, özgeçmiş ve soygeçmişlerinde epilepsi varlığı, kullandıkları ilaçlar kaydedildi. Monitorizasyon öncesinde ve sırasında kullanılan sedatif ve nöromusküler blokaj yapan ilaçlar, antiepileptik ilaçlar (AEİ), dozları, uygulama saatleri, süreleri ve kullanım nedenleri not edildi.
3.2.2. Görüntüleme Yöntemlerinin Değerlendirilmesi
Yoğun bakım ünitesine yatış sonrasında detaylı nörolojik muayeneleri yapılmış olan hastaların giriş, monitorizasyon öncesi, yoğun bakımdan çıkış ve taburculuk GKS kaydedildi. Hastaların monitorizasyon öncesinde ve varsa sırasında yapılmış olan nörogörüntüleme bulguları kaydedildi.
28 3.2.3. Hastaların EEG Monitorizasyonu ile Değerlendirilmesi
Hastalarda, sEEG’ye yoğun bakım ünitesine yatıştan sonra mümkün olan en kısa sürede başlandı. Çekimin ilk bir saati ayrı olarak değerlendirildi. Monitorizasyon sırasında EEG kayıtları, uzman kişiler tarafından 6 saat aralarla değerlendirildi ve olgu rapor formuna kaydedildi. MRG uyumlu 21 elektrod, uluslararası 10-20 sistemine göre kep ile yapıştırıldı. Olgular en az 24 saat boyunca monitorize edildi, bu sürede patolojik deşarj saptanmayan olgularda sEEG sonlandırıldı. EEG’de NKN görülen ve temel aktivitesi kötü olan dört olgunun monitorizasyon süresi 48-72 saate kadar uzatıldı (Olgu No:24 48 saat, Olgu No:7,21,23 ise 72 saat) . Nöbet gelişen ve tedavi edilen olgularda, altı saat içinde nöbet tekrarı yoksa izlem sonlandırıldı. Elektrografik veya elektroklinik nöbet varlığında kliniğimizde uygulanan status tedavi protokolüne uygun tedaviler uygulandı.
3.3. EEG Analizi
EEG traseleri, bağımsız altı araştırıcı tarafından (2 çocuk nöroloji profesörü, 1 çocuk nöroloji uzmanı, 2 yandal uzmanı ve 1 asistan) aşağıda belirtilen kriterler doğrultusunda değerlendirildi. Bu değerlendirmede AKND’nin hazırladığı kritik bakım EEG terminolojisi esas alındı. Araştırmacılar arasındaki uyum, Kappa Uyum Katsayısı ile değerlendirildi. Araştırmacılar EEG traselerini bağımsız değerlendirdikten sonra birarada traseleri tekrar değerlendirdiler. Fikir ayrılığı olan deşarjlar için fikir birliğine varıldı. Değerlendirmede aşağıdaki değişkenler göz önüne alındı:
1.TEMEL AKTİVİTE FREKANSI: Hakim frekans not edildi (alfa, beta, teta,
delta) . İki frekans hakimiyeti eşitse ikisi de kaydedildi.
2. FİZYOLOJİK UYKU YAPISI: En az bir uyku özelliğinin (uyku mekikleri
veya k kompleksi) olup olmadığı kaydedildi.
3. REAKTİVİTE: Dokunma, ses gibi uyaranlarla ortaya çıkan amplitüd veya
frekansta artma veya azalma şeklinde olan değişiklikler.
4.SÜREKLİLİK: Trase boyunca atenüasyon veya supresyonlara bakıldı. Suprese
aktivite, çekimin >%50’sinden fazlaysa supresyon burst paterni olarak kabul edildi. Sürekli
29
Hemen hemen sürekli: Tüm kaydın %10’undan az sürede atenüasyon veya supresyon olması
Kesikli: Bu periyodların kaydın %10-49unu kapsaması
Supresyon burst: Bu periyodların süresi tüm çekimin yarısından fazla olması
5. ASİMETRİ (AMPLİTÜD): Hemisferler arası amplitüd farkı > %50’den fazla
ise belirgin asimetri olarak kabul edildi.
6. FREKANS ASİMETRİSİ: Hemisferler arasında, frekans açısından > 1 Hz fark
varsa belirgin asimetri kabul edildi.
7. PERİYODİK DEŞARJ ‘ların olup olmadığı ve varsa özelliği not edildi. 8. RİTMİK AKTİVİTE var olup olmadığı, varsa egemen lokalizasyon not edildi. 9. FOKAL EPİLEPTİFORM AKTİVİTE: Fokal diken, keskin veya bunlarla
yavaş dalga kombinasyonu varsa belirtildi.
10.TEKRARLAYICI DİKEN YAVAŞ DALGA AKTİVİTESİ varsa
kaydedildi.
11. SIRPIDs: Uyaranla oluşan (aspirasyon, dokunma, gürültü gibi) ortaya çıkan
periyodik, ritmik veya iktal aktivite varsa kaydedildi.
12. KN/NKN/NKSE varsa kaydedildi. Konvülzif nöbette gözlenen motor belirtiler
kaydedildi.
Nonkonvülzif nöbet için aşağıdaki özellikleri taşıyan deşarjlar iktal patern olarak kabul edildi (40,41) :
a. Tekrarlayıcı fokal veya jeneralize diken, çoklu diken, keskin, diken-yavaş dalga, keskin yavaş dalga deşarjlarının frekansı > 2.5 Hz ise
b. Yukarıda tanımlanan deşarjların frekansı <2.5 Hz, ancak eşlik eden fokal klinik bulgular varsa ( yüzde seyirme, bir yöne bakma, nistagmus, ekstremitelerde miyoklonus)
c. Lateralize veya bilateral bağımsız periyodik deşarjlara, hızlı veya ritmik aktivite ya da ritmik yavaş dalga aktivitesine, hızlı veya keskin aktivite eşlik ediyorsa
d. Lateralize ritmik delta aktivitesinin frekansı > 2 Hz ise
e. JPD frekansı > 2 Hz veya hızlı veya ritmik aktivite ile birlikteyse ve altta toksik/ metabolik bir etiyolojik neden yoksa iktal aktivite olarak değerlendirildi ve antiepileptik ilaç uygulandı.
30 3.4. Morbidite, Mortalite ve Sağ Kalım Değerlendirmesi
Hastalar, klinikten çıkmadan önce değerlendirildi. Yoğun bakım izleminden sonra nöbetleri varsa özellikleri, tedavi değişikliği kaydedildi. Hastalara Modifiye Pediatrik Serebral ve Genel Performans Kategorisi Ölçeği (PCOPCS) uygulandı (42,43) (Tablo-2) .
Tablo 2. Modifiye Pediatrik Serebral ve Genel Performans Kategorisi Ölçeği
GRUPLAMA SKOR SINIF AÇIKLAMA
GRUP 1. İyi Prognoz
1 Normal Sağlıklı çocuklar
2 Hafif sakatlık Yaşıtlarıyla etkileşime girebilen bilinçli ve uyanık; okulda öğrenebilir, ancak öğrenme yeteneği sağlıklı çocuklardan daha zayıf olabilir ve hafif kalıcı sekeller olabilir.
GRUP 2. Kötü Prognoz
3 Orta sakatlık Bilinçli, beyin işlevleri günlük aktiviteler için yeterlidir, ancak hafıza veya karakter değişikliği, hafif hemiparezi, disfaji, ataksi, sekonder epilepsi veya diğer kraniyal sinir felcinin değişmesi ile karakterize engellilik olasılığı vardır. Özel eğitim sınıflarında öğrenme güçlüğü veya öğrenme gereksinimi gerekebilir.
4 Ciddi sakatlık Bilinç vardır, ancak beyin fonksiyon bozukluğu ve bilişsel veya davranışsal bozulma nedeniyle en az 24 saat bakım gerekir.
5 Koma veya vejetatif durum
Uzamış koma, ancak beyin ölümü belirtilerinin olmaması, yanıtta azalma, uyarılma mevcudiyeti, göz açma, emme, esneme, uyku döngüsü ve fokal hareket varlığı mevcuttur.
6 Ölüm / beyin ölümü EEG'de beyin ölümü / spontan solunum yok, refleks yoktur.
31
3.5. İstatiksel Analiz
Veri analizleri Ege Üniversitesi Tıp Fakültesi Biyoistatistik Anabilim Dalı’nda yapıldı. İstatistiksel analiz için SPSS (Statistical Package for Social Sciences) for Windows 25.0 paket programı kullanıldı. Nümerik değişkenler aritmetik ortalama ± standart sapma (SD) ya da medyan (min-maks) ile; kategorik değişkenler ise sayı ve yüzdeler olarak özet istatistik şeklinde sunuldu. Nümerik değişkenlerde verilerin normal dağılım uygunluğu Shapiro-Wilk Test ile değerlendirildi. Normal dağılıma uygun olmayan nümerik değişkenlerde eşleşmiş gruplarda Wilcoxon analizi kullanıldı. Önemlilik durumunda ikili karşılaştırmalar Dunn Testi ile yapıldı. Kategorik verilerde gruplar arası karşılaştırma çapraz tablolar oluşturularak kikare analizi ile yapıldı. Farklı değerlendirme eğrilerinin dağılımlarının birbiri ile uyumu, Kappa Uyum Katsayısı ile değerlendirildi. İstatistik analizlerde anlamlılık düzeyi p<0.05 olarak alındı.
32
4. BULGULAR
4.1. Klinik Bulguların Değerlendirilmesi
Mayıs 2018 - Kasım 2018 tarihleri arasında Ege Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Çocuk Yoğun Bakım Ünitesine, akut non-travmatik ve non-opere travmatik ensefalopati tanısı ile yatırılan, Glasgow Koma Skoru (GKS) ≤ 8 olan 24 hasta çalışmaya dahil edildi.
24 hastanın 14’ü (%58) kız, 10’u (%42) erkekti. Ortalama yaş, 92,24±69.5 ay (4 ay-216 ay) idi. Hastaların cinsiyet ve yaş dağılımları Şekil 15 ve 16’da gösterilmiştir.
Şekil 15. Hastaların Cinsiyet Dağılımı
KIZ 58% ERKEK
42%
33
Şekil 16. Hastaların Yaşlara Göre Dağılımı
Hastaların, yakınmaları başladıktan sonraki hastaneye başvuru süreleri ortalama 142,5 ± 93.3 dk., olup 40-270 dk. arasında değişmekteydi.
Çocuk yoğun bakım ünitesine yatışından itibaren 124,8 ± 61,07 dk. (30-240 dk.) içinde EEG monitorizasyonuna başlandı. Ortalama sEEG monitorizasyon süresi 1620 ± 907,01 dk. (1080-4320 dk.) olarak hesaplandı. Burst supresyon ve nonkonvülzif status saptanan 7 numaralı ve 21 numaralı hasta ile hem konvülzif hem de non konvülzif nöbet saptanan 23 numaralı hastanın monitorizasyon süreleri 72 saate uzatıldı, diğer hastaların monitorizasyon süresi 24 saat idi.
Eş zamanlı video kaydı çalışmaya alınan tüm hastalara çekim boyunca uygulandı. Monitorizasyon sırasında hastaların GKS ≤ 8 olduğu için tamamı oro-trakeal entübeydi.
Hastaların yoğun bakım ünitesinde kalış süreleri ortalama 13,75 ± 11,6 gün (2 gün-46 gün) olarak hesaplandı. 3 3 2 1 2 3 1 1 1 2 3 2 4 4 3 3 5 5 0 1 2 3 4 5 6
0-1 yaş 1-3 yaş 3-5 yaş 5-10 yaş 10-15 yaş 15-18 yaş