T.C.
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
İNTRAVENÖZ İMMUNGLOBULİN TEDAVİSİ ALAN AĞIR İMMÜN
YETMEZLİKLİ HASTALARDA RUHSAL DURUM ÖZELLİKLERİ,
YAŞAM KALİTESİ VE AİLE ÖZELLİKLERİ
Dr. Binay KAYAN OCAKOĞLU
ÇOCUK VE ERGEN RUH SAĞLIĞI VE HASTALIKLARI ANABİLİM DALI
UZMANLIK TEZİ
TEZ DANIŞMANI Prof. Dr. H. Serpil ERERMİŞ
İZMİR
ÖNSÖZ
Uzmanlık eğitimim süresince bir çocuk ve ergen psikiyatristinin sahip olması gereken tüm vasıfları kazanmam yolunda benimle tüm bilgi ve tecrübelerini paylaşan ve öğrencileri olmaktan bir ömür boyu gurur duyacağım başta Ana Bilim Dalı Başkanımız Prof. Dr. Tezan BİLDİK olmak üzere tüm değerli hocalarım, Prof. Dr. Eyüp Sabri ERCAN, Prof. Dr. Burcu ÖZBARAN, Prof. Dr. Zeki YÜNCÜ ve Doç. Dr. Sezen KÖSE’ye,
Beni bu mesleğe adım attığım ilk günde bir anne şefkati ve sıcaklığıyla karşılayıp, bu mesleği sevdiren, sonsuz tecrübelerini ve bilgilerini bilgelikle aktaran; hepimizin ustası, hocası Prof. Dr. Cahide AYDIN’a,
Bu çalışmayı birlikte tasarlayıp yürüttüğümüz, çalışma sürecinin her aşamasında bilgisini, zamanını ve deneyimlerini benimle özveriyle paylaşıp, sabırla destek olan ve birlikte çalışmaktan gurur duyduğum değerli tez danışman hocam Prof. Dr. Serpil ERERMİŞ’e,
Çalışmanın bir ayağını oluşturan immunoloji alanında bilgisini, tecrübesini benimle paylaşan, özenle ve özveriyle çalışmanın yürütülmesini sağlayan, Prof. Dr. Necil KÜTÜKÇÜLER, Prof. Dr. Güzide AKSU, Doç. Dr. Neslihan EDEER KARACA ve Uzm. Dr. Ezgi ULUSOY'a,
İstatistik alanında bilgisini, tecrübesini ve desteğini özveriyle ve sabırla paylaşan ve çalışmanın bir sonuca varmasını sağlayan Prof. Dr. Mehmet ORMAN’a ve Arş. Gör. Semiha ÖZGÜL’e,
Asistanlık süresince bana arkadaş, yoldaş, usta, çırak olan ve bu dört yılı hayatım boyunca unutamayacağım güzel anılarla dolduran tüm asistan arkadaşlarıma,
Çalışmaya katılmaya gönüllü olarak çalışmanın oluşumuna destek olan tüm katılımcı çocuklar ve ailelerine,
Çalışmanın uygulamasında özveriyle ve özenle bana yardımcı olan tüm psikolog, sosyal hizmet uzmanı, hemşire, teknisyen, sağlık memuru ve sağlık personeline,
Hayatlarını beni bu noktaya taşımaya adayan ve bu yolda yıllardır her türlü özveriyi sunan canım annem babam Hanım – Turgut KAYAN’a ve ablam Şenay KURT başta olmak üzere tüm aileme,
Son olarak her an yanımda olan, sevgisi ve desteğiyle her zorluğu aşmamı sağlayan, hayatıma anlam katan; eşim, meslektaşım, her şeyim Fevzi Tuna OCAKOĞLU’na,
Tüm samimiyetimle sonsuz teşekkürlerimi sunuyorum.. İzmir, 2016
TABLO LİSTESİ
Tablo 1. Primer İmmün Yetmezlikler ... 9
Tablo 2. Primer İmmün Yetmezliklerin Sınıflandırması- Klinik Pratikte ... 9
Tablo 3. Tanı Gruplarına İlişkin Dağılım ... 29
Tablo 4. Olguların Yaş Ortalamalarına İlişkin Tanıtıcı Özellikler ... 29
Tablo 5. Örneklemin Yaş Gruplarına İlişkin Tanıtıcı Özellikler ... 30
Tablo 6. Cinsiyete Göre Dağılım ... 30
Tablo 7. Örneklemin Okula Devam Etme Durumu ... 31
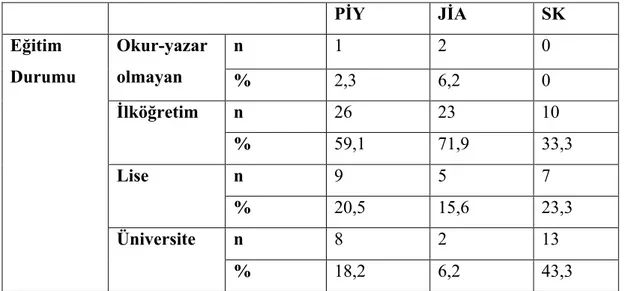
Tablo 8. Örneklemin eğitim durumuna ilişkin tanıtıcı özellikler ... 32
Tablo 9. Annelerin yaş gruplarına ilişkin tanıtıcı özellikler ... 33
Tablo 10. Annelerin eğitim durumlarına ilişkin tanıtıcı özellikler ... 34
Tablo 11. Annelerin mesleklerine ilişkin tanıtıcı özellikler ... 34
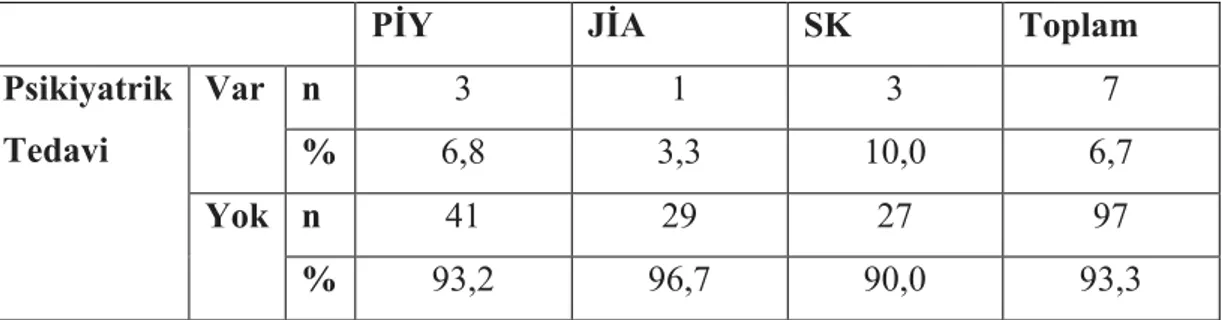
Tablo 12. Annelerin psikiyatrik tedavi alıp almamalarına ilişkin tanıtıcı özellikler 35 Tablo 13. Babaların yaş gruplarına ilişkin tanıtıcı özellikler ... 36
Tablo 14. Babaların eğitim durumlarına ilişkin tanıtıcı özellikler ... 36
Tablo 15. Babaların meslek gruplarına ilişkin tanıtıcı özellikler ... 37
Tablo 16. Babaların daha önceden psikiyatrik tedavi alma durumlarına ilişkin tanıtıcı özellikler ... 38
Tablo 17. Hastaların sağlık güvencelerine ilişkin tanıtıcı bilgiler ... 38
Tablo 18. Ailelerin gelir düzeylerine ilişkin tanıtıcı bilgiler ... 39
Tablo 19. Primer immün yetmezlik alt tipleri ... 40
Tablo 20. JİA alt tipleri ... 40
Tablo 21. Hasta gruplarının semptom yaşı, tanı yaşı ve hastalık sürelerinin değerlendirilmesi ... 41
Tablo 22. Hasta gruplarında hastaneye geliş ve hastaneye yatış sıklığının değerlendirilmesi ... 41
Tablo 23. PİY hastalarının hastalık ağır düzeyleri ... 42
Tablo 24. JİA hastalarının hastalık ağırlık düzeyleri ... 42
Tablo 25. PİY hastalarının tedavilerine ilişkin tanıtıcı özellikler ... 42
Tablo 26. JİA'lı hastaların tedavilerine ilişkin tanıtıcı özellikler ... 43
Tablo 27. PİY'li hastalarda görülen komplikasyonlara ilişkin tanıtıcı bilgiler ... 43
Tablo 28. PİY Hasta Grubunda Komplikasyon Sayılarının Değerlendirilmesi ... 44
Tablo 30. JİA Hasta Grubunda Komplikasyon Sayılarının Değerlendirilmesi ... 45
Tablo 31. Psikopatoloji Durumunun Değerlendirilmesi ... 45
Tablo 32. Hasta Gruplarında Psikopatoloji Görülme Durumunun Değerlendirilmesi ... 46
Tablo 33. Psikiyatrik Tanıların Değerlendirilmesi ... 47
Tablo 34. Grupların ÇDÖ Puanlarının Karşılaştırılması ... 48
Tablo 35. Grupların ÇATÖ Puanlarının Karşılaştırılması ... 48
Tablo 36. Normal Dağılmayan ÇDDÖ Puanlarının Değerlendirmesi ... 50
Tablo 37. Normal Dağılmayan ÇDDÖ Puanlarının İkili Karşılaştırması ... 50
Tablo 38. Normal Dağılan ÇDDÖ Puanlarının Değerlendirmesi ... 51
Tablo 39. PİY Grubunda Yaş Grupları Psikopatoloji İlişkisi ... 52
Tablo 40. PİY Grubunda Cinsiyet Psikopatoloji İlişkisi ... 52
Tablo 41. PİY alt tiplerinde Psikopatoloji Görülme Sıklığı ... 53
Tablo 42. PİY grubunda hastaneye geliş sıklığı ve psikopatoloji ilişkisi ... 54
Tablo 43. PİY grubunda hastanede yatış sıklığı ve psikopatoloji ilişkisi ... 54
Tablo 44. PİY grubunda hastaneye geliş sıklığı ve duygudurum bozukluğu görülme sıklığı arasındaki ilişki ... 54
Tablo 45. PİY grubunda IVIG alma sıklığı ve psikopatoloji ilişkisi ... 55
Tablo 46. PİY grubunda IVIG alma süresi ve psikopatoloji ilişkisi ... 55
Tablo 47. PİY grubunda IVIG alma süresi ve duygudurum bozukluğu görülme sıklığı arasındaki ilişki ... 56
Tablo 48. PİY grubunda IVIG alma sıklığı ve duygudurum bozukluğu görülme sıklığı arasındaki ilişki ... 56
Tablo 49. PİY grubunda komplikasyon sayısı ve psikopatoloji ilişkisi ... 57
Tablo 50. PİY grubunda yılda geçirilen enfeksiyon sayısı ve psikopatoloji ilişkisi57 Tablo 51. PİY grubunda komplikasyon sayısı ve duygudurum bozukluğu görülme sıklığı arasındaki ilişki ... 57
Tablo 52. PİY grubunda yılda geçirilen enfeksiyon sayısı ve duygudurum bozukluğu görülme sıklığı arasındaki ilişki ... 57
Tablo 53. PİY grubunda hastalık süresi ve psikopatoloji ilişkisi ... 58
Tablo 54. PİY grubunda hastalığın ağırlık düzeyi ve psikopatolojiler arasındaki ilişki ... 59
Tablo 55. Kardeşlerde Kronik Hastalık Varlığı ve Psikopatoloji Görülme Sıklığı İlişkisi ... 60 Tablo 56. Kardeşlerde Kronik Hastalık Varlığı ve YDB Görülme Sıklığı İlişkisi . 61 Tablo 57. PİY grubunda ÇDÖ puanları ile hastalıkla ilişkili faktörler arasındaki
korelasyonun değerlendirilmesi ... 61 Tablo 58. PİY grubunda hastalık ağırlık düzeyi ile ÇDÖ puanları arasındaki
ilişkinin değerlendirilmesi ... 62 Tablo 59. PİY grubunda ÇATÖ puanları ile hastalıkla ilişkili faktörler arasındaki
korelasyonun değerlendirilmesi ... 63 Tablo 60. PİY grubunda hastalık ağırlık düzeyleri ile ÇATÖ alt ölçekleri arasındaki ilişkinin değerlendirilmesi ... 64 Tablo 61. PİY grubunda ÇATÖ ölçek puanları ile psikopatoloji varlığının
değerlendirilmesi ... 65 Tablo 62. PİY grubunda cinsiyete göre ÇATÖ alt ölçek puanlarının dağılımı ... 66 Tablo 63. PİY grubunda ÇDDÖ alt ölçek T skrolar ile hastalıkla ilişkili faktörlerin
korelasyonun değerlendirilmesi ... 67 Tablo 64. PİY grubunda duygudurum bozukluğu ile normal dağılıma uymayan
ÇDDÖ puanları arasındaki ilişkinin değerlendirilmesi ... 69 Tablo 65. PİY grubunda duygudurum bozukluğu ile normal dağılıma uyan ÇDDÖ puanları arasındaki ilişkinin değerlendirilmesi ... 69 Tablo 66. PİY grubunda yıkıcı davranım bozuklukları ile normal dağılıma
uymayan ÇDDÖ puanları arasındaki ilişkinin değerlendirilmesi ... 70 Tablo 67. PİY grubunda yıkıcı davranım bozuklukları ile normal dağılıma uyan
ÇDDÖ puanları arasındaki ilişkinin değerlendirilmesi ... 71 Tablo 68. ÇİYKÖ Çocuk Ölçek Puanlarının Değerlendirilmesi ... 72 Tablo 69. ÇİYKÖ Anne Ölçek Puanlarının Değerlendirilmesi ... 73 Tablo 70. PİY grubunda hastalıkla ilişkili faktörler ile ÇİYKO-çocuk alt
ölçeklerinin korelasyonu ... 74 Tablo 71. PİY grubunda hastalıkla ilişkili faktörler ile ÇİYKÖ-ebeveyn alt
ölçeklerinin korelasyonu ... 74 Tablo 72. PİY grubunda, ÇİYKO-çocuk formu ile hastalıka ğırlık düzeyi
Tablo 73. PİY grubunda, ÇİYKÖ-ebeveyn formu ile hastalık ağırlık düzeyi
arasındaki ilşkinin değerlendirilmesi ... 76 Tablo 74. PİY grubunda duygudurum bozuklukları görülme sıklığı ile ÇİYKÖ
çocuk formu alt ölçekleri arasındaki ilişkinin değerlendirilmesi ... 77 Tablo 75. PİY grubunda duygudurum bozuklukları görülme sıklığı ile ÇİYKÖ
ebeveyn formu alt ölçekleri arasındaki ilişkinin değerlendirilmesi ... 78 Tablo 76. PİY ve JİA gruplarında ÇİYKÖ çocuk ve ebeveyn formları arasıdndaki
korelasyonun değerlendirilmesi ... 79 Tablo 77. Annelerin SCL-90-R ölçek puanlarının değerlendirilmesi ... 81
KISALTMALAR
SYK: Sağlıkla İlgili Yaşam Kalitesi PİY: Primer immün yetmezlik IVIG: İntravenöz immünglobülin JİA: Juvenil İdiopatik Artrit
CVID: Genel değişken immün yetmezlik SCID: Ağır Kombine İmmun Yetmezlik JRA: Juvenil romatoid artrit
SK: Sağlıklı Kontrol
EÜTF: Ege Ünivetsitesi Tıp Fakültesi
ÇDŞG-ŞY: Okul Çağı Çocuklari İçin Duygulanım Bozuklukları ve Şizofreni Görüşme Çizelgesi Şimdi ve Yaşam Boyu Şekli
ÇDÖ: Çocuklar için Depresyon Ölçeği
ÇATÖ: Çocukluk Çağı Anksiyete Tarama Ölçeği ÇİYKÖ: Çocuklar İçin Yaşam Kalitesi Ölçeği
ÇDDÖ: Çocuk ve Gençler İçin Davranış Değerlendirme Ölçeği - Anne-Baba Formu
SCL-90-R: Ruhsal Belirti Tarama Listesi ÖTP: Ölçek Toplam Puanı
FTP: Fiziksel Sağlık Toplam Puanı PSTP: Psikososyal Sağlık Toplam Puanı MTX: Metotreksat
NSAI: Non-steroid antiinflamatuar
ANOVA: Varyans Analizi (Analysis of Variance)
EKLER LİSTESİ
Ek 1: Hasta Grupları İçin Sosyodemografik Veri Formu Ek 2: Sağlıklı Kontroller İçin Sosyodemografik Bilgi Formu Ek 3: Ruhsal Belirti Tarama Listesi (SCL-90-R)
Ek 4: 4-18 Yaş Çocuk ve Gençler İçin Davranış Değerlendirme Ölçeği-Anne-Baba Formu (ÇDDÖ)
Ek 5:Çocuklar için Depresyon Ölçeği (ÇDÖ)
Ek 6: Çocukluk Çağı Anksiyete Tarama Ölçeği (ÇATÖ)
Ek 7: Çocuklar İçin Yaşam Kalitesi Ölçeği (ÇİYKÖ)- Çocuk ve Ebeveyn Formları Ek 8: Bilgilendirilmiş Gönüllü Olur Formu 6-12 yaş Primer İmmün Yetmezlik Formu
Ek 9:Bilgilendirilmiş Gönüllü Olur Formu 13-18 yaş Primer İmmün Yetmezlik Formu
Ek 10: Bilgilendirilmiş Gönüllü Olur Formu 6-12 yaş Juvenil İdiopatik Artrit Ek 11: Bilgilendirilmiş Gönüllü Olur Formu 13-18 yaş Juvenil İdiopatik Artrit Ek 12: Bilgilendirilmiş Gönüllü Olur Formu Sağlıklı Kontrol
Ek 13: Etik Kurul Onayı
İÇİNDEKİLER Önsöz ... iii Kısaltmalar ... iv Tablo Listesi ... v Ekler Listesi ... ix İçindekiler ... x 1. GİRİŞ ... 1 2. GENEL BİLGİLER ... 3 2.1. Kronik Hastalık ... 3
2.2. Kronik Hastalıkların Çocuk ve Ergenler Üzerindeki Etkileri ... 3
2.3. Primer İmmün Yetmezlikler ... 7
2.3.1. Primer İmmün Yetmezlikte İntravenöz İmmünglobulin Tedavisi ... 11
2.4. Juvenil İdiopatik Artritler ... 11
2.5. Yaşam Kalitesi ... 12
2.6. Primer İmmün Yetmezlikli Çocuklarda Yaşam Kalitesi ve Ruhsal Durum Özellikleri ... 14
2.7. Juvenil İdiopatik Artritli Hastalarda Yaşam Kalitesi ve Ruhsal Durum Özellikleri ... 17
3. AMAÇ ... 19
4. VARSAYIMLAR ... 20
5. GEREÇ ve YÖNTEM ... 21
5.1. Araştırmanın Tipi ... 21
5.2. Araştırmanın Yeri ve Zamanı ... 21
5.3. Araştırmanın Evreni ... 21
5.4. Araştırmanın Örneklemi ... 21
5.5. Örneklem Gruplarının Oluşturulması ... 22
5.6. Çalışmaya Alınma Ölçütleri ... 23
5.7. Çalışmadan Dışlama Ölçütleri ... 23
5.8. Uygulama ... 23
5.9. Araştırmada Kullanılan Veri Toplama Araçları ... 24
5.9.1. Hasta Grupları İçin Sosyodemografik Veri Formu ... 24
5.9.3. Ruhsal Belirti Tarama Listesi (SCL-90-R) ... 24
5.9.4. 4-18 Yaş Çocuk ve Gençler İçin Davranış Değerlendirme Ölçeği - Anne -Baba Formu (ÇDDÖ) ... 25
5.9.5. Çocuklar İçin Depresyon Ölçeği ( ÇDÖ ) ... 26
5.9.6. Çocukluk Çağı Anksiyete Tarama Ölçeği (ÇATÖ) ... 26
5.9.7. Okul Çağı Çocukları İçin Duygulanım Bozuklukları ve Şizofreni Görüşme Çizelgesi-Şimdi ve Yaşam Boyu Şekli Türkçe Uyarlaması (ÇDŞG-ŞY) ... 26
5.9.8. Çocuklar İçin Yaşam Kalitesi Ölçeği- Çocuk ve Ebeveyn Formu (ÇİYKÖ) ... 27
5.10. Verilerin Analizi ve Değerlendirme Yöntemleri ... 28
5.11.Etik Kurul Onayı ... 28
5.12.Bütçe ... 28
6.BULGULAR ... 29
6.1. Örneklemin Tanıtılmasına İlişkin Bulgular ... 29
6.1.1. Tanı Gruplarına İlişkin Dağılım ... 29
6.1.2. Yaş ... 29
6.1.3. Cinsiyet ... 30
6.1.4. Eğitim Durumu ... 31
6.2. Anne ve Baba Demografik Özellikleri ... 32
6.3. Hastalıkla İlgili Özellikler ... 39
6.3.1. Tanılar ... 39
6.3.2. Semptom Yaşı, Tanı Yaşı ... 40
6.3.3. Hastaneye Geliş Sıklığı, Yatış Sıklığı ... 41
6.3.4. Hastalık Ağırlık Düzeyleri ... 41
6.3.5. Hastaların Tedavilerinin Değerlendirilmesi ... 42
6.3.6. Komplikasyon Tipleri ve Komplikasyon Sayıları ... 43
6.4. Psikopatoloji ... 45
6.4.1. Psikiyatrik Tanılar. ... 45
6.4.2. ÇDÖ Puanlarının Değerlendirilmesi ... 47
6.4.3. ÇATÖ Puanlarının Değerlendirilmesi ... 48
6.4.4. ÇDDÖ Puanlarının Değerlendirilmesi ... 49
6.5.1. Yaş. ... 51
6.5.2. Cinsiyet ... 52
6.5.3. PİY Alt Tipleri ... 53
6.5.4. Hastaneye Geliş Sıklığı, Hastanede Yatış Sıklığı ... 54
6.5.5. IVIG Alma Süresi ve Sıklığı ... 55
6.5.6. Komplikasyon Sayısı, Enfeksiyon Sayısı ... 56
6.5.7. Hastalık Süresi ... 58
6.5.8. Hastalığın Ağırlığı ... 58
6.5.9. Sosyoekonomik Düzey ... 59
6.5.10. Anne - Baba Eğitim Düzeyi ... 59
6.5.11. Kardeş Sayısı, Kardeşlerde Kronik Hastalık Varlığı ... 60
6.5.12. ÇDÖ'yü Etkileyen Değişkenlerin İncelenmesi ... 61
6.5.13. ÇATÖ'yü Etkileyen Değişkenlerin İncelenmesi ... 62
6.5.14. ÇDDÖ'yü Etkileyen Değişkenlerin İncelenmesi ... 66
6.6. Yaşam Kalitesinin Değerlendirilmesi ... 71
6.6.1. Çocuklar İçin Yaşam Kalitesi Ölçeği - Çocuk Formu ... 71
6.6.2. Çocuklar İçin Yaşam Kalitesi Ölçeği - Ebeveyn Formu ... 72
6.6.3. Yaşam Kalitesine Etki Eden Faktörlerin Araştırılması ... 73
6.6.4. ÇİYKÖ Ebeveyn ve Çocuk Formları Arasındaki Korelasyon ve İlişkinin Değerlendirilmesi ... 79
6.7. Annelerin Ruhsal Durum Özelliklerinin Değerlendirilmesi ... 80
6.7.1. SCL-90-R Ölçeği İle Hastalıkla İlişkili Faktörlerin Değerlendirilmesi ... 81
6.7.2. SCL-90-R Ölçeği İle Psikopatoloji Görülme Sıklığı Arasındaki İlişkinin Değerlendirilmesi 7. TARTIŞMA ... 83
7.1.Sosyodemografik Özellikler ... 83
7.2.Hastalık ve Tedavi İle İlgili Özellikler ... 85
7.3.Psikopatolojinin Değerlendirilmesi ... 87
7.4.Yaşam Kalitesinin Değerlendirilmesi ... 91
7.5.Annelerin Ruhsal Durum Özelliklerinin Değerlendirilmesi ... 97
8. SONUÇLAR ... 99
9. KISITLILIKLAR ve ÖNERİLER ... 100
11. ABSTRACT ... 104 12. KAYNAKLAR ... 106 13. EKLER ... 119
1. GİRİŞ
Süreğen hastalık, normalden sapma veya bozukluk gösteren, kalıcı yetersizlik bırakan, geriye dönüşü olmayan, patolojik değişiklikler sonucu oluşan, hastanın rehabilitasyonu için özel eğitim gerektiren, uzun süre boyunca bakım, gözetim ve denetim gerektireceği beklenen durum olarak tanımlanmaktadır (1).
Tıp bilimindeki gelişmelerle, önceden ölümcül olarak düşünülen çocukluk çağı hastalıklarının % 90' ında yaşam süreleri erişkin yaşama dek uzamaktadır (2). Kronik hastalığa sahip çocuk ve ergenler ve ailelerindeki duygusal sorunların evrensel anlamları olmamalarına karşın, araştırmalardan gelen kanıtlara göre; kronik hastalığı olan çocuklarda daha fazla duygusal ve davranışsal sorunlar geliştiği saptanmıştır (3) . Kronik hastalıklara ikincil olarak gelişen psikolojik sorunların prevalansı %10-30 dur (3,4).
Sağlıkla İlgili Yaşam Kalitesi (SYK), hastanın kendi sağlığından hoşnutluğu ile ilgili öznel algısı olarak ifade edilir ve öznel algılar bireyin psikososyal durumu ile doğrudan ilgilidir. Geçtiğimiz on yıllık sürede, hastaların yaşam kalitelerini iyileştirmek ve sağlık hizmetlerindeki kaliteyi arttırmak amacıyla pediatrik yaşam kalitesini geliştirmede ve kullanım oranında belirgin bir artış olduğu görülmüştür (5,6).
Primer immün yetmezlik (PİY), immün sistemin nadir görülen kalıtsal hastalıklarının heterojen bir grubudur (7). Primer immün yetmezlikler seyrek görülen bir hastalık grubu olmakla birlikte ciddi morbidite ve mortaliteye yol açması nedeni ile klinik ve epidemiyolojik açıdan önem taşır (8).
Tedavi edilmemiş veya yeterince tedavi edilmeyen PİY hayati tehdit eden enfeksiyonların görülmesine, kronik organ hasarına veya beklenen yaşam süresinde belirgin azalmaya yol açabilir (9). Bununla birlikte, PİY'li hastaları anlamada ve tedavi etmede yaşanan gelişmelerle, önceden hayatta kalamayan çocukların erişkinliğe kadar iyi bir şekilde yaşaması sağlanmıştır. PİY tedavisi enfeksiyon riskini oldukça azaltan profilaktik ve koruyucu tedavileri içerir.
İntravenöz immünglobülin (IVIG) infüzyonu, PİY'li çocuklarda immün yetmezliği düzeltmeyi hedefleyen yaygın bir tedavidir. (10). IVIG infüzyonu morbidite ve mortaliteyi azaltmakla beraber, kronik bir hastalık olması nedeniyle,
PİY ve tedavisi çocuğun ve ailenin günlük işlevselliğine ve iyi oluş haline azımsanmayacak ölçüde bir yük getirir (10).
PİY' liğin kronik doğası ele alındığında, PİY'li çocukların psikososyal gelişiminin, örneğin kendilik algısı, öz saygı, kişilerarası ilişkiler ve sosyal aktivitelerinin, diğer pediatrik durumlarda ve erişkin PİY' lilerde gözlendiği gibi etkilenmesi beklenmektedir (11–13). Bununla birlikte, bu populasyonda sağlıkla ilişkili yaşam kalitesini değerlendiren çok az sayıda çalışma olması nedeniyle, primer immün yetmezliğin çocuklarda sağlıkla ilişkili yaşam kalitesini ve PİY'li çocukların ruhsal durumunu nasıl etkilediği yönündeki veriler kısıtlıdır (14–16).
Ülkemizde de PİY'li çocukların yaşam kalitesini ve ruhsal durum özelliklerini belirten bir çalışmaya rastlanmamıştır. Bu çalışmamızda, IVIG tedavisi alan PİY'li çocuklarda yaşam kalitesinin ve ruhsal durum özelliklerinin, çocuklarda başka bir kronik hastalık grubu olan Juvenil İdiopatik Artrit (JİA) tanısına sahip olan çocuklarla ve sağlıklı kontrollerle karşılaştırılarak değerlendirilmesi amaçlanmıştır.
2. GENEL BİLGİLER 2.1. Kronik Hastalık
Süreğen hastalık, normalden sapma veya bozukluk gösteren, kalıcı yetersizlik bırakan, geriye dönüşü olmayan, patolojik değişiklikler sonucu oluşan, hastanın rehabilitasyonu için özel eğitim gerektiren, uzun süre boyunca bakım, gözetim ve denetim gerektireceği beklenen durum olarak tanımlanmaktadır . Süreğen çocukluk hastalıkları çeşitlidir; doğuştan anomaliler, doğuştan kalp hastalıkları, epilepsi, süreğen böbrek yetmezliği, kanserler, hemofili, diyabet, kistik fibrozis, astım gibi (1).
Çocukluk çağı hastalıkları eğer çocuğun hastane ve evde çok zaman geçirmesini gerektiriyorsa, yoğun bir tedavi programına ihtiyaç varsa, tıbbi gideri fazlaysa ve son bir yıl veya daha fazla bir süredir çocuğun normal aktivitelerini etkiliyorsa çocukluk dönemi kronik sağlık sorunu olarak da tanımlanır (17).
Tıp bilimlerinin ilerlemesi ve yeni yapılan çalışmalarla, çocukluk çağındaki süreğen ve ölümcül hastalıklarda yaşam süreleri uzamaktadır. Yaşam süresinin uzaması ile birlikte hasta çocuk ve ailesi, hastalığın getirdiği psikososyal etkilere daha uzun süre maruz kalmaktadırlar. Çocukların ve ailelerinin hastalıklarından psikolojik olarak etkilenme düzeyleri ve kaygı düzeylerindeki değişiklikler pek çok değişkene bağlı olarak farklılıklar göstermektedir (1). Çocukluk döneminde kronik hastalık yaygınlığı %10-20 olarak bildirilmektedir. Bu gruptaki çocukların %10’u ağır düzeydedir (18) .
Birçok pediatrik hastalıkta tedavi yöntemlerinin gelişmesiyle birlikte yaşam sürelerinin arttığı, bununla birlikte yeni morbiditeler ve psikososyal sorunların ön plana çıktığı gözlenmektedir. Bugüne dek yapılan araştırmalarda, kronik hastalığı olan çocuklarda sağlıklı akranlarına göre daha fazla oranda duygusal ve davranışsal sorun bulunmuştur. Bu çocuklarda en sık gözlenen psikiyatrik hastalıklar uyum bozukluğu, akut stres tepkileri, depresyon ve kaygı bozuklukları gibi içe yönelim sorunları ve travma sonrası stres bozukluğudur (19).
2.2. Kronik Hastaliklarin Çocuk Ve Ergenler Üzerindeki Etkileri
Kronik hastalığa sahip çocuk ve ergenler ve ailelerindeki duygusal sorunların evrensel anlamları olmamalarına karşın, araştırmalardan gelen kanıtlara göre; kronik
hastalığı olan çocuklarda daha fazla duygusal ve davranışsal sorunlar geliştiği saptanmıştır (3). Kronik hastalıklara ikincil olarak gelişen psikolojik sorunların prevalansı %10-30' dur (3,4). Bunlar uyum sorunlarından depresyona kadar varabilen ve çocuğun tüm dış dünya ile bağlantılarının kopmasına neden olan ağır duygusal sorunlar olabilir (3,4,20).
Hastalık sürecinde yaşanan ağrı, yorgunluk ve diğer fiziksel semptomlar, düzenli tedavi gereksinimi nedeniyle sık hastane kontrolleri ve yatışlar, tedaviye ikincil gelişen komplikasyonlar, fiziksel görünümdeki değişiklikler, prognozun belirsiz olması ve günlük yaşamdaki kısıtlılık gibi karakteristik özellikler psikiyatrik sorunlar için risk oluşturmaktadır. Bu çocuklarda okula devam sorunları eğitimin aksamasına ve akademik başarıda düşmeye, akran ilişkilerinin azalmasına neden olmaktadır. Tüm bunların sonucunda kendini farklı hissetme ve izolasyon duyguları, öz saygıda düşme sık görülen durumlar olarak karşımıza çıkmaktadır (21,22).
Kronik hastalıklar çocuğun yaşı, içinde bulunduğu koşullar, kişiliği, hastalığın tipi ve süresi gibi çok çeşitli etkenlere bağlı olarak hafiften önemli düzeylere kadar sıkıntı oluşturabilmekte; bu sıkıntı çocukta geçici ya da tüm yaşamı boyunca sürecek izler bırakabilmektedir (23). Çocuğun kaygılı ya da karşı koyucu olması gibi mizaç ve kişilik özellikleri, çocuğun hastalığa bakışını ve tedaviye katılımını etkiler (24). Aile işlevselliği, yaşıt ilişkileri, kültürel inançlar ve yaklaşımlar gibi etkenlerin de tıbbi hastalığı olan çocuklar üzerine etkisi vardır. Kendi aralarında etkileşim içinde olan birçok etkene bağlı olarak aile üyeleri, yaşıtları ve diğerleri çcouğun hastalığından etkilenirler ve bunlar sırasıyla çocuğu etkiler (25).
Çocukların hastalanmasının ve hastaneye yatırılmasının ruhsal örselenmeye yol açmasından çoğu kez endişe edilir. Oysa bu her zaman söz konusu değildir. Çünkü birey, belli düzeyde zorlanma ile başa çıkabilecek şekilde donanmıştır. Ayrıca ruhsal örslenenme, bireyin, herhangi bir deneyime egemen olabilmesini sağlayacak toplumsa ruhsal gücüne bağlı olarak bireyden bireye farkeder. Ruhsal örslenenmeye etki eden etmenler; zorlanmanın dozu, bireysel farklılıklar, çocuğun gelişim aşaması olarak gruplanabilir (26). Çocuğun ruhsal örselenmesi ruhsal ve fiziksel işlevlerinin ve yeteneklerinin ne kadar yaralandığına bağlı olarak değişir. Çocuğun ruhsal örselenmesi hastanın kendisi, ailesi ve tedavi ekibi ile ilgili inançlarına, duygularına,
fantazilerine ve tutumlarına bağlıdır. Yapılmış olan çalışmalar hastalık kavramını anlama ile çocuğun bilişsel olgunlaşması arasında olumlu bir ilişki olduğunu ortaya koymuştur. Ancak çocuğun hastalık kavramını anlamasında yalnızca bilişsel gelişim yeteneklerinin gelişimini göz önünde bulundurmak yanlıştır. Çocuklar hastalık kavramını kendi kişisel deneyimlerine göre anlarlar. Hastalık, bu konuda olumsuz deneyimi olana çocuğun bunaltısını arttırıcı olabilir. Çocuğun hastalığa karşı olan inançlarını da tanımak gerekir (24).
Kaygı, gerileme, duygudurum değişiklikleri ve bedensel işlevlerdeki değişiklikler gibi hastalığa ve hastaneye yatışa olan bazı tepkiler kişiler için tipik olsa da bazı tepkiler bireyin gelişimsel düzeyine özgüdür. Bu yüzden farklı gelişimsel düzeylerine bağlı olarak, olayların algılanmalarını etkileyen farklı kaygılara, algılara ya da yapılara sahip olabilirler (27).
3 yaş ve öncesi çocuklar için kendilik farkındalığı olmadığı için bebek, hastalığı olduğunun da farkında değildir. Hastalığın yol açtığı fiziksel değişiklikler sebebiyle ağlayabilir ya da huzursuzluk, emmekten keyif almama gibi memnuniyetsizlik belirtileri gösterebilir (24).
3-6 yaş arası çocuklarda, ebevyenlerden ayrılmayı ve bireyselleşmeyi öğrenme, sembolleri ve dili kullanmaya başlama en önemli özelliklerdir. Terk edilme ve bedensel zarar görme ile ilgili kaygılar bu dönemde çok fazla görülmektedir. Ben merkezcilik ön plandadır ve hastalığı, hastaneye yatışı ya da yapılan ağrılı bir işlemi kötü bir davranışın sonucu olarak görür (28). Daha uzun süreli ayrılıkların üstesinden gelebilirler ancak hala birincil bağlanma figürüne ihtiyaçları devam eder. Beş yaşın altındaki çocukların, hastalığı kendilerine yönelik bir ceza olarak algıladığı, dolayısıyla bu çocuklar için hastalığın adı ve niteliğinden çok, anne babasının sevgisini kaybedip kaybetmedikleri, onlardan ayrı kalıp kalmayacakları ve hastanede anne babaları yanlarında yokken, onlara acı veren bir işlem yapılıp yapılmayacağı ile ilgili kaygılar önde gelir (29). Hastalanmanın getirdiği sıkıntı ve endişe, çocukta regresyona sebep olabilir. Çocuğun o güne dek kazanmış olduğu becerilerde gerileme görülebilir (27).
7-13 yaş arası dönemi çocuklarda deneyimleri düzenleme ve sıraya koyma ihtiyacı ve kurallar öncelik kazanır. Kontrolü kaybetme ve ölüm korkusu bu dönemde gelişir. Hastalığı anlamada artış ile gerekli işlemleri ya da hastaneye yatış
ihtiyacını kabul edebilirler. Ancak hala hastalığın yanlış bir şey yapmaktan kaynaklandığını düşünür, hastalığı bulaşma sonucu edindiklerine inanırlar (28). Bu yaştaki çocuklar hastalık ile ilgili daha çok şey anlatabilir, anlayabilirler ve tedavilerine daha aktif katılabilirler. Hastalıklarını somut yakınmalarla tanımlayabilirler. Hastalık uygun bakımla düzelir şeklinde anlaşılır. Bu dönemde yaşam, hareketle eş tutulduğundan, hastalıklarına ilişkin suskunluk ve bu konuda konuşmama, bu yaş çocuklarında şaşırtıcı bir şekilde, hastalıklarının ölümcül olduğu algısının doğmasına yol açar. Aileden ayrılış, yabancı insanlar ve tanımadıkları bir hastanede terk edilme korkusu, okul çağındaki çocukların en büyük endişesidir. Normal koşullarda bu dönemdeki çocuklar için en önemli aktivite okuldur. Oysa hayatlarını tehdit eden hastalıklar, çocukların okula devam etmelerinde ve başarılarında önemli bozukluklara yol açabilir. Okul öncesi çocuklara oranla, okul çağındaki çocukların hastalığa ilişkin bilgileri artmıştır. Tıbbi incelemeler ve yapılacaklar hakkında bilgi edinmek isterler. Hastalıktan, yapılan tedaviden ve hastalığın kendi vücutlarına vereceği zarardan korkarlar. Bu nedenle çocuğun, doktoruna hastalığı ve tedavisi hakkında sorular sorabilmesi önemlidir. Hastalık ve tedavinin tartışılması çocuğun yaşına ve olgunluk düzeyine bağlı olmalıdır. Tedavi programı ve yapılacak girişimler hakkında kısaca bilgi verilmelidir. Ağrı ve diğer fiziksel rahatsızlıklar hakkında verilen gerçekçi bilgiler çocuk ve doktoru arasındaki güveni arttırır (27).
Ergenlik döneminde ikinci ayrılma ve bireyleşme öğrenme gerçekleşir, akranlarına bağlıdır ve onlardan epeyce etkilenmiştir. Gençler, cinsel gelişimleri ile ilişkili konulara da duyarlıdır ve tıbbi bakım sağlayanların üreme sistemini etkileyen tıbbi durumları olan gençlere karşı daha duyarlı olması gerekir. Diğer gelişim dönemleri ile kıyaslandığında ergenlik, risk alma davranışıyla daha fazla ilişkilidir. Kronik tıbbi durumu olan gençlerin kendi hastalıklarıyla çatışan risk alma davranışlarında bulundukları da bildirilmiştir. Ergenler için hastalığın kendisi temel sorundur. Hastalık, bağımlılığın kaybolması ve gelecekle ilgili planların bozulması şeklinde algılanır. Bu dönemde kronik hastalık ergenin herşeye gücü yetebileceği düşüncesi ve yüksek enerji düzeyleriyle çatışabilir ve ergenin bu süreçteki gelişimini yavaşlatabilir. Medikal tedaviye uyumsuzluk bu süreçte sık görülen problemlerdendir (27).
Kronik hastalıklar çocuğun yanı sıra aileyi de olumsuz etkilemektedir. Bu çocukların ebeveynlerinde tanı ve prognozun kabullenilmesinde zorluklar, gelecekle ilgili endişeler, hastalıkla ilgili sorumluluklar ile kişisel ve günlük yaşam sorumluluklarını dengelemekte zorluk, sürekli bakımın getirdiği ekonomik yük gibi stres faktörleri nedeniyle evlilik ilişkisinde sorunlar, kaygı ve depresyon gibi ruhsal sorunlarda artış saptanmıştır (30–32). Aileler hastalıkla ilişkili sık hastaneye başvuruları, çok yönlü tedavi ve bilinmeyen hastalık süreci gibi stresörlerle baş etmek zorundadırlar. Aile, sosyal ve okul rutinleri için çocuğun işlevsel sınırlılıklarını ve tedavi gereksinimlerini karşılama konusunda uyum zorundadır. Bakım vericinin içinde bulunduğu ortamın bireysel, kültürel toplumsal gibi zorlukları ve zayıflıklarının anlaşılması önemlidir. Her aile üyesi ve bakım verici, kendi gelişimsel, biyolojik, psikolojik ve sosyla durumu ile ilişki içinde, ayrı bir varlık olarak değerlendirilir. Anne babanın psikolojisi kronik ve ölümcül hastalık tanısı koyulduğunda bazı duygusal evereler geçirirler. Şok, akut korku ve anksiyete, yadsıma sonrasında kızgınlık ve içerleme duygusu, kendisini veya eşini suçlama, durumu kabullenme (27).
Kronik hastalıklı çocuğun ailesi üzerindeki çalışmalar genel olarak anne üzerinde odaklanmıştır. Anneler genellikle çocuğun bakımını üstlenir, hemşirelik hizmetine katılırlar ve hastane yatışlarında çocukla beraber uzun süreli kalabilirler. Birçok çalışmada kronik hastalığı olan çocukların annelerinde depresyon saptanmıştır (33). Kronik hastalıklı çocuğu olan anne-babalar, çocuklarının bakımı ve idaresi için farklı taleplerle karşı karşıyadır. Çocuğun kronik durumu, ailenin yaşamına etki eder ve yeni duruma uyum sağlamayı zorunlu kılar. Sosyal desteğin ve aile doyumunun azalması, iletişim güçlüklerini artırırken; maddi zorluklar, organizasyon bozukluklarının yaşanmasına yol açar. Kronik hastalığı olan çocukların ailelerinde boşanma oranlarının yüksek olduğu bildirilmektedir (34).
2.3. Primer İmmün Yetmezlikler
Primer immün yetmezlik, immün sistemin nadir görülen kalıtsal hastalıklarının heterojen bir grubudur (7). Primer immün yetmezlikler seyrek görülen bir hastalık grubu olmakla birlikte ciddi morbidite ve mortaliteye yol açması nedeni ile klinik ve epidemiyolojik açıdan önem taşır (8).
En sık karşılaşılan primer immün yetmezlikler hümöral immün sistem kusurları, hücresel immün sistem kusurları, kombine immün yetmezlikler, fagositer sistem kusurları ve kompleman sistemi kusurlarıdır. İmmün yetmezliklerin klasik klinik bulguları arasında yineleyen, ağır ve tedaviye iyi yanıt vermeyen ya da komplikasyonların ortaya çıktığı enfeksiyon öyküsü yanında virulansı düşük mikroorganizmalarla enfeksiyonlara duyarlılık yer alır. Ayrıca, otoimmünite, otoinflamatuvar veya hemofagositoz sendromları ile ortaya çıkabildiği de gösterilmiştir (35).
Doğumsal hastalıklar genellikle erken çocukluk döneminde başlayıp, morbidite ve mortaliteye yol açmaktadır. Bu nedenle erken tanı yaşam kurtarıcı olabileceği gibi, uzun dönemde yaşam kalitesinin artırılmasını, genetik danışma ya da prenatal tanıyı olanaklı kılmaktadır. Primer immün yetmezlik hastalıklarının ayırıcı tanıda daha sıklıkla düşünülmesi ve immünolojik değerlendirmenin öncelikli yapılması, bu hastaların erken dönemde tanı almasını böylece de erken tedavi ya da koruyucu önlemlere ulaşımını sağlamaktadır (8).
Gelişmiş ülkelerde prevalansı farklı ülkelerde 1/10.000 ile 1/100000 olarak rapor edilmektedir. Akraba evliliğinin fazla olduğu ülkemize oran tam olarak bilinmemekle birlikte, özellikle otozomal resesif geçiş gösterenlerin oranının daha yüksek olduğu tahmin edilmektedir (36).
Primer İmmün yetmezlikler, Uluslararası Immün Yetmezlik Dernekleri Birliği (International Union of İmmünodeficiency Societies) tarafından 8 grupta sınıflandırılmaktadır (35) (Tablo 1).
Tablo 1. Prlmer İmmün Yetmezlikler
International Union of İmmünodeficiency Societies tarafından önerilen immün yetmezlik sınıflandırması
ü Kombine T ve B hücre immün yetmezlikleri ü Antikor eksiklikleri
ü Diğer iyi tanımlanmış immün yetmezlik sendromları ü İmmün regülasyon bozuklukları
ü Fagositer sistem hastalıkları ü Doğal immün sistem hastalıkları ü Otoinflamatuvar hastalıklar ü Kompleman Eksiklikleri
PİY'liler, klinik pratik açısından toplam beş grupta incelenmektedir (Tablo 2) (8). Sıklık açısından değerlendirildiğinde, bu beş gruptan en sık karşılaşılan hümöral immün sistem kusurlarıdır (% 50–60) ve bunlar arasında selektif IgA eksikliği başı çeker. Bunu, hücresel immün sistem kusurları (% 10-15), kombine immün yetmezlikler (%15-30), fagositer sistem kusurları (% 10-15) ve kompleman sistemi kusurları (% 1-3) izler (37,38). Primer immün yetmezlikler arasında Türkiye verilerine göre en sık antikor eksikliklerine bağlı immün yetmezlikler yer alır (39).
Tablo 2 - Primer İmmün Yetmezliklerin Sınıflandırması- Klinik Pratikte Hümöral immün yetmezlikler
ü X’e bağlı agamaglobulinemi (Bruton hastalığı) ü Hiper Ig M sendromu ( X’e bağlı veya diğer) ü Selektif İmmunglobulin eksiklikleri
ü Selektif Ig A eksikliği
ü Selektif Ig G alt grup eksikliği
ü Genel değişken immün yetmezlik (CVID) ü Ig ağır zincir delesyonu
ü Kappa zincir eksikliği Hücresel İmmün yetmezlikler ü Di George anomalisi
ü Kronik mukokütanöz kandidiyazis ü Nezelof sendromu
ü MHC Klas II Eksikliği ü IL-12 reseptör eksikliği ü ZAP 70 Eksikliği
ü Kombine immün yetmezlikler
ü Kombine İmmun Yetmezlik (CID; X’e bağlı ve otozomal resessif) ü Ataksi-telanjiektazi
ü Wiskott-Aldrich Sendromu ü Adenozin deaminaz eksikliği
ü Pürin Nükleozid Fosforilaz Eksikliği ü Retiküler disgenezis
ü CD8 eksikliği
Fagositik fonksiyon defektleri
ü Kronik granulomatöz hastalık (X’e bağlı ve veya otozomal resesif) ü Myeloperoksidaz eksikliği
ü Lökosit adezyon defekti 1 ve 2 ü Nötrofil G6PD eksikliği ü Sekonder granül eksikliği ü Schwachman sendromu ü
Kompleman eksiklikleri
ü C1q, C1r, C4, C2, C3, C5, C6, C7, C8, C9 eksikliği ü C1 inhibitör eksikliği
ü Faktör I, faktör H veya faktör D eksikliği ü Properdin eksikliği
2.3.1. Primer İmmün Yetmezlikte İntravenöz İmmünglobulin Tedavisi
İmmün sistemdeki hasarın sonucu olarak, PİY'li çocuklar sık ve çoklu enfeksiyonlara ve immün sistemin diğer hastalıklarına karşı artmış duyarlılık gösterirler. Tedavi edilmemiş veya yeterince tedavi edilmeyen PİY hayati tehdit eden enfeksiyonların görülmesine, kronik organ hasarına veya beklenen yaşam süresinde belirgin azalmaya yol açabilir (9). Bununla birlikte, PİY'li hastaları anlamada ve tedavi etmede yaşanan gelişmelerle, önceden hayatta kalamayan çocukların erişkinliğe kadar iyi bir şekilde yaşaması sağlanmıştır. PİY tedavisi enfeksiyon riskini oldukça azaltan profilaktik ve koruyucu tedavileri içerir. IVIG infüzyonu, PİY'li çocuklarda immün yetmezliği düzeltmeyi hedefleyen yaygın bir tedavidir. IVIG hayatı tehdit eden enfeksiyonların sıklığını, antikor seviyelerini yükselterek azaltır. Bunun da ötesinde, eğer tedavi erken ve uygun IVIG düzeyleri yeterli aralıklarla verilirse, tekrarlayan enfeksiyonların sıklığı ve ilerleyici akciğer hasarı riski engellenebilir. IVIG infüzyonu, evde ya da hastanede uygulanabilen tipik olarak 2 ila 4 saat arası süren ve her 3 ya da 4 haftada bir tekrarlanması gereken bir tedavidir (16) .
Uzun süreli IVIG infüzyonun efektif olduğu gösterilmekle beraber, bazı dezavantajları mevcuttur (10). İlk olarak, IVIG infüzyonun en yaygın görülen yan etkileri infuzyonun ilk 30 dakikasında bel ağrısı, bulantı, üşüme, düşük vücut ısısı ve kusma, infuzyonun ilerleyen saatlerinde ise başağrısı, miyalji ve bayılmadır. İkinci olarak, birçok infüzyonun hastanede yapılması gerekliliği nedeniyle okul ve sosyal aktivitelerden geri kalmaya ve yüksek sağlık bakım maliyetine yol açar (10). IVIG infüzyonu morbidite ve mortaliteyi azaltmakla beraber, kronik bir hastalık olması nedeniyle, PİY ve tedavisi çocuğun ve ailenin günlük işlevselliğine ve iyi oluş haline azımsanmayacak ölçüde bir yük getirir (10).
2.4. Juvenil İdiopatik Artritler
Çocukluk çağındaki romatizmal hastalıklar, tam iyileşme olması ile uzun süreli yetersizlik oluşturma arasında bir dağılım gösteren prognoza sahip kronik hastalıklardır (40). Önemli çocukluk romatizmal hastalıkları, juvenil idiopatik artritler (JİA) (sistemik başlangıçlı, poliartiküler, oligoartiküler, entesit-ilişkili, psöriyatik), juvenil dermatomiyositis, sistemik lupus eritematosus ve vaskülitlerdir.
Juvenil romatoid artrit (JRA) ve diğer idiopatik artritler en yaygın çocukluk çağı romatizmal hastalıklarıdır (41).
JİA insidansını kesin olarak saptayabilmek güçtür. İnsidans yaklaşık yüz binde 10-20 çocuktur. Bir Avustralya çalışmasında prevalans en yüksek yüzbinde 400 saptanmıştır; ancak genellikle dağılım yüz binde 100-200 çocuktur (42). Ülkemizde yapılan bir çalışmada ise prevalans 64/100.000 olarak bulunmuştur (43). JİA ile yapılan epidemiolojik çalışmalarda saptanan önemli bulgulardan birisi de hastalığın dağılımının ve alt gruplarının farklı etnik gruplarda ve sosyoekonomik düzeylerde değişiklik göstermesidir. JİA gelişmiş ülkelerde kızlarda daha sık iken gelişmekte olan ülkelerde erkeklerde daha sık görülmektedir. Gelişmiş ülkelerde en sık görülen JİA tipi ANA pozitifliği ve üveitle ile süren oligoartrit iken gelişmekte olan ülkelerde bu tip daha az sıklıkta ortaya çıkmaktadır (44,45). Özdoğan ve ark.nın (46) yaptıkları çalışmada, ülkemizde en sık görülen JİA tiplerinin sistemik JİA, geç başlangıçlı oligoartiküler tip, entesitle ilişkili artritler ve poliartiküler tip JİA olduğu saptanmıştır (46).
Majör yaşam olayları ve kronik minör stresler gibi etmenlerinin JİA üzerine olan etkileri hem hastalığın başlaması hem de JİA sürecindeki bozulmalarla anlamlı şekilde ilişkili gibi görülmektedir (47). JİA'lı çocuklar genellikle akut ve kronik ağrı, hareket kısıtlılığı, sabah katılığı, büyüme geriliği, göz sorunları, serbest zamanlarını kısıtlayan hekim ziyaretleri, etkinliklere katılımın azalması ve okul devamsızlığı deneyimlemektedirler (44).
2.5. Yaşam Kalitesi
Günümüzde bir çok kronik hastalıkta yaşam kalitesinin önemi üzerinde durulmaktadır. Genel olarak “kalite”, iyiliğin bir derecesidir. Yaşam kalitesi, kişisel sağlık durumundan öte, kişisel iyilik halini de içine alan daha geniş bir kavramdır (48). Bowling (1993) yaşam kalitesini, bireyin algıladığı bedensel kapasite sınırları içinde başardığı tatmin edici sosyal durum olarak tanımlarken (49), Dünya Sağlık Örgütü yaşam kalitesini “bireylerin içinde yaşadıkları kültür ve değerler sistemindeki kendi yaşam algıları” şeklinde tanımlamıştır. Basitçe yaşam kalitesi, belirli yaşam koşullarında bireysel tatmini etkileyen rahatsızlıkların bedensel, ruhsal ve sosyal etkilerine günlük yaşamda verilen bireysel yanıt olarak ifade edilebilir. Bu nedenle
yaşam kalitesi ölçümü sağlık düzeyi ile ilgili ölçütlerden daha geniş kapsam ve kavrayışa sahiptir (50,51).
SYK, hastanın kendi sağlığından hoşnutluğu ile ilgili öznel algısı olarak ifade edilir ve öznel algılar bireyin psikososyal durumu ile doğrudan ilgilidir. SYK yaklaşımı son zamanlarda bedensel sağlık sorunlarının psikososyal sonuçlarını inceleyen bir yaklaşım olarak yetişkin ve çocuk Liyazon Psikiyatrisi alanında yaygın olarak kullanılmaktadır (48). Ayrıca klinik ve sağlık ekonomisi çalışmalarında bir sonuç değişkeni olarak SYK değerlendirmelerinin rolü ve anlamı giderek artmaktadır.
SYK ölçümlerinde hastanın belirtileri ya da klinik durumu, kişinin işlevsel becerisi, psikososyal iyilik hali, sosyal destek durumu ve yaşamdan memnuniyeti ile ilgili bilgiler alınır. Bu bilgiler yeni sağlık politikalarının planlanması, bireye uygun girişimlerin seçilmesi, yatış süresi ve tedavi maliyetinin düşürülmesi, hasta ve hasta yakınlarının üretkenliğinin artırılıp iş gücüne kazandırılması gibi farklı amaçlarla kullanılabilmektedir (52–56)
"Biyomedikal bilimde ve teknolojideki gelişmeler, pediatrik kronik durumların sağlık hizmetinde dramatik bir iyileşme sağlamıştır. Bu gelişmeler sayesinde, yaşamının erken dönemlerinde ölen veya bakımevine konulan birçok çocuk erişkinlik çağına dek hayatını sürdürmekte ve toplumdaki işlevselliği artmaktadır (57). Özellikle kronik durumlarda sağ kalım oranlarının artmasıyla ortaya çıkan belirgin sürekli sağlık bakım ihtiyaçları ile birlikte yaşam koşullarındaki bu iyileşme, sağlıkla ilgili yaşam kalitesi konusundaki dikkati arttırmıştır (58). Sadece hayatta kalmanın yeterli olmadığı, yaşam kalitesinin de bütüncül sağlık hizmetlerindeki temel noktalardan biri olduğu vurgulanmaktadır (5).
Geçtiğimiz on yıllık sürede, hastaların yaşam kalitelerini iyileştirmek ve sağlık hizmetlerindeki kaliteyi arttırmak amacıyla pediatrik yaşam kalitesini geliştirmede ve kullanım oranında belirgin bir artış olduğu görülmüştür (5,6). Jenerik bir sağlıkla ilişkili yaşam kalitesi ölçeğinin, Dünya Sağlık Örgütünün belirttiği gibi, çok yönlü olması; en az fiziksel, psikolojik (emosyonel ve kognitif komponentler) ve sosyal sağlık komponentlerinden oluşması gerekmektedir (13).
2.6. Primer İmmün Yetmezlikli Çocuklarda Yaşam Kalitesi Ve Ruhsal Durum Özellikleri
PİY'liği olan bireyler, fiziksel ve psikolojik iyilik hallerini etkileyerek becerilerini kısıtlayan, hastalıklarına sekonder olarak gelişen enfeksiyonları sık geçirebilirler (59). PİY'in prognozu; solunum yolu infeksiyonları gibi benign durumlardan, ölümcül sonuçlarla seyreden maligniteler gibi kompleks durumlara kadar değişiklik gösterir (60–62). Bu hastaların bazıları ömür boyu süren immünglobulin replasmanı ve sıklıkla tedavi veya profilaksi amacıyla kullanılan antibiyotik tedavisine ihtiyaç duymaktadırlar. Özellikle primer immünglobulin eksikliği olan hastalar otoimmün hastalıklar ve infeksiyon ve/veya tedavinin komplikasyonları açısından artmış riske sahiptirler (11). Bununla birlikte, PİY'li hastaları anlamada ve tedavi etmede yaşanan gelişmelerle, önceden hayatta kalamayan çocukların erişkinliğe kadar iyi bir şekilde yaşaması sağlanmıştır. PİY tedavisi enfeksiyon riskini oldukça azaltan profilaktik ve koruyucu tedavileri içerir (16).
Kronik hastalığı olan pediatrik hasta populasyonunda yapılan çalışmalar, bu hastaların okul devamsızlığı, sosyal ve sportif faaliyetlere katılımı ve anksiyete ve depresif semptomlar açısından artmış riske sahip olduğunu göstermektedir (57,63).
Bu tür sorunlar ve hastalığın kronik doğası ele alındığında, PİY'li çocukların psikososyal gelişiminin, örneğin kendilik algısı, öz saygı, kişilerarası ilişkiler ve sosyal aktivitelerinin, diğer pediatrik durumlarda ve erişkin PİY'lilerde gözlendiği gibi etkilenmesi beklenmektedir (11–13). Bu nedenle, PİY’ li hastaların gidişatları sadece basit klinik/hastalık parametreleri ile değil, hasta bildirimli prognoz ölçümleri, çocuğun PİY ile nasıl başa çıktığı, aile tarafından hastalığın farklı yaşam alanlarına etkisinin nasıl algılandığının da değerlendirilmesi gerektiği yönünde kanıtlar mevcuttur (14) .
Hastalık ve tedavisi hakkında direkt bilgi vermesi nedeniyle, sağlıkla ilişkili yaşam kalitesi PİY' li çocuklarda çok yönlü değerlendirmenin ve tedavinin bir parçası olmalıdır. Bununla birlikte, bu populasyonda sağlıkla ilişkili yaşam kalitesini değerlendiren çok az sayıda çalışma olması nedeniyle, PİY'liğin çocuklarda sağlıkla ilişkili yaşam kalitesini nasıl etkilediği yönündeki veriler kısıtlıdır (14–16).
değerlendirildiği bir çalışmada, PİY'li hastalar fiziksel işlevsellik ve psikolojik iyilik hali yönünden büyük bir kısıtlılık göstermişlerdir (15). Yaşam kalitesi skorlarında sağlıklı kontrollerle karşılaştırıldığında tüm yaş gruplarında düşüklük saptanmıştır. Uzun hastalık süresi, düşük psikolojik skorla ilişkili bulunmuştur. PİY'li çocukların, sağlıklı çocuklara göre sağlıklı ilişkili yaşam kaliteleri daha kötü bulunmuştur. Yaşam kalitesi skorlarındaki bu düşüklüğün, hastalığın uzun dönemdeki komplikasyonları ile ilişkili olabileceği, ayrıca daha ileri yaş ve kötü yaşam kalitesi arasındaki bu ters ilişkinin, hastalıklarının komplikasyonlarına ikincil olarak gelişen, fiziksel görevlerini gerçekleştirmeleri için gerekli olan becerilerinde ve sosyal aktivitelere katılımlarındaki düşüş ile açıklanabileceği belirtilmiştir (15).
PİY'li çocuklarda yaşam kalitesi ve depresyon ve anksiyete semptomları arasındaki ilişkiyi değerlendiren başka bir çalışmada ise, PİY'liğe sahip 25 çocuk, kontrol grubu olarak ise 50 JİA'lı çocuk ve 89 sağlıklı çocuk alınmıştır. SYK' yı değerlendirmek için pediatrik yaşam kalitesi envanteri kullanılmıştır. Depresyon ve anksiyete semptomları da ölçekler üzerinden değerlendirilmiştir. Bu çalışmada, PİY'li çocukların yaşam kalitesi toplam puanları hem çocuk formunda hem de ebeveyn formunda, JİA’lı çocuklar ve sağlıklı kontrollerle karşılaştırıldığında oldukça düşük bulunmuştur. Özellikle, emosyonel işlevsellik skorları JİA’li çocuklara göre, sosyal işlevsellik skorları ise hem JİA’lı çocuklara hem de sağlıklı çocuklara oranla belirgin olarak düşük bulunmuştur. Sadece ebeveyn bildirimlerinde, okul işlevselliği diğer gruplara oranla PİY’li çocuklarda düşük bulunmuştur. Ebevyen bildirimlerine dayanarak, JİA’lı ve sağlıklı kontollerden istatiksel olarak anlamlı düzeyde farklı şekilde, 25 çocuktan 6’sı belirgin anksiyete semptomları, 5’i ise belirgin depresif semptomlar göstermiştir. Çalışmanın sonucunda pediatrik PİY'lilerin fiziksel işlevselliğinin, psikososyal işlevselliğe göre daha az etkilendiği ve bu durumun bu hastalarda mobilite gibi fiziksel işlevselliğin veya özbakımın etkilenmemesi gibi hastalığın karakteristik özellikleri ile açıklanabileceği belirtilmiştir (14).
PİY' likte yaşam kalitesini değerlendiren başka bir çalışmada ise kontrol grubu olarak JİA ve sağlıklı çocuklar seçilmiştir. Bu çalışmada, SYK' nın ebeveyn bildirimlerinde PİY'li çocuklar ile JİA'lı çocuklarda benzer sonuçlar bulunmuştur. Bununla birlikte, PİY' li çocukların ebeveynleri, çocuklarının sağlık durumlarını daha
olumsuz algılamakta ve çocuklarının aile aktivitelerine katılımlarında daha büyük bir kısıtlılığa sahip olduğunu düşünmektedir. PİY'li çocuklar JİA'lı çocuklardan fiziksel ağrı ve rahatsızlık yönünden farklılaşmakta, ebeveyn bildirimlerine göre PİY' liler JİA'lı çocuklara göre daha az fiziksel ağrı yaşamaktadır. Sağlıklı çocuklarla karşılaştırıldığında ise PİY'li çocukların ebeveynleri çocuklarının sağlıkla ilişkili yaşam kalitelerini birçok alanda daha olumsuz olarak algılamaktadır. PİY'li çocukların, zayıf immün sistemleri ve infeksiyöz ajanlara maruziyetten kaçınma gereklilikleri nedeniyle, fiziksel ve okulla ilişkili aktivitelere ve sosyal etkileşimlere katılımları kısıtlanabilir. PİY'li çocukların aileleri, kendi kişisel zamanlarında büyük bir kısıtlılık, emosyonel güçlükler ve aile aktivitelerine katılımda da büyük oranda bir kısıtlılık bildirmişlerdir. PİY'li çocukların ebeveynleri; emosyonel veya davranış problemleri, öz saygı, ruh sağlığını da içeren psikososyal sağlık açısından kronik hastalığı olmayan çocukların ebeveynleri ile benzer bildirimlerde bulunmuşlardır. Bu sonuçlar PİY'li çocukların kronik hastalığa sahip olmanın getirdiği psikososyal zorluklarla iyi baş edebildiğini göstermektedir (16).
Soresina ve arkadaşlarının, primer immun yetmezlik grubundan X’ e bağlı
agammaglobulinemili hastaların değerlendirdiği çalışmada 25 Bruton sendromlu hasta ve aileleri çalışmaya alınmış, kontrol grubu olarak ise sağlıklı çocuklar ve romatolojik hastalığı olan çocuklar alınmıştır. Çocuklar için yaşam kalitesi ölçeğinin kullanıldığı bu çalışmada, total yaşam kalitesi skorlarının sağlık kontrollere göre düşük olduğu, romatolojik hastalığı olan çocuklara göre ise yüksek olduğu saptanmıştır. Sağlıklı kontrollere göre yaşam kalitesi skorlarındaki düşüklük fiziksel sağlık alanındaki düşüklükten ziyade psikososyal sağlık puanlarındaki düşüklüğe bağlanmıştır. Buna ek olarak, Bruton grubunda, romatoloji hastalarına göre fiziksel sağlık belirgin olarak daha iyi saptanmıştır. Bu farklılığın, bu iki kronik hastalıktaki klinik karakteristik özelliklerinden kaynaklanmış olabileceği düşünülmüştür (64). Romatolojik hastalıklardaki inflamatuar süreçler kemik deformitelerine yol açarak, etkilenmiş ergenlerde vücut imaj algılarında bozulmaya neden olabileceği düşünülmüştür (65).
Sonuç olarak, Kuburovic ve arkadaşlarının yaptığı çalışmada JİA'lı çocuklarla kıyaslandığında PİY'li çocuklarda yaşam kalitesi skorlarının oldukça düşük olduğu, Zebracki ve arkadaşlarının ve Soresino ve arkadaşlarının yaptığı iki farklı çalışmada
ise farklı olarak, yaşam kalitesi skorlarının, romatolojik hastalığa sahip olanlara göre daha yüksek olduğu bulunmuştur (14,16,64). Bu farklılığın, iki hastalık arasındaki farklılıklardan kaynaklanabileceği ve bu durumun da hastalık şiddetleri arasındaki farka bağlı olabileceği belirtilmiştir (64).
PİY' li hastaların hayatta kalma oranlarının artmasına ve prognozun oldukça düzelmesine karşın, PİY'li çocuklar fiziksel, sosyal ve psikolojik problemler açısından halen artmış riske sahiptir (16,66–69). Bu çocuklar okul devamsızlığı, fiziksel ve sosyal aktivitelere katılımda kısıtlılık ve kronik sağlıksız yaşam koşullarının sonucunda oluşan depresif ve anksiyete semptomlarını geliştirme açısından artmış risk altındadır (63).
Kuburovic ve arkadaşlarının yaptığı çalışmada PİY tanısına sahip çocuklar JİA tanısına sahip hastalarla psikolojik semptomlar açısından karşılaştırıldığında neredeyse 50 hastadan 40'ının belirgin anksiyete ve depresif yakınmaları olduğu saptanmıştır. PİY'li hastalarda, belirgin anksiyete semptomlarının JİA'lı çocuklar ve sağlıklı kontrollere göre 2-3 kat fazla olduğu gözlemlenmiştir. PİY'li çocuklarda, anksiyete semptomları depresif semptomlara oranla daha fazla bildirilmiştir. Bununla birlikte, PİY'li çocukların ebeveynleri çocuklarındaki depresif semptomları daha yüksek oranda bildirmişlerdir. Bunlara ek olarak, anksiyete semptomları belirgin olan hastalarda, ancak depresif semptomları olanlarda değil, sağlıkla ilişkili yaşam kalitesi düzeylerinin belirgin olarak daha düşük olduğu saptanmıştır. Bu durum, anksiyete semptomlarının ciddi kronik durumlarda en yaygın reaksiyon olmasıyla veya mevcut tedavinin istenmeyen bir yan etkisi olabileceği ile veya PİY' in kendisinin anksiyete semptomları geliştirme açısından riski arttırabileceği şeklinde açıklanmıştır (14). Farklı kronik rahatsızlığa sahip çocuklarda yapılan birkaç çalışmada da anksiyete semptomları depresif semptomlardan daha çok bildirilmiştir (70–72).
2.7. Juvenil İdiopatik Artritli Hastalarda Yaşam Kalitesi ve Ruhsal Durum Özellikleri
SYK; iyi olma halinin ve işlevselliğin fiziksel, emosyonel, mental, sosyal ve davranışçı bileşenlerinde oluşan çok yönlü bir tanımıdır. SYK, juvenil idiopatik artritli çocukların prognozunda değerlendirilmesi gereken parametrelerden biridir
(73). Bu, JİA’lı hastaların rutin değerlendirilmesinde SYK'nın da laboratuar bulguları, eklem katılımı, mobilite ve ağrıyla birlikte çok yönlü değerlendirilmenin ve tedavinin bir parçası olarak rutin olarak bakılmasının önemini vurgulamaktadır (74).
JİA’li çocukların çeşitli psikolojik problemler geliştirme açısından artmış riske sahip olduğu düşünüldüğünde, tüm bu faktörlerle birlikte yaşam kalitesi üzerine etkisi olan ruhsal problemlerinin değerlendirilmesi gerekmektedir (75). Bu çocuklar, içe atım semptomları, düşük benlik algısı ve/veya özsaygıda azalma gibi problemler açısından risk altında gibi görünmektedir. Spesifik olarak, yaklaşık oranlara baktığımızda depresyonun %15, somatoform bozuklukların %12.5, uyum bozukluğunun %5, depresyon ve anksiyete birlikteğinin %2.5 oranında görüldüğü söylenebilir (76).
Birkaç çalışmada, psikolojik işlevsellik ve psikolojik problemlerin klinik gidişle ve özellikle SYK' yla ilgisi araştırılmıştır. Değişik tipte artrite sahip bir grup hastada, öz yeterlilik, depresyon, hastalığın klinik durumu ve yaş ilişkili faktörler olarak bulunmuştur (77).
JİA'li hastalarda ruhsal durum özelliklerini ve SYK' yı değerlendiren bir çalışmada ise anksiyete semptomları kontrol altında tutulduğunda sadece depresif semptomların yaşam kalitesi skoru üzerinde güçlü bir etkiye sahip olduğu saptanırken, aynı durumun anksiyete semptomları için geçerli olmadığı saptanmıştır. Bununla birlikte, tüm demografik ve klinik faktörler ve algılanan ağrı düzeyi göz önüne alındığında, sadece depresif semptomların yaşam kalitesi skorlarını güçlü bir şekilde predikte ettiği saptanmıştır. Kontrol edilen değişkenler arasında ise sadece algılanan ağrı düzeylerinin yaşam kalitesi skoru üzerinde ek belirgin bir etki sağladığı saptanmış (70).
3. AMAÇ
PİY bireyin ve ayrıca tüm ailesinin yaşamını etkileyen kronik bir hastalıktır. Bu hastalık sürecinde bireyin yaşam kalitesi ve ruhsal sağlığı bireyi etkileyen önemli değişkenlerdir ve bir çok faktörle ilişkilidir. Bu çalışmanın amacı;
1) IVIG tedavisi alan PİY tanılı çocukların ruhsal durum özelliklerini, diğer bir kronik hastalık grubu olan JİA tanılı çocuklar ve sağlıklı kontrollerle (SK) karşılaştırmak,
2) IVIG tedavisi alan PİY tanılı çocukların yaşam kalitelerini diğer bir kronik hastalık grubu olan JİA tanılı çocuklar ve SK' lerle yaşam kaliteleri ile karşılaştırmak,
3) IVIG tedavisi alan PİY tanılı çocukların hastalık özelliklerinin (hangi tip immün yetmezlik olduğu, tedavi özellikleri, hastalığın süresi gibi) yaşam kalitesi ve ruhsal durum özelliklerine olan etkisini araştırmak,
4) Ebeveynlerin ruhsal durum özelliklerinin yaşam kalitesine ve ruhsal durum özelliklerine olan etkisini araştırmak,
5) Sosyodemografik özelliklerin yaşam kalitesi ve ruhsal durum özelliklerine olan etkisini araştırmak olarak özetlenebilir.
4. VARSAYIMLAR
1) IVIG tedavisi alan PİY tanılı çocuklarda ruhsal bozuklukların görülme oranı, JİA tanılı hastalara ve SK'lere göre daha fazladır.
2) IVIG tedavisi alan PİY tanılı hasta gurubunda, JİA tanılı hastalar ve SK' lara göre yaşam kalitesi daha düşüktür.
3) Yaşam kalitesi ve ruh sağlığı hastalık özelliklerinden ve sosyodemografik özelliklerden etkilenmektedir.
4) Ebeveynlerin ruhsal durum özellikleri, çocuğun ruhsal sağlığını ve yaşam kalitesini etkilemektedir.
5.GEREÇ ve YÖNTEM 5.1. Araştırmanın Tipi
Araştırmamız IVIG tedavisi alan PİY tanılı çocuklarda yaşam kalitesinin ve ruhsal durum özelliklerinin değerlendirilmesi, kontrol grupları ile karşılaştırılarak yaşam kalitesine ve ruhsal durum özelliklerine etki eden faktörlerin belirlenmesine yönelik yapılan kesitsel ve tanımlayıcı bir çalışmadır.
5.2. Araştırmanın Yeri Ve Zamanı
Araştırma, Ege Üniversitesi Tıp Fakültesi (EÜTF) Çocuk Psikiyatrisi Anabilim Dalı ve EÜTF Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji ve İmmunoloji Bilim Dalı Polikliniği' nde Eylül 2015-Kasım 2016 tarihleri arasında yapılmıştır.
5.3. Araştırmanın Evreni
Araştırma evreni, Eylül 2015-Kasım 2016 tarihleri arasında EÜTF Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji ve İmmunoloji Bilim Dalı Polikliniği IVIG Ünitesi'nde düzenli olarak IVIG tedavisi alan 4-18 yaş arası PİY tanılı hastalar, EÜTF Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji ve İmmunoloji Bilim Dalı Polikliniği' nde takipli 4-18 yaş arası JİA tanılı hastalar ve çalışma grubuyla benzer sosyodemografik özelliklere sahip sağlıklı kontroller olarak belirlenmiştir.
5.4. Araştırmanın Örneklemi
Çalışmamıza araştırma grubu olarak EÜTF Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji ve İmmunoloji Bilim Dalı Polikliniği IVIG Ünitesi'nde izlenmekte olan 4-18 yaş arasında olan PİY tanısı alan ve düzenli olarak IVIG tedavisi alan 48 hasta alınmıştır. Ancak bu hastalardan görüşme sonrası ağır mental retardasyonu olduğu saptanan 3 hasta ve orta düzey mental retardasyonu olduğu saptanan 1 hasta çalışmadan çıkarılmıştır.
EÜTF Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji ve İmmunoloji Bilim Dalı Polikliniği' nde takipli, 4-18 yaş aralığında olan JİA tanısı olan 34 hasta alınmıştır. Bu hastalardan 1'i formlarını tamamlamadığı, 1 tanesinde Yaygın Gelişimsel Bozukluk ve Mental Retardasyon saptandığı için çalışamadan çıkarılmıştır. Bu hastalar grup 1' deki gibi yaşlara ayrılmıştır.
4-18 yaş aralığında psikiyatrik ya da bedensel bir hastalık nedeniyle tedavi görmeyen sosyodemografik özellikler açısından grup 1’ e benzer özelliklere sahip 30 çocuk, SK grubu olarak çalışmaya dahil edilmiştir.
5.5. Örneklem Gruplarının Oluşturulması
EÜTF Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji ve İmmunoloji Bilim Dalı IVIG ünitesinde düzenli IVIG almaya gelen ve romatoloji polikliniğinde takipli olan olgulardan çalışmaya alınmaya uygun görülen hasta (iletişim becerileri yeterli düzeyde ise) ve ebeveynine çalışma ve yapılacak uygulama hakkında ayrıntılı bilgi verilmiştir. Hasta (onam verebilecek bilişsel kapasiteye sahip olması durumunda) ve ebeveyninden bilgilendirilmiş onam formunu okuyup imzalayarak çalışmada yer almaya onay verenler çalışmaya dahil edilmiştir.
Çalışmamızın örneklemi IVIG tedavisi alan PİY, JİA ve SK olmak üzere 3 ana gruptan oluşmaktadır. Primer immün yetmezlik grubu ise CVID, X’e Bağlı Agammaglobulinemi (Bruton), CID, Ataksi telenjiektazi, Wiskott – Aldrich Sendromu, DOC8 Eksikliği gibi alt tanılardan oluşmaktadır.
IVIG tedavisi alan PİY tanılı grup (grup 1): Çalışmamıza araştırma grubu olarak EÜTF Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji ve İmmunoloji Bilim Dalı Polikliniği IVIG Ünitesi'nde izlenmekte olan 4-18 yaş arasında olan primer immün yetmezlik tanısı alan ve düzenli olarak IVIG tedavisi alan 48 hasta alınmıştır. Ancak bu hastalardan görüşme sonrası ağır mental retardasyonu olduğu saptanan 3 hasta ve orta düzey mental retardasyonu olduğu saptanan 1 hasta çalışmadan çıkarılmıştır.
Yaş gruplarına göre;
*4-7, 8-12, 13-18 olmak üzere üç gruba ayrılmıştır. Tanı alt gruplarına göre;
*CVID, X’e Bağlı Agammaglobulinemi, CID, Ataksi telenjiektazi, Wiskott – Aldrich Sendromu, DOC8 Eksikliği olmak üzere alt tanı gruplarına ayrılmıştır.
JİA Tanılı Grup (Grup 2): EÜTF Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji ve İmmunoloji Bilim Dalı Polikliniği' nde takipli, 4-18 yaş aralığında olan JİA tanısı olan 34 hasta alınmıştır. Bu hastalardan 1'i formlarını tamamlamadığı, 1 tanesinde Yaygın Gelişimsel Bozukluk ve Mental Retardasyon saptandığı için çalışamadan çıkarılmıştır. Bu hastalar grup 1' deki gibi yaşlara ayrılmıştır.
SK grubu (Grup 3): 4-18 yaş aralığında psikiyatrik ya da bedensel bir hastalık nedeniyle tedavi görmeyen sosyodemografik özellikler açısından grup 1’ e benzer özelliklere sahip 30 çocuk, sağlıklı kontrol grubu olarak çalısmaya dahil edilmiştir.
5.6. Çalışmaya Alınma Ölçütleri a) 4-18 yaş aralığında olma,
b) Çalışmaya katılmakta gönüllü olma, c) Annenin hayatta olması,
d) Annenin okur-yazar olması,
e) PİY ve JİA tanısı için EÜTF Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji ve İmmunoloji Bilim Dalı' nda takip ediliyor olması,
f) SK grubunda bedensel ya da psikiyatrik bir rahatsızlıktan dolayı tedavi alıyor olmaması seklinde belirlenmiştir.
5.7.Çalışmadan Dışlama Ölçütleri a) 4-18 yaş grubunda olmamak, b) Çalışmaya gönüllü olmamak,
c) Mental Retardasyon ve Yaygın Gelişimsel Bozukluk tanısına sahip olması, d) Primer hastalıkları dışında kronik ek hastalıklarının olması,
e) SK grubunda bedensel ya da psikiyatrik hastalık nedeniyle tedavi görüyor olmak şeklinde belirlenmiştir.
5.8. Uygulama
Araştırma uygulamaları, EÜTF Etik Kurulu’ ndan onay alındıktan sonra başlamıştır.
EÜTF Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji ve İmmunoloji Bilim Dalı IVIG Ünitesi' nde düzenli IVIG alan 44 hasta çalışma grubu olarak alınmıştır. Hastalar rutin kontrole geldikleri zamanda ebeveynlerine çalışmaya dair bilgi verilmiş ve gönüllülerden onay alınmıştır. EÜTF Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji ve İmmunoloji Bilim Dalı Polikliniği'nde takipli olan 32 JİA hastaya ve ailesine rutin poliklinik kontrolünde çalışmaya dair bilgi verilmiş ve gönüllülerden onay alınmıştır.