T.C.
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ ACİL TIP ANABİLİM DALI
ACİL SERVİSTE ŞOK TANISI ALAN
HASTALARDA LABORATUVAR DEĞERLERİNİN
VE MONİTÖR PARAMETRELERİNİN
PROGNOSTİK DEĞERLERİNİN İNCELENMESİ
UZMANLIK TEZİ
Dr. Şadiye MIDIK
TEZ DANIŞMANI
Doç. Dr. Murat ERSEL
TEŞEKKÜR
Bu çalışmayı hazırladığım süre ve eğitimimim boyunca bilgi, deneyim ve zamanını içtenlikle paylaşan, hoşgörü ve ilkeli çalışma etiğini bizlere aşılayan tez danışmanım ve hocam Sayın Doç. Dr. Murat Ersel başta olmak üzere,
Uzmanlık eğitimimdeki değerli katkıları için Prof. Dr. Güçlü Selahattin Kıyan’a, Başımız her sıkıştığında koştuğumuz, her zaman ve her konuda bizlere destek olan ve yardımlarını hiç esirgemeyen; hoşgörü ve sabrıyla mesleki yaşantımın devamı içinde mihenk taşı teşkil edecek değerli hocam Yrd. Doç. Dr. Funda Karbek Akarca’ya, Uzmanlık eğitimimdeki değerli katkıları ve deneyimlerini bizlere özveriyle aktaran için Yrd. Doç. Dr. Yusuf Ali Altuncı'ya, Uzm. Dr. İlhan Uz’a, Uzm. Dr. Enver Özçete’ye, Uzm. Dr. Meltem Songür Kodik’e,
Tezimin hazırlanmasında desteği olan ve katkılarıyla bu çalışmayı bitirmemi sağlayan; Uz.Dr. Sercan Yalçınlı’ya, beni eşkıdemleri kabul ederek mutlu eden Uzm.Dr.Özge Can’a ve uzaklarda olduğu zamanlarda bile hep yanı başımda olduğunu hissetmemi sağlayan Uzm. Dr. Senem Nebi’ye,
İstatistiksel analizlerle çalışmama çok büyük desteği bulunan Yrd. Doç. Dr Aslı SUNER’e ve ayırdığı değerli zamanı ve sağladığı destek için Uzm. Dr. Gül Kitapçıoğlu’na,
Asistanlık eğitimim boyunca hep birlikte çalışmaktan büyük zevk aldığım, büyük bir ailenin bireyi olarak hissettiren ve ayrıca da yaşamımda ayrı yerleri olan kıdemlilerime ve isimlerini tek tek sayamadığım asistan arkadaşlarıma ,
Kliniğimizin doğası gereği üst düzey motivasyon ve çaba gerektiren çalışma koşullarında bizleri hiç yalnız bırakmayan tüm konsültan, intörn, hemşire, personel, güvenlik, danışma ve bilgi işlem görevlilerine teşekkürü borç bilirim.
Çalışma hayatım ve tezimin hazırlanışı boyunca gösterdiği sabır, kızıma yokluğumu aratmadığı için ve her türlü desteği için eşim Serkan’a
Her zaman yanımda olan ve bu zorlu süreci aşmamı sağlayan Anneme;
Ve tüm bu süreçte; yaşadığım her zorluğu sanki anlıyormuşçasına davranan ve beni hiç üzmeyen, enerji kaynağım sevgili kızım Elfin’e çok teşekkür ediyorum.
İÇİNDEKİLER TABLOLAR DİZİNİ ... V ŞEKİLLER DİZİNİ ... IX ÖZET ... X ABSTRACT ... XII KISALTMALAR DİZİNİ ... XIV 1. GİRİŞ VE AMAÇ ... 1 2. GENEL BİLGİLER ... 3 2.1 Şok ... 3 2.1.1 Genel Bakış ... 3 2.1.2 Patofizyoloji ... 3 2.1.3 Epidemiyoloji ... 5 2.1.4 Şok Sınıflaması ... 5 2.1.5 Klinik Yaklaşım ... 7 2.1.6 Laboratuar Değerlendirmesi ... 16 2.1.7 Görüntüleme ... 17 2.1.8 Hemodinamik İzlem ... 17 2.1.9 Tedavi ... 18 2.1.10 Prognoz ... 21
2.2 End Tidal Karbondioksit ... 22
2.2.1 Tanı ve Kullanım Prensipler ... 22
2.2.2 Kullanım Alanları ... 24
3. GEREÇ VE YÖNTEM ... 27
3.1 Çalışma tasarımı ... 27
3.2 Örneklem Seçimi ... 27
3.4 İstatiksel Analiz ... 29
4. BULGULAR ... 30
4.1 Tanımlayıcı İstatistikler ... 30
4.2 Mortalite ile İlgili İstatistikler ... 41
4.2.1 Tüm Şok Gruplarında Mortalite İstatistikleri ... 41
4.2.2 Alt Gruplarda Mortalite İstatistikleri ... 61
5. TARTIŞMA ... 85
6. KISITLILIKLAR ... 97
7. SONUÇ ... 98
8. KAYNAKLAR ... 100
TABLOLAR DİZİNİ
Tablo 1. Etyolojilerine Göre Şok Sınıflaması (Hinshaw ve Cox Sınıflaması) ... 6
Tablo 2. Şok Tanısının Ampirik Kriterleri ... 8
Tablo 3. Doku Hipoperfüzyon Göstergeleri ... 9
Tablo 4. Septik, Hemorajik ve Kardiyojenik Şok için Tanımlamalar ve Kriterler ... 10
Tablo 5. 2016 Sepsis Kılavuzu ile Değişen Sepsis ve Septik Şok Terminolojisi ... 12
Tablo 6. SIRS kriterleri ... 13
Tablo 7. SOFA Skorlama Sistemi ... 13
Tablo 8. qSOFA (quick SOFA) Kriterleri ... 14
Tablo 9. Resüsitasyon Hedefleri ... 20
Tablo 10: Hastaların Yaş Gruplarına Göre Dağılımı ... 30
Tablo 11: Hastaların Acil Servise Başvurma Şikayeti Sıklığına Göre Dağılımı ... 31
Tablo 12: Hastaların Eşlik Eden Komorbit Hastalıkların Dağılımı ... 31
Tablo 13: Hastaların Monitör Parametrelerinin Analizi ... 32
Tablo 14: Hastaların Kan Gazı Analizi ... 33
Tablo 15: Hastaların Laboratuar Bulguları Değerlendirmesi ... 33
Tablo 16: Hastaların GKS Gruplarına Göre Dağılımı ... 34
Tablo 17: Hastaların SOFA Gruplarına Göre Dağılımı ... 34
Tablo 18: Entübe Edilen Ve KPR Uygulanan Hastaların Sıklığı ... 35
Tablo 19: İnotrop Kullanılan Hastalarda Kullanılan İnotrop Kullanılma Sıklığı ... 35
Tablo 20: Hastaların Acil Serviste Kalış Süresine Göre Dağılımı ... 36
Tablo 21: Hastaların Acil Servis Sonlanımlarına Göre Dağılımı ... 36
Tablo 22: Hastaneye Yatış Gereksinimi Olan Hastaların Yoğun Bakım İhtiyacı Dağılımı ... 37
Tablo 23: Hastaların Şok Tiplerine Göre Dağılımı ... 37
Tablo 25: Gruplandırılmış Yaş Gruplarına G öre Hastaların Dağılımı ... 38
Tablo 26: Şok Tiplerine Göre Hastaların Cinsiyet Dağılımı ... 39
Tablo 27: Şok Tiplerine Göre Hastaların GKS ve SOFA Skor Dağılımları ... 39
Tablo 28: Şok Tiplerine Göre Hastaların Mortalite Dağılımları ... 40
Tablo 29: Şok Tiplerinde Entübasyon, KPR ve İnotrop İhtiyacı ile Acil Servis Sonlanımları ... 41
Tablo 30: 1. ve 30. gün Mortalite ile Yaş İlişkileri ... 42
Tablo 31: 1.gün Mortalite ile Cinsiyet İlişkileri ... 42
Tablo 32: 30.gün Mortalite ile Cinsiyet İlişkileri ... 42
Tablo 33: 1.Gün Mortalite ile Monitör Parametreleri Arasındaki İlişkiler ... 43
Tablo 34: 30 .Gün Mortalite ile Monitör Parametreleri Arasındaki İlişkiler ... 44
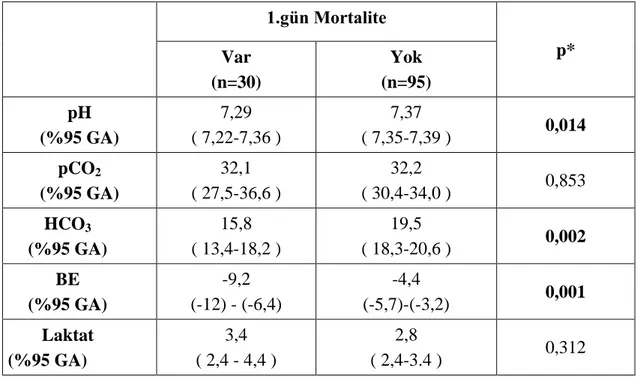
Tablo 35: 1. Gün Mortalite İle Kan Gazı Değerleri Arasındaki İlişki ... 45
Tablo 36: 30. Gün Mortalite İle Kan Gazı Değerleri Arasındaki İlişki ... 45
Tablo 37: 1. Gün Ölen Hastaların SOFA Gruplarına Göre Dağılımı ... 46
Tablo 38: 30 Gün İçinde Ölen Hastaların SOFA Gruplarına Göre Dağılımı ... 46
Tablo 39: Etco2-Laktat-SOFA Mortalite İlişkileri ... 47
Tablo 40: Laktat, SOFA ve EtCO2’nin 1. Gün Mortalite Tahmininde ROC analizi .... 49
Tablo 41: Monitör Parametrelerinin Mortalite Tahmininde ROC Analizi ile Karşılatırılması ... 50
Tablo 42: Kan Gazı Değerlerinin Mortalite Tahmininde ROC Analizi ile Karşılatırılması ... 52
Tablo 43: Gruplandırılmış EtCO2 ile 1. Gün Mortalite Arasındaki İlişki ... 55
Tablo 44: Gruplandırılmış EtCO2 ile 30. Gün Mortalite Arasındaki İlişki ... 55
Tablo 45: EtCO2: Cutt-off 21 mmHg Değeri İçin Sensitivite ve Spesifisite ... 56
Tablo 46: EtCO2 ve Kontrol EtCO2 nin Mortalite Tahmininde ROC Analizi ile Karşılatırılması ... 58
Tablo 48: Hastaların Δ EtCO2 ‘ye göre dağılımı ... 59
Tablo 49: Δ EtCO2’ye Göre 1. Gün Mortalite ... 59
Tablo 50: Δ EtCO2’ye Göre 30. Gün Mortalite ... 60
Tablo 51: Δ Laktata Göre 1. Gün Mortalite ... 60
Tablo 52: Δ Laktata Göre 30. Gün Mortalite ... 61
Tablo 53: Septik Şok Grubunda Monitör Parametreleri ile 1. Gün Mortalite ilişkileri . 62 Tablo 54:Septik Şok Grubunda Monitör Parametreleri ile 30. Gün Mortalite İlişkileri 63 Tablo 55: Septik Şok Hastalarında Kan Gazı Değerleri ile - 1.Gün Mortalite İlişkileri 64 Tablo 56: Septik Şok Hastalarında Kan Gazı Değerleri ile 30.Gün Mortalite İlişkileri 64 Tablo 57: Septik Şok Grubunda EtCO2- Mortalite İlişkisi ... 65
Tablo 58:Septik Şok Grubunda Cut-off : EtCO2 ≤ 21 mmHg İçin Sensitivite ve Spesifisite ... 67
Tablo 59: Septik Şok Hastalarıın qSOFA Skoruna Göre Dağılımı ... 67
Tablo 60: Septik Şok Hastalarında qSOFA ile 1. Gün Mortalite Arasındaki İlişki ... 68
Tablo 61: Septik Şok Hastalarında qSOFA ile 30. Gün Mortalite Arasındaki İlişki ... 68
Tablo 62: Ağır Sepsis Grubunda Monitör Parametreleri ile Mortalite ilişkileri ... 69
Tablo 63: Ağır Sepsis Grubunda Kan Gazı Değerleri ile Mortalite ilişkileri ... 70
Tablo 64: Ağır Sepsis Grubunda EtCO2-30.gün Mortalite İlişkisi ... 71
Tablo 65: Ağır Sepsis Hastalarında Gruplandırılmış EtCO2 ile 30. Gün Mortalite Arasındaki İlişki ... 71
Tablo 66. Ağır Sepsis Hastalarında Gruplandırılmış EtCO2 ile 30. Gün Mortalite Arasındaki İlişki ... 72
Tablo 67: Ağır Sepsis Hastalarında Grubunda Cut-Off: EtCO2≤21 İçin Sensitivite ve Spesifisite ... 72
Tablo 68: Ağır Sepsis Hastalarıın qSOFA skoruna göre dağılımı Göre Dağılımı ... 73
Tablo 69: Ağır Sepsis Hastalarında qSOFA ile 1. Gün Mortalite Arasındaki İlişki ... 73
Tablo 71: Hipovolemik Şok Grubunda Monitör Parametreleri ile Mortalite İlişkileri .. 74 Tablo 72: Hipovolemik Şok Grubunda Kan Gazı Değerleri ile Mortalite ilişkileri ... 75 Tablo 73: Hipovolemik Şok Grubunda EtCO2-30.gün Mortalite İlişkisi ... 76 Tablo 74: Hipovolemik Şok Hastalarında Gruplandırılmış EtCO2 ile 1. Gün Mortalite
Arasındaki İlişki ... 76
Tablo 75: Hipovolemik Şok Hastalarında Gruplandırılmış EtCO2 ile 30. Gün Mortalite
Arasındaki İlişki ... 77
Tablo 76: Hipovolemik Şok Grubunda Cut-Off: EtCO2≤21 İçin Sensitivite ve
Spesifisite ... 77
Tablo 77: Kardiyojenik Şok Grubunda Monitör Parametreleri ile Mortalite ilişkileri .. 78 Tablo 78: Kardiyojenik Şok Grubunda Kan Gazı Değerleri ile Mortalite ilişkileri ... 79 Tablo 79: Kardiyojenik Şok Grubunda EtCO2-30.gün Mortalite İlişkisi ... 80 Tablo 80: Kardiyojenik Şok Hastalarında Gruplandırılmış EtCO2 ile 1. Gün Mortalite
Arasındaki İlişki ... 81
Tablo 81: Kardiyojenik Şok Hastalarında Gruplandırılmış EtCO2 ile 30. Gün Mortalite
Arasındaki İlişki ... 81
Tablo 82: Kardiyojenik Şok Grubunda Cut-Off: EtCO2≤21 İçin Sensitivite ve
Spesifisite ... 82
Tablo 83: Sidestream Ölçüm Yapılan Grubunda EtCO2-1.gün Mortalite İlişkisi ... 83 Tablo 84: Mainstream Ölçüm Yapılan Grubunda EtCO2-1.gün Mortalite İlişkisi ... 83 Tablo 85: SideStream Grubunda EtCO2≤21 olarak gruplandırıldığında Sensitivite ve
ŞEKİLLER DİZİNİ
Şekil 1 : Normal Kapnogram Dalgası ... 23
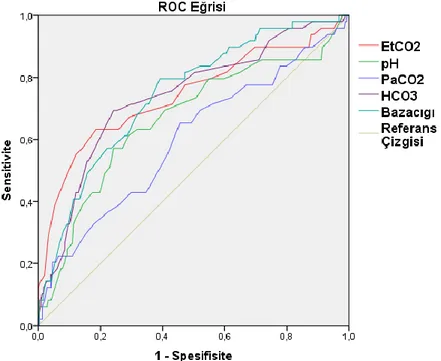
Şekil 2 : Laktat, SOFA ve EtCO2 ‘nin 1.gün Mortalite ile ROC Eğrisi ... 48
Şekil 3 : Monitör Parametreleri ile 1. Gün Mortalite ROC Eğrisi ... 49
Şekil 4 : Monitör Parametreleri ile 30. Gün Mortalite ROC Eğrisi ... 50
Şekil 5 : Kan Gazı Değerleri ile 1. Gün Mortalite ROC Eğrisi ... 51
Şekil 6 : Kan Gazı Değerleri ile 30. Gün Mortalite ROC Eğrisi ... 51
Şekil 7 : EtCO2 ile Bikarbonat, Baz açığı ve Laktat Korelasyonu ... 53
Şekil 8 : EtCO2 ile PaCO2 Korelasyonu ... 53
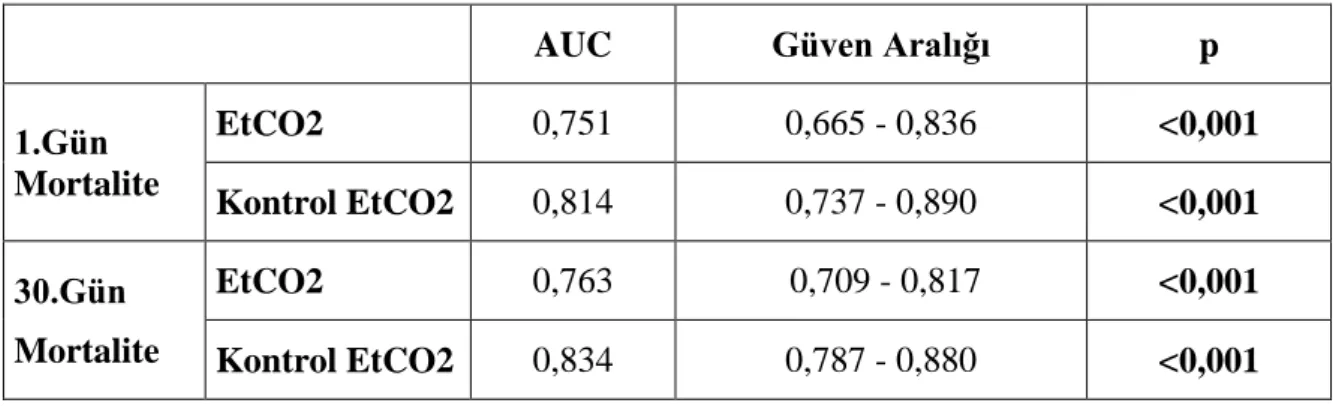
Şekil 9 : EtCO2 ve Kontrol EtCO2’nin 1.Gün Mortalite İle ROC Eğrisi ... 57
Şekil 10 : EtCO2 ve Kontrol EtCO2’nin 30.Gün Mortalite İle ROC Eğrisi ... 57
Şekil 11 : Septik Şok Grubunda EtCO2 ve Kontrol EtCO2’nin 1. Ve 30. Gün Mortalite İle ROC Eğrisi ... 66
Şekil 12 : Ağır Sepsis Grubunda EtCO2 ve Kontrol EtCO2’nin 1. Ve 30. Gün Mortalite İle ROC Eğrisi ... 70
Şekil 13 : Hipovolemik Şok Grubunda EtCO2 ve Kontrol EtCO2’nin 1. Ve 30. Gün Mortalite İle ROC Eğrisi ... 75
Şekil 14 : Kardiyojenik Şok Grubunda EtCO2 ve Kontrol EtCO2’nin 1. Ve 30. Gün Mortalite İle ROC Eğrisi ... 80
Şekil 15 : Sidestream Ölçüm Yapılan Hasta Grubunda EtCO2 ve Kontrol EtCO2 için 1.Gün Mortalitede ROC Eğrisi ... 83
ÖZET
ACİL SERVİSTE ŞOK TANISI ALAN HASTALARDA LABORATUVAR DEĞERLERİNİN VE MONİTÖR PARAMETRELERİNİN PROGNOSTİK DEĞERLERİNİN İNCELENMESİ
MIDIK, Şadiye
Tıpta Uzmanlık Tezi, Ege Üniversitesi Tıp Fakültesi Acil Tıp A.D. İzmir 2016 Tez Danışmanı: Doç. Dr. Murat ERSEL
AMAÇ:
Bu çalışmada acil servise başvurusunda veya izleminde şok tanısı alan hastaların prognoz ve klinik özelliklerini belirleyerek; şok hasta takibinde ve mortaliteyi öngörmede etkin monitör parametreleri ve kan değerleri arasındaki ilişkiyi saptamak ve standart yaşamsal parametrelere ek olarak yeni ve non-invazif, kolay ve çabuk elde edilebilir bir parametre olan EtCO2 ölçümünün klinik değerliliği konusunda bilgi edinebilmek amaçlandı.
YÖNTEM:
Prospektif kesitsel bir çalışma olarak tasarlanan çalışmamızda Ege Üniversitesi Hastanesi Acil Servisine başvuran ve şok tanısı alan hastalarda EtCO2 ölçümü yapılan hastalar çalışmaya alındı. Hastaların sistolik ve diastolik kan basıncı, nabız, solunum sayısı, ateş, saturasyon ve entübe hastalarda makrostream yöntem ile spontan soluyan hastalarda sidestream yöntem ile EtCO2 değerleri ölçüldü. Hastaların kan gazı ve laboratuar değerleri kaydedildi ve 2.saatte kontrol vital bulguları ile EtCO2 ve laktat değerleri ölçüldü. Tüm hastalarda SOFA skorları hesaplandı ve kaydedildi. Hastaların 1.gün mortalite oranları, yatış veya taburculuk durumları kaydedildi. Hastane yatışı ve taburculukları sonrası da takip edilerek 30 günlük mortalite oranları incelendi.
BULGULAR:
Şok tanısı alıp EtCO2 ölçümü yapılan 300 hasta çalışmaya alındı. Hastaların yaş ortalaması 68±16 saptandı. Hastaların % 46,3’ü erkek, %53,7’si kadındı.
Hastaların ortalama EtCO2 değeri 21,4±6,4 mmHg saptandı. İlk 24 saatte mortalite oranı %16,7 iken 30gün içinde ölen hasta oranı %56,7 saptandı. İlk 24 saatte ölen hastalarda EtCO2 ortalaması 17,2 (%95 GA:18,4-20,5) saptanırken; sağkalan hastalarda 22,3 (%95 GA:23,4-25,2) saptanmış olup iki grup arasında anlamlı fark saptandı (p<0,001). Monitör parametrelerinden ile 1.gün mortaliteyi öngörme gücü ROC analizi ile karşılaştırıldığında ROC eğrisi altında kalan alan en fazla EtCO2 (AUC:0,76; %95 GA:0,66-084; p<0,001) için saptandı. Hastalarda kontrol 2.saatte ölçülen EtCO2 için ROC eğrisi altında kalan alan daha yüksek saptanmıştır. (AUC:081; %95 GA:0,73-0,90; p<0,001) . 30 gün içinde mortal seyreden hastalarda da EtCO2 anlamlı saptanmış olup (p<0,001); ROC eğrisi altında kalan alan 1. Gün mortalite ile benzer saptanmıştır. EtCO2 için ROC analizi ve %50 ortalama persentil hesaplanarak 21 mmHg cut-off değer olarak alındı. EtCO2 değeri 21 mmHg ve altında olan hastalar için sensitivite %78,0; spesifite %52,8 ve negatif prediktif değer %92,3 bulundu. Düşük EtCO2 değerlerinin 1.gün mortaliteyi belirlemede rölatif riski 3,42 saptandı. EtCO2 ile laktat arasında ters yönde korelasyon bulundu (p=0,026). EtCO2; bikarbonat (p<0,001) ve baz açığı(p<0,001) ile korele bulunurken; pH ile korele bulunmadı (p=0,349).
TARTIŞMA:
Şok hastalarında mortalite belirleyicisi olarak EtCO2 kullanılabilir ve EtCO2 ölçümünün non-invaziv olarak hızlı ve kolay elde edilebilir olması; erken tanı konup hızla resüsitatif tedavinin başlanması gereken şok hastaları için önemli bir yer tutacaktır. EtCO2 değerlerinin laktat ile korele olması EtCO2’i klinik açıdan daha anlamlı hale getirmektedir. Ayrıca kontrol 2.saat EtCO2 ölçümlerinin mortalite belirlemede ilk ölçümlere göre daha duyarlı saptanması; hastalarda kapnograf ile EtCO2 monitörizasyonunun yapılması mortalite öngörüsü açısından daha iyi klinik sonuçlar verebilir.
ABSTRACT
EVALUATION OF LABORATORY RESULTS AND MONITOR
PARAMETERS IN PATIENTS WITH SHOCK IN THE EMERGENCY DEPARTMENT
Mıdık Ş (2016)
OBJECTIVES:
End-tidal CO2 is a new, non-invasive parameter that is easy and quick to measure. The objective of this study was to determine the clinical value of EtCO2 and its relations with monitor parameters and laboratory values, in evaluating patients with shock and predicting their mortalities; in patients treated for shock in the emergency department.
METHODS:
Prospective cross-sectional study was designed to include patients diagnosed as shock in Ege University Department of Emergency Medicine. Systolic and diastolic blood pressures, pulse rate, respiratory rate, body temperature, oxygen saturation and EtCO2 levels were recorded. EtCO2 levels were recorded by macrostream method in intubated patients and by sidestream method in patients with spontaneous respiration. Blood gas and laboratory values were recorded and on 2nd hour control vital signs, EtCO2 and lactate levels were measured. SOFA scores were calculated and recorded for each patient. First day mortality, internation or externation status were recorded. Following hospital internalization or externation, patients were tracked to measure 30 day
mortality.
RESULTS:
300 patients were included in the study. Mean age was 68±16. 46.3% were male and 53.7% were female. Mean EtCO2 value was 21.4±6.4 mmHg. Mortality in the first 24 hours was 16.7%, mortality in the first 30 days was 56.7%. In the patient group who died in the first 24 hours, mean EtCO2 was 17.2 (95% CI:18.4-20.5), while in the
patient group who survived, mean EtCO2 was 22.3 (95% CI:23.4-25.2). The difference between these two groups, were considered to be statistically significant (p<0.001). When monitor parameters were compared with ROC analysis by means of predicting 1st day mortality, area under the curve was largest
for EtCO2 (AUC:0.76; %95 GA:0.66-0.84; p<0.001). Area under the curve for 2nd hour control EtCO2 measurements was even larger (AUC:0.81; %95 CI:0.73-0.90; p<0.001). In the group of patients who died within 30 days, EtCO2 levels were statistically significant (p<0.001) and area under the curve in the ROC curve analysis was similar to that of 1st day mortality. Cut-off value for EtCO2 was determined as 21mmHg, using the ROC analysis and 50% percentile. For patients with EtCO2 levels≤ 21mmHg, sensitivity was 78%, specificity was 52.8% and negative predictive value was 92.3%. The relative risk of low EtCO2 levels in determining 1st day mortality were calculated as 3.42. A negative correlation was found between lactate and EtCO2 levels (p=0,026). EtCO2 was found to be correlated to bicarbonate (p<0,001) and base excess (p<0,001) but not correlated to pH (p=0,349).
CONCLUSION:
EtCO2 may be used to predict mortality in patients with shock. The fact that EtCO2 measurement is fast and non-invasive is crucial for shock patients who require early diagnosis and immediate treatment. The correlation of EtCO2 levels with lactate renders EtCO2 even more significant. Monitoring EtCO2 in patients with capnography may reveal better clinical results by means of predicting mortality.
Keywords:
KISALTMALAR
AS : Acil Servis
CO2 : Karbondioksit
EtCO2 : End-tidal Karbondioksit Basıncı SaO2 : Oksijen Saturasyonu
PaO2 : Parsiyel Oksijen Basıncı PaCO2 : Parsiyel Karbındioksit Basıncı OAB : Ortalama Arteriyel Basınç KPR : Kardiyopulmoner Resusitasyon SDGD : Spontan Dolaşımın Geri Dönmesi
SOFA : Ardışık Organ Yetmezliği Değerlendirilmesi LODS : Lojistik Organ Disfonkiyonu Sistemi
ÇAA : Çeyrekler Arası Aralık GA : Güven Aralığı
1.GİRİŞ VE AMAÇ
Şok en basit tanımı ile hücresel düzeyde hipoksiye yol açan doku hipoperfüzyonundaki bozulma ile karakterize klinik bir sendromdur. Şok terimi ilk kez 1773 yılında Fransız doktor Le Dran tarafından ateşli silah yaralanmaları sonrası gelişen klinik özellikler için kullanılmıştır.
“Doku hipoperfüzyonu” şok için anahtar kelime olup, dokularda hipoksi ve vital organların fonksiyonlarında yetersizliğe neden olur. Böylelikle bir çok organ sistemini etkileyebilen kaskat başlar. Şokta yetersiz perfüzyon, dokuların metabolik ihtiyaçlarını karşılayamaz ve hücresel hipoksi ve end-organ hasarı gelişir. Şok hastasının anlaşılıp tanınması için “yetersiz doku hipoperfüzyonu” olduğu gösterilmelidir.
Şok için şimdiye dek çok sayıda sınıflama yapılmış olup; bu sınıflamalar klinik, etyolojik, tedavi yöntemlerine göre olabilmekte olup en çok kullanılan sınıflama Hinshaw ve Cox sınıflaması olarak bilinen hipovolemik, kardiyojenik, obstrüktif ve distribütif olmak üzere 4 gruba ayrılmış sınıflamadır (1). Şokun altta yatan bir çok nedeni olmasına rağmen tüm şoklarda ortak nokta hücre metabolizmasının ve enerji üretiminin bozulmasıdır ve tedavi algoritmalarının hepsi bu bozulmayı düzeltmeye odaklanır.
Ülkemizde şok tanısı alan hasta sayısını saptamak oldukça zordur. Merkezi veri tabanının yetersizliği nedeni ile genelde şokun altında yatan nedeni kayıtlara geçmektedir. Aynı zamanda şok için kullanılan klinik parametrelerin ve geçerli tanımların seçici olmamasından ve bunların veritabanına kaydında yaşanan eksiklikler nedeniyle ABD’de gerçek şok olgu sayısını sapamanın zor olduğu bildirilmiştir (2). ABD’de geriye dönük olarak yapılan bir çalışmada yılda yaklaşık 1 milyon şok hastası olduğu belirtilmiştir (3). Sistolik kan basıncının < 90 mmHg olduğu hastalar baz alındığında yine ABD’de yılda yaklaşık 5,6 milyon hipotansif hastanın acil servislere müracaat ettiğini bildiren bir çalışma vardır (4).
Günümüz sağlık sistemi işleyişi içinde nüfus sayısının artması, kentselleşmenin yaygınlaşması, kronik ve onkolojik hastalıkların prevelansının artması ve bu hastalıkların modern tıp ile birlikte sağ kalımının sağlanması, yaşlı nüfusun giderek çoğalması hem acil servise başvuran hasta sayısını hem de yoğun bakım gereksinimi olan hastaların sayısını arttırmaktadır. Ülkemizde de acil servis başvuru oranları her geçen gün daha da artmaktadır. 2015 yılında ülkemizde acil servis başvuru sayısı 115
milyona ulaşmıştır.
Özellikle büyük kentlerde sağlık hizmetlerine ulaşımda acil servisler en büyük payı oluşturmaktadır. Bu durum acil servislerin kalabalıklaşmasına ve acil servislerde yığılmalara neden olmaktadır. Bu kalabalık ortam içinde hayati öneme sahip şok hastasının erken tanınması hayati önem arz etmektedir. Şok gibi kritik hastaların erken tanınması ve uygun tedavi algoritmalarının etkin bir şekilde başlanması sağ kalım oranlarını ciddi derecede arttırmaktadır. Şok hastası erken tanınmalı daha sonra uygun yoğun bakımlarda tedavilerine devam edilmelidir. Ancak yine aynı nedenlerle yoğun bakım ihtiyacı gerektiren hastaların gün geçtikçe artması ve mevcut yoğun bakımların yetersiz kalması nedeni ile bu hasta grupları; özellikle büyük kentlerde acil serviste takip edilmeye devam edilmektedir.
Şok gibi kritik hastaların tanı koyma ve prognoz takibinde kullanılan yöntemler üerinde birçok çalışma devam etmektedir. Acil hekimleri olarak kritik hastaları monitörize ederek kolay ve hızlı şekilde belirlemek isteriz. Monitör, Latince kökenli “monere” kelimesinden kaynak alıp “hatırlatmak, önermek, uyarmak” anlamına gelmektedir (5). Monitörizasyonun temel amacı, uygun doku perfüzyonu ve oksijen dağılımının sağlandığından emin olmaktır. Monitorizasyonla elde edilen yaşamsal bulguların doku hipoperfüzyonunun yeterliliğini değerlendirmedeki yeri yadsınamaz. Ancak bunlar doku iskemisinin geç göstergesidir. Bu nedenle tıbbi literatürde uzun zamandan beri doku perfüzyonunun durumunu non invazif test etmeyi amaçlayan yöntemler üzerinde çalışmalar sürmektedir (torasik impedans, perfüzyon indeksi, brakial indeks gibi)
Bununla birlikte şok hastalarında doku hipoperfüzyonun belirteçleri arasında en iyi ölçütler santral venöz oksijen saturasyonu (ScVO2) ve laktat ölçümüdür (2). Bu ölçümler invaziv yöntemlerle elde edilmekte olup; hem birbirlerine hem de dou oksijenizasyonu ve perfüzyonunun yerini tutan diğer yöntemlerle (kardiyak output ölçümü gibi) üstünlükleri bir çok çalışma ile araştırılmaktadır.
Bu çalışmanın amacı öncelikle acil servise başvurusunda veya izleminde şok tanısı alan hastaların prognoz ve klinik özelliklerini belirleyerek; şok hasta takibinde ve mortaliteyi öngörmede etkin monitör parametreleri ve kan değerleri arasındaki ilişkiyi saptamak ve standart yaşamsal parametrelere ek olarak yeni ve non-invazif, kolay ve çabuk elde edilebilir bir parametre olan EtCO2 ölçümünün klinik değerliliği konusunda bilgi edinebilmektir.
2. GENEL BİLGİLER 2.1 ŞOK
2.1.1. Genel bakış
Şok filozofik terim olarak yaşam ile ölüm arasındaki geçiş olarak tanımlanabilir (6). Eğer şok kanama, sepsis ya da kalp yetmezliği sonucunda gelişmiş ise mortalite oranı %20’ leri bulur. Şokun bilimsel açıklaması ise dolaşım sistemindeki oksijenasyon ve düzenlenmede yetersizlik ve bozukluğu kapsayan geniş bir yelpaze ile açıklanabilir. Metabolik etkileri mitokondriyal enerji transferinde, toksik kimyasalların üretimini artırılmasında ve atılımının azalmasındaki mekanizmalar iledir.
Bir klinisyen ise hastanın eski hastalık öyküsü, yaş, genel sağlık sorunları, genel görünüm gibi klinik bulguları ile vital bulgular, kan sonuçları, idrar çıkışı, ve oksijenizasyonun direk ölçülmesi gibi ölçülebilir değerlerini sentezleyerek şok ayrımını yapabilir.
Klinik ve ölçülebilir veriler organ hipoperfüzyonunu desteklediğinde acil resüsütatif mekanizmalar ile sistemik inflamasyon, organ disfonksiyonu ve ölümden korumak amaçlı normal doku oksijenizasyonu ve substrat sunumu yeniden düzenlenir. Hücre düzeyinde şok ilk mitokondride etkilenir. % 95 ten fazla aerobik kimyasalla mitokondriye depo olan yağlar, karbonhidratlar ve ketonlar gibi substratlar ile oksijenden enerji elde edilip karbondioksit ve suya dönüştürülür (6).
2.1.2 Patofizyoloji
Şok, doku oksijen kaynağı (sunumu) ile oksijen ihtiyacı (tüketim) arasında dengesizlik yaratan bir dolaşım yetersizliği durumudur. Bu fizyolojik durum etkin doku perfüzyonunda bir azalmaya ve buna bağlı olarak da biyokimyasal, biyoenerjisel ve hücre altı (subselüler) düzeyde sekel gelişmesine yol açar.
Etkin perfüzyondaki azalma yaygın veya yerel olabilir ve buna bağlı olarak da hücresel veya hücre altı düzeyde azalmış kaynak kullanımı gelişebilir. Oksijen sunumu ve tüketimi ile ilgili prensiplere hâkim olmak, şokun anlaşılabilmesi açısından önemlidir. Arteryel oksijen içeriği hemoglobine bağlı oksijen ile plazmada çözünmüş olarak bulunan oksijenin toplam miktarıdır. Oksijen dokuya kalbin pompa fonksiyonu [kardiyak output (CO)] ile sunulur. Bu değer ise kardiyak inotropi (miyokardın hız ve
kısalma kapasitesi), kronotropi (kalbin kasılma hızı) ve lusitropisi (gevşeme ve kalp boşluklarını doldurabilme becerisi) arasındaki etkileşim ile belirlenir.
Sistemik oksijen sunumu (DOz) arteryel oksijen içeriği ve CO’un ürünü olarak ortaya çıkar. Sistemik oksijen tüketimi (VO) sunum ve tüketim arasında hassas bir dengeyle yürür. Normalde, dokular hemoglobine bağlı oksijenin yaklaşık olarak %25’ini tüketirler ve sağ kalbe geri dönen venöz kanda %75 doygunluğa sahiptir [karma venöz oksijen saturasyonu (pulmoner arter) (Smv02)]. Oksijen kaynağı ihtiyacı karşılamakta yetersiz kalırsa, ilk dengeleyici yanıt CO’nun artışı olacaktır. CO artışı yetersiz kalırsa, doku tarafından hemoglobinden alınan oksijen miktarı artar, buna bağlı olarak da Smv02 değeri azalır. Dengeleyici mekanizmalar dokuya sağlanan kaynakla ihtiyaç arasındaki dengeyi sağlayamazsa anaerobik metabolizma başlar ve bu durum laktik asit üretimine neden olur. Laktik asit hızla tamponlanarak dengeli laktat’a dönüştürülür. Normal laktat düzeyi 0,5-1,5 mmol/L arasındadır. Artmış laktat düzeyi sıklıkla azalmış Smv02 değeri ile ilişkilidir. Laktik asidoz durumu sıklıkla yetersiz oksijen sunumuna bağlı olarak ortaya çıksa da status epileptikus gibi bazı durumlarda aşırı oksijen tüketimine bağlı olarak da gelişebilir. Diğer bazı durumlarda ise, laktik asidoz oksijen kullanımının bozulmasına bağlı olarak ortaya çıkabilir. Bozulmuş doku oksijen kullanımına örnek durumlar arasında, normal Smv02 değeri ile birlikte artmış laktat düzeylerinin beraber görülebildiği septik şok veya kardiyak arrestin resüsitasyon sonrası dönemi sayılabilir. Artmış laktat bozulmuş oksijen sunumunun ve/veya kullanımının bir belirtecidir ve acil serviste kritik hastaların kısa dönem prognozlarıyla ilişkilidir. Smv02 değeri, dokunun oksijen kaynağı ve ihtiyacı arasındaki dengenin değerlendirilmesi için de kullanılabilir. Smv02 değeri pulmoner arter kateteri ile elde edilir, ancak benzer bilgiye santral venöz oksijen değerinden de (Scv02) ulaşılabilir. Scv02 değeri, Smv02 değeri ile yakın ilişkilidir ve acil serviste daha kolay elde edilebilir.
Şok, hayati organların perfüzyonunu sürdürmeyi amaçlayan çok sayıda otonom yanıtı tetikler. Karotis baroreseptör gerilme refleksinin uyarılması sempatik sinir sistemini uyararır. Bu durum vücutta çok sayıda kaskatı harekete geçirir. Öncelikle arterioler vazokonstriksiyon ve buna bağlı olarak kanın deri, iskelet kasları, böbrekler ve dalaktan tekrar dağılımına, kalp hızında ve kasılmasında artışla CO’nun artışına neden olur. Venöz damarlarda kasılma ile venöz dönüşün artışına, epinefrin, norepinefrin, dopamin ve kortizol gibi vazoaktif hormonların salımmıyla arterioler ve
venöz tonusun artışına ve antidiüretik hormon salınımı ve renin-anjiyotensin sisteminin aktivasyonu ile su ve sodyum tutulumu ve damar içi hacmin artışına yol açar. Bu dengeleyici mekanizmaların hedefi en kritik organların - kalp ve beyin - D02 değerini korumaktır, ancak böbrekler ve sindirim sistemi gibi diğer alanların kan akımı bozulabilir. Şok’a hücresel yanıt, hemokonsantrasyon, hiperkalemi, hiponatremi, prerenal azotemi, hiper-hipoglisemi ve laktik asidozla sonlanan bir patolojik olay döngüsünü tetikler. Septik şokun erken evrelerinde bu fizyolojik değişiklikler sistemik
inflamatuar yanıt sendromu (SIRS-SİYS) adı verilen bir klinik sendroma neden olurlar.
SIRS ilerledikçe, şok tablosu ve ardından da, miyokarda depresyonu, erişkin solunum yetmezliği sendromu, yaygın damar içi pıhtılaşma, karaciğer yetmezliği veya böbrek etmezliği ile karakterize bir tablo olan çoklu organ yetmezliği sendromu ortaya çıkar. SIRS’tan çoklu organ yetmezliği sendromuna doğru olan bu ilerleyici gelişim, antiinflamatuar ve proinflamatuar mediatörler veya endotel hücre yıkımına bağlı salınan sitokinler arasında denge ile belirlenir (2).
2.1.3 Epidemiyoloji
Acil servislere başvurularda tanı hipotansiyon ve sistolik kan basıncında 90 mmHg altında olması ile tanı düşündürür.
Mortalite altta yatan olaya bağlı olarak değişir. Septik şok %40 -60 mortaliteye sahipken (7) ; kardiyojenik şokta %36-56 olarak görülür (8). Septik şokta yaklaşık olarak %30-45; kardiyojenik şokta %60-90 oranında 1 ayda ölüm görülmektedir (7), (7). Artan tanı ve tedavi oranları ile nörolojik şoka bağlı ölüm oranları belirgin şekilde azalmıştır. Tanı ve tedavi yaklaşımı tetikleyen faktörler veya nedeni farklı olsa dahi da şoktaki hastaya ilk yaklaşım için benzer ilkeler izler. Kritik hastalar acil servise çok farklı bulgularla başvurabilirler. Yaş , komorbid hastalıklara bağlı gecikebilir; erken tanı, ampirik tedavi ile stabilizasyon önemlidir (2).
2.1.4 Şok Sınıflaması
Şokun tanımlanmasında olduğu kadar sınıflandırılmasında da çok sayıda yaklaşımlar olmuştur. Blalock’un 1934 te tanımladığı üzere : hematolojik, nörolojik, vazojenik, ve kardiyojenik olarak 4 katogoriye ayrılmıştır. (6) Şok etyolojilerine, tedavi yöntemlerine, klinik bulgulara göre kategorize edilebilir. Hinshaw Cox sınıflaması (
Tablo1) daha çok kullanılan bir sınıflama olarak şoku etyolojilerine hipovolemik, kardiyojenik, obstrüktif, distributif olarak sınıflamaktadır (1),(2).
Tablo 1. Etyolojilerine Göre Şok Sınıflaması (Hinshaw ve Cox Sınıflaması)
Hipovolemik
Hemorajik
Travmatik Gastrointestinal
Vücut Boşluklarından Kanama
İnflamasyon nedeniyle 3.Boşluğa Kayıp
İleus Yanıklar
Pankreatit
Akut ekstrasellüler kayıplar Gastrointestinal kayıplar
Kardiyojenik
Miyokard İnfarktüsü
Kapak Yetmezliği
Aritmiler
Obstrüktif
Masif Pulmoner Emboli Tansiyon Pnomotoraks Perikardiyal Tamponad Aort Stenozu Distribütif Septik Şok Anafilaktik Şok Nörojenik Şok
Hipovolemik şok intravasküler sıvının ve kan volümünün azalması ile preload atım volümü ve kardiyak outputta azalma ile karakterizedir. Ciddi kan kaybı miyokardial oksijenizasyonunu bozulması ile kasılma kusuru ve outputta düşmeye yol açar. The American College of Surgeons hemorajik şoku kan kaybının derecesine ve
buna verilen fiyolojik yanıta göre göre dört faz böler. Kardiyojenik şok, iskemik toksik,ya da obstriktüf olarak gelişen kalp yetmezliğidir ve sonuçta sol ventrikül hasarı ile periferik dokuda oksijen sunumunda bozulma sonucu oluşur. Myokard enfarktüsü en sık kardiyojenik şok sebebidir. Disritmiler kardiyak outputu azaltarak, preload ve atım volümünü azaltarak şoka neden olurlar. Obstrüktif şok venöz dönüş ve preloadun düşmesi ya da sol ventriküler çıkışında obstrüksiyon ile hem venöz geri dönüş hem de kardiyak kompliyasın azalması sonucunda gelişir. En sık neden kardiyak tamponad ve tansiyon pnömotorakstır. Distrübitif şokta sistemik vazodilatasyon sonucu oluşan volüm açığını nedeniyledir. En çok septik şokta görülür (2). The American College of Chest Physicians, European Society of Intensive Care Medicine, Society for Critical Care Medicine, American Thoracic Society, and Surgical Infection Society gibi bir çok derneğin uluslararası konsensusunda septik şok için prekürsör olarak sistemik inlamatuar yanıt (SIRS), sepsis ve ağır sepsis olarak belirlendi (6). Sıvı resusitasyonuna cevap vermeyen hipotansiyon varlığı ise septik şok olarak tanımlandı. Sistemik vasküler direnç azalmasına cevaben kardiyak output artar ve taşikardi gelişir. Sepsis hastalarının %40 ında geçici kardiyomyopati gelişir ki kasılma kusuru ve mortalitede artışa yol açar. Addison krizi, anaflaksi ve nörolojik şok distribütif şok sınıflamasına girer (2).
2.1.5. Klinik Yaklaşım
Şok sistemik arteriyal hipotansiyon (sistolik kan basıncı < 90 mmHg ) ile birlikte görülür. Hipotansiyon olmadan da şok gelişebilir. Kardiyak output düşüşü ile periferik vasküler direnç artar ve doku perfüzyonunu korur ve kan basıncı düşmeyebilir. Yani şok normal kan basıncı ile de gelişebilir ve her hipotansiyon şok değildir. Hiçbir tanısal vital parametre şok tanısını tek başına koyduramaz (2). Acil serviste şokta olan hastalar için sıklıkla belirgin neden bulunmamıştır. Öykü ve fizik muayene ile ve kötüleşen baz açığı ya da laktik asidoz varlığı ile hızlı tanınabilir. Genellikle hastalar stres yanıtı oluşturur. Astenik, soluk, terli takipneik zayıf ve hızlı nabıza sahip olurlar. Özellikle de kalp hızı düşürücü ilaç alanlar ya da hipoksemisi olanlarda kalp hızı normal ya da düşük olabilir. Kan basıncı adrenerjik refleksler nedeniyle normaldir. Her ne kadar kan basıncı ölçümü dolaşım bilgisi vermede güvenilir olmasa da acil serviste kan basıncının 100 mmHg altında olması hastane mortalitesi ile ilişkili bulunmuştur (9). Kalp hızı / sistolik kan basıncı oranı yani şok indeksi şok tanısında diğer ölçümlere göre daha anlamlıdır. Mesaneye takılan foley katater ile takip edilen idrar çıkışı organ perfüzyonunun iyi bir
göstergesidir. 30 dk ile 1 saat arasında yapılan ölçümlerle >1ml/kg/h normal; 0,5-1 ML/kg/h azalmış; <0,5 mg/kg/h ise ciddi azalmış olarak değerlendirilir. Hızlı sonuçlanan laktat düzeyi ve baz açığı yaygın perfüzyon bozukluğu ile ilgili bilgi vericidir. Laktat düzeyini 4.0 mMm ya da baz açığının -4mEq/L’dan daha negatif olması çoklu organ yetmezliği için dolaşım bozukluğunu gösterir. Şok tanısı için kullanılan ampirik kriterler Tablo 2’ de verilmiştir (6).
Tablo 2. Şok Tanısının Ampirik Kriterleri
Hastane öncesindeki öykü, vital bulgular ve fizik muayene hastanın fizyolojik durmunu belirlemede acil servis yaklaşımı için belirleyicidir. Yapılan çalışmalar ile acil servis bakımı öncesi hipotansiyonu olan hastalarada ölüm oranı daha fazladır.
Fizik muayenede muköz membranlar kuruluğu dehidratasyonu, juguler venöz dolgunluk kalp yetmezliğini ve pulmoner emboliyi ya da kardiyak tamponadı gösterebilir.
Normal vücut ısısına sahip hastada bilateral ral duyulması kalp yetmezliğini, whezing anaflaksi ya da daha nadir kalp yetmezliği ve emboliyi düşündürür. Karın hassasisyeti perton inflamasyonu ya da künt travmada gözlenebilir. Gastrointestinal kanamda rektal tuşe kanamyı gösterme metodudur. Şoktan şüphelenilen hastalarda neden araştırıken rektal ateş bakılması öneriler arasındadır. Nörolojik muayenede cevapsızlık, bilinç düzeyi, fokla nörolojik defisit varlığı sorgulanmalıdır (6).
Akciğer grafisi, elektrokardiyografi, kan şekeri ölçümü, serum elektrolitleri Hasta görünüm veya değişken mental durum
Kalp hızı > 100 atım/dk
Solunum sayısı > 20/dakika veya PaCO2 < 32 mmHg Baz açığı > -4 mEq/L veya laktat > 4 mM/L
İdrar çıkışı < 0,5 ml/kg/saat
Arteriyal hipotansiyon > kesintisiz 30 dakika
karaciğer böbrek fonksiyon testleri tam kan sayımı, acil serviste yapılması gereken laboratuvar tetkikleridir. Arteryal kan gazı baz eksisi hesaplamak için ve arterial puls oksimetri ve kapnografi ile ölçülen PaO2 ve PCO2 doğrulamasında yararlıdır. Serum laktat düezyi ölçümü şok şüpheli her hastada yapılmalıdır. Kardiyak ve abdominal yatak başı ultrason venöz volüm, sol ventrikül foknsiyonu, kardiyak tamponad, abdominal anevrizma dışlaması için yapılmalıdır.
Şokun ortaya çıkardığı sonuç yaygın doku hipoperfiizyonudur ve bu tabloyla birlikte venöz oksijen içeriğinde azalma ve metabolik asidoz (laktik asidoz) görülür. Doku hipoperfüzyon göstergeleri Tablo 3’de verilmiştir. Şok etyolojik olarak dört kategoriye ayrılır. Klinik olarak şok sıklıkla hipovolemi belirti ve bulgularıyla ortaya çıksa da, tablo oturmaya başladıkça ya da geri dönüşsüz son organ hasarı evresine ilerledikçe, diğer patofizyolojik mekanizmalar da devreye girer.
Tablo 3. Doku Hipoperfüzyon Göstergeleri
Şok ve tipleri ile ilgili genel tanımlamalar Tablo 4’de gösterilmiştir (6),(10).
2.1.4.1 Septik Şok
Septik şok; mikrobik enfenksiyon tarafından oluşturulan şok olsa da yarısından çoğunda organizma tanımlanamamıştır. Sepsis için en çok çalışılmış medyatör gram negatif bakterilerin dış membranında bulunan lipopolisakkarittir. Lipopolisakkaritin insan ya da hayvanlara verilmesiyle birlikte mikrobiyal enfeksiyonlarda gözlemlenen
Hipotansiyon
Taşikardi
Düşük Kardiyak Output
Cilt renginde değişiklikler
Kapiller dönüşün azalması
Değişken Mental Durum
Hiperlaktatemi
kardiyovasküler, immunolojk ve inflamatuvar değişiklikler gözlemlenebilir. Son yıllarda yapılan çok merkezli çalışmalarda gram pozitif organizmaların hastanede yatan hastalarda sepsisin en belli başlı sebebi olduğunu göstermiştir (6). Gram pozitif sepsis prevelansının artmaya devam edeceğinin iki nedeni olabilir. Bunlar;
Tablo 4. Septik, Hemorajik ve Kardiyojenik Şok için Tanımlamalar ve Kriterler
Septik Şok Sepsis
Şüpheli/Tanılı enfeksiyon ve SOFA skorunda ≥ 2 puandan fazla artış Septik Şok
Sepsis varlığında OAB ≥ 65 mmHg olması için vazopressör tedavi ihtiyacı ve laktatın > 2 mmol/L olması
Hemorajik Şok
Basit hemoraji:
Kanama ile birlikte normal kalp hızı, tansiyon, solunum sayısı, baz açığı değerleri Kanamayla beraber hipoperfüzyon:
Nabız > 100 atım /dakika veya Baz açığı > -4 mEq/L Hemorajik şok
Dolaşımsal şokun en az 4 ampirik kriteri
Kardiyojenik Şok
Kalp Yetmezliği
Dispne, taşikardi, pulmoner ödem, siyanoz, periferik ödem gibi kalp yemezliğinin klinik bulguları
Kardiyojenik şok:
Kalp yetmezliği ile birlikte dolaşımsal şokun en az 4 ampirik kriteri
1- Çoğu hasta kronik immun yetmezlikli hastalıkları için evinde katater ile izleniyor olması nedeni ile koagülaz negatif stafilakok ve stafilakokus aureusun vasküler alana girmesine neden oluyor.
2- Son yıllarda toplum kökenli enfeksiyonlarda özellikle ; S. aureus, Streptokokus pnömonia, Streptokokus pyogenes gibi antibiyotiklere dirençli gram pozitif organizmalara bağlı enfeksiyonlarda artış olmasıdır.
Septik şok 3 ana soruna yol açar; rölatif hipovolemi, kardiyovasküler depresyon, ve sistemik inflamasyonun tetiklenmesi. Bu üç sorun resüsitasyon hedeflerinde dikkate lınması gereken sorunlardır. Septik şok venöz kapasitansta artma ve sağ ventrikül dolumunda azalma ile rölatif hipovolemi oluşturur. Gerçek hipovolemiye gastrointestinal kayıp, takipne, terleme ve hastalık nedeniyle su içme kapasitesindeki düşme neden olur. Sepsis aynı zamanda kapiller genişleme ile üçüncü boşluğa kaçışa neden olur.
Son kanıtlar septik şokun vazodepresyon ve kapiller genişleme ile myokardiyal depresyona neden olduğunu göstermektedir. Direk kardiyak kontraktilite ölçümleri kardiyak mekanik fonksiyonun hiperdinamik zamanda bile azaldığını göstermiştir. Kardiyak fonksiyonların azalması için iç içe geçmiş bir sürü mekanizma vardır; alveolar ventilasyonun azalması ile arteryal pH azalması gibi. Hipovolemik şok hipotalamo-pituiteradrenomeddüllar aks ve buna bağlı stres hormonlarının salınımı ile glukojenoliz, lipoliz ve hafif hipokalemiye neden olur. Acil serviste hipovolemik şoktan şüphelenilen hastalarda laktat konsantrasyonu genellikle 4.0 mmol/L; PaCO2 35 mmHg altında ve hafif hiperglisemi (150-170 gm/dl ve hipokalemi (3,5-3,7 mEq/L) olur. Hemorajik hipotansiyon akciğer perfüzyonunu azaltıp, arteryal hipoksemi ilişkili spesifik sitokin (tümör nekroz alfa[TNF-α] ve interlökin1 beta [IL-1β], nitrik oksit sentez ile NO aşırı üreimi ve mitokondriyal oksidatif fosforilasyon ile birlikte mekanik etkileşimde azalmaya yol açar. Kanıtlar dolaşımsal mediatörlerin miyokardiyal hücresel hasara ve metabolizmanın yeniden düzenlenmesi ile kalpte hasara neden olduğunu gösteririr. Sistemik inflamasyon akciğerde kapiller geçirgenlikte artma ve buna bağlı alveoler infiltrasyon ile karakterize ARDS’ ye yol açar ve bu durum erken tedavi başlanan hastaların % 40’ında görülür. ARDS riski olan ve erken müdahale edilernlerde ventilasyon-perfüzyon bozukluğu, pmömoni, pulmoner aspirasyon hemorajik şoktan daha ciddi hipoksemi vardır.
Sepsis tanımları 1991 ve 2001 yıllarında toplanan uluslararası konferanslarda yapılmıştı. Ancak Şubat 2016’da Avrupa Yoğun Bakım Derneği (ESICM) ve Kritik Bakım Derneği (SCCM) Sepsis 3 isimli toplantıda sepsis ile ilgili tanımları değiştirme
kararı aldı (10). Sepsisin infeksiyona düzensiz konak yanıtına bağlı organ yetmezliği olarak tanımlanan toplantıda daha önceki tanımlamalarda kullanılan ‘ağır sepsis’ tanımının kavram kargaşına yol açtığı gerekçesi ile kaldırıldı. Septik şok tanımı ise klinikte hipovoleminin olmadığı durumlarda ortalama arterşyel basıncın 65 mmHg üzerinde olması için vazopressör desteği gerektiren hastalar içn tanımlandı. Değişen kılavuz ile birlkte yer alan terminoloji ve tanımlamalar Tablo 5’de özetlenmiştir.
Tablo 5.2016 Sepsis Kılavuzu ile Değişen Sepsis ve Septik Şok Terminolojisi
Daha önceki kılavuzlarda yer alan ve sepsis tanısında şüpheli enfeksiyon varlığında sepsis tanısı koymak için kullanılan SIRS kriterleri (Tablo 6’da gösterilmiştir) SOFA ve LODS gibi mortalite skorlama yöntemlerine göre mortaliteyi öngördürme gücü daha düşük saptanmıştır (10) .
Önceki Tanımlar 2015 Tanımı
Sepsis
SIRS +
Enfeksiyon şüphesi
Şüpheli veya dökümente edilmiş Enfeksiyon
+
SOFA skorunda ≥ 2 puandan fazla artış (Organ disfonksiyonu göstergesi olarak kabul ediliyor)
Ağır Sepsis
Sepsis +
Laktik asidoz/Oligüri/Bilinç değişikliğini içeren organ disfonksiyonu
+
Hipotansiyon
(Sıvı tedavisine yanıt verir)
Gereksiz olarak tanımlanmış
Septik Şok Sepsis + Sıvı tedavisine yanıtsız ve inotrop gerektiren hipotansiyon Sepsis +
OAB ≥ 65 mmHG olması için vazopressör tedavi ihtiyacı +
Tablo 6. SIRS kriterleri
Ateş > 38 0
C ya da < 360C Kalp atım hızı > 90/dk
Solunum sayısı > 20/dk ya da Pa CO2< 32 mmHg Lökosit sayısı > 12.000/mm3 ya da < 4.000/mm3
Ancak SOFA skorunun acil servislerde kullanımının pratik olmaması nedeniyle yoğun bakım ünitesi dışında ve acil servislerde kullanımı için quick SOFA (qSOFA) kriterler tanımlanmış ve qSOFA’nın mortalite öngördürme gücünün yüksek olduğu vurgulanmıştır. qSOFA’nın yoğun bakım ünitelerinde de SIRS’a göre hastane içi mortaliteyi öngördürmede daha başarılı olarak gösterilmiştir (10). Tablo 7’de SOFA kriterleri ; Tablo 8’de ise qSOFA skoru gösterilmiştir.
Tablo 7. SOFA Skorlama Sistemi
SOFA SKORU 0 1 2 3 4
Solunum PaO2/FiO2 >400 ≤400 ≤300 ≤200 ≤100
Koagulasyon Trombosit 103/mm3 >150 ≤150 ≤100 ≤50 ≤20 Karaciğer Bilurubin mg/dl Bilurubin mol/l <1.2 <20 1.2-1.9 20-32 2.0-5.9 33-101 6.0-11.9 102-204 >12 >204 Kardiyovasküler
Hipotansiyon Yok OAB<70
Dopa≤5 Dobu≤5 Dopa>5 Epi≤0.1 Nor≤0.1 Dopa>15 Epi>0.1 Nor>0.1
Merkezi sinir sistemi
Glaskow koma skoru 15 13-14 10-12 6-9 <6
Renal Kreatin (mg/dl) Kreatin (µmol/l) İdrar çıkışı (ml/gün) <1.2 <110 1.2-1.9 110-170 2.0-3.4 171-299 3.5-4.9 300-440 <500 >5.0 >440 <200
Tablo 8. qSOFA (quick SOFA) Kriterleri Solunum sayısı≥ 22/dk
Bilinç değişikliği
Sistolik kan basıncı ≤100mm Hg
Enfeksiyon şüphesi olan hastalarda sepsis ve septik şok tanısının konmsı için hazırlanan algoritma aşağıda gösterilmiştir.
2.1.4.2 Hemorajik Şok
Hızlı kan kaybı sonucunda baroreseptör aktivasyonu ile vazokonstriksiyon, kardiyak kontraksiyon artışı ve kalp hızı artışıyla gelişir. Kanamaya bağlı kardiyovasküler cevap altta yatan kardiyopulmoner durum, yaş ve kullanılan ilaçlara göre değişir. Kalp hızı ve kan basıncı cevabı hemorajiye yanıt olarak değişkendir, bu nedenle kalp hızı ya da kan basıncında değişiklik olup olmaması şok tanısı koydurmaz. Genel olarak kanama ilk nabzı ve kardiyak kontraksiyonu artırır ardından vazokontraksiyon artar. Kan kaybı nabız sayısını artırır ve diyastolik kan basınıcını artırır, böylece nabız basıncı(sistolik-diyastolik kan basıncı arasındaki fark) daralır. Kan kaybı devam ederse ventriküller dolum azalaır ve kardiyak aoutput düşer ardından sistolik kan basıncı azalır. Kardiyak output düşmeye başlamadan önce kritik olmayan organlara kan akımı düşer ve bu hücrelerde laktat üretim ve salınımı artar. Asidemi hemorajide kardiyak output azalması ile oluşur. Laktik asit kanda artana kadar bikarbonat iyonları kan pH’ını dengeler ve normle yakın kalmasını sağlar. Normal baz açığı pozitif negatif arasında 2 mEq/l olmalıdır. Arteryal ve ve venöz kan baz açığı kanamanın ilk safhalarında daha negatif hale gelebilirken kan pH ve kan basıncı normal değerlerinde olabilir. Baz açığı buna göre, arteriyel ve venöz kan baz açığı kan pH'sı ve BP normal sınırlarda kalırken bile erken kanamada daha negatif hale gelebilir. Baz açığı, bu nedenle, klinik olarak anlamlı kanama ile önemsiz kan kaybını ayıran fizyolojik bitiş noktası temsil eder. Kimyasal tamponlama ek olarak, dakika ventilasyonu, beyin kemoreseptörleri aktive ederek arteriyel pH’ın düzeltilmesine, yanıt arteriyel kan (PaCO2) karbon dioksit, indirgenmiş kısmi basıncına neden olur (6).
Toplam kan hacminin yaklaşık üçte biri akut kaybı ile, kardiyovasküler refleksler artık arteriyel dolaşımı ve hipotansiyondan koruma mekanizmalrını sürdüremez. Arteryal hipotansiyon genellikle 90 mmHg altında bir arteriyel kan basıncı olarak tanımlanır. Genellikle hipotansiyon gelişmesiyle birlikte, bikarbonat tamponları sadece kan kaybına bağlanmalıdır, bunun yerine aspirasyon, solunum yolu tıkanıklığı, alveol konsolidasyon veya akciğer hasarı araştırmak gerekir. Hemorajik şokun organ hasarını içeren ikinci fazı resusisitasyonu içerir. Akut faz daha çok inflamatuvar kaskadın başladığı ‘silahın hazırlanması’ safhasını içerirken resüsitasyon ‘tetiğin çekilmesini’ yani inflamatuvar aracılı organ hasarını belirtir. Resüsitasyon sırasında nötrofiller agresifleşir, akciğer endoteline bağlanır ve kapiller gecirgenlikte artma ile karakterize akut solunum yetmezliği sendromuna (ARDS) yol açar. Karaciğerde devam eden
mikroiskemi nedeniyle inflamasyon ve nötrofil kaynaklı reaktif oksijen radikalleri hasara yol açar. Hemorajik şokun resusisitasyonu sırasında, nitrik oksit (NO) ile vazodilatasyon, endotelinin tarafından vazokonstriksiyonun normal dengesindeki bozulma karaciğerde transaminaz seviyelerinde ani bir artışa neden olan sentrilobüler iskemik hasar oluşturur (11).
Hipotansiyonun derecesine göre böbrek akut glomerüllerdeki akut spazm ile tübüler nekroz gelişir. Sistemik metabolik değişiklikler hepatik glikoz çıkışında azalma, bozulmuş hepatik keton üretimi ve periferik lipoliz inhibisyonu ile kalp ve beyin, depolarını azaltır.
2.1.4.3 Kardiyojenik Şok
Myokardın %40’ından fazlasında iskemi, inflamsyon, toksin ya da immun aracılı olarak nekroz gelişmesi kardiyojink şokla sonuçlanır. Diğer yandan kadiyojenik şok hemorajik şokla benzer dolaşımsal ve metabolik değişiklikler içerir. Enfeksiyona, kanamaya yada vazodilatatör ilaç aşırı alıma sekonder dolaşımsal gelişmesi karidyak fonksiyondaki bazal seviyede zayıflama ile sonuçlanır. Şok sadece kardiyak nedenli ise, ciddi sol ventrikül disfonksiynu ekokardiyografi ile erken farkedilebilir. Normal ya da hafif sol ventrikül disfonksiyonu varlığında kardiyojenik nedenler uzak bir ihtimal gibi görünmektedir (12).
2.1.6 Laboratuar Değerlendirmesi
Hastanın klinik sunumu ve şok için öngörülen etiyoloji, seçilecek yardımcı tetkikler için yol göstericidir. Standart hematolojik, koagülasyon ve biyokimyasal değerleri içeren bir grup test hastanın genel fizyolojik durumunun değerlendirilebilmesini sağlar ve bazen de özel bir tedavi gerektiren bir anormalliğin saptanmasını sağlayabilir. Şokta pek çok laboratuar değerinde bozulmalar saptanabilse de, bu değerlerin pek azı şoka katkıda bulunan veya şoktan etkilenen bir organ sistemini gösterebilir.
2.1.7 Görüntüleme 2.1.7.1 Akciğer Röntgeni
Taşınabilir cihaz ile çekilen anteroposterior göğüs röntgeni (AP Akciğer grafisi), resüsitasyon sırasında, kararlı durumda olmayan hastaların taşınmadan görüntülenebilmesi için kullanılmaktadır. Göğüs röntgeni şok etyolojisinin aydınlatılmasına ve kritik hastanın sıvı durumunun değerlendirilmesine yardımcı olabilir. Ancak Göğüs röntgeni ile sıvı durumunun değerlendirilmesi, pulmoner arter kapanma basıncının >18 mmHg olmasıyla karşılaştrıldığında sadece %70 oranında güvenilirdir. Göğüs röntgeninin objektif damar pedikül genişliğini ve kardiyotorasik oranı kullanarak sıvı durumunu belirleme olasılık oranı (likelihood ratio) 3,1’dir
2.1.7.2 Ultrasonografi
Ultrasonografinin (US) semptomatik hipotansiyon bulgularıyla başvuran şüpheli şok hastalarının değerlendirilmesinde kullanımı savunulmaktadır. US değerlendirmesi ayırıcı tanının daraltılmasını sağlayabilir. Değerlendirmede aşağıdakiler faydalı olacaktır: subkostal kardiyak, inferior vena kava, parasternal uzun aks kardiyak, apikal dört odacık kardiyak, sağ üst kadran abdominal, pelvik ve abdominal aorta görüntülemeleri. Acil tıp hekiminin sol ventrikül fonksiyonu değerlendirmesi, kardiyolog tarafından yapılan değerlendirmeyle karşılaştırılabilir düzeyde olmalıdır.
2.1.8.Hemodinamik İzlem
Hemodinamik izlem şokun ciddiyetinin ve tedaviye yanıtın izlenmesini sağlar. İzlem olanakları klinikler arasında farklılık gösterse de, nabız oksimetresi, elektrokardiyografik izlem, sürekli non-invaziv veya tercihen intra-arteryel kan basıncı takibi, solunum sonu C02 takibi ile santral venöz basınç (CVP-SVB) ve Scv02 değerlerinin takibini içermelidir.
Santral venöz girişim için US destekli bir yaklaşım kullanıldığında ortalama giriş süresi, girişim deneme sayısı ve mekanik komplikasyonların azaldığı bildirilmiştir.
2.1.9 Tedavi
Kapsamlı ve zamanında acil servis bakımı tedavinin az 6 saat içerisinde başlaması önemli ölçüde kritik hastaların mortalitesini azaltabilir (13). Acil servislerde hemodinamik optimizasyon sağlayan algoritmalar ile uygulanan erken hedefe yönelik tedavi ile 2001 yılında şiddetli sepsis veya septik şok hastalarında % 16 oranında mortalitede azalma görülmüştür (14). Bunu Surviving Sepsis Campaign (15) ve diğer algoritmik çalışmalar izlemiş ve dünya genelinde sepsis ve şok bakımı ile ilglil değişiklikler olmuştur. İki büyük, çok merkezli, randomize kontrollü 2014 yılında yayınlanan çalışmalar rijit algoritmaların ek yararlarlarını göstermede başarısız oldu. (16), (17). Ancak aşağıda sunacağımız gibi son 15 yılda şok bakımında yararlı yönleri gelişmiştir. ABCDE tanımı; havayolu, solunum kontrolü, dolaşımın sağlanması, oksijen sunumunun düzenlenmesi ve resusitatif hedeflere ulaşmaktır (18).
Hava yolunun kontrolünün en iyi yöntemi endotrakeal entübasyondur. Entübasyonda kullanılan sedatifler arteryal vazodilatasyon, venodilatasyon ya da miyakardiyal supresyon ve hatta hipotansiyon yapabilirler. Pozitif basınçlı ventilasyon preload ve CO’da azalmaya neden olur. Sedatif ajanlar ile pozitif ventilasyonun birlikte kullanılması hemodinamik kollapsın gelişimine öncülük eder. Bu istenmeyen durumdan korunmak için, volüm resüsitasyonu ve vazoaktif ajanlar kullanılabilir.
Solunum işinin kontrolü şoka bağlı gelişen takipne ile ilişkilidir. Solunum kaslarının şokta oksijen ihtiyacı vardır ve laktat üretirler. Mekanik ventilasyon ve sedasyon oksijen kullanımına ve hiperkapninin düzelmesine ventilasyonun asiste, kontollü ve senkronize olmasını sağlarlar. Bütün bu tedaviler solunum işini azalatmak ve yaşamın iyileştirmek içindir.
Solunum işi ile anlaşılan şoka sekonder gelişen takipnedir. Solunum kasları şok sırasında daha fazla oksijen kullanır ve laktat üretimi artar. Mekanik ventilasyon asiste, kontrollü ve senkronize ventilasyon ile oksijen kullanımı ve hiperkapniyi düzenler. Bu tedaviler ile solunum işi azalır ve hayatta kalma oranı artar. Mekanik ventilasyona başlarken entübasyondan önce hastanın kompasatuvar dakika ventilasyonu
düşünülerek uyumlu başlangıç ayarları seçilir. Asit-baz durumu, oksijenasyon ve ventilasyonun değelendirilmesi amacıyla mekanik ventilasyona alınan hastadan arteryal kan gazı alınır. Nöromusküler bloke edici ajanlar solunum kaslarının oksijen kullanımını azaltmak ve vital organlara Do2 sunumu artırmak için özellikle de akut respiratuvar distress bozukluğuna bağlı ciddi hipoksik hastalar için düşünülmelidir (19).
Sirkülasyonun düzenlenmesinde sıvı dolaşımı ya da hemodinamik stabilizasyon periferik geniş venöz yok ile intravasküler girişmi ile başlar. Trendelenburg pozisyonu supin pozisyona göre kardiyopulmoner performansı artırmaz. Pulmoner gaz değişimi ve aspirasyona neden olabilir. Pasiperkasif bacak uzatma supin yatan hastada bacakları kalb seviyesi üzerine çıkarma etkili olabilir. Eğer pasif bacak uzatma kan basıncını ya da kardiyak outputu artırma ile sonuçlanırsa sıvı resusitasyonu endikedir (20). Sıvı resüsitasyonu izotonik kristoloidler ile başlamalıdır (21). İnfüzyon hızı ve miktarı hemodinamik bozuklupa göre belirlenmelidir. Çoku şok hastasında absolü ya da rölatif volüm kaybı vardır. Sıvıyı 500 ml ya da 1000 ml normal salin olarak hızlı verilmelidir (5-20 dk arasında). Orta dereceli hipovolemide 20-30 mL/kg izotonik kristoloid , 2012 Surviving Sepsis Campaign Guidelines ile desteklenmiştir. Buna rağmen sıvı dengesinin hastanın durumuna göre belirlenmesi önerilmektedir (15). Septik şokta hastane bakımında ilk 24 saatte 6 L kristaloid verilmesi yaygındır. Fazla volüm ihtiyacında hiperkalemik metabolik asidozdan korumak amaçlı ringer laktat ya da plazmalite tercih edilmelidir (22), (23). Santral venöz yol Scvo2 monitörizasyonu ile volüm durumunu gösterebilir. Uzun dönemli vozpressör tedavisi için de tercih edilmelidir (17).
Vazopressorler volüm yüklemeye yanıtsız ya da yüklenemeyen hastalar için kullanılır (15). Vazopresörler vasküler yatak dolu ise daha etkilidirler. Düşük kan basıncında kronik hipertansif hastalar böbrek yetmezliği açısından daha risklidir buna rağmen MAP 65-70 mm Hg üzeri olduğunda mortaliteye katkısı görülmemektedir. Vazopresör ajanlar α-adrenerjik, β-adrenerjik, vazopressin, ve dopaminerjik resöpterler üzerinden etki gösterirler. Geniş damarlarda perfüzyon basıncını artırsalar da doku yatağıdaki özellikle GIS ve periferik damarlarda kapiller kan akışını azaltırlar. İnotrop ajanı direk CO ya da atım völümü artırmak için de gerekli olabilir.
Oksjen tüketimi (Vo2) oksijen kaynağı ile dokuda kullanımı arasındaki, dengeye bağlıdır (oksijen tüketim eşitliği). Şoka, fizyolojik strese, ağrı ve anksiyeteye yanıt olarak hiperadrenejik cevap gelişir. Ağrı miyokardiyal fonksiyonu Do2 ve Vo2’i bozar. Analjezi, kas gevşetici, ısıtma, anksiyolitik, paralitik ajanlar, sistemik oksijen tüketimini düşürdüğü için önerilir. Şok durumunda hemoglobin ≥ 7 ile 9 g/dl olacak şekilde transfüzyon yapılmalıdır (24). Eğer CO değerlendirilebiliyorsa, venöz oksijen saturasyonu ve laktat nomalize oluncaya kadar volüm infüzyonu ya da inotropik ajanlar artırılmalıdır. Resusitasyonun yeterliliğini değerlendirmede laktat ve Smvo2 ya da
Scvo2 kullanılır. Smvo2 ya da Scvo2’nin acil serviste sürekli monitörizasyonu sağlanabilir, buna rağmen son yayınlar resüsitasyonda ihtiyacını sorgulamaktadır . Resüsitasyon sırasında doku perfüzyonunu gösteren birçok teknolojik araç kullanılmaktadır (17). Bu teknolojilerin bazıları acil servislerde kullanılsa da asıl yoğun bakım ünitelerinde standarttır.
Resüsitasyonun amacı maximum sağkalım ve minimum mortalite için hemodinamik ve fizyolojik değerler ile güncel tedavileri sunmaktır. Törepatik olarak belirli bir sonlanım noktası yoktur (17), (25). Acil serviste hipotansiyon kötü sağkalım ile ilişkilidir (26). Kan basıncı, kalp hızı, idrar çıkışı gibi noninvaziv parametreler hipoperfüzyonu ve oksijen eksikliğini gösterebilir. Ve böylece fizyolojik sonlanım noktasında aydınlatıcı olabilir (17),(25),(26),(27). Acil servis resüsitasyonu sırasında septik şok hastalarında hedef MAP≥ 65 mmHg santral venöz basınç 8-12 mmHg, Scvo2 >%70 ve idrar çıkışı >0,5mL/kg olması mortaliyeti düşürdüğü gösterilmiştir, ancak hangi sayısal değerlerde düşüş olduğu soru işareti olarak kalmaktadır (14),(15), (17),(24). Tablo 9’da resüsitasyon hedefleri gösterilmiştir.
Tablo 9. Resüsitasyon Hedefleri Klinik Bulgular
Mental durumun düzelmesi
Kapiller dönüşün ve cilt perfüzyonunun düzelmesi
Vital Bulgular
İdrar çıkışının >0,5- 1 ml /kg/saat olması
Ortalama arteriyel basıncın > 65 mmHg / sistolik arteriyel basıncı >90 mmHg tutmak
Nabız < 100 vuru/dk olması
Sao2 > % 94 olması
Santral venöz basıncın 8-12 mmHg arasında tutulması
Doku Hipoperfüzyon Göstergeleri Serum laktat değerinin normalize edilmesi.
Santral venöz oksijen saturasyonunun ( Scvo2 ) > %70
Enfeksiyon, kanama ya da diğer şok nedenlerinde tedavinin düzenlenmesi için kaynağın kontrolü önemlidir. Sıvı resüsitasyonunun hızlı yerine konması inflamasyonu
düzenler ve şoka ilerleyişi ve vazopressör kullanımını, steroid ve invaziv monitörizasyon ihtiyacını azaltır (24),(28). Kolloidler yüksek molekül ağırlıklı solüsyonlardır ve plazma onkotik bazıncını artırırlar. Doğal (albümin) ve yapay (nişasta, dextranlar ve jelatinler) olarak sınıflanırlar. Yüksek molüeküler ağırlıklarına bağlı olarak intravasküler alanda kritoloidlere göre daha çok kalırlar. İntravasküler yarılanma ömrü albümin için 16 saat nomal salin ya da ringer laktat solüsyonun ise 30-60 dakikadır (21), (29), (30). Kristaloidler kolloidlere göre 2 ya da 4 kat volüm sağlar (21), (28), (29). Yapılan çalışmalar rağmen kolloid ve kritaloidlerin sepsiste sağkalımda avantajı hala çözülmemiştir (21), (28), (29). Bu eşitliğe dayanarak kolloidlerin maliyetli oluşu acil servis resusitasyonunda kritaloidleri daha uygun kılmaktadır.
Bikarbonat kullanımı oksijen hemoglobin eğrisini sola kaydırır, hemoglobine bağlı oksijen sunumunu bozar ve intraselüler asidozu artırır. Buna rağmen çoğu klinisyen pH <7.00 ise bikarbonat vermemekten rahatsızlık duyar. Hayvan çalışmaları ile asidozun ventriküler kasılma ve sistolik kan basıncını düşürdüğü gösterilmiştir (31) . Bu durumda düşük pH ile kontraktilite azalır, disritmi gelişirse metabolik asidoz sodyum bikarbonat bolus yada infüzyonu ile metabolik asidoz düzeltilir. Paradoksal intraserebral intraselüler asidoz gelişim riski unutulmamalıdır.
Kritik hastalrın erken tanı, tedavi ve yoğun bakıma transfer, sağkalımı artırmaktadır (13), (32).
2.1.10 Prognoz
Şok ciddiyeti, altta yatan neden, vital organ etkilenimi, geri döndürülebilir oluşu gibi bazı klinik değişkenler düşük sağkalım ile ilişkilidir. Erken tanı, müdahale, kaynağın kontrolü, ideal sağkalımda etkilidir. Morbidite ve mortalite yüksek olmaya devam ederken şok, yeni bilgilere ile protokol tabanlı bakım yollarının entegrasyonu ile hastalar zamanla azalmalar görülebilmektedir (13),(17),(24),(32). Fizyolojik skorlama sistemleri acil servis tabanlı şok müdaleleri ve invaziv yada daha az invaziv staritejiler geliştirilmesi için çalışmalar sürmektedir.
2.2 End Tidal Karbondioksıt
End-Tidal Karbondioksit (EtCO2) monitörizasyonu ekshale edilen karbondioksit (CO2) miktarının ölçülmesi yöntemidir. Karbondioksit kısmi basıncının solunum sırasında havayolundan ölçülmesine kapnografi denir.
Bu yöntem klinik olarak ilk defa Smallhout ve Kalenda tarafından 1970’lerde kullanılmıştır. (33) Kapnografi 1980’li yıllardan beri Amerika’da anestezi yoğun bakımında standart haline gelmiş olup; son yıllarda acil servis ve kritik bakım birimlerinde de standart olarak kullanılmaya başlanmıştır (34).
Acil Tıp alanında ise ilk olarak 1995'te ACEP (American College of Emergency
Physicians, Amerikan Acil Hekimleri Birliği) tarafından yayımlanan kılavuz (35) ile birlikte kullanılmaya başlanmış ve kılavuzda “ trekeal entübasyonun doğrulanmasında ekspire edilen CO2 gazı monitörizasyonu acil tıp hekimlerince öğrenilmeli ve bu
teknikten yararlanılmalıdır ve izlenen değerler olası özefageal entübasyonu düşündürüyorsa tüpün yeri kontrol edilmelidir. ” şeklinde öneri sunulmuştur.
Ülkemizde acil tıp alanında kullanımı ise ilk olarak 1997 yılında trakeal entübasyonun yerini doğrulama amacı ile kullanıldığı bildirilmiştir (36).
2.2.1.Tanımı ve Kullanım Prensipleri
Kapnometri inspirasyon ve ekspirasyon sırasındaki CO2 yoğunlunun ölçümüdür. Kapnografi ise ölçümlerin zamana göre grafiksel gosterimidir. Kapnograf cihazı ile ölçülen ekspiryum havasındaki CO2 konsantrasyonunun zaman ve volüm ile ilişkisinin değerlendirildiği bir grafik elde edilir ve kapnogram olarak adlandırılır. (Şekil 1) Ekspiryum sonundaki CO2ölçümü "end-tidal CO2" ölçümü olarak adlandırılır.
EtCO2 ölçme yöntemleri; kızıl ötesi spektrografi, raman spektrografi, kitle spektrografi, akustik spektografi olarak dörde ayrılır. En sık kullanılan yöntem kızıl ötesi spektrografidir. Kızıl ötesi ışık (4,3 pm dalga boyunda) bir hazneden geçirilir ve bu sırada absorbe ettiği CO2 miktarı belirlenir (37).
Şekil 1. Normal Kapnogram dalgası
Kapnogramda bir inspirasyon ve üç ekspirasyon fazı olmak üzere 4 faz vardır İlk faz (A-B arası) ekspirasyonun başlangıcı ile başlar ve ekspiryum havasında CO2 tespit edildiğinde sonlanır. Bu faz anatomik ölü boşluğu gösterir. Faz 2 (B-C arası) döneminde alveollerden gelen CO2 anatomik boşluktaki CO2 ile karışır. Bu dönemde ekspiryum havasında tespit edilen CO2 hızla artar.
Faz 3 (C-D arası) ’te ise yalnızca alveollerden gelen hava mevcuttur. Faz 3’teki CO2 düzeyinde genellikle hafif artış gözlenir, bazen CO2 düzeyi bir plato şeklinde sabit olabilir. CO2 en yüksek noktaya -D noktası- Faz 3’ün yani ekspiryumun sonunda ulaşır ve bu noktaya “soluk sonu CO2 parsiyel basıncı” yani EtCO2 adı verilir. İnspiryumun başladığı ve CO2 miktarının hızla azaldığı faza Faz 4 (D-E arası) adı verilir.(38)
Sağlıklı kişilerde kapnogram dalgaları dikdörtgen biçiminde ve dar eğimdedrler. Ayrcıca PaCO2-EtCO2 arasında fark genellikle 0-5 mmHg arasındadır. Bu farkın 6 mmHg’dan daha büyük olması ölü boşluk ventilasyonunu, venöz kan akımının oksijene olmadan geçişini veya kardiyak debinin azaldığını gösterir.
ETCO2, mainstream, sidestream ve mikrostream olmak üzere 3 farklı teknikle ölçülebilmektedir. Mainstream ölçüm tekniğinde, doğrudan hastanın solunum sistemine yerleştirilmiş bir havayolu adaptörune takılı bir CO2 sensörü kullanılarak ölçüm yapılır. Doğrudan havayolundan, gerçek zamanlı ve diğer gazlarla karışmadan ölçüm yapması avantajına sahiptir. Bu teknik daha çok entübe hastalarda kullanılmaktadır. Fakat yeni geliştirilen tekniklerle entübe olmayan hastalarda da kullanılabilmektedir. Sidestream