Dicle Üniversitesi Tıp Fakültesi Dermatoloji Kliniğinde 2005-2012 yılları arasında tanı konan pemfiguslu hastaların klinik ve demografik özellikleri
Tam metin
Şekil

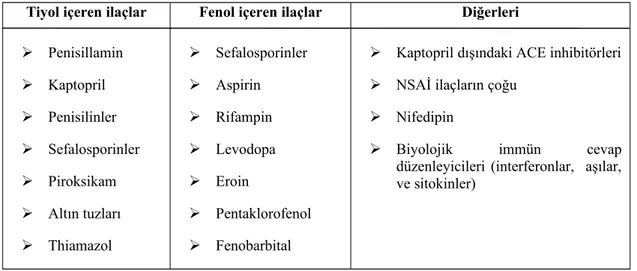
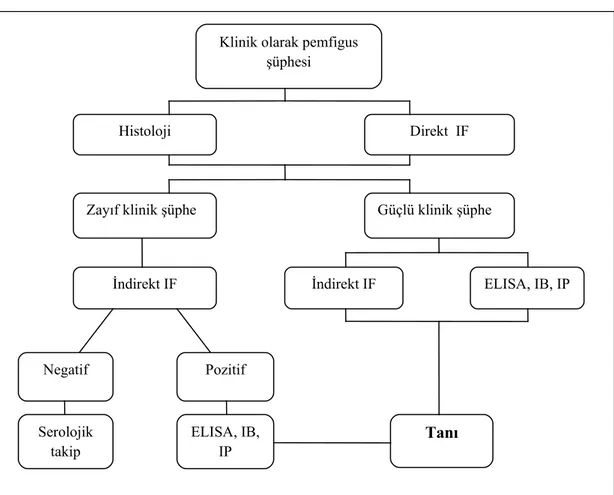
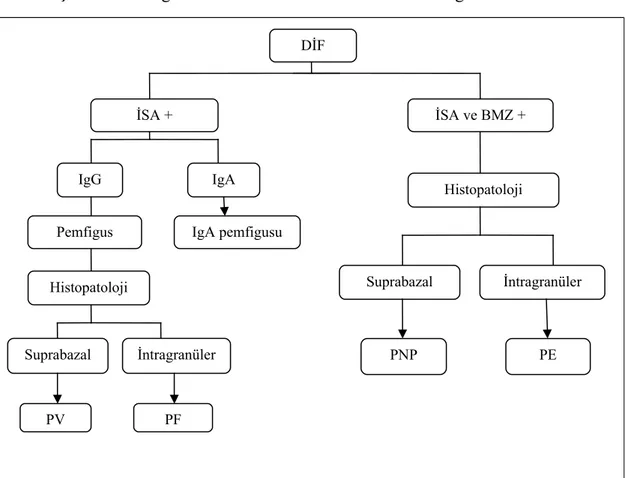
Benzer Belgeler
Histopatolojik olarak diğer granülomatoz hastalıklardan ayırıcı tanısı yapılmalıdır (tüberküloz, histoplazmozis, koksidiomikozis, lepra, layşmanya, sifiliz,
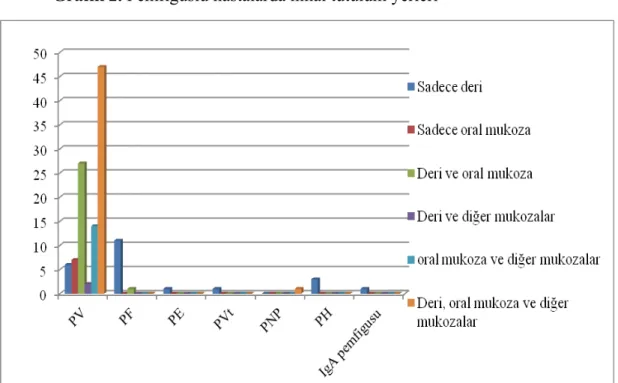
Oral mukoza ve deri tutulumunun birlikte görüldüğü hastalarda, sadece oral mukoza tutulumu olan hastalara göre, sistemik kortikosteroid dozu ve hastanede yatış süreleri
Oral mukozada gingivalar, dil dorsumu, sert damak keratinizasyon gösterirken, dudak mukozası, bukkal mukoza, dil ventral yüz, ağız tabanı ve yumuşak damak keratinizasyon
Oral mukozada hangi lokalizasyonlarda punch biyopsi daha az tercih edilir. Dudak kutane
Ağız boşluğunun hastalıkları, ekzema grubu hastalıklar, aftöz lezyonlar, ürtiker-angioödem, psoriazis, oral liken planus, vezikülobüllöz hastalıklar, viral, bakteriyel,
Fotoğraf makinesinde iso değeri otomatik ayarda ise, düşük ışık miktarlarında cihaz iso değerini arttırarak görüntünün noktalı olmasına neden olabilir. İso değeri
Tekrarlayan oral aftöz ülserler, genital ülserler ve eritema nodozum benzeri lezyonlar, yüzeysel tromboflebit ve papülopüstüler lezyonlardan oluflan deri lezyonlar›
Endoskopik PV bulgusu ile yutma güçlü¤ü, deri tutulumu, oral mukoza tutulumu, genital mukoza tutulumu, deri D‹F pozitifli- ¤i, özofagus D‹F pozitifli¤i, ‹‹F