T.C.
DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ
ÇOCUK SAĞLIĞI VE HASTALIKLARI ANABİLİM DALI
HİDROKARBON ALIMI SONRASI GELİŞEN
PNÖMONİLİ ÇOCUK OLGULARIN
DEĞERLENDİRİLMESİ
Dr. Velat ŞEN
(Uzmanlık Tezi)
Prof. Dr. M. Fuat GÜRKAN
(Tez Yöneticisi)
DİYARBAKIR 2010
İÇİNDEKİLER
KONULAR SAYFA
İçindekiler………I
Teşekkür………..ll
Kısaltmalar………..………..………….lll
Tablo ve Şekil Listesi……….………...…lV
Giriş ve Amaç……….……….………...1 Genel Bilgiler……….……….………...…..…2 Materyal ve Metod………….………….……….………...….…….33 Bulgular….….……….……….….………..…...…....35 Tartışma………..…………..…….………..…...…...44 Sonuçlar………..……….…………...…...49 Özet………...………..………51 Abstract..………...……….……52 Kaynaklar………...………….………….…….53
TEŞEKKÜR
Uzmanlık eğitimim süresince bilgi ve tecrübelerinden yararlandığım Anabilim Dalı Başkanımız Prof. Dr. Y. Kenan HASPOLAT, öğretim üyelerimiz; Prof. Dr. Mehmet Ali TAŞ, Prof. Dr. Aydın ECE, Prof. Dr. Mehmet BOŞNAK, Prof. Dr. Celal DEVECİOĞLU, Prof. Dr. Murat SÖKER, Prof. Dr. Ahmet YARAMIŞ, Prof. Dr. Mehmet KERVANCIOĞLU, Doç. Dr. Selahattin KATAR, Doç. Dr. Fatma ÇELİK, Yrd. Doç. Dr. Sultan MENTEŞ ECER ,Yrd. Doç. Dr. Ayfer GÖZÜ, Yrd. Doç. Dr. M. Nuri ÖZBEK, Yrd. Doç. Dr. Selvi KELEKÇİ, Yrd. Doç. Dr. Mustafa TAŞKESEN, Yrd. Doç.Dr Ali GÜNEŞ ve Yrd. Doç. Dr.Servet YEL’e teşekkür ederim.
Uzmanlık eğitimim süresince ve tezimin hazırlanması aşamasında, değerli görüş ve önerileri ile yol gösteren ve hoşgörüsü ile pozitif enerji veren tez yöneticim Prof. Dr. M. Fuat GÜRKAN’a, istatistiksel analizlerin hazırlanmasında mütevazi üslubuyla yol gösteren Yrd. Doç. Dr. Yılmaz PALANCI’ya katkılarından dolayı teşekkür ederim.
Klinikte beraber çalışmaktan mutluluk duyduğum, değerli hocalarım, sevgili doktor, hemşire ve personel arkadaşlarıma, Dr. M. Emin GÜNEL ve Dr. Salih ADIGÜZEL’e huzurlu bir çalışma ortamı sağladıkları için ayrıca teşekkür ederim
Uzmanlık eğitimimin her aşamasında ve hayatım boyunca her konuda desteklerini esirgemeyen aileme, değerli eşim Hadice’ye ve biricik oğluma, ilgi ve yardımlarından dolayı teşekkür ederim.
Dr. Velat ŞEN
KISALTMALAR
ARDS: Akut Respiratuar Distress Sendromu ASYE: Alt Solunum Yolu Enfeksiyonu BPD: Bronkopulmoner displazi
CRP: Serum C-reaktif protein DFA: Direkt floresan antikor DSÖ: Dünya Sağlık Örgütü ESR: Eritrosit sedimantasyon hızı GÖR: Gastroözefagial reflü KF: Kistik fibrozis
KKH: Konjenital kalp hastalığı MNS: Mutlak nötrofil sayısı NFA: Nazofaringeal aspirat NMH: Nöromüsküler hastalıklar PA AC: Posterior anterior Akciğer
PaCO2: Arteryel kanda parsiyel karbondioksit basıncı PCT: Serum prokalsitonin
PCR: Polimeraz zincir reaksiyonu RSV: Respiratory syncytial virüs TÖF: Trakeaoözefagial fistül TKP: Toplum kökenli pnömoniler ÜSYE: Üst solunum yolu enfeksiyonu WBC: Kan lökosit sayısı
TABLO VE ŞEKİL LİSTESİ
TABLO LİSTESİ Sayfa no
Tablo 1. ASYE Gelişimine Zemin Hazırlayan Faktörler …….……...…….………...3
Tablo 2. Bakteriyel ve Non-bakteriyel Pnömoni Etkenleri ……….8
Tablo 3. Pnömonilerin Sınıflandırılması………..9.
Tablo 4. Özgül Etkenlerle İnfeksiyon Riskini Artıran faktörler……….11
Tablo 5. M. Pneumoniae Pnömonisinde Erişkin ve Çocuklarda Semptom Ve Bulguların Sıklığı ………...12
Tablo 6. Toplum Kökenli Pnömonilerde Etkenler ve Görülme Sıklığı ……….13
Tablo 7. Konakçının Özelliğine Göre Etyolojik Etkenler……….14
Tablo 8. Çocuklarda Pnömoniyle Karışabilecek ve Enfeksiyöz Olmayan Durumlar ………15
Tablo 9. Etken Mikroorganizmalara Göre Pnömonilerin Özellikleri……….16
Tablo 10. Anamnezin Destekledigi Pnömoni Etyolojisi ………..…….17
Tablo 11. DSÖ’nün Önerdiği Yaşa Göre Normal Solunum Sayıları ve Taşipne Ölçütleri...18
Tablo12. Pnömonide Etkenlere Göre Sıklıkla Gözlenen Radyolojik Bulgular …….20
Tablo 13. Önerilen Mikrobiyolojik Tanı Yöntemleri……….21
Tablo 14.Toplum Kökenli Pnömonilerde Antibiyotik Tedavisi ………25
Tablo 15. Hastaneye Yatırma Kriterleri ……….25
Tablo 16.Yoğun Bakıma Yatırma Kriterleri………...26
Tablo 17. Hidrokarbonlara Maruz Kalınan Yola Göre Zehirlenme Belirti ve Bulguları ………30
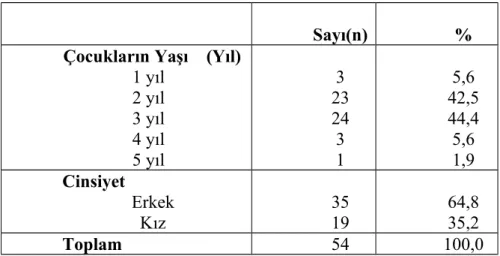
Tablo 18. Tüm Hastaların Cinsiyet ve Yaş Dağılımı……….35
Tablo 19. Kimyasal Pnömonili Hastaların Etyolojik Dağılımı………..36
Tablo 20. Etyolojik Ajana Maruz Kalma ile Şikayetlerin Başlama Zamanı Arasındaki İlişki………37
Tablo 21. Kimyasal Pnömonide Yoğun Bakıma Alınma………...38
Tablo 23. Çocukların Bazı Laboratuar Değerleri ……….40
Tablo 24. Hastaların İlk Başvurudaki Bazı Biyokimyasal Parametreleri …………..40
Tablo 25. Vakaların PA Akciğer Grafisi Bulguları………41
Tablo 26. Hastaların İlk Başvuru Anındaki Akciğer Dinleme Bulguları…………...41
Tablo 27. Hastaların Tedavisinde İnhaler Salbutamol ve İnhaler Steroid Kullanımı………42
Tablo 28. Hidrokarbon pnömonili hastalarda radyolojik bulgu olanlar ile olmayanlar arasında inhale steroid kullanımının karşılaştırılması………....42
Tablo 29. Hidrokarbon Pnömonili Hastaların Hastenede Yatış Sürelerini Etkileyen Faktörler ………43
Tablo 30.Hastalarda kullanılan antibiyotikler………43
Tablo 31. Hidrokarbonların Sınıflandırılması………46
ŞEKİL LİSTESİ Sayfa no Şekil 1. Hastaların Cinsiyete Göre Dağılımları……….………...35
Şekil 2. Hastaların İlk Başvuru Semptomları………36
Şekil 3. Hastaların İlk Başvuru Anındaki Fizik Muayene Bulguları……….37
GİRİŞ VE AMAÇ
Pnömoni, infeksiyöz veya infeksiyöz olmayan ajanlar tarafından oluşturulan akciğer dokusu inflamasyonudur. Tedavi önerileri bugün çok değişkenlik göstermekte ve kesin verilere dayanmamaktadır. Bunun için, etyoloji konusunda ayrıntılı bilgi gerekmektedir (1). Ayrıca, pnömoninin kontrol altına alınması, etyolojik etkenlerin göreceli öneminin doğru anlaşılmasına bağlıdır. Çoğu vakada neden mikroorganizmalar iken, bazılarında, yiyecek, mide içeriği, yabancı cisim, hidrokarbon aspirasyonu pnömoniye neden olur. Hipersensitivite reaksiyonları, ilaç veya radyasyon kaynaklı pnömoniler de noninfeksiyöz pnömoni nedenleri arasındadır (2,3).
Ülkemizde Sağlık Bakanlığı’nın 2003 yılı verilerine göre, 0-1 yaş grubunda bebek ölüm nedenlerinin %48,4’ünden, 1-4 yaş arası yaş grubunda ise %42,1’inden pnömoniler sorumludur (4). Alt solunum yolu enfeksiyonu, gelişmekte olan ülkelerde ve ülkemizde 1 yaş altı çocuk ölümlerinde 2.sırayı, 5 yaş altı çocuk ölümlerinde ise 1. sırayı almaktadır (5). Bu veriler gelişmekte olan ülkelerde ve ülkemizde 2 yaş altı çocuklarda pnömonilerin yüksek mortalite ve morbiditeye yol açan önemli bir toplum sağlığı sorunu olduğunu göstermektedir.
Yüksek viskoziteli ve az uçucu hidrokarbonların aspirasyonuna bağlı eksojen lipoid pnömoni gelişebilmektedir. Bu tablo kronik olabilir ve çoğunlukla asemptomatiktir (6). Düşük viskoziteli ve uçucu hidrokarbonların aspirasyonu sonucu akut pseudoinfeksiyöz pnömoni gelişebilmektedir (6,7).
Çocukluk çağı pnömonileri içinde tedavisi ve patogenez bakımından farklılık gösterdiği için ve önlenebilir olması bakımından kimyasal pnömoninin ayrı bir yeri vardır. Çalışmamızda özellikle risk gruplarının bilinmesi, önlenebilir özelliklerinin saptanabilmesi, mortalite ve morbiditenin tedavi ile en aza indirilmesi için önemli olduğunu düşündüğümüz 2006-2010 yıllları arasında yatarak tedavi görmüş 54 kimyasal pnömonili çocuk olgunun retrospektif olarak incelenmesi amaçlandı.
GENEL BİLGİLER
Akciğerler gaz alışverişini sağlayan bir yapıya sahiptirler. Kan-gaz bariyeri oldukça incedir ve 50-100 metrekarelik bir alana sahiptir. İnsan akciğerinde yaklaşık 300 milyon alveol bulunmaktadır. Gaz alışverişi akciğerlerin derinlerine ilerledikçe incelip kısalan tüpler sayesinde yapılır. Ana bronş lober bronşlara ve segmental bronşlara onlarda terminal bronşiollere ayrılır. Bütün bu bronşioller hava yollarını bağlar ve anatomik ölü boşluk meydana gelir (8).
Terminal bronşioller, respiratuar bronşiollere bölünür, bunların duvarlarından alveoller gelişir ve sonunda alveoler duktus tamamen alveoller ile kaplanır. Bu gaz alış verişinin sağlandığı alveoller ile dolu bölge respiratuar zone olarak adlandırılır. Terminal bronşiolün distalindeki akciğer bölümü sekonder lobül veya asinus olarak adlandırılır. Akciğerlerin fonksiyonel ünitesi pulmoner lobüllerdir. Pulmoner lobüller akciğer parankimi içerisinde bulunur, terminal bronşiol ve respiratuar parankim segmentlerini içerir (8).
Tanım
Pnömoni, enfeksiyöz veya enfeksiyöz olmayan ajanlar tarafından oluşturulan akciğer dokusu inflamasyonudur. Küçük bebeklerde pnömoninin akut bronşiolitten ayırımı güç olduğundan bu iki hastalığı da kapsayan ‘Akut Alt Solunum Yolu Enfeksiyonu’ (ASYE) terimi de kullanılır (9). Aslında ASYE terimi bronşit, bronşiolit, pnömoni veya bunların kombinasyonlarını içerir (10,11).
Epidemiyoloji
Yılda ortalama 11-20 milyon çocuk pnömoni nedeniyle hastaneye yatırılmakta ve 2 milyondan fazlası yaşamını kaybetmektedir. Tüm bu pnömoni olgularının yarısından fazlası Güney Asya ve Sahra altı Afrika ülkelerinde ortaya çıkmaktadır (12). Yaşamın ilk yılında, alt solunum yolu enfeksiyonlarının insidansı yılda 1000 çocuk başına 30-35 olgudur ve bunun tahminen % 10’unu pnömoniler oluşturur. Pnömoni insidansı yaşamın ikinci ve üçüncü yıllarında doruk düzeye çıkarak yılda 100 çocuk başına dört-beş olguya ulaşır. On yaş üzerinde ise insidansı
yılda 100 çocuk başına bir olgudur (13). Avrupa ve Kuzey Amerika’da beş yaş altı çocuklarda pnömoni insidansı her 1000 çocuk için 34-40 olgu iken, adölesan dönemde yedi olgudur (13).
Gelişmekte olan ülkelerde solunum yolu enfeksiyonları hem daha sık, hem de daha ciddi seyirlidir (14). Alt solunum yolu enfeksiyonu nedeniyle hastaneye yatırılan çocuklarda pnömoniler, bir yaş ve altındaki hastalarda % 33-50 oranında yer alırken, tüm pediatrik yaş grubunda bu oran % 29-38’ dir.Yaşamın ilk beş yılı ASYE’nin en sık görüldüğü dönemdir. Pediatrik ASYE’yla ilgili bir çok çalışmada 1.25 : 1 ile 2 : 1 arasında değişen oranlarda erkek cinsiyet hakimiyeti saptanmıştır (13). Özellikle okul çağı çocukları, solunum yolu virüslerini eve taşıyarak, diğer kardeşler için enfeksiyon kaynağı oluştururlar (13).
Dünyada her yıl ortalama 150 milyon epizottan fazla pnömoni olgusu görülmektedir. Bu olguların % 95’den fazlası yeni olgulardır. Dünya Sağlık Örgütü (DSÖ)’ nün 2005 yılı verilerine göre; dünyada her yıl, beş yaşın altındaki 10.6 milyon çocuk önlenebilir ve tedavi edilebilir beş hastalık nedeniyle yaşamını yitirmektedir. Bu ölümlerin %19’undan alt solunum yolu enfeksiyonları sorumludur (15).
Ülkemizde Sağlık Bakanlığı 1998 yılı verilerine göre 0-11 ay bebek ölüm nedenlerinin % 48,4’ünden, bir-dört yaş grubunda ise % 42,1’inden pnömoniler sorumludur. Sağlık Bakanlığının 2000 yılı verilerine göre 0-14 yaş grubunda tüm ölümlerin en sık ikinci nedeni ASYE’ dır(4) .Altta yatan bazı durum ve hastalıklar alt solunum yolu enfeksiyonlarının gelişimine zemin oluşturur (16,17,18). (Tablo 1)
Tablo 1: ASYE Gelişimine Zemin Hazırlayan Faktörler (16,17,18) İki yaşın altında olmak
Düşük doğum ağırlığı Prematürite
Anne sütü ile beslenmeme Malnütrisyon
D vitamini eksikliği
Düşük sosyoekonomik düzey
Başta sigara olmak üzere ev içi ve ev dışı hava kirliliği Konjenital ve/veya kazanılmış bağışıklık yetmezliği Altta yatan hastalık
*Konjenital kalp hastalığı (KKH) *Bronkopulmoner displazi (BPD) *Kistik fibrozis (KF) *Nöromüsküler hastalıklar (NMH) *Gastrointestinal hastalıklar
PATOGENEZ
Enfeksiyöz ajanlar alt solunum yollarına 3 şekilde ulaşırlar: 1) Orofarengial floranın aspirasyonu
2) Enfekte aerosollerin inhalasyonu
3) Uzak bir enfeksiyon odağından hematojen yayılım (19).
En önemli ulaşım mekanizması orofarenksten geçen sıvıların aspirasyonu ya da damlacık çekirdeklerinin inhalasyonudur (20, 21).
Orofarengial kolonizasyon: Normal kişilerde larenksten itibaren solunum
yolları sterildir. Sağlıklı bireylerde orofarenks florası Gram-pozitif bakteriler ve anaerobik bakterilerden oluşur (22).
Gastrik kolonizasyon: Antiasit ve H2 reseptör blokerlerinin kullanılması,
nasogastrik beslenme, malnütrisyon, aklorhidri, gastrointestinal hastalıklar gastrik kolonizasyona neden olabilirler.
Herhangi bir nedenle oluşan orofarengial veya gastrik kolonizasyondan mikroaspirasyonlarla, infekte aerosollerin inhalasyonu ile veya bakteriyemi ile mikro organizmalar akciğere ulaşırlar. Akciğer savunma mekanizmaları ile mikroorganizmalar yok edilemediği zaman pnömoni oluşur (19,23).
SOLUNUM SİSTEMİ SAVUNMA MEKANİZMALARI
Pulmoner savunma sistemi; anatomik-mekanik bariyerler, fagositik aktivite, hümoral ve hücre aracılı immünite olmak üzere karmaşık bir yapıyı içerir (13,14,16,24).
a)Anatomik Bariyerler :
Nasofarengial anatomik bariyer 2-3 mikrometreden büyük olan partiküllerin ve mikroorganizmaların alt solunum yoluna geçmesini engeller (13- 15).
1) Öksürük: Büyük hava yolları ve larenksin temizlenme refleksidir.
Periferik hava yollarının temizlenmesinde yeri yoktur. İstemli ya da istemsiz oluşabilir. Hızlı inspirasyon sonrasında glottis kapanır, göğüs ve karın kaslarının kasılmasıyla intratorasik ve intraabdominal basınç yükselir. İntratorasik basınç artışı
nedeni ile santral hava yolları daralır ve hava akım hızı 250 m/sn`ye kadar yükselir. Hızlı hava akımı sayesinde mukus ve içerisindeki maddeler dışarıya atılırlar.
2) Hava yolu epiteli: Epitel hücreleri mekanik bariyer olarak ve salgıladıkları
sekresyonlarla solunum sistemi savunmasında iki farklı rol alırlar. Epitel hücrelerinin enflamatuar ve immun yanıtta rolleri vardır.
3) Lenfoid yapılar: Yüzey epitelinde CD8 T lenfositler, epitel altında CD4 T
lenfositler baskın olarak bulunurlar.
4) Dentritik hücreler: Antijen sunan hücrelerdir. Bronşlardaki epitelin bazal
membranında bulunurlar (25).
5) Sekratuar IgA: IgA; epitel hücrelerinde yapılan ve bazolateral yüzeyde
lokalize olan sekretuar parça ile birleştikten sonra solunum yollarına geçer. Ig A mikroorganizmaların epitele bağlanmasını önler. Ayrıca bakterilerin Ig A sayesinde aglutine olmaları bunların mukosiliyer klirensle atılmasını kolaylaştırır.
6) Mukosiliyer aktivite: İnhale edilen ve 2-3 mikrometreden büyük
partiküllerin yaklaşık %90`ı silyalı epitelin üzerini örtmüş olan mukus tarafından tutulurlar. Burnun 2/3 arka kısmından terminal bronşiollere kadar olan hava yollarında silyalı epitel vardır. Silyalı epitelin üzerinde 5 mikron kalınlığında mukus bulunur.
b)Fagositik aktivite:
Alveolar makrofajlar alveolar sıvıda bulunur ve akciğere giren küçük partikülleri ve potansiyel patojenleri fagosite eder. Bu hücreler enflamatuvar mediatör salınımı ve sitokin üretimi yoluyla nötrofilleri etkileme yeteneği kazanırlar. İnterstisyel makrofajlar akciğer bağ dokusu içinde yer alırlar ve hem fagositoz yapar hem de antijen sunarlar. Kapiller endotelde yer alan makrofajlar kan dolaşımı yoluyla akciğere gelen yabancı partikülleri fagosite eder.
c)Hümoral immünite:
Sekretuar Ig A üst hava yollarının başlıca immünglobulinidir ve nazal sekresyonlardaki proteinin % 10’unu oluşturur. İyi bir opsonizasyon aracı olmasa da antimikrobiyal aktiviteyi tetikler. Kandan alveolar aralığa sızan Ig G ve Ig M de bakteri opsonizasyonu, kompleman aktivasyonu ve toksin nötralizasyonu sağlar.
İmmünglobulinler, sürfaktan, fibronektin ve aktive komplemanlar 0,5-1m’luk partikülleri ortadan kaldırır.
d)Hücre aracılı immünite: Virüslere ve intrasellüler mikroorganizmalara
karşı konak savunmasında rol alırlar. Lenfositler antikor üretir, sitokin salgılar ve sitotoksisiteden sorumludurlar (24,26,27).
ETYOLOJİ
Çocukluk çağında pnömoni sıklığı artan yaşla birlikte düşüş göstermektedir. Etkenler arasında yaşla birlikte değişiklik görülmesiyle birlikte %60-90 oranında virüsler sorumlu tutulmaktadır (28). Neonatal dönemde bakteriler görülürken ,süt çocuğu ve oyun çocukluğu döneminde virüsler ön plandadır.
Chlamidya Pneumoniae 5 yaşın üstündeki çocuklarda da pnömoni etkeni olarak saptanabilir ancak 3- 19 haftalık bebeklerde saptanan pnömonilerde de etken olarak mutlaka akla gelmelidir (28).
Bordatella pnömonisi, genellikle 1 yaş altındaki çocuklarda ön plana çıkmaktadır ama oyun çocukları ve adölesanlarda da görülebilir. 5 yaş üstü ve özellikle kreşe giden çocuklarda Mycoplasma pnömonisi oldukça sıktır.
İnsanlar solunum yolu enfeksiyonlarına neden olan bakteriyel ve viral ajanlar için tek kaynaktır. Bulaş bir çok olguda damlacık yoluyla olur. Kapalı alanlar, kalabalık yaşam koşulları enfekte damlacıkların inhalasyonu yoluyla oluşan doğrudan geçişi artırır.
Bakteriyel pnömoniler epidemiler oluşturmaz, ancak hastalığın insidansı viral enfeksiyonların epidemik periyotları sırasında artar. Bakteriyel pnömoniler her mevsimde görülmesine karşın en sık kış ve ilkbahar aylarında görülür (29,30,31,32). Bakteriler 6-23 yaşları arasında en sık rastlanan enfeksiyöz etkenler iken, bir yaşından daha küçük çocuklarda pnömoni etkenleri sıklıkla viral ve karma enfeksiyonlardır (33).
Tüm yaş gruplarında bakteriyel pnömonilerden sorumlu olan en sık etken S. pneumoniae’dır. Pnömoniye neden olan diğer bakteriler ise H. influenzae, grup A ve B Streptococcus ve Staphylococcus aureus’dur (34,35,36,37). M. pneumoniae, C. pneumoniae ve Legionella pneumophilla atipik pnömoninin en sık görülen
nedenleridir. Chlamydia psittaci, Coxiella burnetti ve çok sayıda respiratuvar viruslar gibi diğer mikroorganizmalar da atipik pnömoniye neden olabilirler. Ancak görülme sıklıkları daha düşüktür (38) .
Epidemiler sırasında en sık M. pneumoniae’ ye rastlanılmış ve olguların % 23’ ünde saptanmıştır (39). Pnömoni görülen olguların % 8-30’ unda birden fazla etken, yani karma enfeksiyon söz konusudur. Genellikle viral ve bakteriyel enfeksiyon birlikteliği görülmekle beraber son yıllarda ikili bakteriyel (S. pneumoniae ve M. pneumoniae ) enfeksiyonların bildirimi artmıştır (32,40). Özellikle iki yaş altı çocuklarda viral-bakteriyel enfeksiyon birlikteliği daha yaygındır. Bu durum yüksek sıklıktaki RSV enfeksiyonunun ve onun bakteriyel enfeksiyonları tetikleme eğiliminin göstergesidir (41,42) .
Pnömoniye neden olan solunum yolu virüslerinden sıklıkla görülenler: Respiratory syncytial virüs (RSV), Parainfluenza virüs, Adenovirüs ile İnfluenza virüs A ve B’ dir.
Kızamık ve Suçiçeği virüsleri aşıyla önlenebilen, ciddi pnömoniye neden olabilen diğer viral etkenlerdir (31). Hastalıkta genellikle tek bir virüs etkendir. Ancak % 5-20 oranında birden fazla virüs izole edilebilir. Viral pnömoniler mevsimsel bir dağılım gösterir. Soğuk iklimlerde sonbahar ve erken kış döneminde; tropikal iklimlerde yağışlı mevsimlerde salgınlara yol açar.
Adenovirüs ise mevsimsel bir dağılım göstermez, yıl boyu görülebilir (31) . RSV bebeklerde ve okul öncesi çağdaki çocuklarda pnömoninin nedenidir. İnfluenza virüs çocukluk çağında sıklıkla bakteriyel pnömoni öncesinde görülür. RSV bebeklerde ve okul öncesi çağdaki çocuklarda pnömoninin en sık nedenidir. İnfluenza virüs çocukluk çağında sıklıkla bakteriyel pnömoni öncesinde görülür (39).
Etken mikrorganizmalar için yaş iyi bir belirleyicidir.
Tablo 2: Bakteriyel ve Non-bakteriyel pnömoni etkenleri A)Bakteriyel pnömoniler 1-Sık görülenler -Pnömokok Pnömonileri Streptococus pneumoniae -Atipik Pnömoniler Legionella türleri Mycoplasma pneumoniae Chlamydia türleri(psittacosis) Coxiella burnetti -Stafilokok Pnömonileri Staphylococcus aureus
-Haemophilus ifluenzae pnömonisi -Gram-negatif enterik basil pnömonileri
Klebsiella türleri Escherichia coli Pseudomonas aeruginosa Enterobacter türleri Serratia türleri -Anaerobik pnömoniler Bacteroides türleri Peptococus türleri Peptostreptococus türleri -Mikobakteriyel Pnömoniler Mycobacterium tuberculosis 2-Seyrek görülenler -Branhamella catarrhalis -Acınetobacter calcoaceticus -Yersinia pestis -Strept. pyogenes -Francisella tularencis -Bacillus antracis -Pseudomonas pseudomallei -Salmonella türleri -Campylobacter
B)Non Bakteriyel Olanlar
-Viral pnömoniler -Paraziter pnömoniler -Fungal pnömoniler -Kimyasal pnömoniler Pnömoniler; anotomik, etyolojik, klinik seyir ve oluştuğu yere göre 4 farklı grupta toplanır (23). (Tablo 3)
TİPİK PNÖMONİLER
Streptococcus Pneumoniae Pnömonisi : 1) Anatomik sınıflama :
a- Lober pnömoni
b- Lobüler pnömoni (Bronkopnömoni) c- Segmental ve subsegmental pnömoni d- İnterstisyel Pnömoni (Peribronşiolit) 2) Etyolojik sınıflama:
i) Enfeksiyona bağlı pnömoniler a- Bakteriyel pnömoni
b- Viral pnömoni c- Fungal pnömoni d- Paraziter pnömoni ii) Aspirasyon pnömonileri iii) Löffler pnömonisi iv) Kimyasal pnömoniler
3) Klinik seyrine göre sınıflama: a- Tipik pnömoni
b- Atipik pnömoni
4) Oluştuğu yere göre sınıflama: a- Toplum kökenli pnömoni b- Hastane kökenli pnömoni
Streptococcus pneumoniae çocuklardaki bakteriyel pnömonilerin en sık sebebidir. Büyük çocuklarda ani başlayan yüksek ateş, titreme, balgamlı öksürük, plöretik tipte göğüs ağrısı ve toksik görünüm tipiktir. Fizik muayenede raller, ronküsler duyulabilir ve solunum seslerinin alınmaması veya azalması olabilir. Küçük çocuklarda ise yüksek ateş, taşipne, letarji, irritabilite, kusma, diyare ve karın ağrısı gibi özgül olmayan bulguların ağırlıkta olduğu bir tablo görülür. Radyolojik olarak yama tarzı alveolar infiltrasyonlar veya lober konsalidasyon saptanırken, bazı hastalarda bronkopnömonik infiltrasyonlar görülebilir.
Streptococcus Pyogenes Pnömonisi :
S.pyogenes daha çok bazı viral enfeksiyonlar (suçiçeği, kızamık, influenza, vb.) sonrası görülen pnömoni etkenidir. Genelde klinik tablo pnömokokkal pnömoniyi taklit eder. Klinik olarak ateş, öksürük, göğüs ağrısı belirtileri vardır ve büyük çocuklarda balgam çıkarma, hemoptizi de olabilir. Ampiyem gelişimi sonucu komplike şiddetli pnömoniye neden olur. Ampiyem ve pnömatosel gelişen olgularda klinik ve radyolojik bulgular stafilokok pnömonisini andırır (35,36). Hızlı seyirli ve ciddi, sıklıkla saatler içinde effüzyon ve hipoksemiye yol açar. Çocuklarda pnömoniye osteomiyelit ve septik artrit gibi akciğer dışı septik odakların da eşlik edebileceği unutulmamalıdır (43).
Haemophilus İnfluenzae Pnömonisi :
Hem H.influenzae tip b hem de tiplendirilemeyen H.influenzae suşları pnömoniye neden olabilir. Tiplendirilemeyen H.influenzae suşları ile oluşan pnömoniler etkenin üst solunum yollarından aspirasyonu sonucu oluşurken, H.influenzae tip b ise genellikle bakteriyemi sonucu pnömoni oluşturur. Kan ve plevral sıvıdan etkenin üretilmesi kesin tanıyı sağlar. Küçük çocuklarda pnömoniye sıklıkla menenjit ve otitis media gibi vücudun başka yerlerindeki enfeksiyonlar da eşlik eder. Belirtiler birkaç hafta öncesinden başlar ve klinik genellikle sinsidir. H.influenzae tip b aşısının rutin olarak uygulandığı ülkelerde invazif H.influenzae tip b enfeksiyonlarının görülme sıklığı % 95 oranında azalmıştır. H.influenzae tip b pnömonisine sahip çocukların akciğer grafisinde hem ampiyem hem de pnömatosellerin eşlik ettiği lober konsolidasyon bulguları görülebilir (29,47) .
Staphylococcus aureus Pnömonisi :
S. aureus pnömonisi en sık bir yaşın altındaki çocuklarda görülür. Sıklıkla kızamık, su çiçeği, grip enfeksiyonlarının seyri sırasında ortaya çıkan viral pnömonilerin ardından gelişen ateş, letarji, solunum güçlüğü bulguları ve siyanozla seyreden ağır pnömoniye neden olur. Bazı hastalarda gastrointestinal semptomlar ön planda olabilir. Genelde klinik tablo hızlı ilerler ve hastalar toksik görünümdedir. Hastaların % 29’u bakteriyemiktir. Akciğer grafisinde plevral effüzyon, pnömotoraks, ampiyem, abse ve pnömotoseller saptanır (27,44).
Özgül etkenlerle infeksiyon riskini artıran faktörler Tablo 4’de belirtilmiştir. Tablo 4: Özgül etkenlerle infeksiyon riskini artıran faktörler
1. Penisiline dirençli pnömokok a. <6 yaş
b. Son 2 ayda beta-laktam grubu antibiyotik kullanımı c. Altta yatan ya da ek hastalık
d. Kreş bakımı
e. Bağışıklık sistemini baskılayan hastalık ve/veya kortikosteroid kullanımı 2. S.aureus
a. <1 yaş (sıklıkla <6 ay)
b. Ağır viral infeksiyon varlığı (kızamık, grip, suçiçeği)
c. Radyolojik olarak apse, pnömotosel, piyopnömotoraks gibi komplikasyonların
varlığı
3. H.influenzae a. 6 ay-2 yaş
b. Altta yatan hastalık (doğumsal kalp hastalığı, kronik akciğer hastalığı gibi) c. Önceden hastaneye yatış öyküsü olanlar
d. Hib aşısı olmayan çocuklar
Mycoplasma Pneumoniae Pnömonisi:
Enfeksiyonun tek bilinen kaynağı enfekte insanlardır. M.pneumoniae çok kolay bulaşır, enfeksiyonun büyük olasılıkla semptomatik bir kişiyle yakın temastan kaynaklandığı ve damlacıkla yayıldığı varsayılmaktadır (45). M.pneumoniae
pnömonisinde ana bulgular, ateş ve öksürüktür. Hastalığın başlangıcı genellikle kolay farkedilmez, sinsidir. Ancak halsizlik, ateş, baş ağrısı gibi nonspesifik semptomlar erken dönemde görülür. Öksürük hastalığın başlangıcından 3-5 gün sonra başlar ve başlangıçta nonproduktif bir öksürük karakteri vardır. Fizik
muayenede en çok duyulan oskultasyon bulgusu kuru rallerdir; ekspirasyon sırasında müzikal raller de duyulur. Raller genellikle 2 hafta sürer, fakat 1 ay veya daha uzun da sürmesi nadir değildir. Akciğer grafisindeki anormal bulgulara rağmen, hastalarda dinleme bulgusu bulunmayabilir.
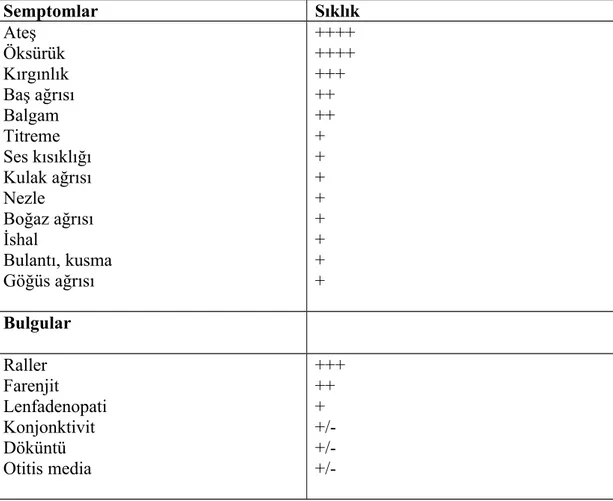
Tablo 5: M. Pneumoniae Pnömonisinde erişkin ve çocuklarda semptom ve bulguların sıklığı Semptomlar Sıklık Ateş Öksürük Kırgınlık Baş ağrısı Balgam Titreme Ses kısıklığı Kulak ağrısı Nezle Boğaz ağrısı İshal Bulantı, kusma Göğüs ağrısı ++++ ++++ +++ ++ ++ + + + + + + + + Bulgular Raller Farenjit Lenfadenopati Konjonktivit Döküntü Otitis media +++ ++ + +/-Klamidya Pnömonisi :
Chlamydia pneumoniae çocukluk çağı pnömonilerinin % 6-10’undan sorumludur. Beş yaş üzerindeki çocuklarda klinik ve radyolojik olarak
mikoplazmaya benzer pnömoni yapar. Başlangıç belirtileri sıklıkla baş ağrısı ve ses kısıklığının olduğu farenjit tablosu şeklinde olup daha sonra ateş ve öksürük ortaya çıkar (46). Fizik muayenede hışıltı, ronküsler ve raller duyulabilir. Akciğer grafisinde subsegmental infiltrasyonlardan yaygın interstisyel infiltrasyonlara kadar çeşitlilik görülebilir. Nadiren miyokardit ve eritema nodosum gibi akciğer dışı bulgular görülebilir (30,47) .
Chlamydia trachomatis ise yenidoğan döneminde ve genelde doğumdan 3-13 hafta sonra klinik bulgu verir. Pnömoni gelişme riski % 5-20’dir. Pnömoniye % 50 oranında konjonktivit eşlik eder. Tekrarlayıcı boğulur tarzda öksürük, takipne ve nazal konjesyon tipiktir (48). İnfantlarda ise yaşamın ilk dört ayında ortaya çıkan sinsi başlangıçlı takipne ve bunu takip eden kesik kesik öksürüğün olduğu afebril pnömonilerin önemli bir nedenidir (10). Fizik muayenede hafif retraksiyonlar, krepitan raller varken hışıltı duyulmaz. Akciğer grafisinde her iki akciğerde havalanma artışı ve interstisyel infiltrasyonlar bulunur. Lökosit sayısı genelde normal sınırlardadır ancak hastaların % 75’inde eozinofili saptanır (49,50) .
Hastane dışında veya hastaneye yattıktan sonraki 48 saat içinde gelişen pnömonilere toplum kökenli pnömoniler (TKP) denir. Toplum kökenli pnömonilerde etkenlerin yarısından azı saptanabildiğinden tedavi çoğu kez ampirik yapılmaktadır (51).
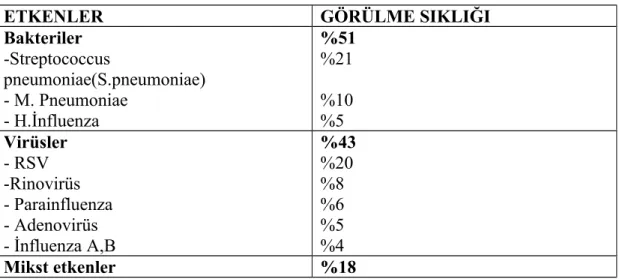
Tablo 6: Toplum kökenli pnömonilerde etkenler ve görülme sıklığı
ETKENLER GÖRÜLME SIKLIĞI
Bakteriler -Streptococcus pneumoniae(S.pneumoniae) - M. Pneumoniae - H.İnfluenza %51 %21 %10 %5 Virüsler - RSV -Rinovirüs - Parainfluenza - Adenovirüs - İnfluenza A,B %43 %20 %8 %6 %5 %4 Mikst etkenler %18
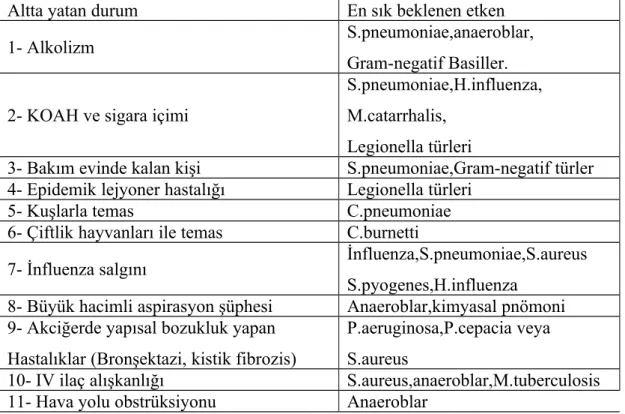
Konakçıda bulunan bazı özelliklere ve altta yatan hastalığın varlığına bağlı olarak en sık beklenen etyolojik etkenler değişiklik gösterirler. (Tablo 7)
Altta yatan durum En sık beklenen etken
1- Alkolizm S.pneumoniae,anaeroblar,
Gram-negatif Basiller. 2- KOAH ve sigara içimi
S.pneumoniae,H.influenza, M.catarrhalis,
Legionella türleri
3- Bakım evinde kalan kişi S.pneumoniae,Gram-negatif türler
4- Epidemik lejyoner hastalığı Legionella türleri
5- Kuşlarla temas C.pneumoniae
6- Çiftlik hayvanları ile temas C.burnetti
7- İnfluenza salgını İnfluenza,S.pneumoniae,S.aureus
S.pyogenes,H.influenza 8- Büyük hacimli aspirasyon şüphesi Anaeroblar,kimyasal pnömoni 9- Akciğerde yapısal bozukluk yapan
Hastalıklar (Bronşektazi, kistik fibrozis)
P.aeruginosa,P.cepacia veya S.aureus
10- IV ilaç alışkanlığı S.aureus,anaeroblar,M.tuberculosis
11- Hava yolu obstrüksiyonu Anaeroblar
PNÖMONİLERDE TANI
Pnömoni tipik olarak ateş, solunumsal semptomlar ve akciğer grafisindeki infiltrasyon varlığı veya fizik muayene bulguları ile birlikte akciğer grafisinde parankimal tutulumla karakterize bir hastalıktır (10).
Çocuklarda öksürük ve ateş yakınmaları ile birlikte, takipne, göğüs duvarında çekilmeler, raller, ronkuslar, solunum seslerinin azalması ve daha ağır olgularda burun kanadı solunumu ve siyanozun görülmesi pnömoni tanısını düşündürmelidir (52,53,54) .
Çocuklarda pnömoniyle karışabilecek ve enfeksiyöz olmayan durumlar Tablo 8’de gösterilmiştir (4,52) .
Tablo 8: Çocuklarda Pnömoniyle Karışabilecek ve Enfeksiyöz Olmayan Durumlar (4,52) Anatomik nedenler o Timus o Meme gölgesi o Bronkojenik kist o Vasküler ring
o Pulmoner sekestrasyon, o Konjenital lober amfizem
o Atelektazi (yabancı cisim ya da mukus tıkacına bağlı) Mide içeriğinin aspirasyonu
o Gastroözefagial reflü (GÖR) o Trakea özefagial fistül (TÖF) o Yarık damak
o Nöromüsküler hastalıklar Kronik akciger hastalıkları
o Astım o Bronşiektazi o Bronkopulmoner displazi o Kistik fibrozis o α-1 Antitiripsin eksikliği o Pulmoner hemosiderosis o Sarkaidozis o Histiyositozis- X İlaçlara ve kimyasallara maruziyet
o Nitrofurantoin, bleomisin, sitotoksik ilaçlar, opiadlar o Radyoterapi
o Sigara dumanı inhalasyonu o Lipoid pnömoni
Vaskülitik hastalıklar
Sistemik Lupus Eritematozis, Juvenil Romatoid Artrit, Wegener Granülomatozis
Diğer durumlar
o Hipersensivite pnömonisi o Malignensiler
o Kalp yetmezliğine bağlı pulmoner ödem o Pulmoner infarkt
o Akut Respiratuar Distress Sendromu (ARDS)
Günlük yaşamda pnömoninin olası etyolojisi hastanın klinik ve akciğer grafisi bulguları ile, epidemiyolojik özellikleri göz önünde tutularak ve özgül olmayan bazı laboratuvar çalışmaları ile belirlenmeye çalışılır. İleri radyolojik tetkikler nadiren gerekir. Bunların dışında bazı mikrobiyolojik yöntemlerle etken mikroorganizma belirlenmeye çalışılabilir (55,56). Tablo 9’da etken mikroarganizmalara göre pnömonilerin özellikleri yer almaktadır.
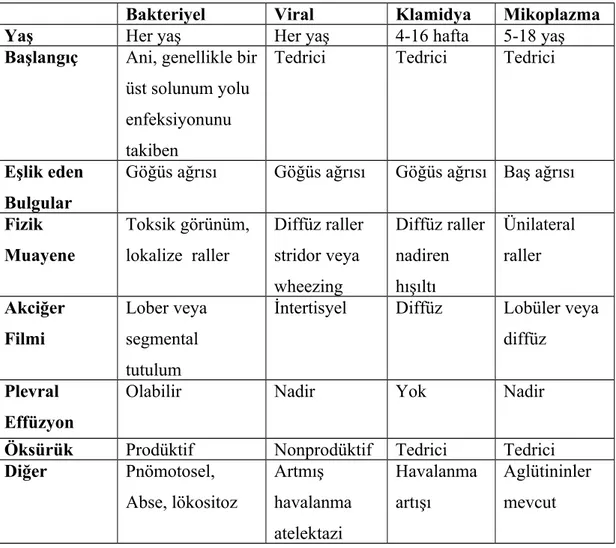
Tablo 9: Etken mikroarganizmalara göre pnömonilerin özellikleri
Bakteriyel Viral Klamidya Mikoplazma
Yaş Her yaş Her yaş 4-16 hafta 5-18 yaş
Başlangıç Ani, genellikle bir üst solunum yolu enfeksiyonunu takiben
Tedrici Tedrici Tedrici
Eşlik eden Bulgular
Göğüs ağrısı Göğüs ağrısı Göğüs ağrısı Baş ağrısı
Fizik Muayene Toksik görünüm, lokalize raller Diffüz raller stridor veya wheezing Diffüz raller nadiren hışıltı Ünilateral raller Akciğer Filmi Lober veya segmental tutulum
İntertisyel Diffüz Lobüler veya
diffüz
Plevral Effüzyon
Olabilir Nadir Yok Nadir
Öksürük Prodüktif Nonprodüktif Tedrici Tedrici
Diğer Pnömotosel, Abse, lökositoz Artmış havalanma atelektazi Havalanma artışı Aglütininler mevcut KLİNİK ÖZELLİKLER
Hekim altta yatan kardiyak veya pulmoner hastalık, immün yetmezlik, nöromüsküler hastalık gibi durumlara mutlaka dikkat etmelidir. Yabancı cisim aspirasyonu veya toksik madde içimi sorulmalıdır. Klinik değerlendirmeye yön verebilecek anamnez bilgileri tablo 10’da gösterilmiştir (53). Letarji, beslenememe, kusma, ishal, karın ağrısı, irritabilite ve dehidratasyon durumu gibi solunum sistemi dışı bulgulara da dikkat edilmelidir.
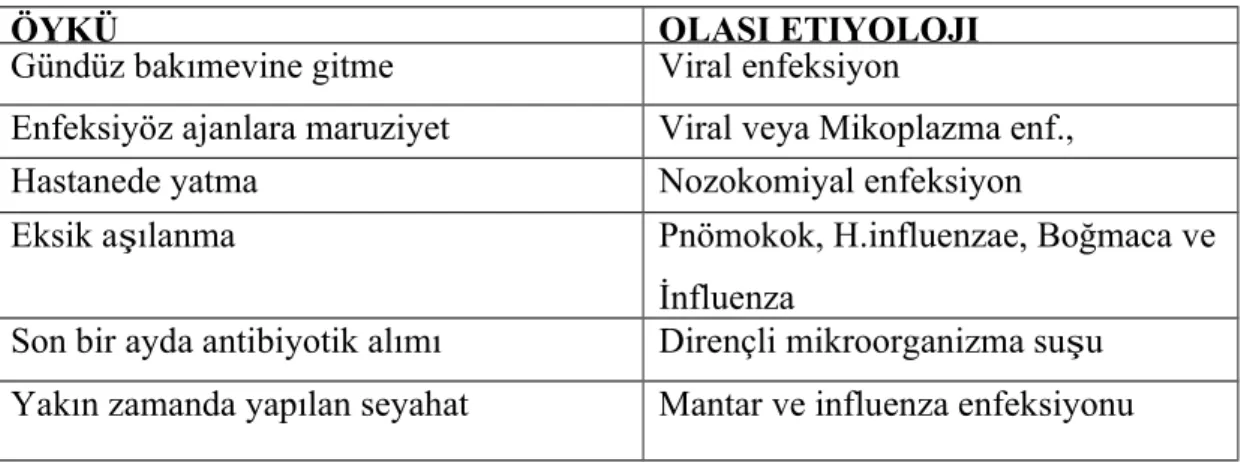
ÖYKÜ OLASI ETIYOLOJI
Gündüz bakımevine gitme Viral enfeksiyon
Enfeksiyöz ajanlara maruziyet Viral veya Mikoplazma enf., Tüberküloz
Hastanede yatma Nozokomiyal enfeksiyon
Eksik aşılanma Pnömokok, H.influenzae, Boğmaca ve
İnfluenza
Son bir ayda antibiyotik alımı Dirençli mikroorganizma suşu
Yakın zamanda yapılan seyahat Mantar ve influenza enfeksiyonu
Fizik muayenede genel durumun nasıl göründüğü, hipoksi ve dehidratasyon bulguları, toksik görünümün olup olmadığı, takipne, ateş, çekilmeler, yardımcı solunum kaslarının durumu ve hırıltı kontrol edilmelidir. Eşlik edebilecek otitis media, burun akıntısı, nazal polip ve farenjit için üst solunum yolları incelenmelidir. Kardiyak üfürüm veya çomak parmak altta yatan kardiyak veya pulmoner hastalığın göstergesi olabilir (53).
Çocuklarda pnömonin en güçlü belirleyicisi ateş, siyanoz ve solunum sıkıntısı bulgularının birden fazlasının (takipne, öksürük, burun kanadı solunumu, çekilmeler, raller ve azalmış solunum sesleri) bir arada olması durumudur (53,54).
Takipne çocuklarda ASYE’nin en iyi klinik belirleyicisidir. Dünya Sağlık Örgütünün takipne için belirlediği yaşa göre solunum sayıları Tablo 11’ de gösterilmiştir (18,57).
Tablo 11
:
DSÖ’nün önerdiği yaşa göre normal solunum sayıları ve taşipne ölçütleri (58).Solunum sayısı belirlenirken hasta sakin olmalı ve tam bir dakikalık sayım yapılmalıdır. Pnömonisi olmayan ateşli olgularda vücut ısısındaki her 1 °C lik artış için solunum sayısının dakikada 10 nefeslik artış gösterebileceği bildirilmiştir (54).
YAŞ NORMAL SOLUNUM
HIZI (solunum hızı/dakika)
TAŞİPNE SINIRI (solunum hızı/dakika) <2 ay 40 -60 60 3 -11 ay 25 -40 50 1 -5 yaş 20 -30 40 >5 yaş 15 -25 30
Küçük infantlarda öksürük ve ateşin varlığı pnömoni tanısını desteklerken, klamidyal pnömonide ateş genellikle görülmez (54). Hem viral hem de bakteriyel pnömoniler öncesinde birkaç gün süren ÜSYE semptomları olabilir. Tipik olarak hastalarda burun akıntısı ve öksürük vardır. Viral pnömonilerde ateş genellikle olmasına rağmen çoğu zaman bakteriyel pnömonilere göre daha az sıklıkta görülür.
Büyük çocuklar ve adölesanlarda ral, perküsyonda matite, taktil fremitus ve plevral sürtünme sesinin saptanması daha fazla olasıdır (59). Takipne ve patolojik solunum seslerinin varlığı ve/veya retraksiyonlar ASYE’yi ÜSYE’ den ayıran en güvenilir bulgulardır (18,54). Yirmi dört aydan küçük infantlarda yaş küçüldükçe takipnenin olmaması durumunda pnömoninin olma ihtimali daha azdır. İki aydan küçük infatlarda takipne, retraksiyonlar ve burun kanadı solunumunun pnömoni için tanısal duyarlılığı % 91’dir (54). Pnömoni tanısı için takipne rallerden daha duyarlıdır. İzole hışıltı veya ekspiryum uzaması genellikle bronşiolitle ilişkilidir, ancak nadiren pnömonilerde de saptanabilir (43).
Ateş, takipne ve retraksiyonlar çocuklardaki pnömoni tanısında oskültasyon bulgularından daha değerlidir (60). Pnömoninin diğer semptom ve bulgularına göre öksürük değerlendirildiğinde daha duyarlı ancak daha düşük özgüllüğe sahiptir. Burun kanadı solunumu, interkostal retraksiyonlar ve siyanoz ise daha az duyarlı ancak yüksek özgüllüğe sahip bulgulardır (54) .
Çocukluk çağı pnömonilerinde, belirti ve bulgular tüm etyolojik ajanlarda büyük oranda benzerlik gösterse de bazı mikroorganizmalarla ilişkili klinik durumlar vardır.
Bunlar:
S.pneumoniae ve S.aureus : Ateş, retraksiyonlar, takipne, toksik görünüm ve akciğer grafisinde pnömoni bulguları
M.pneumoniae : Ateş, başağrısı, artralji, öksürük, retraksiyonlar, takipne, raller, hışıltı
C.trachomatis : Yenidoğanlarda konjonktivit bulguları, ses kısıklığı, sinsi başlayan takipne ve kesik kesik boğulur tarzda öksürük
Viral etkenler : İnfantlar ve küçük çocuklar, ateş < 38 °C, retraksiyonlar ve hışıltı
Ateş 38,5 °C’nin üzerinde ise, takipne ve retraksiyonlar varsa bakteriyel pnömoni düşünülmelidir. Hışıltı ve havalanma artışı özellikle infant ve okul öncesi yaşlarda viral pnömoniyi, daha büyük çocuklarda ise mikoplazma pnömonisini düşündürür. Pnömonili çocuklarda makülopapüler döküntü, peteşi, purpura, kızıl benzeri döküntü ve yaygın eritrodermi olabilir. M. pneumoniae enfeksiyonunda Stevens-Johnson sendromu, tüberkülozda ve streptokokkal pnömonilerde eritema nodozum olabilir (10).
Radyolojik Bulgular:
Semptom ve fizik muayene bulguları ile radyolojik bulgular birlikte değerlendirilmelidir. PA AC ve yan grafi; pnömoniyi taklit eden diğer patolojilerin ayrımında, bronş obstrüksiyonu, plevra sıvısı gibi pnömoniye eşlik eden durumlarda, hastalığın şiddetinin belirlenmesinde (multilober tutulum gibi) ve komplikasyonların (ampiyem, abse) saptanmasında yardımcı olur.
Hastanın dehidratasyonu varsa veya hasta pnömoninin erken döneminde görülmüşse akciğer grafisi yanıltıcı olarak normal olabilir. Dehidrate hastalarda sıvı tedavisinden sonra grafi bulguları ortaya çıkabilir. Plevral effüzyondan şüphe ediliyorsa lateral dekübitis grafisi çekilebilir (61).
Radyolojik bulgular etyolojik ajanları belirlemede kullanılamaz ve kısıtlı duyarlılık ve özgüllüğe sahiptir. Fakat hastanın öyküsü ve fizik muayene bulguları ile birlikte ampirik tedavinin başlanmasında yol göstericidir (41,43,55,56).
Radyolojik bulgularla enfeksiyonun mikrobiyal etiyolojisi arasında kesin bir ilişki olmadığını gösteren bir çok klinik çalışma mevcuttur. Klinik pratikte alveolar infiltrasyon bakteriyel pnömoniyi; interstisyel infiltrasyon ise viral pnömoniyi düşündürür (53,55,56,62). Hastalık sürecinin sonunda akciğer grafi bulgularının düzelmesi kural olsa da, grafideki düzelme klinik düzelmeden çok daha sonra gerçekleştiğinden pnömonilerde iyileşme durumunu izlemek için akciğer grafisi kullanılmaz (43). Bilateral yaygın infiltrasyonlar daha çok viral ve Pneumocystis carini, daha az sıklıkla da M.pneumoniae enfeksiyonlarını düşündürür. Mikoplazma ve klamidya enfeksiyonlarında genellikle klinik bulgularla uyumsuz olan grafi bulguları vardır. Lober veya segmental konsolidasyon ve plevral effüzyon bakteriyel
etiyolojiyi düşündürürken, nadiren mikoplazma ve adenovirüs enfeksiyonları da bu bulguları gösterebilir (10,43).
Tablo 12’ de pnömonilerde etkenlere göre sıklıkla gözlenen radyolojik bulgular verilmiştir. Alveoler hasarlanma sonucu oluşan pnömatoseller daha çok S.aureus, S.pneumoniae, S.pyogenes, H.influenzae tip b veya anaerobik ve gram negatif bakterilerle ilişkilidir. Akciğerde alt lob tutulumu ve tekrar eden enfeksiyonlar aspirasyon pnömonisini veya pulmoner sekestrasyonu akla getirmelidir. Aynı anatomik bölgede tekrarlayan bakteriyel pnömoniler, konjenital anomali veya yabancı cismi desteklerken farklı bölgelerde tekrar eden enfeksiyonlar konak savunma sistemi bozukluğu veya kistik fibrozisi akla getirir (10,43).
Tablo 12: Pnömonide Etkenlere Göre Sıklıkla Gözlenen Radyolojik Bulgular (53,55,56,62)
MİKROORGANİZMA RADYOLOJİK BULGULAR
S.pneumoniae Lober- segmental konsolidasyon, hava
bronkogramı, plevral effüzyon
H.influaenzae Lober- segmental konsolidasyon, hava
bronkogramı, plevral effüzyon, bazen ampiyem ve pnömotoseller
Atipik bakteriyel pnömoniler Genellikle tek taraflı, diffüz interstisyel veya bronkopnömonik infiltrasyonlar, hiperaerasyon, hiler lefadenopati, nadiren plevral effüzyon
S.aureus Plevral effüzyon, ampiyem,
pnömotoraks,
Virüsler Havalanma artışı, perihiler-
peribronşiyal
infiltrasyon, atelektaziler
Laboratuvar Bulguları
Mikroorganizmaya özgül tanı yöntemlerini uygulamak zor olduğu için etyolojik tanı için radyolojik bulguların yanı sıra özgül olmayan akut faz reaktanları gibi konak savunma parametreleri kullanılır. Klinikte en çok kullanılan akut faz reaktanları; Kan lökosit sayısı (WBC), mutlak nötrofil sayısı (MNS), eritrosit sedimantasyon hızı (ESR),Serum C-reaktif protein (CRP) ve serum prokalsitonin (PCT)’ dir (60,63,64).
Kan üre nitrojeni, serum elektrolitleri dehidratasyonlu hastalarda bakılmalı ve uygunsuz ADH sendromu gelişme riskine karşı gerekirse serum elektrolitleri izlenmelidir (60) .
Özgün Tanı Yöntemleri
Bazı mikrobiyolojik tanı yöntemleri ve hangi durumlarda önerildikleri Tablo 13’da verilmiştir (60) .
Tablo 13: Önerilen Mikrobiyolojik Tanı Yöntemleri (18)
Yöntem Öneri
Kan kültürü Pozitiflik % 10’ dan düşük olmasına rağmen hastaneye yatan tüm hastalardan
Viral antijen belirlenmesi için nazofaringeal
aspirat (NFA)
18 ayın altındaki tüm çocuklarda RSV, parainfluenza, influenza ve adenovirüs için yüksek duyarlılık ve özgüllüğe sahip
Viral kültür için NFA Eğer virüs antijeni saptanamamışsa; yüksek duyarlılık ve özgüllüğe sahip
Viral seroloji Tanı NFA ile konulamamışsa akut ve konvelesan faz serum örneklerinde antikor ile
Plevral aspirat (gerektiğinde) Mikroskobi, kültür ve antijen taraması İdrarda bakteriyel antijen Özgüllüğü düşüktür, önerilmez Bakteriyel kültür için NFA Tanısal değeri yoktur, önerilmez
Bakteriler için serum antijeni Düşük duyarlılık ve özgüllüğe sahip, önerilmez
Balgam incelemesi ve kültürü
Küçük çocuklarda gram boyama ve kültür için balgam örneği almak çoğu zaman mümkün değildir. Çoğunlukla alınan materyal daha çok tükürük örneği olabilir. Balgam örneğinin alt solunum yollarına ait olduğunun ve enfekte olduğunun gösterilmesi için mikroskopta küçük büyütme alanında (x100) 25’den daha fazla lökosit ve 10’dan daha az skuamoz epitel hücresi görülmelidir. Kültürde tek başına üreyen veya hakim olan mikroorganizmanın 1000.000 CFU/ ml’ den fazla olması beklenir. Tek başına balgam kültürü sonucunun tanısal değeri kısıtlıdır (59,65).
Nazofaringeal ve bronkoalveolar örnek incelenmesi ve kültür
Bakteri kültürü ve antijen çalışmaları için nazofaringeal sürüntü almanın anlamı yoktur. Çünkü bakteriler çoğu zaman nazofarinkste kolonizedir (53,63). Trakeostomi, endotrakeal veya nazotrakeal entübasyondan aspirasyon yoluyla alınan örnekler tıpkı balgam gibi kısıtlı tanısal öneme sahiptir. Komplike olgularda alınan bronkoalveolar lavaj örnekleri faydalı olsa da oral veya nazal flora ile kontamine olabilmektedir (43).
Plevra sıvı incelenmesi ve kültürü
Plevral sıvıda mikroskobik inceleme, kültür ve bakteriyel antijen çalışılabilir. Parapnömonik effüzyon sıklıkla bakteriyel enfeksiyonlarda olacağı için
mutlaka gram boyama ve inceleme yapılmalıdır. Hastalar genellikle antibiyotik tedavisi aldıktan sonra bu örnekler alındığı için sıvı steril görülebilir. Plevral sıvıda ayrıca hücre sayımı, pH tayini ve biyokimyasal analiz yapılmalıdır (60) .
Kan kültürü
Kan kültürü doğru bir yöntem olmakla birlikte duyarlılığı çok düşüktür. Pnömonili hastalarda kan kültürü pozitifliği % 10-20 oranında iken; parapnömonik effüzyonu ve ampiyemi olan hastalarda bu oranın % 30-40 olduğunu bildiren yayınlar mevcuttur (10).
Serolojik testler
Antijen çalışmaları 24 saatten daha kısa sürede sonuçlanacağından klinisyene antibiyotik seçiminde yol gösterici olabilir. İki yaşın altındaki çocuklarda antikor yanıtı zayıftır özellikle 6 aydan küçük infantlarda viral veya bakteriyel enfeksiyon tanısı için sadece antijen bakılmalıdır. Üst hava yolu örneklerinde antijen saptanması pnömoni etyolojisini değil sadece taşıyıcılığı gösterir (66).
İdrarda antijen tayini düşük özgüllüğe sahip olduğu için çocuklarda tanısal değeri kısıtlıdır. İdrarda antijen testi özellikle legionella ve histoplazma enfeksiyonlarının tanısında faydalıdır (10).
M.pneumoniae pnömonisinin akut döneminde soğuk aglutininlere %30-75 oranında rastlanılmıştır. Soğuk aglutininlerin 1/64 ve üzerindeki titrasyonu yüksek oranda enfeksiyonu destekler. Klinik pratikte Ig G ve Ig M antikorlarının belirlenmesi soğuk aglutinin bakılmasının yerini almıştır. M.pneumoniae ve C.pneumoniae için iki kez bakılan serum örneklerinde Ig G titresinde artış altın standart olsa da hastalığın ikinci haftasında ELISA ile Ig M bakılması kullanışlı ve pratik bir yöntemdir (60,67). Bu iki ajan için rutin kültür önerilmemektedir (40).
Üst solunum yollarında direkt floresan antikor (DFA) boyamayla veya kültür yoluyla virüsleri, M.pneumoniae veya Klamidya türlerini göstermek tanısal kabul edilir. Nazal yıkamayla toplanan örnekler virüsleri göstermede etkinliği arttırır (10). RSV, Parainfluenza 1, 2, 3, İnfluenza A ve B, Adenovirüs için hızlı antijen testleri mevcuttur. Nazofarinksten toplanan örnekler viral pnömoni etyolojisini belirleyebilir (53). Nazofaringeal aspiratlarda direk antijen aranması özellikle RSV ve Parainfluenza virüs için tanısaldır. Viral solunum yolu enfeksiyonlarında tanı için en uygun çalışma viral kültür, direk antijen belirleme ve çift serum örneğinde Ig G
belirlenmesi işlemlerinin kombine olarak olarak yapılmasıdır (68). Ancak klinik pratikte solunum yolu sekresyonlarından alınan örneklerde viral antijenlerin gösterilmesi viral etyolojiyi tanımlayıcı ve hızlı bir yöntemdir.
M.pneumoniae, C.pneumoniae ve legionella türlerini göstermek için polimeraz zincir reaksiyonu (PCR) kullanılabilir. Ancak bu yöntem daha çok araştırma laboratuarlarında kullanılan ve klinik kullanımı yaygın olmayan bir yöntemdir. Pozitif sonuçlar her zaman enfeksiyon etkeni olduğu anlamına gelmez. Boğaz sürüntüsü PCR testi için belki de en iyi örnek sağlayan yöntemdir (10,40).
Özgün Olmayan Tanı Yöntemleri
C-reaktif protein yarı ömrü 4-6 saat olan bir akut faz reaktanıdır. Enfeksiyon dışında CRP’ nin otoimmün hastalık, enflamatuvar barsak hastalığı, vaskülit, malignite, travma, yanık, iskemi, infarkt ve cerahi sonrası gibi durumlarda yükselmesi özgüllüğünü belirgin olarak kısıtlar. CRP’nin yarı ömrü kısa olduğu için enfeksiyon tedavisi sonrası serum seviyesi çabuk düşeceğinden, tedaviye yanıtın izlenmesinde yardımcı olabilir (69).
Viral ve bakteriyel pnömoni ayrımında WBC sayısı yardımcı olabilir. Viral Pnömonilerde WBC sayısı normal veya artmış olabilir. Ancak genellikle WBC’leri < 20.000 /mm³’ dür ve lenfosit hakimiyeti vardır. Bakteriyel pnömonilerde WBC sayısı artmıştır, genellikle 15.000-40.000 /mm³ arasındadır ve granülosit hakimiyeti vardır (67).
Eritrosit sedimentasyon hızı (ESH) çoğu bakteriyel ve mikobakteriyel enfeksiyonda yükselir. Komplike olmayan viral ve riketsiyal enfeksiyonlarda ise normaldir veya hafifçe yükselir. ESH’nin birçok enfeksiyöz olmayan inflamasyon durumlarında ve inflamasyonun olmadığı durumlarda da yükselmesi nedeniyle bakteriyel enfeksiyonlar için özgünlüğü düşüktür (69).
Pnömonin etkeni hakkında WBC, CRP ve ESH kesin bilgi veremez. Ancak yüksek lökosit sayısı (>15000/ mm³), periferik yaymada sola kayma (>%10 bant formu), yüksek ESH ile kombine edildiğinde bakteriyel pnömoni tanısını destekler (29).
Bakteriyel pnömoniler komplikasyonlarla daha çok ilişkilidirler. . Komplikasyonlar için gerektiğinde akciğer grafisi, toraks ultrasonografisi veya tomografisi çekilmelidir.
Beklenen komplikasyonlar (60): Parapnömonik plevral effüzyon Ampiyem
Nekrotizan pnömoni ve akciğer absesi
Metastatik enfeksiyonlar (septik artrit, osteomiyelit, menenjit gibi) Pnömatosel ve pnömotoraks
Tedavi
Karar verilmesi gereken başlıca noktalar, antibiyotik tedavisinin gerekliliği, antibiyotik seçimi ve antibiyotiğin verilme şeklidir. Olası etkene karar verirken, öncelikle hastanın yaşı, daha sonra bölgenin epidemiyolojik durumu ve hastalığın klinik ve radyolojik özellikleri ile özgül olmayan laboratuvar bulguları esas alınmalıdır. Tedavinin belirlenmesinde en önemli belirleyici hastanın yaşıdır. Ancak öncelikle verilmesi gereken karar hastanın tedavisinin ayaktan mı yoksa, yatarak mı yapılacağıdır. Yatması gereken hastalarda yoğun bakım gerekliliğinin belirlenmesi önemlidir (66,70,71). Çocuklarda toplum kökenli pnömoni tedavisi ampiriktir.
Tablo 14: Toplum kökenli pnömonilerde antibiyotik tedavisi (72,73)
Ayaktan Tedavi Hastanede Tedavi
(Stafilokok düşünülüyorsa: nafsilin, vankomisin ilave edilecek.)
Pnömonili çocuklarda hastaneye yatırma kararı yaşa ve bazı klinik faktörlere göre alınır. Hastaneye yatırmakla hidrasyon, oksijenizasyon, uygun antipiretik, analjezik ve etkili antibiyotik kullanımı sağlanmış olur. Pnömonili hastalarda hastaneye ve yoğun bakıma yatırma kriterleri (18,60,63,66) tablo15 ve tablo16’da gösterilmiştir.
Tablo 15: Hastaneye Yatırma Kriterleri (18,60,63,66)
Tablo 16: Yoğun Bakıma Yatırma Kriterleri (18,60,63,66)
Yaş Ağır pnömoni Çok ağır
pnömoni 0-2 ay - Ampisilin IV +aminoglikozit +/-eritromisin Sefotaksim IV + ampisilin
2 ay-5 yaş Prokain penisilin/ Amoksisilin Ampisilin-sulbaktam IV Sefuroksim IV Sefotaksim IV /seftriakson IV
>5 yaş Prokain penisilin/ Amoksisilin ve/veya Makrolid Penisilin G/ ampisilin IV ve/veya makrolid Seftriakson IV/ Sefotaksim IV +/- makrolid 6 aydan küçük infantlar
Oksijen saturasyonu <%92 veya siyanoz varlığı (Hipoksemi)
İnfantlarda solunum sayısı > 70/ dk veya büyük çocuklarda > 50/ dk ise Solunum güçlüğü bulguları
Apne atakları Toksik görünüm
Beslenemeyen ve dehidratasyon bulguları olan çocuklar Altta yatan ciddi hastalık varlığı (İmmün yetmezlik, KKH)
Oral antibiyotik tedavisine rağmen iyileşmeyen veya kötüleşen hastalar Tekrarlayan pnömonili hastalar
Büyük atelektazi, geniş infiltrasyon alanı, ciddi miktarda plevrel effüzyon, abse ve komplike pnömoni varlığı
Plevral effüzyonlu hastalar hastanede tedavi edilmeli ve gerekirse effüzyon ya da ampiyem boşaltılmalıdır. Tüm hastalara ateş ve ağrı kontrolü için antipiretik ve analjezik verilmelidir. Öksürük ilaçları ve göğüs fizyoterapisi rutin olarak tavsiye edilmez. Ancak hastanın ciddi atelektazisi ve çok fazla artmış mukus sekresyonu varsa göğüs fizyoterapisi faydalı olabilir. Hastalara gerektiğinde sürekli oksijen desteği sağlanmalıdır.
Birçok tedavi rehberi infiltrasyon ya da konsolidasyon gibi radyolojik olarak doğrulanmış pnömonisi olan hastalara antibakteriyel tedavi başlanmasını önermektedir.
Yapılan çalışmaların tümünde S.pneumoniae’nin tüm yaş gruplarında en önemli bakteriyel etken olduğu, M.pneumoniae’ nın beş yaşından sonra çok daha sık görüldüğü bilinmektedir. Ayrıca beş yaşın altındaki çocuklarda viral enfeksiyonların sık olduğu ve karma enfeksiyonların da % 30’a varan oranlarda yaygın olarak görüldüğü bilinmektedir. Viral pnömonilerden RSV tedavisinde bir nükleosid analoğu olan Ribavirin kullanılmıştır. Maliyeti yüksek olan bu tedavinin başarısı tartışmalıdır. Prematüre ve riskli gruplarda RSV immunglobulini ve monoklonal antikor (palivizumab) enfeksiyonun önlenmesinde kullanılmıştır (74). Bu tedavinin solunum yolu sekresyonlarında viral yükü azaltmasına rağmen klinik sonucu iyi yönde etkilemediği saptanmıştır (75,76).
1. Septik şok tablosu varsa a. Mental durumda kötüleşme b. Oligüri
c. Hipoksemi d. Metabolik asidoz e. Hipotansiyon
f. Organ disfonksiyon bulguları
2. Mekanik ventilasyon gerektiren ağır solunum yetmezliği
a. Apne varlığı, aşırı göğüs hareketlerine rağmen solunum seslerinin azalması
b. PaCO2’ nin yenidoğanda > 60 mmHg; büyük çocuklarda > 55 mmHg olması
c. FiO2 =100 iken PaO2’nin yenidoğanda < 40 mmHg; büyük çocuklarda çocuklarda < 50 mmHg olması
Viral pnömoniler arasında kızamık pnömonisi için DSÖ ve UNİCEF, mortalite üzerine anlamlı etkisi olduğundan, eğer o yörede A vitamini eksikliği sık ve kızamık mortalitesi %1’den fazla ise A vitamini uygulamasını önermektedir.
İnfluenza virüsüne bağlı pnömonilerde ise Amantadin veya Rimantadin önerilmektedir.
Korunma
Alt solunum yolu enfeksiyonlarından korunmada önemli olan; çocukların aşılanması (özellikle kızamık, suçiçeği, boğmaca, H.influenzae, Pnömokok ve İnfluenzae), yeterli beslenmenin sağlanması (özellikle anne sütüyle beslenme), düşük doğum ağırlıklı ve prematüre doğumların engellenmesi ve immün yetmezlikli hastaların fırsatçı enfeksiyonlar için profilaktik tedavilerini almalarıdır (77,78). Birçok solunum yolu virüsleri kontamine solunumsal sekresyonun eller aracılığı ile nazal ve konjonktival mukozaya teması sonucu inoküle olur. Ayrıca damlacık yoluyla da kişiden kişiye bulaş meydana gelir. Bu nedenle el yıkama, odaların iyi havalandırılması ve hastanelerde maske takılması önemli koruyucu önlemlerdir.
KİMYASAL PNÖMONİ
Kimyasal pnömoni; akciğerler için toksik olan asit, uçucu hidrokarbonlar, hayvansal (süt) veya mineral yağlar gibi materyallerin aspirasyonu sonucu oluşur. Kimyasal pnömoniye ilk prototip tanımlama, gastrik asit aspirasyonu ile gelişen pnömoni yani 'Mendelson Sendromu' olarak 1946 yılında Mendelson tarafından yapılmıştır (79). Olgular sıklıkla ani başlayan dispne, taşipne ve taşikardi ile başvurmaktadır. Bununla birlikte eşlik eden diğer bulgular arasında siyanoz, bronkospazm, ateş ve sıklıkla köpüklü pembe balgam çıkarılması da yer alır. Akciğerin radyolojik incelemesinde de genellikle alt loblarda infiltratif görünüm mevcuttur. Arteryal kan gazı analizinde ise genelde hipoksemi vardır (79,80).
Massif aspirasyon vakaları hipoksemi, hemorajik pnömoni, atelektazi, intravasküler volüm kaybı, ARDS ve pulmoner ödem gibi klinik tablolarla seyredebilir. Olguların klinik seyir ve prognozunun değişikliği aspire edilen materyalin volümüne ve pH'ına bağlıdır (79,80). Kimyasal pnömoninin patofizyolojisine yönelik yapılan hayvan calışmaları göstermiştir ki akciğerlerde inflamasyonun başlaması icin aspire edilen materyalin pH'nın 2,5 ve altında olması ve en azından 0,8-4 ml/kğ olması gerekmektedir (79,80). Aspire edilen materyalin
daha düşük volümlerde olması sağlıklı kişilerde olduğu gibi akciğerde rezorbsiyonla sonuçlanmakta ve nadiren klinik olarak kendini göstermektedir. Bunun en iyi örneği ise özellikle gastroözofajial reflüsü olan ve uzun yıllar sonra semptom vermeden ortaya çıkan pnömoni yada pulmoner fibrozisli vakalardır (80). Kimyasal pnömonide tanı genellikle hasta ve yakınlarının ifadesi ya da şüphe ile konulmaktadır. Ani başlayan dispne ve öksürük şikayetleri ile beraber akciğerlerde radyolojik olarak özellikle alt loblarda infiltrasyon varlığı tanıda yol gösterici önemli bulgulardır. Diğer karakteristik klinik bulgulardan biri de akciğerdeki infiltrasyonların hızlı kaybı sonrasında ARDS tablosunun gelişmesidir (79).
Kimyasal pnömonili vakalarda bronkoskopide kimyasal yanığa bağlı bronşlarda eritem dışında bir özellik saptanmamaktadır (79). Özellikle bu vakalarda yapılan retrospektif çalışmalarda olguların büyük çoğunluğunun sekelsiz iyileştiği, bir kısmının ise uzun süreli takiplerinde pulmoner fibrozisle hatta bronşiolitis obliteransla sonuçlandığı gösterilmiştir. Bu vakalarda genellikle ölüm nedeni ise ARDS ve pulmoner süperenfeksiyondur (80). Kimyasal pnömonili vakalarda tedavide trakeal aspirasyon ile aspire edilen sıvıların ve partiküllü materyallerin alınması ve gerektiğinde ventilasyon desteğinin verilmesi önemlidir. Mekanik ventilasyon ihtiyacı gösteren ya da oral beslenmeyi tolere edemeyen ciddi vakalarda beslenme pilorun ilerisine ilerletilmiş enteral tüplerle yapılmalı ve aspirasyona bağlı komplikasyonların azaltılması icin baş 30-45 ° yukarıda ve orta hatta tutulmalıdır. Solunum sıkıntısı olan vakalarda ise bronkodilatatörlerin etkinliği ise oldukça sınırlıdır. Olguları hipotansiyondan korumak amacıyla intravenöz sıvı replasmanı yapılması da önemlidir (79,80). Kimyasal pnömonili vakalarda tedavide tartışmalı konular arasında bu hastalara steroid ve antibiyotik tedavilerinin uygulanıp uygulanmaması yer alır.
Klinik iyileşme genellikle 2-3 hafta içindedir. Uzamış akciğer hasarı varlığında ise skar dokusu ve bronşiolitis obliterans gibi durumlar gelişebileceğinden bazen kronikleşme de görülebilir (80). Klinik iyileşme ve prognoz aspire edilen materyalin cinsine, volümüne, pH'ına, aspirasyon sonrası gelişen komplikasyonlara ve hastanın klinik cevabına bağlıdır. Kimyasal pnömoniye neden olan diğer bir tabloda hidrokarbon aspirasyonudur. Hidrokarbon aspirasyonu sonrasında ciddi pnömoni gelişme oranı %2'den azdır. Her yıl hidrokarbon aspirasyonuna bağlı çocuk ve erişkin ölüm vakalarının bildirilmesi bu konunun önemini daha da artırmaktadır (80).
HİDROKARBONLU BİLEŞİKLERLE ZEHİRLENMELER
En yaygın hidrokarbonlu bileşikler petrol ürünleridir. Mobilyacılıkta, sanayi bölgelerinde, tarım ilacı üretiminde, ayakkabı yapımında, metallerden yağ ya da boya çıkarılmasında çalışan işçilerde hidrokarbonlu bileşiklerle zehirlenme görülebilir. Ev ortamında kullanılan bazı kimyasal maddeler de hidrokarbon yapısında olduğundan kazayla ya da kasıtlı olarak alınmaları zehirlenmeye neden olur. Madde bağımlısı çocukların sürekli koklayarak kötüye kullandığı ve bağımlılığa neden olan maddeler de hidrokarbonlu bileşiklerdir.
Toksik Etki Mekanizması
Hidrokarbonlar ağız yoluyla alındıktan sonra aspire edilerek akciğerlerde; ağız, solunum ve deri yoluyla alınmaları sonucu ise sistemik toksik etkiler yaparlar.
Toksik Miktar
Zehirlenme belirtisi oluşturacak hidrokarbon miktarını belirlemek güçtür. Bazı hidrokarbonların 1 mL’den az miktarda ağız yoluyla alındıktan sonra solunum yollarına aspirasyonunun ciddi kimyasal pnömoni ve ölüme neden olduğu gösterilmiştir.
Belirti ve Bulgular Akut zehirlenme:
Belirtiler ilk 24 saatten sonra ilerleyebilir. Ölüm sıklıkla ilk 24 saat içinde gerçekleşir. Petrol ürünlerinin çoğunun aspirasyon riski yüksektir. Maruz kalındıktan sonra kısa sürede öksürük ve tıkanma gibi bulgular ortaya çıkar. Bu bulgular birkaç saat içinde takipne, hışıltı ve kimyasal pnömoniye ilerleyebilir. İkincil bakteriyel enfeksiyon ve solunum komplikasyonlarına bağlı ölüm gelişebilir. Ağız yoluyla alınmada, bulantı, kusma ve seyrek olarak hemorajik gastroenterit gözlenir. Sistemik toksik etkiler bileşiğin yapısına göre değişir. Dalgınlık, ataksi, letarji ve baş ağrısı yanı sıra ciddi ölçüde maruz kalındığında, bayılma, koma ve solunum durması gözlenir. Miyokardın katekolaminlere duyarlılığının artmasına bağlı aritmi gelişir. Kerosen (gazyağı), terebentin ya da benzinin enjeksiyonu ateş, bölgesel doku iltihabı ve akciğer ödemi, pnömoni, hafif merkezi sinir sistemi baskılanması gibi sistemik belirtilere neden olur.
Kronik zehirlenme:
Bazı hidrokarbonların (toluen, tiner, trikloretan gibi) sürekli koklanması ani ölüm, ensefalopati, nörolojik bozukluklar, karaciğer ve böbrek hasarı, asit- baz
dengesizliği ve rabdomiyolize neden olur. Bazı aromatik ve klorlu hidrokarbonlara uzun süreyle ya da yineleyen biçimde maruz kalınmışsa hematolojik sistem (benzen), karaciğer (klorlu hidrokarbonlar) ve böbreklerde (klorlu hidrokarbonlar) toksik etki, nöropsikiyatrik (toluen), nörolojik (n-hekzan) bozukluklar ve karsinojenik (benzen, vinil klorür) etki görülür. Klorlu aromatik hidrokarbonlar (dioksin) deride hiperkeratinizasyonla giden klorakneye neden olurlar.
Tanı
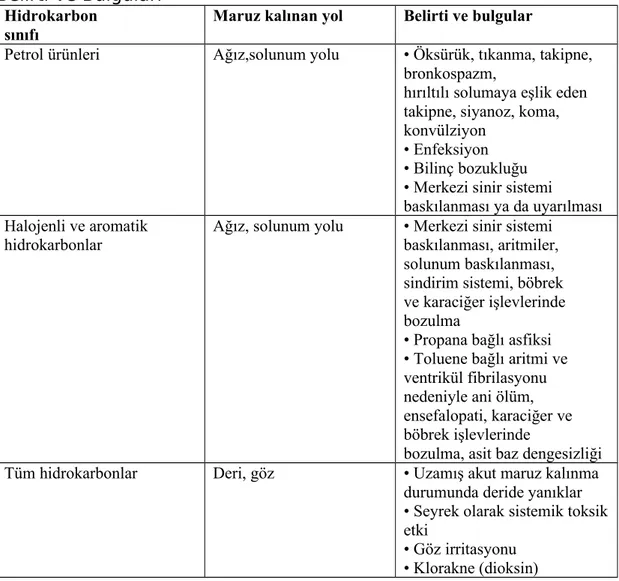
Hidrokarbon zehirlenmelerinde, farklı sınıftan bileşikler karışım olarak bulunduğundan kesin tanı koymak her zaman olası değildir. Hidrokarbonun üyesi olduğu kimyasal sınıf ve maruz kalınan yola göre belirtiler değişkendir (Tablo 17). Tanı öykü ve klinik bulgular dikkate alınarak konur.
Tablo 17: Hidrokarbonlara Maruz Kalınan Yola Göre Zehirlenme Belirti ve Bulguları
Hidrokarbon sınıfı
Maruz kalınan yol Belirti ve bulgular
Petrol ürünleri Ağız,solunum yolu • Öksürük, tıkanma, takipne, bronkospazm,
hırıltılı solumaya eşlik eden takipne, siyanoz, koma, konvülziyon
• Enfeksiyon • Bilinç bozukluğu • Merkezi sinir sistemi baskılanması ya da uyarılması Halojenli ve aromatik
hidrokarbonlar
Ağız, solunum yolu • Merkezi sinir sistemi baskılanması, aritmiler, solunum baskılanması, sindirim sistemi, böbrek ve karaciğer işlevlerinde bozulma
• Propana bağlı asfiksi • Toluene bağlı aritmi ve ventrikül fibrilasyonu nedeniyle ani ölüm, ensefalopati, karaciğer ve böbrek işlevlerinde
bozulma, asit baz dengesizliği Tüm hidrokarbonlar Deri, göz • Uzamış akut maruz kalınma
durumunda deride yanıklar • Seyrek olarak sistemik toksik etki
• Göz irritasyonu • Klorakne (dioksin)
Özgül Yöntemler
Hidrokarbon düzeylerini ölçmenin tedavinin düzenlenmesinde yararı yoktur.
Diğer Laboratuvar İncelemeleri
• Akciğer grafisi: Solunum sistemi belirtileri olan hastalarda akciğer grafisinde bileşiğin alınmasından 30 dakika sonra kimyasal pnömoni bulguları görülebilir. Belirti olmayan hastada bu süre iki saattir.
• Aşağıdaki durumlarda tam kan ve idrar incelemesi, karaciğer ve böbrek işlev testleri, sıvı elektrolit dengesi ve kan gazları izlemi yapılmalıdır:
- Toluen bağımlılığı,
- Hidrokarbon alınmasına bağlı uzun süreli bilinç kaybı, hipoksi, - Hidrokarbonla uzun süreli, yaygın deri teması,
- Halojenli ya da aromatik hidrokarbonlara maruz kalma.
Tedavi
Acil ve Destekleyici Tedavi
Gerekliyse temel ve ileri yaşam desteği verilir. Çoğu hastada tedavi, belirti ve bulgulara yöneliktir. Özellikle aspirasyon pnömonisi ve merkezi sinir sistemi baskılanması olasılığı dikkate alınmalıdır.
• Bronkospazm varsa beta 2 agonisti bronkodilatörler (Salbutamol) yetişkinde püskürtme (ilk 4 saatte 20 dakikada bir 4-8 püskürtme, daha sonra 4 saatte bir 2-4 püskürtme) ile ya da nebülizatörle (2,5-5 mg gerektikçe yinelenerek), çocukta nebülizatörle (0,10-0,15 mg/kg, en çok 2,5 mg, gerektikçe yinelenerek) verilir. Bronkospazm tedavisinde kortikosteroidler ve koruyucu antibiyotiğin yeri yoktur. İlk 24-48 saatten sonra ateş, lökositoz ve infiltrasyon bulgularında artma görülürse ikincil bakteri pnömonisi tanısıyla tedaviye antibiyotik eklenebilir.
• Halojenli ve aromatik hidrokarbonlar kalbin katekolaminlere duyarlığını artırarak aritmi oluşturabildiğinden toluen bağımlılarında ortaya çıkan bronkospazma karşı adrenalin önerilmez.
Özgül Antidot ve İlaç
Yoktur.
Arındırma
• Aspirasyon riski yüksek olduğundan hasta kusturulmaz.
• Mide yıkama önerilmez, ancak özkıyım gibi bir nedenle yüksek miktarda hidrokarbon alınmışsa (4-5 mL/kg) ya da başka toksik maddeleri içeren
hidrokarbonlu bileşiklerle zehirlenen hastalar ve bilinç bulanıklığı olanlarda endotrakeal tüp takıldıktan sonra mide yıkanabilir.
• Aktif kömür, yalnızca ciddi sistemik toksik etkileri olan halojenli hidrokarbonlar ya da diğer toksik maddeleri de içeren hidrokarbonlar yüksek miktarda alınmışsa verilir.
• Deriden uzaklaştırma için, elbiseler çıkarılıp, bulaşmış bölgeler bol su ve sabunla yıkanır.
• Göze bulaşma varsa en az 15 dakika serum fizyolojik ile yıkanır.
Atılmanın Artırılması
Etkin bir yöntem yoktur.
MATERYAL VE METOD
Çalışmamızda 2006-2010 yılları arasında Dicle Üniversitesi Tıp Fakültesi Araştırma Hastanesi Çocuk Göğüs kliniğinde yatarak takip edilen 54 hidrokarbon alımı sonrası pnömoni gelişen olgu dosyaları retrospektif olarak incelendi ve demografik özellikleri, klinik, laboratuar ve etyoloji yönünden değerlendirildi. Pnömoni tanısı öykü, klinik, radyolojik ve laboratuar bulguları bir arada