T.C.
BAŞKENT ÜNİVERSİTESİ
SOSYAL BİLİMLER ENSTİTÜSÜ
SAĞLIK KURUMLARI İŞLETMECİLİĞİ
YÜKSEK LİSANS PROGRAMI
ON GRUP HASTALIK İÇİN MALİYET ETKİLİLİK
ÇALIŞMALARININ SİSTEMATİK İNCELEMESİ
YÜKSEK LİSANS TEZİ
HAZIRLAYAN
OKAN OKUMUŞ
TEZ DANIŞMANI
Prof. Dr. Şahin KAVUNCUBAŞI
TEŞEKKÜR
Yüksek lisans programına katılmamda ve eğitimim sırasında desteklerini
esirgemeyen Başkent Üniversitesi Rektörü Prof. Dr. Mehmet HABERAL’a, bilgi ve
deneyimlerini paylaşan Sağlık Kurumları İşletmeciliği Bölüm Başkanı ve Başkent
Üniversitesi Rektör Yardımcısı Prof. Dr. Korkut ERSOY’a, değerli öğretim üyeleri Prof.
Dr. Şahin KAVUNCUBAŞI’na, Prof.Dr.Adnan KISA’ya, Doç.Dr. Simten MALHAN’a,
Doç.Dr. Nermin ÖZGÜLBAŞ’a, Yrd. Doç.Dr. Cenk SÖZEN’e ve Yrd. Doç.Dr. Meriç
ÇOLAK’a , Aile Hekimliği Ana Bilim Dalı Başkanı Prof. Dr. Rengin ERDAL’a, mesai
arkadaşlarım Uz.Dr. Murat AYTUĞ’a, Yrd. Doç. Dr. Altuğ KUT’a, Uz.Dr. Yasemin
ÇETİNEL’e ve Uz.Dr. Gökhan EMİNSOY’a , Ayaş Fizik Tedavi ve Rehabilitasyon
Merkezi Başhekimi Doç.Dr. Seyhan SÖZAY’a, Md.Yrd. Uzm. İlkay ESKİ’ye,
programdaki sınıf arkadaşlarım Semih ATAK’a, Neval KAYA’ya ve Mert
İHTİYAROĞLU’na, Başkent Üniversitesi Alanya Uygulama ve Araştırma Merkezi
Müdürü Yrd.Doç.Dr. Cevahir HABERAL’a, Başhekim Uz.Dr. Erdem AKSU’ya,
çalışmalarım için güç ve destek veren, hep yanımda olan sevgili eşim Rengin OKUMUŞ
ve kızım Hazal OKUMUŞ’a sonsuz teşekkürü borç bilirim.
ÖZET
Dünyada bugün yaklaşık 20000 dergi ve her yıl yayınlanan 2 milyon makale
bulunmaktadır. Araştırma sonuçları kimi zaman birbirini destekler gibi görünse de kimi
zaman birbiriyle çelişmektedir. Bu değişkenlik nedeniyle tek bir araştırmaya dayalı
uygulama kararları tehlikeli olabilmektedir. Dolayısıyla, belli bir konu üzerinde yapılmış
araştırmaların sonuçları
klinik
uygulamalarda kullanılmadan
önce titizlikle
değerlendirilmelidir. Amacımız araştırmacılara klinik uygulamalar hakkında karar
vermeden önce en iti kanıt kaynağı olabilecek yüksek kaliteli makaleleri yakalamaktır.
Kanıta dayalı uygulama sürecinin temeli olan en iyi kanıtı bulma, sistematik
inceleme yaparak gerçekleşir. Bu tezde metodoloji olarak sistematik inceleme seçilmiş
Türkiye’ye yük olabilen 10 hastalık grubu seçilerek, hastalıklar için kullanılan sağlık
teknolojilerini değerlendiren maliyet etkililik konularına odaklanılmıştır.
Çalışmamızda Cochrane Çalışma Grubunun metodolojisi temel alınarak
2000-2008 yılları arasındaki maliyet etkililiğe konu olan randomize kontrollü klinik çalışmalar
göz önüne alınarak 10 hastalık grubu için 94 tam metin makale seçilmiştir.
Diabetes Mellitus hastalığında incelenen 3 makalede farklı metotlarda farklı
müdahalelerin maliyet analizleri yapılmıştır. Uygulanan sağlık teknolojisinin hastaya
verdiği fayda QALYs ve kurtarılan yaşam yılı ve önlenen komplikasyonlu gebelik
cinsinden ölçülmüştür. Böylelikle saptanan maliyetler QALY başına veya kurtarılan yaşam
yılı başına veya önlenen komplikasyonsuz gebelik başına olan maliyetleridir. Çalışmalar
randomize kontrollü çalışmalar olup, uyarlanan sağlık teknolojilerinin fayda ve
maliyetlerini tespit etmeleri açısından gücü yüksek makalelerdir.
Pulmoner hastalıklarla ilgili randomize kontrollü çalışma olup, etkililik ölçü birimi
doğal mortalite veya morbidite olan ve maliyetleri hesaplanmış, sağlık teknolojisinin
yarattığı faydayı ölçemeye yönelik 1 makale seçilmiştir. Etkililik ölçü birimi QALYs’dir.
Maliyetler QALY başına hesaplanmıştır.
Ruhsal bozuklukların tedavisinde kullanılan sağlık teknolojilerinin fayda ve
maliyetlerini ölçme amaçlı 2008 tarihli bir makaleye rastlanmıştır. XR kullanımının fayda
değerini ölçmek için QALYs birimi kullanılmış ve sonuçlar 2 yıllık QALY başına maliyeti
temsil etmektedir. Kendi grubu içinde gücü yüksek bir makale olup iyi klinik uygulamalara
kılavuz olabilir.
Kas iskelet hastalıkları için taranan 2000-2008 yılları arasındaki randomize klinik
kontrollü çalışmalardan maliyet etkililiğe konu olan 4 çalışma tespit edilmiştir. İlk 3
çalışmada sağlık teknolojisinin faydalarını değerlendirme açısından kullandıkları birimler
QALYs ve maliyet etkililik açısından değerlendirmeleri ise QALY başına maliyet
cinsindendir. Her üç çalışmada yüksek örnekleme sahip gücü yüksek makalelerdir. Son
çalışmada ise kullanılan sağlık teknolojisinin faydasını değerlendirmek adına kullanılan
çıktı birimi önlenen düşme sayısıdır. Maliyetler önlenen düşme sayısı açısından
değerlendirilmiştir.
Taranan makalelerde Nörolojik hastalıklar içinde belirlenen kriterlere göre 2000
yılında yayınlanmış bir makaleye rastlanmaktadır. Sağlık teknolojisi ilaç olarak belirlenmiş
ve fayda değeri QALYs cinsinden ölçülerek relaps başına maliyetler tespit edilmiştir.
MedLine taramalarında kardivasküler sistem hastalıklarına yönelik çok fazla
makale olmasına rağmen kriterlerimize uygun 3 makale saptanmıştır. Her 3 makalede
etkililik ölçü birimi QALYs’dir. Maliyet etkililik analizlerinde QALY başına maliyet
hesaplanmıştır. Örneklemleri yüksek ve randomize klinik çalışmalar maliyet etkililik
konusunda gücü yüksek makalelerdir.
Bütün bu bilgilere dayanarak araştırmacılara yol göstermek amacıyla maliyet
etkililik analizlerine ait olan Randomize Kontrollü Çalışmalar incelenmiş ve sonuçlar
sentezlenmeye çalışılmıştır. Kanıta dayalı uygulamalar için seçilen 10 hastalık grubundaki
maliyet etkililik çalışmalarının gücü yüksek olarak tespit edilmiştir. Yapılan taramalarda
da görüldüğü gibi farklı pek çok hatta çelişkide olan pek çok çalışmaya rastlanmaktadır.
Ancak literatürden bilgiler aktarılırken özellikle de iyi klinik uygulamalara kanıt olabilecek
çalışmaların saptanabilmesi için sistematik incelemelerin yapılması gerekliliği bu tezde
ortaya konmaktadır.
SUMMARY
There are approximately 20,000 journals and annualy 2 million articles printed
around the world. Research results sometimes support each other and sometimes not. For
this reason an intervention leaning against only one research can be dangerous.
Consequently, one should evaluate research results carefully before clinic interventions.
It’s possible with systematic review to reach the best evidence, that is the basis of
evidence based intervention process. In this thesis, the methodology is systematic review
and 10 diseases were selected that can be thought as significant burden for Turkey and
focused on cost effectiveness topics evaluating health technologies.
In our study, based on Cochrane Study Group, randomized clinic trials with cost
effectiveness between 2000-2008 were undertaken and 94 full text articles were selected
for 10 diseases.
At 3 articles about Diabetes Mellitus, cost effectiveness of different methods for
different interventions were evaluated. Patients’ benefit with applied health tecnology was
measured with QALYs and life years saved and complicated pregnancy prevented. Costs
were determined per QALY or per life year saved or per complicated pregnancy prevented.
Studies were randomized clinical trials and powerful for determined benefits and costs of
applied health tecnologies.
The study about pulmoner diseases were randomized clinical trial and costs
measured which effectiveness measure unit was morbidity and mortality. One article were
taken measuring benefit health tecnology. Effectiveness measure unit was QALY. Costs
were calculated per QALY.
There was one article published at 2008 measuring the benefits and costs of health
tecnologies used treating depressive disorders. QALYs unit was performed to measure the
XR administiration benefit value. Results represent costs for 2 years per QALY and the
article can be guide for suitable clinical interventions.
Searched for musculoskeletal disorders between 2000-2008 and found 4 randomize
clinical trial articles with cost effectiveness.The first three used QALYs unit to evaluate the
benefits of health tecnologies and costs per QALY for cost effectiveness ratios. Both three
articles were persuasive to be sample. The last article’s outcome measure to evaluate the
benefit of health tecnology used was falls prevented. Appraisal of costs were falls
prevented.
For neurologic disorders there was one article found published at 2000. Health
technology was drug administiration and benefit value was QALYs per relapse.
There were too many articles for cardiovascular disorders at MedLine research but
only three were suitable for our criteria. Effectiveness measure unit was QALYs for both
three. Costs were measured per QALY.
Consequently, randomized clinic trials are investigated and the results are studied
to guide for the researchers. It’s determined that 10 disease groups choosed for evidence
based interventions were persuasive about cost effectiveness studies. There are too many
articles that are contradictory to each other and while transmitting information from the
literature, especially determining studies that can be evidence for good clinical
interventions, systematical review should be done.
İÇİNDEKİLER
TEŞEKKÜR ... II
ÖZET...III
SUMMARY ... V
İÇİNDEKİLER... VII
TABLOLAR LİSTESİ ... VIII
ŞEKİLLER LİSTESİ...IX
KISALTMALAR LİSTESİ……… ... ………...………X
BÖLÜM I. GİRİŞ VE AMAÇ………...………...1
1.1. Sağlık Teknolojisi Değerlendirmesi……… ...………....3
1.1.1.Sağlık Teknolojisi……...………...……..3
1.2. Sağlık Teknolojisi Değerlendirmelerinde Kullanılan Ekonomik Değerlendirme
Teknikleri……… ...…………...4
1.2.1. Maliyet-Minimizasyon Analizleri………. ...…7
1.2.2. Maliyet-Kazanç Analizleri….. ...…..………..………..…………...8
1.2.3. Maliyet-Fayda Analizleri………...………...10
1.2.4. Maliyet Etkililik Analizleri……..…...……..…….………..15
BÖLÜM II.SİSTEMATİK İNCELEME………… ...……….18
2.1 Kanıt düzeyleri: Elde edilebilir en iyi kanıt nedir? ………...18
2.2. Sistematik İnceleme Nasıl Yapılır...21
2.3. Cochrane Kütüphanesi………...…...………...22
BÖLÜM III. MATERYAL METOD……….…………. ...………..26
3.1. Araştırmanın Problem Cümlesi……… ...………...……….26
3.2. Araştırmanın Metodolojisi………...………...…….26
3.3. Evren ve Örneklem…...………...…26
3.4. Veriler…………...………...………26
BÖLÜM IV. BULGULAR…………...………...………27
4.1 Pubmed aracılığı ile erişilen makaleler……… ...………..27
4.2 Maliyet Etkililiğe Konu Olan Hastalıkların Seçimi………… ...………..….27
4.3 Seçilen 10 Hastalık ile İlgili Maliyet Etkililik Makaleleri……… ...……...29
4.4 Randomize Kontrollü Çalışma Kriterlerine Göre Makalelerin Elenmesi… ...…30
4.5 Kriterlere Uygun Makalelerin İncelenmesi ……… ...111
BÖLÜM V. SONUÇ VE ÖNERİLER………...……… ...…….119
TABLOLAR LİSTESİ
Tablo 1 Sağlık Teknolojileri Değerlendirmeleri için Ekonomik Analizler
Tablo 2 Tıpta ve Hemşirelikte Kanıt Düzeyi Sınıflamaları
Tablo 3 Türkiye Ulusal Düzeyde YLD’ye Olan İlk 20 Hastalığın Cinsiyete Göre %
Dağılımı (UHY-ME Çalışması 2000)
Tablo 4 Türkiye Ulusal Düzeyde YLL’ye Olan İlk 20 Hastalığın Cinsiyete Göre %
Dağılımı (UHY-ME Çalışması 2000)
Tablo 5 Seçilen 10 Hastalıkda Randomize Kontrollü Maliyet Etkililik Çalışmaları
2000-2008
ŞEKİLLER LİSTESİ
Şekil 1 Müdahalelerden Kazanılan Kaliteye Göre Ayarlanmış Yaşam Yılı.
Şekil 2 Maliyet Etkililik Analizlerinde Karar Verme Kriterleri
Şekil 3 Cochrane Kütüphanesi Veri Tabanı
Şekil 4 PubMed Aracılığı İle Erişilen Makaleler
Şekil 5 Seçilen 10 Hastalık İle İlgili Maliyet Etkililik Makaleleri
1990-2008 ve 2000-2008
KISALTMALAR LİSTESİ
ST
Sağlık Teknolojisi
STD
Sağlık Teknolojisi Değerlendirmesi
MMA
Maliyet Minimizasyon Analizi
MKA
Maliyet Kar Analizi
MYA
Maliyet Yarar Analizi
MEA
Maliyet Etkililik Analizi
QALY
Kaliteye Ayarlanmış Yaşam Yılları
DALY
Sakatlığa Ayarlanmış Yaşam Yılları
HYE
Sağlıklı Eşdeğer Yıllar
İMEO
İlave Maliyet-Etkililik Oranı
RKÇ
Randomize Kontrollü Çalışma
KDT
Kanıta Dayalı Tıp
BÖLÜM I. GİRİŞ VE AMAÇ
Sağlık İşletmeciliği ile ilgili Türkiye’de giderek artan kaygılardan biri de sağlık
hizmetlerine ulaşım olarak gündemini korumaktadır. Gelişmiş ülkelerin sağlık
göstergelerinden farklı olarak bugün hala anne ölüm hızlarının ve bebek ölüm hızlarının
konuşulduğu bir konumda olduğumuzu yayınlardan görmekteyiz. Türkiye Nüfus Sağlık
Araştırması (2003) sonuçlarına göre bebek ölüm hızları binde 28,7 , 5 yaş altı ölüm hızları
binde 37, doğum öncesi bakım alan annelerin yüzdesi 71 olarak tespit edilmiştir.
Türkiye’de doğumların yüzde 20’si hala evde ve herhangi bir sağlık çalışanı olmadan
yapılmaktadır. O halde anne veya bebek ölüm hızlarının yüksek olması ve bu göstergeler
için bazı gelişmemiş ülkeler arasında anılmamıza da çok şaşırmamak gerekmektedir.
Sağlık hizmetlerinin bilinçli olarak kullanılmasında eğitimin çok önemli bir yerinin
olduğu bilinmektedir. Ancak ulaşılamayan sağlık hizmetleri için neler yapılmalıdır?
1923’den bu yana yapılan sağlık reformları içinde sağlık hizmetlerinin tüm yurt içinde
örgütlenmesine yönelik çalışmalar olmasına rağmen, bu çalışmalar bir türlü istenilen
şekilde sonuçlanmamıştır. 3. ve 2. basamak sağlık hizmetlerinde aşırı talep gözlenmekte
iken 1. basamak sağlık hizmetleri atıl durumdadır. Sağlık hizmetlerine ulaşılamama
sebebiyle sağlık harcamalarının içindeki en yüksek payı ilaç harcamaları almaktadır.
Üstelik bu sebeplerden dolayı akılcı olmayan ilaç kullanımı da Türkiye’deki sağlık
sorunlarından birisidir.
Sağlık hizmetlerine ayrılan kıt kaynakların en etkin şekilde dağıtılması ile sağlık
hizmetlerinin etkinliği artırılabilir. Kullanılmayan atıl kalmış personel ve yatırımların geri
dönütlerinin bir an evvel alınması, aşırı talep yüzünden arzın yetersiz kaldığı yerlerdeki
sağlık hizmetine ihtiyaç duyan kişilerin de sağlık hizmetlerine ulaşabilmesi iyi bir sağlık
hizmeti örgütlenmesi sayesinde mümkün olabilir. Bu örgütlenmenin sağlanabilmesi için
gerekli yatırımların, gerekli yerlere aktarılması gerekmektedir. Sağlık finansmanında çığ
gibi büyüyen bir açıkla bu örgütlenmelerin yerlerini bulması mümkün değildir. Sağlık
finansmanını bilimsel verilere dayandırarak yönetmek ve bu yolda politikalar üretmek
vazgeçilmez şartlardandır.
Karar vericilerin öncelikleri belirlemesine yardımcı olmak ve sağlık sistemlerinin
altında yatan etik ve sosyal değerlerden ödün vermeksizin sınırlı kaynaklardan maksimum
yararı elde etmek için daha kapsamlı bir yaklaşım gerekli olmuştur. STD’nin büyümesi ve
gelişmesi, sağlık teknolojilerinin geliştirilmesine, benimsenmesine ve yayılmasına yönelik
kararları desteklemek için sağlam temelli bilgilere duyulan bu talebi yansıtmıştır. STD’nin
başlıca hedefi, kaynakların verimli bir şekilde tahsisinin yanı sıra; sağlık hizmetinin
finansmanı, planlaması, satın alınması ve yatırımıyla uğraşan paydaşların bu teknolojinin
kullanılması ve yayılması hakkında verdikleri kararlarda rehberlik etmek üzere erişilebilir,
kullanılabilir ve kanıta dayalı bilgiler sağlamaktır.
Biz de bu çalışmamızda Türkiye’de yeni yeni ele alınan Sağlık Teknolojileri
değerlendirmelerine temel olan maliyet etkililik analizleri ile bir katkıda bulunmak istedik.
Türkiye’de hastalık yüküne sebep olan 10 hastalık grubu seçilerek maliyet etkililik
çalışmalarında sistematik inceleme yapılmış, seçilen hastalıklara yönelik sağlık ve kaynak
kullanımı üzerindeki kısa ve uzun dönemli sonuçlarını sınıflayarak karar vericilere politika
yapımında veri sağlanmıştır.
1.1. Sağlık Teknolojisi Değerlendirmesi (Health Technology Assessment - HTA)
STD en genel anlamıyla; “Herhangi bir sağlık teknolojisinin kullanılmasının ya da
teknoloji ile ilgili bir konunun sağlık ve kaynak kullanımı üzerindeki kısa ve uzun dönemli
sonuçlarını sistematik olarak değerlendiren bir tür politika araştırması” olarak
tanımlanmaktadır. Temel amacı, politika belirleyicilere ve karar vericilere bilimsel ve
objektif veri sağlayarak kıt kaynakların doğru yer ve zamanda en doğru şekilde
kullanılmasını sağlamaktır. STD, sağlık teknolojilerinin toplum üzerindeki etkisini
incelerken herhangi bir teknolojinin kabulü, reddi ya da modifikasyonunu rasyonel
temellere dayalı olarak yapmaya olanak sağlar (Tatar; 2007).
Bu süreçte dört temel soru sorulmaktadır.
1. Teknoloji çalışıyor mu?
2. Kimin için çalışıyor?
3. Hangi maliyetle?
4. Alternatifleri ile nasıl karşılaştırabiliriz?
1.1.1. Sağlık Teknolojisi (ST)
Sağlık teknolojisi sadece ileri teknoloji anlamına gelmemektedir. Sağlık faydası
yaratılmasında kullanılan her türlü teknoloji, araçlar, teçhizat, organizasyon, faaliyet bu
kapsama girmektedir. ST, büyük oranla aşağıda belirtilmiş kavramlar ile tanımlanmaktadır:
İlaçlar (örn. aspirin, antibiyotikler, beta blokerler),
Biyolojik maddeler (örn. aşılar, kan ürünleri, biyo-teknolojik maddeler)
Araçlar, teçhizatlar, malzemeler (örn. kardiyak monitörler, görüntüleme sistemleri,
cerrahi eldiven, fizik tedavi aletleri),
Medikal ve cerrahi prosedürler (örn. akupunktur, kanser kemoterapisi, sezaryen
ameliyatı),
Organizasyon, ulaşım ve idare sistemleri (örn acil sistemi, aşı programı, hastalık
yönetimi programı, sağlık hizmeti ödeme sistemi, halk sağlığı programları).
Herhangi bir teknolojinin değerlendirilen özellikleri ve etkileri arasında, teknik
özellikler (özellikle teferruatlı teçhizatlar için geçerlidir), güvenirlik ve etkinliğin kanıtı
(hasta raporları sonuçları da dahil), gerçek hayatta etkililiği, masrafı, maliyet etkililiği ve
tahmini toplumsal, hukuki, etik ve politik etkiler sayılabilir. Bu nedenle HTA, sağlık
hizmeti teknolojisi araştırmalarının ekonomik sonuçları ve sağlık getirileri ile düşünülerek
aslında olduğundan daha geniş bir konuymuş gibi algılanmaktadır.
HTA, genelde Ulusal veya çoklu sistem seviyelerinde sağlık politikaları ve
kararlarından haberdar etmek üzere devlet, yarı devlete bağlı veya karsız kuruluşlar ve
bireyler tarafından gerçekleştirilir. Örneğin:
Teknoloji gelişimi ve pazarlama konusunda sanayinin kararlarını desteklemek,
Pazarlamaya izin verilmesi veya bir teknolojinin kullanılması hakkında düzenleyici
kurullara tavsiyeler vermek,
Bir teknolojinin ödemeleri ile ilgili sağlık planlarına ve diğer ödeyicilere tavsiyeler
vermek,
Bir teknolojinin uygun kullanımı hakkında doktorlara ve hastalara tavsiyelerde
bulunmak,
Bir teknolojinin kabul edilmesi için hastanelerin ve diğer tedarikçilerin karar
vermesine yardım etmek,
Yeni teknolojiler ve şirketlere yatırım hakkında finansal gruplara karar
vermelerinde yardımcı olmak (Malhan ve diğerleri; 2008).
1.2. Sağlık Teknolojisi Değerlendirmelerinde Kullanılan Ekonomik Değerlendirme
Teknikleri
Sağlık ekonomisi değerlendirmeleri, bilimin en son bilgisine göre tasarlanmalıdır.
Bu araştırma sorusunun açıkça tanımlanmasını, hipotezlerin kesin olarak türetilmesini,
metodolojinin sunulmasını ve doğrulanmasını, perspektifin tanımlı olmasını, alternatif
tedavi seçeneğinin açıklanmasını ve hedef kitlenin belirtilmesini ifade etmektedir. Çalışma
tasarımı, mümkün mertebe gerçeği yakından yansıtacak şekilde seçilmelidir. Sağlık
ekonomisi analizleri için, hem aday bir çalışma hem de geçmişe ait bir çalışma yaklaşımı
benimsenebilir. Sağlık ekonomisi değerlendirmesinin, klinik çalışmanın bir parçası olarak
üstlenilebildiği ve "etkinliği" yansıtması ya da "etkililik" modellemenin istatistiksel
yönüyle tanımlanabilir. Modellemenin metodolojik prosedürleri standart olmadığı için
klinik deneyler ile mukayese yapmak zordur. Bu sebeple, konuyla ilgili örnek hesaplarda
yüksek derecede şeffaflık gereklidir.
Sağlık teknolojileri değerlendirmesi için yapılacak analizin seçimi araştırmanın
sorununa göre değişecektir. Bunlar maliyet minimizasyon analizi, maliyet etkilik analizi,
maliyet yarar analizi veya maliyet kazanç analizi olabilir. Herbir analizin kullanım alanları
farklı, sağlık kazanımları farklı ve kaynak kullanımı ölçü birimleri farklıdır ( Tablo1) . O
yüzden yapılacak araştırmada hangi analizi mümkün kılıyorsa o analiz değerlendirmeye
alınmalıdır.
Tablo 1 : Sağlık Teknolojileri Değerlendirmeleri için Ekonomik Analizler
Kaynak: Saka ve diğerleri, “Yaşam Kalitesi Ölçütlerinin Sağlık Ekonomisindeki Kullanımı”, Sağlıkta Birikim Cilt 1, Sayı 2, 2006
Sonlanım verilerinin veya etkililiğinin ölçülmesi ile ilgili zorluklardan dolayı, farklı
analiz yaklaşımları bu tür değerlemelerin nasıl ele alındığına göre farklılık gösterir.
Maliyet-kar (kazanç) analizinde basitçe karar vericilerin kendi tercih ve değerlerini
uygulamak ve dikkate almak için kullanabilecekleri şekilde sonuçlar (sağkalım etkisi, ağrı,
yaşam kalitesi v.b. gibi) listelenir. Maliyet-etkililik analizi semptomsuz geçen süre gibi tek
bir önemli sonlanım parametresine odaklanır ve etkililik değerlendirme parametresi olarak
farklı alternatiflerin sağladığı fayda artışına karşılık gelen maliyet artışını karşılaştırır.
Maliyet-fayda analizi tercih ölçüm tekniklerini kullanarak sağlık sonuçlarını kaliteye
ayarlanmış yaşam yılları (QALY) ya da eşdeğer sağlıklı-yıllar (HYE) parasal olmayan
ölçümlere dönüştürür. Daha sonra örneğin her bir QALY kazancına karşılık gelen maliyet
artışı elde edilir, bu ölçüm sayesinde alternatifler karşılaştırılabilir. Maliyet-fayda
analizinde alternatif sağlık sonuçlarının değerleri ödemeye isteklilik ya da koşullu
değerleme gibi değerleme teknikleri kullanılarak parasal birimlere dönüştürülür. Sağlık
sonuçlarının değerlendirilmede bu kadar çeşitli yöntemin var olması aslında işin zorluğuna
bir delildir. Maliyet-azaltma analizi kavramsal olarak bu tür sakıncalardan uzaktır, çünkü
sağlık sonuçları eşdeğer olduğu varsayımı ile tercih edilen alternatif en az maliyetli olanı
olacaktır.
1.2.1. Maliyet-Minimizasyon Analizleri
Maliyet-minimizasyon analizi, kendisiyle aynı etkinlikteki iki veya daha fazla
tedavi alternatiflerinin ve ya etkinliğinin net maliyetler bakımından, en ucuz alternatifi
belirlemek için kıyaslandığı ekonomik bir çalışmadır. Karşılaştırma, etkililik çeşitliği
bakımından, açıkça sunulmuş ve anlaşılabilir olmalıdır (Walter ve Zehetmayr, 2006).
Pratik koşullarda, maliyet-azaltma analizinin başta ilaçlar olmak üzere yeni tıbbi
girişimlerin değerlendirilmesinde kullanımı ve değeri çok kısıtlıdır. Jenerik ilaçlar istisna
olmak üzere, pek çok yeni bileşik, etkililik farkı olmasa bile, sadece farklı moleküler
yapıda olduğu için az veya çok farklı bir yan etki profili çizmesi beklenir. Jenerik
kopyalarda, sağlık sonuçları aynı olmalıdır, bu yüzden bu durumdaki karşılaştırma ilaçların
imalat maliyetlerinin karşılaştırıldığı sıradan bir karşılaştırma halini alır. Maliyet
minimizasyon analizi kimi zaman etki mekanizması aynı olan, sonuçlarında pek de önemli
olmayan boyutta farklar olan “ben de etkiliyim (benzer ilaç)” türü ilaçların karşılaştırıldığı
çalışmalar için kullanılır. Bu karşılaştırmaların aslında maliyet-azaltma meselesi olduğu
söylenebilir, yani düşük maliyetli olan seçilecektir (Malhan ve diğerleri: 2008).
Karar vericilerin pratik bakış açılarına göre, piyasadaki benzer ilaçlar arasında
klinik sonuçların (örneğin etkinlik ve güvenlilik) anlamlı boyutta farklı olmadığı
durumlarda ilaçların karşılaştırılması kesinlikle mümkündür. Bu gibi durumlarda
karşılaştırma imalat, idari maliyetler ve hastanın zamanının değeri gibi tıbbi olmayan
maliyetlerin farklarına odaklanmaktadır. Briggs ve O’Brien (2001) açıklamasına göre
maliyet-azaltma analizi ile ilgili kısıtlılıklar, aslında bu tür analizlerin, klinik veya
ekonomik parametrelerin değerlendirilmesi için çalışmanın gücünün yeterince yüksek
olmadığı klinik çalışmalarda kullanılması ile ilişkili olduğunun altı çizilmelidir. Bir
çalışmada alternatiflerin klinik olarak eşdeğer olduğu hipotezi ya çalışma eşdeğerliği
gösterecek yeterlilikte güçlü olduğunda veya farklılığı gösteremeyecek kadar düşük güçlü
olduğunda öne sürülebilir. Çalışma yeterince güçlü ise maliyetlerin karşılaştırılması için
gerekli istatistik testler yapılabilir. Ama klinik eşdeğerlik iddiasının nedeni çalışmanın
güçsüz olması ise maliyetlerin karşılaştırılması için istatistik test yapmak doğru olmaz. Bu
durumda güven aralıkları ile birlikte maliyet-etkililik oranlarının kullanılması en güvenilir
tekniktir (Malhan ve diğerleri : 2008)
1.2.2. Maliyet-Kazanç Analizleri
Maliyet-kazanç analizi (MKA) bir sağlık hizmeti yaklaşımının net maliyetlerini
rakamlara döken ve bu yaklaşımın uygulanması sonucunda ortaya çıkan faydalarla
karşılaştıran ekonomi kuramından türetilmiş bir analitik tekniktir. Bu teknikte sağlık
hizmeti yaklaşımının net maliyetleri ve faydaları parasal birim olarak ifade edilmektedir
(Malhan ve diğerleri, 2008).
MKA temel olarak, bir tedavinin avantajlarının ve dezavantajlarının maddi olarak
ölçüldüğü normatif hesaplama tekniğidir. MKA’de herhangi bir programın, tedavinin veya
müdahalenin kendi içinde girdileri ve çıktıları aynı birimlerle, parasal olarak karşılaştırılır.
Bu karşılaştırma farklı tedaviler ya da programlar arasında da olabilir. Uygulanan
yöntemin bireye olan yararı nedeniyle maliyetlerde sağlanan tasarruf, analizin temel
mantığını oluşturur. Programın etkisi, gelecekte ortaya çıkabilecek sağlık harcamalarının
azaltılmasını, gayri resmi hizmet harcamalarını ve kayıp iş gününün azaltılması gibi
sonuçları içerebilir (Malhan ve diğerleri , 2006).
Sağlık programları daima alternatif programlarla karşılaştırılır. Alternatif yaklaşım,
başka bir girişim olabileceği gibi hiç tedavi uygulamamak da bir alternatif olabilir. İlgi
konusu girişimin sağladığı fayda, sağlık sonuçlarında alternatif yaklaşımla elde edilecek
olan sonuçlarla kıyaslandığında görülen iyileşme farkıdır. Sonuçlar sadece klasik hasta
sonuçlarını değil, ayrıca ek seçenek değerlerini (gerektiği durumlarda tedaviye
ulaşabilmenin sağladığı fayda) ve dolaylı değerleri (başkalarının sağlığının düzeldiğini
görmenin sağladığı faydası) de içermektedir. Sağlık sonuçlarında düzelmeye parasal
birimlerle, genelde ödemeye isteklilikle paha biçilir. Girişimin net maliyeti, tedavi ve takip
maliyetlerinden (ilaçlar, doktorlar, hastaneler, evde bakım, hasta ve aile maliyetleri,
üretkenlik kaybı maliyetleri, kaydebilen zamanla ilgili diğer olası maliyetler vb.) alternatif
girişimin tedavi ve takip maliyetlerinin çıkarılmasıyla elde edilir (Malhan ve diğerleri,
2008).
MKA’nın avantajları, şeffaflığı, belirsizliği ortadan kaldırma yeteneği ve
kıyaslanabilir oluşudur. MKA şeffaftır çünkü, bir maliyet-kazanç analizinde sonuçlar
varsayımlarla, teorilerle ve yöntemlerle kolaylıkla ilişkilendirilebilmelidir. MKA sayesinde
karar alıcılar toplanan bilgilerin yeterliliğine karar verebilmekte, hangi bilginin eksik
olduğunu kolayca görebilmektedir. Bu bilgi, karar alıcının politika sonucunda doğabilecek
belirsizliğin düzeyini görebilmesine de olanak sağlar. MKA kıyaslama yapmaya izin
vermektedir, zira toplumun refah ve sağlığını etkileyen bir politika kararının tüm boyutları
yalnızca bir indeks içine alınabilmektedir. Tekli ölçüm yaklaşımı sağlığın farklı alanlarını
etkileyen politikalar arasında kıyaslama yapılabilmesine olanak sağlar.
Bu kapsamda doğrudan kazançlar, örneğin sağlık harcamalarında sağlanan
tasarrufu; dolaylı kazançlar, örneğin günlük yaşama daha kısa sürede dönmekten veya
istenmeyen gebeliklerin önlenmesinden doğan kazanç, artan iş verimi, hasta memnuniyeti,
azalan hastane yatış süresi gibi farklı parametreleri gösterir. Ölçülemeyen kazançlar ise,
örneğin bireyin kendini daha sağlıklı hissetmesini ifade eder. İlk iki tip kazanç maddi
olarak ifade edilebilirken, sonuncusunun maddi olarak ifade edilebilmesi çok zordur.
Ancak, herhangi bir tedavinin, programın ya da müdahalenin maliyeti olduğu gibi,
maddi ifadeye dönüştürülen kazançları da söz konusu olabilmektedir. Kıyaslama
kazanç/maliyet oranı ile yapılır. Oran birden büyükse uygulama yapılmaya değerdir. Bir
başka deyişle, maliyeti en az, ancak getirisi en fazla olan uygulamayı seçmek de mümkün
olabilmektedir. Hastanın kendini daha sağlıklı hissetmesinden kaynaklanan değerler
genellikle ölçülemez, ya da oldukça zor ölçülebilir. Sağlık çıktısının maddi ifadesinde
kullanılan bir başka yöntem de ödeme gönüllülüğü yaklaşımıdır. Bu yaklaşımda bireylerin
daha iyi bir sağlık konumu için ödeme yapmaya gönüllü oldukları miktarla sağlıkta ölçülen
iyileşme karşılaştırılır veya hastalara mevcut durumları ile karşılaştırıldığında, daha az yan
etki ile tam iyileşme sağlayan bir tedavi için en çok ne kadar ödeyecekleri sorulur. Ayrıca
yararların neler olduğu ve bunların değerlerinin geçerli tahminini yapmak oldukça güç ve
karşılaştırmalar sorunlu olabildiği için, bu tür analiz genellikle eleştirilir ve kolayca
yapılamaz (Oksuz ve diğerleri, 2005).
Bu analiz tipinin en önemli dezavantajı parasal olmayan, kurtarılan yaşam veya
kazanılan yıllar gibi klinik ve yaşam kalitesi ile ilgili sonuçların parasal birimlere
çevrilmesinin veya dönüştürülmesinin zorluğudur. Ayrıca, bu dönüşümü yapmanın
standart yöntemi olan ödemeye isteklilik de ciddi etik sıkıntılar yaratmaktadır, çünkü bu
yöntemde zenginlerin tercihlerine daha fazla ağırlık verilmektedir. Bu yüzden bu teknik
sağlık politikalarının oluşturulmasında pek sık kullanılmamaktadır(Malhan ve diğerleri,
2008).
Maliyet-fayda analizlerinin çoğu bir modele dayanmaktadır ve önemli varsayımlar
gerektirir. Bu yüzden model varsayımlarının geçerliliğin test etmek ve analiz sonuçlarının
sağlamlığını duyarlılık analizi yoluyla saptamak önemli hale gelmektedir (Malhan ve
diğerleri, 2008).
1.2.3. Maliyet-Fayda Analizleri
Çağdaş tıp giderek yaşamın niceliğine değil, kalitesine de yönelmektedir. Ayrıca
bazı tedavilerde, örneğin kanser vakalarında kemoterapi uygulamasıyla, organ naklinde
bağışıklık sistemini baskılamakta kullanılan ilaçlarla ya da ilaçla hipertansiyonun
tedavisinde yaşam süresi uzayabilmekte, ancak yaşam kalitesinde azalma olabilmektedir.
Dolayısıyla maliyet-fayda analizleri ile çıktılar, tedaviden dolayı kazanılan yaşam süresi,
bireylerin farklı sağlık konumlarına verdikleri nispi değerleri yansıtan bir dizi fayda ölçütü
(EuroQol, Health Utilities index, Quality of Well being, Nottingham Health Profile) ile
ağırlıklandırılır. Bu nedenle tartışmalı bir yöntemdir. Yaşı, cinsiyeti, eğitimi, yerleşim yeri
farklı bireyler tarafından farklı algılanabilen sağlık sorunları nedeniyle sağlık durumunun
farklı alanlarındaki (fiziksel, duygusal, cinsel uyumsal gibi) gelişmelere bir değer atfetmek
zor olup, bir ülkede kullanılan bir ölçeğin geçerliliği, güvenilirliği, hassasiyeti ve seçiciliği
sınanıp gerekli uyarlamalar yapılmadan bir başka ülkede uygulanması hatalı sonuç verir.
Maliyet-fayda analizi (MFA) iki veya daha fazla alternatif stratejinin hem
maliyetler, hem de sonlanımlar açısından karşılaştırıldığı ekonomik analiz yöntemidir. Bu
yöntemde ele alınan sonlanımlar genellikle kaliteye ayarlanmış yaşam yılı: QALY gibi
yararlanım veya tercih etme ile birimlendirilen parametrelerdir. Bu analizin amacı,
maliyet-etkililik yaklaşımını kullanarak, iki veya daha fazla alternatif stratejinin hem klinik
olarak anlamlı olan, hem de diğer ekonomik analizlerle de kıyaslanabilen parametreler
açısından karşılaştırmaktır. Maliyet-fayda analizi sağlık hizmeti seçeneklerinin maliyet
etkililiğini değerlendirmekte “altın standart” yöntemi olarak düşünülebilir (Malhan ve
diğerleri, 2008).
Maliyet-fayda analizi, formülün paydasında kaliteye ayarlanmış yaşam yılında
artmanın yer aldığı özel bir maliyet-etkililik analizi türüdür. Bu standart sonlanım ölçüm
yaklaşımı çok faydalıdır, çünkü böylece farklı çalışmalardaki maliyet-fayda ölçülerinin
kıyaslanmaları mümkün olabilir ve sağlık hizmeti seçenekleri için de “kabul edilebilir”
maliyet-fayda düzeylerinin, yani maliyet/QALY’nin eşik düzeyinin saptanabilmesini de
mümkün kılar. Bunun aksine, iyileşen infeksiyon başına maliyet veya saptanan kanser
başına maliyet gibi, formüldeki payda olarak daha ham sonlanım parametrelerinin
kullanıldığı maliyet-etkililik analizleri birbirleriyle karşılaştırılamaz. İnsan sermayesi
yönteminin kullanarak sağkalım sonuçlarının değerlendirildiği maliyet-fayda analizi kadın
ve erkek gibi, genç ve yaşlı gibi bazı grup karşılaştırmalarında yararsızdır, çünkü
maliyet-fayda analizi temel olarak bireylerin gelir elde edebilme kapasiteleriyle ilişkilidir.
Maliyet-fayda analizinde bu iki yöntemin eksiklikleri yoktur. Maliyet –Maliyet-fayda analizinin diğer iki
maliyet-etkililik yöntemine göre kaliteye-göre-ayarlama gibi bir avantajı da vardır. İki
farklı stratejinin sağkalım kadar yaşam kalitesi üzerine de etkilerinin farklı olduğu
durumlarda bu avantaj özellikle önemlidir (Malhan ve diğerleri, 2008).
Maliyet-fayda analizinde iki seçeneğin karşılaştırılmasında kaliteye ayarlanmış
yaşam yılında artma başına maliyette artma olarak tanımlanabilecek bir orantı
hesaplanmaktadır. Sonuç bir kaliteye ayarlanmış bir yaşam yılı için tasarruf edilen maliyeti
(maliyet/QALY) göstermektedir.
Allan Williams’a göre; Bir QALY bir sağlıklı yaşam yılı beklentisine eşittir.
Buna karşılık sağlıksız bir yaşam beklentisi 1’den küçüktür. Sağlıksız bir kişinin QALY ’
si düşük, ölen bir kişinin ise QALY si sıfırdır ya da ölmekten bile kötü olarak sağlık
durumunu tanımlayan bir kişi için de QALY ’si negatiftir. Genel olarak faydalı tıbbi
bakım aktiviteleri 1 pozitif miktardaki QALY ve etkin tıbbi bakım aktiviteleri ise düşük
maliyetli bir QALY anlamına gelmektedir. Yüksek öncelikli tıbbi bakım aktiviteleri 1
düşük maliyetli QALY ’dir ve düşük öncelikli tıbbi bakım aktiviteleri 1 yüksek maliyetli
QALY ’dir ( Williams, 1985).
Mantıksal olarak QALY kişilerin sakatlıkla veya herhangi bir rahatsızlıkla uzun
yaşamalarından çok kısa ama kaliteli yaşamalarından yanadır. Bu düşüncede sadece
rasyonel kişiler olabilir .
Kazanılan her ekstra sağlıklı yaşam yılı 1 QALY demektir. Ancak bu ekstra yaşam
yıllarını kazanmak için kullanılan sağlık hizmetleri veya tıbbi bakım hizmetleri bize 1
QALY getirebilecek mi ? sorusu çelişki yaratmaktadır
QALY‘nin avantajı bir sağlık çıktısı ölçümü olarak, aynı zamanda yapılan
morbidite ve mortalitenin düşürülmesinden kaynaklanan kazançları yakalamak ve iki
ölçütü tek bir ölçütte bağlamaktır. Dahası, bu bağlama farklı çıktıların arzulanan ilişkisini
temel alır.
Kalite ağırlığı (a) tercihleri temel almalı (b) tam sağlıklılık ve ölüme dayandırılmalı
(c) aralıklı ölçekle belirlenmelidir (Drummond ve diğerleri, 1997).
Sağlık durumları için QALY ağırlığı tercihleri temel almalıdır. Buna gore,
istenebilir sağlık durumu (en çok tercih edilen) en yüksek ağırlığı alır ve analizde tam bir
iyilik halini alır. Diğer potansiyel yaklaşım QALY ağırlıklarını, sağlık durumları
kazançlarının etkileri gibi, nüfusta sağlık durumlarının etkileri veya psikometrik ölçek
teknikleri çıktıların ne kadar iyi veya daha çok arzulanabilir kötü veya az arzulanabilir
olduğu tanımlanmaları için tahsis edilmemiştir (Drummond ve diğerleri, 1997).
QALYs ağırlıklarının ölçeği pek çok noktayı içerebilir fakat iki nokta ölçekte
bulunmalıdır : mükemmel sağlık ve ölüm. Bu ikisine ihtiyaç duyulmaktadır. Çünkü QALY
modeli ile bunlar programda beraber oluşabilir şekilde değerlendirilecek ve ağırlıklara
bunlar için ihtiyaç duyulacaktır. Mükemmel sağlık ve ölüm için QALY ağırlıklarının
aralık ölçeklerini tanımlamak için rastgele iki değer verilebilir. Ölüm için en küçük
değerden en büyük değer olan mükemmel sağlığa doğru bir derecelendirme olabilir
(Drummond ve diğerleri, 1997).
QALYs ağırlıklarında aralıklı ölçeğin ekonomik değerlendirme için ihtiyaç
duyulduğunu not etmek faydalı olacaktır. İlk olarak, aralıklı ölçeğe ihtiyaç duyulmuştur
çünkü ölçekteki eşit uzaklıkların aralıklarının eşit açıklamalarının olması önemlidir. Bu,
0,2’den 0,4’e olan kazancı ile 0,6’dan 0,8’e olan kazancı aynı olmalı anlamına gelmektdir.
Bu eşitliğe ihtiyaç duyulmaktadır çünkü bu iki tip kazancın QALY hesaplamaları eşit
görülmelidir (Drummond ve diğerleri, 1997).
İkinci olarak, aralıklı ölçeğe tamamen ihtiyaç duyulmuştur bu sayede oranlı ölçeğe
ihtiyaç duyulmaz. Bunu destekleyen iki sebep bulunmaktadır. İlk olarak, ana ölçeğin tipi
aralıklı ölçek olmalıdır, bu ölçek için parametrik istatiksel hesaplamaların hepsi
sağlanmıştır; örn ortalama, standart sapma, t-test, varyans analizi v.b.g. İkinci olarak
ekonomik değerlendirmeler görecelidir, analiz programlar arasındaki farklıklara her zaman
bağlı kalınmıştır ve farklılıklardaki tüm matematiksel manipulasyonlar aralıklı ölçek ile
geçerlidir. Farklılık oranları geçerlidir (A programındaki kazanılan QALYs lerin B
programından iki kez artması) ve diğer oran farklılıklarının kullanılması (program A için
her artan QALY de artan maliyet program B’nin üçte biri kadardır) istatistiksel testlerin
yapılması kadar geçerlidir. (Program A’da kazanılan artan QALY ’ler program B’de % 5
düzeyinde kazanılmış QALY lerden istatistiksel olarak farklı değildir. ) (Drummond ve
diğerleri, 1997)
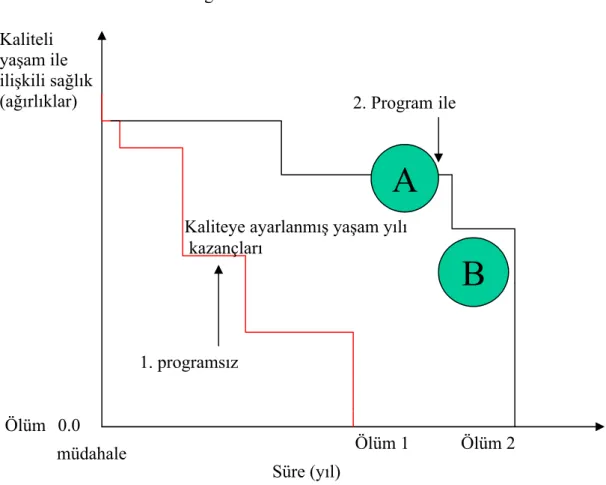
Kavramsal olarak, QALYs hesaplamaları çok açıktır. Şekil 4’de görüldüğü gibi,
alan 1’de artan QALYs kazançları basitçe alan 2’nin altındadır. Çizginin altındaki alan
toplam alanın altındaki her sağlık durumu bileşenleri gibi düşünülebilir. Sağlık durumunun
altındaki her yaşanan sağlık durumu yılları süresi her bir sağlık durumu için kalite
ağırlıkları ile çarpılır. Bu indirgeme yapılmadan kazanılan QALYs kazançlarıdır.
Şekil 1 : Müdahalelerden kazanılan kaliteye göre ayarlanmış yaşam yılı
Nord’un verdiği örnekte olduğu gibi, program A’dan yararlanan 100 kişi ve aynı
maliyete sahip program B’den yararlanan 30 kişinin 20 yıl yaşam beklentisi olduğu
varsayalım. Sağlık Fayda Index 2 kullanıldığında program A’dan 0,8 program B’den 0,4
fayda kazanılsın. İki program birarada uygulandığında program A’dan 100*(1-0,8)*20 =
400 QALY s ve program B’den 30*(0,8-0,4)*20=240 QALY s kazanılır. Sağlık İndeksi 1
kullanıldığında program A’dan 0,75 program B’den 0,96 fayda sağlanmaktadır. İki
program birarada kullanıldığında 100*(1-0,96)*20 = 80 ve diğer programdan
30*(0,96-0,75)*20 = 126 QALY s kazanılmış olacaktır. Bu durumda sağlık fayda indeksi 2’ye göre
program A öncelik kazanmalıdır (Nord, 1999)
Bireyler, toplum, genellikle tercih edilen tüm kazançlar şimdiki zaman tercihi için
hesaplamalar indirgeme faktörü tarafından gelecekteki miktarı ile çarpılır. Değişik
indirgeme oranları tavsiye edilebilir, ancak günümüzde bu tip çalışmalar % 3 ve % 5
arasında değişmektedir. Metoda göre gelecek yıllarda oluşacak QALY değerleri için, her
Mükemmel Sağlık
Kaliteli
yaşam ile
ilişkili sağlık
(ağırlıklar)
Ölüm 0.0
Süre (yıl)
Ölüm 1
Ölüm 2
1. programsız
2. Program ile
Kaliteye ayarlanmış yaşam yılı
kazançları
A
B
bir yılı % r yıllık indirgeme oranında indirgeyerek geçmişten bugüne taşınır. (Drummond
ve diğerleri, 1997) Alternatiflerin bulunmadığı genel popülasyonun QALY
hesaplamalarında ise popülasyondaki herbir kişinin sağlık durumu, kalite ağırlıkları ile
çarpılarak bulunur. Örneğin 100 kişilik bir popülasyonda , kişilerin sağlık fayda değerleri
0,8 olarak algılanıyorsa bu toplumun kaliteli yaşam yılları 0,8*100 = 80 QALY s olarak
hesaplanmaktadır. Bir başka örnek verecek olursak bir kişinin 10 yıllık geçirdiği yaşam
süresinde, 6 yılının tamamen sağlıklı olarak geçirdiğini, diğer 4 yılını ise bir takım
rahatsızlıklardan dolayı sakatlıkla geçirdiğinden bu yıllardan 0,6 değerinde fayda
algıladığını varsayalım. Bu kişinin 10 yıllık bir zaman içerisinde geçirdiği kaliteli yaşam
yılları (6 yıl *1+ 4 yıl * 0,6) = 8,4 QALY s olarak hesaplanacaktır (Veney-Kaluzny, 1998)
.
1.2.4. Maliyet Etkililik Analizleri
Maliyet-etkililik analizi iki veya daha fazla alternatif programın her bir programın
maliyet ve sonuçlarının ölçülmesi ile karşılaştırıldığı sistematik bir yöntemdir.
Maliyet-etkililik analizi programların klinik hedefleri ile (kurtarılan semptomsuz günler, önlenen
vakalar, hastanın iyileşmesi, kazanılmış yaşam yılları gibi) ilişkili olarak, sonuçlarının
(sağlık sonlanımlarının) aynı birimler ile karşılaştırılması üzerine yapılandırılmıştır. Eğer
sadece iki alternatif program varsa, programların maliyet farkları (ilave maliyet)
programların sonlanımlarındaki farkla (ilave etki) birbirlerine oranlanarak karşılaştırılır.
Bu oran İlave Maliyet-Etkililik Oranı (İMEO) olarak da bilinmektedir. Eğer iki
alternatifden daha fazla alternatif varsa, programlar İMEO’larına bakılarak ikişerli olarak
karşılaştırılır.
Maliyet-etkililik analizi, karar vericilerin ihtiyaçlarına bağlı olarak değişik
perspektiflerden ele alınabilir. En kapsamlı görüş olan toplum açısından bakış
yaklaşımında, kim için geçerli olduğundan bağımsız olarak tüm maliyetler ele alınır.
Burada maliyet kalemleri, tüm sağlık hizmeti maliyetlerini, sağlık hizmeti maliyetleri
dışındaki ilişkili maliyetleri (eğitim, adalet gibi), tüm üretim maliyetlerini (kaybedilen iş
zamanı gibi) ve tüm hasta ve aile maliyetlerini (ulaşım, bebek bakımı, refakatçi maliyetleri,
hastanın işinden uzak geçirdiği zaman, evi hastalığa göre değiştirmenin maliyeti)
kapsamaktadır. Daha dar açıdan bakıldığında, sağlık hizmeti sistemi, ödeme yapan kişi
(sigorta sistemi, ödeme yapan sigortalılar gibi) ve kuruluşlar (hastane gibi) veya hasta
açısından düşünülebilir.
Maliyet-etkililik analizinde karşılaştırılan tüm programlar için her seferinde tek bir
sağlık çıktıları seçilmelidir. Tipik olarak seçilen parametre bu programların
karşılaştırılabilirliliği için kullanılan birincil klinik sonuçtur (tanı konulan hasta sayısı,
semptomsuz geçen günler, serum kolesterol düzeyinde yüzde azalma, kazanılan yaşam
yılları gibi). İdeal sonlanım ölçütü, serum kolesterol düzeyinde yüzde azalma gibi bir aracı
sonlanım parametresi değil, kazanılan yaşam yılları gibi nihai bir sonlanım parametresi
olmalıdır. Eğer aracı klinik sonlanım ölçütleri kullanılırsa, ya bu gibi çıktılarla nihai
çıktılar arasında güçlü bir bağlantı kurulabilmeli ya da bu gibi ara çıktıların da kendi başına
değerli oldukları gösterilmelidir.
Gelecekte oluşacak sonlanım ve maliyetlerin şimdiki değerlere eşdeğer kılınması
için belli bir iskonto oranı ile iskonto yapılması gerekmektedir .
Maliyet-etkililik analizi, klinik çalışmaların suni ortamlarında değil, gerçek
yaşamda ortaya çıkan gerçek maliyetler ve çıktıların belirlenmesine çabalar. Bu nedenle
eğer etkililik verisi klinik çalışmalardan temin edilmişse, kimi yazarlar bu durumu
vurgulamak için “maliyet-etkililik analizi” terimini kullanırlar. Etkililik, sıkı kontrollü
klinik çalışma ortamlarında elde edilen çıktılardır. Etkililik ise gerçek dün ya da ulaşılan
çıktıları temsil eder.
Maliyet-etkililik analizi ileriye yönelik çalışmalar olabileceği gibi veya modelleme
çalışmaları da olabilir. İleriye dönük çalışmalarda hastalar rastgele olarak gruplara ayrılır
ve çalışmanın süresi boyunca maliyet ve sonlanım verileri toplanır. Bu tür çalışmalar
etkinlik çalışmaları değil, etkililik çalışmaları tarzında tasarlanmalıdır. Eğer etkinlik
çalışması şeklinde tasarlanmışsa, verileri gerçek dünyaya dönüştürmeye yönelik (hasta
uyumunu dikkate almak gibi) gerekli düzeltmeler yapılmalıdır. Modelleme çalışmalarında
sonlanım verileri çoğu zaman klinik çalışmalardan veya klinik çalışmaların meta analizi
veya sistematik derlemelerinden, maliyetler ise gerçek yaşam deneyimlerinden alınır.
Maliyet etkililik analizlerinde karar verme kriterleri karmaşıktır. Ya da karar verme
kriterleri aslında politika yapıcılara bırakılmıştır. Şekil 2’den de takip edilebildiği gibi 1.
ve 4. alanlarda program A ve B arasında seçim yapmak kolaydır. 1. alanda A programının
maliyeti daha düşük ancak etkililiği daha fazladır. Bu durumda A programının seçiminde
bir tereddüt bulunmadığı gibi ileri bir analizi de ihtiyaç yoktur.
Şekil 2 : Maliyet Etkilik Analizinde Karar verme Kriterleri
Kaynak: Saka ve diğerleri, “Yaşam Kalitesi Ölçütlerinin Sağlık Ekonomisindeki Kullanımı”, Sağlıkta Birikim Cilt 1, Sayı 2, 2006
4. alanda ise A programının maliyeti B programına göre daha fazla ancak etkililiği
daha düşüktür. Bu durumda B programının seçilmesi akla daha yatkındır. İkinci ve üçüncü
alanlarda seçim yapmak daha zordur. İnsan yaşamı için bakıldığında elbette etkili olan
programın seçilmesi gerekmektedir. Ancak müdahaleler arasında maliyet farkı çok ise ne
yapılmalıdır? Sorusu artık tamamen politika yapıcılara bırakılmaktadır.
BÖLÜM II.SİSTEMATİK İNCELEME
Sistematik inceleme; literatürü inceleme yoluyla tek bir sorgu üzerine odaklanarak,
konuyu tanımlamak, vurgulamak ve sorguya ait kanıta dayalı en yüksek kalitedeki delilleri
sentezlemektir. Sistematik inceleme genel olarak kanıta dayalı tıp üzerinde
ilişkilendirilmektedir. Sistematik incelemeyi anlamak ve pratikte uygulayabilmek için
tıbbi bakım veya sağlık hizmetlerindeki tüm profesyonellerin incelemenin gerekliliğine
tabi kılmak gerekmektedir (MacFarlane ve diğerleri 2005).
Tıpta, kanıta dayalı tıbbın randomize kontrollü çalışmalar ve meta-analizlerle sınırlı
olmadığı belirtilmekle birlikte, bilimsel kanıt sınıflamasında birinci düzey kanıt RKÇ’larla
sınırlandırılmış ve “altın standart” olarak kabul edilmiştir (Sackett et al, 1996). Randomize
kontrollü çalışmalar, sistematik incelemeler ve meta-analizler kanıta dayalı uygulamada
“altın standart” olarak kullanılmaya başlamasına karşın (Colyer,Kamath, 1999), “elde
edilebilir en iyi kanıt nedir?” sorusu henüz tam olarak yanıtlanabilmiş değildir (DiCenso;
Cullum, Ciliska; 1998; Ingersoll, 2000).
2.1 Kanıt düzeyleri: Elde edilebilir en iyi kanıt nedir?
Kanıta dayalı uygulama neyin kanıt kabul edildiğine ve kanıtın kullanılış şekline
göre değişir. Araştırma sonuçları evrensel olarak kanıtın en iyi kaynağı olarak kabul
edilmekle birlikte konu ile ilgili araştırmaların sayısının ve araştırma tasarımının ne olacağı
konusunda görüş ayrılıkları vardır. Bir çok alanda, belli bir uygulamayı destekleyen
çalışmalar olduğu gibi aynı uygulamayı reddeden çalışmalar da vardır. Bu değişkenlik
nedeniyle tek bir araştırmaya dayalı uygulama kararları tehlikeli olabilmektedir. Bu
nedenle, belli bir konu üzerinde yapılmış araştırmaların sonuçları klinik uygulamalarda
kullanılmadan önce titizlikle değerlendirilmelidir. Böyle bir inceleme araştırmaların
yöntemi, örneklemi ve istatistiksel analizlerin doğru bir şekilde değerlendirilmesini
gerektirir (Youngblut, Brooten, 2001). En iyi kanıt kaynağı yüksek kaliteli araştırmalardır.
Ancak araştırmanın kalitesi ve uygunluğu değişkendir. Bu nedenle araştırmaların gücünün
anlaşılmasına gereksinim vardır (Closs, Cheater, 1999). Muir Gray (1997) kanıtın gücünü
beş kategoride sınıflandırmıştır. Tablo 1’de gösterildiği gibi, tıpta kanıt düzeyi
sınıflamasına göre en güçlü kanıt için iyi tasarlanmış randomize kontrollü çalışmalarla
(RKÇ) yapılan en az bir sistematik inceleme gerekmektedir. Girişimin etkililiğini
değerlendirmede en iyi araştırma tasarımımın RKÇ’lar olduğu kabul edilir. Ancak
hemşirelikte bu düzey kanıtın çok sınırlı olduğu Cullum’un (1997) çalışmasında
gösterilmiştir. Yarı deneysel ve deneysel olmayan ve daha az kontrollü olan çalışmalar
daha zayıf tasarımlar olarak kabul edilir. Kanıt düzeyleri listesinde kalitatif çalışmalardan
hiç söz edilmez (Estabrooks, 1999). Hemşirelikte kanıt düzeyi değerlendirme
sınıflamalarına örnek olarak Joanna Briggs Merkezi tarafından kabul edilen sınıflandırma
ve Stetler’in kanıt gücü sınıflaması Tablo2’de verilmiştir. Bu sınıflamada en güçlü kanıt
“Düzey I” olmakla birlikte, düzeyin kalitesi A’dan D’ye doğru derecelenmektedir. Her
düzey için, kalite düzeyi D olduğunda (araştırma sonuçlarının güvenilirliği konusunda
kuşku varsa) bu çalışma otomatik olarak incelemeden çıkarılmaktadır. Kalitatif çalışmalar,
düşük düzeyde de olsa kanıt olarak kabul edilmiştir. Hemşirelik ve tıp kanıt düzeyi
sınıflandırmalarındaki bu farklılık hemşirelik araştırma konuları ve tasarımlarındaki
farklılıklarla ilgilidir. Tıpta, kanıta dayalı tıbbın randomize kontrollü çalışmalar ve
meta-analizlerle sınırlı olmadığı belirtilmekle birlikte, bilimsel kanıt sınıflamasında birinci
düzey kanıt RKÇ’larla sınırlandırılmış ve “altın standart” olarak kabul edilmiştir (Sackett
et al, 1996).
Tablo 2 : Tıpta ve Hemşirelikte Kanıt Düzeyi Sınıflamaları
Kaynak: Kocaman, “Hemşirelikte Kanıta Dayalı Uygulama” Hemşirelikte Araştırma Geliştirme Dergisi, 2003/2
2.2.Sistematik İnceleme Nasıl Yapılır ? (Systematic reviews)
Sistematik inceleme, belli bir konuda yapılan orijinal araştırmaların belli
yöntemlerle incelendiği bilimsel incelemedir. Sistematik inceleme, araştırma kullanımını
Kanıta Dayalı Uygulamadan (KDU) ayıran bir yöntemdir.
KDU liderleri, sistematik incelemeyi uygulamaya rehberlik etmede “en güçlü ve
yararlı kanıt kaynağı” olarak tanımlamaktadır (Stevens, 2001). Standart bir literatür
incelemesinde araştırıcının yan tutma olasılığı vardır. Sistematik incelemelerde, araştırıcı
yanlılığı çeşitli yöntemlerle önlenir ve en aza indirilir. Araştırmalar metodolojik güçlülük
ve zayıflıklarına göre değerlendirilir. Bir sistematik incelemede, konu ile ilgili tüm
araştırmalar örnekleme alınır ve sistematik olarak değerlendirilir. Her çalışmanın
özellikleri ve sonuçları özetlenir, sayısallaştırılır, kodlanır ve bir veri tabanı oluşturulur.
Bazen bu sonuçlar meta-analiz kullanılarak istatistiksel olarak birleştirilir.
Bu yöntem, örnek büyüklüğünü arttırır ve girişim konusunda daha kesin bir tahmin
oluşturulur.
Sistematik inceleme özetleri, “yöntem, sonuçlar ve belli bir klinik karara rehberlik
etmek üzere kanıtın yeterliliği konusunda inceleyenlerin vardığı sonuç” bölümlerini
içermek üzere standart bir formatta yayımlanır (Ciliska et al, 2001; Stevens, 2001).
Sistematik incelemenin yararı, konu ile ilgili ulaşılabilen tüm araştırmaları tek bir raporda
birleştirmesi, çok miktarda bilgiyi özetleyerek kullanabilir hale getirmesidir. En önemli
avantajı ise neden-sonuç ilişkisinin gücünü ve geçerliğini arttırmasıdır (Stevens, 2001).
Sistematik inceleme şu aşamalarda yapılır (Stevens, 2001):
• Belli bir sorunun seçimi
• Ayrıntılı bir araştırma protokolü hazırlama
• İncelemeye alınacak araştırmalar için kriterleri belirleme
• Literatürün sistematik ve kapsamlı incelenmesi
• Hangilerinin kabul kriterlerini karşıladığını belirleme
• Araştırmaların kalitelerini eleştirel olarak değerlendirme
• Araştırma raporundaki sonuçları alma
• İstatistiksel olarak birleştirme
• En iyi kanıt olanları özetleme
Bu süreç sistematik inceleme raporlarında ayrıntılı olarak belirtilir ve diğer
araştırma raporlarında olduğu gibi hakemler tarafından değerlendirilir. KDU sürecinin
temeli olan en iyi kanıtı bulma, sistematik inceleme yapma ve uygulama rehberleri
oluşturma Cochrane Merkezi tarafından kullanılan bir süreçtir. Cochrane Merkezi kanıta
dayalı kararlar konusunda ilgili gruplara yardımcı olmak amacıyla 1993 yılında kurulmuş
uluslararası bir kuruluştur. Merkezde, değişik klinik girişimlerle ilgili gerektiğinde
meta-analizi de içeren sistematik incelemeler yapılır; bu incelemeler sürekli olarak güncellenir
ve yayımlanır. Cochrane inceleme grubu sayısı 50’dir; “yara bakımı grubu”, “ağrı, palyatif
bakım ve destekleyici bakım grubu” hemşirelik konularını içermektedir. Cochrane
Kütüphanesinde 1000’in üzerinde sistematik inceleme yer almaktadır. Bu bölüme erişim
için abonelik gerekir. Cochrane Kütüphanesi’nden sistematik inceleme özetlerine (1800)
parasız erişim sağlanır (Ciliska et al, 2001).
2.3.Cochrane Kütüphanesi
Cochrane kanıta dayalı tıp kütüphanesi Oxford Üniversitesi tarafından 1993 yılında
oluşturulmuştur. Yılda 4 defa on-line yayın yapılır. Yayınlanan yayınların %75-80’i
müdahalelere ilişkindir,(http://www.cochrane.org/)
Şekil 3 : Cochrane Kütüphanesi Veri Tabanı
Cochrane grup müdahalelerin sistematik incelemelerini nasıl yapıldığı konusunda bir
klavuz yayınlamıştır. Bu klavuzda iyi bir sitematik incelemede makalelerin nasıl
toplanması gerekliliği ile ilgili bazı basamaklar önerilmiştir:
Çalışmanın dizaynı
Amaçlar
İnceleme metodu
Sonuçlar
Cochrane sistematik inceleme klavuzunda sistematik inceleme 7 aşama önerilmektedir:
1. Problemin tanımlanması
2. Çalışmaların seçilmesi
3. Çalışmalarda kritik noktaların belirlenmesi
4. Verilerin toplanması
5. Sonuçların analiz edilmesi
6. Sonuçların yorumlanması
7. İncelemeyi güncelleme ve geliştirme (http://www.cochrane.org/)
Biliyoruz ki, her yıl 20000 biomedikal dergiden 2 milyona yakın makale
yayınlanmaktadır. Niteliksel olarak makalelerin kalitelerinde de doğal olarak bazı
farklılıklar bulunmaktadır. İnternet yoluyla bilgiye daha çabuk erişim ve bilginin yayılımı
hız kazanmıştır. Dolayısıyla bu makalelerin sistematik olarak analiz edilmesi ve günlük
pratiğe uygulanabilmesini güçleştirmektedir.
Teknoloji bir yandan hayatımızı kolaylaştırırken bir yandan da bilgi kirliliğine sebep
olmaktadır. Araştırmacının yanlılığı da eklenince, iyi klinik uygulamaların yanlış yola
sapmasına sebep olabilir.
Kanıta dayalı tedavi benzer sistematik ve kontrollü çalışmaların düzenlenmesi ile ve
detaylı istatistik analizlerle bir konu hakkında daha doğru sonuçların alınması söz konusu
olacaktır. Örneğin:
-
Hastaya sunulan tedavi seçeneklerinde;
-
Tedaviye cevap nedir, kanıtın gücü,
-
Görülen yan etkiler ve riskin bildirilmesi gibi.
Bu yüzden kanıta dayalı tedavilerin ve iyi klinik uygulamaların ihtiyacı olan
çalışmaların başında sistematik incelme gelmektedir. Bir sistematik incelemenin klasik bir
incelemeden farkı aşağıda sunulmuştur;
Sistematik Yaklaşım
-
Kayıtlı bulunan tüm dergiler ele alınır
-
Kayıtlı dergilerde ele alınan tüm çalışmalar değerlendirilir
-
Pozitif veya negatif-etkisiz çalışmalar tek tek ele alınarak mevcut veriler, çalışma
şekli ve çalışmada etkili olabilecek ve pozitif veya negatif sonuç çıkmasında
dikkatten kaçabilecek faktörlerin değerlendirilmesi yapılır
Klasik Yaklaşım
-
Ana dergilerdeki yayınlar ele alınır (Publication bias)
-
Hakemin yorum yazdığı dikkat çekici çalışmalar ön planda sunulur (Reviewer bias)
-
Anlamlı pozitif sonuç bulan çalışmalar , anlamlı negatif veya anlamsız bulan
BÖLÜM III. MATERYAL METOD
3.1. Araştırmanın Problem Cümlesi
Araştırmanın problem cümlesini seçilen 10 hastalık grubu üzerinde PubMed’de
yayınlanmış olan maliyet etkililik makaleleri ortak sonuçları yakalamakta mıdır ? sorusu
oluşturmaktadır. Makaleleri incelemek için meta analiz yöntemi planlanmıştı ancak aranan
kriterlere uygun olan makale sayısının meta analiz için uygun olmadığı görüldü. Bu ortak
sonuçları kritize edebilmek için Cochrane kriterleri temel alınarak sistematik inceleme
metodu kullanılmıştır.
3.2 Araştırmanın Metodolojisi
Cochrane Çalışma Grubunun metodolojisi temel alınarak
-
2000-2008 yılları arasındaki
-
maliyet etkililiğe konu olan
-
randomize kontrollü klinik çalışmalar
-
10 hastalık grubu için temel alınmıştır.
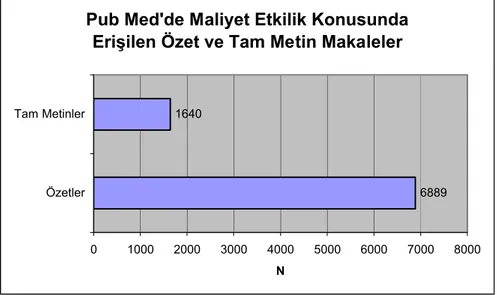
6889 özet makale içinden açılabilen ve ulaşılabilen 1640 tam metin makale
irdelenmiş ve kriterlere uygun 94 makale seçilmiştir.
Çıkan sonuçlar ortak bir noktada sentezlenmiştir.
3.3 Evren ve Örneklem
Araştırmanın evrenini PuBMed’de 2000-2008 yılları arasında yayınlanmış olan
seçilen 10 hastalık grubu üzerinde yapılmış maliyet etkililik çalışmaları olan 94 makale,
bu makaleler içinden sistematik inceleme için seçilen 11 makale de örneklemi
oluşturmaktadır.
3.4.Veriler
BÖLÜM IV. BULGULAR
4.1 Pub-Med Aracılığıyla Erişilen Makaleler
Pub-Med veri tabanında kriter olarak aranılan ilk kelime “cost effectiveness”
olmuştur. Maliyet etkililik ile ilgili özetlere baktığımızda 6889, tam metinlere baktığımızda
ise 1640 makaleye ulaşılabilmektedir.
Şekil 4 : Pub-Med Aracılığı ile Erişilen Makale Sayısı
Pub Med'de Maliyet Etkilik Konusunda Erişilen Özet ve Tam Metin Makaleler
6889 1640 0 1000 2000 3000 4000 5000 6000 7000 8000 Özetler Tam Metinler N