T.C.
DİCLE ÜNİVERSİTESİ
TIP FAKÜLTESİ İÇ HASTALIKLARI ANABİLİM DALI
BEYİN METASTAZI BULUNAN AKCİĞER ve MEME KANSERLİ HASTALARDA PROGNOSTİK FAKTÖRLER
Dr. ALİ ÜZEL TIPTA UZMANLIK TEZİ
Tez Danışmanı
Prof.Dr.Abdurrahman IŞIKDOĞAN
T.C.
DİCLE ÜNİVERSİTESİ
TIP FAKÜLTESİ İÇ HASTALIKLARI ANABİLİM DALI
BEYİN METASTAZI BULUNAN AKCİĞER ve MEME KANSERLİ HASTALARDA PROGNOSTİK FAKTÖRLER
Dr. ALİ ÜZEL TIPTA UZMANLIK TEZİ
Tez Danışmanı
Prof.Dr.Abdurrahman IŞIKDOĞAN
TEŞEKKÜR
İç Hastalıkları İhtisas Eğitimim süresince üzerimde büyük emekleri olan, engin bilgi ve tecrübelerinden faydalandığım, kendileriyle çalışmaktan kıvanç duyduğum ve her zaman örnek aldığım saygıdeğer hocalarım, başta değerli hocamız Prof.Dr.Ekrem MÜFTÜOĞLU olmak üzere, İç Hastalıkları A.B.D. Başkanımız Prof.Dr.M.Emin YILMAZ’a, Prof.Dr.Vedat GÖRAL’a, Prof.Dr.Orhan AYYILDIZ’a, Prof.Dr.Kendal YALÇIN’a, Prof.Dr.Alpaslan TUZCU’ya, Prof.Dr.Muhsin KAYA’ya,Pof.Dr.Ali Kemal Kadiroğlu’na, Doç.Dr. Ebubekir Şenateş'e,Yrd.Doç.Dr.Faruk Kılınç'a,Yrd Doç. Dr. Yaşar YILDIRIM'a,Yrd. Doç. Dr. M.Sinan DAL'a, Yrd Doç. Dr. Zülfikar YILMAZ'a, Yrd.Doç.Dr.Mehmet KÜÇÜKÖNER'e teşekkür eder,saygılarımı sunarım.
Tezimin her aşamasında büyük emeği olan ve ihtisasım süresince desteklerini esirgemeyen değerli hocam Prof.Dr.Abdurrahman IŞIKDOĞAN’a teşekkür eder, saygılarımı sunarım. Tezimin her aşamasında büyük katkıları olan değerli hocalarım Doç.Dr.M.Ali KAPLAN ve Yrd.Doç.Dr.Ali İNAL'a teşekkür eder, saygılarımı sunarım.
Rotasyon eğitimim sırasında bilgilerini benden esirgemeyen Kardiyoloji A.B.D. ,Enfeksiyon Hastalıkları ve Mikrobiyoloji A.B.D.,Göğüs Hastalıkları ve Tüberküloz A.B.D.ve Radyoloji A.B.D. değerli öğretim üyelerine teşekkürlerimi sunarım. Birlikte çalışmaktan büyük onur ve zevk duyduğum tüm asistan arkadaşlarıma ve İç Hastalıkları A.B.D. çalışanlarına teşekkür ederim.
Tezimin hazırlanmasında yardımcı olan asistan arkadaşım Dr.M.Elif ÇELİK'e teşekkür ederim.
Hayatımın her döneminde destekçilerim olan sevgili aileme; tezimin düzenlenmesinde yardımcı olan değerli eşim Uz. Dr .V.Hülya ÜZEL'e , yaşama sevincim olan kızım Berfin ve oğlum Ali Musa'ya sevgilerimi sunuyorum.
Dr.ALİ ÜZEL
i
İÇİNDEKİLER TEŞEKKÜR……….…………...
i
KISALTMALAR ………...iii
TABLOLAR ...v
ŞEKİLLER ………....vı
ÖZET………...vıı
ABSTRACT………...ıx
GİRİŞ VE AMAÇ……….... 1 GENEL BİLGİLER………... 3 GEREÇ VE YÖNTEM………...42 BULGULAR………...43 TARTIŞMA………...56 SONUÇLAR………... 64 KAYNAKLAR………...67 iiKISALTMALAR VE SİMGELER
ASCO : Amerikan kanser cemiyeti BRCA : Breast Cancer
BT(CT) : Bilgisayarlı Tomografi CK : Cytokeratin
DCIS : Duktal Karsinoma in Situ DNA : Deoksiribonükleik Asit
EGFR : Epidermal Büyüme Faktör Reseptörü ER : Östrojen Reseptörü
FİSH : flöresan in situ hibridizasyon FDA :Amerikan federal ilaç ajansı
Her2-neu(cerb-B2): Human Epidermal Büyüme Faktör Reseptör 2 ,İntrinsik Tirozin Kinaz Aktivitesine Sahip Protoonkogen
İHK(İHC ) : immünhistokimya yöntemi KHDAK : Küçük hücreli dışı akciğer kanseri KHAK :Küçük hücreli akciğer kanseri LCIS : Lobuler Karsinoma in Situ. KT : Kemoterapi
MKC : Meme koruyucu cerrahi MMK : Metastatik Meme Kanseri
MRG : Manyetik Rezonans Görüntüleme PET : Pozitron Emisyon Tomografisi PR : Progesteron Reseptörü
PS : Performans skoru
PTHrp : Paratiroid Hormon Salgılatıcı Peptid RTOG : Radiation Theraphy Oncology Group RT : Radyoterapi
SWOG : Southwest Oncology Group
SRC :Stereotaksik cerrahi
iii
TNM : Tümör Nod Metastaz TBI : Tüm Beyin Işınlaması
WHO : World Health Organisation(Dünya Sağlık Örgütü) LUM İNAL B : Triple negatif(ÖR,PR,C-erbB2 reseptör pozitif)
ıv
TABLOLAR Sayfa no
Tablo 1. Karnofsky performans sınıflaması...6
Tablo 2. WHO Performans sınıflaması...7
Tablo 3. Akciğer Malign Epitelyal Tümörleri WHO Sınıflaması...16
Tablo.4 Akciğer Kanserinde Tanı Anında Semptomların Sıklığı...17
Tablo 5. Akciğer kanserinin neden olduğu uzak metastazlar ve sıklığı...18
Tablo 6. Akciğer Kanserlerinde TNM (Tümör-Nod-Metastaz) sınıflaması...20
Tablo 7. Dünya Sağlık Örgütü(who)2003 sınıflaması...28
Tablo 8. Meme Karsinomunda TNM Sınıflaması...35
Tablo-9.Meme Kanserinde TNM sınıflamasına göre evrelerin gruplandırılması ...36
Tablo-10. KHDAK olup metastaz gelişmiş olan olguların demografik özellikleri ...47
Tablo-11. KHAK olup metastaz gelişmiş olan olguların demografik özellikleri...51
Tablo-12.Meme kanserli olup beyin metastazı gelişmiş olguların demografik özellikleri...55
v
ŞEKİLLER Sayfa no
Şekil-1. Beyin metastazlarında tedavi algoritması...9
Şekil-2.Akciğer kanserli olguların histopatolojik alt gruba göre dağılımı...43
Şekil-3.Akciğer kanserli olguların cinsiyete göre dağılımı...43
Şekil-4.KHDAK olguların histopatolojik alt tipe göre dağılımı...44
Şekil-5.KHDAK olguların sigara kullanımına göre dağılımı...45
Şekil-6.KHDAK olguların metastaz zamanına göre dağılımı...45
Şekil-7.KHDAK olguların metastaz sayısına göre dağılımı...46
Şekil-8.KHDAK olguların sağkalım eğrisi...46
Şekil-9.KHAKolguların cinsiyete göre dağılımı...48
Şekil-10.KHAK olguların sigara kullanımına göre dağılımı...48
Şekil-11. KHAK olguların metastaz zamanına göre dağılımı...49
Şekil-12. KHAK olguların metastaz sayısına göre dağılımı...49
Şekil-13. KHAK olguların extrakranial metastaza göre dağılımı...50
Şekil-14. KHAK olguların sağkalım eğrisi...50
Şekil-15.Meme kanserli olguların metastaz sayısına göre dağılımı...52
Şekil-16. Meme kanserli olguların extrakranial metastaza göre dağılımı...52
Şekil-17. Meme kanserli olguların metastaz zamanına göre dağılımı...53
Şekil-18. Meme kanserli olguların histopatolojik gruba göre dağılımı...54
Şekil-19.Meme kanserli olguların sağkalım eğrisi ...54
vı
ÖZET
Amaç:Beyin metastazı, kanserli hastaların izlemi sırasında karşılaşılan, yaşam
süresini ve nörolojik hasar nedeniyle hastanın yaşam kalitesini etkileyen en ciddi klinik tablolardan birisidir. Akciğer kanseri, beyine en sık metastaz yapan kanser tipidir. Beyin metastazının ikinci en sık sebebi meme kanseridir. Meme kanserli hastalarda metastazlar morbidite ve mortalitenin başlıca nedenidir. Çalışmamızda; D.Ü.T.F. Medikal Onkoloji bölümünde takip edilen akciğer ve meme kanserli hastalarda beyin metastaz sıklığını belirlemek, bu hastalarda klinik bulgular, histopatolojik alt tipler, metastaz zamanı (senkron/metokron), metastaz sayısı, sağ kalım süresi, extrakranial metastaz varlığı, akciğer kanserinde sigara, meme kanserinde hormon reseptör ilişkisinin retrospektif olarak belirlenmesi amaçlanmıştır.
Gereç ve yöntem:Çalışmaya 2005-2013 yılları arasında kliniğimizde takip
edilen akciğer kanserli 865 hastadan, beyin metastazı gelişen 174 akciğer kanseri ile 1300 meme kanserli hastadan, beyin metastazı gelişen 77 meme kanserli olgu alındı. Değerlendirmeler retrospektif olarak hastaların kanser tanı ve takip kartlarından yapıldı.. İstatiksel işlemler için SPSS 16.0 programı kullanılarak yapıldı.
Bulgular ve Sonuç: Çalışmamızda, 2005-2013 yılları arasında kliniğimizde takip
edilen akciğer kanserli 865 hastanın; 691(%79.5)’i KHDAK, 174(%20.5)’ü KHAK idi.Sekizyüz altmış beş hastanın , 174 (%20.1)'ünde beyin metastazı tespit edildi. Olguların 139’u(%79.9) KHDAK, 35’i(%20.1) KHAK idi.KHAK ve KHDAK de beyin metastaz sıklığı aynı bulundu.(%20.1).KHDAK'li olgularda histopatolojik alt tip olarak en sık adenokanser tipi görüldü.(%43.9). Olguların 153(%87.9)’ü erkek, 21(%12.1)’i kadındı.Hastalarımızda erkek cinsiyet hakimdi. Hastalarda multipl metastaz oranı literatürle uyumlu olarak yüksek saptandı (%65). Beyin metastazlı hastalarda en sık görülen semptom olan baş ağrısı,bizim hastalarımızda da en sık görülen semptomdu. (%63).
KHDAK olan hastalarımızda median yaş 57(28-78) saptandı.KHAK olan hastalarımızda ise median yaş 55(36-70)olarak bulundu.
KHAK olan hastalarda beyin metastazı geliştikten sonra median sağ kalım süresi
7 ay, KHDAK de ise 8 ay olarak bulundu
.
Olgular sigara kullanma durumuna göre değerlendirildiğinde, 127 hasta(%73) sigara kullanmaktaydı.Akciğer kanseri ile sigara arasındaki yakın ilişki beyin metastazında da gözlendi.
KHDAK'de (%63.3)senkron metastaz tespit edilmişken,51(%36.7) hastada ise metokron metastaz tespit edildi.KHAK 'de 12 hastada (%34.3) senkron metastaz tespit edilmişken, 23(%65.7) hastada ise metokron metastaz tespit
edildi.Extrakranial metastaz oranı yüksek saptandı.(%82).
1300 meme kanserli hastadan 77 (%5.9)'sinde beyin metastazı tespit edildi. Meme kanserli hastalarda yaş ortalaması 45 (22-75) idi. Median sağ kalım süresi 12 ay olarak bulundu. Histopatolojik olarak hastalar değerlendirildiğinde, 58(%75.3) hastada duktal tip görüldü. Akciğer kanserinde oduğu gibi extrakranial metastaz oranı yüksek saptandı. (%81). Meme kanserinde kötü prognostik faktör olan c-erbB2 (HER-2/Neu),beyin metastazı olan hastalarımızda pozitiflik oranı %59.7 olarak saptandı.Literatürle kıyaslandığında oran yüksek bulundu. (Literatürde oranları %30,7-%53). Akciğer kanserinde olduğu gibi multipl metastaz oranı yüksek saptandı. (%87). Metastaz zamanına göre
değerlendirildiğinde metokron metastaz oranı literatürlerle benzer olarak yüksek saptandı. (%87).Akciğer kanserinde olduğu gibi en sık görülen semptom baş ağrısı bulundu. (%83).Meme kanserli hastalarda ER(-) PR(-) hormon reseptörü negatif hastalarda daha fazla beyin metastaz sıklığı gözleniyordu. Çalışmamızda hastalar PR durumuna göre değerlendirildiğinde 45(%63.4) hastada negatif,ER durumuna göre değerlendirildiğinde 41(%57.7) hastada negatifti. Sonuçlar literatürle uyumlu bulunmuştur.
Anahtar kelimeler: Beyin metastazı, akciğer kanseri,meme kanseri
ABSTRACT
PURPOSE: Brain metastasis is one of the most severe type of metastasis which
frequently seen in the follow up of lung cancer produce neurologic deficits that impact survey and quality of life . Lung cancer is the most common type of cancer that metastase to the brain. Breast cancer is the second common cause of brain metastasis .Metastasis is the main cause of the mortality and morbidity in patients with breast cancer . .In this study we purposed to determine frequency of brain metastasis in patients with lung cancer and breast cancer diagnosed in medical oncology departure of university of Dicle and establish the clinical sings ,subtype of cancer histopathology number of the metastasis ,timing of metastasis(synchronous /metachronous )existing of extracranial metastasis association of smoking with lung cancer ,hormone receptor status in breast cancer and survival retrospectively
METHODS: This study included 174 patients with lung cancer metastatic to the
brain of 865 patients with lung cancer and 77 patients breast cancer that metastatic to the brain among 1300 patient with breast cancer which were diagnosed in between years 2005- 2013 in our oncology clinics (Oncology Hospital of Dicle University Diyarbakır Turkey)Diagnostic and follow up cards were analyzed retrospectively .. SPSS 16.0 is used for statistical assesment.
RESULTS: Between the years 2005 and 2013 691(%79.5) patient were Non small
cell lung cancer of 865 patients diagnosed with lung cancer and 174(%20.5) of were Small cell lung cancer Brain metastasis have been found in 174 (%20.1) patients among 865 patients with lung cancer 139 (%79.9) of cases metastatic to the brain were Non small cell lung cancer and 35 (%20.1) cases metastatic to the brain were Small cell lung cancer .Subtype of adeno carsinom is evaluated as the most common histopathologic type of non small cell lung cancer .153(%87.9) of cases were male and 21(%12.1)were female .Male sex was predominant. Metastasis in multiple side was more frequently seen than single side metastasis according to the literature(%65%) Headache was found to be the most common semptom of brain
İn patients with Non small cell lung cancer median age was estimated 57 (28-78) at diagnosis and in patients with Small cell lung cancer median age was found 55(36-70 ).İn patients with Non small cell lung cancer median survival after brain metastasis was estimated 7 months and in patients with small cell lung cancer median survival was 8 months İn the evaluation of smoking 127(%73)patients were smoker Close relationship between smoking and lung cancer has already seen between smoking and the brain metastasis
88(%63.3) of patients with Non small cell lung cancer have had synchronous metastasis and 51 (%36.7 ) of patients have had metachronous metastasis 12(%34.3 ) patients with small cell lung cancer have had syncronous metastasis and 23(%65.7) patients of have had metachronous metastasis in %82 patienst have had extracranial metastasis in a high frequency.
77(%5.9) of 1300 patients with breast cancer have found brain metastasis. Median age was estimated 45 (22-75) in patients with breast cancer and median survival estimated 12 months. İn the histopathologic investigation 58 ((%75.3.)of cases was ductal adenocarcinom. Extracranial metastasis was common as in lung cancer( %81) c erb B2 (her 2 neu)which is the negative prognostic factor in breast cancer was found in a high ratio patients with brain metastasis %59,7 higher than in literature .(%30.7-%53 in literature )
Subtype of ductal adeno carsinom was evaluated as the most common histopathologic type of breast cancer .Brain metastasis were more commonly seen in patients with ER and PR negative breast cancer .
Metastasis to multiple side was common as in lung cancer (%87) when investigated in metastasis timing metachronous metastasis frequency was found high according to the literature (%87) Headache was determined to be the most common semptom of brain metasis as in lung cancer (%83) . Brain metastasis were more commonly seen in patients with ER and PR negative breast cancer PR was negative in 45(%63.4) patients and ER was negative in 41 (%57.7 ) patients results were found to be compatible with literature.
Keys words : Brain metastase lung cancer breast cancer .
GİRİŞ ve AMAÇ
Kanserlerin tanı ya da takibi sırasında %20-40 oranında beyin metastazı (BM) saptanır ve kötü prognoza işaret eder (1). Bazı olgularda kanserin primer semptomlarından önce, nörolojik semptomlar ortaya çıkabilir ve hastanın doktora başvurmasına neden olur. Hastaların yaklaşık %40-50’si başağrısı, %15-20’i epileptik nöbet, %40’ında ise çeşitli nörolojik bozukluklar (hemiparezi, afazi, hemianopsi vb gibi) görülür (2).
Metastatik beyin tümörleri, yetişkinlerde primer beyin tümörlerine oranla on kat daha sık görülürler. Bu sıklık, son yıllardaki bilimsel gelişmeler, Manyetik Rezonans Görüntüleme (MRG) gibi yöntemlerin daha yaygın kullanımı ile çok küçük metastazların bile tespiti ve kanser hastalarının daha uzun bir yaşama sahip olması ile açıklanmaktadır (3).
Beyin metastazlarının tanısı; baş ağrısı ve mental değişiklikler gibi hasta semptomlarına ve bilgisayarlı tomografi (BT) ve manyetik rezonans görüntüleme (MRG) gibi görüntüleme yöntemlerine dayanır (4).
Beyin metastazlarında, tedavi seçenekleri hastanın prognostik faktörlerine ve beyin metastaz sayı ve boyutuna göre; cerrahi ve radyoterapi olup etkinliği kesin olmamakla birlikte kemoterapide sayılabilir (3,4,5,6).
Beyin metastazları akciğer kanserli hastaların izlemi sırasında sık görülen, yaşam süresini ve nörolojik hasar nedeniyle hastanın yaşam kalitesini etkileyen en ciddi klinik tablolardan birisidir (7,8). Primer akciğer kanseri beyine en sık metastaz yapan kanser tipidir. Soliter beyin metastazı tanısı alan hastalarda %28-68 oranlarında akciğer kanseri saptanmış, %4-20’sinde primer kansere ait bulgu bulunamamıştır. Akciğer kanserli hastaların %40’ında hastalığın seyri sırasında beyin metastazı gelişeceği tahmin edilmektedir (9,10). Beyin metastazı gelişme sıklığı küçük hücreli akciğer kanserleri (KHAK)’nde %80’lere çıkmaktadır (11). Meme kanseri kadınlarda en sık görülen kanser türüdür. Kadınlarda kansere bağlı ölümlerde ise akciğer kanserinden sonra ikinci kanser türüdür.
Meme kanserli hastalarda metastazlar morbidite ve mortalitenin başlıca nedenidir(12,13,14).Beyin metastazınında ikinci en sık sebebidir ve en sık leptomeninjeal tutulum gözlenen tümör türüdür( 15,16). Kadınlarda en sık görülen kanser olan meme kanserinde beyin metastazı gelişiminin oldukça hızlı şekilde hastanın genel durumunu bozması ve ciddi morbidite ve mortaliteye yol açması nedeniyle erken tanısı oldukça önemlidir.
Günümüzde meme kanserinde beyin metastazının gelişimi ile ilgili veriler oldukça yetersiz olup henüz kabul görmüş bir risk sınıflaması ve küçük hücreli akciğer kanserindekine benzer proflaktik tedavi yaklaşımları bulunmamaktadır. Beyin metastazı gelişimi tüm kanser tiplerinde hastanın yaşam beklentisini önemli ölçüde kısaltması nedeniyle gerek hekim gerekse hasta ve hasta yakınları açısından güç bir durumdur. Bunun için tedavi yaklaşımı sağkalım süresini uzatmaya çalışırken hayat kalitesi ve tedavi süresini de göz önünde tutmalıdır. Beyin metastazları kanserli hastanın yaşamını en çok etkileyen yayılma yeri olduğundan, bu hastalığın tedavisi sağkalımı doğrudan etkileyecektir. Beyin metastazlarının tedavisinde kortikoterapi, radyoterapi, kemoterapi, cerrahi ve radyocerrahi veya bunların kombinasyonu kullanılmaktadır. Özellikle sistemik hastalığı kontrol altında, genç, genel durumu iyi olan soliter beyin metastazlı hastaların tedavisi çok kritik olup, günümüzde daha agresif yaklaşımların gerekliliği savunulmaktadır.
Çalışmamızda D.Ü.T.F. Medikal Onkoloji bölümünde takip edilen akciğer ve meme kanserli hastalarda beyin metastaz sıklığını belirlemek ,bu hastalarda klinik bulgular,histopatolojik alt tipler,metastaz zamanı (senkron/metokron),metastaz sayısı,sağ kalım süresi,extrakranial metastaz varlığı,akciğer kanserinde sigara,meme kanserinde hormon reseptör ilişkisini retrospektif olarak belirlenmesi amaçlanmıştır.
GENEL BİLGİLER
Beyin tümörlerinin %20‘sini beyin metastazları(17,18) oluşturur. Tüm kanser hastalarının %25-35’inde beyin metastazı görülür. Kanserden ölümlerin %14’ü beyin metastazı nedeniyledir.(19,20). Metastatik beyin tümörleri, yetişkinlerde primer beyin tümörlerine oranla on kat daha sık görülürler. En sık olarak akciğer (%40-50), meme (%15-25), melanom (%5-20) ve böbrek (%5-10) tümörlerinden kaynaklanır. Beyin metastazlarının yaklaşık %80’i serebral kortekste, %15’i serebellumda ve %5’i ise beyin sapında lokalizedir (21).
Hastaların %50-80’inde beyin içinde birden çok anatomik bölgede metastaz görülür. (22,23,24,25). Tümör tipine göre de tek ve multipl olmaları değişebilir. Örneğin, böbrek tümörü, över tümörü, osteojenik sarkom ve meme kanserinde genellikle tek metastaz görülürken; akciğer, melanoma ve testis tümörlerinde multipl metastazlar daha sıktır.(26). Hastaların yaklaşık %40-50’si başağrısı, %15-20’i epileptik nöbet, %40’ında ise çeşitli nörolojik bozukluklar (hemiparezi, afazi, hemianopsi vb gibi) görülür (7).
Beyin metastazları kanserli hastaların izlemi sırasında sık görülen ve nörolojik hasar nedeniyle hastanın yaşam kalitesini etkileyen en ciddi tablolardan birisidir (8,27,28).Cinse göre ayrım yapıldığında erkeklerdeki beyin metastazlarının % 80’i akciğer, gastrointestinal sistem ve üriner sistem tümörlerine bağlı olarak ortaya çıkarken, kadınlardaki metastazların % 80’i meme, akciğer, gastrointestinal sistem tümörleri ve melanomaya bağlı oluşmaktadır. Beyin metastazının en sık görüldüğü yaş grubu 40-59 yaş arasıdır (8).Yapılan çalışmalarda tüm beyin metastazlarının % 53’ünün çoklu metastaz olduğu görülmüştür. Beyin metastazı primer tümör saptanmadan önce (occult primary), primer tümörle aynı anda (simultaneous primary) ve tümörden sonra (antecedent primary) tespit edilebilir. Akciğer, melanoma ve renal tümörlerde primer tümörün tanısı ile beyin metastazı gelişimi arasında kısa bir süre varken (ortalama 6 ay), meme, kolon tümörleri ve sarkomalarda bu süre ortalama 30 ay gibi uzun olabilir(29,30).
Hastaların çoğunda (%81) primer tümör tanısı konduktan sonra metastaz çıkar. (20).Otopsi serilerinde ve MRG gibi daha hassas görüntüleme yöntemlerinin kullanıldığı çalışmalarda bu oran daha da yükselmektedir (31). Genel tümör metastazı gelişim mekanizmaları beyin metastazları için de geçerlidir Karsinomda beyin tutulumu hematojen yolla olmaktadır. Beyin metastazları genelde akciğer ve karaciğer gibi metastazlarından sonra ortaya çıkmaktadır (20).
Beyin metastazları anatomik olarak en sık parankimi (% 75) tutmaktadırlar. Kafatası, dura, leptomeninks tutulumu da gözlenebilir. Parankim metastazlarının dağılımı beyin ağırlığı ve kan akımıyla doğru orantılıdır. Metastazların % 80’ni supratentoryal yerleşimlidir. Genellikle süperfisyal distal arter bölgesinde yerleşim olur. Bu da metastazın arteryel tümör embolileri sonucu oluştuğunu destekler. Pelvik ve gastrointestinal sistem primeri olan tümörlerde posterior fossa tutulumu daha sıktır. Metastazın loblara göre ayrımında 1. sırayı frontal lob (% 27) tutulumu teşkil etmektedir. Spinal venöz plexus ve vertebral venler yolu ile gerçekleşen serebellum metastazları ise tüm beyin metastazlarının % 16’sını oluşturmaktadır (20,32).
Malign tümörler direk, lenfatik yayılım ve kan yoluyla yayılabilirler. Kan yoluyla metastaz oluşumunda venlerin tümörle invazyonu ve tümör embolisi daha etkilidir. Kanser hücrelerinin birbirlerine yapışma yeteneklerinin azalmasıyla hücreler dökülmeye başlar ve emboli oluşur. Emboli oluştuktan sonra venöz akım yolu ile kapiller yatakta tutulana kadar ilerler implant oluşturmak için damar duvarına penetre olur. Kan dolaşımına geçen metastaz hücresi tüm organlara yayılır. Organ dağılımını etkileyen faktörün kanser hücrelerinin veya endotel hücrelerinin hücre yüzey özelliklerinin, büyük olasılıkla reseptörlerin olduğu düşünülmektedir. Beyin dokusunda kan damarı endotel hücresi ile glial hücreler arasında sıkı bağlantılar ve bazal membrandan oluşan bir fizyolojik bariyer mevcuttur. Normalde beyin parankimini koruyucu işlev yapan bu bariyer tümör gelişiminde ve özellikle gliomlarda endotel hücreleri arasındaki sıkı bağlantıların ortadan kalkması, bazal membranın bozulması, glial hücrelerde mitokondrial aktivitede artma gibi değişikliklerle işlevini tam göremez hale gelmektedir (33).
KLİNİK
Metastazlı olgularda beyinde dengede olan mekanizmanın bozulmasıyla klinik semptomlar oluşmaktadır. Kitle etkisi ile beyin genişlemekte, BOS dolaşım yolları daralmakta, sonuçta obstrüksiyon ile hidrosefali meydana gelmektedir. Serebrovasküler regülasyonun değişmesi sonucunda da beyin ödemi oluşmaktadır. Kafa içi basıncındaki hızlı değişiklikler, kraniumum bu duruma adapte olamaması nedeniyle kalıcı nörolojik hasar, herniasyon ve ölüm olur. Progressif büyüyen kitle lezyonunun oluşturduğu mekanik basınç etkisi ve herniasyon ile kafa içi basıncı artarken, serebral kan akımı azalır ve böylece vazojenik beyin ödemi meydana gelmektedir. Beyin ödeminde beyindeki sıv ı ile beraber iyonlarda da özellikle sodyum artışı olur. Bu durum hem beyin hücresinde hem de damar endotelinde hasara yol açmakta ve klinikte belli semptomlarla karşımıza çı kmasına neden olmaktadır (20). Beyin metastazlı hastaların % 90 ında klinik semptom görülür. Olguların çoğunda kafa içi basınç artışı sendromu olarak bilinen KİBAS bulguları (baş ağrısı- bulantı-kusma-papil ödemi) bulunmaktadır. Kafa içi basıncı artışı, kitlenin BOS yollarını tıkayarak oluşturduğu hidrosefalinin etkisi ile ortaya çıkmaktadır. Baş ağrısı, konfüzyon, bulantı, kusma, papil ödemi, kranial sinir paralizisi görülebilir. Tümör lokalizasyonuna bağlı motor kusur, ataksi, dizartri, vertigo, epileptik nöbet, duyu kaybı, kişilik değişiklikleri, emosyonel durum değişiklikleri gibi çeşitli nörolojik semptomlar görülebilmekte ve fizik muayene ile tesbit edilebilmektedir (34-38).
Beyin metastazında en sık görülen semptom baş ağrısıdır. Baş ağrısı ya ağrıya duyarlı damarsal yapıların, dura mater, kranial sinirler gibi yapıların direk hasarı veya hidrosefali beyin ödemi sonucu gerilmelere bağlı olarak oluşabilmektedir. Genellikle günün erken saatinde başlar. Kafa içi basıncın artıp-azalmasıyla gün içinde şiddeti değişebilir. Jeneralize veya tümör lokalizasyonuna bağlı tek taraflı olabilir. Beyin metastazında en sık görülen nörolojik bulgu ise üçte ikisinde görülen fokal motor kuvvet kaybı ve üçte birinde görülen hemiparezidir (% 35). Tanı sırasında hastaların % 15-20 sinde görülen fokal veya jeneralize konvülzyon beyin metastazlarında görülen en sık akut başlangıçlı durumdur.
Temporal-frontal lop tutulumlarında daha sık rastlanmaktadır. Beyin metastazı görülen hastalarda epileptik nöbet görüldüğü takdirde antikonvülzif tedavi başlanmalıdır (39). Hipofız bezine metastazı olan hastaların çoğu asemptomatiktir. Belirtiler oluştuğu zaman karakteristik üçlü bulgu sabittir: başağrısı, görme
bozukluğu ve diabetes insipidus (40). Hastanın tedavi başlangıcındaki klinik performansının beklenen sağkalım
açısından önemi vardır. Özellikle cerrahiye seçilen hastalarda bu ön plana çıkar. Hekimin hastaya yaklaşımını kolaylaştırır ve tedavi seçiminde yol göstericidir . Beyin metastazlı hastalarda klinik durumun standartizasyonu için en çok kullanılan s ı n ı flama; Karnofsky performans statusu (Tablo 1) ve fonksiyonel sınıflamadır (Tablo 2). İlk defa 1968 y ı l ı nda Order ve ark. tarafından yapılan sınıflama özellikle beyin metastazlarında genel durumu tanımlamak için hastanın entellektüel ve fizik kabiliyetleri temel alınarak yapılmıştır.
Tablo 1. Karnofsky performans sınıflaması
6 100- Normal, ağrı yok, hastalığa bağlı hiçbir belirti yok
90- Normal aktivitesini yapar, minör semptomlar var
80- Normal aktivitede zorlanır, bazı semptom ve bulgular var
70- Kendine bakabilir, normal aktivetesini yapamaz
60- İhtiyaçlarının çoğunu kendisi yapabilir, ama yardım gerekir
50 -Belirgin yardıma ihtiyacı var, sık sık tıbbi bakım gerekir
40- Güçsüz , özel bakım ve yardıma ihtiyacı var
30- İleri derecede hastaneye yatma endikasyonu, hayati tehlike var
20- Çok hasta, hospitalizasyon ve aktif destek tedavi gerekir
Tablo 2. WHO Performans sınıflaması
0 Kısıtlamasız normal aktivite
1 Ağır fizik aktiviteleri yerine getirmesi sınırlı, ama ayakta ve hafif işleri
Yapabiliyor
2 Ayakta ve kendini idare edebiliyor,fakat bir iş yapması mümkün değil ve
ayakta geçirmesi gereken sürenin % 50'sinden azında yatağa bağımlı
3 Kendini idare etme yeteneği çok sınırlı, ayakta geçirmesi gereken sürenin %
50'den fazlasını yatakta ya da sandalyede geçiriyor
4 Tamamıyla yatağa bağımlı, kendini idare
edemiyor
TANI
Beyin metastazında tanı konulması için klinik bulgular yetersiz olabilir. Beyin metastazlı hastaların % 10’unda nörolojik semptom veya bulgu olmayabilir. Ayrıca beyinde kitle etkisi yapan tüm oluşumlar aynı semptom ve bulgulan verir. Beyin metastazı tanısı anamnez, fizik muayene ve radyolojik yöntemlerle konulur. Kanser tanısı olan hastalarda beyin metastazı kliniği verebilecek bir çok benign ve tedavi edilebilir olayın dışlanması için ileri radyolojik görüntüleme gerekmektedir. Tümör lokalizasyonu, tümör sayısı ve tedavi seçiminde rolü olduğundan radyolojik inceleme çok önemlidr. Günümüzde en çok kullanılan tanısal radyolojik yöntemler beyin BT, MRG’dir. . Hem BT hemde MRG'de tümörde artan vaskülarite ve neovaskülariteden
dolayı kontrast tutulumu görülür. BT ve MRG tanı ve tarama dışında tedaviye yanıtı belirleme, progresyonu saptama
ve komplikasyonları değerlendirmede kullanılmaktadır. Hem RT, hem cerrahi müdahele için tümör lokalizasyonunun bilinmesi gereklidir. 7
Beyin metastazının BT ve MRG radyografik görünümleri benzerdir. Genellikle ödemle 0.5 cm’in üzerindeki kitlelere çoğunlukla tanı konabilirken, damardan fakir yaygın tümörleri görüntülemek oldukça güçtür. MRG, BT ile tanı konamayan lezyonların ayırıcı tanısını da sağlamaktadır. Özellikle cerrahi düşünülen tek metastazlı olgularda preoperatif dönemde mutlaka MRG çekilmeli ve tedavi planını değiştirebilecek ek odaklar araştırılmalıdır (36).Beyin metastazları için en iyi tetkik kontrastlı MRG’dir . Bu tetkik intrakranial metastaz şüphesi olan hastada lezyonların tespitinde kontrastlı BBT veya kontrastsız MRG den daha hassastır (42,43). BBT ve MRG’de multiple lezyon olması genellikle metastazı gliomlardan veya diğer primer beyin tümörlerinden ayırmada faydalı bir bulgudur. Metastaz lehine olan diğer görüntüleme bulguları; gri-beyaz cevher bileşke yerleşimi, daha az sınır düzensizliği ve etrafta geniş vazojenik ödemin eşlik ettiği küçük tümör nidusudur (44).
MRG deki gelişmelere rağmen, sistemik kanserli hastalarda bulunan bütün beyin lezyonları metastaz değildir. Ayırıcı tanıda primer beyin tümörleri (benign veya malign), abseler, serebral infarktlar, hemorajiler ve demyelizan hastalıklar vardır. Kontrastlı MRG genellikle bu olsılıkları ayırabilmekte ve multiple lezyon olması kuvvetle metastazı düşündürmektedir. Buna rağmen bilinen sistemik kanserli ve tek beyin lezyonlu hastaların dahil edildiği çalışmada %11 oranında metastaz dışında patolojiler elde edilmiştir (45).
Diğer uygulanabilecek tanı yöntemleri arteriografi, beyin sintigrafisi ve pozitron emisyon tomografisidir (PET). Ancak kesin tanı yöntemi biyopsidir (46).
TEDAVİ
Beyin metastazlarında tedavi kararı alma aşamasında çok sayıda faktörün dikkatli bir biçimde incelenmesi gerekir.
Bu faktörler tümör büyüklüğü, tek veya multiple olması, yerleşimi, histolojik özellikleri, hastanın yaşı, nörolojik ve genel tablosu, olası belirgin olmayan intrakranial metastazların varlığı, tedaviye geçmiş ve potansiyel cevabı ile birlikte sistemik kanserin durumu, primer tümör ile beyin metastazı tanısı arasındaki süre ve daha önceki tedavilere bağlı organ hasarlarıdır.(39).
Şekil-I. Beyin metastazlarında tedavi algoritması •Stereotaktik biopsi + SRC + TBRT •TBRT •Cerrahi + TBRT •SRC + TBRT •Cerrahi veya SRC + TBRT
Beyin metastazlarının tedavisindeki seçenekler; kortikosteroidler, cerrahi, radyoterapi, kemoterapi ve stereotaktik radyocerrahi veya bunların değişik kombinasyonlarından oluşur. Günümüzde bu hastaların büyük çoğunluğunda tedavi palyatiftir çünkü çoğunluğunda hastalık çok yaygındır veya olacaktır. Buna rağmen, başka bölgelerde kanser saptanmayan, küçük fakat önemli hasta grubunda (yaklaşık olarak tüm beyin metastaz hastalarının %8-10’u) intrakranial hastalığın eradikasyonu büyük olasılıkla tedavi sağlayacaktır.
Beyin metastazlarının tedavi yaklaşımı arasında tüm beyin radyoterapisi (TBRT), cerrahi yaklaşım, rad- yocerrahi ve kemoterapi yer alır. Hastaların prognostik faktör özelliklerine göre tedavi seçenekleri- ne karar verilir. Metastazın tek veya multipl olması tedavi yaklaşımını belirleyen kritik noktalardan biridir.(47). 9
Beyin metastazı gelişmiş olan hastalarda tedavinin temel amacı nörolojik fonksiyonların maksimal düzeyde korunması, semptomların iyileştirilmesi, metastazlı olgular genel olarak steroid tedavisi ve RT almalıdırlar. Seçilmiş olgularda cerrahi uygulanmalı ve ardından RT eklenmelidir. Kemoterapi ise ancak belirli tümör tiplerinde ve seçilmiş olgularda uygulanabilir.(48).
Beyin metastazı tedavisine medikal tedavi ile başlanır. Amaç intrakranial basıncı düşürerek, nörolojik fonksiyonları düzeltmek ve uygulanan radyoterapinin akut yan etkilerini azaltmaktır (33).
Steroidler ile hızlı klinik yanıt alınabilir. Yararı, hastalarda % 60-75 arasında değişir. Tedavisiz bırakılan hastalarda sağ kalım 1 ay iken, yalnız steroid tedavisiyle 2 aya yükselmiştir. Deksametazon (veya eşdeğer steroid) başlangıç dozu olarak 16-24 mg/gün kullanılmalı ve RT boyunca kullanıma devam edilmelidir. Steroidler hem akut hem de kronik dönemde etkilidir. Fakat yararı geçicidir. Maksimum klinik cevap alabilmek için mümkünse kortikosteroid tedaviyi cerrahi veya diğer tedavilerden 3-5 gün önce başlamak gerekir.. Kortikosteroid tedavinin median sağkalımı 1 ay kadar uzattığı sık sık belirtilse de özellikle radyoterapiye cevap vermeyen hastalarda olmak üzere bir kısım hastalarda sağkalımı aylarca uzatabilmektedir.
Osmotedavi genellikle intrakranial basınç kontrolünde acil olarak kullanılır. Bu amaçla hiperosmolar solüsyonlar ve diüretikler kullanılabilir (33,38). Günümüzde seçilmiş hastaların tedavisinde cerrahi önemli yer tutar.
Metastazın total çıkarılması, artmış intrakranial basıncın etkilerini ve direkt iritasyonu hemen ortadan kaldırarak çok belirgin iyileşme sağlar. Soliter beyin metastazı olan hastada cerrahi ile tüm tümör hücreleri çıkrılabilirse tam tedavi olasılığından bahsedilebilir.
Multiple beyin metastazlarında genelde cerrahi uygulanmaz ancak lezyonlardan birinin çok ileri derecede kitle etkisi yapması, tanının bilinememesi ve bir kraniotomi ile iki veya daha fazla lezyonun çıkarılabilmesi durumunda cerrahi tedavi düşünülebilir (49).
Cerrahi tedavi gören beyin metastazlı hastalarda prognostik faktörler; sistemik hastalığın durumu, nörolojik tablo, primer tümör ile beyin metastazı tespiti arasındaki süre, lezyonun yerleşimi ve primer tümör histopatolojisidir (39,50,51).
Bunların arasında sağkalımı en çok etkileyen sistemik hastalığın durumu ve nörolojik tablodur.Soliter beyin metastazlarında cerrahi uzun süredir kullanılmaktadır. (39,52).Soliter beyin metastazlarında cerrahinin yeri net değildir. Cerrahinin RT ile veya RT’siz kullanımı yalnız RT’ye alternatif olarak sunulmuştur. Cerrahi tedavi önerilecek hastaları seçerken göz önüne alınacak kriterler leptomeningeal tutulum olmaması, operabl tek lezyon, iyi performans statüsü ve radyoresistan tümör olmasıdır.(45). Buna primerin kontrol altında olması da eklenebilir(53).
Kemoterapi: Beyin metastazlı hastaları tedavisinde kemoterapinin rolü hala tam olarak tanımlanabilmiş değildir.Çok az sayıda hastaya beyin metastazı tedavisinin bir parçası olarak kemoterapi verilmiştir. Buna rağmen son bilgiler kemoterapinin beyin metastazlarında başarısız olmasında kan-beyin bariyerinin rolünün olmayabileceğini düşündürmektedir. Multipl beyin metastazlarında ise cerrahi ile RT’ye nazaran daha iyi sağkalım sonuçları bildirilmemiştir.(54).
Beyin metastazına bağlı semptomları olan hastalarda RT palyatif yarar sağlamaktadır. Semptomlarda RT ile olguların % 70- 93’ünde gerileme sağlanır . Ancak bu yanıt tüm olgularda uzun süreli değildir. Altı ay sonra olguların yaklaşık % 20’sinde 1 yıl sonra da % 35’inde semptomlar tekrar ortaya çıkabilmektedir (55). B Sınırlı tümör alanına yüksek doz RT yapılabilmesinin bir yolu bu bölgeye radyoaktif implantların yerleştirilmesidir. Daha çok kullanımı primer beyin tümörlerinde olmakla beraber soliter metastazlarda da uygulanabilir. İridyum 192 implantların kullanılmasıyla soliter metastazlarda 18 aya varan sağkalım bildirilmiştir.(56).
Beyin metastazlarının da içinde olduğu beyin tümörlerinde diğer bir tedavi stereotaktik eksternal RT’dir. (57).Burada pek çok Co60
kaynağı kullanılarak (Gama knife) veya lineer akseleratör ile rotasyon tedavisi şeklinde sınırlı bir volüme yüksek doz radyasyon verilebilir. 11
Hasta tamamen sabitleştirilir, tümörün koordinatları BT ile tespit edilerek, tedavi uygulanır. Beyin metastazları fiziksel ve biyolojik olarak aşağıdaki sebeplerden dolayı radyocerrahi için ideal lezyonlardır .
1. Metastazlar genellikle sferik ve BBT ve MRG’de görüldüğü gibi sınırları belirgindir.
2. Tespit edildiğinde metastazlar genellikle küçüktür (< 3 cm).
3. Metastazlar çoğunlukla nomal beyin dokusunu çevresel olarak iterler ve böylece normal beyin dokusunun hasar olasılığını azaltırlar.
4. Metastaz lezyonların çoğunluğu minimal invaziftir ve tüm lezyon radyocerrahi tedavi alanı içerisinde kalması sağlanabilir.
AKCİĞER KANSERİ Epidemiyoloji
Akciğer kanseri 1980’li yıllardan itibaren tüm dünyada en sık görülen kanser türü haline gelmiştir. Günümüzde kanser nedenli ölümler arasında akciğer kanseri erkeklerde en sık, kadınlarda ise meme kanserinden sonra 2. sırada yer almaktadır(58).
2000 yılında dünyada tanı konulan akciğer kanserli olgu sayısının 1.2 milyon olduğu ve akciğer kanserli olguların tüm kanserli olguların %12.3’ünü oluşturduğu rapor edilmiştir. Erkeklerde kansere bağlı ölümlerin %31’i ve kadınlarda kansere bağlı ölümlerin %25’inden akciğer kanseri sorumludur.Akciğer kanserine bağlı ölümlerin oranı kolon,meme ve prostat kanserine bağlı ölümlerin toplamından daha fazladır(58) .
Türkiye sağlık bakanlığı kanser savaş dairesi’nin 2007 yılında yayınlanan raporuna göre akciğer kanseri tüm kanserler içinde en yaygındır.İzmir ilinde 1996-2000 yılları arasında akciğer kanseri insidansı erkeklerde 71.4/100000,kadınlarda 5.5/100000’dir(56. Erkeklerde tüm kanserlerin %33’ü ve kadınlarda %6’sı akciğer kanseridir(57).Akciğer kanserinde genel olarak 5 yıllık sağ kalım %10- 13 arasındadır. Hastalığın evresi ilerledikçe sağ kalımın azaldığı görülmektedir. Evre I’ de 5 yıllık sağ kalım oranları %60- 70 iken, bu oran evre II’ de %39- 43, Evre IIIA’ da %9- 15 seviyelerine gerilemektedir. 12
Evre IIIB ve evre IV hastalıkta 5 yıllık sağ kalım %5’in altındadır (58).Türk Toraks Derneği’nin 1994-1998 arasındaki çalışmasına göre olguların %5.6’sının evre I, %7.7’ sinin evre II, kalan %86.7’ sinin ise ileri evrelerde yakalandığı bildirilmiştir (59).2002’li yıllarda kadınlarda insidans 12.1/100 000, erkek olgularda ise 35.5/100 000 olarak bildirilmiştir.
Etiyoloji
Akciğer kanseri etiyolojisinde çok sayıda faktör rol almaktadır. Sigara,çevresel faktörler,mesleki karsinojenler,diyet,viral enfeksiyonlar,geçirilmiş akciğer hastalıkları,genetik ve immunolojik faktörler başlıca etiyolojik faktörlerdir.
Sigara, akciğer kanseri gelişiminden sorumlu en önemli faktör olup hastaların %85-94’ünde kanser gelişiminden sorumludur. Sigara içenlerde akciğer kanseri gelişme riski içmeyenlere göre 24-36 kat fazladır(60,61). Sigara içme süresi ve günlük tüketim miktarı kanser riskiyle ilişkilidir.Günlük sigara tüketimi üç kat arttığında akciğer kanseri riski yaklaşık üç kat artarken,sigara içimi süresi 3 katarttığında akciğer kanseri riski yaklaşık yüz kat artmaktadır(62).Pasif sigara içiciliği de akciğer kanseri gelişim riskini arttırmaktadır(61,62).Sigara dumanındaki ana karsinojenler polisiklik hidrokarbonlar, aromatik aminler, nitrozaminler, piridin alkaloidler ve radyoaktif bileşenlerdir(63).Akciğer kanserine neden olan mesleksel faktörler arasında en çok bilinen faktör asbesttir. Asbestin farklı türleri arasında mavi asbest olarak bilinen crocidolite formun kanser yapıcı özelliği daha fazladır. Asbest dışında arsenik, kloro metil eter, krom, silis tozu, nikel, polisiklik aromatik hidrokarbonlar,radon gazı,kadmiyum,vinilklorid,berilyum,formaldehid akciğer kanseri riskini arttıran mesleki faktörlerdir(56,61,62,64).
İç ve dış ortamlardaki hava kirliliği,petrokimyasal atıklar ve çevresel sigara maruziyeti akciğer kanseri gelişim riskini arttıran çevresel faktörlerdir(61,62,65,66).
A vitamini ve Beta-karotenden fakir diyet akciğer kanseri riskini arttırmaktadır(61,62).
Akciğer kanseri sigara içen insanların sadece %10-20’sinde gelişmekte olup akciğer kanseri hastalarının yakın akrabalarında akciğer kanseri riski yaş,cinsiyet,mesleksel maruziyet ve sigara içiminden bağımsız olarak 2.4 kat artmaktadır(67,68).
13
Tüm sigara içenlerin % 10-20’sinde akciğer kanseri gelişimi, genetik yatkınlığın önemine işaret etmektedir.
Genetik aktarım, sigaradan sonra en önemli risk faktörüdür. Genetik aktarım temelde iki enzimatik grupla ilişkilidir. Bunlar multipl genler tarafından kodlanan faz I ve faz II enzim sistemleridir. Temelde, sitokrom p450 süper ailesi, glutatyon S-transferaz ve N-asetil transferaz süperailesi bu gen gruplarını oluşturmaktadır. Faz I enzim sistemi, ekzojen maddeleri reaktif bileşenlere dönüştürme yeteneğine sahiptir. Faz II ise, konjugasyon veya suda çözünürlüğü değiştirerek bu maddelerin eliminasyonunu sağlayabilmektedir. Bu enzim sistemlerinin karsinojenlere karşı az veya daha fazla başarılı olmasının genetik aktarım ile ilgili olduğu ileri sürülmektedir (69,70).
Akciğer kanseri ile ilişkili olan gen grupları; faz I genleri olan CYP1A1, CYP2D6, CYP2A6, CYP2C9, CYP3A4, CYP2E1 ve faz II genleri olan GSTM1, GSTT1, GSTP olup en çok suçlanan genler ise CYP1A1, CYP2D6 ve GSTM1’dir .
Tüberküloz, kronik obstrüktif akciğer hastalığı, akciğer infarktı, interstisyel akciğer hastalığı, bronşektazi, geçirilmiş pnömoni ve abse gibi hastalıklar ile herpes simplex virüs ve human papilloma virüs gibi viral enfeksiyonlar akciğer kanseri gelişme riskini arttırırlar.(61,62,71,72,73).
Patoloji
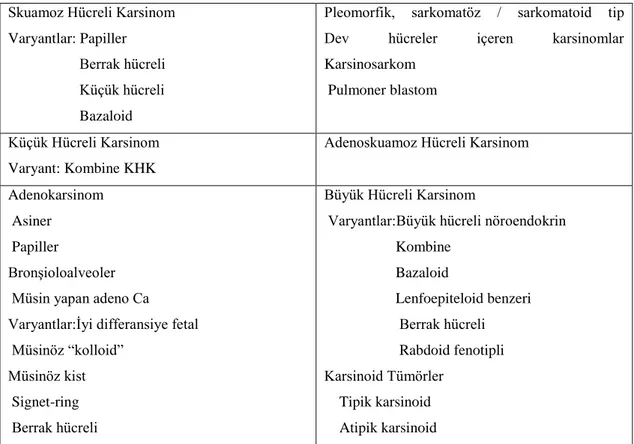
Primer akciğer tümörlerinin % 99’u respiratuar epitelyumden köken alırlar. Az bir kısmı ise küçük hava yolları ve alveolü döşeyen epitelyumdan kaynaklanmaktadır. Akciğer kanserleri küçük hücreli ve küçük hücreli dışı olarak iki ana alt gruba ayrılır. KHDAK tüm akciğer kanserlerinin yaklaşık % 80’ini oluşturmaktadır (64). Akciğer kanserleri için ilk kez 1968’de yayınlanan, 1981’de revize edilen ve en son 1999’da güncelleştirilen WHO evrelendirme sisteminin çeşitli modifikasyonlarından oluşan bir çok histolojik sınıflama sistemi geliştirilmiştir. WHO sınıflandırmasında 4 ana tip karsinom tanımlanmıştır: Küçük hücreli karsinomlar, küçük hücreli dışı karsinomlar olarak bilinen adenokarsinom, skuamoz hücreli karsinom ve büyük hücreli karsinom.
En son 2001’de bu 4 ana tipe pleomorfik, sarkomatoid ve sarkomatöz elemanlar içeren karsinomlar dahil edilmiştir (Tablo 3).
Daha seyrek görülen diğer tipler ise adenoskuamoz hücreli karsinom, karsinoid tümör ve atipik karsinoid tümördür (74). Epidermoid (skuamöz) karsinom; akciğer kanserlerinin arasında en sık görülen histolojik tipdir (% 40). Tümör genellikle ana bronş kökenli ve santral yerleşimlidir. Periferik lokalizasyonlu lezyonlar genellikle skar dokusu ile birliktedir. Parankim içine doğru ve mediastinal yayılır, lenf
bezlerine invaze olabilir. Adenokanserler, 2. en sık görülen tiptir ve sigara içimiyle daha az ilişkili olan tümörlerdir. Sıklıkla perferik yerleşimlidir nadiren santralde yer alırlar. Adenokarsinom aynı evredeki skuamöz hücreli karsinomdan daha kötü prognoza sahiptir.
Büyük hücreli kanserler; akciğer kanserlerinin % 15’ini oluşturan en az görülen histolojik tipidir. Prognozu adenokarsinom ile benzerdir. Morfolojik özellikleri yanında immünkimyasal olarak daha çok diğer tiplerin az diferansiye bir şekli olarak tanımlanabilir. Genellikle periferik, bazen santral yerleşimlidir. (75).
Küçük hücreli kanser; kökeni üzerinde en çok araştırma yapılan akciğer kanseri tipidir. Tümör hücrelerindeki nörosekretuvar granülleri sebebiyle APUD (Akrine precursor Uptake and Decarboxylation) sistemine ait bir tümör olarak tanımlanmıştır. Hücrelerde nörofilamentlerin, NSE, bombesin, seratonin gibi nöroendokrin peptid hormonlarının varlığı tümörün nöroendokrin programlı hücrelerden köken aldığını göstermektedir. Görülme sıklığı yaklaşık olarak %15-25 civarındadır. Epidermoid karsinom gibi yerleşim göstererek hava yolu, hiler ve mediastinal yayılma eğilimindedir (76).
Tablo 3. Akciğer Malign Epitelyal Tümörleri WHO Sınıflaması
Skuamoz Hücreli Karsinom Varyantlar: Papiller Berrak hücreli Küçük hücreli Bazaloid
Pleomorfik, sarkomatöz / sarkomatoid tip
Dev hücreler içeren karsinomlar
Karsinosarkom Pulmoner blastom
Küçük Hücreli Karsinom Varyant: Kombine KHK
Adenoskuamoz Hücreli Karsinom Adenokarsinom
Asiner Papiller
Bronşioloalveoler Müsin yapan adeno Ca
Varyantlar:İyi differansiye fetal Müsinöz “kolloid”
Müsinöz kist Signet-ring Berrak hücreli
Büyük Hücreli Karsinom
Varyantlar:Büyük hücreli nöroendokrin Kombine Bazaloid Lenfoepiteloid benzeri Berrak hücreli Rabdoid fenotipli Karsinoid Tümörler Tipik karsinoid Atipik karsinoid Klinik Özellikler
Akciğer kanserli olguların % 90’ından fazlası tanı anında tümörün lokal, bölgesel, metastatik veya sistemik etkileri nedeniyle semptomatiktir. Semptom ve bulguların çoğu; primer tümörün büyümesi, mediastene bölgesel yayılması, sistemik yayılması ve paraneoplastik sendromların oluşumu sonucu oluşur. Akciğer kanserli olgularda en sık görülen semptomlar tablo 4’de görülmektedir.
Tablo.4 Akciğer Kanserinde Tanı Anında Semptomların Sıklığı
Semptom ve Bulgular Yaklaşık Görülme Sıklığı (%)
Öksürük Kilo Kaybı Nefes darlığı Göğüs Ağrısı Hemoptizi Kemik ağrısı Çomak parmak Ateş Kuvvetsizlik
Vena kava superior sendromu Disfaji Hışıltı, stridor 75 68 58-60 45-49 29-35 25 20 15-20 10 4 2 2
Metastazlara ait belirti ve bulgular
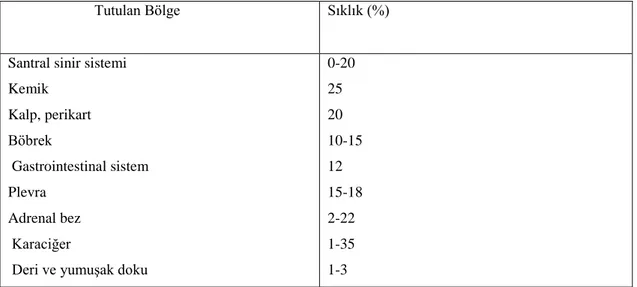
Akciğer kanseri tüm organlara metastaz yapabilmektedir. Tanı konulduğunda KHAK’lerinin % 60’ı, KHDAK’lerinin ise % 30-40’ı evre IV metastatik tümör evresindedir. Hematojen yayılım en sık merkezi sinir sistemi, kemik, karaciğer ve adrenal bezlere olmaktadır (77,78). Kemik metastazları sıklıkla osteolitik tipte görülmekle beraber adenokarsinomada osteoblastik tipte de olabilir. Tüm kemikleri tutmakla birlikte aksiyal iskelet özellikle de uzun kemiklerin proksimalini tutar. Kemik metastazları asemptomatik veya ağrılı olabilmektedir. Karaciğer metastazında sağ üst kadran hassasiyeti, bulantı, kusma, kilo kaybı, anemi ve karaciğer fonksiyon testlerinde artma görülebilmektedir. Adrenal bezlerin tutulumu ise genellikle asemptomatiktir. İntrakraniyal metastaz; tanı esnasında akciğer kanserli olguların %10’unda görülebilmektedir. Bulantı, kusma, başağrısı, nöbet, konfüzyon, kişilik değişiklikleri gibi semptomlar ile karakterizedir (77,78,79).
Tablo 5. Akciğer kanserinin neden olduğu uzak metastazlar ve sıklığı
Tutulan Bölge Sıklık (%)
Santral sinir sistemi Kemik Kalp, perikart Böbrek Gastrointestinal sistem Plevra Adrenal bez Karaciğer
Deri ve yumuşak doku
0-20 25 20 10-15 12 15-18 2-22 1-35 1-3 Tanı
Akciğer kanseri, sıklıkla tümörün lokal veya sistemik etkilerinin neden olduğu semptomların ortaya ç ı kması sonucunda veya anormal radyolojik görüntülerden şüphelenilmesi ile ortaya çıkmaktadır.
Radyolojik ve klinik bulgular KHAK özelliklerine sahipse balgam sitolojisi, torasentez, ince iğne aspirasyon biopsisi ve transtorasik biyopsi yapılmalıdır. Plevral sıvı sitolojisi negatif ise torakoskopi bir sonraki adımdır. Metastaz olarak düşünülen ekstratorasik soliter kitlesi olan hastalardan İİAB yapılmalı, yaygın hastalığı olan hastalarda tanı için lokalizasyona en uygun ve en güvenli yöntem kullanılmalıdır. Soliter periferal lezyonlar BT ve PET bulguları negatif ise eksizyonel biyopsi uygulanmalı, rezeke edilebilir akciğer kanseri varlığında da lobektomi uygulanmalıdır (80).
Non-invaziv yöntemler : Balgam sitolojisi; Santral yerleşimli lezyonlarda ilk olarak
kullanılması gereken tanı yöntemi balgam sitolojisidir. Sensitivitesi % 68, spesifitesi % 99’dur (80). Akciğer kanserlerinin çoğu akciğer radyogramları ile tesbit edilmektedir. Mediastinal lenf nodu tutulumunu ölçmede sensitif olmadığından diğer noninvaziv ve invaziv tanı yöntemlerine gereksinim bulunmaktadır (81).
Akciğer kanserli hastalarda mediastenin değerlendirilmesinde ve evrelenmesinde en sık kullanılan non invaziv yöntem akciğer bilgisayarlı tomografisidir (BT). Patolojik lenf nodu, lenf nodunun k ı sa aksının 1 cm üzerinde olması ile tanımlanmaktadır (89). BT, benign hiperplastik lenf nodu ile malign mediastinal lenf nodu ayırımını yapamamamaktadır. Bu nedenle, normal boyutta görülen lenf nodlarında % 10-64 oranında mikrometastaz bulunabileceği unutulmamalıdır. Olguların % 25’inde patolojik boyutta lenf nodu olmamasına karşın, ekstratorasik metastaz gelişmektedir. Özellikle adenokarsinom veya büyük hücreli karsinomlarda ekstratorasik metastaz riski yüksek olup, T ve N ile korele değildir. En s ı k ekstratorasik metastaz bölgeleri beyin, adrenal, kemik ve karaciğerdir. Adrenal lezyonları bu olguların % 2-10’unda mevcut olup, bunların % 50 si benign tanı alır. Kemik ağrısı ve alkalen fosfataz yüksekliği kemik metastazları açısından değerlendirilmelidir (81,82).
Standart Manyetik Rezonans Görüntüleme (MRG)’ın ne mediastinal ne de hiler lenfadenopati evrelendirmesinde, ne de primer lezyonun T evrelemesinin belirlenmesinde BT’ye üstünlüğü gösterilememiştir. Ancak çok düzenli kesit alma yeteneği ile süperior sulkus tümörleri, aortikopulmoner pencere ve mediastinal - göğüs duvarı - diafragmatik invazyon değerlendirmelerinde BT’ye üstündür (83).Seçilmiş olgular dışında akciğer karsinomu evrelemesinde MRG rutin olarak kullanılmamaktadır (80). Pozitron Emisyon Tomografisi (PET), neoplastik hücrelerin biyolojik aktivitesi temeline dayanan bir yöntemdir. Tümör hücrelerinde 2-(florin-18)Fluo-2-deoxy-D- glukoz (18-FDG) transportta glukoz ile yarışır. Akciğer tümörü hücreleri artmış yüzey transport proteini sayıları ve non neoplastik hücreler ile k ı yaslandığında yüksek orandaki glikolize bağlı olarak artmış glukoz tutulumu gösterirler. Böylece hastalığın kuşkulanılmayan bölgelerin veya biyopsi bölgesinin belirlenmesinde yararlı olabilmektedir. Benzer şekilde negatif PET sonucu malignite için daha düşük bir olasılık göstergesidir ve konservatif yaklaşım ile izlemi destekleyebilir. Cerrahi için aday hastaların mediasten değerlendirmesi için PET önerilmektedir (83).
İnvaziv yöntemler: Bronkoskopi ve transbronşial ince iğne aspirasyon biyopsisi
santral yerleşimli tümörlerde tanı konulması için kullanılmaktadır.
Transtorasik perkutan ince iğne aspirasyon biyopsisinin sensitivitesi 2 cm üzerindeki lezyonlarda % 95, altındaki lezyonlarda ise % 91’dir. Periferik yerleşimli akciğer lezyonu olan olgularda kullanılmaktadır (81). Mediastinoskopi mediastinal lenf nodlarını değerlendirmek için yapılabilmektedir. Bu yöntemle sağ ve sol paratrakeal lenf nodları pretrakeal lenf nodu anterior subkarinal nodlar değerlendirilirken, posterior subkarinal inferior mediastinal aortikopulmoner pencere ve anterior mediastinal nodlar değerlendirilememektedir (84).
Akciğer kanserinde evreleme
Akciğer kanserlerinde tanı anındaki hastalığın evresi yalnızca tedavi seçimine değil, sağkalım h ı zları üzerine de etki göstermektedir. İlk kez 1946’da Denoix tarafından önerilen TNM sistemi 1986’da “International Union Against Cancer” (UICC) ve “American Joint Committee on Cancer” (AJCC) tarafından gözden geçirilip, “Uluslararası Akciğer Kanseri Evreleme Sistemi” adı altında tek bir sistem haline getirilmiştir. Bu sistem 2002’de yeniden modifiye edilmiştir (85).
Tablo 6. Akciğer Kanserlerinde TNM (Tümör-Nod-Metastaz) sınıflaması
Primer Tümör (T)
Tx: Primer tümörün belirlenememesi veya balgam ya da bronş lavajında malign hücrelerin tespit edilip görüntüleme teknikleri ya da bronkoskopi ile tümörün gösterilememesi
T0: Primer tümör belirtisi yok Tis: Karsinom in situ
T1: En geniş çap < 3 cm, akciğer veya visseral plevra ile çevrili, bronkoskopik olarak lob bronşundan daha proksimale (ana bronşa) invazyon göstermeyen tümör (Bronş duvarı ile sınırlı invaziv komponenti olan herhangi bir büyüklükte yüzeysel tümör de dahil)
T2: Tümörün aşağıdaki özelliklerden en az birine sahip olması -En geniş çap > 3 cm, -Ana bronş invaze ancak karinaya uzaklık > 2cm -Visseral plevra invazyonu -Hiler bölgeye ulaşan ancak tüm akciğeri kapsamayan atelektazi ya da obstrüktif pnömoni
T3: Herhangi bir büyüklükte olup, göğüs duvarı, diafragma, mediastinal plevra, pariyetal perikard gibi yapılardan herhangi birine direkt invazyon göstermesi; veya karinaya 2 cm’den daha yakın ancak karinayı tutmayan ana bronştaki tümör; veya bütün bir akciğeri kapsayan atelektazi veya obstrüktif pnömoni ile birlikte olan tümör
T4: Herhangi bir büyüklükte olup mediasten, kalp, büyük damarlar (perikard içinde pulmoner arter / ven), trakea, özofagus, vertebra korpusu, karina gibi yapılardan herhangi birini invaze etmesi; veya malign plevral veya perikardiyal sıvı ile birlikte olan tümör; veya tümörle aynı lob içinde satellit tümör nodül ve nodülleri
Bölgesel Lenf Nodu:
Nx : Bölgesel lenf bezlerinin değerlendirilememesi N0 : Bölgesel lenf bezi metastazı yok
N1 : Aynı taraf peribronşiyal ve/veya aynı taraf hiler lenf bezlerine metastaz ve primer tümörün direkt yayılması ile intrapulmoner lenf bezlerinin tutulması
N2 : Aynı taraf mediastinal ve/veya subkarinal lenf bezlerine metastaz
N3 : Karşı taraf mediastinal, hiler; aynı veya karşı taraf supraklavikular veya skalen lenf bezi metastazı
Uzak Metastaz (M):
Mx : Uzak metastaz varlığının değerlendirilememesi M0 : Uzak metastaz yok
M1 : Uzak metastaz var
TNM’ye göre Evreleme
Okkült karsinom: Tx N0 M0 Evre 0 : Tis N0 M0 Evre IA : T1 N0 M0 Evre IB : T2 N0 M0
EVRE IIA : T1 N1 M0 EVRE IIB : T2 N1 M0; T3 N0 M0 EVRE IIIA : T3 N1 M0; T1-3 N2 M0
EVRE IIIB : T4 N0-3 M0; T1-4 N3 M0 EVRE IV : T1-4 N0-3 M1
Akciğer kanserinde tanı esnasında hastalığın evresi; tedavi seçimi ve sonuçta prognoz ile yakından ilişkilidir. Evrelemede kullanılan TNM (T:primer tümör, N: bölgesel lenf bezleri, M: uzak metastaz) sistemi; tanı sırasında hastalığın anatomik yaygınlığını göstermekle birlikte evreleme sistemi ile oluşan standardizasyon sonucu tedavi yaklaşımları, tedavi sonuçları, hastalığın prognozu hakkında da veriler
sağlanılabilmektedir (86,87). KHAK’de Evrelendirme
TNM evreleme sisteminden ziyade hastalığın yaygın olma özelliği nedeni ile “Veterans Administration Lung Cancer Group”un (VALG) önerdiği sınırlı va yaygın hastalıktan oluşan ikili sınıflandırma daha çok kullanılmaktadır.”International
Association for the Study Lung Cancer “ (IASLC) tarafından bu sistem tekrar düzenlenmiştir (88). Buna göre; ikili sınıflama sistemi şu şekilde ifade edilmiştir.
Sınırlı hastalık: Bir hemitoraksa sınırlı tümör, aynı ya da karşı taraf hiler,
mediastinal, supraklavikular lenf nodu metastazı, aynı taraf malign effüzyon (TNM’yegöre evre I, II, III tümör) (88)
Yaygın hastalık: Sınırlı hastalık kapsamına girmeyen tümör (TNM’ye göre evre IV
tümör) (89).
Akciğer Kanserinde Beyin Metastazları
Tüm parankimal beyin metastazlarının büyük kısmını akciğer kanseri oluşturmaktadır. Primer tümör olarak saptanma insidansı % 27-64’tür (90). Tüm kanser hastalarının % 25-35 inde beyin metastazı görülürken, akciğer kanserinde beyin metastazı insidansı ise % 30-50 arasında değişmektedir (91). Hastaların büyük kısmında (% 81) primer tümör tanısı aldıktan sonra, tedavi sürecinde veya izlemleri s ı rasında metastaz gelişmektedir. Akciğer kanserinde bu süre yaklaşık 6 aydır (92). Cinse göre ayrım yapıldığında erkeklerdeki beyin metastazlarının % 80’i akciğer, gastrointestinal sistem ve üriner sistem tümörlerine bağlı olarak ortaya çıkarken, kadınlardaki metastazların % 80’i meme, akciğer, gastrointestinal sistem tümörleri ve melanomaya bağlı oluşmaktadır. Beyin metastazının en sık görüldüğü yaş grubu 40-59 yaş arasıdır (93).
22
Akciğer kanserinde beyin metastazı sıklığı histolojik tipler göre değişir. Küçük hücreli akciğer kanserinde ise hastalığın teşhisi sırasında % 25-35 görülüp, olguların iki yıl üzerinde yaşıyanlarında % 50-% 80 oranında beyin metastazı saptanmaktadır (94). KHDAK beyin metastazlarında en çok görülen histolojik tipin adenokarsinom olduğu belirtilmektedir. Adenokarsinom ve büyük hücreli karsinomda skuamöz hücreli karsinomdan daha sıklıkla ve daha kısa zamanda metastaz gelişimi olur (95).
Akciğer kanserli hastalarda beyin tutulumu dolaşımına geçen tümör hücreleri ile genellikle hematojen yolla olmaktadır. Az bir kısmı ise kafatası, bazal foramina ve baş boyun yumuşak dokulardan komşuluk yoluyla yayılır. Beyin metastazları anatomik olarak en sık parankimi (% 75) tutmaktadırlar. Kafatası, dura, leptomeninks tutulumu da gözlenebilir. Parankim metastazlarının dağılımı beyin ağırlığı ve kan akımıyla doğru orantılıdır. Metastazların % 80’ni supratentoryal yerleşimlidir. Genellikle süperfisyal distal arter bölgesinde yerleşim olur. Bu da metastazın arteryel tümör embolileri sonucu oluştuğunu destekler. Pelvik ve gastrointestinal sistem primeri olan tümörlerde posterior fossa tutulumu daha sıktır. Metastazın loblara göre ayrımında 1. sırayı frontal lob (% 27) tutulumu teşkil etmektedir. Spinal venöz plexus ve vertebral venler yolu ile gerçekleşen serebellum metastazları ise tüm beyin metastazlarının % 16’sını oluşturmaktadır (29,31,32).
Yapılan çalışmalarda tüm beyin metastazlarının % 53’ünün çoklu metastaz olduğu görülmüştür. Otopsi serilerinde ve MRG gibi daha hassas görüntüleme yöntemlerinin kullanıldığı çalışmalarda bu oran daha da yükselmektedir (30).
Beyin metastazı gelişmiş olan hastalarda tedavinin temel amacı nörolojik fonksiyonların maksimal düzeyde korunması, semptomların iyileştirilmesi, progresyonun geciktirilmesi ve kaliteli yaşam süresinin uzatılmasıdır. Tüm beyin metastazlı olgular genel olarak steroid tedavisi ve RT almalıdırlar. Seçilmiş olgularda cerrahi uygulanmalı ve ardından RT eklenmelidir. Kemoterapi ise ancak belirli tümör tiplerinde ve seçilmiş olgularda uygulanabiir (41).
Rezeke edilemeyen beyin metastazları radyocerrahi ile tedavi edilebilir. Cerrahi rezeksiyon için uygun olmayan hastalara konvansiyonel tüm beyin RT uygulanır. 23
Primer akciğer lezyonu eksizyonu sonrası soliter beyin metastazı varlığında başka metastaz yoksa beyin lezyonu eksizyonu ve postoperatif beyin ışınlanması ile sağkalım süresi uzamaktadır, yaklaşık 5 y ı llık sağkalım % 11 civarındadır (92). Performans durumu uygun, küçük metastazlı, seçilmiş vakalarda stereotaktik radyocerrahi uygulanabilir (42,91).
Akciğer kanseri beyin metastazlarında en önemli prognostik faktörler nörolojik fonksiyon sınıflaması ve beyin dışındaki metastazların varlığı olarak ifade edilmektedir (20). KHDAK’de beyin metastazı riski evre ve histoloji ile ilişkilidir. Adenokarsinom veya büyük hücreli karsinom tanısı alanlarda ve mediastinel lenf nodu tutulumu olanlarda SSS tutulumunun daha sık olduğu gösterilmiştir (91). ROTG’nun beyin metastazı tedavi şemaları ile ilgili çalışmalarının değerlendirilmesinde iyi prognostik faktörler olarak iyi performans durumu, beyin dışında başka metastaz olmaması, primer tümörün kontrolde olması ve 60 yaşın altında olması gösterilmiştir (96). Küçük hücreli dışı akciğer kanserli olgularda hastaların % 40-60’ında hastalık süresince herhangi bir dönemde beyin metastazı gelişmektedir (28).Kombine tedaviler ile sağkalım süresindeki artışlar beyin
metastazı sıklığını artmaktadır (8)..Bu durum çalışmacıları RT’yi proflaksi amacıyla
kullanmaya yöneltmiştir(97). KHAK sınırlı evre olgularda tedavi sonrası, tam remisyona ulaşanlarda proflaktik kranial radyoterapinin beyin metastazı insidansını azalttığını ve bu sayede 3 yılda % 5.4’lük bir sağkalım artışı olduğu gösterilmiştir (89). KHDAK tedavisinde ise proflaktik kranial ışınlama’nın rolü daha az tanımlanabilmiştir.
MEME KANSERİ
Meme kanseri memedeki duktus ya da lobüllerde sıralanan epitelyal hücrelerden köken alan malign bir proliferasyondur.Meme kanseri insidansı yavaşça artmaya devam etse de, mortalite hızı son yirmi yılda düşme eğilimi göstermektedir (115). Bu düşüş, büyük ihtimalle mamografik taramaların artması, daha iyi cerrahi ve radyoterapi, daha iyi sistemik adjuvan kemoterapi gibi birçok faktörün etkisi sonucunda ortaya çıkmaktadır. Meme kanseri en sık kemik, karaciğer ve akciğerlere metastaz yapmaktadır. (98).
Meme kanseri akciğer kanserinden sonra ikinci en sık beyin metastazı yapan kanser türüdür. Bununla beraber leptomeninjial metastaz yapan en sık solid tümördür (99,100).
Metastatik meme kanseri olan hastalarda, semptomatik beyin metastazı insidansı %10-15 arasında değişmekteyse de, otopsi serileri gerçek insidansın bu rakamın iki katı kadar olduğunu göstermektedir (101).
İnsidans
Kadınlarda meme karsinomları en sık görülen malign tümördür, yıllık dünya çapında 1.000.000’dan fazla kadına tanı konmaktadır. Kadınlarda karsinomlardan ölümlerde en sık nedendir (102). Amerika’da, yılda yaklaşık 182.460 kadın meme kanseri tanısı almakta ve bunların 40.480’i meme kanserinden ölmektedir (102). Ülkemizde henüz düzenli bir meme kanseri kayıt programı olmadığından, kesin sıklığının belirlenmesi güçtür. TC. Sağlık Bakanlığı’nın 2004 yılı verilerine göre kadınlarda meme kanserinin %34.73’lük oran ile kadınlarda en sık görülen kanser türleri arasında ilk sırada yer aldığı bildirilmektedir (103).
Epidemiyoloji
Meme kanseri dünyada kadınlarda en sık görülen kanser türüdür. Kansere bağlı ölümlerde ise ikinci sırada yer almaktadır.. Tüm kadınların %12,5 ‘inde meme kanseri gelişmektedir. Başka bir deyişle her sekiz kadından birisi meme kanseri tanısı almaktadır. Tahminlere göre dünyada yılda 1 milyon yeni meme kanseri tanısı konmaktadır. Batı ülkelerinde insidans daha fazla iken gelişmekte olan ülkelerde daha azdır(14). Bu durum sosyodemografik ve beslenme farklılıklarıyla açıklanmaya çalışılmaktadırTarama yöntemlerinin gelişmesi,kullanımının artmasıyla ve tedavi yöntemlerinin gelişmesiyle meme kanseri mortalitesinde son yıllarda azalma gözlenmektedir. (104).
Risk faktörleri:
Genetik Yatkınlık: Meme kanserleri üzerine yapılan çalışmalar sonucu iki gende
meydana gelebilecek mutasyonların ailesel meme kanserlerinin 2/3’ü veya bütün vakaların kabaca %5’inden sorumlu olduğu bulunmuştur (124). Bunlar kromozom 17q üzerinde lokalize BRCA1 ve kromozom 13q-12-13 üzerinde lokalize BRCA2’dir (12).
BRCA1 geninde oluşan mutasyonlar over ve tuba uterina karsinomlarına predispozisyon oluşturabilir (105).
BRCA1 mutasyonu sonucu meme kanseri gelişme riski çeşitli çalışmalarda %56-90 arasında değişirken, BRCA2 mutasyonu için risk %37 - 84 olarak bildirilmektedir (106). Meme kanserlerinin büyük kısmı kazanılan mutasyonlar sonucu ortaya çıkar. Diğer kanserlerde olduğu gibi meme kanserlerinde de mutasyonlar onkogen ekspresyonunda artmakta ve tümör süpresör genlerin ise fonksiyonlarında kayıplara yol açmaktadır. Bunlar arasında en karakteristik olanlarından biri; cerbB2 geninin artmış ekspresyonudur. Bu gen epidermal büyüme faktör reseptör ailesindendir. Meme kanser patogenezinde özellikle erken evrede ve progresyonunda önemli roller üstlendiği saptanmıştır. Aynı sekilde bazı meme kanserlerinde c-ras ve c-myc genlerinin amplifikasyonu gösterilmiştir (107).
İnsan meme kanserlerinde en çok değişikliğe uğrayan p53’dür. Aslında bu gen siklin bağımlı kinazların inhibitörlerini aktive ederek hücre siklus progresyonunu inhibe eder. Buna karşın mutant şekilleri meme kanserlerinin genelinde, özellikle geç evrede önemli roller üstlenmiştir (107).
BRCA ilişkili meme kanserlerinin BRCA ilişkisiz meme kanserlerinden daha yüksek histolojik grade, östrojen ve progesteron reseptör negatifliği, cerbB2 negatifliği ve yüksek proliferasyon indeksi gibi olumsuz özelliklere sahip oldukları saptanmıştır (108).
Fibrokistik Hastalık ve Hiperplazi: Fibrokistik hastalıkta gözlenen epitel
proliferasyonu geniş bir aralık göstermektedir. College of American Pathologists fibrokistik hastalığı olan vakaları gösterdikleri epitelyal proliferasyona göre dört gruba ayırmış olup gruplardaki kanser gelisme riski belirtilmiştir;
Grup 1: Hafif veya hiç hiperplazi göstermeyenlerde invaziv karsinom riski
artmamaktadır
Grup 2: Orta derecede hiperplazi gösterenlerde risk 1,5-2 kat artmaktadır.
Grup 3: Atipik duktal veya lobüler hiperplazi gösterenlerde risk 4-5 kat artmaktadır. Grup 4: Duktal veya lobüler karsinoma insitu olanlarda risk 8-10 kat artmaktadır
(109).