T.C.
DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ
ÇOCUK SAĞLIĞI VE HASTALIKLARI ANABİLİM DALI
DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ YENİDOĞAN
KLİNİĞİNE 2008 YILINDA YATAN HASTALARIN
SOSYODEMOGRAFİK VE DİĞER ÖZELLİKLERİ
(Uzmanlık Tezi)
Dr. Hasan BALIK
(Tez Yöneticisi)
Prof. Dr. M. Celal DEVECİOĞLU
DİYARBAKIR 2009
İÇİNDEKİLER
KONULAR SAYFA
İçindekiler ……… .ll Teşekkür ……… .lll Kısaltmalar ……… .lV Tablo ve Grafik Listesi ……… .V
Giriş ve Amaç ……… .1 Genel Bilgiler ……… .3 Materyal ve Metod ……… .43 Bulgular ……… .46 Tartışma ……… .63 Sonuçlar ……… .78 Özet ……… .80 Abstract ……… .82 Kaynaklar ……… .84 2
TEŞEKKÜR
Uzmanlık eğitimim süresince bilgi ve tecrübelerinden yararlandığım değerli hocalarım; Anabilim Dalı Başkanımız Prof. Dr. Mehmet Ali TAŞ’ a, Prof. Dr. Kenan HASPOLAT, Prof. Dr. M. Celal DEVECİOGLU, Prof. Dr. Fuat GÜRKAN, Prof. Dr. Aydın ECE, Prof. Dr. Murat SÖKER, , Prof. Dr. Ahmet YARAMIŞ, Doç. Dr. Mehmet BOŞNAK, Doç. Dr. Mehmet KERVANCIOĞLU, Doç. Dr. Bünyamin DİKİCİ, Doç. Dr. Selahattin KATAR, , Doç. Dr. Fatma ÇELİK, Yrd. Doç. Dr. Ayfer GÖZÜ, Yrd. Doç. Dr. M. Nuri Özbek, Yrd. Doç. Dr. Sultan MENTEŞ ECER, Yrd. Doç. Dr. Mustafa TAŞKESEN’ e teşekkür ederim.
Tez çalışmamın planlanması, yönlendirilmesi ve hazırlanmasındaki katkılarından dolayı tez hocam Prof. Dr. M. Celal DEVECİOĞLU’na en içten dileklerimle teşekkür ederim.
Uzmanlık eğitimimin her aşamasında ve hayatım boyunca her konuda desteklerini esirgemeyen aileme, tüm doktor, hemşire ve personel çalışma arkadaşlarıma ilgi ve yardımlarından dolayı teşekkür ederim.
Dr. Hasan BALIK Diyarbakır–2009
KISALTMALAR
FM : Fetal Malnütrisyon
SD : Standart Deviasyon: Standart Sapma
PI : Ponderal İndeks
HİE : Hipoksik İskemik Ensefalopati
İUGG : İntrauterin Gelişme Geriliği
LBW : Low Birth Weight (Düşük Doğum Ağırlıklı)
AGA : Appropiate for Gestational Age (Gestasyon Yaşına Uygun)
LGA : Large for Gestational Age (Gestasyon Yaşına Göre İri)
SGA : Small for Gestational Age(Gestasyon Yaşına Göre Küçük)
YD : Yenidoğan
VLBW : Very low birth weight ( Çok Düşük Doğum Ağırlığı )
ELBW : Extremely low birth weight ( Aşırı Düşük Doğum Ağırlığı)
DÜTF: Dicle Üniversitesi Tıp Fakültesi
İKK: İntrakranial kanama
RDS: Respiratuvar distres sendromu
TNSA: Türkiye Nüfus ve Sağlık Araştırmaları
PNMH: Perinatal mortalite hızı
NSVY: Normal spontan vajinal yol
S/C: Sezeryan doğum
İYE: İdrar yolu enfeksiyonu
EMR: Erken membran rüptürü
NEC: Nekrotizan enterokolit
DSÖ: Dünya Sağlık Örgütü
TABLO, GRAFİK VE ŞEKİL LİSTESİ
Tablo 1 ……… 17 Tablo 2 ……… 18 Tablo 3 ……… 46 Tablo 4 ……… 46 Tablo 5 ……… 47 Tablo 6 ……… 47 Tablo 7 ……… 47 Tablo 8 ……… 48 Tablo 9 ……… 48 Tablo 10 ……… 49 Tablo 11 ……… 49 Tablo 12 ……… 50 Tablo 13 ……… 50 Tablo 14 ……… 51 Tablo 15 ……… 51 Tablo 16 ……… 51 Tablo 17 ……… 52 Tablo 18 ……… 52 Tablo 19 ……… 53 Tablo 20 ……… 53 Tablo 21 ……… 54 Tablo 22 ……… 55 Tablo 23 ……… 56 Tablo 24 ……… 56 Tablo 25 ……… 56 Tablo 26 ……… 57 Tablo 27 ……… 57 Tablo 28 ……… 57 Tablo 29 ……… 58 Tablo 30 ……… 58 Tablo 31 ……… 59 Tablo 32 ……… 60 Tablo 33 ……… 60 Tablo 34 ……… 60 Tablo 35 ……… 61 Tablo 36 ……… 62 Grafik 1 ……… 20 Grafik 2 ……… 23 Şekil 1 ……….... 16 Şekil 2 ……… 19 5GİRİŞ VE AMAÇ
Günümüzde insanlık tıp alanında inanılması güç olan; takdirini, sorunlarını, kargaşasını da beraberinde getiren dev gelişmelerin gözlendiği bir dönemi yaşamaktadır. Moleküler biyoloji, genetik ve biyoteknolojinin hastalıklara olan yatkınlığı doğumdan çok önce belirleyebilme gerçeği, “tüp bebek“ olgusu, “canlıları kopyalama” tekniği sözü edilen bu gelişmelerin son örnekleridir.
21. yüzyılın başında, sağlık alanında önemli gelişim ve değişimler gözlenmekte, ülkelerin doğurganlık düzeyinde, doğumda yaşam beklentisinde, ölüm nedenleri sıralamasında farklılaşmalar gözlenmekte ve bütün bunlar sağlık alanındaki önceliklerin de yeniden gözden geçirilmesi gereğini doğurmaktadır. Bunlarla birlikte dünyanın ve ülkemizin gündeminde kadın ve çocukların sağlığı ön sıralardaki yerini korumaya devam etmektedir.
Toplumumuzun büyük bir kısmını kadın ve çocuklar oluşturmasına rağmen, ana -çocuk sağlığı hizmetleri ülkemizde henüz istenilen düzeye çıkarılmamıştır.
Bugün ileri ülkelerde hücresel, metabolik, immünolojik, fiziksel, mekanik buluşlar ve modern laboratuarlar görüntüsüne sokmuş bulunmaktadır. Endüstriyel gelişim durumu ne olursa olsun her ülkenin bu değişimlerden etkilenmesi kaçınılmaz olmaktadır. Halk sağlığı hizmetlerinin artık teknolojik ve bilimsel gelişmelere dayanmakta olduğu; teknolojik gelişmelerin daha önce önlenemez olarak değerlendirilen hastalıkların önlenmesi ve tanınmasında yararları bulunduğu bilinmektedir.
Bebeğin her türlü olumsuz ortamdan korunması; ülkedeki ekonomik iyileşme, ülkenin ve ailenin sosyal şartlarının düzeltilmesi, kültürel düzeyin yükseltilmesi, anne ve babanın eğitim almalarının sağlanması, tüm sağlık personelinin günün şartlarına uygun bilgilenmesinin öneminin kavranması ile mümkün olacaktır.
Çalışmamız; Güneydoğu Anadolu Bölgesi, Diyarbakır ve çevresinin üst düzey yenidoğan merkezi olan kliniğimizin 01.01.2008 - 31.12.2008 tarihleri arasındaki 1 yıllık süreçte yatan hastaların sosyodemografik özelliklerini belirlemek;
yenidoğan bebeğin sağlığı ve gelişimi üzerine olumsuz etki yapabilecek genetik, sosyal, ekonomik, politik, aileye ait ve çevresel ortamdan korunması, doğumdan, hatta doğumdan önceki dönemden başlayarak bebeğe gerekli bakımın en erken ve en uygun şekilde
sağlanması, yenidoğan hastalıklarının erken tanımlanması ve en uygun yaklaşımlarla en etkili tedavinin yapılması, anne- bebek bütünlüğü içinde anne sağlığı, gebelik ve doğum şartlarının araştırılması amaçlanmıştır.
Bu çalışma ile hastanemizde yatan yenidoğan bebeklerin özellikleri saptanarak bir veri oluşacak ve bu veri yenidoğan sağlığının iyileştirilmesine yapılacak olumlu çalışmalara da ışık tutabilecektir.
GENEL BİLGİLER
Sosyal Neonataloji
21. yüzyılın başında, sağlık alanında önemli gelişim ve değişimler gözlenmekte, ülkelerin doğurganlık düzeyinde, doğumda yaşam beklentisinde, ölüm nedenleri sıralamasında farklılaşmalar gözlenmekte ve bütün bunlar sağlık alanındaki önceliklerin de yeniden gözden geçirme gereğini doğurmaktadır. Bunlarla birlikte dünyanın ve ülkemizin gündeminde kadın ve çocukların sağlığı ön sıralardaki yerini korumaya devam etmektedir.
Bugün ileri ülkelerde hücresel, metabolik, immünolojik, fiziksel, mekanik buluşlar ve modern teknolojik uygulamalar bebek koğuşlarını adeta yirmi dört saat işleyen modern laboratuarlar görüntüsüne sokmuş bulunmaktadır. Endüstriyel gelişim durumu ne olursa olsun her ülkenin bu değişimlerden etkilenmesi kaçınılmaz olmaktadır. Ülkemizde perinatal mortalite ve morbiditenin azaltılması için “perinatal rejional sistem kurulması” konusunda henüz yeterli bir çaba yokken yalnız büyük kentler, büyük merkezlere değil, neredeyse her doğum yaptırılan hastaneye kuvözler, monitörler, hatta ventilatör koyma özentisine girdiğimiz; 500 – 1000 grlık bebekleri yaşatabilme yarışı içinde olduğumuz açıkça görülmektedir. Halbuki madalyonun gerçek yüzü bizim için halen tarlada doğan bebektir. Ancak halk sağlığı hizmetlerinin artık teknolojik ve bilimsel gelişmelere dayanmakta olduğu; teknolojik gelişmelerin daha önce önlenemez olarak değerlendirilen hastalıkların önlenmesi ve tanınmasında yararları bulunduğu bilinmektedir. O halde bir yandan ileri ülkelerdeki son gelişmeleri izleyip olanaklar ölçüsünde uygularken, bir yandan da bilimsel ilerlemeler ışığında “sosyal neonataloji” nin kavram olarak benimsenip uygulamaya geçilmesi; anne, baba, ebe, doktor, üniversite elemanı, Sağlık Bakanlığı ve diğer tüm sosyal kuruluşlar olarak herkesin bu konuda kendine düşeni yapması gerekmektedir.
Sosyal neonataloji kavramı aşağıdaki maddeleri kapsamaktadır.
-Yenidoğan bebeğin sağlığı ve gelişimi üzerine olumsuz etki yapabilecek genetik, sosyal, ekonomik, politik, aileye ait ve çevresel ortamdan korunması,
-Doğumdan, hatta doğumdan önceki dönemden başlayarak bebeğe gerekli bakımın en erken ve en uygun şekilde sağlanması,
-Bebek gruplarına göre oluşabilecek sorunları önceden tahmin ederek erken koruyucu önlemlerin alınması,
-Yenidoğan hastalıklarının erken tanımlanması ve en uygun yaklaşımlarla en etkili tedavinin yapılması,
-Büyüme ve gelişmenin izlemi,
-Anne - bebek bütünlüğü içinde anne sağlığı, gebelik ve doğum şartlarının düzeltilmesi.
Bebeğin her türlü olumsuz ortamdan korunması, ülkedeki ekonomik iyileşme, ülkenin ve ailenin sosyal şartlarının düzeltilmesi, kültürel düzeyin yükseltilmesi, anne ve babanın eğitim almalarının sağlanması, tüm sağlık personelinin günün şartlarına uygun bilgilenmesinin öneminin kavranması, bebeğin dumansız ve alkolsüz bir ortamda doğma ve büyümesi ile gerçekleşecektir.(1)
Sadece hastalıkların olmaması değil, fiziksel, ruhsal, ve sosyal yönden tam bir iyilik hali olarak yapılan sağlık tanımının ütopik ve pratikte uygulanması güç bir tanım olduğu düşünülmektedir. Bu nedenle sağlık “yaşamı kısaltan fonksiyon veya iyilik halini bozan fiziksel, mental, ve sosyal streslere karşı koyma kapasitesi” olarak da tanımlanmaktadır. Çocuk, çevresinden soyutlanamaz. Çocuğun sağlığı ve hastalığı onun içinde yaşadığı fizik, kültürel, sosyal ve ekonomik çevreden etkilenmektedir. Dünyanın hemen her yerinde çocuklar fiziksel, kültürel, sosyal ve ekonomik bir ortamın içine doğarlar. Yaşanan yerin coğrafik (çöl, dağlık arazi, kar vb. gibi iklim ve arazi yapısı) özellikleri, kentsel ve kırsal yerleşim özellikleri, arazi üzerinde nüfusun dağılımı, konut özellikleri gibi özellikler ”fizik ortamı” oluşturmaktadır. Sosyal ortam; insanlar, aile, okul, eğitim ve sağlık sistemi gibi toplumun sosyal dokusunu oluşturan örgütlenmeleri içerir. Gelenekler, fikirler, değerler, atalardan öğrenilen ve geliştirilen davranış biçimleri, yiyecek, evlilik, doğurganlık gibi özellikler kültürel ortamı oluşturur. Politik ve ekonomik ( işsizlik, sosyal güvenlik, hayat pahalılığı gibi) ortam, eğitim durumu ( okullaşma, okur-yazarlık oranı), çevresel ( hava, toprak, su ve besinlerin biyolojik ve kimyasal kirlenmesi ile insektler, oral-fekal ve inhalasyon yoluyla bulaşma) çocuk sağlığını etkileyen ortamlardır. Bunların dışında çocuğun içinde olduğu aileye ait özellikler; annenin eğitim durumu, yaşı, doğum sayısı, doğum ağırlığı, beslenme ve sağlık durumu; ailede çalışan kişi sayısı ile ailenin geliri; içme, besin hazırlama ve temizlik amacıyla kullanılmak üzere temiz ve güvenli su kaynağına ulaşım olanakları; tuvalet banyo olanakları, yeterli oda sayısı gibi ev şartları; yeterli giyim olanakları gibi özellikler çocuğun sağlığını daha yakından etkiler. Çocuğu çevreleyen bütün bu ortamların bilinmesi;
- Toplumdaki çocuk sağlığı ve hastalıklarının altında yatan sosyokültürel ve ekonomik faktörlerin anlaşılması
- Çocuk sağlığı ve hastalıkları konusunda insanların değer yargıları, bilgi ve tutumlarının öğrenilmesi
- Bilimsel tıbbın zenginleşmesini sağlayabilecek yeni fikirler, metotların bulunmasında çok önemli bir rol oynar. Bu ortamlar aynı zamanda bir çocuğun sağlığının bozulup bozulmayacağını, bozulduğu takdirde çocuğun yeniden eski sağlığına kavuşup kavuşmayacağını, hastalığın ölüm, sakatlık, malnütrisyon veya kronikleşmeyle sonlanıp sonlanmayacağını ve erişkin yaşamda nasıl bir sağlığa sahip olacağını belirler.(2)
Türkiye’de Doğurganlık
Toplam doğurganlık hızı, TNSA-2003’den önceki üç yıl için 2.23 olarak bulunmuştur. Kırsal alanlarda, 2.65 olan TDH, kentsel alanlarda iki çocuk seviyesine (2.06) inmektedir. TNSA-2003’ün bulguları önceki demografik araştırmalardan elde edilen bulgular ile karşılaştırıldığında, önceki araştırmalarda gözlenen doğurganlık düzeyindeki kent-kır farkının kapanmakta olduğu görülmektedir.Günümüzdeki doğurganlığın yaş dağılımına bakıldığında, ortalama bir kadın 25 yaşında bir çocuğa, 30 yaşında ise iki çocuğa sahip olmaktadır. Kırsal alanlardaki kadınlar her yaş grubunda kentsel alanlardaki aynı yaş grubundaki kadınlara göre daha fazla çocuk doğurmaktadır. Kırsal alandaki yaşa özel doğurganlık hızları, 15-19 yaş grubundan itibaren hızlı bir şekilde artmakta, 20-24 yaş grubunda en üst noktasına ulaşmakta ve daha sonra ise yavaş bir şekilde düşmektedir. Diğer taraftan, kentsel alanlardaki kadınlar arasında gözlenen yaşa özel doğurganlık hızlarının yapısı, evliliklerin geciktirilmesi, doğumlarını ertelemesi ya da doğumlara son verilmesi gibi faktörlerin etkisi ile daha yavaş bir şekilde yükselmekte veya düşmektedir. Doğu Bölgesinde 3.65 olan toplam doğurganlık hızı, doğuda yaşayan kadınların diğer bölgelerde yaşayan kadınlardan yaklaşık olarak 1.5 daha fazla çocuk sahibi olduğunu göstermektedir. TDH, eğitim düzeyinin artmasıyla hızla düşüş göstermektedir: Hiç eğitim almamış kadınların toplam doğurganlık hızı 3.7 iken, lise mezunu ve üstü eğitim düzeyine sahip kadınların toplam doğurganlık hızı ise 1.4’dür. Tamamlanmış doğurganlık düzeyi eğitime göre daha çarpıcı bir biçimde farklılaşmaktadır. Hiç eğitim almamış kadınların ortalama canlı doğum sayısı 5 iken, lise mezunu ve üstü eğitim düzeyine sahip kadınlarda 2‘ye düşmektedir. Toplam doğurganlık ve tamamlanmış doğurganlık düzeylerinin karşılaştırarak doğurganlık düzeyinin değişimine bakıldığında, doğurganlıkta düşüşün hiç
eğitim almamış kadınlarda daha büyük boyutlarda olduğu görülmektedir. Türkiye’de kadınların ilk doğum yaşlarında düzenli bir yükselmenin olduğunu göstermektedir. Genç yaş gruplarındaki kadınlar arasında ilk doğumlarını 15-19 yaş grubunda yapma olasılığı yaşlı kuşaklara göre daha azdır. Örneğin,45-49 yaş grubundaki kadınları yüzde 38’i 20 yaşından önce anne olmuş iken, 25-29 yaş grubundaki kadınların sadece yüzde 28’i 20 yaşından önce anne olmuşlardır. Ortanca ilk doğum yaşına bakıldığında, 45-49 yaş grubundaki kadınlar arasında 21 olan ortanca ilk doğum yaşının 25-29 yaş grubundaki kadınlar arasında 23’e yükseldiği görülmektedir. Ortanca ilk doğum yaşında gözlemlenen kuşak farklılıkları, aynı dönem için, ortanca ilk evlenme yaşında da görülmektedir. Anne olma yüzdesinin adölesan dönemde yaşla birlikte hızla arttığını göstermektedir; 16 yaşında bu oran yüzde 1 iken, 17 yaşında yüzde 3’e, 18 yaşında yüzde 8’e,19 yaşında ise yüzde 17’ye yükselmektedir. Adölesan doğurganlık seviyesi ile yerleşim yeri arasında belirgin bir ilişki görülmemektedir. Bölgeler arasında en yüksek adölesan doğurganlık oranı Doğu’da (yüzde 9) en düşük oran ise Kuzey’de (yüzde 3) gözlenmektedir. En yüksek adölesan doğurganlığın yüzde 13 ile Ege Bölgesi’nde gözlenmesi şaşırtıcı bir bulgudur. Eğitimle adölesan doğurganlık düzeyi arasında güçlü bir ilişki bulunmaktadır. İlköğretimin birinci basamağından daha az eğitim alınmış 15-19 yaş grubundaki kadınların yüzde 15’i anne olmuş ya da ilk çocuklarına hamileyken en az lise eğitimi almış kadınlarda bu oran yüzde 3’e düşmektedir.(3)
Türkiye’de Doğum Öncesi Bakım ve Doğuma Yardım
Doğum öncesi bakımın alınmasında kadınların temel özelliklerine göre belirgin farklılıklar bulunmaktadır. Genç anneler, 35 yaş üzerindeki kadınlarla karşılaştırıldığında,doğum öncesi bakımı daha çok eğitilmiş sağlık personelinden almaktadırlar. Anne yaşının 35 ve daha yukarı olduğu doğumların yüzde 30’unda, anne doğum öncesi hiçbir bakım almamıştır. Doğum öncesi bakımın alındığı canlı doğumların oranı da doğum sırasına göre bakıldığında belirgin farklılık göstermektedir. Doğum sırası büyüdükçe doğum öncesi bakım alınan canlı doğumların oranı da azalmaktadır. Üçüncü veya daha önceki bir sırada doğan çocuklarda doğum öncesi bakım alma olasılığı altıncı veya daha sonraki bir sırada doğan çocuklardakinin yaklaşık iki katıdır. Doğum öncesi bakımda, yerleşim yerine ve bölgelere göre belirgin farklılıklar bulunmaktadır. Kentsel yerleşimlerde yaşayan annelerin doğum öncesi bakımı birdoktordan alma olasılıkları, kırsal
yerleşimlerde yaşayanlara göre daha fazladır (sırasıyla, yüzde 84 ve yüzde 58). Kırsal yerleşimlerde araştırma tarihinden önceki beş yıl içinde yapılan son doğumların üçte birinde anne doğum öncesi hiçbir bakım almamıştır. Araştırma tarihinden önceki beş yıl içinde yapılan son doğumlarda doğum öncesi bakımın kapsamı, bu bakımın yüzde 61 oranında alındığı Doğu bölgesi hariç diğer bölgelerde yüzde 80’inin üzerindedir. Özellikle Kuzeydoğu ve Ortadoğu Anadolu’da 10 kadından sadece 6’sı son beş yıldaki son doğumlarında doğum öncesi bakım almışlardır. Doğum öncesi bakım hizmetlerinin kullanımı annenin eğitim düzeyi ile güçlü bir ilişki içindedir. En az lise eğitimi almış kadınların neredeyse tamamı doğumlarında doğum öncesi bakım almışken, ilkokulu bitirmemiş kadınların yalnızca yarısı (yüzde 53) doğum öncesi bakım almıştır. Tüm bölgelerde, doğum öncesi bakımı sağlayan doktor oranı diğer sağlık personelinden belirgin birşekilde daha fazladır. Türkiye’de, genç, az sayıda çocuk sahibi olan, kentsel alanlarda yaşayan kadınlar ile Doğu bölgesi dışındaki bölgelerde yaşayan kadınlar, ve en az ilköğretim düzeyinde eğitimi olan kadınların doğum öncesi bakım almaları diğer kadınlarla karşılaştırıldığında daha fazladır. Eğitim düzeyi yüksek olan kadınların, doğum öncesi bakım içinde yer alan tüm test ve ölçüm hizmetlerini almaları, eğitim düzeyi düşük kadınlara göre daha fazladır. Örneğin, lise ve daha üzeri eğitime sahip olan kadınların yüzde 90’ından fazlası araştırma tarihinden önceki son beş yıl içinde yaptıkları son doğumda doğum öncesi bakım sırasında ağırlıkları ve tansiyonları ölçülmüş, kan tahlili yapılmış, bebeğin kalp atışları dinlenmiş ve ultrason ile bakılmıştır. Ne var ki, eğitimi olmayan ya da ilk eğitimi tamamlamamış kadınlar doğum öncesi bakım hizmetlerinden yararlanmada en düşük yüzdelere sahip olan grubu oluşturmaktadırlar. Hatta, ilköğretimin birinci basamağını tamamlamış kadınlarla karşılaştırıldığında bile, doğum öncesi bakımda yer alan test ve ölçümlerinin yapılmasında ilkokul birinci kademe eğitime sahip olan kadınlar lehine belirgin bir fark olduğu görülmektedir.(3)
YENİDOĞAN DÖNEMİ VE TANIMLAMALAR
Yenidoğan dönemi doğumu izleyen 4 haftalık süreyi içerir. Çocuğun yaşamı döllenme anında başlar ve çocukluk çağının ilk 40 haftası uterus içinde geçer. İntrauterin dönem, organizmanın büyüme ve gelişmesinin büyük aşamalar gösterdiği bir dönemdir.
Bununla birlikte, doğduğu anda yenidoğanın birçok vücut işlevleri henüz tam olgunluğa erişmemiştir ve bebek değişik derecelerde olgunlaşma eksikliği gösterebilir.
Yenidoğan bebek doğumu izleyen dakika, saat ve günlerde vücudunun hemen tüm sistemlerini içeren biyokimyasal ve fizyolojik değişiklikler ile ortama uyum yapmak zorunluluğundadır. Birçok yenidoğan bebekte dış ortama uyum güçlükleri olabilmesi, bu dönemde morbidite ve mortalitenin yüksek olmasına neden olmaktadır.
Dünya Sağlık Örgütü (DSÖ)’nce belirlenen yenidoğan dönemi ile ilgili tanımların bazıları şunlardır.(4)
Perinatal Dönem: 22. gestasyon haftası ile doğum sonrası ilk haftanın sonuna
kadar olan süreye perinatal dönem denmektir. DSÖ’nün önerileri doğrultusunda; ağırlığı en az 500 gram ya da gestasyon haftası en az 22 hafta olan tüm bebeklerin perinatal istatistiklere alınması önerilmektedir.
Canlı Doğum: Doğumda vücut ağırlığı 500 gramın üzerinde olan, nefes alan, kalp
atımları olan, umblikal arter nabzı alınan veya exremitelerinde hareket gözlenen bebeklerdir.
Ölü Doğum: Doğumda vücut ağırlığı 500 gram ve üzerinde olup hiçbir yaşam
belirtisi göstermeyen bebeklerdir.
Düşük (Abortus): 22. gebelik haftası altında doğan bebeklerdir.
Prematüre Doğum: Son adet tarihinin ilk gününden doğuma kadar geçen sürenin
258 gün veya bu sürenin altında olması, bir diğer ifade ile son adet tarihinin ilk gününden itibaren 37. haftanın son gününü tamamlamadan olan doğumlara denir.
Matür Doğum: Son adet tarihinin ilk gününden doğuma kadar geçen sürenin
259-293 (ortalama 280) gün arasında, bir diğer ifade ile son adet tarihinin ilk gününden itibaren 38. gebelik haftasının ilk gününden 42. gebelik haftasının son gününü tamamlamadan olan doğumlara denir.
Postmatür Doğum: Son adet tarihinin ilk gününden doğuma kadar geçen sürenin
294 gün ve üzerinde, bir diğer ifade ile son adet tarihinin ilk gününden itibaren 42. gebelik haftasının son gününün tamamlanmasından sonra olan doğumlara denir.
Düşük Doğum Ağırlıklı(Low Birth Weight [LBW])Bebek: Gebelik süresine
bakılmaksızın canlı doğan, doğum ağırlığı 2500 gramın altında olan bebeklere denir(5, 6).
Orta Derecede Düşük Doğum Ağırlıklı (Moderately Low Birth Weight [MLBW]) Bebek: Canlı doğan, doğum ağırlığı 1500-2499 gram arasında olan bebeklere
denir(5, 6).
Çok Düşük Doğum Ağırlıklı (Very Low Birth Weight [VLBW]) Bebek: Canlı
doğan, doğum ağırlığı 1500 gramın altında olan bebeklere denir .(5, 6 , 7).
Aşırı Düşük Doğum Ağırlıklı (Extremely Low Birth Weight [ELBW[) Bebek:
Canlı doğan, doğum ağırlığı 1000 gramın altında olan bebeklere denir (7).
Gebelik Yaşına Göre Düşük Ağırlıklı Bebek (Small for Gestational Age
[SGA]): Gebelik yaşına göre 10. persentilin altında ağırlığı olan bebeklere denir (5).
Gebelik Yaşına Uygun Ağırlıklı Bebek (Appropriate for Gestational Age [AGA]): Gebelik yaşına göre 10-90. persentil arasındaki ağırlığı olan bebeklere denir(5).
Gebelik Yaşına Göre İri Bebek (Large for Gestational Age [LGA]): Gebelik
yaşına göre 90. persentilin üzerindeki ağırlığı plan bebeklere denir (5).
Gebelik yaşına göre ağırlık incelenmesinde ponderal indeksi kullanılabilir (Ponderal indeksi=Ağırlık (gram) / boy (cm)^3 *100).Bu indeks, boya göre ağırlığı değerlendirerek büyümenin orantılı ya da orantısız olduğunu belirler. Term sağlıklı yenidoğanlarda ponderal indeksi değeri 2.32 veya üstündedir, asimetrik büyüme geriliğinde ponderal indeksi değeri düşer (8,9). Fakat kliniğimiz dahil bir çok merkezde Lubchenco’nun intrauterin büyüme eğrileri kullanılmaktadır. Baş çevresi, boy ve kilo ile hastaların intrauterin büyüme geriliği olup olmadığı tahmin edilebilmektedir. SGA, gebeliklerin %3-10’unda, ölü doğumlarınsa %20’sinde görülür. Ülkemizde SGA oranı %8.9 olduğu ve Hacettepe Üniversitesi Prof. Dr. İhsan Doğramacı Çocuk Hastenesi yenidoğan yoğun bakım ünitesinde yatan prematürlerde %28 SGA olduğu bulunmuştur. Bu bebeklerin perinatal mortalite hızının 4-8 kat artmış olduğu, bu bebeklerde %10 konjenital enfeksiyon, %5-15 konjenital anomali olduğu tespit edilmiştir(10). Bir toplumda düşük doğum tartılı bebeklerin 1/3’ü SGA’dır. Toplumun gelişmesi ile oran azalır. Fetal ölüm riski 5-10 kat artmıştır(6).
Neonatal Mortalite: Canlı doğan ve yaşamın ilk 28 günü içinde olan ölümlere
denir (10, 11).
Erken Neonatal Mortalite: Canlı doğan ve yaşamın ilk 7 günü içinde olan
ölümlere denir (10, 11).
Post Neonatal Mortalite: 29. günden 1. yılın sonuna kadar geçen süre içinde olan
ölümlere denir (10 , 11).
Yenidoğan dönemine ait mortalite hızlarının hesaplanmasında kullanılan bazı formüller aşağıda belirtilmiştir (12):
Perinatal Mortalite Hızı: Ölü doğum sayısı + Erken neonatal ölüm sayısı (1-7
gün) / Toplam doğum sayısı (ölü + canlı doğum )*1.000
Ölü Doğum Hızı: Ölü doğum sayısı / Toplam doğum sayısı ( ölü + canlı doğum) *
1.000
Erken Neonatal Mortalite Hızı: Erken neonatal ölüm sayısı (1-7 gün) / Canlı
doğum sayısı * 1.000
Geç Neonatal Mortalite Hızı: Geç neonatal ölüm sayısı (8-28 gün)/ canlı doğum
sayısı * 1.000
Neonatal Mortalite Hızı: Neonatal ölüm sayısı (1-28 gün) / canlı doğum sayısı * 1.000
Her yıl 3.3 milyon, belki de daha fazla sayıda bebek ölü doğmakta, 4 milyondan fazlası dünyaya geldikten sonraki ilk 28 gün içerisinde ölmekte ve rahat bir 6.6 milyon küçük çocuk 5 yaşından önce ölmektedir (13).
Yenidoğan sağlığındaki ilerleme pahalı teknoloji gerektirmez. Yerine hamileliğin başlangıcı , hatta öncesinden başlayan ve doğumdaki profesyonel, ustalıklı hizmet ile sürüp, doğum sonrası döneme uzanan devamlı bir bakımı sağlayan sağlık sistemleri gerektirir (13).
Gelişmiş ülkelerde ise perinatal ölümlerin en sık sebebi, önlenmesi zor olan prematürelik ve konjenital anomalilerdir (14).
Türkiye Nüfus ve Sağlık Araştırması-2003 öncesindeki 5 yıllık dönem için BÖH 29/1.000 olarak bulunmuştur. Bebek ölümlerinin %59’u neonatal dönemde (doğumdan sonraki ilk dört hafta) meydana gelmiştir. Çocuk ölüm hızı yaklaşık olarak 9/1.000 düzeyindedir. Sonuçlar beş yaşından önce ölme olasılığının da 37/1.000 olduğunu göstermektedir (3).
Annenin Sigara, Alkol ve Madde Bağımlılığı
Sigara içen annenin düşük hızının yüksek olduğu, DDA bebek doğurma ihtimalinin 3 kat arttığı gösterilmiştir.Konjenital anomali görülme sıklığı içmeyenlere göre çok
fazladır. Ayrıca hamileliği boyunca sigara içen annelerin bebeklerinde geç fetal ve neonetal ölümler yüksek bulunmuştur (15).
Kronik alkol kullanımı büyüme geriliği, mental retardasyon, kardiyak ve renal anomaliler, mikro sefali, kısa palpebral açıklık, küçük çene, basık yüz ve dar üst dudak gibi bulgulardan oluşan fetal alkol sendromuna neden olmaktadır (16). Kokain kullanımının intrauterin gelişme geriliği, mikrosefali ve anormal beyin gelişimine neden olduğu gösterilmiştir (14).
Akraba Evliliği
Akraba evliliği otozomal resesif geçişli hastalıkların ve buna bağlı ölümlerin aratmasına neden olmaktadır. Türkiye’de Başaran ve ark.’nın (17) yaptığı çalışmalarda, neonatal ve postneonatal ölüm oranının akraba evliliğinde yüksek olduğu gösterilmiştir. Enünlü’nün (18) yaptığı başka bir çalışmada da , perinatal ölüm riskinin akraba evliliği yapmış anne bebeğinde 1.5 kat fazla olduğu gösterilmiştir.
Antenatal Bakım
Koruyucu hekimliğin en önemli hizmetlerinden biri de antenatal bakım ve izlemdir (19). Gebelik süresince en az 6 kez sağlık personeli tarafından izlem gerekir. Doğum öncesi sağlık hizmeti 1990’lar süresince tüm dünyadaki kapsamlılığı %20 artmış ve dünyanın birçok bölgesinde artmaya devam etmektedir. Erişimde artma ve doğum öncesi 1 ziyaretten faydalanma anlamında küresel olarak ilerleme sağlanmış olsa da, tavsiye edildiği üzere en az 4 ziyaret alabilen kadınların oranı çok düşüktür (13).
Doğumda tecrübeli profesyonel etkili ebelik hizmeti, travmatik olmayan bir doğum sağlar ve doğum ve göbek bağı bakımından katı asepsi enfeksiyon riskini azaltırken, doğum asfiksisi nedenli mortaliteyi düşürür. Daha az gelişmiş ülkelerdeki kadınların 3’te 2’sinden azı, en az gelişmiş ülkelerdeki kadınların sadece 3’te 1’i bebeklerin tecrübeli bir görevli yardımı ile dünyaya getirmektedirler(13).
Türkiye’de gebelerin %81’i en az bir kez doğum öncesi bakım almışlardır(3). Doğumların %78’i bir sağlık kuruluşunda gerçekleşmiştir. Sağlık kurumunda yapılan doğum oranı, kırsal kesimde %64.3, kentlerde %85.6’dır(3).
Antenatal izlenim yeterli yapılmaması dolayısıyla, maternal hastalıkların belirlenememesi, gerekli girişim ve tedevinin uygulanmaması nedeniyle perinatal mortalite
(PNM), gelişmekte olan ülkelerde yüksek oranda seyretmektedir. Battaglia ve ark.’nın (20) bildirdikleri bir çalışmada, sosyoekonomik koşulları kötü olup antenatal izlem yapılmayan adolesan gebelerde, preterm doğum oranı %23 ve PNMH 82/1.000 bulunmuştur.
Preeklampsi, Eklampsi
Maternal komplikasyonların en önemlilerinden biri olan pre eklampsi insidansı %2-10’dur. Kronik hipertansiyon mevcutsa, gebelikte %25-30 oranında preeklampsi gelişmekte ve %25 oranında perinatal mortalite ile sonuçlanmaktadır. Hafif preeklampside hastane bakım ve izlem olursa PNM sonuçları iyidir(21).
Şiddetli preeklampsi, maternal ve PNM’yi artırmaktadır. Sibai ve ark.’nın (21) şiddetli preeklamptik 303 gebede yaptığı çalışmada, PNMH 135/1.000’e kadar yükselmiştir. Eklampsi gebelik komplikasyonu olarak, 2-5/1.000 oranında oluşur ve bu grupta PNM %10-28’dir. Kronik hipertansiyonda PNM %32 bulunmuştur.
Üçüncü Trimester Kanamalar
Üçüncü trimester kanamaları (plasenta previa, abrasio plasenta) antenatal izlem olmadığı ve zamanında girişimde bulunulmadığında, yüksek PNM’ye neden olurlar. Plasenta previada, preterm eylem dolayısıyla RDS insidansı artmaktadır.(22) Plasenta previa ile birlikte intrauterin büyüme geriliği (İUBG) olan bebek insidansı normalden 3 kat fazla bulunmuştur. Bu olguların %25’ i ölü doğumdur. Şiddetli abrasio durumunda, PNM %70’e kadar yükselmektedir(22). 1. trimesterde sınırlı kanaması olan annenin bebeklerinde neonatal ölüm 2.5 kat fazla bulunmuş ve takip eden kanamada bu oranın 6.2’ye çıktığı gözlenmiştir.
Korioamniotis, Plasentitis
Korioamnionitis ve plasentitis durumunda da, PNMH’ın yüksek olduğu belirlenmiştir. Özellikle nedeni bulunamayan ölü doğumlarda, plasentitis önemli rol oynamaktadır(23,24).
Maternal Diabet
Fetal konjenital malformasyonlar, normal popülasyona göre 3-6 kat artmıştır. İUBG, preterm doğumlar, doğum travması ve asfiksi neonatal ölümlere neden olan diabetik gebelik komplikasyonlarıdır. Antenatal izlem yapılmamış olan maternal diabette, bu komplikasyonların yanı sıra ölü doğum riski artmıştır(25).
Konjenital Malformasyonlar
Konjenital malformasyonlar, etyolojik olarak nedeni bilinmeyen, genetik ve çevresel faktörlere bağlı olmak üzere üç grupta toplanabilir.Nedeni bilinmeyen grup, tüm olguların %65-75’ini oluşturur. DSÖ’ne göre, gebeliklerin %15’i spontan abortus ile sonuçlanmaktadır ve bunların %50-60’ı kromozom anomalilerine bağlıdır. Konjenital malformasyon insidansı %3-6’dır(26).
Çoğul Gebelik
İkiz gebeliklerde PNM’nin 4 kat fazla olduğu saptanmıştır(27). Ancak tek ve ikiz gebelikler karşılaştırıldığında PNM’nin farklı olmadığını gösteren çalışmalar bildirilmiştir. Kilpatrick ve ark. gestasyon yaşı 30 haftanın üzerindeki tekli ve ikiz gebeliklerdeki PNMH’nı karşılaştırdıklarında, tekli gebeliklerde PNMH ‰25, ikiz gebeliklerde ‰11 oranında bulunmuştur(28). İkiz gebeliklerde özellikle PNM’ye neden olan, feto fetal transfüzyon sendromunun antenatal olarak belirlenmesi ve intrapartum dönemde bu gebelerin yakın izlenerek asfiksinin önlenmesi PNM’nin düşürülmesinde önemli rol oynamaktadır. ABD’de tek gebelikte DDA bebek oranı %6 iken, ikiz gebelikte %50, üçüz gebelikte %90 bulunmuştur.
Düşük Sosyoekonomik Düzey
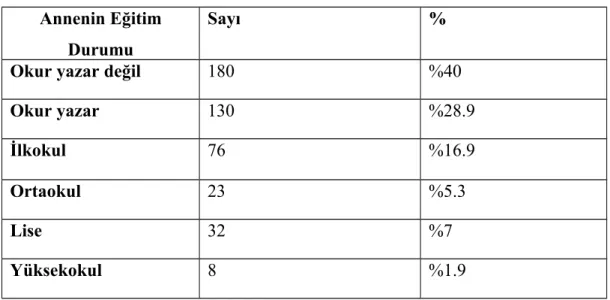
Sosyoekonomik koşulların olumsuz olması, tek başına bile PNM’yi arttıran bir faktördür. İngiltere’de yapılan bir çalışmada, aile bireyinin mesleği ve sosyoekonomik durum ile PNM karşılaştırılmış ve sosyoekonomik durumun kötüleşmesiyle mortalitenin arttığı saptanmıştır(29). Çocukların hayatta kalma olasılıkları ile annelerinin eğitimi arasındaki güçlü ilişki, TNSA-2003’de de görülmektedir. Bütün yaşlardaki ölüm hızları, eğitimi daha fazla olan annelerin çocukları arasında daha düşüktür. Örneğin, hiç eğitimi olmayan ya da ilköğretim birinci kademeyi tamamlamayan annelerin çocukları arasında bebek ölüm hızı ‰51 iken, anneleri ilköğretim ikinci kademe ve üstü eğitime sahip olan çocuklar arasında ‰18’dir. Annenin eğitim düzeyi ile ölüm olasılıkları arasındaki güçlü ilişki perinatal ölümler konusunda da belirgindir. En düşük eğitim grubunda yer alan kadınlarda, perinatal ölüm hızı ‰38’e kadar çıkmaktadır, ancak lise ve daha fazla eğitimi olan kadınlarda ülke ortalamasının üçte birine kadar düşmektedir(3).
Prematürite
37 tamamlanmamıs haftadan önce veya 36 hafta ve 6 günden önce doğan (259 günden küçük) bebek prematüre bebek olarak adlandırılır.
Normal gebelik (gestasyon) süresi annenin son adet kanamasının ilk gününden doğuma kadar geçen süredir. Bu süre normalde 40 haftadır ve 38 ile 42
hafta arasında değişebilir. ‘Term’ ya da ‘miadında doğan’ yenidoğanlar, 38. haftadan bir gün almış ve 42. haftayı tamamlamış (260-294 günlük gebelik) bebektir. 37 tamamlanmamış haftadan önce veya 36 hafta ve 6 günden önce doğan (259 günden küçük) bebek preterm veya prematüre olarak, 42 tamamlanmış haftadan sonra (294 günden büyük) bebek ise postterm (postmatüre) olarak kabul edilir(30).
Gestasyon yaşına dayalı bu tanımlamalara karsın sağlık istatistiklerinde yenidoğanlara ilişkin veriler daha çok ‘doğum ağırlıgı’ na dayalıdır. Bunun nedeni, intrauterin büyümeye ilişkin gestasyon süresini de içeren verilerin oldukça yeni olması, son 30-40 yıl öncesine kadar ‘preterm’ ve ‘intrauterin büyüme geriliği ya da gestasyon yaşına göre düşük ağırlıklı’ ayrımının yapılamaması ve 2500 g altında doğan tüm bebeklerin preterm olduklarının düşünülmesidir. Günümüzde de, özellikle gelişmekte olan ülkelerde gestasyon süresi konusunda bilgi almak güçtür ve sağlık istatistiklerinde ‘düşük doğum ağırlıklı bebek’ oranı önemli bir parametre olarak kullanılmaya devam edilmektedir. Düşük doğum ağırlıklı (doğumda ağırlığı <2500 g) yenidoğanlar 3 gruba ayrılabilir(30):
1. Ağırlığı gestasyon yaşına uygun erken doğanlar (preterm ya da prematüre bebekler)
2. Erken doğan, aynı zamanda doğum ağırlığı gestasyon yaşına göre düşük olanlar (preterm SGA veya preterm intrauterin büyüme geriligi olan bebekler)
3. Zamanında doğan, ancak doğum ağırlığı < 2500 g olanlar (term SGA veya term intrauterin büyüme geriliği)
Sağlıklı term bebeklerin doğum ağırlığı 2500 g ile 4500 g (3. ve 97. persantil) arasında değişebilir. İrice yapılı bir bebek gebeliğin 36. haftasında 2800 g bir ağırlıkla doğabilir. Bu bebek, doğum ağırlığı 2500 g üzerinde olmasına karşın pretermdir ve preterm özellikleri gösterecektir. Yenidoğan bebeğin sorunlarının iyi değerlendirilmesi ve doğru tanı için gestasyon yaşının ve doğum ağırlığının mutlaka birlikte
değerlendirilmesi gereklidir. Gestasyon yaşının belirlenmesi sağlık istatistiklerinin standardizasyonu, yenidoğan bebeğin klinik değerlendirilmesi, prematüre ve fetal malnütrisyonlu bebekleri birbirinden ayırmak için gereklidir. Gestasyon yaşı, son menstruel dönemin başlangıcından itibaren doğuma kadar geçen süredeki tamamlanmış hafta olarak kabul edilir. (Naegele formülü) Bunun için intrauterin gelişmenin değişik evrelerinde gelişim özelliklerinin iyi bilinmesi gerekir. Gestasyon yaşının tayininde güvenilir son adet tarihi, erken gebelik ultrasonografisi gibi bilgiler kullanılmakla beraber Dubowitz veya New Ballard yöntemleri ile çeşitli fizik muayene bulguları ve nörolojik değerlendirme sonucu elde edilen gebelik yaşı değerlendirmeleri de kullanılmaktadır. Bir kısım araştırıcılar ise 26-34. gebelik haftası arasındaki prematüre lensin ön vasküler kapsülünün değerlendirilmesi ile gebelik yaşının doğru bir şekilde belirlenebileceğini bildirmektedir. Gebelik yaşının belirlenmesi için fizik ve nörolojik kriterlerin birlikte değerlendirildiği Dubowitz ve arkadaşlarının yaptığı puanlama sistemi 1970’li yıllarda en çok kullanılan yöntemdi. Fizik kriterler doğumdan hemen sonra gebelik haftasının belirlenmesi için kullanılabilmesine rağmen, nörolojik kriterlerin değerlendirilebilmesi için bebek istirahatta ve uyanık olmalıdır. Asfiktik doğum, primer nörolojik hastalığı olan veya annede kullanılan ilaçlar nedeni ile deprese doğan bebeklerde nörolojik muayene skorlaması yetersiz olur. Bu bebeklerde muayene, bebek tam olarak düzelinceye kadar ertelenmelidir. Fizik ve nörolojik değerlendirmeden elde edilen puanlar toplanarak gebelik yaşı hesaplanır. Ballard ve arkadasları Dubowitz skorlama sistemini, daha kolay uygulanabilmesi için, altı fizik ve altı nörolojik kriteri kapsayacak şekilde kısaltmışlardır. Ballard yöntemi özellikle immatür bebekler için ve çesitli şekillerde yoğun bakımda kateterizasyon gibi girişimler uygulanan bebeklerde bebeği yerinden hareket ettirmek gerektirmediğinden daha kolay uygulanır. Yeni Ballard skorlama sistemi olarak da bilinen bu yöntemin doğruluğu ve uygulanabilirliği kabul edilmiştir. Daha kısa
zaman süresinde yapılması ve özellikle hasta bebeklerde uygulanabilmesi metodun üstünlüğüdür(30)
Prematüre doğumların sıklığı çeşitli ülkelerde farklı rakamlarla bildirilmektedir. Gelişmiş ülkelerde düşük doğum ağırlıklı (< 2500 g) yenidoğanların yaklaşık % 70’ini preterm yenidoğanlar olusturur(31). Ülkemizde gerçek sıklık tam olarak bilinmemekle birlikte referans merkez olarak kabul edilen İstanbul Tıp Fakültesi’nde % 15 kadar yüksek bir oran verilmektedir. Diğer taraftan ABD’de canlı doğan 1500 g’ın altı bebeklerin oranı % 1.1, Türkiye’de üniversite hastanelerinde % 4 gibi yüksek oranlar verilmektedir(30).
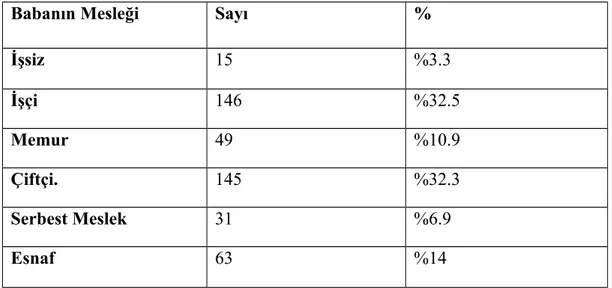
Erken doğumların bir bölümünde neden tam olarak belirlenememiştir. Düşük sosyoekonomik-kültür düzeyi, sık doğum, anne yaşı (< 16 yas, >35 yas), jinekolojik enfeksiyonlar, eğitim düzeyi, maternal hastalıklar ve kötü sosyal alışkanlıklar gibi faktörler preterm doğum için önemli risk faktörleridir(31).
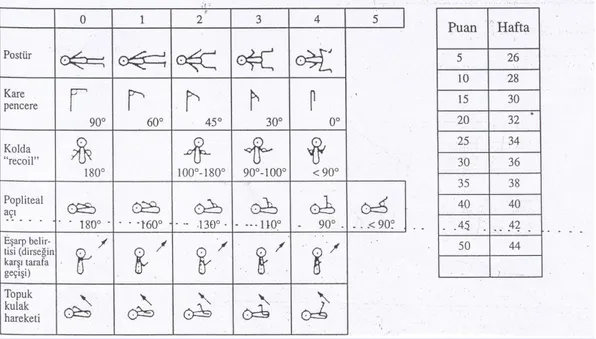
Şekil 1 Gebelik yaşının Ballard yöntemi kullanılarak değerlendirmesinde nörolojik
kriterler
Amerikan Pediatri Akademisi ve Amerikan Obstetri ve Jinekoloji Birliği’nin önerisi ile 1000 g’ın altında doğacağı tahmin edilen bebekler yenidoğan yoğun bakım ünitesi olanaklarının bulunduğu yerlerde doğurtulmalıdır. Son yıllarda yoğun bakım ünitelerinin yaygınlaşması ile bu gruptaki bebeklerin mortalitesi oldukça azalmıstır. Özellikle 34. gebelik haftasından küçük doğacak bebekler deneyimli bir resusitasyon ekibi
gerektireceğinden bu doğumlarda deneyimli bir ekip doğumhanede hazır bulunmalıdır. Fetal distres, intrauterin enfeksiyon, annenin tedavi amaçlı veya bağımlılık nedeni ile ilaç kullanımı ve gebelik öyküsü, resusitasyon ekibi için önemli ve bilinmesi gereken ana konulardır(30). Yenidoğan bilim dalı ile uğasan hekimler son yıllarda çok düşük doğum ağırlıklı (VLBW) olarak kabul edilen 1500 g’ın altındaki bebeklerin yerine 1000 g’ın altındaki, ileri derecede düşük doğum tartılı (ELBW) veya ‘micropremie’ denilen 800 g’ın altındaki bebeklerin yenidoğan yoğun bakım ünitelerinde bakımı ile ilgili sorunları tartışmaktadır(30). Tıptaki gelişmelerle birlikte çok küçük prematüre bebeklerde artan yaşama oranları, bu bebeklerin tedavi ve takibinde yeni tıbbi uygulamaları gündeme getirmiştir(30).
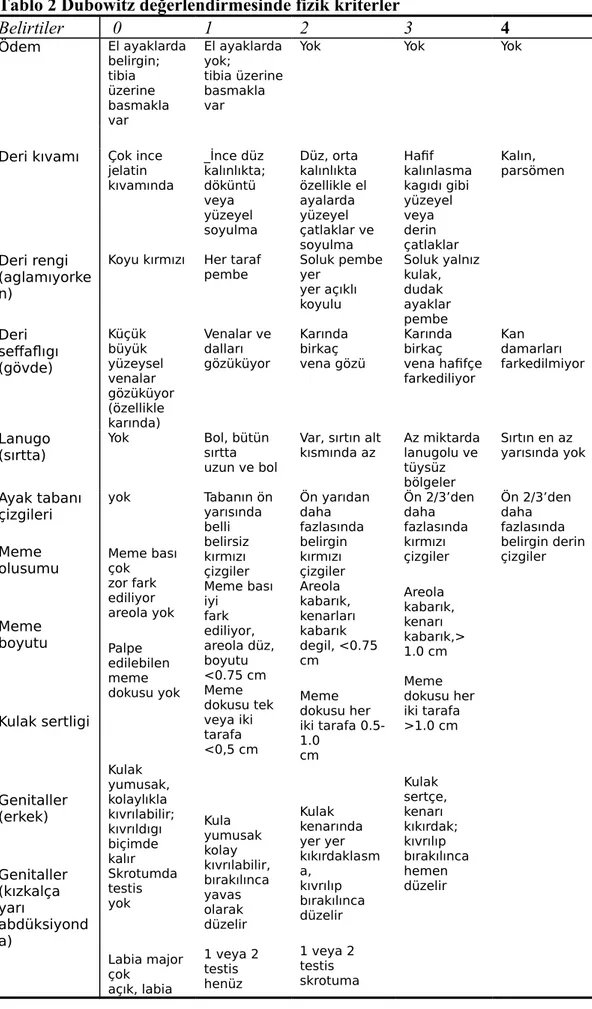
Tablo 1 Gebelik yaşının Ballard yöntemi kullanılarak değerlendirmesinde fizik bulgular
Fizik Muayene Puan
bulguları 0 1 2 3 4 Deri
Kalınlık İnce Hafif Orta Orta Kalın
Görünüm Transperan - - - Parşömen
Renk Kırmızı Pembe - Normal Normal
Yüzeyel Ven Bol Belirgin Az Seyrek Yok
Çatlak - - - Yüzeyel Derin
Lanugo Yok Bol İnce Yer yer dökük Yok
Ayak taban çizgileri Yok Hafif kırmızı Yalnız önde 263 önde Tüm tabanda
Meme
Areola Fark edilir Düz Hafif Kabarık Tam
Meme başı - Yok 1-2 mm 3-4 mm 5-10 mm
Kulak Kepçesi
Kıvrımlar Yok Hafif Orta Tam Tam
Kıkırdak Yok Yok Yok orta Sert
Katlanma Yok Yavaş Çabuk hemen Hemen
Genital Erkek
Testisler İnmemiş - İnguinal İnmiş Pandüler
Skrotum ruga Yok - Birkaç Bol Derin
Kız Belirgin klitoris ve labia (L) minor L.major büyük, L minor aynı belirgin L.major büyük, L. Minor küçük Klitoris ve L. Minor tamamen örtülmüş 23
Tablo 2 Dubowitz değerlendirmesinde fizik kriterler Belirtiler 0 1 2 3 4 Ödem El ayaklarda belirgin; tibia üzerine basmakla var El ayaklarda yok; tibia üzerine basmakla var
Yok Yok Yok
Deri kıvamı Çok ince jelatin kıvamında _İnce düz kalınlıkta; döküntü veya yüzeyel soyulma Düz, orta kalınlıkta özellikle el ayalarda yüzeyel çatlaklar ve soyulma Hafif kalınlasma kagıdı gibi yüzeyel veya derin çatlaklar Kalın, parsömen Deri rengi (aglamıyorke n)
Koyu kırmızı Her taraf
pembe Soluk pembe yer yer açıklı koyulu Soluk yalnız kulak, dudak ayaklar pembe Deri seffaflıgı (gövde) Küçük büyük yüzeysel venalar gözüküyor (özellikle karında) Venalar ve dalları gözüküyor Karında birkaç vena gözü Karında birkaç vena hafifçe farkediliyor Kan damarları farkedilmiyor Lanugo (sırtta) Yok Bol, bütün sırtta uzun ve bol Var, sırtın alt
kısmında az Az miktardalanugolu ve tüysüz bölgeler Sırtın en az yarısında yok Ayak tabanı çizgileri Meme olusumu Meme boyutu Kulak sertligi Genitaller (erkek) Genitaller (kızkalça yarı abdüksiyond a) yok Meme bası çok zor fark ediliyor areola yok Palpe edilebilen meme dokusu yok Kulak yumusak, kolaylıkla kıvrılabilir; kıvrıldıgı biçimde kalır Skrotumda testis yok Labia major çok açık, labia Tabanın ön yarısında belli belirsiz kırmızı çizgiler Meme bası iyi fark ediliyor, areola düz, boyutu <0.75 cm Meme dokusu tek veya iki tarafa <0,5 cm Kula yumusak kolay kıvrılabilir, bırakılınca yavas olarak düzelir 1 veya 2 testis henüz Ön yarıdan daha fazlasında belirgin kırmızı çizgiler Areola kabarık, kenarları kabarık degil, <0.75 cm Meme dokusu her iki tarafa 0.5-1.0 cm Kulak kenarında yer yer kıkırdaklasm a, kıvrılıp bırakılınca düzelir 1 veya 2 testis skrotuma Ön 2/3’den daha fazlasında kırmızı çizgiler Areola kabarık, kenarı kabarık,> 1.0 cm Meme dokusu her iki tarafa >1.0 cm Kulak sertçe, kenarı kıkırdak; kıvrılıp bırakılınca hemen düzelir Ön 2/3’den daha fazlasında belirgin derin çizgiler
minor
belirgin skrotumainmemis Labia major labia minoru hemen tamamiyle kapatır inmis Labia major labia minoru tam olarak kapatır
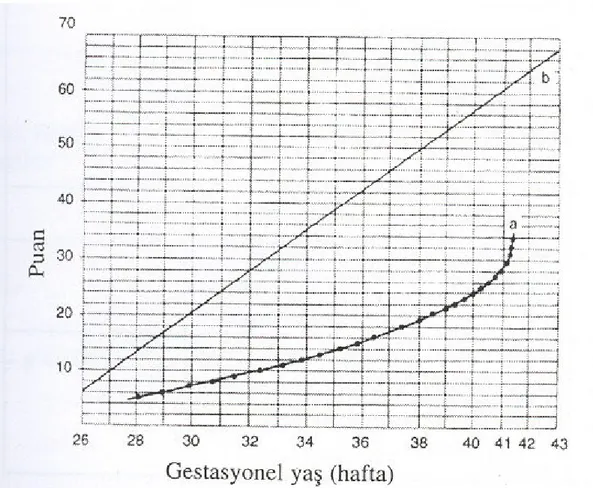
Grafik 1 Dubowitz değerlendirmesinde gebelik yaşının hesaplanmasında
kullanılan grafik. Eğri a. fizik kriterlerden, b. fizik ve nörolojik kriterlerden elde edilen toplam puan ile değerlendirilir.
İntrauterin büyüme geriliği (IUBG) grubunda fetal ölümlerin yüksek olmasına karşın preterm bebeklerde neonatal ölüm yüksektir. Preterm bebeklerde
mortalite ve morbidite oranlarını etkileyen önemli nedenler, asfiksi, solunum güçlüğü sendromu, enfeksiyon ve apnedir. Termoregülasyon bozuklukları (hipotermi, soğuk stresi) periventriküler kanama, hipoglisemi, sarılık, retinopati ve duktus arteriyozusun açık kalması (PDA) prematürelerin diğer önemli sorunlarıdır(32).
Erken doğumlar tümüyle önlenememektedir. Ancak daha iyi beslenme, sık doğumların önlenmesi, anne sağlığının düzeltilmesi, sosyoekonomik ve sosyokültürel yapının iyileştirilmesi, gebelik süresince çok iyi izleme ile prematürelik oranı azaltılabilir. Preterm bebeklerin sekelsiz yaşatılabilmesi için doğum şekli ve anındaki yaklaşımlar çok önemlidir. Günümüzde doğum ve yenidoğan servislerinin olanaklarının ve deneyimlerinin yeterli olması koşulu ile preterm doğumlarda genel eğilim, doğum sırasındaki olumsuz olayların daha kolay denetlenebilmesi açısından, doğumun sezaryanla yaptırılmasıdır(31).
Preterm bebeklerdeki başlıca problem organ sistemlerinin immatür olmasıdır. Bu yüzdende organ sistemleri tek başlarına hayatiyetlerini sağlayacak düzeye ulaşıncaya kadar destek tedavisi ve bakımına muhtaçtırlar(33,34). Prematüritenin düzeyine göre bu destek haftalar yada aylar sürebilir. Bu konuda bebeğin ne kadar erken doğduğu ve doğum ağırlığı çok önemlidir. Özel bakım gereksinimlerinde yol gösterici olmak açısından pretermler gestasyon yaşlarına göre :
1.İleri derecede preterm (gestasyon yaşı 24-31 hafta) 2. Orta derece preterm (gestasyon yaşı 32-36 hafta)
3. Sınırda preterm (37 haftalık) olmak üzere 3 gruba ayrılır. Aynı amaçla doğum ağırlığına göre sınıflama da kullanılmaktadır : 1.1500 g altında olanlar çok düşük doğum ağırlıklı (very low birth weight – VLBW)
2. 1000 g altında olanlar aşırı düşük doğum ağırlıklı (extremely low birth weight – ELBW) olarak gruplanmaktadır. 24 haftalık doğan bir bebeğin şansı yaklasık % 10 ‘dur. Son 20 yılda ve özellikle son 10 yılda neonatalojideki hızlı gelişme, teknik olanakların çok gelişmesi, bilgi ve deneyim birikimi ile önceleri 28 hafta olan viabilite (dış ortamda yasayabilme) sınırı 24 haftaya, hatta son yıllarda 21 haftaya kadar düşürülmüştür. Bugün 450 g olarak bilinen viabilite
için en düşük ağırlık sınırının da daha aşağı çekilmesi olasıdır. Bebeğin yaşama şansı 25. haftada anlamlı olarak artış göstererek % 55’e, 28. haftada da % 77’e çıkmaktadır. 28. haftadan sonra bebek eğer 3 pound (1 pound = 454 gram) dan büyükse yaşama şansı artmaktadır.
32. haftadan sonra yaşama şansı % 96’dan fazla olmakta ve iyi bir bakımla ciddi sağlık problemleri de anlamlı oranda azalmaktadır(35,36). Preterm doğanların çoğunluğu (% 65-70’i) 36 haftalıktan büyük ve doğum ağırlığı 1500 g’dan fazla, sınırda vakalardır(30).
İmmatür organ sistemlerinin mevcudiyetinden doğan problemler arasında en sık görülenler; hyalin membran hastalığı (respiratuar distress sendromu) gibi solunum sistemi komplikasyonları, emme ve yutmada koordinasyon bozukluğu, beyin içine kanamaya eğilim ya da apne epizotları ile sonuçlanabilen santral sinir sistemi immatüritesi, beslenme intoleransına neden olabilen gastrointestinal immatürite ve böbrek immatüritesidir(37,38,39).ABD’de tüm doğumların yaklaşık %10’u 37. haftadan önce gerçekleşmektedir(40). Daha önceki yıllarda gebelik haftasına bakılmaksızın doğum ağırlığı 2500 gramın altındaki tüm bebekler düşük doğum tartılı olarak kabul edilmekteydi. Ancak günümüzde doğum ağırlığı gestasyon haftası ile birlikte değerlendirilmektedir.
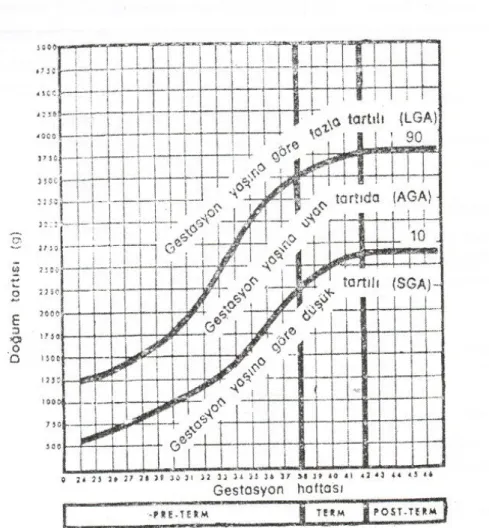
Gestasyon yaşına uyan ağırlığa göre sınıflamalar çok değişik olsa da, en çok kabul gören Lubchenco’nun yaptıgı sınıflamadır. Bu sınıflamaya göre yenidoğan bebekler üç gruba ayrılır:
1.Doğum ağırlığı belirlenmiş olan gebelik haftasına göre 10 – 90 persantil
arasında olan bebekler normal doğum tartılı bebeklerdir. (Appropriate for gestational age – AGA)
2.Gebelik haftasına göre doğum ağırlığı 10. persantil altında olan bebekler gebelik haftasına göre düşük doğum tartılı bebekler (Small for gestationel age – SGA) olarak kabul edilir.
3.Gebelik haftasına göre doğum ağırlığı 90. persantilin üzerinde olan bebekler, gebelik haftasına göre fazla tartılı bebekler (Large for gestationel age -LGA) olarak kabul edilir.
Bu persantil eğrileri, doğum ağırlığına göre düzenlenebileceği gibi, boy ve baş çevresi içinde düzenlenebilir. Fakat bu persantil eğrileri düzenlenirken, maternal boy ve yaş, etnik, coğrafik ve sosyoekonomik özelliklerde göz önünde bulundurulmalıdır(32).
SGA ile İUBG (intrauterin büyüme geriligi) aynı anlamda kullanılmamalıdır. SGA terimi sıklıkla 10. persantilin altında olan yenidoğanlar için kullanılmakta iken, İUBG fetal büyümeyi etkileyen fizyopatolojik bir süreci ifade eder(41).
Grafik 2 Lubchenko’nun intrauterin büyüme eğrisi
Prematür Doğum için Risk Faktörleri
Bazı kadınlar preterm doğum açısından ‘riskli’ gruba konulurken bazıları ise ‘yüksek risk’ grubuna alınmaktadırlar. Bu
gruplama kadının taşıdığı risk faktörlerinin sayısı kadar, bu risk faktörlerinin ciddiyetine de bağlıdır. Preterm doğum için aşağıda sıralanan risk faktörlerini taşıyan kadınlar, taşıdıkları risk faktörü sayısı ve ciddiyetine göre, riskli veya yüksek riskli olarak tanımlanabilirler(42,43).
• Daha önce preterm doğum • Üriner veya vaginal enfeksiyon • Çoğul gebelik
• Uterus şekil bozukluğu
• Uterusla ilgili önceden geçirilmiş cerrahi müdahale
• Serviksle ilgili geçirilmiş müdahale ya da lazer uygulamaları • Servikal inkompedans (serviks kısalığı ve kontraksiyon olmadan açılma)
• Dietilstilbesterole maruz kalma
• 18 yaşından küçük ya da 35 yaşından büyük olma • 45 kg’dan küçük vücut ağırlığı
• Amnion sıvısının çok az veya fazla olması • Bebekte doğumsal anomalilerin olması
• Plasenta problemleri (yüksek tansiyon, yüksek MSAFP, kronik hastalık vs.)
• Gebelik esnasında kanama • Plasenta previa
• Kronik hastalık
• Erken membran rüptürü
• Gebelik esnasında abdominal cerrahi • Sigara kullanımı ve ilaç alışkanlığı
Tüm bu nedenlerin yanı sıra, preterm doğumla ilişkili anneye ve çevreye ait olan ve önemle üzerinde durulması gereken diğer faktörler arasında, prenatal bakım ve takip eksikliği, düsük sosyoekonomik düzey, zayıf beslenme, bilgi eksikliği, tedavi edilmemiş hastalık veya enfeksiyon mevcudiyeti sayılabilir. Gebeliğin ikinci trimestrinde ortaya çıkan ve yüksek tansiyon, sıvı retansiyonu ve idrarda protein kaybı ile seyreden preeklampsi, preterm doğumla sonuçlanabilir. Annede böbrek hastalığı, diabetes mellitus, enfeksiyon ya da kalp hastalıkları varlığı da preterm doğum olayına katkıda bulunabilir. Uterusta birden fazla fetusun bulunduğu çoğul gebelikler tüm preterm doğumların % 15’de bulunmaktadır.
Prematüritede Patogenez
Preterm doğum için genel olarak klinikte kullanılan belirtiler servikal değişiklikler, kontraksiyon sıklıgında artış ve vajinal kanamadır. Yapılan son klinik ve deneysel çalışmalar, preterm doğumların çoğunda aşaşıda sıralanan 4 patogenik olaydan birinin oluştuğunu göstermektedir. Bu olaylar:
1.Maternal ya da fetal hipotalamo-hipofizer-adrenal aksın (HHA)
aktivasyonu;
2.Desidual-koryoamniyonik ya da sistemik inflamasyon; 3.Desidual hemoraji;
4.Uterusun patolojik gerilmesidir.
Bu farklı olayların her biri aynı sonucu doğurmaktadır. Servikal ve fetal membran ekstrasellüler matriks degradasyonu ile myometrial aktivasyon oluşmaktadır. Bu olaylarda sonuçta servikal dilatasyon, membran rüptürü ve uterus kontraksiyonlarına sebep olmaktadırlar(44).
Üçüncü ayın başından doğuma kadar olan, bedenin hızlı büyümesi, doku ve organların olgunlaşması ile karakterize döneme fetal dönem denir(45). Fetal büyüme ve gelişme fetal doku ve organların diferansiyasyonu, matürasyonu ve büyümesi ile karakterize bir durumdur(46). Fetal büyüme, fetusun anatomik ölçülerinin zamanla değişimi olarak da tanımlanmaktadır. Fetal büyüme, başta gebelik haftası olmak üzere biparietal çap (BPD), baş çevresi (HC), karın çevresi (AC) ve femur uzunluğu (FL) gibi parametrelerle değerlendirilir. Fetal büyüme, genetik, fetusa olan kan akımı ve bu yolla sağlanan besinler, çevresel, maternal ve plasental faktörler gibi birçok faktörün etkisi altındadır(47).
Genellikle fetusların gebeliğin ilk yarısındaki büyüme eğrileri aynıdır. Büyümedeki yavaşlama genellikle ikinci yarıda ortaya çıkar(48). Fetal kilo alımı üçüncü trimesterde artar ve terme yakın azalır(49). Fetal büyümenin başlangıç fazı olan ilk 16 haftada hücresel hiperplazi, 16-32 hafta arasında hem hücresel hiperplazi hem de hipertrofi, 32 haftadan sonra sadece hücresel hipertrofi görülür ve üçüncü fazda maksimum fetal yağ ve glikojen depolanması meydana gelir(50,51).
Fetus, fetal doku sentezi için gereken öncü maddeleri ve fetal oksidasyon metabolizması için gereken yakıtı temin edebilmek açısından maternal besin alımına ve maternal endojen substrat depolarına ihtiyaç duyar(52). Fetal oksijen tüketiminde glukoz %50, aminoasidler %25, laktat %20, serbest yağ asitleri %5- 10 oranında kullanılırlar(53). Maternal ve fetal nutrisyonel yoksunluk durumlarında fetal gelişim çok etkilenir(52). Gebelikte açlık döneminde fetusa giden substratlarda bir değişiklik olur. Yani önce annede, sonra fetusda keton cisimleri artar. Ketonlar hem enerji üretiminde yakıt olarak, hem de aminoasidlerin, protein ve lipidlerin öncüsü olarak fetus gelişiminde rol alırlar. Serbest yağ asidleri, özellikle esansiyel yağ asidleri, plasentaya geçmekle birlikte fetal enerji üretiminde rolleri sınırlıdır.
Üçüncü trimester boyunca, maternal insülin direnci fetusa daha fazla yakıt geçmesine katkıda bulunur. Maternal yağ depolarının hızlandırılmış mobilizasyonu, insülin düzeyinde hızlı düşüş ve human plasental lactogen (HPL) sekresyonunda artış ile daha kolay olur. HPL’nin lipolitik aktivitesi vardır ve aynı
zamanda maternal glukoz oksidasyonunu direkt olarak kısıtlar. Ek olarak, hipoinsülinemi nedeni ile maternal insüline bağımlı dokular tarafından glukoz alımı azalması sonucu, maternal glukoz tüketimi hafifletilmiş, sonuç olarak da fetusa glukoz temini sürdürülmüş olur.Ayrıca, maternal açlık döneminde mobilize olan alternatif substratlar, keton cisimleri gibi, plasentaya geçerek fetal büyüme ve gelişmeye katkıda bulunurlar. Bu hızlandırılmış enerji kaynağı mobilizasyonu kısa maternal açlık dönemlerinde fetal büyümeyi olumsuz etkiler(53).
Fetal gelişimin yeterliliği için endokrin ortam da önemlidir. Fetal büyümede rol alan hormonlar:
Büyüme hormonu (Growth hormone) Tiroid hormonu Androjenler
İnsülin
Vitamin D (24,25-D3 1,25-D3) İnsülin like growth factor Factor 1(IGF1)
Factor 2(IGF2) Epidermal growth factor Platalet derived growth factor Belirtilen hormonlar içinde insülin fetusun "büyüme faktörü" olarak kabul edilir. Bilindiği gibi insülin plasentadan genelde geçmez; bu nedenle bu büyümeyi arttıran hormon fetal kökenli olmalıdır. İnsülin fetal yağ ve glikojen depolarının boşalmasına yol açmakla birlikte, kaslarda protein sentezini ve aminoasid uptake'ini arttırır. Fetal insülin üretimi eksikliğinde, (pankreatik aplazi; geçici neonatal diabetes mellitus, ya da langerhans adacıklarının konjenital yokluğu gibi) fetal büyüme bozulmuştur. Bundan başka reseptör veya postreseptör düzeyinde gelişen olaylara bağlı olarak, insülin periferik etkisi azalabilir ve fetal büyüme etkilenebilir. Doğuştan yüksek insülin direnci fetusun besin kullanımını azaltarak intrauterin gelişimini etkileyebilir. Proinsüline ait C- peptidin amniyotik sıvı düzeyi, fetal büyüme durumu ile yakından alakalıdır. Gelişme geriliğinde C-peptid azalır, fetal makrozomide ise artar.
Büyüme hormonu, fetal büyümeyi pek etkilemez. Çünkü, fetal karaciğerde birkaç adet büyüme hormonu reseptörü vardır. Panhipopitüatirizmde, fetal ağırlık normal fetal ağırlıktan farklı değildir. Bununla birlikte, büyüme hormonunun etkisi somatomedinler (insulin-like growth factors) tarafından
yönlendirilir. IGF1 ve IGF2%60 oranında birbirlerine benzerler, %40 oranında ise insüline benzer yapıları vardır. IGF1 substrat tarafından regüle edilebilir.Düzeyi İUGR (İntrauterin gelişme geriliği)'de düşüktür,iri bebeklerde ise yüksektir. IGF1 ve IGF2, reseptörlere bağlanarak transmembran sinyali başlatırlar ve böylece hücre metabolizması aktive olur ve DNA sentezi başlar. IGF1 ve IGF2 fetusun plazmasında 15. Gebelik haftasından itibaren tespit edilir.Yine de plazma düzeyleri dokuya etkilerini yansıtmaz, çünkü bu proteinler endokrin hücrelerden ziyade parakrin ya da otokrin hücrelerde hücre bölünme siklusunda etki ederler. Her iki genin delesyonu ile fetal büyümede additif redüksiyon görülür.
Epidermal growth factor (EGF), yenidoğanda mitozu, ektodermal ve endodermal yapıların gelişimini düzenler. Fetusda EGF RNA (ribonükleik asit) yoktur, fakat EGF reseptörleri bir miktar vardır.EGF reseptör fosforilasyonu, sigara içen ve IUGR’Iı bebek doğuran kadının plasentasında azalmıştır(54).Transforming Growth Factor Alpha, EGF ile %40 oranında homologdur. EGF reseptörüne bağlanır, anjiogenezisde rol alır. Fetal büyümede, özellikle tiroid hormonu ve kortikosteroidler olmak üzere diğer hormonların rolleri pek iyi tanımlanmış değildir(55).
Preterm, Düşük Doğum Ağırlığı (LBW) ve Gebelik Haftasına Göre Düşük (SGA), Gebelkik Haftasına Göre Tartısı Yüksek (LGA) Bebekler
Büyüme ve gelişmesini tamamlamadan doğan bebeklere ait literatürler 1940’lara kadar uzanır (56). Ancak küçük yenidoğanın modern kaynaklarda tanınması ve tanımlanması 1919’dadır.Ylppo bir çok küçük çocuk normal uzunlukta gebeliğin ürünü olarak tanımlanırken doğum ağırlığı 2500 gramın altında doğan tüm çocuklara “prematüre” denilmesini önermiştir(57). 1919-1962 yılları arasında 2500 gramın altında doğan tüm bebekler “prematüre” olarak tanımlanırdı (58). 1947’de McBurney bu bebekler için “küçük term bebek” tanımını kullanmıştır. Ancak intrauterin büyüme ve gelişmenin bireysel farklılıklar gösterdiği ve gestasyon yaşına uygun seyretmediğinde fetal ölüme dahi neden olabileceği 1967 yılında Battaglia
ve Lubchenko’nun yayınından sonra yaygın kabul görmüştür (59). Bu yayında gebelik yaşı için küçük (SGA) bebekleri, gebelik yaşına göre ağırlıkları 10. persentilin altında olarak tanımlamışlardır (59).
1963’te Denver’dan Lubchenko ve çalışma arkadaşları, belirli bir gebelik haftası için beklenen fetal boyutun böylece büyümenin normal değerlerini ortaya koyma çabası içerisinde, gebelik yaşı ile doğum ağırlıklarının ayrıntılı karşılaştırmalarını yayınlamışlardır (60).Fetal Malnütrisyon ise ilk kez Scott ve Usher tarafından 1964’ta tipik klinik özellikleri ile tanımlanmıştır. Clifford aşırı malnütre bebeklere “Dismatür” demiştir. Pick ise1954’te üç bebekte fetal malnütrisyon saptamıştır(61). Grünwald ise 1963’te düşük doğum ağırlıklı bebeklerin yenidoğan dönemindeki sorunlarına dikkat çekmiştir (62).
Gestasyon yaşına uygun büyüme ve gelişme göstermemiş bebekler için fetal malnütre bebek, intrauterin gelişme geriliği (IUGG) olan bebek , gestasyon yaşına göre küçük (SGA: Small for Gestational Age) bebek gibi bir çok isim verilmiştir. Günümüzde bunların farklı veya benzer etyolojik faktörlerle oluşabileceği ve aslında farklı durumları ifade ettikleri gösterilmiştir(63)
İUGG: Fetusun büyüme potansiyelini olumsuz yönde etkileyen faktörler nedeni ile fetal büyüme paterninin gerekenden düşük olmasıdır (63).
SGA ise bebeğin kilosunun gestasyon yaşına uygun olarak saptanmış toplum normallerinin altında (-2SD, <%5, <%10, <3. persentil ) olmasıdır (56,60,64,65,66).
SGA Yeni Doğanlarda Risk Faktörleri
Konstitüsyonel (% 40) Anneye ait faktörler(%10)
Spesifik genetik bozukluklar (% 10) Uteroplasental yetersizlik( % 40)
Maternal faktörlerin gebelikte değişen feto-maternal fizyoloji sonucunda annenin sağlığı ile birlikte fetusun sağlık durumunu da etkileyebileceği belirtilmektedir.
Uteroplasenter kan akımı azalması sonucu, fetusa giden besleyici madde miktarının azalması, IUGR’ın en önemli sebebidir. Eklampsi, preeklampsi, diabet nedenli vaskülopati gibi maternal vasküler nedenler bozulmuş fetal büyüme ile birliktelik göstermektedir. Preeklampsi ödem, hipertansiyon ve proteinüri triadından oluşan bir hastalıktır.Triada konvülsiyonun eklenmesi ile eklampsi tablosu oluşur. Preklampside fetoplasental alanda PGI2/TxA2 oranı bozulmakta ve nitrik oksit (NO) salınımında azalma olmaktadır(67) .Buna bağlı olarak fetoplasental perfüzyon bozulduğu için IUGR gelişmekte, kronik hipoksi ve perinatal ölüm meydana gelmektedir (67,68).Preeklampsi etyopatogenezinde erken gebelik döneminde meydana gelen trofoblastik invazyonun bozulmuş olması yine beslenmeden sorumlu arteriollerin intima bölgelerinin kalınlaşması, fibrinoid dejenerasyon göstermesi sonucunda fetusa giden kan miktarı azalma olması düşünülmektedir. Bu klinik durum genelde asimetrik bir IUGR meydana getirmektedir.
Annede kronik hastalık hikayesi; kronik akciğer hastalığı, sickle cell anemi, maternal hemoglobinopatiler, ciddi kronik anemi, siyanotik kalp hastalığı SGA riskini arttırır. Hipertansiyon 2-3 kat fazla riske sahiptir ve antihipertansif tedavi ile düzelme görülmez. Pre-gestasyonel diabet vasküler bozulma ve anomali riskinin artışı ile karakterizedir.Renal hastalık %23 insidans gösterir. Kollajen doku hastalıkları ve özellikle sistemik lupus eritema nodozus (SLE), SGA olgularında en sık rastlanan gebelik grubunu oluşturmaktadır. Risk 8 kat artmıştır , gebeliğin aktif dönemi için SGA görülme sıklığı %65 iken, latent dönem için bu % 23 olarak tespit edilmektedir. (50,69,70).
Maternal yetersiz beslenmenin fetal gelişmeyi etkileyebileceği konusu tartışmalıdır. Günlük 1500 kalorinin altında besin alan gebeliklerde bile doğum ağırlığının anlamlı azalmadığı izlenmiştir.Uzun süreli maternal açlık, demir (Fe)
ve çinko (Zn) yetersizliği ile SGA arasında da ilişki olduğu düşünülmektedir. Gebe ratlarda demir eksikliğinin plasental sitokin salınımı ve fetal gelişim üzerine olan etkilerinin incelendiği çalışmada fetuslar daha küçük ve plasental ağırlık oranları daha yüksek bulunmuştur(71).
Anne ve babanın boyları, etnik grup ve ırk özellikleri büyümeye etki eden en başta gelen etkendir. Genetik etmenler sadece boy uzunluğu değil aynı zamanda büyüme hızı üzerine de etkilidir. Örneğin Asyalılar ve zenci ırkda daha düşük doğum kilosu saptanır. Anne ve babadan gelen iki grup gen birbirlerinden bağımsız olarak büyümeyi etkiler. Bir grup gen büyüme potansiyelini belirlerken, ikinci grup gen ise büyüme hızını belirler. Bu genetik faktörler çevresel faktörlerle ayrılmaz bir ilişki içerisindedir(72).
Çocuk sahibi olmak için ideal anne yaşı 21-29 yaş arasıdır. Reproduktif yaşın uçlarındaki anneler (<18 yaş veya >35 yaş anne) daha küçük bebek sahibi olma eğilimindedirler.8000 yenidoğanın alındığı bir çalışmada aşırı genç anne (12-16 yaş) bebeklerinin,diğer ileri yaştaki (17-29 yaş) anne bebeklerinden (her ne kadar SGA insidansında artış saptanmasa da) daha küçük ve hafif oldukları saptanmıştır.
Body mass indeksi (vücut kitle indeksi) normal (BMI=19.8-26.0) olan gebelerin, gebelikte almaları gereken kilo 11.5-16 kg arası olarak kaynaklarda bildirilmektedir(72). Yapılan çalışmalar, BMI<25 olan gebelerin çocuklarının, BMI>25 olan gebelerin çocuklarından ve az kilo alan gebelerin çocuklarının, fazla kilo alan gebelerin çocuklarından küçük olduğunu göstermektedir(73). Özellikle zayıf kadınlarda, annenin doğumdan önce alacağı kilo 5 kilodan az ise, doğumda bebekler daha küçük olma eğilimindedir. Yapılan bir çalışmada gebelikte düşük protein dieti ile beslenen ratlarda, annede malnütrisyon ve reprodüktif kapasitede azalma olmaksızın yavrularında organ büyüklüğünde azalma ve büyüme geriliği saptanmıştır(74).
Daha düşük sosyal seviyedeki populasyonlarda daha düşük kilolu bebek sahibi olma eğilimi fazladır ve bu durum yalnızca beslenme farkıyla açıklanamamaktadır. Sağlıklı bir büyüme ve gelişme için, içinde yaşanılan ailenin sosyal profil düzeyi azımsanmayacak kadar önemlidir. Ailenin gelir düzeyi, eğitim düzeyi, ailede yaşayan çocuk sayısı, yaşanılan çevre gibi etmenler