1
T.C.
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ KADIN HASTALIKLARI VE DOĞUM
ANABİLİM DALI
PERİPARTUM HİSTEREKTOMİ YAPILAN PLASENTA PREVİA TOTALİS
OLGULARINDA MATERNAL MORBİDİTE VE KOMPLİKASYONLARIN GÖZDEN
GEÇİRİLMESİ
UZM. DR. ÇAĞRI GÜVEN TIPTA YANDAL UZMANLIK TEZİ
DANIŞMAN
PROF. DR. MERT KAZANDI
2
ÖNSÖZ
Yandal uzmanlık eğitimim boyunca bana her konuda destek veren, bilgi ve deneyimlerini aktaran değerli hocam Sayın Prof. Dr. Sermet SAGOL’ a, teşekkür ederim.
Yandal uzmanlık eğitimim boyunca bana her konuda destek veren, bilgi ve deneyimlerini aktaran değerli hocam Sayın Prof. Dr. Mert KAZANDI’ ya teşekkür ederim.
Yandal uzmanlık eğitimim boyunca bana her konuda destek veren, bilgi ve deneyimlerini aktaran değerli hocam Sayın Prof. Dr. Fuat AKERCAN’ a teşekkür ederim.
Kadın Hastalıkları ve Doğum Anabilim Dalı’nda uzmanlık ve yandal uzmanlık eğitimim boyunca bilgi, deneyim ve yardımlarıyla bu alanda yetişmemde katkısı olan tüm değerli hocalarım ve uzman arkadaşlarıma, ayrıca birlikte çalışmaktan mutluluk duyduğum tüm araştırma görevlisi arkadaşlarıma ve kliniğimizde çalışan tüm hemşire ve personele teşekkür ederim.
Beni yetiştiren ve bugünlere ulaşmamı sağlayan aileme, her zaman yanımda olan ve beni her zaman destekleyen sevgili eşim Uzm. Dr. Aylin Çakır GÜVEN’e ve çocuklarım Çınar, Sarp ve Doruk GÜVEN’ e sonsuz teşekkür ederim.
3 İÇİNDEKİLER ÖZET... 4-5 GİRİŞ VE AMAÇ ...6-7 GENEL BİLGİLER...8-30 MATERYAL ve METOD ... 31-32 BULGULAR ...33-35 TARTIŞMA ...36-41 SONUÇ ...41 KAYNAKLAR...42-47 EKLER ...48
4
ÖZET
Amaç:
Bu çalışmanın amacı plasenta previa totalis ve plasental invazyon anomalisi saptanan hastaların antenatal dönemde tanısında kullanılacak yöntemler, bu vakaların yönetiminde gelişebilecek komplikasyonlar, risk faktörleri, mevcut tedavi seçenekleri ve cerrahi zamanlama hakkında bilgi vermektir. Çalışmanın ana amacı plasenta previa totalis ve plasental invazyon anomalisi (PIA) saptanan hastalarda maternal mortalite ve morbidite oranlarını azaltmak amacıyla antenatal, peripartum ve postpartum dönemde yapılması gerekenler ve hastanın yönetimi hakkında bilgi sağlamaktır.Yöntem:
Bu çalışmaya, Ege Üniversitesi Tıp Fakültesi Kadın Hastalıkları ve Doğum Anabilim Dalı’ na 1.12.2009-1.12.2015 tarihleri arasında plasenta previa totalis tanısı ile yatırılan ve peripartum histerektomi yapılan, çalışmada kullanılacak verileri eksiksiz olan 93 hasta dahil edilmiştir. Hastaların demografik verileri, operasyon bilgileri ve nihai patoloji sonuçları kaydedilmiştir. Hastaların yapılan ultrason ve MRI bulguları, gelişen peripartum ve postpartum komplikasyonlar, yapılan kan transfüzyonu miktarı ve demografik verileri kaydedilmiştir.Bulgular:
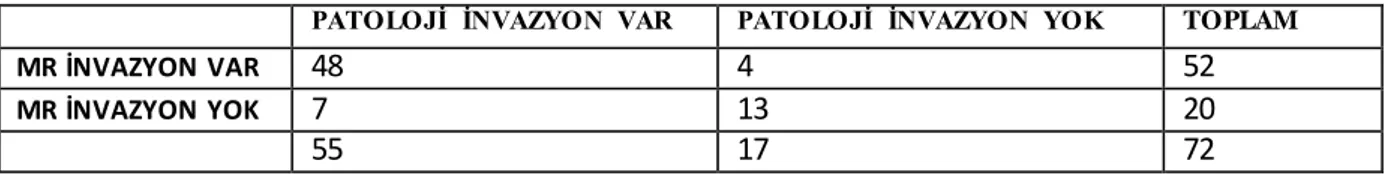
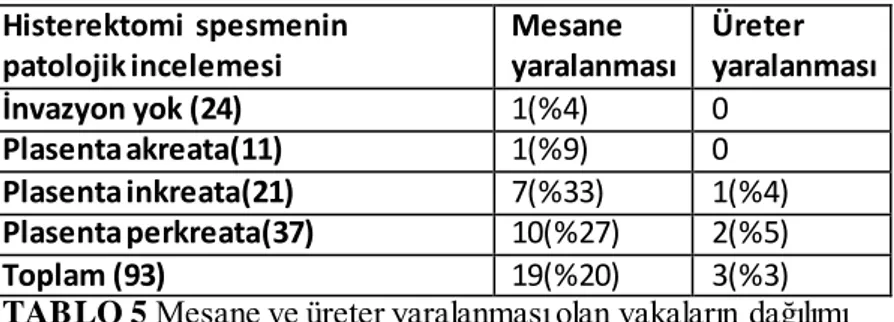
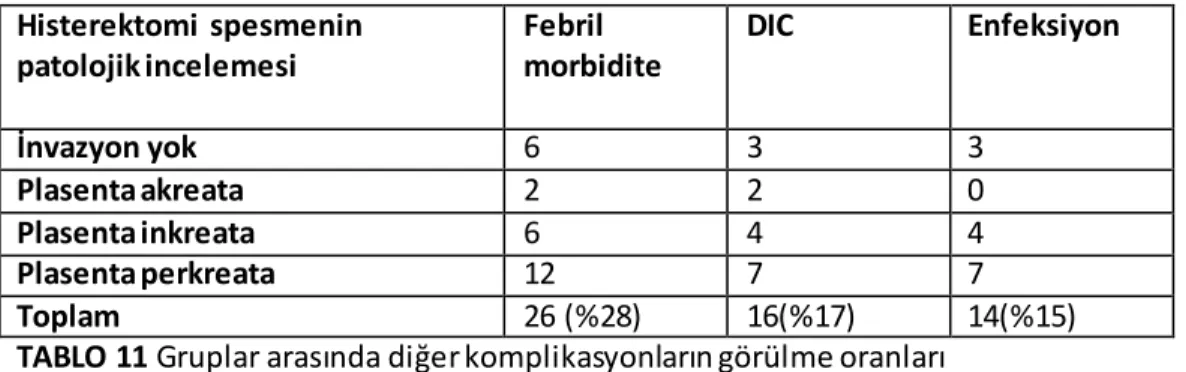
Çalışmada, peripartum histerektomi yapılan 93 plasenta previa totalis olgusu değerlendirildi. Bu dönemde plasenta invazyon anomalisi sıklığı 261 gebelikte bir olarak saptandık. Yine bu dönemde plasenta previa totalis nedeniyle sezeryan yapılan hasta sayısı 320’ dir. (61 doğumda 1) Bu 320 hastanın 93(%29) tanesinde peripartum histerektomi gereksinimi olmuştur. Bu hastaların histerektomi spesmeninin patolojik olarak incelenmesi sonucunda, hastaların 24 tanesinde invazyon yok, 11 tanesi akreata, 21 tanesi inkreata ve 37 tanesi perkreata olarak saptandık. Peripartum histerektomi yapılan hastalarda en sık neden olarak plasental invazyon anomalisi saptandık. Plasental invazyon anomalisi olan hastalarda doğumdaki ortalama gebelik haftası 36 hafta 1 gün olarak saptandı. Plasental invazyon anomalisi tanısında USG’nın sensitivitesi, spesivitesi, pozitif prediktif değeri, negatif prediktif değeri sırası ile yüzde 84, 75, 90, 62 olarak saptadık. Plasental invazyon anomalisi tanısında MRI’ın sensitivitesi, spesivitesi, pozitif prediktif değeri, negatif prediktif değeri sırası ile yüzde 87, 76, 92, 65 olarak saptadık. İnternal iliak arter ligasyonu 35 (%37) vakada gerçekleştirildi. Bu vakalarda toplam ERT (Eritrosit transfüzyonu) miktarı iliak arter ligasyonu yapılmayan hasta grubu ile kıyaslandığında daha fazla idi. 93 vakanın 19 (%20.4) tanesinde ameliyat esnasında mesane yaralanması meydana geldi. Bu vakaların 1 tanesi invazyonu olmayan grupta, 1 tanesi akreata, 7 tanesi inkreata ve 10 tanesi perkreata vakasıydı. 3 (%3.2) vakada (1 vaka inkreata, 2 vaka perkreata ) peroperatif üreter hasarı meydana geldiği saptandı. Bizim çalışmamızda invazyonu olmayan grupta toplam ERT transfüzyon miktarı 4.8 ünite iken invazyonu olan grupta ise 6.15 ünite olarak saptadık. ( Akreata 5.1, İnkreata 6.4, Perkreata 7 ünite)Sonuç:
Plasental invazyon anomalisi olan vakaların başarılı şekilde yönetimi, risk faktörlerinin belirlenerek antenatal dönemde ultrason ile tanının konulmasına dayanmaktadır. Tersiyer merkezde bu konuda tecrübeli multidisipliner ekiple hastanın yönetiminin yapılması maternal ve neonatal sonuçların düzelmesini sağlar. Bu hastalarda profilaktik internal iliak arter ligasyonunun kanama miktarını azaltmada faydalı olmadığı saptanmıştır. Hastanede yatarak takip edilen bu hastalarda doğumun 36. gebelik haftasında gerçekleştirilmesi ile5 maternal mortalite ve morbidite oranları arttırmadan fetal morbidite ve mortalite oranlarını azaltır. Cerrahi ekibin tecrübesi arttıkça, dikkatli parametriyal ve mesane disseksiyonu yapılarak masif transfüzyon ve cerrahiye bağlı komplikasyon oranları azalmıştır. Bu hastanın tanısı için yapılan ultrason yüksek doğruluk oranına sahiptir.
6
GİRİŞ VE AMAÇ
Plasenta akreata yönetimi multidisipliner bir yaklaşım gerektiren hayatı tehdit eden obstetrik bir durumdur.
Eskiden myometrial invazyon derinliğine göre plasenta akreata, inkreata ve perkreata terimleri kullanılırken günümüzde bunların hepsini tanımlamak için plasenta akreata, plasental invazyon anomalisi veya morbid adherent plasenta terimi kullanılmaya başlanılmıştır.
Plasenta akreata obstetri de karşılaşılan en morbid durumlardan birisidir. Son 20 yılda artan sezeryan ile doğum oranları ve ileri maternal yaş nedeniyle plasenta previa sıklığı ile birlikte onun komplikasyonu olan plasenta akreata insidansı giderek artmıştır (1). ABD’ de 1980’ li yıllarda sıklığı <1/2000 iken son yıllarda 1/500 gebelikte görüldüğü belirtilmiştir (2,3,4).
Ultrason tanıda yüksek sensitivite ve spesiviteye sahiptir. MRI (Manyetik rezonans görüntüleme), ultrason ile optimum değerlendirme imkanı olmayan az sayıda hasta için saklanmalıdır. Plasental invazyon anomalisi olan hastalar için optimum doğum zamanı 34-35. gebelik haftaları olarak belirtilmiştir. Bu hastaların başarılı şekilde yönetilebilmesi, mortalite ve morbidite oranını minimalize etmek için prenatal tanının doğru koyulması, cerrahi yönetim için multidisipliner takım çalışması gerekir (5).
Plasenta previa totalis ve akreata tanılı hastalara obstetrik hemoraji, preterm doğum ve olası histerektomi ve riskleri hakkında bilgi verilmeli, antenatal takipleri vakaya göre bireyselleştirilmelidir.
Plasenta invazyon anomalisi ihtimali yüksek olan hastaların kan bankası yetersiz olan, yeterli deneyime sahip ekibin olmadığı bölgelerden plasenta akreata yönetimi konusunda tecrübeli tersiyer merkezlere sevk edilmesinin maternal, fetal mortalite ve morbidite oranlarını azalttıgı kanıtlanmıştır (6,8).
Eski sezaryen skar hattına yerleşmiş plasenta previa vakalarında plasental invazyon anomalisi varlığında ileride fertilite isteği olmayan hastalarda plasenta yerinde bırakılarak yapılacak planlı preterm sezaryen histerektomi uygulaması önerilen tedavi şeklidir (7).
Tanımlanan obstetrik risk faktörleri sayesinde birçok vaka antepartum periyotta tanınmasına rağmen, tanı bazen doğum esnasında konulabilir. Planlı doğum amaç olmasına rağmen acil vakalar için her kurumun obstetrik hemoraji hasta yönetim protokolü olmalıdır. Plasental invazyon anomalisi ile ilişkili kontrol altına alınamayan hemoraji, peripartum histerektominin en yaygın endikasyonlarından biridir. Masif hemoraji ile ilişkili diğer komplikasyonlar DIC (Dissemine intravasküler koagulopati), ARDS (Akut respiratuar distress sendrıomu), böbrek yetmezliği, plansız cerrahi ve maternal ölümdür (2,3).
7 Bu çalışmanın amacı bölgenin en büyük refere 3. basamak hastanesi olan Ege Üniversitesi Tıp Fakültesi Hastanesi Kadın Hastalıkları ve Doğum bölümüne yatırılan, plasenta previa totalis ve plasental invazyon anomalisi nedeniyle peripartum histerektomi yapılan hastalarda gelişen maternal ve fetal komplikasyonlar, ultrason ve MRI’ ın plasenta invazyon anomalisini tanımadaki sensitivite ve spesivitesi ve bu hastaların optimum yönetimi hakkında bilgi vermektir.
8
GENEL BİLGİLER
Plasenta previa
Giriş
Plasenta previa plasentanın kısmen veya tamamen alt uterin segmente yerleşip internal servikal osu kısmen yada tamamen kapatması durumudur. Plasenta previa; maternal ve fetal morbidite ve mortaliteye neden olabilen 3. trimester kanamalarının en sık nedenidir (7).
Sezaryan doğum gereksinimi, ciddi antepartum ve peripartum kanama, DIC, hipovolemik şok, sezaryen histerektomi ve preterm doğum gibi risklerdeki artış fetal ve maternal riskleri arttırmaktadır. Gebeliğin 20. haftasından sonra ağrısız vajinal kanama şikayeti ile başvuran her hastada plasenta previa olasılığını akla getirerek dijital muayene öncesi plasentanın lokalizasyonunu belirlemek amacıyla ultrasonografi yapılmalıdır (2).
Servikal internal os ile olan ilişkisine göre 4 tipi mevcuttur (7).
Total plasenta previa: Plasenta internal servikal osu tamamen kapatır. Parsiyel plasenta previa: Plasenta internal servikal osu kısmen kapatır Marginal plasenta previa: Plasenta internal servikal osun kenarında sonlanır. Alt segment yerleşimli plasenta (low-lying): İnternal servikal osa uzaklık <2 cm
Complete Partial Marginal Low lying Şekil 1 Plasenta previa tipleri
9
İnsidans ve risk faktörleri
Plasenta previa insidansı çalışmalarda farklılıklar göstermektedir. İnsidansı 1000 doğumda 3.5-4.6 olarak saptanmıştır. Erken gebelik haftalarında birkaç kat fazla görülürken, doğumdan önce bu vakaların çoğunda plasenta previa hali izlenmez (9).
Risk faktörleri
(10,11,12,13) Plasenta previa gebelik öyküsü ( Riski 8 kat arttırır)
Sezaryen ile doğum öyküsü (Sezaryen ile doğum sayısı arttıkça risk daha fazla artar) Çoğul gebelik
Multiparite İleri anne yaşı İnfertilite tedavisi
İntrauterin cerrahi girişimler Sigara ve kokain kullanımı Erkek fetüs
Zenci ırk
Patogenez
Plasenta previa patogenezi tam olarak aydınlığa kavuşturulamamıştır. Bu konudaki hipotezlerden en çok kabul edileni cerrahi sonrasında oluşan skar dokusundaki anormal vaskülarizasyon ve sekonder lokalize hipoksinin defektif desidualizasyon ve fazla trofoblastik invazyona sebep olduğu hipotezidir.
Diğerleri ise önceki obstetrik cerrahi ve gebelikler sonucunda uterus üst segmentinde suboptimal endometrial alanların gelişimi sonucunda trofoblast implantasyonunun uterusun alt segmentine olması (14), diğer hipotez ise çoğul gebelik ve azalmış uteroplasental perfüzyona yanıt olarak artan plasental yüzeyin internal servikal osu kapatma olasılığının artmasıdır (15) .
Servikal bölgede olan kademeli değişiklikler ve alt uterin segmentteki elastik olmayan bağlantı bölgelerinde oluşan gerilme kuvvetinin kanamaya neden olduğu düşünülmektedir. Vajinal muayene ve cinsel ilişki sırasında intervillöz bölgede oluşacak hasar genellikle maternal kaynaklı kanamaya neden olur (9,10).
Klinik özellikler
Plasenta previa da en karakteristik semptom genellikle gebeliğin ikinci yarısından sonra görülen ağrısız vajinal kanamadır. Kanama daha erken dönemde de meydana gelebilir. Başlangıçtaki kanama sonucu ölüm çok nadirdir.
Gebeliğin 10-20. haftaları arasında rutin ultrason muayenesi esnasında %1-6 hastada plasenta previa hali izlenir. Bu hastaların çoğu asemptomatiktir ve %90’ ında ilerleyen
10 gebelik haftalarında previa görünümü kaybolur. Bu durumu açıklamak için 2 teori ortaya atılmıştır (16).
1. Alt uterin segmentin uzunluğu 20. gebelik haftasında 0.5 cm iken termde 5 cm’ den fazladır. Alt uterin segmentin gelişimi ile plasentanın alt ucu internal servikal os’ dan uzaklaşır.
2. Rölatif olarak sabit uterus içerisinde trofoblastik dokunun tek yönlü fundusa doğru büyümesi plasentanın yukarıya göçü ile sonuçlanır. Bu duruma trophotropism denir. Anterior plasentanın, posterior plasentaya göre ilerleyen gebelik haftalarında kaybolma ihitimali hem daha fazla hem de daha hızlıdır. Plasentanın internal servikal kanala uzaklığı plasenta previa halinin devam edip etmeyeceği hakkında en iyi göstergedir. Plasenta previa tanısı ne kadar erken gebelik haftasında konursa sonrasında gerileme ihtimali o kadar yüksektir.
Vakaların %70-80’ inde ağrısız vajinal kanama karakteristik klinik bulgudur. Hastaların %10-20’ de kontraksiyon ile birlikte olan kanama ablasyo plasenta kliniği ile karışmasına sebep olur (17).
Hastaların yaklaşık üçte birinde 30. gebelik haftasından önce kanama meydana gelir ve bu grupta perinatal mortalite, preterm doğum ve kan transfüzyonu riski daha fazladır. Vakaların üçte biri 30-36. gebelik haftaları arasında semptomatik olurken, geri kalan vakalarda ilk kanama 36. gebelik haftasından sonra olur. Hastaların %10’ luk bir kısmında ise hiç kanama olmadan terme ulaşır (17).
Kanamanın ne zaman, ne kadar, ne sıklıkla ve hangi hastada meydana geleceğini tahmin etmek mümkün değildir. Plasenta previa totalis vakalarında, servikal uzunluk < 3cm, plasenta uç kısmının kalınlığı> 1cm olan vakalarda kanama riskinin daha fazla olduğunu ifade eden yayınlar mevcuttur (18).
Plasenta previa ile ilişkili durumlar
Plasenta previa vakalarında bazı gebelik komplikasyonları artmış olarak saptanmıştır. Bu komplikasyonlardan en önemli ve ciddi olanı plasenta invazyon anomalileridir.
Preterm doğum ve membran rüptürü: Antepartum kanama nedeniyle preterm doğum ve membran rüptürü riski artmıştır.
Malprezentasyon: Plasentanın büyük bir kısmının alt uterin segmenti işgal etmesi nedeniyle bu hastalarda malprezentasyon sıktır (19).
İntrauterin gelişme geriliği: İntrauterin gelişme geriliği riskinin arttığını belirten çalışmalar olsa da bu konu tartışmalıdır. İntrauterin gelişme geriliğine sebep olmadığı veya riski minimal arttırdığı görüşü son yıllarda ağırlık kazanmıştır (12,20).
Vasa previa ve velamentöz umblikal kord: Bu durumlar oldukça ender görülmesine rağmen plasenta previa vakalarında daha sık gözlenir.
11 Konjenital anomali: Popülasyon dayalı çalışmalarda plasenta previa ile komplike gebeliklerde konjenital anomali oranında az miktarda bir artış olduğu ifade edilse de tek bir sendrom veya anomali ile ilişkili bulunmamıştır (12,20,21).
Amniotik sıvı embolisi: Büyük bir popülasyon dayalı kohort çalışmasında plasenta previa ile amniotik sıvı embolisi arasında kuvvetli bir ilişki saptanmıştır.
Plasenta akreata: Uterin skara yerleşmiş plasenta previa vakalarında plasental yapışma anomalisi riski ileri derecede artmış olarak saptanmıştır. Uterin skarı olmayan plasenta previa vakalarında plasenta akreata riski % 1-5, 1 sezaryen öyküsü olan previa vakasında % 11-25, 2 sezaryen öyküsü olan previa vakasında % 35-47, 3 sezaryen öyküsü olan da %40, 4 ve daha fazla sezaryen geçiren previa vakalarında ise % 50-67 oranında PIA (Plasental invazyon anomalisi)’ si ihitimali olduğu belirtilmiştir (1).
Tanı
Gebeliğin 20. haftasından sonra vajinal kanaması olan hastada plasenta peviadan şüphelenilmelidir. Gebeliğin 2. ve 3. trimesterinde ultrason muayenesi olmayan hastada antepartum kanama durumunda elle muayene öncesinde ultrason ile plasentanın lokalizasyonu belirlenmelidir. Plasenta previa vakalarında elle muayene ciddi kanamaya neden olabilir. USG modern obstetride plasenta lokalizasyonunun belirlenmesinde en sık kullanılan görüntüleme yöntemidir. USG güvenilir, ucuz ve non-invaziv bir görüntüleme aracıdır. Tanı sırasındaki gebelik haftası doğruluğu önemli derecede etkiler. Erken gebelik haftalarında uterus alt segment henüz gelişmemiş olduğundan plasenta previa tanısı daha sık konulur. Plasenta previa tanısında santral plasenta previa totalis olmadıkça transabdominal ultrasonun yanlış pozitiflik oranı %25’ dir. Tranvajinal ultrason, transabdominal ultrasona göre plasentanın lokalizasyonunu belirlemede daha üstündür. Transabdominal ultrasonda plasenta previadan şüphelenilen ve plasenta lokalizasyonunun tam olarak belirlenemediği vakalarda mutlaka transvajinal ultrason ile doğrulama yapılmalıdır (22).
Dashe ve ark. 20-23. gebelik haftaları arasında plasenta previa tanısı alan hastaların sadece % 34’ünün, 32-35. gebelik haftaları arasında tanı alanların ise % 73’ ünün doğumda previa durumlarının devam ettiğini tespit etmişlerdir (23).
Translabial (transperineal) ultrason plasenta ve serviksi değerlendirmede mükemmel bir görüntü sağlar.
Transvajinal ultrasonla birlikte color ve pulsed doppler yapılarak vasa previa varlığının dışlanması tavsiye edilir. 3D ultrason kullanımı özellikle PIA tanısında doğruluk oranlarını arttırır (24).
Magnetik rezonans görüntüleme (MRI):
Plasentanın lokalizasyonunu belirlemede çok etkili olmasına rağmen pahalı olması, her yer de bulunmaması ve transvajinal ultrasonun sensitivitesinin yüksek olması nedeniyle rutin kullanılmamalıdır. Komplike plasenta previa vakalarında plasental invazyon varlığını değerlendirmede çok faydalı bilgiler sağlayabilir.
12
Yönetim
Plasenta previalı hastalar aşağıdaki klinik tablolar ile prezente olabilir: 1) Asemptomatik hastalar
2) Aktif kanamakta olan hastalar
3) Bir veya birkaç kanama epizodunu takiben stabil durumda olan hastalar Bu hastalarda aşağıdaki durumlar varlığında doğum gerçekleştirilmelidir.
Güven vermeyen fetal kalp atım trasesi Anne hayatını tehdit eden masif kanama
34. gebelik haftasından sonra belirgin vajinal kanama
Bu olgularda doğum şekli olarak sezaryen tercih edilmelidir. Anne hemodinamik olarak stabil değil ise veya fetal durum sıkıntılı ise genel anestezi genellikle tercih edilir. Anne hemodinamik olarak stabil ise ve fetal kalp hızı trasesi güven verici ise rejyonel anestezi tercih edilmelidir.
Morbidite ve mortalite
Plasenta previa antepartum (RR 9.8), intrapartum (RR 2.5), postpartum hemoraji (RR 1.9) riskini anlamlı oranda arttırır. Bu hastalarda kan transfüzyonu, postpartum hemoraji, uterin-internal iliak arter ligasyonu ve embolizasyon riski artmıştır. Risk özellikle plasental invazyon anomalisi olan hastalarda çok artmıştır (19).
Plasenta previa ile ilişkili maternal mortalite oranı gelişmiş ülkelerde %1’ in altındadır. Gelişmemiş ülkelerde evde doğum, maternal anemi, tıbbi bakımın eksikliği nedeniyle maternal mortalite oranı daha yüksektir (19).
Neonatal
Neonatal morbidite ve mortalite oranları obstetrik bakımın düzelmesi (antenatal steroid, doğumun mümkün olduğunca geciktirilmesi, neonatal bakımın iyileşmesi) nedeniyle son yıllarda daha düzelmiştir. Bu hastalarda neonatal morbiditenin en önemli sebebi preterm doğumdur (25).
Popülasyon dayalı bir çalışmada preterm doğum oranı 34-37. gebelik haftasında %28, 34. gebelik haftasından önce ise %17 olarak saptanmıştır (10).
Plasenta previa vakalarında sonraki gebelikte rekürrens şansı %4-8’ dir (11).
Doğum zamanlaması ve şekli
Doğum zamanı hastanın durumuna ve başka obstetrik endikasyonların varlığına bağlı olarak değişir. Plasenta previada perinatal ölüm oranı doğrudan doğumdaki gebelik haftasıyla ilişkilidir. İzlem tedavisi ile plasenta previalı olgularda hem anne hem de fetus için en düşük riski alarak optimum fetal gelişimin sağlanması ile, perinatal mortalite ve morbiditenin
13 azaltılması amaçlanmalıdır. Tokolitik tedavi preterm eylem nedeni ile başvuran olgularda mantıklı olabilmektedir.
Komplike olamayan plasenta previa vakalarında doğum amniosentez ile fetal akciğer gelişimine bakılmaksızın 36-38. gebelik haftasında önerilir. Bu önerinin arkasındaki mantık gebeliğin devamı ile ilgili riskler (ciddi kanama, acil programsız doğum) bu gebelik haftalarında ki prematurite ile ilgili risklerden fazladır (26,27).
Plasentanın ucu ile servikal os arasındaki mesafe 20 mm den fazla ise başka bir kontrendikasyon yokluğunda normal doğum denenebilir. Fakat bu hastalarda travay esnasında olabilecek kanamalara karşı hazırlıklı olunmalıdır (16,22).
Tokoliz
Tokoliz bazen semptomatik plasenta previa gebeliklerinde uterin kontraksiyonları ve kanamayı azaltmak için kullanılabilir. Semptomatik previa totalis vakalarında gözlemsel çalışmalarda tokolitik tedavinin anne ve fetüs üzerine yan etki oluşturmadan gebelik haftasını ve doğum ağırlığını anlamlı olarak arttırdığı saptanmıştır. Bu çalışmada total kan kaybı ve transfüzyon miktarı üzerine tokoliz kullanımının etkisi olmadı belirtilmiştir. Bu hastalarda tokolitik olarak indometazin kullanımı trombosit fonksiyonlarını baskıladığı için önerilmez (28).
Antenatal kortikosterioid
Gebeliğin 23-34. haftaları arasında antenatal kortikosteroid uygulaması semptomatik plasenta previa hastalarında uygulanmalıdır. Asemptomatik hastalarda ve ilk kanama 34. gebelik haftasından sonra olan vakalarda yapılması önerilmez.
Akut kanama sonrası konservatif yönetim
Semptomatik plasenta previa vakalarının çoğu başlangıçta destek tedavisine cevap verir ve acil doğum gerekmez. Bir gözlemsel çalışmada semptomatik previalı vakaların yarısında en az 4 hafta içinde doğum gerçekleşmemiştir (17,29).
Plasenta previa hastaların takibinde hastaların ayaktan ve yatarak takip edilmesi arasında morbidite yönünden anlamlı fark saptanmamıştır (29).
Anti-D İmmunglobulin uygulanması
Fetomaternal yüzeyin bozulması teorik olarak fetomaternal transfüzyon ile sonuçlanabilir. Semptomatik previa vakalarında Rh uyuşmazlığı durumunda Anti-D immunglobulin verilmesi önerilir. Fazla miktarda bir kanama olmaması durumunda 3 hafta içinde kanamanın tekrarlaması durumunda tekrar yapılmasına gerek yoktur.
14
Serklaj
Servikal serklaj uygulamasının alt uterin segment gelişimini etkileyerek plasental ayrılmayı hızlandırdığı düşünülmektedir. Az sayıdaki çalışmada plasenta previa vakalarında servikal serklaj yapılmasının 34. gebelik haftasından önce doğumun gerçekleşmesini azalttığı (RR 0.45 95% CL 0.23-0.87) belirlenmiştir. Yüksek kaliteli yayınlar olmadığından plasenta previa vakalarında profilaktik serklaj şu an için önerilmez. Stabil previa vakalarında servikal yetmezlik için serklaj uygulanabilir (30).
Sezaryen prosedürü
Doğumda 2-4 ünite ERT hazırlanmış bulundurulmalıdır. Daha önce sezaryen ile doğum öyküsü olmasa bile bu hastalarda plasenta akreata ve histerektomi riski arttığı için sezaryen histerektomi için gerekli hazırlıklar yapılmalıdır. Fetal damarlarda kanamaya yol açarak anemiye neden olabileceğinden mümkün olduğunca plasentaya zarar verilmemelidir.
Plasentanın çıkımından sonra plasental yataktan kanama meydana gelebilir. Bu durumda endouterin hemostatik kare sütürler, intrauterin baloon yerleştirilmesi ve uterin kompresyon sütürleri atılabilir. Ayrıca plasental yatağa subendotelial vazopresin enjeksiyonu kanamayı durdurmada etkili olabilir. 20 mL salin içine 4 ünite vazopresin uygulamasının morbiditeye yol açmadan kanamayı azalttıgı belirtilmiştir (31).
15 MORBİD ADHERENT PLASENTA – PLASENTAL İNVAZYON ANOMALİSİ
(Plasenta akreata, inkreata, perkreata)
Plasentanın myometriyuma olan invazyon derecesine göre akreata/inkreata/perkreata olarak tanımlanmaktadır (2,3,14).
Plasenta akreata: Koryonik villuslar desidua bazalis tarafından sınırlanmak yerine
myometriuma yapışırlar.
Plasenta inkreata: Koryonik villuslar myometriumu penetre etmiştir.
Plasenta perkreata: Koryonik villuslar serozaya kadar hatta komşu organları penetre etmiştir.
Plasenta akreata, inkreata ve perkreata patolojik bir tanı olduğundan son yıllarda bunların hepsine birden plasenta akreata, morbid adherent plasenta, plasental invazyon anomalisi tanımı kullanılmaya başlanmıştır.
Plasenta akreatayı myometriuma yapışan plasental dokunun miktarına dayanarak total plasenta akreata, parsiyel plasenta akreata veya fokal plasenta akreata olarak sınıflandırma da yapılmıştır.
Patoloji
Myometrial invazyon derinliğine bağlı olarak (yüzeyel, derin ve tüm uterus duvarını penetre etmiş) akreata, inkreata ve perkreata tanısı konulur. Fokal akreata tanısı histerektomi olmayan hastada kürtaj materyalinde plasentaya yapışık myometrial fragmanların varlığı saptanarak konulabilir.
İnsidans
Plasental invazyon anomalileri olan hastalar histolojik olarak sınıflanırsa vakaların %81.6 plasenta akreata, %11.8 plasenta inkreata, %6.6 plasenta perkreata olarak saptanmıştır (32).
ABD’ de 1950’li yıllarda çok ender görüldüğü belirtilmiştir. (1/30000 doğumda) 1980-1990 yıllarında insidansı belirgin olarak artmaya başlamış ve 2008-2011 yılları arasında ABD’ de 115.000 doğum içinden bir incelemede 731 doğumda 1 görüldügü hesaplanmıştır (1,4,33). Son yıllarda bu artışa en büyük katkısı olan artan sezaryenle doğum oranlarıdır. Kanada’ da 2009-2010 yılları arasında plasenta akreata insidansı 695 doğumda 1 olarak hesaplanmıştır (2).
16
Patogenez
Plasenta invazyon anomalisi patogenezi tam olarak açıklığa kavuşturulamamıştır. Plasenta akreata, desidua basalis ve nitabuch zonunun kısmen veya tamamen yetersiz gelişimi veya yokluğu sonucu oluşur. Çok yaygın olarak öne sürülen teori de defektif desidualizasyon (ince, zayıf yada oluşmamış desidua), önceki cerrahiye veya anatomik faktörlere bağlı plasentanın direk myometriuma yapışması sorumlu tutulmuştur. Vakaların % 80’ de sezaryen ile doğum öyküsü, küretaj ve myomektomi olması bu teoriyi destekler (14,34).
Diğer teori ise aşırı ekstravillöz trofoblastik invazyon veya histerotomi skar bölgesindeki defektif maternal vasküler remodeling sorumlu tutulmuştur.
Uterin skarın kısmi veya tam ayrılması ile ekstravillöz trofoblastların derin myometrium, seroza ve ötesine ilerlemesi ile plasenta inkreata ve perkreata oluşabilir. Patolojik invazyonun uzanımını regüle eden faktörler tanımlanmamıştır (14).
Risk faktörleri
Plasenta akreata için en önemli risk faktörü öncesinde sezaryen ile doğum sonucu myometriumu hasarlanmış hastada şimdiki gebelikte plasenta previa varlığı ve plasentanın altta yatan hasarlı uterin skar üzerine yerleştiği gebeliklerdir. Plasenta akreata saptanan çoğu kadın risk faktörüne sahiptir ve bu durum antenatal olarak çoğu hastada tespit edilebilir. Plasenta previa hastalarında PIA sıklığı sezaryen ile doğum sayısı ile ilişkili olarak artar (1). Plasenta previası olan vakalarda; sezaryen olmayan, bir, iki, üç, dört veya daha fazla sezaryen öyküsü olan hastalarda PIA insidansı sırası ile %3, %11, %40, %60, % 67 olarak saptanmıştır.
Plasenta previa yokluğunda PIA sıklığı yine geçirilmiş sezaryen doğum sayısı ile artar. Plasenta previa yokluğunda PIA sıklığı bir, iki, üç sezaryen geçirmiş hastada sırası ile % 0.3, % 0.6, % 2.4 olarak saptanmıştır (1).
Diğer risk faktörleri
(2,35,61) Uterin kaviteye girilen myomektomi öyküsü, Ektopik gebeliğin kornual rezeksiyonu Endometrial ablazyon, Dilatasyon/küretaj, İntrauterin adezyon
Sezaryen skar gebeliği, İleri maternal yaş > 35 Pelvik radyasyon öyküsü, İnfertilite
İlginç olarak PIA sıklığı erkek fetüslerde daha sık gözlenir (36).
Klinik prezentasyon
Anormal implante plasenta, genellikle risk faktörüne sahip hastalarda (plasenta previa varlığı, önceki sezaryen doğum) plasentanın prenatal sonografik değerlendirilmesi esnasında tanınır. Bazen PIA’ nin ilk klinik tespiti plasentanın elle çıkarılma girişi esnasında hayatı tehdit eden çok fazla kanama olması ile tanınır.
17
Plasenta akreata tanısı
Doğum öncesi antenatal dönemde plasenta akreata tanısını koymak, maternal ve neonatal morbidite ve mortaliteyi en aza indirmek için multidisipliner takım çalışmasına imkan sağlar.
PIA tanısını koymada doğruluğu kesin olan tek bir tanısal test yoktur. Tanı genellikle daha önce geçirilmiş sezaryen ameliyatı olan ve plasenta previa veya alt segment yerleşimli plasenta varlığında görüntüleme yöntemleri ile PIA anomalisi varlığının desteklenmesi ile konulur. Kesin tanı histerektomi materyalinin doku örneklerinde akreatanın histolojik olarak saptanması ile konur. Tanı genellikle ultrason ile konulmasına rağmen bazen şüpheli vakalarda MR ile tanıyı desteklemek gerekebilir (37,38).
Görüntüleme
Ultrason
Plasentanın yerleşimi ve implantasyonu değerlendirmek için en faydalı araç TVUS veya TAUSG’ dir. TVUSG özellikle posterior yerleşimli plasenta olmak üzere görüntülemede daha üstün ve güvenilir bir yöntemdir. Bu nedenle tüm plasenta previa ve akreata düşünülen vakalarda transvajinal ultrason ile değerlendirme yapılmalıdır.
2013 yılında 23 çalışmanın değerlendirildiği bir metaanalizde prenatal ultrasonun plasental invazyonu saptamada sensitivite %90.7 (95% CI 87.2–93.6), spesivite %96.9 (95% CI 96.3–97.5), pozitif prediktivite değeri 11 (95% CI 6–20) ve negatif prediktivite değeri 0.16 (95% CI 0.11–0.23) olarak saptanmıştır (39).
PIA prenatal tansında gri skala ultrason mükemmel bir tanı aracıdır. Sensitivitesi %77-87, spesifitesi %96-98, pozitif prediktif değeri %65-93, negatif prediktif değeri %98 olarak belirtilmiştir (40,45).
Ancak bu çalışmalar akreata için yüksek riskli hasta popülasyonunda yapılmış çalışmalardır ve tek bir deneyimli uzman tarafından yönetilmiştir. Yeni bazı yayınlarda akreatalı ve akreatasız previa totalis vakalarının görüntüleri deneyimli doktorlar tarafından körlemesine değerlendirilmiş ve oldukça düşük doğruluk oranları saptanmıştır. Sensivite %53, spesivite %88, pozitif prediktif değer %82, negatif prediktif değer %82 olarak saptanmıştır (41).
Bu veriler sonucunda ultrason ile akreata tanısının basit ve kolay olmadığını bilmek önemlidir.
1. trimesterde PIA destekleyen ultrason bulguları (42,44) Alt uterin segmente yerleşmiş gestasyonel sac varlığı Plasental yatakta multiple vasküler bölge olması Gestasyonel sacın sezaryen skar bölgesine yerleşmesi
18 1. Trimesterdeki tanının doruluğu belirsiz olmasına rağmen bu bulgular saptanan, sezaryen ile doğum öyküsü olan ve ilk trimester gebelik terminasyonu yapılacak hastalarda fazla kanama yönünden hazırlıklı olunmalıdır.
2. ve 3. Trimesterde PIA destekleyen ultrason bulguları (43,44)
Plasental homojenitenin kaybı (venöz gölcükler ve plasentanın içinde multiple vasküler laküner görünüm (İsviçre peyniri görünümü)
Plasentanın arkasındaki normal hipoekoik bölgenin kaybı veya retoplasental myometrial kalınlık < 1 mm
Mesane ve uterus seroza yüzeyi arasındaki normal devamlılığın bozulması veya kaybı, mesanenin posterior duvarına doğru uterusun bombeleşmesi
Plasenta akreatalı vakalarda birçok tanısal kriter genellikle birlikte bulunur ve bu doğruluğu arttırabilir. Multiple vasküler laküner görünüm gebeliğin 2. trimesterinde PIA için en yüksek sensitivite, pozitif prediktif değer ve düşük yanlış pozitifliğe sahip marker olduğu belirtilmiştir. Bu bulgunun patogenezi, plasentanın uzun dönem pulsatif kan akımına maruz kalması sonucunda oluştuğudur. Özellikle 4 veya daha fazla lakün varlığında PIA riski belirgin olarak artar. Multiple vasküler lakün yokluğunda plasenta akreata saptanan vakalar bildirilmiştir (45).
Color doppler USG ile PIA destekleyen bulgular (46,47) Diffüz yada fokal intraparankimal laküner akım
Vasküler gölcüklerde türbülan akım (Pik sistolik velosite 15 cm / sn üzerinde) Seroza mesane yüzeyinde vaskülarite artışı
Belirgin subplasental venöz kompleks MRI
Ultrason da olduğu gibi obstetrik MRI deneyimine sahip uzman tarafından yorumlanmalıdır. Ayrıca doğru tanı için çekilen MRI görüntülerinin yüksek kalitede olması gerekmektedir.
PIA destekleyen MRI bulguları (48,49)
Mesaneye doğru uterusun bombeleşmesi Plasenta içerisinde heterojen sinyal yoğunluğu
T2Wgörüntülemede intraplasental karanlık bantların varlığı Anormal plasental vaskülarizasyon, mesanenin çadırlaşması Myometriumda bölgesel kesintiler
2014 yılında 18 çalışmayı içeren ve PIA riski olan 1010 gebenin incelendiği bir gözden geçirmede MRI’ ın sensitivitesi %94 (95% CI 86.0-97.9), spesivitesi %84 (95% CI 76.0-89.8), pozitif prediktif değer 5.91 (95% CI 3.73-9.39) ve negatif prediktif değer 0.07 (95% CI
19 0.02-0.18) olarak saptanmıştır. Ayrıca MRI doğruluğu yüksek oranda inceleyen radyologun tecrübe ve deneyimine bağlıdır (50).
Plasenta akreata tanısında ultrason ile birlikte MRI kullanımı çok az hastada cerrahi yönetimi değiştirmeye neden olur. Ultrasonda invazyon düşünülen fakat çekilen MRI’ da invazyon saptanmayan hastaların çoğunda histerektomiye ihtiyaç duyulmuştur (51).
MRI’ ın USG’ den faydalı olabileceği 2 durum mevcuttur (51). Posterior plasenta akreata şüphesi, Obez hasta
Myometrial ve parametrial invazyon derinliğinin değerlendirilmesi, plasenta anteriorda ise mesane invazyonunun değerlendirilmesi
PIA’ nin antepartum tanısı USG ve/veya MRI kullanılarak %90 yakın oranda başarılabilir. Gri skala USG primer tanı aracı olmalıdır. İntraplasental lakünlerin varlığı ve mesane duvarı-uterus serozası arasında düzensiz görünüm en güvenilir USG bulgularıdır (7). Color doppler USG de türbülan akım değerli ek bulgudur. USG ile tanı konulamayan veya arada kalınan vakalarda MRI kullanımı önerilebilir (7).
Godilinium kontrast kullanılarak MR görüntüleme konusunda tartışmalar devam etmektedir. American College of Radiology cemiyeti gebelikte intravenöz godilinium kullanımından kaçınılması gerektiğini ve sadece kesin gereklilik durumunuda kullanımını önermiştir.
Labaratuar bulguları
Yükselmiş maternal serum AFP düzeyi
Maternal serum AFP (>2-2.5 MOM (OR, 8.3; 95% CI, 1.8 –39.3) ve maternal serum free beta-human chorionic gonadotropin >2.5MOM (OR, 3.9; 95% CI, 1.9 –9.9) olmasının plasenta akreata için bağımsız risk faktörü olduğu belirtilmiştir. Yükselmiş bir MSAFP değeri ultrasona dayalı PIA tanısını desteklese de akreata tanısında tek başına kullanılması doğru değildir. Ayrıca normal bir MSAFP değeri PIA ihtimalini ortadan kaldırmaz (52,53).
Bir çalışmada PIA olan 20 kadının 9’ da (%45) 2. trimester MSAFP değeri 2.5 MOM üzerinde saptanmıştır (52).
Başka bir çalışmada PIA olan 11 kadının 5’ de (%45) 2. trimester MSAFP değeri 2 MOM üzerinde saptanmıştır (53).
Doğum zamanı
Plasenta akreata vakalarında doğum zamanı bireyselleştirilmelidir. Bu kararda hasta, obstetrisyen ve neonatalog birlikte tartışarak bir karara varmalıdır. PIA anomalisi olan hastalarda planlı doğum için optimum zaman tartışmalıdır. Bazı çalışmalarda 34 0/7 – 35 6/7 gebelik haftalarında PİA’ de doğum tavsiye edilmektedir. Bazı çalışmalarda ise gebeliğin 34.
20 haftasında bir kür betametazonun uygulanması ve 48 saat sonra doğumun gerçekleştirilmesi önerilmektedir (2,54,55).
Bu strateji ABD’ de Texas bölgesinde 90 vaka ile yapılan bir çalışmada desteklenmiştir. Vakaların 57 tanesinde doğum 34-35. gebelik haftasında multidisipliner akreata takımı tarafından gerçekleştirildi ve acil cerrahi gereksinim ve buna bağlı morbidite anlamlı oranda az olarak saptandı (5).
Ancak bu yaklaşım tartışmalıdır. Birçok vakanın 36. gebelik haftasına komplikasyonsuz olarak ulaştığını ifade eden yayınlarda mevcuttur (55).
PIA olan hastaların %93’ ü 35. gebelik haftasından sonra kanadığı saptandığından bu şekilde deneyimli cerrahi ekip ve yardımcı personel mevcudiyeti sağlanabilir. Planlı doğum ile; kısa ameliyat süresi, az transfüzyon ve yoğun bakım ihtiyacı gereksinimi ortaya çıkar. Planlı doğum ile anne ve bebek açısından sonuçların en iyi olduğu belirtilmiştir (2,37,38,48,54). Sonuçta sıklıkla preterm doğum gerekeceğinden birçok bebeğin yenidogan yoğun bakım ihtiyacı olur (5,37,56).
Doğumun başlangıcından önce planlı sezaryen histerektomi yapılan vakalarda acil doğum grubuna göre morbiditede anlamlı azalma saptanmıştır. Kan kaybı ve morbidite plasenta çıkarma girişimi yapılmadan histerektomi yapılan grupta daha az olarak saptanmıştır (6,8,37,56).
PIA komplike gebeliklerde perinatal sonuçlar ile ilgili bilgiler sınırlıdır. PIA sahip 310 hastayı içeren bir vaka kontrol çalışmasının sonucunda preterm doğum oranında anlamlı artış (%11 karşın kontrol grubunda %1), SGA (%27 karşın kontrol grubunda %14) saptanmıştır (57).
Plasental invazyon derinliği ile neonatal sonuçlar arasında anlamlı bir ilişki saptanmamıştır (58).
PIA yönetimi
PIA’ nin gebelik sonuçları üzerine etkileri iyi tanımlanmış olmasına karşın bu konuda randominize kontrollü çalışma yoktur ve bu hastaların yönetimi için tavsiyeler vaka kontrol çalışmaları, iyi klinik uygulamalar ve kişisel deneyimlere dayanmaktadır.
Plasenta akreata vakalarının yönetiminde sonuçları iyileştirdiği belirlenen 6 madde belirlenmiş (6,8,59)
Deneyimli konsultan obstetrisyen Deneyimli konsultan anestezist Kan ve kan ürünü mevcudiyeti
Preoperatif planlanmış multidisipliner değerlendirme
Olası komplikasyonların anlatılması ve onam alınması (Histerektomi, plasentanın yerinde bırakılarak konservatif yönetim, girişimsel radyolojik müdahale)
21
Antenatal bakım
PIA şüphesi olan bütün hastalara hastalığın yönetimi ve potansiyel komplikasyonlar ( hemoraji, kan transfüzyonu, sezaryen histerektomi, maternal yoğun bakım ünitesine ihtiyac) hakkında mümkünse maternal fetal tıp uzmanı tarafından danışmanlık verilmelidir.
Plasenta akreatanın kesin tanısını koymak zor olabilir. Bu nedenle risk faktörü olan ve plasenta akreata şüphesi olan vakalar da yönetim, plasenta akreata varmış gibi düşünerek yönetmektir.
Demir eksikliği anemisi var ise tedavi ile düzeltilmelidir. 7 gün içinde erken doğum riski (antepartum kanama) olan 23-34 hafta arası gebelere antenatal kortikosteroid uygulaması yapılmalıdır. Hastanın Rh uyuşmazlığı var ise vajinal kanama durumunda Anti-D immunglobulin uygulanması yapılmalıdır.
NST ve biyofizik profil testi rutin olarak uygulanmaz, sadece obstetrik endikasyon varlığında uygulanmalıdır. Antenatal takipler vakaya göre bireyselleştirilmelidir. Plasenta akreata vakalarında fetal ölüm ve intrauterin gelişme geriliği açısından risk artışı olmadığından antenatal fetal izlem başka klinik risk faktörü yokluğunda normal gebelikle aynıdır (60).
PIA tanısı konulun hastalarda plasentanın seri sonografik değerlendirilmesi önerilmez. PIA başarılı yönetiminde multidisipliner takım çalışması çok önemlidir. Multidisipliner takım çalışması ile morbidite, kan transfüzyonu ihtiyacı ve erken relaparatomi riski azalmıştır. Bu hastaların evleri hastaneye yakın olmalı ve evde yanlarında sürekli bir bakıcı bulunmalıdır. Bu hastaların hangi gebelik haftasında hastaneye yatırılması gerektiği konusunda literatürde yeterli çalışma bulunmamaktadır.
Prenatal tanı gebelik sonuçlarını iyileştirir. Prenatal tanı alan vakalarda transfüzyon ihtiyacı ve maternal morbiditenin daha az görüldügü saptanmıştır (37,38).
Akreata deneyimi olan tersiyer merkezde doğum önerilen hastalar Ultrasonografi de plasenta akreata şüphesi
Plasenta previa ile birlikte anormal ultrason görünümü Plasenta previa olması ve sezeryan doğum öyküsü birlikteliği Anterior plasenta ile klasik sezaryen öyküsü birlikteliği Endometrial ablasyon ve pelvik radyasyon öyküsü
Plasenta akreata risk faktörü olan hastada ultrasonografi de plasenta akreatanın dışlanamaması
Multidisiplener ekip içerisinde
Plasenta akreata vakalarının yönetiminde sonuçları iyileştirdiği belirlenen 6 madde belirlenmiştir (8,59,61).
22 Maternal fetal tıp uzmanı (Bu konuda deneyimli)
Pelvik cerrah (jinekolojik onkolog, ürojinekolog) , kalp damar cerrahı, genel cerrah Ürolog, anestezist, girişimsel radyolog, erişkin ve yenidoğan yoğun bakım ünitesi Neonatalog, deneyimli yardımcı sağlık personeli
Hematolog ve kan merkezi
Genel yaklaşım
PIA şüphesi olan hastaların yönetimi için preoperatif bir planlama yapılması önemlidir. Preoperatif olarak konservatif yönetim ve sezaryen histerektomi için bilgilendirme ve hastanın tercihine dair yazılı onamı alınmalıdır. Burada amaç hastayı bilgilendirmek (yazılı onamını almak) ve planlı müdahale ile masif hemoraji, maternal morbidite ve mortalite riskini azaltmaktır. Sezaryen histerektomi, plasentanın uterus duvarından ayrılmadığı veya yerinde bırakılan vakalarda genellikle subinvolusyona bağlı kanama olduğundan genellikle gerekir. Genel yaklaşım sezaryen skar hattına yerleşmiş plasenta previa vakalarında ultrason PIA tanısını destekler ise plasentaya müdahale edilmeden sezaryen histerektomi yapmaktan yanadır. Bu yaklaşım kan kaybı ve komplikasyonları azaltır. Masif hemoraji ile başvuran PIA hastalarda konservatif yönetim ender olarak etkilidir ve histerektomi yapılmasının geciktirilmesi hastanın hayatını tehlikeye sokar. Gecikme; koagulopati, metabolik asidoz ve ölüm ile sonuçlanır (16,32, 37, 56).
Yapılan bir çalışmada 57 şüpheli akreata vakasında plasentanın yerinde bırakılması ve elektif histerektomi yapılması ile plasentanın ayrılmaya çalışıldığı vakalar karşılaştırıldı. Yoğun bakımda yatış, masif kan transfüzyonu, koagulopati, ürolojik hasar, relaparatomi gibi morbiditelerin plasentanın çıkarılmaya çalışıldığı grupta anlamlı olarak daha fazla gözlendi (%36 karşın %67) (56).
Özellikle operasyon sırasında geniş parametriyal disseksiyon ve retroperitoneal ekplorasyon konusunda tecrübeli bir cerrah olması arzu edilir.
İki büyük damar yolu açılmalıdır. Kan transfüzyonu ve majör hemoraji nedeniyle postpartum derin ven trombozu riski arttığı için pnömotik kompresyon aleti takılmalıdır. Transfüze edilecek kan ürünü miktarını tahmin etmek zordur. Sezaryen histerektomi yapılacak plasenta akreata vakalarında ortalama kan kaybı 2500-5000 ml’ dir. Bu nedenele yeterli miktarda eritrosit süspansiyonu, taze donmuş plazma, criyopresipitat, trombosit süspansiyonu doğum sırasında hazır bulunmalıdır. Bazı vakalarda çok daha fazla transfüzyon gereksini olabilir (5,37,38,56,62).
Masif hemoraji durumunda faydalanılacak bir algoritma olması gereklidir.
Akut normovolemik hemodilusyon, obstetrik hastalarda bu uygulama ile ilgili tecrübe kısıtlı olmasına rağmen bir seçenektir. İntraoperatif kanama az eritrosit kaybı ve az homolog kan transfüzyonu gereksini olur ve ihtiyaç halinde transfüzyon için otolog kan kullanılmış olur.
23 Otolog kan transfüzyonu; çoğu hastada kayıp bağışlanan miktardan çok daha fazla olduğundan genellikle faydalı değildir. İngiltere Obstetri ve Jinekoloji Derneği (RCOG) bu durumda otolog kan transfüzyonu kullanımını desteklemiyor (63).
Obstetrik hemoraji durumunda rekombinant faktör 7 kullanımı ile ilgil sınırlı sayıda çalışma olmasına rağmen faydalı olduğu düşünülmektedir. Fibrinojen seviyesi 100mg/dl altında olan vakalarda daha etkilidir.
PIA olan hastalarda histerektomi yapıldığında sıklıkla masif transfüzyona ihtiyaç olur. Mortalite ve morbidite oranlarını azalttığı gösterilmiş 1/1 ERT/TDP uygulaması önerilir (64). 3 yollu foley katater ve üreterel stent salonda hazır bulundurulmalıdır. Bazı vakalarda üriner trakt bütünlüğünü değerlendirmek gerekebilir.
Doğum odasında girişimsel radyolojinin kullanımı için floroskopinin bulunması invaziv radyolojik işlem gerektiğinde hastanın radyoloji ünitesine transfer edilme ihtiyacını azaltır.
Postoperatif bakım için ihtiyaç halinde bir yoğun bakım yatağı hazır bulundurulmalıdır. Bu hastalarda masif sıvı resisutasyonuna bağlı pulmoner ödem ve transfüzyon ile ilgili akciğer hasarı nedeniyle ventilasyon desteği gerekebilir. Postoperatif kanama durumunda derin pelvik venlerin embolizasyonu için girişimsel radyoloji tarafından müdahale yapılabilir. İntermittant pnömotik kompresyon aletleri derin ven trombozu riskini azaltır.
Anestezi
Gebeliğin kendine özgü fizyolojisi nedeniyle komplikasyon oranlarını azaltabilmek için obstetri anestezisi hakkında tecrübeli ve deneyimi anestezist gereklidir. Genel anestezi ve kontinu epidural anestezi planlı doğum için genellikle önerilen yöntemlerdir. Açıkça var olan dataların yetersizliğine rağmen ciddi hemoraji ve uzun operasyon süresi nedeniyle çoğu vakada genel anestezi tercih edilir
Nöroaksiyel anestezi uygulanıyor ise genel anesteziye ihtiyaç halinde hızlı şekilde dönebilmek için gerekli hazırlıklar yapılmalıdır. Acil vakalarda genellikle önerilen genel anestezi uygulanmasıdır.
Vital bulgular, idrar çıkışı, oksijenizasyon, hematokrit, elektrolit seviyesi ve koagulasyon durumu kontrol edilmelidir. Kan ürünü ve vazopressor kullanımı konusunda karar verebilmelidir. Hipotermi önlenmeli, kompresyon çorabı giydirilmeli, hastaya pozisyon verilirken sinir hasarını önleyici tedbirler alınmalıdır. İdeal olarak preoperatif konsultasyon ile değerlendirme yapılmalıdır. Hastalara 2 büyük damar yolu açılmalı, vakaların çoğunda arteryel ve santral venöz kateter ile hemodinamik durum monitorize edilmelidir.
.
350 Plasenta previa vakasını içeren büyük bir retrospektif çalışmada 210 hastaya rejyonel anestezi ve 140 hastaya genel anestezi uygulanmış. Genel anestezi grubunda daha fazla kan kaybı ve daha fazla transfüzyon ihtiyacı gerekmiş. Genel anestezi grubunda 2 hastada major morbidite (1 serebral emboli, 1 pulmoner emboli ) görülmüş. Plasenta akreata
24 olan 5 kadından 4 tanesi rejyonel anestezi uygulanmış fakat bunların 2 tanesinde genel anesteziye geçilmiş. Bu çalışmada acil vakaların çoğunda genel anestezi kullanılmış (65). Postoperatif plasenta akreata vakalarının yarısından fazlası yoğun bakım ünitesinde takip edilir. Ender durumlarda tüketim koagulopatisine bağlı venöz kanamanın durdurulamadığı vakalarda kompreslerle tampon yapılarak batın kapatılmadan hasta yoğun bakım ünitesinde mekanik ventilasyon ve sedasyon altında takip edilebilir. Bazı hastaların invaziv monitorizasyon ve vazopressor tedavi altında yoğun bakım ünitesinde yakın takip edilmesi gerekebilir (2,5,37).
Cerrah, anestezist, hemşire ve kan bankası arasında etkili iletişim komplikasyon oranını azaltmak için gereklidir. Bu pratik tecrübe yanında herbir vakanın sonrasında ekibin aralarında tartışması ile sonraki vakalarda sonuçlarda iyileşme sağlanabilr.
Plasenta akreata da ameliyat süresi uzundur ve doğumdan öncesi tanısı konulan vakalarda bile ortalama operasyon süresi 2-3 saattir (37,62).
Sürekli diffüz venöz kanama olan bazı vakalarda cerrahi olarak kanama kontrol altına alınamayabilir. Bu gibi vakalarda kompresler ile batının ve vajenin komprese edilmesi, aortik kompresyon ve klemp konulması koagulopatiyi düzeltmek, hemodinamik stabilizasyon için zaman kazanmak ve sonunda cerrahiyi tamamlamak için zaman kazandırabilir.
.
Balon kateter kullanımı ve arteryal embolizasyon
Akreata şüphesi olan vakalarda preoperatif olarak balon kateter kullanılmasının doğum sonrası olan hemorajinin kontrolünde faydalı olduğunu belirten yayınlar mevcuttur. Bu çalışmalarda balon kateter kullanımının kan transfüzyonu sayısı ve kan kaybını azalttıgı ve cerrahi süreyi kısalttığı belirtilmiştir. Hastalara preop kateter takılması ile ilgili riskler (tromboz, emboli, abse) hakkında bilgi verilerek yazılı onamı alınmalıdır (7,62,66).
Bu prosedürün faydalı olmadığını, hatta ciddi komplikasyonlara sebep olduğuna dair yayınlar vardır (67,68).
Balon kateter kullanımı hakkında fikir birliği oluşmamıştır ve profilaktif kullanımı tartışmalıdır. Bu prosedürün faydaları ve risklerini saptamak amacıyla daha fazla çalışmaya ihtiyaç vardır. Sadece seçilmiş hasta grubunda (PIA şüphesi olup fertilitesini korumak isteyen hasta, kan transfüzyonunu reddeden hasta) kullanılması faydalı olabilir fakat bu konuda kuvvetli kanıtlar yoktur.
Balon kateter yerleştirilirse bebek doğmadan önce plasental perfüzyon bozulacagından kateter şişirilmemelidir. Postoperatik kanama, tüketim koagulopatisi nedeniyle diffüz olabilir ve basitçe müdahalesi mümkün olmayabilir. Bazı vakalarda büyük pelvik venlerin radyolojik embolizasyonu hayat kurtarıcı olabilir. Girişimsel radyoloji masif postpartum kanama tedavisinde hayat kurtarıcı olabilir ve bu nedenle bu ünitenin plasenta akreata vakalarının yönetildiği merkezde bulunması arzu edilir (69).
25 SEZARYEN HİSTEREKTOMİ
Peripartum histerektomi genellikle doğum ve doğum sonrası 24 saat içinde yapılan histerektomidir. Peripartum sezaryen histerektomi, özellikle acil şartlarda yapıldığında çok riskli ve yüksek komplikasyon oranlarına sahip bir cerrahi işlemdir. Plasenta akreata günümüzde peripartum histerektominin en sık endikasyonunu oluşturmaktadır. Obstetrisyenler hastanın risk faktörlerini değerlendirerek peripartum histerektomi gerekebilecek hastaları öngörebilmelidirler. Bu özellikle PIA olan hastalar için çok önemlidir (70).
Plasenta akreata saptanan hastada aktif kanama varsa konservatif önlemler nadiren etkilidir. Bu hastalara konservatif yaklaşım hastayı tehlikeye sokabilir. Gecikme sırasında, masif kanama tüm organ sistemlerinde hipoperfüzyon, hipotermi, koagülopati ve metabolik asidoza neden olabilir.
Planlı sezaryen histerektomi bu vakalarda en sık uygulanan cerrahi müdahale olduğundan uygun ekipman (otomatik ekartör, sistoskopi, üreter stenti) operasyon salonunda hazır bulundurulmalıdır.
Dorsal litotomi pozisyonunda kalça abduksiyon ve hafif fleksiyonda hastaya pozisyon verilmesi yardımcı asistanın hastanın bacakları arasında durmasına, vajinal kanamanın takip edilebilmesine, ihtiyaç halinde üreter stent takılması veya vajinal tampon yerleştirilmesi gibi girişimlere olanak verir. Ameliyat beklenenden uzun sürebileceginden ameliyat esnasında olabilecek sinir basısına bağlı hasar ve hipotermi önlenmelidir.
Cilt ve uterin insizyon; plasentanın lokalizasyonuna, hastanın kilosuna, önceki geçirdiği cerrahi insizyonlara göre değişir. PIA düşünülen hastalarda genellikle yeterli batın eksplorasyonu ve uterus kesisini fundal yapabilmek için genellikle orta hat median kesi tercih edilir. Bir pfannenstiel insizyon ancak zayıf hasta, plasenta anteriorda olmayıp daha önce pelvik cerrahisi olmayan hastalarda tercih edilebilir. Pfannenstiel insizyon yapılan bir vakada perkreata durumu ile karşılaşır ise Cherney veya Maylard insizyon kullanılarak kesiyi laterale uzatmak veya ek bir vertikal insizyon (ters t) ile yeterli vizualizasyon sağlamak ve plasentadan uzak bir bölgeden uterin insizyonu yapmak için gerekli olur (32,56).
Plasenta akreata şüphesi olan vakalarda plasentadan uzak bir bölgeden histerotomi insizyonu yapılmalı, böylece plasentaya dokunmayarak konservatif tedavi seçeneği veya akreatanın doğrulanması durumunda masif hemoraji olmadan elektif histerektomi yapabilme seçeneği denenmelidir. İntraoperatif steril ultrason ile plasentanın lokalizasyonunu saptamak ve plasentaya düşülmeyecek şekilde histerotomi insizyon yeri belirlenmelidir. Bebek çıktıktan sonra plasentaya traksiyon yapmadan göbek kordonun bağlanması ve kan kaybını azaltmak için histerotomi insizyonunun kapatılması gerekir (37,56).
Bazı merkezler irrigasyon, drenaj ve gerekli durumlarda mesane disseksiyonu esnasında mesanenin şişirilmesi için 3 yollu foley kateterin mesane yerleştirilmesi önerirler.
Histerektominin şekli (total, subtotal) plasenta previa veya akreata vakalarında plasenta servikal stromayı invaze etmişse (bu patolojik inceleme yapmadan bilinemez) histerektomi
26 total yapılmadan kanama kontrol altına alınamaz. Total histerektomi yapılan grupta daha fazla mesane ve komşu organ yaralanması, pulmoner ve transfüzyon ile ilgili komplikasyonlar gözlenirken, supraservikal histerektomi yapılan grupta reoperasyon ve perioperatif ölüm daha sık gözlemlenmiştir (71).
Uterus serozası üzerinde plasentanın invaze olduğu bölgelere masif kanama riski nedeniyle künt travmadan kaçınmak gerekir.
Plasenta perkreata vakalarında vezikoservikal bölgenin disseksiyonu zor olabilir ve disseksiyon esnasında buradaki kollateral damarlardan masif kanama meydana gelebilir. Bu hastalarda mesane disseksiyonunu uterin arter etaplarından sonraya bırakmak komplikasyon ve hemoraji oranını azaltır.
Oksitosin uygulaması uterusun kan akımı kesilene kadar (uterin etabına kadar) uterusun tonusunu korumak için verilebilir. Bu hastalarda mesanenin disseksiyonu zor olabilir ve masif hemoraji meydana gelebilir. Parsiyel sistektomi gerekebileceğinden primer cerrahın tecrübesi yoksa jinekolojik onkolog veya ürologdan yardım istenebilir.
Yeterli batın eksplorasyonu sağlamak ve uterusun traksiyonu, vasküler ve üreter hasarını minimalize eder. Hastanın hemodinamik durumu stabil ise üreterlerin bilateral vizualize edilmesi üreter hasarını önlemek için oldukça önemlidir. Bir retrospektif çalışmada preoperatif üreter stenti yerleştirilmesinin ureter hasarı ve erken postoperatif morbiditeyi azalttığı belirtilmiştir (56).
İnternal iliak arter ligasyonu
Profilaktik internal iliak arter ligasyonu zaman alıcı, deneyim gerektirmesi, pelvik kanamanın kontrolü için vakaların %60’ ında inefektif (histerektomisiz) olması nedeniyle bu hasta grubunda önerilmez. Ayrıca gerekirse postoperatif selektif pelvik anjiografi ve embolizasyon işlemini engelller (72,73).
Bu yaklaşımın potansiyel komplikasyonlarının (kalçada nekroz v.b) faydalarına agır bastığı belirtilmiş ve profilaktik ligasyondan kaçınılması gerektiği belirtilmiştir. İnternal iliak arter ligasyonu yaparken posterior dalın distalinden ligasyon yapılmasına dikkat edilmelidir.
Plasental rezeksiyon ile uterusun korunması 2 durumda yapılabilir. Fokal akreata
Fundal yada posterior plasenta akreata
Plasenta akreatanın konservatif yönetimi
Bu yaklaşım için hastaların hemodinamik durumunun stabil olması, normal koagulasyon profiline sahip olması ve bu konservatif yönetim sonucunda gelişebilecek komplikasyonları kabul etmesi gerekmektedir. Hasta fertilitesinin korunması için çok istekliyse konservatif yaklaşım riskler (hemoraji, infeksiyon, intra ve postpartum histerektomi gereksinimi, ileriki gebelikteki suboptimal sonuçlar) hakkında bilgi verilerek denenebilir. Ayrıca çok ciddi hemoraji ve komsu organ hasarı olma ihitmali olan hastalar ve yeterli tecrübe ile deneyimi olmayan merkezde intraoperatif saptanan vakalarda konservatif yönetim denenebilir (74).
27 Bu yaklaşımda plasentaya dokunulmadan histerotomi yapılır ve bebek çıkarıldıktan sonra göbek kordonu baglanarak, plasentaya dokunulmadan histerotomi insizyonu kapatılır. Kanama olması durumunda uterotonik ajanlar, kompresyon sütürleri, balon tamponad, uterin arter embolizasyonu ve uterin arter ligasyonu yapılabilir (75).
PIA olan 434 hastanın gözden geçirildiği bir çalışmada ciddi vajinal kanama %53, sepsis %6, sekonder histerektomi %19, sonrasında gebelik %67 (%15-%73), ölüm %0.3 (0-%4) görülmüştür (76).
Başka bir çalışmada konservatif yönetilen 167 PIA olan hasta değerlendirilmiştir. 131 (%78) kadının uterusu korunmuştur. 18 hastada ciddi hemoraji nedeniyle 24 saat içinde
histerektomi gerekmiştir. 18 hastada komplikasyonlar nedeniyle histerektomi gerekmiştir. 10 hastada ciddi morbidite gelişmiştir. (Sepsis, vezikouterin fistül, uterin nekroz). Uterusu korunan hastalarda plasental rezorbisyon ortalama 13.5 haftada (4-60 hafta) olmuş ve bu hastaların %25’ inde ek bir işlem yapmak gerekmiştir (74).
Uzun dönem reproduktif sonuçlar suboptimal ve eldeki veriler sınırlıdır. Bu vakalarda intrauterin sineşi, amenore, rekürren PIA olma olasılığı artmaktadır (77,78).
Konservatif yönetilen hastalarda sonraki gebeliklerin sonuçları ilgili yayınlar enderdir. Bu hastalarda daha sonraki gebelikte rekürren plasenta akreata oranı retrospektif bir çalışmada %17-29 olarak saptanmıştır (78).
Metoteksat kullanımı
Folat antagonisti metotreksatın PIA’ nin konservatif tedavisinde kullanımı ile ilgili az sayıda çalışma vardır. Doğumdan sonra trofoblastik dokunun ömrü uzun olmadığından tedavinin etkinliğinin olmayacağını savunan görüşler vardır. Ciddi yan etkileri olabilir. Optimum doz ve uygulama yolu belirsizdir. Böylece plasenta akreatanın konservatif yönetimi sonrasında metotreksat kullanımının faydalı olduğuna dair inandırıcı sonuçlar yoktur (61).
Ameliyat esnasında tanınan PIA
Bazı vakalar ilk olarak ameliyat esnasında tanınabilir. Batına girilince plasental doku alt uterin segmenti ve mesaneyi invaze etmişse, uterin seroza üzerinde yaygın vaskülarite, fıçı gibi pelvis yan duvarlarına doğru genişlemiş alt uterin segment varsa PIA varlığı akla gelmelidir. Uterus ve ekstrauterin uzanım gösteren plasental bölgelerin minimal manuplasyonuna dikkat edilemez ise hayatı tehdit edici masif kanama başlayabilir. Hastanın hemodinamik durumuna, ameliyatın yapıldığı merkeze, cerrahi ekibin tecrübesine bağlı yönetim değişir.
Bu durumda
Yeterli deneyime sahip uzman ve yardımcı personel yoksa, fetal ve maternal iyilik hali varsa uterus ılık bir komprese sarılır, gerekli hazırlıklar yapılır ve tecrübeli ekip gelene kadar
28 beklenir. Merkez donanımlı bir yer değil ise batın kapatılarak hasta bu konuda deneyimli bir merkeze sevk edilir.
Hastanın masif kanaması var veya fetüs kaynaklı bir durum sözkonusu ise plasentaya düşmeden bebek çıkarılarak tecrübeli ekibin gelmesi beklenir. Merkez donanımlı değilse bebek çıkarıldıktan sonra plasentaya dokunmadan histerotomi insizyonu kapatılarak uygun bir merkeze sevk edilir.
Operasyon sırasında hayatı tehdit eden durdurulamayan kanamada sıvı ve kan ürünü replasmanı, kanayan bölgeye elle ve abdominopelvik kompres koyarak bası, infrarenal aortik kompresyon, aortun cross clamplenmesi yapılmalıdır. Bu işlemler hastanın hemodinamisi stabil olana kadar zaman kazancı sağlayabilir. Direk perkreata alanlarına basınç uygulanması bu alanlardan kanamayı arttıracağından kaçınılmalıdır.
Konservatif tedavi sonrası fertilite ve tekrarlama riski
Konservatif tedavi sonrası uzun vadeli üreme sonuçları ile ilgili veriler sınırlıdır. İntrauterin sineşi, asherman sendromu ve sonraki gebelikte PIA tekrarlama riski artmaktadır. Konservatif tedavi öyküsü olan plasenta akreatalı 96 kadının incelendiği çok merkezli retrospektif bir çalışmada 8 şiddetli intrauterin sineşi ve amenore gözlenmiş . Konservatif yaklaşılan plasenta akreatalı 9, 21 ve 30 doğumlu 3 olgu serisinde tekrarlayan plasenta akreata sonraki doğumların 12(%20)’ sinde tespit edilmiştir Konservatif yaklaşılan kadınlarda acil komplikasyonların yanı sıra, uzun vadeli sonuçlar hasta ile tartışılmalıdır. Böyle bir durum da postoperatif çok sabırlı ve dikkatli olunmalıdır (77,78,79).
Plasenta akreata nedeniyle histerektomi yapılan hastalarda postoperatif
bakım
Bu hastalar intraoperatif hipotansiyon, koagulopati, anemi ve uzamış operasyon süresi ile ilişkili olarak postoperatif risk altındadır. Böbrek, kalp, akciğer ve diğer organ sistemlerinde fonksiyon bozukluğu sık gözlenir ve dikkate alınmalıdır. Masif hemorajiye bağlı geçici ve kalıcı sheehan sendromu olguları bildirilmiştir. Hastada fazla miktarda kristaloid ve kan ürünü transfüzyonuna bağlı pulmoner ödem, transfüzyon ile ilişkili akciğer ödemi, ARDS gibi komplikasyonlar gözlenebilir (1,80).
Hastaların idrar çıkışı, pulse oksimetreyle oksijen saturasyonları ve vital bulguları sıkı takip edilmelidir. Vajinal kanama takibi ve bazı hastalarda santral venöz basınç takibi gerekli olabilir. Elektrolit ve koagulasyon bozuklukları açısından hasta değerlendirilmelidir. Hasta da anüri ve persistant hematuri durumunda olası üriner trakt hasarı akla gelmelidir. Erken mobilizasyon ve antiembolik çorap giyilmesi önerilmelidir. Operasyon sonunda batına negatif basınçlı dren konulması batın içine olan kanamaların erken saptanabilmesi için gereklidir (1,80).
Plasenta akreta komplikasyonları
(2,33)Uterusun boyutu ve vaskülarite artışı nedeniyle ciddi hemoraji riski çok yüksektir. Plasenta previanın eşlik ettiği akreata vakalarında operasyon sahası plasentanın tüm uterus alt segmentini doldurması nedeniyle engellenebilir. Bazı perkreata vakalarında üreterlerin uc ucu
29 anastamozu, majör kan damarı tamiri, barsak rezeksiyonu gibi ek cerrahi prosedürler gerekebilir. Bu vakalarda jinekolojik onkolog, kalp damar cerrahı, ürolog, genel cerrah gibi branşlara ihtiyaç duyulabilir.
Komşu organ hasarı (mesane, üreter, barsak) Postoperatif kanama, reoperasyon
Amniotik sıvı embolisi Tüketim koagulopatisi
ARDS, transfüzyon ile ilişkili komplikasyonlar
Postoperatif tromboemboli, enfeksiyon, multisistem organ yetmezliği ve ölüm Pelvik ve derin ven trombozu, yara yeri enfeksiyonu
Plasenta perkreataya sahip 109 vakanın incelendiği bir çalışmada 10 ünitenin üzerinde transfüzyon 44 (%40) vakada, infeksiyon 31 (%28) vakada, perinatal ölüm 10 (%9) vakada , maternal ölüm 8 (%7) vakada, üreter ligasyonu ve fistül oluşumu 5 (%4) vakada , spontan uterin rüptür 3 (%3) vakada görüldüğü belirtilmiştir. Bu çalışma maternal fetal tıp derneği üyeleri arasından retrospektif yapılan bir anket çalışmasıdır. Bu nedenle komplikasyon oranları prospektif serilerde gözlenenden çok daha yüksek olabilir. Maternal ölüm optimal yönetim, transfüzyon ve cerrahi yaklaşıma rağmen meydana gelebilir (81).
Operasyon sırasında bir mesane hasarı meydana geldi ve tamir edildiyse postoperatif 5-10 gün arasında foley sonda ile drenaj saglanmalıdır. Özellikle 2 cm üzerindeki hasarlanmalarda sonda çekilmeden önce sistoürogram çekilerek iyileşme durumu değerlendirilmelidir.
Yatan hastalarda venöz tromboemboliye karşı önlem
Uzun süre hastanede yatan hastalarda venöz tromboemboli riski artmıştır. Bu nedenle bu hastalara mobilizasyon, venöz tromboemboli önleyici çoraplar ve yeterli hidrasyon önerilmelidir. Profilaktik antikoagulasyon kullanımı kanama riski yüksek olan bu hasta grubunda tehlikeli olabilir ve kullanım kararı tromboemboli risk faktörleri dikkate alınarak hasta bazında değerlendirilmelidir. Postoperatif periyotta immobilizasyon, masif hemoraji, transfüzyon ve operatif doğum nedeniyle tromboemboli riski artmıştır.
Plasenta akreata vakalarında ameliyat öncesi checklist
Preoperatif bir kontrol listesinin bulunması hataların azaltılması ve her hastanın optimal bakım almasına yardımcı olur (2).