T.C
DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ
ÇOCUK SAĞLIĞI VE HASTALIKLARI ANABİLİM DALI
KİSTİK FİBROZİS HASTALARININ HAVA YOLU
MİKROBİYOLOJİK PROFİLİNİN DEĞERLENDİRİLMESİ
Dr. Leyla ÇİFTÇİ BOZBOĞA UZMANLIK TEZİ
T.C
DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ
ÇOCUK SAĞLIĞI VE HASTALIKLARI ANABİLİM DALI
KİSTİK FİBROZİS HASTALARININ HAVA YOLU
MİKROBİYOLOJİK PROFİLİNİN DEĞERLENDİRİLMESİ
Dr. Leyla ÇİFTÇİ BOZBOĞA UZMANLIK TEZİ
TEZ DANIŞMANI Doç. Dr. Velat ŞEN
TEŞEKKÜR
Uzmanlık eğitimim boyunca ilminden faydalandığım, yanında çalışmaktan onur duyduğum ve tecrübelerinden yararlanırken göstermiş olduğu hoşgörü ve sabırdan dolayı değerli tez hocam, Doç. Dr. Velat Şen’e,
Uzmanlık eğitimim süresince bilgi ve tecrübelerinden yararlandığım değerli hocalarım Prof. Dr. M.Celal Devecioğlu, Prof. Dr. Mehmet Ali Taş, Prof. Dr.Kenan Haspolat, Prof. Dr. Murat Söker, Prof. Dr. Mehmet Fuat Gürkan, Prof. Dr. Aydın Ece, Prof. Dr. Ahmet Yaramış, Prof. Dr. Gökhan Baysoy, Doç. Dr. Ayfer Gözü Pirinççioğlu, Doç. Dr. Mustafa Taşkesen, Doç. Dr. Meki Bilici, Doç. Dr. Alper Akın, Doç. Dr. Fikri Demir, Doç. Dr. İlyas Yolbaş, Doç. Dr. Selvi Kelekçi, Doç. Dr. Müsemma Karabel, Doç. Dr. Ünal Uluca, Yrd. Doç. Dr. İlhan Tan, Yrd. Doç. Dr. Ali Güneş, Yrd. Doç. Dr. Fesih Aktar, Yrd. Doç. Dr. Sabahattin Ertuğrul, Yrd. Doç. Dr. Servet Yel, Uzm. Dr. Ruken Yıldırım, Uzm. Dr. Veysiye Hülya Üzel, Uzm. Dr. Edip Ünal, Uzm. Dr. Hasan Balık ve Uzm. Dr. Mehmet Türe’ye;
Hastaların istatiksel analizlerini yapan Yrd. Doç. Dr. İsmail Yıldız'a; Birlikte çalışmaktan mutluluk duyduğum tüm asistan arkadaşlarıma; Her zaman varlıklarını ve desteklerini yanımda hissettiğim aileme;
Asistanlık hayatımın ve tez çalışmalarımın zorlu günlerinde hep yanımda olan her şeyim, eşim Barış’a;
En içten teşekkürlerimi sunarım.
Bu tezi hayatımdaki en değerli varlık, kızım Rona’ya adıyorum.
ÖZET
KİSTİK FİBROZİS HASTALARININ HAVA YOLU MİKROBİYOLOJİK PROFİLİNİN DEĞERLENDİRİLMESİ
Bu çalışmada Dicle Üniversitesi Tıp Fakültesi, Çocuk Sağlığı ve Hastalıkları Anabilim Dalı, Çocuk Göğüs Hastalıkları Bilim Dalı’nda, 2010-2016 yılları arası takip edilen 94 Kistik fibrozis (KF) vakasının, hava yolu mikrobiyolojik profili retrospektif olarak incelenmiştir. Hastaların cinsiyetleri, yaşları, tanı yaşları, doğum ağırlıkları, doğum haftaları, anne sütü alma süreleri, başvuru şikayetleri, nazal polip varlığı, beslenme durumu, pankreatik yetmezlik durumu, tanı anında ve son bir yıllık izlem sürecinde balgam, boğaz ve bronkoalveolar lavaj sıvısı (BAL) kültürlerinde üreyen mikroorganizmalar ve üreme sayıları, ilk üreme mevsimleri, ilk üreme yaşları, P. aeruginosa ve S.aureus kolonizasyonu varlığı, balgam, boğaz kültüründe üreyen mikroorganizma sayısı ile anne sütü alma süresi arasındaki ilişki, P. aeruginosa kolonize koopere olabilen hastaların solunum fonksiyon testleri (SFT), P. aeruginosa üremesi olan ve olmayan vakaların beslenme durumları, P. aeruginosa kolonize olan ve olmayan vakaların akut pulmoner alevlenme ve psödobartter sebebi ile hastaneye yatış ihtiyaçları, son bir yılda oral ve paranteral antibiyotik kullanma ihtiyaçları, tüberkülin deri testi pozitifliği, bronşektazi varlığı ve üreme ilişkisi, ekokardiyografi (EKO) bulgularına ait veriler incelenmiştir.
Hastaların çoğu ilk 1 yaş içinde tanı almıştır ve ortanca tanı yaşı 5 ay olarak hesaplanmıştır. Hastalar en sık öksürük, kusma, ishal ve büyüme gelişme geriliği ile başvurmuştur. Tanı anında ve son kontrolde alınan balgam- boğaz kültürlerinde en sık saptanan mikroorganizmalar sırasıyla P. aeruginosa ve S. aureus’dır. Bütün yaşlarda baskın mikroorganizmanın P.aeruginosa olduğu tespit edilmiştir. Boğaz- balgam kültür üremelerinin mevsimlere göre farklılık göstermediği görülmüştür. Vakaların boğaz-balgam kültürlerinde mikroorganizma üreme yaşının, anne sütü alma sürelerine göre farklılık göstermediği görülmüştür. On beş (%15,9) vakada P. aeruginosa kolonizasyonu tespit edilmiştir fakat vakaların hiçbirinde S.aureus kolonizasyonu tespit edilmemiştir. P.aeruginosa kolonizasyonu olan vakaların FEV1%’lerinin daha düşük olduğu
kolonize olmaları hem pulmoner alevlenme sebebi ile hem de elektrolit imbalansı sebebi ile hastaneye yatışları ve yatış sayılarını artırdığı görülmüştür. Son bir yılda %91,9 hastanın oral antibiyotik, %19,6 hastanın intravenöz antibiyotik kullandığı ve P.aureginosa kolonize hastaların hem oral hem de intravenöz antibiyotik ihtiyacının daha fazla olduğu görülmüştür. Vakaların 4’ünde (%4,2) tüberkülin deri testi pozitifliği saptanmıştır, 2’sine (%50) antitüberküloz tedavisi verilmiştir. EKO’da en sık saptanan bulgu patent foramen ovale (PFO) olarak tespit edilmiştir. Bronşektazi en sık saptanan akciğer tomografi bulgusu olmuştur ve bronşektazi gelişen vakaların %46,1’inin P.aureginosa kolonize olduğu görülmüştür. Atipik KF hastalarının tüm vakalara oranı %11,7 olarak hesaplanmış, hiçbirisinin S. aureus ya da P. aeruginosa ile kronik kolonize olmadığı tespit edilmiştir.
Solunum yolu enfeksiyonları KF’li hastalarda morbidite ve mortaliteden en sık
sorumlu olan klinik durumlardan biridir. Enfeksiyonların erken tanı ve uygun tedavisi ile hastaların yaşam süreleri ve kaliteleri artmaktadır. Bu nedenle KF’li olgularda mikrobiyal ekoloji konusunda ailelerin ve hekimler başta olmak üzere sağlık çalışanlarının bilgilendirilmesinin buna destek olacağı kanısındayız.
ABSTRACT
EVALUATION OF MICROBIOLOGICAL AIRWAY PROFILE OF CYSTIC FIBROSIS PATIENTS
In this study, microbiological profile of the airway in 94 cystic fibrosis (CF) patients followed in Dicle University, Faculty of Medicine, Department of Pediatrics, Division of Pediatric Chest Diseases between 2010 and 2016 was retrospectively evaluated. Data including sex and age of the patients, age of diagnosis, birth weight, birth week, length of breastfeeding period, complaint at the time of admission, presence of nasal polyp, nutritional status, presence of pancreatic insufficiency, sputum at the time of diagnosis and within the previous year of follow-up, presence of microorganisms in throat and bronchoalveolar lavage liquid (BAL) cultures and their growth rate, season of first growth, age of first growth, presence of P. aeruginosa and S. aureus colonization, correlation between the number of microorganisms growing in the throat culture and length of breastfeeding period, respiratory function test (RFT) of the cooperating patients colonized by P. aeruginosa, nutritional status of the patients with and without P.
aeruginosa growth, the need of patients colonized and not colonized by P. aeruginosa to
be hospitalized upon acute pulmonary inflammation and pseudo-Bartter syndrome, the need to use oral and paranteral antibiotics within the previous year, tuberculin skin test positivity, correlation between the presence of bronchiectasis and growth, and echocardiography (ECHO) results were recorded.
The majority of the patients were diagnosed within the first year of age with a median age of diagnosis of 5 months. The patients most frequently presented with coughing, vomiting, diarrhea, and growth and developmental delay. The most common microorganism in the sputum-throat cultures collected at the time of diagnosis and at the final visit was P. aeruginosa, followed by S. aureus. It was found that P. aureginosa was the most prevalent microorganism in all age groups. The growth in throat-sputum culture did not vary depending on the seasons. Age of microbial growth in the throat-sputum cultures did not vary depending on the length of breastfeeding period. P. aeruginosa colonization was found in 15 patients (15,9%); however, S. aureus colonization was not found in any of the patients. In addition, the ratio of forced expiratory volume in 1 second
21,7% of the patients. It was found that P. aeruginosa colonization led to hospitalization upon both pulmonary inflammation and electrolyte imbalance, and also increased the rate of hospitalization. A total of 91,9% of the patients used oral antibiotics and 19,6% of the patients received intravenous antibiotics. The patients with P. aeruginosa colonization required a higher amount of oral and intravenous antibiotics. Tuberculin skin test was positive in four patients (4,2%), and two of these patients (50%) received anti-tuberculosis treatment. The most common symptom in the ECHO was patent foramen ovale (PFO). Bronchiectasis was the most frequent symptom on lung tomography, and 46,1% of the patients with bronchiectasis had P. aeruginosa colonization. The ratio of atypical CF patients to all patients was 11,7%, and none of them had chronic S.aureus or P. aeruginosa colonization.
In conclusion, respiratory tract infections are clinical conditions which are most frequently responsible for morbidity and mortality in patients with CF. The life expectancy and quality of life improve with early diagnosis and appropriate treatment. Therefore, we suggest that healthcare professionals, primarily physicians, and the families of the patients with CF should be informed on microbial ecology to improve the outcomes.
İÇİNDEKİLER Sayfalar TEŞEKKÜR ... ÖZET ... ABSTRACT ... İÇİNDEKİLER ... ŞEKİL LİSTESİ ... TABLO LİSTESİ ... KISALTMALAR ... 1. GİRİŞ ... 2. GENEL BİLGİLER ... 2.1. Tanım ve Epidemiyoloji ... 2.2. Genetik ... 2.3. Patogenez ... 2.3.1. Terbezlerinde Patogenez ... 2.3.2. Solunum Yolu Epitelinde Patogenez ... 2.3.3. Pankreasta Patogenez ... 2.3.4. Gastrointestinal Sistem ve Hepatobilier Sistem Patogenezi ... 2.4. Klinik Bulgular ... 2.4.1. Yenidoğan Dönemi ... 2.4.2. Süt Çocukluğu ve Çocukluk Dönemi ... 2.4.3. Adölesan ve Erişkin Dönemi ... 2.5. Tanı ... 2.51. Ter Testi ... 2.5.2. Mutasyon Analizi ... 2.5.3. Nazal Potansiyel Farkı Ölçümleri ... 2.5.4. Pankreatik Fonksiyonların Değerlendirilmesi ... 2.5.5. Yenidoğan Taraması ... 2.5.6. Prenatal Tanı ... 2.5.7. Atipik Kistik Fibrozis ... i ii iv vi viii ix x 1 2 2 2 3 4 4 5 5 5 6 7 8 9 10 11 12 12 12 12 12
2.7.1. Solunum Sistemi Komplikasyonları ...16 2.7.2. Gastrointestinal Sistem Komplikasyonları ... 2.7.3. Endokrinolojik Komplikasyonlar ... 2.8. Tedavi ... 2.8.1. Akciğer Hastalıklarının Tedavisi ... 2.8.2. Karaciğer Hastalıklarının Tedavisi ... 2.8.3. Gatrointestinal ve Endokrinolojik Hastalıkların Tedavisi ... 2.8.4. Beslenme ... 3. ARAÇ ve GEREÇLER ... 4. BULGULAR………... 5. TARTIŞMA ... 6. SONUÇLAR ... 7. KAYNAKLAR ... 18 22 23 23 27 27 28 30 32 46 55 58
ŞEKİL LİSTESİ
Sayfalar
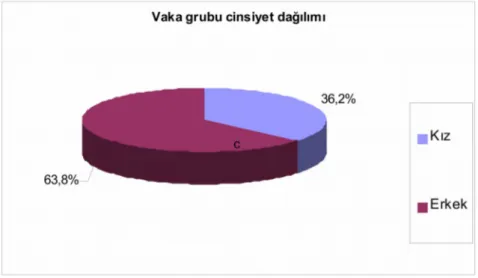
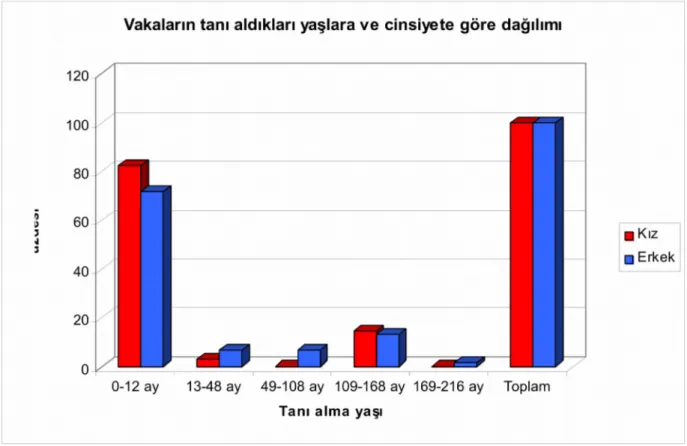
Şekil 1. Vaka gurubu cinsiyet dağılımı ... Şekil 2. Vakaların tanı aldıkları yaşlara ve cinsiyete göre dağılımı ... Şekil 3. P.aeruginosa ve S.aureus üremelerinin yaşlara göre dağılımı ... Şekil 4. Tanı anında orofaringeal Sürüntü, nazofaringeal aspirat, balgam ve BAL
kültürlerinde üreyen mikroorganizma sayısı ...
Şekil 5. Tanı anında orofaringeal sürüntü, nazofaringeal aspirat, balgam ve BAL
kültür üremelerinin mevsimlere göre dağılım ...
Şekil 6. Son bir yılda orofaringeal sürüntü, nazofaringeal aspirat, balgam ve BAL
kültürlerinde üreyen mikroorganizma sayısı ...
Şekil 7. Vakaların ilk üreme yaşı ile anne sütü alma süresi arasındaki dağılım ... Şekil 8. Kronik P. aeruginosa kolonizasyonu olan vakaların yaş guruplarına göre
dağılımı ...
Şekil 9. P.aureginosa üremesi ve beslenme ilişkisi ... Şekil 10. Vakaların son bir yılda oral antibiyotik kullanma sıklığı ... Şekil 11. Vakaların son bir yılda paranteral antibiyotik kullanma sıklığı ... Şekil 12. Vakaların son bir yılda akut pulmoner alevlenme nedeniyle hastaneye
yatış sayıları ... 32 33 34 36 36 38 39 40 41 42 43 44
TABLO LİSTESİ
Sayfalar
Tablo 1. KF’nin değişik populasyonlardaki insidansı ve taşıyıcılık oranları ... Tablo 2. KF’li hastalarda akut pulmoner alevlenme bulguları ... Tablo 3. KF tanı kriterleri ... Tablo 4. Ter testini yanlış pozitif veya yanlış negatif yapan nedenler ... Tablo 5. KF’de karaciğer tutulum şekilleri ... Tablo 6. Göğüs fizyoterapi teknikleri ... Tablo 7. Yağda eriyen vitaminlerin günlük dozları ... Tablo 8. Vaka gurubu tanı yaşı dağılımı ... Tablo 9. P.aeruginosa ve S.aureus ilk üreme yaşı dağılımı ... Tablo 10. Tanı anında orofaringeal sürüntü, nazofaringeal aspirat, balgam ve BAL
kültüründe üreyen mikroorganizmaların dağılımı ...
Tablo 11. Son bir yılda orofaringeal sürüntü, nazofaringeal aspirat, balgam ve BAL
kültüründe üreyen mikroorganizmaların dağılımı ...
2 8 9 10 21 24 28 32 34 35 37
KISALTMALAR
ABPA : Allerjik bronkopulmoner aspergillozis ASD : Atriyal septal defekt
ATP : Adenozin trifosfat
AY : Aort yetmezliği
BAL : Bronkoalveoler lavaj BGA : Boya göre ağırlık
BPAP : “Bilevel” pozitif havayolu basıncı
Cl : Klor
DİOS : Distal intestinal obstrüksiyon sendromu DNA : Deoksiribonükleik asit
EKG : Elektrokardiyogram
F-aktin : Filamantöz aktin
FEV1 : Birinci saniyedeki zorlu ekspiratuar hacim FVC : Zorlu vital kapasite
GÖR : Gastroözefageal reflü
HCO3 : Bikarbonat
IgE : İmmünglobulin E
IL : İnterlökin
IRT : İmmünreaktif tripsinojen
KF : Kistik fibrozis KFBD : Kistik fibrozise bağlı diabetes mellitus
KFD : Kistik Fibrozis Derneği
KFTR : Kistik Fibrozis Transmembran Regülator KFV : Kistik Fibrozis Vakfı
Na : Sodyum
NBD1-2 : “Nucleotide-binding domain” 1-2 NIMV : Non-invaziv mekanik ventilasyon NTM : Non-tüberküloz mikobakteri OGTT : Oral glukoz tolerans testi PDA : Patent duktus arteriosus PEP : Pozitif ekspiratuar basınç PFO : Patent foramen ovale PH : Pulmoner hipertansiyon PMNL : Polimorfonükleer lökosit SFT : Solunum fonksiyon testi
TIS : Tobramisin inhalasyon solüsyonu TNF : Tümör nekrozis faktör
TY : Triküspit yetmezlik UDKA : Ursodeoksikolik asit
US : Ultrasonografi
ÜSY : Üst solunum yolu
VKİ : Vücut kitle indeksi VSD : Ventriküler septal defekt
1. GİRİŞ
Kistik fibrozis (KF) otozomal geçiş gösteren, daha çok beyaz ırkta görülen, populasyonlar arası insidansı farklılık gösteren kalıtsal hastalıklardan biridir. Tüm dünyada 1/2000-3500 oranında görülmekte olup, ülkemizde sıklığı da benzer oranlar arasında olduğu tahmin edilmektedir.. Önceleri çocukluk çağı hastalığı olarak bilinen KF yeni tanı yöntemlerinin geliştirilmesi, yeni mutasyonların tanımlanması ve tedavi yöntemlerindeki yenilikler yaşam sürelerini 50’li yaşlara kadar uzatıp erişkin yaşlarda da görülen bir hastalık haline gelmiştir. KF birden fazla sistem tutulumu olduğundan yenidoğan döneminden itibaren farklı şekillerle karşımıza çıkabilir. Solunum yolu enfeksiyonlarının erken tanı ve uygun tedavisi ile hastaların yaşam süreleri ve kaliteleri artmaktadır.
Kliniğimizde yaptığımız bu çalışmada Dicle Üniversitesi Tıp Fakültesi, Çocuk Sağlığı ve Hastalıkları Anabilim Dalı, Çocuk Göğüs Hastalıkları Bilim Dalı’nda KF tanısıyla takip edilen 94 vakanın hava yolu mikrobiyolojik profili retrospektif olarak değerlendirilmiştir.
2. GENEL BİLGİLER
2.1. Tanım ve Epidemiyoloji
Kistik fibrozis (KF) hastalığı otozomal resesif geçiş gösteren, epitel hücresi membranındaki KF transmembran regülator (KFTR) adlı klor (Cl) kanalının defekti sonucu ortaya çıkan ter bezleri, pankreas, solunum, gastrointestinal ve genital sistemin müköz bezlerini tutan bir hastalıktır.
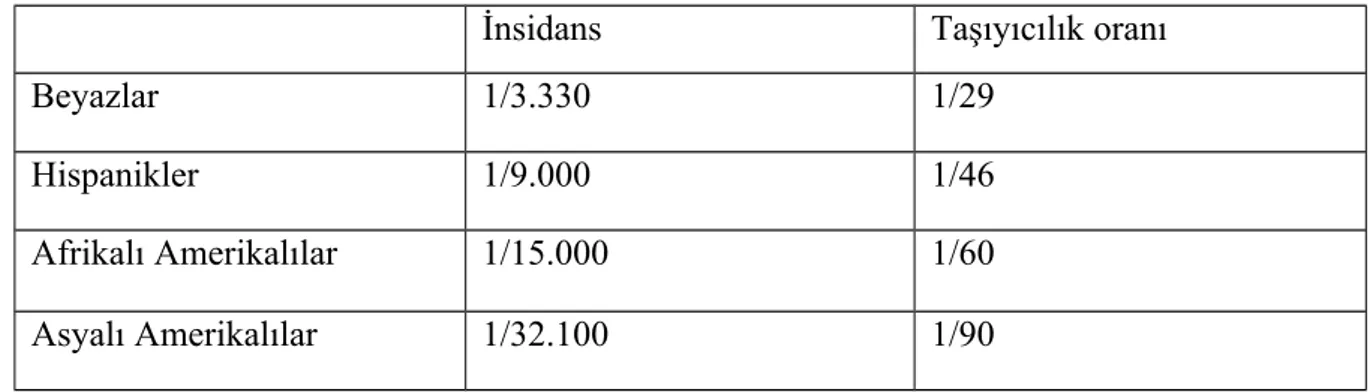
Hastalığın başlıca klinik özellikleri; kronik akciğer hastalığı, egzokrin ve endokrin pankreas yetmezliği, karaciğerde yağlanmadan siroza kadar değişebilen karaciğer hastalığı, mekonyum ileusu, rektal prolapsus, terde sodyum ve klor kaybına bağlı gelişen hiponatremi, hipokalemi, hipokloremi, metabolik alkaloz, normal kan basıncı ve buna eşlik eden yüksek renin, aldosteron seviyeleri ile tanımlanan psödobartter sendromu (1) ile erkeklerde görülen infertilite olarak özetlenebilir. KF’nin değişik populasyonlardaki insidansı ve taşıyıcılık oranları Tablo 1’de verilmiştir (2).
Tablo 1. KF’nin değişik populasyonlardaki insidansı ve taşıyıcılık oranları
İnsidans Taşıyıcılık oranı
Beyazlar 1/3.330 1/29
Hispanikler 1/9.000 1/46
Afrikalı Amerikalılar 1/15.000 1/60
Asyalı Amerikalılar 1/32.100 1/90
2.2. Genetik
KF geninden 1.480 amino asit dizisine sahip Kistik Fibrozis Transmembran Regulator (KFTR) olarak bilinen bir protein sentezlenmektedir (3). KFTR proteini, havayolu epiteli, submukozal bezlerde, pankreas, karaciğer, ter bezleri ve üreme organları gibi birçok hücre tipinde bulunmaktadır.
KFTR yaklaşık 170 kd büyüklüğünde bir promotor bölgesi ile bir genomik sekans içeren 27 ekzondan oluşur. İki membran geçen bölge (membrane-spanning domain, MSD1 ve MSD2), iki nükleotid bağlanan bölge (nucleotide-binding domain, NBD1 ve NBD2) ve bir düzenleyici (regulator, R) bölgeden oluşmaktadır (4). Adenozin trifosfat (ATP)
KFTR’nin nükleotid bağlama bölgesine bağlanınca hidrolize olur, R bölgesi fosforlanır ve kanalın açılıp kapanması sağlanır.
KFTR’de en sık görülen mutasyon delta F508 (fenilalanin aminoasitini kodlayan 508. kodonun delesyonudur) mutasyonudur. Bu mutasyon, Kuzey Avrupa ülkelerinde yüksek sıklıkta görülürken, Güney Avrupa ülkelerinde daha düşüktür (5). Kanada‘ da bu mutasyonun taşıyıcılık oranı %90’ lara kadar yükselmektedir (6). Ülkemizde ise bu mutasyonun görülme oranı % 20-30 arasındadır. KFTR gen mutasyonları, meydana gelen defektin sentezlenen protein üzerindeki etkilerine göre 6 grupta incelenir. Grup I mutasyonlarında KFTR sentez edilemez. Grup II mutasyonlarda KFTR’nin yetersiz yapımı mevcut; grup III mutasyonlarda ise KFTR’nin ayarlanamadığı görülmektedir. Grup IV mutasyonlarda anormal iletkenlik, grup V’te kısmi defektif oluşum ve grup VI’da ise hızlanmış düşüş olduğu saptanmıştır. Grup I, II, III mutasyonlar en sık görülen mutasyonlar olup pankreatik yetersizlikle birlikteliği saptanmıştır. Buna karşılık grup IV V, VI mutasyonları daha az görülmekte olup pankreas yetersizlik saptanmamıştır (7,8,9,10).
2.3. Patogenez
Tüm ekzokrin epitelleri etkileyebilen bir hastalık olan KF, epitel hücresi membranındaki KFTR adlı klor kanalının defekti sonucunda ortaya çıkar (11). KFTR’deki bozukluk, akciğer, pankreas, karaciğer, barsaklar, ter bezleri ve epididim gibi organların epitelyum hücre plazma membranında klor (Cl) transportunun bozulmasına sebep olur (12,13). Normal anyon akımı için gerekli olan ekzokrin kanallardaki defekt sonucu yavaşlayan su hareketi, dehidratasyon ve duktuslarda obstrüksiyona yol açar. En sık tutulan organ akciğerdir. Bronşiyal obstrüksiyon ve staz kronik enfeksiyon, inflamasyon, fibrozis, bronşektazi ve kistik dilatasyona neden olur.
Hastalığın oluş mekanizması konusunda birden fazla hipotez vardır. Bunlardan en eski ve yaygın olanı “düşük hacim hipotezi”dir (14). Bu hipoteze göre KFTR fonksiyonundaki bozukluk nedeniyle sodyum (Na) emilimi artar ve Cl absorbsiyonu bozulur. Müküs salgılayan bezlerde sekresyonların viskozitelerinin artması sonucu perisiliyer sıvıda su hacmi azalır, obstrüksiyon oluşur ve buna bağlı olarak bez
olarak “beta defensin, lizozim, laktoferrin” gibi antibakteriyel proteinlerin fonksiyonlarında bozulma olur ve bunun sonucunda mikroorganizmalar solunum yollarına daha kolay yerleşirler (15).
2.3.1. Terbezlerinde Patogenez
Sodyum ve klor lümenden geçerken apikal sodyum kanalları ve KFTR protein yoluyla kanal lümeninden geri emilir. Bu kanallar suya geçirgen olmadığı için hipotonik bir ter oluşur. KF’li hastalarda ise KFTR proteininde hasar olmasından dolayı klor geri emilimi gerçekleşmez. Bunun sonucunda sonucunda vücut yüzeyine ulaşan terde tuz oranı yüksektir. KF’de ter bezi kanallarında transepitelyel potansiyel farkı, olması gerekenin 2- 3 katı kadardır. Bu fark, sodyum geri emilimi diğer mekanizmalar yoluyla devam ederken klorun emilemeyerek lümende kalması sonucu oluşur (15).
2.3.2. Solunum Yolu Epitelinde Patogenez
KF’de morbidite ve mortalitenin en önemli nedeni kronik, tekrarlayan alt solunum yolu enfeksiyonlarıdır. Enfektif bir proçes olmasa bile KF’li hastaların bronkoalveoler lavaj sıvısında inflamatuar sitokinlerden interlökin (IL) 1, 6, 8, tümör nekrozis faktör (TNF) alfa artar, anti-inflamatuar sitokinlerden IL 10, lipoksin ve doksaheksaenoik asit düzeyleri azalır (16,17). KF’li hastaların solunum yollarındaki inflamatuar hücrelerin önemli kısmını polimorfonükleer lökositler (PMNL) oluşturur. Bakterilerin ve PMNL’lerin parçalanması sonucu ortaya çıkan DNA’lar koyu olan sekresyonların daha da koyulaşmasına neden olur. PMNL’ler oksidanları ve proteazları salgılar. Oluşan serbest oksijen radikallerine bağlı olarak Pseudomonas’ın mukoid koloniler hale dönüştüğü düşünülmektedir. Proteazlar arasında en bilineni elastazdır. Fizyolojik koşullarda bakteri öldürülmesinde önemli rolü olmasına karşın ortamda fazla bulunduğu için antiproteazlar tarafından nötralize edilemez ve yapısal proteinlerin bozulmasına sebep olur ve böylece bronşektaziler oluşur (18).
Fenotip-genotip karşılaştırılmasının yapıldığı çalışmalar aynı genetik mutasyonu taşıyan, farklı klinik özelliklerin görüldüğü KF’li hastalarda çevresel faktörler yanında modifiye edici genlerin de önemli rolü olduğunu düşündürmektedir (19).
2.3.3. Pankreasta Patogenez
Pankreas tutulumu ve KFTR genotipi arasında sıkı bir ilişki vardır. Grup I, II, III mutasyonları ile birlikte pankreatik yetmezlik daha sık gözlenir (20,21). KF’te koyu ve yapışkan sekresyonların duktusları tıkaması sonucunda pankreasın sindirim enzimlerinde yetersizlik ortaya çıkar. Duktus lumeninde biriken sekresyonlar, önce obstrüksiyona neden olur, sonrasında ise ekzokrin pankreas dokusunun hasarı ve fibrozis gelişir (22). Kronik pankreatit ve adacık hücre kaybı sonucu insülin salınımında azalma ve insülin direnci nedeni ile diyabet oluşur (23).
2.3.4. Gastrointestinal Sistem ve Hepatobilier Sistem Patogenezi
KF’te barsaklar hem birincil mukozal KFTR defektine, hem de pankreas ve safra yolları tutulumuna bağlı olarak etkilenir ve malabsorpsiyona ait klinik belirtiler ortaya çıkar. Bununla birlikte, iyon transport anormallikleri de ortaya çıkar (24). KF’de Cl sekresyonunda bozulma sonucunda yenidoğanlarda mekonyum ileusu ve obstrüktif bağırsak hastalığı ortaya çıkar (25).
KF’te hepatobilier hastalık, safra kanalı epitelyal hücrelerinin etkilenmesi ile oluşur. KFTR mutasyonu Cl sekresyonunu bozarak, oluşan safranın su ve elektrolitlerden fakir ve olmasına sebep olur. Akışkanlığı azalmış salgılar safra kanallarında birikerek tıkanmalara yol açar. KF’li hastaların yaklaşık üçte birinde karaciğer tutulumu görülmektedir ve bunun da tipik lezyonu biliyer tıkanıklık, periduktal inflamasyon ve ilerleyici periportal fibrozisin neden olduğu biliyer sirozdur. Morfolojik bulgular hepatik steatozdan primer sklerozan kolanjite kadar çeşitli durumlarda karşımıza çıkabilmektedir (26). Fokal lezyonlar yavaş yavaş birleşerek yıllar içinde multilobüler siroz gelişimine yol açar.
2.4. Klinik Bulgular
KF’de klinik bulgular ve hastalığın ortaya çıkış zamanı hastanın yaşı, tutulan organlar genetik mutasyonunun tipi ve komplikasyonlara göre değişiklikler gösterir. KF düşündüren ancak daha az spesifik ve mutlak ayırıcı tanısı yapılması gereken klinik bulgular da vardır. Tanıya yardımcı olan ve sık rastlanan tipik klinik bulgular aşağıda yer
KF için spesifik bulgular :
Gastrointestinal: Mekonyum ileusu Ekzokrin pankreas yetmezliği
Distal intestinal obstrüksiyon sendromu (DİOS)
Sinopulmoner : Mukoid Pseudomonas aeruginosa ile akciğer enfeksiyonu Burkholderia cepacia ile enfeksiyon
Nazal polip
Üst loblarda bronşektazi
Diğer: Hipokloremik alkaloz Konjenital bilateral vaz deferens yokluğu
KF düşündüren ancak daha az spesifik bulgular:
Büyüme geriliği Radyolojik olarak Hipoproteinemi Kronik prodüktif öksürük Kolelitiazis Parmaklarda çomaklaşma Rektal prolapsus < 40 yaş osteopeni/osteoporoz Tekrarlayan pankreatit Atipik diabet
Bilier siroz Primer sklerozan kolanjit P. aeruginosa ile akciğer enfeksiyonu Portal hipertansiyon Bronşektazi, atelektazi, hiperinflasyon ve persistan infiltrasyonlar S.aureus, H. influenza, P. aeruginosa ile akciğer enfeksiyonu ABPA (Allerjik bronkopulmoner asperjillozis)
2.4.1. Yenidoğan Dönemi
Solunum Sistemi: KF’li hastaların akciğerleri doğumda normaldir. Akciğerdeki
erken değişiklikler küçük havayollarındaki mukus tıkaçlarına ve inflamatuar cevaba bağlı olarak ortaya çıkar. Öksürük, vizing, takipne, retraksiyon, solunum sıkıntısı gibi solunum semptomları hayatın ilk günlerinden itibaren başlayabilir (27).
Gastrointestinal sistem: KF’nin en erken bılgusu mekonyum ileusudur ve
olguların %10-18’inde görülür (27,28,29). Mekonyum ileusu olan tüm bebekler KF yönünden araştırılmalıdır. Pankreatik yetmezlik KF’li olguların %85-90’ında görülür
(29,30). Pankreatik yetmezlik varlığında yağlı, kötü kokulu gaita yapma gibi yakınmalar olur. Batında distansiyon, gaz problemleri, kilo alamama ve malabsorbsiyon bulguları gelişir.
2.4.2. Süt Çocukluğu ve Çocukluk Dönemi
Üst Solunum Yolu: KF hastalarında üst solunum yolu (ÜSY) ile ilgili en önemli
iki patoloji kronik rinosinüzit ve nazal poliptir, hastaların yarısında bu patolojilere rastlanır. ÜSY fırsatçı mikroorganizmaların alt solunum yollarına inmeden önceki ilk kolonizasyon yeri olduğundan KF’li hastalarda ÜSY patolojileri dikkatle ele alınmalı ve tedavi edilmelidir. Nazal polip saptanan her çocukta ter testi yapılmalı, KF araştırılmalıdır. Nazal polipler sıklıkla çok miktardadır ve tam tıkanıklığa neden olabilirler (31,32). Frontal ve sfenoid sinüslerin aplazik veya hipoplazik olması KF’te sık rastlanan bulgudur (32). Mukosel varlığı da çocuklarda nadir bir bulgudur ve KF düşündürmelidir.
Alt solunum yolu: KF’de morbiditeyi ve mortaliteyi etkileyen en önemli faktör alt
solunum sistemi tutulumudur. Öksürük, vizing, artmış solunum sayısı ve retraksiyon hayatın ilk günlerinden itibaren başlayabilir. En sık semptom öksürüktür. Balgam, sabahları ve aktivite sonrasında artmaktadır. Anormal mukus sekresyonu ve buna bağlı gelişen bronş obstrüksiyonu tipiktir. Uzamış, tekrarlayan pnömoni, bronşiyolit, bronşit, bronşektazi, atelektazi, dirençli astımı olan hastalarda KF ayırıcı tanıda düşünülmelidir. Siyanoz ve çomak parmak daha geç olan bulgulardır. Atelektazi, hemoptizi, bronşektazi, pnömotoraks ve kor pulmonale ise genellikle birinci dekattan sonra ortaya çıkar. Radyolojik olarak hava hapsi ve bronş duvarlarında kalınlaşma erken bulgular, persistan havalanma fazlalığı, sağ üst lob atelektazisi ve bilateral üst loblarda infiltrasyon ve bronşektazi daha geç dönemde görülen bulgulardır. KF’te akciğer tutulumunun önemli bir özelliği de özel patojenlerle kolonizasyon oluşumudur. Bu patojenler bazen akut pulmoner alevlenme semptomlarına sebep olabilirler (33,34). Akut pulmoner alevlenme bulguları Tablo 2’de verilmiştir, bu bulgulardan 2 ya da daha fazlası olması tanı koydurucudur.
Tablo 2. KF’li hastalarda akut pulmoner alevlenme bulguları
• Balgam miktarında artış, renginde değişiklik • Öksürükte artış
• Dispnede artış
• Yeni olmuş veya artmış hemoptizi • Halsizlik, düşkünlük
• Yüksek ateş
• İştahsızlık veya kilo kaybı
• Akciğer fizik muayene bulgularında değişiklik • Pulmoner fonksiyonlarda en az %10’luk azalma
• Akciğer enfeksiyonunu düşündüren yeni radyolojik bulgular.
Gastrointestinal Sistem: Pankreatik yetmezlik hastaların %85’inde görülür. Malabsorbsiyonuna bağlı batında distansiyon, yağlı kötü kokulu gaita, büyüme gelişme geriliği saptanır.KF olguların % 15 ‘ inde rastlanması nedeniyle rektal prolapsus varlığında KF araştırılmalıdır. Pankreatik yetmezliğe bağlı yağda eriyen vitamin (A, D, E, K) eksikliklerine bağlı anemi, kanama diyatezi, ciltte döküntüler, rikets ve keratokonjunktivit gibi komplikasyonlar, ayrıca protein emilimindeki bozukluk sonucu hipoproteinemi ve ödem görülebilir. Su ve elektrolit kaybı süt çocuklarında, sıcak havalarda önemli sorunlara neden olabilir. Terden fazla miktarda tuz kaybı olması nedeniyle tuz alımının yeterli olmadığı durumlarda dehidratasyon, hipokloremik, hiponatremik, metabolik alkaloz ( psödo-Bartter sendromu) gelişebilir. Öpünce tuzlu tat gelmesi her yaş grubunda olduğu gibi bu dönemde de görülebilir.
2.4.3. Adölesan ve Erişkin Dönemi
Solunum sistemi: Tekrarlayan / kronik sinüzit, pansinüzit ve nazal polipler bu yaş
grubunda sıktır. Tekrarlayan akciğer enfeksiyonu, bronşektazi bu dönemde de görülebilmektedir. Alerjik bronkopulmoner aspergillozis (ABPA) olguların %1-15’inde görülür ve ABPA varlığında KF mutlaka araştırılmalıdır (35,36).
Gastrointestinal Sistem: İntrahepatik kanallarının obstrüksiyonu sonucu gelişen
kanamalarına sebep olabilir. Bir diğer bulgu primer sklerozan kolanjittir. KF’de safra taşları %12-27 oranında görülür. Taşlar çoğunlukla radyolüsen olup, litolitik (ursodeoksikolik asit) tedaviye cevap vermez (37).
Endokrin Sistem: KF’li hastalarda diabetus mellitus, gecikmiş puberte, büyüme
geriliği ve osteoporoz görülebilir. Yirmibeş yaşın üzerindeki hastaların %30’unda KF’ye bağlı diabetes mellitus (KFBD) görülmektedir. Diyabet gelişmemiş adölesanların da %40’ında glukoz metabolizmasının bozukluk görülmektedir (19).
Ürogenital Sistem: Konjenital bilateral vaz deferens yokluğu ve azospermi
nedeniyle erkekler %90 oranında infertildir . Kadnlarda koyu yapışkan mukus nedeniyle kronik servisit ve fertilite bozuklukları görülebilir. İnfertilite oranı % 20 civarındadır. Bunların dışında böbrek taşları ve ileriki dönemlerde böbrek yetmezliği görülebilir (35,38,39,40,41).
2.5. Tanı
Tanı, KF düşündüren bulgular ile birlikte ter testi ve genetik testlerin bir arada kullanılmasıyla konur. KF tanı kriterleri Tablo 3’te gösterilmiştir.
Tablo 3. KF tanı kriterleri
KF hastalığına ait klinik bulgular veya
KF olan kardeş hikayesi veya
Yenidoğan tarama testi pozitifliği +
Ayrı günlerde yapılan iki ter testinin ≥60 mEq/l olması veya
KF’ye ait 2 mutasyonun gösterilmesi veya
2.51. Ter Testi
KF tanısı, vakaların büyük kısmında terde Cl konsantrasyonunun ölçümü ile konmaktadır. Cl transportunun bozuk olması sebebiyle terde Cl ve Na düzeyleri yüksek bulunur. Terin toplanması Gibson Cooke yöntemi ya da Macroduct yöntemi ile yapılır. Her iki yöntemde de ön kola 5Mv’luk elektrik akımı verilerek pilokarpin iyontoforez yöntemiyle ter stimüle edilir. Stimüle edilen ter bir pedde (Gibson Cooke yöntemi) ya da konkav plastik disk şeklinde kapiller tüpte (Macroduct) toplanır, içindeki Cl veya Na miktarı ölçülür (42).
Doğumdan sonraki ilk 24-48 saatte terdeki elektrolit konsantrasyonları yüksek olabileceğinden bu grup hastalarda ter testi mutlaka tekrar edilmelidir. İlk bir ayda, özellikle prematürelerde ter toplamak zor olabilir. Sistemik hastalığı olan, ödemi olan ve mineralokortikoid kullanan hastalarda ter testi ertelenmelidir (43). Ter testini yanlış pozitif veya yanlış negatif yapan nedenler Tablo 4‘de verilmiştir.
Tablo 4. Ter testini yanlış pozitif veya yanlış negatif yapan nedenler Yanlış pozitifliğe neden olan durumlar
• Malnütrisyon
• Atopik dermatit, egzema • Konjenital adrenal hiperplazi • Adrenal yetmezlik
• Hipotiroidi, hipoparatiroidi • Panhipopituitarizm
• Kleinfelter sendromu • Otonomik disfonksiyon • Tip 1 glikojen depo hastalığı
• Glukoz 6 fosfat dehidrogenaz eksikliği • Mukopolisakkaridoz
• Ektodermal displazi • Fukosidoz
• Nefrojenik diabetes insipidus
Yanlış ter testi uygulaması
• Periferik ödem • Hipoproteinemi
• Dehidratasyon ve hipokloremi
• Toplanan terin yetersiz miktarda olması • Bazı KF mutasyonlarını taşıyan hastalar
Aşağıdaki hasta gruplarına KF tanısı için ter testi uygulanır:
1. KF, yenidoğan taramalarında pozitif sonuç elde edilenler (asemptomatikse >2 yaş, >2 kg olanlara uygulanır)
2. İnfantlarda KF düşündüren bulgular (Mekonyum ileusu gibi…)
3. Çocuklarda ve yetişkinlerde KF‘i düşündüren bulgular (erkek infertilitesi, kronik solunum yolu enfeksiyonları veya kronik sinüzit…)
4. KF’li kardeş olması
Semptomatik yeni doğanlarda (örneğin mekonyum ileusu olanlarda) yeterli ter toplanabilirse, ter testi erkenden yapılmalıdır.
Yaşa göre ter klor düzeyleri:
Yenidoğan ve <6 aydan küçük olan infantlar: • <29 mmol/L: Normal (KF olma ihtimali düşük) • 30-59 mmol /L: Orta (KF olabilir )
• >60 mmol /L : Anormal (KF olma ihtimali yüksek)
>6 ay infantlar, çocuklar ve yetişkinler :
• <39 mmol/L: Normal (KF olma ihtimalli çok düşük) • 40-50 mmol/L : Orta (KF olabilir.)
• >60 mmol /L: Anormal (KF olma ihtimali yüksek)
2.5.2. Mutasyon Analizi
KFTR geninde günümüzde 1800 den fazla sekans değişikliği bildirilmiştir (44) ve bunların tümünün tespiti mümkün değildir. Bu nedenle her toplum, taramada kendisinde en sık görülen mutasyonlardan oluşan bir panel kullanmaktadır. Klinik bulguları uyumlu olan bir hastada bilinen iki KF mutasyonunun gösterilmesi tanıyı doğrulamaktadır ancak mutasyon tespit edememesi bu hastalığı ekarte ettirmez. Son zamanlarda genotip-fenotip ilişkisi gündemdedir. Bununla ilgili daha çok F508del mutasyonunu taşıyan hastalarla çalışılmıştır. Bu mutasyon için homozigot olan hastaların tanısı daha erken saptanırken, ter testleri de daha yüksektir ve pankreatik yetmezlik bunlarda daha sık görülür.
2.5.3. Nazal Potansiyel Farkı Ölçümleri
Burun mukozasından ‘transepitelyal potansiyel fark’ın ölçülmesi, KFTR aktivitesinin değerlendirildiği elektrofizyolojik bir testtir. KF‘ de epitelyum hücrelerinden iyon transportunun bozulması, normal transepitelyal elektriksel potansiyel farkının da değişmesine yol açar. Özellikle KF’ ye özgü tipik semptomları olmayan, ter testi sonuçları normal veya sınırda olan atipik KF vakalarında bu yönteme başvurulmaktadır.
2.5.4. Pankreatik Fonksiyonların Değerlendirilmesi
KF hastalarının büyük çoğunluğunda steatore olmasa bile pankreas fonksiyonlarında bozukluk vardır. Sindirim bozukluğunun belirti ve bulgularının ortaya çıkabilmesi için pankreasın enzim salgılayabilme kapasitesinin %98’inden fazlasının bozulmuş olması gerekir. Pankreas yetmezliğinin ölçülmesinde 72 saatlik dışkıda yağ düzeyi bakılmaktadır ayrıca dışkıda kimotripsin ve pankreasa özgül elastaz tanıya yardımcı testlerdir.
2.5.5. Yenidoğan Taraması
Doğumdan sonra alınan kuru damla kan örneğinde immünreaktif tripsinojen (IRT) ölçümü yapılır. KF’li bebeklerde IRT değerleri beklenenden daha yüksektir. Ancak sağlıklı yenidoğanlarda da yüksek değerler görülebilir. Yüksek IRT saptanan bebeklerde test tekrarlanmalı eğer yine yüksek gelirse tanı ter testi ile doğrulanmalıdır (45). Tarama testleri ülkemizde 01.01.2015 tarihinden itibaren yenidoğan tarama programına alınmıştır.
2.5.6. Prenatal Tanı
Gebeliğin 10. haftasında alınan koryonik villus örneğinden yada 15-18. haftalarda yapılan amniosentez sıvısından elde edilen hücrelerden yapılan DNA linkage ve direkt mutasyon analizleri ile KF tanısı yüksek sensitivite ve spesifite ile konulur ya da ekarte edilebilir (46).
2.5.7. Atipik Kistik Fibrozis
Tüm KF’li hastaların %1-2’sini oluşturur. Bu gruptaki hastalarda genellikle tek bir organ tutulumu vardır. Ter testleri normal veya sınırda olabilir. Çoğu hastada pankreas fonksiyonu yeterlidir ve akciğer hastalığı daha hafiftir. Bu hastalara tanı konulabilmesi için
her iki KFTR geninde KF’ye yol açan mutasyon gösterilmeli ya da nazal potansiyel farkı ölçümü ile KFTR disfonksiyonu tanımlanmalıdır (47).
2.6. Mikrobiyoloji
Solunum yolu enfeksiyonları KF olgularında morbidite ve mortalitenin en sık sebebidir. KF’te görülen solunum yolu enfeksiyonları sıklıkla polimikrobiyal özellikte olup, tedavi ile eradikasyon her zaman mümkün olmamaktadır. KF’te solunum yollarında kolonizasyona ve enfeksiyona en sık yol açan mikroorganizmalar: Staphylococcus aureus, Haemophilus influenzae, Pseudomonas aeruginosa ve Burkholderia cepacia kompleks olup, ikinci derecede öneme sahip olanlar ise solunum sinsityal virus, influenza virus ve Aspergillus fumigatustur (48,49). Son yıllarda non tüberküloz mikobakteriler, Stenotrophomonas maltophilia, Achromobacter xylosoxidans, Ralstonia picketti ve Pandora apista gibi bazı bakterilerin de KF’li hastalarda enfeksiyonlara neden olduğu saptanmıştır bu olgularda son yıllarda gittikçe artan sıklıkta izole edilmekle birlikte, bu mikroorganizmaların patojenik rolleri henüz kesinlik kazanmamıştır. Ayrıca KF’li hastalarda giderek artan oranlarda metisiline dirençli S. aureus (MRSA) enfeksiyonları görülmektedir (50). KF’de kolonizasyon ve enfeksiyona yol açan başlıca mikroorganizmalardan bahsetmek gerekirse;
P. aeruginosa: P. Aeruginosa, KF’te solunum yollarında hastalığa yol açan en
önemli patojendir P. aeruginosa’nın alt solunum yollarına yerleşmesi artan morbidite ve mortalitenin en önemli sebeplerindendir. İlk izole edilen P. aeruginosa suşları nonmukoid koloni tipinde olup, bir çok antibiyotiğe duyarlıdır ve bu evrede yoğun bir antimikrobiyal tedavi ile eradikasyonun sağlandığı ileri sürmektedir (49,50). Ancak zaman içinde olguların çoğu “mukoid” fenotipte P. aeruginosa suşları ile kronik enfeksiyon geliştirmektedirler. Mukoid suşlar solunum yolunda, aljinattan zengin biyofilmler şeklinde yaşamaktadırlar. KF hastalarında solunum yollarında gelişen enflamatuvar yanıt sırasında oluşan oksijen radikallerinin bakteri genomunda mutasyonlara yol açarak aljinat sentezini tetiklediğini gösterilmiştir. Biyofilmi oluşturan hücreler, matriks sayesinde ortamdaki besin maddelerini yakalayıp yoğunlaştırırlar. Biyofilm içinde üreyerek, P. aeruginosa hem
KF hastalarında P. aeruginosa kolonizasyonunun eradikasyonunda en önemli nokta bakteri izolasyonunun bakteri solunum yollarına ilk yerleştiği zaman yapılabilmesidir. Bilindiği gibi bu dönemde P. aeruginosa genellikle nonmukoid fenotipte olup, antibiyotiklere duyarlıdır (49,53). Bu nedenle P. aeruginosa solunum yollarında ilk saptandığı zaman erken dönemde mukoid koloniler oluşmadan etkili antibiyotik tedavisi ile yok edilmelidir. Enfeksiyon kronikleştikçe P. aeruginosa suşları bazı fenotipik değişimlere uğradıklarından mikrobiyolojik tanılarında da güçlük yaşanmaktadır. Aynı zorluk antibiyotik duyarlılık testlerinin yorumunda da görülmektedir (54,55).
P. aeruginosa’yı kültürde saptamanın güçlüğü sebebiyle anti-Pseudomonas antikorlarının tanıdaki yerini gündeme getirmiştir. Çeşitli prospektif çalışmalar antikor saptanmasının kültür pozitifliğinden önce gerçekleşebileceğini ve P. aeruginosa kolonizasyonunu erken dönemde belirleme açısından tanısal değeri olduğunu ileri sürmektedirler (56,57).
S. aureus: Staphylococcus aureus 10 yaşını geçen KF olgularının yaklaşık
%50’sinde saptananmaktadır ve sıklıkla KF olgularında solunum yolu örneklerinden ilk izole edilen patojendir (4, 16). S. aureus’a bağlı morbidite ve mortalite oranı yüksek değildir ancak; S. aureus’a bağlı gelişen hasarın P. aeruginosa ile kolonizasyonu kolaylaştırdığı ileri sürülmektedir. Bu nedenle KF olgularında S. aureus eradikasyonu önerilmektedir. S. aureus nazal taşıyıcılığı KF olgularında daha yüksektir. S. aureus hastadan hastaya veya aile üyeleri arasında sıklıkla geçiş gösterebilmektedir (58).
Metisilin dirençli S. aureus (MRSA) suşları ile kolonizasyon ve enfeksiyon oranı KF popülasyonunda artış göstermektedir. Bu oran farklı merkezlerde %0-23 arasında değişmektedir (19). KF’te kronik MRSA enfeksiyonu ciddi bronşektazi ile ilişkilendirilse de MRSA enfeksiyonu ile akciğer fonksiyonlarının kötüleşmesi arasındaki ilişkiye yönelik sonuçlar farklılık göstermektedir. Kronik MRSA enfeksiyonunun solunum fonksiyonlarını bozduğu saptanmakla birlikte geçici MRSA kolonizasyonunun akciğer fonksiyonları üzerine belirgin bir etkisi olmadığı ileri sürülmektedir (59). MRSA enfeksiyonunun solunum fonksiyonları üzerine belirgin bir etkisi olmadığını ancak KF’li çocuklarda büyüme eğrisi üzerine negatif etkisi olduğu öne sürülmektedir (60). MRSA ile kolonize KF olgularının P. aeruginosa, B. cepacia kompleks ve diğer bakterilerle de kolonize/enfekte
olduğu göz önünde bulundurulursa, MRSA’nın KF’teki klinik önemini kesin olarak açığa çıkarmak her zaman olası değildir.
Burkholderia cepacia kompleks: KF solunum yolu hastalığının daha geç
dönemlerinde izole edilen bakteriler B. cepacia kompleks, Stenotrophomonas maltophilia ve Achromobacter xylosoxidans olarak sıralanabilir. Bunlar arasında B. cepacia kompleksi gurubu patojenler en ciddi patolojiye yol açan guruptur. B. cepacia kompleks içinde yaklaşık 10 farklı genomovar bulunmaktadır. Bunlar içinde B. Multivorans ve B. cenocepacia en sık hastalığa yol açan türlerdir. B. cenocepacia hızla ilerleyen nekrotizan pnömoni ve ölüme neden olmaktadır (61,62). B. cepacia kompleksinde yer alan türler sıklıkla çoklu antibiyotik direnci taşımakta ve hastadan hastaya kolaylıkla geçebilmektedir. B. cepacia kompleks prevalansı epideminin söz konusu olmadığı bölgelerde genellikle %10’un altındadır (63). KF’te B. cepacia kompleks’e ait olarak en sık saptanan patojen B. cenocepacia’dır. (63,64). KF hastalarında Burkholderia türleri dışında diğer nonfermentatif gram negatif basillere de rastlanmaktadır. Bunlardan biri olan Stenotrophomonas maltophilia düşük virülansa sahip fırsatçı bir patojen olarak bilinmekle birlikte immün süprese olgularda ciddi nozokomiyal enfeksiyonlara yol açabilmektedir. Diğer nonfermente basil olan Achromobacter xyslosoxidans da KF olgularında giderek artan oranlarda izole edilmektedir (65,66). Son yıllarda bu türler arasına Ralstonia ve Pandoraea türleri de katılmıştır (66).
Haemophilus influenzae: H. influenzae özellikle çocuk KF olgularında üçüncü
sıklıkta izole edilen patojendir. KF olgularından izole edilen H. influenzae suşlarının büyük çoğunluğu kapsülsüz tiplerdir. KF’te H. influenzae izolasyonu ile ilgili olarak karşılaşılan en büyük problem mukoid P. aeruginosa suşlarının kullanılan besiyerlerinde H. influenzae kolonilerini kaplaması ve izolasyonu hemen hemen olanaksız hale getirmesidir (54,67).
Non-tüberküloz mikobakteriler (NTM): KF’te non-tüberküloz mikobakterilere
olgunun katılımıyla ile gerçekleştirdikleri çalışmaya göre NTM prevalansı %13 olup, bunların %72’si Mycobacterium avium kompleks ve %16’sı Mycobacterium abscessus’dur. Bu çalışmada NTM pozitif bulunan olguların %40’ı 40 yaşın üstünde olup, akciğer patolojilerinin daha hafif düzeyde olduğu, daha fazla S. aureus ancak daha az P. aeruginosa kolonizasyonuna sahip oldukları belirlenmiştir (69).
Aspergillus ve diğer mantarlar: Mantarlar KF olgularının solunum örneklerinde
sıklıkla izole edilmektedirler. Aspergillus fumigatus olguların %40- 60’ından, Candida albicans %75-90’ından izole edilmektedir. KF’te Aspergillus türleri astım, alerjik bronkopulmoner aspergillozis (ABPA), aspergilloma yol açarlar (70,71). Aspergillus’a bağlı en sık görülen hastalık tablosu ise ABPA’dır. ABPA KF olgularının yaklaşık %10’unda görülmektedir. Akciğerlerde A.fumigatus’a bağlı gelişen bir aşırı duyarlılık tepkimesi olan ABPA sıklıkla yüksek IgE düzeyleri ve yüksek eozinofil sayısı ile karakterizedir. ABPA, KF’te pulmoner hastalık bulgularının kötüleşmesine yol açmaktadır (67,71). Candida albicans KF’li hastalarda yoğun antibiyotik kullanım sonrası sıklıkla saptanmaktadır. KF’de solunum yollarında kolonize olabilecek diğer mantarlar Scedosporium apiospermum, Aspergillus terreus, Exophiala dermatitidis ve Scedosporium prolificans’tır (70).
Virüsler: Respiratuar sinsityal virüs ve influenza virüsleri akut olarak klinikte
kötüleşmeye neden olup, solunum sisteminde hasara yol açarlar. P. aeruginosa’nın solunum yollarına yerleşmesinde predispozan rol oynamaktadırlar.
2.7. Komplikasyonlar
2.7.1. Solunum Sistemi Komplikasyonları
KF’de morbidite ve mortaliteyi etkileyen en önemli faktör solunum sisteminin tutulum derecesidir.
Üst Solunum Yolu Komplikasyonları
Pansinüzit: KF’li hastalarda solunum yolu epitelinin etkilenmesinden dolayı
inflamasyon oluşur ve KF’li hastaların büyük çoğunluğunda sinüzit semptomları oluşur. Sinüs hastalığının semptomları: baş ağrısı, yüz ağrısı, postnazal akıntı, nazal konjesyon,
öksürükte artış ve ateş şeklinde sıralanabilir. Baş ağrısı yetişkinlerde ve adolesanlarda sıktır ve tipik ağrı kesicilere cevap vermez. KF’de sinüzite en sık yol açan mikroorganizmalar: Staphylococcus aureus, Haemophilus influenza, Psödomonas aeruginosa, Burcholderia cepacia, Achromobacter xylosoxidans, Stenotrophomonas maltophiliadır.
Nazal Polipozis: Okul öncesi dönemden itibaren KF’li hastaların hayatları boyunca
nazal polip görülme oranı %50 ‘lere varan oranlarda görülür. Mukozal glandlardan defektif epitelyal iyon transportu KF’ de ana rol oynar. Visköz sıvı mukosilier klerensi bozulur ve kronik patojen kolonizasyonu ve nötrofil ağırlıklı kronik inflamasyonu artırır. Burun tıkanıklığı, postnazal drenaj, ağır fasyal ağrı, horlama, oküler kaşıntı, hapşırma, rinore, epistaksis, uyku apnesi gibi şikayetlere neden olur. KF’de nazal polipozis küratif değildir. Polipler genellikle steroid ve basit cerrahi işlemiyle tedavi edilir.
Alt Solunum Yolları Komplikasyonları
Bronşektazi: Havayollarının kronik enfeksiyonuna bağlı destrüksiyonu sonucunda
bronşektazi gelişir. KF’li çocukların %50-75’inde tomografi ile 3-5 yaşları arasında bronşektazi geliştiği tespit edilmiştir. Özellikle üst loblarda bilateral görülen bronşektazi, KF için patognomoniktir (33,72).
Atelektazi: KF'de yaygın bronşektazi komplikasyonu sonucu oluşur. Lober
atelektazi %4.1, segmental atelektazi %0.8 oranında görülür. Özellikle sağ üst ve orta lob tutulumu sıktır. Pulmoner semptomlarda artış, plevral ağrı ve dispnede artışla karakterizedir. Tedavide intravenöz antibiyotik ve göğüs fizyoterapisi uygulanmalı,buna rağmen düzelme olmazsa bronkoskopi yapılmalıdır.
Hemoptizi: KF’li hastaların %1‘inde yılda bir kez hemoptizi oluşur. Masif
hemoptizi %5-7 oranında görülür. Genişlemiş olan bronşial arterlerin enfeksiyon ve öksürüğe bağlı olarak rüptüre olması sonucu gelişir. Koagülasyon parametrelerinde uzama varsa K vitamini verilmelidir. Hipotansiyon ya da hematokritte anlamlı düşme yoksa kan
Pnömotoraks: Spontan pnömotoraks, KF’da uzun süreli komplikasyonlardan
biridir. Sıklığı %2.8- 8.9 arasındadır. Subplevral bleblerin visseral plevraya rüptüre olmasıyla oluşur. Göğüs ağrısı ve solunum sıkıntısı semptomlarıyla başvururlar. Hafif pnömotoraks konservatif tedavi ile iyileşirken ilerleme olması halinde göğüs tüpü yerleştirilmelidir. Hastaların %50-90’ında pnömotoraks düzeldikten sonra tekrarlayabilir (74).
Alerjik Bronkopulmoner Aspergillozis: Akciğerlerde A.fumigatusa karşı gelişen
tip 1 ve tip 3 hipersensitivite reaksiyonudur. Spesifik Ig G veIg E cevabı vardır. İnflamatuar ve obstrüktif bronkopulmoner hasar meydana gelir. Sonuçta da fibrozis gelişir.
ABPA’da tanı kriterleri:
1. Başka bir nedeni belirlenemeyen akut ya da subakut klinik kötüleşme 2. Serum total Ig E > 1000 IU/ml
3. A. fumigatus cilt testi pozitifliği veya spesifik Ig E varlığı
4. A. fumigatus presipitan antikor veya serum Aspergillus fumigatus Ig G varlığı 5. Radyolojik olarak yeni çıkan infiltrasyon, konsolidasyon, mukus plakları veya santral bronşektazi
Tedavide oral prednizolon 0.5-2 mg/kg/gün (maksimum 60 mg/gün) olarak başlanır, 1-2 hafta sonra semptomların durumu, spirometri değerleri, serum IgE düzeylerine bakılarak dozu azaltılır. Kortikosteroid tedavisine yanıt zayıfsa tedaviye itrakonazol eklenebilir (75).
Kronik Solunum Yetmezliği: İlerlemiş akciğer harabiyeti olan olgularda
düzelmeyen hipoksemi ve hiperkapni meydana gelir bunun sonucunda da egzersiz intoleransı, uykuya meyil ve baş ağrısı oluşur. Oksijen tedavisi, invaziv, non invaziv mekanik ventilasyon ve akciğer transplantasyonu gibi yöntemlerle tedavi edilir.
2.7.2. Gastrointestinal Sistem Komplikasyonları
Mekonyum ileus: KF’de görülen en erken bulgudur. %10-20 oranında gözlenir.
distalinde ise incelme olur ve kolona mekonyum geçişi olmaması kolonun normal gelişimini engelleyerek mikrokolon gelişimine yol açmaktadır. Klinik olarak yenidoğanda karın şişliği, safralı kusma ve ilk 48 saatte mekonyum çıkışının olmamasıyla kendini gösterir. Abdominal grafilerde distal intestinal obstrüksiyon ve sağ alt kadranda köpüksü görünüm ile karakteristiktir. Suda eriyen kontrast madde ile lavman uygulaması hem tanı hem de tedavide yararlıdır. Enema ile düzelme olmazsa cerrahi tedavi gereklidir (76,77).
İnvajinasyon: KF’li hastalarda görülme oranı yaklaşık olarak %1’dir. İdiyopatik
olanlarda 2 yaşından önce görülürken KF’te ortalama 10 yaş civarında görülür (78,79). Genelde ileokolik olup, terminal ileumda yapışkan fekal artık ve büyümüş lenfoid folliküllere bağlı geliş göstermektedir. Klinik olarak aralıklı ve kramp tarzında karın ağrısı ve kanlı gaita şeklinde semptom verir. Abdominal grafilerde hastaların çoğunda anormal intestinal gaz dağılımı ile birlikte yumuşak doku kitlesi görülürken, ultrasonografide transvers kesitlerde “target” görünümü, longitudinal kesitlerde “pseudokidney” görünümü karakteristiktir. Tedavide floroskopi eşliğinde hava veya kontrast madde ile redüksiyon uygulanır. Düzelmeyen hastalarda cerrahi tedavi gerekebilir (80,81).
Distal İntestinal Obstrüksiyon Sendromu (DİOS): KF’ li yetişkinler ve büyük
çocuklarda %10-20 oranında görülmekte olup, yapışkan ve koyulaşmış gaitaya bağlı gelişen distal intestinal obstrüksiyondur. Koyulaşmış intestinal sekresyonlar, pankreatik yetmezlik, sindirilmemiş gıda artıkları, dehidratasyon ve fekal staza bağlı gelişmektedir. Yapışkan fekal materyalin villus ve kript mukozasında birikmesiyle karakterize bir sendromdur. Sağ alt kadranda kramp tarzı karın ağrısı, iştahsızlık, kilo kaybı, abdominal distansiyon, batında gaz belli başlı DİOS semptomlarıdır (80,82). KF’li yetişkinlerde, KF’li çocuklara göre 7 kat daha fazla gözlenir. Suda çözünen kontrast madde tanı ve tedavide yararlıdır. N-asetilsistein obstrüksiyonun açılmasında faydalı olabilir, ancak yanıt alınamazsa cerrahi tedavi gerekir (83).
Rektal prolapsus: KF’in tanı koydurucu ilk bulgusu olabilir. Görülme sıklığı %20
ayarlama, laktasifler, lif takviyesi), redüksiyon, rektuma sklerozan madde enjeksiyonu şeklinde tedavi protokolleri kullanılmaktadır (76,77).
Apandisit: KF’li hastaların çoğunda apendiksde koyulaşmış mukoid sekresyon
birikmesine bağlı distansiyon görülür. Bu nedenle rutin ultrasonografilerde inflamasyon ve lokal hassasiyet olmadan genişlemiş apendikse sık rastlanmaktadır. Akut apandisit insidansı %1-2 genel popülasyona (%7) oranla daha düşüktür (76).
Gastroözefageal reflü (GÖR): Gastroösefageal reflü KF’li hastalarda sık
(%26.5-50) görülmektedir. GÖR‘ de gecikmiş mide boşalmasıyla birlikte ösefagusa, mide asiti ve safra sekresyonu meydana gelir. Öksürük ile abdominal basının artması, uygulanan postural drenaj – fizyoterapi ve kullanılan ilaçlar reflü gelişimini kolaylaştırır (84). Tedavide gastrik asit sekresyonunu azaltmak için proton pompa inhibitörleri ve H2 reseptör blokörü kullanılır (77,85).
Gastroduodenal hastalık: Gastrik hiperasidite ve duodenal HCO3 sekresyonlarında azalmaya bağlı olarak gastrit,ülser, duodenit ve duodenal anormallikler görülebilir (76).
Fibrozan kolonopati: Nedeni tam olarak bilinmesede yüksek doz pankreatik
enzim tedavisi suçlanmaktadır. Sıklıkla sağ kolon tutulumu görülür, hastalar karın ağrısı, kabızlık, ishal, kanlı gayta ile başvururlar. Tedavide pankreas enzim tedavisinin dozu ayarlanmalıdır, düzelmeyen olgularda ise cerrahiye başvurulabilir (86).
Pankreatik yetmezlik: Pankreas tutulumunda; pankretik yetmezlik, pankreatik kist
ve pankreatit görülmektedir. Pankreatik hastalık intrauterin dönemde başlar. Ekzokrin pankreas yetmezlik yenidoğan döneminde %40-50, 1 yaşında %85-90 oranında görülürken zamanla pankreasın endokrin fonksiyonları da bozularak diyabet gelişebilmektedir (%8-18) (76,80,87). Pankreatik yetmezlik klinikte şu bulgularla karşımıza çıkar:
1. Yağ ve protein malabsorbsiyonuna bağlı karın şişliği 2. Sık, yağlı, büyük hacimli gaita yapma
3. Malnütrisyon, yağda eriyen vitamin (ADEK) eksikliği
4. Esansiyel yağ asidi ve mineral ( çinko, selenyum) eksikliği gözlenir.
Tedavide pankreatik enzim replasmanı ve yağda eriyen vitaminler verilmektedir (88).
Karaciğer Tutulumu: Karaciğer hastalığı erken gelişen bir komplikasyon olup,
%27-35 arasında görülmektedir. KF mortalitesinin %2.5’unu oluşturur ve pulmoner nedenlerden sonra en önemli ölüm nedenidir (89, 90). Tablo 5’te karaciğer tutulum şekilleri gösterilmiştir.
Tablo 5. KF’de karaciğer tutulum şekilleri
• Asemptomatik hipertransaminazemi • Neonatal kolestaz
• Hepatosteatoz • Fokal biliyer siroz • Multilobüler biliyer siroz • Kolelitiazis
• Mikro safra kesesi ve/veya atretik sistik kanallar • Ana safra kanalı obstrüksiyonu
• Sklerozan kolanjit • Karaciğer yetmezliği
Radyolojik görüntülemelerde en sık saptanan karaciğer bulgusu hepatosteatozdur, esansiyel yağ asitlerinde eksiklik ve malnütrisyona bağlı gelişir (91,92). Karaciğer tutulumunda fokal bilier siroz KF’in spesifik lezyonudur. KF’li hastalarda karaciğer hastalığı klinik bulgularının patolojik değişiklikler belirginleştikten sonra ortaya çıkması ve sadece erken lezyonların geri dönebilir olması nedeniyle erken tanı çok önemlidir. Portal hipertansiyon karaciğer hastalığının en ağır komplikasyonudur. Özefagus varisleri, splenomegali, hipersplenizm ve karın ağrısına neden olur. Varis kanaması portal hipertansiyonun en ağır komplikasyonudur (77,93,94). Hastaların 6-8 haftada bir ayrıntılı
portal hipertansiyon ve siroz komplikasyonlarını önlemektir. Bir safra asiti olan ursodeoksikolik asit 20 mg/kg/gün dozunda kullanılmakta olup, halen uygulanılan en uygun tedavi yaklaşımıdır (95). KF'de son dönem karaciğer tutulumunun tedavisi karaciğer transplantasyonudur.
2.7.3. Endokrinolojik Komplikasyonlar
Diyabet, gecikmiş puberte, büyüme geriliği ve kemik mineral dansitesinde azalma KF hastalarında görülebilecek endokrin komplikasyonlardır.
KF’e bağlı gelişen diyabet (KFBD): KF’li hastalarda pankreas hasarının yıllar
içerisinde artmasına bağlı olarak pankreas adacık hücrelerinde kayıp ve insülin eksikliğinin gelişmesine bağlı olarak KFBD görülür (96). KFBD prevalansı yaş ile beraber artış göstermekte ve daha sıklıkla 20’li yaşlarda saptanır (97). Genel olarak KFBD prevalansı %12-34 olarak tespit edilmiş olsa da bu rakamlar yaş ve etnik köken ile değişkenlik göstermektedir (98,99). Poliüri, polidipsi, yeterli beslenmeye rağmen vücut ağırlığının artmaması, büyüme hızında düşme, pubertal gelişimin geri olması ve solunum fonksiyonlarında nedeni açıklanamayan bozulma gibi bulguları olan KF hastalarınn diyabet açısından araştırılması gereklidir.
Tanı:
1. İki veya daha fazla ölçümde açlık plazma glukozunun ≥ 126 mg/dl bulunması 2. İki veya daha fazla ölçümde rastgele alınan glukoz değerinin ≥ 200 mg/dl bulunması.
3. Açlık plazma glukozunun ≥126 mg/dl olması ve rastgele alınan glukoz değerinin ≥200 mg/dl bulunması.
4. Oral glukoz tolerans testinde (OGTT) 2. saat glukoz değerinin ≥200 mg/dl olması tanı koydurucudur.
KFBD tedavisi, beslenmenin düzenlenmesi ve ihtiyaca göre insülin tedavisinin ayarlanması şeklindedir.
Kemik mineralizasyon bozukluğu: Kemik mineral dansitesinin -2.5 SD’nin
tanımlanmaktadır. (100). Erişkin KF hastalarında osteoporoz prevalansı %20-31, osteopeni prevalansı %31-51 olarak tespit edilmiştir (101). Osteoporoz ve osteopeni ortaya çıkmadan engellenmeye çalışılmalı, yeterli ve dengeli beslenme sağlanmalı, vitamin desteği yapılmalı, seks hormonu eksikliği olan durumlarda eksik yerine konmalıdır. 2002 Kemik Sağlığı Konsensus Konferansı’na göre serum kalsiyum, fosfor, vitamin D, parathormon düzeyleri yıllık ölçülmeli, adölesan ve erişkin hastalara yıllık kemik mineral dansitesi ölçümü yapılmalıdır (43).
Büyüme geriliği ve gecikmiş puberte: KF’li hastaların yaşa göre vücut ağırlıkları
değerlendirildiğinde %20’sinin vücut ağırlığı 5 persentilin altında, yaşa göre boyları değerlendirildiğinde %17’sinin boy uzunluklarının 5 persentilin altında olduğu görülmüştür (102). Erkeklerin %98’i vaz deferensin atrofik olması veya tam yokluğu nedeniyle sterildir (103). KF’li kızlarda kronik hastalık, serviks ağzındaki mukus tıkaçlar nedeniyle oluşan kronik servisit, malnütrisyon ve ağır akciğer bulguları nedeniyle fertilite azalmıştır.
2.8. Tedavi
2.8.1. Akciğer Hastalıklarının Tedavisi
KF’li hastaların tedavisindeki amaç hastalığın ortaya çıkmasına sebep olan tüm mekanizmaları engellemektir. Morbidite ve mortalitenin en önemli nedeni akciğer tutulumu olduğu için, solunum sistemine yönelik tedaviler, KF’li hastaların tedavisinin temelini oluşturur.
Fizyoterapi
Fizyoterapi, hastaları akciğer enfeksiyonlarından korumaya yöneliktir. Ayrıca oluşmuş enfeksiyonu iyileştirmede hızlandırıcı etki yapmaktadır. Havayolu obstrüksiyonunun azaltarak, egzersiz toleransını ve ventilasyonu geliştirmektedir. Solunum problemlerinin ilerlemesinin geciktirilmesi ve optimal solunum fonksiyonlarının korunması amaçlanır. KF’de kullanılan göğüs fizyoterapi teknikleri Tablo 6’da verilmiştir
Tablo 6. Göğüs fizyoterapi teknikleri
• Postural drenaj ve perküsyon • Aktif solunum teknikleri döngüsü • Otojenik drenaj
• Pozitif ekspiratuar basınç (PEP)
• Havayoluna ossilasyon yaptıran aletler “Flutter”, “Acapella” • Yüksek frekanslı göğüs duvarı ossilasyonu
• Egzersiz
Mukolitik Tedavi
KF’de etkinliği kanıtlanmış 2 tür mukolitik vardır; bunlar dornaz alfa ve hipertonik salindir.
Dornaz alfa (rekombinan insan deoksiribonükleaz): Human DNaz I enziminin
rekombinant formudur. Ekstraselüler DNA’yı parçalar, balgam viskositesini azaltır, mukus klirensini arttırır ve solunum yolu enfeksiyonlarının sıklık ve şiddetini azaltır. Dornaz alfanın günde bir kez tercihen öğleden sonra ve fizyoterapiden önce kullanılması önerilmektedir. Yapılan çalışmalarda akciğer alevlenme riskini ve intravenöz antibiyotik gereksinimini azalttığı gösterilmiştir (104,105). 6 yaş ve üzerinde, orta-ağır akciğer hastalığı olan çocuklarda solunum fonksiyonlarının düzeltilmesi ve akciğer alevlenmelerinin önlenmesi için dornaz alfa kullanımını önerilmektedir.
Hipertonik Salin: Solunum yolu yüzey sıvısını hidrate etmek ve mukosilier
klerensi artırmak amacıyla kullanılır. Balgam indüksiyonu için %3’lük, fizyoterapiye yardımcı olarak ise %6-7’lik formları kullanılır. Hipertonik salin uygulandıktan sonra fizyoterapi yapılmalıdır. Ancak bronkokonstriksiyona neden olabileceğinden öncesinde rutin bronkodilatör kullanımı önerilmektedir (106).
Antibiyoterapi: KF’li hastaların surveylerinin giderek uzamasında antibiyotiklerin
daha etkin olarak kullanılmasının büyük önemi vardır. Akut akciğer hastalığı veya alınan solunum yolu örneğinde organizma üremesi durumunda antibiyotik tedavisi önerilmelidir. Balgam kültürü, boğaz kültürü, genellikle antibiyotik seçimi konusunda yol göstericidir.
Antibiyotik tedavisine direnç gelişimi sebebiyle kombine tedavi olarak tercih edilmeli, 2-3 hafta süreyle uygulanmalıdır. Etkene göre kombinasyonlar uygulanabilmektedir.
P. aeruginosa enfeksiyonu: Üreme durumunda kinolonlar, inhale tobramisin veya
kolistin ile kullanılabilir. Klinik bulgular ağır olan vakalarda ise sıklıkla ilk tercih aminoglikozidler ile beta laktam grubu antibiyotiklerin kombine olarak paranteral olarak kullanılmasıdır.Tedavi süresi kliniğe göre 2-4 hafta olmalıdır (107,108).
S. aureus enfeksiyonu: bu mikroorganizma ile olan enfeksiyonlar genellikle oral
antibiyotikler ile tedavi edilebilir, sefazolin, flukloksasilin, nafsilin, fusidik asit, klindamisin tedavide kullanılabilir. MRSA enfeksiyonlarında ise vankomisin, teikoplanin, linezolid kullanılabilir (109).
B. cepacia enfeksiyonu: Tedavide sıklıkla meropenemin kloramfenikol,
aminoglikozid, seftazidim ile kombinasyonu kullanılır, direnç gelişirse üçlü tedaviye geçilir (109).
NTM enfeksiyonları: Mycobacterium avium kompleks (MAC) tedavisinde
makrolid, rifampisin ve etambutol ile üçlü tedavi, Mycobacterium abscessus tedavisinde intravenöz amikasin, klaritromisin ve karbapenemler veya sefoksitin ile kombine tedavi önerilir ve en az 4 hafta verilir. Devam tedavisinde inhale amikasin, oral klaritromisin kombinasyon yapılır (110).
Mantar enfeksiyonları: ABPA’da oral kortikosteroid ve itrakonazol tedavide
kullanılır. Aspergilloma tedavisinde tablonun ağırlığına göre oral ıtrakonazol, intravenöz amfoterisin B, varikonazol, kaspofungin kullanılabilir. Candida enfeksiyonlarında flukonazol, amfoterisin B, kaspofungin kullanılabilir (43).
Antibiyotik tedavisinde erken eradikasyon, ilk bakteriyel kültür elde edildiğinde uygun antibiyoterapi ile akciğere yerleşen patojeni eradike etmektir. Başlangıçta mukoid
yaşının %78 oranında 3,5 yıl geciktirildiği, Danimarka’da yapılan bir çalışmada gösterilmiştir. Erken eradikasyonda 2-3 hafta süreyle intravenöz betalaktam ve aminoglikozid tedavisi ve bunu takiben 2-3 ay süre ile inhale tobramisin/kolistin ve/veya siprofloksasin uygulanan bir yaklaşım protokolüdür.
Kronik kolonizasyonda antibiyotik tedavisi çok önemlidir ve supresyon amacıyla aerosolize antibiyotikler kullanılmaktadır. Bu amaçla tobramisin inhalasyon solüsyonu (TIS) ve kolistin kullanılmaktadır. Nebulize antibiyotikler etkin olabilmeleri için jet nebulizatörler ile uygulanmalıdır. TIS 12 saat arayla nebulizatörle 300 mg uygulanır, 28 gün boyunca tedavi verilir, 28 gün tedaviye ara verilir ve bu şekilde tekrar edilir. Kolistin 1 ay-2 yaş arasındaki hastalarda 500.000-1.000.000 ünite 12 saatte bir, 2 yaş üstündeki hastalarda 1.000.000-2.000.000 ünite 12 saatte bir nebülizasyon yoluyla kullanılması önerilmektedir. Bronkospazm riski olduğundan ilk dozları mutlaka hastanede verilmelidir. (88). TIS ile kolistin kullanımının İngiltere’de karşılaştırıldığı bir çalışmada iki tedavinin de balgamda bakteri miktarını belirgin bir şekilde azalttığı, FEV1’i sırasıyla %6,7 ve %0,37 arttırdığı gösterilmiştir (111). Son yıllarda kullanılan bir diğer tedavi de makrolidlerdir, immün modülatör etkileri nedeniyle inflamasyonu azaltırlar.15 kg altındakilere 10 mg/kg, 40 kg altındakilere 250 mg, 40 kg üzerindekilere 500 mg tek doz, haftada 3 gün olacak şekilde kullanılır. Bu amaçla 6 ay kullanılmalıdır, 6 aydan küçük hastalarda kulanılmamalıdır.
Kronik S. aureus kolonizasyonu ile ilgili olarak uzun süreli antibiyotik tedavisi denenmiştir fakat P. aeruginosa’nın ortaya çıkma hızını arttırdığı için rutin olarak kullanımı tavsiye edilmemektedir.
Son yıllarda KF’de yeni inhalasyon antibiyotikleri geliştirilmektedir, bunlardan azitromisin faz 4 aşamasında, lipozomal siprofloksasin, lipozomal amikasin faz 2 aşamasındadır. Faz 2 aşamasında güvenilir olduğu gösterilmiş bir diğer antibiyotik de aztreonamdır.
İnhaler Tedavi: KF’li hastalarda bronkokonstrüksiyon vardır, beta 2 agonistler
bronkodilatör olmalarının yanı sıra mukosiliyer aktiviteyi de arttırırlar. Bronkodilatör kullanımının bir başka gerekliliği de %40-60 oranında gelişen bronşial hiperreaktivitedir.
İnhale kortikosteroidler KF’li hastalarda birlikteliğinde astım bulguları varsa, kullanılması daha çok önerilmektedir.