T.C.
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
ÇOCUK CERRAHİSİ ANABİLİM DALI
ÖZOFAGUS ATREZİSİNDE TORAKOTOMİ VE TORAKOSKOPİK ONARIMIN UZUN DÖNEM SONUÇLARININ RETROSPEKTİF OLARAK
KARŞILAŞTIRILMASI DR. ÖZGE KILIÇ DANIŞMAN DOÇ. DR. Ü. ZAFER DÖKÜMCÜ İZMİR 2020
ÖNSÖZ
Özofagus atrezisi çocuk cerrahisini ilgilendiren konjenital malformasyonlar arasında önemli bir yere sahiptir. Tedavisi yalnızca cerrahi olsa da hayatın tümüne yayılan izlem sürecinin yalnızca cerrahi ekiple değil çocukluk çağından itibaren göğüs hastalıkları, gastroenteroloji, radyoloji, fizik tedavi ve rehabilitasyon, psikiyatri gibi bilim dallarını da mutlaka kapsaması gerekir.
Hasta hayatının sadece kayıtlardaki verilerden ibaret olmadığını bana tekrar hatırlatan bu çalışma ameliyat ardından sağlıkla taburcu ettiğimiz hastalarımızın tekrarlayan gerekli cerrahi minör girişimler için hastane başvurusu, diğer sağlıklı bireyler gibi her türlü gıda ile beslenememe, özel eğitim gereksinimi, özofagus atrezili çocuğun ve atrezili çocuğun ebeveynlerinin psikososyal destek ihtiyacı gibi günlük yoğun iş tempomuzda ön planda aklımıza gelmeyen ve majör stres unsuru olarak görmeyebileceğimiz durumların aileler ve çocukları için tahminimden çok daha fazla önem taşıdığını ve empati yeteneğimi bu konuda geliştirmem gerektiğini bana gösterdi.
Uzun soluklu bu uzun dönem çalışmayı hazırlamamda öncelikle akıl hocam ve danışmanım Doç. Dr. Ü. Zafer Dökümcü’ye son dakika performansları ve COVID-19 pandemisi süreci içinde olduğumuz şu günlerde esnek çalışma saatlerindeki desteğinden ötürü teşekkürü borç bilirim. Her zaman en büyük destekçim olan aileme, hayat gailesi içinde özellikle de bu süreçte kendi streslerinin yanında benimkileri de taşıyan, fikir gerekiyorsa fikir, huzur gerekiyorsa huzur veren, çok sevdiğim iki insan Dr Ülgen Çeltik ve M. Fatih Bayar’a teşekkür ederim. Bana asistanlığımın ilk gününden beri cerrahinin bir ekip işi olduğunu hissettiren ve öğreten asistan arkadaşlarıma, ablalarıma, abilerime, hocalarıma ve tüm Ege Üniversitesi Çocuk Cerrahisi Ailesi’ne üzerimde emekleri için ne kadar teşekkür etsem az… Bu ailenin bir üyesi olduğum
için ne mutlu bana.
Özge Kılıç İzmir Haziran 2020
I İÇİNDEKİLER 1. GİRİŞ ... 1 2. GENEL BİLGİLER ... 4 3. HİPOTEZLER ... 9 4. GEREÇ VE YÖNTEM... 10 5. BULGULAR ... 26 6. TARTIŞMA ... 45 7. SONUÇ VE ÖNERİLER ... 50 8. KAYNAKLAR ... 51 9. EKLER ... 57
ÖZET
Amaç: Özofagus atrezisi trakeoözofageal fistüllü ya da füstülsüz, özofagusun devamlılığının sağlanamadığı bir konjenital malformasyondur. Klasik yöntem olan torakotominin yanında minimal invaziv cerrahininin ön plana çıkmasıyla çok sayıda deneyimli merkezde torakoskopik primer onarım da tercih edilmektedir. Her iki yöntem de aynı donanımlı ekip tarafından uzun yıllardır kliniğimizde uygulanmaktadır. Bu çalışmada kronik hastalıklarla yaşamaya alıştığımız 21. yüzyılda sağkalımın tama yaklaştığı özofagus atrezisi hasta grubunda açık ve kapalı primer onarımın uzun dönem sonuçlarını karşılaştırmayı amaçladık.
Gereç ve yöntem: Mart 1990 – Aralık 2018 yılları arasında kliniğimizde torakotomi ya da torakoskopi ile primer onarım uygulanmış, postoperatif izlemde en az 1 yılı tamamlamış hastaların hastane sistemindeki kayıtları ve e-nabız sistemindeki verileri geriye dönük olarak incelendi. Kayıtları yetersiz olan ve düzenli poliklinik kontrolüne gelmeyen hastalar çalışmadan çıkarıldı ve torakotomi ile ve torakoskopik onarım grubu olarak ikiye ayrıldı. Grupların demografik verileri ve taburculuk öncesi kaybedilen hastaların ölüm nedenleri, uzun dönem sonuç ve komplikasyonlar açısından anastomoz darlığı, rekürren fistül, yutma bozukluğu, gastroözofageal reflü, trakeobronkomalazi, solunum problemleri, göğüs deformitesi, hayat kalitesi ve yara yeri kozmetiği sonuçları incelendi. İstatistiksel değerlendirmede t-testi ve ki-kare testi kullanıldı.
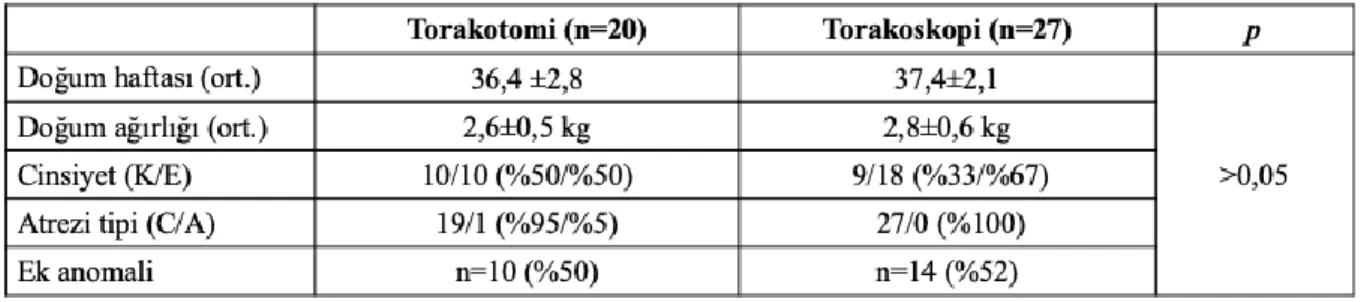
Bulgular: Çalışma yılları arasında toplam 76 hastaya primer onarım uygulandı. Kayıtlarına ulaşılan 66 hastadan on tanesi taburculuk öncesinde kaybedildi. Bu hastaların sekizi sepsisten ikisi kardiyak yetmezlikten kaybedildi. Torakotomi ve torakoskopi grubu arasında taburculuk öncesi vefat açısından anlamlı fark saptanmadı (p>0,05). Taburcu edilen hastalardan 9 tanesinin düzenli poliklinik kontrolüne devam etmediği görüldü. Kayıtları tam olan ve 1 yıllık düzenli poliklinik kontrolüne devam eden toplam 47 hasta (19 kız, 28 erkek) mevcuttu. Yirmi hastaya torakotomi ile, 27 hastaya da torakoskopik primer onarım uygulandı. Demografik verileri ve ortalama takip süreleri (torakotomi grubunda 10,6±7,3 yıl, torakoskopi grubunda 10,04±8,5 yıl) karşılaştırıldığında iki grup da birbirine benzerdi. Torakotomi ve torakoskopi grupları arasında anastomoz darlığı (%50-%48), rekürren fistül (%15-%7), yutma bozukluğu (%60-%74), gastroözofageal reflü (%55-%55), trakeobronkomalazi gelişimi (%25-%44), solunum problemleri, hayat kalitesi ve yara yeri kozmetiği sonuçları değerlendirildiğinde istatistiksel olarak anlamlı fark bulunmadı (p> 0.05). Torakotomi grubunda göğüs duvarı
II deformiteleri (skolyoz ve/veya kot füzyonu) gelişimi anlamlı olarak yüksek bulundu (p=0,046).
Sonuç: Özofagus atrezisi primer onarımı sonrası uzun dönemde anastomoz darlığı, rekürren fistül gelişimi, yutma bozukluğu, gastroözofageal reflü, trakeobronkomalazi, solunum problemleri, göğüs deformiteleri gelişimi, hayat kalitesinde bozulma ve yara yeri görünümüne bağlı kozmetik sorunlar sıktır. Hasta populasyonumuzda açık ve kapalı yöntemler arasında uzun dönem komplikasyonlar açısından en önemli fark göğüs deformitesi gelişimidir. Özofagus atrezisi yönetiminde torakoskopik yaklaşım deneyimli merkezlerde ilk tercih olmalıdır.
ABSTRACT
Aim: Esophageal atresia with or without tracheoesophageal fistula is a congenital malformation which is characterized by the discontinuity of esophagus. Despite the classic open approach, in the era of minimal invasive surgery thoracoscopy for primary repair is also preferred in many centers. In our clinic both open and endoscopic procedures for primary esophageal repair are applied safely for a long time. As human being is used to live more with chronical diseases in 21th century and the current survival rate is more than 90% in esophageal atresia group, we aimed to compare the long-time outcomes of primary repair with two different techniques in management of this malformation.
Material and methods: Medical records of patients who had undergone thoracoscopic or primary repair with thoracotomy between March 1990 – December 2018 and had at least one year follow up time evaluated retrospectively. Patients who had incomplete records or skipped routine policlinic controls excluded from the study. After ethical approval, we had two groups named as thoracotomy and thoracoscopy. Demographics and mortality cause before discharge after primary surgery and as long-term results and complications anastomotic stricture, recurrent tracheoesophageal fistula (TEF), dysmotility, gastroesophageal reflux (GER), tracheobronchomalacia, respiratory system problems, chest deformities, health related quality of life and scar cosmesis results are collected. Chi-square test and t-test are preferred for statistical analyses.
Results: Between March 1990 – December 2020 seventy-six patients underwent primary anastomosis. Ten of 66 patients with complete medical records are lost before hospital discharge. The mortality caused by sepsis for eight of ten patients as 2 were lost because of cardiac failure and showed no statistical significance between two groups (p>0,05). Nine of 56 patients skipped routine policlinic controls. In total, 47 patients (19 females, 28 male) left with complete medical records and followed routine controls. There were 20 patients in thoracotomy group as 27 in thoracoscopy group. Demographics and mean follow up time (10,6±7,3 years for thoracotomy, 10,04±8,5 years) showed the groups were similar. Also no significant difference of operation methods for anastomotic stricture (50%-48%), recurrent TEF (15%-7%), dysmotility (60% -74%), GER (55%-55%), tracheobronchomalacia (25%-44%), respiratory tract problems, health related quality of life and scar cosmesis results are proved with statistics (p>0,05). Chest deformities (scoliosis and/or costal fusions) found higher in thoracotomy group (p=0,046).
IV Conclusion: Problems like anastomotic stricture, recurrent TEF, dysmotility, GER, tracheobronchomalacia, respiratory problems, low health related quality of life, chest deformities and concerns of undesirable scar cosmesis are common in lifelong follow up after primary repair. The main significance of our population is the higher risk of developmental chest deformities while comparing two techniques. Thoracoscopic approach should be the first choice of esophageal atresia management in experienced centers.
TABLOLAR LİSTESİ
Tablo 1. Waterston Risk Sınıflaması ... 5
Tablo 2. Spitz Risk Sınıflaması ... 5
Tablo 3. EAT-10 skorlama sistemi ... 13
Tablo 4. Brasfield skorlama sistemi ... 15
Tablo 5. Pediatrik yaşam kalitesi ölçeği 4.0 ... 21
Tablo 6 . Manchester yara izi ölçeği ... 24
Tablo 7. Taburculuk öncesi kaybedilen hastalarda ölüm nedenlerinin karşılaştırılması ... 26
Tablo 8. Torakotomi ve torakoskopi grubunda izlem sürelerinin karşılaştırılması ... 27
Tablo 9. Torakotomi ve torakoskopi grubunda demografik verilerin karşılaştırılması ... 28
Tablo 10. Torakotomi ve torakoskopi grubunda anastomoz darlığının karşılaştırılması ... 28
Tablo 11. Torakotomi ve torakoskopi grubunda rekürren fistül gelişimi karşılaştırılması ... 29
Tablo 12. Torakotomi ve torakoskopi grubunda disfaji karşılaştırılması ... 30
Tablo 13. Torakotomi ve torakoskopi grubunda gastroözofageal reflü karşılaştırılması ... 30
Tablo 14. Torakotomi ve torakoskopi grubunda izlem sürelerine göre gastroözofageal reflü karşılaştırılması ... 31
Tablo 15. Torakotomi ve torakoskopi grubunda trakeobronkomalazi karşılaştırılması ... 32
Tablo 16. Torakotomi ve torakoskopi grubunda solunumsal şikayetlerin ve kronik akciğer hastalığı gelişiminin karşılaştırılması ... 32
Tablo 17. Torakotomi ve torakoskopi grubunda solunum fonksiyon testleri sonuçları karşılaştırılması ... 33
Tablo 18. Torakotomi ve torakoskopi grubunda göğüs deformiteleri karşılaştırılması ... 33
Tablo 19. Torakotomi ve torakoskopi grubunda boy ve vücut ağırlığı karşılaştırılması ... 38
Tablo 20. Torakotomi ve torakoskopi grubunda pediatrik yaşam kalite anketi skorları karşılaştırılması ... 41
Tablo 21. Torakotomi ve torakoskopi grubunda yaşa göre pediatrik yaşam kalite skorları karşılaştırılması ... 41
Tablo 22. Torakotomi ve torakoskopi grubunda Manchester skar ölçeğine göre yara izi kozmetiği karşılaştırılması ... 42
VI ŞEKİLLER LİSTESİ
Şekil 1. Gross tiplendirmesine göre özofagus atrezisi ... 1
Şekil 2. pH metri kateteri yerleşimi ... 14
Şekil 3. İmpulse ossilometri testi uygulanışı... 16
Şekil 4. Torakotomi ile onarım sonrası skolyoz ve kot füzyonu (*) ... 17
Şekil 5. Amerikan Hastalık Kontrol ve Önleme Merkezi erkekler için persentil tablosu ... 18
Şekil 6. Amerikan Hastalık Kontrol ve Önleme Merkezi kızlar için persentil tablosu ... 19
Şekil 7. Primer onarım akış şeması ... 26
Şekil 8. Torakotomi ve torakoskopi grubu hastalarına ait göğüs deforrmitesi örnekleri ... 34
Şekil 9. Kız hastalar için büyüme gelişme değerleri ... 36
Şekil 10. Erkek hastalar için büyüme gelişme değerleri ... 37
Şekil 11. Fiziksel duruma göre hayat kalite skorları dağılımı ... 39
Şekil 12. Duygusal duruma göre hayat kalite skorları dağılımı ... 39
Şekil 13. Sosyal duruma göre hayat kalite skorları dağılımı ... 40
Şekil 14. Okul durumuna göre hayat kalite skorları dağılımı ... 40
Şekil 15. Torakotomi ve torakoskopi grubunda yaşlara göre hayat skoru dağılımı ... 42
KISALTMALAR LİSTESİ
ÖA: özofagus atrezisi TÖF: trakeoözofageal fistül
VACTERL: vertebral anomali, anorektal malformasyon, konjenital kalp hastalığı, özofagus atrezisi ve/veya trakeoözofageal fistül, böbrek anomalisi, ekstremite deformitesi
CHARGE: kolobom, koanal atrezi, konjenital kalp hastalığı, genital anomaliler PPI: proton pompa inhibitörü
GÖR: gastroözofageal reflü
ASYE: alt solunum yolu enfeksiyonu ÖMD: özofagus mide duodenum
FEES: fiberoptic endoscopic evaluation of swallowing BT: bilgisayarlı tomografi
1. GİRİŞ
Tanım: Özofagus atrezisi (ÖA) 2500-4000 canlı doğumda bir görülen, özofagusun devamlılığının sağlanamadığı özofagusun en sık konjenital anomalisidir (1). Genelde trakeoözofageal fistül (TÖF) de eşlik eder. Erkeklerde kızlara göre kısmen daha çok görülür (2). Özofagus atrezisinin tanımlanan 5 tipi bulunmaktadır, tiplendirme fistül varlığına ve yerleşimine göre yapılır .
Tip A: fistülsüz özofagus atrezisi (%7) Tip B: proksimal fistül, distal atrezi (%2) Tip C: proksimal atrezi, distal fistül (%85) Tip D: hem proksimal hem distal fistül (<%1) Tip E: atrezisiz trakeoözofageal fistül (H tipi- %4)
Şekil 1. Gross tiplendirmesine göre özofagus atrezisi
(ÖA=özofagus atrezisi; TÖF=trakeoözofageal fistül)
Özofagus atrezisi Çoğunlukla sporadik geçişlidir, genetik aktarım paterni net olarak tanımlanamasa da aynı ailede diğer kardeşte görülme riski %0,5-2 arasında ve atrezili ebeveynin etkilenmiş çocuk sahibi olma riski %3-4 olarak belirlenmiştir (3).
Embriyoloji: Gestasyonel 4. haftada ön barsak önde trakea ve arkada özofagus olacak şekilde ayrılmaya başlar. Lateral trakeoözofageal katlantıların orta hatta birleşmesiyle gestasyonel 6-7. haftalar civarında trakeoözofageal septum tamamlanır. Septasyon gelişiminin herhangi bir aşamasında defekt gelişimi anormal trakeobronşial bağlantılara neden olur (2).
Genetik: Özofagus atrezisi ve trakeoözofageal fistül patogenezini açıklamak için farklı
teoriler geliştirilmiştir ancak henüz kesin mekanizma ispatlanamamıştır. Notokord gelişiminin orta hat bozukluklukları ve VACTERL (vertebral anomaliler, anorektal malformasyon,
konjenital kalp hastalığı, trakeoözofageal fistül ve özofagus atrezisi, ekstremite anomalileri) birlikteliği ile ilişkisi gösterilmiştir. Notokorddan eksprese edilen sonic hedgehog
proteinlerinin de ön barsak farklılaşmasında rol oynadığını belirten çalışmalar mevcuttur (4,5).
Antenatal Tanı: Rutin antenatal ultrason takibinin yaygınlaşmasıyla konjenital anomalilerin doğum öncesi dönemden itibaren tanınabilirliği artmıştır. Ultrasonografide polihidroamnioz varlığı özofagus atrezisi ile ilişkilendirilebilse de konjenital kalp hastalıkları, ürogenital anomaliler vb durumlarda da polihidroamnioz görülebilir. Ayrıca distal fistüllü özofagus atrezisi olgularında polihidroamnioz ve normalden küçük mide görülmeyebilir. Prenatal ultrasonografide özofagus atrezisine özgü belirteçler: dilate üst özofageal poş, normalden küçük mide ve anormal yutma hareketidir. Genişlemiş üst poş fetal 23. Haftadan itibaren ultrasonografide gösterilebilir (3).
Postnatal tanı: Hastalar tipik olarak doğum odasında nazogastrik tüp ilerletilemeyen ya da tükürüğün yutulamaması sonucu ağzı köpüklü ve ağızdan beslenmeyi tolere edemeyen yenidoğan tablosuyla kliniğe başvurur. Geç başvuruda solunum sıkıntısı, aspirasyon ve siyanoz gelişebilir (3).
Klinik ön tanı ilerletilmiş nazogastrik tüp içinden opak madde verildiği esnada çekilen ön-arka akciğer grafisi (poşogram) ile doğrulanır. Bu grafide mide ve intestinal anslarda gaz görülmesi trakeoözofageal fistül varlığına işaret eder ancak yalnızca direkt grafi fistül ekartasyonunda yeterli değildir ve bronkoskopi ile fistül varlığı araştırılmalıdır (2).
Eşlik eden anomaliler: Özofagus atrezili bebeklerin yarısından fazlasına majör konjenital anomaliler (VACTERL, CHARGE gibi birliktelikler) eşlik eder. %6-10’unda kromozomal anomaliler tanımlanmıştır. En sık görülen kromozomal anomaliler trizomi 18 ve trizomi 21’dir (2,3).
Operasyon tarihçesi: Cerrahi girişim öncesi mortalitesi %100’dür. ÖA+TÖF’e ait ilk başarılı cerrahi girişim 1939 yılında Leven ve Ladd tarafından uygulanmıştır. Bu aşamalı girişimde önce gastrostomi ardından servikal özofagostomi ve trakeoözofageal fistül bağlanmıştır. Ardından gastrostomi ile servikal özofagostomi arasında cilt kullanılarak tüp oluşturulmuştur. İlk başarılı primer onarım ise 1941’de Haight ve Towsley’nin ilk ekstraplevral yaklaşımıyla gerçekleştrilmiştir (6). Bu başarılı operasyonların ardından sağkalım günümüzde anestezi yöntemleri, yenidoğan bakımı, parenteral beslenme alanlarındaki gelişim ve cerrahi ekipman ile deneyimin artması sonucu >%90 belirtilmektedir (7).
Pulmoner tüberküloz hastalarında plevral adezyonlarını ortadan kaldırmak için Jacobaeus’un 1912’de sistoskopla torakoskopik adezyolizis uygulaması ile başlayan bu yöntem efektif anti tbc ilaç tedavisinin sağlandığı 1950’lere dek sıklıkla kullanılmıştır (8).
Torakoskopinin çocuklarda ilk kullanımı 1970’lere dayanır. Rodgers ve Talbert’ın 9 hasta ile tanısal amaçla 1976’da başlattığı bu girişim zaman içinde optik teknoloji, enstrümantasyonun gelişmesi ve cerrahi tecrübenin kazanılmasıyla günümüzde minimal invaziv cerrahi kapsamında popülerlik kazanmakta ÖA+TÖF ve konjenital diyafram hernisi gibi konjenital anomalilerin de tedavisinde kullanılmaktadır. İlk torakoskopik ÖA onarımı 1999’da Lobe ve ark. tarafından izole özofagus atrezili 2 aylık bir bebeğe uygulandı. Bir yıl sonra da Rothenberg tarafından torakoskopik trakeoözofageal fistül onarımı gerçekleştirilmiştir (6,9,10).
2. GENEL BİLGİLER
Özofagus atrezisinde en iyi özofagusun hastanın kendi özofagusu olduğu yerleşmiş bir fikirdir. Mevcut özofagusu korumak ve uzatmak amacıyla erken primer onarımın hemen uygulanamadığı durumlarda yani uzun aralıklı özofagus atrezisinde tanımlanan pek çok farklı yöntemle özofaguş geç primer onarıma hazırlanmıştır. Bu yöntemlerden bazıları şunlardır (2):
• Spontan büyümenin beklenmesi
• Bujinaj (proksimal, proksimal ve distal, manyetik) (11)
• Nativ özofagus kullanılarak (uygun hastalarda torakoskopik yaklaşımla) o Üst poşun mobilizasyonu
o Üst poşa myotomi o Foker yöntemi (12)
o İntratorasik uzatma teknikleri ▪ Alt poşun mobilizasyonu ▪ Alt poşa myotomi
▪ Üst ve alt poşa myotomi
o Mekanik traksiyon teknikleri ve ardından primer onarım • Replasman cerrahisinde
o Kolon o Mide
▪ Gastrik tüp
▪ Gastrik transpozisyon (laparoskopik yardımlı) o Jejunum
▪ Pedikül grefti ile
▪ Serbest greft ile mikroanastomoz o İleum
Çocuklarda minimal invaziv girişimler cerrahi deneyimin artması ve uygun enstrümantasyona erişim kolaylığı ile neredeyse her alanda uygulanabilmektedir. Konjenital pulmoner havayolu malformasyonu, konjenital diyafram hernisi, anogenital malformasyonlar, Hirschsprung hastalığı, koledok kisti, hipertrofik pilor stenozu ve daha pek çok hastalığın cerrahi tedavisi
kadar etkili olduğunu gösteren yayınlar mevcuttur. Günümüzde bu hastalığın tedavisinde altın standart yöntemin minimal invaziv cerrahi yönüne kayması gündeme gelmiştir. (10,14,15).
Torakotomi prosedürü uygulama kolaylığı ve yaygınlığı açısından avantaj sağlarken insizyondan görüş alanı kısıtlılığı ve buna bağlı daha fazla diseksiyon ihtiyacı, artmış intratorasik adezyon ve göğüs deformiteleri gelişimi riski ile yara yerine bağlı kozmetik ve estetik kaygılar torakoskopiye göre zayıf yönleridir (10,16,17). Torakoskopik girişim ise anatomik yapıların ayrıntılı görüntülenmesiyle minimal diseksiyon olanağı tanıması ve uzun süreli izlemde operasyon sahasının fonksiyonel ve estetik durumu açısından torakotomiye üstünlük sağlamakla birlikte minimal invaziv cerrahi alanında deneyimli ekip ve uygun ekipman gereksinimi nedeniyle kısıtlı sayıda merkezde uygulanabilmektedir (13,14,18,19).
Özofagus atrezisinde prognostik risk grupları ilk olarak 1962’de Waterston, 1990’da Spitz tarafından tanımlanmıştır (20,21).
Tablo 1. Waterston Risk Sınıflaması
Waterston Risk Sınıflaması Sağkalım
A Doğum ağırlığı >2500 g ve sağlıklı %100
B Doğum ağırlığı 1800 – 2500g arasında ve sağlıklı ya da
>2500g, orta derecede pnömoni ve konjenital anomali mevcut %85
C Doğum ağırlığı <1800g ya da 1800 – 2500g arasında ve ileri
derecede pnömoni ve konjenital anomali mevcut %65
Tablo 2. Spitz Risk Sınıflaması
Spitz Risk Sınıflaması Sağkalım
Grup I Doğum ağırlığı> 1500g, majör kardiak anomali yok %98 Grup II Doğum ağırlığı <1500g ya da majör kardiyak anomali %82 Grup III Doğum ağırlığı <1500g ve majör kardiyak anomali %50
Torakoskopinin de torakotomi kadar başarılı sonuçları ile birlikte hastaya ait faktörler, cerraha ait faktörler ve merkezin sahip olduğu ekipmanlar ameliyat yönteminin seçilmesinde etkili olur. Hastaya ait faktörler içinde yer alan, tek akciğer ventilasyonunu tolere edebilme, gestasyonel yaş ve vücut ağırlığı, anestezi riskini artıracak kardiak morbidite varlığı yani tanımlanmış prognostik risk faktörlerine göre detaylı değerlendirme yapılmalıdır. Aralık uzunluğu tanımlı bu iki sınıflama içinde yer almasa da operasyon yönteminin planlanmasında önemli bir unsurdur. Operasyon yönteminin seçiminde hastaya ait faktörler literatürde net olarak belirtilmemekte ve cerrahın tercihinin ön planda olduğu görülmektedir (22). Bu veriler eşliğinde net kriterler yoktur. Torakoskopinin ilk zamanlarında daha çok Spitz sınıflamasına göre Grup I ve Waterston sınıflamasına göre Grup A hastalar seçilmişken günümüzde endoskopik aletlerin de gelişimiyle her gruptan hastaya torakoskopi uygulanabilmektedir (8,13,14,19,23). Minimal invaziv cerrahinin her alanda kullanımının yaygınlaşmasına rağmen günümüzde özofagus atrezisi primer onarımının altın standart tedavisi torakotomi kabul
edilmektedir (10).
EÜTF Çocuk Cerrahisi Deneyimi: Kliniğimizde kuruluşundan bu yana (1961) torakotomi ile
primer onarım, 2007 yılından itibaren de torakoskopik primer onarım başarıyla uygulanmaktadır. 2007 sonrası öncelikli tercihimiz torakoskopi olmakla birlikte gestasyonel yaş,doğum ağırlığı, üst özofagus poşunun seviyesi, TÖF varlığı, majör kardiyak anomali varlığı, cerrahın kişisel tercihi göz önünde tutularak torakoskopik eksplorasyon, torakotomi ile onarım, geciktirilmiş primer onarım ya da replasman cerrahisi kararı verilmektedir.
Özofagus atrezisinin cerrahi tedavisinin başarıyla yapılabildiği 50 yılı aşkın sürede dahi güncel literatürde hala tam olarak aydınlatılamamış bazı noktalar mevcuttur (24). Bu noktalar gerek kısa dönem gerekse uzun dönem verilerinin incelenmesinde ve yorumlanmasında güçlük yaratmaktadır. Verilerin literatür dilinde standardizasyonunun sağlanması, klinikler arası ortak dilin konuşulması bu alanda yapılan çalışmaların kalitesinde aşikar bir katkı sağlayacaktır.
Bu tartışmalı noktalardan ilki özofagus atrezisinde uzun ve kısa aralık terimlerinin tanımlanmasına ilişkindir. Uzun aralıklı özofagus atrezisi tanımı kimi kaynaklarda izole özofagus atrezisi anlamında kullanılırken, bazı kaynaklarda primer anastomozun
seviyesinin bronkoskopide karina hattının altında saptandığı durumları tarif etmek için kullanılmıştır (2,25–28).
Literatürdeki bir diğer tartışmalı alan da komplikasyonların identifikasyonudur. Farklı etyolojiye bağlı olan komplikasyon ve bulgular aynı başlıklar altında değerlendirilmektedir. Örnek olarak orofaringeal yutma bozukluğu, dismotiliteye bağlı yutma bozukluğu ve özofageal darlığa bağlı yutma bozukluğunun aynı “disfaji” başlığı altında incelenmesi verilebilir (3,29–31).
Bazı komplikasyon ve uzun dönemde karşılaşılan hastalıkların tanısında altın standart yöntemin bulunmaması da bu alanlar içinde sayılabilir. Kuzey Amerika ve Avrupa Çocuk Gastroenteroloji, Hepatoloji ve Beslenme Derneği’nin 2018’de güncellediği klinik uygulama kılavuzunda gastroözofageal reflü tanısında tanı testleri tartışılmış, baryumlu pasaj grafisi ile görüntüleme, ultrasonografi, özofagogastroduodenoskopi, tükürükte saptanan biyoölçümler, manometri, sintigrafi, transpilorik/jejunal besleme, ampirik PPI tedavisi uygulanması ve pH metri – empedans ölçümleri gibi klinikte kullanılan yöntemlerden hiç birinin altın standart tanı yöntemi olarak kabul edilmesi için yeterli kanıt bulunamamıştır (32–34).
Kronik hastalıklara ve komorbid durumların artışına rağmen insan ömrünün uzadığı 21. yüzyılda bireyin hayat kalitesi de ön plana çıkmıştır. Kronik hastalıklarda sağlıkla ilişkili hayat kalitesinin incelenmesi kaynakların gereken yönde kullanılmasına ve sağlık hizmetinin geliştirilmesine ve standardizasyonuna katkıda bulunur. Sağkalımın %100’e yaklaştığı özofagus atrezisinde bu konjenital malformasyona özgü bir akredite hayat kalite ölçüm sistemi
bulunmamaktadır(24,26,29,32,33,35,36).
Literatürde detaylı araştırılan ve tam olarak açıklığa kavuşturulamayan bu bilgiler ışığında özofagus atrezisinin primer onarımı sonrası uzun dönemde incelenmesi gereken komplikasyonlar ve izlem parametreleri aşağıdaki gibi belirlendi, hipotezlerin oluşturulması ardından her hipotez kendi içinde alt başlıklar halinde değerlendirildi.
Uzun dönem komplikasyonlar • Anastomoz darlığı
• Yutma bozukluğu • Gastroözofageal reflü • Trakeobronkomalazi • Göğüs deformiteleri
Bu komplikasyonlarla doğrudan ya da dolaylı ilişkide olan • Solunum fonksiyonları
• Hayat kalitesi
3. HİPOTEZLER
H1. Her iki yöntem arasında anastomoz darlığı gelişimi açısından anlamlı fark yoktur.
H2. Her iki yöntem arasında rekürren fistül gelişimi açısından anlamlı fark yoktur.
H3. Her iki yöntem arasında yutma bozukluğu açısından anlamlı fark yoktur.
H4. Her iki yöntem arasında GÖR gelişimi açısından anlamlı fark yoktur.
H5. Her iki yöntem arasında trakeobronkomalazi gelişimi açısından anlamlı fark yoktur.
H6. Her iki yöntem arasında solunum problemleri açısından anlamlı fark yoktur.
H7. Torakotomi ile onarım sonrası göğüs deformiteleri gelişim riski daha fazladır.
H8. Her iki yöntem arasında hayat kalitesi açısından anlamlı fark yoktur.
4. GEREÇ VE YÖNTEM
Ege Üniversitesi Rektörlüğü Tıp Fakültesi Dekanlığı Tıbbi Araştırmalar Etik Kurulu’nun 99166796-050.06.04 sayılı onay kararı ardından “Özofagus Atrezisinde Torakotomi ve Torakoskopi ile Primer Onarımın Uzun Dönem Sonuçlarının Retrospektif Olarak Karşılaştırılması” isimli çalışma başlatıldı.
Mart 1990 ve Aralık 2018 tarihleri arasında Ege Üniversitesi Tıp Fakültesi Hastanesi Çocuk Cerrahisi Anabilim Dalı’nda özofagus atrezisi ve mevcutsa eşlik eden trakeoözfageal fistül nedeniyle torakotomi ya da torakoskopik yöntemle primer onarım uygulanan ve ameliyat sonrası en az 1 yıllık izlem süresini tamamlamış olan hastalar çalışmaya dahil edildi. EÜTF Hastane Bilgi Yönetim Sistemi (HBYS), EÜTF Çocuk Cerrahisi AD arşivi, e-Nabız ve Ölüm Bildirim Sistemi’nde kayıtları eksik ve/veya yetersiz ya da düzenli poliklinik takibinde olmayan hastalar çalışma dışında bırakıldı.
Hastalar operasyon yöntemine göre • Torakotomi ile onarım gurubu
• Torakoskopik onarım grubu olmak üzere ikiye ayrıldı.
Torakotomi ile primer onarımda supin pozisyonda rijit bronkoskopi ile trakeoözofageal fistül görüntülenmesi ve mümkünse kateterize edilmesini takiben üst özofageal poşa 16f tüp yerleştrildi. Sol lateral dekübit pozisyonda %10’luk povidon iyodin ile cerrahi alan temizliği ile uygun açıklıkta steril örtülemenin ardından 4. ya da 5. interkostal aralıktan (İKA) toraksa girilerek akciğer ekarte edildi. Azygos veni bulundu ve etrafı dönülerek 4/0 ipek sütur ile bağlandı. Plevranın açılmasıyla birlikte trakeoözofageal fistül bulundu ve askıya alındı. TÖF 4/0 vicryl ile özofagsutan ayrıldı. Proksimal özofagus çevresinde kısmi diseksiyon ardından distal uçla mesafesinin primer anastomoza elverişli olduğu görülmesiyle 5/0 vicryl ile önce arka ardından 6-8f nazogastrik tüp özofagustan mideye ilerletildi. Ön duvarın anastomozu ile primer onarım toplamda 8-10 adet separe sütürla tamamlandı. 6. interkostal aralık posterior aksiller hattan anastomoz lojuna 16f toraks tüpü yerleştirildi ve kotların yaklaştırılması ile katların usulüne uygun olarak onarılması ardından işlem komplikasyonsuz sonlandırıldı.
Torakoskopik primer onarımda supin pozisyonda rijit bronkoskopi ile trakeoözofageal fistül görüntülenmesi ve mümkünse kateterize edilmesini takiben üst özofageal poşa 20f tüp yerleştrildi. Ardından sol lateral dekübit pozisyonda %10’luk povidin iyodin ile cerrahi alan temizliği ve uygun açıklıktaki steril örtülemeyi takiben 4. İKA hizasından 5 mm port ile kamera eşliginde 5 İKA'dan posterior axiller ve median axiller aralıktan toraks boşluğuna girildi. CO2 gaz influsyonu ile sağ akciğer ekarte edilerek mediastene ulaşıldı. Azygos veni koterize edildi. Ardından distal özofagus görüldü. Keskin ve künt düsseksiyonlarla trakeoözofageal fistül görüldü. Altından dönülerek damar askıya alındı, trakeaya yakın uygun yerden 2 adet 5 mm klip ve 4/0 prolen ile dikişli bağlanarak kesildi.Ardından proksimal özofagus bulunark etraf dokulardan serbestleştirdi. Kör sonlanan kısmı makas yardımıyla kesilerek açıldı. Her iki özofagus ucu da birbirine yaklaştırılabildi. Bunun üzerine 5/0 PDS ile ile her iki uç tek tek anostomoze edildi. Anostomoz sırasında 6 F feeding tube NG olarak yerleştirildi. Toraks boşluğuna 16 F toraks tüpü yerleştirildi. Kanama kontrolünü takiben, port giriş deligi kaslarda 4/0 Vicryl ile yaklaştırıldı. Cilt ve ciltaltı da kapatıldıktan sonra cilt 4/0 Prolen ile sütüre edilerek, pansuman yapılarak operasyon sonlandırıldı.
Demografik veriler: Hastaların, doğum haftası, cinsiyet, atrezi tipi, ek anomali varlığı, operasyon günü ve operasyondaki vücut ağırlığı, Waterston ve Spitz risk gruplarına göre dağılımı, operasyon yöntemi (torakoskopi-torakotomi), takip süresi (1-5, 6-10, 11-15+ yıl), taburculuk öncesi kaybedilen hastaların ölüm nedenleri toplandı.
Hastalara ait taburcluluk sonrası uzun dönem verileri hipotezler içinde toplandı ve değerlendirildi.
Hipotez 1: Her iki yöntem arasında anastomoz darlığı gelişimi açısından anlamlı fark yoktur.
Anastomoz darlığı değerlendirilmesinde radyolojik (özofagus, mide, duodenum pasaj grafisi) ve/veya endoskopik (özofagoskopi) darlık saptanan ve tekrarlayan dilatasyon ihtiyacı olan hastalar belirlendi.
Özofagus, mide, duodenum pasaj grafisi (ÖMD): Pediatrik Radyoloji Bilim Dalı floroskopi ünitesinde supin pozisyonda yatan hastalara oral yoldan ya da nazofaringeal, nazogastrik tüp yardımıyla suda çözünen opak maddeler 1:1derişim ile verildi. Merkezi kumandalı SIEMENS AXIOM Luminos TF© cihazı ile 30 fps olacak şekilde görüntüleme yapıldı. Görünütüler
PACS’a (Picture archiving and communication system) kaydedildi. Tetkik alanında uzman aynı ekip tarafından uygulandı ve yorumlandı.
Özofagoskopi ve angtegrad dilatasyon: İntratrakeal genel anestezi altında yarı fowler pozisyonunda uygun rijit özofagoskop ve fiberoptik endoskop eşliğinde özofagus görüntülendi. Özofageal darlık mevcutsa ve dilatasyon ihtiyacı varsa Savary-Gilliard® bujiler kullanılarak antegrad dilatasyon uygulandı.
Hipotez 2: Her iki yöntem arasında rekürren fistül gelişimi açısından anlamlı fark yoktur.
Rekürren fistül açısından radyolojik (ÖMD pasaj grafisi) ve/veya endoskopik (bronkoskopi – özofagoskopi) ile tanı konan hastalar belirlendi.
Bronkoskopi: İntravenöz genel anestezi altında yarı fowler pozisyonunda uygun bronkoskop ve fiberoptik endoskop eşliğinde laringoskop ile epigotun görülmesi ardından trakeobronşial yapılar görüntülendi.
Hipotez 3: Her iki yöntem arasında yutma bozukluğu açısından anlamlı fark yoktur.
Yutma bozukluğu değerlendirilmesinde takılma, sıvı gıdalarla birlikte yutma, büyük parçalı gıdaları yutamama gibi klinik şikayet belirten ya da EAT-10 skoru >3 (37) ya da Fizik Tedavi ve Rehabilitasyon Aanabilim Dalı tarafından uygulanan fiberoptik endoskopik yutma muayenesi (FEES) patolojik (rezidülü-gecikmeli yutma) saptanan hastaların verileri kullanıldı.
FEES (Fiberoptic endoscopik examination of swallowing): Dil ve yumuşak damağın hareketlerinin kontrol edildi. İntravenöz damaryolu erişimi ve saturasyon monitorizasyonu ardından fleksible fiberoptik endoskop ile dik oturur pozisyonda nazal kavite görüntülendi. Yeşil gıda boyası ile renklendirilmiş 3ml, 5ml ve 10ml su oral yoldan verilerek yutma gözlendi. Benzer olarak yine yeşil gıda boyası ile renklendirilmiş 5ml yoğurt ve balık krakerler (katı gıda) ile yutma testleri uygulandı. Renkli gıda rezidüleri saptandığında hastaya su içirilerek temizlendi. Velofaringeal yetmezlik, vokal kordların hareketi, yutma başlangıcında gecikme, gıda retansiyonu, penetrasyon- aspirasyon, refleks öksürme not edildi.
alanında uzman aynı ekip tarafından değerlendirildi. Rezidü varlığı, tetkik boyunca mevcutsa penetrasyon ve aspirasyon ile FIOS ve FOSS skorları kaydedildi (38,39).
Tablo 3. EAT-10 skorlama sistemi
EAT – 10
1. Yutma problemim nedeniyle kilo kaybettim. 0 = problemim yok 1 2 3 4 = şiddetli problem
6. Yutarken ağrı hissediyorum. 0 = problemim yok
1 2 3
4 = şiddetli problem
2. Yutma problemim nedeniyle dışarda yemeğe gidemiyorum. 0 = problemim yok
1 2 3
4 = şiddetli problem
7. Yutma durumum yemek yemekten aldığım zevki etkiliyor. 0 = problemim yok
1 2 3
4 = şiddetli problem
3. Sıvı besinleri yutarken aşırı çaba sarf ediyorum. 0 = problemim yok 1 2 3 4 = şiddetli problem
8. Yutarken yemekler boğazıma yapışıyor / takılıyor. 0 = problemim yok 1 2 3 4 = şiddetli problem
4. Katı besinleri yutarken aşırı çaba sarf ediyorum. 0 = problemim yok 1 2 3 4 = şiddetli problem
9. Yemek yerken öksürüyorum. 0 = problemim yok
1 2 3
4 = şiddetli problem
5. Hapları yutarken aşırı çaba sarf ediyorum. 0 = problemim yok 1 2 3 4 = şiddetli problem
10. Yutmak bende gerginlik / stres yaratıyor. 0 = problemim yok 1 2 3 4 = şiddetli problem
Hipotez 4: Her iki yöntem arasında GÖR gelişimi açısından anlamlı fark yoktur.
Gastroözofageal reflü (GÖR) araştırılmasında hastanemizde ya da başka bir merkezde pediatrik/erişkin gastroenteroloji biriminde GÖR nedeniyle takipli ve antireflü ilaç kullanım gereksinimi olan, pH metri veya yutma testi (FEES) veya ÖMD ile ispatlanmış reflüsü bulunan hastalar belirlendi. İzlem sürelerine göre GÖR sıklığını değerlendirmek için hastalar 5 yıl, 6-10 yıl ve >10 yıllık izlem sürelerinde üç grup halinde incelendi.
pH metri: Kayıt cihazı olarak Flexilog 2000 pH-metri cihazı ve kateter olarak da Flexilog-TM (Oakfield Instruments Ltd, Eynsham, UK). Transnazal kateter alt özofagus sfinkteri olarak tahmin edilen alanın yaklaşık 2cm üzerine yerleştirildi ve ön-arka akciğer grafisi ile yeri kontrol edildi. Kateter yerleşimi şekil 4’te gösterilmiştir. Kateter Flexilog 2000 pH-metri (Oakfield Instruments Ltd) cihazına bağlandı ve kalibrasyon için pH=1,07 ve 7,01 değerindeki solüsyonlar kullanıldı. Tetkik Avrupa Çocuk Gastroenteroloji, Hepatoloji ve Beslenme Derneği kılavuzuna uygun olarak gerçekleştirildi (40). Hastalar 24 saat süresinde normal peroral beslendi. Kayıtlar klinik bilgisayarında arşivlendi ve Flexisoft III versiyonu 1.4 yazılım (Oakfield Instruments Ltd) programıyla analiz edildi. İntraözofageal pH <4,1 ölçüldüğünde asit reflüsü olarak kabul edildi (41). Diğer analizler için proksimal ve distal problarda Demeester ve Johnson’ın Standart pH Skorlaması kullanıldı (40).
Hipotez 5: Her iki yöntem arasında trakeobronkomalazi gelişimi açısından anlamlı fark yoktur.
Trakeobronkomalazi gelişimi açısından endoskopi (bronkoskopi) ve/veya radyolojk (ön-arka akciğer grafisi, eşlik eden diğer deformiteler için çekilmiş torakal BT) görüntüleme yöntemleri sonuçları değerlendirmeye alındı.
Solunum problemleri değerlendirilmesinde klinik şikayetler, radyolojik değerlendirme ve solunum fonksiyon testleri kendi içinde ayrı ayrı değerlendirildi.
• Klinik şikayetler kronik bronşit/astım tanısı, sürekli ilaç tedavisi, sık ASYE kaynaklı yatış olarak toplandı.
• Radyolojik incelemede kronik akciğer hastalığının değerlendirilmesi için Brasfield skorlama sistemi kullanıldı. Brasfield skorlama sistemi asıl olarak kistik fibroz hastalarında kronik akciğer hastalığı gelişimi açısından kullanılan bir sistemdir. Skorlamada hava hapsi, lineer dallanmalar (bronş duvarında kalınlaşma açısından anlamlı), nodüler/ kistik lezyonlar, atelektazi/konsolidasyon gibi geniş lezyonlar, genel görünüm değerlendirmesi esas alınarak her bir alan için en düşük skor “0 (sıfır)” ve en yüksek skor “4 (dört) veya 5 (beş)” olarak kabul edildi (42).
Hipotez 6: Her iki yöntem arasında solunum problemleri açısından anlamlı fark yoktur. Solunum fonksiyonları değerlendirilmesinde hastalara Çocuk Göğüs Hastalıkları Bilim Dalı’nda uygulanmış spirometri ve impulse ossilometri testleri sonuçları kullanıldı. Testler alanında uzman ve deneyimli aynı ekip tarafından uygulandı ve yorumlandı.
Spirometri: Spirometri (Flowhandy ZAN 100, Almanya) ile Amerika Toraks Derneği’nin standartlarına uygun şekilde zorlu vital kapasite (FVC), zorlu ekspiryumun 1. saniyesinde çıkarılan hava hacmi (FEV1), FEV1/FVC oranı, zorlu ekspirasyonun ortasındaki akım hızı (FEF25-75 veya MEFR) ve zirve ekspiratuvar akım hızı (PEF) ölçümü yapıldı (23). Sonuçlar tahmin edilen değerlerin yüzdesi olarak ifade edildi.
İmpulse ossilometri: Ölçümler için IOS (Master Screen IOS, Almanya) kullanıldı ve daha önce literatürde tariflenmiş olan ölçüm kriterlerine uygun olarak yapıldı (43,44). Basınç dalgasının havayolu içine iletilmesi için gerekli enerji olan rezistans (R) 5, 10, 15 ve 20 Hz frekanslarda (kPa/(L/s)) olacak şekilde ölçüldü. Solunum yollarının vibroelastik durumunu gösteren reaktans (X) 5, 10, 15 ve 20 Hz (kPa/(L/s)) frekanslarda olacak şekilde ölçüldü. Rezistans ve reaktansın oluşturduğu solunum yolunun impedansı (Z) 5 Hz (kPa/(L/s)) frekansta, rezonans frekansı (L/s) ve 5 Hz frekanstaki reaktans ile rezonans frekansı
arasındaki reaktans değerlerinin toplamını temsil eden reaktans alanı (AX) ölçüldü. Koherans
(uygunluk) hava akımı ile basınç arasındaki uyumdur. Ölçümde kabul edilebilir uygunluk düzeyi 5Hz de ≥ 0.6 ve 10 Hz de ≥ 0.8 olarak kabul edildi (44,45) .
Hipotez 7: Torakotomi ile onarım sonrası göğüs deformiteleri gelişim riski daha fazladır. Göğüs deformiteleri gelişimi incelenmeşinde ön-arka akciğer grafileri kullanılarak skolyoz ve kot füzyonu varlığına bakıldı. Her grafi Pediatrik Radyoloji Bilim Dalı ile birlikte alanında uzman ve deneyimli aynı ekip tarafından yorumlandı. Her iki deformite gelişiminden birinin mevcudiyeti anlamlı kabul edildi.
Şekil 4. Torakotomi ile onarım sonrası skolyoz ve kot füzyonu (*)
Hipotez 8: Her iki yöntem arasında hayat kalitesi açısından anlamlı fark yoktur.
Hayat kalitesi verileri iki başlık altında değerlendirildi. Büyüme gelişme verileri Amerikan Hastalık Kontrol ve Önleme Merkezi’nin kız ve erkekler için ayrı olarak hazırlanmış yaşa göre boy ve yaşa göre vücut ağırlığı persentil tabloları ile standardize edildi (46).
Sağlıkla ilişkili hayat kalitesi değerlendirilmesi için PEDS QL 4.0 (pediatrik yaşam kalite anketi) kullanıldı (47,48). Ankette son bir ay içinde 4 ana bölüm altında gruplanmış soruların ne kadar sorun yarattığını ölçmektedir. Bu bölümler:
1. Fiziksel 2. Duygusal 3. Sosyal 4. Okul
Her bölüm için hazırlanmış sorular en düşük skor “0 = hiçbir zaman” ve en yüksek skor “4 = hemen her zaman” olacak şekilde puanlandı.
Anket sonuçları
≥10 yaş: Testi poliklinik kontrolünde kendisi doldurmuş hastalar
<10 yaş: Test ebeveynleri tarafından ya da ebeveynleri ile birlikte doldurulmuş hastalar olmak üzere iki grup altında toplandı.
Tablo 5. Pediatrik yaşam kalitesi ölçeği 4.0
ÇOCUKLAR İÇİN YAŞAM KALİTESİ ÖLÇEĞİ 4.0
Bir sonraki sayfada sizin için sorun olabilecek durumların listesi bulunmaktadır. Lütfen son bir aylık süre içinde her birinin sizin için ne kadar sorun oluşturduğunu
daire içine alarak belirtiniz.
Eğer sizin için hiçbir zaman sorun değilse 0 Eğer sizin için nadiren sorun oluyorsa 1 Eğer sizin için bazen sorun oluyorsa 2 Eğer sizin için sıklıkla sorun oluyorsa 3 Eğer sizin için hemen her zaman sorun oluyorsa 4
Burada yanlış ya da doğru cevaplar yoktur.
Eğer herhangi bir soruyu anlayamazsanız lütfen yardım isteyiniz.
Son bir ay içinde aşağıdakiler sizin için ne kadar sorun yarattı?
Sağlığım ve aktivitelerim ile ilgili sorunlar
Hiçbir
zaman Nadiren Bazen Sıklıkla
Hemen her zaman 1. Bir bloktan fazla yürümek bana zor gelir 0 1 2 3 4
2. Koşmak bana zor gelir 0 1 2 3 4
3. Spor ya da egzersiz yapmak bana zor
gelir 0 1 2 3 4
4. Ağır bir şey kaldırmak bana zor gelir 0 1 2 3 4 5. Kendi başıma duş ya da banyo yapmak
bana zor gelir 0 1 2 3 4
6. Evdeki günlük işleri yapmak bana zor
gelir 0 1 2 3 4
7. Bir yerim acır ya da ağrır 0 1 2 3 4
8. Enerjim azdır 0 1 2 3 4
Duygularımla ilgili sorunlar Hiçbir
zaman Nadiren Bazen Sıklıkla
Hemen her zaman 1. Korkmuş ya da ürkmüş hissederim 0 1 2 3 4 2. Hüzünlü ya da üzgün hissederim 0 1 2 3 4 3. Öfkeli hissederim 0 1 2 3 4
4. Uyumakta zorluk çekerim 0 1 2 3 4
5. Bana ne olacağı konusunda
Başkaları ile ilgili sorunlar Hiçbir
zaman Nadiren Bazen Sıklıkla
Hemen her zaman 1. Yaşıtlarımla geçinmekte sorun yaşarım 0 1 2 3 4 2. Yaşıtlarım benimle arkadaş olmak
istemezler 0 1 2 3 4
3. Yaşıtlarım benimle alay eder 0 1 2 3 4
4. Yaşıtlarımın yapabildikleri şeyleri
yapamam 0 1 2 3 4
5. Yaşıtlarıma ayak uydurmakta zorluk
çekerim 0 1 2 3 4
Okul ile ilgili sorunlar Hiçbir
zaman Nadiren Bazen Sıklıkla
Hemen her zaman 1. Sınıfta dikkatimi toplamakta zorlanırım 0 1 2 3 4
2. Bazı şeyleri unuturum 0 1 2 3 4
3. Derslerimden geri kalmamak için zorluk
çekerim 0 1 2 3 4
4. Kendimi iyi hissetmediğim için okula
gidemediğim olur 0 1 2 3 4
5. Doktora ya da hastaneye gittiğim için
Hipotez 9: Torakoskopi uygulanan hastalarda kozmetik sonuçlar daha iyidir.
İnsizyon skarı kozmetiği değerlendirilmesinde Manchester skar ölçeği kullanıldı (49). Puanlamada en düşük değer 1, en yüksek 4. Toplamda en düşük skor = 4 olarak hesaplandı. İnsizyon skarı değerlendirilmesi poliklinik kontrollerinde ve arşiv sisteminde bulunan hasta fotoğrafları üzerinden yapıldı.
İstatistiksel değerlendirme: Verilerin istatistiksel analizinde ayrı ayrı kategorik değişkenler frekans tabloları ile incelenecek, sürekli değişkenlere ilişkin tanımlayıcı istatistikler hesaplandı. İki grupta sürekli değişkenlerin normal dağılıp dağılmadığının incelenmesinde tek değişkenli Kolmogorov – Smirnov normallik testi kullanıldı. Normal dağılım varsayımının sağlandığı durumlarda, iki bağımsız grubun sürekli değişkenlerinin değerlerinin karşılaştırılmasında bağımsız gruplarda t-testi; sağlanmadığı durumlarda Mann-Whitney U testi kullanıldı. İki bağımsız grupta kategorik değişkenlerin değerlerinin karşılaştırılmasında ki-kare analizi kullanıldı. Tüm hipotez testlerinde anlamlılık düzeyi 0.05 alındı. Tüm istatistiksel analizlerde IBM SPSS Versiyon 25.0 paket programı kullanıldı.
5. BULGULAR
Şekil 7. Primer onarım akış şeması
Mart 1990 – Aralık 2018 yılları arasında kliniğimizde primer onarım uygulanan 76 hastanın 66’sının kayıtlarına ulaşıldı. Bu hastalardan on tanesi taburculuk öncesinde kaybedildi, kalan elli altı hastadan 9 tanesi düzenli poliklinik takibine devam etmemişti. Düzenli takibe gelen 47 hastadan yirmisine torakotomi ile, 27sine ise torakoskpik primer onarım uygulanmıştı. Taburculuk öncesi kaybedilen hastaların ölüm nedenleri sepsis (n=8) ve kardiyak yetmezlik (n=2) idi. Taburculuk öncesi ölüm nedenleri üzerine operasyon yönteminin anlamlı etkisi saptanmadı (p= 0,667).
Çalışmada uzun dönem sonuçlar karşılaştırıldığı için öncelikle her iki grup takip süreleri açısından karşılaştırıldı. Torakotomi grubundaki 20 hasta ile torakoskopi grubundaki 27 hastanın ortanca ve ortalama yaşları ile 1-5 yıl, 6-10 yıl, 11-15+ yıllık üç ayrı dönemde hasta sayıları karşılaştırıldığında istatistiksel olarak anlamlı fark saptanmadı (p>0,05).
Tablo 8.Torakotomi ve torakoskopi grubunda izlem sürelerinin karşılaştırılması
Benzer iki grubun karşılaştırıldığının kontrol edilmesi amacıyla demografik verileri ve risk grupları yönünden de incelendi. Doğum haftası, doğum ağırlığı, cinsiyet, atrezi tipi, ek anomali varlığı açısından torakotomi ve torakoskopi grubu kıyaslandığında her iki grup arasında anlamlı fark saptanmadı (p> 0,05). Spitz sınıflamasına göre torakotomi grubunda 16 hasta Grup I, 4 hasta Grup II içinde yer alırken torakoskopi grubunda 20 hasta Grup I, 7 hasta Grup II içindeydi. Grup III hasta seride mevcut değildi. Waterston sınıflamasına göre torakotomi grubunda 6 hasta Grup A, 8 hasta Grup B ve 6 hasta Grup C içinde yer aldı. Torakoskopi grubundaysa Grup A’da 14 hasta, Grup B’de 6 ve Grup C’de 7 hasta mevcuttu. Spitz ve Waterston sınıflamalarına göre torakotomi ve torakoskopi grupları arasında anlamlı fark saptanmadı (p>0,05).
Tablo 9.Torakotomi ve torakoskopi grubunda demografik verilerin karşılaştırılması
Hipotez 1: Her iki yöntem arasında anastomoz darlığı gelişimi açısından anlamlı fark yoktur.
Anastomoz darlığı torakotomi grubundaki 20 hastanın onunda (%50) ve torakoskopi grubundaki 27 hastanın onüçünde (%48) görüldü. Torakotomi grubundaki 10 hastanın son dilatasyon zamanı ortanca 10 ay (2-19 ay), torakoskopi grubundaki 13 hastanın da ortanca 24 ay (2-121ay) idi. Anastomoz darlığının başlıca nedenleri arasında belirtilen anastomoz kaçağı ve gergin anastomoz varlığı açısından bakıldığında darlığı olan hastaların ikisinde anastomoz kaçağı olduğu ve her ikisinin de konservatif izlemde takip edildiği ve kaçak cerrahisine ihtiyaç duyulmadığı görüldü. Bu iki hastadan birinin anastomozu gergin diğerininki rahattı. Her iki grubun verileri karşılaştırıldığında anastomoz darlığı üzerine operasyon yönteminin anlamlı etkisi saptanmadı, hipotez doğrulandı (p=0,567).
Hipotez 2: Her iki yöntem arasında rekürren fistül gelişimi açısından anlamlı fark yoktur. Torakotomi ile primer onarım uygulanmış hastalarda (n=20) rekürren fistül gelişimi %15 (n=3), torakoskopik onarım sonrsında (0=27) ise %7 (n=2) saptandı. Rekürren fistül gelişen toplamda 5 hastanın üçüne torakotomi ile TÖF ligasyonu ve ikisine de bronkoskopi eşliğinde fibrin yapıştırıcı enjeksiyonu uygulandı. İkincil cerrahi girişim ardından hiçbir hastada nüks görülmedi. İstatistiksel incelemde her iki grup arasında anlamlı fark saptanmadı, hipotez doğrulandı (p> 0,05).
Tablo 11.Torakotomi ve torakoskopi grubunda rekürren fistül gelişimi karşılaştırılması
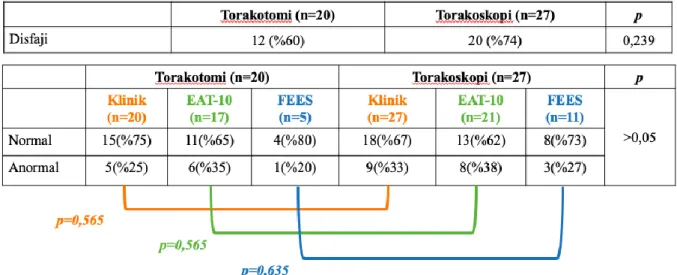
Hipotez 3: Her iki yöntem arasında yutma bozukluğu açısından anlamlı fark yoktur.
Torakotomi grubundaki (n=20) hastaların onikisinde (%60), torakoskopi grubundaki hastaların (n=27) yirmisinde (%74) klinik yakınma ya da EAT-10 skoru >3 ya da patolojik yutma testi (FEES) mevcuttu. Torakotomi grubunda yutma bozukluğu belirten 5 hasta varken EAT-10 skoru >3 saptanan 6 hasta bulunmaktaydı. Klinik yakınma belirten hastaların %80’inde EAT-10 skoru da yüksek saptanmıştı. Torakoskopi grubunda ise yutma bozukluğu belirten 9 hasta mevcutken, 8 hastanın EAT-10 skoru >3saptandı. Torakoskopi grubunda klinik yakınma ile başvuran hastaların %66’sında EAT-10 skoru ile uyum görülmekteydi. Klinik şikayetler, EAT-10 Skoru ve FEES bulguları ayrı ayrı karşılaştırıldığında ameliyat yönteminin disfaji üzerine etkisi olmadığı anlaşıldı ve hipotez doğrulandı (p>0,05).
Tablo 12.Torakotomi ve torakoskopi grubunda disfaji karşılaştırılması
Hipotez 4: Her iki yöntem arasında GÖR gelişimi açısından anlamlı fark yoktur.
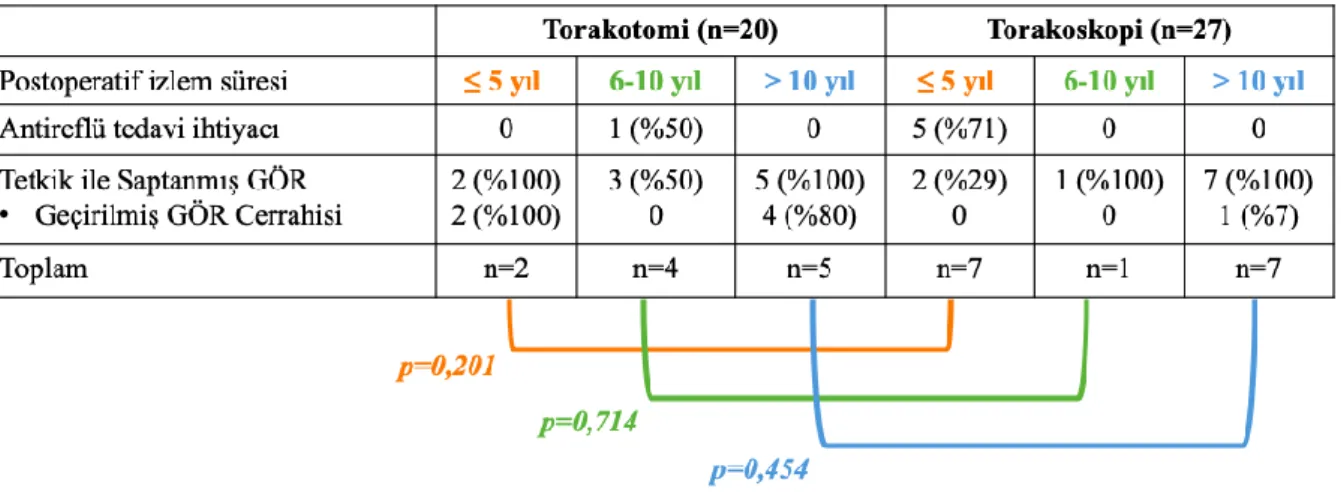
Gastroözofageal reflü gelişiminde torakotomi ve torakoskopi grubu hastalarının verileri total olarak ve 1-5 yıl, 6-10 yıl ve >10 yıllık izlem süreleri içinde ayrı ayrı analiz edildi. Her iki gruptaki hastaların %55’inde GÖR saptandı (p=0,601).
Tablo 13.Torakotomi ve torakoskopi grubunda gastroözofageal reflü karşılaştırılması
Serimizde toplamda GÖR bulunan 26 hastanın yalnızca 7’sinin antireflü cerrahi gereksinimi oldu. Bir hastada önce antireflü kardiyoplasti ardından rekürrens üzerine laparoskopik Nissen fundoplikasyonu, diğer 6 hastada ise doğrudan laparoskopik Nissen fundoplikasyonu tercih
torakoskopi grubundaki bir hastaya da 37. ayda antireflü cerrahi uygulandı. Laparoskopik Nissen fundoplikasyonu sonrası 5 hastanın medikal antireflü tedavi ihtiyacı ortadan kalkmakla birlikte yakınmaları devam eden iki hasta endoskopide darlık ve ek patoloji saptanmadığı kontrol edildikten sonra yüksek çözünürlüklü manometriyle ileri motilite incelenmesi için yönlendirildi. Motilite problemi belirtilen bu iki hastaya tekrar medikal reflü tedavi başlandı. Torakotomi ve torakoskopi grubundaki hastalar 5 yıl ve altı, 6-10 yıl ve 10 yıl üzeri izlem sürelerine göre kıyaslandığında gruplar arasında klinik reflü (antireflü tedavi kullanım ihtiyacı) ve ispatlanmış reflü (ÖMD, pH metri, FEES ile geçirilmiş antireflü cerrahi) açısından anlamlı fark saptanmadı ve hipotez doğrulandı (p> 0,05).
Tablo 14.Torakotomi ve torakoskopi grubunda izlem sürelerine göre gastroözofageal reflü karşılaştırılması
Hipotez 5: Her iki yöntem arasında trakeobronkomalazi gelişimi açısından anlamlı fark yoktur.
Trakeobronkomalazi torakotomi grubundaki hastaların (n=20) dörtte birinde, torakoskopi grubundaki (n=27) hastaların da %44’ünde saptandı. Trakeobronkomalazi gelişimi üzerinde operasyon yöntemine dair istatistiksel analizde anlamlı fark saptanmadı ve hipotez doğrulandı (p=0,143).
Tablo 15. Torakotomi ve torakoskopi grubunda trakeobronkomalazi karşılaştırılması
Hipotez 6: Her iki yöntem arasında solunum problemleri açısından anlamlı fark yoktur.
Solunum problemleri klinik şikayetler ve kronik akciğer hastalığı gelişimi ile solunum fonksiyon testleri (spirometri ve İOS) olarak üç ana başlık altında incelendi ve torakotomi ile torakoskopi grubu arasında üçü için de anlamlı fark saptanmadı ve hipotez doğrulandı (p> 0,05).
Tablo 16. Torakotomi ve torakoskopi grubunda solunumsal şikayetlerin ve kronik akciğer hastalığı gelişiminin karşılaştırılması
Tablo 17. Torakotomi ve torakoskopi grubunda solunum fonksiyon testleri sonuçları karşılaştırılması
Hipotez 7: Torakotomi ile onarım sonrası göğüs deformiteleri gelişim riski daha fazladır.
Göğüs deformitlerleri gelişiminde her iki grupta skolyoz ve kot füzyonu varlığı değerlendirildi. grubunda skolyoz ve kot füzyonu gelişimi belirgin olarak anlamlı saptandı ve hipotez doğrulandı (p<0,05).
Torakoskopik ve torakotomi ile primer onarım sonrası hayat kalitesi değerlendirilmesi büyüme gelişme persentil tablosu ve pediatrik yaşam kalite anketi ile yapıldı. Persentil tabloları üzeirinde hastalara ait noktasal ölçümler işaretlendi ve genel dağılım grafiği ortaya kondu.
torakotomi
Şekil 9. Kız hastalar için büyüme gelişme değerleri
torakotomi
Şekil 10. Erkek hastalar için büyüme gelişme değerleri
torakotomi
Çok düşük persentil değeri <10, normal persentil değeri 10-90 ve çok yüksek persentil değeri >90 olacak şekilde torakotomi ve torakoskopi grubu kendi içinde ayrıldı. Hem boy hem de vücut ağırlığı her iki grup arasında karşılaştırıldığında gruplar arasında anlamlı fark
saptanmadı (p>0,05). Persentil değerleri üzerine ameliyat yönteminin etkisinin
değerlendirilmesinde istatistiksel anlamlı fark bulunmadı ve hipotez doğrulandı (p>0,05).
Tablo 19. Torakotomi ve torakoskopi grubunda boy ve vücut ağırlığı karşılaştırılması
Pediatrik yaşam kalite anketi 4 bölümden oluşmaktaydı. 1. Fiziksel
a. torakotomi grubunun ortanca skoru: 3 (0-12) b. torakoskopi grubunun ortanca skoru: 3,5 (0-26) 2. Duygusal
a. torakotomi grubunun ortanca skoru: 2 (0-11) b. torakoskopi grubunun ortanca skoru: 3 (0-12) 3. Sosyal
a. torakotomi grubunun ortanca skoru: 1 (0-8) b. torakoskopi grubunun ortanca skoru: 1 (0-10) 4. Okul
a. torakotomi grubunun ortanca skoru: 3 (0-12) b. torakoskopi grubunun ortanca skoru: 6,5 (3-10)
Hasta skorlarının operasyon yöntemine göre dağılımı Şekil 11-14’te gösterildi.
Şekil 11.Fiziksel duruma göre hayat kalite skorları dağılımı
Tablo 20. Torakotomi ve torakoskopi grubunda pediatrik yaşam kalite anketi skorları karşılaştırılması
Torakotomi ve torakoskopi grubunda yaşla hayat kalitesinin ilişkisi incelendiğinde ≤ 10 yaş ve > 10 yaş hasta skorları karşılaştırıldı ve yaşla hayat kalitesinde her iki grupta da anlamlı istatistiksel değişiklik saptanmadı ve hipotez doğrulandı (p> 0,05).
Tablo 21. Torakotomi ve torakoskopi grubunda yaşa göre pediatrik yaşam kalite skorları karşılaştırılması
Şekil 15. Torakotomi ve torakoskopi grubunda yaşlara göre hayat skoru dağılımı
Hipotez 9: Torakoskopi uygulanan hastalarda kozmetik sonuçlar daha iyidir.
İnsizyon skarı kozmetiği değerlendirilmesinde kullanılan Manchester skar ölçeğine göre torakotomi ve torakoskopi grubu arasında puanlamada istatistiksel olarak anlamlı fark saptanmadı ve hipotez doğrulanamadı (p>0,05).
Tablo 22. Torakotomi ve torakoskopi grubunda Manchester skar ölçeğine göre yara izi kozmetiği karşılaştırılması
6. TARTIŞMA
1940’lardaki ilk başarılı primer onarımın ardından gerek anestezi uygulamaları ve yenidoğan bakımındaki gelişmeler gerekse parenteral beslenme desteği uygulama kolaylığı, cerrahi bilgi ve tecrübenin artışı ile enstrümental teknolojilerin gelişimi sayesinde bugün özofagus atrezisi hasta grubunun çok büyük bir bölümü erişkin döneme ulaşabilmektedir (26,50–52). Hastaların ameliyat sonrası erken dönem takibi, komplikasyonları ve ameliyat yöntemlerinin bu alanlarda karşılaştrıldığı pek çok çalışma literatürde yer alırken geç döneme ait anatomik, fonksiyonel ve psikolojik faktörlerin bir arada değerlendirildiği çalışmalar sınırlıdır (24,52,53).
Mortalitenin azalmakta olduğu ancak komorbid durumlarla hayatın uzun süre devam ettiği bu konjenital malformasyonda uzun dönem izlem çalışması, tedavinin cerrahi operasyonlarla sonlanmadığı ve hastalara ancak multidisipliner yaklaşımla kaliteli bir hayat sağlayabilmemiz için bir adım niteliğindedir. Bu çalışmada kliniğimizde 1990-2018 yılları arasındaki sürede hem torakotomi hem de torakoskopik yöntemle primer özofagus onarımı sonrası takip edilen hastaların uzun dönem verileri detaylı olarak derlendi ve karşılaştırıldı. Serimizdeki hastalar demografik verileri, ortanca izlem süreleri ve prognostik risk faktörleri açısından karşılaştırıldığında gruplar benzer özellikte bulundu.
Anastomoz darlığı daha çok bir erken dönem komplikasyon olarak değerlendirilmekte ve uzun dönem sonuçlar içinde sıklıkla yer almamaktadır (15,26,50). Sonuçlarımız içinde anastomoz darlığı torakotomi grubunda %50, torakoskopi grubunda %48 saptandı ve literatürle benzer özellikteydi (%17-52) (8,13,15,19,51). Anastomoz darlığının başlıca nedenleri GÖR, gergin anastomoz ve anastomoz kaçağı olarak literatürde tanımlanmıştır (17,26,54,55). Serimize bu açıdan bakıldığında darlığı olan hastaların ikisinde anastomoz kaçağı olduğu ve her ikisinin de konservatif izlemde takip edildiği ve kaçak cerrahisine ihtiyaç duyulmadığı görüldü. Bu iki hastadan birinin anastomozu gergin diğerininki rahattı. Torakotomi grubundaki 10 hastanın son dilatasyon zamanı ortanca 10 ay (2-19 ay), torakoskopi grubundaki 13 hastanın da ortanca 24 ay (2-121ay) idi. Dilatasyon ihtiyacının çoğu ilk 2 yıl içinde ortadan kalktı (33).
Rekürren fistül gelişimi serimizde torakotomi grubunda ortanca 17. ayda (14-20 ay) ve hastaların %15’inde, torakoskopi grubunda ise ortanca 6. ayda (1-42 ay) ve hastaların %7’sinde saptandı. Ayrı arı bakıldığında bu oran yüksek görülse de birlikte değerlendirildiğinde diğer serilerle (%2-10) korelasyon göstermektedir (1,8,13,26,56).
Rekürren fistül gelişen toplamda 5 hastanın üçüne torakotomi ile TÖF ligasyonu ve ikisine de bronkoskopi eşliğinde fibrin yapıştırıcı enjeksiyonu uygulandı. İkincil cerrahi girişim ardından hiçbir hastada nüks görülmedi. Diğer serilerin aksine fibrin yapıştırıcı kullanımı da kliniğimizin güncel yaklaşımında tercih edilmiyor olsa da etkili bulundu (26,55).
Yutma bozukluğu özofagus atrezisi hasta grubunda özellikle son zamanlarda sıklıkla ele alınan bir uzun dönem komplikasyondur. Fiberoptik endoskopların yaygın kullanımı ile yutma fizyolojisi ortaya konmuştur. Bunun yanı sıra motilite değerlendirilmesinde uzun süredir kullanılan yüksek çözünürlüklü manometri yöntemlerinin de uygun kateterizasyonla çocuklarda daha kolay uygulanabilir hale getirilmesi ve daha kesin sonuçlar elde edilmesi bu alandaki çalışmaları artırmıştır. Serimizdeki hastalarda yutma problemleri klinik şikayetler, FEES yöntemi ve EAT-10 tarama testi ile değerlendirilmiştir. Torakotomi grubunda yutma bozukluğu yakınması ile EAT-10 skoru yüksekliği %80 hastada uyumlu bulunmuşken torakoskopi grubunda yutma bozukluğu şikâyeti belirten hastaların %66’sında EAT-10 skoru yüksek saptandı. Aradaki bu farklılığın çalışmada istatistiksel açıdan yeterli sayıda hasta olmamasından ve yalnızca yakınması olan hastalara değil rutin kontrollerde EAT-10 skorlama sistemi uygulanmasından ortaya çıkması muhtemeldir. Yakınma belirtmeyen ancak EAT-10 skoru >3 bulunan hastalara herhangi bir ek tetkik uygulanmadı. Manometri yalnızca dört hastada uygulanmış olduğu için sonuçlara dahil edilmedi. Serimizde torakotomi grubunda %60 ve torakoskopi grubunda %74 oranında disfaji saptandı. Torakotomi ve torakoskopi grubu arasında istatistiksel olarak anlamlı fark bulunmasa da bu yüksek yüzdenin her iki gruptaki hasta yaşlarının dağılımı, GÖR varlığı ve disfajiyi ifade edebilme farklılığından kaynaklandığı düşünüldü (50,57,58).
Gastroözofageal reflü hastalığı hem sporadik hasta popülasyonunda hem de özofagus atrezisi grubunda uzun dönemde maligniteye yol açma riski göz ardı edilemeyen en önemli durumlardan biridir. GÖR tanısında altın standart yöntemin bulunmaması, asemptomatik ve yakınma belirtmeyen hastalarla birlikte gerçek insidansın saptanmasını zorlaştırmaktadır. Serimizde her iki gruptaki hastaların %55’inde GÖR saptandı. Literatürde de bu oran %30-70 arasında değişmektedir (24). Serimizde GÖR tanısı almış 26 hastanın yalnızca 7’sinin antireflü cerrahi gereksinimi oldu. Bir hastada önce antireflü kardiyoplasti ardından rekürrens üzerine laparoskopik Nissen fundoplikasyonu, diğer 6 hastada ise doğrudan laparoskopik Nissen fundoplikasyonu tercih edildi. Torakotomi grubundaki hastalara postoperatif ilk yıl
devam eden iki hasta ileri motilite incelenmesi için endoskopide darlık ve ek patoloji saptanmadığı kontrol edildikten sonra yüksek çözünürlüklü manometri uygulanması için yönlendirildi. Motilite problemi mevcut olan bu iki hasta medikal antireflü tedavi ile izlenmektedir. Özofagus motilitesindeki bozukluk ile birlikte GÖR özofagus mukozasında gastrik metaplazi ve ardından Barrett özfagus gelişimine normal populasyondan daha yüksek oranda neden olmaktadır. Literatürde çocukluk çağında gastrik metaplazi gelişimi bildirilmiştir. Bu bilgiler doğrultusunda yakınması olmayan hastalarda da rutin endoskopi ve biyopsi gerekliliği düşünülmelidir (1,50,59).
Trakeobronkomalazi trakeobronşial ağacın fonksiyonel ve yapısal zayıflığıdır. Trakeal halka ve bronşial kartilajlar ile duvarların kas yapısının bozukluğundan kaynaklanır ve tipik havlama benzeri öksürük ile kendini gösterir (60). Trakeobronkomalazinin özofagus atrezisi ile birlikte konjenital bir defekt mi, postoperatif dönemde gelişen bir komplikasyon mu olduğu tartışmalıdır. Uzun dönem komplikasyonlar içinde yer alıyor olsa da ameliyat öncesi rutin bronkoskopi sırasında da trakeobronkomalazi saptanması bunun özofagus atrezisiyle birlikte gelişen bir konjenital bozukluk olduğunu akla getirmektedir. Traekobronkomalazi hastalarımızın yedisinde preoperatif bronkoskopide, 11’inde ise solunum problemleri nedeniyle poliklinik başvurularında çekilen ön-arka akciğer grafilerinde saptanmış ve serideki hiçbir hastaya aortopeksi uygulanmamıştır. Bu tartışmanın aydınlatılabilmesi için daha geniş serileride uygulanmış preoperatif, postoperatif ve uzun dönem bronkoskopi verileri daha faydalı olacaktır. Literatürde %30’lar civarında verilen trakeobronkomalazi gelişim oranı serimizde %38 olarak saptanmıştır (1).
Solunum fonksiyonlarının değerlendirilmesinde spirometri tekniği bilinen ve yaygın
kullanılan bir tetkik olmasına rağmen zorlu ekspirasyona uyumsuzluk nedeniyle çocuklarda kullanımı kısıtlıdır. İmpulse ossilometri (İOS) ise aynı spirometri cihazı ile hastanın zorlu ekspirasyon gerektirmeyen, invaziv olmayan, normal tidal volüm kullanımına olanak veren ve bu sayede daha küçük yaşlardan itibaren uyum sağlanabilen, hızlı ölçüm veren ve son
zamanda bu özellikleri nedeniyle kullanımı yaygınlaşan bir diğer solunum fonksiyon testidir. Trakeobronşial ağaç içindeki havanın titreşimine dayalı ölçümlere dayanır (44,45,54,61–63). Her iki tetkik sonucu ile hastalarımızda restriktif tip ventilasyon bozukluğu ve bronş
hiperreaktivitesine ilişkin patolojik sonuçlar elde edilmiştir. Torakotomi ve torakoskopi grununda bu etyolojiye yönelik istatistiksel anlamlı fark saptanmamış olsa da çok değişkenli analiz tekniklerinin de yardımıyla solunum fonksiyonları karşılaştırılmasında daha anlamlı sonuçlar elde edilebilir.