1 T.C.
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
İÇ HASTALIKLARI ANABİLİM DALI
ÖZOFAGEAL MANOMETRİDE YENİ METRİKLER: BASINÇ-AKIM METRİKLERİ
VE
BASINÇ-AKIM METRİKLERİNİN GASTROÖZOFAGEAL REFLÜ HASTALIĞINDAKİ ROLÜ
UZMANLIK TEZİ Dr. Zeynep FETULLAHOĞLU
Tez Danışmanı Prof. Dr. Serhat BOR
1
T.C.
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
İÇ HASTALIKLARI ANABİLİM DALI
ÖZOFAGEAL MANOMETRİDE YENİ METRİKLER: BASINÇ-AKIM METRİKLERİ
VE
BASINÇ-AKIM METRİKLERİNİN GASTROÖZOFAGEAL REFLÜ HASTALIĞINDAKİ ROLÜ
UZMANLIK TEZİ Dr. Zeynep FETULLAHOĞLU
Tez Danışmanı Prof. Dr. Serhat BOR
ii ÖNSÖZ
Uzmanlık eğitimim boyunca bilgi, deneyim ve sevgileri ile meslek hayatıma değer katan başta İç Hastalıkları Anabilim Dalı başkanımız Prof. Dr. Fehmi Akçiçek olmak üzere tüm hocalarıma,
Tezimin her aşamasında emeği olan, akademik dünyayı tanıma ve parçası olabilme yolunda eşsiz tecrübeler kazandıran, yapıcı eleştirileri ile gelişimime katkıda bulunan ve bu süreci sabırla yönetip beni hep destekleyen tez danışmanım Prof. Dr. Serhat Bor’a,
Öğrencilik yıllarımda beni yüreklendiren ve bana dahiliye sevgisini aşılayan İstanbul Tıp Fakültesi’nden değerli hocalarım Prof. Dr. Cemil Taşçıoğlu ve Doç. Dr. Timur Selçuk Akpınar’a,
Tez sürecinde verilere erişimimde ve tez sürecinin zorlayıcı yanlarının yönetilmesinde sabırla yardımıma koşan başta Biyolog Esra Yıldırım ve Dr. Yasemin Alev olmak üzere tüm veri giriş ekibine,
Bu süreçte fikir alışverişinde bulunduğum, birlikte çalışma fırsatı yakaladığım ve hekimlik hayatıma birçok katkısı olan tüm uzman ve asistan arkadaşlarıma,
Asistanlığım boyunca ve tez sürecinde desteklerini esirgemeyen dostlarım Dr. Sedat Can Güney’e, Dr. Kübra Urhan Gülpınar’a, Dr. Damla Günenç’e, Dr. Damla Akdağ’a, Dr. Gizem Gencosman’a, Dr. Selin Bulut’a, Dr. Aytaç Candemir’e ve Dr. Yeşim Bayazıt' a,
Dünyaya geldiğim günden bugüne hayatımda oldukları için şükrettiğim, koşulsuz sevgi ve destekleriyle yanımda olan anneme, kardeşim Nazlı’ya ve güzel aileme sonsuz teşekkürlerimi sunarım.
iii İÇİNDEKİLER ÖNSÖZ………...ii İÇİNDEKİLER………...iii TABLO LİSTESİ………...v ŞEKİL LİSTESİ………...vi KISALTMALAR DİZİNİ………...viii ÖZET...ix ABSTRACT...x 1.GİRİŞ………...1 2.GENEL BİLGİ………...2 2.1 Özofagus………...2
2.1.1 Özofagus Anatomisi ve Fizyolojisi………...2
2.1.2 Özofagusun Motor Fonksiyonu………... 4
2.1.3 Özofagusun Motor Bozuklukları………..5
2.1.4 Özofageal Motor Fonksiyonları Değerlendirmede Manometrinin Yeri……...6
2.1.5 Yüksek Çözünürlüklü Manometri ve Chicago Sınıflaması………..7
2.1.6 Yüksek Çözünürlüklü İmpedans Manometrisinde Yeni Metrikler...12
2.2. Gastroözofageal Reflü Hastalığı...19
2.2.1 Gastroözofageal Reflü Hastalığı Tanımı ve Epidemiyolojisi...19
2.2.2 Gastroözofageal Reflü Hastalığının Patofizyolojisi...20
iv 2.2.4 Gastroözofageal Reflü Hastalığı İçin Risk Oluşturan Sistemik Hastalıklar
ve İlaçlar...22
2.2.5 Gastroözofageal Reflü Hastalığında Tanı Yöntemleri...23
2.2.5.1 Ampirik Proton Pompa İnhibitörü ile Tanı...23
2.2.5.2 Üst Gastrointestinal Sistem Endoskopisi...24
2.2.5.3 Ambulatuar Ph-İmpedans Monitorizasyonu...24
2.2.5.4 Gastroözofageal Reflü Hastalığı Tanısında Manometrinin Yeri...25
2.2.6 Gastroözofageal Reflü Hastalığındaki Motor Bulgular...25
2.2.7 Gastroözofageal Reflü Hastalığında Tedavi...28
2.2.7.1 Gastroözofageal Reflü Hastalığında Yaşam Tarzı Değişiklikleri...28
2.2.7.2 Gastroözofageal Reflü Hastalığında İlaç Tedavisi...28
2.2.7.3 Gastroözofageal Reflü Hastalığında Endoskopik Tedavi...30
2.2.7.4 Gastroözofageal Reflü Hastalığında Cerrahi Tedavi...30
3.GEREÇ VE YÖNTEM...31
4.BULGULAR...40
5.TARTIŞMA...48
6.SONUÇ...52
v TABLO LİSTESİ
Tablo 1. İlaçlar ve gastroözofageal reflü hastalığına etkisi...23
Tablo 2. Olguların gruplara ve cinsiyete göre yaş ortalamaları...32
Tablo 3. Hasta grubunun çalışmaya alınma kriterleri...32
Tablo 4. Sağlıklı gönüllü grubunun çalışmaya alınma kriterleri... 32
Tablo 5. Olguların çalışma dışı bırakılma kriterleri...33
Tablo 6. Çalışma gruplarının demografik özellikleri...40
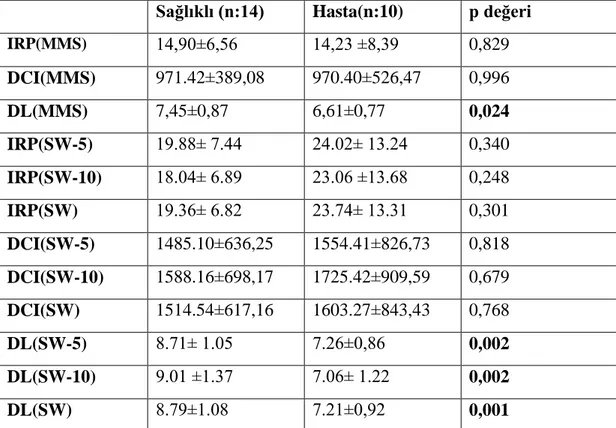
Tablo 7. Hasta ve sağlıklı grupta IRP,DCI ve DL’nin MMS ve Swallow Gateway veri tabanları kullanılarak elde edilen sonuçlar...41
Tablo 8. Hasta ve sağlıklı grubun SW’den elde edilen metriklerinin ortalamaları....42
Tablo 9. IRP, DCI ve DL’nin sağlıklı grupta korelasyon analizi tablosu...44
Tablo 10. Sağlıklı grupta basınç-akım metriklerinin MMS metrikleri ile ilişkisi...45
Tablo 11. Hasta grubunda MMS ile SW ortak metriklerinin karşılaştırılması...46
vi ŞEKİL LİSTESİ
Şekil 1.Yüksek çözünürlüklü manometri ile elde edilen özofageal basınç haritası
örneği...9
Şekil 2. Yüksek çözünürlüklü manometride kullanılan metriklerin konumları...9
Şekil 3. Chicago sınıflaması v3.0’daki hiyerarşik algoritma...11
Şekil 4. Basınç-akım analizinin çalışma prensibi...13
Şekil 5. Basınç-akım metriklerinin grafik üzerinde gösterilmesi...15
Şekil 6. IBP eğimini oluşturan basınç tipleri...16
Şekil 7. Bolus klirensinin impedans oranı ile ilişkisi...17
Şekil 8. Basınç-akım indeksinin formülü...17
Şekil 9. Basınç-akım indeksi ile impedans oranı arasındaki ilişki...18
Şekil 10. İmpedans oranı ve basınç-akım metriklerine göre tedavi seçeneklerinin belirlenmesi...18
Şekil 11. Gastroözofageal reflü hastalığının tipik ve atipik semptomları...19
Şekil 12. Gastroözofageal reflü hastalığının patogenezinde yer alan faktörler...21
Şekil 13. Gastroözofageal reflü hastalığının endoskopik sınıflaması...22
Şekil 14. Gastroözofageal reflü hastalığının mekanizması...26
vii Şekil 16. Swallow Gateway veri tabanına yüklenmiş örnek bir yutma trasesi...35
Şekil 17.Swallow Gateway’de yutma trasesinin üzerine yerleştirilecek tanımlayıcı çizgilerin yerleri...36
Şekil 18. Örnek yutmada tanımlayıcı çizgilerin yerleşiminin doğrulanması...37
viii KISALTMALAR DİZİNİ
GÖRH : Gastroözofageal reflü hastalığı NSAİİ : Non-steroid anti-inflamatuar ilaç TCA: Trisiklik antidepresan
SSRI: Selektif serotonin reuptake inhibitörü PPİ: Proton pompa inhibitörü
PFI: Presure-Flow Index (basınç-akım indeksi) IR: Impedans Ratio (impedans oranı)
SW: Swallow Gateway
UES: Upper Esophageal Sphincter (üst özofagus sfinkteri) LES: Lower Esophageal Sphincter (alt özofagus sfinkteri) IRP: Integrated Relaxation Pressure ( karma gevşeme basıncı) DL: Distal Latency (distal gecikme)
IBP: Intrabolus Pressure (bolus basıncı)
CDP: Contraction Deceleration Point (kontraksiyonun yavaşladığı nokta) DCI: Distal Contractile Integral (distal kontraksiyon integrali)
DCL: Distension to Contraction Latency (distansiyondan kontraksiyona kadar geçen latent periyot)
PCI : Proximal Contractile Integral (proksimal kontraktil integrali)
DPA: Distension Pressure during Accomodation (birikme esnasındaki gerilme basıncı
DPCT: Distension Pressure During Compartmentalized Transport (transport esnasındaki gerilme basıncı)
DPE: Distension Pressure During Esophageal Emptying (özofageal boşalma esnasındaki gerilme basıncı)
RP: Ramp Pressure (eğim basıncı)
SDL: Swallow Distal Latency (yutmanın distaldeki gecikmesi) CSI: Contractile Segment Impedance (kasılan bölümün impedansı) MMS: Medical Measurement Systems ( Laborie)
ix ÖZET
Amaç: Basınç-akım analizleri özofagus motor fonksiyonlarının ve bozukluklarının değerlendirilmesinde kullanılmaya başlanan yeni bir yöntemdir. Bu çalışmada sağlıklı gönüllülerde basınç-akım metriklerinin özofagus motor fonksiyonlarını değerlendirmedeki yeri belirlenmeye çalışılmıştır. Gastroözofageal reflü hastalarının manometrik incelemeleri basınç-akım metrikleri kullanılarak analiz edilmiş ve bu metriklerin gastroözofageal reflü hastalığını değerlendirmedeki rolünün belirlenmesi hedeflenmiştir. Gereç ve Yöntem: Ege Üniversitesi Tıp Fakültesi Gastroenteroloji Kliniği’ne başvuran gastroözofageal reflü hastalarından elde edilen manometri verileri ile sağlıklı gönüllü havuzundan elde edilen manometri verileri basınç-akım metriklerinin analiz edildiği Swallow Gateway veri tabanında değerlendirilmiştir. Her iki grubun Swallow Gateway verileri gruplar arasında ve konvansiyonel veri tabanından elde edilen veriler karşılaştırılmıştır. Veriler istatistiksel olarak SPSS programında; Mann-Whitney U testi, Ki-kare testi ve Spearman korelasyon analizi kullanılarak değerlendirilmiştir.
Bulgular: Bu çalışmada sağlıklı grupta ortak metriklerde MMS veri tabanı ile Swallow Gateway veri tabanı arasında yüksek anlamlılık düzeyinde bir ilişki saptanmıştır. Konvansiyonel metrikler ile Swallow Gateway metrikleri sağlıklı grupta uyumlu bulunmuştur. Hasta grubunda ise iki yöntemin GÖRH’yi tespit etmede sağlıklı gönüllülerdeki kadar başarılı olmadığı düşünülmüştür. Bolus volümünün basınç-akım metrikleri üzerine etkisi incelenmiş ve volüm değişiminden etkilenen metrikler belirlenmiştir. Sağlıklı gönüllü grubunda yaşa göre değişen basınç-akım metrikleri tespit edilmiştir.
Sonuç: Basınç-akım analizi ile özofagusun akım fonksiyonları değerlendirebilir. Gastroözofageal reflü hastalığındaki yeri kısıtlı görünmekle birlikte başta akalazya olmak üzere daha geniş hasta gruplarıyla yapılacak çalışmalar ile bu metriklerin hastalığı tespit ve gruplandırmada objektif veriler sağlayabileceği düşünülmektedir. Sağlıklı gönüllülerdeki analizlerin kabul görmüş manometrik analiz yöntemleri ile uyum göstermesi de basınç-akım analizlerinin özofageal manometride geliştirilebilir bir yöntem olduğunu göstermiştir.
x ABSTRACT
NEW METRICS IN OESOPHAGEAL MANOMETRY: PRESSURE-FLOW METRICS AND THE ROLE OF PRESSURE-FLOW METRICS IN THE
GASTRO-OESOPHAGEAL REFLUX DISEASE
Aim: Pressure-flow analysis is a new method in the evaluation of esophageal motor functions and disorders. In this study, it was tried to determine the place of pressure flow metrics in evaluating esophageal motor functions in healthy volunteers. In addition, it is aimed to determine the role of pressure-flow metrics in evaluating gastroesophageal reflux disease.
Materials and Methods: Manometry data obtained from patients with gastroesophageal reflux referred to Ege University Faculty of Medicine-Gastroenterology Department and manometry data obtained from healthy volunteers database were evaluated in Swallow Gateway where pressure-flow metrics were analyzed. The Swallow Gateway data of both groups were compared between the groups and the data obtained from the conventional database. The data were analyzed statistically by using Mann-Whitney U test, Chi-square test and Spearman correlation analysis in SPSS program.
Results: In this study, there was a high correlation between the MMS database and the Swallow Gateway database in common metrics in the healthy group. The conventional metrics and the Swallow Gateway metrics were consistent in the healthy group. In the patient group, two methods were thought to be as successful as healthy volunteers in the evaluation of reflux disease. The effect of bolus volume on pressure-flow metrics was investigated and the metrics affected by volume change were determined. In addition, age-dependent pressure-flow metrics in healthy volunteers were determined.
Conclusion: The flow functions of the esophagus can be evaluated by pressure-flow analysis. Although its role in gastroesophageal reflux disease seems to be limited, it is thought that these metrics can provide objective data in the detection and grouping of the disease with the studies conducted with larger patient groups, especially achalasia. The concordance of the analyzes in healthy volunteers with the accepted manometric analysis methods showed that pressure-flow analysis was an improvement in esophageal manometry.
1 1.GİRİŞ
Özofageal manometri özofagusun motor fonksiyonlarını değerlendirmede önemli bir tanısal yöntemdir. Özofageal manometrinin klasik metrikleri ile yapılan değerlendirmelerin özofageal motilite bozukluklarını açıklamada yetersiz kalması nedeniyle basınç-akım analizleri geliştirilmiştir. Bu çalışmada sağlıklı gönüllülerde basınç-akım metriklerinin özofagus motor fonksiyonlarını değerlendirmedeki yeri belirlenmeye çalışılmıştır. Gastroözofageal reflü hastalığında basınç-akım metrikleri kullanılarak analizler yapılmış ve bu metriklerin GÖRH değerlendirmedeki rolünün saptanması hedeflenmiştir. Sağlıklı gönüllü grubundan ve hasta grubundan elde edilen veriler özofageal manometrinin klasik metrikleri ile karşılaştırılacaktır. Bu karşılaştırma ile bu yöntemin özofagus gövdesi ve alt özofagus sfinkterinin fonksiyonlarını analiz etmede uygulanabilirliği belirlenebilecektir. Basınç-akım analizlerinin validasyonunun sağlanmasının da planlandığı bu çalışma ile yeni metriklerin normal değerlerinin ve referans aralıklarının saptanması için veri elde edilmesi amaçlanmıştır. Literatürde basınç-akım metriklerinin değerlendirilmesi için yapılan çalışmalar ağırlıklı olarak üst özofagus sfinkterinin fonksiyonlarını değerlendirmek, orofarengeal disfajili, aspirasyon riskli grupların analizini yapmak, disfaji semptomlu hastaları değerlendirmek, yutmanın başlatılmasındaki motor bozuklukları araştırmak için tasarlanmıştır. Literatürde sağlıklı gönüllü grubunun değerlendirilmesinin planlandığı yayınlanmış bir çalışma bulunmaktadır. Çalışmada bolusun volümü ve kıvamı değerlendirilmiş olup tüm metriklerin analiz edildiği bir çalışma yoktur. Gastroözofageal reflü hastalığının değerlendirilmesinde basınç-akım metrikleri ile ilgili de çalışma literatürde yoktur. Bu çalışma ile elde edilecek bilgiler literatüre yeni bilgiler sağlayacaktır.
2 2. GENEL BİLGİLER
2.1 ÖZOFAGUS
2.1.1 Özofagusun Anatomi ve Fizyolojisi
Özofagus, farinksin distalinden başlayıp mideye kadar uzanan 20-22 cm uzunluğunda kas dokusundan meydana gelmiş tübüler bir organdır. Krikoid kıkırdak seviyesinde C6 vertebra hizasından başlar, toraks içinde, trakeanın arkasında ve vertebranın önünde seyreder. Hiatustan geçerek T11 vertebra seviyesinde midenin kardiasında sonlanır. Fonksiyonel olarak üç bölgeye ayrılır; üst özofageal sfinkter, özofagus gövdesi ve alt özofageal sfinkter. Özofagusun üst ucu krikoid kıkırdak ve üst özofagus sfinkterinin alt kısmına denk gelir. Üst özofageal sfinkter anatomik olarak farinksin bir parçasıdır dolayısıyla anatomik olarak krikoid kıkırdağın alt ucu, fonksiyonel olarak ise üst özofageal sfinkterin alt ucu özofagusun üst ucu olarak tanımlanır. Özofagusun alt ucu ise anatomik olarak özofagusun mide ile birleştiği noktadır. Fonksiyonel olarak tanımlamak gerekirse midedeki düşük basınçla kıyaslandığında alt özofagus sfinkterinin yüksek basınçlı bölgesinin alt sınırıdır. Dikey düzlemde üç anatomik darlığı olan özofagusun birinci darlığı, kesici dişlerden yaklaşık 15 cm uzakta, C6 vertebra hizasındadır. Krikofaringeal darlık da denir ve özofagusun en dar yeri bu kısımdır. İkinci darlık, kesici dişlerden 23 cm uzakta, arkus aortayı ve sol ana bronşu çaprazladığı yerdedir. Üçüncü darlık ise diyaframı geçtiği yerdedir, yaklaşık 40 cm uzaklıktadır. Özofagusun terminal 2-4 cm’lik bölgesi genellikle alt özofagus sfinkterini oluşturur. Özofagus topografik olarak servikal, torakal ve abdominal olmak üzere üç kısma ayrılır. Servikal özofagus önde trakea ve tiroid, yanlarda arteria karotis kommunis ve tiroid yan lobları ile komşudur. Özofagus ile trakea arasında nervus rekurrens seyreder. Torakal özofagus apertura torasika superiorda başlar, mediastinal organlar ile komşudur. Özofagusun abdominal parçası ise hiatustan sonraki kısımdır, ön ve yan kısımları periton ile kaplıdır ve karaciğerin sol lobu ile komşudur. Özofagus duvarı dıştan içe doğru dört tabakadan oluşmaktadır. En dışta sindirim sisteminin diğer kısımlarının aksine seroza yoktur, ince fibröz bir tabaka ile kaplıdır. Dıştan içe doğru ikinci tabaka muskularis propriadır. Bu tabakada dışta longitudinal kas lifleri, içte sirküler lifler bulunur. Özofagusun proksimalinde üst özofagus sfinkterini de kapsayan %5’lik kısım çizgili
3 kastan oluşmuştur. Orta %35-40’lık kısım karışık (çizgili ve düz), distal %50-60’lık kısım ise tamamen düz kastan meydana gelmektedir[1]. Üçüncü tabaka submukoza tabakasıdır ve vasküler yapıları içerir. Histolojik olarak en içteki tabaka özofagusun alt ucu hariç çok katlı yassı epitel ile döşeli mukoza tabakasıdır. Özofagusun alt ucundaki mukoza ise silendirik epitel ile döşelidir. Özofagus arteria gastrika sinistra, arteria tiroidalis inferior, arkus aorta, aorta desendens ile bazen de ek olarak arteria interkostalis, arteria bronşialis ile beslenir. Önemli portokaval anastomozların olduğu bir organ olan özofagusun alt kısmının venöz drenajı vena gastrika sinistra yolu ile vena portaya; üst kısmının venöz drenajı ise vena kava superiora olmaktadır. Özofagusun submukoza ve muskularis propriadaki lenfatik kanalları servikal, torakal ve çölyak lenf bezlerine drene olur. Özofagus nervus vagus ve trunkus sempatikus tarafından uyarılır.
Dinlenme halinde özofagusun gövdesinin az miktarda tonusu vardır, küçük miktarda hava içerebilir ve intratorasik plevral basınçları yansıtabilir. Özofagusta üç türlü peristaltik hareket mevcuttur. Primer peristaltizm, yutma ile ilişkili refleks özofageal kasılma olarak tanımlanır. Mide kardiasını gevşetip açan ve bolusun mideye geçişini sağlayan en önemli fizyolojik dalga primer peristaltik dalgadır. Yutmanın başlaması ile bolusun mideye girişi yaklaşık 8-10 saniye sürer. Yutma refleksinin oral fazı; faringeal peristaltizm, üst özofagus sfinkterinin gevşemesi, özofageal peristaltizm ve alt özofagus sfinkterinin relaksasyonunu içeren tüm fazları kapsar. Peristaltik kasılmalar farinkste başlayan yaklaşık 4 cm/sn hızla aşağıya doğru hareket eden ve 2-7 saniye süren kasılmalardır. Primer peristaltik aktiviteyi tamamlamak 10-15 saniye sürer. Kasılma dalgalarının süresi özofagusun distal kısımlarında giderek artar. Dalgaların yayılımı özofagusun üst kısmında en hızlıdır, orta ve alt özofagusta ise azalır. Valsalva manevrasında olduğu gibi artan abdominal basınç veya özofagusta tıkanıklığa neden olan darlıklar kasılmanın ilerlemesini yavaşlatacaktır. Özofagusta fizyolojik veya organik bir obstrüksiyon olduğunda sekonder peristaltizm ile bolus mideye gönderilir. Özofagustaki rezidü bolus sekonder peristaltizm ile temizlenir. Sekonder peristaltizm tam bir yutma refleksi içermez. Özofagus alt
ucunda görülen zayıf tersiyer dalgaların ise fizyolojik bir önemi yoktur. Alt özofagus sfinkterinin fizyolojik görevi yiyeceklerin mideye geçişini sağlamak,
özofagusun mide içeriği ile temasını önlemek veya azaltmaktır. Düz kas yapısında olan ve genellikle özofagusun torakstan abdomene geçtiği kısımda yer alan ve
4 sirküler-asıcı liflerden oluşan alt özofagus sfinkterinin mide ile özofagus arasında oluşturduğu yüksek basınç bölgesi gastrik içeriğin özofagusa reflüsünün önlenmesinde primer öneme sahiptir[2]. Bunun dışında sirküler kasların bu bölgedeki kalınlaşması, hiatustaki diyafragma krusları, His açısı, mide mukoza pilileri de reflünün önlenmesine katkıda bulunur. Sindirim sisteminin nöral regülasyonu karmaşıktır. Sindirim sistemi özofagusun proksimal ucu ve anüs dışında istemsiz çalışır. Bu, otonom sinir sistemi (sempatik ve parasempatik) ve enterik sinir sistemi tarafından sağlanır. Gastrointestinal kanal genel olarak otonom sinir sistemi tarafından kontrol edilir. Nervus vagus parasempatik uyarı ile gastrointestinal motilitenin artmasını sağlar. Burada asetilkolin en önemli nörotransmitterdir. Parasempatik sinir sistemi miyenterik pleksusu kullanır[2]. Alt özofagus sfinkteri hem kolinerjik nöronlar hem de nitrik oksit ve vazoaktif intestinal peptit salgılayan inhibitör nöronların kontrolü altındadır[3].Sempatik sinir sisteminin gastrointestinal motilite üzerine inhibitör etkisi vardır. Bu sistem miyenterik pleksusu kullanır ve en önemli nörotransmitteri norepinefrindir. Gastrointestinal sistemin intrinsik uyarımı enterik sinir sistemi yoluyla olmaktadır ve motor aktivitesi bu yolla sağlanır. Enterik sinir sistemi bağırsak glandları, düz kas hücreleri ve otonomik sistem arasındaki iletişimi sağlar. Böylelikle otonom sinir sistemi, enterik sinir sisteminin aktivitesini kontrol edebilir. Sirküler ve longitudinal kas lifleri arasında yer alan miyenterik pleksus (auerbach) ve mukoza ile sirküler tabaka arasında yer alan submukozal pleksus (meissner) bu sistemin iki sinir ağıdır[2].
2.1.2 Özofagusun Motor Fonksiyonu
Özofagusun ana işlevi yutulan bolusu mideye itmektir. Bolusun özofagusu geçişi yaklaşık 2-7 saniye sürer. Yutma işlevi üst ve alt özofagus sfinkterlerinin zamanlanmış gevşemesiyle ve özofagus gövdesindeki sirküler kasın ardışık veya peristaltik kasılmasıyla gerçekleşir. Ayrıca mideden özofagusa olan reflünün tekrar mideye gönderilmesinde, kusma ve geğirmede de özofagusun peristaltik kasılması rol alır. Özofageal peristaltizm, yutma veya lokal distansiyon ile başlatılabilir. Yutma ile ilişkili olan ve yutma ile başlatılan primer peristaltizm, özofagus distansiyonu ile ortaya çıkan ise sekonder peristaltizmdir. Yutmayı takiben oluşan özofagus hareketi ile bolus ilerletilir. Dev göç edici kontraksiyonlar özofagusun tamamını kat eden kesintisiz ve büyük amplitüdlü dalgalardır. Bolusun ilerletilmesi bu kontraksiyonlar yoluyla olur. Sekonder peristaltik dalgalar ise sadece özofagusta görülür ve özofagus
5 gövdesindeki duyusal reseptörlerin uyarılması ile oluşur. Primer peristaltik dalgalar ile temizlenemeyen bolusun özofagusta neden olduğu distansiyon veya gastrik içeriğin reflüsü nedeni ile özofagusun gerilmesi duyusal reseptörleri uyarır ve sekonder peristaltik dalgalar oluşur[3].
2.1.3 Özofagusun Motor Bozuklukları
Özofagusun motor bozuklukları gastroenteroloji pratiğinde nadir olmayan hastalıklardandır. Özofagusun motor bozuklukları izole özofagus hastalığı (primer) olarak ortaya çıkabileceği gibi özofagusu etkileyen sistemik hastalıkların parçası olarak(sekonder) da saptanabilir. Özofagus anatomik ve fizyolojik olarak iki farklı bölgeden oluşur. Proksimal çizgili kas bölümünü (servikal özofagus) etkileyen ve distal düz kas bölümünü (torasik ve abdominal özofagus) etkileyen hastalıklar birbirinden farklıdır. Servikal özofagusu (çizgili kas) etkileyen hastalıklar orofarinksi de etkileyen nöromusküler bozukluklardır. Bu grup hastalıklar genellikle torasik özofagusun düz kaslarını etkilemez. Özofagusun hem çizgili hem de düz kaslarının aynı anda etkilendiği nadir görülür. Özofagusun düz kaslarını ilgilendiren motilite bozuklukları için net bir sınıflandırma yoktur. Motilite bozuklukları major semptom, klinik bulgular, özofageal motilite bulguları, özofagus bolus transportu, patofizyoloji veya major tutulumun anatomik bölgesine göre sınıflandırılabilir. Patofizyolojik açıdan etkilenen sinirlere göre inhibitör ve eksitatör olarak gruplandırılabilir. İnhibitör uyarı ile ilgili bozukluklarda azalmış veya artmış fonksiyon görülebilir. Eksitatör nöronların bozuklukları da artmış veya azalmış fonksiyon ile ilişkili bulgularla ortaya çıkabilir. Azalmış eksitatör uyarı, azalmış miyonik fonksiyon ile ilişkilidir ve bu durum özofagusta zayıf peristaltizm, gevşek alt özofagus sfinkteri ve zayıf kasılmalara neden olur. Bu anormallikler gastroözofageal reflü hastalığı ile ilişkilidir. Eksitatör sinirlerin artmış aktivitesi ile sonuçlanan bozukluklarda hipertansif özofageal peristaltik dalgalar, hipertansif ve/veya hiperkontraktil alt özofagus sfinkteri görülmektedir. Fonksiyonel olarak değerlendirildiğinde özofagusun düz kaslarını etkileyen motor bozukluklar, yetersiz özofageal geçiş, gastroözofageal reflü ve reflü saptanmayan normal geçiş olarak gruplandırılabilir. Akalazya, diffüz özofageal spazm ve zayıf özofageal peristaltizmde yetersiz özofageal geçiş vardır. Hipertansif peristaltizm, hipertansif alt özofagus sfinkteri ve hiperkontraktil alt özofagus sfinkteri varlığında normal geçiş vardır. Alt özofagus sfinkterinde gevşeklik veya geçici alt özofagus sfinkteri gevşemesinin sıklığında artış
6 gastrik içeriğin özofagusa reflüsü ile sonuçlanır. Özofagus transport anormallikleri özofagus impedans çalışmaları ile saptanabilir. Bozulmuş özofageal transport gastroözofageal reflü ve ciddi özofageal mukozal hasar ile sonuçlanabilir. Yetersiz özofagus pasajı disfaji olarak hissedilir. Motilite bozukluklarında klinik semptom genellikle disfaji ve göğüs ağrısıdır. Regurjitasyon, kilo kaybı ve aspirasyon pnömonisi de görülebilir. Primer özofagus motilite bozuklukların çoğu idiyopatiktir ancak postenfeksiyöz, viral, çevresel ve genetik bazı faktörler öne sürülmüştür. Primer ve sekonder özofagus motilite bozuklukları özofageal manometri kullanılarak sınıflandırılabilir. Primer özofagus motilite bozuklukları hiperkontraktilite olan, hipokontraktilite olan veya koordine olmayan motilite ile birlikte olan bozukluklar olarak alt sınıflara ayrılır.
Özofageal manometri, özofagusun motor fonksiyonlarını ve bozukluklarını saptamak için uzun yıllardır kullanılmaktadır. Özofagus motilitesini ve sfinkter fonksiyonlarını değerlendirmede tercih edilen bir yöntemdir. Bu test ile özofagusun basınçları ve koordinasyonu değerlendirilebilir. Fizyolojiktir ve tanısal bir yöntemdir. Manometrik testler disfaji, odinofaji, kronik öksürük, göğüs ağrısı gibi semptomların varlığında özofagusu değerlendirmek için yapılır. Sistemik hastalıkların özofagus tutulumu olup olmadığının saptanmasında ve anti-reflü cerrahisi öncesinde de kullanılmaktadır. 2.1.4 Özofageal Motor Fonksiyonları Değerlendirmede Manometrinin Yeri Gastrointestinal sistemin manometrik kayıtları ilk olarak yaklaşık bir asır önce elde edilmiştir. 1894 yılında Kronecker ve Meltzer'in balon kimograf çalışmaları, deneysel düzeyde kalmıştır. Klinik özofageal manometri dönemi, Code ve arkadaşlarının 1958’de yayınladığı özofageal manometrinin ilk atlası ile başlar. O zamandan beri metodolojik gelişmeler devam etmiş ve özofageal manometri, özofagusun motor aktivitesinin klinik değerlendirmesinde şu anda yaygın olarak kullanıldığı noktaya kadar evrimleşmiştir[4]. Manometrik test, bir kateter aracılığıyla farinksten mideye giden bolusun basınçlarını ölçen fizyolojik bir yöntemdir. Bu sistemde özofagus motilite kateterleri, çeşitli basınç ölçerler ve kayıt yapıp analiz eden bir bilgisayar vardır. Havalı, su perfüzyonlu ve su perfüzyonsuz (solid state) olmak üzere üç donanım grubu vardır.
Özofagus motilitesinin manometri ile değerlendirilmesi 1970’li yıllarda su perfüzyonu ve 3-5 cm aralıklarla yerleştirilmiş sensörler ile yapılırken konvansiyonel yöntemler ile elde edilen verilerin tanısal yetersizliği nedeniyle 1990’ların başında
7 Clouse ve Staiano yüksek çözünürlüklü manometrinin alt yapısını oluşturmuşlardır[5]. 2 cm’den kısa aralıklarla yerleştirilen kateterlerin kullanılması ile intraluminal basınç alanları daha doğru saptanmış ayrıca alt ve üst sfinkter düzeyindeki hareket nedeniyle oluşan artefaktların önüne geçilmiştir[6]. Yüksek çözünürlüklü manometride kateterlerden elde edilen düşük ve yüksek basınç alanlarının farklı renklerle kodlanması ile görüntülerin üç boyutlu olması sağlanmıştır. Alt ve üst anatomik sfinkterler daha kolay saptandığı için işlem süresi de kısalmıştır[7].
Özofageal manometri için en az altı saat açlık gerekir. Özofagus fonksiyonlarını etkileyebilecek ilaçların, ilacın yarı ömrüne göre daha da uzatılabilmekle birlikte yirmi dört saat öncesinden kesilmesi önerilir. Manometri kateterinin kalibrasyonundan sonra hastanın burun deliklerine lokal anestezik sprey uygulanır. Nazal yolla kateter yerleştirildikten sonra hastanın boyuna göre kateter ilerletilir. Hasta sırt üstü yatırılır ve önceden belirlenen işlem protokolü uygulanır.
Özofagus manometrisi özofagus fonksiyonlarının, non-obstrüktif disfajisi olan ve antireflü cerrahisi planlanan hastaların objektif olarak değerlendirilmesi için önerilmektedir[8]. Manometri kardiyak olmayan göğüs ağrısının değerlendirilmesinde ve primer özofagus motilite bozukluklarını değerlendirmede de kullanılır.
2.1.5 Yüksek Çözünürlüklü Manometri ve Chicago Sınıflaması
Yüksek çözünürlüklü manometri özofagus motor fonksiyonunu değerlendirmek için kullanılan en son geliştirilmiş yöntemdir. Yüksek çözünürlüklü manometride 1-2 cm aralıklarla yerleştirilmiş basınç sensörlü kateterler farinksten mideye uzanacak şekilde konumlandırılır. Böylece özofagusun tüm uzunluğu boyunca üretilen basınçlar eş zamanlı olarak ölçülebilir. Özel bir yazılım ile yüksek çözünürlüklü manometri ile elde edilen verilerin analizi yapılır. Yüksek çözünürlüklü manometri, özofagusun kontraksiyonunu ve sfinkter fonksiyonlarını değerlendirmede konvansiyonel manometriye üstündür[9]. Yüksek çözünürlüklü manometride kullanılan metrikler aracılığıyla özofagus motilitesinin değerlendirilmesi ile özofagus fonksiyonları standardize edilebilir ve özofagus motilite bozukluklarının hiyerarşik sınıflaması yapılabilir[10]. Klasik metrikler ile yapılan değerlendirmelerde özofageal semptomlarla metrikler arasındaki ilişkinin kısıtlı oluşu yeni yöntemlerin geliştirilmesine yol açmıştır[11]. Özofageal manometride seri basınç ölçerler
8 yardımıyla peristaltizm ve kontraksiyonlar ölçülürken, özofageal impedans ölçümleri ile elektriksel akımdaki değişiklikler tespit edilerek bolus akışı ölçülebilmektedir. Yüksek çözünürlüklü manometri kateterine yerleştirilen intraluminal impedans sensörleri ile yüksek çözünürlüklü impedans manometrisi geliştirilmiştir ve bu gelişme klasik ölçümlerle birlikte bolus retansiyonunun, intrabolus basınçların ve bolusun akışının değerlendirilebilmesine olanak sağlamıştır[12]. Bu kısımda klasik yüksek çözünürlüklü manometri ve burada kullanılan metrikler ve Chicago sınıflamasından bahsedilecek olup yüksek çözünürlüklü impedans manometride henüz kullanılmaya başlanan ve basınç ve impedansın birlikte yorumlanmasına olanak sağlayan yeni metrikler ayrı bir bölüm olarak anlatılacaktır.
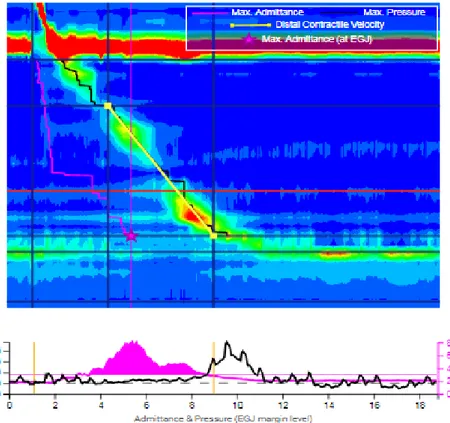
Özofagus sfinkterleri ve gövde peristaltizmine ait yüksek çözünürlüklü manometri ile elde edilen objektif veriler kullanılarak Chicago sınıflaması yapılmıştır[13]. Chicago sınıflaması ile özofagusun motor fonksiyonları daha iyi tanımlanabilmiş ve yüksek çözünürlüklü manometri analizi ile fonksiyonlar ve patolojik durumlar standardize edilmiştir[14]. 2009 yılında ilk defa uluslararası bir komite tarafından geliştirilen bu sınıflama 2015’te Chicago sınıflaması 3.0 ile mevcut son halini almıştır. Şekil 1’de yüksek çözünürlüklü manometri ile elde edilen özofageal basınç haritası[15], şekil 2’de yüksek çözünürlüklü manometride kullanılan metriklerin normal fizyolojik bir yutmadaki yerleri gösterilmiştir.
9 Şekil 1: Yüksek çözünürlüklü manometri ile elde edilen özofageal basınç haritası örneği
10 Yüksek çözünürlüklü manometride kullanılan metrikler[16]:
UES: Üst özofagus sfinkteri LES: Alt özofagus sfinkteri P: Tranzisyon zonu
DL(distal latency): Üst özofagus sfinkterinin açılmasından kontraksiyonun yavaşladığı noktaya (CDP) kadar geçen süredir.
CDP(contractile deceleration point): Özofagus peristaltizminin fizyolojik değişim noktasıdır. Özofagus ampullası olarak özofagogastrik bileşkenin yaklaşık 3 cm üstü olarak konumlanır. 30 mmHg izobarik seviyede distal kontraksiyonun yavaşladığı noktadır.
CD : Krural diyafram
IRP(integrated relaxation pressure): Özofagogastrik bileşkenin gevşemesini değerlendiren bir metriktir. Relaksasyon basıncı olarak değerlendirilebilir. Alt özofagus sfinkterinde sulu yutma sırasında 10 saniyelik süre içinde oluşan 4 saniyelik en düşük relaksasyon basıncının ortalamasıdır. Bu dört saniyelik basınç kesintili veya kesintisiz olabilir. Birimi mmHg’dır.
PIP(pressure inversion point): Pozitif abdominal basıncın negatif torasik basınca döndüğü noktadır.
DCI(distal contractile integral): Özofagus gövdesinin kontraksiyon gücünü gösterir. 20 mmHg izobarik konturda distal kontraksiyonun proksimali ile transizyonel zonun distali arasında kalan açıklıktır. Birimi mmHg*s*cm’dir.
Chicago sınıflaması v3.0 öncelikle özofagogastrik bileşkenin morfolojisi ve tonusunu belirlemeyi daha sonra da distalden proksimal özofagusa kadar olan patolojik durumları ön planda tutan algoritmik bir yaklaşım ile özofageal motor bozuklukların değerlendirilmesini önermektedir. Şekil 3’te yüksek çözünürlüklü manometride Chicago sınıflaması kullanılarak yapılan hiyerarşik algoritma gösterilmiştir[16].
11 Şekil 3: Chicago sınıflaması v3.0’daki hiyerarşik algoritma
Özofagogastrik bileşke analiz edilirken öncelikle bileşkenin morfolojisi belirlenir. Özofagogastrik bileşke alt özofageal sfinkter (LES) ve krural diyafram (CD) tarafından belirlenen iki basınç bölgesinden oluşur. İkinci adım özofagogastrik bileşkenin tonusunu belirlemektir. İnspiryum ve ekspiryum sırasında alt özofagus sfinkteri ile krural diyaframın birlikte hareket ettiği özofagogastrik bileşke tip 1, inspiryum sırasında alt özofagus sfinkteri ile diyafram krusunun ayrıldığı, ekspiryum sırasında birleştiği özofagogastrik bileşke tip 2 olarak adlandırılmaktadır. Tip 2, 2 cm’den küçük hiatal herniyi işaret eder. Tip 3 özofagogastrik bileşke morfolojisi 2 cm’den büyük hiatal herni varlığında gözlenmektedir. Tip 3a’da basınç değişim noktası beklenildiği gibi krural diyafram düzeyindeyken tip 3b’de basınç değişim noktası alt özofagus sfinkteri düzeyine yükselmiştir. Özofagogastrik bileşke analizindeki ikinci adım özofagogastrik bileşkenin tonusunun belirlenmesidir.
Chicago sınıflamasına göre özofagus motilite bozukluklarının ölçümündeki ilk basamak IRP ölçümüdür. IRP ölçümü sonrasında patolojik değerler saptandığında özofagus gövde kontraksiyonunun paternine bakılarak akalazya tip 1,2,3 olarak tiplendirilmelidir[17]. IRP üst limitin üzerinde fakat gövde kontraksiyonu akalazya tiplerine uymuyorsa özofagogastrik bileşke çıkış obstrüksiyonu olarak tanımlanır. Bu
12 durumda özofagus kontraksiyonu küçük defektli zayıf dalga, hipertansif dalga veya intakt dalga şeklinde olabilir. Yeterli özofagogastrik bileşke relaksasyonu olan hastalarda özofagus peristaltizmi değerlendirilir. Major peristaltik bozukluklar kontraktilitenin olmaması (aperistaltizm), distal özofageal spazm ve hiperkontraktil özofagustur. Bölünmüş peristaltizm ve etkili olmayan özofagus motilitesi minör bozukluklardır. Bu koşullarda normal özofageal motilite diyebilmek için bir dizi dışlama kriterinin karşılanmış olması gerekir.
2.1.6 Yüksek Çözünürlüklü İmpedans Manometrisinde Yeni Metrikler: Basınç-Akım Metrikleri
Manometri özofagusun motilitesini değerlendirmek, özofagus gövdesinin motor fonksiyon bozukluklarını ve alt özofagus sfinkterindeki gevşeme sorunlarını saptamak için kullanılmaktadır. Özofagus basınç topografisi ile yüksek çözünürlüklü manometri özofagusun kasılma şeklinin, bütünlüğünün ve özofagogastrik bileşkenin gevşemesinin objektif olarak tespit edilmesine olanak sağlamaktadır. Bu basınç metrikleri Chicago sınıflaması ile klinik olarak yorumlanır. Yüksek çözünürlüklü manometrinin klasik metrikleri ile özofageal motilite bozuklukları tanımlanabilmektedir fakat konvansiyonel metrikler ile elde edilen kontraksiyon paternleri kullanılarak yapılan manometrik inceleme bolus transport bozukluklarının ve bolus klirensindeki patolojik durumların semptomlar ile ilişkisini belirlemede yetersiz kalmaktadır. Klasik metrikler ile anormal bolus akışına yol açan motor bozukluklarının saptanmasının yetersiz olması yeni tekniklerin araştırılmasının yolunu açmıştır. Bu nedenle özofageal basınç ölçümüne intraluminal impedans ölçümü eklenmiş ve özofageal lümen ve özofagogastrik bileşkede bolusun transportu değerlendirilmiştir[18, 19]. Fakat bu iki yöntemin kombinasyonu impedans ve basıncın aynı anda kaydedilmesine rağmen ayrı ayrı analiz edilmesi nedeniyle hedeflenen sonuçları vermede yetersiz kalmıştır. Yüksek çözünürlüklü manometri ve impedans ölçümlerinin birlikte analiz edildiği yeni metrikler ile farinks ve üst özofageal sfinkter boyunca anormal bolus akışı değerlendirilmiştir ve bu metriklerin bolus klirensinin ve yutma sırasında aspirasyonun saptanması için duyarlı ve özgül olduğu kanıtlanmıştır[20]. Yine disfaji semptomu ile başvuran ve özofageal manometride yetersiz özofagus klirensini düşündüren bulguları olan vakalarda ve sağlıklı kontrollerde özofagus gövdesi ve özofagogastrik bileşkedeki anormal bolus akışı tespit edilmeye çalışılmıştır[21].
13 Bolusun özofageal transportunda bolus ileti yolunu izlemek için impedans kullanılması yeni yöntemin temelini oluşturmaktadır. Bolusun ileti yolunun anlaşılması ile faringeal ve özofageal bolus transport mekanizmaları arasındaki karmaşık etkileşimler hakkında yeni bilgiler sağlanması hedeflenmiştir[22]. Basınç-akım metrikleri ile bolus hareketine göre intraluminal basıncın objektif olarak ölçülebilmesinin yanında konvansiyonel analiz ile belirgin olmayan küçük varyasyonların ve özefagus fonksiyonundaki küçük anormalliklerin tespit edilebilmesi sağlanmaya çalışılmaktadır[23]. İmpedans ölçümü basınç ölçümü ile birlikte yapıldığında bolusun kendisinin oluşturduğu basıncı, bolusun hareketi esnasında oluşturduğu basıncı ve bolus klirens bozukluğunu saptamaya rehberlik edebilir. Anatomik noktaları ve lümendeki obstrüksiyonu belirleyen basınç ölçümleri de impedansın güvenilirliğini en üst düzeye çıkarmak için ölçülmesi gereken yeri belirleyebilir. İşte bu basıncın impedansa, impedansın basınca kılavuzluk ettiği yaklaşıma basınç-akım analizi denmektedir[24].
Şekil 4: Basınç-akım analizinin çalışma prensibi
Bağımsız Analiz
İmpedans
Basınç
Transit ve Klirens Gevşeme ve Kasılma
Kombine Analiz
İmpedans
Basınç
14 Basınç-akım analizleri üst özofagus sfinkteri, özofagus gövdesi ve alt özofagus sfinkterini değerlendirilmek için kullanılmaktadır. Bu konu ile ilgili literatürdeki çalışmaların çoğu üst özofagus sfinkteri ve farinks-bolus ilişkisini açıklamaktadır. Bu çalışmada özofagus gövdesi ve alt özofagus sfinkterinin basınç-akım metrikleri ile değerlendirilmesi ve gastroözofageal reflü hastalığında basınç-akım metriklerinin rolünün belirlenmesi amaçlandığı için bu kısımda ağırlıkla özofageal metriklerden bahsedilecektir.
Basınç-Akım Metrikleri ve Bazı Tanımlar [23]:
Nadir Impedance (NI): En düşük impedanstır. Bolusun varlığına işaret eder. En düşük impedansın değeri maksimum luminal çap veya kesit alanında ölçülür, ters orantılıdır.
The Pressure at Nadir Impedance (PNI): Özofageal lümenin bolusla dolu olduğu anda kaydedilen basınçtır.
Peak Pressure (PP): Ölçülen en yüksek basınç değeridir. Üst özofagus sfinkteri için düşük olması disfaji ile ilişkilendirilmişken alt özofagus sfinkteri için yüksek olması disfaji semptomuna neden olur.
Impedans peak pressure (IPP): Ölçülen en yüksek basınç anında kaydedilen impedans değeridir.
Intrabolus Pressure (IBP): Tam açık bir lümenden tamamen bolusla dolmuş bir lümene geçiş esnasında kaydedilen basınçtır.
The time interval between nadir impedance (TNIPP-DCL): En düşük impedans (NI) ile maksimum basınç (PP) arasındaki zaman aralığıdır yani tamamen açık lümenden maksimum kasılma gerilimine geçiş süresidir. (distension contractile latency)
15 Şekil 5 [24]: Basınç-akım metriklerinin grafik üzerinde gösterilmesi
IBP slope: IBP eğimi birimi mmHg/sn’dir. Tam açık bir lümenden tam kapalı lümene geçiş evresinde kaydedilen intrabolus basıncındaki değişim hızıdır. Bolusun akışına karşı oluşan direncin bir göstergesidir.
İBP slope lümenin tıkanmasını takiben bolusun kendisinden kaynaklanan basınç ve itici kas kasılması sırasında oluşan basınç ile ilgili bir metriktir. Kas kasılması izotonik (basınç artışı olmadan lümenin kapanması), oksotonik (basınç artışıyla lümen kapanması) veya izometrik (lümen kapandıktan sonra basınç artışı) olabilir[25]. Örneğin oksotonik bir basınç profili bolusun yüksek kıvamını ya da bolusun akışının sağlanabilmesi için aşılması gereken basıncın fazla olduğunu gösterir. Bu durum özofagus duvar kompliyansının azaldığı durumlarda veya özofagogastrik bileşkenin nöral relaksasyonunda azalmaya neden olan hastalıklarda görülebilir. Şekil 6’da IBP eğimini oluşturan basınç tipleri grafik üzerinde gösterilmiştir[24].
16 Şekil 6: IBP eğimini oluşturan basınç tipleri
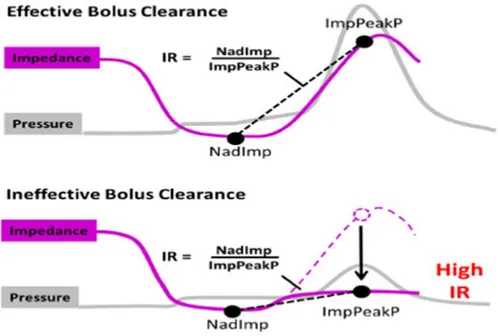
Impedance Ratio (IR): Özofageal klirensin bir göstergesidir. En düşük impedansın impedans peak pressure değerine oranı impedans oranını verir. Yüksek impedans oranı yetersiz klirensi ifade eder. En düşük impedansın düşük olması yani lümenin açık olduğu anda bolusun olmaması, ölçülen en yüksek basınçtaki impedans değerinin de yüksek olması yani basınçla hareket edecek bolusun varlığı etkili bolus klirensine katkıda bulunur. Şekil 7’de bu ilişki gösterilmiştir[23].
17 Şekil 7: Bolus klirensinin impedans oranı metriği ile ilişkisi
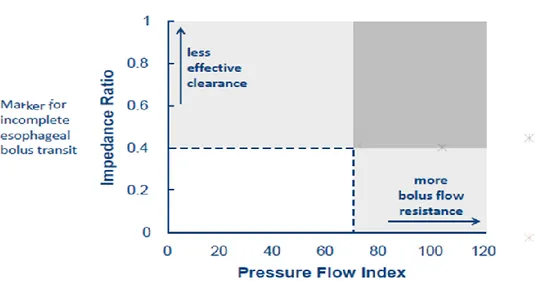
Pressure Flow Index (PFI): Özofagogastrik bileşkede bolus akışına karşı direnci gösteren bir metriktir. Distal özofagusta peristaltik güç ile bolus akışına direnç arasındaki ilişkiyi gösterir. Şekil 8’de basınç-akım indeksini oluşturan parametreler ve birbirleri ile arasındaki ilişki açıklanmıştır.
Şekil 8: Basınç-akım indeksinin formülü
Basınç-akım indeksi ve impedans oranı metriklerinin yardımı ile özofagus gövdesinin fonksiyonları değerlendirilmeye çalışılmaktadır. Şekil 9’da basınç-akım indeksi ve impedans oranındaki değişikliklerin hangi durumlara işaret ettiği gösterilmiştir[24].
18 Şekil 9: Basınç-akım indeksi ile impedans oranı arasındaki ilişki
İmpedans oranı bolusun klirensini yansıtır ve bu oran arttıkça yetersiz özofagus klirensi olduğunu sonucuna ulaşılmaktadır. Basınç-akım indeksindeki artış ise bolusa karşı artmış direnci gösterir. Elde edilen bu sonuçlar ile benzer semptomlarla başvuran hastaların özofageal motor fonksiyonlarındaki farklılıkların saptanarak farklı tedavi yaklaşımlarının belirlenmesinin sağlanabileceği düşünülmektedir[24].
Şekil 10: İmpedans oranı ve basınç-akım metriklerine göre tedavi seçeneklerinin belirlenmesi
19 Basınç-akım metriklerinin yaygınlaşması ve referans aralıklarının hastalıklar için tanımlanması ile birlikte basınç değerlendirmesinde patoloji saptanmamasına rağmen semptomu olan hastaların tanınmasında veya benzer bulguları olan hastaların alt grup ayrımlarının yapılmasına olanak sağlayarak tedavi seçeneklerinin hastalığa göre tercih edilmesinde yol gösterici olacağı ön görülmektedir.
2.2 GASTROÖZOFAGEAL REFLÜ HASTALIĞI
2.2.1 Gastroözofageal Reflü Hastalığı Tanımı ve Epidemiyolojisi
Gastroözofageal reflü hastalığı, gastrointestinal traktusun en sık hastalıklarından biridir. Gastrik içeriğin özofagusa reflüsü fizyolojik bir durumdur ve sağlıklı bireylerde reflü epizodları görülebilir. Gastroözofageal reflü hastalığı, mukozal hasar, reflüye bağlı semptomlar (haftada bir veya daha fazla pirozis ve/veya regürjitasyon) veya her ikisinin birden olduğu bir hastalıktır[25]. Dünyada en çok kabul gören gastroözofageal reflü tanımında haftada en az bir kez pirozis ve/veya regurjitasyon şikayetlerinin olması yer almaktadır[26]. Pirozis ve regurjitasyon gastroözofageal reflü hastalığı için tipik semptomlardır[27]. Hastalığın larenjit, öksürük gibi ekstraözofageal semptomları da tanımlanmıştır[28]. Gastroözofageal reflü hastalığında pirozis ve regurjitasyon tipik semptomlar olarak kabul edilirken atipik semptomlar ilişkili saptanmış ve ilişkisi olduğu düşünülen semptomlar olarak iki gruba ayrılmaktadır[29]. Şekil 11’de gastroözofageal reflü hastalığının tipik ve atipik semptomları gösterilmiştir.
20 Pirozis genellikle kısa süren retrosternal yanma hissidir. Regurjitasyon ise gastrik içeriğin ağza gelmesidir. Gastroözofageal reflü ve pirozis çoğunlukla postprandial olmaktadır fakat bazen uyku esnasında da olabilir. Özofageal reflü hastalığında tipik semptomların yanında ses kısıklığı, öksürük, astım gibi özofagus dışı belirtiler de görülebilmektedir. Yalnızca özofagus dışı belirtilerle başvuran hastalarda gastroözofageal reflü teşhisini koymak daha zordur. Türkiye coğrafi olarak batılı ve doğulu ülkelerin arasında yer almaktadır. Gastroözofageal reflü hastalığının ve komplikasyonlarının epidemiyolojisi her iki tarafa da benzerlik göstermektedir. Doğusundaki ülkelerde GÖRH görülme sıklığı daha düşük ve regurjitasyon ön plandadır. Batılı ülkelerde ise pirozis semptomu öne çıkmakta ve prevelansı daha sık görülmektedir. Türkiye’de toplum tabanlı gastroözofageal reflü hastalığı sıklığı %19-25 arasında saptanmıştır. Bu oran ile batısındaki ülkelere benzerken, doğusundaki ülkeler gibi regurjitasyon ağırlıklı bir semptom profiline sahiptir. Komplikasyonların epidemiyolojisine bakıldığında ise eroziv özofajit ve Barrett özofajit prevelansı batı ülkelerinde daha yüksektir. Tüm dünyada ve Türkiye’de eroziv özofajit vakalarının büyük kısmı hafif eroziv özofajit grubunda yer almaktadır. GÖRH komplikasyonlarının prevelansı batı ülkelerinde daha yüksektir[26].
2.2.2 Gastroözofageal Reflü Hastalığının Patofizyolojisi
Gastroözofageal reflü hastalığının patofizyolojisinde birçok faktör yer almaktadır. Özofagogastrik bileşkenin fonksiyon kaybı bunlardan biridir. İntraabdominal basıncın arttığı durumlarda düşük basınçlı alt özofagus sfinkteri varlığı reflü ile sonuçlanır fakat burada en olası mekanizma özofagus epitel direncinin azalmasıdır. Ayrıca alt özofagus sfinkterinin yutmadan bağımsız geçici gevşemesi, özofagus gövdesinin fonksiyonunda ve özofageal klirenste azalma, gecikmiş gastrik boşalma, intragastrik basıncın artması ve özofageal hipersensitivite gastroözofageal reflü hastalığı patofizyolojisinde yer alan faktörlerdir[30]. Alt özofagus sfinkterinin patolojilerinde defans mekanizması olan epitel direnci kuvvetli ve özofagus klirens mekanizması sağlam ise gastroözofageal reflü hastalığı ortaya çıkmayabilmektedir. Özofagus klirens mekanizmasının düzgün çalışması sağlam bir özofagus motilitesi ile olmaktadır. Kronik gastroözofageal reflü hastalığında özofagus motilitesinin bozulduğu gösterilmiştir. Burada motilite kusurunun mu reflüye neden olduğu, reflünün mü özofagusu etkilemesi sonucu motilite bozukluğuna yol açtığı net değildir. Gastroözofageal reflü hastalığındaki motor bulgular ayrı bir bölüm olarak
21 anlatılacaktır. Gastroözofageal reflü hastalığının etyopatogenezinde yer alan faktörler şekil 10’da verilmiştir[30].
Şekil 12: Gastroözofageal reflü hastalığının patogenezinde yer alan faktörler
2.2.3 Gastroözofageal Reflü Hastalığının Sınıflandırılması
Gastroözofageal reflü hastalığında sınıflandırma semptomların şiddetine göre veya endoskopik bulgulara göre yapılmaktadır. Semptomların şiddetine göre yapılan sınıflandırmada semptom şiddeti, sıklığı, yoğunluğu ve süresi değerlendirilir ve hafif veya orta dereceli hastalık olarak gruplandırılır. Hafif dereceli hastalık denildiğinde haftada üçten az olan, günlük aktiviteler üzerine etkisi minimal olan ve kısa süren durumlardan bahsedilirken orta dereceli hastalık ise semptomların haftada üçten fazla olduğu, günlük aktiviteleri belirgin etkileyen ve uzun süredir olan gastroözofageal reflü hastalığıdır[29]. Gastroözofageal reflü hastalığının endoskopik sınıflaması mukozal hasar olup olmadığına göre yapılır. Endoskopik bulgulara göre mukozal hasar saptanırsa erozif reflü hastalığı, mukozal hasar saptanmazsa erozif olmayan reflü hastalığı denir[29].
22 Şekil 13. Gastroözofageal reflü hastalığının endoskopik sınıflaması
2.2.4 Gastroözofageal Reflü Hastalığı İçin Risk Oluşturan Sistemik Hastalıklar ve İlaçlar
Gastroözofageal reflü hastalığı multifaktöriyel bir hastalıktır. Gastrointestinal kanalın anatomisinde veya fonksiyonunda değişikliğe neden olabilen girişimler çeşitli mekanizmalarla gastroözofageal reflü hastalığı gelişmesine zemin hazırlamaktadır. Gastroözofageal reflü hastalığı çeşitli ekstraözofageal semptomlar ve komplikasyonlar ile de ortaya çıkabilir. Özofagus motilitesini etkileyen sistemik hastalıklar, üst gastrointestinal sistemin anatomisini değiştiren girişimler de gastroözofageal reflü hastalığına neden olabilir. Sistemik skleroz, sleeve gastrektomi ve astım hastalığının değişken kanıt düzeylerinde gastroözofageal reflü hastalığı sıklığını arttırdığı görülmüştür[31].
Bazı ilaçlar gastroözofageal reflü hastalığına sebep olabilir veya semptomları şiddetlendirebilir. İlaçlar alt özofagus sfinkter basıncının azalması, mide boşalmasında yavaşlama, özofageal hasar varlığı veya inflamasyon gelişimi gibi mekanizmalar ile gastroözofageal reflüye yol açabilir. Non-steroid anti-inflamatuvar ilaçlar, asetilsalisilik asit, hormon replasman tedavisi ve oral kontraseptif ilaçlar, bisfosfanatlar, nitratlar ve kalsiyum kanal blokerleri, antidepresanlar, benzodiazepinler, hipnotik ilaçlar ve antikolinerjikler gastroözofageal reflü hastalığı sıklığını arttırmaktadır[32].
23 Tablo 1: İlaçlar ve gastroözofageal reflü hastalığına etkisi [32]
2.2.5 Gastroözofageal Reflü Hastalığında Tanı Yöntemleri 2.2.5.1 Ampirik Proton Pompa İnhibitörü ile Tanı
Proton pompa inhibitör testi, gastrik asit sekresyonunun kısa süreli bir tedavi ile inhibe edilerek semptom cevabının değerlendirilmesi prensibine dayanmaktadır. Proton pompa inhibitörü ile yapılan ampirik asit supresyon testi ile gastroözofageal reflü hastalığı ve asitle ilişkilendirilen üst gastrointestinal sistem semptomlarının varlığı saptanabilir[33]. PPİ testi olarak da adlandırılan bu testin non-invaziv olması, uygulama kolaylığı ve düşük maliyeti testin avantajlarıdır. Pirozis ve regurjitasyon gibi tipik semptomları olan hastaların teşhisinde kullanılmasının yanı sıra kardiyak olmayan göğüs ağrısı semptomlu hastalarda da tanıya yardımcı olmaktadır.
Kardiyak olmayan göğüs ağrısı olan veya tanıda şüphe olan durumlarda PPİ testi yapılabilir. Bu amaçla PPİ iki hafta boyunca çift doz olarak uygulanır. En az %50 yanıt alınması durumunda test pozitif kabul edilir ve gastroözofageal reflü hastalığı için anlamlıdır[30]. Tipik reflü semptomları olan hastalarda GÖRH tanısı için yapılan PPİ testinin duyarlılığı iyidir fakat özgüllüğü düşüktür. Bu grubun büyük kısmı PPİ testine yanıt verir fakat yanıt olmaması gastroözofageal reflü hastalığını dışlamaz. PPİ testine yanıt veren hastaların bir kısmında da reflü dışı nedenler bulunmaktadır (kümülatif sensitivite %82.3, spesifite %51.5, pozitif prediktif değer: %79, negatif prediktif değer: %56.9)[34]. Tipik semptomlar ile başvuran hastada PPİ
24 testine yanıt varsa ve alarm semptomu olmayan hastalarda ileri incelemeye yapmaya gerek yoktur.
2.2.5.2 Üst Gastrointestinal Sistem Endoskopisi
Gastroözofageal reflü hastalığı nedeniyle bazı komplikasyonlar ortaya çıkmaktadır. Özofageal darlık, Barrett özofagus veya özofagus adenokanseri gibi komplikasyonların saptanmasında üst gastrointestinal sistem endoskopisi önemli bir tanı yöntemidir[35]. Özofagogastroduodenoskopinin semptomatik hastalarda GÖRH tanısına katkısı sınırlıdır. Tipik reflü semptomları olan hastaların yalnızca üçte birinde hastalıkla ilişkili bulgular saptanabilir. Elli yaşın üstünde ve/veya beş yıldan uzun süredir semptomları olan hastalarda üst gastrointestinal sistem endoskopisi ile değerlendirme yapılmalıdır. Erkek cinsiyet, sigara kullanımı ve semptomların sürekli olması GÖRH bağlı komplikasyonların görülme sıklığını arttırmaktadır. Bu olgular endoskopi endikasyonu açısından değerlendirilmelidir. Alarm semptomu olan hastalarda (disfaji, odinofaji, anormal kilo kaybı) ve PPİ yanıtsız hastalarda endoskopik inceleme yapılmalıdır. Barrett özofagusu olduğu bilinen hastalarda ve şiddetli eroziv özofajit saptanan hastalarda endoskopik izlem önerilmektedir[36]. 2.2.5.3 Ambulatuar pH-İmpedans Monitorizasyonu
pH-impedans monitorizasyonu, transnazal yolla özofagusa yerleştirilmiş ve pH sensörleri bulunan bir kateterin yaptığı ölçümlerin kaydedilmesi prensibine dayanır. Bu ölçümler genellikle 24 saat süreyle yapılır ve bu yöntem test esnasında hastanın gündelik işlerine devam edebilmesine olanak verir. Öğünler ve hastanın supin pozisyonda olduğu anlar da cihaza kaydedilir. Özofageal pH-impedans monitorizasyonu için asit baskılayan ilaçların kullanımının en az beş gün öncesinden durdurulması gerekir aksi takdirde reflü asidik olmayacak ve asidik olmayan reflü sensörler tarafından tespit edilemeyecektir. Bu test özofagusun asit maruziyetinin ve semptomlar ile reflü arasında ilişki olup olmadığının saptanmasını sağlar. pH sensörleri, pH:4’ün altındaki asidik reflüyü tespit edebilir. Özofageal impedans ölçümü ile reflü olan materyalin pH değerinden bağımsız olarak reflü olup olmadığı görülebilir. İmpedans ve pH ölçümü sıklıkla birlikte yapılmaktadır ve reflünün asit, zayıf asit veya alkali olup olmadığı tespit edilir[23]. İmpedans ve pH monitorizasyonu kombinasyonunun tek başına pH monitorizasyonuna göre tanısal üstünlüğü vardır[28]. 24 saatlik çok kanallı pH-impedans monitorizasyonunun
25 tedaviye dirençli ve/veya semptomatik fakat endoskopik inceleme sonrasında objektif GÖRH kanıtı saptanmayan hastalara yapılması uygundur[29].
2.2.5.4 Gastroözofageal Reflü Hastalığı Tanısında Manometrinin Yeri
Özofagusun kontraksiyon fonksiyonunun ve nöromuskuler aktivitesinin değerlendirilmesinde özofageal manometri kullanılır. Disfaji, kardiyak olmayan göğüs ağrısı ve anti-reflü cerrahi öncesinde hastaların değerlendirilmesi için kullanılır[37]. Laparoskopik antireflü cerrahisi öncesi ve medikal tedaviye dirençli reflü semptomları olan hastalarda motilitenin değerlendirilmesi için kullanılır[38]. 24 saatlik pH-impedans kateterinin yerinin saptanması için de özofageal manometri kullanılır.
2.2.6 Gastroözofageal Reflü Hastalığındaki Motor Bulgular
Gastroözofageal reflü hastalığının patofizyolojisi multifaktoriyel ve karmaşıktır. Hiçbiri reflü için patognomonik değildir. Reflünün mekanizmasını açıklayabilmek tanı için doğrudan bir etkiye sahip değildir fakat GÖRH yönetimi için tedavi seçeneklerin değerlendirilmesinde ve geliştirilmesinde anlamlı olabilir. Gastrik asit üretimini baskılayan ilaç kullanımı olmayan olgularda reflü atakları asidiktir[39]. Özofagusun asite maruz kalması özofagusun mukozal bütünlüğünü bozar ve hasara neden olur[40]. Reflü ile tetiklenen yutma ile tükürükteki bikarbonat mukozal nötralizasyona katkıda bulunur. Tükürük üretimindeki azalma ve bozulmuş özofagus klirensi reflü olan asitin özofagusta bulunma süresini etkiler[41].
Geçiçi alt özofagus sfinkter gevşemesi, yutmadan bağımsız olarak mide distansiyonu ile tetiklenen, uzun süreli ve derin bir gevşemedir ve reflüye neden olur[42]. Gecikmiş mide boşalması da postprandiyal reflü ataklarını arttırabilir. Özofagogastrik bileşke morfolojisi ve bazal tonusu da reflü patofizyolojisinde yer almaktadır. Şekil 14’de gastroözofageal reflünün mekanizması gösterilmiştir[41].
26 Şekil 14: Gastroözofageal reflü hastalığının mekanizması
Asit baskılama tedavisine rağmen dirençli semptomları olan hastaların en az %30’unda ruminasyon sendromu, akalazya, fonksiyonel pirozis gibi durumlar mevcuttur[43]. Akalazya ve gastroözofageal reflü hastalığının motor bulguları farklı olmakla birlikte regurjitasyon, pirozis gibi ortak semptomları bu hastalıkların birbirinden ayırt edilmesi önemlidir. Antireflü operasyonu planlanan hastaların manometrik incelemeleri sonucunda %1-2.5 civarında vakanın akalazya spektrumuna dahil olduğu görülmüştür[44].
Ruminasyon ve geğirme de gastroözofageal reflü ile karışabilir[45]. Bu iki durum fonksiyonel gastroduodenal hastalıklar olarak değerlendirilmektedir. Özofagustan elde edilen fizyolojik ölçümler gastroözofageal reflü hastalığından ayrılması için objektif veriler sunar[46].
27 Şekil 15: Gastroözofageal Reflü Hastalığındaki Motor Fenotipler [41]
Özofagogastrik bileşkenin motor bozuklukları, özofagusun morfolojik bozuklukları veya her ikisinin birlikte bulunduğu durumlar görülebilmektedir. Hipotansif özofagogastrik bileşke varlığı gastroözofageal reflü ile ilişkilendirilmektedir. Antireflü bariyeri oluşturan alt özofagus sfinkteri ve krural diyaframın ayrışması ile sonuçlanan hiatal herni de reflü oluşmasını kolaylaştırır. Hipotansif özofagogastrik bileşke ile hiatal herninin birlikte bulunduğu durumlarda bu risk artmaktadır.
Yetersiz özofagus motilitesi tipik semptomlar ile özellikle yanma ile ilişkilidir. DCI’nın 450 mmHg*cm*sn’den küçük olduğu durumlarda yetersiz özofagus motilitesinden bahsedilir. Chicago sınıflamasının son halinde de bu haliyle yeri olan kontraksiyon yokluğu terimi de DCI’nın 100mmHg*cm*sn’nin altında olduğu durumlar için kullanılır. Yapılan bir çalışmada antireflü cerrahisine yönlendirilen hastalarda yapılan yüksek çözünürlüklü manometri ile %3.2 oranında kontraksiyon yokluğu tespit edilmiştir[44]. Bu durumların tespit edilmesi klinik olarak oldukça önemlidir. Bu olgularda cerrahi sonrası dönemde disfajinin ortaya çıkma riskini azalmak için seçilecek antireflü prosedürünün total fundoplikasyon yerine kısmi fundoplikasyon olması önerilmektedir[49].
28 Özofagus gövdesinin kontraksiyonu etkili aralıkta olsa bile bölünmüş peristaltizm denilen durumda peristaltizm kesintiye uğrayabilir. Yüksek çözünürlüklü impedans manometrisi ile tespit edilen 5 cm ve üzerindeki kesinti anormal bolus klirensi ile ilişkilendirilmiştir[47]. Özofagus gövdesindeki yeterli kasılmaya rağmen peristaltizmdeki %50 ve üzerindeki bölünme Chicago sınıflamasında bölünmüş peristaltizm olarak tanımlanır[16]. Kontrol grubu ile karşılaştırıldığında bölünmüş peristaltizmin gastroözofageal reflü hastalığı olan grupta özellikle de Barrett özofagus varlığında daha sık olduğu görülmektedir[48].
2.2.7 Gastroözofageal Reflü Hastalığında Tedavi
Gastroözofageal reflü hastalığının tedavisi yaşam tarzı değişiklikleri, medikal tedaviler, endoskopik tedaviler ve cerrahi tedaviler olarak gruplandırılabilir.
2.2.7.1 Gastroözofageal Reflü Hastalığında Yaşam Tarzı Değişiklikleri
Gastroözofageal reflü hastalığında yaşam tarzı değişiklikleri önemli yer tutmaktadır. Bazı gıdaların GÖRH semptomlarına neden olduğu veya semptomların şiddetini arttığına dair genel bir görüş mevcuttur. Rutin uygulamada semptomları arttırdığı düşünülen gıdalar kısıtlanmaktadır. GÖRH semptomlarının postprandiyal dönemde artış göstermesi diyetin semptomları arttırdığını düşündürmektedir ama hangi gıdaların arttırdığı ile ilgili kesin bilgiler yoktur. Tuzlu ve tuzlanmış gıdalar, gazlı içecekler, yağlı gıdalar, çikolata ile gastroözofageal reflü gelişimi arasında ilişki olabileceğine dair veriler mevcuttur. Düşük volümlü, sık ve yavaş yemek yemek ve lifli gıda tüketimi önerilmektedir [49].
Sırtüstü ve sağ yan pozisyonda yatmak nokturnal reflü semptomlarını arttırabilmektedir. Reflü semptomu özellikle gece olanlarda yatak başını yükseltmek ve sol yan yatmak semptomların azaltılmasına yardımcı olmaktadır. Sigara kullanımı da gastroözofageal reflü semptomlarını arttırmaktadır. Abdominal obezite ve artmış vücut yağ dokusu da gastroözofageal reflü hastalığı riskini arttırır[49]. Aşırı fiziksel aktiviteden kaçınılması da önerilmektedir.
2.2.7.2 Gastroözofageal Reflü Hastalığında İlaç Tedavisi
Gastroözofageal reflü hastalığının medikal tedavisinin başlangıç ve idame tedavisinde proton pompa inhibitörleri en etkili ilaç grubudur. GÖRH tedavisi ile ilgili yapılan çalışmalar genellikle standart doz proton pompa inhibitörleri ile yapılmıştır[50]. Çift doz PPİ, gereğinde (on-demand) PPİ, H2 reseptör blokeri, antiasit-aljinat, prokinetikler, aralıklı PPİ ve sukralfat ile de yapılmış çalışmalar
29 mevcuttur. PPİ eroziv özofajitin iyileştirilmesinde ve pirozisin giderilmesinde daha etkilidir. PPİ ile pirozisteki düzelme oranı regurjitasyondaki düzelme oranına göre daha yüksektir. Ciddi özofajiti olan olgularda başlangıç tedavisinde günde iki defa standart doz PPİ verilmesi önerilmektedir. H2 reseptör blokajının plasebodan daha etkin olduğu görülmüştür fakat etkinlikleri PPİ’den daha az etkindir[51].
Gastroözofageal reflü hastalığı, hastanın yaşam kalitesinde belirgin bozulmaya eden olan kronik bir hastalıktır. GÖRH semptomları tedavi kesildikten sonra yeniden ortaya çıkmaktadır. Bu yüzden hastalarda idame tedavisinin uygulanması gerekmektedir. PPİ tedavisi ile idamede; sürekli tedavi ile tedavinin ara verilmeksizin devam ettirilmesi, gereğinde (on-demand) tedavi ile semptom olduğunda ilaç kullanılması, aralıklı tedavi ile de semptomların tekrarladığı durumlarda 2-8 hafta süre ile ilaç tedavisinin verilmesi yoluyla tekrar uygulanması kastedilir. İdame tedavisinde de en etkili tedavi PPİ ile yapılan tedavidir. İdame tedavide düşük doz ile kıyaslandığında standart doz düşük dozdan daha etkilidir. Hasta asemptomatik olduğunda da tedaviye en düşük doz ile devam edilmesi önerilmektedir[51].
Gaströozofageal reflü hastalığında ilaç tedavisinin ne zaman ve nasıl kesilmesi gerektiği ile ilgili 2017 uzlaşı raporundaki önerilere göre tedavinin bir yıl verilmesinin tedavi başarısını arttırdığına veya tekrarlama riskini azalttığına dair kanıt bulunmamaktadır. Kısa süreli standart doz ile yapılan başlangıç tedavisinden sonra ilaç tedavisi altında endoskopik ve semptomatik remisyon plasebo ile karşılaştığında anlamlı düzeyde yüksektir. İdame tedavisi kararı hastanın kliniğine ve endoskopik bulgularına göre verilmelidir. Eroziv olmayan veya hafif özofajiti olan hastalar için aralıklı, düşük doz veya sürekli tedavilerden biri seçilebilir. Ciddi özofajiti olan hastalarda ise idame tedavi olarak standart dozda PPİ ile sürekli verilmesi önerilmektedir. Uzun süreli PPİ tedavisinin birden kesilmesinin ani asit salınımına ve semptom artışına neden olduğuna dair net veriler olmamakla birlikte PPİ tedavisinin doz azaltımı yapılarak kesilmesi önerilmektedir[51].
Helikobakter pilori ile gastroözofageal reflü hastalığı arasında ilişki saptanmamıştır. Helikobakter pilori pozitif vakalarda uzun süreli PPİ tedavisinin gastrik atrofi ve/veya intestinal metaplazi gelişimine katkısı bulunabileceği için uzun süreli PPİ tedavisi planlanan hastalarda eradikasyon yapılması önerilmektedir. Uzun süreli PPİ
30 tedavisi verileceği zaman gastroözofageal reflü hastalığından bağımsız olarak tedavi ve eradikasyon kararı verilmelidir[52].
Alarm semptomu olmayan hastalarda dört haftalık günde tek doz PPİ tedavisine yanıt alınamazsa dozun çift doz olarak verilmesi ve tedavinin sekiz haftaya tamamlanması önerilmektedir[53].
2.2.7.3 Gastroözofageal Reflü Hastalığında Endoskopik Tedavi
Gastroözofageal reflü hastalığının tedavisinde endoskopik tedavi yöntemleri de bazı vakalarda kullanılabilmektedir. Alt özofagus sfinkterinin sütüre edilmesi, alt özofagus sfinkterine ve gastrik fundusa radyofrekans uygulanması yine alt özofagus sfinkterine enjeksiyon bu yöntemlerden bazılarıdır.
2.2.7.4 Gastroözofageal Reflü Hastalığında Cerrahi Tedavi
Cerrahi tedaviler gastroözofageal reflü hastalığının tedavisinde uygulanan yöntemlerdendir. Sürekli PPİ kullanması gereken ve PPİ kullanımının uzun süre devam edeceği öngörülen genç hastalar cerrahi için adaydırlar. Laparoskopik yöntemle uygulanan fundoplikasyon en sık tercih edilen yöntemdir. Cerrahi tedavi, PPİ direnci varlığında, kanama darlık gibi komplikasyonların geliştiği hastalarda, geniş hiatal hernisi olan hastalarda, faringoözofageal reflü ve özofagopulmoner reflü varlığında uygulanabilmektedir. Gastroözofageal reflü hastalığı için cerrahi kararı vermeden önce hastaların manometrik yöntemlerle değerlendirilmesi ve özofagusta motilite bozuklukluğu olup olmadığının tespit edilmesi gerekmektedir. Hastalara 24 saatlik pH-impedans incelemesi yapılmalı ve objektif veriler elde edilmeye çalışılmalıdır. Cerrahi yöntemin başarısını etkileyen bu faktörlerin operasyon öncesi bilinmesi önemlidir.

![Şekil 11: Gastroözofageal reflü hastalığının tipik ve atipik semptomları [29]](https://thumb-eu.123doks.com/thumbv2/9libnet/3030869.2446/30.892.201.720.814.1076/sekil-gastroozofageal-reflu-hastaliginin-tipik-atipik-semptomlari.webp)