T.C.
DİCLE ÜNİVERSİTESİ
TIP FAKÜLTESİ ANESTEZİYOLOJİ VE REANİMASYON ANABİLİM DALI
2009-2014 YILLARI ARASINDA OPERE EDİLEN AKCİĞER VE
KARACİĞER KİST HİDATİK VAKALARININ RETROSPEKTİF
ANALİZİ
Dr. RENGİN AVCU UZMANLIK TEZİ
T.C.
DİCLE ÜNİVERSİTESİ
TIP FAKÜLTESİ ANESTEZİYOLOJİ VE REANİMASYON ANABİLİM DALI
2009-2014 YILLARI ARASINDA OPERE EDİLEN AKCİĞER VE
KARACİĞER KİST HİDATİK VAKALARININ RETROSPEKTİF
ANALİZİ
Dr. RENGİN AVCU UZMANLIK TEZİ
DANIŞMAN
Yrd. Doç. Dr. MUSTAFA UĞUR YÜKSEL
TEŞEKKÜR
Uzmanlık eğitimim boyunca manevi desteklerini esirgemeyen Anabilim Dalı Başkanımız Sn. Prof. Dr. Gönül Ölmez Kavak’a teşekkür ederim. Uzmanlık tezimin hazırlanmasında ve her aşamasında yardımları ve desteğinden dolayı tez danışmanım Sn. Yrd. Doç. M. Uğur Yüksel’e teşekkür ederim. Uzmanlık eğitimim boyunca bilgi, deneyim ve desteklerini esirgemeyen değerli hocalarım, Sn. Doç. Dr. Haktan Karaman’a, Sn. Doç. Dr. Zeynep Baysal Yıldırım’a, Sn. Doç. Dr. Feyzi Çelik’e, Sn. Doç. Dr. Adnan Tüfek’e, Sn. Doç. Dr. Orhan Tokgöz’e teşekkür ederim. Asistanlığım boyunca benimle bilgi ve birikimlerini paylaşan Sn. Yrd. Doç. Dr. Abdulmenap Güzel ve Sn. Yrd. Doç. Dr. Erdal Doğan hocalarıma teşekkür ederim. Tezimin her aşamasında emeği ve katkısı olan Göğüs Cerrahi Anabilim Dalı Başkanı Prof. Dr. Refik Ülkü’ye teşekkür ederim. Hastalarla ilgili eski kayıtlara ulaşmamı sağlayan ve verilerin toplanmasında yardımcı olan İhsan Taşkır’a teşekkür ederim. Asistanlığa başladığım ilk günden son güne kadar deneyimlerini benimle paylaşan Uzm. Dr. M. Beşir Yıldırım’a ve Uzm. Dr. Hakan Akelma‘ya teşekkür ederim. Asistanlık eğitimim boyunca tüm yorgunluk, sıkıntı ve stresi beraber göğüslediğimiz, arkadaşlık ve dostluk çerçevesinde çalıştığım asistan arkadaşlarım ve anestezi teknisyeni arkadaşlarıma teşekkür ederim. Bugünlere kadar gelmemde emeği geçen, burada adını anamadığım herkesi ve dostum Mizgin Tekik’e şükranlarımı sunuyorum. Ayrıca tezimin hazırlanmasında maddi ve manevi desteklerinden dolayı aile dostumuz M. Şah Altun’a teşekkür ederim.
Uzmanlık eğitimim ve hayatım boyunca fedakârlıkları, anlayışları ve sabırları için başta babam, annem olmak üzere, kardeşlerim Ruken ve Rapelin’e en samimi duygularla teşekkür ederim. Uğruna her fedakârlığı yapabileceğim, nöbetlerimde şefkatimi ve ilgimi esirgemek zorunda kaldığım oğlum Yoldaş’a minnet ve şükranlarımı sunarım.
ÖZET
2009-2014 yılları arasında opere olan akciğer ve karaciğer kist hidatik vakalarının retrospektif analizi
Dr. Rengin Avcu
Anesteziyoloji ve Reanimasyon Anabilim Dalı Tıpta Uzmanlık Tezi
Kist hidatik; yaygınlığı, ciddi komplikasyonları ve nadiren spontan gerileme olması nedeni ile önemli bir sağlık sorunudur. Bu retrospektif çalışma, Helsinki bildirgesine uygun şekilde, Dicle Üniversitesi Tıp Fakültesi etik kurulunun izni (Tarih:28.02.2014 Sayı:298) alınarak yapıldı. Bu çalışmada, 1 Ocak 2009-1 Ocak 2014 yılları arasında Göğüs Cerrahisi ve Genel cerrahi ameliyathanesinde kist hidatik operasyonu yapılan hastaların anestezi takip formları, hasta dosyaları ve hemşire gözlem formları incelenmiştir. Hastalar yaş, boy, cinsiyet, ağırlık, vücut kitle indeksi (VKİ), eşlik eden hastalıklar, ameliyat süresi, ameliyat türü, uygulanan anestezi tekniği, ameliyat sırasında gelişen komplikasyonlar, ameliyat sonrası durumları açısından değerlendirilmiştir. Bu hastaların mortalitesi ve morbiditesi üzerine etkili faktörlerin belirlenmesi amaçlanmıştır.
Bu çalışmada, 14 çocuk, 138 erişkin toplam 152 akciğer ve karaciğer kist hidatik olgusu incelenmiştir. En küçük olgu 7 yaşında, en büyük olgu 84 yaşındaydı. Erkek olgu sayısı 52 (%34,2), kadın olgu sayısı 100 (%65,8) olarak tespit edildi. Çalışmamızda değerlendirdiğimiz 152 olgunun mortalite oranı % 1,3 olarak saptandı. Morbidite ve mortalitenin varlığı ve değişkenler arasında fark olup olmadığı student-t student-tesstudent-ti ile değerlendirildi. İsstudent-tastudent-tisstudent-tiksel analizler için Sstudent-tastudent-tisstudent-tical Package for Social Sciences for Windows 11,5 (SPSS Inc. Chicago USA) programı kullanıldı. Olgularda, preoperatif ve postoperatif değerlerin karşılaştırılmasında bağımlı t testi kullanıldı. Sonuçlar ortalama ± standart sapma olarak belirtildi ve p<0,05 değeri istatistiksel olarak anlamlı kabul edildi.
Olguları, kilo ve Vücut kitle indeksi (VKİ) ile torasik epidural deneme sayısı açısından değerlendirdiğimizde anlamlı bir ilişki saptandı (p=0,0001). Çalışmamızda,
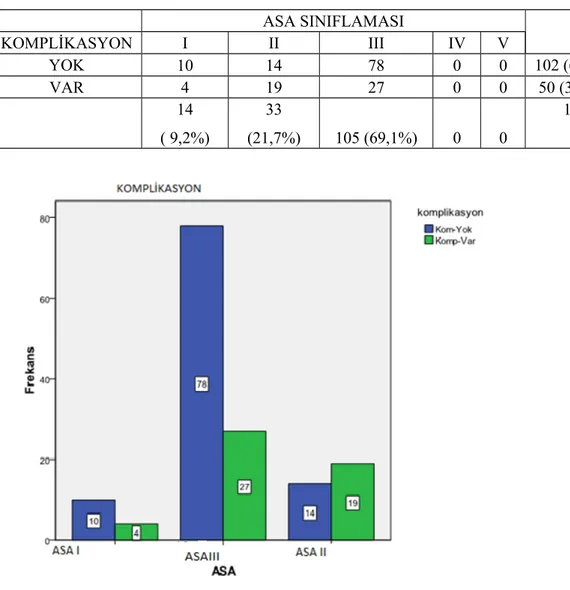
komplikasyon oranı %32 olarak saptandı. Hastaları, Amerikan Anesteziyoloji Derneği (American Society of Anesthesiologists-ASA)’nın sınıflamasına göre değerlendirdiğimizde, yüksek ASA skoru ile komplikasyon oranları arasında anlamlı bir fark tespit edildi (p<0,05). Özellikle postoperatif solunum yetmezliği gelişmesi, intraoperatif kan ve kan ürünlerinin kullanımı ve anafilaksinin mortalite ve morbiditeyle yakından ilişkili olduğu saptandı.
Eşlik eden hastalık varlığı, özellikle kardiyovasküler hastalıklar ve solunum sistemi hastalığı, preoperatif ve postoperatif laboratuvar bulguları arasındaki farkın mortalite ve morbiditeyle yakından ilişkili olduğu saptandı. Çalışmamızda AST’ın ameliyat öncesi ve sonrası değerlerinin karşılaştırılmasında istatistiki olarak anlamlı bir farklılık saptandı (p<0.05).
Sonuç olarak, kist hidatik cerrahisinin deneyimli bir cerrahi ekip tarafından en kısa sürede yapılması, ameliyat öncesi iyi bir hazırlık yapılarak hastaya ait risk faktörlerinin doğru olarak belirlenmesinin mortalite ve morbidite üzerine azaltıcı yönde etki edeceğini düşünüyoruz. Ameliyat sırasında oluşan anafilaksinin erken tanı ve tedavisi, hasta mortalite ve morbiditesini azaltmakta çok önemlidir. Alerji ve anafilaksiyi engellemek için preoperatif steroid ve antihistaminik ilaç kullanımına önem vermek gerekmektedir.
ABSTRACT
The Retrospective analysis of operated between 2009-2014 cases of pulmonary and lung hydatid cyst
Dr. Rengin Avcu
Department of Anesthesiology and Reanimation Thesis of Speciality in Medicine
Hydatid cyst is a major health problem due to it’s prevalence, serious complications and rare spontaneous regression. This retrospective study was carried out with approval from ethics committee of Dicle University, Faculty of Medicine in accordance with Helsinki Declaration (Date: 28/02/2014 Issue: 298). In this study; follow-up forms of anesthesia, patient files and nursing observation forms of patients who underwent hydatid cyst surgery by thoracic surgery and general surgery between 1 January 2009 - 1 January 2014 were evaluated. Evaluation was made in terms of age, height, gender, weight, body mass index (BMI), concomitant diseases, operation time, type of surgery, anesthesia technique, complications during surgery and status after surgery. Factors effecting the morbidity and mortality of these patients were aimed to determined.
In this study, 14 children and 138 adults with a total of 152 patients with lung and liver hydatid cysts were examined. Youngest of the patients was 7 and oldest was 84 years old. There were 52 male (34,2%) and 100 female (65,8%) patients. Mortalite rate of 152 cases was determined as 1,3%. Relationship between the presence of morbidity and mortality and variables were evaluated by Student's t-test. Statistical Package for Social Sciences for Windows 11.5 (SPSS Inc., Chicago, USA) software was used in statistical analysis. Comparison of preoperative and postoperative variables were done with dependent t-test. Results were expressed as mean ± standard deviation and p <0.05 was considered statistically significant.
The number of thoracic epidural trials were significantly associated with weight and body mass index (BMI) (p = 0.0001). The complication rate was found to be 32%. When patients were evaluated according to the classification of American Society of
Anesthesiology (American Society of Anesthesiologists-ASA), a significant difference was found between the complication rates with high ASA scores (p <0.05). In particular, development of postoperative respiratory failure, use of intraoperative blood and blood products and anaphylaxis were found to be related closely with mortality and morbidity. The presence of concomitant diseases, especially cardiovascular and respiratory diseases and difference between preoperative and postoperative laboratory findings were found to be significantly related with mortality and morbidity. Notably, statistically significant difference was found between preoperative and postoperative levels of AST (p <0.05).
As a result, administration of hydatid cyst surgery in the shortest period by an experienced surgical team and good preoperative preparation with taking risk factors of the patient into consideration would be effective on reducing the mortality and morbidity. Early diagnosis and management of anaphylaxis during surgery is very important for lower rates of morbidity and mortality. It is important to keep preoperative steroids and antihistaminic drugs in mind to prevent allergies and anaphylaxis.
İÇİNDEKİLER TEŞEKKÜR ………...…... ÖZET ………...…... ABSTRACT ………...…... İÇİNDEKİLER ……….. ŞEKİL LİSTESİ ………. GRAFİK LİSTESİ ………. TABLO LİSTESİ ……….……. KISALTMALAR ……….…... 1. GİRİŞ VE AMAÇ ………..…..…. 2. GENEL BİLGİLER ………... 2.1. Hidatik Kist ve Tarihçesi ………..… 2.1.1. Hidatik Kist Klinik Bulgular.……….……… 2.1.2. Hidatik Kist Radyolojisi.……….…. 2.1.3. Hidatik Kist Laboratuar ve Seroloji ……….…… 2.1.4. Hidatik Kist Komplikasyonlar ……….…… 2.1.5. Hidatik Kistten Korunma ………..……… 2.1.6. Hidatik Kist Cerrahi Tedavisi ………..… 2.1.7. Hidatik Kist Medikal Tedavisi ……….…..……. 2.2. Genel anestezi ……….……….……... 2.2.1. Preoperatif değerlendirme ………. 2.2.2. Monitörizasyon ………... 2.2.3. Genel Anestezi İndüksiyonu ………...………..…… 2.2.4. Entübasyon………. 2.3.5. Ventilasyon ………... 2.3.6. Ağrı Kontrolu ………... 2.3.7. İntraoperatif ve Postoperatif Komplikasyonlar ………. 3. MATERYAL VE METOD ………... 4. BULGULAR ……….. 5. TARTIŞMA ……….……… 6. SONUÇ VE ÖNERİLER ………... 7. KAYNAKLAR ………... i ii iv vi vii viii ix xi 1 3 3 6 8 9 9 11 11 13 14 14 20 21 23 30 31 32 40 42 74 92 96
ŞEKİL LİSTESİ
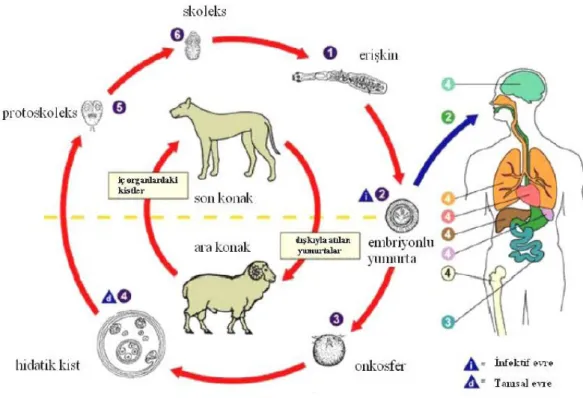
Şekil 1: E. Granulosus G1 susunun yaşam döngüsü (Özbilgin ve Kilimcioğlu
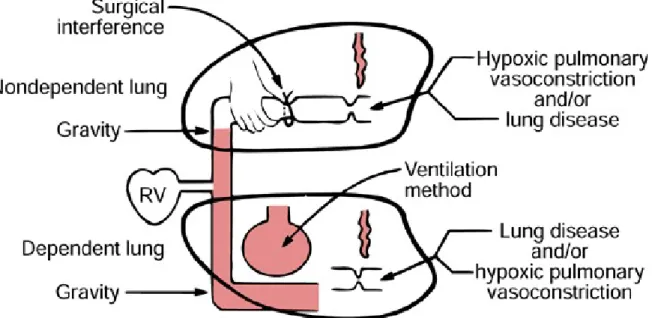
Türkiye Parazitoloji Derneği Yayını 2007) ……….. Şekil 2: Transpulmoner şant ………... Şekil 3: A. Sağ Robertshaw tüpü, B. Sol Robertshaw tüpü, C. Karinadaki yerleşimi .. Şekil 4: Hipoksik pulmoner vazokonstriksiyon ………
6 24 26 28
GRAFİK LİSTESİ
Grafik 1: Hastaların vücut kitle indeksinin cinsiyete göre karşılaştırılması …………. Grafik 2: Hastaların cinsiyete göre komplikasyon görülme sıklığı ……….. Grafik 3: Cinsiyete göre ameliyat sonrası solunum yetmezliği görülme sıklığı …….. Grafik 4: Cinsiyete göre hastanede yatış sürelerinin karşılaştırılması …………...….. Grafik 5: Cinsiyete göre intraoperatif kan ihtiyacı dağılımı …………...…………... Grafik 6: Cinsiyete göre anafilaksi görülme sıklığı …………...…………...…... Grafik 7: Hastaların ASA dağılımları, ölüm ve komplikasyon oranları (sayı,%) …… Grafik 8: Hastaların ASA dağılımları, postoperatif solunum yetmezliği (sayı,%) ….. Grafik 9: Kist hidatik yerleştiği organlar ve loblara göre dağılım ………... Grafik 10: Kist hidatik akciğer dışı organ ve doku tutulumu …………...………..…..
43 45 47 48 49 50 51 52 56 57
TABLO LİSTESİ
Tablo 1: Hastaların vücut kitle indeksinin cinsiyete göre karşılaştırılması ………….. Tablo 2: Hastaların cinsiyete göre yaş grubu dağılımları …………...…………. Tablo 3: Hastaların cinsiyete göre komplikasyon görülme sıklığı …………... Tablo 4: Cinsiyete göre ameliyat sonrası solunum yetmezliği görülme sıklığı ……… Tablo 5: Cinsiyete göre hastanede yatış sürelerinin karşılaştırılması …………...…. Tablo 6: Cinsiyete göre intraoperatif kan ihtiyacı dağılımı …………...………… Tablo 7: Cinsiyete göre anafilaksi görülme sıklığı …………...……..…………... Tablo 8: Hastaların ASA dağılımları, ölüm ve komplikasyon oranları (sayı,%) .……. Tablo 9: Hastaların ASA dağılımları, postoperatif solunum yetmezliği (sayı,%) .…... Tablo 10: Hastaların ASA dağılımları, ortalama hastanede yatış sürelerinin
karşılaştırılması .……..…………....…………...…………... Tablo 11: Hastaların ASA dağılımları, intraoperatif kan ihtiyacının dağılımı .…... Tablo 12: Hastaların laboratuvar değerleri ………..…...…………... Tablo 13: Kist hidatik yerleştiği organlar ve loblara göre dağılım .….………... Tablo 14: Kist hidatik akciğer dışı organ ve doku tutulumu .…...…………... Tablo 15: Tek lümenli ve çift lümenli tüp kullanımı .…...…………...…………... Tablo 16: Hastaların ek hastalık dağılımı .…...…………...…………... Tablo 17: Hastaların ek hastalıklarının komplikasyon üzerine etkisi ………... Tablo 18: Hastaların ek hastalıklarının mortalite ve anafilaksi üzerine etkisi ... Tablo 19: Hastaların ek hastalıklarına göre hastanede yatış süreleri ... Tablo 20: Hastaların ASA sınıflamasına göre ölüm oranları ... Tablo 21: Hastaların cinsiyete göre ölüm oranları ... Tablo 22: Kullanılan inhalasyon anestezikleri ... Tablo 23: Kullanılan intravenöz anesteziklerin dağılımı ... Tablo 24: Kullanılan kas gevşetici ... Tablo 25: Preoperatif dönemde metilprednizolon kullanımı ve komplikasyon
oranları ………... Tablo 26: Yapılan cerrahi girişimler ve mortalite oranları ... Tablo 27: Yapılan cerrahi girişimler anafilaksi ve komplikasyon oranları ... Tablo 28:Yapılan cerrahi girişimler ve intraoperatif kan ihtiyacının dağılımı ...
43 44 45 47 48 49 50 51 52 53 54 55 56 57 58 58 59 60 61 62 62 62 63 63 64 65 66 67
Tablo 29: Postoperatif analjezi yöntemleri ... Tablo 30: Hastaların Solunum fonksiyon testlerine göre değerlendirilmesi ... Tablo 31: Hastaların ASA sınıflaması ve solunum fonksiyon testleri arasındaki ilişki………... Tablo 32: Hastaların solunum fonksiyon testlerine göre komplikasyon oranları ... Tablo 33: Hastaların solunum fonksiyon testlerine göre mortalite oranları ... 69 70
71 72 73
KISALTMALAR
VKİ : Vücut Kitle indeksi
ASA : American Society of Anesthesiologist
AST : Aspartat aminotransferaz
ALT : Alanin aminotransferaz
KOAH : Kronik Obstrüktif Akciğer Hastalığı
E.GRANULOSUS
: Echinococcus Granulosus
EG : Echinococcus Granulosus
IG : Immünoglobülin
VCSS : Vena Cava Superior Sendromu
PA : Posterior anterior
USG : Ultrasonografi
CT : Bilgisayarlı Tomografi
MR : Manyetik Rezonans Görüntüleme
DNA : Deoksiribo Nükleik Asit
PAS : Periodic Acid Schiff
ELISA : Enzyme-Linked ImmunoSorbent Assay
SE : Sensitivite
SP : Spesifite
IFA : İndirekt floresan antikor
IHA : İndirekt hemaglutinasyon
GIS : Gastrointestinal sistem
SGPT : Serum Glutamic-Pyruvic Transaminase
ALT : Alanin Amino Transferaz
AST : Aspartat Amino Transferaz
SGOT : Serum Glutamik Oksaloasetik Transaminaz
BUN : Kan Üre Nitrojen testi
HBSAg : Hepatitis B Surface Antigen
ANTİ-HBS : Antibody to Hepatitis B Surface Antigen
FEF 25-75 : Forced Expiratory Flow 25-75
FVC : Zorlu Vital Kapasite
EKG : Elektrokardiyografi
HPV : Hipoksik pulmoner vazokonstriksiyon
A-a : Alveolar-Arteriyel
TAV : Tek akciğer ventilasyonu
PO2 : Partial pressure of oxygen
PEEP : Positive End Expiratory Pressure
FİO2 : Solunan havadaki fraksiyone oksijen oranı
PCO2 : Partial pressure of carbon dioxide
VT : Tidal Volüm
PACO2 :Parsiyel Alveolar Karbondioksit Basıncı
NSAİİ : Nonsteroid Antiinflamatuar İlaç
HKA : Hasta Kontrollü Analjezi
FRC : Fonksiyonel Rezidüel Kapasite
V/Q : Ventilasyon / Perfüzyon
CPAP : Continuous Positive Airway Pressure
HFJV : High Frequency Jet Ventilation
IGE : Immunuglobulin E
SVR : Sistemik Vasküler Rezistans
A.O : Aritmetik ortalama
S.D : Standart sapma
DM : Diabetes mellitus
SS
:
Solunum sistemiKVS : Kardiyovasküler sistem
HCL : Hidroklorür
SFT : Solunum Fonksiyon Testi
KŞ
: Kan şekeri
ÇLT : Çift lümenli endotrakeal tüp
NO : Nitrik oksit
ROÜ : Reaktif oksijen ürünleri
1.GİRİÇ VE AMAÇ
Hidatik kist hastalığı ülkemizde endemik ve oldukça sık görülen paraziter bir hastalıktır. Hastalık ülkemizde Grup C (Sentinel sürveyans kapsamında bildirimi yapılacak hastalıklar) ihbarı ve bildirimi zorunlu hastalıklar arasında olmasına rağmen, hastalığın korunma ve kontrolünde tam olarak başarılı olunamamıştır.
En sık etkeni Echinococcus Granulosus adlı parazittir. Avrasya, Afrika, Avustralya ve Güney Amerika’nın bazı bölgelerinde hastalığın prevalansı yüksektir. Ülkemizde kist hidatiğin endemik olduğu bölgeler Güneydoğu Anadolu, İç Anadolu ve özellikle Doğu Anadolu bölgeleridir.
Hastalık erişkinde en sık karaciğerde (%50-70), ikinci sıklıkta akciğerde (%10-30) ve daha az sıklıkla (%10) diğer organlarda (kalp, beyin, dalak, kemik) yerleşmektedir (1). Çocuklarda ise en sık akciğerde görülmektedir. Ülkemizde görülme sıklığı 87-400/100.000 olmakla beraber, daha çok İç Anadolu, Doğu ve Güneydoğu Anadolu bölgesinde görülme sebebi, hayvancılığın yaygın olması, eğitimin yetersiz ve sosyo-ekonomik seviyenin düşük olmasıdır (2). Primer tedavi, pediyatrik yaş grubunda ve erişkin yaş grubunda cerrahidir. Cerrahi tedavide, mümkün olduğunca, parankim koruyucu cerrahi prosedürler uygulanmalı ve geniş akciğer rezeksiyonundan kaçınılmalıdır. Medikal tedavi profilaksi amaçlı olarak cerrahi ile kombine edilebilir.
Bu çalışmada, 1 Ocak 2009 - 1 Ocak 2014 tarihleri arasında Genel cerrahi ve Göğüs Cerrahisi ameliyathanesinde kist hidatik nedeniyle opere edilen hastalar retrospektif olarak incelenmiştir. Hastalar yaş, boy, cinsiyet, ağırlık, vücut kitle indeksi (VKİ), eşlik eden hastalıklar, ameliyat süresi, ameliyat türü, uygulanan anestezi tekniği, ameliyat sırasında gelişen komplikasyonlar, ameliyat sonrası durumları açısından değerlendirilmiştir. Bu hastaların mortalitesi ve morbiditesi üzerine etkili faktörlerin belirlenmesi amaçlanmıştır.
Hastalara sıra numarası verilerek demografik verileri; adı, soyadı, yaş, cinsiyet, ağırlık, boy, VKİ, Amerikan anestezi derneği fizyolojik durum skoru (American
Society of Anesthesiologist, ASA skoru), hastaya ait özel veriler; yandaş hastalıklar, preoperatif laboratuvar verileri; hemoglobin, kreatinin, glukoz, albümin, AST (Aspartat aminotransferaz), ALT (Alanin aminotransferaz), hastanın entübasyonunda tek lümenli ya da çift lümenli tüp kullanımı, postoperatif analjezi amaçlı torasik epidural analjezi yöntemi ve interkostal sinir blokaj tekniğinin kullanımını araştırdık. Ameliyata ait veri olarak ameliyat tarihi, ameliyat süresi, intraoperatif kan ihtiyacı olup olmadığı, ameliyat sonrası hemoglobin değeri, ameliyatın türü, ameliyat sırasında gelişen komplikasyonlar; intraoperatif kist rüptürüne bağlı anafilaksi, kanama, tansiyon pnömotoraks, pulmoner emboli, ameliyat sonrası komplikasyonlar; atelektazi, yara enfeksiyonu, uzamış hava kaçağı (> 7 gün), rezidüel kavite, postkistektomi, postlobektomi, hemoraji, hemoptizi ve ampiyem varlığını araştırdık.
Hastanede kalış süresi, yoğun bakım ihtiyacı, yoğun bakımda ve serviste mortalite verileri kaydedildi. Yandaş hastalıklar; kardiyovasküler sistem hastalıkları; hipertansiyon, kalp yetersizliği, kalp kapak hastalıkları, koroner arter hastalığı, periferik damar hastalıkları, solunum sistemi hastalıkları; akciğer kanseri, KOAH, akciğer tüberkülozu, astım, sarkoidoz, karaciğer hastalığı, böbrek hastalığı; kronik böbrek yetersizliği, diyabet ve hematolojik hastalıklar olarak kaydedildi. Bu faktörlerin mortalite ve morbidite üzerine etkileri değerlendirildi.
2.GENEL BİLGİLER
2.1. Hidatik Kist ve Tarihçesi
Hidatik kist hastalığı tarım ve hayvancılığın yaygın olduğu yerlerde daha sık görülmektedir. En yaygın Echinococcus türü olan E. Granulosus köpeklerde ilk kez 1695 yılında Hartman tarafından bildirilmiştir. Rudolphi (1808) insanda görülen ekinokok hastalığı için hidatik kist terimini kullanmıştır. Talmud’da (Yahudi medeni kanunu, tören kuralları ve efsanelerini kapsayan dini metinlerdir) kurban edilen hayvanların organlarında görülen su keseleri olarak bahsedilmesi ve Hippokrat’ın “karaciğer su ile dolarak yırtılırsa, hastanın da karnı su ile dolarak ölür” aforizması bu hastalığın antik çağlardan beri bilindiğini göstermektedir (3). Geçmişte ilk ciddi incelemeler Galenus tarafından 16. yüzyılda yapılmıştır. Galenus hayvanların karaciğerinde rastlanan içi su dolu keseleri “vasicula aqua pleris” diye tanımlamış ve “hidatik” terimini karaciğer kisti anlamında kullanmıştır (4). Radyolojik olarak kist hidatik hastalığı ile ilgili ilk çalışmalar Escudero ve Becler’e aittir (5).
Sağlık bakanlığının verilerine göre, Türkiye’de 1975-1994 yılları arasında toplam 40,242 hastanın ameliyat edildiği, ülkemizin değişik bölgelerindeki hastanelerin, 2001-2005 yılları kayıtları incelendiğinde hidatik kist hastalığı sebebiyle toplamda 14,789 hastanın ameliyat edildiği saptanmıştır (6,7). Kist hidatik hastalığının Akdeniz bölgesi, Güney Amerika, Avustralya, Yeni Zelanda, Ortadoğu, Orta Asya, Çin, Doğu Afrika, Alaska eyaletinde ve Kanadadaki kızıldereli kabilelerinde endemik olduğu belirtilmiştir (8). Hem sosyal koşulları hem de içinde bulunduğu coğrafya dolayısıyla ülkemiz hastalığın sık görüldüğü yerler arasındadır (9).
Türkiye’de mezbahaların büyük bir kısmı dere, ırmak gibi akarsu kenarlarında bulunmakta ve bunlarında çevrelerinde başı boş köpekler dolaşmaktadır. Ayrıca mezbahalarda yakma fırınlarının bulunmaması nedeniyle kistli organlar tam olarak imha edilememektedir. Mezbaha çevresine atılan bu organlar ya köpekler tarafından yenilmekte ya da akarsu ile daha uzaklara taşınarak bu hastalığın yayılmasına yol açmaktadır. Bu kistleri içeren hayvan etleri ve sakatatlarının, kedi köpek gibi ana konakçılar tarafından yenmesiyle onların barsaklarında olgunlaşırlar. Belirli
aralıklarla yumurtlayarak enfeksiyon zinciri bir kısır döngüye dönüştürür. Hastalığın yüksek prevelansı, keçi ve koyun sürülerinin çokluğuna bağlı olduğu kadar aynı zamanda insan-köpek arasındaki zincire de bağlıdır. Ayrıca hidatik kist hastalığının, kontrolsüz hayvan sürüleriyle, bir ülkeden başka ülkeye geçmesi olasılığı nedeniyle ülkemizin kara ve denizden komşu ülkelerin hastalık prevelansını bilmek gerekir.
Hastalık etkeni olarak 4 tür bulunmuştur. Bunlar sırasıyla E.Granulosis, E.Multilocularis, E.Oligarthus, E.Vogeli‘dir. İnsanlarda hastalık oluşturan 2 tür bulunmuş ve bunlar E.Granulosis, E.Multilocularis‘tir. E.Granulosus, E.multilokularis’e göre çeşitli hayvanlarda konak olması sebebiyle daha sık görülür (10). E. Multilokularis insan ve hayvanlarda daha az görülür. İnsanlarda kistik ekinokokkozis sebebi olan E.granulosus mikrobiyolojik olarak; sınıfı Cestoda, alt sınıfı Eucestoda, takımı Cyclopylidea, ailesi Taenidea, cinsi Echinococcus, türü ise Granulosus’dur (10).
Kist hidatik her yaşta görülebilir fakat 20-44 yaşları arasındaki geç erişkinlerde daha sık görülmektedir. Hastalık cinsiyet farkı olmaksızın her yaşta görülmektedir.
Ülkemizde son 60 yılda 300 olgu saptanmış ve bu olguların bir kısmının multiveziküler E.granulosus olguları olduğu düşünülmektedir (3). Genetik yapıya göre 6 farklı EG tipi saptanmış ve ülkemizde en sık görülen tipi koyun tipi EG (Ekinokokus Granulosus) ’dir. Ekinokokus Oligoartrus ve Ekinokokus Vogeli Orta ve Güney Amerika’da görülmüştür. Bunlar daha çok polikistik olup, kas ve karaciğerde yerleşim göstermektedir.
Olgun E.Granulosus köpek, kurt, çakal gibi hayvanların ince bağırsağında yaşar, larva ise keçi, sığır, domuz ve insanlar olmak üzere birçok memeli hayvanda yaşamaktadır. Taenia Echinococcus bu parazitin olgunlaşmış halidir. Baş (skoleks), matür, immatür ve son halkadan oluşmaktadır. Taenia Echinococcus boyu çoğunlukla 2-11 mm, eni ise 0.5 mm’dir. Skoleks, çift sıra halinde toplam 34-38 adet çengelsi yapıdan ve dört adet çekmenden oluşmaktadır.
Bu çengelsi yapılar rostellum olarak adlandırılmaktadır. Parazitin boynu kısa olup, immatür halkanın bulunduğu kısımdır. Son halka parazitin yarısından fazlasını oluşturmaktadır ve gebe halka (proglottid) olarak adlandırılır. Bu kısım testis ve ovaryumu ile beraberinde 500-800 adet yumurta içermektedir. E.Granulosus’un yumurtası oval, yuvarlak şekilde olup kapaksızdır ve 28-36 μm çapındadır. Bu yumurtalar kuru ortamda 12 hafta, suda 12 gün ve buzda aylarca yaşayabilmektedirler ve bu yumurtalar ana konakçının dışkısı ile dışarı atılır.
Bu yumurtalar oral yoldan alındıktan sonra 5.günde larva (hidatik kist) haline dönüşür. Hidatik kist 3 kısımdan oluşmaktadır. En dışta perikist (adventisya), ortada ektokist tabakası (laminar membran) ve en içte endokist tabakasından (germinatif tabaka) meydana gelmektedir. Perikist tabakası fibröz doku reaksiyonu ve granulomatöz konak reaksiyonunun etkisiyle oluşur (11). Ektokist tabakası parazit tarafından üretiliyor ve elastik, jelatinöz bir yapıya sahiptir. Endokist tabakası parazitin aktif kısmı olup yuvarlak hücre ve eozinofillerden oluşmaktadır. Çimlenme zarı olarak adlandırılan bu tabaka protoskoleksleri üretir. Bunlar da hidatik sıvı içine düşerek kız vezikülleri oluşturur. Kız veziküllerden çimlenme ile yeni skoleksler oluşur. Hidatik sıvı antijenik özelliktedir. Eozinofil ve Ig E miktarı yüksektir. % 10 oranında anafilaksiye neden olmaktadır.
Yumurta içeren dışkının bitki, su ve toprak ile temas etmesi sonucu insan, koyun, sığır gibi memelilere bulaşmaktadır. Sebze ve meyvelerin yıkanmaması, kaynatılmadan tüketilmesi veya ellerin iyi yıkanmadan ağza teması sonucu parazit yumurtaları oral yolla bulaşır. Bu yumurtaların kitinli tabakası mide asidi ile karşılaştıktan sonra duodenumda pankreatin ve tripsin içerikli sindirim enzimleriyle eritilir. Serbest kalan embriyolar çengelleri ile ince bağırsak mukozasına yapışır ve portal ven yoluyla karaciğere ulaşır. Bir kısmı karaciğerde kalıp inflamatuar süreci başlatır. Karaciğerde kalamayan embriyoların büyük bir kısmı akciğere, az bir kısmı kalbe ve sistemik dolaşıma katılır. Nadir olarak dalak, beyin, kas, kemik dokusuna ulaşır (12).
Şekil 1. E. Granulosus G1 susunun yaşam döngüsü (Özbilgin ve Kilimcioğlu Türkiye Parazitoloji Derneği Yayını 2007) (13).
2.1.1. Hidatik Kist Klinik Bulgular
Kist hidatik vücudumuzda birçok organa yerleşebilmektedir. Hastalığın karaciğerde görülme oranı %60, akciğerde %30, diğer organlarda ise %10 oranında görülmektedir. Karaciğer kist hidatikleri %40-50 oranında asemptomatikdir. Semptomatik olanlarda ise en sık bulgu sağ üst kadran ağrısıdır. Karaciğer kist hidatik vakalarının ortalama üçte birinde, senkron olarak periton, akciğer, dalak, beyin, kemik gibi organlarda tutulum mevcuttur. Asemptomatik kistin semptomatik hale gelmesi, kistin toksik etkilerine, komşu organlara basısına ve komplikasyonlara bağlıdır. Karaciğer ve akciğer kist hidatiklerinde bası bulguları kistin büyüklüğüne ve lokalizasyonuna göre değişir. Karaciğer kist hidatiklerinde hepatomegali, siroz, portal hipertansiyon gibi bulgular da görülebilir (14).
Akciğer hidatik kistleri genellikle soliter yerleşimli görülür fakat bir kısmı multipl yerleşim gösterir, daha çok alt loblarda ve sağ akciğerde görülmektedir. Kist hidatik
perfore olmadığı sürece, hastada özel bir yakınmaya sebep olmaz. İnsanda genellikle tek ve semptomsuz olarak bulunur ve akciğer radyografik tetkiklerde tesadüfen rastlanır (15). Klinik bulgular değişkendir ancak daha çok büyüyen kist ile ilgilidir. Daha nadir olarak da kistin rüptürüne parazitin yayılımına, inflamasyon ve alerjik bulgular oluşturmasıyla ilgilidir (16). Ciddi semptomlar perforasyon veya kistin bronşa açılmasıyla ortaya çıkar (17). Göğüs ağrısı, öksürük, hemoptizi klasik triadıdır. Ani kist rüptürü; öksürük, hemoptizi, kist sıvısının membranların ve skolekslerin ekspektrasyonu ile sonuçlanabilir. Hastalar öksürükle birlikte soğan zarı veya yumurta akına benzeyen germinatif tabakayı ekspektore edebilirler (Hidoptizi). Pek çok kist rüptüre olur ve ikincil olarak enfekte olabilirler. Pulmoner kist hidatik genellikle ağrısızdır, bazı vakalarda ağrı rüptürün ilk bulgusu olabilir (18). Bazen hidatik kist plevra boşluğuna açılarak hidropnömotoraksa neden olmaktadır.
Rüptür sonucu kist antijenlerinin ortaya çıkmasına bağlı olarak ürtiker, bronkospazm ve anafilaksi gibi aşırı duyarlılık reaksiyonları gözlenebilir. Rüptür nedeniyle etrafa yayılan kız kistler ise hastalığın çevre dokuya yayılmasına neden olur. Rüptüre bağlı olarak kistlerde ikincil enfeksiyon ve apseleşme de görülebilir. Bazı hastalarda da hayatı tehdit edici masif hemoptizi oluşabilir (19). Yüksek ateş, kistin enfekte olduğunu gösterir. Kistin enfekte olması için perikistin ve endokistin açılması gereklidir. Bazı yazarlar, kistin açılmadan da enfekte olabileceğini ileri sürmüşlerdir. Enfekte vakalarda çomak parmak gelişebilir. Bazı vakalarda splenik ya da hepatik kistlerin transdiyafragmatik rüptürü ile akciğer bazallerinde pnömoni gelişebilir. Preklinik dönem kistin büyüme hızı ve lokalizasyonu ile ilgilidir. İleri yaş, immün yanıt, ek hastalıklar klinik seyri etkiler. Ateş, öksürük, göğüs ağrısı ve hemoptizi en sık karşılaşılan pulmoner kist hidatik semptomlarıdır (20). Kist hidatik rüptüre olduğunda, kist sıvısı, skoleksler perikistik sıvı pulmoner parankime açılır. Kist bronşa açılırsa şiddetli öksürük gelişir. Kist sıvısı akciğere intraparankimal yayılırsa bronkopnömoniye neden olur.
Hidatik kiste karşı gelişen inflamatuar yanıt granülom formasyonuna ciddi eozinofilik alerjik yanıta, ciddi anafilaktik reaksiyona ya da astmatik ataklara neden olur. Tansiyon pnömotoraksla karşılaşılabilir ve buna bağlı mediastinal şift,
kardiopulmoner arrest gelişebilir. Rüptür, ilk klinik bulgu veren ve acil müdahale gerektiren bir durum olabilir. Akciğer hidatik kisti semptom vermeden çok büyük boyutlara ulaşabilir. Böbrek kist hidatikleri %2-3 oranında görülür ve genelde asemptomatiktir. Bası ve lokalizasyona bağlı olarak VCSS ve Horner sendromu gelişen olgularda saptanmıştır.
2.1.2. Hidatik Kist Radyolojisi
Rüptüre olmamış akciğer kist hidatik PA Akciğer grafisinde yuvarlak ve opak olarak gözlenir (16). Santral de lokalize olurlar ve kolay tanınırlar. Kistin büyümesi plevral reaksiyon ve atelektazi yaratıp konturların seçilmesinde kayıpla sonuçlanır. Akciğer apekslerinde yerleşen kistlerin alt hudutları konveks olup pancoast tümörlerini taklit edebilirler (21). Bazen bunların yuvarlak hatta düzensiz, lobule görülmeleri de söz konusudur. Genelde alt loblarda homojen opasite olarak gözlenir. Diafragmaya komşu lezyonlar için ‘Batan Güneş Görünümü’ tanımı kullanılmıştır. Kist hidatik lezyonları derin inspiryumda yuvarlak ve opak görülür. Bu görünüm ‘Escurado-Nemerow İşareti’ olarak tanımlanmaktadır (22).
Perfore kist hidatiklerde kistin içersine hava geçişi olur. Hava perikisti geçip endokisti ayırarak arada sıkışmış halde gözlenir ve bu görünüm “Hilal arazı” (Moon sign) olarak adlandırılır. Eğer perikist ile endokist arasına daha fazla hava girerse membran yırtılır, membran içersine hava girdiği zaman ’Çift kubbe arazı’ (Double-dome arc sign) görünümü ortaya çıkar. Eğer kist sıvısı daha da azalırsa endokist membranı kist sıvısı üzerinde yüzer ve bu görünüm “Nilüfer belirtisi” (Water-Lily sign) olarak adlandırılır ve bu bulgu kist hidatik için karakteristik bulgudur (3). Eğer kist ölmüşse, nadiren yumurta kabuğu şeklinde görülür. Kistin boşalması sonrası perikist içinde kalan kız kist ‘doğan güneş’ manzarası oluşturur. Büyük dev kistlerin yaptığı basınç, minör segmental değişikliklere yol açabilir. Kronik pnömoni, skarlaşma, bronşektazik, atelektazik görünümler tabloya katılabilir.
Karaciğer kist hidatiği direk grafide kalsifiye olursa görülebilir. İyonize radyasyon içermemesi, kolay ulaşılabilir olması, üç boyutlu görüntü sağlaması kolaylığı ile tanı
%90 USG ile konmaktadır. USG’da lezyonun kist şeklinde görülmesi, kız veziküler ve hidatik kumun görülmesi ve internal eko vermesi ile tanı konmaktadır (3).
Bilgisayarlı Tomografi en önemli avantajı kistin sayısı, çapı ve lokalizasyonu hakkında net olarak fikir vermesidir. CT (Bilgisayarlı Tomografi), komşu organ basısı, safrayolları ve büyük damarlarla olan ilişkiyi de net olarak değerlendirebilir. Bir cm’den küçük kistleri görebilmesi ve parazitik kistleri parazitik olmayanlardan ayırabilme diğer avantajlarıdır. MR, kistin yapısını ve perfore olup olmadığını rahatlıkla gösterebilmektedir (3).
2.1.3. Hidatik Kist Laboratuar ve Seroloji
Hastaların anamnezinde akciğer kist hidatik için kaya suyu ve membran ekspektorasyonu bulgusu ve karaciğer kist hidatik için sağ üst kadran ağrısının olması tipiktir. Ayrıca balgam incelenmesinde skolekslerin görülmesi tanıya yardımcı olmaktadır. Görüntüleme yöntemleri kist hidatiğin kitle lezyonlarından ayırmaya yardımcıdır (3). Laboratuar tanısı, kist sıvısında, ecinococcus antijenlerinin, protoskolekslerin, DNA’sının tespiti ve kistin laminar tabakasının PAS ile boyanması sonucu konabilir (23).
Özellikle görüntüleme yöntemlerinin kesin sonuç vermesinden dolayı serolojinin tanı değeri zamanla azalmıştır. Daha çok tedavinin takibinde ve toplumda taşıyıcılığın belirlenmesinde kullanılmaktadır. Serolojik testlerden güncel pratikte en çok kullanılan testler;
- ELISA (Se: %83-100;Sp: %76-99)
- İndirekt floresan antikor (IFA) testi (Sp: % 95)
- İndirekt hemaglutinasyon (IHA) testi (Se: %80-94; Sp: %92-100)’dır.
2.1.4. Hidatik Kist Komplikasyonlar
Kist, ameliyat sonrası dönemde ve spontan veya travmatik rüptüre olarak, enfekte olabilir, apse formasyonu meydana gelebilir. İştahsızlık, bulantı-kusma, sağ üst kadran ağrısı ve bacaklı ateş (Febris remittent) sıklıkla görülür (23). Peritoneal kaviteye rüptüre olan kistler, anafilaktik reaksiyonlara, kaşıntı, eozinofili, sekonder
kistik ekinokokozis’e sebep olur. Peritoneal kavitede multipl kist, karında distansiyon ve intestinal obstrüksiyon gelişebilir.
Karaciğer kist hidatiğinin en sık komplikasyonu safra yollarına açılmadır. Kist hidatik cerrahisi sonrası safra fistülü gelişme olasılığı %2,6-28,6’dır (24). Hastalarda kolanjit bulguları, sağ üst kadran ağrısı, sarılık ve ateş, bulantı-kusma, genel durum bozukluğu ve sepsis görülebilir. Belirgin tip safra yollarına rüptürde; preoperatif dönemde belirgin olmak üzere, kolanjit bulguları, sağ üst kadran ağrısı, sarılık ve ateş ön planda olup biyokimyasal olarak kolestazis tespit edilir. Gizli tip safra yollarına rüptürde ise kist, safra yollarıyla ilişkilidir ancak safra yollarında kız veziküller veya germinatif membran yoktur. Semptom vermeyebilir ya da radyolojik bulgu saptanmayabilir (25). Safra yollarına rüptür gelişen hastalarda, bulantı-kusma, genel durum bozukluğu ve sepsis görülebilir. Erken dönemde endoskopik papillotomi ile safra yollarından kistik içeriğin temizlenmesi, dekompresyonu ve nazobilier kateter ile kistin ve safra yollarının lavajı önerilmektedir. İlave olarak gerektiğinde uygulanacak cerrahi, mortal olabilecek bir tabloyu geriye çevirebilir. Tedavide endoskopik papillotomi ile safra yollarından kistik içeriğin temizlenmesi, dekompresyonu ve nazobilier kateter ile kistin ve safra yollarının lavajı önerilmektedir. Diğer komplikasyonlar enfeksiyon, kitle etkisi ve allerjik reaksiyondur.
Akciğer kist hidatik olgularında postoperatif komplikasyon oranları %10-25, rekürrens oranı ise %2-14 arasında değişmektedir. Önemli olan hastaların yakın takibi ve rekürrensin erken dönemde tespitidir. Rekürrensi önlemek için; preoperatif dönemde ilaç tedavisi başlanmalı, mümkünse operasyona kist ölü girmeli, operasyon esnasında kist rüptüre edilmeden çıkarılmalı ve ilaç tedavisi, postoperatif dönemde de devam etmelidir (26). Akciğer kist hidatik olgularında görülebilecek komplikasyonlar anafilaksi, hemoptizi, asfiksi, plevraya açılma, hidrotoraks, hidropnömotoraks, sekonder amiloidoz, bronkoplevral veya bronkobiliyer fistüller, enfekte kist hidatik, akciğer apsesi, bronşektazi ve ampiyemdir.
2.1.5. Hidatik Kistten Korunma
Evcil köpeklerde tenya enfeksiyonu kontrolu, hastalığın yayılmasını engellemek için önemlidir. Enfekte köpeklerde genellikle herhangi bir belirti görülmez. Bu nedenle köpeğiniz hayatından memnun bir biçimde yaşıyor diye köpeğin kist hidadik tenyası ile enfekte olmadığını sanmayın. Özellikle hayvan leşleri ile beslenen sokak köpeklerinin belediyelerce rehabilite edilmesi önemlidir. Evcil hayvanlarınızı beslerken de çiğ et yerine kaynatılarak haşlanmış et yedirmeye özen gösterin. Tenya enfeksiyonu için tanı ve tedavi için kesinlikle veteriner desteği alınmalıdır. Tedavide kullanılan anti-tenya ilaçları kesinlikle aksatmadan düzenli dozlarla verilmelidir. Şayet köpek dışkısı elinize temas etmişse bir deterjanla güzelce yıkanmalı ve elinize dezenfektan uygulanmalıdır.
Hastalığa karşı korunmada Yeni Zelanda, İzlanda, Avustralya Eski Sovyetler Birliği ve Kıbrıs en başarılı sonuçları elde etmiştir. Kıbrıs için bu başarıda önlemlerin titizlikle alınmasının yanı sıra ülkenin küçüklüğü ve ada devlet olmasının rolü büyük olmuştur (3).
2.1.6. Hidatik Kist Cerrahi Tedavisi
Akciğer hidatik kistlerinin primer tedavisi cerrahidir. Medikal tedavi kist hidatiğin nüks ettiği durumlarda, inoperabl olduğu durumlarda, cerrahinin yüksek mortalite ve morbiditiye sebep olan durumlarda uygulanmaktadır (27). Cerrahi tedavide standard yaklaşım 5.-6. interkostal aralıktan uygulanan posterolateral torakotomidir. Bilateral akciğer hidatik kistli olgular 2-4 hafta arayla uygulanacak sağ ve sol torakotomilerle tedavi edilebilir. Bu durumda önceliğin intakt, multipl veya çapı daha büyük kistlerin bulunduğu tarafa verilmesi gerekmektedir. Son yıllarda median sternotomi ile her iki akciğere aynı seansta müdahele edilmesinin postoperatif ağrıyı, hastane yatış süresi ve maliyetini azalttığı bildirilmektedir.
Cerrahi tedavide primer amaç parankim koruyucu cerrahidir. Çocuklarda gerekmedikçe rezeksiyon yapılmamalı, çünkü hasarlı parankimin iyileşme kapasitesi oldukça yüksektir (28). Bilateral kist hidatik vakalarında, bazı cerrahlar ayrı seanslarda cerrahi yaparken, bazıları da aynı seansta bilateral torakotomi yaparlar
(29). Ancak genelde median sternotomi tercih edilmektedir. Temel cerrahi tedavi kistotomi-kapitonaj tekniğidir. Kistotomi-kapitonaj tekniğinde; toraksa girildiğinde, operasyon sahası % 3 NaCl veya savlon ile ıslatılmış spanç veya kompreslerle çevrilir. Kist sıvısının torasik kaviteye dökülmesini engellemek amacıyla, kistin bulunduğu lob tamamen serbestleştirilir. Kist kavitesi içerisine %3’ lük NaCl veya savlon 10-15 cc enjekte edilir ve 3-5 dakikalık bekleme periyodundan sonra (bu süre skolekslerin ölmesi için gerekli) kistik sıvı olabildiğince aspire edilir (30,31).
Salin solusyonu formaldehitten daha güvenilirdir, çünkü formaldehit nekrotizandır ve diğer akciğer alanlarına kaçabilir. Kist tamamen boşaltıldıktan sonra, perikistik kavite bol serum fizyolojik ile yıkandıktan sonra kese temizlenir. Barret metodunda perikistik kaviteye girilerek, kistin bütünlüğü bozulmadan tüm kistik yapı çıkartılmaktadır. Bu metodun avantajı, pulmoner dokuyu fonsiyonel olarak korumak ve çevre dokulara kontaminasyonu engellemektir. Kapitonaj işleminden sonra lob havalandırıldığında normal görünür. Radikal yöntemler; Wedge rezeksiyon, Segmentektomi, Lobektomi ve Pnömonektomidir.
Cerrahi tedavi, karaciğer hidatik kist hastalığının en etkin ve standart tedavi yöntemidir. Asıl olarak amaç, diğer organ ve yapılarda bulaşa yol açmadan, germinatif membranın bir bütün olarak eksize edilmesi, yaşayan parazitlerin tamamen öldürülmesi, kist içeriğinin sterilizasyonu, karaciğer fonksiyonlarının korunarak ameliyat sonrası oluşabilecek lokal ve bilier komplikasyonlar ile nüksün önlenmesidir (32,33). Karaciğer kist hidatiği’nin cerrahi tedavisinde literatürde; konservatif-radikal cerrahi, cerrahi tedavi-perkütan drenaj ve laparoskopik cerrahiyi karşılaştıran çalışmalar vardır. Bu yöntemlerin seçiminde birçok faktör cerraha yol göstericidir. Bunlardan en önemlisi kistin tipi, sayısı, büyüklüğü ve nüks vaka olup olmadığıdır. Hastanın performansı, cerrahın aldığı eğitim, çalıştığı hastanenin şartları uygulanacak ameliyatın seçiminde önemli rol oynar (32).
Konservatif cerrahinin komplikasyonları ve nüks sayıları, radikal cerrahi girişimlerden daha fazla olmakla birlikte, radikal cerrahi sonrası komplikasyonların majör olması sebebiyle, halen günümüzde en çok uygulanan ameliyatlardır.
Radikal cerrahide total perikistektomi, segmentektomi, hepatektomi gibi major cerrahi ameliyatlar; özellikle son yıllarda cerrahi alet ve tekniklerin gelişimiyle, geçmiş yıllara oranla daha az morbidite ve mortalite oranlarıyla yapılabilmektedir. Özellikle periferik yerleşimli kistlerde, total perikistektomi ideal cerrahi girişim tipidir. Konservatif cerrahi girişimlere göre daha düşük nüks ve mortalite oranları bildirilmiştir ve son zamanlarda radikal cerrahi girişim oranları artmaktadır. Santral ve derin parankimal yerleşimli hidatik kistlerde tercih edilemez.
Son yıllarda, karaciğer hidatik kist cerrahisinde laparaskopik girişimler kabul görmektedir. Uygulanacak cerrahinin başarısını etkileyen majör faktörlerden birisi kist lokalizasyonudur. Seçilmiş vakalarda, periferik ve anterior yerleşimli, parsiyel kalsifikasyonlu küçük kistler, laparaskopik perikistektomi için endikasyon olarak kabul edilebilir (34). Safra yollarına açılmış kist hidatik vakalarında en çok kullanılan yöntem kistin dışa drenajı + koledoğun t-tüp drenajı yöntemidir. Nadir de olsa karaciğer rezeksiyonuna kadar gidilebilir.
2.1.7. Hidatik Kist Medikal Tedavisi
Akciğer ve karaciğer hidatik kistlerinin primer tedavisi cerrahi olmakla birlikte 1980’li yıllardan beri inoperabl, multipl hidatik kistli olgularda Benzimidazol türevi ilaçlar (Albendazol, Mebendazol) kullanılmaktadır. Mebendazol geniş spektrumlu benzimidazole grubu bir antihelmintiktir (35). Zayıf absorbe edilir, kuvvetli ilk ilaç eliminasyonuna uğrar.
Hepatik ilaç eliminasyon hızı mikrozomal fonksiyonla ilişkilidir ve aminopyrine solunum testi ile tanımlanır. Mebendazol kistin mikrotubül sistemini etkileyerek, albendazol ise glukoz alımını engelleyerek kistin ölmesini sağlamaktadır. Mebendazol glikozun absorbsiyonunu bloke ederek tubulin inhibisyonunu indüklenmesi, glikojen deplesyonu, endoplazmik retikulum içinde ve mitokondrinin germinal tabakasında dejeneratif değişiklikler oluşturması, lizozomlarda artış ve sellüler otolizis ile etki etmektedir. Mebendazol ile medikal tedavideki başarısızlık rekürrensle sonuçlanmaktadır.
Mebendazol, zayıf absorbsiyona, plazma ve intrakistik sıvıda düşük konsantrasyona sahiptir (36). Mebendazol 25-50 mg/kg/gün 2 dozda verilebilir. Serum mebendazole konsantrasyonu High Performance Liquid Chromotography ve Radioimmun Assay teknikleri ile değerlendirilebilir. 100 mg/ml mebendazol serum düzeyine ancak 3 ayda ulaşılır, ancak kemik kistlerinde ve multipl tutulumlarda bu düzey sağlanamayabilir. Albendazol, benzimidazole grubu güçlü bir antihelmintik ilaçtır. Antihelmintik olarak pek çok ülkede kullanılmaktadır. Mebendazole göre gastrointestinal sistem (GIS)' den Albendazol daha iyi absorbe edilir (37). Antihelmintik aktivite albendazol sülfoxide bağlıdır. Albendazol sülfoxide konsantrasyonu kişilere göre çok değişkendir. Albendazol karaciğerde çok hızlı metabolize olur. Albendazol sülfoxid' in plazma düzeyi mebendazolün 15-40 katıdır (38). Albendazol kist sıvısında, protoskolekslerin implantasyon riskini azaltır, boyutu küçültür ve bazı kız veziküllerin ortadan kaybolmasına neden olur (39). Kisti öldürücü etkisi tedavinin ilk 2-3 ayında artmaktadır. Hayvan deneylerinde teratojenik ve embriyotoksik etkisi görülmüştür.
Yan etki olarak karın ağrısı, kusma, diare gibi gastrointestinal semptomlar, ateş, baş ağrısı, baş dönmesi, allerjik belirtiler gözlenebilmektedir. En önemli yan etkileri nötropenidir. Gebelere de teratojen olduğu için kullanılmamalıdır. Mebendazol 50-200 mg/kg/gün dozda 6 ay, albendazol ise 10 mg/kg/gün dozunda 1-3 ay süreyle kullanılmaktadır (36).
Hidatik kistin rüptürü alerjik tabloya yol açtığında antihistaminikler ve steroid kullanılabilir. Apse formasyonu oluşan kistlerde enfeksiyonun kontrolü için uygun antibioterapiye ve postural drenaja gerek vardır (31).
2.2. Genel Anestezi
2.2.1 Preoperatif Değerlendirme
Karaciğer cerrahisinden sonra travmaya verilen metabolik yanıt sonucu karaciğer fonksiyonlarında değişiklik olur. Preoperatif ve postoperatif açlık, cerrahi travma
karaciğer glikojen deposunu tüketir. Sonuçta aminoasit ve yağ asitleri glukoza çevrilir ve postoperatif hiperglisemi gelişir. Anestezik maddelerin kardiyak depresif etkisi, kontrollü solunum, hipoksi, hiperkapni ve hipokapni etkisi ile hepatik kan akımında azalma olur. Bu azalma sonucu karaciğerden atılan ilaçların etkisinde uzama olabilir. Örneğin fentanil, ketamin, lidokain, pankuronyum ve propranolol’un yarı ömrü uzar. Preoperatif değerlendirme sürecinde aşağıdakiler yapılır.
1. Öncelikle anamnez alınmalı, anamnezde; aile hikâyesinde anemi, sarılık, karaciğer rahatsızlığı olup olmadığı, hastanın geçmişte ve bugün yaptığı işler, alkol, ilaç ve karaciğere zararlı olabilecek maddeler kullanıp kullanmadığı sorulmalıdır. Hastanın anamnezinde, son zamanlardaki ilaç kullanımı, son zamanlardaki transfüzyonlar ve daha önce almışsa anestezik uygulamalardaki anestezi ilaç bilgileri öğrenilir.
2. Tam bir fizik muayene yapılmalı, fizik muayenede karaciğer hastalığı belirtileri değerlendirilmeli, klinik duruma göre rutin karaciğer fonksiyon testleri yaptırılmalıdır.
3. Karaciğer enzimleri olan transaminazlar SGPT (ALT), SGOT (AST)’a mutlaka bakılır. Transinamizlarda bozukluk olduğunda normale dönmesi beklenir. Bu süre iki yada üç haftayı bulabilir.
4. Laboratuvar bulgularından; BUN (Kan Üre Nitrojen Testi ), serum elektrolitleri, kreatinin, tam kan sayımı, HBSAg, anti-HBS, arterial kan gazları, bilirubin, alkalin fosfataz, albumin, pıhtılaşma süresi ve trombosit sayısı bakılır.
5. Hasta alkol ve sigara bağımlılığı açısından değerlendirilir. Alkolizm büyük risk oluşturmamakla birlikte akut toksisite riski yüksektir. Bu tür hastalarda kan alkol düzeyine bakılabilir. Verilecek ilaç ve dozları bu sonuca göre belirlenir.
6. Karaciğer hastalıklarında kullanılacak tüm ilaçların metabolizması uzar. Bu nedenle mümkünse, premedikasyonda sedatiflerin kullanılmamaları veya dozlarının azaltılması gerekir. Akut hepatitli hastalara premedikasyon uygulanmaz. Düşük riskli
hastalarda lorezepam, oksazepam gibi benzodiyazepinler, mide asiditesi ve miktarı artmış olabileceğinden simetidin ile premedikasyon uygulanabilir.
7. Koagülasyon bozukluklarında K vitamini ve taze donmuş plazma uygulanarak koagülasyon bozukluğu düzeltilir. Ameliyat sırasında şiddetli kanama riskine karşı fazladan kan hazırlanarak hızlı transfüzyon için hazırlık yapılmalıdır. Hipoglisemi açısından kan glukoz düzeyine bakılarak varsa gerekli tedavi uygulanır.
8. Alkol geri çekilme sendromu preoperatif mortaliteyi %50 artırır. Hastalarda titreme, hassasiyet, hipertansiyon, taşikardi çekilme sendromun belirtileridir. Bu yüzden eğer hastada alkol geri çekilme sendromu varsa diazepam ve tiamin kullanılabilir. Hastalarda varsa bulantı kusma kaydedilir. Dehidratasyon ve metabolik bozukluklar düzeltilir. Hipokalemi ve metabolik alkaloz, alkoliklerde kusmaya bağlı sık olarak gelişir ve aritmiye eğilim artar, bu yönüyle hasta takip edilir.
Toraks cerrahisinde gelişen çok geniş fizyolojik değişiklikler hastaları ameliyat sonrası komplikasyon gelişme açısından büyük riske sokar. Bu değişikliklerin akut ya da kronik hastalıkların üzerine eklenmesi ise morbidite ve mortaliteyi daha da arttırır. Aralarında infeksiyon, dehidratasyon, elektrolit dengesizlikleri, “wheezing”, obezite, sigara içiciliği, kor pulmonale ve malnütrisyonun da bulunduğu durumlar, ameliyat sonrası komplikasyonlar ile yakın ilişki göstermektedir. Uygun ve dikkatli bir preoperatif hazırlık hastanın morbidite ve mortalitesini azaltır.
Hastaya ait risk faktörlerinin belirlenmesi: Yaş, sigara kullanımı, obezite, egzersis tolerans durumu, eşlik eden hastalıklar ile olur.
1.Yaş: Mortalite ve morbidite ilerleyen yaş ile birlikte artar.
2. Sigara kullanımı: Sigara kronik akciğer hastalığı ve malignite olasılığını ve ameliyat sonrası akciğer komplikasyon sıklığını arttırır. Toplam içilen paket sayısı ile gaz akımı ve kapanma kapasitesi arasında ölçülebilen bir ilişki bulunmaktadır. Bu
değişiklikler ameliyat sonrası atelektazi ve arter hipoksemisi açısından hastayı risk grubuna sokar. Sigara içenlerde, içmeyenlere göre akciğer komplikasyon riski 1.4-4.3 kat daha fazladır (23). Sigara içmek havayolu duyarlılığını arttırır, mukosiliyer transportu azaltır. Zorlu vital kapasite (Forced Vital Capacity, FVC) ve zorlu ekspirasyon ortası akım hızını (Forced Expiratory Flow 25-75, FEF 25-75) azaltır, sekresyonları arttırır ve sonuçta ameliyat sonrası akciğer komplikasyon olasılığını arttırır. Sigara kullanımının cerrahiden 4-6 hafta önce bırakılması ise ameliyat sonrası komplikasyonların oranını azaltır (40,41).
3. Egzersis tolerans durumu: Üç ya da daha fazla kat merdiven çıkabilen bir hastada risk daha az, iki kat bile çıkamayan bir hastada ise risk büyüktür. En iyi değerlendirme hastanın yaşam kalitesine yönelik öyküsünün alınması ile olur. Egsersiz toleransı iyi olan bir hastanın ileri tetkiklere gereksinim duymayacağı kabul edilebilir (41).
4. Akut akciğer hasarlanması için risk faktörleri: Bazı durumlarda toraks cerrahisi ameliyat sonrası dönemde akut akciğer hasarına neden olabilir. Bu anlamda ameliyat sırasındaki risk faktörleri, alkol alışkanlığı ve pnömonektomi uygulanmış olmasıdır. Yüksek ventilasyon hacimleri ve aşırı sıvı replasmanı da ameliyat sırasındaki risk faktörlerindendir.
5. Cerrahi işleme bağlı risk faktörlerinin belirlenmesi:
- Anamnez ve fizik muayene: Deneyimli bir klinisyen tarafından dikkatli bir şekilde yapılan anamnez ve fizik muayene çok değerlidir. Öyküde; nefes darlığı, kronik öksürük, balgam çıkarma, egzersis intoleransı varsa, fizik muayenede solunum seslerinde azalma, ekspiryumda uzama, “wheezing, ral, ronküs varsa akciğer komplikasyon riski artar (40). Kalp ritmi ve atipik herhangi bir kalp atımının varlığı veya yokluğu kayıt edilerek oluşabilecek komplikasyondan ayrılır.
- Postero-anteriyor akciğer grafisi: Kronik obstrüktif akciğer hastalığı (KOAH) olan hastalarda genellikle hiperinflasyon ve vasküler işaretlerde artış görülür.
Bronşitte akciğer çizgileri belirgin iken amfizemde; özellikle ciddi olgularda büllerin daha çok olduğu bazallerde olmak üzere bu çizgiler silinmiştir. Akciğerdeki lezyonun yeri; posteroanteriyor ve lateral göğüs grafileri ile değerledirilmelidir. Trakeal veya mediastinal yer değiştirmeye ek olarak mediastinal bir kitle aynı zamanda ventilasyonun güçleşmesi, diseksiyonda zorluk ve kanama, ana bronşun deviasyonuna bağlı olarak çift lümenli tüp yerleştirilmesinde güçlük veya bronşiyal obstrüksiyona bağlı akciğer lob kollapsına da neden olabileceğinden dikkatle değerlendirilmelidir.
- Solunum fonksiyon testleri: Kolay uygulanabilen, noninvazif bir yöntemdir. Ameliyat sırasındaki morbidite ve mortaliteyi; ameliyat sonrası iş göremezlik süresini ve yaşam kalitesini göstermede önemli bir yöntemdir. Hastanın klinik olarak iyi olduğu dönemde ve ilaç tedavisi altındayken uygulanmalıdır (40). Cerrahiden sonraki 1-2 gün içinde vital kapasite % 25-50 oranında azalır ve genellikle 1-2 hafta içinde normale döner. Etkili bir öksürük için tidal volümün en azından üç katı oranında vital kapasite gerekmektedir. Beklenenin % 50 altında veya 2 L’nin altında olması yüksek risk göstergesidir (42). Anormal ameliyat öncesi vital kapasite, ameliyat sonrası ölümlerin % 30-40’ını izah etmektedir. Anormal vital kapasitesi olan bir hastada komplikasyon gelişme olasılığı % 33, mortalite olasılığı ise % 10’dur. Zorlu ekspirasyonun 1. saniyesinde atılan volüm (Forced Expiratory Volum1, FEV1) havayolu obstrüksiyonu ile doğrudan ilişkili bir göstergedir. FEV1/FVC oranı da restriktif ve obstrüktif akciğer hastalıklarının ayırt edilmesinde önemli bir kriterdir. Hem FEV1 hem de FVC birlikte azaldığından restriktif hastalıklarda bu oran normaldir. Obstrüktif hastalıklarda ise FEV1 anlamlı derecede azaldığından bu oran da genellikle düşüktür.
- Arter kan gazları: KOAH hastalarında kan gazı analizinde sık görülen bir bulgu hipoventilasyona bağlı olarak gelişen karbondioksit (CO2) retansiyonudur. Kronik
bronşitli hastalar siyanotik, hiperkarbik, hipoksemik ve genellikle aşırı kiloludurlar. Bu hastalar bir kronik solunum yetersizliği tablosundadırlar ve CO2’e solunum
yanıtları azalmıştır. Bu hastalarda yüksek parsiyel arter karbondioksit basıncı (PaCO2) düzeyleri serebrospinal sıvıdaki bikarbonat düzeyinin artmasına, medüller
kemoreseptörlerin daha yüksek CO2 düzeylerine alışmasına ve CO2’e duyarlılığın
azalmasına neden olur. Bu tip hastalarda hipoksik uyarının azalmasına bağlı olarak yüksek oksijen konsantrasyonları kullanılması hipoventilasyona neden olabilir. Amfizemli hastalar tipik olarak ince yapılı, dispneik ve pembe renklidir, kan gazları ise normaldir. Normal PaCO2 düzeylerini sürdürebilmek için dakika ventilasyon
hacimlerini arttırmışlardır. Ameliyat öncesi parsiyel arter oksijen basıncı (PaO2)
değerleri ile ameliyat esnasındaki PaO2 değerleri arasında bir korelasyon
gözlenebilir, ancak iki akciğerin ventile edildiği dönemdeki PaO2 değeri ile
korelasyon daha yüksektir (29). Oksijen satürasyonunun (SaO2) daha değerli bir
parametre olduğu bildirilmektedir. İstirahatte SaO2 % 90’dan küçük olan, egzersizde
% 4’den daha fazla satürasyon azalması gelişen olgularda risk artmaktadır (40).
Ayrıca hastalara preoperatif değerlendirmede ASA (Amerikan Anestezistler Derneğinin ) sınıflaması da yapılmalıdır (43).
ASA 1. Normal, sistemik bir bozukluğa neden olmayan cerrahi patoloji dışında bir hastalık veya sistemik sorunu olmayan sağlıklı bir kişi.
ASA 2. Cerrahi girişim gerektiren nedene veya başka bir hastalığa (hafif derecede anemi, kronik bronşit, hipertansiyon, amfizem, şişmanlık, diabet gibi) bağlı hafif bir sistemik bozukluğu olan kişi.
ASA 3. Aktivitesini sınırlayan, ancak güçsüz bırakmayan hastalığı (hipovolemi, latent kalp yetmezliği, geçirilmiş miyokard infarktüsü, ileri diabet, sınırlı akciğer fonksiyonu gibi) olan kişi.
ASA 4. Gücünü tamamen yitirmesine neden olup hayatına sürekli bir tehdit oluşturan bir hastalığı (şok, dekompanse kalp veya solunum sistemi hastalığı, böbrek, karaciğer yetmezliği gibi) olan kişi.
ASA 5. Ameliyat olsa da olmasa da 24 saatten fazla yaşaması beklenmeyen, son ümit olarak cerrahi girişim yapılan ölüm halindeki kişi.
ASA 6. Yukarıdaki 5 gruba daha sonra bu grup eklenmiştir. Bu gruba da organ alınmaya uygun, beyin ölümü gelişmiş hastalar girmektedir. Acil cerrahi girişim gerektiğinde hastanın sınıflama numarasından sonra “E” harfi eklenmektedir. ASA IE gibi.
2.2.2 Monitörizasyon
Anestezik yaklaşımda temel amaç; var olan hepatik fonksiyonları korumak ve karaciğere zarar verecek uygulamalardan kaçınmaktır. Hastaya güvenli bir anestezi uygulaması ve komplikasyonların erken fark edilmesi için ayrıntılı monitörizasyon uygulanır. Karaciğer kist hidatik ve akciğer kist hidatik cerrahisi uygulanacak tüm hastalarda Amerikan Anestezistler Derneğinin (ASA) standartları ve uygun monitorizasyon yapılmalıdır. Bunlar; elektrokardiyogram (DII ve mümkünse V5), göğüs veya özofageal stetoskop (kalp sesleri ve solunum seslerinin oskültasyonu için), pulse oksimetre ve ısı probudur. Pulse oksimetre ASA standartları arasında yer almasının yanısıra en önemli avantajı, tek akciğer ventilasyonu sırasında hipoksemiyi erkenden saptamasıdır. İntraoperatif ve postoperatif dönemde aritmiler sık görüldüğü için sürekli EKG takibi önemlidir. EKG, ısı, santral venöz basınç, idrar çıkışı mutlaka izlenmelidir. Akciğer kist hidatik vakalarında kalbin manuplasyonu ve tek akciğer ventilasyonu sırasında ventilasyonun yetersizliğine bağlı aritmiler görülebilir. Ameliyat sonrası aritmiler ise, analjezinin yetersiz olması veya sempatik sinir sistemi uyarılması sonucunda ortaya çıkabilir. EKG’de DII derivasyonu aritmi saptanması için en uygun derivasyondur.
Arteriel kan basıncının direkt ölçümü ve sinir kas iletiminin bir sinir stimülatörü ile izlenmesi önemli yarar sağlar. Arteriel kanülasyon direkt kan basıncının ölçülmesinin yanı sıra cerrahi uygulaması sırasında artyeriyel kan gazlarının, elektrolitlerin, hematokritin ve ihtiyaç duyulan diğer tetkiklerin yapılmasına olanak sağlar. Toraks cerrahisi sırasında radiyal arter kanülü her iki üst ekstremiteye de yerleştirilebilir. Karaciğer hastalığı olanlarda sıvı yükü dikkatle takip edilmelidir. Bu nedenle pulmoner arter veya santral venöz katater uygulaması yapılmalıdır. Ayrıca
karaciğer hastalıklarında 1-2 saatten uzun süren vakalarda idrar çıkışı mutlaka ölçülmelidir.
2.2.3 Genel Anestezi İndüksiyonu
Genel anestezi indüksiyonunda ilaç seçimi ve doz hastaya göre ayarlanır. Viral hepatitli hastalarda anesteziklere karşı hassasiyet artarken, alkolik hastalarda intravenöz ve volatil anestezik ajanlara karşı tolerans gelişir. Bazı hastalar santral sinir sistemi ilaçlarına çok duyarlı hâle gelirler, bu nedenle uygulanacak ajan sayısı az olmalıdır. İlaç tercih ederken karaciğerden metabolize olmayan ya da en az metabolize olan ilaçlar seçilmeli diğer türlü ilaçların etkisinin uzayacağı bilinmeli, gerekirse dozları azaltılmalıdır. İndüksiyonda genellikle intravenöz indüksiyon ilaçların standart dozları kullanılır. Kronik alkoliklerde çapraz toleransla barbitürat gereksinimi artmış olabilir. Alkolizm olan hastalarda bu dikkate alınmalıdır. Barbitürat indüksiyonunu takiben oksijen veya oksijen-nitrözoksit karışımı içinde izofluran uygulanması en yaygın uygulanan genel anestezi yöntemidir. Depolarizan nöromuskuler blokerler karaciğer hastalarında azalmış pseudokolinesteraz seviyesine rağmen entübasyon için kullanılabilirken, normal sağlıklı kişilerle karşılaştırıldığında süksinilkolinin etkisi karaciğer hastalarında daha uzundur. Nondepolarizan nöromuskuler blokerler entübasyonu sağlamak için kullanılabilir. Cisatrakuryum, hepatik metabolizasyonu olmayan tek ajandır ve tercih edilen nöromüsküler bloker ajan olabilir. Genel durumu stabil olmayan ve aktif kanaması olan hastalar için uyanık entübasyon veya krikoid bası uygulayarak ketamin kullanımı ile hızlı seri indüksiyon ve süksinilkolin önerilir.
Anestezi uygulamalarında genellikle inhalasyon ajanları intravenöz ilaçlara tercih edilir. Çünkü intravenöz ilaçların çoğunun metabolizasyonu veya eliminasyonu karaciğer yoluyladır. Karaciğer hastalığı olanlarda, karaciğer kan akımını arttırdığı için inhalasyon ajanlarından izofluran tercih edilir. Hepatitli hastalarda kas gevşeticilerin kullanılması genellikle bir sorun oluşturmaz. Hastalığın ileri dönemlerinde psödokolinesteraz yapımında azalma nedeniyle süksinilkoline duyarlılık olabilir. Metabolizması karaciğer fonksiyonuna bağlı olmayan atrakuryum bu hastalarda tercih edilebilir. İnhalasyon ajanlarının kullanılması (desfluran veya
sevoflurane) spontan ventilasyon devam ederken indüksiyon oluşturabilir. Halojenli volatil anestezikler derin anestezi altında nonspesifik bronkodilatasyon etkiye sahiptirler. Intravenöz anesteziklerle indüksiyonlar genellikle apneye ve spontan solunumun gitmesine neden olur. Propofol düşük dozlarda yararlı bir sedatiftir. Narkotikler özellikle de fentanil torasik cerrahi yapılan hastalarda cerrahinin sonunda belirgin kan seviyeleri sağlanmışsa hem analjezi sağlar hem de operasyonun sonlarına doğru inhalasyon anestezik ajanlara olan ihtiyacı azaltır. Ketaminin sempatomimetik, bronkodilatatör ve analjezik etkileri vardır. Taşikardiye, pulmoner arter basıncında artışa ve halüsinasyonlara neden olduğu için hipovolemi, tamponat ve bronkospazmı olan hastalarda tercih edilir.
Toraks cerrahisi için anestezi seçiminde, hastanın kardiyovasküler ve respiratuar durumu önemli olduğu kadar anesteziklerin bu sistemlere ve diğer organlara etkisi de önemlidir. Hastalarda inhalasyon ajanları ya da intravenöz ajanlar kullanılmaktadır. HPV (Hipoksik pulmoner vazokonstriksiyon) bu ilaçlardan çeşitli oranlarda etkilenmektedir. Pek çok hastada anestezi indüksiyonu tiyopental veya propofol ile güvenle sağlanabilir. Reaktif havayolu olan hastalarda bronkodilatör özelliği nedeniyle ketamin anestezi indüksiyonunda başarı ile kullanılabilir. Astmatik hastalarda tiyopentalin bronkospazm oluşturabildiği bilinmektedir. Bu nedenle reaktif hastalarda yeterli anestezi derinliği oluşmadan havayolu enstrümentasyonundan kaçınılmalıdır (44). Pekçok invitro çalışmada inhalasyon anestetiklerinin HPV yi inhibe ettiği gösterilmiştir (44,45). Bu gruba sevoflurane (46) ve desfluran gibi ajanlar da dahildir (47).
İntravenöz anestetikler ayrıca inhalasyon anestetiklerine göre daha iyi oksijenizasyon sağlarlar. HPV’u inhibe etmemek, psikomotor bozukluklar oluşturmamak ve postoperatif hızlı derlenme gibi avantajlara sahiptir. Propofol HPV’yi inhibe etmemesi açısından iyi bir örnektir (46). Tek akciğer ventilasyonunda anestezi seçiminde oksijenasyon ve HPV üzerine etkileri de dikkate alınmalıdır. Normalde ventile olmayan nondependan akciğerin kollapsı bu akciğerde HPV refleksin aktivasyonu ile sonuçlanır. Bu durum, pulmoner vasküler rezistansta lokal artışlara
ve kan akımının diğer, daha iyi oksijenize olan dependen akciğere yönlenmesine neden olur.
2.2.4 Entübasyon
Karaciğer kist hidatiklerinde genellikle tek lümenli endotrakeal tüp tercih edilir nadiren çift lümenli endobronşial tüp kullanılır. Toraks cerrahisinde ise genellikle çift lümenli endobronşial tüp ile tek akciğer ventilasyonu istenir. Tek akciğer ventilasyonu, bir akciğeri ayırmak böylelikle cerrahi maniplasyona izin vermek ve ventilasyonu kolaylaştırmak için uygulanır. Tek akciğer ventilasyonu cerrahın işini kolaylaştırır fakat anestezi için çok zorlu bir uygulamadır. Kollabe olan akciğerde perfüzyon devam ederken, ventilasyon olmaz ve hastada sağdan sola intrapulmoner şant gelişir (%20-30). Kollabe olan üstteki akciğerden gelen oksijensiz kan ile ventilasyonu devam eden dependan akciğerden gelen oksijenize kanın karışması PA-a (PA-alveolPA-ar-PA-arteriyel) O2 gradientini arttırır ve hipoksemi ile sonuçlanır. Hipoksik
pulmoner vazokonstriksiyon (HPV) ve üstteki akciğerde cerrahi olarak bası oluşması sonucu ventile olmayan akciğere kan akımı azalır (21). Dakika ventilasyonu değişmediği sürece ve her iki akciğerin ventile edildiği dönemde daha önceden CO2
birikimi bulunmaması koşuluyla, tek akciğer ventilasyonu CO2 eliminasyonunu
etkilemez; arteriyel CO2 genellikle fazla değişmez. Tek akciğer ventilasyonu (TAV)
başlıca üç teknik ile uygulanabilir:
1. Çift lümenli endobronşiyal tüp yerleştirilmesi
2. Bronşiyal bloker ile beraber tek lümenli endotrakeal tüp kullanımı (48)
Şekil 2. Transpulmoner şant (48).
Toraks cerrahisinde bir akciğeri izole etmek veya ventilasyonu kolaylaştırmak için tek akciğer ventilasyonu (TAV) uygulanır. TAV endikasyonları hasta ve girişimle ilgili olmak üzere üç kısımda sıralanabilir (48).
1. Hasta ile ilgili kesin endikasyonlar
- Tek akciğerde sınırlı enfeksiyon/masif hemoraji
- Bronkoplevral/Bronkokutanöz fistül
- Trakeobronşiyal hasar
- Akciğerin büyük kist veya bülleri
- Tek taraflı akciğer hastalığı nedeniyle yaşamı tehdit eden hipoksi
2. Girişimle ilgili kesin endikasyonlar
- Masif bronkoalveolar lavaj