TÜRKİYE CUMHURİYETİ
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
RUH SAĞLIĞI VE HASTALIKLARI ANABİLİM DALI
Can
lı Donör Değerlendirme Aracı Güvenilirlik Çalışması
Böbrek Donörlerinin Psikososyal İzlemi
Tıpta Uzmanlık Tezi
Dr. Seren KAPLAN
Tez Danışmanı
Prof. Dr. Hayriye ELBİ
Yardımcı Tez Danışmanı
Uzm. Dr. Özlem KUMAN TUNÇEL
TEŞEKKÜR
Uzmanlık eğitimim boyunca yanımda olduğunu hissettiğim, tez hazırlama sürecinde beni hep destekleyen değerli tez danışmanım
Prof. Dr Hayriye Elbi’ye,
Her zaman desteğini hissettiğim, akıl danıştığım değerli yardımcı tez danışmanım Uzm. Dr. Özlem Kuman Tunçel’e,
Uzmanlık eğitimim boyunca klinik bilgi, beceri, etik ve insani değerler gibi konularda çok şey öğrendiğim
Başta anabilim dalı başkanımız Prof. Dr. Şebnem Pırıldar olmak üzere,
Ege Üniversitesi Tıp Fakültesi Psikiyatri Anabilim Dalı’nın değerli öğretim üyelerine,
Tez sürecimde hasta alımında bana büyük yardımları olan asistan arkadaşım Salih Mert Balkaya’ya,
Birlikte çalışmaktan zevk aldığım ve çok şey öğrendiğim değerli asistan arkadaşlarıma,
Ekip ruhunu her zaman hissettiren kliniğimizin değerli hemşire ve personellerine,
Hasta randevuları ile ilgili yardımlarından dolayı Canan GÜNGÖR’e, İstatistiksel analizler konusunda kıymetli görüşlerini paylaşan
Doç. Dr. Timur KÖSE ve Prof. Dr. Raika DURUSOY’a, Tezimde kullandığım ölçeğin Türkçe’ye uyarlamasını yapan Ankara Üniversitesi Psikiyatri Anabilim Dalı öğretim üyelerine,
Çalışmama verdikleri destekten dolayı Ege Üniversitesi Organ Nakli Merkezi ekibine,
Hayatımın her alanında varlıkları ile güç bulduğum, yaptığım her işi daha kıymetli kılan, bu uzun yolda beni hiçbir zaman yalnız bırakmayan canım aileme,
Her konuda yanımda ve arkamda olan sevgili eşime, minnet ve şükranlarımı sunuyorum.
ÖZET
GİRİŞ: Canlı donörden yapılan böbrek nakillerinin sağ kalım sonuçlarının daha iyi
olması, kadavra bekleme listelerindeki artan hasta sayısı, uzamış bekleme süreleri ne-deni ile son zamanlarda canlı donörden yapılan nakil sayısı artmıştır. Ülkemizde böb-rek nakillerinin çoğu (yaklaşık %80) canlı donörden yapılan nakillerdir. Bağıştan önce canlı böbrek donörü, eksiksiz bir psikososyal değerlendirmeye alınmalıdır. Bu değer-lendirmede; kişinin istekli olduğundan, baskı altında kalmadığından, kendisi ile ilgili kararları vermede yetkinliği olduğundan emin olunmalıdır. Canlı donörden böbrek nakli, psikososyal açıdan birçok olumlu ya da olumsuz sonuca neden olabilen tıbbi, etik ve ahlaki bir konudur. Bu nedenle canlı organ donörlerinin psikososyal değerlen-dirme sürecinin standartlaştırılması, olumsuz sonuçları da öngörebilme açısından bü-yük önem taşımaktadır.
AMAÇ: Bu çalışmanın birincil amacı canlı organ donörlerinin psikososyal
değerlen-dirilmesini standardize edebilmek amacıyla geliştirilmiş olan Canlı Donör Değerlen-dirme Aracı’nın (CDDA), görüşmeciler arası güvenilirliğinin incelenmesidir. İkincil olarak ise böbrek donörlerinin post operatif 1. ayda anksiyete, depresyon, yaşam kali-tesi ve travma sonrası büyüme açısından değerlendirilmesidir.
YÖNTEM: Ege Üniversitesi Ruh Sağlığı Hastalıkları Konsultasyon ve Liyezon Psikiyatrisi Polikliniği’ne Organ Nakli Koordinatörlüğü’nden böbrek donör adayı ola-rak yönlendirilen kişilere; Canlı Donör Değerlendirme Aracı birbirinden bağımsız iki araştırıcı tarafından, aynı görüşmede eş zamanlı olarak, biri görüşmeci, diğeri gözlemci olacak şekilde uygulanmıştır. Katılımcılara tanısal değerlendirme için SCID-5 (DSM-5 için Yapılandırılmış Klinik Görüşme) uygulanmış, Hamilton Depresyon
Derecelendirme Ölçeği (HDDÖ) araştırmacı tarafından, Durumluluk ve Sürekli Kaygı Envanteri (STAI), SF-36, Travma Sonrası Büyüme Envanteri kişiler tarafından dol-durulmuştur. Opere olmuş kişiler transplantasyon sonrası birinci ayda tekrar görüşmeye çağırılmış, kişilere aynı ölçekler tekrar uygulanmıştır. Araştırma ekibi ta-rafından oluşturulan psikososyal izlem sorularının “Hem donörlere, hem donör olma-yan diğer adaylara sorulacak ortak sorular” ve “Sadece donöre yöneltilecek sorular” kısmı donörlere yöneltilmiştir.
BULGULAR: CDDA’nın görüşmeciler arası güvenilirliği (kappa 0,886) mükemmel,
uy-gun bulunanların CDDA puanları, uyuy-gun bulunmayanlara göre daha yüksek ol-duğu(p<0,0001), HDDÖ puanlarının (p=0,001) ve STAI-S ve STAI-T puanlarının daha düşük olduğu (sırasıyla p=0,001, p=0,001), SF-36 alt ölçeklerinden “Sosyal iş-levsellik” alt ölçeği puanının (p=0,031), “Emosyonel sorunlara bağlı rol kısıtlılıkları” alt ölçeği puanının (p=0,01), “Ruhsal sağlık” alt ölçeği puanının (p=0,01), “Sağlığın genel algılanması” alt ölçeği puanının istatiksel olarak anlamlı derecede daha yüksek olduğu saptanmıştır. Donörlere operasyon sonrası uygulanan ölçek sonuçları ile CDDA puanları arasındaki korelasyona bakıldığında CDDA puanları ile HDDÖ pu-anları (p=0,023) arasında negatif korelasyon, “Sosyal işlevsellik” (p=0,010), “Ruhsal sağlık” (p=0,002), “Emosyonel sorunlara bağlı rol kısıtlılıkları” (p<0,0001), “Fiziksel sorunlara bağlı rol kısıtlılıkları” (p=0,001), “Sağlığın genel algılanması” (p=0,006), “Benlik algısında değişim” (p<0,0001) puanları arasında pozitif korelasyon saptan-mıştır. Ebeveynleri ile ilişkileri olumlu yönde değişen(p=0,048), eş ile ilişkileri olumlu yönde değişen (p=0,004), operasyon sonrası özgüveninde-özsaygısında olumlu yönde değişiklikler tarifleyen, organ bağışladığı kişilerle daha fazla vakit geçirmeye başlayan donörlerin CDDA puanlarının daha yüksek olduğu saptanmıştır (p=0,001).
SONUÇ: Bu çalışmada CDDA’nın Türkçe uyarlamasının görüşmeciler arası
güveni-lirliliğinin ve iç tutarlılığının yüksek olduğu, psikiyatrik açıdan böbrek donörü olmaya uygun bulunan kişilerin CDDA puanlarının daha yüksek olduğu gösterilmiştir. CDDA puanı yüksek olan böbrek donörlerinin, düşük olanlara göre transplantasyon sonrası birinci ayda daha düşük depresyon puanlarına, daha yüksek işlevselliğe, daha iyi psi-kososyal sonuçlara sahip olduğu gösterilmiştir.
ANAHTAR KELİMELER: Canlı Böbrek Donörü; Yaşam Kalitesi; Depresyon;
Anksiyete; Psikososyal; Değerlendirme
ABSTRACT
INTRODUCTION: Due to better survival results of kidney transplants from live do-nors, increased number of patients in cadaver waiting lists, prolonged waiting times, the number of transplants from live donors has increased recently. In our country, most of the kidney transplants (approximately 80%) are transplants from live donors. A live kidney donor should be included in a complete psychosocial assessment before dona-ting. In this evaluation; one should be sure that the person is willing, not under pres-sure, and has the ability to make decisions about himself. Kidney transplantation from a live donor is a medical, ethical and moral issue that can lead to many positive or negative consequences from a psychosocial perspective. Therefore, standardizing the psychosocial evaluation process of living organ donors is of great importance in terms of predicting negative results.
AIM: The primary purpose of this study was to examine the reliability of the Live Donor Assessment Tool (LDAT), which was developed to standardize the psychoso-cial evaluation of living organ donors. Secondly, the evaluation of kidney donors and other donor candidates evaluated for the same recipient in post-operative first month in terms of anxiety, depression, quality of life, and post-traumatic growth.
METHOD: LDAT was applied to two people who were referred to the Ege University
Consultation and Liaison Psychiatry outpatient clinic as a kidney donor candidate from Organ Transplantation Coordinator, in the same interview, one interviewer and the other observer. SCID-5 was applied to the participants for diagnostic evaluation, Ha-milton Depression Rating Scale was applied by the researcher, State and Trait Anxiety Inventory, SF-36, Post Traumatic Growth Inventory were filled by individuals. Ope-rated people were called to meet again in the first month after transplantation, and the same scales were applied to the individuals again. “Common questions to be asked to both donors and other non-donors” and “Questions to be directed only to the donor” section of the psychosocial follow-up questions created by the research team were di-rected to the donors.
RESULTS: LDAT scores among the interviewers were excellent (kappa 0,886),
in-ternal consistency (Cronbach alpha 0,803) and those who were found to be psychoso-cially fit to be donors had higher LDAT scores (p <0.0001) and HDRS scores were lower
(p < 0.0001). STAI-S and STAI-T scores are lower (p = 0.001, p = 0.001 respectively), SF-36 subscale scores are higher than “Social functioning” subscale scores (p= 0.031), “Emotional well-being” subscale score was higher (p = 0,01), “Role limitations due to emotional problems” subscale score was higher (p = 0.01), “General health” subscale score was found to be statistically significantly higher (p = 0.01). Considering the cor-relation between the scale results applied to the donors and the LDAT scores, negative correlation between LDAT scores and HDRS scores (p = 0.023), “Social functioning” (p = 0.010), “Emotional well-being” (p = 0,002), “Role limitations due to emotional problems” (p< 0,0001), “Role limitations due to physical problems” (p = 0,001), “Ge-neral health” (p = 0.006), a positive correlation was found between the “Change in self-perception” scores (p< 0.0001). It was found that donors who had positive relati-onships with their parents (p = 0.048), who had positive relatirelati-onships with their spou-ses (p = 0.004), who positively changed their self-esteem, who started to spend more time with those who donated organs, had higher LDAT scores (p = 0.001).
CONCLUSION: In this study, it was shown that the Turkish version of CDDA was
highly reliable among the interviewers and internal consistency, and people who were found to be kidney donors in terms of psychiatric kidney were higher. Kidney donors with high CDDA scores were shown to have lower depression scores, higher functio-nality, and better psychosocial outcomes in the 1st month after transplantation than those with a low score.
KEY WORDS: Living Kidney Donors; Quality Of Life; Depression; Anxiety,
İÇİNDEKİLER ÖZET………...III ABSTRACT………V TABLO DİZİNİ………... IX ŞEKİLLER DİZİNİ………X KISALTMALAR………..XI GİRİŞ………...………1
1.KRONİK BÖBREK HASTALIĞI………...………..1
1.1. Tanımı………...………..1 1.2. Tanı kriterleri………...1 1.3. Etiyoloji ………..4 1.4. Epidemiyoloji………..6 1.5. Komorbid durumlar………...……...6 1.6. Semptomatoloji………...….…...7
1.7. Fizik muayene bulguları ……….………....7
1.8. Tedavi ………..………...7
1.8.1. Renal replasman tedavisine başlanması………...……….8
1.8.2. Renal replasman tedavisi seçenekleri……….…..………..….8
1.8.2.1. Hemodiyaliz………..…….…....9 1.8.2.2. Periton diyalizi………..……..…...9 1.8.2.3. Böbrek transplantasyonu……….…………..…9 1.8.2.3a Prevelans……….….…10 1.8.2.3b İnsidans……….…...10 1.8.2.3c Kontraendikasyonlar……….……...11
1.8.2.3d Böbrek transplantasyonunun tarihçesi………...……...11
1.8.2.3e Transplantasyon immünolojisi……….…....12
1.8.2.3f Transplantasyon cerrahisi………...12
1.8.2.3g Canlı donörden yapılan böbrek transplantasyonu…….12
1.8.2.3h Canlı donör değerlendirilmesi………..12
1.8.2.3ı Donörün tıbbi açıdan değerlendirilmesi ………....13
1.8.2.3j Donörün psikososyal açıdan değerlendirilmesi……….14
2. ARAŞTIRMANIN AMACI………..22
3. ARAŞTIRMANIN VARSAYIMLARI………22
4. YÖNTEM………..……….23
5. BULGULAR………..28
5.1. Örneklemin Sosyodemografik Verileri…………...……….…28
5.2. Örneklemin Tıbbi Verileri………..…..…...29
5.3. Örneklemin Nakil ile İlgili Verileri………31
5.4. Donör Adaylarının Klinik Ölçek Puanlarının Değerlendirilmesi…………..33
5.5. Donörlerin Sosyodemografik ve Tıbbi Verileri……….42
5.6. Donörlerin Klinik Ölçek Puanlarının Değerlendirilmesi………..….43
5.7. Donörlerin Psikososyal İzlem Sorularına Verdikleri Yanıtların Değerlendirilmesi……….47
5.8. Canlı Donör Değerlendirme Aracının Güvenilirlik Değerlendirmeleri…….50
5.8.1. İç Tutarlılığın İncelenmesi………...50
5.8.2. Görüşmeciler Arası Güvenilirliğin İncelenmesi………..51
5.8.3. Canlı Donör Değerlendirme Aracının ROC Eğrisi Değerlendirmesi..….55
6. TARTIŞMA………...56
6.1. Örneklemin Özellikleri………....56
6.2. Donörlerin Operasyon Öncesi Ölçek Sonuçlarının Değerlendirilmesi…....57
6.3. Donörlerin Operasyon Öncesi ve Sonrası Klinik Ölçek Puanlarının Karşılaştırılması……….62
6.4. Donörlerin Psikososyal İzlem Sorularına Verdikleri Yanıtların Değerlendirilmesi………...………....64
6.5. Canlı Donör Değerlendirme Aracının Güvenilirlik Değerlendirmesi……..66
7. SONUÇ………...……70
7.1. Çalışmanın Özgün Değeri………..……….70
7.2. Çalışmanın Kısıtlılıkları………...………...………70
8. KAYNAKÇA……….72
EK-1 Olgu Rapor Formu………..…81
EK-2 Canlı Donör Değerlendirme Aracı………..…..….86
EK-3 Durumluluk ve Sürekli Kaygı Envanteri………...97
EK-4 Hamilton Depresyon Derecelendirme Ölçeği……….…….…101
EK-5 Travma Sonrası Büyüme Envanteri………..…………..105
TABLOLAR DİZİNİ
Tablo 1: Kronik Böbrek Hastalığının KDIGO Tanı Kriterleri…………..……….1
Tablo 2: Kronik Böbrek Hastalığının KDIGO Tanı Kriterleri…………..……….2
Tablo 3: Kronik Böbrek Hastalığının KDIGO Tanı Kriterleri………….………..3
Tablo 4: Örneklemin Sosyodemografik Verileri……….………29
Tablo 5: Örneklemin Tıbbi Verileri………...…..30
Tablo 6: Örneklemin Nakil ile İlgili Verileri……...………31
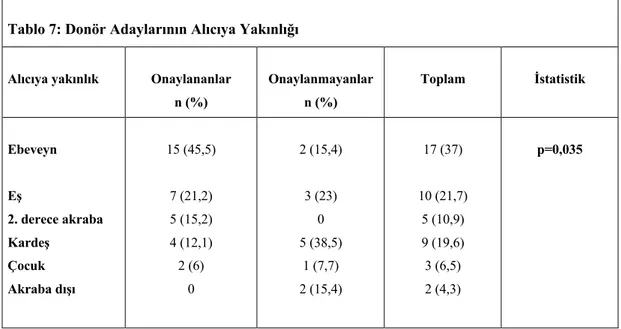
Tablo 7: Donör Adaylarının Alıcıya Yakınlığı………32
Tablo 8: Örneklemin Nakil ile İlgili Verileri-2………..…..33
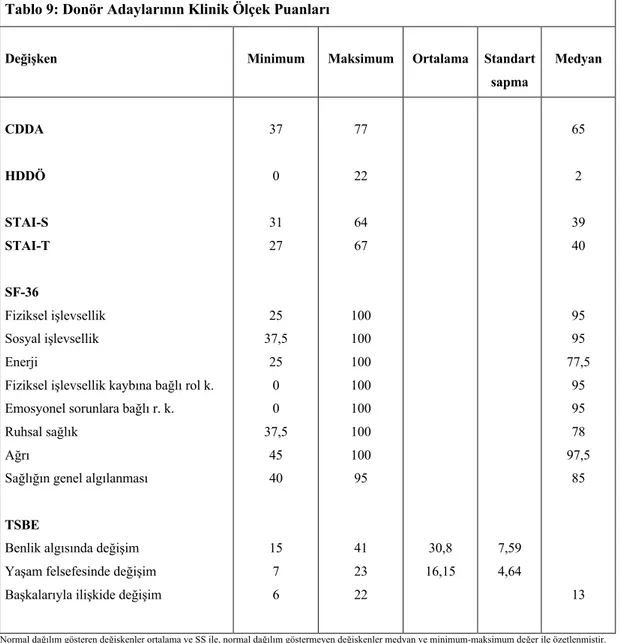
Tablo 9: Donör Adaylarının Klinik Ölçek Puanları……….………..34
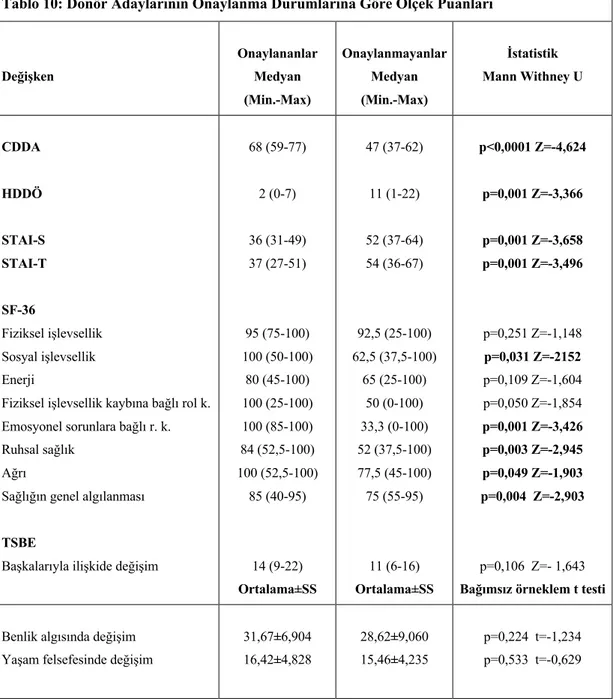
Tablo 10: Donör Adaylarının Onaylanma Durumlarına Göre Ölçek Puanları..36
Tablo 11: Tıbbi Değişkenlere Göre CDDA Puanı………...38
Tablo 12: Donör adaylarının cinsiyetlerine göre ölçek puanları………..…39
Tablo 13: Operasyon Öncesi Uygulanan Ölçeklerin CDDA ile Korelasyonu….40 Tablo 14: Alıcıya Yakınlığın CDDA Puanı ile İlişkisi………40
Tablo 15: Donör Adaylarının Onaylanmama Nedenlerine Göre Dağılımı……..41
Tablo 16: Donörlerin Sosyodemografik ve Tıbbi Verileri……….42
Tablo 17: Donörlerin Operasyon Öncesi Ölçek Puanları………..43
Tablo 18: Donörlerin Operasyon Sonrası Ölçek Puanları……….44
Tablo 19: Donörlerin Operasyon Öncesi ve Sonrası Ölçek Puanlarının Karşılaştırılması……….………..….45
Tablo 20: Operasyon Sonrası Uygulanan Ölçeklerin CDDA ile Korelasyonu…46 Tablo 21: Operasyon Öncesi ve Sonrası Uygulanan Ölçek Farklarının CDDA Puanı ile Korelasyonu………...…47
Tablo 22: Donörlerin Operasyon Sonrası Psikososyal İzlem Sorularına Verdikleri Yanıtlar………...……….……...48
Tablo 23: Psikososyal İzlem Sorularına Verilen Yanıtlar ile CDDA İlişkisi.……49
Tablo 24: CDDA’nın İç Tutarlılık Verileri………..50
Tablo 25: CDDA Görüşmeciler Arası Güvenilirlik Verileri………..52
Tablo 26: CDDA’nın Donör Olması Uygun Bulunan Kişilerde Görüşmeciler Arası Güvenilirlik Verileri……….…..53
Tablo 27: CDDA’nın Donör Olması Uygun Bulunmayan Kişilerde Görüşmeciler Arası Güvenilirlik Verileri………...………54
ŞEKİLLER DİZİNİ
Şekil 1: Canlı Donör Değerlendirme Aracı ROC Eğrisi………...55
KISALTMALAR
KBH: Kronik Böbrek hastalığı
KDIGO: Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease
GFH: Glomerüler Filtrasyon Hızı AAH: Albumin Atılım Hızı AKO: Albumin Kreatinin Oranı KBY: Kronik Böbrek Yetmezliği GN: Glomerülonefrit
ATN: Akut Tübüler Nekroz
CREDIT: Chronic Renal Disease In Turkey (Türkiye Kronik Böbrek Hastalığı Prevalansı Araştırması)
TND: Türk Nefroloji Derneği
CDDA: Canlı Donör Değerlendirme Aracı SF-36: Short Form-36 (Kısa Form-36)
HDDÖ: Hamilton Depresyon Derecelendirme Ölçeği
STAI: The State-Trait Anxiety Inventory (Durumluluk ve Sürekli Kaygı Envanteri) TSBE: Travma Sonrası Büyüme Envanteri
SCID-5 (Structured Clinical Interview for DSM-5-Disorders): DSM-5 İçin Yapılan-dırılmış Klinik Görüşme
SPSS: Statistical Package for the Social Sciences SS: Standart Sapma
AUC: Eğri Altında Kalan Alan
GİRİŞ
1. KRONİK BÖBREK HASTALIĞI
1.1. Tanımı
Kronik böbrek hastalığı (KBH), en az üç aydır olan veya olduğu düşünülen, böbrek yapı ve fonksiyonlarındaki bozulma olarak tanımlanmaktadır(1-2). Sonunda renal replasman tedavisine (diyaliz veya transplantasyon) ihtiyaç duyulmasına neden olan, ilerleyici böbrek fonksiyon kaybı durumudur.
1.2.Tanı Kriterleri
Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease (KDIGO) 2012 rehberinde kronik böbrek hastalığının tanı kriterleri Tablo 1-2-3’de gösterildiği gibi tanımlamıştır (3).
Tablo 1: Kronik Böbrek Hastalığının KDIGO Tanı Kriterleri
KRİTER YORUM
Glomerüler filtrasyon hızı (GFH)<60ml/dk/1,73 m2 (GFH kategorisi G3a-G5)
GFH, hastalıkta ve sağlıkta tüm böbrek fonksi-yonlarının en iyi göstergesidir
Genç erişkinlerde normal GFH yaklaşık olarak 125 ml/dk/1,73 m2
GFH <15ml/dk/1,73 m2 (GFH kategorisi G5) böb-rek yetmezliği olarak tanımlanmaktadır
Azalmış GFH, serum kreatinin ya da sistatin C yi te-mel alan GFH hesaplama yöntemleri ile saptanmalı-dır, tek başına kreatinin ya da sistatin C kullanılma-malıdır
Gerekirse, GFH azalması GFH’nin ölçülmesi yoluyla da konfirme edilmelidir.
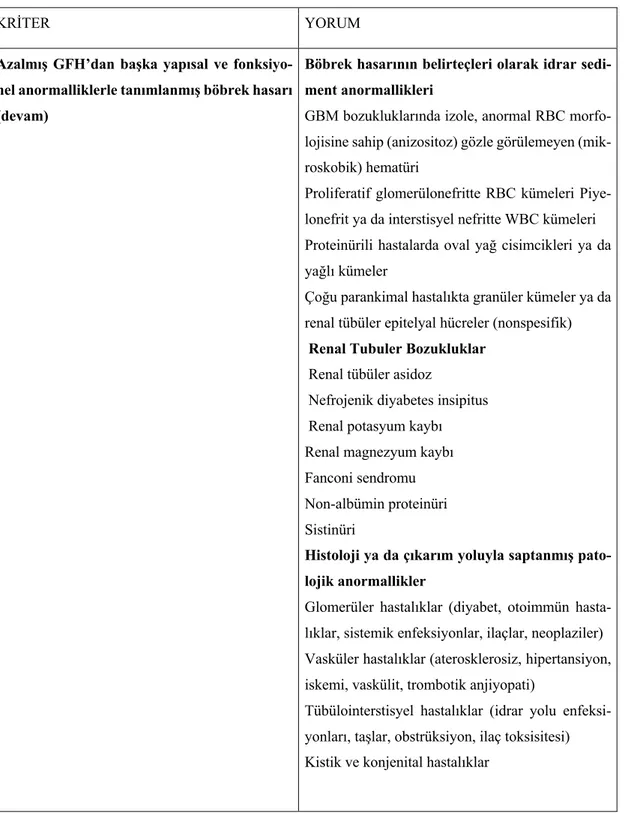
Tablo 2: Kronik Böbrek Hastalığının KDIGO Tanı Kriterleri (devam)
KRİTER YORUM
Böbrek hasarı belirteçleri (bir veya daha fazlası)
En az 1 tanesi >3 aydır var olmalı
Hastalık süresi >3 ay, belgelendirilmiş ya da çı-karım yoluyla
Azalmış GFH’dan başka yapısal ve fonksiyonel anormalliklerle tanımlanmış böbrek hasarı
Albuminüri (Albumin atılım hızı ≥ 30 mg/24 saat; Albumin kreatinin oranı ≥30 mg/gr)
İdrar sediment anormallikleri
Elektrolit ve tübüler hasara bağlı diğer anormallikler
Histolojik olarak saptanmış anormallikler Görüntülemeyle saptanmış yapısal anormallikler
Böbrek nakli hikâyesi
Süre, akut böbrek hastalığından kroniği ayırmak için gereklidir.
Klinik değerlendirme süre çıkarımını ya da belge-lendirilmesini mümkün kılacaktır.
Sürenin belgelendirilmesi epidemiyolojik çalışmalarda genellikle belirtilmemektedir
Albüminüri, artmış glomerüler geçirgenliğin bir belirtecidir, idrar Albumin atılım hızı (AAH) ≥30 mg/24 saat yaklaşık olarak idrar al-bumin kreatinin oranı (AKO) ≥30 mg/gr’a eşit-tir
Genç erişkinlerde normal idrar AKO 30‐300 mg/gr (kategori A2) genellikle mikroalbüminüriye uyar, şimdi “orta derecede artmış” olarak veril-mektedir
İdrar AKO >300 mg/gr (kategori A3) genellikle makroalbüminüriye uyar, şimdi “ciddi derecede artmış” olarak verilmektedir
İdrar AKO >2200 mg/gr nefrotik sendromun bulgu ve belirtilerine eşlik edebilir (düşük serum albümin, ödem ve yüksek serum kolesterol gibi) Eşik değeri, idrarın konsantrasyonuna bağlı ola-rak, yaklaşık olarak idrar test çubuğunun eser ya da 1+ değerlerine karşılık gelir
Tablo 3: Kronik Böbrek Hastalığının KDIGO Tanı Kriterleri (devam)
KRİTER YORUM
Azalmış GFH’dan başka yapısal ve fonksiyo-nel anormalliklerle tanımlanmış böbrek hasarı (devam)
Böbrek hasarının belirteçleri olarak idrar sedi-ment anormallikleri
GBM bozukluklarında izole, anormal RBC morfo-lojisine sahip (anizositoz) gözle görülemeyen (mik-roskobik) hematüri
Proliferatif glomerülonefritte RBC kümeleri Piye-lonefrit ya da interstisyel nefritte WBC kümeleri Proteinürili hastalarda oval yağ cisimcikleri ya da yağlı kümeler
Çoğu parankimal hastalıkta granüler kümeler ya da renal tübüler epitelyal hücreler (nonspesifik) Renal Tubuler Bozukluklar
Renal tübüler asidoz
Nefrojenik diyabetes insipitus Renal potasyum kaybı Renal magnezyum kaybı Fanconi sendromu Non‐albümin proteinüri Sistinüri
Histoloji ya da çıkarım yoluyla saptanmış pato-lojik anormallikler
Glomerüler hastalıklar (diyabet, otoimmün hasta-lıklar, sistemik enfeksiyonlar, ilaçlar, neoplaziler) Vasküler hastalıklar (aterosklerosiz, hipertansiyon, iskemi, vaskülit, trombotik anjiyopati)
Tübülointerstisyel hastalıklar (idrar yolu enfeksi-yonları, taşlar, obstrüksiyon, ilaç toksisitesi) Kistik ve konjenital hastalıklar
2012 KDIGO (Kidney Disease: Improving Global Outcomes) KBY’yi (Kronik böbrek
yetmezliği), glomerüler filtrasyon hızına dayalı altı kategoride sınıflandırır. Aynı za-manda, spot idrarda albumin-kreatinin oranınına göre belirlenen (mg/g veya mg/mmol) üç düzey albuminüri derecesini (A1, A2 ve A3) temel alan evrelemeyi içe-rir (3).
KBY'nin gelişmiş sınıflandırması, böbrek fonksiyonlarında azalma ve albümi-nüri artışı ile ilgili prognostik işaretlerin belirlenmesinde faydalı olmuştur. Bununla birlikte, sınıflandırma sistemlerinin kullanımının bir dezavantajı, özellikle yaşlılarda yanlış pozitif KBY tanısı konmasıdır.
GFH evresi GFH (ml/dk/1,73 m2)
G1 >90 hafif veya yüksek G2 60-89 hafif azalmış G3a 45-59 hafif-orta azalmış G3b 30-44 orta-ciddi azalmış G4 15-29 ciddi azalmış
G5 <15 böbrek yetmezliği (diyaliz ile tedavi edili-yorsa D eklenir)
Albüminüri evresi AAH (mg/gün)
A1 <30 Normal-hafif A2 30-300 orta-artmış A3 >300 ciddi artmış
1.3. Etiyoloji
KBY 'nin nedenleri küresel olarak değişmektedir. KBY’ye ve nihayetinde son dönem böbrek hastalığına en sık neden olan hastalıklar aşağıdaki gibidir (4).
• Diabetes mellitus tip 2 (%30- %50) • Diabetes mellitus tip 1 (%3,9) • Hipertansiyon (%27,2)
• Primer glomerülonefrit (% 8,2)
• Kronik tubulointerstisyel nefrit (%3,6) • Kalıtsal veya kistik hastalıklar (%3,1)
• Sekonder glomerülonefrit veya vaskülit (% 2,1) • Plazma hücre diskrazileri veya neoplazmı (2,1) (5)
KBY, üç kategoriden herhangi birindeki hastalık süreçlerinden kaynaklanabi-lir:
• Prerenal nedenler (azalmış renal perfüzyon basıncı)
• Renal nedenler (vasküler, glomerüler veya tübülonterstisyel patolojiler) • Postrenal nedenler (obstrüktif patolojiler)
1.3.1 Prerenal Nedenler
Kronik kalp yetmezliği veya sirozlu hastalar gibi sürekli olarak azalmış renal per-füzyon basıncı görülen hastalarda kronik prerenal hastalık ortaya çıkar, bu da akut tü-büler nekroz (ATN) gibi intrinsik bir böbrek hasarına neden olabilir. Zaman içinde ilerleyici böbrek fonksiyon kaybına yol açar.
1.3.2. Renal Nedenler
1.3.2.1. Vasküler Patolojiler
En sık görülen kronik renal vasküler patoloji; glomerüllerde ve tubulointertis-yumda kronik hasara neden olan nefrosklerozdur. Diğer sık görülen renal vasküler pa-toloji ise glomerüloskleroz ve tubulointerstisyel fibrozis ile karakterize iskemik nefro-patiye neden olan renal arter darlığıdır (6).
1.3.2.2. Glomerüler patolojiler (Nefritik veya Nefrotik)
Nefritik paternin en sık görülen nedenleri post-streptokokal glomerülonefrit,
enfektif endokardit, şant nefriti, IgA nefropatisi, lupus nefriti, Goodpasture sendromu ve vaskülittir (7).
Nefrotik patern minimal lezyon hastalığı, fokal segmental glomerüloskleroz, membranöz GN (glomerülonefrit), membranoproliferatif GN (Tip 1 ve 2 ve kriyoglo-bulinemi ile ilişkili), diyabetik nefropati ve amiloidozdan kaynaklanmaktadır.
1.3.2.3. Tübülointerstisyel patolojiler
En sık görülen kronik tubulointerstisyel hastalık polikistik böbrek hastalığıdır. Diğer etiyolojiler arasında nefrokalsinoz (en sık olarak hiperkalsemi ve hiperkalsiüri nedeniyle), sarkoidoz, Sjögren sendromu, çocuklarda ve genç erişkinlerde reflü nefro-patisi olarak sıralanabilir (8).
1.3.3. Postrenal (Obstrüktif Nefropati)
Sık karşılaşılan nedenler prostatik hastalık, nefrolitiyazis, abdominal-pelvik tü-mör nedeniyle kronik tıkanıklık olabilir. Retroperitoneal fibrozis nadir görülen kronik üreteral obstrüksiyon nedenidir.
1.4. Epidemiyoloji
KBH'nin gerçek insidansı ve prevalansının erken-orta evrelerin asemptomatik doğası nedeniyle belirlenmesi güçtür. Genel popülasyonda KBH prevalansı %10 ile %14 arasındadır.
Ülkemizde 2011 yılında yapılan "Türkiye Kronik Böbrek Hastalığı Prevalansı Araştırması'nda" (CREDIT) genel KBY prevalansı %15,7 olarak saptanmış, evre 1 prevelansı %5,43, evre 2 %5,15, evre 3 %4,67, evre 4 %0,27 ve evre 5 %0,15 olarak belirtilmiştir (9).
Kronik böbrek yetmezliğinin son dönem böbrek hastalığına progresyonunda ırk, genç yaş, kardiyovasküler hastalık, erkek cinsiyet, hipertansiyon, fazla protein alımı, obezite, diyabet, gebelik, albüminüri, sigara, düşük serum bikarbonat düzeyi, hiperürisemi gibi risk faktörleri sorumlu tutulmaktadır (10).
1.5 Komorbid durumlar
2011 yılında yapılan CREDIT (Chronic REnal Disease In Turkey) çalışmasında KBH’ye eşlik eden komorbid durumlar sırasıyla sigara, hipertansiyon, abdominal obe-zite, metabolik sendrom, obeobe-zite, diyabetes mellitus olarak tespit edilmiştir (11).
1.6 Semptomatoloji
Erken KBH evreleri asemptomatiktir ve semptomlar glomerüler filtrasyon hızı 35-50 ml/dakikanın altına inince, 4. veya 5. evrelerde ortaya çıkar. Genellikle rutin kan veya idrar tetkikleri ile tespit edilir. KBH'nin bu aşamalarındaki bazı yaygın semp-tom ve bulguları şunlardır:
• Bulantı-Kusma • İştah kaybı • Yorgunluk ve halsizlik • Uyku bozukluğu • Oligüri • Pretibial ödem • Kaşıntı
• Üremik perikardit nedeniyle göğüs ağrısı
• Sıvı yüklenmesinden kaynaklanan akciğer ödemi nedeniyle nefes darlığı • Kontrolü zor olan hipertansiyon
• Bilişsel fonksiyon bozuklukları • Gecikmiş yara iyileşmesi • Hıçkırık
• Parotis inflamasyonu
1.7 Fizik muayene bulguları
Fizik muayenede sıklıkla cilt pigmentasyonu, kaşıntı nedeniyle oluşan cilt lezyonları, üremik perikardit nedeniyle perikardiyal sürtünme sesi, kronikliği düşündüren hipertansif fundus değişiklikleri saptanır (12).
1.8 Tedavi
KBY’nin tedavisi böbrek yetmezliğine neden olan durumun tespiti ve tedavi-sidir. Ancak çoğunlukla tam olarak tedavi edilebilen bir hastalık değildir. Çoğunlukla progresyon hızını azaltmak, komplikasyonlar ve semptomlar açısından takip ve bun-lara yönelik tedaviler ön plandadır. Tedavi sürecinde en sık volüm fazlalığı, metabolik
asidoz, hipertansiyon, anemi, kemik mineral patolojileri gibi komplikasyonları ile mücadele edilir. Renal replasman tedavisi gereken hastaları belirlemek ve tedaviye başlamak temel amaçlardandır.
1.8.1. Renal Replasman Tedavisinin Başlaması
Glomerüler filtrasyon hızının 10 ml/dakikaya inmesi, hastanın son dönem böb-rek yetmezliğine (SDBY) girdiğini gösterir. SDBY hastalarına diyaliz, böbböb-rek trans-plantasyon gibi replasman tedavileri uygulanmaktadır.
2010 yılında Türk Nefroloji Derneği’nin raporuna göre ülkemizdeki SDBY hasta sayısı 60.000 civarındadır. Hem hasta sayısı fazlalığı, hem de tedavi seçenekle-rinin maliyeti nedeni ile KBH ciddi bir halk sağlığı sorunu olarak karşımıza çıkmakt-adır.
Renal replasman tedavisi endikasyonları; • Perikardit veya plörit (acil endikasyon)
• Üremik ensefalopati veya nöropati (acil endikasyon) • Üremiye bağlı kanama bozukluğu (acil endikasyon) • GFR < 10 ml/dk/1,73 m² olması
• Malnutrisyon
• Tedaviye dirençli bulantı ve kusma
• Antihipertansiflerle kontrol altına alınamayan hipertansiyon • Diüretiklere dirençli sıvı yüklenmesi
• Hiperkalemi, hiponatremi, metabolik asidoz, hiperkalsemi, hipokalsemi ve hiperfos-fatemi gibi metabolik bozukluklar olarak sıralanabilir.
1.8.2. Renal Replasman Tedavisi Seçenekleri
KBH ilerlemesiyle, hastaya çeşitli renal replasman tedavisi seçenekleri öne-rilmelidir.
Renal replasman tedavi seçenekleri: • Hemodiyaliz
• Periton diyalizi
Renal replasman tedavisi istemeyen hastalara konservatif ve palyatif bakım yönetimi hakkında bilgi verilmelidir.
1.8.2.1 Hemodiyaliz
Ülkemizde en sık olarak kullanılan replasman tedavisi türüdür. Yarı geçirgen bir membran ile kan-diyaliz sıvısı arasında sıvı-elektrolit difüzyonu prensibine dayanır. 200-600 ml/dakika hızında kan akımını sağlamak amacı ile en sık kullanılan yöntem çift lümenli kateter yerleştirilmesidir (13). Bu katater en sık femoral, subkla-vyen veya internal juguler vene yerleştirilir. Arteriyovenöz greft, arteriyovenöz fistül
kalıcı olarak kullanılan vasküler giriş yollarıdır (14).
Stabil vasküler erişim, dominant olmayan kola yerleştirildikten sonra gerçek- leştirilir (13). Bu kolda, vasküler yapıları korumak için intravenöz kanüllerden kaçınılır. Tercih edilen vasküler erişim genellikle arteriyovenöz fistüldür. Ar-teriyovenöz fistülün açıklık oranları iyi olmasının yanı sıra enfeksiyonları da çok na-dirdir. Arteriyovenöz fistül ile daha yüksek akışlar elde edilebilir, resirkülasyon o-lasılığı daha düşüktür.
1.8.2.2 Periton Diyalizi
Periton diyalizi, peritoneal kateter yerleştirildikten sonra, elektrolit ve glukoz içeren diyalizat sıvısının değişen sürelerde peritonda bekletilmesi ile yapılan renal re-plasman türüdür (15-16).
İnsanda ilk periton diyalizi uygulaması da 1923 yılında Ganter tarafından, ilk hemodiyaliz uygulaması ise 1944 yılında Kolff tarafından yapılmıştır (18).
1.8.2.3 Böbrek Transplantasyonu
Diyaliz yöntemlerinin böbrek fonksiyonlarının tamamını yerine getirememesi, hastanın yaşam kalitesini artırması, beklenen sağ kalım süresini uzatması nedeni ile böbrek transplantasyonu son dönem böbrek hastalığının tedavisinde altın standarttır. İmmünsupresif tedavilerin ve cerrahideki tekniklerin gelişmesi ile böbrek transplan-tasyonu güvenli bir tedavi yöntemi haline gelmiştir (19).
Böbrek transplantasyonu yapılan hastanın 1 yıllık yaşam beklentisi %90-98,5 yıllık yaşam beklentisi %80 civarındadır.
KBY'li hastalar, eGFR 20 ml/dk/1,73m² 'den az olduğunda nakil programı için listeye alınmaya uygun hale gelir, ulusal organ nakli koordinasyon ağına kayıt yaptırabilirler (20).
Türk Nefroloji Derneği‘nin (TND) 1990 yılından beri her yıl yayımladığı raporlar, ülkemizde renal replasman tedavisi uygulanan hastaların demografik, epide-miyolojik, kinik özelliklerini, bu hastalara uygulanan tedavi yöntemlerini ve yıllar içinde bu parametrelerde yaşanan değişimleri gösterir. TND Ulusal Böbrek Kayıt Sistemi’nin en güncel verileri 2017 yılına aittir.
1.8.2.3.a Prevelans
Ülkemizde 2017 yılı sonu itibarıyla kronik hemodiyaliz/periton diyalizi programında veya fonksiyonel greftle izlenmekte olan tüm hastaların (çocuk hastalar dahil) renal replasman tedavisi tipine göre dağılımı
Hemodiyaliz 58.635 %75,84 Periton diyalizi 3.346 %4,33 Transplantasyon 15.330 %19,83 Toplam 77.311
(TND Ulusal Böbrek Kayıt Sisteminden alınmıştır)
1.8.2.3.b. İnsidans
Ülkemizde 2017 yılı içinde ilk kez renal replasman tedavisine başlayan hasta-ların (çocuk hastalar dahil) uygulanan tedavi tipine göre dağılımı
Hemodiyaliz 9.676 %81,74 Periton diyalizi 876 %7,40 Transplantasyon 1.285 %10,86 Toplam 11.837
TND Ulusal Böbrek Kayıt Sisteminden alınan verilere göre 2017 yılında 3.330 hastaya toplam 3.342 böbrek transplantasyonu yapılmıştır. 693 hastaya (%20,7) kada-vradan nakil yapılmıştır. Bu oran önceki yıl %22,8 olarak saptanmıştır. 2017 yılında 2.649 hastaya canlı donörden böbrek nakli yapılmıştır. %62,7’si akraba vericilerden, %22,4’ü eşlerden yapılmıştır. Çapraz nakil oranı ise %4 olarak bulunmuştur (21).
1.8.2.3.c Kontraendikasyonlar
• HLA antijenine karşı gelişen sitotoksik antikor • Aktif sistemik enfeksiyon
• Metastatik malignite • Şiddetli sistemik hastalık • Aktif vaskülit
• Düzeltilemeyen anormal ürogenital traktus • Psikiyatrik açıdan uygunsuzluk
• Pıhtılaşma patolojileri
1.8.2.3.d Böbrek Transplantasyonunun Tarihçesi
Dünyada ilk başarılı böbrek nakli 1953 yılında önce kadavra donörlerden yapılmıştır. İlk canlı donörden yapılan nakil tek yumurta ikizlerinden Dr. Joseph Mur-ray tarafından 1954 yılında ABD’de gerçekleştirilmiştir (22).
Ülkemizde ilk kez canlı donörden böbrek nakli 3 Kasım 1975‘te, anneden çocuğa Prof. Dr. Mehmet Haberal ve ekibi tarafından başarıyla gerçekleştirilmiştir. Kadavradan böbrek nakli yine aynı ekip tarafından ilk kez 10 Ekim 1978’de Hacettepe Üniverisitesi’nde yapılmıştır.
Ülkemizde 3 Haziran 1979 tarihinde organ bağışı, saklanması, organ doku na-killeri TBMM’nde görüşülerek yasalaşmış, 2238 sayılı Türkiye Organ Nakli Kanunu yürürlüğe girmiştir. Böylece Türkiye, dünyada organ nakli kanunu kabul edilen ilk ülkelerden biri olmuştur.
1.8.2.3.e Transplantasyon İmmünolojisi
Böbrek endoteli üzerinde A ve B kan grubu antijenleri bulunması nedeni ile alıcı ve donör arasında ABO kan grubu uyumu bulunmalıdır. Böbrekte Rh antijen sunumu olmaması nedeni ile Rh uyumu aranmaz.
1.8.2.3.f. Transplantasyon Cerrahisi
Greft böbrek olarak genellikle donörün sol böbreği alınıp, alıcının sağ iliyak fossasına yerleştirilir. Sağ greft böbrek her iki fossaya yerleştirilebiliyor olsa da genel-likle sol taraf tercih edilir (23).
1.8.2.3.g. Canlı Donörden Yapılan Böbrek Transplantasyonu
Canlı donörden yapılan nakillerin sağ kalım sonuçlarının daha iyi olması, ka-davra bekleme listelerindeki artan hasta sayısı, uzamış bekleme süreleri, immünolojik uyumsuzluklar nedeni ile yapılan çapraz nakiller son zamanlarda canlı donörden yapılan nakil sayısını artırmıştır.
Ülkemizde böbrek nakillerinin çoğu (yaklaşık %80) canlı donörden yapılan na-killerdir. Mevcut yönetmeliklerle 4. dereceye kadar akraba nakillere izin verilir. Ak-raba olmayan nakiller, İl Sağlık Müdürlüğü’nde kurulan etik kurullarda tartışılır.
1.8.2.3.h. Canlı Donör Değerlendirilmesi
Dünyada her yıl yaklaşık olarak 35.000 kişi canlı böbrek donörü olmaktadır. Laparoskopik donör nefrektominin gelişmesi ile bu alandaki ivmelenme giderek art-mıştır.
Donör olmak için başvuran kişi yetkin olmalı, kişinin baskı altında kalmadığından ve potansiyel risklerden haberdar olduğundan emin olunmalıdır. Alıcıya sağlanan faydalar, nakli ile ilgili risklerden ağır basmalıdır (24).
Bağıştan önce canlı böbrek donörü, eksiksiz bir tıbbi ve psikososyal değerlen-dirmeye alınmalı, uygun bir bilgilendirilmiş onam sürecinden geçmeli, sürecin her-hangi bir zamanında donör olmaktan vazgeçebileceğini bilmelidir (25).
Değerlendirme ve nakil işleminin tüm aşamalarında donör adayı, alıcısı kadar hasta olarak kabul edilmelidir. Aynı düzeyde bakım ve gereksiz risklere karşı koruma donör adayına da sağlanmalıdır.
1.8.2.3.ı. Donörün Tıbbi Açıdan Değerlendirilmesi
Donör adayının tıbbi değerlendirilmesi maliyeti yüksek bir süreç olması nedeni ile öncelikle kontraendikasyonu olan kişiler elenmeli, tüm adaylar arasında genel tıbbi durumlarına göre sıralama yapılmalı, doğurgan kadınlar sıralamada en son değerlen-dirilmelidir (26).
Glomerüler Filtrasyon Hızı
KDIGO donör adaylarını böbrek fonksiyonlarına göre üç grupta inceler. GFH’nin 90 ml/dk/1,73 m² üzerinde olması kişinin renal fonksiyon açısından donör olmaya uygun olduğunu gösterir. GFH 60-90 ml/dk/1,73 m² arasında ise diğer klinik verilerle birlikte değerlendirilmeli, donör adayının klinik açıdan uygun olup olmadığı nakil ekibince karar verilmelidir. GFH 60 ml/dk/1,73 m²’ ın altında ise kişi donör olmaya uygun de-ğildir (26).
Yaş
Canlı donör adayı 18 yaşından büyük olmalıdır. Bir çok merkez 18-21 yaş aralığını rölatif kontraendikasyon kabul eder. 60 yaş üstü kontraendikasyon olmamakla birlikte hem greft fonksiyonları hem operasyon sonrası dönem için yüksek riskli olduğu kişiye belirtilmeli, komorbiditeler açısından yakından incelenmelidir (26).
Proteinüri
Sabah ilk idrarda bakılan albümin/kraetinin oranı 30 mg/mmol ve üzerinde olması do-nör olmak için kontraendikasyondur. Yine sabah ilk idrarda bakılan protein/kreatinin oranının 50 mg/mmol üzerinde olması ya da 24 saatlik idrarda protein atılımının 300 mg’dan fazla olması donör olmak için kontraendikasyon olarak kabul edilir (26).
Hematüri
Tüm donör adaylarında hematüri varlığı araştırılmalıdır. İdrar yolu enfeksiyonu gibi tedavi edilebilen ve geçici bir durumdan kaynaklanıyorsa kontraendikasyon oluştur-maz ancak nedeni belirlenemiyorsa kişiye böbrek biyopsisi önerilmelidir.
Hipertansiyon
Kan basıncının 140-90 mmHg üzerinde olması durumunda genel olarak kişi donör adayı olarak kabul edilmez.
Obezite
Beden kitle indeksi, 35 kg/m²’den fazla olan hastalarda diğer komorbid koşullar mev-cutsa; kişi donör adayı olarak kabul edilmez.
Nefrolithiazis
Rekürren taş gelişimini predispoze eden değiştirilemeyen faktörler varlığı durumunda kişi donör adayı olarak kabul edilemez.
Kardiyovasküler Değerlendirme
Donör için hem operasyonun oluşturacağı kardiyovasküler stres, hem de operasyon sonrası uzun dönem kardiyovasküler etkilenim nedeni ile ciddi hastalığı olan adayların belirlenmesi ve donör adayı olarak kabul edilmemesi önemlidir.
Enfeksiyon
Tüm donör adayları; HBV, HCV, HIV, EBV, CMV, tüberküloz, toksoplazma açısın-dan taranmalıdır. Tüm donör adaylarına idrar kültürü yapılmalı, operasyon öncesi ve-rici idrarında herhangi bir üreme olmamalıdır.
Malignite
Aktif malignitesi olan kişiler donör adayı olarak kabul edilemezler.
Diyabet
Açlık kan şekerinin 126mg/dL’nin üzerinde olması, oral glukoz tolerans testinde ikinci saat kan şekerinin 200 mg/dL’nin üzerinde olması durumunda kişi donör adayı olarak kabul edilemez.
1.8.2.3.j. Donörün Psikososyal Değerlendirilmesi
Bağıştan önce canlı böbrek donörü, eksiksiz bir psikososyal değerlendirmeye alınmalıdır. Bu değerlendirmede; kişinin istekli olduğundan, baskı altında kalmadığından, kendisi ile ilgili kararları vermede yetkinliği olduğundan emin olun-malıdır. Kişiye nakil sürecinin herhangi bir zamanında donör olmaktan vazgeçebile-ceği söylenmelidir (25-26).
Psikososyal değerlendirmede dikkat edilmesi gereken alanlar (26)
• Sosyodemografik özellikler: Eğitim durumu, medeni durum ve istihdam durum • Mental durum: Kişinin bilgiyi anlama kapasitesi, maddi veya diğer kişisel çıkarlar
• Ruhsal durum: Aktif psikiyatrik hastalık, madde kullanımı, kişilik bozuklukları, geçmiş psikiyatrik hastalık varlığı, mevcut haliyle veya geçmişte sağlıkla ilgili stre-sörleri yönetme, baş etme becerilerinin değerlendirilmesi
• Alıcıyla ilişkisi: Alıcıyla ilişkinin niteliği ve derecesi; bağışın beklentileri ya da al-gılanan yükümlülükleri getirip getirmeyeceği
• Motivasyon: Bağışın gerekçesi ve bağışta bulunmaya gönüllü olmanın sebepleri; zorlama olup olmaması
• Nakil süreci ve sonrasıyla ilgili bilgi: Cerrahi komplikasyonlar ve işlemin tıbbi so-nuçlarının, kısa ve uzun vadeli risklerin farkındalığı, iyileşme sürecinin anlaşılması • Sosyal destek: Partner ya da diğer önemli aile üyelerinin bağış yapma sürecine
des-tek vermeleri
• Finansal durumu, sosyal güvencesi, finansal istikrarı: Bağışla ilgili beklenen ve bek-lenmeyen harcamaları karşılamak için maddi kaynakların mevcudiyeti; engellilik durumu ve sağlık sigortası
Canlı donör olmak için için en önemli psikososyal kontrendikasyonlar (26): • Gönüllülüğünün olmaması, kişinin yazılı onam vermemesi
• Aktif psikiyatrik hastalık ya da madde kullanım bozuklukları
• Donörün vereceği karar üzerinde zorlayıcı bir etkiye sahip olabilecek ya da bağışın bir sonucu olarak ciddi şekilde kötüleşebilecek büyük mali stresörlerin varlığı • Donörün baskı veya zorlama yaşadığına dair kanıtlar
• Donörün böbrek bağışından kaynaklanan riskleri anlama yetisinin olmaması • Donörün, donör olma konusunda ambivalansının olması
1.8.2.3.k Bağışın Psikososyal Sonuçları
Canlı donörden böbrek nakli, tıbbi olduğu kadar karmaşık etik ve ahlaki bir konudur. Alıcı sağlığının iyileştirilmesi beklentisi ile uygulanan bu işleme, donöre kısa ve uzun vadedeki tıbbi ve psikososyal açıdan zarar verme riskleri gözetilerek karar verilmeli, donör adayı sürecin her aşamasında tüm riskler ile ilgili ayrıntılı bilgilendi-rilmelidir.
Sosyal işlevsellik ile ilgili sonuçlar
Yapılan araştırmalar donörlerin %86-100’ünün alıcıları ile ilişkilerinin
zaman miktarında da önemli bir artış bildirmişlerdir (27). Ek olarak, ebeveyn donörle-rin %68'i, alıcı çocukları ile olan ilişkiledonörle-rinin nakilden sonra daha iyi olduğunu, eşler-inin de çocuklarıyla olan ilişkilerinde benzer bir iyileşme kaydettiğini bildirmişlerdir (28). Laparoskopik nefrektomi yapılan donörlerin %20'si ve açık nefrektomi yapılan donörlerin %78'i alıcıları ile daha iyi bir ilişki kurduklarını belirtmişlerdir (29). Başka bir çalışmada donörlerin %36'sı nakil sonrasında alıcılarına daha yakın hissettiklerini belirtmişlerdir (30). Benzer şekilde, ebeveyn donörlerin %58’i, evlilik ilişkilerinin na-kilden sonra iyileştiğini belirtmişlerdir (28). İki çalışmada, eş ve ebeveyn donörlerin % 95-100'ünün alıcı olmayan çocuklarıyla olan ilişkilerinin nakil öncesi dönem ile aynı olduğu veya daha iyi olduğu gösterilmiştir (28,29). Yapılan diğer iki çalışmada, donörlerin %83-100'ü genel aile ilişkilerinin aynı veya daha iyi olduğunu bildir-mişlerdir (29,30). Bu da 2000-2004 yıllarında 40 donörle yapılan bir izlem çalışmasının sonuçları ile benzerdir (31). Donörlerin %25’i, nakil sonrasında aileler-inin kendilerine daha yakın olduğunu hissetmişlerdir (32). Bununla birlikte, başka bir çalışmada beş böbrek donörü, donör olmalarının aile çatışmalarına yol açtığını bildir-miştir (33). İki çalışmada donörlerin sosyal ilişkileri ve topluma katılımı değişmemiş veya daha iyi olmuştur (34,35). Bir diğer çalışmada, donörlerin %90'ı partner ilişkile-rinde bir değişiklik veya gelişme olmadığını belirtmiştir (36). Laparoskopik ve açık işlem yapılan donörlerin %80'i ve %89'u eşleriyle ilişkilerinde bir değişiklik olmadığını belirtmişlerdir (29). Donörler arasındaki boşanma oranı genel popülas- yondan düşüktür (36). Ancak bir çalışmada donörlerin 1/3’ü operasyon sonrası dö-nemdeki boşanmalarında donör olmalarını ayrılma nedeni olarak belirtmişlerdir (27). Başka bir çalışmada, bir donör nakil deneyiminin boşanmalarına neden olduğunu bil-dirmiştir (37).
Kendilik Kavramı
Altı çalışmada, birçok donör bağıştan sonra özgüveninde veya özsaygısında
bir artış olduğunu bildirmiştir (32,33,38,39,40,41). Üç çalışmada, donörler öz saygı ölçütlerinde genel popülasyona benzer veya daha yüksek puanlar almışlardır (32,34,35). Ayrıca, anne-baba donörlerin üçte birinde kişisel memnuniyet artışları kaydedilmiş (42) ve genel nüfusla karşılaştırıldığında, donörler kendisinden daha memnun hissetmişlerdir (35). Donörlerin %15-%58'i nakil sonrası kendilerini gururlu, cesur, kahraman gibi görmekte (32,40) ve %35-%42'si daha iyi bir insan olduğunu düşünmektedirler (32,40). Farklı ameliyat prosedürleri olan donörlerin
karşılaştırıl-ve %89'u bağıştan sonra kendilerini daha iyi hissetmişlerdir (29). Her iki gruptaki donörlerin dörtte biri bu deneyimleri nedeniyle kendilerini ödüllendirmişlerdir (30). Donörlerin öz yeterlik anketi ve kişisel tutarlılık ölçüsü puanları genel popülasyondan daha yüksek olarak bulunmuştur (43). Ancak bir çalışmada donörler, bağıştan sonra kendilerini daha iyi hissetmediklerini bildirmişler (44), yapılan iki çalışma donörlerin %6’sı ve %24’ünün karşılığı olmayan bir şey için organlarından vazgeçtiklerini his-settiklerini göstermiştir (32,40).
Beden algısı
Literatürde donörlerin bağış sonrası fiziksel görünümlerini ve nefrektomi
skar-larını nasıl algıladıkskar-larını inceleyen çalışma azdır. İki çalışmada donörlerin çoğunluğu, görünümlerinde anlamlı bir değişiklik olmadığını belirtmiş (34,45) ve çoğu donör skarın rahatsız edici görünmediğini ifade etmiştir (27,37,46). Başka bir çalışma, donörlerin %15’inin skarları nedeni ile kendilerini daha çekici hissettiklerini göster-miştir (37). Yapılan bir çalışmada donörlerin %83'ü skarlarının benlik saygısı veya yaşam kalitesi üzerinde bir etkisi olmadığını düşünmüştür (46). Laparoskopik ve açık nefrektomi yapılan donörlerin karşılaştırıldığıbir çalışmada (47) beden algısı gruplar arasında benzer bulunmuştur, mini-insizyon cerrahisi ve laparoskopik cerrahi uygulanan donörler arasında beden algısı açısından anlamlı fark saptanmamıştır (48,49). Olumsuz sonuçlar donörlerin azınlığında kaydedilmiştir. Donörlerin %2’si daha az çekici hissetiklerini belirtmiştir (50). %13’ü, nefrektomi skarı ile ilgili kozme-tik sıkıntılar yaşadığını bildirilmiştir (51). Başka bir donör çalışmasında, açık nefrek-tomili kişilerin %8’i skarın çok uzun olduğunu veya konumunun sıkıntı verici olduğunu, skarlarının özgüvenlerini azalttığını bildirmiştir (52). Ameliyattan kısa bir süre sonra, %26'sı skarları ile ilgili en az bir kez rahatsızlık duyduklarını ifade etmiştir.
Duygular üzerine genel etki
Yapılan bir çalışmada, donörlerin %95’i genellikle mutlu hissettiklerini
belirt-miş (40), diğer çalışmalarda da çoğunluğunun (bir çalışmada %80'den fazla) nakilden sonra eskisinden daha mutlu hissettiği gösterilmiştir (46,53). Başka bir çalışma, kişi-lerin %24’ünün nakilden sonra sıklıkla daha olumlu duygularının olduğunu göster-miştir (51). Takip edilen donör adayları psikiyatrik açıdan tıbbi müdahale gerektiren sorun yaşamamışlardır (27). Genel nüfusla karşılaştırıldığında, donörlerin daha sakin ve neşeli oldukları gösterilmiş, hayatın anlamsız olduğunu hissetme olasılıklarının ge-nel populasyona kıyasla daha düşük olduğu saptanmıştır. Donörler hayatın yaşamaya değer olduğunu genel populasyona göre daha fazla hissetmekte (35), çoğu; psikolojik
beklentilerinin en azından bir kısmının karşılandığını düşünmekteydi (51). Bazı çalışmalarda, ameliyat sonrası genel duygulanımlarında herhangi bir değişiklik görülmemiş; bazı çalışmalarda donörlerin genel popülasyonla benzerlikler gösterdiği saptanmıştır (34,35,54,64).
Bazı donörlerde olumsuz sonuçlar ortaya çıkabilmektedir. Bir çalışmada, donörlerin %4'ü duygusal açıdan hayal kırıklığına uğradığını belirtmiş (37), iki çalışma, donörlerin %6’sı (37) ve %8'inin (53) görmezden gelindiğini hissettiklerini, bir çalışmada da terk edilme duyguları yaşadıklarını göstermiştir (45). Donörlerin %2’si cerrahi ile ilgili hayal kırıklığı bildirmiştir (53). Laparoskopik yöntemle opere olan donörlerin %9’u üzüntü ve kayıp hissetmiştir. Olumsuz alıcı sonuçlarıyla karşı karşıya olan donörlerin %13'ü işlemin boşuna yapıldığını hissettiğini, %5'i pişman olduğunu belirtmiştir (37). Alıcısı vefat edenlerin yalnızca %50'si deneyimlerinin buna değdiğini hissetmiştir (56). Düşmanlık, kin besleme açısından değerlendirildiğinde, bağış yapıldıktan bir-altı ay sonra donör puanları nakil öncesi puanlar ve kontrol grubu puanlarından daha yüksek olarak bulunmuştur (55).
Depresyon ve anksiyete
Beş çalışmada bağışçıların %77-95’i bağış sonrası depresyon belirtileri
yaşamamıştır (37,39,53,54,57). Beck Depresyon Envanteri kullanılarak yapılan bir çalışmada, ortalama puanları istatistiksel olarak farklılık göstermese de kontrollerden daha az depresif belirtiler yaşadıkları gösterilmiştir (58). Diğer bir çalışmada ise pre-operatif, postoperatif ve kontrol grubu puanları arasında bir fark olmadığı saptanmıştır (55). Başka bir çalışmada preoperatif puanlarına göre donörlerin, nakilden 1 ve 5 yıl sonra depresyon puanlarında azalma olmuş ve aynı zamanda kontrollerden önemli ölçüde daha az puan almışlardır (32). İki çalışmada, bağış yapanların %86-94'ü bağıştan sonra gereksiz bir endişe yaşamadığını bildirmişlerdir (50,60). Başka bir çalışmada, donörlerin nefrektomiden 3 ay sonra durumluluk ve sürekli kaygı puan-larının azaldığı görülmüş ve hiçbirinde anksiyete bozukluğu tanı kriterleri karşılan-mamıştır (57). Donörlerde, depresyon veya anksiyete belirtileri birlikteliği sor-gulandıklarında da benzer sonuçlar kaydedilmiştir (38,39).
Yapılan çalışmalarda bazı donörlerin psikiyatrik açıdan olumsuzluklar yaşadığı saptanmıştır. Beck Depresyon Envanteri'ni kullanan bir başka çalışmada, nefrektomi-den üç ay sonra skorlar belirgin şekilde daha kötü olarak saptanmış (57), bağış yapan-ların %6’sı önceden var olan depresyon ya da anksiyetede bir artış yaşamıştır (54).
(32), başka bir çalışmada, donörlerin bağıştan 1 ve 6 ay sonra ölüm konusunda daha endişeli olduğu görülmüştür (55).
Laparoskopik nefrektomi yapılan donörler açık nefrektomi yapılanlarla karşılaştırıldığında anksiyete skorları anlamlı olarak farklı bulunmamıştır (48). Bir böbreğe sahip olmak dönerlerin %3-36’sı için anksiyeteye neden olmuş(37,53) ve iki çalışmada donörlerin %31'i böbrek yetmezliği konusunda endişelenmiştir (34,58). An-cak ileriye dönük bir çalışmada, donörlerin bağış sonrası kalan böbrekleriyle ilgili anksiyete seviyelerinde önemli bir değişiklik olmadığı gösterilmiştir (31). Diğer çalışmalarda, donörlerin %50’sinde nefrektominin komplikasyonları (58), %6’sında gelecekteki çocuk sorunları hakkında endişeleri olduğu görülmüştür (61). Laparosko-pik olarak opere edilen donörlerin %8’i gelecekte böbrek transplantasyonu yapılması gerekliliğinden endişe ettiğini belirtmiştir (30). Öte yandan, %8'inin tıbbi maliyetler-den, %14'ünün ise gelir kaybından endişe duyduğu saptanmıştır (39). %4-50'si alıcı sonuçları için anksiyete yaşamakta (56,58) ve bazıları immün süpresif ajanların yan etkileri konusunda endişeler taşımaktadır (56). Donörlerin %34'ü post operatif fiziksel durumları ile ilgili (37,53), %53'ü işyerinde sıkıntı yaşamak ile ilgili anksiyeteleri olduğunu belirtmişlerdir (33). Diğer bir çalışmada, donörlerin üçte birinden fazlası bağışlarından sonra kendi sağlıkları, işleri, sağlık sigortası ve alıcı sağlığı konusunda anksiyete yaşadıklarını bildirmişlerdir (62). 48 böbrek donorü ile yapılan bir izlem çalışmasında 12 aylık takipte kişilerin 15'i (%31) 12 ay boyunca %29 oranında psikiyatrik bir hastalık geliştirmiş, %12’sine major depresyon, %6’sına anksiyete bozukluğu %13’üne uyum bozukluğu tanısı konmuştur (63).
Diğer psikiyatrik belirtiler
Bir çalışmada, donörlerin %72'si hiçbir psikiyatrik ve psikosomatik
semp-tom yaşamamış ve bağış öncesi ve sonrasında, donör olmayanlardan daha az sempsemp-tom bildirmişlerdir (42). Genel popülasyonla karşılaştırıldığında, donörlerin daha düşük psikiyatrik semptom skorlarının olduğu (63) ve psikosomatik nedenlere atfedilebile-cek fiziksel şikayetleri değerlendiren bir ölçekte, donörlerin daha iyi puanlar aldığı, laparoskopik ve açık nefrektomi olan donörler arasında anlamlı bir fark bulunmadığı görülmüştür (62). Olumsuz alıcı sonuçları ile karşılaşanların %11'i özkıyım düşüncesi yaşadığını belirtmiş (37), postoperatif bir haftalık donör skorları somatizasyon alanında anlamlı olarak yüksek olmasına rağmen diğer skorlar anlamlı şekilde değişmemiştir (64).
Yaşam kalitesi
Donörlerin yaşam kalitesi birçok çalışmada araştırılmıştır. Donörler yaşam
kalitesinden yüksek bir memnuniyet duyduğunu bildirmiş(40,58,66) ve bir çalışmada %95'inin bağış sonrası yaşam kalitelerinin değişmediği gösterilmiştir (67). SF 12-20-36 kullanılan çalışmaların birçoğunda, donör skoru genel popülasyona benzer veya daha iyi olarak saptanmıştır (65,70,68,71,72,73,74,75). Ayrıca, laparoskopik nefrek-tomi olan donörler için açık prosedür uygulanmış olanlara göre (69,76,77), yaşam ka-litesi puanları anlamlı olarak farklı bulunmamış, klasik flank insizyonuna kıyasla ön vertikal mini insizyon yapılan donörlerin yaşam kalitesi puanlarının daha iyi olduğu görülmüştür (51).
Yaşam kalitesi alanında olumsuz sonuçların saptandığı çalışmalar da mevcuttur. Bir çalışmada, SF 36'nın mental bileşen puanı, cerrahi sonrası 4. ve 12. ayda anlamlı olarak daha kötü olarak bulunmuş, ancak yine de sonuçlar genel popülasyon ortala-masına benzerdir. (73). SF 36'yı kullanan bir başka çalışmada, mental bileşen puanları değişmese de (sosyal işlevsellik dahil) donörler diğer alanlarda daha kötü puan almışlardır (74). Bir diğer çalışma, donörlerin yeterli yaşam kalitesi algılarının oldu-klarını ancak depresyona karşı hafif bir eğilimlerinin olduğunu belirtmiştir (78). Dünya Sağlık Örgütü Yaşam Kalitesi Anketi uygulanan donörlerin, bağıştan 6 hafta sonra daha düşük skorlarının olduğu görülmesine rağmen, puanları genel popülasyondan anlamlı olarak yüksek bulunmuştur (31). Sosyal, mesleki, kişisel, aile ve bilişsel işleyişi değerlendiren bir ankette bağıştan sonra önemli derecede olmayan işlev bozukluğu kaydedilmiştir (64). Açık nefrektomi yapılan donörlerin katıldığı bir çalışmada, SF 20'deki ortalama zihinsel sağlık puanları tıbbi hastalığı olan kişiler ve sağlıklı yetişkinler arasında bulunmuştur (37).
Travma sonrası büyüme
Travmatik deneyimlerin olumlu bir sonucu olarak karşımıza çıkan “travma son-rası büyüme” kavramı için, canlı organ donörlerinde yapılmış çok fazla çalışma lite-ratürde yer almamaktadır. Yapılan çalışmalarda, birçok donör bağıştan sonra özgüve-ninde veya özsaygısında bir artış olduğunu bildirmiştir (32,33,38,39,40,41). Anne-baba donörlerin üçte birinde kişisel memnuniyet artışları kaydedilmiş (42) ve genel nüfusla karşılaştırıldığında, donörler kendilerini daha memnun hissetmişlerdir (35). Donörlerin %35-%42'si daha iyi bir insan olduğunu düşünmüş (32,40), dörtte biri bu deneyimleri nedeniyle kendilerini ödüllendirmişlerdir (30). Donörlerin öz yeterlik
an-keti ve kişisel tutarlılık ölçüsü puanları genel popülasyondan daha yüksek olarak bu-lunmuştur (43). Genel nüfusla karşılaştırıldığında, donörlerin, hayatın anlamsız oldu-ğunu hissetme olasılıklarının genel populasyona kıyasla daha düşük olduğu, hayatın yaşamaya değer olduğunu genel populasyona göre daha fazla hissettikleri görülmüştür (35).
1.8.2.3.l. Canlı Donör Değerlendirme Aracı
Canlı organ donörlerinin psikososyal değerlendirmesi, çoğunlukla geleneksel olarak transplantasyon öncesi psikososyal stresörlerin ve altta yatan olası psikiyatrik bozuklukların varlığını veya yokluğunu araştırmak için yapılan klinik bir görüşmeye dayanmaktadır. Canlı donörlerin psikososyal değerlendirmesi henüz standart-laştırılmamıştır, kişiler ve kurumlar arasında değişkenlik göstermektedir (79). Ül-kemizde değerlendirme için psikososyal riskleri belirlemek açısından geliştirilmiş ölçek, görüşme formu yoktur. Literatürde organ alıcılarını değerlendirmek için halihazırda kullanılan birkaç araç vardır: Stanford Transplantasyon için Entegre Psi-kososyal Değerlendirme (80), Transplantasyon için Adayların PsiPsi-kososyal Değerlen-dirmesi (81), Transplantasyon Değerlendirme Derecelendirme Ölçeği (82) ve Trans-plantasyon için Yapılandırılmış Görüşme (83). Bu araçlar alıcının psikososyal değer-lendirme sürecinin standartlaştırılmasını sağlar. Her ne kadar greft yetmezliği ve mor-talitenin primer sonuçlarını öngörmese de, Stanford Transplantasyonla Bütünleşik Psi-kososyal Değerlendirmenin, değerlendiriciler arasında yüksek bir güvenilirliğinin olduğu, organ reddi, yeniden hastaneye yatış oranları, psikiyatrik dekompansasyon ve sosyal destek azlığı için öngörücü olduğu gösterilmiştir (84). Bu tür bir değerlendirme aracı, canlı organ vericilerinin psikososyal değerlendirmesi için de gereklidir.
Literatürde yarı yapılandırılmış bir psikososyal değerlendirme aracı geliştiril-miştir: Canlı Donör Değerlendirme Aracı (CDDA). CDDA, psikiyatristler, psiko-loglar, sosyal hizmet uzmanları ve değerlendirme sürecine dahil olan diğer klinisyen-ler için, potansiyel donörklinisyen-lerin, psikososyal uygunluk derecesini ölçmek için geliştiril-miş bir araçtır. Dokuz alanda (bağış motivasyonları, bağış süreci hakkında bilgi, alıcıyla ilişki, donör için sosyal destek, bağış hakkındaki duyguları, bağış sonrası be-klentileri, yaşamdaki istikrarı, psikiyatrik öyküsü ve alkol ve madde kullanımı), 0-2 veya 0–3 şeklinde puanlanan 29 maddeden oluşan yarı yapılandırılmış bir araçtır. Yüksek puanlar bağış için daha fazla psikososyal uygunluğa işaret eder. CDDA
kullanarak yapılan retrospektif bir çalışmada, 2 bağımsız puanlayıcı arasında, puan-layıcılar arası güvenilirliğin yüksek olduğu ve geçerliliğin, geleneksel psikososyal değerlendirmeyle belirlenmiş risk kategorileriyle tutarlı olduğu gösterilmiştir (85). CDDA’nın prospektif geçerlilik, güvenilirlik çalışması 2017 yılında yapılmıştır (86). İki bağımsız puanlayıcı tarafından elde edilen CDDA puanlarının, puanlayıcılar arası tutarlılığı incelenerek güvenilirlik değerlendirilmiş, geçerlilik; değerlendirme sırasında elde edilen CDDA skoru ile geleneksel değerlendirme sonucunda belirlenmiş risk kategorileri, ayrıca transplant sonrası psikososyal sonuçlar arasındaki ilişkilerin araştırılmasıyla değerlendirilmiştir. Geçerliliğinin ve güvenilirliğinin, kendi dilinde yüksek olduğu bu çalışma ile gösterilmiştir (86).
2.ARAŞTIRMANIN AMACI
Bu çalışmanın birincil amacı canlı organ donörlerin psikososyal
değerlendi-rilmesini standardize edebilmek amacıyla geliştirilmiş olan Canlı Donör Değerlen-dirme Aracı’nın Türkçe uyarlamasının görüşmeciler arası güvenilirliğinin incelenme-sidir. İkincil olarak ise böbrek donörlerinin ve aynı alıcı için değerlendirilen diğer donör adaylarının post operatif 1. ayda anksiyete, depresyon, yaşam kalitesi ve travma sonrası büyüme açısından incelenmesi amaçlanmıştır.
3. ARAŞTIRMANIN VARSAYIMLARI
a. Psikiyatrik açıdan böbrek donörü olmaya uygun bulunan kişilerin CDDA puanları daha yüksek olacaktır.
b. CDDA puanı yüksek olan böbrek donörleri, düşük olanlara göre transplantasyon sonrası 1. ayda daha düşük depresyon puanlarına sahip olacaktır.
c. CDDA puanı yüksek olan böbrek donörleri, düşük olanlara göre transplantasyon sonrası 1. ayda daha düşük anksiyete puanlarına sahip olacaktır.
d. CDDA puanı yüksek olan böbrek donörleri, düşük olanlara göre transplantasyon sonrası 1. ayda daha yüksek yaşam kalitesi puanlarına sahip olacaktır.
a. CDDA puanı yüksek olan böbrek donörleri, düşük olanlara göre transplantasyon sonrası 1. ayda daha yüksek travma sonrası büyüme puanlarına sahip olacaktır.
4.YÖNTEM
4.1. Örneklem
Çalışmaya, Ege Üniversitesi Ruh Sağlığı Hastalıkları Konsultasyon ve Liyezon Psikiyatrisi Polikliniği’ne, Organ Nakli Koordinatörlüğü’nden yönlendirilen kişiler alınmıştır. Kişilere çalışmanın amacı ve uygulanacak yöntem sözel olarak anlatılmış, çalışmaya dahil olmayı kabul eden kişilere çalışma ile ilgili aydınlatıldıklarına dair bilgilendirilmiş olur formu imzalatılmıştır.
Çalışmaya dahil edilme kriterleri: Ege Üniversitesi Ruh Sağlığı Hastalıkları Konsultasyon ve Liyezon Psikiyatrisi polikliniğine Organ Nakli Koordinatör-lüğü’nden böbrek donör adayı olarak yönlendirilmiş, çalışmaya katılmayı kabul etmiş, aydınlatıldıklarına dair bilgilendirilmiş onam formu imzalamış, okuduğunu anlayıp, ölçekleri doldurabilecek eğitim seviyesi olan her kişi çalışmaya alınmıştır.
Çalışmadan dışlanma kriterleri: Bilgilendirme sonrası çalışmaya katılmayı ka-bul etmeyen kişiler dışlanmıştır.
4.2. Veri Toplama Araçları
4.2.1. CDDA
Canlı Donör Değerlendirme Aracı, Mount Sinai Hastanesi Recanati / Miller Transplantasyon Enstitüsü tarafından 2015 yılında geliştirilmiştir. Potansiyel canlı or-gan donörlerinin psikososyal risk seviyesinin nicel bir göstergesini sağlamak için canlı donör psikososyal değerlendirmesinin bir parçası olarak kullanılan türünün ilk ara-cıdır. Donör adaylarının kurumlar arasında değerlendirilme sürecini standartlaştırmak için oluşturulmuştur. CDDA, psikiyatristler, psikologlar, sosyal hizmet uzmanları ve değerlendirme sürecine dahil olan diğer klinisyenler için, potansiyel donörlerin, psi-kososyal uygunluk derecesini ölçmek için bir araçtır. 9 alanda değerlendirme sağlayan, 29 maddeden oluşan bir ölçektir. Ölçekte değerlendirilen alanlar bağış motivasyonları, bağış süreci hakkında bilgisi, alıcıyla ilişkisi, bağışçıya sağlanan destek, bağış hak-kındaki duyguları, bağış sonrası beklentileri, yaşamdaki istikrarı, psikiyatrik öyküsü ve alkol ve madde kullanımı olarak sıralanır. Donör adayını değerlendiren görüşmeci
tarafından madde başına 0-2 veya 0–3 puan şeklinde puanlanır ve yüksek puanlar bağış için daha fazla psikososyal uygunluğa işaret eder.
Türkçe‘ye uyarlanması Ankara Üniversitesi Tıp Fakültesi Psikiyatri Anabilim Dalı öğretim üyelerince yapılmış olup, ilgili öğretim üyelerinden izin alınarak halihazırda yapılmış olan Türkçe uyarlama kullanılmıştır.
4.2.2. Kısa Form 36 (SF 36)
Yaşam kalitesini değerlendirmek için Ware ve arkadaşları tarafından 1992 yılında geliştirilmiş öz bildirim tipi ölçektir (87). Ölçeğin, Koçyiğit ve arkadaşları ta-rafından 50 osteoartritli hastada Türkçe geçerlilik, güvenilirlik çalışması yapılmıştır. 36 maddeden oluşur, 8 alanda değerlendirme soruları içerir. Bu alanlar fiziksel işlev-sellik, sosyal işlevişlev-sellik, enerji, fiziksel işlevsellik kaybına bağlı rol kısıtlılıkları, emo-syonel sorunlara bağlı rol kısıtlılıkları, ruhsal sağlık, ağrı, sağlığın genel algılanması olarak sıralanabilir. Her bir alt kategori ayrı ayrı puanlanır, alt ölçekler işlevselliği 0-100 puan arasında skorlar, “0” kötü işlevsellik durumunu, “0-100” iyi işlevsellik duru-munu yansıtır. Ölçeğin 34 sorusu likert tipi derecelendirme ile puanlanır, dördüncü ve beşinci sorular evet ya da hayır olarak cevaplanır.
4.2.3. Hamilton Depresyon Derecelendirme Ölçeği
Depresif belirtileri derecelendirmek, şiddetini ölçmek için Max Hamilton taraf-ından 1960 yılında geliştirilmiştir (88). Bu ölçek birçok çalışmada kullanılmış ol-masına rağmen, geçerlilik, güvenilirliği sorgulanmış ve eleştirilmiştir (89). Ölçek başlangıçta 21 maddeden 17'sine dayanarak toplam puanı saptamak için tasarlanmıştı. Ölçeğin 17 maddelik versiyonu Max Hamilton tarafından 1967 yılında değiştirilmiştir. Depresif belirtilerin başlangıç ve takip değerlendirmelerinde, araştırmalarda yaygın olarak kullanılmaktadır (90). Ayrıca, tedavi sonuçlarının değerlendirilmesinde pratik bir önemi vardır. Ölçek başlangıçta, değerlendirici tarafından hastaya yöneltilen açık uçlu sorulardan oluşmaktaydı. Daha sonra, ölçek her madde için standart sorular içerecek şekilde değiştirilmiş bugün kullanılan Likert tipi derecelendirilen hali veril-miştir. Türkçe geçerlilik, güvenilirlik çalışması 1996 yılında Akdemir ve arkadaşları tarafından yapılmıştır. Sorular 0-2, 0-4 arasında puanlanır.