T.C.
DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ
ÇOCUK SAĞLIĞI VE HASTALIKLARI ANABİLİM DALI
STATUS EPİLEPTİKUS NEDENİ İLE ÇOCUK YOĞUN BAKIM
ÜNİTESİNDE İZLENEN HASTALARIN DEMOGRAFİK VE
KLİNİK ÖZELLİKLERİNİN DEĞERLENDİRİLMESİ
Dr. Erhan ZENCİR UZMANLIK TEZİ
T.C.
DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ
ÇOCUK SAĞLIĞI VE HASTALIKLARI ANABİLİM DALI
STATUS EPİLEPTİKUS NEDENİ İLE ÇOCUK YOĞUN BAKIM
ÜNİTESİNDE İZLENEN HASTALARIN DEMOGRAFİK VE
KLİNİK ÖZELLİKLERİNİN DEĞERLENDİRİLMESİ
Dr. Erhan ZENCİR UZMANLIK TEZİ
Tez Danışmanı
Doç. Dr. Mustafa TAŞKESEN
TEŞEKKÜR
Uzmanlık eğitimim süresince bilgi ve tecrübelerinden yararlandığım Anabilim Dalı Başkanımız Prof. Dr. Kenan Haspolat başta olmak üzere değerli hocalarım Prof. Dr. Mehmet Ali Taş, Prof. Dr. Celal Devecioğlu, Prof. Dr. Mehmet Fuat Gürkan, Prof. Dr. Aydın Ece, Prof. Dr. Murat Söker, Prof. Dr. Ahmet Yaramış, Doç. Dr. Ayfer Gözü Pirinççioğlu, Doç. Dr. İlyas Yolbaş, Doç. Dr. Selvi Kelekçi, Doç. Dr. Müsemma Karabel, Doç. Dr. Velat Şen, Doç. Dr. Alper Akın, Doç. Dr. Ünal Uluca, Yrd. Doç. Dr. İlhan Tan, Yrd. Doç. Dr. Ali Güneş, Yrd. Doç. Dr. Fesih Aktar, Yrd. Doç. Dr. Sabahattin Ertuğrul, Yrd. Doç. Dr. Servet Yel, Uzm. Dr. Ruken Yıldırım, Uzm.Dr. Veysiye Hülya Üzel, Uzm.Dr. Edip Unal, Uzm.Dr. Hasan Balık ve Uzm. Dr. Mehmet Türe’ye şükranlarımı sunarım.
Tez çalışmamın planlaması, yönlendirilmesi ve hazırlanmasında katkılarından dolayı tez hocam Doç. Dr. Mustafa TAŞKESEN’e teşekkür ederim. Birlikte çalıştığım asistan arkadaşlarıma ve hastane çalışanlarına özverili çalışmalarından ötürü teşekkür ederim. Eşim ve anneme yoğun iş temposunun olduğu dönemlerde bana katlandıkları için ve desteklerinden dolayı teşekkür ederim.
Dr. Erhan ZENCİR Diyarbakır-2016
ÖZET
Status epileptikus nedeni ile Çocuk Yoğun Bakım Ünitesinde izlenen hastaların demografik ve klinik özelliklerinin değerlendirilmesi
Giriş ve Amaç: Bu çalışmanın amacı Dicle Üniversitesi Tıp Fakültesi Çocuk Yoğun Bakım Ünitesinde status epileptikus nedeniyle izlenen hastaların demografik ve klinik özelliklerini değerlendirmektir. Status epileptikus tanılı hastaların farklı yaş grupları, cinsiyet, ikamet ettikleri yer, altta yatan etyoloji, kullandıkları ilaçlar ve diğer klinik özelliklerinin tespiti amaçlandı.
Materyal Metod: Bu çalışmada; 2010-2015 yılları arasında Dicle Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Çocuk Yoğun Bakım Ünitesinde cinsiyet farkı gözetmeksizin 0-18 yaş arasında olan ve status epileptikus tanısı almış 38 hastanın dosyaları retrospektif olarak incelendi. Dosya kayıtları eksik olan, klinik ve laboratuvar tetkiklerine ulaşılamayan hastalar çalışmaya alınmadı. Hastaların yaş, cinsiyet, ikamet ettikleri yer, hastaneye başvuru süreleri, altta yatan etyoloji, klinik bulgular, laboratuvar ve izlem sonuçları incelendi.
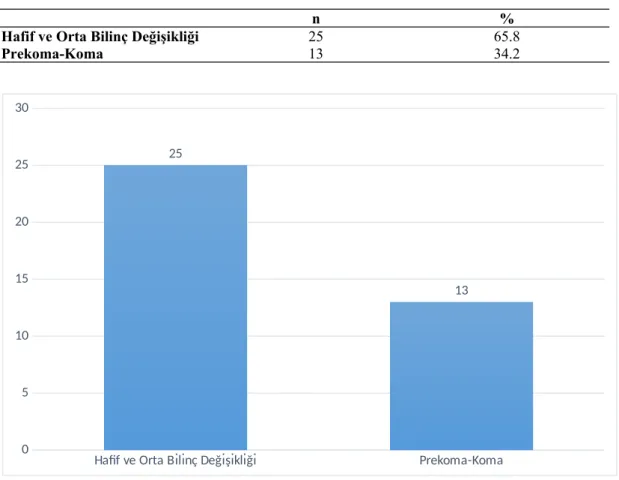
Bulgular: Hastaların cinsiyetleri incelendiğinde; %42.1’i erkek, %57,9’u kız, ikamet yerleri incelendiğinde %65,8’inin şehir merkezinden, %34,2’sinin kırsal alandan hastanemize başvurdukları saptandı. Yaşları; minimum 1,5 ay ile maximum 191 ay arasında olduğu, yaş ortalamalarının ise 38,5±45,2 ay olduğu saptandı. Hastaların vücut ağırlıklarına bakıldığında; minimum 3,5 kg ile maximum 42 kg arasında oldukları ve vücut ağırlıkları ortalamaları 13,3±8 kg olarak belirlendi. Hastaların yoğun bakım yatış ve tadavi süresi içerisinde ki mortalite sonuçlarına bakıldığında, %68,5’inin taburcu olduğu, %31,5’inin ise kaybedildiği saptandı. Sonuç: Status epileptikus ön tanısı ile başvuran olgularda nedeninin tespit edilmesi, hızlı değerlendirme, yoğun bakım izlemi ve erken tedavi hastaların daha sonraki morbidite ve mortalitesini etkileyen en önemli faktörlerdir.
ABSTRACT
Evaluation of clinical and dermographic characteristics of children with status epilepticus monitored in PICU
Introduction and aim: The aim of this study is evaluation of clinical and dermographic characteristics of children with status epilepticus. We determined patients with status epilepticus according to their age groups, genders, residencies, underlying ethiologies, using drugs and other clinical features.
Materials and methods: In this study, the files of 38 children in Pediatric İntensive Care Unit of Dicle University Faculty of Medicine between the years of 2010-2015, age range of 0-18 years, diagnosed with status epilepticus, were retrospectively investigated regardless of the their gender difference. The patients with deficient records and laboratory tests were excluded from the study. The age, gender, residency, duration of admission to hospital, ethiology, clinical symptoms and laboratory test results were evaluated.
Results: The 42.1% of patients were male and 57.9% female, 65.8% lived in the city center and 34.2% lived in rural. Their ages were determined as minimum 1,5 months and maximum 191 months and their mean age was detected as 38,5±45,2 months. The range of their weights were between minimum 3,5 kg and maximum 42 kg and mean of weight were 13,3±8 kg. The 68,5% of the patients were discharged succesfully from the intensive care unit, but 31,5% of the patients were dead.
Conclusion: The prompt diagnosis, ethiology, carefully evaluation, early treatment and follow-up in the intensive care unit are the most important factors effecting morbidity and mortality rates of patients with status epilepticus.
İÇİNDEKİLER
TEŞEKKÜR... I ÖZET... II ABSTRACT... III TABLOLAR DİZİNİ... VI ŞEKİLLER DİZİNİ... VII KISALTMALAR... VIII 1 GİRİŞ ve AMAÇ... 1 2 GENEL BİLGİLER... 2 2.1 Epilepsinin Tanımı...2 2.2 Epilepsinin Tarihçesi...2 2.3 Epilepside Epidemiyoloji...3 2.4 Epilepsi Etyolojisi...5 2.5 Epilepside Patofizyoloji...6 2.5.1 Genetik…… 62.5.2 Kortikal gelişimsel malformasyonlar...6
2.5.3 Serebral Palsi 7 2.5.4 Hipokampal Skleroz...7
2.5.5 Postenfektif epilepsi...8
2.5.6 Akut Beyin Hasarı Sonrası Nöbetler ve Epilepsi...8
2.6 Epilepsilerin Sınıflandırılması...8
2.6.1 Parsiyel Nöbetler...11
2.6.2 Jeneralize Nöbetler (Konvülzif ya da Non-Konvülzif)...11
2.6.3 Absans Nöbetler 11 2.6.4 Myoklonik Nöbetler...12 2.6.5 Klonik Nöbetler 12 2.6.6 Tonik Nöbetler 12 2.6.7 Tonik–Klonik Nöbetler...12 2.6.8 Atonik Nöbetler 13 2.6.9 Sınıflandırılamayan Nöbetler...13 2.7 Epilepside Tanı...13 2.8 Epilepside Tedavi...15
2.8.1 Antiepileptik İlaçlar...17
2.8.2 Antiepileptik ilaçların etki mekanizmaları...19
2.8.3 Antiepileptik İlaçlar ve Yan Etkileri...19
2.9 Status Epileptikus...21
2.9.1 Status Epileptikusun Tanımı...21
2.9.2 Status Epileptikus Epidemiyolojisi...22
2.9.3 Status Epileptikus Etiyolojisi...22
2.9.4 Status Epileptikus Sınıflaması...23
2.9.5 Konvülzif SE 24 2.9.6 Nonkonvülzif SE 25 2.9.7 Status Epileptikus Patofizyolojisi...25
2.9.8 Status Epileptikusta Klinik...26
2.9.9 Status Epileptikusta Tedavi...26
2.9.9.1 Diğer tedavi seçenekleri...29
2.9.9.2 Dirençli status epileptikus...29
3 MATERYAL ve METOD... 31 3.1 İstatistiksel Analiz...31 4 BULGULAR... 32 5 TARTIŞMA... 44 6 SONUÇLAR... 50 7 KAYNAKLAR... 51
TABLOLAR DİZİNİ
Tablo 1: Epilepsilerin klinik ve elektroensefalografik sınıflaması...9
Tablo 2: Nöbet tiplerine göre tercih edilecek AEİ...18
Tablo 3: ILAE 2001 Status Epileptikus Sınflaması...23
Tablo 4: ILAE 2006 Status Epileptikus Sınıflaması Revizyonu...24
Tablo 5: Luders 2005 Status Epileptikusun Semiyolojik Sınıflaması...24
Tablo 6: Status Epileptikus Tedavisinde Kullanılan İlaçlar...30
Tablo 7: Hastaların Cinsiyet ve Hastaneye Başvuru Yerlerine Göre Dağılımı...32
Tablo 8: Hastaların Yaş ve Vücut Ağırlıklarının Ortalamalarına Göre Dağılımı...33
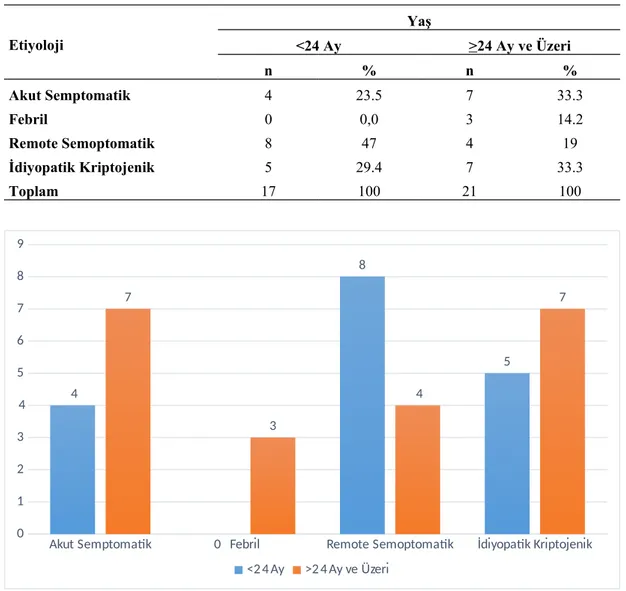
Tablo 9: Hastaların Altta Yatan Etyolojik Nedenlere Göre Dağılımı...34
Tablo 10: Hastaların Bilinç Değişikliği Durumlarına Göre Dağılımı...35
Tablo 11: Hastaların Nöbet Tiplerine Göre Dağılımı...36
Tablo 12: Hastaların Status Sürelerine Göre Dağılımları...36
Tablo 13: Hastaların Özgeçmişlerine Göre Dağılımı...37
Tablo 14: Hastaların Soygeçmişlerine Göre Dağılımı...38
Tablo 15: Hastaların Konvülziyon Süresi ve Yoğun Bakım Takiplerine Göre Ortalamaları...38
Tablo 16: Hastaların Glaskow Koma Skoruna Göre Ortalamaları...38
Tablo 17: Hastaların Tedavi Öncesi Laboratuvar Sonuçlarına Göre Dağılım...39
Tablo 18: Hastaların Kranial Görüntüleme Sonuçlarına Göre Dağılımı...39
Tablo 19: Statusu Sonlandıran İlaçlara Göre Dağılım...40
Tablo 20: Hastaların Entübasyon Oranlarına Göre Dağılımları...41
Tablo 21: Hastaların Çoklu Antiepileptik Kullanımlarına Göre Dağılımları...42
Tablo 22: Hastaların İkamet Ettikleri Yerlere Göre İlaç Kullanımları...42
ŞEKİLLER DİZİNİ
Şekil 1: Epileptogenez gelişim şeması...15
Şekil 2: Hastaların Cinsiyetlerine Göre Dağılımı...32
Şekil 3: Hastaların İkamet Yerlerine Göre Dağılımı...33
Şekil 4: Hastaların Altta Yatan Etyolojik Nedenlere Göre Dağılımı...34
Şekil 5: Hastaların Klinik Durumlarına Göre Dağılımı...35
Şekil 6: Hastaların Status Sürelerine Göre Dağılımları...36
Şekil 7: Hastaların Özgeçmişlerine Göre Dağılımı...37
Şekil 8: Hastaların Kranial Görüntüleme Sonuçlarına Göre Dağılımı...40
Şekil 9: Statusu Sonlandıran İlaçlara Göre Dağılım...41
Şekil 10: Hastaların Entübasyon Oranlarına Göre Dağılımları...41
Şekil 11: Hastaların Çoklu Antiepileptik Kullanımlarına Göre Dağılımları...42
Şekil 12: Hastaların İkamet Ettikleri Yerlere Göre İlaç Kullanımları...43
KISALTMALAR
ACTH Adrenokortikotropik Hormon AEİ Antiepileptik İlaç
BRE Benin Rolandik Epilepsi
BZ Benzodiazepinler
DIC Disseminated İntravascular Coagulation
DFH Difenilhidantoin
DSE Dirençli Status Epileptikus DSÖ Dünya Sağlık Örgütü EEG Elektroensefalografi GABA Gama Amino Butirik Asit
HS-MTLE Hipokampal Skleroz Ve Mesial Temporal Lob Epilepsisi ILAE Uluslararası Epilepsi İle Savaş Derneği
IPI Initial Precipitating Injury İE İdiyopatik Epilepsi
JKSE Jeneralize Konvülzif Status Epileptikus KGM Kortikal Gelişimsel Malformasyon MRG Manyetik Rezonans Görüntüleme MTLE Mesial Temporal Lob Epilepsisi NKSE Nonkonvülzif Status Epileptikus NMDA N-Metil-D- Aspartat
PLED Periyodik Lateralize Epileptiform Deflarj SE Status Epileptikus
SMA Supplementary motor area
SP Serebral Palsi
1 GİRİŞ ve AMAÇ
Epilepsi tüm dünyada insanları etkileyen kronik bir beyin hastalığıdır. Santral Sinir Sistemi’nde (SSS) bir kısım nöronda gelişen ani, genellikle kısa ve aşırı elektriksel aktivite ile karakterize yineleyen nöbetlerdir. Beynin diğer bölgeleri de bu deşarja maruz kalabilir [CITATION 1Yu \l 1055 ]. Epilepsilerin farklı tipleri, sadece altta yatan mekanizmadaki farklılığa bağlı değildir. Tümör, enfarktüs, kortikal malformasyon gibi epilepsiye neden olan nedenlerin olduğu “semptomatik” epilepsiler, sebebi bulunamayan ancak çoğunlukla kalıtımsal yatkınlığın neden olarak gösterildiği “idiyopatik” epilepsiler ve etyolojik bir sebep ortaya konamayan fakat semptomatik olan epilepsiler ise “kriptojenik” epilepsiler başlığı altında incelenmektedir [CITATION Wat1 \l 1055 ]. Tüm çocukların yüzde biri 14 yaşına kadar en az bir afebril nöbet geçirirken, 11 yaşında %0.1-%0.8’inde epilepsi gelişmektedir [CITATION Bes \m Cam11 \l 1055 ]. Status Epileptikus (SE), bir nöbetin aynı tip nöbeti gösteren hastaların çoğunda durmaması veya SSS fonksiyonlarının interiktal dönemde düzelmediği, tekrarlayan nöbetlerle karakterli bir tablodur [CITATION Cen2 \l 1055 ]. SE çocuklarda daha sık görülmekte olup olguların %50’sinden fazlası iki yaşın altındadır [ CITATION Shi4 \l 1055 ]. Retrospektif çalışmalar erişkin dönemdeki dirençli epilepsi olgularının %80’nin çocukluk çağında, SE veya uzamış febril konvülziyon epizodları geçirdiğini göstermektedir [ CITATION Bro9 \l 1055 ].
Bu çalışmamızda; Dicle Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Yoğun Bakım Ünitesinde status epileptikus nedeniyle yatan hastaların demografik ve klinik özelliklerinin ortaya konarak klinisyenlerin dikkatine sunmak amaçlandı. Status epileptikus tanılı hastaların farklı yaş grupları, cinsiyet, ikamet ettikleri yer, altta yatan etyoloji, kullandıkları ilaçlar ve diğer klinik özelliklerinin tespiti yapıldı.
2 GENEL BİLGİLER
2.1 Epilepsinin Tanımı
Epilepsi genel popülasyonun yaklaşık %1’ini etkileyen ve sık rastlanılan nörolojik hastalıklardan biridir. Santral sinir sisteminin kortikal veya subkortikal bölgelerinde yer alan nöron gruplarının ani, anormal ve hipersenkron deşarjları sonucu ortaya çıkan ve genellikle tekrarlayıcı nitelikte olan bir klinik tablodur. Tüm ırklarda görülür, sıklığı kadınlarla erkekler arasında eşit dağılım gösterir ve yaşla insidansı belirgin olarak değişir. Epilepsili yeni olguların %30’u çocukluk ve adölesan çağında başlar. Erişkinde de 65 yaş üzerinde epilepsili yeni olguların insidansı yüksektir [8-11].
Epilepside tedavinin amacı nöbetlerin tam kontrolü, Antiepileptik İlaçlardan (AEİ) dolayı minimal yan etki ve yaşam kalitesinin optimal düzeyde olmasını sağlamaktır. Epilepsili hastaların çoğunda monoterapi ile nöbetler kontrol altına alınmaktadır. Monoterapinin yetersiz olduğu dirençli epilepsilerde farmakokinetik ve farmakodinamik bakımdan uygun AEİ kombinasyonlarını kullanmak gerekebilmektedir. Epileptik hastaların yaklaşık %25’inde uygun AEİ kullanımına karşın nöbetler kontrol altına alınamamaktadır. Nöbet tipine göre seçilmiş olan iki ana antiepileptik tedavi uygun dozda ve sürede birlikte ve ayrı ayrı kullanılmasına rağmen ayda birden çok sayıda nöbet geçirilmesi dirençli epilepsi olarak tanımlanır[ CITATION Bil \l 1055 ]. Dirençli epilepsinin diğer bir tanımı ise nöbet tipine uygun, tolere edilebilen iki antiepileptik ilacın (monoterapi veya kombine olarak) uygun doz ve sürede verilmesine karşın sürdürülebilir nöbetsizliğin sağlanamadığı durumdur[ CITATION Kwa \l 1055 ].
2.2 Epilepsinin Tarihçesi
İlk kez Jackson, 19. yüzyılın sonlarında epilepsinin modern tanımını “sinir dokusunun arasıra, aşırı, düzensiz deşarjı” olarak yapmıştır[ CITATION Jac2 \l 1055 \m Wol]. Epilepsi kelimesi yunanca “kavramak, yakalamak, ele geçirmek” anlamına gelen “Epi” üstünden “lipsis” tutmak, tutup sarsmak kelimelerinden türemiş, buna karşın nöbet kelimesinin karşılığı olarak kullanılan “seizure” kelimesi tutmak, yakalamak, ele geçirmek anlamındaki “to seizure” fiilinden gelişmiştir[ CITATION Akt \l 1055 ].
Epilepsi ilk çağlardan beri bilinmektedir. M.Ö. 460 yılında doğan Hipokrat epilepsiyi bir beyin hastalığı olarak ilk kez tanımlamıştır. Epilepsi ile ilgili ilk monograf olan “On the sacred disease” (Kutsal hastalık hakkında) adlı kitabında hastalığın beyin yerleşimli olduğunu belirtmiş ve epilepsiye “mal caduque” adını vermiştir [ CITATION Akt \l 1055 \m Elç]. Son yüzyılda epilepsi kavramı; pek çok klinisyenin gözlemlerinin birikimi ile ve nörofizyoloji, görüntüleme, genetik ilerlemelerin de katkısıyla oluşturulmuştur [ CITATION Wal4 \l 1055 ].
Epilepsi tek bir antite değildir. Her birinin nedeni ve ortaya çıkış şekli farklı olan çeşitli hastalıklardan oluşmuş bir gruptur. Bunlara “Epilepsiler” demek daha doğru olacaktır. Epilepsilerin etyolojisinde genetik faktörlerin önemi kabul edilmiştir. Şüpheli genlerin bulunması epilepsinin patofizyolojisi hakkında bize bilgi sağlayabilir ve tedavi stratejilerimizi değiştirebilir. Günümüzde tedavi doğrudan nöbetlere yönelik olarak yapılmaktadır. Ancak nöbetler yalnızca altta yatan hastalığın bir sonucudur. Erken genetik inceleme ve tanımlama mümkün olabilirse bu durum klinisyene hem nöbet tedavisinde hem de epileptogenezin önlenmesinde yol gösterici olabilir [ CITATION Mel1 \l 1055 ].
2.3 Epilepside Epidemiyoloji
Epilepsi çocukluk ve ergenlik döneminde en sık karşılaşılan nörolojik hastalıktır. Bu nedenle Dünya Sağlık Örgütü (DSÖ) özellikle gelişmekte olan ülkelerde epilepsinin önlenmesini ve kontrolünü amaçlayan projeler oluşturmuştur [ CITATION Sch7 \l 1055 ].
Epilepsi insidansı; belli bir süre içinde, belli bir bölgede ilk tanı konulan vakaların o bölgede yaşayan yerleşik nüfusa bölünmesi ile hesaplanır. Etyolojik faktörlerin ve prognozun belirlenmesi için insidans çalışmaları uygundur. Genellikle bulunan vaka / 100000 kişi / yıl olarak tanımlanır. İnsidans çalışmaları ileriye yönelik (prospektif) ve longitudinal çalışmalar olduğu için zor ve yüksek maliyetlidir. Bunun yanı sıra gelişmekte olan ülkelerde sağlık hizmetlerinden yararlanma düşük ve kayıt sistemi de yeterli olmadığından bu verilerden de insidans elde etmek güçtür [ CITATION Özd4 \l 1055 ]. Bu nedenle gelişmekte olan ülkelerde bu tip çalışmalara az rastlanmaktadır [22-24].
İnsidans az gelişmiş ülkelerde, gelişmiş ülkelere göre daha sıktır. Gelişmiş ülkelerde epilepsi insidansı 20-80 / 100000, gelişmekte olan ülkelerde ise veri az olmakla birlikte 73,3-90 / 100000 arasında değişmektedir. Bununla birlikte gelişmekte olan ülkelerden yapılan iki çalışmada Etiyopya ve Hindistan da düşük insidans değerleri belirtilmiştir (sırasıyla 64 / 100000 ve 49,3 / 100000) [ CITATION Int2 \l 1055 ]. Ülkemizde epilepsi insidansı konusunda günümüze kadar yapılmış bir çalışma bulunmamaktadır. Avrupa ve Kuzey Amerikada epilepsi insidansı erken çocukluk döneminde en yüksek düzeydedir. Yaş ilerledikçe insidans düşmektedir. İlk bir yılda 150 / 100000, 5 – 9 yaşlarda 60/100000, ileri çocukluk döneminde 45-50 / 100000 olarak bildirilmiştir. Güney Amerika ve Asya da ise ileri çocukluk ve adelösan döneminde insidans daha sıktır. Az gelişmiş ülkelerdeki yüksek insidansın sebebi tam olarak belirlenemese de doğum öncesi ve doğum sırasında yaşanan sorunların, kafa travmalarının, infeksiyon hastalıklarının daha sık olması suçlanmıştır. Bunlara ek olarak gelişmemiş ülkelerde nöroşistiserkoz, acquired ımmune deficiency syndrome (AİDS) ve sıtma gibi hastalıkların da epilepsi sıklığını artırdığı belirlenmiştir [22, 23, 25-29].
Erken çocukluk döneminde cinsler arasında insidans farkı bulunmamaktadır. Bunun yanında tüm çocukluk dönemini kapsayan çalışmalarda insidansın erkeklerde kızlara oranla daha sık olduğunu, eşit olduğunu veya daha az olduğunu bildiren çalışmalar bulunmaktadır [ CITATION For4 \l 1055 ]. Epilepsi prevalansı belli bir bölgede, belli bir süre içinde belirlenen vakaların o bölgede yaşayan yerleşik nüfusa oranlanması ile hesaplanır. Epilepsi hastalarının sayısını, değişik bölgelerdeki
sıklığını, hafif ve ciddi vaka sayısını, eşlik eden hastalıkları belirlemede prevalans çalışması verileri kullanılmaktadır. Ayrıca korunma gereksinimlerinin belirlenmesinde ve varsayım (hipotez) oluşturmada da kullanılır. Tüm süregen hastalıklarda, zamanla hastaların sayısı birikmektedir. Bu sebeple insidans düşük olsa da prevalans yükselme eğilimindedir. Bu durum göz önünde bulundurulduğunda prevalans çalışmalarının insidans çalışmaları için gerekenden daha küçük popülasyonlarda ve kesitsel olarak yapılması doğru sonuçlara ulaşmak için önerilmektedir. Bu nedenlerle gelişmekte olan ülkelerde prevalans çalışmalarının yapılması tercih edilmektedir [ CITATION Özd4 \l 1055 \m Int2 \m Int3].
Son 5 yıl içinde antikonvülzan tedavi alsın veya almasın en az bir nöbet geçirmiş olan epilepsili bireylerde hesaplanan prevalans “Aktif Epilepsi Prevalansı“ olarak isimlendirilmektedir. Yaşam boyunca iki kez ya da daha fazla epilepsi nöbeti öyküsü olan bireylerde hesaplanan prevalans “Yaşam Boyu Epilepsi Prevalansı“ olarak belirtilir. Günümüzde aktif epilepsi prevalansı ile ilgili 2,3-46 / 1000 arasında veriler bulunmaktadır. Gelişmiş ülkelerde 4-10 / 1000 gelişmekte olan ülkelerde ise 1,3-46 / 1000 arasında değişen farklı sonuçlar bildirilmektedir. Genel olarak tüm dünyada 0-14 yaş arası 10,5 milyon çocuk aktif epilepsi hastasıdır [31-33].
Epilepsi prevalansı yaşla birlikte artmaktadır. Prevalans 0 – 5 yaş arası 3,5 / 1000, 5-10 yaş arası 4,5 / 1000, 10-16 yaş arası 5 / 1000 dir (3,35-43). Prevalans çalışmalarında cinsler arasında istatistiki olarak anlamlı fark bulunamamıştır. Yapılan çalışmaların çoğunda erkeklerde kızlardan hafif miktarda fazla bulunmakla birlikte [22, 23, 34-37] az sayıda çalışmada kızlarda erkeklerden yüksek bulunmuştur [38-40]. Forsgren ve ark.[ CITATION For4 \l 1055 ]’nın 2004 yılında birçok Avrupa ülkesinde yapılmış çalışmaları derleyen, 900000 çocuk ve ergeni kapsayan yayınında epilepsi prevalansı ortalama binde 5 (en düşük 3,2/1000, en yüksek 7,8/1000) olarak hesaplanmıştır. Gelişmekte olan ülkelerden Güney Amerika ülkelerinde çok yüksek prevalans değerleri bildirilmektedir. Burneo ve ark. [ CITATION Bur \l 1055 ] 2005 yılında tüm Güney Amerika ülkelerinde yapılmış 32 prevalans çalışmasını derlemişler ve ortalama prevalansı binde 17,8 (en düşük 6/1000, en yüksek 43,2/1000) olarak bulmuşlardır. Epilepsinin zaman içindeki seyrine bakılacak olursa; 1935-1984 yılları arasında Amerika Birleşik Devletlerinin Rochester kentinde 50
yıllık izlemde epilepsi insidansı sabit olarak seyretmiş ve 10 yaş altındaki prevalansı %40-50 azalmıştır. Bu düşüşün sebebi tam olarak belirlenemesede doğum öncesi ve doğum sırası bakım koşullarının iyileştirilmesinin etkisi olduğu düşünülmüştür. Bu çalışma dışında da seyir ile ilgili bir çalışma bulunmamaktadır [ CITATION Hau \l 1055 \m Ann].
2.4 Epilepsi Etyolojisi
Etyolojik nedenlerin bir kısmı MSS’ni etkileyen akut bir hastalık ile (akut MSS enfeksiyonu, hipoglisemi gibi akut metabolik değişiklikler vb.) ilişkilidir. Bu akut semptomatik grupta nöbetler çok daha uzun sürebilmektedir. Bir diğer önemli grup ise, bilinen statik veya progresif nörolojik hastalığı olan bir çocukta (nörokütanöz sendromlar, intrauterin enfeksiyon, hipoksik iskemik ensefalopati (HİE) sekeli, serebral malformasyonlar vb.) herhangi başka bir akut neden olmaksızın gelişen nöbetlerdir. Diğer grup ise ağırlıklı olarak kalıtsal etyolojinin düşünüldüğü idiyopatik epileptik sendromlardan oluşmaktadır [ CITATION Lüd \l 1055 ].
2.5 Epilepside Patofizyoloji 2.5.1 Genetik
Genetik son yıllarda epilepsideki ilerlemelerin en heyecan verici alanlarından biri olmuştur. Pek çok epilepsi sendromunun temelinin heredite olduğundan uzun zaman şüphelenilmesine rağmen moleküler genetik defektlerin tespitindeki ilerlemeler yavaş olmuştur. Epilepsili hastaların yaklaşık %40’ının etyolojisinde genetik katkıdan sözedilir [ CITATION Gre3 \l 1055 \m Ber5]. Nöronlardaki genetik kontrol dolaylı veya dolaysız olabileceğinden sınıflandırmaya yönelik çeşitli girişimlerde bulunulmuştur. Kalıtım mekanizmaları göz önüne alınarak gerçekleştirilen sınıflamada üç ana grup bulunmaktadır. Bunlar mendelyen hastalıklar, mendelyen olmayan-kompleks hastalıklar ve kromozomal hastalıklardır. Bir başka ayrım ise, tekrarlayan nöbetlerin çeşitli semptomları olan nörolojik hastalığın bir parçası olarak ortaya çıktığı epilepsiler ile tekrarlayan nöbetlerin nörolojik ve kognitif olarak tamamen normal kişilerde ortaya çıktığı epilepsileri belirtmeye yöneliktir [ CITATION Gar \l 1055 ].
2.5.2 Kortikal gelişimsel malformasyonlar
Kortikal gelişimsel malformasyonlar (KGM) çocuklarda mental-motor gerilik, epilepsi ve diğer nörolojik bozukluklarının önemli nedenleri arasındadır ve gelişen nöroradyolojik yöntemlerle tanınma sıklığı giderek artmaktadır. KGM’lerın sıklığı konusundaki bilgiler sınırlıdır ve insidansı bilinmemektedir[ CITATION Whi \l 1055 ]. Nedenleri tam bilinmemekle birlikte gelişen beyinin genetik ve çevresel faktörlere genel bir yanıtı olarak değerlendirilmiştir. Çevresel faktörlerin gebeliğin 16. haftasından önce nöroblast migrasyonunu etkilediği, ayrıca birçok nöronal migrasyon bozukluğunun genetik kaynağı olduğu bilinmektedir [47-49].
Klinik bulgular etkilenen alanın fonksiyonuna bağlı olarak değişkendir. Epilepsi, motormental gecikme ve fokal nörolojik sorunlar en önemli klinik bulgulardır. Epilepsi lezyonun yayılımına bağlı olarak parsiyel veya jeneralize ataklardan oluşur. Nöbetler sıklıkla yaşamın erken dönemlerinde görülmekle birlikte, hastaların hepsinde nöbet olmayabilir ve antiepileptik ilaçlara farklı yanıtlar alınabilir [ CITATION Whi \l 1055 \m Koe]. Motor bulgular orta derecede hemiplejiden ağır atonik diplejiye kadar; mental bulgular normal zekâ veya hafif öğrenme güçlüğünden ağır zekâ geriliğine kadar değişken olabilir [CITATION Wyl \l 1055 ]. Diffüz bozukluğu olan hastalar erken bulgu verir ve kötü gidişlidir. Sıklıkla mikrosefali eşlik edebilir. Tek taraflı fokal bozukluğu olan hastalar ise hafif motor, bilişsel ve konuşma problemleri gösterirler [ CITATION Whi \l 1055 \m Koe \m Kuz]. Elektroensefalografi (EEG) tanıya yardımcıdır, ancak bulgular spesifik değildir. Hastaların %75’inde kortikal displazi nedeniyle oluşan epilepsilerin tanısı için faydalıdır [ CITATION Koe \l 1055 ]. İki EEG patern tanımlanmıştır: [ CITATION Whi \l 1055 ] Spesifik yüksek amplitütlü ritmik hızlı aktivite, [ CITATION Hay1 \l 1055 ] düşük amplitüdlü fokal interiktal keskin veya diken dalga, zemin aktivitesi amplitüdünde azalma, asimetrik uyku iğcikleri, tek taraflı elektrodekremental patern şeklindedir [ CITATION Whi \l 1055 \m Koe]. Klinik nöbet tanımlanamayan hastalarda da EEG’de epileptik bozukluklar saptanabilir. Bu nedenle klinik nöbet olmasa da EEG kaydı yapılmalıdır [ CITATION Gün \l 1055 ]. Manyetik rezonans görüntüleme (MRG) kortikal displazilerin tanısında değerli bir yöntemdir ve bozuklukların %50-70’inin tanınmasını sağlamaktadır. Volümetrik MRG kullanılabilir ve en uygun anatomik değerlendirme için T1 ağırlıklı serilerde devamlı
ince kesit görüntüler gerekir [ CITATION Whi \l 1055 ]. Çalışmalarda anormal MRG bulguları klinik-EEG bilgileri ile %84 uygunluk göstermiştir [ CITATION Kuz1 \l 1055 ].
2.5.3 Serebral Palsi
Serebral Palsi (SP), gelişmekte olan beyinde ilerleyici olmayan bir lezyon sonucu gelişen ancak yaşla değişebilen aktivite limitasyonuna yol açan, kalıcı motor işlev, postür ve hareket gelişim bozukluğudur. Bu motor bozukluğa duysal, bilişsel, iletişim, algılama, epilepsi, davranış bozuklukları ve ikincil kas iskelet sorunları eşlik edebilir[ CITATION Ros1 \l 1055 ]. SP tablosu doğum öncesinde, doğum sırasında ve doğum sonrası erken dönemde oluşan beyin lezyonlarında görülür. Beynin erken gelişim dönemi ilk 18 ay olmakla birlikte 6 yaşa kadar oluşan ve ilerleyici olmayan beyin lezyonlarının tümü SP olarak adlandırılır [ CITATION Yal2 \l 1055 ].
Aslında yaşın üst sınırı tam olarak belli değildir [ CITATION Muk \l 1055 \m Bax]. Serebral palsili vakaların %30-40’ında etiyoloji bilinmemekle birlikte, değişik zamanlarda oluşan faktörlerin serebral palsi için daha sonra risk faktörü olduğu düşünülmektedir [ CITATION Dia2 \l 1055 ].
2.5.4 Hipokampal Skleroz
Hipokampal skleroz ve Mesial temporal lob epilepsisi (MTLE), hipokampal patoloji altında tanımlanan ve en sık görülen epileptik hastalık/sendromlardan biridir. Habituel hipokampal nöbetler tipik olarak geç çocukluk ve erken adolesan dönemde, çoğunlukla 4 ve 16 yaş arasında başlar [ CITATION ILA \l 1055 \m Eng1]. HS-MTLE, temporal lobun epilepsilerinin diğer formlarına göre daha erken başlar [ CITATION ILA \l 1055 ].
Hipokampal skleroza bağlı mesial temporal lobe epilepsisi (HS-MTLE) daha sık görülen epileptik hastalıklardan olmasına rağmen kesin insidansı ve prevalansı bilinmemektedir. Muhtemelen epilepsili hastaların % 20’si ve MTLE’li hastaların %65’ini oluşturmaktadır [ CITATION Bab \l 1055 ]. HS-MTLE hastalarda genellikle Initial Precipitating Injury (IPI) hikâyesi vardır. Bebeklik ve çocukluk çağında görülen febril nöbetler en sık risk faktörüdür. HS-MTLE ile yüksek oranda beraber görülen diğer faktörler travma hikayesi [ CITATION Cav \l 1055 ], perinatal
komplikasyonlar [CITATION Sag \m Bur1 \l 1055 ], hipoksik iskemik hasarlar veya SSS enfeksiyonlarıdır [ CITATION Mar2 \l 1055 ].
Klasik olarak habitüel nöbetler, IPI sonrası latent periodu takiben başlar. Bununla birlikte bazı hastalarda IPI tanımlanmamış ya da habitüel nöbetler, IPI sonrası hemen başlamıştır [ CITATION ILA \l 1055 ]. Hastaların nöbetleri yıllarca kontrol altındayken, erken yetişkinlikte nöbetler antiepileptik tedaviye dirençli hale gelir. Sıklıkla basit ve kompleks parsiyel nöbetler izlenirken sekonder jeneralize nöbetlerin daha az görüldüğü bilinmektedir [ CITATION Akb \l 1055 ].
2.5.5 Postenfektif epilepsi
Merkezi Sinir Sistemi enfeksiyonu geçiren hastaların %5’inde daha sonraki dönemde epilepsi gelişebilmektedir [ CITATION Rib \l 1055 ]. Bu risk bakteriyel menenjit ve Herpes ensefaliti geçiren hastalarda daha yüksektir.
2.5.6 Akut Beyin Hasarı Sonrası Nöbetler ve Epilepsi
Kafa travması sonrası çocukların yaklaşık %3-10'u 24 saat içinde erken post-travmatik nöbet geçirir. Basit kafa travmasından sonra nöbet geçiren çocuklarda prognoz daha iyidir ve geç dönemdeki nöbetlerle ilişkili değildir. Fokal nörolojik semptomlar, deprese kafatası kırığı, beyin ödemi ve akut subdural hematom yüksek riskle ilişkilidir. Beş yaş altında olan çocuklarda SE riski yüksektir [ CITATION Ann1 \l 1055 ].
2.6 Epilepsilerin Sınıflandırılması
Epilepsi çeşitli nedenlerle ve belirtilerle ortaya çıkan heterojen bir grup bozukluktan oluşur. Bugün için uluslararası olarak kabul edilen iki klasifikasyon sistemi kullanılmaktadır. Uluslararası Epilepsi ile Savaş Derneği (ILAE, İnternational League Against Epilepsy) 1969 yılında bir sınıflandırma yapmış ve 1981 yılında bu sınıflandırmayı yeniden düzenleyerek yayınlamıştır. Bu sınıflandırmaya göre nöbetler parsiyel, jeneralize ve sınıflandırılamayan nöbetler şeklinde klasifiye edilmiştir [ CITATION Wil2 \l 1055 \m Wol1]. Jeneralize nöbet; başlangıçtan itibaren simetrik ve senkron olarak tüm korteksi tutan nöbetlere denir. Parsiyel nöbet; korteksin sınırlı bir alanından kaynaklanan nöbetlere denir. Basit ve
kompleks parsiyel nöbet arasındaki fark, kompleks parsiyel nöbette bilincin kapalı olmasıdır [ CITATION İbr \l 1055 ].
Tablo 1: Epilepsilerin klinik ve elektroensefalografik sınıflaması [73-75] I. Parsiyel (fokal, lokal) nöbetler
A. Basit parsiyel nöbetler 1. Motor semptomlu
a. Fokal motor b. Yayılan fokal motor c. Verzif d. Postural e. Fonatuvar 2. Somatosensoryel semptomlu a. Somatosensoryel b. Vizüel c. Odituvar d. Olfaktör e. Gustatuvar f. Vertigo hissi 3. Psişik semptomlu a. Disfazik b. Dimnezik c. Kognitif d. Affektif e. İllüzyonlar f. Hallüsinasyonlar 4. 4.Otonomik semptomlular B. Kompleks parsiyel nöbetler
1. Basit parsiyel başlangıçlı
a. Basit parsiyel başlayıp bilinç kaybı olan b. Otomatizmlerle giden
a. Sadece bilinç bozukluğu ile giden b. Otomatizmlerle giden
C. Sekonder jeneralize nöbete dönüşen
1. Basit parsiyel nöbetin jeneralize nöbete dönüşmesi 2. Kompleks parsiyel nöbetin jeneralize nöbete dönüşmesi
3. Basit parsiyel nöbetin önce komplekse sonra jeneralize nöbete dönüşmesi
II. Jeneralize nöbetler A. Absans nöbetleri
1.Tipik absans
a. Sadece bilinç bozukluğu ile giden b. Hafif klonik komponentli
c. Atonik komponentli d. Tonik komponentli e. Otomatizmli
f. Otonomik komponentli 2.Atipik absans
a. Tonus değişikliği belirgin olan
b. Başlangıç ve/veya sonlanmanın ani olmaması B. Myoklonik nöbetler
C. Klonik nöbetler D. Tonik nöbetler
E. Tonik – klonik nöbetler F. Atonik nöbetler
III. Sınıflandırılamayan nöbetler
2.6.1 Parsiyel Nöbetler
Parsiyel nöbetlerde klinik ve elektrografik belirtiler, nöbetin başlangıcının bir serebral hemisferin sınırlı bir bölgesindeki nöronların aktivasyonundan kaynaklandığını göstermektedir. Parsiyel nöbetler yayılarak jeneralize tonik-klonik nöbetlere dönüşebilirler. Parsiyel nöbetler; basit parsiyel nöbetler, kompleks parsiyel nöbetler ve jeneralize hale gelen parsiyel nöbetler olmak üzere üç gruba ayrılırlar;
Basit parsiyel nöbetler; Beynin diğer bölgelerine yayılmayıp sadece bir bölgesiyle sınırlıdırlar. Hastada duyusal bozukluklar gözlenebilir. Nöbetler karıncalanma, uyuşma, ani şok tarzında ağrı, garip duyular ve beden imajının bozulması şeklinde ortaya çıkar. Hastalarda bilinç kaybı görülmez ve her yaşta görülebilir.
Kompleks parsiyel nöbetler; Kısa süreli motor nöbet ve yine kısa süren bir konfüzyon dönemi ile şekillenir. Zihinsel işlevlerde bozulma ve bilinç kaybıyla oluşur.
Jeneralize hale gelen parsiyel nöbetler; Basit parsiyel ya da kompleks parsiyel olarak başlayıp sekonder yayılımla jeneralize hale gelebilirler. Gerek kompleks parsiyel nöbetler de gerekse sekonder yayılımlı jeneralize nöbetlerde, hasta nöbetin geleceğini öncü bir belirti ile hisseder [76-78].
2.6.2 Jeneralize Nöbetler (Konvülzif ya da Non-Konvülzif)
Jeneralize başlangıçlı epilepsiler bir bölgeden başlar fakat hızla yayılarak beynin her iki hemisferinde de elektriksel uyarılara neden olurlar. Hastalarda ani bilinç kaybı görülür. Motor belirtiler iki taraflı olur. Jeneralize nöbetler; absans nöbetler, myoklonik nöbetler, klonik nöbetler, tonik nöbetler, tonik-klonik nöbetler ve atonik nöbetler olmak üzere alt gruplara ayrılırlar.
2.6.3 Absans Nöbetler
Aniden başlayıp aniden sonlanan bu nöbetlerde, hasta devam etmekte olduğu aktivitelerini keser ve anlamsız bakışlarla birkaç saniye ile yarım dakika süreli hareketsiz kaldıktan sonra hiçbir postikal belirti olmaksızın aktivitesine devam eder. Nöbet sırasında hasta konuşamama, gözlerde yukarı kayma, göz kapaklarında kloniler, otomatizmalar, başın öne düşmesi şeklinde atonik; başın retropulsiyonu şeklinde klonik komponentler de olabilir. Göz kapaklarında, ağız kenarlarında, nadiren baş ve omuzlarda saniyede 3 frekanslı ritmik myoklonik hareketler görünebilir [79-81]. Petit mal adı verilen tipik absans nöbetlerinin ana belirtisi 5-20 saniye kadar süren bilinç kaybıdır. Genellikle ilkokul çağında görülen bu nöbetler çok sık tekrarlanır [ CITATION Kay \l 1055 \m Epi].
2.6.4 Myoklonik Nöbetler
Myoklonus, senkron veya multifokal olarak yüz veya ekstremitlerde görülen şimşekvari ani kas kasılmalarıdır [ CITATION Ayg \l 1055 ]. Bu nöbetlerin jeneralize olabileceği gibi yüze, gövdeye ya da ekstremitelere lokalize kalabilir. Myoklonikler sıklıkla titreme, sıçrama, atma olarak tanımlarlar ve genellikle uyanma sırasında ortaya çıkar [ CITATION Kay \l 1055 \m Epi].
2.6.5 Klonik Nöbetler
Daha uzun ve hızla tekrarlayan myoklonik kasılmalardan meydana gelir. Klonik hareketler nispeten küçük amplitüdlü ve çok hızlıdırlar, bütün vücut katılımlı ve şuur tutulumu olur [ CITATION Kay \l 1055 ].
2.6.6 Tonik Nöbetler
Genellikle gözlerin ve başın bir yöne deviasyonu ile başlar ve tüm vücudun deviasyonu şeklinde ilerler. Yüzün renginde solukluk ve belirgin bir siyanoz gelişir, siyanoz devam ettikçe pupiller midriyatikleşir [ CITATION Kay \l 1055 ].
2.6.7 Tonik–Klonik Nöbetler
Grand mal olarak da tanımlanan ve en sık karşılaşılan jeneralize nöbet tipidir. Nöbetin doğrudan deşarjının mezo-diansefalik bölgeden çıktığı düşünülmektedir [ CITATION Akm4 \l 1055 \m Epi]. Nöbet öncesinde genelde aura olmaz, önce bilinç kaybı ve hemen ardından tonik sonra klonik kasılmalar olur. Ani tonik bir kas kontraksiyoni ile başlayan nöbetler sırasında solunum kaslarının da başlangıçta kasılması ile epileptik bir çığlık da duyulabilir [ CITATION Kay \l 1055 \m Epi \m Bak2]. Tonik fazda hasta yere düşüp kendini yaralayabilir. Bu fazda hasta kaskatı kesilmiş, solunum durmuş bu yüzden morarmış ve siyanoz gelişmiştir. Dil ısırılabilir ve dilde yaralanma sonucu ağızdan kan gelebilir, bazende ağızdan köpük veya salya gelebilir; tonik dönemi takiben klonik faz gelişir ve bu dönemde ekstremitlerde ritmik, istemsiz atmalar izlenir ve kloniler arasında solunum hareketleri başlar [79-82]. Buna rağmen yeterli bir solunum henüz sağlanamadığı için siyanoz devam etmektedir. Otonom sinir sistem uyarıldığı için; çarpıntı, hipertansiyon, terleme ve yüz kızarması gibi belirtiler ortaya çıkar. Nöbetin sonunda hasta derin bir nefes alır ve tüm vücudu gevşemiş olarak derin bir koma hali ile yatar. 15- 30 dakika arasında
süren bu postiktal dönemden sonra şuur yavaşça açılırken, hasta kendisini yorgun ve halsiz hissetmektedir [ CITATION Kay \l 1055 \m Epi].
2.6.8 Atonik Nöbetler
Tonus azalması, çenenin gevşemesi ile birlikte boyun düşmesi, bir ekstremitenin düşmesi gibi klinik tablolara neden olabileceği gibi tüm vücut kaslarını etkileyerek hastanın yere düşmesine neden olabilir. Ani düşmelere neden olabildiklerinden en sık baş ve yüz travmalarına neden olan nöbet tipidir [ CITATION Kar5 \l 1055 \m Ayg].
2.6.9 Sınıflandırılamayan Nöbetler
Yetersiz bilgi nedeni ile belirlenemeyen veya yukarıda tanımlanan nöbetlerden farklı özellik gösteren nöbetlerdir, yenidoğan nöbetleri örnek verilebilir [ CITATION Kay \l 1055 \m Epi].
2.7 Epilepside Tanı
Tanıda öykü en önemli yol göstericidir. Öykü aileden ve çocuktan, mümkün olduğu kadar da, nöbeti gören kişiden alınır. Özellikle nöbet sırasında çocuğun hissettikleri nöbet tipinin tanımlanmasında çok önemlidir. Öykü gelişim basamaklarını, ilaç kullanımını, nöbetlerin çocuk ve aile üzerine olan etkilerini içermelidir. Nöbetlerin tanımlanması için ilk baştaki iktal belirtiler, tüm nöbet, postiktal durum, tetikleyen faktörler sorgulanmalıdır. Anne babalardan nöbetleri taklit etmeleri ya da videoya çekmeleri istenmelidir. Klinik incelemede nörolojik, deri ve göz bulgularına dikkat edilmeli, baş çevresi ölçülmelidir. Deride hipo-hiperpigmente lekeler, hemanjiomlar, aşırı kıllı bölgeler, göz bulguları, kulak deformiteleri, organomegali, genital anormallikler, ekstremite anormallikleri not edilmelidir. Bilişsel ve sosyal gelişim, kaba ve motor kapasiteleri, refleksler, serebellar bulgular, yürüme ve konuşma anormallikleri incelenmelidir [ CITATION Cam3 \l 1055 \m Miz].
EEG paroksismal anormallikleri gösterebilir. Bununla birlikte, tanı tamamen EEG’ye dayalı değildir. Sağlıklı çocukların %5-8’inde interiktal EEG’de anormallikler gözlenir. Uyku EEG’si rutin EEG pozitifliğini %60’dan %90’a çıkarır. Aralıklı fotik stimulasyon ve hiperventilasyon çocuklarda gereklidir. Video EEG
kayıtları, eş zamanlı EEG, elektromiyogram, elektrokardiyogram, respirogram ve elektro-okülogram kompleks klinik belirtileri anlamada çok önemlidir. Klinik öykü inandırıcı ise interiktal EEG’nin normal olması epilepsiyi dışlamaz [ CITATION Cam3 \l 1055 \m Miz].
Epileptogenez, tekrarlayıcı spontan nöbetlerin oluştuğu uzun süreli beyin transformasyonudur. Normal bir beynin zaman içinde bir dizi hücresel-moleküler, yapısal ve/veya fonksiyonel değişikliklere maruz kalarak epileptik bir beyin haline dönüşmesi, kalıcı bir şekilde ve spontan olarak nöbet oluşturabilme özelliği kazanması sürecini ifade eder. Beynin fokal bir bölgesini (parsiyel epilepsi) veya tüm beyni (jeneralize epilepsi) içerebilir. Epileptogenez mekanizması ilerleyici bir süreçtir, başlangıç hasarını takiben sessiz bir dönem oluşur. Takiben belli bir süre sonra spontan nöbetler ortaya çıkar. Bu dönemlerde yaş, cins, genetik faktörlerin etkisiyle hücre ölümü, aksonlarda filizlenme, sinaptik reorganizasyon, farklı tipteki lokal reseptörlerin özelliklerinde değişiklikler meydana gelir. Tüm bu süreç günler-aylar veya yıllar içinde gelişir (Şekil 1). Geçmişte epileptogenezin kronik bir süreç olduğu düşünülmekteydi. Son yıllarda yapılan çalışmalar akut epileptogenezin de varlığını ortaya koymuştur. Akut epileptogenez dakikalar veya saatler içinde gelişir ve geri dönüşlü olabilir. Epileptogenez değişik mekanizmalarla oluşabilir. Genel olarak bunlar genetik ve edinsel mekanizmalardır [ CITATION htt \l 1055 ].
Bugün için, idiyopatik epilepsi (İE) sendromlarıyla ilişkili olduğu gösterilmiş onu aşkın iyon kanal alt ünitesi gen mutasyonu vardır. Bu hastalıkların ortak özelliği voltaj veya ligand kapılı kanal genlerindeki mutasyonlara bağlı olmasıdır. Dolayısıyla epileptogenez sürecinin kanal patolojilerine bağlı olduğu düşünülmektedir. Farklı dokularda, kanal ekspresyonundan sorumlu spesifik genler vardır ve inhibitör ve eksitatör ağlar kompleks bir iletişime yol açar. Aksonal ileti voltaj kapılı kanallarla (aksiyon potansiyeli), sinyal iletimi ise ligand kapılı kanallarla sağlanır (sinaptik transmisyon). Ancak son yıllarda iyon kanallarından bağımsız bazı genlerin de epilepsiye neden olabildiği yani noniyonik mekanizmaların varlığı genetik çalışmalarla kanıtlanmıştır [ CITATION htt \l 1055 ].
Şekil 1: Epileptogenez gelişim şeması [ CITATION htt \l 1055 ]. 2.8 Epilepside Tedavi
Çocukluk çağında epilepsi tedavisine genel yaklaşımda ilk kural atağın gerçekten epileptik bir nöbet olup olmadığının ortaya konmasıdır. Çünkü çocukluk ya da adolesan dönemde görülen senkop, konversiyon, tik bozuklukları, gece terörü, migren, benign uyku miyoklonileri, soluk tutma atakları, benign paroksismal vertigo gibi durumların klinisyenlerce bile epileptik nöbetler ile karıştırılması mümkündür. Aileden iyi öykü alınmalı, olanak varsa nöbetler gözlenmeli ya da video kayıtları izlenmeli, kuşkulu durumlarda EEG ve laboratuvar incelemeleri ile tanıya gidilmeye çalışılmalıdır. Olay sırasında EEG kaydının alınıp video görüntüsünün de kaydedildiği video EEG yöntemi bu gibi kuşkulu durumların aydınlatılmasında en yol gösterici metoddur. EEG epilepsi tanı ve izleminde vazgeçilmez bir yöntemdir. Eğer nöbet kaydedildi ise tanı kesindir. Ancak çocukların çoğu ender nöbet geçirir ve bunun kaydedilmesi güçtür. Çoğu EEG kaydı interiktal dönemi yansıtmaktadır. Bu durumda çocuk epileptik bile olsa EEG normal olabilmekte, ayrıca normal popülasyonda da EEG anormalliklerine rastlanabilmektedir. Epilepsi tedavisinde bu durum göz önünde bulundurulmalı ve herhangi bir nöbet belirtisi olmaksızın öykü,
muayene ve diğer incelemeler dikkate alınmadan yalnız EEG bulguları ile antiepileptik tedaviye başlanmamalıdır. Benzer şekilde epilepsi tanısı görüntüleme yöntemlerine göre de konmamalıdır [88-90].
Genel bir bakış açısı olarak halen çocukluk yaş grubunda jeneralize epilepsi ve epileptik sendromlar için önerilen antiepileptik ilaç valproik asit, parsiyel epilepsi ve epileptik sendromlar için önerilen antiepileptik ilaç ise karbamazepindir. Miyokloni ve absans nöbetleriyle seyreden sendromlarda valproat ilk seçenektir. Karbamazepinin miyoklonik ve tipik absans nöbetleri tetikleyebileceği unutulmamalı ve bu ilaç juvenil miyoklonik nöbetlerde kullanılmamalıdır. Infantil spazmlarla seyreden ve süt çocukluğunun epileptik sendromlarından biri olan West sendromunun tedavisinde adrenokortikotropik hormon (ACTH) veya vigabatrin ilk tercih edilecek ilaçlardır. Fenobarbital ve fenitoin gibi ilaçlar özellikle bilişsel fonksiyonlar ve davranışlar üzerindeki yan etkileri nedeniyle çocukluk çağı epilepsisinde ilk seçenek ilaçlar olarak tercih edilmemektedir. Ancak diğer ilaçlarla kontrol altına alınamayan ve nöbet kontrolünün önemli olduğu durumlarda ve fenobarbitalin yenidoğan nöbetlerinde kullanılması önerilmektedir. İlaç toksisitesini en azda tutmak için tedaviye tek ilaçla başlanmalı, hangi ilaçla başlanırsa başlansın doza bağlı herhangi bir yan etkiden kaçınmak için en düşük etkili dozla başlanmalı, doz çocuğun vücut ağırlığına göre hedef idame dozuna ve etkin plazma seviyesine ulaşılana kadar yavaşça arttırılmalıdır. Her ilacın etkili ve düzenli plazma düzeyine ulaşması için belli bir süre geçmesi gereklidir. Bu nedenle ilaç dozu ve tipi sık değiştirilmemeli, politerapi için acele edilmemelidir. Her ilacın dozu maksimum tolere edilebilen doza ulaşılmadan ikinci bir ilaç denenmemelidir. İlaçların aniden kesilmesi status epileptikusun en sık nedenidir. Bu durum aile ve hastaya önemle anlatılmalıdır. Bir antiepileptik ilacın etkinliğini değerlendirmek için tedaviden önceki ve tedavi sırasındaki nöbet sıklığı ve şiddetinin çok iyi not edilmiş olması gerekir. Ayrıca her antiepileptik ilacın kanda kararlı seviyeye ulaşması için en az beş yarı ömür süresi kadar zaman geçmiş olması gereklidir. Bu süre dolmadan ilacın etkin olup olmadığı ile ilgili erken karar verilmemelidir [ CITATION Shi3 \l 1055 \m Gue].
2.8.1 Antiepileptik İlaçlar
Günümüzde yirmibeş civarında AEİ tedavide kullanılmaktadır, Antiepileptik tedavi, nöbetlerin kontrol altına alınmasını sağlamakta, ancak nedeni ortadan kaldırmamaktadır. Bu nedenle tedavi süresini kesin olarak belirlemek zordur, epilepsi tipinin en iyi huylu türlerinde bile ilaç kesme kararı için en az iki yıllık nöbetsiz bir dönem beklenmektedir [93-95]. Epilepsi tanısı alan hastaların %70'i bir ile beş yıl arasında remisyona girmektedir [ CITATION Bro6 \l 1055 \m Cam5]. Tedavi ile remisyona giren bu hasta grubunun üçte ikisinde ise relaps olmadan ilaç tedavisi sonlandırılabilmektedir [ CITATION Ber6 \l 1055 ]. Bu nedenle, epilepsi eskiden sanıldığı gibi ilerleyici, yasam boyu devam eden bir hastalık olmaktan çıkmış, tedavi edilebilir bir durum olduğu ve %50'sinde birkaç yıl içerisinde epileptik atakların sonlandığı ve bir daha tedavi gereksiniminin olmadığı anlaşılmıştır [ CITATION Ber7 \l 1055 ]. Günümüze kadar epileptik aktivitenin oluşmasını önleyecek ilaçlar geliştirilmemiş olmasına karşın nöronların uyarılma gücünü azaltıp, epileptik aktivitenin yayılımını etkileyen AEİ’ler kullanılmaktadır [ CITATION Por \l 1055 ]. Epilepsi tedavisinde uygun ilaç seçimi nöbet tipi, epilepsi sınıflamasındaki yeri, hastanın yaşı, hastanın başka bir kronik hastalığının olup olmadığı, kullandığı diğer ilaçlar, ilacın yan etki profili gibi birçok faktöre bağlıdır [ CITATION Arz1 \l 1055 ]. Kullanımdaki ilaçlar, nöbet kontrol gücü, etkinlik süresi, etkinliğin kalıcılığı ve etkin olduğu nöbet tiplerinin sayısına göre major ve minor AEİ’ler olmak üzere iki ana başlık altında toplanırlar [ CITATION Ays \l 1055 ].
Major ilaçlar: Fenobarbital, difenilhidantoin, karbamazepin ve valproat. Minor ilaçlar: Diazepam, clonazepam, lorezepam, etosuksimit ve sultiam. Yeni ilaçlar: Vigabatrin, gabapentin, lamotrijin, felbamat, zonizamid, levatiracetam, tiagabine, topiramate, okskarbazepin.
Tablo 2: Nöbet tiplerine göre tercih edilecek AEİ [102-104]
Nöbet Tipi İlk Tercih AEİ İkinci Tercih AEİ
A- Parsiyel Nöbetler
Basit parsiyel CBZ Gabapentin
Kompleks parsiyel OXC Lamotrijin
Sekonder jeneralize Fenitoin VPA Fenobarbital/primid Asetezolamid Vigabatrin B- Jeneralize Nöbetler Absans VPA Etosüksimit Klonazepam Lamotrijin
Atipik Absans VPA Lamotrijin
Fenobarbital Fenitoin
Tonik klonik nöbetler VPA
CBZ Fenitoin
Lamotrijin
Fenobarbital/primidon
Klonik nöbetler VPA
CBZ Fenitoin
Fenobarbital/primidon Vigabatrin
Miyoklonik nöbetler VPA
Klonazepam
Lamotrijin
Fenobarbital/primidon Pirasetam
İnfantil Spazm ACTH
Klonazepam
Vigabatrin VPA Lennox Gastaut Sendromu VPA
Felbamat
Lamotrijin Klonazepam
Juvenil miyoklonik epilepsi VPA Klonazepam
Miyoklonik absans epilepsi VPA Etosüksimit
Lamotrijin
VPA: Valproik asit CBZ: Karbamazepin, OXC: Okskarbazepin, ACTH: Adrenokortikotropik hormon
2.8.2 Antiepileptik ilaçların etki mekanizmaları
Antiepileptik ilaçların etki mekanizmaları şunlardır [105-108].
1. Nöron membranında yer alan voltaja bağlı sodyum (Na) kanallarını bloke ederek, yüksek frekanslı tekrarlayıcı aksiyon potansiyellerinin ateşlenmesini önleyenler: Karbamazepin, fenitoin, lamotrijin, okskarbazepin, zonisamid, valproik asit.
2. GABA’ya (gama-aminobutirik asit) bağımlı inhibisyonu allosterik yolla arttıranlar: Fenobarbital, benzodiazepin, topiramat.
3. T- tipi kalsiyum kanal blokasyonu: Sinir sisteminde kalsiyum kanalları dendritler, hücre gövdesi ve sinir terminalleri olmak üzere geniş bir alana yayılmıştır. Bu kanallar Na, P ve Q tipi olmak üzere ayrılır ve sinir sonlanmalarındaki nörotransmiter salınımını sağlarlar. Özellikle talamusta yer alan, T- tipi kalsiyum kanalının absans tipi nöbet oluşumunda rol aldığı ve bu nedenle etosüksimid gibi antiepileptiklerin T tipi kalsiyum kanalını bloke ederek nöbeti engellediği düşünülmektedir.
4. GABA transaminaz inhibisyonu: Vigabatrin inhibitör nörotransmiter olan GABA analoğudur ve yıkımını sağlayan GABA transaminaz enzimini irreversibl olarak inhibe eder.
5. Eksitatör aminoasid olan glutamatın reseptörünü bloke ederek ya da bizzat glutamatın salınımını inhibe ederek etki edenler: Topiramat, lamotirijin. 6. Karbonik anhidraz enzim inhibisyonu: Topiramat, zonisamide
2.8.3 Antiepileptik İlaçlar ve Yan Etkileri
Fenobarbital: Parsiyel ve jeneralize nöbetlerde etkilidir. Özellikle febril konvülziyonlarda ve yenidoğan konvülziyonlarında ilk tercih edilen ilaçtır. Yan etkileri; sedasyon, ataksi, nistagmus, vertigo, akut psikotik ataklar, bulantı, kusma, döküntü, hiperaktivite, uzun dönemde folik asit, D ve K vitaminlerinde eksiklik, aplastik anemi ve agranülositoz olarak bildirilmiştir [ CITATION Kay2 \l 1055 ].
Karbamazepin: Absans ve myoklonik nöbetler hariç, başta kompleks parsiyel nöbetler olmak üzere parsiyel nöbetlerde ve jeneralize tonik-klonik nöbetlerde etkilidir. En sık görülen yan etkileri; bulantı, kusma, dispepsi, karın ağrısı, iştahsızlık, uyuşukluk, ataksi, baş dönmesi, çift görme, görme bulanıklığı ve nistagmus, antikolinerjik etkisine bağlı ağızda kuruluk, midriyazis, yakın görmede bozulma, idrar retansiyonu olup, ilaç alanların yaklaşık %5’inde eritroderma, eksfoliyatif dermatit, toksik püstüloderma, sistemik lupus eritematozus benzeri reaksiyon, Stevens-Johnson sendromu ve toksik epidermal nekroliz gibi ciddi cilt lezyonlarına neden olabilir. Dozla ilişkisiz jeneralize lenfadenopati, lökopeni, trombositopeni, agranülositoz ve aplastik anemi görülebilir [ CITATION Kay2 \l 1055 \m Baz].
Okskarbazepin: Karbamezapinin 10 keto analoğudur. Karbamazepin gibi parsiyel başlangıçlı nöbetlerin tedavisinde monoterapi veya yardımcı tedavi olarak etkilidir. Karaciğerde, sitokrom P450 izoenzimlerinin bir kısmını indükler, bir kısmını da inhibe eder. Yan etkileri; sersemlik, ataksi, çift görme, baş ağrısı, mide bulantısı, amnezi ve vertigo olup nadir olarak asemptomatik hiponatremiye neden olur [ CITATION Kay2 \l 1055 \m Baz].
Lamotrijin: Parsiyel, primer generalize, absans, myoklonik, tonik epilepsilerde ve Lennoux-Gestaut sendromunda etkilidir. En önemli yan etkisi Steven-Johnson sendromuna yol açabilecek kadar ciddi cilt döküntüsü yapabilmesidir. Diğer yan etkileri; uykusuzluk, panik ataklar, baş dönmesi, nadir olarak çift görme ve ataksidir [ CITATION Fre \l 1055 ].
Topiramat: Parsiyel, juvenil myoklonik, primer jeneralize, absans ve atonik epilepsi ile Lennoux-Gestaut sendromunda etkilidir. Böbrek yoluyla atılır. Yan etkileri; sedasyon, konsantrasyon bozukluğu, iştah azalması, kilo kaybı, baş dönmesi, somnolans, konfüzyon, glokom, uyku bozuklukları ve nefrolitiazistir [ CITATION San1 \l 1055 \m Fre].
Levatirasetam: Parsiyel ve jeneralize nöbetlerde etkili olduğu gösterilmiştir. Diğer ilaçlarla etkileşimi olmayıp böbrekten atılmaktadır. Yan etkileri; sersemlik, uyku hali ve astenidir [ CITATION San1 \l 1055 \m Dec \m Fre].
Sodyum Valproat: Pek çok nöbet tipinde ve dirençli epilepsi sendromlarında etkilidir. En sık görülen yan etkileri [ CITATION Kay2 \l 1055 \m Baz]; bulantı, kusma, karın ağrısı, ishal olup karaciğerde doza bağımlı olarak geçici enzim yüksekliği ile birlikte hepatotoksisiteye neden olur. Nadir de olsa idyosenkratik olarak fatal hepatit yaptığı bildirilmiştir. Genellikle iki yaş altında çoklu ilaç tedavisi alan çocuklarda 1/ 500 sıklığında izlenir. Karaciğerde üre sentezini inhibe ederek amonyak düzeyinde geçici yükselmeler ya da ciddi ensefalopati tablosuna neden olabilir [ CITATION Kay2 \l 1055 ]. Hiperglisemi ile birlikte hiperinsulinizme yol açması, insulin ve proinsülin sekresyonunu artırması, karbonhidratlara karşı iştahın artması, enerji harcanmasının kısıtlanması, karnitin eksikliğine bağlı olarak leptin seviyesinin ve yağ asitlerinin beta oksidasyonunun azalması gibi mekanizmalar ile
kilo alımına neden olur [ CITATION Bit \l 1055 ]. Özellikle 20 yaşın altında bayan hastalarda daha sık olmak üzere polikistik over, hiperandrojenemi, menstrüel bozukluklar görülebilmektedir [ CITATION Meo \l 1055 ]. Benign esansiyel tipte tremor, artan dozlarda nistagmus ve dizartri yapabilir. Trombositopeni, trombosit foksiyon bozukluğu yaparak kanama zamanı uzamasına neden olabilir [ CITATION Kay2 \l 1055 \m Baz].
2.9 Status Epileptikus
2.9.1 Status Epileptikusun Tanımı
Epilepsi; beynin kortikal ve subkortikal bölgelerindeki nöronların uyarılabilirliğinde artma sonucu meydana gelen anormal bir elektrik yayılımı ile tekrarlayan nöbetlerin oluştuğu klinik tablodur. Nüfusun yaklaşık %1’ini etkilemektedir[ CITATION Kap2 \l 1055 ]. SE ilk defa 1903 yılında Clark ve Prout tarafından tanımlanmıştır[ CITATION Nai \l 1055 ]. Jeneralize konvülzif status epileptikus (JKSE); uzamış veya tekrarlayıcı nöbetler için kullanılan bir terimdir. 1981 Uluslararası Epilepsi ile Savaş Derneği’nin (ILAE) nöbetler sınıflandırmasında uzamış veya aralarda bilinç açılmadan tekrarlayan nöbetler olarak tanımlanmıştır[ CITATION Pro1 \l 1055 ]. Hopkins ve ark. kronik epileptik hastaların %1.3-1.6’sının hastalığın herhangi bir döneminde status tablosunun görülebileceği belirtilmektedir[ CITATION Hop \l 1055 ]. JKSE önceleri 30 dakikadan uzun süren nöbet veya nöbet aralarında bilincin açılmadığı nöbetler olarak tanımlanmıştır[ CITATION Mar3 \l 1055 ]. Konvülzif SE (KSE); günümüzde beş dakika veya daha fazla klinik ve/veya elektrografik nöbet aktivitesinin devam etmesi veya iki nöbet arasında bilincin açılmaması olarak tariflenmiştir[ CITATION Bro7 \l 1055 ]. Nonkonvülzif SE (NKSE); en az 30 dakika süren bilinç veya davranış değişikliği ile EEG görülen nöbet aktivitesidir. NKSE daha sıklıkla ileri yaşlarda görülmektedir. SE veya tek nöbet sonrası görülebilir. Komadaki hastalarda NKSE tanısı gecikebileceğinden dikkatli olunmalıdır[ CITATION Kap3 \l 1055 \m Gök]. Dirençli SE (DSE); hem konvülzif hem de non-konvülzif nöbetlerin klinik ve elektrografik olarak iki veya üç antiepileptiğe rağmen, durdurulamayan nöbetler için kullanılmaktadır[ CITATION Jag \l 1055 \m May1].
2.9.2 Status Epileptikus Epidemiyolojisi
Status epileptikus insidansı 18-23/100,000 civarındadır. Hindistan gibi ülkelerde epilepsi daha sık görüldüğünden SE insidansı da artmaktadır. Sosyoekonomik seviyesi düşük toplumlarda daha sık görülmektedir. SE insidansı ilk bir yaşta ve 60 yaşından sonra sıklığı artacak şekilde bimodal dağılım göstermektedir. Erkekler kadınlara göre daha sık etkilenmektedir [ CITATION Chi3 \l 1055 ].
Çocuklarda SE'nin %25’i yaşamın ilk yılında, % 85’i ise ilk beş yılında görülür. Yapılan iki çalışmada bir yaş altı infantlarda daha yüksek bir insidans saptanmıştır (135,2/100,000 ve 156/100,000) [ CITATION Nai1 \l 1055 ]. SE epilepsili çocuklarda sık görülür ve sıklığı %9,1 ile %27 arasında değişir[ CITATION Coe \l 1055 ].
Status epileptikuslu çocuklarda mortalite oranı erişkinlerden düşük olup, %6-30 arasında değişmektedir. Mortalite ve morbidite büyük oranda altta yatan etyolojik nedene bağlıdır. SE süresini uzatan yetersiz veya gecikmiş tedavi bu oranları yükseltir [ CITATION Lod1 \l 1055 ].
2.9.3 Status Epileptikus Etiyolojisi
Status epileptikus çok farklı sebeplerle ortaya çıkabilir. En sık sebepler; SSS enfeksiyonları, metabolik bozukluklar, akut intoksikasyonlar, antiepileptik ilacın ani kesilmesi veya tedaviye uyumsuzluktur [ CITATION Owe \l 1055 \m Kri]. Genel olarak dört gruba ayrılır;
1. Akut semptomatik (%52-72): Status epileptikusa sebep olan durum yeni oluşan bir patolojidir (Örneğin; serebrovasküler olay, SSS enfeksiyonları, metabolik anormallikler vb.).
2. Remote (Uzak) semptomatik (%20-31): Geçmişte meydana gelmiş bir olayın etkisiyle ortaya çıkan SE’dir (Örneğin; hipoksik iskemik ensefolapati, periventriküler lökomalazi, serebral dizgenezi vb.).
3. Febril SE (%25): Bazı kaynaklarda akut semptomatik SE arasında sayılmaktadır.
4. Kriptojenik (%3-15): Kriptojenik grupta altta yatan bir patoloji yüksek ihtimalle mevcuttur, ancak gösterilememiştir (Örneğin; nörolojik olarak gelişme geriliği olan, ancak etiyolojik incelemelerde herhangi bir sebep bulunamayan bir hastada görülen SE).
5. İdiopatik SE: Gelişimi ve yapılan tüm incelemeleri tamamen normal olan hastada ortaya çıkan SE’dir.
2.9.4 Status Epileptikus Sınıflaması
Atakların çoğunun statik olmaması, benzer olmayan sendromlarda klinik olarak benzer SE tiplerininin görülmesi ve bazı SE tiplerinin sadece spesifik sendromlarda görülmesi nedeniyle SE sınıflandırması zordur. Status epileptikus sınıflaması motor bulguların olup olmamasına, bunların tedavi ve mortalite oranlarına etkilerine göre yapılmıştır [ CITATION Sah7 \l 1055 ]. Hemen tüm epileptik nöbet tiplerinin SE tarzında belirmesi mümkündür. En basit sınıflama KSE ve NKSE şeklinde yapılabilir. Şu an kullanılan üç sınıflama (2001 ve 2006 yıllarında ILAE’nin ve 2005 yılında Luders ve arkadaşlarının yaptığı sınıflamalar) mevcuttur (Tablo 3-4-5).
Tablo 3: ILAE 2001 Status Epileptikus Sınflaması
I. Konvülzif Status Epileptikus II. Nonkonvülzif Status Epileptikus I.1. Jeneralize status epileptikus
Jeneralize tonik-klonik status epileptikus Klonik status epileptikus
Absans status epileptikus Tonik status epileptikus Miyoklonik status epileptikus I.2. Fokal status epileptikus
Kojevnikov’un “epilepsia partialis continua’sı” Aura kontinua
Limbik status epileptikus (psikomotor status) Hemiparezili hemikonvülzif status
II.1. Absans Tipik Atipik
II.2. Fokal status epileptikus Duysal semptomatoloji ile Afektif semptomatoloji ile
Kompleks parsiyel status epileptikus Uyku sırasında devamlı yavaş diken ve
Tablo 4: ILAE 2006 Status Epileptikus Sınıflaması Revizyonu
1. Epilepsia parsiyalis kontinua (Kojevnikov)
(Rasmussen ensefaliti, fokal lezyon, doğumsal metabolik hastalık) 2. SMA status epileptikusu
3. Aura kontinua
4. Diskognitif fokal SE (Kompleks parsiyel SE) (Meziyal, neokortikal)
5. Tonik klonik SE
6. Absans SE (Tipik/atipik, miyoklonik absans) 7. Miyoklonik SE
8. Tonik SE
9. Güç farkedilen (“Subtle”) SE
Tablo 5: Luders 2005 Status Epileptikusun Semiyolojik Sınıflaması
1. Aura statusu (somatosensoryal, görsel, işitsel, olfaktor, gustatuar, psişik, otonomik, abdominal)
2. Otonomik status
3. Diskognitif status (dialeptik, deliryum, afazik) 4. Motor
Basit (tonik, epileptik spazm, versif, miyoklonik, klonik, tonik-klonik) Kompleks (otomotor, hipermotor, jelastik)
5. Özel status tipleri (atonik, astatik,hipomotor, akinetik, negatif miyoklonik)
2.9.5 Konvülzif SE
Beş dakika veya daha fazla klinik ve/veya elektrografik nöbet aktivitesinin devam etmesi veya iki nöbet arasında bilincin açılmaması olarak tariflenmiştir. Karakteristik bulguları;
Jeneralize tonik-klonik ekstremite hareketleri
Mental durum değişikliği (Koma, letarji, konfüzyon)
Postiktal dönemde fokal nörolojik defisit görülebilmesi (Todd's paralizi; nöbeti takiben saatler veya günler süren nörolojik defisit)
Fokal motor SE ve epilepsia parsialis kontinua bu tanımları kapsamaz. 2.9.6 Nonkonvülzif SE
Nonkonvülzif status epileptikus yüksek morbidite ve mortalite nedeni ile önemli bir status epileptikus formu olmasına karşın, tanı konulabildiği zaman, tedavi edilebilen bir hastalıktır. Tanı konulan hasta sayısının, olması gerekenden daha az sayıda olduğu ileri sürülmektedir. Bu durum hastalığın tanısında yaşanan güçlüklere bağlanmaktadır. Bir popülasyon çalışmasında, her yıl 100.000 kişide 50 yeni olgunun
görüldüğü bildirilmiştir[ CITATION DeL1 \l 1055 ]. Klinik tabloya konfüzyonel durum ile birlikte, psikolojik ve davranışsal bulguların eşlik edebilmesi, tanıda kesin bir konsensus olmasa da EEG kriterlerinin ve antiepileptik tedaviye yanıtın belirleyici olması, tanıyı zorlaştıran önemli nedenlerdir[ CITATION Mag \l 1055 ]. 2.9.7 Status Epileptikus Patofizyolojisi
Kronik nöbetlerin status epileptikusa dönüşmesine neden olan biyokimyasal ve fizyopatolojik mekanizmalar tam olarak açıklığa kavuşturulamamıştır. Status epileptikus sistemik olduğu gibi beyinde de birtakım değişikliklere neden olur. Glutamat primer eksitatör nörotransmitter olup N-metil-D- aspartat (NMDA) reseptörü de dâhil olmak üzere depolarizasyonla aktive edilen birçok nöronal reseptöre bağlanır. Bunların sonucu olarak oluşan nöron içi kalsiyum girişi depolarizasyonu ve nöbetleri daha da artırır. Glutamat ayrıca sodyum ve kalsiyumun hücre içine girmesi için kanalları açan reseptörleri de aktive eder. Bu aşırı nörotransmisyon sonucunda daha fazla nöronal hasar oluşur. Gama amino butirik asit (GABA) ise çok sıklıkla beyinde inhibitör nörotransmitter olarak rol alır. Ancak aşırı miktarda artmış GABA uyarısı GABA A ve GABA B reseptörlerinin her ikisi üzerinde de aktivite artışına yol açar. Presinaptik yerleşimli GABA B reseptörleri GABA A reseptörlerini feedback mekanizmayla inhibe ederek paradoksal olarak nöbetlerin artmasına neden olurlar. Asetilkolin, adenosin ve nitrik oksiti de içine alan diğer nörotransmitterler, status epileptikusun başlama ve devamında önemli rol oynayabilirler [ CITATION Chi4 \l 1055 \m Swa]. Status epileptikusda ki nöron hasarı ve ölümü NMDA glutamat reseptörlerinin çok fazla olduğu limbik alanda belirgindir. Hücre içi kalsiyum artışı proteaz ve lipazı aktive ederek fetal hücre nekrozu, mitokondrial disfonksiyon ve hücre içi elementlerde yıkımla giden nöron ölümüne neden olurlar [ CITATION Chi4 \l 1055 \m Swa].
2.9.8 Status Epileptikusta Klinik
Hastalar jeneralize konvülzif SE’da bilinçleri kapalı halde klonik, tonik ya da tonik- klonik kasılmalar ile gelir. Nöbet süresi uzadıkça klinik bulgular belirsizleşir ve yüzde, kol ve bacaklarda silik kasılmalar şeklinde görülebilir. Bundan dolayı bu hastalar muayene edilirken çok dikkatli olunmalıdır. Bu dönemde de EEG’de iktal deşarjlar devam etmektedir. Hastada ki kasılmalar simetrik ya da asimetrik
olabilir. Belirgin motor aktiviteden belirsiz kasılmalara geçme, oluşan ağır ensefalopati sonucu motor iletimin bozulmasından dolayıdır. Klinik olarak durmuş fakat elektrografik olarak nöbetleri sürmekte olan hastalarda nörolojik zedelenmenin sürdüğü gösterildiğinden, bu zedelenmenin önüne geçilmesi için SE tedavisine devam edilmelidir [ CITATION Tre \l 1055 \m Low].
Uzamış SE’da sistemik etkiler belirginleşmektedir. Bu sistemik etkiler erken dönem ve geç dönem etkiler olarak ikiye ayrılabilir. Erken dönemde aşırı adrenalin ve noradrenalin salınımına bağlı olarak hipertansiyon, taşikardi, hiperglisemi, laktik asid yüksekliği görülebilir. Aşırı sempatik aktivite taşikardi ve ölümcül aritmilere neden olabilir. Hayvan çalışmalarında pulmoner vasküler direncin artması akciğer ödemine neden olmaktadır, insanlarda ise solunum sayısı ve tidal volüm değişiklikleri gözlenebilmektedir. SE süresi 30 dakikayı aşınca kan basıncı ve glukoz düşmeye başlar ve hipertermi ve solunum yetmezliği belirgin hale gelir [ CITATION Hes \l 1055 \m Bas1].
2.9.9 Status Epileptikusta Tedavi
Status epileptikuslu çocuğun tedavisi birbirini izleyen dört aşamada düzenlenmelidir [128, 138-140]:
1. Vital fonksiyonların sağlanması, sistemik komplikasyonların önlenmesi 2. Klinik ve elektrofizyolojik olarak konvülsiyon aktivitesinin sonlandırılması 3. Nedenin saptanması ve mümkünse tedavisi
![Şekil 1: Epileptogenez gelişim şeması [ CITATION htt \l 1055 ]. 2.8 Epilepside Tedavi](https://thumb-eu.123doks.com/thumbv2/9libnet/3363708.12022/27.892.223.733.126.568/şekil-epileptogenez-gelişim-şeması-citation-htt-epilepside-tedavi.webp)