T.C.
SELÇUK ÜNĠVERSĠTESĠ SAĞLIK BĠLĠMLERĠ ENSTĠTÜSÜ
MANYETĠK REZONANS GÖRÜNTÜLERĠNDE DĠSTAL FEMUR
ANATOMĠSĠNĠN ĠNCELENMESĠ
Mehmet SELÇUK
YÜKSEK LĠSANS TEZĠ
ANATOMĠ ANABĠLĠM DALI
DanıĢman
Prof. Dr. Nadire ÜNVER DOĞAN
ii i. ÖNSÖZ
Yüksek lisans eğitimimde, tez konusunun belirlenmesinde, planlanmasında ve uygulanmasında beni yönlendiren, bilgisini ve yardımını hiçbir zaman esirgemeyen, akademik hayatı ve hoĢgörülü kiĢiliği ile her zaman kendime örnek alacağım değerli danıĢman hocam, sayın Prof. Dr. Nadire ÜNVER DOĞAN’a,
Anatomi ve her konuda bilgi birikimi ile yoluma ıĢık tutan, engin bilgi ve tecrübesi ile her zaman örnek alacağım sayın hocam Prof. Dr. Ahmet Kağan KARABULUT’a,
Anatomi dersleri sırasında her zaman güler yüzlülüğü ile beni karĢılayan, öğretici kiĢiliği ve bilgisi ile desteğini hep yanımda hissettiğim sayın hocam Doç. Dr. Zeliha FAZLIOĞULLARI’na,
Tezimin radyolojik inceleme aĢamasında destek ve yardımlarını esirgemeyen, ölçümler aĢamasında değerli vaktini ayıran sayın hocam Yrd. Doç. Dr. Mehmet Öztürk’e,
Tezimi istatiksel olarak değerlendiren sayın hocam Yrd. Doç. Dr. Neriman AKDAM’a,
Lisansüstü eğitimimin her aĢamasında yardımlarını esirgemeyen Dr. Cihat GÜN, Ar. Gör. Dr. Ekrem SOLMAZ, Ar. Gör. Dr. Mehmet Cengiz TATAR’a,
Hayatımın her anında yanımda olduklarını bildiğim ve her zaman arkamda olduklarını hissettiğim sevgili annem NurĢen SELÇUK ve sevgili babam Mustafa SELÇUK’a, teĢekkür eder, saygılarımı sunarım.
iii ii. ĠÇĠNDEKĠLER
iii. SĠMGELER VE KISALTMALAR ... v
iv. ġEKĠLLER ... vi
v. ÇĠZELGELER ... viii
ÖZET ... ix
SUMMARY ... x
1. GĠRĠġ ... 1
1.1. Genel Kemik Yapı... 2
1.2. Alt Ekstremitenin Embriyolojik GeliĢimi ... 4
1.3. Alt Ekstremite Kemikleri ... 6
1.3.1. Os Coxae ... 7 1.3.2. Os Femur ... 8 1.3.3. Os Patellae ... 12 1.3.4. Os Tibia ... 13 1.3.5. Os Fibula ... 14 1.3.6. Ossa Pedis ... 15 1.4. Articulatio Genus ... 16
1.5. Femura YapıĢan Kaslar ... 21
1.5.1. Uyluğun Önündeki Kaslar ... 21
1.5.2. Uyluğun Ġç Tarafındaki Kaslar ... 24
1.5.3. Uyluğun Arka Tarafındaki Kaslar ... 26
1.5.3. Bacak Arka Tarafındaki Kaslar ... 27
1.6. Alt Ekstremitenin Arterleri ... 30
1.7. Alt Ekstremitenin Venleri ... 33
1.7.1. Alt Ekstremitenin Yüzeysel Venleri ... 33
1.7.2. Alt Ekstremitenin Derin Venleri ... 34
1.8. Alt Ekstremitenin Sinirleri ... 35
1.8.1. N. Femoralis ... 35
1.8.2. N. Obturatorius ... 36
1.8.3. N. Ġschiadicus ... 37
1.9. Alt Ekstremitenin Lenfatikleri ... 38
1.9.1. Yüzeysel Lenf Damarları ... 38
iv
1.10. Os Femur’un Kliniği ... 40
1.10.1. Coxa Vara ve Coxa Valga ... 40
1.10.2. Genu Valgum ve Genu Varum ... 40
1.10.3. Diz Protezi ... 41
1.10.4. Diz Ekleminde Menisküs Hasarı ve Yaralanması ... 43
1.10.5. Distal Femur Kırıkları ... 45
1.11. Manyetik Rezonans Görüntüleme ... 46
2.GEREÇ VE YÖNTEM ... 49
2.1. Aksiyal MR Üzerinde Yapılan Ölçümler ... 53
2.1.1. Ġnterkondiler GeniĢlik ... 53
2.1.2. Ġnterkondiler Yükseklik ... 53
2.1.3. Condylus Medialis GeniĢliği ... 54
2.1.4. Condylus Lateralis GeniĢliği ... 54
2.1.5. Epikondiler GeniĢlik ... 55
2.1.6. Condylus Medialis’in Anteroposterior Uzunluğu ... 55
2.1.7. Condylus Lateralis’in Anteroposterior Uzunluğu ... 56
2.2. Ġstatistik Hesaplamalarda Kullanılan Yöntemler ... 56
3. BULGULAR ... 57
3.1. Distal Femur Parametrelerinin Kadın ve Erkeklerde YaĢ Gruplarına Göre Değerlendirilmesi ... 58
3.2. Distal Femur Parametrelerinin Sağ-Sol Taraflara Göre Değerlendirilmesi ... 65
3.3. YaĢ Grupları Ġle Menisküs’ün Derecesi (grade) Arasındaki ĠliĢki... 69
4. TARTIġMA ... 73
5. SONUÇ ve ÖNERĠLER ... 84
6. KAYNAKLAR ... 86
v iii. SĠMGELER VE KISALTMALAR
A, a: Arteria. A, a: Arteriae. Art: Articulatio. AP: Anterior posterior. BT: Bilgisayarlı Tomografi. For: Foramen.
LCA: Ligamentum cruciatum anterior Lig: Ligamentum.
Ligg: Ligamenta. M, m: Muskulus. Mm: Muskuli.
MRG: Manyetik rezonans görüntüleme. N, n: Nervus.
Proc: Processus. R, r: Ramus. R, r: Rami.
TDA: Total diz artroplastisi. V, v: Vena.
vi iv. ġEKĠLLER
ġekil 1.1. Femur için 5 ossifiksyon merkezi ... 5
ġekil 1.2. Alt ekstremite kemikleri ... 6
ġekil 1.3. Os coxae ... 7
ġekil 1.4. Kolladiafizer açı... 8
ġekil 1.5. Os femoris, proksimal ucu, sağ; arka taraftan görünüĢ ... 9
ġekil 1.6. Corpus femoris ... 10
ġekil 1.7. Os femoris’in distal ucu, sağ dıĢ ve alt taraftan görünüĢ ... 11
ġekil 1.8. Os patellae ... 12
ġekil 1.9. Tibia, sağ; ön taraftan ve üst taraftan görünüĢ ... 13
ġekil 1.10. Fibula, sağ; iç taraftan ve dıĢ taraftan görünüĢ ... 14
ġekil 1.11. Ayak iskeleti (ossa pedis), sağ; dorsal taraftan görünüĢ ... 15
ġekil 1.12. Lig. patellae, lig. collaterale tibiale iç taraftan görünüĢ ... 17
ġekil 1.13. Lig. collaterale fibulare, lig. popliteum obliquum, lig. popliteum arcuatum arka taraftan görünüĢ ... 18
ġekil 1.14. Art. genus, sağ; capsula articularis’i çıkarılmıĢ, ön taraftan görünüĢ ... 19
ġekil 1.15. Art. genus, meniscus medialis ve meniscus lateralis, sağ; üst taraftan görünüĢ ... 20
ġekil 1.16. M. iliacus, m. psoas mojor ve m. psoas minor ... 21
ġekil 1.17. M. sartorius, m. quadriceps, ön taraftan görünüĢ ... 23
ġekil 1.18. Uyluğun adduktor kasları, sağ; ön taraftan görünüĢ ... 25
ġekil 1.19. Hamstring kasları, sağ taraf, arkadan görünüĢ... 26
ġekil 1.20. Yüzeysel fleksör kaslar, sağ bacak, arkadan görünüĢ (m. gastrocnemius ve m. plantaris) ... 27
ġekil 1.21. Bacak Kasları: arkadan görünüĢü ... 29
ġekil 1.22. A. femoralis, a. poplitea, sağ taraf, ön taraftan görünüĢ ... 31
ġekil 1.23. Alt ekstremite venleri, sağ taraf, ön taraftan görünüĢ ... 33
ġekil 1.24. N. femoralis ... 34
ġekil 1.25. N. obturatorius ... 36
ġekil 1.26. N. ischiadicus ... 37
ġekil 1.27. Alt ekstremite lenfatikleri ... 39
ġekil 1.28. Coxa vara ve coxa valga’nın Ģematik gösterimi ... 40
vii ġekil 2.1. Sol diz MR’da meniscus lateralis arka boynuz’da homojen instensite grade
0 (normal menisküs) ... 51
ġekil 2.2. Sağ diz MR’da meniscus medialis arka boynuzda grade 1 dejenerasyon. 51 ġekil 2.3. Sol diz MR’da meniscus medialis ve lateralis’te grade 2 dejenerasyon. .. 52
ġekil 2.4. Sağ diz MR’da meniscus medialis arka boynuzda grade 3 dejenerasyon. 52 ġekil 2.5. Ġnterkondiler geniĢlik ... 53
ġekil 2.6. Ġnterkondiler yükseklik ... 53
ġekil 2.7. Condylus medialis geniĢliği ... 54
ġekil 2.8. Condylus lateralis geniĢliği... 54
ġekil 2.9. Epikondiler geniĢlik ... 55
ġekil 2.10. Condylus medialis'in anteroposterior uzunluğu ... 55
ġekil 2.11. Condylus lateralis'in anteroposterior uzunluğu ... 56
ġekil 3.1. Olguların cinsiyet dağılımı ... 57
ġekil 3.2. YaĢ gruplarının sağ-sol taraflara göre dağılımı ... 65
ġekil 3.3. YaĢ grupları ile meniscus medialis’in ön boynuz’unun dereceleri arasında iliĢkisi ... 69
ġekil 3.4. YaĢ grupları ile meniscus medialis’in arka boynuz’unun dereceleri arasında iliĢkisi ... 70
ġekil 3.5. YaĢ grupları ile meniscus lateralis’in ön boynuz’unun dereceleri arasında iliĢkisi ... 71
ġekil 3.6. YaĢ grupları ile meniscus lateralis’in arka boynuz’unun dereceleri arasında iliĢkisi ... 72
viii iv. ÇĠZELGELER
Çizelge 2.1. ÇalıĢmaya dahil edilen görüntülerde izlenilen yol Ģablonu ... 50 Çizelge 2.2. Olguların yaĢ gruplarına ve cinsiyete göre dağılımı ... 50 Çizelge 3.1. Ġnterkondiler geniĢliğin her bir yaĢ grubundaki cinsiyetlere göre
farklılıkları... 58 Çizelge 3.2. Ġnterkondiler yüksekliğin her bir yaĢ grubundaki cinsiyetlere göre
farklılıkları... 59 Çizelge 3.3. Condylus medialis geniĢliğinin her bir yaĢ grubundaki cinsiyetlere göre farklılıkları... 60 Çizelge 3.4. Condylus lateralis geniĢliğinin her bir yaĢ grubundaki cinsiyetlere göre farklılıkları... 61 Çizelge 3.5. Epikondiler geniĢliğin her bir yaĢ grubundaki cinsiyetlere göre
farklılıkları... 62 Çizelge 3.6. Condylus medialis’in anteroposterior uzunluğunun her bir yaĢ
grubundaki cinsiyetlere göre farklılıkları ... 63 Çizelge 3.7. Condylus lateralis’in anteroposterior uzunluğunun her bir yaĢ
grubundaki cinsiyetlere göre farklılıkları ... 64 Çizelge 3.8. Ġnterkondiler geniĢliğin kadın-erkekte, sağ-sola göre iliĢkisi ... 65 Çizelge 3.9. Ġnterkondiler yüksekliğin kadın-erkekte, sağ-sola göre iliĢkisi ... 66 Çizelge 3.10. Condylus medialis geniĢliğinin kadın-erkekte, sağ-sola göre iliĢkisi .. 66 Çizelge 3.11. Condylus lateralis geniĢliğinin kadın-erkekte, sağ-sola göre iliĢkisi... 67 Çizelge 3.12. Epikondiler geniĢliğin kadın-erkekte, sağ-sola göre iliĢkisi ... 67 Çizelge 3.13. Condylus medialis’in anteroposterior uzunluğunun kadın-erkekte, sağ-sola göre iliĢkisi ... 68 Çizelge 3.14. Condylus lateralis’in anteroposterior uzunluğunun kadın-erkekte, sağ-sola göre iliĢkisi ... 68 Çizelge 4.1. Ġnterkondiler geniĢlik ve interkondiler yüksekliğin karĢılaĢtırılması ... 78 Çizelge 4.2. Condylus medialis ve lateralis geniĢliğinin karĢılaĢtırılması... 79 Çizelge 4.3. Epikondiler geniĢliğin karĢılaĢtırılması ... 80 Çizelge 4.4. Condylus medialis ve lateralis’in anteroposterior uzunluğunun
ix ÖZET
T.C.
SELÇUK ÜNĠVERSĠTESĠ SAĞLIK BĠLĠMLERĠ ENSTĠTÜSÜ
Manyetik Rezonans Görüntülerinde Distal Femur Anatomisinin Ġncelenmesi Mehmet SELÇUK
Anatomi (Tıp) Anabilim Dalı
YÜKSEK LĠSANS TEZĠ / KONYA – 2019
Os femoris, vücudun en uzun, en kalın ve en kuvvetli kemiğidir. Femur, insan iskeleti içindeki en büyük kemiktir ve bu nedenle adli tıp açısından değeri yüksektir. Femur’un distal bölüm ölçümleri total diz artroplastisi için çok değerlidir. Diz implantlarında en iyi stabilite ve uzun ömürlülüğü elde etmek için distal femur’un antropometrik verileri gereklidir. Distal femur kondillerinin morfolojisini kavramak ameliyat öncesi oldukça önemlidir.
Bu çalıĢmada, meniskopatili bireylerde ve kontrol grubunda, yaĢa ve cinsiyete göre distal femur’un anatomik yapısının incelenmesi ve gruplardaki değiĢimlerinin belirlenmesi amaçlandı.
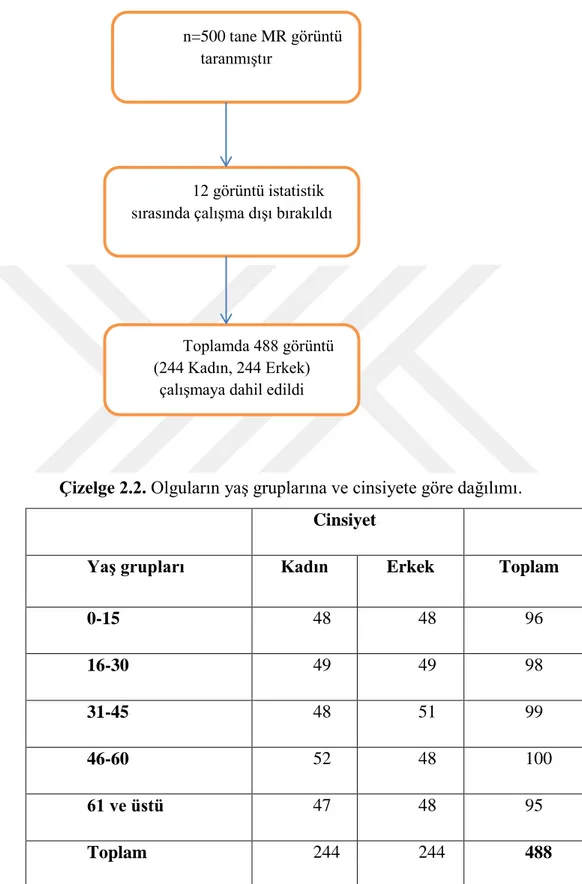
ÇalıĢmada olgular yaĢ gruplarına (0-15, 16-30, 31-45, 46-60, 61 yaĢ üstü) göre 244 erkek 244 kadın olmak üzere toplam 488 olgu alındı. Manyetik Rezonans Görüntüleri görüntüleri üzerinde aksial kesitte; epikondiler geniĢlik, condylus medialis geniĢliği, condylus lateralis geniĢliği, interkondiler yükseklik, interkondiler geniĢlik, condylus medialis'in anteroposterior uzunluğu ve condylus lateralis’in anteroposterior uzunluğu ölçüldü. Ölçümler yaĢ gruplarına ve cinsiyete, sağ/sol diz farkına ve meniskopati varlığına göre değerlendirildi.
ÇalıĢmamızda interkondiler geniĢlik, condylus medialis geniĢliği, condylus lateralis geniĢliği ve epikondiler geniĢliğin her yaĢ grubunda erkeklerde kadınlara göre istatiksel olarak anlamlı Ģekilde daha büyüktü (p<0,05). Ġnterkondiler yükseklik, condylus medialis'in anteroposterior uzunluğu ve condylus lateralis’in anteroposterior uzunluğu ise 0-15 yaĢ grubu hariç her yaĢ grubunda erkeklerde kadınlara göre istatiksel olarak anlamlı Ģekilde daha büyüktü (p<0,05). ÇalıĢmamızda interkondiler geniĢlik, interkondiler yükseklik, condylus medialis geniĢliği, condylus lateralis geniĢliği ve epikondiler geniĢliğin ortalama değerlerine bakıldığında, kadın ve erkekte sağ-sol diz arasında istatistiksel olarak anlamlı bulunmamıĢtır. Fakat condylus medialis ve lateralis’in anteroposterior uzunluk ortalama değerlerinde ise erkeklerde sağ-sol arasında anlamlı fark yokken (p>0,05), kadınlarda istatistiksel olarak anlamlı Ģekilde (p<0,05) sağda, soldan daha yüksek olduğu tespit edildi. YaĢ arttıkça meniskopati varlığı ve derecesi istatistiksel olarak anlamlı Ģekilde (p≤0,000) artmaktaydı. Distal femur’un ölçümlerinin diz implantlarındaki stabiliteyi, fonksiyonunu ve kullanım süresini etkileyeceği için çalıĢmamızda belirlenen yaĢ ve cinsiyetler arasındaki farklıkların protez üretimi ve seçiminde dikkate alınması gerektiği düĢüncesindeyiz.
x SUMMARY
REPUBLIC of TURKEY SELÇUK UNĠVERSITY HEALTH SCIENCES INSTITUTE
Examination of Distal Femoral Anatomy in Magnetic Resonance Ġmages Mehmet SELÇUK
Department of Anatomy MASTER THESIS / KONYA - 2019
Os femoris is the longest, thickest and strongest bone of the body. The femur is the largest bone in the human skeleton and therefore has a high value in forensic medicine. Distal section measurements of the femur are very valuable for total knee arthroplasty. To obtain the best stability and longevity of the knee implants, anthropometric data of the distal femur is required. To understand the morphology of the distal femur condyles is very important before surgery.
The aim of this study was to investigate the anatomical structure of the distal femur according to age and gender and to determine the changes in the groups, of the patients with meniscopathy and controls.
A total of 488 patients (0-15, 16- 30, 31-45, 46-60, 61 and above) divided into 244 males and 244 females were included in the study. Magnetic Resonance Images on images in axial section; epicondylar width, medial condylar width, lateral condylar width, intercondylar height, intercondylar width, medial anteroposterior height and lateral anteroposterior heights were measured. Measurements were made according to age groups and gender, right / left knee difference, and the presence of meniscopathy.
In our study, intercondylar width, medial condylar width, lateral condylar width and epicondylar width were significantly higher in men in all age groups compared to women (p <0.05). Intercondylar height, medial anteroposterior height and lateral anteroposterior height were statistically significantly higher in males than in females except 0-15 age group (p <0.05). In our study, mean values of intercondylar width, intercondylar height, medial condylar width, lateral condylar width and epicondylar width were not found statistically significant between male and female right-left knees. However, there was no significant difference in medial and lateral anteroposterior height values in men (p> 0,05), and found to be statistically significant (p <0,05) on the right and left side in women. As age increased, the presence and degree of meniscopathy increased significantly (p≤0,000). Since the measurements of the distal femur will affect the stability, function and duration of use of the knee implants, we think that the differences between the ages and genders determined in our study should be taken into consideration in the production and selection of prostheses.
1 1. GĠRĠġ
Os femoris, vücudun en uzun, en kalın ve en kuvvetli kemiğidir (Yıldırım 2006). Vücut uzunluğunun ¼’ü kadardır. Yukarıdan aĢağıya ve dıĢtan içe doğru eğik olarak uzanır (Cumhur 2006). Yukarıda acetabulum ile eklem yaparak kalça eklemini oluĢturur. AĢağıda tibia ve patella ile eklem yaparak diz eklemini oluĢturur (Snell 2004).
Extremitas proximalis, corpus femoris ve extremitas distalis olmak üzere, iki ucu ve bir gövdesi vardır (Ozan 2014). Extremitas distalis, extremitas proximalis’e göre daha kalındır (Taner 2000). Medial ve lateral’inde bulunan geniĢ çıkıntılar condylus medialis ve condylus lateralis olarak adlandırılır (Cumhur 2006).
Femur, insan iskeleti içindeki en büyük kemiktir ve bu nedenle adli tıp
açısından değeri yüksektir. Ġmplantların en iyi stabilite ve uzun ömürlülüğü için
antropometrik verilerin doğru ve güvenilir olması gerekmektedir. Distal femur kondil morfolojisi diz ameliyatları için oldukça önemlidir.
Bu çalıĢmada, meniskopatili bireylerde ve kontrol grubunda, yaĢa ve cinsiyete göre distal femur’un anatomik oluĢumlarının morfometrik ve morfolojik yapısının incelenmesi ve gruplardaki değiĢimlerinin belirlenmesi amaçlandı. Distal femur’un ölçümlerinin diz implantlarındaki stabiliteyi, fonksiyonunu ve kullanım süresini etkileyeceği için çalıĢmamızda belirlenen yaĢ ve cinsiyetler arasındaki farklıkların protez üretimi ve seçiminde dikkate alınması gerektiği düĢüncesindeyiz.
2 1.1. Genel kemik yapı
Anatominin kemikleri inceleyen dalına osteoloji denir. Kemiklerin vücutta koruma ve destek görevleri dıĢında, kan hücrelerinin yapımı ve bazı minerallerin depolanması görevleri de vardır. Kemikler aynı zamanda, kasların tutunma yeri oldukları için hareket sisteminin önemli bir kısmını oluĢturur (Taner 2000).
Kemikler içerdikleri organik (%30) ve inorganik maddeler (%50) sayesinde sert, sağlam ve elastik yapılardır (Büyükmumcu 2011). Organik maddelerin büyük bölümü (%95) kollagen liflerdir ve kemiğe elastikiyet kazandırır. Ġnorganik bölüm kemiğe sertliğini veren kalsiyum fosfat (%85), kalsiyum karbonat (%10), magnezyum fosfat (%1.5) ve kalsiyum florid, kalsiyum klorid gibi bazı alkali tuzlardan meydana gelir (Sarsılmaz 2014). Sulu asit çözeltisi içinde bir süre bırakılan kemik inorganik tuzlarını kaybeder, yumuĢamasına ve elastik hale gelmesine rağmen Ģeklini muhafaza eder. Bu iĢleme dekalsifikasyon denir. Kemik yakılır ve uzun süre gömülü kalırsa (dekompozisyon) organik materyalini kaybeder. Kemik yakıldığı zaman Ģeklini muhafaza eder ve kırılgan hale gelir (Cumhur 2006).
Kemik yapısı itibariyle iki bölüme ayrılır. Sert (kompakt) ve süngerimsi (spongioz) (Gray ve Standring 2008).
Substantia compacta, kemiğin dıĢ yüzünü oluĢturur ve içinde havers kanalları adı verilen çok sayıda kanallar vardır. Bu kanallarda kemiğin kılcal damarları yer alır (Cumhur 2006).
Substantia spongiosa, kemiğin iç kısmında bulunur. Bu tabakada kemik matriksi basınç ve gerilimin kuvvet çizgilerine göre düzenlenmiĢ trabecula’lar oluĢturur. Kırıklarda yanlıĢ kaynama sonucunda, trabecula’lar basınç ve gerilmenin kuvvet çizgilerine göre yeniden Ģekil alırlar. Kafa kemiklerinde substantia spongiosa diploe adını alır ve substantia compacta’nın iki tabakası arasında bulunur (Taner 2000).
3 Uzun bir kemiğin gövde kısmına diafiz adı verilir. Ġki uç bölümü ise epifiz olarak adlandırılır (Büyükmumcu 2011). Diafiz ile epifiz arasında metafiz bulunur. Diafiz bölümü (substantia compacta) sert kemik dokusundan yapılı olup iç kısmında kemik iliği’nin yer aldığı boĢluğa (cavitas medullaris) sahiptir. Kemiğin diğer bölümleri substantia spongiosa’dan yapılıdır. Substantia spongiosa; trabeküler, süngerimsi bir doku olup trabekulaları arasında birçok boĢluk bulunur. Uzun kemiğin epifizlerinde, komĢu kemiklerle birleĢmeyi sağlayacak eklem yüzleri (facies articularis) vardır (Yıldırım 2006).
GeliĢmekte olan bireylerde epifiz ve metafiz arasında çizgi halinde bir kıkırdak bulunur. Bu çizgisel hatta epifiziyal çizgi denir. Bu hat kemiğin boyuna büyüme görevini sağlar (Moore 1992). Kompakt kemiklerin dıĢ yüzeyi periost adı verilen iki katmanlı bir zarla kaplıdır. DıĢ tabakası (stratum fibrosum) fibroblastlar içeren düzensiz sık örgülü bağ dokusundan, iç tabakası (stratum osteogenicum) ise kemik oluĢturabilme yeteneğine sahip olup osteblastlar içerir (Yıldırım 2006).
Kemiklerin geliĢimi, osteogenesis membranacea ve osteogenesis cartilaginea olmak üzere iki Ģekilde olur. Osteogenesis cartilaginea’nın da 2 tipi vardır: Ossificatio perichondralis ve ossificatio endochondralis (Yıldırım 2006).
Ġntramembranöz kemikleĢme, bağ dokusundan doğrudan doğruya kemikleĢmenin oluĢmasıdır (Büyükmumcu 2011).
Ġntrakartilaginöz kemikleĢme, önce kıkırdak dokusunun oluĢması daha sonra kıkırdak dokusundan, kemikleĢmenin gerçekleĢtiği kemikleĢme Ģeklidir (Büyükmumcu 2011).
4 1.2. Alt ekstremitenin embriyolojik geliĢimi
Ekstremite kemikleri ve gridleri ekstremite çıkıntıları içinde lateral tabaka mezoderminin yoğunlaĢması ile geliĢir. Ekstremite çıkıntıları ilk olarak 4. haftada gözlenir ve üst ekstremiteler ilk görülendir. Ekstremiteler en iyi 8. haftada ayırt edilirler. Ekstremitenin büyüme ve geliĢiminin yönlendirildiği apikal ektoderm, sırta doğru uzama gösterir (Dudek 2016).
Ekstremite tomurcuklarının intrauterin 5. haftanın baĢında vücut duvarının ventrolateralinde birer çıkıntı Ģeklinde oluĢmaya baĢlaması ile femur geliĢiminin baĢladığı düĢünülür. Üst ve alt ekstremite geliĢimleri birbirine benzer olmakla beraber alt ekstremitenin birkaç gün daha geç oluĢtuğu düĢünülmektedir (Sadler, Johnson ve Hicken 1987).
Ekstremite kemiklerinin primeri olan hiyalin kıkırdak dokusu ilk 6 haftada oluĢur. Ekstremite kemiklerinin ossifikasyonu olan enkondral ossifikasyonun baĢlangıcı da embriyonik dönemin sonlarını bulur. Uzun kemiklerdeki primer ossifikasyon merkezleri 11. haftanın sonuna kadar geliĢmiĢ olur (Chiron ve ark 1974).
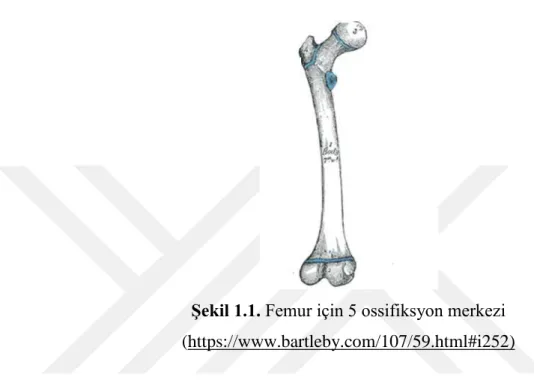
5 Femur için 5 ossifikasyon merkezi tanımlanmıĢtır. Bunlar caput, trochanter major, trokanter minor, diafiz ve distal uçtur (Moore 1988, Routt Jr ve Schildhauer 1994) (ġekil 1.1).
ġekil 1.1. Femur için 5 ossifiksyon merkezi (https://www.bartleby.com/107/59.html#i252)
Femur’un ilk kemikleĢmesi, intrauterin hayatın 7–8. haftasında gövdesinde baĢlar ve kısa zamanda proksimale ve distale doğru yayılır. Femur baĢında kemikleĢme doğumdan sonra 6–7. ayda baĢlar. Daha sonra trochanter major 4. yaĢta ve trochanter minor ise 13–14. yaĢlarında kemikleĢmeye baĢlar. Gövde ile önce trochanter minor, sonra trochanter major ve daha sonra da proksimal ve distal ucu kaynaĢır. Proksimal femur 17 yaĢında, distal femur ise 20–24 yaĢlarında gövde ile kaynaĢır (Larsen 1993, Arıncı ve Elhan 2016).
6 1.3. Alt Ekstremite Kemikleri
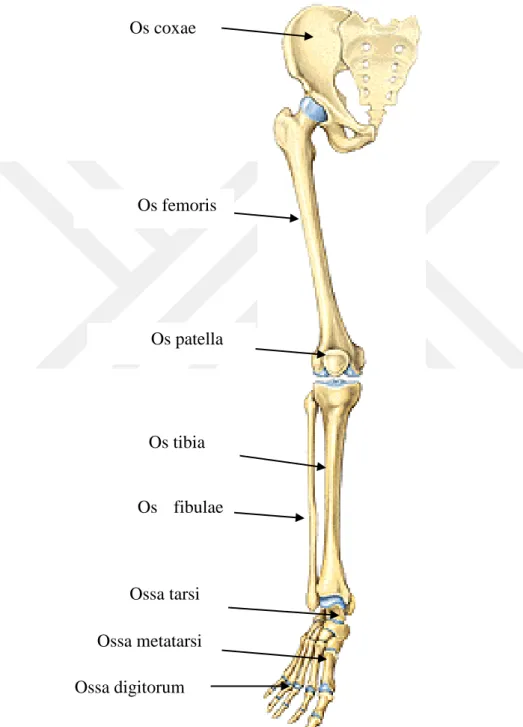
Alt ekstremite kemikleri vücudun yükünü taĢıması nedeniyle daha sağlam ve kuvvetli kemiklerden oluĢur. Sağ ve sol alt ekstremitelerde toplam 62 kemik bulunur. Alt ekstremite kemikleri os coxae aracılığı ile gövde iskeletine bağlanmıĢtır (Arifoğlu 2016) (ġekil 1.2).
ġekil 1.2. Alt ekstremite kemikleri (Putz ve Pabst 2008). Os coxae Os femoris Os patella Os tibia Os fibulae Ossa tarsi Ossa metatarsi Ossa digitorum
7 1.3.1. Os coxae
Çift olan bu kemik os ilium, os ischium ve os pubis adı verilen üç ayrı kemiğin birleĢmesinden meydana gelir. DıĢ yüzünde yer alan derin çukura acetabulum denir. Acetabulum’un alt kenarında incisura acetabuli denilen bir çentik vardır. Acetabulum içerisindeki eklem yüzüne facies lunata, bunun ortasındaki çukura fossa acetabuli denir. Facies lunata caput femoris ile eklem yapar (Taner 2000) (ġekil 1.3).
ġekil 1.3. Os coxae (Putz ve Pabst 2008). Os ilium
Os ischii
8 1.3.2. Os femur
Uylukta tek kemik yer alır (Büyükmumcu 2011). Vücudun en uzun, en kalın ve en kuvvetli kemiğidir (Yıldırım 2006). Vücut uzunluğunun ¼’ü kadardır. Yukarıdan aĢağıya ve dıĢtan içe doğru eğik olarak uzanır (Cumhur 2006). Femur uzunluğu adım geniĢliği ile ilgilidir. Kuvvetli oluĢu ise ağırlık ve dayanıklılık için gerekli olan kas kuvveti ile ilgilidir (Sarsılmaz 2014). Yukarıda acetabulum ile eklem yaparak kalça eklemini oluĢturur. AĢağıda tibia ve patella ile eklem yaparak diz eklemini oluĢturur (Snell 2004).
Collum femoris ile corpus femoris arasında 120-125 derecelik bir açı bulunur. Bu açıya ‘‘kolladiafizer açı’’ denir. Bu açı kadınlarda daha dar, çocuklarda ise daha geniĢtir. Dik duruĢta corpus eğik durur ve bu nedenle her iki taraf femurların distal uçlarının mediali temas halindedir. Ayakta dururken femur vücut ağırlığını kalça kemiğinde tibia’ya aktarır. Femur kaslarla örtülü olduğu için sadece üst ve alt uçları elle hissedilebilir (Panksy ve Gest 2015) (ġekil 1.4).
9 Bir gövdesi ve iki ucu vardır (Taner 2000).
Extremitas Proximalis
Bu uçta caput femoris, collum femoris, trochanter major ve trochanter minor bulunur (Cumhur 2006). Caput femoris küre Ģeklindedir. Tepesindeki çukura fovea capitis femoris denir. Buraya ligamentum (lig.) capitis femoris yapıĢır. Caput femoris’i gövdeye bağlayan dar kısım collum femoris olarak adlandırılır (Taner 2000). EriĢkinde caput ile collum femoris arasında 120-130 derecelik bir açı vardır. Bu açıya inkliasyon açısı denir. Çocuklarda daha büyük olup, yükün binmesiyle bu açı yaĢlılarda azalır. Açı azaldığı durumdaki isme coxa vara, arttığındaki isme ise coxa valga adı verilir (Arıncı ve Elhan 2016).
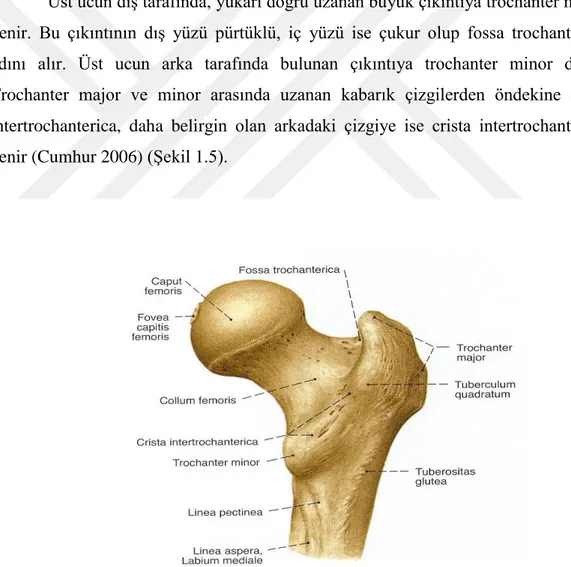
Üst ucun dıĢ tarafında, yukarı doğru uzanan büyük çıkıntıya trochanter major denir. Bu çıkıntının dıĢ yüzü pürtüklü, iç yüzü ise çukur olup fossa trochanterica adını alır. Üst ucun arka tarafında bulunan çıkıntıya trochanter minor denir. Trochanter major ve minor arasında uzanan kabarık çizgilerden öndekine linea intertrochanterica, daha belirgin olan arkadaki çizgiye ise crista intertrochanterica denir (Cumhur 2006) (ġekil 1.5).
ġekil 1.5. Os femoris, proksimal ucu, sağ; arka taraftan görünüĢ (Putz ve Pabst 2008).
10 Corpus femoris
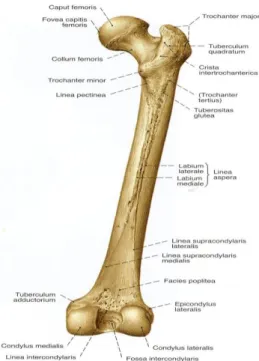
Corpus femoris, vertikal aksis ile 7 derecelik bir açı yaparak koronal düzlemde lateralden mediale doğru seyreder. Femur’un distal kısmı, proksimal kısmından daha çok orta hatta yakındır (Drake ve ark 2011).
Corpus femoris’in orta 1/3’ü üçgen Ģeklindedir. Facies anterior, facies lateralis ve facies medialis’i birbirinden ayıran margo lateralis ve margo medialis’i bulunur. Margo posterior oldukça geniĢtir ve belirgin, yüksek bir çıkıntı (linea aspera) oluĢturur (Drake ve ark 2011).
Linea aspera, corpus’un orta kısmında labium laterale ve labium mediale denilen iki dudağa ayrılır. Üstte labium laterale’nin dıĢ tarafında tuberositas glutealis, labium mediale’nin dıĢ tarafında linea pectinea bulunur. Altta bu iki çizgi birbirinden ayrılarak facies poplitea’yı dıĢtan ve içten sınırlar (Taner 2000). Facies poplitea’yı dıĢtan sınırlayan kenara linea supracondylaris lateralis, içten sınırlayan kenara ise linea supracondylaris medialis denir. DıĢtaki kenar daha belirgindir. Linea supracondylaris medialis’in epicondylus medialis ile birleĢtiği yerde bulunan çıkıntıya ise tuberculum adductorium denir (Cumhur 2006). Tuberositas glutea’ya, m. gluteus maximus, linea pectinea’ya m. pectineus ve tuberculum adductorium’a ise m. adductor magnus tutunur (Arıncı ve Elhan 2016) (ġekil 1.6).
11 Extremitas distalis
Extremitas distalis, 9. haftada kemikleĢmektedir (Panksy ve Gest 2015). Extremitas proximalis’e göre daha kalındır (Taner 2000). Medial ve lateral’inde bulunan geniĢ çıkıntılar condylus medialis ve condylus lateralis olarak adlandırılır (Cumhur 2006).
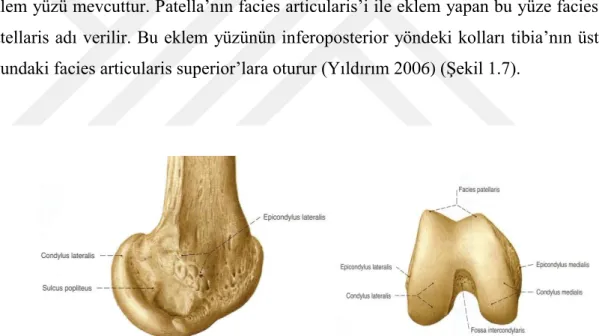
Condylus medialis, condylus lateralis’ten daha aĢağıdadır. Önde birleĢmiĢ olan condyluslar os femoris’in cismi ile uzanırlar. Arkada ise fossa intercondylaris ile birbirinden ayrılmıĢlardır. Fossa intercondylaris, yukarıda linea intercondylaris ile sınırlanmıĢtır. Condylus medialis’in iç yüzünün üst kısmındaki çıkıntıya epicondylus medialis, condylus lateralis’in dıĢ yan yüzünün üst kısmındaki çıkıntıya ise epicondylus lateralis adı verilir. Epicondylus medialis’in üst tarafında m. adductor magnus’un kiriĢinin tutunduğu tuberculum adductorium bulunur. Condylus’ların birbirine bakan bölümleri üzerinde, önde, orta hatta birleĢmiĢ (ters U) Ģeklinde bir eklem yüzü mevcuttur. Patella’nın facies articularis’i ile eklem yapan bu yüze facies patellaris adı verilir. Bu eklem yüzünün inferoposterior yöndeki kolları tibia’nın üst ucundaki facies articularis superior’lara oturur (Yıldırım 2006) (ġekil 1.7).
ġekil 1.7. Os femoris’in distal ucu, sağ dıĢ ve alt taraftan görünüĢ (Putz ve Pabst 2008).
Collum femoris’in arkasından geçen çizgi ile collum femoris ekseni arasında 12 derecelik bir açı vardır. Bu sebeple kemiğin alt ucu biraz içe dönüktür (Dere 1990).
12 Femur Ģaftı özellikle orta kısımlarda geniĢ bir cavitas medullaris içeren silindirik kompakt kemik dokusundan oluĢur. Proksimal ve distal’e doğru kompakt kemik tabakası incelir ve kavite trabeküler kemik ile dolmaya baĢlar. Eklem oluĢturan extremitas proximalis ve extremitas distalis’te kompakt kemik ince bir kabuk halindedir. Trabeküler hatlar stres çizgilerine uyacak Ģekilde yoğun ve düzenli bir dizilim gösterir. Caput femoris’den gelen kuvvet collum femoris’den Ģafta aktarılır. Germe ve basınç testleri femur baĢındaki aksiyel (orta hat) trabeküllerin periferik trabeküllerden daha fazla strese karĢı dayandığını göstermiĢtir. Trochanter major’a doğru uzanan trabeküller aracılığı ile aktarılan yük ise buraya tutulan kaslar tarafından paylaĢılmaktadır. Femur’un proksimalinde trabeküllerin üç boyutlu dizilimi sayesinde corpus femoris’e doğru yük transferi mükemmel bir Ģekilde sağlanır. Femur’un alt ucunda ise hasır örgü Ģeklinde dizilen trabeküller kübik Ģekilli kompartmanlar oluĢtururlar (Sarsılmaz 2014).
1.3.3. Os patellae
Vücuttaki en büyük sesamoid kemiktir. Tabanı yukarıda, tepesi aĢağıda olan bir üçgen Ģeklindedir. Ġki yüzü vardır. Facies anterior denilen ön yüzü kabarık ve pürtüklüdür. Facies articularis denilen arka yüzü ise hafif konkavdır. Patella musculus (m.) quadriceps tendonu içerisindedir (Taner 2000) (ġekil 1.8).
13 1.3.4. Os tibia
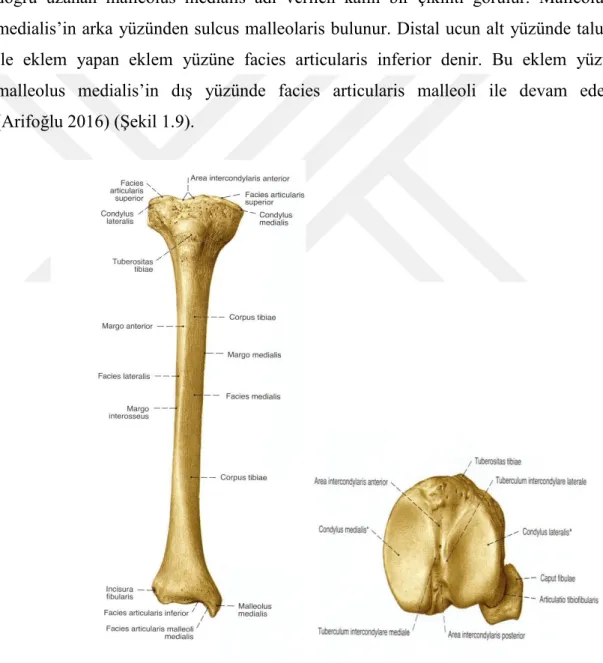
Bacağın medialinde yer alan kalın ve sağlam bir kemiktir. Proksimal ucu daha geniĢ olup femur ile eklem yapan condylus medialis ve condylus lateralis bulunur. Bunlar arasında eminentia intercondylaris, bununda ön ve arkasında area intercondylaris anterior ve area intercondylaris posterior bulunur. Üst ucun lateral tarafında bulunan eklem yüzüne facies articularis fibularis denir. Gövdesine corpus tibia adı verilir. Tibia’nın distal ucu proksimal ucuna göre daha ince olup bu ucun dıĢ tarafındaki fibula ile eklem yapan incisura fibularis bulunur. Ġç tarafında ise aĢağıya doğru uzanan malleolus medialis adı verilen kalın bir çıkıntı görülür. Malleolus medialis’in arka yüzünden sulcus malleolaris bulunur. Distal ucun alt yüzünde talus ile eklem yapan eklem yüzüne facies articularis inferior denir. Bu eklem yüzü malleolus medialis’in dıĢ yüzünde facies articularis malleoli ile devam eder (Arifoğlu 2016) (ġekil 1.9).
14 1.3.5. Os fibula
Bacağın lateralinde yer alan bu kemiğin iki ucu ve bir gövdesi bulunur. Fibula’nın vücut ağırlığının taĢınmasında bir katkısı yoktur. Proksimal ucunda caput fibulae, apex capitis fibulae ve facies articularis capitis fibulae bulunur. Gövde kısmına corpus fibulae ismi verilir. Distal ucu, proksimal ucuna göre daha geniĢtir ve malleolus lateralis adını alır. Bu ucun medialindeki eklem yüzüne facies articularis malleoli denir ve talus ile eklem yapar. Bu eklem yüzünün arkasında fossa malleoli lateralis ve bunun arka dıĢ kısmında sulcus malleolaris lateralis bulunur. Sulcus malleolaris lateralis’ten m. peroneus longus ve m. peroneus brevis’in tendonları geçer (Taner 2000) (ġekil 1.10).
ġekil 1.10. Fibula, sağ; iç taraftan ve dıĢ taraftan görünüĢ (Putz ve Pabst 2008).
15 1.3.6. Ossa pedis
Tüm gövdenin ağırlığını taĢıyan ayak iskeletinde 26 adet kemik vardır. 3 grupta incelenir. Ossa tarsi, ossa metatarsi ve ossa digitorum (Arifoğlu 2016).
Ossa tarsi: Ayak bileğinin kemiklerini oluĢturan bu kemiklerin üç tanesi proksimal sırada, dört tanesi ise distal sırada yer alır. Proksimalde talus, calcaneus ve os naviculare, distalde ise medialden laterale os cuneiforme mediale, os cuneiforme intermedium, os cuneiforme laterale ve os cuboideum bulunur (Taner 2000).
Ossa metatarsi: Sayıları 5 tanedir ve medialden laterale doğru roma rakamı ile belirtilir. Proksimal uçlarına basis denir. Bu uçlar distal sıradaki ossa tarsi ile eklem yapar. Distal sıradakiler ise caput adını alıp, phalanges proksimalis’in basis’leri ile eklem yapar. Bu kemiklerin basis ile caput arasında kalan kısımlarına ise corpus metatarsale denir. (Arifoğlu 2016).
Ossa digitorum: Ayak parmaklarının iskeletini oluĢturan küçük, uzun kemiklerdir. BaĢparmakta phalanx proksimalis ve phalanx distalis olmak üzere iki tane diğer parmaklarda ise phalanx proksimalis, phalanx media ve phalanx distalis olmak üzere üçer tanedir. Bu kemiklerin proksimal uçlarına basis, distal uçlarına caput ve bu iki uç arasındaki kısımlarına corpus phalangis denir (Taner 2000) (ġekil 1.11).
ġekil 1.11. Ayak iskeleti (ossa pedis), sağ; dorsal taraftan görünüĢ (Putz ve Pabst 2008).
16 1.4. Articulatio genus
Diz eklemi vücuttaki sinovyal eklemlerin en büyüğüdür. Vücut ağırlığını taĢıyan bu eklem femur ile tibia arasında oluĢur (Gray ve Standring 2008). Articulatio (art.) genus aynı zamanda alt tarafın en büyük kaldıraç sistemi olup yürüme esnasında hareketlerin ardıĢık Ģekilde sıralanmasına olanak sağlar (Yıldırım 2006).
Modifiye ginglymus tip eklem olarak da kabul edilir. Ginglymus tip eklemde sadece transvers eksende fleksiyon-ekstansiyon hareketi yapılırken, diz ekleminde bu harekete ilaveten 30 derecelik fleksiyon sırasında bir miktar rotasyon hareketi de yapılır. Eklem yüzlerinin çıkığa son derece uygun olmasına rağmen, bağlarının sağlamlılığı nedeniyle eklemin çıkıkları pek görülmez. Eklemin ekstansiyonunda eklem kapsülünün eklem aralığına girerek sıkıĢmasını; m. vastus intermedius’dan ayrılan bir kısım lif (m. articularis genus), kapsülü yukarı doğru çekerek önler (Sarsılmaz 2014).
Vücudun en büyük ve en çok travmaya maruz kalan eklemidir. Eklemin membrana synovialis’i de, vücuttakilerin en geniĢ ve en karmaĢık yapılı olanıdır. Bu nedenle diz eklemi, eklem boĢluğu en büyük olan eklemdir. Artiküler yüzeylerin kenarlarına ve menisküslerin periferik kenarlarına yapıĢan sinovyal membran, kapsülün iç yüzünü örter. Sinovyal membran, femur ile m. quadriceps femoris tendonu arasında, eklemin ön üst tarafında bulunan bursa suprapatellaris’i oluĢturur (Sarsılmaz 2014).
Eklem tipi: Art. genus’ta femur ile patella arasındaki eklem art. plana olduğu halde, femur ile tibia arasındaki eklem konusunda görüĢ farklılıkları bulunmaktadır. Major olarak fleksiyon-ekstansiyon hareketi yapan bu eklem bazı anatomistler tarafından ginglymus olarak değerlendirilir. Fakat bu eklemin sınırlı medial ve lateral rotasyona da imkan vermesi, eklem tipinin uniaksial olmadığını göstermektedir. Ġki kondil taĢıyan art. genus, biaksial karakterde art. bicondylaris olarak kabul edilir (Yıldırım 2006).
17 Bağları dıĢ ve iç olmak üzere iki gruptur (Taner 2000).
Lig. extracapsularia
Lig. patella: Yukarıda patellanın alt kenarına, aĢağıda tuberositas tibia’ya yapıĢan, yaklaĢık 8 cm uzunluğundaki, güçlü ve kalın bir bağ olup m. quadriceps femoris’in tendonunun bir uzantısıdır. Lig. patella eklemin fibröz kapsülü ile devam eder (Yıldırım 2006).
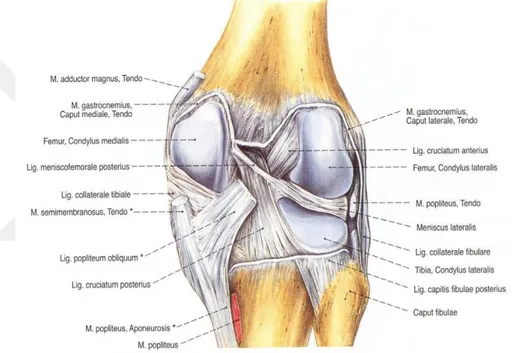
Lig. collaterale tibiale: Femur’un epicondylus medialis’i ile tibia’nın condylus medialis’i arasında uzanır. Meniscus medialis’e tutunur. (Taner 2000) (ġekil 1.12).
ġekil 1.12. Lig. patellae, lig. collaterale tibiale iç taraftan görünüĢ (Putz ve Pabst 2008).
Lig. collaterale fibulare: Eklemi lateralde destekleyen bu bağ, femur’un condylus lateralis’i ile caput fibula arasındadır. Meniscus lateralis ile bu ligament arasından m. popliteus’un tendonu geçer. Bu yüzden menisküse yapıĢması yoktur (Sarsılmaz 2014).
Lig. popliteum obliquum: Capsula articularis’i arkadan destekleyen bu bağ m. semimembranosus’un tendonundan kaynak alan geniĢçe bir bağdır. Condylus medialis tibia’dan baĢlayıp superolateral olarak ilerleyen bağ, fibröz kapsülün arka bölümünün ortalarına tutunur (Yıldırım 2006).
18 Lig. popliteum arcuatum: ‘’Y’’ Ģeklinde olan bu bağ caput fibula, tibia’nın area intercondylaris posterior’u ve femur’un epicondylus lateralis’i arasında uzanır (Taner 2000) (ġekil 1.13).
ġekil 1.13. Lig. collaterale fibulare, lig. popliteum obliquum, lig. popliteum arcuatum arka taraftan görünüĢ (Putz ve Pabst 2008).
Lig. intracapsularia
Lig. cruciatum anterius: Tibia’nın area intercondylaris anterior’undan baĢlar, yukarı, arkaya ve dıĢa doğru uzanarak femur’un condylus lateralis’inin arka iç yüzüne yapıĢır. Bu bağ diz eklemi fleksiyonda iken gevĢek, tam ekstansiyonda iken ise gergindir. Eklemin aĢırı ekstansiyonunu ve tibia üzerinde femur’un arkaya dislokasyonunu önler (Sarsılmaz 2014).
Lig. cruciatum posterius: Tibia’nın area intercondylaris posterior’dan baĢlar, yukarı öne ve içeri doğru uzanarak femur’un condylus medialis’inin iç yüzünün ön kısmına yapıĢır. Diz eklemi arkadan açıldığında ilk görülen yapıdır. Eklem ekstansiyonda iken gevĢek olan bu ligament, fleksiyonda ise gergindir. Eklemin aĢırı fleksiyonunu ve tibia üzerinde femur’un öne çıkmasını engeller (Sarsılmaz 2014).
19 Lig. transversum genus: Meniscus lateralis ile meniscus medialis’in ön uçları arasında uzanır. Bu bağ lig. cruciatum anterius’un önünde bulunur (Taner 2000).
Lig. meniscofemorale anterius: Meniscus lateralis’in arka boynuzuna yapıĢan bağ, yukarıya, mediale ve öne doğru yönelerek lig. cruciatum posterius’un önünden geçip condylus medialis ossis femoris’in lateral yüzüne yapıĢır (Yıldırım 2006).
Lig. meniscofemorale posterius: Meniscus lateralis’in arka boynuzuna yapıĢan bağ, yukarıya ve mediale doğru yönelerek lig. cruciatum posterius’un arkasından geçip condylus medialis ossis femoris’in lateral yüzüne yapıĢır. Ġki meniskofemoral bağa ortak olarak Robert bağı denir (Yıldırım 2006) (ġekil 1.14).
ġekil 1.14. Art. genus, sağ; capsula articularis’i çıkarılmıĢ, ön taraftan görünüĢ (Putz ve Pabst 2008).
20 Meniscus medialis: ġekli ‘’C’’ harfine benzer, ön ucu, tibia’daki area intercondylaris anterior’a, arka ucu, tibia’daki area intercondylaris posterior’a yapıĢır. Ön uçtan baĢlayan ve meniscus lateralis’e tutunan bir kısım lifleri lig. transversus genus denen ligamenti oluĢturur. Periferik kısmı, eklem kapsülü ve lig. collaterale tibiale’ye yapıĢtığından meniscus lateralis’e oranla daha az hareketlidir. Bu yüzden yaralanmaları da daha sıktır ve genellikle uzunlamasına yırtılır. Yırtılma sonucu meniscus, eklemin merkezine doğru yer değiĢtirir. Bu durum hastada ekstansiyonu önleyen eklem kilitlenmesine neden olur (Sarsılmaz 2014).
Meniscus lateralis: YaklaĢık bir çember Ģeklinde olup tibia’da meniscus medialis’e oranla daha geniĢ bir eklem yüzünü kaplar (Yıldırım 2006). Ön ucu, tibia’daki area intercondylaris anterior’a, arka ucu, tibia’daki area intercondylaris posterior’a yapıĢır. Lateral kenarı, m. popliteus’un tendonu ile dıĢ yan bağdan ayrılmıĢtır. Meniscus lateralis’in diz eklemindeki dıĢ yan bağa yapıĢmadığından yaralanmaları daha nadirdir (Sarsılmaz 2014) (ġekil 1.15).
ġekil 1.15. Art. genus, meniscus medialis ve meniscus lateralis, sağ; üst taraftan görünüĢ (Putz ve Pabst 2008).
21 1.5. Femura YapıĢan Kaslar
1.5.1. Uyluğun Önündeki Kaslar
M. iliacus: Fossa iliaca’dan baĢlar trochanter minor’de sonlanır (ġekil 1.16). Nervus (n.) femoralis tarafından innerve edilir (Cumhur 2006). M. psoas major ile birlikte uyluğa fleksiyon ve dıĢ rotasyon, alt ekstremite sabit ise gövdeye fleksiyon yaptırır (Taner 2000).
ġekil 1.16. M. iliacus, m. psoas major ve m. psoas minor (Netter 2008). M. psoas major: L1-L5 corpus vertebra ile processus transverus’ları ve bu vertebralar arasındaki discus intervertebrales’lerden baĢlar trochanter minor’de sonlanır (ġekil 1.16). L2-L4 spinal sinirlerin ramus ventralis’leri tarafından innerve edilir (Cumhur 2006). M. iliacus ile birlikte uyluğa fleksiyon ve dıĢ rotasyon, alt ekstremite sabit ise gövdeye fleksiyon yaptırır (Taner 2000).
M. psoas minor: Bu kas %40 oranında olmayabilir. T12-L1 corpus vertebra ile bu vertebralar arasındaki discus intervertebrales’lerden baĢlar pecten ossis pubis, eminentia iliopubica’da sonlanır (ġekil 1.16). 1. lumbal spinal sinirin ramus ventralis’i tarafından innerve edilir (Cumhur 2006). Gövde fleksiyonuna yardımda bulunur (Taner 2000).
m. iliacus m. psoas major
22 M. sartorius: Spina iliaca anterior superior’dan baĢlar tuberositas tibia’nın hemen alt-dıĢ tarafındaki tibia’nın ön yüzünde sonlanır (ġekil 1.17). N. femoralis tarafından innerve edilir. Kalça ekleminde uyluğa fleksiyon ve diz ekleminde bacağa fleksiyon yaptırır (Drake ve ark 2011).
M. quadriceps femoris: Vücudun en büyük kası olup m. vastus medialis, m. vastus lateralis, m. vastus intermedius ve m. rectus femoris olmak üzere 4 parçası vardır. Bacağın asıl ekstansör kasıdır. Diz eklemini stabilize eden esas kastır (Ozan 2014) (ġekil 1.17).
M. rectus femoris: Spina iliaca anterior inferior ve acetabulum’un üst kenarından baĢlar ve patella’dan uzanan lig. patella ile tuberositas tibia’da sonlanır. N. femoralis tarafından innerve edilir. Uyluğa fleksiyon ve bacağa ekstansiyon yaptırıp kalça ekleminin stabilizasyonunu sağlar (Panksy ve Gest 2015).
M. vastus medialis: Linea intertrochanterica ve labium mediale, linea aspera’dan baĢlar ve lig. patella’da sonlanır. N. femoralis tarafından innerve edilir. Bacağa ekstansiyon, ayrıca m. rectus femoris ile uyluğa fleksiyon yaptırır (Cumhur 2006).
M. vastus lateralis: Trochanter major, labium mediale, linea aspera’dan baĢlar ve lig. patella’da sonlanır. N. femoralis tarafından innerve edilir. Bacağa ekstansiyon, ayrıca m. rectus femoris ile uyluğa fleksiyon yaptırır (Taner 2000).
M. vastus intermedius: Corpus femoris’in facies anterior ve facies lateralis’inin büyük bir kısmından baĢlar ve lig. patella’da sonlanır. N. femoralis tarafından innerve edilir. Bacağa ekstansiyon, ayrıca m. rectus femoris ile uyluğa fleksiyon yaptırır (Cumhur 2006).
23 ġekil 1.17. M. sartorius, m. quadriceps femoris, ön taraftan görünüĢ
24 1.5.2. Uyluğun iç tarafındaki kaslar
M. pectineus: Linea pectinea ve pelvisin komĢu kemiklerinden baĢlar ve trochanter minor’unun tabanından, proksimal femur’un arka yüzündeki linea asperaya uzanan oblik çizgide sonlanır (ġekil 1.18). N. femoralis tarafından innerve edilir. Kalça ekleminde uyluğa adduksiyon ve fleksiyon yaptırır (Drake ve ark 2011). M. adductor longus: Crista pubica’nın aĢağısında corpus ossis pubis’den baĢlar ve labium mediale linea aspera’da sonlanır (ġekil 1.18). N. obturatorius tarafından innerve edilir. Uyluğa adduksiyon yaptırır (Panksy ve Gest 2015).
M. adductor brevis: Pubis’in corpus’unun ön yüzü, pubis’in ramus inferior’undan baĢlar ve labium mediale linea aspera’nın üst kısmında sonlanır. N. obturatorius tarafından innerve edilir. Uyluğa adduksiyon yaptırır (Cumhur 2006).
M. adductor magnus: Ön kısmı; pubis’in ramus inferior’u ve ramus ossis ischii’den baĢlar ve tuberositas glutea’nın medial kısmı, labium mediale linea aspera’da sonlanır (ġekil 1.18). N. obturatorius tarafından inerve edilir. Uyluğa adduksiyon, fleksiyon ve dıĢ rotasyon yaptırır. Arka kısmı; tuber ischiadicum’dan baĢlar ve linea supracondylaris ve tuberculum adductorium’da sonlanır. N. tibialis tarafından innerve edilir. Uyluğa ekstansiyon ve iç rotasyon yaptırır (Taner 2000).
M. gracilis: Corpus ve ramus infeior ossis pubis’den baĢlar ve kondilin altında tibia üst ucunun medialinde sonlanır (ġekil 1.18). N. obturatorius tarafından innerve edilir. Uyluğa adduksiyon ve iç rotasyon, bacağa fleksiyon yaptırır (Panksy ve Gest 2015).
25 ġekil 1.18. Uyluğun adduktor kasları, sağ; ön taraftan görünüĢ (Putz ve Pabst
26 1.5.3. Uyluğun Arka Tarafındaki Kaslar
M. biceps femoris:
Caput longum: Tuber ischiadicum’un üstteki alanının üst-iç kısmından baĢlar ve caput fibula’da sonlanır. N. tibialis tarafından innerve edilir.
Caput breve: Linea aspera’nın labium laterale’sinden baĢlar caput fibula’da sonlanır. N. peroneus communis tarafından innerve edilir (Drake ve ark 2011).
Diz ekleminde bacağa fleksiyon, kalça ekleminde uyluğa ekstansiyon ile dıĢa rotasyon ve diz ekleminde bacağa lateral rotasyon yaptırır (Cumhur 2006) (ġekil 1.19).
M. semitendinosus: Tuber ischiadicum’dan baĢlar ve tibia’da condylus medialis’in alt kısmı ve tuberositas tibia’da sonlanır (ġekil 1.19). N. tibialis tarafından innerve edilir. Bacağa fleksiyon, bacak fleksiyonda iken iç rotasyon ve uyluğa ektansiyon yaptırır (Taner 2000).
M. semimembranosus: Tuber ischiadicum’un dıĢ yüzünün lateralinden baĢlar ve tibia’nın iç kondilinin arka yüzünde sonlanır (ġekil 1.19). N. tibialis tarafından innerve edilir. Uyluğa ekstansiyon ve bacağa fleksiyon yaptırır (Panksy ve Gest 2015).
27 1.5.4. Bacak Arka Tarafındaki Kaslar
M. gastrocnemius: Caput mediale; femur’un condylus medialis’inden baĢlar. Caput laterale; femur’un condylus lateralis’inden baĢlar. Calcaneus arka yüzünün orta kısmında sonlanır (ġekil 1.20). N. tibialis tarafından innerve edilir. Ayağa plantar fleksiyon, bacağa fleksiyon yaptırır (Taner 2000).
M. soleus: Tibia’da linea musculi solei ve fibula’nın arka üst kısmından baĢlar. Tendo calcaneus’un oluĢumuna katılır (ġekil 1.20). Bacak fleksiyondayken ayağın en kuvvetli fleksörüdür. N. tibialis tarafından innerve edilir. Ayağa plantar fleksiyon yaptırır (Ozan 2014).
ġekil 1.20. Yüzeysel fleksör kaslar, sağ bacak, arkadan görünüĢ (m. gastrocnemius ve m. plantaris) (Schünke ve ark 2007).
28 M. plantaris: Labium laterale linea aspera’nın en alt kısmından ve lig. popliteum obliquum’dan baĢlar. Calcaneus’un arka yüzünden sonlanır (ġekil 1.20). N. tibialis tarafından innerve edilir. Diz ekleminde bacağa, ayak bileği ekleminde de ayağa fleksiyon yaptırır (Arıncı ve Elhan 2016).
M. popliteus: Femur’un condylus lateralis’in ve lig. popliteum arcuatum’dan baĢlar. Linea musculi solei üzerinde kalan kısımda sonlanır (ġekil 1.21). N. tibialis tarafından innerve edilir. Bacağa fleksiyon ve bacak fleksiyon durumunda iken bir miktar iç rotasyon yaptırır. Bacak sabit ise uyluğa dıĢ rotasyon yaptırır (Taner 2000).
M. fleksor hallucis longus: Fibula’nın facies posterior alt 2/3’ünden baĢlar. Phalanx distalis basis’in plantar yüzünden sonlanır (ġekil 1.21). N. tibialis tarafından innerve edilir. Ayak baĢparmağına fleksiyon, ayağa plantar fleksiyon yaptırır (Arıncı ve Elhan 2016).
M. fleksor digitorum longus: Tibia’nın arka yüzünde, linea musculi solei’nin altından kalan kısmının lateral’inden baĢlar. 2-5. Parmakların phalanges distalis’inin basis’lerine yapıĢır (ġekil 1.21). N. tibialis tarafından innerve edilir. Ayak 2-5. parmaklarına fleksiyon, ayağa bir miktar plantar fleksiyon ve eversiyon yaptırır (Taner 2000).
M. tibialis posterior: Membrana interossea ve fibula’nın arka yüzünden baĢlar. Sustentaculum tali, tuberositas ossis navicularis, talus, os cuneiforme mediale, laterale ve intermedium, os cuboideum ve 2-4 ossa metatarsi’nin basis’lerinin plantar yüzünde sonlanır (ġekil 1.21). Ayağa inversiyon ve bir miktar plantar fleksiyon yaptırır (Arıncı ve Elhan 2016).
29 ġekil 1.21. Bacak kasları: arkadan görünüĢü (Netter 2008).
30 1.6. Alt Ekstremitenin Ana Arterleri
A. femoralis: A. iliaca externa, lig. inguinale’nin altından geçtikten sonra a. femoralis adını alır. A. femoralis alt ekstremiteyi besleyen ana arterdir. A. femoralis uyluğun ön yüzünde seyrederek, yarısı trigonum femorale’de, diğer yarısı da canalis adductorius içinde bulunur. Kanalın alt ucundan çıktıktan sonra a. poplitea adını alır (Sarsılmaz 2014) (ġekil 1.22).
Dalları:
A. epigastrica superficialis
A. circumflexa iliaca superficialis A. pudenda externae superficialis Aa. pudenda externae profunda
1. Rami scrotales/ rami labiales anteriores 2. Rami inguinales A. profunda femoris 1. A. circumflexa medialis a. Ramus profundus b. Ramus ascendes c. Ramus transversus d. Ramus superficialis e. Ramus acetabularis 2. A. circumflexa lateralis a. Ramus ascendes b. Ramus descendes c. Ramus transversus 3. Aa. perforantes
4. Aa. nutrientes femoris A. descendes genicularis
1) Ramus saphenus
31 A. epigastrica superficialis: Lig. inguinale’nin 1 cm altında a. femoralis’in ön yüzünden ayrılır. Hiatus saphenus’tan geçer, lig. inguinale’nin yüzeyelinden göbeğe doğru uzanır (Sarsılmaz 2014).
A. circumflexa iliaca superficialis: A. femoralis’in ön yüzünden ayrılır. Hiatus saphenus’tan geçerek yukarıya, crista iliaca’ya kadar uzanır (Sarsılmaz 2014). A. pudenda externa superficialis: A. femoralis’in medial yüzünden ayrılır. Medial’e doğru uzanarak scrotum’u besler (Sarsılmaz 2014).
A. pudenda externa profunda: Uyluğun medialinde fascia lata’yı delerek mediale doğru uzanır. Scrotum ve perinede dağılır (Sarsılmaz 2014).
A. profunda femoris: Uyluğun ana arteridir. Lig. inguinale’nin yaklaĢık 4 cm aĢağısından a. femoralis’in dıĢ yüzünden ayrılır. Arkaya ve içe doğru kıvrılarak, uyluğun iç tarafında, m. adductor longus’un arkasında aĢağı iner. Uyluğun alt ¼’ünde dallarına ayrılarak sonlanır (Sarsılmaz 2014). Bu dallar ise arka taraftaki ischiocrural kasları besler (Arıncı ve Elhan 2016).
A. descendes genicularis: A. femoralis, canalis adductorius’tan çıkmadan bu dalı verir. R. saphenus ve r. articularis isimli dallara ayrılır (Arıncı ve Elhan 2016).
ġekil 1.22. A. femoralis, a.poplitealis, sağ taraf, ön taraftan görünüĢ (Netter 2008).
32 A. poplitea: A. femoralis, canalis adductorius’dan çıktıktan sonra fossa poplitea’ya geçer ve a. poplitea adını alır (ġekil 1.22). A. poplitea, fossa poplitea’da seyreder, m. popliteus’un alt kenarı hizasında a. tibialis anterior ve a. tibialis posterior olmak üzere iki uç dalına ayrılır. (Cumhur 2006).
Dalları:
A. superior lateralis genus A. superior medialis genus A. media genus
Aa. surales
A. inferior lateralis genus A. inferior medialis genus.
A. poplitea, a. tibialis anterior ve a. tibialis posterior’un dalları diz eklemi çevresinde anastomozlar yaparak derinde rete articulare genus ve yüzeyde rete patellare adı verilen iki arter ağı oluĢtururlar. Bu anastomozların oluĢumuna katılan arterler Ģunlardır: (Taner 2000).
A. superior lateralis genus (a. poplitea) A. superior medialis genus (a. poplitea) A. descendes genicularis (a. femoralis)
R. descendes (a. circumflexa femoris lateralis) R. circumflexus fibularis (a. tibialis posterior) A. recurrens tibialis anterior (a. tibialis anterior) A. recurrens tibialis posterior (a. tibialis anterior).
33 1.7. Alt Ekstremitenin Ana Venleri
1.7.1. Alt Ekstremitenin Yüzeysel Venleri
V. saphena magna: Vücuttaki en uzun vendir. Ayak sırtının iç tarafından baĢlar. Bacağın ve uyluğun iç tarafında yukarı çıkar. Lig. inguinale’nin yaklaĢık 3 cm aĢağısında v. femoralis’e açılır (Sarsılmaz 2014) (ġekil 1.23).
V. saphena parva: Arcus venosus dorsalis pedis’in lateral kısmından baĢlar. Malleolus lateralis’in arkasından ve tendo calcaneus’un laterali boyunca, bacak arkasının ortaları hizasında bunu çaprazlar, yukarıya çıkarak popliteal bölge alt kısmında derin fasiayı delerek derine sokulur. M. gastrocnemius’un iki baĢı arasında v. poplitea’da sonlanır (Panksy ve Gest 2015) (ġekil 1.23).
ġekil 1.23. Alt ekstremite venleri, sağ taraf, ön taraftan görünüĢ (Putz ve Pabst 2008).
34 1.7.2. Alt Ekstremitenin Derin Venleri
V. femoralis: Hiatus adductorius’ta v. poplitea’nın devamı olarak baĢlar. A. femoralis’e eĢlik eder ve lig. inguinale’nin arkasından itibaren v. iliaca externa olarak devam eder (Taner 2000).
V. poplitea: Hiatus adductorius’tan geçtikten sonra v. femoralis adını alır. A. femoralis ile birlikte uzanır.. Lig. inguinale’nin altından geçtikten sonra v. iliaca externa olarak devam eder (Sarsılmaz 2014).
Vv: tibiales anteriores: A. tibialis anterior’a eĢlik eden iki tane vendir (Ozan 2014).
Vv. tibiales posteriores: A. tibialis posterior’a eĢlik eden iki tane vendir (Ozan 2014).
Vv. digitales plantares: Parmakların plantar kısmındaki venöz ağdan baĢlar, daha sonra arterlerde olduğu gibi birleĢerek v. tibiales posteriores’i oluĢturur (Arıncı ve Elhan 2016).
35 1.8. Alt Ekstremitenin Ana Sinirleri
Her biri uyluğun üç kompartmanından biri ile iliĢkili, üç temel sinir vardır. N femoralis uyluk ön kompartmanının, n. obturatorius uyluk iç kompartmanının ve n. ischiadicus uyluk arka kompartmanının siniridir (Drake ve ark 2011).
1.8.1. N. femoralis
Pleksus lumbalis’in dalıdır. Lig. inguinale’nin derininde lacuna musculorum’dan uyluğa geçer. Uylukta a. femoralis’in dıĢ yanında, vagina femoralis’in dıĢında seyreder. Lig. inguinale’nin yaklaĢık 4 cm aĢağısında ön ve arka bölümlere ayrılır. (Sarsılmaz 2014) (ġekil 1.24).
36 1.8.2. N. obturatorius
Karın arka duvarındaki pleksus lumbalis’in bir dalıdır. M. psoas major içinde aĢağıya doğru iner ve sonrasında, pelvise girmek için m. psoas’ın iç kenarının dıĢından geçer. N. obturatorius, pelvis lateral duvarı boyunca devam eder ve sonra canalis obturatorius içinden geçerek uyluk iç kompartmanına girer. Adduktor kasların çoğunu ve uyluk iç yüzünün derisini inerve eder. Uyluğa n. obturatorius olarak girdiği halde, m. adductor brevis tarafından r. anterior ve r. posterior adlı iki dalına ayrılır (Drake ve ark 2011) (ġekil 1.25).
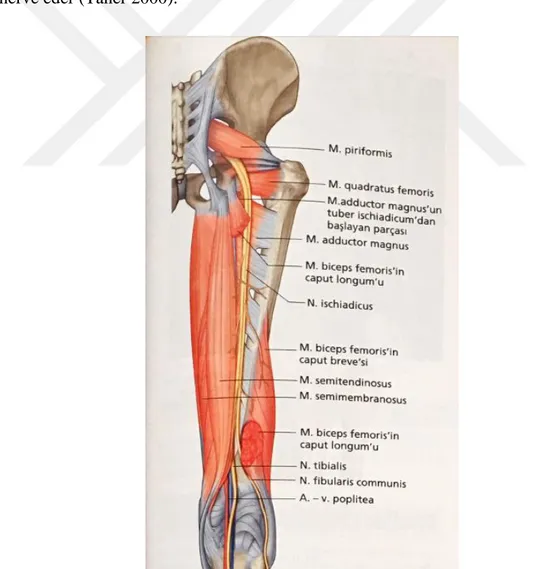
37 1.8.3. N. ischiadicus
Pleksus sacralis’in bir dalı olup, gluteal bölgeden m. biceps femoris’in uzun baĢının derininden geçerek uyluğa girer. Buradaki m. biceps femoris ile m. semimembranosus’un dıĢ kenarlarının derininde bulunur. Uyluğun arka yüzünün ortasında ve m. adductor magnus’un arka yüzünde aĢağı iner. Uyluğun alt 1/3’ünde n. tibialis ve n. fibularis communis olmak üzere iki dala ayrılır (Snell 2004) (ġekil 1.26). N. tibialis, n. ischiadicus’un kalın olan dalıdır. Bacak arkası ve ayak tabanı kaslarını innerve eder. Retinaculum flexorum’un ve m. abductor hallucis’in altında uç dallarına ayrılır; n. plantaris lateralis, n. plantaris medialis. N. fibularis communis, collum fibulae’nın dıĢ tarafında, m. fibularis longus içinde iki uç dalına ayrılır; n. fibularis superficialis ve n. fibularis profundus. N. fibularis superficialis, m. peroneus longus ve brevis’i innerve eder. N. fibularis profundus ise bacak ön bölge kaslarını inerve eder (Taner 2000).
38 1.9. Alt Ekstremitenin Lenfatikleri
Alt ekstremitenin lenf damarları yüzeyel ve derin olmak üzere 2 gruba ayrılır (Sarsılmaz 2014).
1.9.1. Yüzeyel Lenf Damarları
Deri altından baĢlayan yüzeyel lenf damarlarını iki grupta inceleyebiliriz. Medial Grup Lenf Damarları: Ayağın iç tarafından baĢlayan medial grup lenfatik damarlar, ayağın taban ve sırt iç bölgesinin lenfini alır ve v. saphena manga ile birlikte seyrederek trigonum femorale içindeki nodi inguinales superficiales’e dökülür (ġekil 1.27). Trigonum femorale’de yüzeyel fasya içinde yerleĢmiĢ olan nodi inguinales superficiales vücudun en yüzeyel lenf nodları grubunu oluĢturur. Nodi inguinales superficiales, bacağın ön yüzü ve uyluk derisinin, erkekte penis ve scrotum, kadında labium majus ve minus derisinin ve canalis analis alt yarısının lenfini alır (Sarsılmaz 2014).
Lateral Grup Lenf Damarları: Ayağın dıĢ tarafından baĢlayan lateral grup lenfatik damarların bir kısmı uyluğun medialindeki lenf damarları ile birleĢir. Diğer bölümü malleolus lateralis’in arkasından geçerek v. saphena parva ile beraber nodi popliteales’e açılır. Ayak taban ve sırt dıĢ bölgesinin lenfini alır (Taner 2000). 1.9.2. Derin Lenf Damarları
Derin inguinal lenf nodlarına giden lenf damarları az sayıdadır ve derin kan damarlarını izlerler. Bu lenf damarları fossa poplitea içindeki nodi poplitea’ya dökülür. Buradan çıkan lenf damarları, femoral damarları izleyerek nodi inguinales profundus’a dökülür. Derin inguinal nodlar, bacak arka yüzünün derisi, erkekte glans penis, kadında clitoris lenfini alır (Sarsılmaz 2014).
39 ġekil 1.27. Alt ekstremite lenfatikleri (Netter 2008).
40 1.10. Os femur’un kliniği
1.10.1. Coxa Vara ve Coxa Valga
Femur boynunun uzun ekseninin femur gövdesi ile yaptığı inkliasyon açısı, yaĢ, cins ve femur geliĢimi (örn; femur boynu kemikleĢmesinde kalıtımsal bir hata) ile değiĢiklik gösterir. Aynı zamanda femur boynunu zayıflatabilen herhangi bir patolojik süreç de değiĢebilir. Ġnkliasyon açısı azaldığında durum coxa vara’dır, artığında coxa valga’dır. Coxa vara alt tarafta hafif bir kısalmaya yol açar ve kalçanın pasif abduksiyonunu kısıtlar (Moore ve Dalley 2007) (ġekil 1.28).
ġekil 1.28. Coxa vara ve coxa valga’nın Ģematik gösterimi (Moore ve Dalley 2007).
1.10.2. Genu Valgum ve Genu Varum
Femur uylukta diagonal olarak yer alırken, tibia bacakta hemen hemen vertikal durur ve böylece bu kemiklerin uzun eksenleri arasında dizde bir açı oluĢur. Ġki kemik arasında Q açısı olarak bilinen bu açı, spina iliaca anterior superior’dan patella’nın ortasına çizilen çizgi ile patella’nın ortası ve tuberositas tibia’dan geçen ikinci bir vertikal çizgi ile değerlendirilir. Femur’un anormal derecede vertikal ve Q açısının küçük olduğu durumlarda bacağın medial açılanma yapması genu varum (eğri, O bacak) deformitesi olarak adlandırılır. Bacağın uylukta lateral açılanma yapması (büyük Q açısı, >17 derece) ise genu valgum olarak adlandırılır (Moore ve Dalley 2007).
41 1.10.3. Diz protezi
Bozulan diz eklem yüzeyinin rekonstrüksiyonu eski Mısırlılara kadar gitmekte ve mumyalarda ilkel rekonstrüksiyon örneklerine rastlanmakla birlikte bilimsel anlamda yaklaĢık yüz yıllık bir emekleme döneminden sonra, son 20 yıl içerisinde yaygınlaĢmıĢtır (Ege 1998).
Kalça protezinin tersine diz protezinin geliĢmesi daha zor olmuĢtur. Bunun baĢlıca sebebi dizin karmaĢık anatomik yapısına ek olarak dönme açısının değiĢkenliğidir. Biyomekanik açıdan incelendiğinde eklemde statik stabiliteyi sağlayan bağların önemi fazladır (Ghazavi ve ark 1997).
Eğer hastanın dizinin tamamı osteoartrit nedeniyle hastalıklı durumdaysa yapay diz eklemi yerleĢtirilebilir (total diz değiĢim artroplastisisi). Protez diz eklemi defektli alanların çıkarılmasından sonra femur ve tibia kemiklerinin uç kısımlarına tutturulmuĢ plastik ve metal parçalardan meydana gelir. Metal ve plastik kombinasyonu karĢılıklı kıkırdakların yumuĢaklığını taklit eder ve fazla hareketli olmayan kiĢilerde iyi sonuç verir. Sporla uğraĢan hareketli kiĢilerde ise protezin kemikle birleĢtiği yerlerde kırılmalar olabilir ve protez parçaları kaybolabilir, ancak yine de biyomühendislik ve cerrahi tekniklerdeki geliĢmelere daha iyi sonuçlar elde edilmektedir (Moore ve ark 2007).
Alt ekstremitenin normal longitüdinal ya da rotasyonel diziliminin sağlanması ve eklemi çaprazlayan kuvvetlerin normal dağılımının korunması diz artroplastisinde uzun dönem baĢarının gerekliliğidir (Guyton 1998). Ġdeal bir diz protezi anatomik bütünlüğünün korumasına ek olarak eklem kinematiğini korumalı ve bağ dengesini gözeterek stabiliteyi sağlamalıdır (Gür 1998).
Total diz artroplastisi endikasyonları; osteoartrit, enflamatuar artrit, sistemi hastalıkların diz eklem tutulumu, kırık sonrası geliĢen artrit, avasküler nekroz, dizde varus veya valgusa neden olan geliĢimsel hastalıklar. Kontraendikasyonları ise; aktif enfeksiyon, nöropatik artropati, m. quadriceps femoris güçsüzlüğü ve perifer vasküler hastalıklar (Miller 2006).
42
Total diz protezi ameliyatları farmakolojik tedavi, fizyoterapi, sinovyektomi, eklem debritmanı, yüksek tibial osteotomi, distal femoral osteotomi gibi tedavi seçeneklerinin yeterli olmadığı durumlarda sıklıkla tercih edilen bir tedavi yöntemidir (Yavuz 2014). Total diz protezinde çeĢitli cerrahi yaklaĢımlara ek olarak, piyasada pek çok farklı implant türü de vardır. Protez yapımında kullanılan kobalt-krom, metaller ve titanyum-alüminyum-vanadium karıĢımları olup, diz protezinde çok dayanıklı olduğundan kobalt-krom karıĢımları kullanılmaktadır (Demir ve ÇalıĢ 2002).
Diz protezlerinin sınıflandırılması: (Tooms 1992, Tözün ve ġener 1999). -Dizin protez konulan bölümüne göre
Unikompartmantal Bikompartmantal Trikompartmantal
-Prostetik dizayn tarafından sağlanan sınırlamaya göre SınırlandırılmamıĢ Az sınırlandırılmıĢ Tam sınırlandırılmıĢ MenteĢeli Döner menteĢeli MenteĢesiz -Fiksasyon tipine göre
1. Sementli (çimentolu) 2. Sementsiz (çimentosuz).
43 1.10.4. Diz ekleminde menisküs hasarı/yaralanması
Menisküsler, dizde femur ile tibia’nın medial ve lateral eklem yüzleri arasında bulunan fibrokartilaginoz disklerdir. Bunların en önemli görevleri ağırlığın transferi, hareket sırasında dinamik Ģok emme ve eklem kıkırdağını koruyucu olmasıdır (Englund ve ark 2008). Dizde travma sonrası en çok görülen patolojiler menisküs lezyonlarıdır (Helms CA 2002). Menisküslerin yaralanmaları yaygındır. Meniscus medialis, kollateral bağa güçlü Ģekilde yapıĢık olması ve buna bağlı olarak mobilitesinin kısıtlanması sebebiyle meniscus lateralis’ten çok daha fazla hasar görür. Hasar, özellikle kısmı fleksiyonda iken diz ekleminin vücut ağırlığını taĢıması sırasında, tibia’nın os femoris üzerinde veya os femoris’in tibia üzerinde rotasyonu sonucu meydana gelir (Snell 2015).
Meniscus lateralis yaralanması daha az görülür; bunun sebebi diz ekleminin lateral kollateral ligamentlerinde bağlı olmadığından daha hareketli olduğu içindir. M. popliteus, lateral menisküs içine birkaç lif gönderir; bu lifler, diz ekleminin ani hareketleri esnasında menisküsün daha uygun pozisyona çekilebilmesini sağlar (Snell 2004).
Menisküs yırtıklarının tanısında en sık kullanılan test Mc Murray ve Apley testleridir (Evans ve ark 1993, Stratford ve Binkley 1995). Bu testlerin hiçbiri, tek baĢına menisküs yırtığı tanısı koydurmaz ancak menisküs muayenesinde rutin olarak uygulamak faydalıdır (Evans ve ark 1993).
Menisküs yırtıkları travmatik ve dejeneratif iki grupta toplanabilir. Travmatik yırtıklar, aĢırı yüklenme sonucu, sağlam menisküste ve daha çok gençlerde oluĢur. Dejeneratif yırtıklar ise normal yük altında veya en küçük travma sonucu oluĢur ve yaĢlılarda daha çok görülür (Ege 1998).
Meniskopatide doğru tanı, tedaviye oldukça yardımcı olur. Manyetik Rezonans Görüntüleme (MRG) diz eklemi patolojilerinden oldukça etkili, güvenilir bir yöntemdir. 1985 yılında Reicher ve arkadaĢlarının menisküs yapılarının anatomisini açıklamalarından ve MRG’yi diz eklemi patolojilerinin tanısında kullanmaya baĢladığından bugüne kadar geçen süre içinde MRG, baĢarı ile kullanılmaktadır (Reicher ve ark 1985).
44 Meniskopatinin yerleĢim yeri, boyutları ve tipi, tedavi planlaması açısından oldukça önemli olduğu için menisküs yırtıkları sınıflandırılmıĢlardır. Meniskopati primer olarak iki planda, vertikal ve horizontal olarak sınıflandırılır. Vertikal yırtıklar tibial plato ve menisküs düzlemine dikey seyrederken horizontal yırtıklar ise paralel durumdadır (Jee ve ark 2003). Menisküs yırtıklarında genellikle cerrahi sınıflandırma yapılır. Bu sınıflandırma; radyal, flap, horizontal, longitudinal, kova sapı, kompleks meniskal yırtıklar Ģeklindedir (Newman ve ark 1993, Naranje ve ark 2008). Vertikal ve horizontal yırtıkların birleĢmesi ile kompleks yırtıklar oluĢur. Kompleks yırtıklar ise ciddi travmalar sonucunda oluĢabilmektedir (Stoller ve ark 2007) (ġekil 1.29).
ġekil 1.29. Menisküs yırtık tiplerinin Ģematik görüntüsü (Englund ve ark 2001).
Meniskopati derecesi değerlendirilmesinde; Kaya (2008) MRG' ye dayanan sınıflaması Ģu Ģekilde bildirilmiĢtir.
Grade 0: Homojen instensite. Grade1: Nokta tarzında intensite.
Grade2: Yüzeye uzanmayan internal intensite.