1
T.C
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
İÇ HASTALIKLARI ANABİLİM DALI
TEK MERKEZDE İZLENEN MEME KANSERİ HASTALARININ ADJUVAN SİSTEMİK
TEDAVİ SONUÇLARININ RETROSPEKTİF
OLARAK İNCELENMESİ
UZMANLIK TEZİ
Dr. Eda OTMAN AKAT
TEZ DANIŞMANI
Prof. Dr. Erdem GÖKER
İZMİR
OCAK 2018
2
ÖNSÖZ
Uzmanlık eğitimim boyunca, insani ve ahlaki değerleri ile örnek edindiğim, bilgi ve deneyimlerinden yararlandığım, hoşgörülü, sabırlı ve güler yüzlü değerli hocam İç Hastalıkları Anabilim Dalı Başkanı Sayın Prof. Dr. Selahattin Fehmi AKÇİÇEK ’ e,
Kendisine hayran olduğum, tez hocam olduğu için ayrıca gurur duyduğum, tez hazırlık sürecinde işimi hep kolaylaştıran, keyifli bir tez süreci geçirmemi sağlayan, hep motive eden çok değerli hocam sayın Prof. Dr. Erdem GÖKER’e,
Eğitimimde olduğu kadar tez hazırlık sürecimde de çok büyük desteği olan, tüm sorularıma sabırla cevap veren, yardımlarını esirgemeyen çok değerli hocam Prof. Dr. Soner DUMAN’ a,
Çok saygı duyduğum, eğitimime değerli katkıları olan, tez hazırlık sürecinde de dosya tarama ve diğer çalışmalarımda Medikal Onkoloji Kliniği’nin imkanlarını kullanmama izin veren sayın hocam Prof. Dr. Ruçhan USLU’ ya,
Başımız sıkıştığında ilk kapısını çaldığımız, bize arkadaş olan sevgili Devrim Hocam’ a, Burdan eğitimime ve gelişimime katkısı olan ve ismini sayamadığım saygıdeğer tüm hocalarıma,
Ayrıca tıp eğitimimde ve hayatımda imzaları olan sevdiğim, hayran olduğum, Hacettepe’li hocalarıma ve Hacettepe’ye,
Hep kendimi şanslı hissettiren sevgili arkadaşlarıma, özellikle yardımlarından dolayı sevgili Merve Güner OYTUN ve Fulya ODABAŞ’ a
Biricik ailem, emeklerini asla ödeyemeyeceğim, kızına hep torpil geçen babama, güzel yürekli anneme, sevgili kardeşlerim Emrah, Pınar, Seda, Ayşe ve Arda’ya, en büyük eğlencem yeğenlerime,
Ve sabırlı, hoşgörülü, çok yardımsever, fedakar, dünya iyisi eşim Kıvanç’a sonsuz teşekkürü borç bilirim.
3
İÇİNDEKİLER
ÖNSÖZ ... 2 İÇİNDEKİLER ... 3 TABLOLAR DİZİNİ ... 5 GRAFİKLER DİZİNİ ... 6 KISALTMALAR DİZİNİ ... 6 ÖZET ... 8 ABSTRACT ... 10 1.GİRİŞ ve AMAÇ ... 12 2.GENEL BİLGİLER ... 14 2.1 MEME ... 14 2.1.1. Memenin Anatomisi ... 142.1.2. Memenin Benign Lezyonları ... 14
2.2 MEME KANSERİ ... 14
2.2.1.Tanım ve Epidemiyoloji ... 14
2.2.2. Etyoloji ve Risk faktörleri ... 15
2.2.3. Tarama ... 18 2.2.4.Klinik Bulgular ... 19 2.2.4.1.Semptom ve Bulgular ... 19 2.2.4.2. Laboratuar Bulguları ... 19 2.2.4.3. Tanısal testler ... 19 2.2.5. Ayırıcı Tanı ... 20
2.2.6. Prognostik ve Prediktif faktörler ... 20
2.2.7. Meme Kanserinin Patolojik Sınıflaması ... 21
2.2.7.1. İnvaziv Karsinoma ... 21
2.2.7.1.1. İnvaziv Duktal Karsinom ... 21
2.2.7.1.2.İnvaziv Lobular Karsinom ... 22
2.2.7.1.3. Meduller Karsinom ... 22
4
2.2.7.1.5. Tübüler Karsinom ... 23
2.2.7.1.6. Papiller Karsinom ... 23
2.2.7.1.7. Metaplastik Meme Kanseri ... 24
2.2.7.2. Meme Kanserinin Özel Klinik Formları ... 24
2.2.7.2.1. Paget Karsinomu ... 24
2.2.7.2.2. İnflamatuar Karsinom ... 24
2.2.8. Evreleme ... 25
2.2.8.1. Primer Tümör (T) ... 25
2.2.8.2. Bölgesel Lenf Nodları (N)... 26
2.2.8.2.1. Klinik Sınıflandırma ... 26 2.2.8.2.2. Patolojik Sınıflandırma (pN)* ... 27 2.2.8.3. Uzak Metastaz (M) ... 29 2.2.9. Patolojik Değerlendirme ... 31 2.2.10. Prognoz ... 32 2.2.11. Tedavi ... 33 2.2.11.1. Lokal Tedavi ... 34 2.2.11.1.1. Cerrahi Tedavi ... 34 2.2.11.1.2. Radyoterapi ... 34 2.2.11.2. Sistemik Tedavi ... 34 2.2.11.2.1. Neoadjuvan Tedavi ... 35 2.2.11.2.2. Adjuvan Tedavi ... 35 2.2.11.2.2.1. Adjuvan Kemoterapi ... 40
2.2.11.2.2.2. Adjuvan Endokrin Tedavi ... 43
2.2.11.2.2.3. Adjuvan HER-2 Hedefli Tedavi ... 46
2.2.12. Rekürrens ... 48
3. GEREÇ VE YÖNTEM ... 48
3.1. Hastaların Seçilmesi ve Çalışma Tasarımı ... 49
5 4. BULGULAR ... 51 5. TARTIŞMA ... 70 6.SONUÇ ... 82 7.KAYNAKLAR ... 84
TABLOLAR DİZİNİ
Tablo 1. Meme Kanseri Risk Faktörleri ... 16Tablo 2. NCCN 2016 Rehberine göre Evreleme ... 30
Tablo 3. Evrelere göre 5-yıllık meme kanseri yaşam oranları ... 32
Tablo 4. Evrelere göre Meme Kanseri Hastalarının 10 yıllık hastalıksız Sağkalım Durumu ... 33
Tablo 5. Hasta ve Tümör Özellikleri ... 52
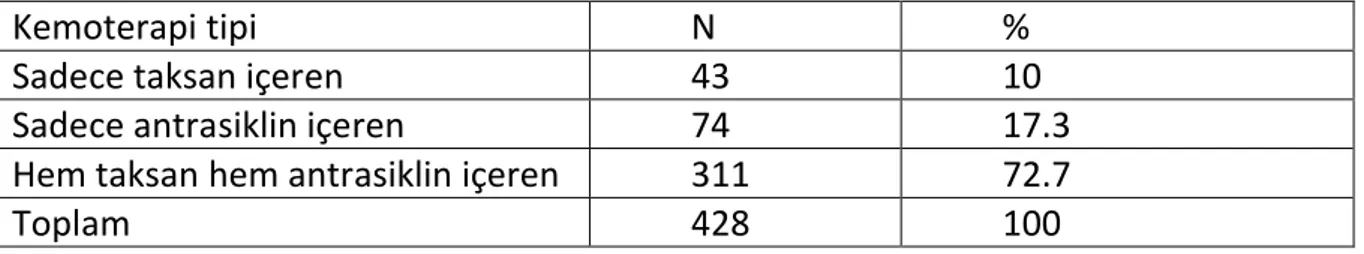
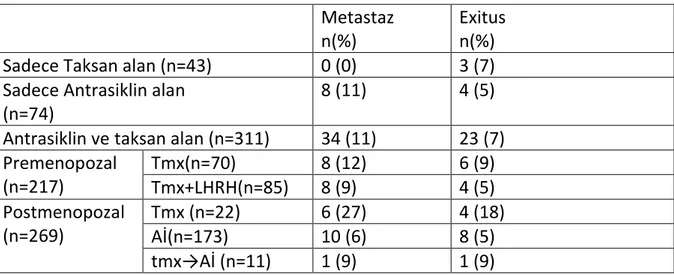
Tablo 6. Antrasiklin ya da Taksan İçeren Kemoterapi Alma Durumu ... 56
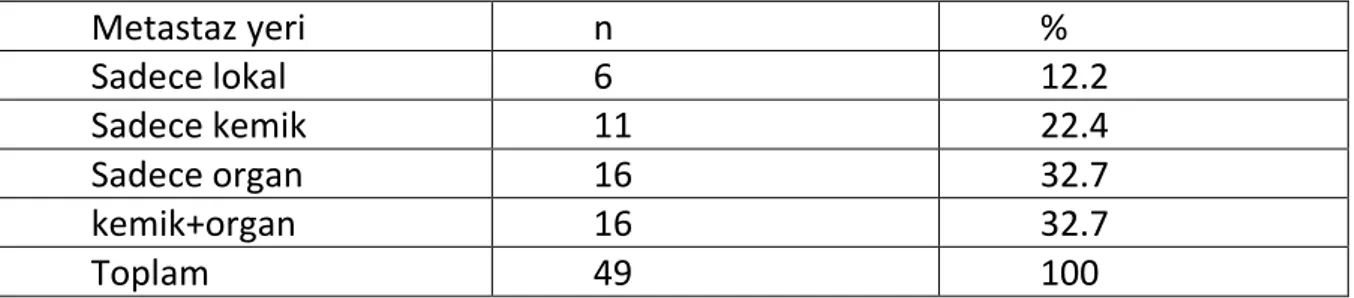
Tablo7 . Metastaz Gelişen Yer Dağılımı ... 57
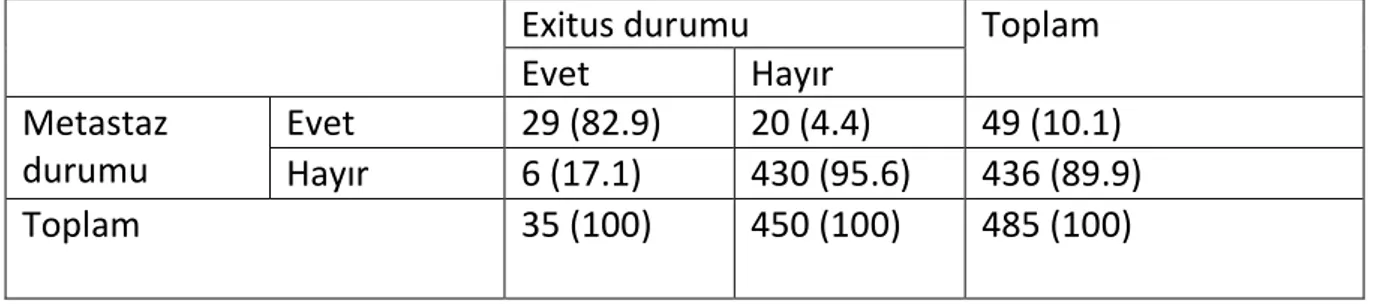
Tablo8 . Metastaz Gelişen/ Gelişmeyen Hastalarda Exitus Durumu ... 58
Tablo9 . Tedavi Tipine göre Metastaz ve Exitus Durumu ... 59
Tablo10 . Hasta ve Tümör Özelliklerine göre Metastaz/ Exitus Durumu ... 60
Tablo11 . Antrasiklin/ Taksan Alan Hastaların Genel Sağkalım ve Hastalıksız Sağkalım Süreleri ... 62
Tablo12 . Antrasiklin veya Taksan alan Hastaların Hasta ve Tümör Özellikleri ... 64
Tablo13 . Premenopozal Hastaların Endokrin Tedavi Tipine göre Sağkalım Durumları ... 66
Tablo 14. Postmenopozal Hastaların Endokrin Tedavi Tipine göre Sağkalım Süreleri ... 67
Tablo15 . Hasta Özelliklerine göre Hastalıksız Sağkalım ve Genel Sağkalım Süreleri ... 68
6
GRAFİKLER DİZİNİ
Grafik 1. Yaş Gruplarına Göre Hasta Dağılımı ... 52
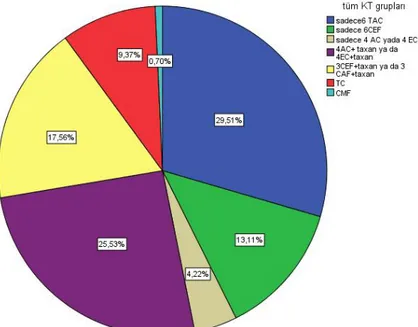
Grafik 2. Kemoterapi Alt Gruplarına göre Hasta Dağılımı ... 55
Grafik 3. Hormon Pozitif Hastaların Endokrin Tedavi Rejimine göre Dağılımı ... 57
Grafik 4. Genel Sağkalım ve Hastalıksız Sağkalım Süresi Eğrileri ... 61
Grafik 5. Taksan veya Antrasiklin Alan Grupların Genel Sağkalım Eğrisi ... 62
Grafik 6. Kemoterapi Alt Gruplarına göre Genel Sağkalım Eğrileri ... 62
Grafik 7. Taksan veya Antrasiklin Alan Grupların Hastalıksız Sağkalım Eğrisi ... 63
Grafik 8. Sadece Antrasiklin ile Taksan ve Antrasiklin Alan Hastaların Hastalıksız Sağkalım Eğrisi ... 64
Grafik 9. Premenopoz/ Postmenopoz Hastaların Genel Sağkalım ve Hastalıksız Sağkalım Eğrileri ... 65
KISALTMALAR DİZİNİ
İDK : İnvaziv Duktal Karsinom İLK : İnvaziv Lobuler Karsinom ABD/US : Amerika birleşik devletleri RT: Radyoterapi
KT: Kemoterapi
HR : Hormon Reseptörü ER : Östrojen Reseptörü PR : Progesteron Reseptörü
HER-2 : İnsan Epidermal Büyüme Faktörü-2 ACS : American Cancer Society
7
USG : Ultrasonografi
MRG : Manyetik Rezonans Görüntüleme PET : Pozitron Emisyon Tomografi
DCİS : Duktal Karsinoma İn Situ LCİS : Lobuler Karsinoma İn Situ TNM : Tümör/ Nod /Metastaz
NCCN : National Comprehensive Cancer Network ASCO : American Society Of Clinical Oncology CMF : Siklofosfamid/ Methotrexate/ Fluorourasil AC : Doxorubicin/Siklofosfamid
TAC : Dosetaksel/ Doxorubicin/ Siklofosfamid FAC : Fluorourasil/Doxorubicin/Siklofosfamid EC : Epirubisin/Siklofosfamid
FEC/CEF : Fluorourasil/ Epirubisin/Siklofosfamid TC : Dosetaksel/Siklofosfamid
CAF : Siklofosfamid/Doxorubicin/ Fluorourasil TCH : Dosetaksel/Siklofosfamid/Trastuzumab SERM : Selektif Östrojen Reseptör Modülatörü LHRH : Luteinizing Hormone-Releasing Hormone LH : Luteinizing Hormone
FSH : Follicüle Stimulating Hormone Aİ : Aromataz İnhibitörü
TMX: Tamoksifen
RCT : Randomize Kontrollü Çalışma MRM : Modifiye Radikal Mastektomi TM : Total Mastektomi
UMVKT : Ulusal Meme Kanseri Veri Tabanı T.C : Türkiye cumhuriyeti
8
ÖZET
Amaç: Meme kanseri dünyada, kadınlarda cilt kanserleri hariç tutulduğunda en sık görülen kanserdir. Tarama ve tedavi modalitelerindeki gelişmelerle sıklığı azalmakla birlikte, meme kanseri kadınlarda görülen en sık kanser olmaya devam etmektedir.
Dünyada ve ülkemizde meme kanseri ile ilgili birçok çalışma bulunmaktadır. Ancak ülkemiz literatürüne baktığımızda kemoterapi modalitelerini birebir karşılaştıran yeterli çalışma bulunmamaktadır. Bu alanda çalışmaya ihtiyaç bulunmaktadır.
Biz de meme kanserli hastalara uygulanan adjuvan sistemik tedavilerin rekürren hastalık ve mortaliteye olan etkisini incelemeyi; ayrıca kliniğimizde takip edilen hastaların tedavi yanıtlarını değerlendirmeyi amaçladık.
Gereç ve Yöntem: 2010-2013 tarihlerinde, Ege Üniversitesi Tıp Fakültesi Hastanesi/Medikal Onkoloji polikliniğine başvuran meme kanseri tanısı olan 2000 hastanın dosyaları geriye yönelik tarandı. Adjuvan tedavi almış olan 502 hastanın verileri kaydedildi. Bilateral meme kanseri olanlar ve erkek hastalar analizlere dahil edilmedi. Geriye kalan 486 hasta üzeriden analizler yapıldı.
Bulgular: Hastaların yaş ortalaması 50.9 ±11; %44.7’si tanı sırasında premenopozaldi. Patolojik tanılarına baktığımızda hastaların %84.8’i İDK , %5.1’i İLK , %4.9’u IDK+ILK tanısı almış ve bunların %81.1’i hormon reseptör pozitif , %69.7’sinin ise ki67 değeri yüksek (≥%14) idi. Hastaların %10’u sadece taksan içeren kemoterapi rejimi , %17.3’ü sadece antrasiklin, %72.7’si ise hem taksan hem de antrasiklin içeren kemoterapi almıştı. Hastaların, ortalama 68.4 ±20 ay takip süresi sonrası %10.1’inde metastaz gelişmiş, %7.2 ’si ise exitus olmuştu. Literatürden farklı olarak, sadece antrasiklin alan grubun genel sağkalım ve hastalıksız sağkalımı, antrasiklin ve taksan alan gruba göre daha iyi bulundu. Premenopozal hastalara sadece tamoksifen verilmesi ile tamoksifen ve LHRH agonisti verilmesi arasında sağkalım açısından anlamlı fark
9
saptanmadı. Postmenopozal hastalarda, sadece aromataz inhibitörü alan grup ile ardışık tedavi (tamoksifen sonrası aromataz inhibitörü) alan grup arasında sağkalım açısından anlamlı fark saptanmadı; sadece aromataz inhibitörü alan grup ile sadece tamoksifen alan grup arasında da sağkalım farkı saptanmadı.
Sonuç: Bu çalışma ile kliniğimizde izlenen meme kanseri hastalarının rekürens ve mortalite oranlarının literatürle karşılaştırma şansımız oldu ve genel olarak literatürle benzer sonuçlar elde edildi.
10
ABSTRACT
Objectives: Breast cancer is the most commonly diagnosed cancer worldwide, except skin malignancies. Despite of improved breast cancer screening and adjuvant therapy, breast cancer is still the most commonly diagnosed cancer .
There are a lot of trials about breast cancer from all over the World and also from Turkey. Unfortunately , there is not enough trial which comparing treatment regimens, and more trials are needed in this area.
We aimed to identify the effect of adjuvant systemic therapy on the recurrency of the disease and mortality, and also assesment of treatment results of the patients who admitted to our clinic.
Materials and methods: 2000 patients who admitted to Medical Oncology department of Internal Medicine of Ege University Faculty of Medicine were assesed and their hospital records were reviewed retrospectively. 502 patients records were saved. Male patients, and patients who has diagnosed bilateral breast cancer were excluded. We analyzed records of 486 patient.
Results: Mean age was 50.9 ±11 years for 486 patients. 44.7 % of patients were premenopausal. The distribution of IDC, ILC , IDC+ILC were respectively 84.8% , 5.1% and 4.9 % .81.1 % of patients was identified as positive for hormone receptors. 69.7 % of patients had high ki67 (≥%14) values. Patients were categorized according to administered chemotherapy into three groups, taxan group , anthracycline group , taxan and anthracycline combined group which respectively consist of 10 %, 17.3 % and 72.7% of patients. After 68.4 ±20 months ,which is the mean follow-up time ,mortality was 7.2 %,and metastasis was 10.1 % of patients. Overall survival and disease free survival were better with anthracyclyne therapy than combined anthracycline and taxan chemothrapy. There was no difference between tamoxifen
11
only or tamoxifen and LHRH agonist therapy among the premenopausal patients. Also, it was determined that aromatase inhibitory drugs and consecutive therapy (tamoxifen followed by aromatase inhibitors) had similar overall survival and disease free survival ; there was no survival difference between aromatase inhibitors and tamoxifen therapy too.
Conclusion: As conclusion, we have had the chance to compare treatment results of our clinic with literatures, and it was determined we have similar metastasis and mortality rates with literatures.
12
1.GİRİŞ VE AMAÇ
Meme kanseri, meme duktus ve lobüllerini döşeyen epitel hücrelerinin malign proliferasyonu ile oluşan bir kanser türüdür. Memenin epitelyal kanserleri, cilt kanserleri hariç tutulduğunda kadınlarda görülen en sık kanserdir (1). Kadınlarda kanserden ölümlerin ikinci en sık nedenidir (2).
ABD’ de yılda yaklaşık 250 bin meme kanseri tanısı konmakta ve 40 bin meme kanserinden ölüm bildirilmektedir (3). 2016 istatiklerine göre ABD’ de meme kanseri kadınlarda yine en sık kanser ve kanser ölümlerinin akciğer kanserinden sonra en sık nedenidir. Meme kanseri insidansı Amerikanın kuzeyi Avustralya/Yeni Zelanda, Avrupa’ nın kuzey ve batı bölgelerinde en yüksek, Sahra Altı Afrika bölgesinde ve Asya’da da en düşüktür. Meme kanseri dünyada olduğu gibi Türkiye’ de de kadınlarda en sık görülen ve en sık ölüm nedeni olan kanserdir (2,4).
Erken tanı ve tedavideki gelişmelere bağlı olarak Amerika Birleşik Devletleri’nde meme kanseri mortalitesi azalmıştır (1). ABD’ de meme kanserli hastaların 2005 ve 2011 yılları arasındaki 5 yıllık sağkalımının %91’lere kadar iyileşme gösterdiği görülmektedir (2). Mortalitedeki bu azalmanın meme görüntüleme tekniklerinin gelişmesinden ve adjuvan tedavi verilmesinden kaynaklandığı düşünülmektedir.
Erken evre meme kanserlerinde genel olarak lokal tedavi (cerrahi+/-RT) uygulanmakta, sonrasında tümörün boyutu, derecesi, lenf nodu tutulumu, ER / PR / HER-2 durumuna göre sistemik tedavi gerekebilmektedir. Meme kanserinin sistemik tedavisi kemoterapi, hormonoterapi ve biyolojik tedavilerden oluşmaktadır. Tümörün özellikleri hangi tip tedaviden fayda göreceğini belirlemektedir.
Meme kanserinin lokal tedavisi sonrası sistemik tedavinin kullanılması sağkalımı büyük oranda arttırır. Uygulanmadığı takdirde metastatik meme kanserinden ölecek kadınların üçte birinden fazlası, uygun bir sistemik rejim ile tedavi edildiğinde hastalıksız sağkalırlar. Ancak uygun adjuvan kemoterapi ya da hormonoterapinin
13
seçilmesi bazı durumlarda hala tartışmalıdır. Meta-analizler kime kemoterapi verileceği konusundan yol gösterici olmakta ancak kime, hangi kemoterapi verileceği konusunda kesin bilgi vermemektedir. Bu nedenle maalesef çoğu hasta henüz uygun şekilde tedavi edilmemektedir. Bazı hastalar için sadece lokal tedavi yeterli iken gereksiz yere adjuvan tedavi almakta, bazı hastalara ise yetersiz tedavi verilmektedir. Hangi hastaların nüks edeceğini öngörmede klinikte kolay ulaşılabilir prognostik belirteçlere ihtiyaç vardır. Böylece adjuvan tedavi bireyselleştirilebilir; tedaviden fayda görecek hastalara tedavi verilmiş olur ve diğer hastalar gereksiz kemoterapinin toksik etkilerinden korunmuş olur (1 ).
Meme kanserinin tedavisi multidisipliner yaklaşım gerektirmektedir. Genel cerrah, medikal onkolog, radyasyon onkoloğu ve patoloğun yer aldığı bir ekiple meme kanserinin tedavisi yürütülebilir (5).
Bu çalışmada 2010-2013 tarihlerinde Ege Üniversitesi Tıp fakültesi Hastanesi /Medikal Onkoloji Polikliniği’ ne başvuran meme kanserli hastalara uygulanan adjuvan sistemik tedavilerin metastaz sıklığı ve mortaliteye olan etkisinin retrospektif dosya taraması olarak incelenmesi hedeflenmiştir.
14
2. GENEL BİLGİLER
2.1. MEME
2.1.1.Memenin Anatomisi
Meme, asini ve duktusları oluşturan epitelyal parankim ile onları destekleyen kas ve fasya elemanları, değişik miktarlarda yağ, kan damarları, sinirler ve lenfatikleri içerir. Memenin üst dış kadranı diğer kadranlara nazaran çok daha fazla glandüler elemanlar içerdiği için bu kadranda benign ve malign meme tümörleri daha sık görülür.
2.1.2.Memenin Benign Lezyonları
Memenin benign lezyonları proliferatif ve nonproliferatif; proliferatif olanlar ise atipili ve atipisiz olmak üzere iki gruba ayrılır. Nonproliferatif lezyonlarda genellikle meme kanseri oluşma riski yoktur. Fibrokistik hastalık, kronik kistik mastit, mammarian displazi, papiller apokrin değişiklikler, apokrin metaplazi, epitel ilişkili kalsifikasyon buna örnek olarak verilebilir. En sık görülen nonproliferatif meme lezyonu, meme kistleridir. Atipi içeren proliferatif lezyonlar ise; duktal hiperplazi, intraduktal papillom, sklerozan adenozis, radial skarlar ve fibroadenomlardır. Bunlar normal toplumdan 1.5-2 kat daha fazla meme kanseri geliştirme riskine sahiptir (6).
2.2. MEME KANSERİ
2.2.1. Tanım ve Epidemiyoloji
Meme kanseri, meme duktus ve lobüllerini döşeyen epitel hücrelerinin malign proliferasyonu ile oluşan bir kanser türüdür. Memenin epitelyal kanserleri cilt kanserleri hariç tutulduğunda kadınlarda görülen en sık kanserdir (1) . Kadınlardan her 10 kanserden 4’ ünü meme kanseri oluşturmaktadır (7). Meme kanseri en sık 40 yaş ve üstü beyaz kadınlarda görülmektedir (8). Meme kanserinin insidansı yaşla artmaktadır. 2011’ de yayınlanan bir konsensusda meme kanseri tanısı alan hastaların %50’ sinin 65
15
yaş ve üzerinde, yaklaşık %30’ unun 70 yaş üzerinde olduğu bildirilmiştir. Meme kanseri kadınlardaki kanserlerin tümünün %33’ünden ve kanserle ilişkili ölümlerin %20’sinden sorumludur (9). Kuzey Amerika’ da, 80 yaşına kadar yaşamış her 9 kadından birinde meme kanseri gelişmesi öngörülmektedir (1).
Bütün dünyada insidans, mortalite ve sağ kalımda geniş varyasyonlar bulunmaktadır. Bunun sebebi yaş, etnik kimlik, diyet ve yaşam tarzı gibi altta yatan kompleks faktörlerdir (10).
Meme kanseri insidansı Amerika’ nın kuzeyi, Avustralya / Yeni Zelanda, Avrupa’ nın kuzey ve batı bölgelerinde en yüksek; Sahra Altı Afrika bölgesinde ve Asya’ da da en düşüktür (4).
Türkiye Sağlık Bakanlığı’nın 2014 istatiklerine bakıldığında 2010’da toplam kanser insidansının 215.1/100.000 olduğu ve 2008’e kadar artış olduğu sonra düşüşe geçtiği görülmektedir. Erkeklerde kanser insidansının kadınlara göre daha yüksek olduğu görülmektedir. Meme kanseri kadınlarda 38.6/100.000 insidans ile en sık kanser olarak görülmeye devam etmektedir. Kadınlarda en sık görülen 10 kanserin %22.9’unu meme kanseri oluşturmaktadır (11).
2.2.2. Etiyoloji ve Risk faktörleri
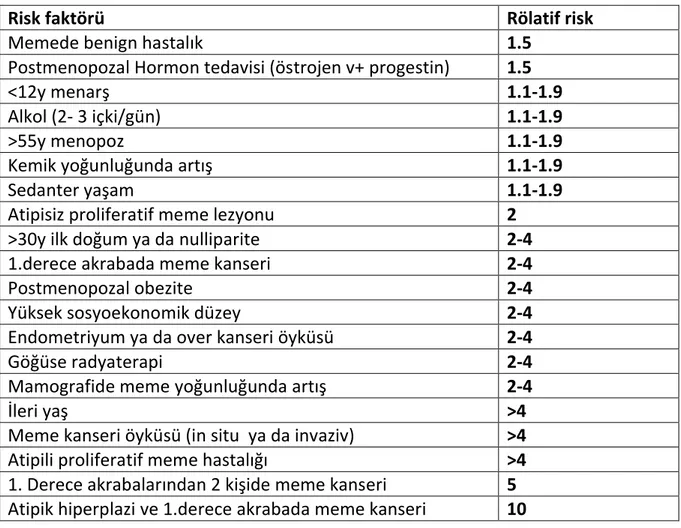
Meme kanserinin büyük bir kısmının nedeni bilinmemektedir. Meme kanseri açısından bazı risk faktörleri bilinmektedir. Meme kanseri gelişiminde risk faktörlerinin en önemlisi yaştır. İleri yaş, kadın cinsiyet, ailede genç yaşta meme kanseri öyküsü olması, erken menarş, geç menopoz, ilk doğumun ileri yaşta olması, uzamış hormon replasman tedavisi öyküsü, daha önce göğüs duvarına radyoterapi öyküsü, benign proliferatif meme hastalığı olması, mamografide meme yoğunluğunun yüksek olması, BRCA1/BRCA2 gibi genetik mutasyonlarının olması meme kanseri riskini arttırmaktadır (12,15 ,Tablo 1). Bunun aksine emzirmenin ise meme kanserinden koruyucu etkisi bulunmaktadır (13,14).
16
Tablo 1. Meme Kanseri Risk Faktörleri
Risk faktörü Rölatif risk
Memede benign hastalık 1.5
Postmenopozal Hormon tedavisi (östrojen v+ progestin) 1.5
<12y menarş 1.1-1.9
Alkol (2- 3 içki/gün) 1.1-1.9
>55y menopoz 1.1-1.9
Kemik yoğunluğunda artış 1.1-1.9
Sedanter yaşam 1.1-1.9
Atipisiz proliferatif meme lezyonu 2 >30y ilk doğum ya da nulliparite 2-4 1.derece akrabada meme kanseri 2-4
Postmenopozal obezite 2-4
Yüksek sosyoekonomik düzey 2-4
Endometriyum ya da over kanseri öyküsü 2-4
Göğüse radyaterapi 2-4
Mamografide meme yoğunluğunda artış 2-4
İleri yaş >4
Meme kanseri öyküsü (in situ ya da invaziv) >4 Atipili proliferatif meme hastalığı >4 1. Derece akrabalarından 2 kişide meme kanseri 5 Atipik hiperplazi ve 1.derece akrabada meme kanseri 10
Kadın cinsiyeti tek başına meme kanseri için risk faktörüdür. Kadınların erkeklere göre meme kanseri riski yaklaşık olarak 150/1’ dir (1). Erkeklerde meme kanseri çok nadir görüldüğü için çoğu zaman bulgular atlanır, başvuru anında da gözden kaçabilir. Bu nedenle kadınlara göre daha geç tespit edilir ve ileri evre meme kanseri tanısı alır (16). Bir kadının hayat boyu meme kanseri olma riski, non-invaziv meme kanseri açısından 6’da 1 ve invaziv meme kanseri bakımından 8’de 1’dir (9). Meme kanseri ile yaş arasında güçlü bir ilişki vardır. Meme kanserinin ortalama tanı yaşı 61 dir. 65 yaş üzerinde meme kanseri görülme olasılığı artmaktadır. Yaş ilerledikçe ileri evre kanser görülme olasılığı da artmaktadır (7,17) . ABD’ deki meme kanserli hastaların yaklaşık %75’ i 50 yaş üstündeki kadınlarda görülmektedir (18).
Meme kanseri hormon bağımlı bir kanserdir (1). Hormon replasman tedavisinin meme kanserinde potansiyel etkilerinin anlaşılması son derece önemlidir. Östrojen ve
17
progesteron içeren tedavinin meme kanseri insidansını arttırdığı gösterilmiştir (19) . Doğum kontrol ilaçları ile ilgili en güvenilir meta-analizler, meme kanseri riskinin artsa bile bu artışın az olduğunu göstermektedir. Tersine, doğum kontrol ilaçları over kanseri ve endometrium kanserine karşı önemli bir koruyucu etki göstermektedir (1).
Bir kadının hayatında meme kanseri sıklığına en büyük etkisi olan üç dönem menarş yaşı, ilk doğum yaşı ve menopoz yaşıdır. Onaltı yaşında adet görmeye başlayan kadınların meme kanseri riski 12 yaşında başlayanların %50-60’ ıdır. Bu düşük risk yaşam boyu devam eder. Benzer şekilde, doğal ya da cerrahi olarak ortanca menopoz yaşından (52 yaş) on yıl önce başlayan bir menopoz, yaşam boyu meme kanseri riskini %35 azaltır. Onsekiz yaşına kadar ilk doğumunu yapan kadınlar hiç doğum yapmayanlara göre %30-40 daha düşük bir meme kanseri riskine sahiptir. Sonuç olarak, menstrüel hayatın uzunluğu özellikle de ilk doğum öncesi dönem meme kanseri riskinin önemli bir bileşenidir. Bu üç faktör (menarş yaşı, ilk doğum yaşı ve menopoz yaşı) ülkeler arası meme kanseri sıklık farklılığının %70-80’ ini oluşturur. Bir meta-analizde annelik sürecinin uzunluğu, hem ilk doğum yaşı hem de doğum sayısından bağımsız olarak belirgin bir risk azalması ile ilişkili bulunmuştur (1).
Kanserin kalıtsal formu; tanı yaşının erken olması, yüksek penetranslı olması, çift olan organlarda bilateral görülmesi ve diğer tip tümörlerle birlikte görülmesi ile karakterizedir (20). Tüm meme kanserlerinin %20’sinin ailesel olduğu tahmin edilmektedir ve tüm meme kanserli hastaların %5-10’ unda otozomal dominant bir kalıtım paterni saptanmıştır. Bu hastaların büyük çoğunluğunda ya 1 ya da BRCA-2 geninde mutasyon vardır (1,15).
Meme kanseri etyolojisinde diyetin rolü tartışmalıdır. Ayrıca, obezitenin erken evre meme kanseri olan premenopozal ve postmenopozal kadınlarda mortaliteyi de arttırdığı düşünülmektedir (1,21). Ilımlı düzeyde alkol alımı da riski arttırır ancak mekanizması bilinmemektedir. Folik asit alımı, alkol kullanan kadınlarda riski değiştirmekle birlikte alkol kullanmayanlarda ek bir koruyucu etkisi yoktur. Ayrıca kronik düşük doz aspirin kullanımı meme kanseri insidansını azaltmaktadır.
18
Depresyonun ise hem meme kanseri riskini hem de rekürrens riskini arttırdığı gösterilmiştir (1). Laktasyon ise meme kanseri riskini azaltmaktadır (22,23).
Bu faktörlere ek olarak radyasyon daha genç kadınlarda bir risk faktörüdür. Ancak 30 yaş üzerindeki radyasyon maruziyeti meme üzerine minimal karsinojenik etkiye sahiptir (1).
2.2.3. Tarama
Meme kanseri için yapılacak olan sistematik taramalarla, henüz asemptomatik safhada iken, hastaları erken evrede yakalayarak, etkili tanı koyma yolları ve en iyi tedavilerle, mevcut meme kanseri mortalite hızlarını düşürmek ve toplumdaki hastalığın sıklığını azaltmak mümkündür. Meme kanseri tarama programlarının primer amacı, erken tanı ile meme kanseri mortalitesini azaltmaktır (24).
50 yaşından sonra yıllık mamografi ile taramanın meme kanserinden ölüm olasılığını %25-30 azalttığı gösterilmiştir. Ancak 40-50 yaş arası ve 70 yaş sonrasında mamografi yapılıp yapılmaması konusunda henüz görüş birliği yoktur. 40-50 yaş grubu kadınlar arasındaki bilgiler de pozitiftir. Tarama mamografi değerlendirmesi üzerine tartışmalar devam etmekle birlikte, bilgilerin çoğunluğu tarama mamografisinin yararlarını desteklemektedir (1,15,25).
ACS tarafından 2015’ te güncellenen rehber, meme kanseri açısından normal risk grubundaki bireylerin 45 yaşından itibaren taranmasını önermektedir. 45-54 yaş grubu kadınlara yıllık tarama yapılması önerilmektedir. 55 yaş üstündekilerin iki yılda bir ya da yıllık taramaya devam edilmesi önerilmektedir. 40-45 yaş grubuna da yıllık mamografik tarama yapılma şansı verilmesi önerilmektedir. Kadınlara sağlık durumları iyi olduğu sürece ve beklenen yaşam süresi 10 yıl ve üstündeyse taramaya devam edilmesi önerilmektedir. ACS meme muayenesini herhangi bir yaş için taramada önermemektedir (26).
19
2.2.4. Klinik Bulgular
2.2.4.1. Semptom ve Bulgular
Meme kanseri erken evrede asemptomatik olabilmekle birlikte, kadınların %70’ i memede (genellikle ağrısız) kitle şikayeti ile başvururlar. Bu kitlelerin %90’ ı hasta tarafından farkedilmektedir, daha nadiren meme ağrısı, meme başı akıntısı, erozyon, retraksiyon, memede büyüme, meme başının kaşınması, kızarıklık, yaygın sertlik ve büyüme ile memenin büzülmesi ile başvururlar. Meme başı akıntısının nedeni çoğu zaman benign nedenlerden kaynaklanmaktadır. Patolojik meme akıntısı genelde tek taraflıdır ve seröz ya da kanlı olabilir. Patolojik meme başı akıntısının en sık nedeni ise papillomdur. Patolojik akıntıların %5-15’ inde malignensi saptanır (1,14,27,28).
2.2.4.2. Laboratuar Bulguları
Karaciğer veya kemik metastazları artmış serum alkalen fosfataz ile ilişkili olabilir. İleri evre meme kanserinde hiperkalsemi önemli ve nadir bir bulgudur. CEA, CA15-3 veya CA 27-29 nükseden meme kanseri için yararlı olabilir ama erken lezyonların tanınmasında faydalı değillerdir (14).
2.2.4.3. Tanısal Testler
Tanısal değerlendirme genellikle hastanın kendisi ya da klinisyen tarafından muayenede kitle saptanması ya da görüntüleme yöntemleriyle şüpheli bulgular saptanması üzerine yapılır. Meme kanserinin erken tanısı önemlidir çünkü erken tanı mortaliteyi %40’ tan fazla azaltabilmektedir (29). Mamografi meme kanserinin erken tanısında kullanılan en yararlı yöntemdir (30) . Yaşlı, yağlı memeleri olan kadınlara göre memeleri yoğun olan genç kadınlarda duyarlılığı daha azdır. Mamografi yanlış negatif ya da yanlış pozitif sonuçlar verebilmektedir ve bunun sonucunda %65-75 gereksiz meme biyopsisi yapılabilmektedir (31). USG kullanımı giderek yaygınlaşmaktadır ancak USG mamografiye göre yorumlayan kişinin bilgi birikimi ve deneyimine daha fazla bağımlı bir yöntemdir (32).
20
MRG’nin duyarlılığı yüksektir ama spesifik değildir ve yüksek selektif olgular haricinde tarama amaçlı kullanılmamalıdır. Yüksek riskli kadınları (örneğin BRCA mutasyonlu kadınlar) taramada kullanılabilirler. MRG’nin de yaklaşık %3-5 oranında yalancı negatifliği olduğu için kanseri ekarte etmek amacıyla MRG kullanılmamalıdır. PET görüntüleme, memenin kendisini değerlendirirken yararlı görünmemektedir ama uzak metastazları araştırmak için değerlidir (12,14,33).
2.2.5. Ayırıcı Tanı
Meme kanserinin ayırıcı tanısında en çok düşünülen lezyonlar azalan sıklıkta olmak üzere sırayla; memenin
fibrokistik değişikliği, fibroadenom, intraduktal papillom, lipom ve yağ nekrozudur (14).
2.2.6. Prognostik ve Prediktif faktörler
En önemli prognostik faktör meme kanserinin evresidir. Tümörün boyutu, lenf nodu tutulumu, metastaz durumu gözönünde bulundurularak yapılan klinik evrelemeye kıyasla patolojik evreleme prognozla daha iyi ilişkilidir (1,18). Erken evre meme kanseri kür olma şansı olan meme kanseridir. Genellikle, evre I, IIA, IIB ve IIIA erken evre meme kanseri olarak değerlendirilmektedir. Gelişmiş ülkelerde erken evre meme kanserlerinin %80’inin cerrahi sonrası uzun sağkalım süreleri vardır. Rekürrens gösteren tümörlerin prognozları genellikle kötüdür (34).
Yaş ve ırkın da prognozla ilişkisi mevcuttur. ABD ’de siyah kadınlarda beyazlara göre prognozun daha kötü olduğu gösterilmiştir (35) . 40 yaş ve altında tanı konulan meme kanseri hastalarında prognozun daha kötü olduğu gösterilmiştir. Ayrıca 65 yaş ve üstü hastalarda da mortalitenin arttığı gösterilmiştir. Bunun hastaların bu yaşta daha ileri evrede tanı alması, komorbiditeler ve tedavi farklılıklarından kaynaklandığı düşünülmektedir (36,37). Ayrıca tümörün tipi, derecesi, lenfatik ya da vasküler
21
invazyon olup olmadığı, ki 67 gibi proliferasyon markerları prognostik gösterge olarak kullanılmaktadır.
Meme kanseri yönetiminde ER ve PR varlığı veya yokluğu kritik öneme sahiptir. Primer tümörde reseptör pozitif olan hastalar, tümörleri reseptör negatif olanlara göre daha iyi bir seyir göstermektedir (14).
ErbB2 (HER-2/neu) aşırı salınımı veya p53 gen mutasyonuna sahip tümörler kötü prognoza sahiptirler (1). HER -2, meme kanserlerinin yaklaşık %10-30 unda pozitif saptanmaktadır (38).
2.2.7. Meme Kanserinin Patolojik Sınıflaması
Malign meme kanserlerinin yaklaşık %15-25’ i karsinoma in situdur. Karsinoma in situda malign hücreler henüz stromal invazyon yapmamış olarak duktuslar veya lobuller içerisinde prolifere olmuşlardır. Karsinoma in situnun iki ana tipini DCİS ve LCİS oluşturmaktadır. Meme kanserlerinin %75-85 kadarı ise invazivdir. Meme kanserinin invaziv duktal karsinom, invaziv lobular karsinom, tübüler karsinom, musinöz (kolloid ) karsinom, meduller karsinom, tübülolobuler karsinom, metaplastik karsinom, adenoid kistik karsinom gibi patolojik alt tipleri bulunmaktadır. İnvaziv meme kanserlerinin %85’ini infiltratif duktal karsinom, %5-10’unu infiltratif lobuler karsinom, %5-7’sini medüller karsinom, %3’ünü müsinöz ya da kolloid karsinom ve %2’ sini tubuler karsinom oluşturmaktadır (15).
2.2.7.1. İnvaziv Karsinoma.
2.2.7.1.1. İnvaziv Duktal Karsinom (İDK)
İnvaziv duktal karsinom meme karsinomlarının en sık görülen tipi olup invaziv meme kanserlerinin yaklaşık %85’ini oluşturmaktadır. DCİS komponenti sıktır. %60 olguda kalsifikasyon mevcuttur. Nekroz nadir olarak görülür. Tubuler, mikropapiller, medüller gibi alt tipleri bulunmakla beraber, %80 olgu herhangi bir alt tipe uymaz ve
22
‘not otherwise specified- NOS’ olarak adlandırılır. Meme kanserinin bu en sık patolojik varyantının prognozu diğer tiplere nazaran kötüdür (15,39). İnvaziv duktal karsinomların %70-80’ inde östrojen reseptörü, %60-70’ inde progesteron reseptörü, %15- 30’ unda HER-2/neu pozitiftir (40).
Meme kanseri sitolojik özellikleri ve yapısına göre iyi diferansiye (grade1 ) ,orta diferansiye (grade 2) ve kötü diferansiye (grade 3) olarak sınıflandırılmaktadır.
2.2.7.1.2.İnvaziv Lobuler Karsinom (İLK)
İLK, tüm invaziv meme karsinomlarının %5-15’ ini oluşturmaktadır . İLK ve İDK bazı standart histopatolojik marker, moleküler özellikler ve radyolojik görünüm farklılıkları ile birbirinden ayırt edilmektedir. İDK’ ye kıyasla İLK daha fazla hormon pozitif özellik göstermektedir. Genellikle daha düşük derecelidir, radyolojik ve klinik olarak daha diffüz yayılım göstermektedir. Bazı çalışmalar İLK’ nin İDK’ ye göre kemoterapiye daha az yanıt verdiğini ve bu nedenle sadece endokrin tedavi verilmesi gerektiğini önermektedir (41). İnvaziv lobuler karsinomların %70-95’i östrojen reseptörü, %60-70’i progesteron reseptörü pozitiftir. Pleomorfik tip dışında HER-2/neu genellikle negatiftir (40).
E-cadherin ile boyama lobuler karinomu invaziv duktal karsinomdan ayırmada kullanılabilir. Çalışmalar cadherin ( CDH1) geni ile invaziv lobuler meme kanseri arasında bir ilişki saptamıştır. İLK ’nın nerdeyse %50’ sinde E-cadherin mutasyonu saptanmaktadır (41).
2.2.7.1.3. Meduller Karsinom
Medüller meme karsinomu genellikle genç hastalarda görülür ve BRCA1 gen mutasyonu olan kadınlarda daha sık görülmektedir. Bu tümörler IDK ‘dan daha iyi prognoza sahiptirler. Hastaların çoğu genelde büyük palpabl kitle ve aksiller lenfadenopati ile başvurular.
23
2.2.7.1.4. Müsinöz (Kolloid) Karsinom
Müsinöz karsinom nadir görülen invaziv meme kanserlerinden biridir. İnvaziv meme kanserlerinin %5’ inden azını oluşturmaktadır. Genellikle yedinci dekatta, palpable kitle ya da mamografide yetersiz tanımlanan, nadiren kalsifikasyon içeren, iyi sınırlı kitle görünümüyle tanı almaktadır. Musin üretimi karakteristik özelliğidir. Tip A ve tip B olmak üzere iki ana tipi mevcuttur, AB lezyonları iki tipin de özelliğini göstermektedir. Tip A büyük oranlarda ekstraselüler müsin üreten klasik tiptir, tip B ise endokrin farklılaşma-histolojik olarak tip A’dan daha granüler siitoplaması mevcut- ile farklılık göstermektedir.
2.2.7.1.5. Tübüler Karsinom
Tübüler meme karsinomu tüm meme kanserlerinin %1-2 ’sini oluşturmaktadır. Bu subtipin karekteristik özelliği, iyi formlu tübül ve bezlerde epitelyal hücrelerin tek katman olarak dizilmesi, düşük dereceli nükleus ve apikal sitoplazmik çıkıntı içermesidir. Pür tübüler karsinomların %90 ’ından fazlası ve miks tübüler karsinomların en az %75’ i tübüler komponentten oluşur. Bu tip kanserin genel sağkalımı çok iyidir ve lenf nodu tutulumu nadirdir. İyi prognostik özelliği nedeniyle hastalar genellikle sadece meme koruyucu cerrahi ve lokal radyoterapi ile tedavi edilirler.
2.2.7.1.6. Papiller karsinom
Meme kanserinin papiller karsinomu, bazı histolojik subtip spektrumunu kapsamaktadır. İki ana tipi bulunmaktadır; kistik (invaziv olmayan) ve mikropapiller duktal karsinom (invaziv formu). Papiller karsinom genellikle 60 yaş üstündeki kadınlarda görülmekte ve tüm meme kanserlerinin %1-2’ sini oluşturmaktadır. Papiller karsinomlar santal lokalize olurlar ve kanlı meme başı akıntısı ile başvurabilirler. Kuvvetli ER ve PR pozitif özellik gösterirler. Papiller karsinomda lenf nodu metastazı sık görülmektedir ve metastatik lenf nodu sayısı sağkalım ile ilişkili gibi görünmektedir.
24
2.2.7.1.7. Metaplastik meme kanseri
Metaplastik meme kanseri tüm meme kanserlerinin %1’ den azını oluşturmakta ve yaşlı hastalarda (ortalama başlangıç yaşı, 6. dekad) daha sık görülmektedir. Adenokarsinom ile birlikte mezenkimal ve epitelyal komponent içermesiyle karekterizedir. İğsi hücreli karsinom, karsinosarkom, duktal orjinli skuamoz hücreli karsinom, adenoskuamoz karsinom, psödosarkomatoz metaplaziye eşlik eden karsinom, matriks üreten karsinom gibi histolojik tipleri bulunmaktadır. IDK ’ya kıyasla metaplastik meme kanseri; daha büyük, daha hızlı büyür, genellikle nod negatiftir ,tipik olarak ER negatif, PR negatif ve HER-2 negatiftir.
2.2.7.2. Meme kanserinin özel klinik formları 2.2.7.2.1. Paget karsinomu
Paget karsinomu meme karsinomlarının yaklaşık %1’ inde saptanmaktadır. Olguların %85' inden fazlası altta yatan invaziv ya da noninvaziv kanser ile ilişkilidir. Genellikle de altta yatan neden olarak invaziv duktal karsinom veya DCIS saptanır. Bu karsinom sıklıkla multifokaldir. Fizik muayenede sıklıkla lezyon palbe edilememektedir ve mamografide tespit edilemeyebilmektedir. Genellikle HER-2 pozitif saptanmaktadır. Lezyon sadece meme başı değişikliklerini içerdiğinde aksiller metastaz insidansı %5’ ten azdır ve mükemmel prognozludur. Memede kitle olduğu zaman aksiller metastaz insidansı artar. Altta yatan hastalık yüksek dereceli veya HER-2 pozitif ise prognoz kötüdür (14,42,43).
2.2.7.2.2. İnflamatuar karsinom
İnflamatuar karsinom meme kanserlerinin en malign formudur ve tüm kanserlerin %3’ ünü oluşturur. Cilt tutulumu olması ve hızlı progrese olmasıyla karakterizedir. Sıklıkla tümör memeyi difüz tuttuğundan bariz bir kitle yoktur. Neoadjuvan
25
kemoterapinin verilmesi ile birlikte lokorejyonel tedavilerin de uygulanabilmesi sonucu prognozunda gelişmeler olmuştur (14,44).
2.2.8. Evreleme (12)
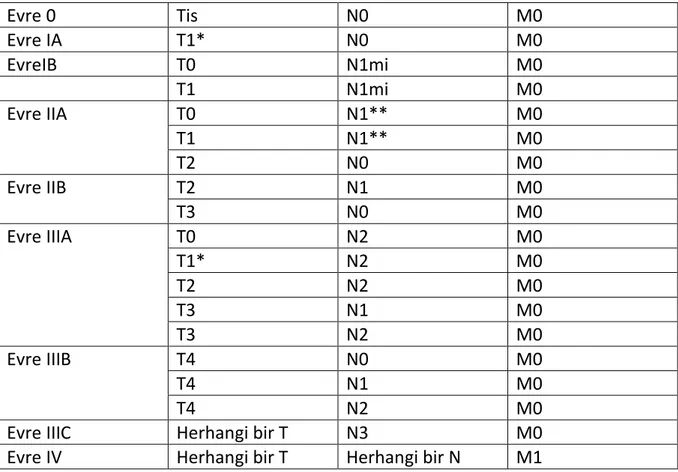
Meme kanseri tanısı alan hastaların öncelikle klinik evrelemesi yapılmalıdır, eğer mümkünse ve ulaşılabiliyorsa patolojik evreleme de yapılmalıdır. Evrelemenin yapılması etkili lokal tedavinin seçilmesinde ve uygun sistemik tedavi seçeneklerinin belirlenmesinde yol gösterici olur. Ayrıca başka merkezlerin sonuçlarının karşılaştırılmasına ve prognostik faktörlerin belirlenmesine yardımcı olur. Amerikan Birleşik Kanser Komitesi ve Uluslararası Kanser Karşıtı Birliği meme kanseri için TNM (tümör, bölgesel lenf nodları, uzak metastaz) evreleme sistemi üzerinde fikir birliğine varmışlardır. TNM evreleme sistemi kullanımı, araştırmacılar ve klinisyenler arasında iletişimi kolaylaştırmaktadır (12,14,Tablo 2).
TNM evreleme sistemi; 2.2.8.1. Primer Tümör (T) TX: Primer tümör saptanmıyor T0: Primer tümör bulgusu yok Tis: Karsinoma in situ
Tis(DCIS) : Duktal karsinoma in situ Tis(LCIS): Lobular karsinoma in situ
Tis (Paget) : Tümör olmaksızın meme başının Paget hastalığı (Not: Bir tümöre eşlik eden Paget hastalığı, tümörün boyutuna ve özelliklerine göre sınıflandırılır)
T1: Tümör 2 cm veya daha az çapta
T1mi : Tümörün en büyük çapı 1mm veya altında
T1a : Tümörün en büyük çapı 1mm’den büyük ancak 5 mm’den küçük (>1mm , ≤5mm)
26
T1b : Tümörün en büyük çapı 5mm’den büyük ancak 10 mm’den küçük (>5mm, ≤10mm)
T1c : Tümörün en büyük çapı 10mm’den büyük ancak 20 mm’den küçük (>10mm, ≤20mm)
T2 : Tümörün en büyük çapı 20 mm’den büyük ancak 50 mm’den küçük (>20mm, ≤50mm)
T3 : Tümörün en büyük çapı 50 mm’den büyük (>50mm)
T4¹ : Herhangi bir büyüklükte tümör (a) göğüs duvarı veya (b) deriye direk invazyon (ülserasyon veya cilt nodülleri)
T4a : Pektoral kası içermeden , göğüs duvarına invazyon
T4b : Ödem (peau d’orange dahil) veya meme cildinde ülserasyon veya aynı meme ile ilişkili satellit cilt nodülleri , inflamutuar meme karsinomu kriterlerini karşılamayacak şekilde
T4c : Hem T4a hem de T4b T4d : İnflamatuar karsinom
2.2.8.2. Bölgesel Lenf Nodları (N) 2.2.8.2.1. Klinik Sınıflandırma
NX: Bölgesel lenf nodları saptanamıyor (örneğin önceden çıkarılmış) N0: Bölgesel lenf nodu metastazı yok
N1: Hareketli ipsilateral aksiller seviye 1,2 lenf nodu/nodlarına metastaz
27
N2: Fikse ya da birleşmiş ipsilateral aksiller lenf nodu/nodlarına metastaz veya klinik olarak belirgin aksiller lenf nodu metastazı olmadan sadece klinik olarak belirlenebilen ipsilateral internal mamarian nodu metastazı
N2a : Birbirine veya diğer yapılara fikse ipsilateral seviye 1,2 aksiller lenf nod/nodlarına metastaz
N2b : Klinik olarak aksiller lenf nodu bulgusu olmadan klinik olarak belirgin internal mamarian nodlara metastaz
N3: Seviye 1,2 aksiller lenf nodu tutulumu ile veya olmadan ipsilateral infraklavikular (seviye III aksillar ) lenf nodu metastazı, klinik olarak mevcut aksiller lenf nodu (seviye 1,2) metastazı ve ipsilateral internal mamarian lenf nodu metastazı, aksiller lenf nodu tutulumu ile veya olmadan ipsilateral supraklavikular lenf nodu metastazı
N3a : İpsilateral infraklaviküler lenf nodu/nodlarına metastaz
N3b : İpsilateral internal mamarian ve aksiler lenf nodu/nodlarına metastaz N3c : İpsilateral supraklaviküler lenf nodu/nodlarına metastaz
Not: Klinik olarak saptanan denince ; görüntüleme çalışmaları (lenfosintigrafi hariç) veya klinik muayene ile saptanan ve malignite açısından şüpheli bulguları olan ya da ince iğne aspirasyonu patolojisinde tahmin edilen makrometastazı olan durumlar kastedilmektedir.
2.2.8.2.2. Patolojik Sınıflandırma (pN)*
pNX: Bölgesel lenf nodları saptanamıyor (örneğin önceden çıkarılmış veya patolojik çalışma için çıkarılmamış)
pN0: Bölgesel lenf nodlarında histolojik olarak metastaz yok, ilaveten saptanan izole tümör hücreleri (ITC) yok
28
Not: İzole tümör hücreleri; sadece immunohistokimyasal (IHC) veya moleküler metotlarla saptanabilen ama hemotoksilen ve eosin boyaları ile doğrulanan 0.2 mm’den büyük olmayan tek hücre veya tek bir kesitte 200’ den az hücre olarak tanımlanır. ITC’ ler genellikle malign aktivite bulgusu göstermez, örneğin proliferasyon veya stromal reaksiyon gibi
pN0(i¯) : Histolojik olarak bölgesel lenf nodu metastazı yok, izole tümör hücresi yok
pN0(I+) : Histolojik olarak bölgesel lenf nodu metastazı yok, IHC (+), 0,2 mm’den büyük olmayan IHC kümesi yok
pN0(mol-): Histolojik olarak bölgesel lenf nodu metastazı yok, moleküler bulgular (-), Revers transkriptaz-polimeraz zincir reaksiyonu (RT-PCR) negatif
pN0(mol+): Histolojik olarak bölgesel lenf nodu metastazı yok, moleküler bulgular RT-PCR pozitif
*Sınıflandırma sentinal lenf örneklemesi olsun olmasın aksiler lenf nodu diseksiyonuna dayanır. aksiller disseksiyon yapılmadan sadece sentinal lenf nodu örneklemesi yapılmış ise (sn) olarak belirtilir. Örnek: pN0(I+) (sn)
pN1: mikrometastaz veya 1-3 aksiller lenf nodu metastazı ve/veya klinik olarak belli olmayan ama sentinel lenf nodu diseksiyonunda internal mamarian lenf nodlarında mikrometastaz saptanması
pN1mi : Mikrometastaz (0,2 mm den büyük ve/veya 200 hücreden fazla ama 2 mm’den küçük)
pN1a : 1-3 aksiller lenf nodu metastazı , en az bir metastazın 2 mm den büyük olması
pN1b : Klinik olarak belirgin olmayan ama sentinel lenf nodu disseksiyonunda internal mamarian lenf nodlarında mikrometastaz saptanması
29
pN1c : Sentinel nod biyopsisi ile saptanan ancak klinik olarak saptanamayan 1-3 aksiller lenf nodu ve internal mamarian lenf nodu metastazı
pN2 : 4-9 aksiller lenf nodu metastazı veya aksiller lenf nodu metastazı olmadan klinik olarak belirgin internal mamarian lenf nodu metastazı
pN2a : 4-9 aksiller lenf nodu metastazı (en az birinde tümör kitlesi 2 mm ‘den büyük)
pN2b : Aksiller lenf nodu metastazı olmadan klinik olarak belirgin** internal mamarian lenf nodu metastazı
pN3 : 10 veya daha fazla aksiller lenf nodunda metastaz veya infraklavikular (seviye 3 aksiller) lenf nodlarında veya bir veya daha fazla pozitif aksiller lenf nodu (seviye 1 veya 2) ile birlikte klinik olarak belirgin *ipsilateral internal mamarian lenf nodu metastazı veya klinik olarak negatif ama internal mamarian lenf nodu metastazı ile üç veya daha fazla aksiller lenf nodu metastazı veya ipsilateral supraklavikular lenf nodlarında metastaz
pN3a : 10 veya daha fazla aksiller lenf nodunda metastaz (en az birinde tümör kitlesi 2 mm’den büyük) veya infraklavikular (seviye 3 aksiller) lenf nodlarında metastaz
pN3b : Bir veya daha fazla pozitif aksiller lenf nodu ile birlikte klinik olarak belirgin *ipsilateral internal mamarian lenf nodu metastazı veya üçten fazla aksiller lenf nodu ve sentinel lenf nodu diseksiyonu ile saptanan internal mamarian lenf nodlarında klinik olarak belli olmayan ** sentinal lenf nodu disseksiyon ile saptanan internal mamarian lenf nodu metastazı
pN3c : İpsilateral supraklaviküler lenf nodu metastazı
2.2.8.3. Uzak Metastaz (M)
MX: Uzak metastaz varlığı değerlendirilemiyor M0: Uzak metastaz mevcut değil
30
M1: Uzak metastaz mevcut
*Klinik olarak belirgin; görüntüleme çalışmaları (lenfosintigrafi hariç) veya klinik muayene ile saptanma anlamındadır.
**Klinik olarak belirgin olmama; görüntüleme çalışmaları (lenfosintigrafi hariç) veya klinik muayene ile saptanamama anlamındadır.
Tablo 2. NCCN 2016 Rehberine göre Evreleme
Evre 0 Tis N0 M0 Evre IA T1* N0 M0 EvreIB T0 N1mi M0 T1 N1mi M0 Evre IIA T0 N1** M0 T1 N1** M0 T2 N0 M0 Evre IIB T2 N1 M0 T3 N0 M0 Evre IIIA T0 N2 M0 T1* N2 M0 T2 N2 M0 T3 N1 M0 T3 N2 M0 Evre IIIB T4 N0 M0 T4 N1 M0 T4 N2 M0
Evre IIIC Herhangi bir T N3 M0
Evre IV Herhangi bir T Herhangi bir N M1
*T1 Tmic’ i içerir.
**T0 ve T1 tümörlerinde nodal mikrometastaz olması durumda evre IIA olarak değerlendirilmez, evre IB’ ye dahil edilir.
M0 , M0(İ+) içerir
31
Eğer neadjuvan kemoterapi öncesinde M1 ise evre IV olarak
değerlendirilir , neoadjuvan tedaviye yanıtı olsa bile evre IV olarak kalır Evreleme cerrahi sonrası görüntülemelerle uzak metastaz gösterilirse
değişebilir
2.2.9. Patolojik Değerlendirme
Meme kanserinin tedavisinin planlanmasında tümörün yayılımının ve biyolojik özelliklerinin bilinmesi son derece önemlidir. Bu faktörler (ER, PR, HER-2 vs.) hastalığın evresinin belirlenmesinde, tedaviye yanıtının öngörülmesinde ve rekürensin tahmin edilmesinde önemlidir.
ER ve PR ile birlikte, HER-2’ nin yeni tanı konulan tüm invaziv meme kanserlerinde ve hastalığın birinci rekkürenslerinde bakılması önerilmektedir. Meme kanserinde hücrelerin en az %1’ inde pozitif olması ER pozitif olarak kabul edilmelidir. HER -2 over ekspresyonu olan hastalar, HER-2 pozitif olarak değerlendirilmektedir (12,45).
DNA microarray yöntemlerinin geliştirilmesi ile birlikte meme kanseri, gen ekspresyon profiline göre 5 alt gruba ayrılmıştır (1,12).
1. Luminal A: Tüm meme kanserlerinin yaklaşık %40’ı, yüksek ER ekspresyonu mevcut, genellikle düşük dereceli tümör, endokrin tedaviye yanıtlı, kemoterapiye yanıtı iyi değil, iyi prognozludur.
2. Luminal B: Tüm meme kanserlerinin yaklaşık %20’ si, luminal epitelden orjin alır, gen ekspresyonu luminal A’ dan farklı, prognozu luminal A’ dan biraz daha kötüdür. 3. Normal meme benzeri: Gen ekspresyonu normal epitel dokusuna benzer, prognozu luminal B’ ye benzer, bu subtip tartışmalı, normal epitel doku kontaminasyonu olabileceği düşünülüyor.
32
4. HER2 pozitif : Tüm meme kanserlerinin yaklaşık %15-20’ i, 17 . kromozomdaki HER-2 geninin amplifikasyonu mevcut, prognozu kötü olan bu tümörün trastuzumab ve diğer hedefe yönelik ajanların gelişmesi ile prognozunda belirgin iyileşme olmuştur. 5. Basal (triple negatif): ER/ PR/ HER-2 negatif, bazal/ miyoepitelyal hücre markerları mevcut; yüksek dereceli; sitokeratin 5/ 6 ve 17, vimentin, p63, CD10, alfa-düz kas aktin, EGFR eksprese ederler; ayrıca BRCA mutasyonları bu subtiple birlikte görülmektedir, bu tipte hücreler kök hücre özelliklerine sahiptirler.
2.2.10. Prognoz
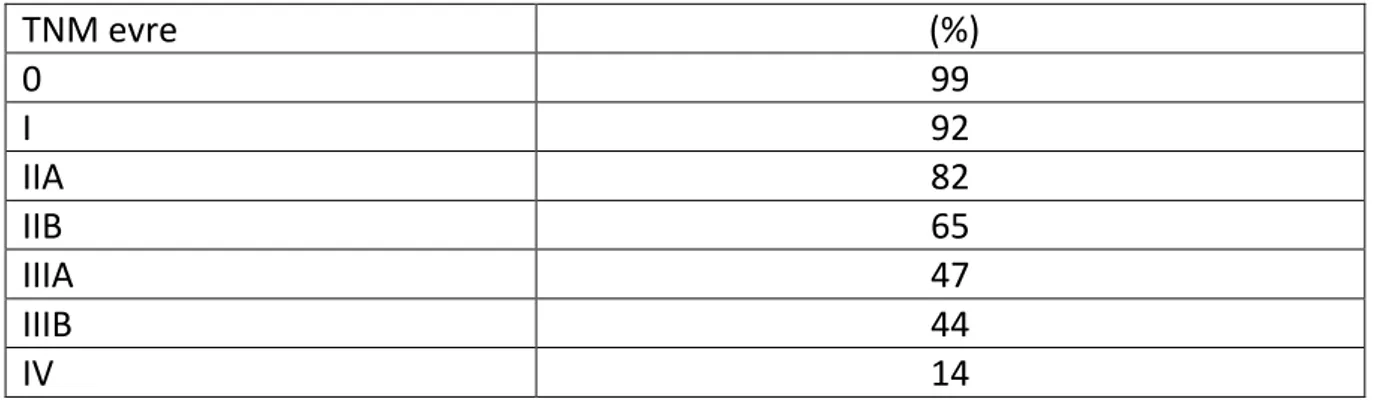
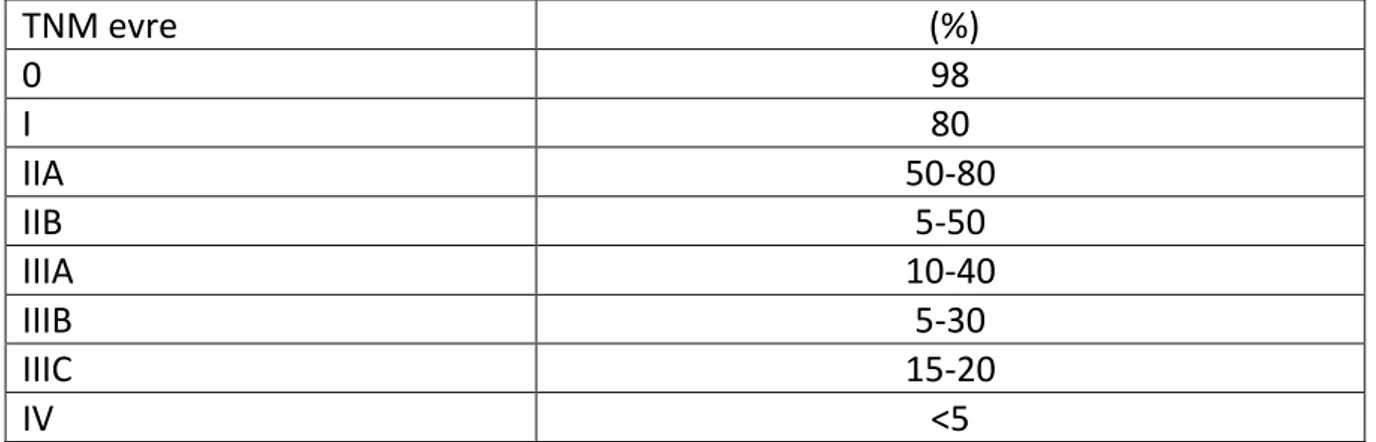
Meme kanseri kadınlarda akciğer kanserinden sonra ölüme en sık neden olan kanserdir. Metastatik meme kanserinin ortalama yaşam süresi tanı anından itibaren yaklaşık 2-3 yıldır. Patolojik inceleme sonrasında bölgesel yayılım bulgusu olmadan memeye lokalize kanserlerde, en kabul edilen tedavi metodları ile iyileşme oranları %75’ten %90’ a kadar olur. Mamografi ile saptanan küçük , biyolojik olarak ümit verici tümörü olan ve aksiller yayılım bulgusu olmayan hastalar 5 yıl için %99’dan fazla sağkalım oranına sahiptir. Aksiller lenf nodu tutulumu olduğu zaman sağkalım oranları 5 yıl içinde %50-70 ’ e ve muhtemelen 10 yıl için %25-40 ’ a düşebiliyor. Oncotype Dx gibi gen analiz çalışmaları, hastaların bazı alt gruplarında hastalıksız sağkalımı öngörebilir (2,46 ). Hastaların 5 yıllık sağkalım oranları ve 10 yıllık hastalıksız sağkalım oranları Tablo-3 ve Tablo-4’ te gösterilmiştir (1,15)
Tablo 3. Evrelere göre 5-yıllık Meme Kanseri Yaşam Oranları
TNM evre (%) 0 99 I 92 IIA 82 IIB 65 IIIA 47 IIIB 44 IV 14
33
Tablo 4. Evrelere göre Meme Kanseri Hastalarının 10 Yıllık Hastalıksız Sağkalım Durumu TNM evre (%) 0 98 I 80 IIA 50-80 IIB 5-50 IIIA 10-40 IIIB 5-30 IIIC 15-20 IV <5
Triple negatif meme kanserleri diğer kanserlere göre daha kötü prognoza sahiptir (47,48). 2012’ de NCCN tarafından, 12902 hasta incelenmiş , triple negatif hastalar ile hormon reseptör pozitif ve HER-2 negatif hastalar karşılaştırılmış. Hastalık ilişkili sağkalım ve toplam sağkalım triple negatif grupta daha kötü bulunmuş. Tanıdan sonraki ilk 2 yılda dramatik ölüm oranları saptanmış. Ancak zamanla ölüm riskin azaldığı saptanmış (47).
2.2.11. Tedavi
Tedavi küratif ve palyatif olarak iki alt gruba ayrılabilir. Küratif tedavi klinik evre I, II ve III hastallıklar için tavsiye edilmektedir. Lokal ileri (T3,T4) hatta inflamatuar tümörleri olan hastalar bile multimodaliter tedavi ile iyileştirilebilir ama çoğunlukla en çok beklenen palyasyondur (14). Lokal hastalıklar için tedavi; cerrahi, radyoterapi, kemoterapi, endokrin tedavi, biyolojik tedavi ya da bu tedavilerin kombinasyonundan oluşmaktadır. Hangi tedavinin seçileceği bazı prognostik ve prediktif faktörler ile belirlenmektedir. Bu faktörler; tümörün histolojisi, primer tümörün klinik ve patolojik özellikleri, aksiller lenf nodu durumu, hormon reseptör (ER/PR) ve HER-2 durumu, genetik testler, metastaz olup olmaması, hastanın yaşı, komorbid hastalıkları ve menopozal durumudur (12,14).
34
2.2.11.1. Lokal tedavi 2.2.11.1.1. Cerrahi Tedavi
Meme kanserinin primer tedavisini cerrahi tedavi oluşturmaktadır. Meme kanseri tedavisinde uygulanan cerrahi yöntemler 20. yüzyılın başından itibaren birçok modifikasyona uğramıştır (49) .
Radikal mastektomi, meme kanserinde uzun yıllar en sık uygulanan cerrahi iken son zamanlarda nadiren uygulanmaktadır. Erken evre meme kanserlerinde primer cerrahi tedavi olarak meme koruyucu cerrahi ya da mastektomi uygulanmaktadır. Bazı çalışmalar modifiye radikal mastektominin sağkalım oranlarının radikal mastektomi ile benzer olmakla birlikte daha az morbidite oranlarının olduğunu göstermektedir. Modifiye radikal mastektomi ile parsiyel mastektomi ve aksilller diseksiyonu izleyen radyoterapi sonrasında hastaların hastalıksız sağkalım ve genel sağkalım oranları benzerdir (14,18,50-56).
Tümör çapı 5 cm’ den küçük olan hastalarda en iyi yaklaşım lumpektomi ve ardından radyoterapi uygulanmasıdır. Daha büyük lezyonlarda ise neoadjuvan tedavi sonrası meme koruyucu cerrahi ve radyoterapi uygulanabilmektedir (15).
Adjuvan tedaviye aday tüm hastalarda aksiller nod değerlendirmesi yapılmalıdır. Bu hastalarda sentinel nod biyopsisi ya da aksiller nod diseksiyonu seçilebilir. Sentinel nod biyopsisinde daha az sayıda komplikasyon gelişmektedir. Hastaların %95’inde de sentinel nod ipsilateral aksillada saptanmaktadır (15).
2.2.11.1.2. Radyoterapi
Adjuvan radyoterapinin amacı meme koruyucu cerrahi ya da mastektomi sonrası kalan tümör kalıntılarını yok etmektir. Böylece lokal rekürrens riski azaltılmış, meme kanserine bağlı ve toplam sağkalım artmış olur (12).
2.2.11.2. Sistemik Tedavi
Sistemik tedavi denince meme kanserinin medikal tedavisi anlaşılmaktadır. Meme kanserinin medikal tedavisi kemoterapi, endokrin tedavi ve biyolojik tedavi
35
veya bunların kombinasyonlarından oluşmaktadır. Sistemik tedavi sağkalımı iyileştirmekte ve çoğu tedavi edilebilir meme kanserinde önerilmektedir. Ancak her tedavide, tüm hastalara uygun olmamaktadır. Örneğin tamoksifen, ER pozitif hastalarda kullanıldığında 15 yıllık sağkalımda %15 civarı iyileşme sağlamıştır. Trastuzumab HER—2 pozitif hastalarda hastalıksız sağkalımda yaklaşık % 50 iyileşme sağlamıştır (12,14,57).
Ancak tüm gelişmelere rağmen uygun adjuvan kemoterapi ya da hormonoterapinin seçilmesi bazı durumlarda hala tartışmalıdır. Meta-analizler kime kemoterapi verileceği konusunda yol gösterici olmakta ancak kime, hangi kemoterapi verileceği konusunda kesin bilgi vermemektedir. Bu nedenle maalesef çoğu hasta henüz uygun şekilde tedavi edilmemektedir. Bazı hastalar için sadece lokal tedavi yeterli iken gereksiz yere adjuvan tedavi almakta, bazı hastalara ise yetersiz tedavi verilmektedir. Hangi hastaların nüksedeceğini öngörmede klinikte kolay ulaşılabilir prognostik belirteçlere ihtiyaç vardır. Böylece adjuvan tedavi bireyselleştirilebilir; tedaviden fayda görecek hastalara tedavi verilmiş olur ve diğer hastalar gereksiz kemoterapinin toksik etkilerinden korunmuş olur.
2.2.11.2.1. Neoadjuvan tedavi
Primer tümörün rezeksiyonundan önce kemoterapi, hormonal tedavi ya da HER-2 hedefli tedavi verilmesi neoadjuvan tedavi olarak bilinmektedir. Neoadjuvan kemoterapi lokal kontrol için mastektomi gereken kadınlarda primer tümörü küçülterek de memenin korunma şansını arttırır (12).
2.2.11.2.2. Adjuvan Tedavi
Meme kanserinin lokal tedavisi sonrası sistemik tedavi açısından değerlendirilmelidir. Bu karar hastalığın relaps riski ve verilecek tedaviye yanıt oranları gözönünde bulundurularak verilmelidir (12). Adjuvan sistemik tedavi; kemoterapi,
36
endokrin tedavi, biyolojik tedavi yada bunların kombinasyonunun oluşan ve erken evre meme kanserinin cerrahi tedavisi sonrası uygulanan tedavidir. Amacı ise klinik olarak gizli mikrometastazları suprese etmek ya da eradike etmektir (15). Adjuvan kemoterapi, genellikle operasyondan 4-6 hafta sonra başlar. Daha erken başlanmasının faydası gösterilememiştir, ancak 12 haftadan geç başlanmasının zararlı olduğu rapor edilmiştir (58).
Bu tedavilerin amacı memeden sıçramış ve aksiller lenf nodlarına mikrometastaz yapmış olan kanser, makrometastaz yapmadan öldürmektir.
Meme kanseri tedavisini birkaç gruba ayırabiliriz (12);
1) Pür invaziv olmayan meme kanseri (DCIS, LCİS gibi, evre 0)
2) Opere edilebilir, lokorejiyonel invaziv meme kanseri , noninvaziv kanserin eşlik ettiği veya etmediği, ( evre I,II ve bazı evre IIIA ) ,
3) Opere edilemeyen lokorejiyonel invaziv meme kanseri , noninvaziv kanserin eşlik ettiği veya etmediği, (evre IIIB, IIIC ve bazı evre IIIA )
4) Metastatik veya rekürren meme kanseri
Lenf nodu tutulumu olmayan hastalarda , 0.5 cm ’in altındaki invaziv meme kanserinlerinde adjuvan sistemik tedavinin minimal faydası gösterildiğinden bu hastalarda sistemik tedavi önerilmemektedir ancak hormon pozitiflerde özellikle karşı memenin meme kanseri riskini azaltmak için endokrin tedavi düşünülebilir. 0.5 cm’in üzerindeki invaziv duktal karsinom ve lobular karsinom hastalarını bazı olumsuz prognostik faktörler açısından değerlendirerek düşük ve yüksek risk grubu olarak ayırmak gerekmektedir. Bunlar; lenfovasküler invazyon, yüksek nükleer derece, HER-2 pozitif olması ya da hormon reseptör negatif olmasıdır. Bu hastalarda kemoterapi ve endokrin tedavinin kullanılması beklenen risk redüksiyonu ve hastanın bu konudaki isteklilik durumu arasındaki dengeye göre değerlendirilmelidir (12).
Bazı çalışmalarda, her-2 pozitif kanserlerin endokrin tedaviya daha az duyarlı olduğu gösterilmiş, bazı çalışmalarda ise tersi gösterilmiş (59). Bir retrospektif
37
çalışmada HER-2 amplikasyonunun hormon tedavisinin tipinden bağımsız olarak rölatif endokrin direnci belirteci olduğu gösterilmiştir (60).
Lenf nodu tutulumu olan hastalar genellikle kemoterapi için adaydırlar. Ayrıca hormon reseptörü pozitif ise endokrin tedavi de verilmesi önerilmektedir. HER-2 ekspresyonu olan hastalarda adjuvan kemoterapi ile birlikte HER-2 hedefli tedavi de verilmesi önerilmektedir (12).
NCCN kılavuzunda, duktal/ lobuler/ miks/ metastatik meme kanseri hastalarından (12);
o Hormon pozitif ve HER-2 pozitif hastalarda;
1)pT1,pT2, ya da pT3 ;p N0 ya da pN1mi ( ≤2mm aksiller lenf nodu metastazı) olan hastalarda;
tümör ≤0.5cm , mikroinvaziv dahil ;
pN0 ise adjuvan endokrin tedavi ±adjuvan kemoterapi ve trastuzumab düşünülmeli (sınıf 2B)
pN1mi ise adjuvan endokrin tedavi ya da adjuvan kemoterapi¹ ² ve trastuzumab3 ve sonrasında endokrin tedavi önerilmekte
tümör 0.6-1cm ise; adjuvan endokrin tedavi ya da adjuvan kemoterapi¹ ² ve trastuzumab3 ve sonrasında endokrin tedavi önerilmekte
tümör >1cm ise; trastuzumab3 ve adjuvan kemoterapi1,2, 4 , sonrasında da
endokrin tedavi önerilmekte (sınıf 1)
2)Nod pozitif hastalarda (>2 mm metastazı olan bir veya daha fazla ipsilateral aksiller lenf nodu tutulumu) ; trastuzumab3 ve adjuvan kemoterapi1, 2,4, sonrasında da
endokrin tedavi önerilmekte (sınıf 1)
¹Adjuvan olarak kemoterapi ve endokrin tedavi verileceği zaman endokrin tedavinin kemoterapiden sonra verilmesi önerilmektedir. Endokrin tedavi radyoterapi ile eş zamanlı ya da sonrrasında uygulanabilmektedir.
38
²70 yaş üstü hastalar için adjuvan kemoterapi uygulanması ile ilgili yeterli veri mevcut değildir.
3 T1a ve T1b nod negatif olup HER-2 pozitif hastalarda trastuzumab tedavisi ile ilgili yeterli RCT çalışma
yoktur, tedavi kararı kar-zarar durumu değerlendirlerek verilmelidir.
4 ≥T2 veya ≥N1, HER-2 pozitif , erken evre meme kanseri hastalarda pertuzumab içeren tedavi rejimi
verilebilir.
o Hormon reseptör pozitif , HER-2 negatif hastalarda;
1) pT1, pT2, ya da pT3 ; p N0 ya da pN1mi (≤2mm aksiller lenf nodu metastazı) olan hasta grubunda;
tümör ≤0.5cm, mikroinvaziv dahil;
pN0 ise adjuvan endokrin tedavi ¹düşünülmeli (sınıf 2B)
pN1mi ise adjuvan endokrin tedavi¹ (sınıf 2B) ya da adjuvan kemoterapi2 ,3 ve endokrin tedavi düşünülmeli (sınıf 2B)
tümör >0.5 cm ise ; 21 gen RT-PCR assay yapılabiliyosa yapılmalı.
Test yapılamıyorsa, adjuvan endokrin tedavi ya da adjuvan kemoterapi²,³ ve
endokrin tedavi önerilmekte (sınıf 1)
Skor <18 (düşük rekürens riski) ise adjuvan endokrin tedavi¹ önerilmekte, Skor 18-30 (orta rekürens riski) ise adjuvan endokrin tedavi ya da adjuvan kemoterapi²,³ sonrasında endokrin tedavi¹ önerilmekte
≥31 (yüksek rekürens riski) ise adjuvan kemoterapi²,³ ve adjuvan endokrin tedavi¹
önerilmektedir.
2) Nod pozitif hastalarda (>2 mm metastazı olan bir veya daha fazla ipsilateral aksiller lenf nodu tutulumu)⁴ ; adjuvan endokrin tedavi¹ ve adjuvan kemoterapi²,³
39
¹Hormon reseptörü pozitif , premenopozal meme kanseri hastalarında CMF kemoterapisi ile cerrahi veya radyoterapi ile yapılan over ablasyonu aynı başarıya sahip olduğu gösterilmiştir
²Adjuvan olarak kemoterapi ve endokrin tedavi verileceği zaman endokrin tedavinin kemoterapiden sonra verilmesi önerilmektedir. Endokrin tedavi radyoterapi ile eş zamanlı ya da sonnrrasında uygulanabilmektedir.
³70 yaş üstü hastalar için adjuvan kemoterapi uygulanması ile ilgili yeterli veri mevcut değildir.
4 21 gen RT-PCR assay, ipsilateral 1-3 aksiller lenf nodu pozitif olan hastalarda standart endokrin tedaviye
kemoterapi eklenip eklenmeyeceğini belirlemek için bakılabilir.
o Hormon reseptör negatif, HER-2 pozitif hastalarda;
1) pT1, pT2, ya da pT3 ; p N0 ya da pN1mi (≤2mm aksiller lenf nodu metastazı) olan hasta grubunda ;
tümör ≤0.5cm , mikroinvaziv dahil;
pN0 ise adjuvan kemoterapi1 ve trastuzumab2 düşünülmeli (sınıf 2B)
pNmi ise adjuvan kemoterapi1 ve trastuzumab2 düşünülmeli
tümör 0.6-1cm ise ; adjuvan kemoterapi1 ve trastuzumab2 düşünülmeli
tümör >1cm ise; adjuvan kemoterapi¹,3 ,4 ve trastuzumab önerilmekte
(sınıf 1)
2) Nod pozitif hastalarda (>2 mm metastazı olan bir veya daha fazla ipsilateral aksiller lenf nodu tutulumu) ; adjuvan kemoterapi¹ ,3, 4 ve trastuzumab önerilmekte
(sınıf 1)
170 yaş üstü hastalar için adjuvan kemoterpi uygulanması ile ilgili yeterli veri mevcut değildir.
2T1a ve T1b nod negatif olup HER-2 pozitif hastalarda trastuzumab tedavisi ile ilgili yeterli RCT çalışma
yoktur, tedavi kararı kar-zarar durumu değerlendirlerek verilmelidir
3≥T2 ya da ≥N1 ,HER-2 pozitif ,erken evre meme kanserlerinde pertuzumab içeren bir rejim uygulanabilir 4 ≥T2 veya ≥N1, HER-2 pozitif, erken evre meme kanseri hastalarda pertuzumab içeren tedavi rejimi
40
o Hormon reseptör negatif, HER-2 negatif hastalarda;
1) pT1,pT2, ya da pT3 ; p N0 ya da pN1mi ( ≤2mm aksiller lenf nodu metastazı) olan hasta grubunda ;
tümör ≤0.5cm , mikroinvaziv dahil; pN0 ise adjuvan tedavi önerilmiyor
pNmi ise adjuvan kemoterapi1 düşünülmeli
tümör 0.6-1cm ise; adjuvan kemoterapi1 düşünülmeli
tümör >1cm ise; adjuvan kemoterapi1 öneriliyor (sınıf 1)
2) nod pozitif hastalarda (>2 mm metastazı olan bir veya daha fazla ipsilateral aksiller lenf nodu tutulumu); adjuvan kemoterapi1 öneriliyor (sınıf 1).
170 yaş üstü hastalar için adjuvan kemoterpi uygulanması ile ilgili yeterli veri mevcut değildir.
2.2.11.2.2.1. Adjuvan Kemoterapi
Kime adjuvan kemoterapi verileceğine lenf nodu durumu, tümör boyutu, ER/ PR/ HER-2 durumu, tümör derecesi, lenfovasküler invazyon durumu; oncotype DX, Adjuvant! Online risk sınıflandırması gibi araçlar; yaş, menopoz durumu ve medikal komorbiditeler gözönünde bulundurularak karar verilmelidir. Kemoterapi lenf nodu pozitif, ER negatif , HER-2 pozitif hastalarda düşünülmelidir. Adjuvant! Online mortalitesi %10’dan fazla olan ,grade 3 lenf nodu negatif tümörler (T>5mm), triple negatif tümör, lenfovasküler invazyonu olan, Oncotype DX ’ e göre tahmini 10 yıllık uzak relaps riski %15’den fazla olan hastalarda önerilmektedir. Küçük (T<5mm) lenf nodu negatif ve başka yüksek riskli özelliği olmayan ya da HER-2 negatif, kuvvetli ER pozitif , PR pozitif ve lenf nodunda mikrometastazı olan , tümör boyutu 5 mm’ in altında olan ya da oncotype DX ’ e göre 10 yıllık tahmini uzak relaps riski %15 ’ in altında olan hastalarda kemoterapi gerekli olmayabilir (61).
Adjuvan kemoterapi yaş, lenf nodu tutulumu, ER durumundan bağımsız olarak hastalıksız sağkalımı ve toplam sağkalımı arttırmaktadır. Triple negatif ve HER-2 pozitif
41
meme kanseri kemoterapiden ve biyolojik tedaviden en fazla yarar sağlamaktadır. ASCO’ nun 2016 kılavuzuna göre , yüksek riskli hastalardan öncelikle tolere edebileceği düşünülen hastalara antarasiklin ve taksan içeren bir kemoterapi rejimi uygulanmalıdır. Yüksek riskli hastalardan taksan alamayacaklara optimal doz antrasiklin ve siklofosfamid içeren tedavi verilmesi önerilmektedir. Adjuvant tedavide gemsitabin ya da kapesitabinin antrasiklin-taksan tedavisine eklenmesi önerilmemektedir. Antrasiklin-taksan kemoterapisinin kontrendike olduğu durumlarda CMF kemoterapisi AC’ ye alternatif olarak kabul edilebilir bir kemoterapi seçeneğidir (62).
Meme kanserinde adjuvan kemoterapi uygulamaları sonucu sağkalımda %15-20' ye varan olumlu gelişmeler sağlanmıştır. Adjuvan kemoterapi başarısı 1976' da CMF (siklofosfamid-metotreksat-fluorourasil) ile başlamış ve CMF ile yaklaşık %4' lük sağkalım yararı 1980' lerde antrasiklinlerin kullanıma girmesiyle ek %4 yararla perçinlenmiştir. Ardından 1990' lı yıllarda taksanların gelişimi ve son olarak da HER-2 pozitif hastalarda etkin olan trastuzumab’ın adjuvan kemoterapiye eklenmesiyle sağkalıma ek katkılar sağlanmıştır (63,64).
Postmenopozal kadınlarda veriler tartışmalıdır. Yaşam avantajı gösterilmiş olmasına rağmen adjuvan kemoterapinin katkısı premonopozal kadınlardakinden daha az açıktır. İlk karar kemoterapi ya da hormonoterapinin verilip verilmeyeceğidir. Medikal kontrendikasyonu olmayan ve birden fazla lenf nodu tutulumu olan postmenopozal hastalar kemoterapi vermek genel uygulamadır (1).
Çok sayıda çalışmanın analizlerine göre antrasiklinler HER-2/neu aşırı ekspresyonu veya topoizomeraz IIa (antrasiklinlerin hedefidir ve HER-2/neu genine yakındır) ekspresyonunda yükselmeler olan tümörlerde primer olarak etkilidir (14). Antasiklin bazlı tedavilerin non-antrasiklin tedavilere göre HER-2 pozitif tümörlerde daha etkili olduğu gösterilmekle birlikte , HER-2 pozitif hastalarda doksorubisin dozunun önemli olabileceği gösterilmiştir (12).
42
ASCO kılavuzuna göre yüksek riskli erken evre meme kanserinde verilebilecek adjuvan kemoterapiler;
-3CEF+3 dosetaksel (4 AC’ ye üstün), -4 AC+4 dosetaksel (4 AC’ ye üstün), -6TAC (6 FAC’ a üstün),
-4AC +haftalık paklitaksel
-doz yoğun AC+ 2 haftada bir paklitaksel -doz yoğun EC+2 hafta bir paklitaksel
Antrasiklin kullanılamayan durumlarda iyi hastalıksız sağkalım ve genel sağkalım sonuçları ile , TC protokolü AC’ ye alternatif olarak önerilmektedir. Oral siklofosfamid ile klasik CMF diğer bir alternatiftir.
Kemoterapi ve trastuzumab tedavisinin tüm HER-2 pozitif -lenf nodu pozitif ve HER-2 pozitif - lenf nodu negatif (>1cm tümör) meme kanserinde kullanılması önerilmektedir . HER-2 pozitif , lenf nodu negatif ve ≤1cm olan hastalarda trastuzumab tedavisi düşünülebilir .
NCCN kılavuzuna göre ise; hastaya adjuvan kemoterapi verilmesi kararlaştırıldığında verilebilecek birkaç kemoterapi kombinasyonu bulunmaktadır. Bunlardan öncelikle tercih edilen seçenekler; doz yoğun doksorubisin ve siklofosfamid ve doz yoğun paklitaksel; doz yoğun AC sonrası haftalık paklitaksel; dosetaksel ve siklofosfamid ’dir (12).
Lenf nodu tutulumu olan hastalarda, AC sonrasında paklitaksel verilerek ya da verilmeden sadece AC ile adjuvan tedavilerde hastalıksız sağkalım ve toplam sağkalımda iyileşme gösterilmiştir ancak ER negatif olan hastalarda paklitaksel içeren rejimlerin daha faydalı olduğu gösterilmiştir. Evre I-III hastalarla yapılan bir çalışmada , AC ile TC kemoterapisini karşılaştırılmış ve TC ’nin AC’ den daha üstün olduğu gösterilmiştir (12,65).