SAĞLIK BİLİMLERİ ENSTİTÜSÜ
PARKİNSON HASTALARINDA AKTİVLİM ÖLÇEĞİNİN
PSİKOMETRİK ÖZELLİKLERİNİN ARAŞTIRILMASI
Fzt. Mustafa MADAN
Fizyoterapi ve Rehabilitasyon Programı YÜKSEK LİSANS TEZİ
ANKARA 2014
SAĞLIK BİLİMLERİ ENSTİTÜSÜ
PARKİNSON HASTALARINDA AKTİVLİM ÖLÇEĞİNİN
PSİKOMETRİK ÖZELLİKLERİNİN ARAŞTIRILMASI
Fzt. Mustafa MADAN
Fizyoterapi ve Rehabilitasyon Programı YÜKSEK LİSANS TEZİ
TEZ DANIŞMANI
Prof. Dr. Sibel AKSU YILDIRIM
ANKARA 2014
Anabilim Dalı Program Tez Başlığı
Ögrenci Adı-Soyadı Savunma Slnavl Tarihi
: Fizyoterapi ve Rehabilitasyon :Fizik Tedavi ve Rehabilitasyon
: Parkinson Hastalarında Aktivlim Özeiliklerinin Araştırılması
:Mustafı MADAN :30.10.2014
Olçeğinin Psikometrik
Bu ÇalıŞma jiirimiz tarafindan yiiksek lisans/doktoratezi olarak kabul edilmiştir.
Jüri Başkanı: Prof. Dr. A. Ayşe KARADUMAN (Hacettepe Üniversitesi) Prof. Dr. Sibel Aksu YILDIRIM
(Hacettepe Üniversitesi) Prof. Dr. Öznur Tunca YILM AZ
(Hacettepe Ün iversitesi) f)oç. f)r. Çiğdem Öl<SÜZ (Hacettepe Üniversitesi) Doç.Dr. Arzu Güçtü CÜXDÜZ Tez danışmanl: IJye: üye: Uye: (Gazi Üniveısitesi)
oNAY
Bu tez Hacettepe Üniversitesi Lisansüstü Eğitim-Öğretim ve Sınav Yönetmeliğinin ilgili maddeleri uyannca yukarıdaki jüri tarafindan uygun görülmüş ve Sağlık Bilimleri Enstitüsü
Yönetim Kurulu kararıyla kabul edilmiştir.
Prof.Dr. Ersin FAD
Müdür
TEŞEKKÜR
Yazar, bu çalışmanın gerçekleşmesine katkılarından dolayı, aşağıda adı geçen kişi ve kuruluşlara içtenlikle teşekkür eder.
Hem tez danışmanım, hem de lisans eğitimimin başından itibaren danışmanım olan çok değerli hocam Sayın Prof. Dr. Sibel Aksu Yıldırım’a tez çalışmamın planlanması, gerçekleştirilmesi, yazılması aşamalarında hiçbir yardımı esirgemediği için çok teşekkür ediyorum.
Çok değerli hocam Sayın Prof. Dr. A. Ayşe Karaduman’a tezime katmış
olduğu değerli fikirlerinden dolayı çok teşekkür ediyorum.
Tez önerisinin oluşturulması aşamasındaki değerli katkıları ve ünite çalışmalarımdaki yardımları için Sayın Dr. Fzt. Muhammed KILINÇ’a teşekkür ediyorum.
Tezin her aşamasında hiçbir desteğini esirgemeyen, gösterdiği özveri nedeniyle tezimin yazılmasında çok önemli desteği olan eşim Fzt. Gülay MADAN’a, tezimi yazma fırsatı sundukları için oğlum Akif ve kızım İpek’e teşekkür ediyorum.
Tüm eğitim yaşamım boyunca desteklerini esirgemedikleri için aileme sonsuz teşekkür ediyorum.
İsmini burada anmayı unuttuğum tüm hocalarım ve arkadaşlarıma teşekkür ediyorum.
ÖZET
Madan, M. Parkinson hastalarında AKTİVLİM ölçeğinin psikometrik özelliklerinin araştırılması, Hacettepe Üniversitesi, Sağlık Bilimleri Enstitüsü, Fizyoterapi ve Rehabilitasyon Programı, Yüksek Lisans Tezi, Ankara, 2014. Bu
çalışmanın amacı AKTİVLİM ölçeğinin Parkinson hastalarının aktivite
limitasyonlarını geçerli ve güvenilir bir şekilde ölçüp ölçmediğini, değişimlere duyarlı olup olmadığını araştırmaktır. Çalışma Parkinson hastalığı tanısı konulmuş ev egzersizi verilmek üzere veya fizyoterapi için yönlendirilmiş, gönüllü hastalarla gerçekleştirildi. Günlük yaşam aktivitelerini etkileyecek ortopedik herhangi bir problemi olmayan, hastalığın evresi Modifiye Hoehn ve Yahr skalasında Evre 4 ve daha düşük evrelerde yer alan, Parkinson dışında ciddi herhangi bir nörolojik hastalığı bulunmayan ve çalışmaya katılmayı kabul eden 35-95 yaş aralığında 94 hasta çalışmaya dahil edildi. Hastalar ilk önce hem AKTİVLİM hem de UPDRS ile, 2 hafta sonra sadece AKTİVLİM ile, 8 hafta sonra ise her iki ölçek ile aynı fizyoterapist tarafından değerlendirildi. İlk değerlendirmeden sonra ev egzersiz programı verildi. Elde edilen verilerle AKTİVLİM ölçeğinin Parkinson hastalarında iç tutarlılık, test tekrar test güvenirliği, kapsam geçerliği (UPDRS-GYA ile karşılaştırarak), yapı geçerliği ve duyarlılığı araştırıldı. AKTİVLİM Parkinson Hastalarında aktivite limitasyonlarının ölçülmesinde yüksek derecede güvenilir ve geçerli bir ölçek olduğu belirlendi (ICC=0.998, Cronbach α=0.938, Kapsam
geçerliliği rs= -0.719). Buna karşın Aktivite limitasyonlarındaki değişimi referans
kabul ettiğimiz UPDRS-GYA puanındaki değişimle uyumlu şekilde tahmin edemedi. Ancak elde edilen aktivite limitasyonu değişim düzeyleri çok düşük olduğu için (UPDRS-GYA Cohen’s d=0.07), ileriki çalışmalarda UPDRS-GYA alt bölümünde klinik olarak anlamlı etki büyüklüğü elde edilerek AKTİVLİM ölçeği duyarlılığının tekrar araştırılması gerekir. AKTİVLİM ölçeğinin Türkçe’ye çevrilen 18 maddelik yapısında yer alan “Klozete Oturmak” maddesi ülkemizin yaşam şekli ve mimari yapısıyla uyumsuzluk göstermektedir, daha uygun çeviri ile ölçekte tutulması gerekir. “Küvetten Dışarı çıkmak” maddesi toplumsal adaptasyon için benzer zorlukta bir madde ile yer değiştirilebilir.
Anahtar kelimeler: Parkinson Hastalığı, Aktivite Limitasyonu, AKTİVLİM, Geçerlik, Güvenirlik, Duyarlılık
ABSTRACT
Madan, M. Investigation of the psychometric properties of AKTIVLIM scale in Parkinson's patients. Hacettepe University, Institute of Health Sciences, Physical Therapy and Rehabilitation Program, Master Thesis, Ankara, 2014. The aim of this study was to investigate whether ACTIVLIM scale a valid and reliable scale for activity limitations of patients with parkinson's and to investigate sensitivity to changes in the activity limitations. The study was carried out with 94 voluntary patients with Parkinson's disease who have been directed to be given home exercises or for physiotherapy. Patinets between the ages of 35-95 years, without any orthopedic problems that affect activities of daily living, without any serious neurological disease other than Parkinson's disease, Modified Hoehn&Yahr score ≤4 and who agreed to participate in the study were included. Patients first was evaluated by both ACTIVLIM and UPDRS, two weeks later just with ACTIVLIM, 8 weeks later by both of them by the same physiotherapist. They were given a home exercise programme after the initial assessment. Internal consistency, test-retest reliability, content validity (Comparing with the UPDRS-ADL), construct validity and responsiveness of ACTIVLIM scale were investigated by the data obtained in patients with Parkinson's. ACTIVLIM has been found to be highly reliable and valid instrument for measuring activity limitations in Parkinson patients (ICC=0.998,
Cronbach α=0.938, Content validity rs= -0.719). ACTIVLIM wasn't sensitive to the
changes in activity limitations compatible with UPDRS-ADL subsection that we accepted as a reference scale for changes. However, because of the resulting changes in activity limitations were very low (UPDRS-ADL Cohen’s d=0.07), in future studies it is needed to investigate the sensitivity of ACTIVLIM scale again by obtaining clinically significant effect size on the UPDRS-ADL subsection. "Sit toilet bowl" item was in the structure of the 18-item ACTIVLIM scale translated into Turkish shows incompatibility with lifestyle and architecture of our country, it should be kept in the scale with a more appropriate translation. "Get out of the bathtub" item should be replaced with a new item that has similar level of difficulty for social adaptation.
Key words: Parkinson's Disease, Activity Limitations, ACTIVLIM, Validity, Reliability, Responsiveness
İÇİNDEKİLER
Sayfa
ONAY SAYFASI iii
TEŞEKKÜR iv ÖZET v ABSTRACT vi İÇİNDEKİLER vii SİMGELER VE KISALTMALAR x TABLOLAR xi ŞEKİLLER xii 1. GİRİŞ 1 2. GENEL BİLGİLER 4 2.1. Parkinsonizm’in Tanımı 4 2.2. Parkinsonizm’in Sınıflandırması 4
2.3. İdiopatik Parkinson Hastalığı 5
2.3.1. Epidemiyolojisi 6
2.3.2. Bazal Gangliyonlar 6
2.3.3. Etyopatogenezi 9
2.4. Parkinson Hastalığında Klinik Bulgular 11
2.4.1. Parkinson Hastalığında Görülen Primer Motor Bulgular 11
2.4.2. Tremor (İstirahat Tremoru) 11
2.4.3. Rijidite 12
2.4.4. Bradikinezi/Akinezi 12
2.4.5. Postüral Refleks Kaybı (Postüral İnstabilite) 14
2.4.6. Parkinson Hastalığında Görülen Non-Motor Bulgular 14
2.4.7. Nöropskiyatrik Bozukluklar 15
2.4.8. Otonomik Disfonksiyon 15
2.4.9. Uyku Bozuklukları 16
2.4.10. Duyusal Bozukluklar 16
2.4.11. Sensorimotor Bozukluklar 17
2.5. Parkinson Hastalığında Aktivite Limitasyonu 17
2.7. Parkinson Hastalığının Tedavisi 20
2.7.1. İlaç Tedavisi 20
2.7.2. Fizyoterapi ve Rehabilitasyon 21
2.7.3. Hastalığın Evrelerine Göre Fizyoterapinin Amaçları 22
2.7.4. Amaca Yönelik Temel Fizyoterapi Yaklaşımları 24
2.7.5. Cerrahi Tedavi ve Derin Beyin Stimülasyonu 28
3. BİREYLER VE YÖNTEM 29
3.1. BİREYLER 29
3.2. YÖNTEM 30
3.2.1. Değerlendirme 30
3.2.2. Hastalık Şiddeti Ölçümü (Modifiye Hoehn-Yahr) 30
3.2.3. Birleşik Parkinson Hastalığı Değerlendirme Ölçeği (UPDRS) 31
3.2.4. AKTİVLİM 32
3.2.5. Ev Programı 33
3.3. Psikometrik Analiz 34
3.3.1. Güvenirlik Analizi 34
3.3.2. Test-Tekrar Test Güvenirliği: 34
3.3.3. İç Tutarlılık Güvenirliği: 34
3.3.4. Geçerlik Analizi 35
3.3.5. Kapsam Geçerliği (Content Validity): 35
3.3.6. Yapı Geçerliği (Construct Validity): 36
3.3.7. Duyarlılık Analizi 37 3.3.8. İç Duyarlılık Analizi 37 3.3.9. Dış Duyarlılık Analizi 38 3.3.10. İstatistiksel Yöntem 38 4. BULGULAR 40 4.1. Tanımlayıcı İstatistikler 40 4.2. Güvenirlik Analizi 41
4.2.1. Test-Tekrar Test Güvenirliği (Zamana Karşı Değişmezlik) 41
4.2.2. İç Tutarlılık Güvenirliği 42
4.3. Geçerlik Analizi 45
4.3.2. Yapı Geçerliği (Faktör Analizi) 48 4.4. Duyarlılık Analizi 55 4.4.1. İç Duyarlılık Analizi 55 4.4.2. Dış Duyarlılık Analizi 55 5. TARTIŞMA 58 6. SONUÇLAR 63 KAYNAKLAR 64 EKLER
Ek 1: AKTİVLİM - Aktivite Kısıtlılık Ölçeği- Türkçe versiyonu Ek 2: Birleşik Parkinson Hastalığı Değerlendirme Ölçeği (UPDRS) Ek 3: Modifiye Hoehn ve Yahr Skalası
SİMGELER VE KISALTMALAR
ACTMOP AKTİVLİM Total puanının geçerli veriye sahip soru sayısına
bölünmesi ile elde edilen AKTİVLİM ölçek puanı
AKTİVLİM Aktivite Kısıtlılık Ölçeği
AKTİVLİM1 İlk ölçümde elde edilen AKTİVLİM Toplam Puanı
AKTİVLİM2 Tekrar test ölçümünde elde edilen AKTİVLİM Toplam Puanı
AKTİVLİM3 8 Hafta sonra elde edilen AKTİVLİM Toplam Puanı
DGI Dinamik Yürüme İndeksi “Dynamic Gait Index”
E.S(d) Etki Büyüklüğü (“Cohen’s d” değeri)
FGA Fonksiyonel Yürüme Değerlendirmesi “Functional Gait
Assessment”
GYA Günlük Yaşam Aktiviteleri
n Olgu Sayısı
p İstatiksel Yanılma Payı
PADLS Parkinson Günlük Yaşam Aktiviteleri Ölçeği
PAS Parkinson Aktivite Ölçeği
PDQ-39 39 Maddelik Parkinson Hastalığı Anketi
rs Spearman'ın korelasyon katsayısı ρ(rho)
S&EGYA Schwab & England Günlük Yaşam Aktiviteleri Ölçeği
SPSS İstatistik Paket Programı
SS Standart Sapma
UPDRS Birleşik Parkinson Hastalığı Değerlendirme Ölçeği
UPDRS1 İlk ölçümde elde edilen UPDRS Toplam Puanı
UPDRS2 8 Hafta sonra elde edilen AKTİVLİM Toplam Puanı
UPDRS-GYA UPDRS Günlük Yaşam Aktiviteleri Alt Bölümü
X Aritmetik Ortalama
TABLOLAR
Sayfa
2. 1: Parkinsonizmin Sınıflandırılması 4
3. 1: UPDRS Skorlarındaki Klinik Olarak Anlamlı Değişim Düzeyleri 32
4. 1: Araştırmanın Tanımlayıcı İstatistikleri 40
4. 2: Hastaların Modifiye Hoehn ve Yahr Ölçeğinde Evrelere Göre Dağılımı 40
4. 3: Olgularda UPDRS ve AKTİVLİM Toplam Puan Ortalamaları 40
4. 4: AKTİVLİM Ölçeği'nin Test-Tekrar Test Korelasyon Analizi 41
4. 5: AKTİVLİM Ölçeğinde Yer Alan Her Bir Maddenin Cevaplanma Düzeyleri ve
Puan Ortalamaları 42
4. 6: 16 maddeye indirilen AKTİVLİM Ölçeği Toplam Puan Ortalamaları 43
4. 7: AKTİVLİM İç Tutarlılık Analizine Dahil Edilen Vaka Sayısı ve İç Tutarlılık
Düzeyleri 43
4. 8: AKTİVLİM (18 Maddeli yapı) Madde-Toplam Puan Korelasyon Tablosu 44 4. 9: AKTİVLİM (16 Maddeli yapı) Madde-Toplam Puan Korelasyon Tablosu 45
4. 10: İlk Değerlendirme Ölçek Puan Ortalama ve Standart Sapmaları 47
4. 11: İlk Değerlendirme Ölçek Puanları Korelasyon Tablosu 48
4. 12: KMO and Bartlett Testi 49
4. 13: Faktör Analizi Yapılan 16 Maddelik AKTİVLİM Ölçeğin Maddelerin
Ortalama ve Standart Sapmaları 50
4. 14: AKTİVLİM Ölçeği Maddelerinin Birbirleri İle Olan İlişiklerini Gösteren
Korelasyon Matrisi 51
4. 15: Toplam Varyans Tablosu 52
4. 16: Ölçekte Yer Alan Her Bir Sorunun Faktör Analizine Uygunluğu Tablosu
(Anti-İmage Matris) 53
4. 17: Faktör Yükleri 54
4. 18: Aktivite Limitasyonuna İlişkin Puanlardaki Değişimin Analizi 55
4. 19: AKTİVLİM’in Parkinson Hastalarında Hastalığın Aktivite Düzeylerindeki
Değişime Duyarlılığının UPDRS ile Korelasyon Analizi 56
4. 20: AKTİVLİM ve UPDRS puanları ile Yaş, H&Y, Hastalık Süresi Arasındaki
ŞEKİLLER
Sayfa
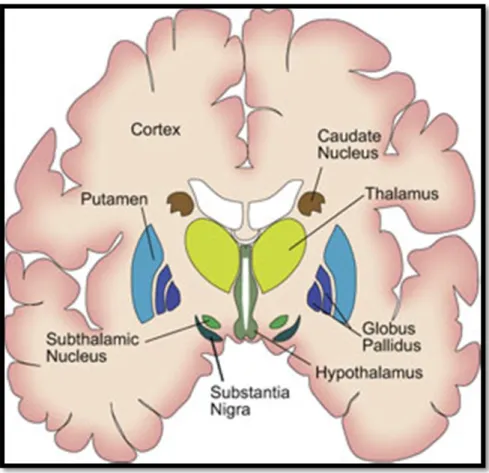
2. 1: Bazal Gangliyonların Yerleşimi 7
2. 2: Bazal Ganglionlar İle Motor Korteks ve Ponto-Serebellar Kompleks
Arasındaki Başlıca İletişim Yollarının Şematik Gösterimi 10
1. GİRİŞ
Parkinson Hastalığı (PH), ilerleyici motor belirtilerle sonuçlanan özellikle substantia nigrada dopaminerjik nöron kaybının olduğu, non-motor özellikleriyle de hastaları etkileyen yavaş ilerleyici nörodejeneratif bir hastalıktır (1–3). Oluşan
harabiyet nedeniyle öğrenilmiş, uzun ve karmaşık hareket dizilerinin
gerçekleştirilmesinde oluşan problemler, hastalığın majör bulgularından tremor, bradikinezi, rijidite, postüral reflekslerin kaybı ve donma fenomeni hastalarda aktivite limitasyonu ve katılım kısıtlılıklarına yol açmaktadır (4, 5).
Aktivitenin klinik ortamda gözlenmesi veya değerlendirilmesi kapasiteyi gösterirken, çevresel faktörlerin etkisi altında iken aktivitelerin gerçekleştirilme düzeyi ise performansı göstermektedir. Tedavinin gerçek anlamda etkin olduğunun göstergesi, kişinin günlük yaşam içerisindeki performansındaki gelişmedir. Bunun değerlendirilmesi de daha çok hasta raporlu ölçeklerle mümkün olmaktadır. Ayrıca hasta merkezli yaklaşımların geliştirilmesi ve hastanın fonksiyonel olarak tedavi hedeflerine ulaşıp ulaşmadığı ile ilgili memnuniyetinin değerlendirilebildiği bir ölçüt olması açısından da bu tür ölçekler değerlidir (6, 7).
Parkinson’lu hastaların klinik değerlendirilmesinde geçerliği ve güvenirliği ortaya konmuş olarak en yaygın kullanılan ölçek UPDRS (Birleşik Parkinson Hastalığı Değerlendirme Ölçeği) ölçeğidir (8–11). Hastanın bilişsel, motor problemler, Günlük Yaşam Aktiviteleri (GYA) ve komplikasyon parametrelerinin değerlendirildiği bu ölçekle klinisyen aktivite limitasyonları hakkında da genel olarak fikir sahibi olabilmektedir. Literatür incelendiğinde Parkinson hastalarında aktivite limitasyonları ve fonksiyonel düzey Parkinson Aktivite Ölçeği (PAS), Schwab & England Günlük Yaşam Aktiviteleri Ölçeği (S&E GYA) ve Parkinson Günlük Yaşam Aktiviteleri Ölçeği (PADLS) kullanılarak da değerlendirilmiştir (5, 9).
PAS parkinson hastalarında daha çok yatak içi aktiviteleri ve sandalye seviyesindeki transferleri ve yürüme akinezisini değerlendiren, performansın gözlenmesi yoluyla kayıtlanan bir ölçektir. Gözlemci fizyoterapist hastanın aktiviteleri gerçekleştirirken gerçekleştirme kalitesini kaydetmekte gerçek ortamda
nasıl gerçekleştiğine ve hastanın aktiviteyi gerçekleştirme zorluğu konusunda fikir vermemektedir (12).
Schwab and England Günlük Yaşam Aktiviteleri Ölçeği ise günlük yaşam aktivitelerinin genelinde ne oranda bağımsız olunduğunu genel olarak değerlendiren, bizzat hastanın performansı gerçekleştirmesi gereken bir ölçüm yöntemidir ve güncel kaynaklarda kullanım önerisi düşüktür (13).
Parkinson Günlük Yaşam Aktiviteleri Ölçeği (PADLS) Parkinson Hastalarının GYA değerlendirmelerinde güvenirliği ve geçerliği test edilmiş bir ölçektir. Ölçek son bir ay içerisinde hastalığın kişinin GYA’lerini nasıl etkilediğini 1-5 arası değerler vererek skorlayan subjektif bir GYA ölçeğidir (14).
Bunların dışında da “Süreli kalk yürü testi”, Fonksiyonel Yürüme Değerlendirmesi “Functional Gait Assessment (FGA)” ve Dinamik Yürüme İndeksi “Dynamic Gait Index (DGI)” gibi bir aktiviteye yönelik değerlendirme ölçekleri de Parkinson hastalarında aktivitelerin değerlendirilmesinde kullanılmaktadır (15, 16). Ayrıca 39 Maddelik Parkinson Hastalığı Anketi (PDQ-39) , WHO Quality of Life-BREF gibi bazı yaşam kalitesi ölçeklerinin içerisinde aktivite limitasyonuna ilişkin maddeler bulunmaktadır (5).
Parkinson hastalığında fizyoterapinin en temel amaçlarından bir tanesi aktivite limitasyonlarını azaltarak bağımsızlık düzeyini artırmaktır. Aktivite limitasyonunun değerlendirilmesi hastaların günlük yaşamda hangi aktiviteleri yapmakta zorlandıklarını belirleme, fizyoterapi ve rehabilitasyon yaklaşımları açısından öncelikleri belirleme ve uygun tedbirlerin alınması amacıyla önemlidir. Bunun yanı sıra hasta merkezli güncel yaklaşımlarda hastanın tedavi sonuçlarını kendi bakış açısıyla değerlendirmesi de giderek önem kazanmaktadır. Bu nedenle
klinik ölçümlerin yanı sıra aktivite limitasyonlarının hastaların kendi
değerlendirebileceği yöntemlerle de ölçülmesi önerilmektedir (17, 18).
Literatür gözden geçirildiğinde aktivite kısıtlılıklarını hastanın kendisinin değerlendirdiği, değişime duyarlı ve kullanımı kolay ölçeklerdeki eksiklik dikkati çekmektedir.
Çalışmanın hipotezleri;
1. H1 hipotezi: Parkinson Hastalarında AKTİVLİM Ölçeğinin geçerliği ve güvenirliği vardır.
2. H1 hipotezi: AKTİVLİM Ölçeği Parkinson Hastalarında aktivite
limitasyonundaki değişimlere duyarlıdır.
Çalışmamızın amacı; çeşitli nörolojik hastalıklarda aktivite limitasyonunu objektif ve hasta merkezli değerlendirmek amacıyla kullanılmış olan ICF temelli, güncel bir ölçek olan AKTİVLİM (Aktivite Kısıtlılık Ölçeği) ölçeğinin (19, 20) Parkinson hastalarının aktivite limitasyonlarını geçerli ve güvenilir bir şekilde ölçüp ölçmediğini, değişimlere yeterli düzeyde duyarlı olup olmadığını araştırmaktır.
Çalışmamız Hacettepe Üniversitesi Sağlık Bilimleri Fakültesi Fizyoterapi ve Rehabilitasyon Bölümü Nörolojik Rehabilitasyon Kliniğinde, parkinson tanısı konulmuş olarak fizyoterapi veya ev egzersizi verilmek üzere başvuran hastalarla gerçekleştirilmiştir. Çalışmanın amacına yönelik olarak AKTİVLİM’in psikometrik özellikleri araştırıldı, bunun için hastalar AKTİVLİM ve UPDRS ölçekleri kullanılarak değerlendirildi, AKTİVLİM için test-tekrar test güvenirliği, iç tutarlılık güvenirliği, kapsam geçerliği, yapı geçerliği analizi yapıldı ve Parkinson Hastalarında aktivite düzeyindeki değişimlere duyarlılığı etki büyüklüğü hesaplanarak ve UPDRS ile karşılaştırılarak araştırıldı.
2. GENEL BİLGİLER 2.1. Parkinsonizm’in Tanımı
Parkinsonizm; istirahat tremoru, bradikinezi, rijidite, postüral reflekslerin kaybolması, flexiyon postürü ve motor blok bulgularının oluşturduğu sendromun adıdır. Parkinson sendromu da denilmektedir. Parkinsonizm birçok farklı nedenden dolayı ortaya çıkabilmektedir. Bu bulguların varlığına göre parkinsonizm için kesin, yüksek olasılıklı ve düşük olasılıklı tanılar konulmaktadır. Kesin parkinsonizm için; yukarıdaki belirtilerden en az iki tanesi bulunmak zorunda ve bunlardan biri de ilk ikisinden biri olmak zorundadır. Yüksek olasılıkla parkinsonizm tanısı için; tek başına ilk iki bulgudan biri olmalı, düşük olasılıkla parkinsonizm için; istirahat tremoru ve bradikinezi dışındaki bulgulardan en az ikisi bulunmalıdır (21).
2.2. Parkinsonizm’in Sınıflandırması
Parkinsonizm primer, sekonder, parkinson-artı sendromlar ve
heredodejeneratif parkinsonizm olmak üzere sınıflandırılmaktadır (21–23) (Tablo 2.1). Parkinsonizme yol açan nedenlerin yaygınlığı; primer parkinsonizm (%77,7),
parkinson-artı sendromları (%12), sekonder parkinsonizm (%8,2) ve
heredodejeneratif parkinsonizm (%0,6) şeklindedir (23).
Tablo 2. 1: Parkinsonizmin Sınıflandırılması
Primer (İdiyopatik) Parkinsonizm Parkinson hastalığı (Sporadik) Juvenil parkinsonizm (Ailesel)
Parkinson-artı sendromları (Multi-Sistem Dejenerasyonlar) Progresif supranukleer palsi (PSP)
Kortikal-bazal gangliyonik dejenerasyon Multi-sistem atrofi sendromlari (MSA)
Striatonigral dejenerasyon Olivopontoserebellar atrofi Shy-Drager sendromu
Progresif pallidal atrofi
Diffüz Lewy Cisimcik Hastalığı Sekonder (Semptomatik) Parkinsonizm
İlaca bağlı gelişen Enfeksiyon kaynaklılar Travma kaynaklılar Toksinler Vasküler nedenler Metobolik nedenler Hemiatrofi-hemiparkinsonizm
Hidrosefali (normal basınçlı ve nonkomunikan hidrosefali) Hipoksi
Paraneoplastik parkinsonizm Tümör kaynaklı parkinsonizm Herdodejeneratif Parkinsonizm
Herditer juvenil distoni parkinsonizm Hallervorden-Spatz hastalığı
Huntington hastalığı
X’e bağlı distoni-parkinsonizm
Striatal nekrozla seyreden mitokondrial sitopatiler
Noroakantoz
Wilson hastalığı
Seroid lipofuscinosis
Gertsmann-STrausler-Scheinker hastalığı
2.3. İdiopatik Parkinson Hastalığı
Parkinsonizmin en sık görülen tipi idiopatik parkinson hastalığıdır (PH). İlk kez 1817 yılında İngiliz hekim James Parkinson tarafından, shaking palsy (titrek felç) adıyla tanımlanmış, nörolojinin babası olarak kabul edilen Fransız nörolog Jean Marie Charcot Parkinson’un tanımını daha da geliştirerek hastalığa “Parkinson Hastalığı” adını vermiştir. Parkinson hastalığına idiopatik denilmesi nedeninin bilinmemesinden dolayıdır ve nedeni bilinen tablolara sekonder parkinsonizm denilmektedir.
2.3.1. Epidemiyolojisi
Parkinson hastalığı en sık görülen nörodejeneretif hastalıklardan biridir. PH’nın gerçek insidansını belirlemek zordur, çünkü hastalığın başlangıç zamanının belirlenmesinde zorluklar mevcuttur ve tedavi için başvurma zamanları toplumlar ve sosyoekonomik düzeye bağlı olarak değişebilmektedir (24, 25). Bununla birlikte PH’nda motor bulgular ortaya çıkmadan yıllar önce non-motor bulgularla ortaya çıktığı belirtilmekte ve henüz bunlar tanı kriterleri içerisinde yer almamaktadır (26– 28). Ayrıca parkinsonizme yol açan diğer hastalık ve nedenler yanlış teşhise neden olabildiğinden yapılan çalışmalara bunların da dahil edilmesi söz konusu olabilmektedir. Yapılan izlem çalışılmaları başlangıçta konulan PH teşhislerinden %35’inin yanlış konulduğunu ve bu hastaların sonradan parkinsonizme yol açan diğer teşhisleri aldıklarını göstermiştir (29). Bununla birlikte kesin PH tanısı koyabilmek ancak öldükten sonra yapılacak analizlerle mümkün olmaktadır. 5 farklı Avrupa ülkesinde elde edilen 5 farklı çalışmanın sonuçlarına göre PH insidansı 16-19/100.000 dir (24). PH’nın insidansı tüm popülasyon çalışmalarında 50 yaşın altında çok düşük olduğu görülmekte ve 50 yaşın üzerine çıkıldığında hızla artmaktadır (30). Belirgin bir şekilde erkeklerde daha fazla görülmektedir (25). Son 50 yıl dikkate alındığında hafifçe artan bir PH insidansı mevcuttur, bu durum artan yaşam süresine, epileptik kullanımının artmasına ve tanı koymanın gelişmesine bağlanmaktadır (24). Yaygın olarak PH bir merkezi sinir sistemi hastalığı olarak kabul edilmesinin yanında artık periferik sinir sisteminin de etkilendiğini ve hastada oluşan sorunlara temel teşkil edebildiği çalışmalarla ortaya konmuş ve dahası artık multifokal bir etkilenimin olduğu görüşü savunulmaktadır (31–33).
2.3.2. Bazal Gangliyonlar
Bazal Gangliyonlar (BG) serebral hemisferin derinlerinde ve beyin sapının üst kısmında yer alan nukleuslardan oluşur. Bu nucleuslar nukleus caudatus (NC), putamen(PUT), ventral nucleus, globus pallidus (GP), subtalamik nucleus (SN), substantia nigra(SN)dır. Bu yapılar kendi içerisindeki fonksiyonel ve komşuluk ilşkileri dolayısıyla farklı adlarla gruplanırlar. Nucleus caudatus ve Putamen birlikte neostriatum (veya striatum) olarak, nucleus caudatus ve globus pallidus birlikte Nucleus lentiformis (Lentiform nukleus-NL) olarak adlandırılır (1, 23, 34, 35).
Substantiya nigra; pars compacta (SNc) ve pars retikulata (SNr) olmak üzere iki kısma ayrılır. Globus pallidus lamina medullaris interna ile globus pallidus medialis (GPm) ve globus pallidus lateralis (GPl) omak üzere iki kısma ayrılır.
Şekil 2. 1: Bazal Gangliyonların Yerleşimi (36) (neurophysiology.wikispaces.com’dan alınmıştır.)
Bazal gangliyonlar öncelikli olarak hareketlerin motor kontrolünden sorumludur ancak mental ve emosyonel fonksiyonlarda da görevi olduğu bilinmektedir. Bazal Gangliyonlar hareketin kontrolündeki görevini serebral kortex aracılığıyla gerçekleştirirler. Bazal Gangliyonlar ile beynin diğer kısımları arasında
çok kompleks bağlantılar mevcuttur. Bununla birlikte; talamus, bazal
gangliyonlardan motor kortekse ve aynı şeklide kortexten bazal gangliyonlara ileti sağlar, korteks striatum aracılığıyla diğer bazal gangliyonlarla bağlantı halindedir,
bazal gangliyonların motor fonksiyonlarına ilişkin son yol kortikospinal veya pramidal traktusdur (34).
Bazal gangliyonlara gelen bağlantıların çok büyük kısmı striatumda sonlanır. Bu afferentler esas olarak korteksten ve nuclei intralaminaris thalamiden gelir. Striatum’a bunlardan başka subtanstia nigra pars compacta, korpus amygdalaideum (CA) ve nukleus raphealis posteriordan (NRp) afferentler gelmektedir. Cerebral koteksten striatum’a gelen afferentler motor, duyu, asosiasyon ve limbik sahalardan daha fazla olmak üzere kortex’in tüm bölgelerinden başlar ve topografik bir şekilde sonlanırlar. Putamen motor hareketlerin kontrolünden, nukleus caudatus bazı mental ve emsoyonel fonksiyonlarla göz hareketlerinden sorumludur (35). Striatum’un efferentleri ise globus pallidus medialis ve substanstia nigra’nın pars retikularisinde sonlanır. Bu iki yapı aynı zamanda bazal gangliyonların efferentlerinin büyük çoğunluğunun başlangıç yaptığı yapılardır.
Bazal gangliyonlar ile cerebral cortex arasında biri direkt diğeri dolaylı olmak kaydıyla iki esas yol mevcuttur. Direkt olan bağlantı cortex aktivitesini artırırken, dolaylı bağlantı cortex aktivitesini azaltmaktadır (35). Globus pallidus ve substantia nigranın pars retikularisindeki nöronlarda meydana gelen spontan aktivite thalamustan cerebral cortexe giden uyarıların inhibisyonuna yol açar. Direkt bağlantı bu inhibitör nöronların aktivitesini azaltarak cerebral cortexin aktivitesinde artışa yol açarken, indirekt bağlantı bu nöronların aktivitelerinde artışa yol açarak thalamustan cortexe giden uyarı miktarını ve dolayısıyla cortex aktivitesini azaltır.
Graybiel ve Morris’e göre bazal gangliyonlar iyi öğrenilmiş, uzun ve karmaşık hareket dizilerini aşağıdaki gibi bir takım işlevleri yerine getirip koordine ederek kontrol eder (37). Bu işlevler:
Hareket öncesi planlama ve hazırlık yapmak, Hareketi başlatılmasını sağlamak,
Hareketin sıralanması ve zamanlamasını ayarlamak,
Korikal olarak yani Frontal sistem tarafından seçilen aktivitenin hareket genişliğinin ayarlanmasını yapmak
Alışkanlık oluşturmak,
2.3.3. Etyopatogenezi
Parkinson hastalığı motor ve non-motor semptomlara yol açan bir takım nöron ve bağlantıların etkilenmesi sonucu ortaya çıkmaktadır (3). PH’nda özellikle dopaminerjik nöronlar ve yolaklar etkilenmekle birlikte non-dopaminerjik yapılarda etkilenmektedir. Bu durum artık kesinlik kazanmış olmakla birlikte non-dopaminerjik nöronların hepsinin non-motor olarak algılanması da yanlıştır. Majör motor bulgular dopaminerjik nöron ve yolakların dejenerasyonuna bağlı olarak ortaya çıkar. Nöron kaybı Nigrostriatal sistemdeki kayıp ve extra-nigrostriatal sistemleri etkileyen kayıp olmak üzere ikiye ayrılabilir (3). SN’daki dopaminerjik nöron kaybı ve SN’dan striatuma olan yolaklardaki kayıp patolojinin asıl sorumlusudur (3, 38). Hastalığa karakteristik olarak özellikle SNc’daki pigmente dopaminerjik nöronların kaybı görülür (%80-90), bu alandaki kayıp striatumdaki dopamin eksikliğinden sorumludur (3). Semptomların ortaya çıkması için değişik kaynaklar %50-80 arası farklı oranlarda dopaminerjik kaybın gerçekleşmesi gerektiğini belirtmekle birlikte (39–42), SNc daki dopaminerjik nöron kaybı
heterojen olarak gerçekleşmektedir, dolayısıyla bazı bölgelerdeki kayıp
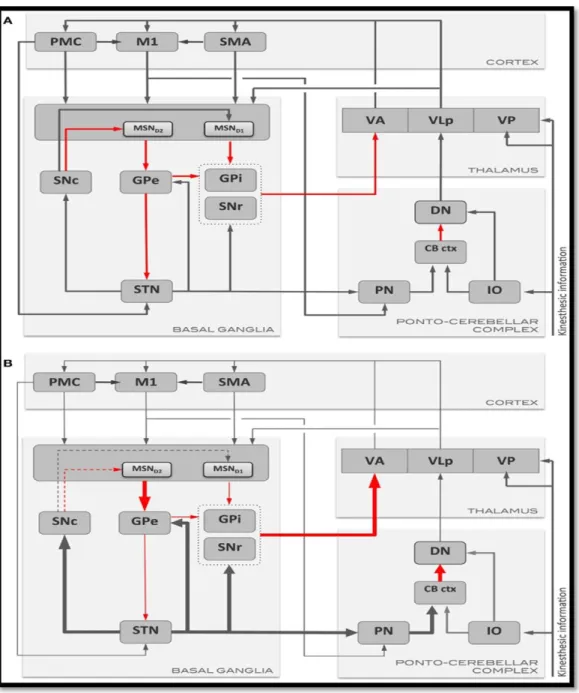
semptomların başlangıcında ileri düzeyde iken diğer bazı bölgelerindeki kayıp ileri evrelerde meydana gelebilmektedir (3). Bazal gangliyonlardaki bağlantıların Parkinson hastalığı ile değişimi şekil 2.2. de gösterilmiştir.
PH’nın patolojik belirleyicisi Lewy cisimcikleridir, PH’na bağlı ölmekte olan hücre stoplazmalarında yer alırlar, daha çok SN da görülmekle birlikte öteki beyin bölgelerinde de görülebilmektedir (29). Bazı çalışmalar Lewy Body cisimciklerinin doğrudan patolojik olmadığını, özellikle 60 yaş üstü sağlıklı bireylerde %10-12 oranında görülebileceğini belirtirken, yapılan bazı çalışmalar herhangi bir semptom görülmeksizin tespit edilen Lewy Body cisimlerinin pre-semptomatik PH’nın işaretçisi olabileceğini ortaya koymuş (43–47) diğer taraftan dopamin üreten nöron kaybının Lewy Body cisimciğinin patolojik birikiminden önce olduğunu öne süren çalışmalar da mevcuttur. Lewy body cisimciğinin patolojik süreçle ilgili olmakla birlikte koruyucu olabileceğine dair de açıklamalar yapılmıştır (48).
Hastalığa ilişkin mekanizmalar yukarıdaki gibi olmakla birlikte PH’nın nedeni tam olarak bilinmemekte, bir takım faktörlerin nörodejeneratif durumu ortaya çıkardığı veya kolaylaştırdığı konusunda değişik görüşler bulunmaktadır. Doğrudan
Şekil 2. 2:Bazal Ganglionlar İle Motor Korteks ve Ponto-Serebellar Kompleks Arasındaki Başlıca İletişim Yollarının Şematik Gösterimi (Kishore ve ark. 2014’den alınmıştır.) (49)
(A): Sağlıklı Kişilerde (B) Parkinson Hastalarında. Gri oklar uyarıcı yolları, kırmızı oklar inhibitör yollar temsil eder. B’deki inceltilmiş oklar uyarımları baskılanmış yolları temsil ederken, kalınlaşmış oklar normal duruma göre artırılmış uyarıya sahip yolları temsil etmektedir.
CB ctx: serebellar korteks, DN: nucleus dentatus, GPe: globus pallidus externus, GPi: globus pallidus internus, IO: oliva inferior, M1: primer motor korteks, MSN: basal gangliyon projeksiyon nöronları, D1 - D2: dopamin receptorleri, PMC: pre-motor korteks, PN: nucleus pontius, SMA: yardımcı motor bölge, SNc: substantia nigra pars compacta, SNr: substantia nigra pars reticulata, STN: subthalamic nucleus, VA: ventro-anterior thalamik nucleus, VLp: ventro-lateral thalamik nucleus posterior kısmı, VP: ventro-posterior thalamik nucleus.
parkinsonizm bulgularına yol açan faktörler ise sekonder parkinsonizm çatısı altında incelenmektedir. Hastalığın ortaya çıkışında çevresel faktörlerle genetiğin payı olduğu üzerinde durulmaktadır.
2.4. Parkinson Hastalığında Klinik Bulgular
Parkinsonism veya Parkinson sendromunun esas bulguları istirahat tremoru,
rijidite, bradikinezi, postüral instabilitedir. İlk belirti ortaya çıktığında dopaminerjik
nöronlardaki kayıp %50'nin üzerine ulaşmıştır. Hastalık bulguları genellikle başlangıçta tek taraflı olmakta zamanla hastalık ilerledikçe iki tarafta da görülmektedir (50).
2.4.1. Parkinson Hastalığında Görülen Primer Motor Bulgular 2.4.2. Tremor (İstirahat Tremoru)
Parkinson Hastalığına özgü olarak istirahatte ortaya çıkar. Bazı durumlarda ve hastalığın ilerleyen dönemlerinde aktivite esnasında da çıkabilmektedir. Hastaların %70’e yakınında hastalığın ilk bulgusu olarak istirahat tremoru görülmektedir.
Hastalık boyunca hafiften şiddetliye değişik ölçülerde tremor görülme oranı %85’e ulaşmaktadır. %15 olguda hiç görülmeyebilir. Yapılan EMG ve akselometre çalışmalarında hızın 4-6 Hz frekansında olduğu gösterilmiştir. Vakaların yarısında postüral tremorda eklenmektedir. Genellikle ellerde ve ekstremitelerin distal kısımlarında görülmekte, dil, çene ve dudaklarda olabilir. Çene ve ağız çevresi yapıları etkilense bile baş ve ses telleri tutulmaz dolayısıyla ses ve baş tremoru görülmez. Stres, mental aktivite esnasında ve yürürken artabilmektedir. Ekstremite pozisyonu değiştirildiğinde o pozisyonda sabit tutunca yeniden başlamaktadır (51).
Parkinsona özgü istirahat tremoru ile esansiyel tremor kıyaslandığında; esansiyel tremor ve parkinson tremorunun her ikisi de postüral, kinetik ve istirahat tremoru bileşenleri içerebilir. Bununla birlikte, parkinsondaki tremor genellikle aksiyonla azalan istirahat tremoru, esansiyel tremor ise istirahatle azalan kinetik/postüral tremordur (51). Bu tremorun özellikle hastalığın erken evrelerinde aksiyonla azalması aslında fonksiyonel açıdan önemlidir ancak kişinin sosyal ortamlarda tremor nedeniyle kendini kötü hissetmesi aktivite kısıtlılığına dolaylı
olarak yol açmaktadır. Kişi bu nedenle birlikte yenilen yemeklerden kaçınmakta, katı gıdalar tüketmeyi tercih etmektedir. PH’nın tremorla başlangıcı prognoz için iyi bir işarettir.
2.4.3. Rijidite
Agonist ve antagonist kaslarda eş zamanlı tonus artışı şeklindeki spastisite türüdür. Pasif harekete karşı ortaya çıkar. Proksimal veya distal yerleşimli olabilir. Karşı ekstremitede aktif istemli hareket yapınca daha belirgin hale gelir (Froment belirtisi). Hastalar sertlik ya da katılık tarzında tanımlayabilirler. Parkinsonda dişli çark formunda rijidite daha yaygın görülmektedir. Bu tarz rijidite eş zamanlı tremorun varlığı nedeniyle hareketin tüm açısı boyunca spastisitenin kesikli bir şekilde ortaya çıkıp kaybolmasıdır ve hareketin kesikli olarak meydana gelmesine yol açar (21, 29).
2.4.4. Bradikinezi/Akinezi
Bradikinezi hareketlerde yavaşlama anlamına gelmektedir. PH tanısı koymak için varlığı gereklidir. Her hastada erken ya da geç dönemde mutlaka görülür. Özürlülük yaratan en temel belirtidir. Parkinson’da bradikinezi üç formda olmaktadır. İlk önce bradikinezi hareketlerde yavaşlama görülür, eş zamanlı olarak hareketlerin amplitiüdünde (şiddetinde) azalma olan hipokinezi meydana gelir.
İlerlemiş parkinsonizm durumunda hareketin hiç başlatılmadığı akinezi
görülebilmektedir. Hareketin başlatılmasında, devam ettirilmesinde ve
yavaşlatılmasında zorluklar çıkaran bradikinezibazal ganglion disfonksiyonunun en
karakteristik semptomudur (21).
Bradikinezi erken dönemde düğme iliklemekte güçlük gibi bir takım ince beceri gerektiren hareketlerde ortaya çıkar zamanla diğer günlük yaşam aktivitelerinde yavaşlamaya yol açar. Hastaların yazıları hastalık ilerledikçe yavaşlar, küçülür (mikrografi) ve okunamaz hale gelir. Yürüme esnasında kol salınımları unilateral veya bilateral olarak azalabilir ve zamanla kaybolabilir. Zamanla yürüyüş etkilenir, adım atarken hasta zorlanır, adımlar gittikçe küçülür, adım mesafesi kısalır ve zamanla ayaklar sürünmeye başlar (4).
Spontan yutmanın azalması nedeniyle ağızda tükürük birikimi ve akması(siyalore) da bradikinezi sonucu çıkan bulgulardandır. Siyalore hastanın toplum içerisinde utanmasına yol açan en önemli bulgulardandır. PH ile ilişkili konuşma ve ses bozukluğunun karakteristik özellikleri ses şiddetinde azalma (hipofoni), monoton konuşma ve vurguların azalması (aprozodi), duraksamalar ve hızlı konuşma eğilimi (takifemi) olarak tanımlanabilir. Diğer konuşma bozuklukları arasında değişken (anormal kısa veya hızlı) konuşma hızı, palilali ve kekemelik yer alır. Hipofoni ve monoton konuşma nedeniyle hasta toplum içinde konuşma esnasında sorun yasar. Yeterli duyusal girdi ile bradikinezi, hipokinezi ve akinezi geçici olarak ortadan kalkabilir. Bradikinezi erken evre PH’da hafiftir ve hastalık ilerledikçe şiddetlenir (4).
Donma Fenomeni
Donma birkaç saniye süren ani, geçici hareket edememe halidir. İlk görüldüğü evrelerde donma süresi genellikle 10 saniyenin altındadır, hastalık ilerledikçe dakikalar alabilir (52). Donma herhangi bir hareket esnasında ortaya çıkabilmekle birlikte çoğunlukla yürümede zorluklara yol açmaktadır (53). Tipik olarak yürümenin başlatılmasında, dar koridor ve kapı aralığından geçerken, dönme esnasında, yön değiştirirken, yoğun trafikte karsıdan karsıya geçerken veya bir hedefe ulaşırken görülür. Hastalar bu durumu ‘ayaklarım yere yapışmış gibi oluyor’ diye tarif ederler. Birkaç saniye veya dakika adım atamaz hale gelebilmektedirler. O pozisyondan kurtulmak istendiğinde denge kaybedilip düşmeye yol açabilmektedir. Çoğunlukla yürümede olmakla birlikte konuşma esnasında, yazı yazarken veya dişleri fırçalarken de olduğu gibi tekrarlayıcı hareketlerde ortaya çıkabilir, hasta su içmek için bardağı kaldırmak istediğinde hareketi başlatmakta zorluk çekebilir, ya da birisine bir şey söyleyeceği anda konuşmaya başlayamayabilir. Esas olarak Off döneminde ortaya çıkan donma, erken dönemlerde görülmezken ileri evrelerde On ve Off dönemlerinin ikisinde de meydana gelebilmektedir (50, 53, 54). Donma levodopa tedavisinden ciddi anlamda yarar görür (52). Donma problemi yaşayan kişilere aktivite esnasında ikincil görevler yüklenmesi, özellikle 360° lik dönmeler sırasında donmayı artırmaktadır (55). Kalabalık yerler ve stres de donamanın artmasına neden olabilmektedir.
Hipomimi
Yüzdeki mimik kaslarının aktivasyonlarında azalma sonucu yüz ifadesinin donuklaşması ve sabit bir görünüm almasıdır. Mimiklerin iyice kaybolması ve dudakların aralıklı kalmasıyla sonuçlanan ileri hali maske yüz olarak adlandırılmaktadır. Ses kısıklığı ile birlikte sözlü ve sözlü olmayan iletişimi engelleyen unsurlardan biridir (56, 57).
2.4.5. Postüral Refleks Kaybı (Postüral İnstabilite)
Postüral reflekslerin kaybı sonucu ileriye ve geriye düşme eğiliminin görülmesi ile ortaya çıkan, PH olan kişilerde en çok özürlülük durumu oluşturan bulgu postüral instabilitedir (24). Azalmış veya kaybolmuş denge yanıtlarıyla ilişkili olduğu bulunmuştur. PH ‘nda ileriye yönelik postüral ayarlama sistemi ya belirgin şekilde bozulmuş ya da tamamen kaybolmuştur. Genellikle ilerlemiş evrelerde ortaya çıkmaktadır ve donma ile birlikte PH larında görülen düşmelerin en önemli sebebini oluşturmaktadır (24, 58). Postüral refleks kaybına ve düzeyine çekme testi ile bakılır. Ayakları omuz genişliğinde ayakta duran hastaya önceden haber verilerek arkasından omuzlardan tutularak geriye çekme yapılır ve postürünü koruması için cevabı gözlenir. Normalde dengesini koruması veya 1-2 adım geriye adım alma stratejisi gerçekleştirmesi gerekir. Alternatif olarak “Push and Release Test”de bu amaçla dizayn edilmiş ve daha duyarlı bulunmuştur (59–61).
2.4.6. Parkinson Hastalığında Görülen Non-Motor Bulgular
Parkinson hastalarında motor bulguların dışında başka bulgularda mevcuttur. Bunlardan bazıları yaşın ilerlemesiyle birlikte hastalığın ileri evrelerinde görülmekle birlikte, bazıları Parkinson motor bulguları ortaya çıkmadan çok önceleri de görülebilir. Yaşam süreleri uzadıkça bunların artışı giderek artacağından önemli bir konu olarak karşımıza çıkmakta ve yaşam kalitesini düzeyini aşağı doğru çekmektedir (62–66).
2.4.7. Nöropskiyatrik Bozukluklar
Parkinson hastalarında depresyon, anksiyete, obsesyon ve psikoz gibi davranış bozuklukları sıklıkla gözlenmektedir (63, 65, 67). Depresyon PH olan kişilerde görülen en yaygın davranışsal bozukluktur, hastaların %20-50 sinde görüldüğü rapor edilmiştir. Depresyon genellikle hastalara uygulanan yaşam kalitesi ölçümlerinde ortaya çıkan ve yaşam kalitesini ciddi ölçüde etkileyen bir bulgudur (68–70).
Motivasyon düzeyindeki kayıp olarak tanımlanabilecek apati de hastaların günlük yaşamlarını etkileyen önemli bir bulgudur, depresyon ve zayıflıktan bağımsız olarak değerlendirilebilir (71).
Kognitif bozukluklar hastalığın evrelerinde düzeyleri değişmekle birlikte yaygındır. Hastalığın erken evrelerinde hafif kognitif sorunlar görülürken hastalığın ilerlemesiyle entellektüel yıkım şiddeti artarak ileri derece demans gelişebilmektedir. Hastalarda demans görülme oranı %40’dır, bu oran yaş düzenlenmesi yapılmış yaşlı popülasyonundan 6 kat daha fazladır (3). Hastalığın yaşlılarda görülmesi ve hastalıkla yaşamın uzun yıllar sürmesi demans riskini daha da artırmaktadır.
2.4.8. Otonomik Disfonksiyon
Normal sağlıklı yaşlılarla karşılaştırıldıklarında PH larında otonomik disfonksiyon görülme oranı ciddi düzeyde artmaktadır (72). Parkinson hastalarında
görülebilen otonomik bozuklukları dört başlık altında inceleyebiliriz;
kardiyovasküler, gastrointestinal, ürogenital sistem disfonksiyonları ve terleme bozukluğu. Otonomik bulgular hastalığın erken evrelerinde görülebilmekle birlikte genellikle ilerleyen evrelerde belirgin hale gelmektedir (3, 24). Kardiyovasküler disfonksiyon daha çok ortostatik hipertansiyon ve istirahatte kalp atım hızı artışı
şeklinde görülmektedir. Ortostatik hipertansiyon hastaların %30-40’ında
görülmektedir ve ilaç tedavi dolayısıyla şiddetlenebilir, bazı kaynaklarda postüral hipotansyon olarak da adlandırılmaktadır (57, 73). Gastrointestinal bozukluk yutma zorluğu, mide boşalmasının gecikmesi ve kabızlık şeklinde karşımıza çıkmaktadır. Mide ve barsak boşalmasının gecikmesi; parasempatik bozukluk, yetersiz sıvı ve gıda alımı, kullanılan ilaçlar nedeniyle meydana gelir. Özellikle alınan ilaçların
emiliminin düzensizliğine yol açmakta, on-off periyodlarında düzensizlikle sonuçlanabilmektedir. Ürogenital semtomplar ise acil idrar yapma ihtiyacı ve idrar inkontinansı şeklinde görülmektedir. Isı regülasyon bozukluğu daha çok aşırı terleme (hiperhidrozis) ve az olarak hipodirozis şeklinde görülmektedir. Çalışmalar otonomik disfonksiyona yol açan etmenlerin sadece MSS ni etkilemediğini aynı zamanda perferal nöronal yapıların da etkilendiğini ortaya koymakta ve dolayısıyla PH nın sadece MSS hastalığı olmadığını ortaya koymaktadır (32).
2.4.9. Uyku Bozuklukları
Motor bulgular ortaya çıkmadan görülebilen hastalığın erken bulguları arasında yer alabilmektedir. Engelliliği artıran ve gün içerisindeki fonksiyonelliği azaltan birer faktör olarak Parkinson hastalarının büyük çoğunluğunu etkilemektedir. Hastaların %60-90’ı uyku bozukluklarından muzdariptir (74). Hastalığın yapısı gereği meydana gelen nörodejeneratif süreç ve bununla birlikte dopaminerjik tedavi de uyku bozukluklarına sebep olmaktadır. Huzursuz bacak sendromu, uykusuzluk, REM uyku davranış bozukluğu, gündüz aşırı uyuklama, ani-karşı konulamaz uyku atakları şeklinde görülebilen uyku bozuklukları görülmektedir. Hastalık ilerledikçe artan uyku problemlerinin en sık karşılaşılanı gece sık idrara çıkma ve uykunun bölünmesidir (21, 65, 74, 75). Ani uyku atakları hastaların araç kullanmasını riskli hale getirmektedir (3). REM uykusu davranış bozukluğu motor bulgulardan çok önceleri ortaya çıkmaktadır.
2.4.10. Duyusal Bozukluklar
Hastalarda geniş yelpazede birtakım duyusal bozukluklar görülmektedir, bunların başında anormal duyumlar ve ağrı olmakla birlikte motor semptomların çok öncesinde hastaların büyük kısmının koku duyularında kayıp yaşadıkları ortaya konulmuştur. Off dönemi distonisi ile bağlantılı olarak ağrılı kramp ve yaygın ağrılı duyumlar görülmektedir (3, 26, 76). Yine bir çalışmada meisenner korpüsküllerinin kaybı, ağrı ve soğuk algılamasında yaşla ilişkili olmayan azalma belirlenmiştir (77). Koku duyusu kaybının hastalık için bir risk faktörü oluşturduğu bununla birlikte preklinik dönemde hastalığın tespitinde ciddi ölçüde yarar sağlayacağı üzerinde durulmaktadır. Bu amaçla Parkinson hastaları için geliştirilmiş koku testleri de
mevcuttur ve yapılan çok merkezli bir çalışmada normal koku duyusuna sahip gençlere oranla %96,7 oranında kayıp belirlenmiş, bu oran yaş eşleştirmesi yapıldığında %74,5’e düşmüştür ve hastalık için güvenilir bir ön belirleyici olduğu vurgulanmıştır (26, 76, 78, 79).
2.4.11. Sensorimotor Bozukluklar
Sensorimotor entegrasyonda azalma olduğu yapılan çalışmalarla gösterilmiş ve olası sebebi olarak da yetersiz duyu girdisi, integrasyon birimlerinde kayıp ve uygun olmayan motor yanıtlar olabileceği üzerinde durulmuştur (80). Postüral kontrol için önemli bir faktör olan proprioceptionda kayıp görüldüğü belirlenmiştir, bunun sonucunda proprioception-motor integrasyonundaki anormallikler postüral instabiliteye ve ileri durumlarda düşmelere sebebiyet verebilmektedir. Bazal gangliyonlardaki dejenerasyon nedeniyle hareket esnasında görsel ve proprioceptif duyunun eşzamanlı değerlendirilmesinde bozukluk meydana geldiği gösterilmiştir (81–84). Anatomik ve fonksiyonel olarak sensorimotor bağlantıda bozulma olduğu, bununla birlikte bazal gangliyonun diğer kortikobazal ve thalamokortikal fonksiyonel bağlantılarında kompansatuar şekilde bağlantı artışı meydana geldiği yapılan çalışmalarda gösterilmiştir (85).
2.5. Parkinson Hastalığında Aktivite Limitasyonu
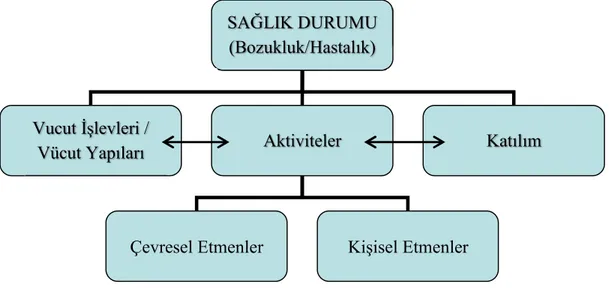
İşlevsellik, Yetiyitimi ve Sağlığın Uluslararası Sınıflandırması (ICF) sağlık ve sağlıkla ilişkili sorunların tanımlanması ve anlaşılmasında temel ortak bir dil oluşturur. Dünya Sağlık Örgütüne (WHO) göre işlevsellik ve özürlülük değerlendirilirken biyo-psikososyal model kullanılmaktadır, buna göre işlevsellik ve özürlülük bireyin sağlık durumu ile kişisel ve çevresel faktörlerin etkileşimi sonucu ortaya çıkar (Şekil 2.1). Bozukluk; vücut yapı ve işlevlerindeki problemlerdir, bunlar aktiviteler ve katılımda sorunlara yol açabilirler. Kişisel ve çevresel faktörler kimi zaman engelleyici kimi zaman ise kolaylaştırıcı etki göstermektedir. Bir PH klinikte yeterli kas kuvvetine, eklem hareketliliğine, motor planlama becerisine sahip olabilir ancak aynı hasta dışarıdaki bir ortamda yürümek istediği zaman zorluklar yaşayabilir. Örneğin dar bir koridordan geçmek çevresel bir faktör olarak kişinin donmasını uyarabilir, ya da “egzersiz yapmayı canım hiç istemiyor” diye düşünmesi kişisel bir faktör olarak negatif yönde bir etkileyici olabilir (13). Aktivite; kişi
tarafından bir eylem ya da görevin yerine getirilmesidir, etkinlik olarak da dilimize çevirisi yapılmıştır. Katılım kişinin yaşamın içerisinde yer almasıdır. Kişinin standart bir ortamdaki görevlerini yerine getirmesi kapasiteyi gösterirken, mevcut yaşam ortamında gerçekleştirmesi performans olarak nitelendirilir. Aynı hastalık şiddetine sahip iki PH aynı klinik ortamında benzer kapasiteyi sergilerken, kendi yaşam ortamlarındaki kişisel ve çevresel faktörlerin etkisiyle belirgin derecede farklı performansları ortaya koyabilirler. Bu iki durumu hasta hikayesi alırken ve değerlendirme yaparken mümkün olduğunca birbirine yaklaştırmak gerekmektedir. Aktivite limitasyonları (etkinlik sınırlılıkları) aktiviteler yerine getirilirken kişinin karşılaştığı zorluklardır. Katılım kısıtlılıkları yaşam içerisinde yer alma sırasında karşılaşılabilecek problemlerdir (13, 86).
Resim 1: ICF bileşenleri arasındaki etkileşim (86)
Parkinson hastalarında tremor, rijidite, bradikinezi/akinezi, postüral reflekslerin kaybı, ve ilerlemiş vakalarda görülen Off durumu aktivite limitasyonuna neden olan faktörlerdir (4, 5, 87). Bunun yanında gittikçe artan çalışmalar duyu problemlerinin özellikle proprioseptif duyuya ilişkin bozulmaların hastalarda motor fonksiyonları ve dolayısıyla aktiviteleri engellediğini göstermiştir (88).
Bradikinezi nedeniyle hastalığın ilk evrelerinde hastalar ince beceri gerektiren aktivitelerde yavaşlama ve beceriksizlikler yaşarlar, yürüme ve dönme esnasında
SAĞLIK DURUMU (Bozukluk/Hastalık)
Vucut İşlevleri /
Vücut Yapıları Aktiviteler Katılım
Çevresel Etmenler Kişisel Etmenler
yavaşlama görülür. Parkinson hastalarının yürüyüş hızı yaşıtlarına kıyasla azalmıştır (89, 90), azalmış yürüme hızı yaya geçitleri için kabul edilen uluslararası yürüme hızı standartların çok aşağısındadır ve evre 3-4 e geldiğinde bu oran dörtte bir oranında daha azalmaktadır. Sağlıklı 65 yaş üzeri kişiler bile çoğu zaman yaya geçidini geçmekte zorlanırken (91), kalabalık ve stresin etkisiyle yürümenin daha da yavaşlayacağı öngörülen parkinson hastalarının toplum içerine çıkmamasına ve inaktiviteye neden olabilir.
Tremor genellikle istirahatte ortaya çıksa bile hastanın sosyal ortam içerisinde elinin titremesi kişisel faktör olarak sosyal ortamlardan izole edebilmektedir.
Hastalığın ilerleyen aşamalarında yaşanan donma fenomeni özellikle hastaların yürüme aktivitesinde, dar koridor ve dönüşlerde sorun yaratmaktadır, aynı zamanda kalabalık ortamda şiddetlenebilmektedir (52). Yürüme esnasında meydana gelen donma aktivite limitasyonu ile doğrudan ilişkili bulunmuştur (87).
Postüral reflekslerin kaybı hastanın vücut postürünü değişen durumlara adapte etmekte güçlük yaratmaktadır, bunun sonucunda kişinin düşme riski artmaktadır (24).
Hastaların çoğu normal yaşıtlarına göre daha inaktif yaşama eğilimindedir ve yaklaşık üçte bir oranında daha az aktiftirler (13, 92). İnaktivite aynı zamanda düşmelerin önüne geçmek için hasta tarafından geliştirilmiş kompansatuar bir mekanizma da olabilir, düşme korkusunun parkinson hastalarında yaygın olması ev dışındaki fiziksel aktivitelerin azalmasına yol açmaktadır (13, 93). Parkinson hastalarının erken ve orta evrelerinde bile görülen aktivite azalması sonucu dejenerasyonun ilerlediği düşünülmektedir. Yapılan hayvan deneylerinde zorunlu kullanmama uygulaması ile aktiviteleri kısıtlanan ratlarda dejenerasyonun arttığı ortaya konulmuştur (94, 95).
2.6. Parkinson Hastalığında Aktivite Limitasyonu’nun Değerlendirilmesi
UPDRS çok kapsamlı bir klinik değerlendirme ölçeğidir. İçerisinde doğrudan fizyoterapi ile ilişkili olmayan maddeler de içermesi ve değerlendirmesi uzun süre alması handikaplarıdır. Bununla birlikte sadece GYA alt bölümü ayrı olarak da kullanılabilmektedir (96).
Modifiye Parkinson Aktivite Skalası (M-PAS) sandalye transferleri, yürüme akinezisi ve yatak hareketliliğini değerlendiren alt sorulardan oluşmaktadır ve bu aktivitelerdeki performansı değerlendirmektedir. 18 madde içermektedir (12, 96).
Schwab England Günlük Yaşam Aktiviteleri Ölçeği’de Parkinson hastalarında günlük yaşam aktiviteleri değerlendirmede yaygın olarak kullanılan bir ölçektir ve 10 maddeden oluşmaktadır. Birçok dilde geçerlik ve güvenirliği olan ölçeğin Türkçe geçerlik ve güvenirliği analiz edilmemiş ancak birkaç çalışmada kullanılmıştır (97–100). Ölçek hastanın aktivitelerinde ne oranda bağımlı/bağımsız olduğu hakkında %0-100 arasında derecelendirme yapmaktadır, %100 tam bağımsız %0 ile tamamen yatağa bağımlı olarak değerlendirilmektedir.
Yürüme esnasında donma aktivite limitasyonları ile doğrudan ilişkilidir (87) ve yürüme sırasındaki donmanın değerlendirilmesine ilişkin Freezing of Gait ölçeği geliştirilmiştir (101).
2.7. Parkinson Hastalığının Tedavisi
Hastalığı tamamıyla iyileştirici bir tedavisi henüz bulunmamaktadır, tedavi hastalığın bradikinezi, tremor, rijidite ve postüral kontrol kaybı gibi karakteristik semptomlarının düzeltilmesine ya da hafifletilmesine yönelik olarak yapılmaktadır (102). Hastalığın tedavisinde amaç; uzun dönemde aktivitelerdeki bağımsızlığını korumaktır. Tedavide ilaç tedavisi, fizyoterapi ve cerrahi tedavi yaklaşımları yer alır. Tedavi hastalığın genellikle evresine göre şekillenmekle birlikte bazı başlıklara ayrılabilir, bunlar; erken evre semptomatik tedavi, orta evre semptomatik tedavi, ileri evre ve komplikasyonların tedavisi, non-motor semptomların tedavisi şeklindedir.
2.7.1. İlaç Tedavisi
Hastalığın tedavisinde birçok ilaç bulunmaktadır, mevcut ilaçların henüz hiçbiri hastalığın ilerleyişini durduramamakta semptomatik olarak tedavi edici etki göstermektedir. Üç ana kategoride ilaçları incelemek mümkündür, Dopaminerjik ilaçlar, motor semptomlar için non-dopaminerjik ilaçlar ve non-motor semptomlar için non-dopaminerjik ilaçlar. Parkinson Hastalığında esas olan artık yeteri kadar üretilmeyen dopaminin dışarıdan takviye edilmesidir. Dopamin kendisi doğrudan vücuda verildiğinde kan beyin bariyerini geçememektedir. Levodopa dopaminin kan
beyin bariyerini geçen bir ön maddesidir ve Parkinson hastalığında en güçlü dopaminerjik ilaç hala levodopadır (103). İleri evre hastalarda L-dopa ya bağlı motor komplikasyonlar ortaya çıkmaktadır ve bazı durumlarda tedaviye bağlı bu komplikasyonlar hastalığın ortaya çıkarttığı özürlülükten daha çok özürlülük yaratabilmektedir (21, 62).
2.7.2. Fizyoterapi ve Rehabilitasyon
Hastalık ilerledikçe insanların daha az hareket etme meyilleri ortaya çıkar, eklem sertlikleri ve kas zayıflıkları hastanın yaşadığı sorunlara yenilerini eklemektedir, bu nedenle egzersiz tedavisi hastalığın her döneminde önemli olmakla birlikte hastalık ilerledikçe daha da önem kazanmaktadır. Öncelikle eklem hareket genişliğinin korunması ve arttırılması, kas kuvvet kaybının önüne geçilmesi
konularında etkinliği olan, birçok aktivitenin hastalar tarafından
gerçekleştirilmesinde, bağımsızlığın korunmasında önemli yer tutan egzersiz tedavisinin son dönemde hastalığın ilerleyişinin yavaşlatılması anlamına gelecek nöroprotektif etki ortaya çıkardığı hayvan çalışmalarıyla gösterilmiştir. Dopaminerjik nöronların kaybı dolayısıyla ortaya çıkan motor defisitlerin egzersizle azaldığı yapılan çalışmalarla ortaya konulmuştur (104, 105).
Hastalığın fizyoterapisinde önce hastaların değerlendirilmesi gerekmektedir. “On-off” dönemlerinde donma fenomenlerinin varlığı sorgulanmalı, rijidite, aktivite veya postüral tremor, düşmelerin varlığı sorgulanmalı, düşme riski değerlendirilmeli (fonksiyonel uzanma, keskinleştirilmiş romberg testi, süreli kalk-yürü testi ile), kavramalar değerlendirilmeli ve elde tutulan eşyaları düşürme öyküsü alınmalı, pasif ve aktif eklem hareket açıklığına bakılmalı, kas kuvveti ve kısalıkları, koordinasyon değerlendirilmeli, denge kaybı var mı bakılmalı, yürüyüş değerlendirilmeli, adım uzunluğu azalmasına, dakikadaki adım sayısına, festinasyon olup olmadığına bakılmalı, resiprokal kol salınımlarındaki azalma ve/veya asimetri olup olmadığına bakılmalı, postür değerlendirilmelidir, günlük yaşam aktivitelerindeki fonksiyonel
mobilizasyon ve transferler hem öykü hem de performans şeklinde
değerlendirilmelidir, hangi ortam ve durumlarda zorluklar yaşandığı kaydedilmelidir. Hastanın ev ortamı mümkünse uğraşı terapisti tarafından değilse fizyoterapist tarafından değerlendirilmelidir. Fizyoterapi sürecinde hastanın tansiyonu kontrol edilmeli ortostatik hipotansiyon dolayısıyla oluşabilecek problemlerin önüne
geçilmelidir. Yardımcı cihaz gerekliliği sorgulanmalı, kullanılıyorsa uygunluğu ve doğru kullanılıyor mu gözden geçirilmelidir.
Bunun dışında yine hastalarda yutma güçlüğü, konuşma problemleri
değerlendirilmeli ve ilgili birimlere yönlendirilmelidir. Yutma konuşma
değerlendirmesi alanında deneyimli terapistler tarafından yapılmalıdır. Oral motor hareketler değerlendirilmeli, konuşma anlaşılabilirliği, ses kısıklığı incelenmelidir. Gerekirse yutma değerlendirmesi için videofloroskobi yöntemi ile inceleme yapılabilir.
Hastalığın fizyoterapisinde en başta hastalara egzersizin yararları, kendilerine kazandıracakları konusunda yeterli aydınlatma yapılmalıdır. Hastanın en çok zorluk yaşadığı konular ve yaralanma riski oluşturabilecek durumlar öncelikli olmak üzere, hastalığın evresi, kişinin yaşı, sosyal rolleri ve beklentileri göz önünde bulundurularak uygun yaklaşımlar benimsenmelidir.
Fizyoterapistlerin rolü hastaların güvenliğini ve bağımsızlığını sağlayarak veya arttırarak yaşam kalitelerini yükseltmektir. Bu hastanın inaktivitesinin önlenmesi, fonksiyonlarının geliştirilmesi, aktivite limitasyonlarının azaltılmasıyla sağlanabilir. Hastalığın evrelerine göre rollerde de değişiklik meydana gelmekte, tedavinin amaçları da buna göre şekillenmektedir (106).
2.7.3. Hastalığın Evrelerine Göre Fizyoterapinin Amaçları
Fizyoterapinin esas hedefi tedavi amaçlarında olduğu gibi hastaya özel olmakla birlikte içinde bulunulan hastalık evresiyle de ilişkilidir (13). PH için fizyoterapi ile ilişkili literatürde 4-6 arası değişen çekirdek müdahale alanları belirlenmiştir (13, 106–108). Bu alanlar; Yürüme Transferler Denge Fiziksel Kapasite Uzanma ve Kavrama
Postür şeklinde sıralanabilir.
Aynı zamanda müdahale yaklaşımları birbirinin içine geçebilmektedir; örneğin dengenin geliştirilmesi başlığı altında değinilen dönme konusu aynı zamanda bir yürüme alt parametresidir, yine yürüme aynı zamanda bir dinamik denge
konusudur ve donma genellikle yürümeyle ilişkili bir unsurdur. Dolayısıyla müdahale türlerine bütüncül bir yaklaşım gereklidir.
Erken Evre Amaçları (Modifiye Hoehn ve Yahr 1–2.5)
Bu evrede hastalarda ya minimum ya da hiç limitasyon beklenmemektedir. Bu evrenin amaçları hastaların eğitilmesi, tavsiyelerde bulunulması, egzersiz tedavisi ve fiziksel kapasite ve denge üzerine odaklaşmakla gerçekleştirilebilir. Amaçlar;
Hareketsizliğin Önlenmesi
Hareket Etme Korkusunun Önlenmesi Düşme Korkusunun Önlenmesi Fiziksel Kapasitenin Geliştirilmesi
Aktivite limitasyonlarının başlangıcının geciktirilmesi olarak sayılabilir. Orta Evre Amaçları (Modifiye Hoehn ve Yahr 2–4)
Bu evrede daha ciddi semptomlar ortaya çıkmakta, hastaların aktivite performanslarında azalma, denge problemleri ve artmış düşme riski meydana gelmektedir.
Egzersiz tedavisinde erken evredeki amaçlar korunmakla birlikte özellikle aşağıdaki aktivitelerin korunması ve geliştirilmesi amaçlanmaktadır.
Transferler Vücut Postürü,
Uzanma ve Kavrama, Denge,
Yürüme,
Bu evrede eğer hasta ve bakım verenleri tarafından uygulanabilecekse kognitif hareket stratejileri ve ipucu-işaret stratejileri tedaviye dahil edilebilir.
Geç Evre Amaçları (Modifiye Hoehn ve Yahr 5)
Bu dönemdeki hasta tekerlekli, sandalye ya da yatağa bağımlı haldedir. Bu dönemdeki tedavi hedefi hayati fonksiyonları korumak, bası yarası veya kontraktür gibi gelişebilecek komplikasyonların önüne geçmektir. Bu amaç aktif yardımlı
egzersizler yaptırılarak, yatakta veya tekerlekli sandalyede vücut postürünü düzelterek, bası yaraları ve kontraktürler hakkında bilgi verilerek, önlenmesine ilişkin önerilerde bulunarak gerçekleştirilebilir. Bu dönemde hastaya bakım verenler kesinlikle tedaviye dahil olmalıdırlar (106).
2.7.4. Amaca Yönelik Temel Fizyoterapi Yaklaşımları
Fiziksel Kapasitenin Artırılması: Parkinson hastalarının çoğu inaktif yaşama eğilimindedir ve inaktivite kas kuvvet kaybına yol açmaktadır, özellikle bacak kaslarındaki kuvvet kaybı yürüme hızının azalmasına ve düşme riskinin artmasında yol açmaktadır (109–111). Bel ve sırt extansörleri, omuz addüktörleri, kalça ve bacak extansörleri kuvvetlendirilmesi gereken kas gruplarıdır. Hastanın postürünün giderek fleksör hale gelmesi nedeniyle kaslarda kısalıklar meydana gelmekte, bunlar zamanla inaktivitenin etkisiyle kontrakte olabilmektedir. Omuz kuşağı kasları, kalça fleksörleri, diz ayak bileği fleksörleri, gövde rotatörlerinin kısalıklarının önüne geçilmelidir, hastaya verilecek ev programına dahil edilmelidir.
Yürümenin Geliştirilmesi: Azalmış kalça ve diz fleksiyonu nedeniyle bu hastalarda salınma fazında ayağın yerden yüksekliğinin azalması önemli bir düşme sebebidir (112). Özellikle kalça, diz, ayak bileği eklemlerinin hareket genişliğinin artırılması takılarak düşmenin önüne geçebilir. Zamanla kısalan bazı kaslara germeler yapılması gerekmektedir ve ev programına dahil edilmelidir.
Birden çok motor veya kognitif görev üstlenilmesi dikkatin yürüme dışında bir unsurla paylaştırılmasından dolayı yürüme hızını azaltmakta ve düşme riskini artırmaktadır. Bu nedenle iki veya daha fazla görev yüklemeleri ile yapılacak eğitim ile yürüme parametrelerinde iyileşme sağlanabilmekte, dolayısıyla kişinin normal yaşantısına yakın yürümenin pratik edilmesiyle karışılacağı zorlukları azaltmaktadır. Burada aslında çevresel faktörler de tedavinin bir parçası haline gelmektedir (113). Çoklu görev içerisinde yürürken ek olarak verilen;
Kognitif İşlev Olarak;
İkişer üçer geri geri sayma,
Listeler oluşturma (meyveleri say, K ile başlayan şehirleri say gibi) Basit aritmetik işlemler vb. yaptırılabilir.
Motor Görev Olarak; Düğme iliklemek,
Üzerinde bir bardakla tabak taşımak, Bozuk paraların cepten cebe taşınması
Eldeki eşyaların birbirine transferi vb. olabilir.
Ek görevler kişiye aşama aşama verilmeli kademeli olarak zorlaştırılmalıdır (113).
İnternal ve eksernal ipuçları hareketi başlatmak ve sürdürmek için azalmış olan kortikal mekanizmaları artırır. Hastalara yürüme esnasında dışarıdan verilen görsel işitsel ipuçları yürümenin zaman mesafe karakteristiklerinde iyileşme sağlamakta ve adım sıklığını azalmaktadır. Hastanın dikkat yoğunlaşmasına yardımcı ışıklı ve sesli uyaranlarla yürüme eğitimi verilebilir (114).
Görsel İpucu: Yere aralıklı yapıştırılmış beyaz şeritler aracılığıyla hem ilk adımı alma hem de yeterli adım uzunluğunu sağlama konularında hastalara yardımcı olmaktadır (53). Hastaların çok dar ve uygun olmayan yönde adım almaları lateral stabilizasyon sorunu oluşturmaktadır. Bu nedenle hastalara başlangıç adımı alma eğitimi verilmelidir. Bu eğitim zemine yerleştirilen uygun mesafe ve yöndeki görsel hedefler üzerine adım aldırmakla yapılabilir (115).
İşitsel İpucu: Metronom benzeri aygıtlarla adım almaya başlanması sırasında yardımcı olabilir. Parmakla veya elle ritim tutmak, sayı saymak, şarkı söylemek de bu amaçla kullanılabilir. Ayrıca dışarıdan bir kişinin adım alma komutu da yardımcı olabilmektedir.
Propriyoseptif Uyarı: Kişinin adım alma güçlüğü yaşadığı durumlarda sağa sola hafif salınımlar yapmak adım almayı stimule edebilir.
Hareketi Parçalara Ayırmak: Hareketin her bir alt komponentinin parçalara ayrılarak yapılması bir sonraki hareket için zihinsel ipucu oluşturmakta ve hareketin tamamlanmasına yardımcı olmaktadır.
Transferlerin Geliştirilmesi:
Oturmadan ayağa kalkma: Problem genellikle posteriror pelvik tilt ve oturmadan ayağa kalkma esnasında gereken hareket dizilerinin yavaşlamasından kaynaklanmaktadır. Hasta yeterince öne doğru eğilememesinden dolayı ağırlık
merkezi ayaklarından çok geride olduğu için geriye düşebilir. Fizyoterapist oturmadan ayağa kalkma aktivitesini alt fazlarına ayırmalı, bunları düzelterek transferin hasta tarafından bağımsız olarak gerçekleşmesine çalışmalıdır (116). Alt ekstremitede yetersiz kas kuvveti varlığı araştırılmalı kuvvetlendirme yapılmalıdır (109, 117, 118). Gövdenin öne doğru hızlanma yetersizliği hastaların ayağa kalkmada başarısızlıklarının en önemli belirleyicisidir, fizyoterapist hızı artırıcı güvenli müdahaleler yapmalıdır (118, 119). Düşük koltuk yüksekliği kalça, diz ve ayak bileğinin uygun olmayan dizilimine, kalkmak için gerekli hız ve kuvvetin artmasına yol açmaktadır. Tedavi esnasında öncelikle yüksek koltukla eğitime başlanmalı başarı gerçekleştikçe alçaltılmalıdır, ev önerileri verirken de bu göz önünde bulundurulmalıdır (116). Kol desteklerinin kullanılması kalça ve diz eklemlerinde açığa çıkması gereken momenti yaklaşık %50 oranında azalttığından kalkmayı önemli ölçüde kolaylaştırmaktadır. Geriye doğru alınmış ayak pozisyonu diz ve kalça için gereken momenti azaltmakta, kalkmak için gereken süreyi kısaltmakta ve aynı zamanda kalkmayı stimule edici etki oluşturmaktadır. Bu hastaya öğretilmeli ve eğitim sırasında da kullanılmalıdır (120). Hastalara kalkmadan hemen önce eksternal görsel veya işitsel ipuçlarının verilmesinin kalkış süresini kısalttığı ve bu yöntemle yapılan eğitimin sonrasında da etkinin devam ettiği ortaya konulmuştur (121, 122).
Kişinin zorlandığı hareketleri “zihinsel hayal etme” yöntemi ile öncelikle zihninde canlandırması ve hareketin tüm komponentlerini düşünmesi ve sonrasında “1-2-3 kalk” diyerek ayağa kalkma denemesi hareketi daha da kolaylaştıracaktır (123).
Hastalık ilerledikçe gövde ve boyun rotasyon hareketlerindeki kayıp, otomatik hareketlerin azalması ve yataktan yuvarlanma korkusu hastanın yatak hareketliliğini ciddi ölçüde etkilemektedir. Yatak hareketliliğine yönelik olarak gövde rotasyonunun mobilizasyonunu artırıcı egzersizler yaptırılmalı ve oblik abdominallere kuvvetlendirme egzersizleri verilmelidir.
Postürün Düzenlenmesi: Gövde kaslarının gittikçe artan rijidiesi nedeniyle aktif gövde hareketleri azalır, gövde rotasyonu ve aktif ekstansiyonu da limitlenir. Fleksiyon postürü zamanla erektör spinaların sarkomer boylarında uzamaya neden