T.C.
DİCLE ÜNİVERSİTESİ
TIP FAKÜLTESİ FİZİKSEL TIP VE
REHABİLİTASYON ANABİLİM DALI
İNMELİ HASTALARDA UYKU KALİTESİNİN
HASTALIĞIN KLİNİK PARAMETRELERİ,
PSİKOLOJİK DURUM VE YAŞAM KALİTESİ İLE
İLİŞKİSİ
Dr. Dicle AKDENİZ
TIPTA UZMANLIK TEZİ
T.C.
DİCLE ÜNİVERSİTESİ
TIP FAKÜLTESİ FİZİKSEL TIP VE
REHABİLİTASYON ANABİLİM DALI
İNMELİ HASTALARDA UYKU KALİTESİNİN
HASTALIĞIN KLİNİK PARAMETRELERİ,
PSİKOLOJİK DURUM VE YAŞAM KALİTESİ İLE
İLİŞKİSİ
Dr. Dicle AKDENİZ
TIPTA UZMANLIK TEZİ
TEZ DANIŞMANI
Yard. Doç. Dr. SERDA EMÖNSÖZ
Bizlere verdiği destekten ve uzmanlık eğitimimiz süresince yaptığı katkılardan dolayı Rektörümüz Sayın Prof. Dr. A. Jale SARAÇ'a saygı ve şükranlarımı sunarım.
Fizik Tedavi ve Rehabilitasyon eğitimim süresince bilgi ve katkılarını esirgemeyen anabilim dalı başkanımız hocam Sayın Prof. Dr. Remzi ÇEVİK’e, Prof.Dr. Kemal NAS ve Doç.Dr. Mehmet KARAKOÇ’a teşekkür ederim.
Tezimin hazırlanmasında, bilgi ve deneyimlerinden yararlandığım, tez danışmanım Yrd. Doç. Dr .Serda EM’e çok teşekkür ederim.
Tezimin hazırlık aşamasındaki katkılarından dolayı tüm asistan arkadaşlarıma ve uzmanlık eğitimim boyunca birlikte çalışmaktan mutluluk duyduğum anabilim dalımızın tüm hemşire ve personeline teşekkür ederim.
Bugüne kadar her konuda maddi-manevi desteklerini hiçbir zaman esirgemeyen anneme, babama, kardeşlerime, sevgili eşime ve canım kızım Asmin’e teşekkür ederim.
Dr. Dicle AKDENİZ DİYARBAKIR, 2013
ÖZET
Giriş ve amaç: İnme, serebral kan damarlarının tıkanması veya rüptürü sonucu ani
nörolojik bulgu oluşturan travmatik olmayan beyin hasarıdır. İnme hastalarında uyku kalitesi ve bununla ilişkili olarak yaşam kalitesi etkilenmektedir. Bu çalışmanın amacı inmenin uyku kalitesi üzerindeki etkisini belirlemek; uyku kalitesi ile klinik parametreler, yaşam kalitesi ve psikolojik durum arasındaki ilişkiyi ortaya koymaktır.
Materyal ve metod: Çalışmaya 52 inme hastası ve 54 sağlıklı kontrol dahil edildi.
Çalışma grubunun demografik özellikleri ve inmeye bağlı klinik bulguları kaydedildi. Hasta grubu Ashworth spastisite evrelemesi, Brunnstrom fonksiyonel evrelemesi, Barthel indexi ve Fonksiyonel ambulasyon skalası (FAS) na göre değerlendirildi. Çalışma grubunun emosyonel durumu Hastane Anksiyete-Depresyon Ölçeği (HADÖ) ile, yaşam kalitesi kısa form-36 (SF-36) ile değerlendiridi. Hastaların uyku kalitesini değerlendirmek için Pittsburgh uyku kalitesi indeksi (PUKİ) ölçeği uygulandı.
Bulgular: İnmeli hastalarda, öznel uyku kalitesi, uykuya dalma süresi, alışılmış
uyku etkinliği, uyku bozukluğu, uyku ilacı kullanımı, gündüz işlev bozukluğu, ve total PUKİ skoru kontrol grubuna göre anlamlı olarak yüksekti (p < 0,05).
Sonuçlar: İnmeli hastalarda uyku kalitesi bozulmuştur ve bu durum depresyon,
anksiyete, fonksiyonel durum ve spastisite düzeyi ile ilişkilidir.
Anahtar kelimeler: inme, uyku kalitesi, yaşam kalitesi, psikolojik durum,
SUMMARY
Introduction: Stroke is cerebral blood vessel blockage or rupture as a result of
sudden neurological findings forming of non-traumatic brain injury. In stroke patients sleep quality and in relation to, quality of life is affected. The aim of this study is to determine the influence of hemiplegia on sleep quality and to reveal the relationship of sleep quality with the clinical parameters, quality of life and the psychological state.
Material and method: Fifty two hemiplegic patients and fifty four healthy
volunteers were included into the study. Demographic characteristics and hemiplegic clinical findings of study group were recorded. The patient group was evaluated with Ashworth Spasticity Scale, Brunnstrom Recovery Scale, Barthel Index and Functional Ambulation Classification. Emotional state of study group was assessed with Hospital Anxiety and Depression Scale (HADS); quality of life was evaluated with Short form 36 (SF-36). To determine the sleep quality of patiens Pittsburgh Sleep Quality Index (PSQI) was performed.
Result: Subjective sleep quality, sleep latency, sleep duration, habitual sleep
efficiency, sleep disturbances, use of sleep medication, daytime dysfunction and total PSQI were signifanctly higher in hemiplegic patients compared to control group (p < 0,05).
Conclusion: The sleep quality is disturbed in stroke patients and this is associated
with depression, anxiety, functional state and grade of spasticity.
Keywords: Stroke, sleep quality, quality of life, psychological status, functional
İÇİNDEKİLER
ÖNSÖZ---i ÖZET---ii SUMMARY---iii İÇİNDEKİLER---iv SİMGE ve KISALTMALAR---vi TABLOLAR ---vii 1. GİRİŞ ve AMAÇ ---1 2. GENEL BİLGİLER ---2 Tanım ---2 Epidemiyoloji ---2Risk faktörleri ve korunma---3
İnme Risk Faktörlerinin Sınıflandırılması(20,21,22)---4
Değiştirilebilen Risk Faktörleri---4
Kesinleşmemiş Faktörler---4
Beyin Kan Dolaşımının Anatomisi---4
Beynin Venöz Drenajı---5
İnmenin Sınıflandırılması---5
Geçici İskemik Atak (GİA)---5
İskemik inme---6
Bamford Klinik Klasifikasyonu (32)---7
İntraserebral hemoraji---9
Tanım ve Epidemiyoloji---9
Etiyoloji ve Risk Faktörleri---9
Yerleşim yerine göre (39)---11
Arteryal dolaşımın serebral bölge lokalizasyonu ve Lezyonlardaki klinik bulgular---11
Anterior Serebral Arter Lezyonu:---12
Posterior Serebral Arter Lezyonu---12
Vertebrobaziller Sendromlar---13
Komplikasyonlar---14
Akut İnmede Tedavi---15
İnmede nörolojik iyileşme---15
BurnnStrom Evreleri---17
İnme rehabilitasyonu---17
UYKU---18
Uykunun tanımı ve özellikleri---18
Uykunun fizyolojisi---19
Uykunun işlevi---20
Nöroendokrinoloji ve Nöroimmunoloji---20
Uykuyu etkileyen faktörler ---20
Uyku kalitesi---23
Uyku Bozuklukları---24
Uykunun izlenmesi---24
Uyku anketleri---25
2. Epworth Uykululuk Ölçeği---25
3. MATERYAL -METOD ---26
Değerlendirme ---27
Değerlendirme ölçekleri---27
Pittsburgh Uyku Kalitesi İndeksi (PUKİ)---27
Hastane Anksiyete ve Depresyon Ölçeği (HADÖ)---27
Kısa Form-36 (SF-36)---28
Barthel indexi---28
Fonksiyonel Ambulasyon Sınıflaması ( FAS)---29
Brunnstrom evreleri---29
Modifiye Ashworth evreleri ……… …29 İstatistiksel değerlendirme---30
4. BULGULAR---31 5. TARTIŞMA--- 37 6. SONUÇ ---41 7. KAYNAKLAR---42 8. EKLER ---52
SİMGE ve KISALTMALAR
ACAS : Asemptomatik Carotis Atherosclerosis Study
aPTT : Aktive Parsiyel Tromboplastin Zamanı
BT : Bilgisayarlı Tomografi
DUUP : Düzensiz Uyku-Uyanıklık Paterni
DSM IV : Diagnostic and Statistical Manual of Mental Disorders
DWI : Difüzyon Ağırlıklı Görüntüleme
EEG : Elektroensefalografi
EMG : Elektromyografi
EUES : Erken Uyku Evre Sendromu
GUES : Gecikmiş Uyku Evre Sendromu
HMG-CoA : Hydroxy--methylglutaryl coenzyme A
HMS : Hidroksi-melatonin-sülfat
KOAH : Kronik Obstruktif Akciğer Hastalığı
HT : Hipertansiyon
DM : Diabetes Mellitus
MRG : Manyetik Rezonans Görüntüleme
NREM : Non Rapid Eye Movement
PA : Posterior-Anterior
PET : Pozitron Emisyon Tomografi
PT : Protrombin Zamanı
PWI : Perfüzyon Ağırlıklı Görüntüleme
TSH : Tiroid Stimülan Hormon
WHO : Dünya Sağlık Örgütü
SVO : Serebrovasküler olay
PUKİ : Pittsburgh Uyku Kalitesi İndeksi
SAK : Subaraknoid kanama
FBÖ : Fonksiyonel bağımsızlık ölçeği
TABLOLAR
Tablo 1 : Hastaların sosyodemografik özellikleri(n, %) Tablo 2 : Hastaların klinik özellikleri
Tablo 3 : İnmeli hastaların klinik durum ölçek skorları
Tablo 4 : Hasta ve kontrol gruplarının uyku ve emosyonel durumlarının
karşılaştırılması
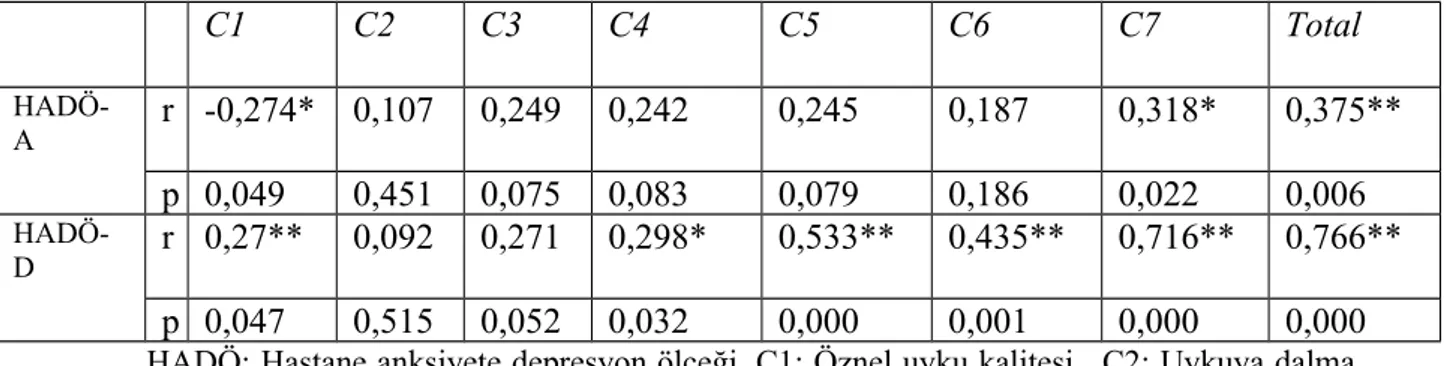
Tablo 5 : Hastaların PUKİ skorlarının HADÖ anksiyete, depresyon skorlarıyla
korelasyonu
Tablo 6 : Total PUKİ ile klinik ve yaşam kalitesi parametreleri arasındaki
korelasyon
1. GİRİŞ VE AMAÇ
Serebrovasküler olay (SVO), dünyada en sık karşılaşılan nörolojik hastalık olup, kalp hastalıkları ve kanserden sonra ölüm nedeni olarak üçüncü sırada yer almaktadır ( 1). Bu hastalık özürlülük yapmada birinci sırada olup gelişmiş toplumlarda hastane başvurularında ve sağlık harcamalarında önemli bir yer tutmaktadır (2).
Dünya Sağlık Örgütü (WHO) tanımlamasına göre serebrovasküler olay (SVO), vasküler nedenler dışında görünür bir neden olmaksızın, serebral fonksiyon kaybına ait belirti ve bulguların hızla yerleşmesi ile karakterize klinik bir sendromdur. Günümüzde SVO terimi inme ile aynı anlamda kullanılmaktadır (3).
İnme, inmenin en belirgin bulgusudur. İnmek hastaların hayatını kolaylaştırmak ve mevcut fonksiyonlarını geliştirmek için rehabilitasyon programlarına ihtiyaç vardır (4).
İnme sonrası gelişebilecek ve mortaliteyi ve morbiditeyi arttırabilecek birçok
komplikasyon vardır. İnmeli hastalarda bu komplikasyonlardan biri de uyku bozukluklarıdır (4)
İnme ile ilişkili uyku bozuklukları, günlük yaşam kalitesini etkiler ve bu bozuklukların tedavi edilmesiyle günlük yaşam kalitesi düzelebilir (5,6) Biz de bu çalışmamız da, sıklığı gün geçtikçe artan inmeli hastaların uyku düzenlerinin ne yönde etkilendiğini, inmenin yol açtığı olası uyku problemlerinin neler olduğunu ve bunların inme tipi, boyutu ve komplikasyonlarıyla olan ilişkisini araştırmayı amaçladık. Böylece sağlık çalışanlarının bu konu üzerine dikkatlerini çekip bu hastaların, yaşam kalitelerinin arttırılmasında iyi uykunun öneminin fark edilmesi sağlanabilir.
2. GENEL BİLGİLER
Tanım
İnme (serebrovasküler olay), Dünya Sağlık Örgütü (WHO) tarafından vasküler nedenler dışında belirlenen bir neden olmaksızın, serebral kan akımının bozulması sonucu hızlı gelişen, serebral işlevlerin fokal veya global bozukluğuna ait belirti ve bulguların 24 saat veya daha uzun sürmesi veya ölümle sonuçlanması ile karakterize klinik bir sendrom olarak tanımlanmaktadır (7). İnme benzeri bulgular gösteren kafa travması, santral sinir sistemi, enfeksiyonları, beyin tümörü, komplike migren, metabolik bozukluklar, postiktal paralizi, geçici iskemik atak (GİA) bu sınıflamaya alınmazken subaraknoid hemoraji bu tanmlama içindedir (8).
İnmeli hastalarda görülen fokal beyin lezyonları, inme, hemihipoestezi (hemianestezi), afazi, hemianopsi ve benzeri gibi değişik nörolojik problemler oluştururlar (9). Bu yüzden inme geçiren hastanın uygun tedavi programına alınmadan önce hekim tarafından tam olarak değerlendirilmesi gerekir. Genel fizik muayene dışında bilinç düzeyi, mental, affektif, emosyonel durumlar, konuşma ve dil, kraniyal sinirler, duyu, iletişim, algısal yetenek, kognitif ve motor fonksiyon mutlaka değerlendirilmelidir (10).
Epidemiyoloji
İnme, dünyada kanser ve kardiyovasküler hastalıklardan sonra üçüncü en sık ölüm nedeni olup özürlülük yapan hastalıklar arasında ise ilk sırada yer almaktadır (11).
İstatistiksel veriler, insidans da dahil olmak üzere coğrafi, ırksal ve etnik farklılıklar göstermekle birlikte, son iki dekatta yapılmış olan çalışmalarda inme insidansının 1– 3/1000 arasında ve prevelansın 6/1000 olduğu söylenebilir (13,14). İnme insidansı, yaşın ilerlemesiyle belirgin olarak artmakta olup, 45 yaşın altındakilerde yıllık insidans 0,1–0,2 / 1000 civarında iken 85 yaş üzerinde bu oran 20/1000’e kadar yükselmektedir (14,15).
İnmeli hastalarda belirlenen inme tiplerinin dağılımı şu sekildedir. İskemik inme tüm çalışmalarda en sık saptanan tiptir ve inmeler arasında % 70–85’lik bir yeri oluşturur (16). İntraserebral hemoroji % 10–25, subaraknoid kanama % 2–5 olarak tespit edilirken, %5- 10’luk bir oran halen patolojik tipi saptanamayan inmeli hastalar olusturur (16,17).
Risk faktörleri ve korunma
Akut inme tedavisindeki büyük gelişmelere rağmen, inme nedeniyle ölümler dünyada birçok ülkede halen 3. sırada yer almakta ve inmeye bağlı sakatlıklar ise büyük ekonomik kayıplara neden olmaktadır. Bu nedenle inme risk faktörlerinin epidemiyolojik çalışmalarla belirlenmesi ve önlenmesi önem oluşturmaktadır. Dolayısıyla epidemiyolojik çalışmalar yapılarak her toplum için sık görülen risk faktörlerinin belirlenmesi, özellikle değiştirilebilir olanların veya henüz bilinmeyen risk faktörlerinin ortaya konması, alınacak koruyucu önlemler açısından büyük önem oluşturmaktadır (8).
İnmede risk faktörleri genel olarak değiştirilebilir ve değiştirilemeyen risk faktörleri olarak iki gruba ayrılmaktadır. Yaş, cinsiyet, ırk, aile öyküsü-heredite değiştirilemeyen risk faktörleridir (18,2). Değiştirilebilen risk faktörlerinden kesinleşmiş olan faktörler; hipertansiyon (HT), diabetes mellitus (DM), kalp hastalıkları, hiperlipidemi, sigara kullanımı, asemptomatik karotis stenozu, geçirilmiş inme veya geçici iskemik atak (GİA)’ tır. Değiştirilebilen ama henüz kesinleşmemiş veya yeni risk faktörleri ise; aşırı alkol kullanımı, obezite, beslenme alışkanlıkları, fiziksel inaktivite, hiperhomosisteinemi, hormon kullanımı, fibrinojen yüksekliği, C-Reaktif Protein (CRP), hiperkoagülabilite ve migren olarak belirtilmektedir (18,2).
Risk faktörlerinin iyi tespiti, akut inme sonrası gelişebilecek serebral hasarının azaltılmasını sağlamakla birlikte, prognoz belirlenmesi ve rekürren bir ataktan korunmak için de önemlidir. Primer korunma hastalığa ilişkin klinik olay yaşamamış bireyde ya da toplulukta, risk faktörlerinin modifikasyonu ve hastalık insidansını azaltmaya yönelik çabalardır (18,2). Sekonder korunma ise inmeyle ilgili semptomlar ortaya çıktıktan sonra inme gelişimini önlemek için yapılan tedaviler ya da rekürrense karşı uygulanan girişimlerdir. Sonuç olarak inme, insidans oranları ve risk faktörleri farklı olan, değişik yaklaşımlar gerektiren birbirinden farklı klinik alt tiplerin bir karışımıdır (19). İnmenin toplumsal yükü çok fazladır. İnmeli hastaların % 20’ sine yakını erken dönemde olmak üzere % 30’ a yakını bir yıl içinde ölmekte olup, yaşayanların üçte biri de günlük yaşamda başkalarına bağımlı olarak yaşamlarını sürdürebilmektedirler. Bu sebeple inme, toplumda üçüncü sırada ölüm nedeni olmasının yanında, erişkinlerde ilk sırada gelen sakatlık nedenidir (18,19). İnme sonrasında, fiziksel sakatlıkların yanı sıra değişik derecelerde kognitif bozukluk ile de sık karşılaşılmaktadır (18,19). Son 10 yılda yapılan çalışmalarda gelişmiş toplumlarda inmeye bağlı ölümlerin azaldığı belirtilmektedir. İnmeye bağlı ölüm
İnme Risk Faktörlerinin Sınıflandırılması(20,21,22) Değiştirilemeyen Risk Faktörleri
Yaş
Cinsiyet
Irk
Aile öyküsü
Değiştirilebilen Risk Faktörleri Kesinleşmiş Faktörler Hipertansiyon Diyabetes mellitus Kalp hastalıkları Hiperlipidemi Sigara
Asemptomatik karotis darlığı Orak hücreli anemi
Kesinleşmemiş Faktörler Alkol kullanımı Obesite Beslenme alışkanlıkları Fiziksel inaktivite İlaç kullanımı Hiperhomosisteinemi Hormon tedavisi Hiperkoagulabilite İnflamasyon Fibrinojen CRP
Beyin Kan Dolaşımının Anatomisi
Beyin arteryel sistemi, arkus aorta ve dallarından ayrılan iki a.karotis interna ve iki a. vertebralis tarafından oluşmaktadır (23). Bu arterler beynin ön kısmında, “karotis sistemini”, arka kısmında ise “vertebrobaziller sistemi” meydana getirirler(24).
Karotis Sistem(Ön sistem): Sağ ve sol olmak üzere karotis kommunis ve
dallarından oluşur. Karotis kommunis, a. karotis interna ve a. karotis eksterna olarak iki dala ayrılır. İnternada; a. serebri anterior, a. serebri media olarak iki ana dala onlarda uç dallarına ayrılır (25).
Vertebro-Baziller Sistem(Arka sistem): oksipital lob, talamusun bir kısmı,
serebellum, beyin sapı oluşumları ve medulla spinalisin üst kısımlarını besler. İki vertebral arter birleşerek baziller arteri meydana getirir, bununda sağ ve sol posterior serebral arter dalları vardır. Bu sistemde beynin dörtte birini besler (25, 20). Regülasyonunu sağlamak için üç temel anastomoz vardır. Birinci anastomoz eksternal karotis arterler ile vertebral arterler arasında, ikinci anastomoz orbita üzerinde eksternal ve internal karotis arterler arasında, üçüncü anastomoz ise tamamen kafa içinde olup Willis Poligonu adını alır (26, 25,27).
Beynin Venöz Drenajı
Beynin superolateral yüzeyindeki serebral venler superior sagittal sinüse , posteroinferior yüzdeki serebral venler rektus, transvers ve superior petrozal sinüslere, superior serebellar venlerde transvers sinüslere boşalır. Bu şekilde beynin yüzeyel ve derin venlerinden gelen venöz kan dural venöz sinuslere girer ve buradan da internal juguler venlere boşalır (25).
İnmenin Sınıflandırılması
Tüm inmeler, lezyon patolojisine göre iskemik inmeler ve hemorajik inmeler olmak üzere ikiye ayrılır. İskemik inmeler tüm inmelerin %80’ini, hemorajik inmeler de %20’sini oluşturur (28) .
Geçici İskemik Atak (GİA)
Vasküler sistemin kaynaklanan geçici iskemiye bağlı olarak meydana gelen ve 24 saatten kısa süren nörolojik disfonksiyondur. İskemi kısa sürdüğünden hastada fonksiyonel olarak önemli bir serebral infarkt gelişimi olmaz. Semptomlar ani başlar, birkaç saniye veya dakika sürdükten sonra herhangi bir sekel bırakmadan kaybolurlar. GİA sonrası hastalarda 5 yıl içinde inme tablosu ortaya çıkar. Bu nedenle tedavisi hemen başlanmalıdır.
bölgelerindedir. İskemik inmede kalıcı fonksiyon kaybına yol açan patofizyolojik mekanizma aynen GİA içinde geçerlidir. Alternatif olarak GİA’ nın hemodinamik bir kökeni de olabilir. Kardiyak atım hacmi ve sistemik arteryel basınçtaki değişiklikler, ekstrakraniyal damarlardaki aterosklerotik darlıkların distalinde kritik hipoperfüzyona neden olabilir. Bu şartlarda oluşan serebral hipoperfüzyon, kısa süren ve kendiliğinden iyileşen nörolojik semptom ve bulgular oluşturacaktır (9,29,19).
İskemik inme
Serebral kan akımının, nöronun yaşaması için kritik seviyenin altına inmesiyle hücre hasarı ile karakterize tabloya “serebral enfarkt” denir. Etkilenen damar alanına göre; motor güç kaybı, duyu kusurları, görme alan defektleri, konuşma ve denge bozuklukları vb. bulgular ortaya çıkar (21)
Serebral dokusunun, iskemiye toleransı çok azdır. Beyni besleyen bütün damarlarda kan akımı durduğu zaman, iskemiye hassas bölgelerde 6–8 dakika içerisinde kalıcı hasar meydana gelir. Beyni besleyen damarlardan birinin trombotik ya da embolik tıkanması ile oluşan fokal iskemide ise kalıcı hasar saatler hatta günler içerisinde oluşur. Bu durum, tıkanan damarın beslediği saha içerisindeki tüm bölgelerde, beyin kan akımının aynı derecede azalmadığını göstermektedir (30). Normal kortikal kan akımı dakikada yaklaşık 60 ml/100 gr beyin dokusu kadardır. Beyinde bir damar tıkandığı zaman, sınırlı bir bölgede kan akımı 20 ml/100 gr/dakikanın altına indiğinde, beynin fonksiyonel aktivitesi yetersiz kalır ve nörolojik belirtiler ortaya çıkmaya baslar. Bir damarın tıkanması ile oluşan serebral iskemide, siddetli iskemi altındaki merkezi alanı, perfüzyonu kolleteral dolaşımla korunan ve kan akımının daha fazla olduğu bir bölge sarar. İskemik stres altındaki bu alanlarda henüz enfarkt oluşmamıştır. İskemi devam ederse, bu bölgeler zamanla nekroza gider. Kan akımının azaldığı fakat kalıcı hasarın henüz oluşmadığı beyin bölgesine “kurtarılabilir doku‘‘penumbra” adı verilir ve bu doku artık tedavinin temel hedefini oluşturur (31). İnsanlarda korunabilir beyin dokusunun gösterilmesi amacıyla pozitron emisyon tomografi (PET) , Xenon X-ray bilgisayarlı tomografi ve diffüzyon/perfüzyon manyetik rezonans (DWI/PWI ) yöntemleri kullanılmıstır. PET ve DWI/PWI verileri, penumbra dokusunun varlığını göstermektedir. Penumbra dokusunun en geniş olduğu dönem inmeyi takip eden en erken dönem olduğu için tedavi hemen başlamalı, ilk 6 saatte muhakkak yapılmalıdır(31).
Bamford ve arkadaşları iskemik inmeyi klinik bulguları ön planda tutarak dört gruba ayırmışlar.(32)
Bamford Klinik Klasifikasyonu (32)
Laküner infarkt (LACI): Saf motor inme, saf duysal inme, sensorimotor inme,
ataksik hemiparezi, dizartri-beceriksiz el sendromu bu grupta yer alır.
Total anterior sirkülasyon infarktı (TACI): Yüksek kortikal fonksiyon
bozukluğu (disfazi, diskalkuli, vizyospasyal bozukluk), homonim görme alanı defekti ve yüz, kol ve bacağın en az ikisinde motor ve/veya duysal bulgularının bir arada olmasıdır. Bilinç bozukluğu nedeniyle yüksek serebral fonksiyonlar ve görme alanı test edilemiyorsa tek bir defisit göz önüne alınır.
Parsiyel anterior sirkülasyon infarktı (PACI): Üç TACI komponentinden ikisi,
tek başına yüksek kortikal fonksiyon bozukluğu veya LACI’ dekinden daha sınırlı kontralateral motor/duysal defisitin (bir kola veya yüz ve ele sınırlı) varlığını içerir.
Posterior sirkülasyon infarktı (POCI): Beyin sapı ve/veya serebellum tutuluşu
gösteren bulgular ve/veya homonim hemianopsinin varlığını içerir.
TOAST (Trial of Org 10172 in Acute Stroke Treatment) sınıflaması iskemik inme etyolojisinin beş alt grubunu belirtmişler (33).
Büyük arter aterosklerozu: iskemik inmelerin yaklaşık % 50’ si büyük arter
aterosklerozuna bağlı gelişir. Bu iskemi alt grubu, sıklıkla ekstrakraniyal ve daha nadir olmak üzere intrakraniyal damarların bifurkasyon bölgelerinde oluşan aterom plaklarının rüptürü ve buna bağlı oluşan tromboz sorumludur. (24, 33). Bu mekanizmada arterlerde genelde %80 darlık mevcuttur. Büyük arter aterosklerozuna bağlı inmelerde, Klinik tablo, tıkanan artere göre değişir. Kortikal fonksiyon bozuklukları, beyin sapı ve serebellar disfonksiyon bulguları olabilir. İntermittan kladikasyo öyküsü, aynı vasküler kanlanma alanındaki 15 dk ile 60 dk arasında süren GİA veya karotid üfürümü klinik tanıyı destekler (A34). Klinik tanı için için bilgisayarlı beyin tomografisi (BBT) ve kraniyal manyetik rezonans (MR)’da, bir arter alanına uyan infarktüs çapının 1.5 cm.’den büyük olması, Doppler ultrasonografi (USG) ve anjiografi de ise, semptomdan sorumlu damarda, %50’den fazla stenoz tespit edilmesi gereklidir. Bu tetkikler nomal ise tanı konulamaz (34).
Kardiyoembolizm: iskemik inmelerin yaklaşık %20’sini oluşturur. Dolaşımda
herhangi bir yerden kaynaklansa da embolinin ana kaynağı kalptir. Emboli ilerler ve daha distaldeki küçük çaptaki damarı tıkayarak enfarkt oluşumuna neden olur. Kardiyoembolik inmeler, daha genç yaşları ilgilendirir ve sıklıkla hızlı gelişerek saniyeler-dakikalar içinde maksimal defisit açığa çıkarırlar. Başlangıçta sıklıkla epileptik nöbetler inmeye eşlik eder, bazı vakalarda ise, ilerleyen saatlerde, nörolojik disfonsiyonda hızlı düzelmeler gözlenebilir. BT veya MR’da, büyük arter aterosklerozunda olduğu gibi, bir arter sulama alanına uyan geniş kortikal infarktlar görülmekle birlikte, değişik vasküler alanlarda birden fazla lezyonun varlığı ayırıcı tanıda yol göstericidir. Bu vakalarda geniş arter aterosklerozu ekarte edilmelidir.(34,35)
Küçük Damar Oklüzyonu (laküner infarktlar): Genellikle, hipertansiyon veya
diyabeti olan yaşlı hastalarda ortaya çıkan bu inme tipi, tüm iskemik inmelerin yaklaşık %19-25’ini oluşturur(33). Küçük damar oklüzyon tanısı için, laküner infarktlara özgü klinik sendromların varlığı (pür motor, pür sensoryal, sensorimotor inme ve ataksik hemiparezi vb) ile birlikte, BT/MR’da saptanan infarkt çapının 1.5 cm.’den küçük olması gereklidir (33,34). Lezyonlar kapsül, bazal ganglion, talamus ve beyin sapı gibi subkortikal alanları besleyen ana damarların derin dallarındaki tıkanma nedeniyle gelişir. Bu vakalarda, emboliye yol açabilecek bir kalp hastalığı veya aynı taraf arterde %50’den fazla darlığa yol açan büyük damar hastalıkları bulunmamalıdır (35).
Diğer belirlenen etyolojiler: Tüm iskemik inmelerin yaklaşık %3-5 ini içerir. Bu
grupta, santral sinir sisteminin primer ve sekonder vaskülitleri, CADASIL (serebral otozomal dominant arteryopati subkortikal enfarktlar ve lökoensefalopati) ve serebral amiloid anjiopati gibi nadir küçük damar hastalıkları, konjenital damar hastalıkları, mitokondriyal hastalıklar, travma ve disseksiyon ile kan hastalıkları yer alır (36)
Sebebi belirlenemeyen nedenler: Bu grupta ayrıntılı tetkiklere rağmen etyolojisi
bulunamayan serebral infarktlarla, yeterli tetkik edilemeyen vakalar yer alır. Tüm inmelerin yaklaşık %28 ini oluşturur (24,34,37).
İntraserebral hemoraji Tanım ve Epidemiyoloji
Arteriyel veya venöz kanın, beyin dokusu içine geçişi ile ortaya çıkan klinik tabloya intraserebral hemoraji denir. İskemik inmelerden daha az görülür ama prognoz daha kötüdür. Prognoz damar dışına çıkan kan miktarına, oluşan hematomun kitlesine, ve hematomun yaygınlığı ve hemorajinin lokalizasyonu ile ilişkilidir. İntraserebral hemoraji erkeklerde daha sık görülür. Ülkemizde Türk Beyin Damar Hastalıklar Derneğinin verilerine göre hemorajik inme sıklığı % 28.8, mortalite hızı ise % 16.2’dir (38).
Etiyoloji ve Risk Faktörleri
İntraserebral hemoraji oluşmasına yol açan en önemli risk faktörü ileri yaş ve akut veya kronik hipertansiyondur. Olguların %80 ine yakını hipertansif hastalardır. Uzun süreli kan basıncı artışı penetran arter duvarında lipid ve hiyalin materyalin birikmesi ve fazla sayıda mikroanevrizmal oluşumlara (Charcot-Bouchard anevrizmalarına) yol açabilir. Bunların çoğu bazal ganglion, serebellum ve beyin sapı gibi beynin derin alanlarına yerleşir. İşte bu sebeple hipertansif kökenli hemorajiler en sık beynin derin alanlarında görülmektedir (39).
İntraserebral Hemoraji Etyolojisi (39) Anatomik faktörler
Serebral kan damarlarının malformasyonu ve değişiklikleri Küçük damarların mikroanevrizması
Serebral arteriovenöz malformasyon Amiloid anjiopati
Sakküler anevrizma
İntrakranial venöz tromboz Mikroanjiom
Dural arteriovenöz malformasyon Moya moya sendromu
Arteriyel diseksiyon Karotikokavernöz fistül
Hemodinamik faktörler
Arteriyel hipertansiyon Migren
Hemostatik faktörler
Antikoagülan veya antitrombosit ilaç kullanımı Trombolitik tedavi Hemofili Lökemi ve trombositopeni Diğer faktörler İntraserebral tümör Alkol Amfetamin kullanımı
Kokain ve diğer sempatomimetik ilaçların kullanımı Vaskülit
Hemoraji nedenlerinin büyük bölümünü vasküler sistem anomalileri oluşturmaktadır. Vasküler anomaliye bağlı kanamaların 40 yaş altındakilerde en sık nedeni anevrizma ve arteriovenöz malformasyonlar, 40-70 yaş arasındaki kişilerde küçük perforan arterlerin mikroanjiomlarının rüptürü, daha ileri yaşlarda ise amiloid anjiopatilerdir (40). 65 yaş üzerinde, vasküler malformasyonu olmayan normotansif bireylerde görülen lobar hematomların veya tekrarlayan kanamaların altındaki neden çoğunlukla serebral amiloid anjiopatilerdir. Daha çok demansla birlikte görülmektedir. Tüm intraserebral hematomlu olguların üçte birinde rüptüre sakküler anevrizmalar vardır ve olguların çoğu 65 yaş altındadır. Antikoagülan tedavi alan olgularda intraserebral hemoraji görülme riski antikoagülasyonun şiddetiyle orantılı olarak artar. Antitrombosit tedavisi intraserebral hemoraji nedenleri arasında oldukça nadir görülmektedir. Trombolitik tedavi intraserebral hemoraji için oldukça ciddi bir komplikasyondur. İleri yaş ve obezite riski artırır. Hemofili, dissemine intravasküler koagülasyon, myeloid lösemi gibi hastalıklar da intraserebral hemorajiye neden olabilir. İntraserebral hemorajilerinin yaklaşık % 5 yakını tümör içine kanama sonrasında oluşur. Alkole bağlı intraserebral hemoraji daha çok trombositi düşük, karaciğer hasarı gelişmiş, pıhtılaşma mekanizması bozuk alkoliklerde görülür. Amfetamin, kokain kullanımı hipertansiyonu tetikleyerek intraserebral hemorajiye neden olmaktadır. Gençlerde vasküler malformasyon ve hipertansiyon, orta yaşta dejeneratif küçük damar
değişiklikleri, ileri yaşta ise hipertansiyon ve amiloid anjiopati en sık intraserebral hemoraji nedenleridir (39).
İntraserebral Hemorajide Sınıflandırma (Lokalizasyon)
intraserebral hemorajiler serebral dokudaki yerlerine göre göre sınıflandırılır. En sık görülen lokalizasyon putamende olup vakaların yaklaşık % 35-50’sini oluşturur. İkinci en sık lobar bölgedir. Tentoriyum serebriye göre sınıflanacak olursak supratentoriyel ve infratentoriyel olarak ikiye ayrılabilir (39).
Lokalizasyona göre (39) Lokalizasyon Görülme sıklığı
Putamen % 40, Lobar % 22, Talamus % 15, Serebellum % 8, Pons % 8, Kaudat nükleus % 7
Yerleşim yerine göre (39) Yerleşim yeri Görülme sıklığı
Supratentoriyel % 90, Lober(yüzeyel) % 22,Derin % 60, Beyaz cevher % 10, Bazal ganglion % 50, İnfratentoriyel % 10, Pons % 5,Serebellum
Arteryal dolaşımın serebral bölge lokalizasyonu ve Lezyonlardaki klinik bulgular Karotis Kommunis Lezyonu: Sıklıkla MCA ( Orta Serebral Arter) tutulumuna
benzer fakat tutulum Willis poligonu iyi çalışıyorsa semptonsuz olabilir (11,41).
İnternal Karotis Kommunis Lezyonu: Ekstrakraniyal internal karotis arteri
etkileyen en sık sebep aterosklerozdur. Stenoz retinal ve serebral iskemiye neden olur. Hastaların bir kısmında geçici iskemik ataklar; geçici monooküler körlük ve hemisferik geçici iskemik ataklar şeklindedir. İnme görülen hastada; lezyon tarafına konjuge bakış deviasyonu, kontrlateral motor ve duyusal defisit, hemianopsi görülebilir (11,41).
Orta Serebral Arter Lezyonu: İskemik inmelerin arasında en sık MCA infarkları
Ana Dal Lezyonu: Serebral hemisferin lateral yüzeyinin büyük bir kısmını, frontal
ve parietal loba ait derin yapıları etkiler. Kontrlateral inme ,kontrlateral hemianopsi, kontrlateral hemianestezi, disfaji, nörojen mesane baş ve gözlerin lezyon tarafına deviasyonu görülebilir. Dominant hemisfer tutulumunda; global afazi, apraksi, nondominant hemisfer tutulumunda; neglekt sendromu, görsel ve uzaysal algılama defekti, ve afektif agnosi görülebilir (11,41).
Üst Divizyon Lezyonu: MCA' nın süperior divizyonu frontal lob ile superiorparietal
lobları besler. Kontrlateral inme yüz ve kolda, bacağa oranla daha belirgindir, kontrlateral hemianopsi, kontrlateral ,baş ve gözlerin lezyon tarafına deviasyonu, disfaji, nörojen mesane meydana gelebilir. Dominant hemisfer tutulumunda; broca (motor) afazi, apraksi, nondominant hemisfer tutulumunda; neglekt sendromu, görsel ve uzaysal algılama defekti, aprosodi ve afektif agnosi görülmektedir (11,41).
Alt Divizyon Lezyonu: MCA'nın inferior divizyonu temporal lobun lateral yüzünü
ve inferior parietal lobu besler. Kontrlateral hemianaopsi görülebilir. Dominant hemisfer tutulumunda; wernicke afazisi, nondominant hemisfer tutulumunda; affektif agnozi meydana gelebilir (11,41).
Anterior Serebral Arter Lezyonu:
Proksimal segment (A1) lezyonu: Willis poligonu iyi çalışıyorsa semptom
görülmeyebilir. Fakat her iki ACA aynı gövdeden meydana geldiyse; hastalarda akinetik mutizm, bilateral piramidal belirtiler, parapleji görülebilir (11,41).
Postkommunal segment (A2) lezyonu: Alt ekstremitenin daha fazla etkilendiği
kontrlateral inme, kontrlateral hemianestezi, baş ve gözlerin lezyon tarafına deviasyonu, üriner inkontinans, emme-yakalama refleksleri, apraksi, karar verme yeteneğinde azalma, yürüme apraksisi görülebilir (11,41).
Anterior koroidal arter lezyonu: Kontrlateral inme, hemianestezi, homonim
hemianaopsi görülebilir (11,41).
Posterior Serebral Arter Lezyonu
Proksimal (Prekommunal) segment (P1) lezyonu: Talamik sendrom (koreaatetoz,
spontan ağrı ve disestezi, tüm duyu modalitelerinde kayıp, intension tremor, hafif hemiparazi), kontrlateral inme, Weber sendromu, gözlerde vertikal bakış paralizisi, kontrlateral hareketle artan tremor görülebilir ), talamoperforat sendrom (karşı tarafta serebellar ataksi, ipsilateral 3. sinir felci) (11,41).
Postkommunal segment (P2) lezyonu: Homonim hemianopsi, vizüel agnozi,
kortikal körlük, diskromotopsi, aleksi ile beraber agrafi, kompleks halüsinasyonlar, bellek kayıpları görülebilir (11,41).
Vertebrobaziller Sendromlar
Superior serebellar arter lezyonu: İnfarkt ipsilateral veya kontrlateral rubral tremor
veya myoklonusa yol açar. Horner sendromu lezyon tarafında oluşur ve kontrlateral hemiparezi, ağrı ve ısı duyusunun kaybı görülür (11,19,41).
Anterior inferior serebellar arter lezyonu (AİCA): Bu arterin tıkanmasına bağlı
birçok bulgu ortaya çıkar. Bulantı-kusma, vertigo, nistagmus, disartri, disfaji, ipsilateral horner sendromu, kornea refleks kaybı, internal ipsilateral işitme kaybı, ipsilateral fasyal güçsüzlük, tinnitus, serebellar ataksi, konjuge lateral bakış paralizisi, kontrlateral ağrı ve ısı duyusunda kayıp oluşur. İyileşme genelde parsiyeldir ama kaybın çoğu genelde düzelir (11,19,41)
Weber sendromu (medial bazal orta beyin): Lezyon tarafında okulomotor paralizi,
kontrlateral hemiparezi ya da inme görülür. Lezyon mezensefalonda 3. kranial sinir düzeyindedir (11,19,41)
Benedikt sendromu (orta beyin- tegmentum): Lemniskus medialis ve nukleus ruber’
in hasarı sonucu ortaya çıkar. İpsilateral 3. sinir felci, kontrlateral ağrı ve ısı duyusunda kayıp, ortaya çıkar (11,41)
Locked-in sendrom : Bilateral pons tutulumuna bağlı olarak bilateral inme ve
bilateral kranial sinir paralizisi ortaya çıkar (11,,41)
Millard- Gubler sendromu (lateral pons): Lezyon tarafında 6. ya da 7. kranial sinir
tutulumu karşı tarafta ise hemiparezi ya da inme görülür (11,41)
Wallenberg sendromu (lateral medulla): En sık görülen beyin sapı sendromudur.
A. serebellaris posterior inferior tıkanmasına bağlı olarak gelişir. Bu arter serebellum alt yüz oluşumları ile birlikte m.oblangatanın yan kısımlarınıda besler. Tıkanma sonrasında kontrlateral vücut yarısında ağrı ve ısı duyusu kaybı, disfaji ve disfoni, ipsilateral hemiataksi, ipsilateral yüz kısmında ağrı ve duyu kaybı, nistagmus, ipsilateral horner sendromu belirtileri ortaya çıkar (11,41)
Komplikasyonlar
Serebrovasküler olay dünyada en sık mortalite nedenleri arasında yer almaktadır. SVO sonrası birçok komplikasyon görülebilir. İlk günlerde meydana gelen ölümler genellikle beyin ödemi ve transtenterioyal herniasyona bağlıdır. Ayrıca bu komplikasyonlar rehabilitasyon programının sürecini ve sonuçlarını da etkilemektedir (42). SVO sonrası gözlenen komplikasyonlar; kontraktürler, osteoporoz, heterotopik ossifikasyon, omuz problemleri, düşme ve kırıklar, epileptik nöbetler, hidrosefali, spastisite, depresyon, konvülziyon, idrar retansiyonu ve inkontinansı, üriner enfeksiyon, konstipasyon, fekal inkontinans, disfaji, aspirasyon, bronkopnömoni, derin ven trombozu, pulmoner emboli, bası yaraları, ortostatik hipotansiyon, baş dönmesi, kulak çınlaması, halsizlik ve taşikardi görülebilir. Ayrıca periferik sinir hasarları, seksüel problemler, bilişsel bozukluklar, enfeksiyon ve ağrı gözlenebilen diğer komplikasyonlardır (43).
İnmenin enfektif, inflamatuar komplikasyonları; üriner infeksiyon, pnömoni, derin ven trombozu(DVT), pulmoner emboli, bası yaraları, intravenöz kataterlerin infeksiyonları, vasküler problemler, infektif endokardit, arterit, üst solunum yolu infeksiyonu ve ilaç alerjisidir (11). İnme sonrası hastaların yaklaşık %6-18 ında epileptik nöbetler görülür(11). Üst ekstremite komplikasyonları inmeli hastaların bir çoğunda gelişebilir. Bunun büyük bölümünü omuz ile ilgili sorunlar oluşturmaktadır. Bunun en önemli nedeni de omuz biyomekaniğinin bozulmuş olmasıdır. Tedavi edilmediğinde kalıcı el deformitesi ve donuk omuz ile sonuçlanabilir (44).
Yine inmeden sonra erken flask dönemde glenohumeral eklem ve etrafındaki yumuşak dokular yerçekiminin etkisi, yanlış pasif egzersiz ve eklemde traksiyon sonucu travmaya yatkındırlar ve bunun sonucunda rotator kaslarda sıkışma, yırtık ve brakial pleksus lezyonu meydana gelebilir (45, 44). Ayrıca spastisite, yanlış pozisyonlama, postür bozukluğu ve ağrı sonucu inmeli hastada eklem kontraktürleri gelişir. Kontraktür kötü prognozun belirtecidir (44). İnmeli hastalarda karpal tünel sendromu gibi sinir tuzaklanması görülebilir (46).
İnme sonrası görülen bir diğer komplikasyon osteoporozdur. Yapılan çalışmalarda inmeli hastalarda kemik mineral yoğunluğundaki kaybın üst ekstremitede daha belirgin olduğunu gösterilmiştir. Yakın zamanda yapılan başka bir çalışmada ise etkilenen ekstremitenin yanısıra sağlıklı ekstremitede de kemik mineral yoğunluğu kaybı olduğu bildirilmiştir (45).
İnme sonrasında nadiren görülen komplikasyonlar ise heterotopik ossifikasyon ve tromboflebittir. Heterotopik ossifikasyon sıklıkla kalça, dirsek veya diz ekleminde görülebilir. Tromboflebit oluşumunu engellemek için hastayı plejik tarafa yatırmamalı, intravenöz uygulamalar ve tansiyon takipleri sağlam koldan yapılmalıdır (45).
Akut İnmede Tedavi
İnme sonrası, penumbranın dinamik ve iskemik hasarın devam etmesiyle infarkt dokusuna katılması inmenin acil tedavi gerekliliğini ortaya çıkartır. Spesifik tedavilerin uygulandığı çalışmalarda 3- 6 saatlik kritik süreler belirlenmiştir. Akut inmede ilk ve en önemli amaç, yaşamı tehdit eden durumları hızla kontrol altına almaktır. Solunum bozukluğu, hipertermi, hipertansiyon, hipoglisemi, aritmi gibi morbidite ve mortaliteyi arttıracak yaşamsal bozuklukların hemen giderilmesi gerekir. Serebral ödem, nöbet ve diğer akut dönem komplikasyonlarına karşı dikkatli olunmalı (19). Anamnez, klinik muayene ve başta BT olmak üzere görüntüleme yöntemleriyle inme tanısı doğrulanmalıdır (19). Tedavi yaklaşımları inme tipine göre değişmektedir. İskemik inmede; antitrombotik (antiplatelet ve antikoagülasyon), trombolitik, nöroprotektif ve antiödem tedavi yapılmalıdır. Cerrahi olarak; endarterektomi, ekstrakranial- intrakranial bypass ve balon anjioplasti yapılabilir (45 ,47, 43, 48). Hemorajik inmede; prognozu belirleyen lokalizasyon ve lezyonun büyüklüğüdür. Gerek intraserebral hemorajilerde gerekse subaraknoid kanamalarda tıbbi tedavi, kan basıncı ve kafa içi basıncının yükselmesini önlemeye yönelik olarak düzenlenir. Kanamanın büyüklüğüne ve etiyolojiye göre de gerekirse cerrahi girişim yapılır (45, 43).
İnmede nörolojik iyileşme
İnme sonrası hastalarda iyileşmede farklılıklar olmasına rağmen nörolojik iyileşmenin büyük kısmı ilk 3 ay içinde olmaktadır; bu iyileşme süreci daha yavaş olarak 6 aya kadar devam ettiği, % 5 hastada ise bir yıla kadar hatta birkaç yıl boyunca devam ettiğini gösteren çalışmalar da vardır (49). Uzun süren bu nörolojik iyileşmede iki temel mekanizma vardır. Birinci mekanizma lokal zararlı faktörlerin altı ay içinde rezolüsyonudur. Erken iyileşmeden sorumlu olan bu süreçler; ödemin çözülmesi, metabolik hasarın ortadan kalkması, toksinlerin rezorbsiyonu, dolaşımın düzelmesi ve kısmi olarak hasarlı iskemik nöronların iyileşmesini içerir ve bu durum ilk haftalarda
çıkabilen nöronal plastisitedir (30, 36, 50). Reorganizasyon sürecinde olan nöroplastisite fonksiyonu aylarca sürebilir. Fonksiyonel reorganizasyonda beyindeki latent yolların inmeden sonra aktive olduğu ve yeni sinaptik bağlantıların oluştuğu düşünülmektedir. Hastaların aktif rehabilitasyon programlarına katılımlarının beyinde fonksiyonel reorganizasyonu olumlu etkilediği ve nörolojik iyileşmeyi arttırdığı kabul edilmektedir (45). İnme sonrasında motor gücün geri dönüşü, fonksiyonel iyileşme ile eş anlamlı değildir. İnce koordinasyon hareketlerinin yapılamaması, apraksi, duyusal defisitler, iletişim bozuklukları ve kognitif bozukluklar nedeni ile fonksiyonel kazanım olmayabileceği gibi, fonksiyonel iyileşme nörolojik iyileşme olmadan da olabilir veya nörolojik iyileşme tamamlandıktan sonra da devam edebilir (49). İyileşme döneminde alt ekstremitenin işlevsel prognozu üst ekstremitedekinden çok daha iyidir. Çünkü bacağın işlevsel kullanımı için ihtiyaç duyulan selektif kontrol miktarı koldakinden çok daha azdır (30). Hastaların yaklaşık % 47-76' sının tama yakını bağımsızlığa ulaştığı bilinmektedir (47, 43). Üst ekstremitede iyileşme belirli basamak ve evrelerde görülür. Bir çok araştırmacı bu iyileşmeyi farklı şekilde tanımlamışlardır. Anderson’a göre iyileşme, nörolojik iyileşme ve fonksiyonlarında ve performansındaki düzelme olarak tanımlanmıştır. Twitchell’ e göre iyileşme mekanizmasında ilk olarak tendon refleksleri geri döner, hiperaktif olurlar sonrasında tonus artışı ve spastisite gelişir ve ilk önce el bilek ve parmak fleksörlerinde kendini gösteren pasif hareketlere karşı direnç oluşur, sonrasında refleksler ve istemli hareketler karşılıklı olarak uyarılmakta ve proprioseptif refleks cevap açığa çıkmaktadır. Sonra uyarı olmaksızın el hareketleri ortaya çıkar. İnmenin motor iyileşme modeline göre hareketler sinerji modelleri içerisinde gelişir. Sinerjiler kuvvetlendikçe spastisite artmaya eğilim gösterir, izole hareketler ortaya çıkmaya başladıkça tersine spastisite azalır (45). İnmeli bir kişide motor fonksiyonun serebral kontrolü ortadan kalkar ve spinal düzeydeki inhibisyon azalır. Bunun sonucunda kişide kaba, iyi kontrol edilemeyen ve stereotipik karakter gösteren ilkel fleksiyon ve ekstansiyon hareket modelleri oluşur. Bunlara sinerji modelleri adı verilir (36, 49).
Bobath’a göre iyileşme evreleri; sinerjilerden bağımsız olarak flask devre, spastisite devresi ve kısmi iyileşme devresi olarak üç döneme ayrılmıştır (45). Bard ve Hirshburg inmeli kolda iyileşmenin, motor fonksiyonların erken gelişimine bağlı olduğunu gözlemlemişlerdir. Bu motor iyileşme süreci, Brunnstrom tarafından ise Twitchell’ in çalışması esas alınarak 7 evreye ayrılmaktadır (45).
Brunnstrom evreleri Evre Özellikler
Evre 1: Felçli taraf flask, aktif hareket yok
Evre 2: Spastisite gelişmeye başlar, sinerjiler zayıf birleşik reaksiyonlar halinde ortaya çıkar
Evre 3: Spastisite belirgindir, temel ekstremite sinerjileri istemli olarak yapılmaktadır
Evre 4: Spastisite azalır, sinerjiler dışında bazı hareketler açığa çıkar Evre 5: Spastisite iyice azalır, izole eklem hareketleri başlar
Evre 6: Spastisite kaybolur, hızlı resiprokal hareketler dışında istemli hareketler yapılır
Evre 7: Normal hareket (45).
İnme rehabilitasyonu
İnme nörolojik yetersizlik ve fonksiyonel özürlülük ile sonuçlanan ve hayatın her alanlarını etkileyen önemli bir sağlık sorunudur. Rehabilitasyonun amacı inmeli hastalarda fiziksel, fonksiyonel, psikolojik ve sosyal sağlık alanlarını içeren çok yönlü yaklaşımlarda bulunarak hayat kalitesini arttırmaktır. Rehabilitasyon programı, yoğun bakım döneminde başlatılmalı, rehabilitasyon potansiyelini ve prognozu olumlu ya da olumsuz etkileyen faktörler göz önünde bulundurularak tedavinin hedefleri önceden belirlenmeli ve ulaşılabilecek en yüksek fonksiyonel seviye elde edilene kadar da devam edilmelidir (1, 45). Akut dönemde, pozisyonlama teknikleri, pasif eklem hareketleri, hafif germe egzersizleri uygulanarak kasta meydana gelebilecek spastisite veya rijiditenin kontrollü hedeflenir. Bu döneminde genellikle flask inme görülür, özellikle yatak pozisyonuna dikkat edilmelidir. Hastanın mobilizasyonu ve yatak aktviteleri esnasında inmeli kolun traksiyonundan kaçınılmalı, üst ekstremitede oluşabilecek kontraktürler nedeniyle kol desteklenmeli veya omuz askısı kullanılmalıdır. Üst ekstremitede, kol abduksiyonda ve hafif dış rotasyonda, ön kol yarı fleksiyonda veya ekstansiyonda, el bileği ekstansiyonda, parmaklar semifleksiyon pozisyonunda ayrıca elde oluşabilecek ödemi engellemek için el elevasyonda olmalıdır. Alt ekstremitede ise bacaklar nötral pozisyonda tutulmalı, bacağın dış rotasyonu önlenmeli, ayak bileği 90 derece dorsifleksiyonda tutulmalıdır. Bası yaralarının önlenmesi için iki saatte bir pozisyon değiştirilmelidir (30). İnmede motor
rehabilitasyonu alt ekstremite kadar başarılı değildir. Çünkü üst ekstremiteden beklenen işlevler daha komplekstir. Tonusun düzelmesi istemli hareketler başladıktan sonradır. Proksimal kontrol distalden öncedir. Hasta nörolojik ve tıbbi açıdan stabil hale geldiğinde immobilizasyon nedeniyle oluşabilecek komplikasyonları engellemek için, yatak içi, oturma ve transfer aktiviteleri öğretilir. Taburculuk sonrası ise ev egzersiz programları ve mesleki rehabilitasyon uygulanmalıdır. Rehabilitasyonda temel olarak konvansiyonel yöntemler, nörofizyolojik tedavi yöntemleri, fonksiyonel elektriksel stimülasyon (FES), biofeedback teknikleri ve ortezlerin kullanımından yararlanılır (45, 30). Konvansiyonel yöntemler, normal eklem hareket açıklığını korumaya, kas güçlendirmeye yönelik egzersizler, denge ve mobilite egzersizleri, günlük yaşam aktivitelerini geliştirici egzersizleri içermektedir. Hastalara pasif veya aktif egzersiz programları uygulanır (45).
UYKU
Uykunun tanımı ve özellikleri
Uyku, dış dünya ile bağlantının kesildiği, çevresel uyaranlara yanıtın azaldığı, geri dönüşümlü bir davranış ve bilinç düzeyi değişikliği olarak tanımlanabilir (51) Uyku, paradoksal uyku (hızlı göz hareketlerinin olduğu-rapid eye movement, REM) ve yavaş dalga uykusu (hızlı göz hareketlerinin olmadığı-non rapid eye movement, NREM) olmak üzere iki ayrı evrede incelenmektedir (52):
1. Non-Rapid Eye Movements (NREM) Uykusu: Retiküler aktivatör sistemin (RAS) kortikal inhibisyonu sonucunda meydana gelir. Dört evresi vardır. 1. ve 2. evreler yüzeyel , 3. ve 4. evreler ise derin uyku olarak da adlandırılmaktadır.
NREM evre 1: Gece uykusunun yaklaşık %2-5’ini oluşturur. Uyanıklıktan uykuya geçiş dönemidir. Elektroensefalogramda (EEG) uyanıklık evresinde görülen alfa dalgaları kaybolur. EEG’de daha düşük voltajlı, karışık frekanslı dalgalar, yavaş göz hareketleri izlenir ve uyanıklığa göre kas tonusunda azalma görülür.
NREM evre 2: Gece uykusunun yaklaşık %45-55’ini oluşturur. Uykunun büyük bölümü bu evrede geçirilir. EEG’de önce düşük voltajlı dalgalar daha sonra teta dalgaları, uyku iğcikleri ve K kompleksleri görülür. Yavaş göz hareketleri izlenir, kas tonusu daha da azalır (53,54,55).
NREM evre 3 ve 4: Gece uykusunun yaklaşık %20-25’ini oluşturur. 3. ve 4. evreler derin uyku olarak da adlandırılmaktadır. Kişiyi bu evrede uyandırmak çok zordur. EEG’de delta dalga aktivitesi %20-50’arasında ise evre 3, %50’den daha fazla ise evre 4 tür. Göz hareketleri kaybolur. Kas tonusu iyice azalmıştır (53,54,55).
NREM uykusu bedensel dinlenmenin gerçekleştiği evredir. Çocuklarda growth hormonu salınımı derin uyku döneminde artış gösterir. GH salınımındaki artışla protein sentezi artar. Erişkinlerde hücre yenilenmesini ve organizmanın iyileşmesini hızlandırır. Uyku esnasında vücut ısısında azalma görülür. Bu dönemde kalp hızı, solunum sayısı azalır (53,54,55).
2. REM Uykusu: Gece uykusunun yaklaşık %20-25’ini oluşturur. Hızlı göz hareketleri gözlenir. Kas tonusu tamamen kaybolur. Hafıza ve öğrenme sürecinde önemli rol oynar. Kişinin uyandırılmasının kolay olduğu ve rüyaların en çok görüldüğü evredir. Otonom sinir sisteminin aktivasyonu nedeniyle REM döneminde kalp hızı, solunum sayısı, kan basıncı artar ve düzensizlikler oluşur (53,54,55).REM uykusunun 2 fazı bulunur. Tonik REM, birçok kasta paraliziye yakın bir durum olması ile karakterizedir. REM uykusu sırasında iskelet kaslarında vazokonstrüksüyon meydana gelse de beyin kan akımı önemli ölçüde artar. REM uykusu sırasında termoregülasyon yapılamaz, diafragma aktivitesini sürdürse de interkostal ve üst solunum yolu kaslarının çoğu hipotoniktir. Fazik REM, kısa hipopneler ve apnelerle giden düzensiz bir soluk alıp verme ile karakterizedir. Anormal göz hareketleri, sık kas seyirmeleri, kalp hızı ve kan basıncında değişiklikler görülür. Fazik REM, REM’in ortasında, tonik REM ise REM’in baslangıç ve sonunda daha sık görülür (51,56). REM evresinden yoksun bırakılanlarda psikiyatrik bozuklukların daha sık görülmesi nedeniyle ruhsal dinlenmenin meydana geldiği dönem olduğu kabul edilmektedir(53,54,55).
Uyku periyodu süresi, ilk uykuya dalışla son uyanış arasında geçen süredir. Non-REM ve arkasından gelen bir Non-REM’in oluşturduğu uyku dönemi bir uyku siklusunu oluşturur. Bu sikluslar, uyku süresince 90-120 dakika süreli, gece boyunca 4-6 defa tekrar etmektedir. Gecenin ilk yarısı yavaş dalga uykusu (NREM) açısından, ikinci yarısı ise REM dönemleri açısından zengindir (54, 57, 58). Normal ve sağlıklı bir uyku için, bu dönemlerin belli bir sıra takip edilmesi ve her dönemin gece boyu toplamının belli bir miktara ulaşması gerekmektedir (59, 60).
Uykunun fizyolojisi
Uykunun N-REM ve REM dönemlerinde değişik fizyolojik olaylar ortaya çıkar. Bu fizyolojik değişiklikler, somatik ve otonom sinir sistemlerini etkileyerek; solunum, kardiyovasküler, gastrointestinal, endokrin, renal, seksüel ve termoregülasyon
sisteminde sempatik ve parasempatik dengelerin değişmesine bağlıdır. Uykuda parasempatik aktivasyon ile kalp hızı, kan basıncı, kardiyak debi ve periferik damar direnci, N-REM ve REM fazlarında azalır. Ancak REM fazında aralıklarda oluşan, vagal inhibisyon ve sempatik aktivasyonlar nedeniyle, kan basıncı ve kalp hızı değişkenlik gösterir. Derin uyku olarak isimlendirilen N-REM evre 3 ve 4’de kan basıncı yaklaşık %10–15, kalp hızı ise yaklaşık %5–10 oranında düşer. REM döneminde ise N-REM döneminden kan basıncı %5 daha yüksek olmasına rağmen, genellikle uyanıklık dönemindeki kan basıncının altındadır. REM döneminde, sempatik aktivasyon ve hemodinamideki tüm bu değişiklikler ve trombosit agregasyonunda artma nedeniyle, miyokard enfarktüsü, ventriküler aritmiler ve ani kardiyak ölümler sıklıkla uykunun REM fazında meydana gelmektedir.(61,62).
Uykunun işlevi
Çeşitli çalışmalarda uykunun, vücudu dinlendirme ve bir sonraki güne hazırlama işlevinin yanında enerji tasarrufu, büyüme , hücrelerin yenilenmesi, organizmanın onarımı, hafıza, türe ait özelliklerin öğrenilmesini sağlayan genetik hafızanın programlanması, yeni bilgilerin öğrenilmesi-kalıcı hale getirilmesi ve özellikle bazı canlılarda ortama uyum sağlanmasını göstermektedir (59,60,63,64).
Nöroendokrinoloji ve Nöroimmunoloji
Çeşitli hormon ve immün modülatörler, uyku-uyanıklık döngüsünden rol oynar. Örneğin TSH’ın salınımı aksam saatlerinde artar ve uykunun başlaması ile engellenir. GH salgılanması uykunun başlaması ile ve özellikle de delta uykusu ile artar ve prolaktin seviyeleri de uykunun birçok döneminde artar. LH da sadece ergenlik döneminde olmak üzere uykuda artar. Ayrıca kortizol salınımı , noktürnal uykuda artar ve bu artış endojen sirkadiyen ritimler ile ilgilidir .Melatonin, gece ve karanlıkta salınır, ancak salınım uyku ve uyanıklıktan bağımsız da olabilir. (65,66). Belirli immün modülatörler, örneğin IL ve TNF uykuyu etkileyebilir. Uyku yoksunluğu, organizmada immün süreçleri baskılar( 67).
Uykuyu etkileyen faktörler
Uykunun kalitesini ve süresini bozan birçok fizyolojik, psikolojik ve çevresel etken vardır. Aşağıdaki başlıklarla bu etkenler incelenebilir.
Yaş
Yeni doğan ve erken yaşlarda zamanın çoğu uykuda geçer. Fakat yaşın ilerlemesiyle birlikte uyku ihtiyacında azalma olur. Yaşlılar gençlere göre uykuya dalmada daha fazla zamana, ihtiyaç duyarken, gece daha çabuk ve sık uyanırlar. Yetişkinlerde ortalama 10-30 dk olan uykuya dalma süresi yaşlılarda 1 saat veya daha uzun sürer ve gece uykusunun yerini gündüz uykusu alır (68, 69, 70).
Cinsiyet
Yapılan çalışmalar kadınların erkeklerden daha fazla uyku sorunu yaşadıklarını gösterilmiştir. Kadınların daha fazla uyku problemi yaşadıkları ve erkeklerden daha fazla uyudukları saptanmıştır (68, 69, 70).
Hastalıklar
Hastalıklar hem fiziksel hem de psikolojik bir stres etkenidir ve uyku düzenine etki ederler. Ağrıya neden olan, fiziksel rahatsızlıklar meydana getiren ya da morali etkileyen ve anksiyete, depresyon gibi problemlere neden olan çoğu hastalık uyku problemlerine yol açmaktadır. Çeşitli solunum sistemi, kardiyovasküler sistem, gastrointestinal sistem ve endokrin sistem rahatsızlıkları olan birçok hasta uyku problemi çekmekte ve gece boyunca sık sık uyanmaktadırlar (astım, anjina, konjestif kalp yetmezliği, duedonal ülser, reflü, diabet, beslenme sorunları, fizilsel travmalar, enfeksiyonlar, tümörler, hipoglisemi, karaciğer ve böbrek yetmezlikleri vb.) (68,69-74).
Alkol ve diğer uyarıcılar
Alkol, geceleri sürekli uyanma ve uykuya dalmada güçlük yaşama durumlarına yol açmaktadır. Bu durum uyku evreleri arasındaki geçişlerin artmasına, NREM Evre IV ve REM uykusunda azalmaya sebep olur. Alkol ister seyrek ister kronik şekilde alınsın uykuda gelen solunum bozukluklarını artırarak uykuyu bozabilir (63,72). Sigara içme, çay, kahve, kakao, çikolata gibi kafeinli içeceklerin fazla miktarda tüketilmesi uykuya dalmayı güçleştirir ve bireyin gece uyanmasına sebep olabilir (72).
İlaç kullanımı
Bazı ilaçların kullanılması uykunun kalitesini bozduğu gibi uyku için önerilen bazı ilaçlar da yararlarından çok yeni problemlere neden olabilirler. Sedatifler, hipnotikler, antidepresan ve amfetaminler REM uykusunu etkileyip gün içinde aşırı uyuşukluk, enerji azalmasına sebep olabilirler. Diüretikler, digoxin ve beta blokerler kişilerin sık sık uyanmasına neden olabilir (59,63,72,73).
Yaşam tarzı
Bireylerin yaşam tarzı uyku düzenine ve uyku kalitesine etkine eder. Vardiyalı çalışma sistemi uyku sorunlarının yaşanmasına neden olan önemli bir durumdur. Bireylerin vardiya şeklinde çalışması, alışılmamış bir iş performansı ile çalışmak, gece saatlerindeki aktivitelere katılmak uyku düzenini bozup ve değişen uyku programına uyum sağlamasını güçleştirir. Gece çalışan bireylerde bir iki hafta sonra biyolojik saatte kayma olur. Yapılan çalışmalarda gece çalışan bireylerin uyku öncesi ve sonrası performanslarının ve uyku kalitelerinin bozulduğu saptanmıştır (68,69,70,71,74-75).
Egzersiz ve yorgunluk
Gün içerisinde gerçekleştirilen fiziksel egzersiz kişinin yorulmasına ve çoğunlukla daha kolay uykuya dalmasına sebep olmaktadır. Sürekli spor yapanlar daha iyi uyumalarına rağmen düzensiz yapılan egzersizler ise uykunun bozulmasına yol açar. Egzersiz sırasında salgılanan serotonin derin dinlenme ve delta uykusunun düzenler.
Aşırı yorgunluk durumlarında REM uykusunun ilk evresi kısalırken, kişi dinlendikçe REM evreleri uzamaya başlar (68,69,70,76-77).
Anksiyete ve stres
Günlük hayatta anksiyete ve stres uykusuzluğun en sık rastlanan nedenidir. Stres kişinin gergin olmasına yol açıp bireyin uykuya dalmasını güçleştirir ve çabuk uyanmasına da neden olabilmektedir. Emosyonel stresler uyku düzenini bozulmasına yol açmaktadır (68,69-71,78).
Diyet
Belli yiyecek ve içeceklerin tüketilmesinin uykuyu etkileyeceği bilinmektedir. Aşırı ve ağır yemek, çikolata, kola, çay, kahve, yetersiz protein alımı uyku düzenini bozar. Yatmadan önce alınan yüksek protein içeren besinler triptofan içerdikleri için uykuya geçişi kolaylaştırmaktadır (63,73,79,80). Kilo alma ve verme de uyku düzenini etki etmektedir. Kilo verme uyku süresinin kısalmasına, kilo alımı ise uyku süresinin uzamasına sebep olmaktadır (63).
Çevre
Çevre uykuya yardımcı veya uykuyu engelleyen bir durum olabilir. Gürültü uyku ile yakından ilişkilidir. Gürültülü ortamda uyku yüzeysel olup uyku süresi azalır (63,72).
Uyku oda sıcaklığından etkilenir. 24oC’den fazla oda sıcaklığı sık uyanmaya ve
REM uykusunda azalmaya, 12oC’den düşük olması da görülen rüyaların içeriğinin
Yatılan yatağın boyutu, sertliği, tek ya da çift kişi ile yatmak da uyku kalitesini etkileyen faktörlerdendir (63).
Huzursuz bacak sendromu (HBS)
Akşamları ve özellikle geceleri artıp, hareketle azalan, dinlenmekle kötüleşen, bacaklarda daha şiddetli olmak üzere ekstremitelerde şiddetli, hoşa gitmeyen, sevimsiz duyuların (parestezi ve dizestezi) olduğu sensorimotor bir bozukluktur. Genellikle bacaklarda, bazen de kollarda, iki taraflı, simetrik, sıklıkla geceleri oluşur ve uzun süren hareketsizlik durumlarında kötüleşip, hareketle düzelir (81).
Toplumda HBS görülme sıklığının %2,5-29 (ortalama %10-15) olduğu düşünülmektedir (82,83). Huzursuz Bacak Sendromu herhangi bir yaşta başlayabilmesine rağmen en sık orta ve ileri yaşlarda görülüp, kronik ilerleme göstererek ömür boyu devam etmektedir. Kadınlarda iki kat fazladır ve yaşlılarda (65 yaş ve üzeri) daha sık görülür (84,85).
Huzursuz Bacak Sendromu, idiyopatik (primer) veya sekonder olarak görülebilir. İdiyopatik HBS’de belirtiler genellikle 20 yaş altında ortaya çıkmaktadır. Birinci derece akrabaların %20-100’ünde pozitif aile öyküsü ve otozomal dominant geçiş saptanmıştır (86,87). Yaşlı kişilerde görülen semptomatik HBS’nin ise üremi, diyabet, anemi, periferik polinöropati, radikülopati, Parkinson hastalığı, romatoid artrit gibi eşlik eden hastalıklara bağlı olarak geliştiği sanılmaktadır (88-89).
Uyku kalitesi
Uyku kalitesinin, klinik uygulamalarda ve ilgili araştırmalarda üzerinde önemle durulmaktadır. Uyku kalitesi kişinin uyandıktan sonra kendini canlı, formda ve yeni bir güne hazır hissetmesidir. Uyku kalitesi, tanımlanması ve nesnel olarak ölçülmesi zor ve karışık bir olaydır. Uyku kalitesi; uykuya dalma süresi, uyku süresi ve bir gecedeki uyanma sayısı gibi uykunun niceliksel yönlerini ve uykunun derinliği, dinlendiriciliği gibi daha öznel yönleri de barındırır. Erişkin bireylerin %15-35’inde uykuya dalma ve uykuyu sürdürme güçlüğü gibi uyku kalitesini ilgilendiren bozukluklar mevcuttur (63,73,79,80).
Uyku kalitesini önemli kılan iki nedenden vardır. Birincisi, uyku kalitesi ile ilgili yakınmaların yaygın görülmesidir. İkincisi, kötü uyku kalitesinin birçok tıbbi hastalığın bir belirtisi olabilmesidir. Ülkemizde Ağargün ve arkadaşları yaptıkları çalışmalarda hem toplum hem de klinik örneklemlerde uyku kalitesi ile ilgili yakınmalar yaygın olduğu için
Uyku Bozuklukları
Toplumda uyku sorunları oldukça sık görülmektedir. En yaygın uyku sorunları olan uykusuzluk (insomnia), özellikle kadınlar ve yaşlılar olmak üzere, her yıl tüm erişkinlerin %20-40’ını etkilemektedir. Aşırı uyuma (narkolepsi) ile ilgili uyku sorunlarının yaygınlığı ise %5 - 12 arasında değişirken, uyku apnesi ise erişkinlerin %25’inde görülmektedir (72).
Uykunun izlenmesi
Uykuda solunum bozuklukları ve diğer uyku bozukluklarını belirlemede kullanılan altın standart tanı yöntemi polisomnografidir (PSG). Uyku esnasında nörofizyolojik, kardiyorespiratuar, fizyolojik ve fiziksel parametrelerin belirli bir periyod, genellikle gece boyunca, eş zamanlı ve devamlı olarak kayıt altına alınmasıdır (52,90,91).
Polisomnografik incelemeye alınacak hasta teknik donanımı yeterli, tercihen ses yalıtımı iyi, video monitorizasyonuna sahip, tek kişilik odalarda bir gece boyunca yatırılır. PSG ile uyku evreleri ve birçok fizyolojik parametre ayrıntılı olarak gözlenmekte ve çeşitli organ sistemlerinin fonksiyonu, uyku ve uyanıklık sırasındaki etkileşimleri konusunda bilgi elde edilmektedir (52,90).
Objektif testler uykuyu değerlendirmede daha güçlü katkılar sağlamasına rağmen, bu testlerin yapılabilmesi için bazı düzeneklere ve bu konuda eğitim almış personele ihtiyaç duyulmaktadır. Bundan dolayı klinisyenler için uygulanabilirlikleri daha kolay, pratik, her ortamda ve herkes tarafından rahatça uygulanabilen subjektif değerlendirme ölçekleri geliştirilmiştir. Bu anketler uyku süresi, uykuya dalma süresi, gece boyunca uyanmalar, ilaç ve komorbid durumlar gibi uyku kalitesini ve uyku süresini etkileyebilecek diğer faktörlerin subjektif değerlendirilmesine dayalıdırlar (92). Pittsburgh uyku kalitesi indeksi (PUKİ) uykunun subjektif değerlendirilmesinde erişkin populasyonda en yaygın olarak kullanılan ankettir (93).
Uyku anketleri
1. Pittsburgh Uyku Kalitesi İndeksi
Geçerlilik ve güvenilirlik çalışması ülkemizde 1996 yılında Ağargün ve ark. (94) tarafından yapılmıştır. Tanısal duyarlılığı %89,6; özgüllüğü %86,5’tir. PUKİ ile uyku kalitesinin güvenilir, geçerli ve standart bir ölçümü yapılabilmektedir. 24 sorudan oluşan bu testte ilk 19 soru kendini değerlendirme sorusudur; 5’i eş ya da oda arkadaşı tarafından yanıtlanır. Hesaplamada 19. soru ve eş tarafından cevaplandırılan 5 soru dikkate alınmaz.
PUKİ; subjektif uyku kalitesi, uykuya dalma süresi, uyku süresi, uyku verimliliği, uyku bozukluğu, uyku ilacı kullanımı ve gündüz işlerinde bozulmanın değerlendirildiği yedi öğeden oluşmaktadır. 18 madde, 7 bileşen puanı şeklinde sınıflandırılmıştır. Pittsburgh uyku kalitesi indeksinin yedi bileşeni vardır:
1. Öznel uyku kalitesi (bileşen 1) 2. Uyku dalma süresi (bileşen 2) 3. Uyku süresi (bileşen 3)
4. Alışılmış uyku etkinliği ( bileşen 4) 5. Uyku bozukluğu (bileşen 5)
6. Uyku ilacı kullanımı (bileşen 6) 7. Gündüz işlev bozukluğu (bileşen 7)
Tek bir sorunun puanı ile belirtilen bileşenler, bileşen 1 (soru 6), bileşen 3 (soru 4) ve bileşen 6 (soru7)’dir. Bileşen 2 puanı, soru 2 ve 5a; bileşen 4 puanı, soru 8 ve 9 puanlarının toplamından elde edilmektedir. Her bileşen 0-3 arasında puanla değerlendirilir. Yedi bileşenden oluşan ölçek toplamı global skor olarak adlandırılmakta ve toplam puanı 0-21 arasındadır. Toplamda 0-5 arası puan alan uyku kalitesi iyi, 6-21 arası puan alan uyku kalitesi kötü olarak adlandırılır. Ölçek uyku bozukluğu olup olmadığını ya da uyku bozukluklarının yaygınlığını göstermez. Ölçeğin doldurulması 5-10 dakika, puanlaması 5 dakika kadar sürer (94).
2. Epworth Uykululuk Ölçeği
Gündüz aşırı uyku eğilimini saptamak için Johns (95) tarafından 1991 yılında geliştirilen bu test uykunun niteliksel ve niceliksel olarak ölçülmesine yönelik öz bildirim ölçeklerindendir. 1999 yılında Ağargün ve ark. (96) tarafından geçerlilik ve güvenilirlik çalışması yapılmıştır. Uyku bozuklukları ile ilgili yapılacak çalışmalarda genel uykululuk düzeyini ve farklı durumlardaki uykululuk düzeyini ölçmek amacıyla kullanılmaktadır. Kişinin gündüz uykululuk durumunu sorgulayan bu test sekiz farklı yaşam halinde kişinin uykuya dalma veya uyuklama olasılığını değerlendirmeyi amaçlar. Uygulama ve değerlendirmesi çok kolay ve tüm gün boyunca uykunun değerlendirilmesinde önemli bir yere sahip güvenirlik ve geçerliliği kanıtlanmış bir öz bildirim ölçeğidir. Hastadan sekiz soruda 0, 1, 2, 3 şeklinde uyuma olasılığının puanlanması istenmekte ve sekiz sorunun toplamı hesaplanmaktadır. Yüksek puan uykululuğu göstermektedir. Toplam puan 10’dan
3.
MATERYAL METOD
Bu çalışma Dicle Üniversitesi Tıp Fakültesi Fiziksel Tıp ve Rehabilitasyon polikliniğine Mart 2013-Haziran 2013 tarihleri arasında başvuran inmeli hastalar üzerinde yapıldı. Çalışma öncesi Dicle Üniversitesi Tıp Fakültesinden Etik Kurul onayı alındı. Çalışmayla ilgili katılımcılara ön bilgilendirme yapıldı. Kabul edenlere “aydınlatılmış onam formu” esas alınarak bilgi verildi ve imzaları alındı. Aydınlatılmış onam formunun bir nüshası katılımcılara verildi.
En az 3 aylık inmesi olan ve yaşları 20-80 arası 52 hasta bu çalışmaya alındı. Hastaların sosyodemografik özellikleri (yaş, medeni hal, eğitim düzeyi, meslek, gelir düzeyi vb.) kaydedildi. Etiyolojik neden (trombotik, embolik, hemorajik) hastaların daha önceden geçirilmiş SVO veya geçici iskemik ataklarının olup olmadığı sorgulandı. İnmek taraf, yardımcı cihaz varlığı, ek hastalıkları olup olmadığı, vücudun herhangi bir bölgesinde özellikle omuzda ağrısı olup olmadığı sorgulandı. Hastaların fonksiyonel durumu Barthel indexine göre; ambulasyon kapasitesi Fonksiyonel Ambulasyon Skalası (FAS)’na, göre, fonksiyonel iyileşme düzeyleri Brunstromm evrelemesine göre değerlendirildi. Üst ve alt ekstremitede spastisitenin varlığına bakıldı ve mevcut spastisite düzeyi modifiye Ashworth skalasına göre değerlendirildi.. Hastaların son 1 aydaki uyku kalitesini değerlendirmek için Pittsburgh Uyku Kalitesi İndeksi (PUKİ) ölçeği kullanıldı ve emosyonel durumu değerlendirmek için Hastane Anksiyet Depresyon Ölçeği (HADÖ) dolduruldu.
Kontrol grubu hastane personeli ve yakınlarından rastgele seçilen ,benzer demografik özelliklere sahip, daha önce bilinen bir hastalık tanısı almamış gönüllü bireylerden oluşturuldu.
Çalışmaya dahil edilme kriterleri:
İskemik ve/veya hemorajik tipte inmeli hastalar, En az 3 aylık inmeli hastalar
Kognitif fonksiyonları yeterli hastalar
İnme öncesinde uyku bozukluğu öyküsü olmayan hastalar İnme öncesinde emosyonel durum bozukluğu olmayan hastalar