T. C. DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ
KADIN HASTALIKLARI VE DOĞUM KLİNİĞİ ANABİLİM DALI
PREEKLAMPSİNİN MATERNAL
ENFEKSİYONLARLA İLİŞKİSİ
DR. İBRAHİM KAN
TIPTA UZMANLIK TEZİ
T. C. DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ
KADIN HASTALIKLARI VE DOĞUM KLİNİĞİ ANABİLİM DALI
PREEKLAMPSİNİN MATERNAL ENFEKSİYONLARLA
İLİŞKİSİ
DR. İBRAHİM KAN
TIPTA UZMANLIK TEZİ
TEZ DANIŞMANI
YRD. DÇ. HATİCE ENDER SOYDİNÇ
Bu tez Dicle Üniversitesi Bilimsel Arastırma Projeleri Kordinatörlüğü tarafından 8.2.2012 tarih ve 12-TF-03 proje numarası ile desteklenmiştir.
DİYARBAKIR MAYIS 201
TEŞEKKÜR
Uzmanlık eğitimim süresince klinik ve cerrahi tecrübelerinden yararlandığım hocalarım Prof.Dr.TalipGÜL, Doç.Dr.Ahmet YALINKAYA, Doç. Dr. Mahmut ERDEMOĞLU , Yrd. D Doç. Dr. M.Erdal SAK, Yrd. Doç.Dr. M.Sıddık EVSEN, Yrd. Doç. Dr.Ali ÖZLER, Yrd. Doç. Dr.Abdulkadir Turgut’a teşekürlerimi sunarım. Tezimin hazırlanmasında yardımlarını esirgemeyen tez danışmanım Yrd. Doç.Dr. Hatice ENDER SOYDİNÇ’e teşekürlerimi sunarım.
İstatiksel analizlerin hazırlanmasında bana yardımcı olan Yrd. Doç. Dr. İsmail Yıldız’a teşşekür ederim.
Mikrobiyolojık testleri çalışmamda yardımlarını esirgemeyen Dr.Tuba Dal’a teşekkür ederim.
Rotasyonlarım süresince bilgi ve deneyimlerinden faydalanma imkanı bulduğum, Anabilim Dalları öğretim üyelerine saygılarımı sunarım.
Uzmanlık süresince klinikte ve ameliyathanede beraber çalıştığım doktor, hemşire ve personel arkadaşlarıma teşekür ederim.
Asistanlığımın iyi ve kötü günlerinde her zaman yanımda olan ve beni destekleyen sevgili aileme ve eşime teşekkür ederim.
DR.İBRAHİM KAN
PREEKLAMPSİNİN MATERNAL ENFEKSİYONLARLA İLİŞKİSİ
Dr. İbrahim KAN
Uzmanlık Tezi, Kadın Hastalıkları ve Doğum Anabilim Dalı Tez Yöneticisi: Yrd. Doç. Dr.Hatice Ender Soydinç
Mayıs 2012
ÖZET
Preeklampsi, gebelikte ortaya çıkan, sadece gelişmekte olan ülkelerin değil gelişmiş olan ülkelerin de önemli bir sağlık sorunur. Preeklampsinin etyolojisi ve öngörümü hakkında yeterli bilgi olmamakla birlikte inflamasyonun katkısı olduğu düşünülmektedir. Bu çalışma, gebelerde kronik inflamasyonla giden maternal enfeksiyonların preeklampsinin etyolojisine katkısı olup olmadığını araştırmak için planlandı.
Çalısmaya Ekim 2011 ile Nisan 2012 tarihleri arasında prospektif olarak, Dicle Üniversitesi Tıp Fakültesi Kadın Hastalıkları ve Dogum Servisinde preeklampsi tanısı ile yatırılarak takip ve tedavileri yapılan 54 olgu ile sistemik hastalıgı olmayan 35 kontrol olgusu dahil edildi. Maternal plasmada CMV, Klamidya pnömoni, Toksoplazma gondi, HSV Tip 2 IgG & IgM ile Mikoplazma hominis IgA ve IgG seropozitifliği araştırıldı. Preeklampsi ve kontrol grupları arasnda istatistiksel analiz yapıldı.
Gruplar arasında demografik veriler açısından fark yoktu. Maternal serumda CMV, Klamidya pnömoni, Toksoplazma gondi, HSV Tip 2 IgM ve Mikoplazma hominis IgA seropozitifliği açısından her iki grup arasında anlamlı fark saptanmadı. Mikoplazma hominis IgG (p<0.001) ve HSV Tip 2 IgG (p=0.020) seropozitifliği preeklampsi grubunda anlamlı olarak düşük bulunurken, Klamidya pnömoni IgG (p=0.003) anlamlı olarak yüksek bulundu.
Sonuç olarak, CMV, Klamidya pnömoni, Toksoplazma gondi, HSV Tip 2 ve
Mikoplazma hominis’in akut enfeksiyonları ile CMV ve Toksoplazma gondi’nin kronik enfeksiyonlarının, preeklamptik hastalarla kontrol grubu arasında fark saptanmadı. Klamidya pnömoni IgG preeklampsi grubunda yüksek, HSV Tip 2 IgG ve Mikoplazma hominis IgG kontrol grubunda yüksek bulundu.
ABSTRACT
THE REALTION OF PREEKLAMPSI WITH INFECTIONS
Preeclampsia which occurs during pregnancy is an important health problem not only in developing countries also in developed countries. Though there isn’t enough knowledge about the ethology and prudence of preeklampsi, the contribution of inflammation is thought as well. This study is planned to investigate whether maternal infections, which goes with chronic inflammation in impregnates, have a contribution to ethology preeklampsi.
Prospectively to the study happened between October 2011 and April 2012, 54 cases whose pursue and treatment have been done in bed with diagnose of preeklampsi at Dicle University Medicine Faculty Obstetrics and Gynaecology Service and 35 control cases who have no systematic diseases were included. In maternal plasma CMW, Clamidya pnömoni, Toksoplazma gondi, HSV Tip 2 IgG & IgM and Micoplazma hominis IgA ve IgG seropositivity have been investigated. Statistical analyses have been made between preeklampsi and control groups.
There were no differences between groups in terms of demographic data. In maternal serum CMW Clamidya pnömonia, Toksoplazma gondi, HSV Tip 2 IgM and Micoplazma hominis IgA in terms of seropositivity no meaningful difference has been determined between two groups. Seropositivty of Mikoplazmahominis IgG (p<0.001) ve HSV Tip 2 IgG (p=0.020) has meaningfully been found low, while Clamidya pnömonia IgG (p=0.003) has meaningfully been found high.
As a result, CMV, Clamidya pnömonia, Toksoplazma gondi, HSV Tip 2 and the acute infections of Micoplazma hominis and CMV and chronic infections of Toksoplazma gondi haven’t made a difference on preeklamptik patients and control group. Clamidya pnömoni IgG has been found high in preeklampsi group, HSV Tip 2 IgG and Micoplazma hominis IgG has been found high in control group.
TABLO LİSTESİ
Tablo 1: Hafif ve şiddetli preeklampsinin ayrımı için kriterler Tablo 2: Preeklampsinin maternal ve perinatal sonuçları Tablo 3: Preeklampsiye yatkınlıgı arttıran durumlar Tablo 4: grupların demografijk verileri
Tablo 5: Grupların bebek kilo, boy ve apgar değerlerine göre dağılımı Tablo 6: Grupların hematolojik ve biyokimyasal değerlerine göre dağılımı Tablo 7: Grupların mikrobiyolojik özelliklerine göre dağılımı
ŞEKİL LİSTESİ
Şekil 1: Preeklampsi bulguları
Şekil 2: Preeklampsinin etyopatogenezi ve end-organ sonuçları Şekil 3: Preeklampsinin patofizyolojisi
Şekil 4: Preeklampsi ve normal gebelikte vasküler değişiklikler Şekil 5: Preeklampside vasküler disfonksiyon
SİMGELER VE KISALTMALAR
HELLP: Hemolysis, Elevated Liver, Low Platelet HT: Hipertansiyon
IUGR: İntrauterin Gelişme Geriliği IUMF: İntrauterin mort fetus
RDS: Respiratuvar distress sendromu PIH: Gebeliğin İndüklediği Hipertansiyon AST: Aspartat Transferaz
ALT: Alanin Transferaz CRP: C-Reaktif Protein VKİ: Vücut kitle indeksi LDH: Laktat Dehidrogenaz PLT: Platelet
DİC: Dissemine intravasküler koagulopati
ACOG: American College of Obstetricians and Gynecologists SLE: Sistemik lupus eritemozis
ICSI: İntrastoplazmik sperm enjeksiyon NK: Natural killer hücreleri
VEGF: Vasküler endotelyal büyüme faktör
TGFB-1: Transforming growth faktör -1 IGF: İnsülin groft faktör
IFN: İnterferon
DNA: Deoksiribonükleik asid TNF: Tümör nekroz faktör NO: Nitrik Oksit
PGI2: Prostasiklin2 TXA2: Tromboksan A2
PIGF: Plasenta kaynaklı büyüme faktörü
NCEP: National Cholesterol Education Program PE: Preeklampsi
HLA: Human lökosit antijen SSS: Santral sinir sistemi
A-II: Anjiotensinojen II CMV: Sitomegalovirus IQ: İntelligence Quality MI: Myokard infarktüs Th: T helper
İÇİNDEKİLER
TEŞEKKÜR---ii
TÜRKÇE ÖZET---iii
ABSTRACT ---iV TABLO VE ŞEKİL LİSTESİ---V SİMGELER VE KISALTMALAR LİSTESİ---Vi-Vii İÇİNDEKİLER ---Viii-iX 1. GİRİŞ VE AMAÇ---1
2. GENEL BİLGİLER---2
2.1. GEBELİK VE HİPERTANSİYON--- ----2
2.2. GEBELİKTE GÖRÜLEN HİPERTANSİYONUN SINIFLANDIRILMASI-2 2.2.1. GESTASYONEL HİPERTANSİYON---2
2.2.2. KRONİK HİPERTANSİYON---3
2.2.3. KRONİK HİPERTANSİYON ZEMİNİNDE GELİŞEN PREEKLAMPSİ-3 2.2.4. PREEKLAMPSİ---3
2.2.5. EKLAMPSİ---6
2.3. HELLP SENDROMU---7
2.3.1. HELLP SENDROMU KOMPONENTLERİ---7
2.4. MATERNAL VE FETAL KOMPLİKASYONLAR ---7
2.5. PREEKLAMPSİYE YATKINLIĞI ARTTIRAN DURUMLAR---9
2.6. PREEKLAMPSİ ÖNGÖRÜSÜ ---10
2.7. PREEKLAMPSİ ETYOLOJİSİ ---11
2.8. PREEKLAMPSİNİN PATOFİZYOLOJİSİ---14
2.8.1. PREEKLAMPSİNİN PLASENTASYON VE İMMÜNOLOJİK TEORİLERİ---14 2.8.2. PLASENTAL DEBRİS VE SİNSİTYOTROFOBLASTLARIN
DÖKÜLMESİ TEORİLERİ---18
2.8.3. ENDOTELYAL HÜCRE AKTİVASYONU VE İNFLAMASYONUNA DAİR TEORİLER---19
2.8.4. GENLER VE GENETİK ETKİLENME TEORİLERİ---20
2.9. PREEKLAMPSİNİN YÖNETİMİNDE TEMEL PRENSİPLER ---21
2.10. MATERNAL EFEKSİYONLAR---22
2.10.1. CMV VE PREEKLAMPSİ ---23
2.10.2. KLAMİDYA PNÖMONİ VE PREEKLAMPSİ---23
2.10.3.TOKSOPLAZMA GONDİ VE PREEKLAMPSİ---25
2.10.4.MİKOPLAZMA HOMİNİS VE PREEKLAMPSİ---25
3. MATERYAL VE METOD---26
4. BULGULAR---28
5. TARTIŞMA---32
6. SONUÇ---36
1.GİRİŞ VE AMAÇ
Preeklampsi, nulliparlarda sık görülen, 20. haftadan sonra ortaya çıkan hipertansiyon, proteinüri ve/veya ödem birlikteligi ile seyreden, insidansı % 6–8 olan, etyolojisi kesin olarak tanımlanmamış bir gebelik patolojisidir (1). Preeklampsi için primigravid olma, çok genç veya ileri yaşta olma, diabet veya hipertansiyon gibi sistemik hastalıklara sahip olma ve önceki gebelikte preeklampsi öyküsü gibi yüksek risk faktörleri bildirilmekle birlikte, etyolojisi halen tam olarak aydınlatılamamıştır. Preeklampsinin patofizyolojisinde birçok farklı faktörün rol oynadığı düşünülmektedir. İmmünolojik adaptasyon bozukluğu, anormal vazokonstriktör tonusun artması, prostaglandin dengesizliği, inkomplet trofoblastik invazyon, beslenme faktörleri, genetik faktörler, plasental iskemi, vasküler endotelyal hasar ve koagülasyon anormallikleri öne sürülen teorilerdendir (2).
Preeklampsinin patogenezinde uterin arter dallarının akut aterozu önemli rol alır. Özellikle desidua vera ve paryetalisdeki spiral arterler ve miyometriumdaki bazal arterlerin aterozu çok önemlidir. Fokal endotelyal hasar, fibrinoid nekroz ve mononükleer hücre infiltrasyonu arteryal obliterasyona yol açar. Bunun sonucunda uteroplasental yetmezlik meydana gelir (3). Ayrıca immünolojik faktörlerin uyarısı sonucunda, endotel üzerinde, düz kas hücrelerinin ve makrofajların direkt lokal etki ile baslattıgı inflamatuar cevap, zayıf plasentasyon ve uteroplasental yetmezliğe sebep olur. Yapılan çesitli çalısmalar preeklampside; IL–1, IL–2, IL–12, IL–18’in arttıgını (ki bunlar anjiogenesizi bozar), özellikle HELLP Sendromunda, (Hemolysis, Elevated Liver enzymes veLow Platelet), IL– 4 – 6 – 10’un ise azaldıgını ortaya koymustur (4, 5, 6).
Subklinik kronik enfeksiyon yapan ajanlar, gebelikteki meydana gelen hücresel immunitede azalma ile birlikte preeklampsinin oluşumuna katkıda bulunabilir. Bu amaçla çalışmamızda, kronik inflamasyonla giden maternal İnfeksiyonların preeklampsi ve preeklampsinin siddeti ile ilişkisini değerlendirmek için CMV, Klamidya pnömoni, Toksoplazma gondi, HSV Tip 2 IgG & IgM ile Mikoplazma hominis IgA ve IgG seropozitifliği araştırılmıştır.
2.GENEL BİLGİLER
2.1. GEBELİK VE HİPERTANSİYON
Hipertansiyon, tüm gebeliklerin % 5-10’unda rastlanıp, dünyadaki hem maternal hem de perinatal mortalitenin en sık rastlanan dört sebebi arasında yer alır. Genel olarak gebelikten önce mevcut olan kronik hipertansiyon ile gebeliğin neden olduğu hipertansiyon (PIH = pregnancy induced hypertension) olarak ayırımı yapılabilir. Preeklampsi gebeliğin neden olduğu hipertansiyondur. Etyolojisi çok sayıdaki araştırmalara rağmen hala açıklanamamıştır. Hafif ve şiddetli formları olan preeklampsinin öngörümünde ve bu iki formun ayrımında kullanılmak üzere belirteçler geliştirilmeye çalışılmaktadır. Çünkü preeklampsinin öngörümü, bu hastalığın önlenmesi için tedbirler alınmasını sağlayacağı gibi, sözü geçen iki klinik formun ayırt edilmesi, gerek maternal gerekse fetal prognozların iyileştirilmesine yol açacaktır.
2.2. GEBELİKTE GÖRÜLEN HİPERTANSİYONUN SINIFLANDIRILMASI
Gebelikte hipertansiyon konusunda terminolojik farklılıklar ve karışıklıklar olması üzerine National High Blood Pressure Education Program Working Group (NHBPEP), gebelikte hipertansiyon tanısı konusunda uzun süredir var olan karmaşık terminolojiyi belli bir düzene sokmak için, yeni bir sınıflandırma sistemi önermiştir. Bu sınıflandırma sistemine göre, gebelikle ilişkili hipertansif hastalıklar 4 gruba ayırılmıştır (7).
1. Gestasyonel hipertansiyon 2. Kronik hipertansiyon
3. Kronik hipertansiyon zemininde süperempoze preeklampsi 4. Preeklampsi, eklampsi
2.2.1. GESTASYONEL HİPERTANSİYON
Gebelikte en sık rastlanılan hipertansiyon sebebi gestasyonel hipertansiyondur. Gestasyonel hipertansiyon tüm doğumların %5-10’unda görülmektedir. Sağlıklı nullipar kadınlarda sıklığı %6-17 sağlıklı multipar kadınlarda ise sıklığı %2-4’tür (8). Gestasyonel hipertansiyon, gebelik öncesi ve gebeliğin 20. haftasından önce tansiyon değerleri normal olduğu bilinen gebelerde, en az 6 saat ara ile yapılan iki ölçümde sistolik kan basıncının ≥ 140 mmHg ve/veya diastolik kan basıncının ≥ 90 mmHg
olması ve beraberinde proteinüri yokluğu olarak tanımlanmaktadır. Kan basıncı en geç postpartum 12. haftada normale döner. Kesin tanı postpartum konulabilir. Gestasyonel hipertansiyonda preeklampsinin başağrısı, trombositopeni, epigastrik hassasiyet gibi bulguları görülebilir. Bu bulguların eşlik ettiği hastalarda preeklampsi gelişme riski daha yüksektir ( 9).
2.2.3. KRONİK HİPERTANSİYON ZEMİNİNDE GELİŞEN PREEKLAMPSİ
Kronik hipertansiyon tanısı konmuş bir gebede 20. gebelik haftasından sonra kan basıncının yükselmesi ve buna proteinüri eklenmesidir. Kronik hipertansif bir gebede preeklampsi gelişmesi, gebe için önemli bir tehlikedir. Kronik hipertansiyonun hafif şeklinde preeklampsi oranı %5.2-18.8 arasında iken şiddetli seklinde bu oran %54– 100 olarak değişmektedir. Bu hastalarda kullanılan antihipertansif tedavi preeklampsi gelişmesini engellemede yetersiz kalabilmektedir ( 10).
Kronik hipertansiyonu olan gebeler tipik olarak 24. gebelik haftasından sonra daha da kötüleşir ve kronik hipertansiyon olmadan preeklampsi gelişen gebelere göre daha ağır seyreder (15). 20. gebelik haftasından önce hipertansiyon ve proteinürisi olan gebe kadında, 20. gebelik haftasından sonra kan basıncında ani artış (sistolik kan basıncı ≥160mmHg ve/veya diastolik kan basıncı ≥110mmHg) olması ve epigastrik ağrı, baş ağrısı, görme bozuklugu gibi semptomlar ve/veya trombositopeni, karaciğer enzimlerinde yükselme gibi laboratuar bulguları eşlik etmesi, süperempoze preeklampsiyi akla getirmelidir ( 11).
2.2.4. PREEKLAMPSİ
Preeklampsi, 20. gebelik haftasından sonra hipertansiyona eşlik eden proteinüri ve/veya ödem olduğu bir hastalıktır. Genel populasyonda ortalama insidans %6-7 olarak kabul edilmektedir. Geçirilmiş preeklampsi öyküsü olanlarda insidans % 18’dir. İkiz gebelerde tek gebeliği olanlara oranla preeklampsinin şiddeti de artmaktadır.
Gelişmekte olan ülkelerde preeklampsi ve eklampsi, gebelikte maternal mortalitenin %30’ undan sorumlu tutulmaktadır. Preeklampsi; gestasyonel trofoblastik hastalıklar, çoğul gebelik ve hidrops fetalis gibi durumlarda 20. gebelik haftasından önce de görülebilir. ( 12,13). Kan basıncı yüksekliği, preeklampsi tanısı için en önemli parametredir. Hipertansiyon, preeklampsinin genellikle en erken ve en sık görülen klinik bulgusudur. Hipertansiyon tanısı, gebeliğin başlangıcında kan
basıncı normal olan bir hastada 20. gebelik haftasından sonra en az 6 saat aralıklarla, en az iki kez yapılan ölçümlerde sistolik kan basıncının 140 mmHg veya üzerinde ve diastolik kan basıncının 90 mmHg veya üzerinde olmasıyla konulur. Kan basıncı ölçümü öncesi hasta en az 10 dakika dinlendirilmeli ve son 30 dakika içinde kafein almamış ve sigara içmemiş olmalıdır ( 7). Proteinüri ise 300mg/24 saat olarak tarif edilir. 24 saat idrar toplama imkanı yoksa proteinüri en az 6 saat arayla yapılan iki ölçümde idrarda 30mg/dl protein (en az +1, dipstik ile) olarak tanımlanmaktadır (14). Yapılan bir çalışmada, stik testindeki proteinin 24 saatlik idrardaki protein oranı ile zayıf korelasyon gösterdiği bulunmuştur. Bu nedenle, 24 saatlik idrarda protein ölçümü, proteinüri kesin tanısı için gerekli görülmektedir. Şiddetli proteinüri, 24 saatlik idrarda en az 5gr protein varlığı olarak tanımlanmıştır. İdrar dipstik testi şiddetli proteinüri tanısında kullanılmamalıdır ( 15). Proteinüri yokluğunda preeklampsi tanısı, gestasyonel hipertansiyona; baş ağnsı, görme bulanıklığı, bulantı ve kusmaya eşlik eden sağ üst kadran veya epigastrik ağrı, intrauterin gelişme geriliği, trombositopeni ve karaciğer enzim yüksekliği gibi bulguların eşlik etmesiyle konulabilmektedir.
Şekil 1: Preeklampsi bulguları
Ödem, serum kolloid onkotik basıncının düşmesi ve kapiller permeabilitenin artmasıyla oluşur. Ödem, birçok normal gebe kadında görüldüğü için günümüzde tanısal kriter olmaktan çıkmıştır. Preeklampsinin ödemi patolojiktir ve elleri, yüzü,
tüm vücudu içerir. Özellikle sabahları görülür ancak preeklampside ödem bulunmayabilir. Karaciğerde iskemi sonucu infarkt hatta subkapsüler kanama oluşarak şiddetli ağrıya yol açabilir ve nadir de olsa karaciğer rüptürü izlenebilir. Renal tutulum ağır olduğu zaman, renal damar vazospazmı ve glomerüler filtrasyondaki azalmaya bağlı olarak plasma kreatinin seviyesi artar. Preeklamptik hastalarda glomerüler lezyonlara bağlı geç dönemde proteinüri ortaya çıkar. Hipertansiyonun proteinüri ile birlikteliğinin perinatal mortalite ve morbidite riskini artırdığı gösterilmiştir. Preeklampside retinal arter vazospazmı ve retina dekolmanına bağlı olarak görme bozukluğu izlenebilir. Mikroanjiopatik hemoliz nedeniyle trombositopeni ortaya çıkmaktadır (9). Ayrıca Mikroanjiopatik hemoliz nedeniyle hemoglobinemi, hemoglobinüri ve hiperbilirübinemi oluşması hastalığın ağırlığını gösterir. Preeklamptik hastalarda eklampsi gelişiminin nedeni olarak serebral vazospazm düşünülmektedir (16).
Preeklampsi ağır ve hafif olarak ikiye ayrılmaktadır. ACOG (American College of Obstetricians and Gynecologists), aşağıdaki kriterlerden bir veya birden fazlasının bulunuşunu şiddetli preeklampsi olarak tanımlamıştır (14).
• Yatak istirahatı esnasında, en az 6 saat ara ile yapılan kan basıncı ölçümlerinde sistolik kan basıncı ≥ 160 mmHg ve diastolik kan basıncının ≥ 110 mmHg ölçülmesi
• 24 saatlik idrar örneğinde 5 gr veya daha fazla veya en az 4 saat aralıklarla rastgele toplanmış 2 idrar örneğinde 3+ veya daha fazla proteinüri
• Oligüri (<500 ml/24 saat) • Serebral ve görsel rahatsızlık • Epigastrik ağrı, bulantı ve kusma • Pulmoner ödem veya siyanoz
• Karaciğer fonksiyonlarında bozulma • Trombositopeni
• İntrauterin gelişme geriliği (IUGR)
Preeklampsinin klinik olarak ağır ve hafif olarak ayırımının yapılması önemlidir. Bu ayırım kriterleri tablo 1 de sunulmuştur.
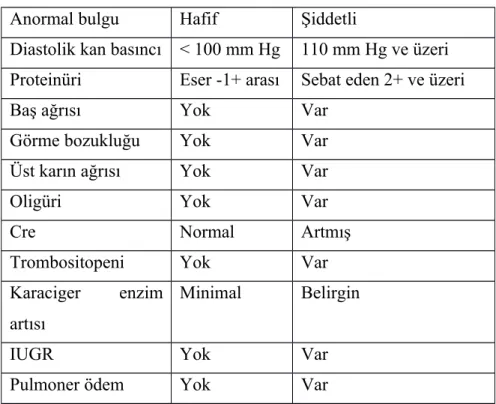
Tablo 1: Hafif ve şiddetli preeklampsinin ayrımı için kriterler
Anormal bulgu Hafif Şiddetli
Diastolik kan basıncı < 100 mm Hg 110 mm Hg ve üzeri Proteinüri Eser -1+ arası Sebat eden 2+ ve üzeri Baş ağrısı Yok Var
Görme bozukluğu Yok Var Üst karın ağrısı Yok Var Oligüri Yok Var Cre Normal Artmış Trombositopeni Yok Var Karaciger enzim
artısı
Minimal Belirgin
IUGR Yok Var
Pulmoner ödem Yok Var
2.2.5: EKLAMPSİ
Preeklampsi tedavi edilmezse komplike olarak eklampsiye dönüşebilmektedir. Eklampsi, preeklampsi tablosuna başka bir nedene bağlanamayan konvülziyonların eklenmesidir ( 17). Bu konvülziyonlar grand-mall’dır. Doğumdan önce, sonra veya doğum sırasında ortaya çıkabilirler. Postpartum konvülziyonların %50’si doğumdan sonraki ilk 48 saatte ortaya çıkar. Ancak postpartum 6. haftaya kadar görülebilmektedir ( 18). Konvülziyonlar ve mental durum değişikliklerinin en önemli nedeni hipertansif ensefalopatidir. Eklampsi, preeeklamptik hastaların %1 ‘inde ve tüm doğumların % 0.1-0.5 ’inde görülür (19,20). Eklampsinin major komplikasyonları; %10 dekolman plasenta, %7 nörolojik defekt, %7 aspirasyon pnömonisi, %5 pulmoner ödem, %4 kardiovasküler arrest, %4 akut böbrek yetmezliği, %1 maternal ölüm olarak tespit edimiştir (9).
2.3. HELLP SENDROMU
İlk kez Weinstein 1985’ te tanımlamıştır. Ciddi karaciğer tutulumu ile birlikte endotel hasarına bağlı trombosit agregasyonu ve mikroanjiopatik hemolitik anemi ile karakterizedir. Tüm preeklamptiklerin %2-12’ sinde, ağır preeklampsi ve eklampsi olgularının %20’sinde tespit edilmiştir (21). Olguların %70’inde antepartum,
%30’unda postpartum görülür. Hastaların çoğu 27.-36. gebelik haftaları arasındadır (15). HELLP sendromu: Hemoliz-H (hemolysis) , karaciğer enzim yüksekliği- EL (elevated liver enzym), düşük platelet sayısı-LP (low platelets) ile karakterize bir durumdur.
2.3.1.HELLP SENDROMU KOMPONENTLERİ:
1. SGOT ve SGPT >70U/I
2. Düşük trombosit sayısı<100000
3. Hemoliz: Anormal periferik yayma, 600 IU üzerinde LDH ve bilirubin düzeyinde artma (>1.2 mg/dl)
4. Bulantı, kusma, şiddetli epigastrik ağrı. Sıklıkla sağ üst kadran ağrısı tabloya eşlik eder.
2.4. MATERNAL VE FETAL KOMPLİKASYONLAR
Preeklampsi ve eklampsi, perinatal morbidite ve mortalitede belirgin derecede artışa neden olan obstetrik bir olgudur. Preeklamptiklerde %5-14 arasında olan perinatal mortalite, eklamptiklerde %13-37,9 arasında değişmektedir (22).
Preeklampside karşılaşılabilecek başlıca komplikasyonlar hem anneyi hem de bebeği etkileyebilir (Tablo II). Komplikasyonların sıklığı; hastalığın şiddeti, hastalığın başladığı gebelik haftası ve beraberindeki diğer medikal problemlerin varlığı ile ilgilidir. Preeklampside maternal mortalite çok nadir olmasına karşın (23), eklampside bu oran %0-17.5 arasında değişmektedir (22,23,24).
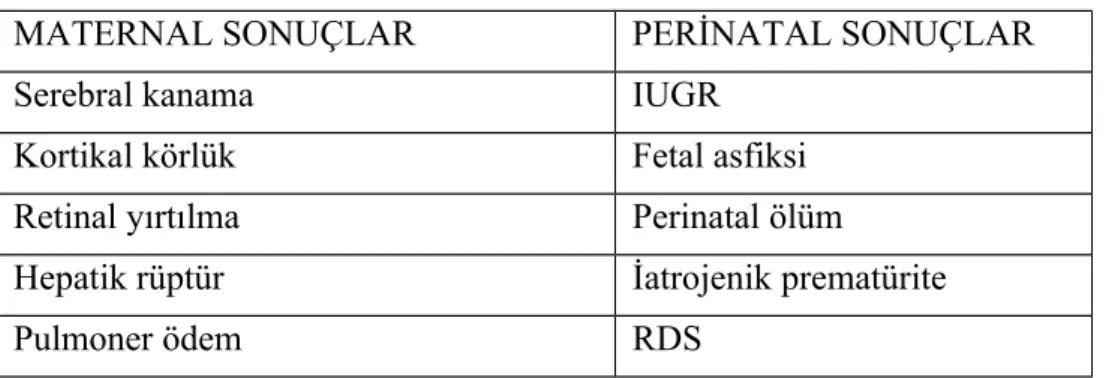
Tablo 2: Preeklampsinin maternal ve perinatal olabilecek sonuçları
MATERNAL SONUÇLAR PERİNATAL SONUÇLAR Serebral kanama IUGR
Kortikal körlük Fetal asfiksi Retinal yırtılma Perinatal ölüm
Hepatik rüptür İatrojenik prematürite Pulmoner ödem RDS
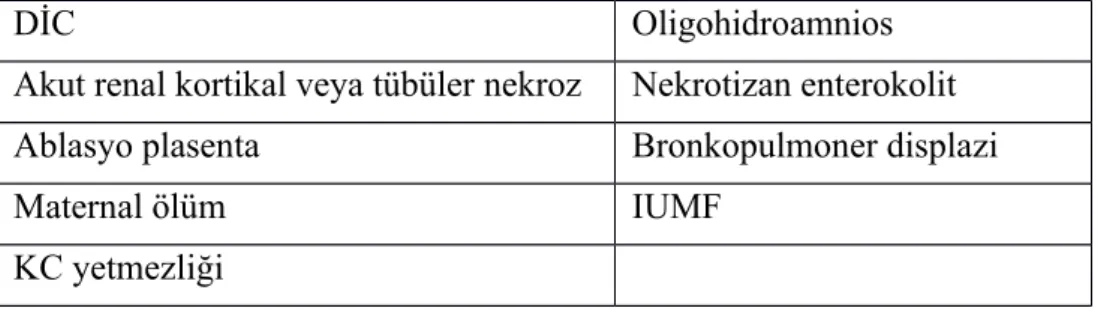
DİC Oligohidroamnios Akut renal kortikal veya tübüler nekroz Nekrotizan enterokolit Ablasyo plasenta Bronkopulmoner displazi Maternal ölüm IUMF
KC yetmezliği
Preeklampside artmış fetal morbiditeye rağmen tansiyondaki yükseklik ile perinatal sonuç arasında doğru orantı yoktur. IUGR oranı, erken ortaya çıkan preeklampside artmaktadır. Antihipertansif kullanımında ise perfüzyon basıncındaki düşme nedeniyle fetusa yetersiz kan akımı riski söz konusudur.
Preeklampsi kendisi yüksek perinatal mortaliteye sebep olurken aynı zamanda prematüriteye ve ablasyo plasentaya yol açarak da bu oranı arttırır. Kontrol altına alınamayan preeklampsinin tek tedavisi gebelik haftasına bakılmaksızın gebeliğin sonlandırılmasıdır.
2.5.PREEKLAMPSİYE YATKINLIGI ARTTIRAN DURUMLAR
Preeklampsiye yatkınlıgı arttıran durumlar incelendiginde kadına, erkeğe ve çocuğa ait faktörler olarak üçe ayrılabilir. Tablo III’de preeklampsi için risk faktörleri görülebilmektedir.
Tablo 3: Preeklampsiye yatkınlıgı arttıran durumlar
HASTA İLE İLGİLİ FAKTÖRLER PARTNER İLE İLGİLİ FAKTÖRLER GEBELİKLE İLİŞKİLİ FAKTÖRLER
Yaş Tek eşlilik Çoğul gebelik Nulliparite Sınırlı sperm maruziyeti Hidrops fetalis Daha önce preeklampsi
geçirmiş olmak
Donör inseminasyon Kromozom anomalileri (trizomi 13 triploidi ) Ailesel preeklampsi
anamnezi
Oosit donasyonu Mol hidatiform
Hastalıkları preeklampsi geçiren
kadının kocası ile evli olmak Esansiyel hipertansiyon
Bazı spesifik renal Hastalıklar
Obesite
İnsulin rezistansı, Diabetes Mellitus
Trombofililer
Otoimmun hastalıklar (SLE)
2.6.PREEKLAMPSİ ÖNGÖRÜSÜ
Dünya literatürü taraması sonucunda riskli grupta hastalığn öngöüsü için 100 den fazla test önerilmektadir (25,26). Değişik testler için biriken veri sonucu ve testler arasındaki uyumsuzluk nedeniyle, klinik testlerin hiçbirisi klinik pratikte tarama testi olarak yeterli güvenirlikte değillerdir (25,27).
Tarama Testleri
Anjiotensin II infüzyon testi: Basamaklı olarak yapılan infüzyonla diastolik kan
nbasıncının 20 mmhg yükseltilmesi için anjiotensin II düzeyinin 8ng/kg/min (%20-40preeklampsi oluşma riski)
Roll-over testi: Artmış vasküler cevabı ya da semptatik sistem over aktivitesini
gösterir. 28-32 hafta arasında yan yatış pozisyonundaki bir hastanın sırt üstü pozisyonuna geçişi sırasında diastolik kan basıncının en az 20 mmHg yükselmesi (%33 preeklampsi riski).
Maternal kanda artmış ürik asit düzeyi: Renal kan akımının azalması sonucu 24
haftada 5,9 ng/dl olması (%33 preeklampsi riski).
Hipokalsiüri: 10-20 haftalarda bakılan idrar kalsium seviyesi (%33 preeklamsi
riski).
Plazma fibronektin düzeyinin yüksek olması: Endotel hasarı olduğunu gösterir. Sitokin seviyelerinde artış
Maternal kanda artan fetal DNA hücreler ve sitokinler: 16-18 hafta
Koagulasyonun aktive olması: Platelet sayısında azalma, platelet volumünde artma,
PAI-1/PA-2 oranında artma
Prostoglandin sentezinde azama
Oksidatif stres belirtçleri: Lipid peroksidasyonunda artış, antioksidanlarda azalma. Uterin arter doppleri: Artmış utero plasental vasküler rezistans
Diastolik dalga formunda karakteristik çentiklenme.
18-22 haftalarda yapılan uterin arter dopplerinde % 13 oranında artmış uterin arter rezistansı olan hastalara 24.haftada bu test tekrarlanırsa, anormal sonuç gelişenlerin ancak % 28 inde preeklampsi gelişmektedir.
Bu testlerden hiç biri preeklampsi gelişecek hastaları tahin etmekte ideal değildir. Preeklampsinin tarama testi yoktur.
2.7. PREEKLAMPSİ ETYOLOJİSİ
Preeklampsi etyolojisi tam olarak bilinmeyen bir teoriler hastalığıdır. Bir çok teori öne sürülmüştür, ancak bunların çoğu zaman içinde doğrulanamamıştır. Fakat preeklampsinin trofoblastik doku varlığında var olan bir hastalık olduğu bilinmektedir. Gebeliğin sonlanmasıyla tedavi ediliyor olması bunu desteklemektedir.
Etyolojisi hakıında kabul edilen 4 hipotez vardır.
1: İskemi
Preeklamsi hastalarında normal bir gebeye göre uteroplasental kan akımında belirgin azalma vardır. Bu kan akımının doğurduğu iskemi sonucu olarak trofoblast aşırı migrasyonu ve sınır dışına çıkışı ve bunun sebep olduğu endotel hasarı oluşmaktadır.
2: VLDL ve albumininin toksisite önleyici etkisi
Gebelikte artan enerji ihtiyacını karşılayabilmek için nonesterifiye yağasitleri mobilize olur. Albumin konsantrasyonu düşük olan kadında adipoz dokudan fazladan
nonesterifiye yağ asitlerinin karaciğere transportu albuminin antitoksik aktivitesini azaltır.
3: İmmun nedenler
Desidual lökositler ile sitotrofoblast hücreleri arasındaki etkileşim normal trofoblast invazyonu ve gelişimi için gereklidir. Bu immun maladaptasyon spiral arterlerin endovasküler sitotrofoblast hücreleri tarafından yüzeysel invazyonuna ve artmış desidual sitokinlerin, proteolitik enzimlerin ve serbest radikallerinin sebep olduğu endotelyal hücre disfonksiyonuna yol açar. Preeklampside görülen lezyonların nedeninin immunolojik olduğu ileri sürülmüştür. Preeklamptik ve eklamptik hastaların plasenta, böbrek, glomerul ve karaciğer Kuppfer hücrelerinde IgG ve C3’den oluşan immün kompleksler saptanmıştır (28). HLA-A ve HLA-B antijenleri için homozigot olan gebelerde şiddetli preeklampsi daha sık görülmektedir. Anne ve fetus arasındaki artmış HLA (human lökosit antijeni) uyuşmazlığı ve azalmış immün cevap sorumludur.
4: Genetik yatkınlık
Preeklampsi ve eklampsinin gelişimi bir resesif gene veya tam olmayan
penetransa sahip dominant bir gene bağlı olabilir. Penetrans fetal genotipe bağlı olabilir. Chesley, Cooper ve Liston hastalığın genetik temelini öne sürmüşlerdir. Bu araştırıcılar eklampsili kadınların kız çocuklarında gelinlerine göre daha yüksek risk saptamışlar ve resesif bir genden bahsetmişlerdir. Bununla birlikte multifaktöryel kalıtımın da göz ardı edilmemesi gerektiği belirtilmektedir.
Primer Immunogenetik Sebepler
İkinci dalga Trofoblast İnvazyonunun olmaması Uteropasental Perfuzyonun Azalması Plasentadan Endothelial Toksinlerin Yapılması
Generalize Endothel Hücre Hasarı Intravasküler Koagulasyonun Aktivasyonu ve Fibrin Depolanması Maternal Vasküler PGI2 ve EDRF gibi
endojen vasodilatatörlerin yapımı azalır. Plasental PGI2 yapımının Azalması Artmış Vasküler Permeabilite Kan Plasent a SSS Karaciğer Böbrekler
Abrupt
io
IUGG
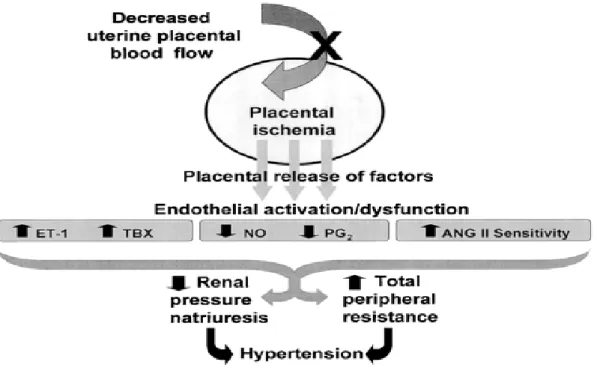
Tüketi m Koagu lopatis i Kom a Konv . Abnorma l KCFT SÜK Ağrısı Protein üri Azalmış GFR Vasopressorler e Duyarlılığın Artması Renal Renin Salgısı Azalır Arterial Vazoconstrictio n Venöz Vazoconstrictio n Aldosteron Salgısı AzalırŞekil 2: Preeklampsinin etyopatogenezi ve end-organ sonuçları
2.8. PREEKLAMPSİNİN PATOFİZYOLOJİSİ
Preeklampsinin patofizyolojisini ait teoriler dört ana baslık altında toplanabilir;
1. Preeklampsinin plasentasyon ve immünolojik teorileri 2. Plasental debris ve sinsityotrofoblastların dökülme teorileri. 3. Endotelyal hücre aktivasyon ve inflamasyon teorileri. 4. Genler ve genetik etkilenme teorileri.
2.8.1. Preeklampsinin Plasentasyon ve İmmünolojik Teorileri
Plasentasyon direkt olmasa da, inflamatuar sitokinleri arttırarak preeklampsiye eğilimi arttırmaktadır. Bu olayda belirleyici iki faktör sitokinlerin artış miktarı ve artan sitokoinlere annenin verdigi immünolojik yanıt olmaktadır. Artan sitokinlerin fetal genlere, yanıtın anneye ait genlere bağlı olduğu düsünülmektedir (29).
Bugünkü epidemiyolojik çalısmalar; annenin bebeğe karşı immünolojik bir maladaptasyonun olduğunu düşündürmektedir (30). Kadın genital yolunda biriken sperm bazı allerjik olayları başlatmaktadır. Bu inflamatuar cevabı oluşturan temel neden seminal vezikül kaynaklı transforming growth faktör –1‘dir (TGFB-1). Oluşan inflamatuar cevap tip II immün yanıttır. Paternal antijenlere karsı oluşan tip II immün yanıtın tip I ‘e dönüsmesini TGFB–1’in engellediği düşünülmektedir. Bu durumun küçük plasenta ve fetüsün kötü gelişimi ile ilgili olduğu savunulmaktadır (31). Peter ve ark. (38) sperm maruziyetinin mukozal alloimmünizasyona neden olduğunu ortaya koymuşlardır. Bu durum sınırlı sperm maruziyeti olan gençlerde neden preeklampsinin fazla görüldügünü açıklayabilir. Wang ve ark. (31) sperm hücreleri ile taşınan, daha önce sperme maruz kalmış büyük kısmı koruyucu etkisi olan antijeni göstermişlerdir. Azospermisi olup, cerrahi olarak sperm alınarak intrastoplazmik sperm enjeksiyonu (ICSI) yapılan hastalarda, masturbasyonla sperm toplanıp, klasik ICSI yapılan hastalara göre preeklampsi riski 3 kat daha fazla görülmektedir (33). Bu yüzden tekrarlayan antijen maruziyetinin çevresel sitokinlerinde etkisiyle (ör: TGFB–1) mukozal tolerans için gerekli olduğu düşünülmektedir (34).
Erken gestasyonel haftalarda sitotrofoblastik topluluk villusların uç kısmına yayılır ve trofoblastik topluluğu penetre ederek sinisityotrofoblastların üzerinden kayar, böylece sitotrofoblastik tabakayı oluştururlar. Trofoblastik hücreler desidual tabakaya girip plasental yatağın myometriyumuna invaze olmaktadır. Öncelikle spiral arter girişleri ile temas haline geçip oradan lümene invaze olurlar, sonra da spiral arterlerin media tabakasına ulaşarak buradaki elastik kas ve sinir dokularını parçalarlar. Trofoblastik hücreler damar duvarı ile birleşerek, endotel tabakasını yeniden yapılandırırlar. Bu fizyolojik değişiklikler annenin vazomotor kontrolünde olmayan düşük dirençli arteriolar sistemi olusturmakta böylelikle fetusun büyümesi için yeterli kan akımını sağlanmıs olmaktadır. Gebeligin erken dönemlerinde sitotrofoblast plakları annenin güçlü kan akımından fetusu korumak için adeta bir kapakçık gibi davranarak intervillöz boşluktaki kan akımını ayarlarlar (35). Bazı otörler preeklampside bu mekanizmanın bozulduğunu, sitotrofoblastların adezyon reseptör fenotipini endotel hücre reseptörlerine benzetme özelliğini kaybettiğini ileri sürmüşlerdir. Bu hipotezle ilgili olarak, baslangıçda endovasküler trofoblast invazyonu oldugu için özellikle natural killer hücrelerin (NK) ve interstisyel trofoblastların erken dönemdeki bozukluklardan sorumlu oldukları iddia edilmektedir (36).
Dopler çalışmaları göstermiştir ki; ilk trimesterdeki intervillöz boşlukta sürekli kan akımının saptanması kötü obstetrik sonuçlarla iliskili olup, normal gebeliklerde gerçek kan akımı ancak 12. haftada saptanabilmektedir (37). Burada önemli kabul edilen bir nokta da endovasküler trofoblastik invazyonun interstisyel invazyonun doğal bir parçası gibi görünmesidir. Gerçek desidua plasentasyonun ancak invazyonu sırasında olusmaktadır (38). Fetal beyin gelisiminin uzun sürmesi; insanlarda plasentasyonun uzun olmasına baglanmaktadır (39).
Uterus mukozası gebelik daha oluşmadan progesteronun etkisiyle, desiduaya transforme olmaktadır. Luteal fazda gerçekleşen lökosit invazyonu, bunun en belirgin bulgusudur. Bu durum muhtemel bir implantasyona zemin hazırlamaktadır. Gebeliğin erken safhalarında muhtemelen kandan geldiği düşünülen NK hücreleri, invaze olmaya hazırlanan sitotrofoblastlar etrafında kümelenmektedir. NK hücreleri mid-gestasyon sırasında progresif olarak kaybolmaktadır. Bu durum sitotrofoblast invazyonu ile eş zamanlılık göstermektedir (40). Uterusta bulunan NK hücreleri, anjiyogenezis ve vasküler stabilite saglayan bazı sitokinler salgılamaktadır. Bu
sitokinlerin vasküler endotelyal büyüme faktörü (VEGF), plasental büyüme faktörü ve anjiyopoetin 2 olduğu sanılmaktadır (41). Bazı yazarlar, T hücrelerinin uniform olduğu ve preeklampside bu hücreler arasında karşılıklı etkileşim olmadığı için immün maladaptasyon teorisinin preeklampsiyi tam olarak açıklayamayacağını ileri sürmüştür. Bu görüş, desidual lenfoid hücrelerinde dominant hücrelerin NK hücreleri olduğu kanıtlandıktan sonra daha fazla ağırlık kazanmaya baslamıstır (42). NK hücrelerinin gerek sitokin salgılama, gerek öldürme fonksiyonu asıl olarak sitokinler tarafından arttırılmaktadır. Bu sitokinler arasında interferon (IFN) alfa, IFN beta, interlökin (IL) 2, IL 12 ve IL 15 yer almaktadır. NK12 hücrelerinin bu sitokinler yolu ile bazı insan lökosit antijenlerinin (HLA) subgrupları ile etkileşerek plasentasyonu, dolayısıyla da preeklampsiyi etkilediği savunulmaktadır (40).
Şekil3: Preeklampsinin patofizyolojisi
Şekil 4: Preeklampsi ve normal gebelikte vasküler değişiklikler
Sinsityotrofoblastların dökülmesi, bir tür sinsityal yenilenme olup saglıklı bir gebeliğin özelliğidir ancak bu durum preeklampside artmış olarak bildirilmektedir. Sinsityal yüzeydeki yenilenme apopitozise bağlı kontrol altında tutulmaktadır, dolayısıyla pek çok arastırmacı apopitozis ile preeklampsi arasında bir iliksi olabileceğini savunmaktadır (43). Sinsityal dökülmede artış; preeklamptik gebelerde maternal dolasımda fetal deoksiribonükleikasid (DNA) ile sitokeratin artışı olarak kendini gösterebilir (44).
Apopitozisi arttıran mekanizmalar tartışma konusudur. İskemi ve reperfüzyon atakları buna bağlı olarak oluşan oksidatif stres, ana patolojik tetikleyici olarak düşünülmektedir. Bunlar dışında akut ateroz ve spiral arter trombozu, plasental iskemi ve infarktın diğer nedenlerindendir (44). Özellikle ilk trimesterde plasental çevre ve göreceli olarak oluşan hipoksi, fizyolojik olarak önemli olabilir çünkü Salomon ve ark. (45) yaptıkları çalışmada gebeliğin 7–13. haftalarında artmış inhibin A ve normal leptin düzeyinin preeklampsi ile iliskili olabileceğini ileri sürmüşlerdir. Plasental, maternal ve fetal komponentlerin yakın olmayan ilişkisi, plasental iskeminin major veya tek neden olamayacağını düşündürmektedir (46).
İmmün veya inflamatuar proçeşler alternatif bir açıklama ortaya koymaktadır. Apopitozise aracılık ettiği düşünülen bazı sitokinlerin (IL 2, INF gamma, tümör nekroz faktör (TNF) alfa ve FAS-FAS ligandı) fetal veya maternal immün maladaptasyona neden olabileceği düğünülmektedir (47). Preeklamptik kadınların serumlarında artmış bulunan FAS aracılı apopitozis mediyatörünün, trofoblast viabilitesini azalttığı gösterilmiştir (48). Plasental debris artışının inflamatuar cevaba sekonder veya spesifik immün hatırlama yolu ile olduğu düşünülmektedir. Monosit ve nötrofiller trofoblast mikro partiküllerine baglanarak IL 12, süperoksit radikallerini ve TNF salgılarını arttırabilmektedir (49,50). Kısmi olarak TNF’nin endotelyal hücreleri aktive ettiği, bunun sonucunda mikrovasküler düzeyde protein kaçağı olduğu, bununda asetil kolin aracılı vazodilatasyonu engellediği bulunmuştur. Muhtemel plasental TNF kaynaklarının, villöz stromal hücreler ve makrofajlar olduğu sanılmaktadır (51). Makrofaj ve monositlerden kaynaklanan IL 12, preeklampside T helper 1reaksiyonları için önemlidir. NK hücreleri ve T hücrelerinden salgılanan IL2 TNF’nin potent bir stimülatörüdür. Özellikle monositlerden salgılanan IL 12’nin TNF salgılattırıcı etkisinin preeklamptik hastalarda ani kötüleşmeyi açıkladığı düşünülmektedir (49).
2.8.3. Endotelyal Hücre Aktivasyonu ve İnflamasyonuna Dair Teoriler
Preeklampsinin iskemi sonrası reperfüze plasentadan mı, yoksa uygunsuz ya da
aşırı immün maternal cevaptan mı kaynaklandıgı tam bilinmemektedir. Endotelyal hücreler ise patofizyolojide önemli rol oynamaktadır. Endoteli konu alan birçok çalışma, prostasiklin ve tromboksan imbalansı üzerine yoğunlaşmıstır (48). Endotelyal hücre geçirgenliğinde artış ve platelet agregasyonunu içeren, uygunsuz endotelyal hücre aktivasyonu veya disfonksiyonu preeklampsinin özelliklerindendir (58).
Endotelyal hücre disfonsiyonu; nitrik oksid (NO), PGE2 ve PGI2 gibi bazıvazodilatatör mediyatörlerin salgılanmasını bozabilir. Tromboksan A2 (TXA2)/PGI2 oranının artışının, uteroplasental kan akımını azaltacağı, spiral arterlerde tromboz ve plasental infarktlara neden olabileceği düşünülmektedir. Yine endotelyal hücre disfonksiyonu ile platelet agregasyonunda artış, trombin ve fibrin olusumunda artış görülebilir (53). Bugünkü çalışmalar gebeligin 23–25. haftalarında asimetrik dimetil arjinin artışının daha sonra preeklampsi gelişiminde rolü olduğunu öne sürmektedir. Bu da cGMP ve NO sentezininönemini ortaya koymaktadır (54). Redman ve ark. (55) pıhtılasma aktivasyonu, kompansatuar sistemlerin aktivasyonu ve intravasküler lökosit reaksiyonlarının, sistemik inflamatuar yanıtın bir göstergesi olduğunu ileri sürmüşlerdir. Burada kilit rol oynadığı öne sürülenmaternal inflamatuar yanıt sağlıklı bir gebeliğin olağan bulgusudur ancak bu yanıt preeklampside daha belirgin olarak karşımıza çıkmaktadır(29).
Şekil 5: Preeklampside vasküler disfonksiyon
Trombofili, preeklampsiye katkıda bulunan faktörlerden birisidir. Çift vürus hipotezine göre trombofili preeklampsiyi açığa çıkarıyor (birinci vürus) veya ortaya çıkmış hastalığı sürdürüyor olabilir (ikinci vürus). Spiral arterlerdeki sitotrofoblastlar, apopitozis veya artmıs sitotrofoblast apopitozisi, kanda fibrin depositlerinin oluşumuna ve trombosit aktivasyonuna neden olabilmektedir (56). Bugün kabul edilen, fetal trombofilinin plasental vaskülopati yaptıgına dair delillerin yeterli olmadığıdır ancak bu konuda tartışmalar devam etmektedir (57).
2.8.4. Genler ve Genetik Etkilenme Teorileri
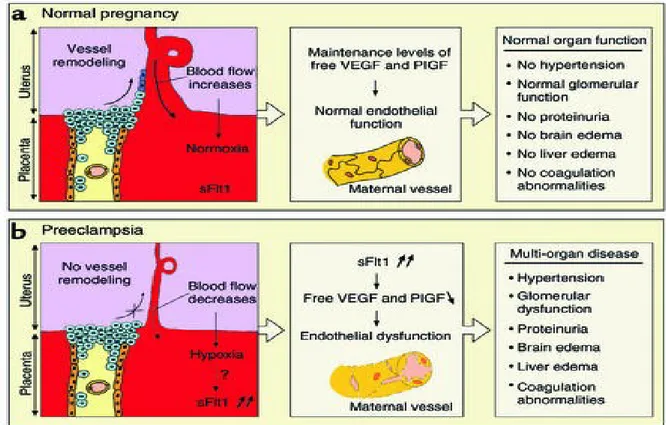
Genetik teoriye göre fetal genler gelen besinleri ve maternal kan basıncını arttırıcı, anneye ait genler ise uygun şartları sağlayacak şekilde besinleri sınırlandırıcı ve kan basıncını azaltıcı etkisine göre seçilirler ancak ilginç olarak fetus genlerini anne ve babasından almaktadır. Uteroplasental kan akımı yetersiz olduğu zaman, endotelyal disfonksiyon plasental olmayan kan akımını arttırarak fetusu koruyan bir evrim geçirir (58).Sağlıklı bir gebelikte endovasküler trofoblastlar ve desidual lökositlerin (özellikle NK) uygun etkilesimi sonucu vasküler endotelyal büyüme faktörü (VEGF) ve plasenta kaynaklı büyüme faktörü (PIGF) salınımı artar (42). Serbest VEGF’nin; normal bir gebelikte artmıs bulunan inflamatuar stresten endoteli koruduğu düşünülmektedir. Maynard ve ark. (58) preeklampside plasental kaynaklı vasküler endotelyal büyüme faktörü (sFlt), VEGF ve PIGF antagonistlerinin arttığını doğumdan sonra artmış olan sFlt azaldığını savunmaktadırlar.
Başka otörler preeklampside artmış olan sFlt konsantrasyonunun, azalmış VEGF ve PIGF ile uyumlu olduğunu bulmuşlar ve bu sitokinlerin kan düzeylerinin değişiminin endotelyal disfonksiyona neden olduğunu ileri sürmüğlerdir. Dolayısıyla preeklampside artan sFlt konsantrasyonu hastalığın şiddetinin belirlenmesinde önem kazanmış görünmektedir (59).
İlk trimesterde ileride IUGR veya preeklampsi geliştirecek hastaların tahmin edilebilmesi için bu belirteçler çalısılmış, ilk trimesterde PIGF’nin azalırken, sFlt’nin düzeyinde kontrol gurubuna göre değişiklik olmadığı bulunmuştur. Bunun sonucunda anjiyogenetik faktörler ve kısmen PIGF’nin erken plasental gelisim için gerekli olabileceğini, daha geç ortaya çıkan sFlt’nin fetüsü koruyucu ve annenin cevabını (ör: tansiyonun sistemik düzeyi) belirleyici oldugu düşünülmüştür (59). Nilsson ve ark. (60) preeklampsinin yaklasık % 31’inin, gestasyonel hipertansiyonun ise % 20’sinin herediter olduğunu ileri sürmüşlerdir. Şimdiye kadar preeklampsi için tek başına etkili olabilen bir gen saptanamamıştır varsa da gerçekten reprodüktif olarak büyük bir avantaj sağlamadıkça, hatalı genin evrimsel olarak yok edileceği varsayılmak inflamatuar cevap oluşturarak hematopoetik sistem ve kardiyovasküler sistemi etkilediği savunulmaktadır. Genom çalısmalarında saptanan son üç preeklamptik lokus; 2p12, 2p25 ve 9p13 olarak bildirilmiştir (61).
Birçok gen bulunmasına ragmen bu lokuslardaki sekresyonlar sadece bazı populasyonlar için geçerli olup sadece preeklampsinin küçük bir bölümünü açıklamada kullanılabileceği düşünülmektedir. Epigenetik özellikler preeklampsi çalısmalarının temelini olusturmaktadır. Oudejans ve ark. (62) 10q.22.1 lokusunun şüpheli olduğunu ileri sürmüşlerdir. Haplotip analizleri, bu genlerin ailesel geçisinin farklılık gösterdiğini savunmaktadır. Etkilenen hastalarda geçisin anneye ait genlerle olduğu, babaya ait genlerin bu geçiste rol oynamadığı düşünülmektedir.
2.9. PREEKLAMPSİNİN YÖNETİMİNDE TEMEL PRENSİPLER (63)
1. Gebeliğin oluşturduğu hipertansiyonun kesin tedavisi doğumdur. Doğum
dışındaki bütün tedavi ve yaklaşımlar semptomatiktir ve altta yatan patolojiye yönelik değildir.
2. Bu olayda iki hasta vardır, anne ve fetus. Doğum tek kesin tedavi yöntemi
olduğundan, her zaman anne açısından tercih edilecek tedavi yöntemidir. Ancak, fetus açısından değerlendirdiğimizde, gebeliğin erken sonlandırılması her zaman fetusun yararına değildir. Dolayısıyla kesin tedavi olan doğumun zamanlamasına,
anne ve fetusun çıkarlarını değerlendirerek karar verilmelidir.
3. Gebeliğin oluşturduğu hipertansiyon sistemik bir hastalıktır. Vücudun tüm
organ ve sistemleri etkilenmiştir. Ağır gruptaki gebelerde anne hayatı ciddi tehlike altındadır. Bu durum, obstetrik acil bir durumdur ve gebeler yoğun bakım gerektiren, ciddi olarak hasta kişilerdir. Kesin tedavi doğum olmakla birlikte, doğumun kendisi hastanın genel sağlık durumunu düzeltmez. Dolayısıyla hastanın klinik ve laboratuvar durumunun tüm detayları ile ortaya konulması ve hemodinamik dengenin sağlanması gerekir.
2.10. MATERNAL ENFEKSİYONLAR VE PREEKLAMPSİ
Preeklampsi iki sendrom seklinde karşımıza çıkar. Endotelyal hücre aktivasyonu, hipertansiyon ve proteinüri ile karakterize olan maternal sendrom ve IUGR ile giden fetal komponenttir (64,65).
Enfeksiyonun, akut uteroplesental aterozu tetikledigi düşünüldüğünde preeklampsi patogenezinde muhtemel rolü oldukça dikkat çekicidir. Bu hipoteze göre akut aterozu ve kronik enfeksiyonlar arasında, patogenez ve klinik yansımalar açısından benzerlikler görülür. Deney hayvanların da preeklampsiyi oluşturmanın en kolay yolu; endotoksin infüzyonudur.
Preeklampside endotelyal hücre aktivasyonunun lezyon bazında yansıması akut ateroz ve glomeruler endotelyozisdir. Klinik prezentasyonda ki bu farkı maternal inflamatuar yanıt belirlemektedir(66, 67, 68, 69). Kronik infeksiyon, hücresel immuniteyi baskılayacagından dolayısıyla preeklapsiye yatkınlığı artırabilir(70). İlk olarak Klamidya pnömoni ve CMV’nin aterom plaklarından izole edilmesi preeklampsiyle iliskilendirilmistir (71, 72, 73, 74).
Enfeksiyonun preeklampsideki muhtemel tetik mekanizmaları; 1) Endotel üzerine direkt lokal etki
2) Sistemik inflamatuar cevabın indüksiyonudur
Enfeksiyon preeklampsi patogenezinde tetikleyici faktör olabilir mi? Bu iliskinin mekanizması henüz netlestirilememistir. CMV baglantılı kronik villitis preeklampsi ile iliskilendirilmistir (77). Yine rekürren abortus öyküsü olan hastalarda da CMV’ye karsı artmıs lenfosit cevabı görülmüştür. (78) ve bu rekürren abortuslar muhtemelen olusacak preeklampsi ile iliskilidir. Gastrointestinal sistem enfeksiyonundan sorumlu tutulan S. japonikum (79), S. sterkoralis (80) ile idrar yolu enfeksiyonu (iYE); alt genital trakt enfeksiyonundan sorumlu olan Ureoplasma ürealitikum ve Gardnerella
vajinalisin preeklampsi gelisiminde etkisi oldugunu gösteren vakalar sunulmustur (81,82). Yine patojeni belirlenememis olsa da IYE ile artmıs oranda preeklampsi birlikteligi vardır.
Üriner sistem infeksiyonu öyküsü olan primigravidlerde preeklampsi profilaksisi için antibiyotik kullanımı önerilmistir(83). İdrar yolu infeksiyonu ile preeklapsi arasındaki ilişki açıklanabilirse Makrolidler ve nitrofurantoin belki de aspirin gibi preeklampsiyi önlemede etkin kullanılabileceklerdir. (84). Yani CMV ve Klamidya pnömoni gibi toplumda sık olarak subklinik kronik infeksiyon yapan ajanlar, gebelikteki hücresel immunite düsüklügü de söz konusu olacagından preeklampsinin tetik mekanizmalarından biri olabilir.
Preeklampsi ile iliskili endotelyal hücre disfonksiyonu teorisi “preeklampsinin, normalin jeneralize düzensizlik durumu, gebeligin jeneralize maternal intravasküler maladaptasyonu’’ sonucunda meydana gelebilecegini öne sürülmüştür(85). Bu hipotezde preeklampsi, maternal dolasımdaki aktif lökositlerin asırı uyarılma durumuna baglı bir hastalık olarak degerlendirilmektedir. Desiduada aktive oldugunda zararlı maddeler salgılayabilecek bol miktarda hücre mevcuttur. Bunlar daha sonra endotelyal hücre yaralanmasını kıskırtan mediatörler olarak işlev görürler. Özetle, tümör nekrozis faktör-alfa (TNF-a) ve interlökinler içeren sitokinler preeklampsi ile iliskili oksidatif strese katkıda bulunabilirler. Serbest oksijen radikalleri kendiliginden çogalan lipid peroksitlerin olusumuna yol açarlar, bu durum sırasıyla endotel hasarına sebep olan oldukça toksik radikallerin üretimine zemin hazırlar. Bu tip bir hasar nitrik oksitin endotel hücrelerce üretimini azaltır ve prostaglandin dengesini bozar(86,87). Preeklamptik gebelerde, hastalıgın siddetine baglı olarak maternal serumda interlökin-6 (hücresel immün cevap), CRP (inflamatuar cevap) ve nötrofil (inflamatuar hücresel cevap) degerleri artmakta, platelet degerleri azalmaktadır (88). İnflamatuar mediatörler (CRP) ve ürünleri; sellüler proliferasyon, lipid birikimi ve trombozise neden olur . CRP düzeyleri artınca, kompleman sisteminin aktivasyonu ve doku faktörlerinin üretimi artar. IL-6 ve CRP düzeylerindeki artış tromboembolik hadiseleri de artırır (89). Preeklampside birçok organ disfonksiyonu ortaya çıkar.
2.10.1. CMV VE PREEKLAMPSİ
hastalıgına neden olmaktadır. Primer enfeksiyondan sonra, virüs organizmada latent olarak kalmakta, diger herpesvirüsler gibi serumda antikorların varlığına rağmen periyodik reaktivasyona ve viral yayılıma neden olmaktadır. CMV çok yaygın olmasına ragmen, yalnız dogal veya ilaçlara baglı immün yetmezligi olan erişkinlerde veya fetusta ciddi enfeksiyon ve sekellere neden olmaktadır (90).CMV baglantılı kronik villitisin preeklampsi ile iliskili oldugu saptanmış immünohistokimyasal enfeksiyon gösterilmese bile kronik villitis zemininde CMV DNA’sı gösterilmistir (92). Anti-CMV antikorun erken baslangıçlı preeklampside yüksek oldugu tespit edilmistir (93).
2.10.2. KLAMİDYA PNÖMONİ VE PREEKLAMPSİ
Klamidya pnömoni en sık rastlanan infeksiyonlardandır. Prevalansı % 50’dir. Nazal ve oral mukozada % 90 asemptomatik kolonizasyonu vardır, damlacık enfeksiyonu seklinde bulaşır. Düz kas ve endotelyal hücreleri enfekte eder, burada lipid metabolizmasını bozar ve köpük hücreler ve plak olusumuna yol açar. Makrolidlerin koroner hastalık riskini azaltması yine bu görüsü desteklemektedir (76). Preeklampside, Klamidya pnömoni IgG artmıs oranda pozitif bulunmustur. Klamidya trakomatis ve psittaci ise negatif bulunmuştur (94). Peter Von Dadelszen ve arkadaslarının 2003’te yaptıgı çalısmada erken baslangıçlı preeklampside CMV ve Klamidya pnömoni antikorlarında artış mevcuttur. Bu grupta CMV ve Klamidya pnömoni antikorları, geç baslangıçlı preeklampsi ve normatansif IUGR’ye göre belirgin pozitiflik gözlenmistir (95).
Goulis ve arkadaslarının yaptıgı çalısmada ise preeklamptik kadınlarda belirgin Klamidya pnömoni seropozitifligi gösterilememistir. Ancak multipar ve önceden preeklampsi öyküsü olan kadınlarda artmıs seviyede Klamidya pnömoni antikoru saptanmıstır (96). Erken baslangıçlı ve siddetli preeklampside artmıs Klamidya pnömoni ve CMV seropozitifligi söz konusudur. Ayrıca bu grupta artmıs KVS hastalık riski mevcuttur (97). Yani; subklinik CMV ve Klamidya pnömoni enfeksiyonu olan kadınlarda, gebeliklerinin preeklampsi veya normotansif IUGR ile komplike olması muhtemeldir. Raynor ve arkadasları ise preeklamptik grupta seropozitiflik gösterememislerdir. Nullipar preeklamptik ve multipar saglıklı gebelere göre, multipar preeklamptik gebelerde belirgin seronegativite mevcuttur. Yine sasırtıcı olarak, rekürren preeklampside daha düsük antikor pozitifligi saptanmıstır (98). Klamidya pnömoni endotelyal düz kas hücresi arterial duvar
makrofajının içinde kronik enfeksiyonun stimulatörü olarak tetik görevi yapar. Organizma viable olmasa bile, makrofaj içindeki yüksek immünolojik tutumu enflamasyonu tetiklemek için yeterlidir. Yapılan in vitro çalısmalarda Klamidya pnömoninin hücresel immunite üzerinden etkin olduğunu gösterilmistir; zaten preeklampsi de yüksek oldugu gözüken TNF-a, IL–6 ve IL–1 düzeylerinin daha da yükselmesine sebep olur. Bu sitokinler inflamatuar yanıtı stimüle eder ve koagulasyon kaskadını bozar.
2.10.3. TOKSOPLAZMA GONDİ VE PREEKLAPSİ
Toksoplazma enfeksiyonu genellikle asemptomatik veya hafif ve non-spesifik semptomlara neden olur. Gebelikteki primer infeksiyon ciddi fetal sonuçlara neden olabilir, ama tedavi edilebilir ve bu tedavi fetal malformasyon riskini azaltır. Gebelikte 2-3/1000 insidansla serokonversiyon oluştuğunda standart tedavi 9x1000000 ünite /gün spiramisin ile yapılır.(99,100).Gestasyonel toksoplazma infeksiyonunun ampırik tedavisiyle tedavi edilmiş hastalarda gebeliğe bağlı hipertansiyon ve diğer gebelik ilişkili hastalıkların daha nadir geliştiği gözlemlenmiştir. Nitekim infeksiyonun gebeliğe bağlı hipertansiyon patogenezinde rol oynadığına dair bazı kanıtlar bulunmuştur(101, 102, 103, 104).
2.10.4 MİKOPLAZMA HOMİNİS VE PREEKLAMPSİ
Mikoplazmalar genital ve respiratuar traktusları tutan bir grup mikroorganizmadır. Bakterilerden hücre duvarlarının olmamasıyla ayrılırlar ama protein sentezini engelleyen antibiyotiklere duyarlıdırlar. Genel olarak mikoplazma hominis çalışmaların çoğunda septik abortus, post partum endometrit ve post partum ateş ile ilişkilendirilmiştir.(105.106).Amniotık infeksiyonu olan hastalarda mikoplazma hominis amniotık sıvıdan da izole edilmiştir.(105).
3.MATERYAL VE METOD
Çalısmaya Ekim 2011 ve Nisan 2012 tarihleri arasında prospektif olarak, Dicle Üniversitesi Tıp Fakültesi Kadın Hastalıkları ve Dogum Servisinde preeklampsi
tanısı ile yatırılarak takip ve tedavileri yapılan 54 olgu ile sistemik hastalıgı olmayan 35 kontrol olgusu dahil edilmistir. Maternal diabet, Renal hastalık, Çogul gebelik, Fetal anomali, Kromozomal bozukluk, IUEF ve Polihidramniosu olan gebeler çalışma kapsamı dıında bırakılmıştır.
Çalısmaya dahil edilen hastaların her birine katılım sıralarına göre bir numara verilmistir. Bu yolla laboratuar degerlendirmelerini yapanlar ve testleri değerlendirenler körlenmistir.
Grup 1:kontrol
Grup 2: hafif preeklampsi Grup 3:ağır preeklampsi
Preeklampsi tanısı; gebelikten önce normotansif olup 20. gestasyonel haftadan sonra yatak istirahatindeki hastada oturur pozisyonda 6 saat ara ile yapılan en az 2 ölçümde, kan basıncının 140/90 mmHg veya üzerinde olması ve spot idrarda > 30 mg/dl veya dipstik ile 1(+) veya daha yüksek proteinüri saptanması ile konuldu. Çalışma grubundaki preeklamptik hastalar ACOG (American College of Obstetricians and Gynecologists) 2002 kriterlerine göre Hafif ve Ağır Preeklampsi olarak iki alt gruba ayrıldı.
Gebeligi boyunca ve postpartum 48 saat içerisinde yukarıdaki bulguların hiçbirisinin tespit edilmediği hastalar ise kontrol grubumuzu olusturmustur.
Çalışmaya dahil edilen tüm gebelerin hastaneye başvurularında anamnez,
obstetrik ve ultrasonografik değerlendirmeleri yapılarak gebelere ait demografik özellikler ve fetal gelişim haftaları değerlendirildi. Vücut Kitle indeks (VKi), çalışmaya katılan gebelerin, boy ve kiloları ölçülerek [ağırlık (kg)/boy (m)2]
formülüyle hesaplandı.
Çalışmaya dahil edilen tüm olgulardan hastaneye başvurularında rutin gebelik tetkikleri olan, tam kan sayımı, tam idrar tahlili, tam kan biokimya tetkikleri çalişıldı. Hemogram Cell–dyn 3700 cihazında lazer ve empedans yöntemiyle çalışıldı. Biyokimya tetkikleri Architect C 1600 cihazında çalışıldı. Proteinüri spot idrar örneklerinde Combur 10 Test S stripleri kullanılarak Roche Urisys1800 cihazında ölçüldü.
3.1. MİKROBİYOLOJİK İNCELEMELER
Gebelerden, 5 cc venöz kan örnekleri toplandı. Steril tüplere alınan kan örnekleri yaklasık 30 dakika pıhtılasması için bekletildikten sonra 3000 devir/dakika’da 10
dakika santrifüj edildi. Ayrıştırılan serum analiz yapılana kadar -80 °C’de saklandı.
3.1.1. SERUM CMV IgG VE IgM
ELISA yöntemiyle CMV IgM - IgG, DİA. PRO İtaly kitleriyle çalısıldı.
3.1.2. SERUM KLAMİDYE IgG ve IgM ÖLÇÜMÜ
Serum Klamidya Pnömonia IgMve IgG düzeyi NOVATEC İmmündiagnostica GMBH Germany ticari kiti ile ELİSA yöntemiyle çalışıldı.
3.1.3. SERUM MİKOPLAZMA HOMİNİS IgG VE IgA ÖLÇÜMÜ
Serum Mikoplazma Hominis IgG ve IgA ölçümü DRG instruments GmbH, Germany kiti ile ELİSA yöntemiyle çalişıldı.
3.1.4. SERUM HERPES SİMPLEKS VİRÜS -2 IgG VE IgM ÖLÇÜMÜ
ELISA yöntemiyle HSV-2 IgM VE IgG, DİA. PRO İtaly kitleriyle çalısıldı.
3.1.5 SERUM TOKSOPLAZMA GONDİ IgG ve IgM ÖLÇÜMÜ.
ELİSA yöntemiyle Toksoplazma gondi IgG ve IgM DİA PRO İtaly ticari kitleriyle çalişildı.
3.2. İSTATİKSEL YÖNTEMLER
Grup karsılastırmalarında; veriler normal dagılım gösterdiğinde varyans analizi,
göstermediginde Kruskal-Wallis testi uygulandı. Gruplar arası farklılık önemli bulundugunda, farklılıgı oluşturan grup ya da grupları belirlemek için Bonferroni düzeltmesi kullanılarak Mann Whitney U testi yapıldı. Elde edilen verilerin istatistiksel analizleri SPSS for windows 10. 0 istatistik paket programı ile yapıldı. Tüm istatistiksel testlerde istatistiksel anlamlılıgı belirtmek için p değeri kullanıldı, p<0.05 anlamlı olarak kabul edildi.
4.BULGULAR
Dicle Üniversitesi Tıp Fakültesi Kadın Hastalıkları ve Doğum Anabilim dalı’nda takip edilen ve preeklampsi tanısı alan 54 hasta çalışmaya dahil edilmiştir. Bu hastalar 30 ağır preeklampsi ve 24 hafif preeklampsi olarak ayrılmıştır. Kontrol grubu olarak da herhangi bir kronik hastalığı olmayan 35 hasta seçilmiştir.
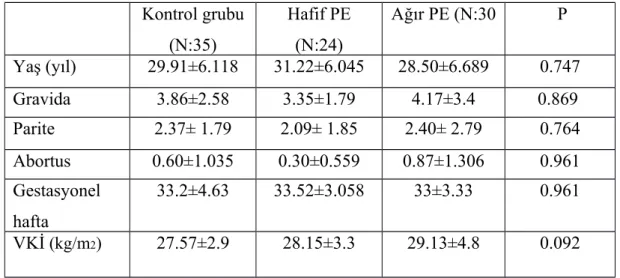
Tablo 4: Grupların demografik özellikleri Kontrol grubu (N:35) Hafif PE (N:24) Ağır PE (N:30 P Yaş (yıl) 29.91±6.118 31.22±6.045 28.50±6.689 0.747 Gravida 3.86±2.58 3.35±1.79 4.17±3.4 0.869 Parite 2.37± 1.79 2.09± 1.85 2.40± 2.79 0.764 Abortus 0.60±1.035 0.30±0.559 0.87±1.306 0.961 Gestasyonel hafta 33.2±4.63 33.52±3.058 33±3.33 0.961 VKİ (kg/m2) 27.57±2.9 28.15±3.3 29.13±4.8 0.092
Veriler ortalama ± standart sapma olarak verilmiştir. VKİ: vücut kitle indeksi Gruplar demografik özelliklerine göre değerlendirildiğinde; ortalama yaş kontrol grubunda 29.91±6.118 olarak, hafif preeklampsi grubunda yaş ortalaması 31.22±6.045, ağır preeklampsi grubunda 28.50±6.689, bulundu.
Hafif preeklampsi grubunda ortalama parite sayısı 2.09±1.79, ağır preeklampsi grubunda 2.40±2.79, kontrol grubunda 2.37±1.79 olarak bulundu.
Hafif preeklampsi grubunda ortalama gestasyonel hafta 33.52±3.058, ağır preeklampsi grubunda 33±3.33, kontrol grubunda 33.2±4.63 olarak bulundu. Hafif preeklampsi grubunda ortalama VKİ 28.15±3.3, ağır preeklampsi grubunda 29.13 ±4.8, kontrol grubunda27.57 ±2.9 olarak bulundu.
Gruplar arasında, hasta yaşları, gravide, parite, gestasyonel yaş ve BMI açısından anlamlı bir fark bulunamadı( p >0.05).
Kontrol grubu (N:35) Hafif PE (N:24) Ağır PE (N:30) P Yeni doğan boy 49.75 ± 2.062 46.56 ±2.78 44.62 ±5.826 0.01 Yeni doğan kilo 3467± 759 2406 ± 838 2006 ±712 0.01 APGAR 1.dk 7.25± 0.957 4.56 ± 1.13 5.05± 1.46 0.02 APGAR 5.dk 8 ±0.816 7.56 ± 1.23 7.48 ±0.873 0.68 YDYB ihtiyacı 0 0 11 <001
YDYB: Yeni doğan yoğun bakım, PE: preeklampsi Veriler ortalama± standart sapma olarak verilmiştir.
Ortalama bebek boy değerleri, hafif preeklampsi grubunda 46.56±2.78, ağır preeklampsi grubunda 44.62±5.826 kontrol grubunda 49.75±2.062 olarak bulundu. İstatistiksel olarak gruplar arasında bebek boy değerleri açısından anlamlı bir fark (P:0.01)bulundu. Ağır preeklanpsi grubunda bebek boy değerleri düşük bulundu.
Ortalama bebek kilo değerleri, hafif preeklampsi grubunda 2406±838, ağır preeklampsi grubunda2006 ±712 kontrol grubunda 3467± 759 olarak bulundu. İstatistiksel olarak bebek kiloları açısından gruplar arasında çok anlamlı bir fark ( P:0.01) bulundu. Ağır preeklampsi grubunda bebek kiloları daha düşük bulundu. Ortalama bebek 1.dk apgar değerleri, hafif preeklampsi grubunda 4.56 ± 1.13, ağır preeklampsi grubunda 5.05± 1.46, kontrol grubunda 7.25± 0.957 olarak bulundu.
Ortalama bebek 5.dk apgar değerleri, hafif preeklampsi grubunda 7.25± 0.957, ağır preeklampsi grubunda 7.48 ±0.873, kontrol grubunda 8 ±0.816 olarak bulundu. İstatistiksel olarak 1.dk apgar kontrol grubunda anlamlı olrarak yüksekken ve 5.dk apgar açısından gruplar arasında anlamlı bir fark bulunamadı (P>0.05).
Yeni doğan yoğun bakım ihtiyacı açısından kontrol ve hafif preeklampsi açısından fark bulunmazken, ağır preeklampsi grubunda anlamlı olarak yüksek ( p<001)bulundu.
Kontrol grubu N:35 Hafif PE N:24 Şiddetli pe N:30 P değeri PLT** 248(41-374) 267 (55-436) 165.9 (60-408) <0.001 ALT (u/L)** 16 (2-34) 19 (6-53) 93(12-262) <0.001 AST (u/L)** 15 (8-31) 27(6-89) 119(10-532) <0.001 LDH (u/L)** 197 (107-309) 338(169-547) 660 (217-1995) <001 KREATİNİN (mg/dl)* 0.65 ±0.094 0.60±0.098 0.65±0.104 P:0.106
*ortalama ± standart sapma. PLT: platelet, ALT: alanin transaminaz, AST: aspartat transaminaz, LDH: Laktat dehidrogenaz.
**ortanca (minimum-maksimum)
Hastalar hematolojik ve biyokimya değerlerine göre incelendiğinde ortalama PLT değerleri, hafif preeklampsi grubunda 267(55-436), ağır preeklampsi grubunda 165. 9(60-408)kontrol grubunda 248 (41-374) olarak bulundu. İstatiksel olarak gruplar arasında çok anlamlı fark bulundu. Ağır preeklampsi grubunda PLT değerleri anlamlı olarak düşük bulundu (p:000).
Ortalama ALT değerleri hafif preeklampsi grubunda 19(6-53), ağr preeklampsi grubunda 93(12-262), kontrol grubunda 16(2-34)olarak bulundu. İstatistiksel olarak gruplar arasında ALT açısından anlamlı bir fark ( P:000) bulundu. Hafif preeklampsi ve kontrol grubu arasında anlamlı fark bulunmazken, ağır preeklampsi grubunda çok anlamlı yüksek ALT değerleri bulundu.
Ortalama AST değerleri hafif preeklampsi grubunda 27(6-89), ağır preeklampsi grubunda119(10-562), kontrol grubunda 15(8-31) olarak bulunda. İstatistiksel olarak gruplar arasında AST açısından çok anlamlı fark ( P:000 ) bulundu. Hafif ve ağır preeklampsi grubunda daha yüksek AST değerleri bulundu. Ortalama LDH değerleri hafif preeklampsi grubunda 338(169-547), ağır preeklampsi grubunda 660 (217-1995) kontrol grubunda 197 (107-309)olarak bulundu. İstatistiksel olarak LDH açısından gruplar arasında çok anlamlı bir fark ( P:000) bulundu. Hafif ve ağır preeklampsi grubunda daha yüksek LDH değerleri bulundu.
Ortalama kreatinin değerleri hafif preeklampsi grubunda0.60±0.098,ağır preeklampsi grubunda 0.65±0.104, kontrol grubunda 0.65 ±0.094olarak bulundu. İstatistiksel olarak kreatinin açısından gruplar arasında anlamlı bir fark bulunmadı (P:0.106 ).
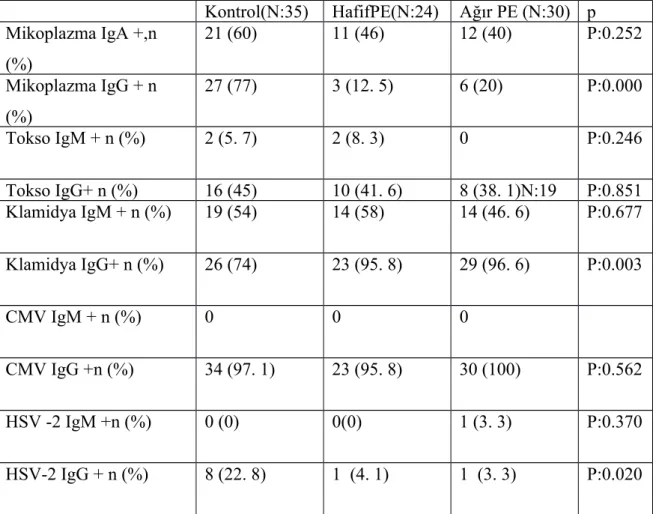
Tablo 7: Grupların mikrobiyolojik özellikleri
Kontrol(N:35) HafifPE(N:24) Ağır PE (N:30) p Mikoplazma IgA +,n (%) 21 (60) 11 (46) 12 (40) P:0.252 Mikoplazma IgG + n (%) 27 (77) 3 (12. 5) 6 (20) P:0.000 Tokso IgM + n (%) 2 (5. 7) 2 (8. 3) 0 P:0.246 Tokso IgG+ n (%) 16 (45) 10 (41. 6) 8 (38. 1)N:19 P:0.851 Klamidya IgM + n (%) 19 (54) 14 (58) 14 (46. 6) P:0.677 Klamidya IgG+ n (%) 26 (74) 23 (95. 8) 29 (96. 6) P:0.003 CMV IgM + n (%) 0 0 0 CMV IgG +n (%) 34 (97. 1) 23 (95. 8) 30 (100) P:0.562 HSV -2 IgM +n (%) 0 (0) 0(0) 1 (3. 3) P:0.370 HSV-2 IgG + n (%) 8 (22. 8) 1 (4. 1) 1 (3. 3) P:0.020
N: gruplardaki olgu sayısı, CMV: Sitomegalovirüs, HSV: Herpes simpleks virüs n: pozitif olgu sayısı, PE: preeklampsi
Gruplar Mikoplazma hominis IgA açısından kıyaslandığında; gruplar arasında istatiksel olarak anlamlı fark izlenmedi.(p:0.252).
Gruplar Mikoplazma hominis IgG açısından kıyaslandığında; gruplar arasında istatiksel olarak çok anlamlı fark izlendi(p:000). Hafif ve ağır preeklampsi arasında anlamlı fark bulunmazken, kontrol grubunda çok anlamlı olarak yüksek bulundu.
Toksoplazma gondi IgM ve IgG açısından kıyaslandığında; gruplar arasında istatiksel olarak anlamlı bir fark izlenmedi (p:0.246, p:0.851).
Klamidya IgM açısından kıyaslandığında gruplar arasında istatiksel olarak anlamlı fark bulunmadı (P:0.677).
Klamidya IgG açısından kıyaslandığında gruplar arasında istatiksel olarak anlamlı fark bulundu( P:0.003). Hafif ve ağır preeklampsi grubu arasında anlamlı fark bulunmazken, kontrol grubundan anlamlı olarak yüksek bulundu.
CMV IgG ve IgM kıyaslandıgında; gruplar arasında istatiksel olarak anlamlı fark bulunmadı (p=0.562).
HSV -2 IgM açısından kıyaslandığında gruplar arasında istatiksel olarak anlamlı fark bulunmadı(P:0.370).
HSV-2 IgG açısından kıyaslandığında gruplar arasında istatiksel olarak anlamlı fark bulundu (P:0.020). Hafif ve ağır preeklampsi arasında anlamlı fark bulunmazken, kontrol grubunda anlamlı olarak yüksek bulundu.
5. TARTISMA
Preeklampsi tüm gebeliklerin % 6-7'sinde görülen önemli maternal ve perinatal mortalite nedenlerinden biridir. Modern obstetrikte üzerinde çok çalısılan konuların başında gelmektedir. Preeklampsi gelisme riski olan gebeyi önceden saptayabilmek için birçok klinik ve laboratuar testine basvurulmaktadır. Aile ve obstetrik öykü, seri kan basıncı ölçümleri, göz dibindeki vasküler degisiklikler, roll-over testi, anjiotensin infüzyon testi, serum ürik asid konsantrasyonu, antitrombin III, atrial natriüretik peptid, estriol ve fibronektin ölçümleri bunlardan bazılarıdır (106, 107).
Bazı enfeksiyöz ajanların endotelyal inflamasyon ve hasara yol açtığı konusunda veriler gün geçtikçe artmaktadır. Kronik infeksiyonun ateroskleroz ile iliskisi açığa çıkartıldıktan sonra, preeklampsi patogenezinde olası yeri ön plana çıkmıstır (108). Bu amaçla toplumda kronik subklinik enfeksiyon yapma yüzdesi yüksek olan CMV, Klamidya pnömoni gibi enfeksiyonlar üzerinde taramalar yapılmıstır.
Biz de sağlıklı ve preeklamptik gebelerde serum Klamidya pnömoni, CMV, HSV- 2,Toksoplazma IgM & IgG Mycoplazma hominis IgA ve IgG antikor seropozitifliğini inceledik. Amacımız bu parametrelerin preeklampsili hastalardaki durumunu belirlemek ve preeklampsinin şiddeti ile fetal klinik bulgularla korelasyonunu degerlendirmekti.