T.C.
EGE ÜNİVERSİTESİ
TIP FAKÜLTESİ
GENEL CERRAHİ ANABİLİM DALI
REKTUM KANSERİNDE NEOADJUVAN TEDAVİ ALAN VE ALMAYAN
HASTALARIN LENF NODU SAYILARININ KARŞILAŞTIRILMASI
UZMANLIK TEZİ
Dr. Serhat BULDUR
Tez Danışmanı
Doç. Dr. Cemil ÇALIŞKAN
İzmir-2016
İÇİNDEKİLER ÖNSÖZ
KISALTMALAR ŞEKİLLER DİZİNİ 1.1 AMAÇ 1.2 GİRİŞ 1.2.1 Epidemiyoloji 1.2.2 İnsidans 1.2.3 Mortalite 1.2.4 Risk Faktörleri
1.2.5 Tarama önerilerini etkileyebilecek faktörler 1.2.6 Tarama önerilerini etkilemeyen risk faktörleri 1.2.7 Koruyucu Faktörler
1.3 KLİNİK YAKLAŞIM
1.3.1 Lokal tümöre bağlı semptomlar 1.3.2 Metastatik hastalık
1.4 TANI
1.4.1 Tanıda kullanılan araçlar 1.4.2 Laboratuar testleri 1.4.3 Klinik evreleme
1.4.4 Rektal kanserin lokorejyonel evrelemesi 1.5 NEOADJUVAN KEMORADYOTERAPİ
1.5.1 Neoadjuvan Tedavi Endikasyonları 1.5.2 Neoadjuvan tedavi seçenekleri
1.5.3 Senkron karaciğer metastazlarının tedavisi 1.6 REKTUM KANSERİ CERRAHİSİ
1.6.1 Cerrahi embriyoloji 1.6.2 Cerrahi Anatomi 1.6.3 Cerrahi Teknik 1.7 MATERYAL METOD
1.7.1 Hasta seçimi ve değerlendirmeye alınan parametreler 1.7.2 İstatistiksel analiz 1.8 BULGULAR 1.9 TARTIŞMA 2.1 SONUÇ KAYNAKLAR
ÖNSÖZ
Her son, yeni bir başlangıçtır …
Eğitim sürecim boyunca bilgi ve deneyimleri ile bana rehberlik eden, erdemli olmayı
öğreten tüm hocalarıma,
Tez sürecinde destek ve hoşgörüsünü herşeyin üzerinde tutan Sayın Doç. Dr. Cemil
Çalışkan’a,
Zorlu asistanlık sürecinin her kademesinde bize sabırla destek olan, bizlere inanan
uzman abilerime,
Bu yolculukta bana eşlik eden ve dertlerimi paylaşan asistan kardeşlerime,
Aynı çalışma ortamını paylaştığım ve yardımlarını esirgemeyen hemşire, sağlık
memuru ve personellere,
Varlığıyla hayatıma anlam katan ve her daim yanımda olacak olan eşime,
Ve tabi ki en büyük maddi ve manevi destekçim olan, bugünlere ulaşmamı sağlayan
aileme,
teşekkürü borç bilirim.
KISALTMALAR
ABD – AMERİKA BİRLEŞİK DEVLETLERİ
ACE – ANJİYOTENSİN DÖNÜŞTÜRÜCÜ ENZİM
APC – ADENOMATÖZ POLİPOZİS KOLİ
APR - ABDOMİNOPERİNEAL REZEKSİYON
AR – ANTERİOR REZEKSİYON
ARB – ANJİYOTENSİN RESEPTÖR BLOKÖRÜ
BT/CT – BİLGİSAYARLI TOMOGRAFİ
CA 19-9 - KARBOHİDRAT ANTİJEN 19-9
CEA – KARSİNOEMBRİYOJENİK ANTİJEN
CRM – SİRKÜMFARENSİYEL MARJİN
EFPT - ENDOPELVİK FASYANIN PARYETAL TABAKASI
EFVT - ENDOPELVİK FASYANIN VİSERAL TABAKASI
EPIC - EUROPEAN PROSPECTİVE INVESTİGATİON İNTO CANCER AND
NUTRİTİON
FAP – FAMİLYAL ADENOMATÖZ POLİPOZİS
FDA - US FOOD AND DRUG ADMİNİSTRATİON
Gİ – GASTROİNTESTİNAL
HNPCC – HEREDİTER NONPOLİPOZİS KOLİ SENDROMU
HR – HAZARD RATİO
IGF - İNSÜLİN-BENZERİ BÜYÜME FAKTÖRÜ
IGFBP-3 - IGF BAĞLAYICI PROTEİN-3
ISRR – İNTERSFİNKTERİK REKTAL REZEKSİYON
İMA – İNFERİOR MEZENTERİK ARTER
KRK – KOLOREKTAL KANSER
KT – KEMOTERAPİ
LAR – LOW ANTERİOR REZEKSİYON
LVİ – LENFOVASKÜLER İNVAZYON
MCS – MUKOZAL CERRAHİ SINIR
MECC - KOLOREKTAL KANSERİN MOLEKÜLER EPİDEMİYOLOJİSİ
MMR - MİSMATCH TAMİR GENİ
MR/MRI – MANYETİK REZONANS GÖRÜNTÜLEME
NSAID – NONSTEROİDAL ANTİİNFLAMATUAR İLAÇLAR
OR – ODDS RATİO
PET – POZİTRON EMİSYON TOMOGRAFİSİ
PLS – PATOLOJİK LENF SAYISI
PNİ – PERİNÖRAL İNVAZYON
POSP - PELVİK OTONOMİK SİNİR PLEKSUSU
RCS – RADİAL CERRAHİ SINIR
RR – RÖLATİF RİSK
RT – RADYOTERAPİ
SED – SOSYOEKONOMİK DÜZEY
SEER - SURVEİLLANCE, EPİDEMİOLOGY, AND END RESULTS REPORTİNG
PROGRAMI
TLS – TOTAL LENF SAYISI
TME – TOTAL MEZOREKTAL EKSİZYON
TRUS – TRANSREKTAL ULTRASONOGRAFİ
WHİ – WOMEN’S HEALT İNİTİATİON
WHO – DÜNYA SAĞLIK ÖRGÜTÜ
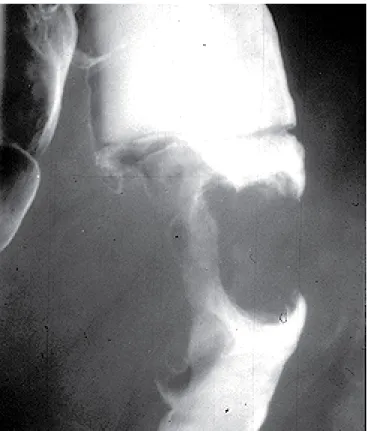
ŞEKİLLER DİZİNİfigür 1 – a: egzofitik kitle b: kanamalı polipoid kitle c: sirkümfarensiyel adeno kanser figür 2 – baryumlu grafide “elma yeniği” görüntüsü
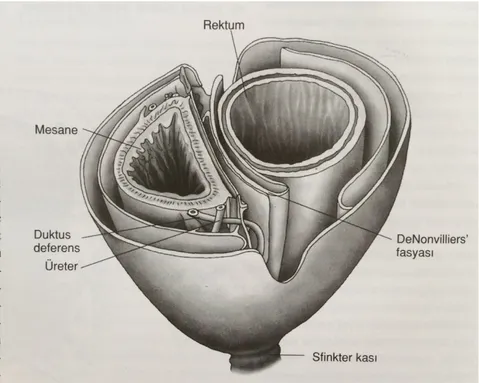
figür 3 – pelvisin yüzeyel katmanları
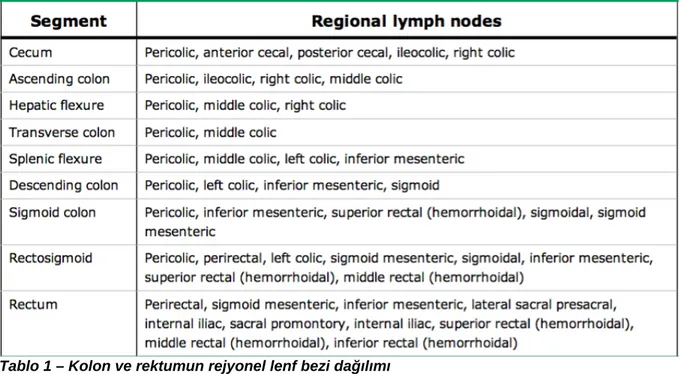
tablo 1 – kolon ve rektumun rejyonel lenf bezi dağılımı
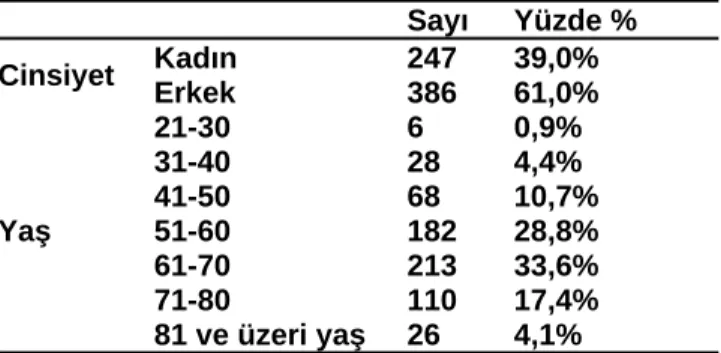
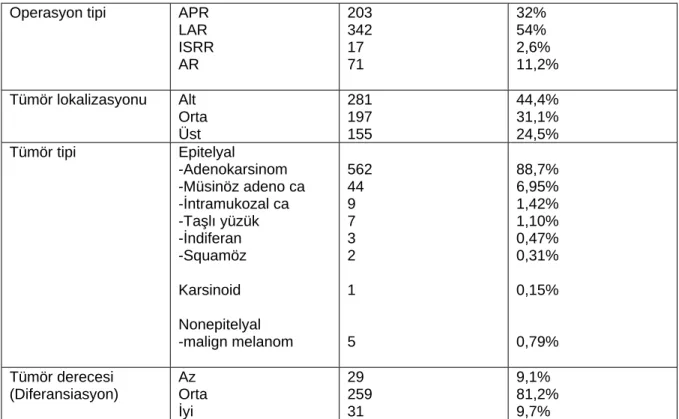
çizelge 1: hastaların cinsiyet ve yaş değişkeleri için frekans ve yüzde değerleri
çizelge 2: hastaların sahip oldukları tümör özelliklerine ilişkin frekans ve yüzde değerleri çizelge 3: hastaların sahip oldukları tümör özelliklerine ilişkin frekans ve yüzde değerleri-2
çizelge 4: yıllara göre operasyon olan rektum kanser hastası dağılımı
çizelge 5: rektum kanser hastalarının niceliksel değişkenlerine ilişkin istatistik değerler çizelge 6: rektum kanseri hastalarından alınan lenf ve bu operasyonun başarı durumu
çizelge 7: rektum kanseri hastalarının toplam lenf sayıları, neoadjuvan tedavisi olma durumuna göre değişimi
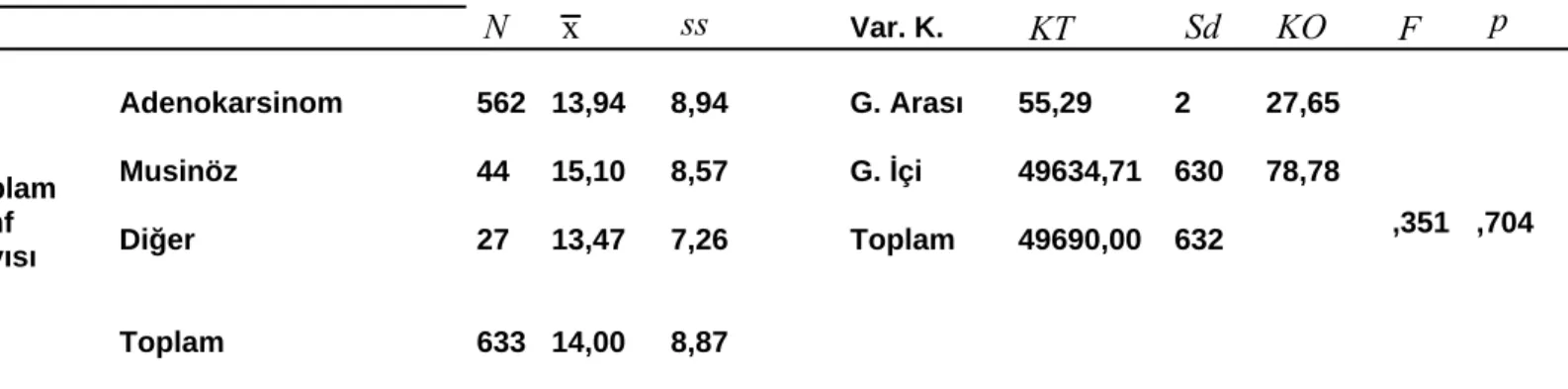
çizelge 8: rektum kanseri hastalarının toplam lenf sayıları, operasyon tipine göre değişimi çizelge 9: rektum kanseri hastalarının toplam lenf sayıları, tümör tiplerine göre değişimi
çizelge 10: rektum kanseri hastalarının tümör boyutunun, neoadjuvan tedavisi olma durumuna göre değişimi
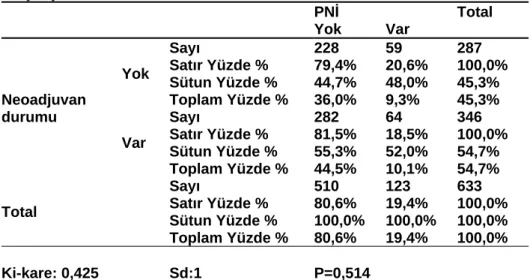
çizelge11 : patolojik lenf sayısı (pls)/toplam lenf sayısı (tls) oranına ilişkin grupların dağılımı çizelge 12 hastaların neoadjuvan durumu ile perinöral invazyon varlığının karşılaştırılması çizelge 13: neoadjuvan tedavi durumu ile lenfovasküler invazyon varlığının karşılaştırılması çizelge 14: neoadjuvan tedavi durumu ile satellit tümör karşılaştırılması
çizelge 15: rektum kanseri hastalarının toplam lenf sayılarının evrelere göre değişimi çizelge 16: rektum kanseri hastalarının toplam lenf sayılarının evrelere göre değişimi-2 çizelge 17: yıllara göre neodjuvan durumunun toplam lenf sayısı üzerindeki etkisi çizelge 18: neoadjuvan durumu ile pls(+)/tls karşılaştırılması
çizelge 19: neoadjuvan durumu ile pls(-)/tls karşılaştırılması
çizelge 20: neoadjuvan tedavisi alan hastalarının toplam lenf sayılarının tedavi yanıtına göre değişimi çizelge 21: mandard skorları ile toplam lenf sayılarının karşılaştırılması
çizelge 22: yıllara göre neodjuvan durumunun takip süresi üzerindeki etkisi çizelge 23: yıllara göre neodjuvan durumunun tümör boyutu üzerindeki etkisi
çizelge 24: neoadjuvan tedavi durumu ile operasyon başarı durumu arasındaki ilişki çizelge 25: takip sürelerinin operasyon başarısına göre durumu
çizelge 26: neoadjuvan durumu için sağkalım analizi çizelge 27: neoadjuvan durumu için sağkalım analizi-2 çizelge 28: neoadjuvan durumu için sağkalım analizi-3 çizelge 29: lenf sayısı grupları için sağkalım analizi çizelge 30: lenf sayısı grupları için sağkalım analizi-2 çizelge 31: lenf sayısı grupları için sağkalım analizi-3
çizelge 32: pls(+)/tls durumu için sağkalım analizi çizelge 33: pls(+)/tls durumu için sağkalım analizi-2 çizelge 34: pls(+)/tls durumu için sağkalım analizi-3
çizelge 35: roc analizine ilişkin frekans dağılımı ve pls(+), pls(-) ve tls için cut-off değeri grafik 1 neoadjuvan tedavi durumu ile lvi karşılaştırılması
grafik 2 neoadjuvan tedavi durumu ve operasyon başarısının kıyaslanması grafik 3 – neoadjuvan durumuna göre 5 yıllık sağkalım analizi
grafik 4 – toplam lenf sayısına göre 5 yıllık sağkalım analizi grafik 5 – pls(+)/tls durumuna göre 5 yıllık sağkalım analizi
1.1 AMAÇ
Kolorektal kanser (KRK) sık ve ölümcül bir hastalıktır. Kolorektal kanser gelişim riski hem çevresel hem genetik faktörlerden etkilenir. Bu çalışmada öncelikle kolorektal kanser gelişimine yol açan epidemiyolojik verilerden başlanarak, risk faktörleri, tarama, tanı, tedaviden bahsedilecek, son olarak da rektum kanserinde neoadjuvan tedavi alan ve almayan hastaların lenf nodu sayılarının karşılaştırılmasına yönelik yaptığımız çalışma sonucunda elde edilen veriler literatür ışığında tartışılacaktır.
1.2 GİRİŞ
1.2.1 Epidemiyoloji — KRK insidansı ve mortalite oranları dünyanın değişik bölgelerinde değişkenlik gösterir. Küresel olarak, KRK erkeklerde en sık tanı koyulan üçüncü, kadınlarda ise ikinci kanser türüdür. Yalnızca 2012 yılında 1.4 milyon yeni tanı konmuş ve yaklaşık 694.000 kansere bağlı ölüm gerçekleşmiştir [1]. Tanı ve ölüm oranları erkeklerde kadına göre daha fazladır. Küresel ve ülkelere özgün insidans ve mortalite oranları Dünya Sağlık Örgütü’nün (WHO) GLOBOCAN veri tabanında mevcuttur.
Amerika Birleşik Devletleri’nde (ABD) hem insidans hem mortalite oranları yavaş fakat kararlı olarak azalmaktadır [2]. Senelik yaklaşık 134.490 kalın barsak kanseri tanısı konmuş; bunların
95.270’i kolon ve geri kalanı da rektum [3]. Senelik yaklaşık 49.190 Amerikalı KRK nedeni ile ölmüş ve bu kansere bağlı ölümlerin %8’ini oluşturmaktadır.
Türkiye Halk Sağlığı Kurumu Kanser Dairesi Başkanlığı’nın en son 2013 yılında yayınladığı verilere göre, Türkiye’de her yıl 159.000 kişi kansere yakalanmaktadır. Bunların 97.000’ini erkek hastalar, 62.000’ini kadın hastalar oluşturmaktadır. Erkek tüm yaş gruplarında KRK, 100.000’de 9,1 görülme hızı ile, akciğer ve prostat kanserinin ardından 3. sıklıkta görülmektedir. Kadınlarda tüm yaş gruplarında 100.000’de 8,3 görülme hızı ile meme ve tiroid kanserinin ardından yine 3. sıradadır. Kayıt altına alınan kolorektal kanserlerin %27’si lokalize hastalık, %27’si bölgesel metastatik hastalık, %46’sı uzak metastatik hastalık şeklindeydi [4].
1.2.2 İnsidans — Küresel olarak KRK insidansı 10 kata varan oranda değişkenlik gösterir.
GLOBOCAN veri tabanından 2012 yılına ait son verilerde en yüksek insidans oranları Avustralya ve Yeni Zelanda, Avrupa ve Kuzey Amerika’da görülmekte iken; en düşük insidans oranları ise Afrika ve Güney-Orta Asya’da gözlenmiştir [5]. Bu coğrafi farklılıklar aynı zamanda diyet alışkanlıkları ve çevresel koşulları değiştirir. Bunlar şüpheli genetik zemininde hastalığın gelişimini etkilemektedirler. Düşük sosyoekonomik düzey (SED) aynı zamanda artmış kolorektal kanser riski ile ilişkilidir, yapılan bir çalışmada KRK riskinin yüksek sosyoekonomik düzey grubundakiler ile karşılaştırıldığında en az %30 arttığını göstermiştir [6]. Değiştirilebilir davranışlar olarak fiziksel inaktivite, sağlıksız beslenme, sigara ve obezitenin, sosyoekonomik olarak ayrılan topluluklarda kolorektal kanser oluşum riski üzerinde büyük bir paya (1/3 ile 1/2 arasında) sahip oldukları [6-8]. Diğer etmenler, örneğin KRK taraması oranlarının düşük olması, farklı SED gruplarındaki KRK riskine önemli ölçüde etki etmektedir [9].
Amerika Bileşik Devletleri’nde KRK insidans oranları son 15 yılda yıllık %3-4 oranında azlama göstermiştir [2]. Bu periyotta diğer birçok batı ülkesinde ise insidans oranları sabit seyretti veya ılımlı oranda artış gösterdi. Aksine KRK insidansı, geçmişte düşük risk gözlenen İspanya, Asya’nın doğusu ve bazı Doğu Avrupa ülkelerini içeren birkaç bölgede hızla artış gösterdi [5,10].
Yaş, sporadik KRK’de majör risk faktörüdür. Kalın barsak kanseri 40 yaş altında nadirdir; insidan 40 ile 50 yaş arasında belirgin olarak artar ve yaşa özgün insidans oranları bundan sonraki her on yılda artış göstermeye devam eder (figure 1) [11].
Birleşik Devletler Surveillance, Epidemiology, and End Results Reporting (SEER)
veritabanından elde edilen güncel veriler ve Diğer Batı ülkeleri kanser kayıtlarına göre [12] kolorektal kanser insidansı 50 yaş altı grupta artış gösterirken yaşlı grupta azalma eğilimindedir [3,13]. Amerika Birleşik Devletleri’nde 50 yaş altı kadın ve erkeklerde KRK insidansı 1992 yılından 2012’ye kadar istikrarlı olarak yılda %2.1 artış göstermiş [3].Bazı kayıtlarda 20-39 arası yetişinlerde dahi insidansta artış raporlanmakla birlikte, bu yaş grubundaki gerçek artış oranları 50 yaş ve üzerine göre oldukça düşüktür [14,15].
Bu artışlar baskın olarak sol taraf kanserlerinde izlenmekle birlikte kısmen rektum kanserinde de aynı şey geçerlidir [16]. Güncel literatürdeki bilgilerimiz bize 50 yaş altında tanı alan hastaların %86’sının tanı anında semptomatik olduklarını, ve bunun daha ileri evreler ve kötü sonuçlar ile ilişkili olduğunu gösteriyor [17]. Günümüzde 50 yaş altındaki yetişkinlere aile öyküsü veya öncü kalıtımsal sendromu olmadığı müddetçe rutin tarama önerilmemektedir.
Bununla birlikte Amerika Birleşik Devletleri’nde genç yetişkinlerde görülen kanserlerin %35’inin kalıtımsal KRK ile ilişkili olduğu bilinmekle birlikte genç yetişkinlerde kanser insidansının artmasının nedenleri tam olarak [16,18,19]. İlginç olan ise benzer eğilimler düşük gelir kaynağına sahip, batı ülkelerine göre KRK oranlarının daha düşük olduğu düşünülen ülkeleri de içine alan gelişmekte olan ülkelerde de gözlenmektedir [20]. Literatür bize şunu göstermekte ki gelişmekte olan ülkelerde, erken ya da geç başlangıçlı KRK oranları uluslararası ve Batı ülkeleri ortalamalarından çok daha hızlı [21]. Genç yetişkinlerde KRK insidans ve mortalitesini azaltmaya yönelik mevcut çabalar; aile öyküsüne göre erken yaşta tarama ve potensiyel kanser riskine yönelik semptomlarla ilgili (örneğin rektal kanama) hem doktorlar hem de hastalarda farkındalık oluşturmaktır [22].
Birleşik Devletler’de ortalama risk grubundaki hastalarda ömür boyu KRK görülme insidansı %5 düzeyindedir [3]. KRK insidansı erkeklerde kadınlara göre ve beyazlarda Afro Amerikanlara göre
%25 daha yüksektir [23]. İnsidans KRK gelişimi açısından öncül kalıtımsal özellikleri olan hastalarda daha yüksektir.
Sağ yerleşimli veya proksimal kolon kanserlerindeki yıllık insidental artış hem Birleşik Devletler’de [24,25] hem uluslararasında [26,27] gözlenmektedir. Anatomik dağılımdaki bu değişiklik, kısmen de olsa tanı ve tedavi alanındaki gelişmeler, tarama ve distak kolon poliplerinin
çıkarılmasındaki artışa bağlı olabilir. Kolonoskopi sol kolon kanserlerini önlemede sağa göre daha başarılıdır, bu da dağılımdaki değişimde bir etmendir. Aradaki fark yapılan işlemin kalitesine bağlı görünmektedir (kötü sağ kolon hazırlığı, tamamlanamamış kolonoskopi, anatomik yapıların görüş alanını bozması) fakat sağ ve sol kolon kanserlerinin biyolojik davranışları da farklılık gösterebilir. Örneğin sapsız polipler ki düz olmaları nedeniyle endoskopik olarak görüntülenmeleri daha zordur, karakteristik olarak BRF V600E mutasyonu taşırlar ve mikrosatellit kararsız KRK’lerin oluşumunda öncüldürler ve daha çok sağ kolonda yerleşirler. Her ne kadar tüm bu konular sola nazaran sağa kaymaya katkıda bulunsa bile aynı zamanda çıkan kolon ve çekum kanserlerinde gerçek bir insidental artış da söz konusu olabilir [27,30].
1.2.3 Mortalite — Amerika Birleşik Devletleri ve diğer birçok batı ülkesinde KRK’e bağlı ölüm oranları 1980’lerin ortasından itibaren kademeli olarak azalmıştır [2,3,31]. Bu gelişimler, kısmen de olsa, kolonik poliplerin saptanması ve çıkarılması, KRK’lerin erken evrede tanı alması ve daha etkili primer ve adjuvan tedavilerin uygulanmasıyla bağdaştırılabilir. Yine de, en azından Birleşik Devletler’de, kolorektal kanser mortalitesindeki iyileşme KRK taramasının yaygınlaşması ve etkili adjuvan tedavilerin kullanımından çok önce başlamıştı [32].
Küresel anlamda, Amerika Birleşik Devletleri KRK açısından en yüksek sağkalım oranlarına sahip ülkerlerden biridir. Birleşik Devletler Ulusal Kanser Enstitüsü tarafından yürütülen SEER programından elde edilen verilere göre KRK tanısıyla tedavi alan tüm hastaların (tüm evreler ve yerleşim yeri birlikte ele alındığında) yaklaşık %61’i 5 yıldan uzun sağkalıma sahiptir [33].
Buna karşılık, daha kısıtlı kaynaklara ve sağlık sistemine sahip Orta-Güney Amerika ve Doğu Avrupa gibi bölgelerde mortalite oranları artmaktadır [31].
1.2.4 Risk Faktörleri — Bazı veriler, bir takım risk faktörlerinin rektum kanserine nazaran kolon kanseri ile daha ilişkili olduğu görüşünü desteklese de [34] burada iki hastalık birlikte ele alınacaktır.
Çevresel ve genetik etmenler KRK gelişimine yatkınlığı artırabilirler [35]. Kalıtımsal şüphe, risk üzerinde en belirgin etkiye sahip olsa da ; KRK’lerin büyük çoğunluğu sporadiktir. Bu risk faktörleri üç gruba ayrılabilir; birinci grup KRK taraması için oldukça yüksek risk oluşturanlar, ikinci grup tarama önerilerini değiştirenler, ve üçüncü grup olarak da düşük veya belirsiz risk oluşturdukları için tarama önerileri üzerine etkisi olmayanlar ele alınabilir.
Halihazırda tarama önerilerini etkileyen — herediter kolon kanser sendromlu ailenin ferdi olmak, bireysel ya da ailesel olarak KRK veya adenom öyküsü olan inflamatuar barsak hastalığı olan hastalar ve abdominal radyasyona maruz kalanlar.
Bu bulgular bir takım özgün kalıtımsal bozukluğun tanımlanmasına öncülük etmişlerdir, bunlardan birçoğu otozomal dominant aktarılırlar ve kolon kanseri gelişimi açısından oldukça yüksek risk taşırlar. Ailesel adenomatöz polipozis (FAP) ve Lynch sendromu (herediter nonpolipozis kolorektal kanser [HNPCC]) en sık ailesel kolon kanser sendromları olmalarına rağmen bu iki sendrom tüm KRK vakalarının ancak %5’ini oluştururlar [36-38].
1.2.4.1 Familyal adenomatöz polipozis — Familyal adenomatöz polipozis (FAP) ve onun varyantları (Gardner's sendromu, Turcot's sendromu, ve attenüe familyal adenomatöz polipozis) kolorektal kanserlerin %1’inden azını oluşturur. Karakteristik FAP’ta, çocukluk çağında çok sayıda kolonik adenom ortaya çıkar. Semptomlar ortalam 16 yaş civarında ortaya çıkmakla birlikte tedavi edilmeyen bireylerin %90’ında ortalama 45 yaşlarında kolon kanseri oluşur. FAP’in attenüe formu da boyutu tam olarak açıklanamamakla birlikte kolon kanseri açısından yüksek risk oluşturur ancak bunlar daha az sayıda adenomla karakterizedir ve kanser tanısı daha geç dönemde, ortalama 54 yaşlarında konur. FAP, 5. Kromozom üzerinde yer alan adenomatöz polipozis koli (APC) genindeki germline mutasyonlar sonucu oluşur. Aynı gen FAP’in attenüe formunda da işin içine girer ancak mutasyon yerleri tamamen farklıdır. Askenaz Yahudi toplumunun %6-8’inde bulunan bir APC gen varyantı
polipozis olmaksızın kolon kanser riskini 1.5-2 kat artırmaktadır [39,40]. Yine de, bu varyantın birinci derece aile yakınlarında bulunması başlı başına riski artırmaz ve bu yüzden klinik önemi kısıtlıdır. 1.2.4.2 MUTYHilişkili polipozis (MAP) — MAP, bir baz eksizyon tamir geni olan mutY homolog (MUTYH)’unda oluşan biallelik germline mutasyonlara bağlı oluşan otozomal resesif geçişli bir sendromdur. MAP fenotipi değişkendir, polipozis fenotipi olarak da kendini gösterebilir ancak burada tipik olarak adenom sayısı 500’den azdır. Baz eksizyon tamir sistemi, oksidatif DNA hasarına bağlı mutasyonları tamir eder. APC geni bu tarz bir hasara karşı oldukça hassastır. Bu nedenle, baz eksizyon tamir sisteminin bozulması APC geninde somatik mutasyonlara yol açar, özellikle Guanin:Sitozin çiftinin Timin:Adenin çiftine dönüşümü gibi, bu da polipozis fenotipi oluşmasına yol açar. Sayıları gittikçe artan çalışmalar göstermektedir ki MUTYH genlerindeki germline mutasyonları, dominant kalıtımı olmayan ailesel KRK sendromlarının önemli kısmından sorumludur ve önemli sayıda biallelik taşıyıcıda polip ile ilişkili olmayan kanser kendini göstermekte, bu da tanı koymayı oldukça güçleştirmektedir. Yeni polipozis genleri (POLE ve POLD1, ve NTHL-ilişkili polipozis [NAP]) sonraki kuşak tarama panellerinin bir parçası haline geldiler ve bunların fenotipleri ile ilgili deneyimlerimiz her geçen gün artarak devam etmektedir.
1.2.4.3 Lynch sendromu — Lynch sendromu veya herediter non-polipozis kolorektal kanser (HNPCC) otozomal dominant geçişli bir sendrom olup tüm kolonik adenokarsinomların yaklaşık %3’ünü kapsar ve FAP’tan çok daha sık görülür. Ailede kuvvetli KRK, endometrium kanseri ve diğer kanserler olması durumunda Lynch sendromundan şüphelenilir. Lynch sendromuna adı, bu sendroma dikkat çekmek için öncü çalışmalar yapan Dr. Henry Lynch’i onurlandırmak amacıyla verilmiştir. Lynch sendromu terimi, DNA yanlış eşleşme (mismatch) tamir genlerinden (en sık hMLH1, hMSH2, hMSH6, veya PMS2) birindeki hatanın yol açtığı, kalıtımsal olarak hastalığa yatkın aileler için ayrılmıştır. Kural olarak Lynch sendromlu hastaların mismatch tamir (MMR) geninin bir allelinde germline mutasyonu vardır, ikinci allel ise kolorektal kanserde; somatik mutasyon, heterozigosite kaybı veya promoter
hipermetilasyonu ile epigenetik sessizleşme gibi mekanizmalarla somatik olarak inaktif hale gelir. Sonuç olarak; Lynch sendomuna bağlı KRK’ler bozulmuş DNA yanlış eşleşme tamirine sahiptir, mutasyona yatkınlığı vardır ve mikrosatellit karasızlığa sahiptir. Lynch sendromlu hastalarda gelişen kolorektal tümörler erken yaşta ortaya çıkar ve daha çok sağ yerleşimlidir. Kanser tanı anında ortalama yaş 48 olmakla birlikte bazı hastalarda 20’li yaşlarda da kanser görülebilir. İlk lezyonların neredeyse %70’i splenik fleksuranın proksimalinden köken alır, ve yaklaşık %10’unda senkron (iki veya daha fazla farklı tümörün eş zamanlı ortaya çıkması) veya metakron (kesin tanı anından en az 6 sonra anastomoz dışı bir alandan yeni tümör oluşması) tümör vardır. Segmental rezeksiyon yapılan hastalarda metakron tümör oluşmas olasılığı yüksektir, 382 gen taşıyıcı hastada yapılan bir
çalışmada, primer rezeksiyon sonrasında 10 yılda %16 olan risk 30 yılda %62’ye çıkmaktadır [41]. Lynch sendromunda kolon dışı kanserler özellikle endometrium kanseri oldukça sık görülür, öyle ki bazı ailelerde mutasyon taşıyan kadın bireylerde %60’a varan oranlarda görülebilir. Neoplazm gelişmesi açısından risk altındaki diğer bölgeler; over, mide, ince barsak, hepatobiliyer sistem, beyin, renal pelvis ve üreter ve daha sık meme ve prostattır.
MLH1 veya MLH2 taşıyıcılarında tahmini kolon ve endometrium kanseri sıklığı sırasıyla %80’den fazla ve %40 olarak düşünülmektedir. Fakat bu oranlar gen testi sonucuna göre seçilmiş ailelerin verileri üzerinden çıkarıldığı için burada yanlılıktan söz edilebilir. Toplum bazlı yeni serilerden elde edilen veriler önceki tahminlerin yarısı kadar penetranstan söz etmekte ve 30-39 yaşları
arasındaki MSH6 veya MSH2 mutasyon taşıyıcılarının en yüksek risk altında olduğunu
göstermektedir. Buradan yola çıkarak bu sendromda en riskli dönemin 50’li yaşların ortası olduğu görülmektedir [41]. MSH6 ve PMS2 taşıyıcıları için penetrans tahminleri daha da belirsizdir; bu nedenle bu tip genetik mutasyonları taşıyan aileleri, aile öykülerini sorgulayarak tanımlamak daha da güçtür. MSH6 taşıyıcılarının endometrium kanserine yatkınlığı vardır.
1.2.4.4 Sporadik kolorektal kanserler veya adenomatöz poliplerde kişisel geçmiş veya aile öyküsü — KRK veya kolonda adenomatöz polip öyküsü olan hastalar gelecekte kolon kanseri gelişimi açısından risk altındadır. Tek odak KRK nedeniyle rezeksiyon yapılan hastalarda postop ilk 5 yılda metakron kanser gelişme riski %1.5-3 arasındadır. Büyük (>1 cm) adenomatöz polip, villöz veya tübülövillöz histoloji ve/veya yüksek dereceli displazi ile birliktelik de KRK riskini artırmaktadır. Çoklu lezyonlarda risk daha da artmaktadır [42]. Bu tip hastalarda göreceli risk yaklaşık %3.5 ile %6.5 arasında
değişmektedir. Diğer yandan, bir ya da iki adet küçük (<1 cm) tübüler adenomu olan hasta gruplarında metakron KRK riski gerçek anlamda artış göstermez [43].
Genetik predispozisyonu tanımlanmış bir sendromla birlikte olmasa dahi aile öyküsü de önemli bir risk faktörüdür. Kolorektal kanserden etkilenmiş tek bir birinci derece yakını (ebeveyn, kardeş ya da çocuk) olan kişiler genel topluma göre 2 kat daha fazla risk altındadırlar [44]. Eğer bir kişide ailenin aynı tarafındaki iki adet birinci derece yakınında kolon kanseri gelişirse veya indeks vaka 50 yaş altında tanı alırsa risk daha da artar. Genel görüşe göre aile fertlerinde adenomatöz polip gelişen hastalar adenom veya kanser açısından artmış riske sahiptirler [44-47]. Birleşik Devletlerde
yayınlanan bazı rehberlerde ailesinde 60 yaşından önce veya yaşa bakmaksızın iki adet birinci derece yakınında adenom öyküsü olan kişilere erken tarama (40 yaş) önerilmektedir [48-50], aksine diğerleri sadece akrabalarında komplike adenomu olanlara erken tarama önermekteler [51]. Diğer ülkelerdeki rehberler (örneğin Kanada ve Avusturalya) akrabalarında adenomu olanlara tarama önermez, sadece multipl polipozis sendromlu olanlara önerir [52,53]. Hong Kong’tan bir seri, akrabalarında komplike adenomu olan hastalarda riskin arttığını belirtmişler ve gelecekte hazırlanacak olan rehberlerde en azından bu grup akrabaların kolonoskopik taramaya daha sık girmesi gerektiğinin eklenebileceği yönünde görüş bildirmişler [54].
Yakın akrabalarında adenom olan hastalara tarama önerilen ülkelerde, adenomatöz polip nedeni ile ailesel kolorektal kanser riski artan hastaların komplike adenom (>1 cm, yüksek dereceli displazi veya villöz komponent) yönünden yeterince araştırılmadığı ve bunların ortalama risk taşıyan hasta gibi tarandığı (tablo 1) kanaatindeyiz. Birinci derece yakınında komplike adenom öyküsü olan bireyler, ailede kolorektal kanser öyküsü olan bireyler gibi taranmalıdırlar.
1.2.4.5 İnflamatuvar barsak hastalığı
1.2.4.5.1 Ülseratif kolit — Kronik ülseratif kolit ile kolonik neoplazi arasında iyi ortaya konmuş bir ilişki vardır. Hastalığın yaygınlığı, süresi ve hastalık aktivitesi esas belirleyicilerdir. Hastalığın proktit veya proktosigmoidit şeklinde ilerlediği sınırlı hastalıkla kanser riski artmazken, sol kolona sınırlı hastalıkta risk genel popülasyona göre 3 kat, pankolitte ise 5 ila 15 kat arası artmaktadır [55]. İnflamatuvar kolite yönelik bir takım tedavilerin KRK riskini azalttığına yönelik kanıtlar mevcuttur ve sessiz hastalığın kronik aktif hastalıktan daha fazla risk taşıdığı da gösterilmiştir, bu nedenle takip aralığının sessiz hastalıkta uzatılması literatürle uyumlu görünmektedir [56]. 10 ila 20 yıl arası hastalığı olan kişiler için kolon kanser insidansı tahmini yıllık %0.5, takip eden yıllarda da %1’dir. Birçok çalışmada ülseratif kolit ile sklerozan kolanjit birlikteliğinin görüldüğü hastlarda kanser riskinin daha da fazla olduğu belirtilmiş. Diğer çalışmalarda ise psödopolip varlığının özellikle de büyük ve kompleks olanlarının bağımsız bir risk faktörü olduğunu tanımlamışlar. Darlıklar her zaman malignite şüphesi uyandırmış. Kolon kanser riski, pankolit tanısı konulmasından yaklaşık 8-10 yıl sonra başlamaktadır. Sol kolona sınırlı kolitte ise bu süre 15-20 yılı bulmaktadır. Hastalık süresi ve aktif inflamasyon süresi uzadıkça kanser gelişme riski artmakta, pankolitli hastalarda hastalığın 4. dekadında risk %30’lara kadar yükselmektedir.
1.2.4.5.2 Crohn hastalığı — Her ne kadar daha az veri olsa da, Crohn hastalığına bağlı pankolit durumunda risk ülseratif kolittekine benzerdir, fakat veriler daha az tutarlıdır. Kolon tutulumunun kısıtlı olduğu durumlarda uzman görüşleri değişkendir, fakat rehberlerin çoğunda kolonik mukozanın 1/3’ü veya fazlasının tutulduğu durumlarda gözetim önerilir.
1.2.4.6 Abdominal radyasyon —Çocukluk döneminde malignite nedeni ile batın bölgesine radyasyon almış olan yetişkinler gastrointestinal neoplaziler açısından belirgin olarak artmış riske sahiptirler. Bu gastrointestinal neoplazilerin de büyük çoğunluğunu kolorektal kanserler oluşturur [57,58]. Children's Oncology rehberleri, çocukluk döneminde 30 gy ve üzeri abdominal radyasyon alan kişilerin 5 yılda kolonoskopik tarama yaptırmasını, taramaya ise radyasyon verilmesini takiben 10 yıl sonra veya 35 yaşında başlanmasını önermişlerdir, bundan sonrasının geç olacağını bildirmişlerdir [59].
Prostat kanseri nedeni ile radyoterapi öyküsünün, artmış rektum kanser riski ile ilişkili olduğu iki geniş çaplı çalışmada belirlenmiştir [60,61]. Riskin boyutunun, ailede adenom öyküsü olan
bireylerle aşağı yukarı benzer olduğu gözlemlenmiştir. Bu tip kanserler adenomdan kansere doğru bir süreçten geçmekteyse de bu tip hastalarda tarama sıklığının artırılmasının kanser tanısı oranlarını artırdığı ve sonuçları iyileştirdiği açık değildir. Çocukluk çağı kanseri atlatan yetişkinlerin aksine, bu gruba tarama sıklığının artırılması önerilmez.
1.2.5.1 Irk ve cinsiyet — Birleşik Devletler içindeki etnik gruplar içerisinde en yüksek KRK oranları Afroamerikalılar’dadır. Afroamerikalılar’da mortalite oranları beyazlarda olduğundan %20 fazladır [23]. Ek olarak, Afroamerikalılar’da KRK daha genç yaşta ortaya çıkar ve 50 yaş altı Afroamerikalı
bireylerde KRK sıklığı fazladır. Ayrıca KRK ve adenomların bu grupta daha proksimal dağılım eğilimi vardır. Fakat bu ırksal farklılıkların biyolojik mi olduğu yoksa Birleşik Devletler’deki Afroamerikalılar’ın tarama ve polipektomiye ulaşım oranın düşük olması ile mi ilişkili olduğu net değildir.Hem American College of Gastroenterology hem de American Society for Gastrointestinal Endoscopy,
Afroamerkalılar için KRK taramasının 45 yaşında başlamasını ve tercih edilmesi gereken testin kolonoskopi olması gerektiğini önermektedirler [51,62]. Buna karşın US Preventive Services Task Force ve Multisociety Task Force’u da içeren diğer ulusal rehberlerde, ırk veya etnik yapı
doğrultusunda bir tarama önerisi bulunmamaktadır [63,64].
Kolorektal kansere bağlı mortalite erkeklerde kadınlara göre %25 daha yüksektir ve kadınlarda özellikle postmenopozal dönemde olanlarda hem adenomlar hem de KRK daha proksimal dağılımlı ortaya çıkar [65] Hiçbir büyük Birleşik Devletler kurumu cinsiyete göre tarama önerisinde
bulunmamıştır, ancak bazı yazarlar bu konunun tartışılmasını önermişlerdir [66], ve fleksibl sigmoidoskopinin kadınlarda tarama açısından yetersiz kalacağını belirtmişlerdir [65].
1.2.5.2 Akromegali — Birçok çalışmada, akromegali ile birlikte kolonik adenomlar ve kolorektal
kanserin her ikisinin de sıklığında artış olduğu gösterilmiştir [67,68]. Bu durum kontrol altına alınmamış hastalıkta daha da belirgindir. Acromegaly Consensus Group tarafından yayınlanan rehberde, erken tanı ve premalign kolonik poliplerin tanı anında tedavisi için erken kolonoskopik tarama önerilmektedir [69].
1.2.5.3 Böbrek nakli — Böbrek nakli, uzun süren immünsüpresyon ile ilişkili olduğu için, artmış kolorektal kanser riski ile bağlantılı bulunmuştur [70,71]. Genellikle, böbrek nakilli hastaların kanser riski, nakil olmamış 20-30 yaşlarındaki yetişkinlerle benzerdir [71].
Bazı enstitüler böbrek nakilli hastaların taramasına 40 yaşında veya nakilden 5 yıl sonra
başlamaktadırlar. Bununla birlikte çoğu böbrek nakli hastasının kolorektal kansere yönelik tarama kararı alınırken göz önünde bulundurulması gereken yandaş problemleri mevcuttur.
1.2.6 Tarama önerilerini etkilemeyen risk faktörleri — KRK riskini artırdığı kesin olmayan çok sayıda klinik, çevresel ve yaşamsal faktörler bulunmaktadır. Bunların birçoğuna gözlemsel
çalışmalarda sürekli olarak yer verilmiş olmasına rağmen bu faktörlerin KRK’ler ile nedensel ilişkileri çoğu zaman kanıtlanamamıştır.
1.2.6.1 Obezite — Obezite kolorektal kanser için bir risk faktörüdür. 13 çalışmanın ele alındığı bir sistematik derleme ve metaanalizde erken yetişkinlikte ve orta yaşlarda kilo alımı ılımlı fakat belirgin olarak KRK riskini artırmaktadır (hazard ratio [HR] 1.23, 95% CI 1.14-1.34) [72]. Orta yaş sonrası kilo alımı ile ilgili risk oranı (hazard ratio) düşüktür ancak hala istatistiksel olarak anlamlıdır (HR 1.15, 95% CI 1.08-1.24). Risk en yüksek kilodaki grupta en fazladır. Obezite KRK’e bağlı ölümleri de
artırmaktadır.
1.2.6.2 Diabetes mellitus ve insülin direnci — Artan sayıda kanıtlar diyabetin KRK riskini artırdığı yönündedir [73-82]. 14 çalışmayı kapsayan bir metaanalizde (6 vaka-kontrol ve 8 kohort), diyabetik hastalardaki kolon kanser riskinin diyabetik olmayanlara kıyasla %38 daha yüksek olduğu saptanmıştır (rölatif risk [RR] 1.38, 95% CI 1.26-1.51), ve rektum kanserinde ise bu oran diyabetiklerde %20 daha fazladır (RR 1.20, 95% CI 1.09-1.31) [80]. Analizler sigara, obezite ve fiziksel aktiviteyi değerlendiren çalışmalarla kısıtlansa dahi oranlar korunmaktadır. Yaş gibi diğer faktörler göz önüne alındığında dahi bu düzeyde bir risk artışı, tarama önerilerini etkileme açısından yeterli görülmemiştir.
Diyabetin kolorektal kanser ile ilişkisini açıklayacak olası nedenlerden biri hiperinsülinemidir. Çünkü insülin, kolonik mukoza hücrelerini ve tümör hücrelerini uyaran önemli bir büyüme faktörüdür [83-85]. İnsülin-benzeri büyüme faktörü (IGF-I) ve IGF bağlayıcı protein-3 (IGFBP-3)’ün plazma konsantrasyonları, KRK riskinin değerlendirildiği 14,916 erkek hastanın takip edildiği bir kohort çalışmada ileriye dönük kaydedilmiştir [86]. Yüksek IGF-I seviyesine sahip hastaların düşük olanlara nazaran KRK gelişimi açısından daha riskli oldukları gösterilmiştir (RR 2.51). Hastalık riskini
non-metastatik KRK hastalarının değerlendirildiği bir kohort çalışmada, tip 2 diyabeti olan hastaların diyabetik olmayanlara göre belirgin olarak yüksek kanser spesifik mortaliteye sahip oldukları saptanmıştır [87]. Bu birlikteliğin insülin seviyesi ile ilişkisi yoktur çünkü insülin kullanımının KRK’e bağlı mortaliteyi etkilemediği görülmüştür.
1.2.6.3 Kırmızı et ve işlenmiş gıda — Bu konudaki veriler yeterince tutarlı olmasa da, kırmızı et ve işlenmiş gıdaların uzun süreli kullanımının KRK riskini ve özellikle de sol yerleşimli tümörleri artırdığı düşünülmektedir [89-93]. Yüksek dereceli pişirme teknikleri (barbekü, kızartma gibi), proteinlerden poliaromatik hidrokarbonlar ve diğer karsinojenlerin oluşumuna sebep olarak risk oluşturmaktadırlar. Yağsız kırmızı et daha az risk ile ilişkilidir [94].
2015 yılında Dünya Sağlık Örgütü’nün Uluslarası Kanser Araştırma Kurumu, kırmızı et ve işlenmiş gıda tüketimi ile kolorektal kanser ilişkisini açıklayan kanıtları yayınlamıştır [95]. 18 kohort çalışmadan 12’si ve 9 vaka kontrol çalışmasından 6’sı işlenmiş gıda tüketimi ile KRK arasında ilişki saptamışlar; buna paralel olarak 14 kohort çalışmadan 7si ve15 vaka kontrol çalışmasından 7’si kırmızı et tüketimi ile KRK arasında pozitif ilişki saptamışlardır. 10 kohort çalışmanın metaanalizinde et tüketimi ile KRK arasında istatistiksel olarak anlamlı doz yanıtlı ilişki saptanmış olup, günlük 100 gr kırmızı et tüketiminde riskin %17 arttığı (95%CI 1.05-1.31), günlük 50 gr işlenmiş gıda tüketiminde de riskin %18 arttığı (95% CI 1.10-1.28) saptanmıştır. Çok miktarda veri ve farklı topluluklarda yapılan çalışmalarda KRK ve işlenmiş gıda tüketimi arasında sıkı bir ilişki olmasına dayanarak, taraflılık (bias) ve çelişkinin bu durumu açıklayamayacağı düşünülmüştür. Çalışma grubunun büyük çoğunluğu, insanların işlenmiş gıdaları (sosis, pastırma, jambon, kurutulmuş et, konserve et ve diğer tütsülenmiş, tuzlanmış, fermante edilmiş etler) grup 1 karsinojenler olarak sınıflamak için yeterli kanıta sahip olduğunu ve bu durumun işlenmiş gıdaları asbest, sigara ve alkol ile aynı risk kategorisine (her ne kadar ortaya çıkan risk benzer olmasa da) yerleştirdiğinde hem fikirlerdir. Kırmızı et tüketiminde ise şans, taraflılık ve çelişki aynı oranda dışlanamamaktadır. Bugüne kadar yapılan yüksek kaliteli
çalışmalarda açık bir ilişki gösterilememiştir çünkü çelişkiyi ortadan kaldırmak için beslenme ve yaşam tarzına bağlı diğer faktörleri dışlamak oldukça zordur. Yine de çalışma grubu kırmızı et (sığır, domuz, kuzu, dana, koyun, at, keçi vb.) tüketimi ile kanser oluşumu arasında sınırlı kanıtlar olduğu sonucuna varmaktadırlar ve bu gıdaları grup 2A karsinojenler (büyük olasılıkla ilişkili) sınıfına sokmaktadırlar. Bu sonuçlar tamamen gözlemsel çalışmalar üzerine kurulmuştur. Şunu önemle belirtmek gerekir ki en azından iki randomize kontrollü çalışmanın sonuçları kırmızı ya da işlenmiş gıdaların kolorektal neoplazi riskini artırdığı hipoteziyle tutarlı değildir [96]. Örneğin, Women's Health Initiative’in yaklaşık 50,000 kadın üzerinde yaptığı araştırmada, 8 yıllık takip süreci sonunda hayvansal yağ tüketiminin azaltılmasının KRK riskini azalttığı gösterilememiştir [97]. Dahası bazı veriler işlenmiş et tüketimi ve KRK riski ilişkisinin kalıtımsal yatkınlık ile değişebileceğini göstermiştir [98]. Bu doğrultuda işlenmiş gıda tüketiminin KRK gelişimi açısından riski az da olsa artırdığı, bu riskin sadece günlük düzenli tüketimle olabileceği bununla birlikte tüm bireylerin aynı risk altında olup olmadığı net değildir. Biz, aşırı olmayan kırmızı veya işlenmiş et tüketiminin (haftada bir ya da iki kez), sağlıklı ve dengeli bir diyetin önemli bir parçası olduğunu düşünüyoruz.
1.2.6.4 Sigara — Sigara içiciliği kolorektal kansere bağlı artmış insidans ve mortalite ile ilişkilidir. 106 gözlemsel çalışmanın metaanalizinde, sigara içicilerinin KRK geliştirme riskinin hiç içmeyenlere göre arttığı gösterilmiştir (rölatif risk [RR] 1.18, 95% CI 1.11-1.25) [99]. KRK’e bağlı ölüm oranları da sigara içenlerde yüksektir (RR 1.25, 95% CI 1.14-1.37). Hem insidans hem mortalite açısından rektum kanseri ile birliktelik kolon karserine göre daha kuvvetlidir.
Sigara içiciliği aynı zamanda tüm kolon polip tipleri için esaslı bir risk faktörüdür. Adenomatöz polipler için, komplike olanlarda (büyük ve displazi içeren) risk çok daha fazladır [100]. Sigara aynı zamanda hiperplastik ve adenomatöz tipleri de içeren kolonun saplı polipleri için de majör bir risk faktörüdür [101,102]. Ek olarak sigara Lynch sendromlu (herediter nonpolipozis kolorektal kanser) [103].Tüm bu nedenlerden dolayı KRK’den kurtulmayı başaranların sigarayı bırakma konusunda kuvvetle ısrar edilmelidir.
1.2.6.5 Alkol — Alkol tüketiminin KRK riskini artırdığı çalışmalarda gösterilmiştir. 27 kohort ve 34 vaka kontrol çalışmasının metaanalizinde, hiç içmeyenlerle karşılaştırıldığında orta seviye içicilerde (günde 2-3 kadeh, summary relative risk [RR] 1.21, 95% CI 1.13-1.28) ve ağır içicilerde (günde ≥4 kadeh, RR 1.52, 95% CI 1.27-1.81) KRK riskinde belirgin artış saptanmıştır, hafif içicilerde (günde ≤1 kadeh, RR 1.00, 95% CI 0.95-1.05) ise risk artışı saptanmamıştır [104]. Sonuçlar geçmiş analizlerle tutarlıdır [104,105]. Bununla birlikte geçmiş çalışmaların aksine doz yanıt analizleri, hafif içicilerde (günlük 10 gr
etanol alımını takiben RR 1.07 [95% CI 1.04-1.10]) dahi %7’lik belirgin bir risk artışı olduğunu göstermektedir.Risk artışı folatın alkol tarafından emiliminin engellenmesi ve azalmış folat alımına bağlı olabilir [105,106].
1.2.6.6 Androjen baskılama tedavisi kullanımı — Surveillance, Epidemiology, and End Results Reporting (SEER)/Medicare veritabanına kayıtlı, 67 yaş üstü prostat kanserli 107,859 erkek hastanın değerlendirildiği bir çalışmada uzun süreli androjen baskılama tedavisinin (ADT) KRK riskini de artırdığını saptamışlar [109]. Gonadotropin-releasing hormon (GnRH) agonisti veya orşektomi ile tedavi edilen erkeklerin KRK gelişimi açısından yüksek riskli oldukları ve tedavi süresi uzadıkça riskin arttığı saptanmış. ADT almayan hastalarla karşılaştırıldığında, 25 ay ve daha fazla GnRH agonisti kullanımı ile KRK birlikteliği için risk oranı (HR) 1.31 (95% CI 1.12 to 1.53), orşektomi için ise 1.37 (95% CI 1.14-1.66) idi. Altta yatan mekanizmalar net olmamakla birlikte, ADT’ye bağlı insülin direncinin olası katkısından şüphelenilmektedir [110]. Bu risk tahminleri tarama önerilerinde bulunan rehberlerin ilgisinden uzaktır.
1.2.6.7 Kolesistektomi — Kolesistektomi ve sağ kolon kanseri arasındaki ilişki bazı çalışmalarda tanımlanmıştır. Örneğin kolesistektomi sonrası 33 yıl takip edilen 278,460 hastanın değerlendirildiği bir çalışmada, kolesistekomi geçiren hastalarda sağ kolon kanseri riskinde ılımlı artış saptanmıştır
(standardize insidans oranı 1.16), fakat bu durum distal kolon kanserleri için geçerli değildir [111]. Çok sayıda metaanaliz proksimal kolon kanseri ile olan birlikteliği doğrulamıştır [112,113], yine de aksi yönde veriler de mevcuttur [114,115]. Mekanizma olarak kolesistektomi sonrası kolondaki safra asidi döngüsündeki değişimler suçlanmaktadır [116-118].
1.2.6.8 Diğer risk faktörleri — Çok sayıda diğer risk faktörleri çalışılmıştır;
Koroner arter hastalığının artmış KRK riski ve komplike adenomlarla ilişkili olduğu öne sürülmüştür [119]. Altta yatan mekanizma net olmamakla birlikte ortak risk faktörleri suçlanmaktadır.
Radikal mesane cerrahisi sonrası üreterokolik anastomozların, üreterik stomaya yakın bölgede neoplazi gelişimi açısından artmış risk oluşturduğu bildirilmiştir [120].
BRCA gen mutasyonları ve KRK arasındaki biyolojik ilişki net değildir [121]. Yine de bazı çalışmalarda BRCA1 mutasyon taşıyıcalarında kolon kanser riskinin iki kat arttığı bildirilmiştir
[122-124], diğer toplum bazlı serilerde bu tip bir ilişkiyi destekleyen veriler yayınlanmamıştır [125,126]. Eğer bir risk artışı var ise bu çok düşük veya belli taşıyıcı gruplarıyla sınırlı olmalıdır.
Bir kohort çalışmasında, endometrium kanserli 50 yaş ve altı bayanların KRK gelişimi açısından normal popülasyona göre 4 veya 5 kat daha riskli oldukları saptanmıştır [127]. Buna sonuç önceki çalışmalarla tutarsızlık göstermektedir ve bu çalışmada Lynch sendromunun analizdeki katkısı belirtilmemiştir, sadece genç yaşta ortaya çıkan endometrium kanserinde Lynch sendromunu ekarte etmek için tanı anında kolonoskopik tarama yapılması ve Lynch sendromunun diğer komponentleri açısından da tarama yapılması önerilmiştir.
Birçok bakteri ve viral ajanlar (Streptococcus bovis, Helicobacter pylori, JC virus, human papilloma virus [HPV], Fusobacterium, patolojik E. Coli türleri , ve barsak flora bakterilerinin azalması gibi) KRK açısından risk faktörü olarak suçlanmıştır [128-135]. H. pylori enfeksiyonu ile kolorektal polipler ve kolorektal kanser arasında ilişki tanımlanmıştır ancak bu konu hala tartışmalıdır [128,136,137]. JC virüs enfeksiyonu ile KRK’i ilişkilendiren veriler karışıktır ve kesin bir sonuca varılamamıştır [128]. S. bovis, özellikle de S. gallolyticus alt tipi ile kolonik neoplazi ilişkisi iyi
tanımlanmıştır [138], ancak bunu bir risk faktörü olmaktan çok bir sonuç olarak düşünmek daha doğru olacaktır.
1.2.7 Koruyucu Faktörler — Çalışmalarda KRK riskini azaltan birçok faktör bildirilmiştir [139]. Bunlar içerisinde günlük fiziksel aktivite, diyete bağlı faktörler, düzenli aspirin veya nonsteroid antiinflamatuar ilaçların (NSAID) kullanımı ve postmenopozal kadınlarda hormon replasman tedavisi bulunmaktadır. Bu faktörlerden hiçbirinin KRK tarama önerilerine etkisi olmamıştır.
1.2.7.1 Fiziksel aktivite — Hatırı sayılır miktarda gözlemsel veriler sonucunda ister mesleki ister boş zamanlarda yapılan sıradan fiziksel aktivitenin kolorektal kansere karşı koruyucu olduğu tahmin edilmektedir [140,141]. 21 çalışmanın metaanalizinde, en yüksek ve en düşük seviyede aktivite yapan
yetişkinler karşılaştırıldığında proksimal kolon kanseri riskinde %27’lik (rölatif risk [RR] 0.73, 95% CI 0.66-0.81) [141], distal kolon kanserinde ise %26’lık (RR 0.74, 95% CI 0.68-0.80) belirgin bir azalma olduğu gözlenmiştir. Fiziksel aktivitenin koruyuculuğu ile ilgili altta yatan mekanizma bilinmemekte olup, bu yönde bir çalışma da bulunmamaktadır.
1.2.7.2 Diyet — Birçok epidemiyolojik çalışma meyve ve sebze ağırlıklı beslenme ile kolorektal kanserden korunma arasında ilişki olduğunu göstermiştir [142-144]. Düşük miktarda meyve ve sebze tüketen grup ile yüksek miktarda tüketen grup arasındaki rölatif kolorektal kanser riski yaklaşık 0.5’tir [144]. Bununla birlikte aksi yönde veriler de yayınlanmıştır. Gıda tüketimi ve kolorektal kanser ilişkisi, geniş hasta gruplu iki çalışma birleştirilerek değerlendirilmiştir [145]. Bu analizde, vitamin desteği ya da sigara alışkanlıklarından bağımsız olarak meyve, sebze ya da ikisinin birlikte tüketilmesi ile kolon ve rektum kanseri insidansı arasında anlamlı birliktelik olmadığı gözlenmiştir. Önceki çalışmayı da içeren 14 kohort çalışmanın birlikte ele alındığı bir analizde günde 800 gr ve daha fazla meyve ve sebze tüketenler günde 200 gr ve daha az tüketenler ile karşılaştırılmış, distal kolon kanseri için riskin azaldığı (RR 0.74) ancak proksimal kanser için riskin değişmediği gözlenmiştir [146]. Öte yandan daha sonra yapılan 19 kohort çalışmanın metaanalizinde, en yüksek ve en az tüketim yapan gruplar
karşılaştırıldığında meyve ve sebze tüketiminin zayıf koruyucu etkisinden bahsedilebileceği (RR 0.92, 95% CI 0.86- 0.99) ve bu ilişkinin distal kolon kanserine sınırlı olduğu gözlenmiştir [147]. Risk azaltımı için eşik değer 100 gr/gün olup, daha yüksek tüketimin daha az faydasının olduğu görülmüştür. Ortalama bir elma 200 gr’dan ağırdır. Bu veriden yola çıkarak meyve ve sebze tüketimini artırmanın, dengeli beslenen bireylerde faydasının az olacağı yönündedir. Vejetaryen olmayanlarla
kıyaslandığında, vejetaryen diyet modelinin belirgin derecede azalmış KRK riski ile ilişkili olduğu, bu etkinin özellikle pesko-vejetaryenlerde daha belirgin olduğu görülmüştür [148].
1.2.7.3 Lif — Çok sayıda laboratuvar, beslenme ve epidemiyolojik çalışmalar diyetle tüketilen lifin KRK patogenezindeki rolünü ortaya koymuştur [149]. Bununla birlikte, hangi tip ve ne miktarda lifin adenom ve kansere karşı koruyucu olduğu hala belirsizliği korumaktadır çünkü bugüne kadar yapılan
epidemiyolojik ve randomize çalışmaların sonuçları birbiriyle çelişmektedir. 5 geniş katılımlı
epidemiyolojik çalışmada yüksek düzeyde lif tüketiminin adenom ve KRK riskini azalttığı gözlenmiştir [150-154]. Diğer yandan başka bir çalışmada lif tüketimi ile KRK ve adenom riski arasında herhangi bir ilişki saptanmamıştır [155]. Benzer olarak başka bir çalışmada da az yağ, artmış lif ve sebze ve meyve yönünden zengin beslenmenin KRK insidansı üzerinde koruyucu etkisi olmadığından bahsedilmektedir [97]. 725,628 erkek ve kadınının 6 ila 20 yıl arası takip edildiği 13 prospektif kohort çalışmanın
analizinde lif tüketiminin KRK riski ile ters yönde ilişkisi olduğu ancak diyete ilişkin diğer faktörlerle birlikte değerlendirildiğinde bu ilişkinin devam etmediği gözlenmiştir [156]. Dünya Kanser Araştırma Örgütü tarafından finanse edilen bir metaanalizde günlük lif tüketimindeki her 10 gr artışta, kolorektal kanser riskinde %10’luk azalma gözlenmektedir [157,158]. Faklı gıda gruplarının etkileri arasında da fark vardır. Tahıllardan elde edilen lif KRK riskini azaltırken, sebze,meyve ve baklagillerdeki liflerin koruyucu etkisi yoktur. Bu sonuç daha sonra European Prospective Investigation into Cancer and nutrition (EPIC) kontrolünde yapılan vaka kontrol çalışması ile kısmen de olsa desteklenmektedir. Tahıl bazlı lif tüketimi distal kolon kanseri riskini azaltmakla birlikte genel KRK riski ile ilişkisi saptanmamıştır [159].
Biri ABD diğeri Avustralya’da yapılan iki randomize kontrollü çalışmada, lif desteğinin kolorektal adenom gelişimi üzerinde koruyucu etkisinin olmadığını göstermiştir [94,160,161].
Toplam 4349 hasta içeren 5 ayrı çalışmanın sistematik derlemesinde, 2 ila 4 yıllık takiplerde artmış lif tüketiminin adenömatöz polip gelişimini azalttığına dair anlamlı bir kanıta rastlanmamıştır [162].
Dünya Kanser Araştırma Fonu’nun meta-analizinde lif çeşidinin de önemli bir rol oynadığı belirlenmiştir [153,163]. Buna ek olarak Avustralya çalışmasında işlenmemiş buğdaydan elde edilen lifin, tahıldan elde edilen life göre komplike adenom gelişimini belirgin şekilde azalttığı gözlenmiş [94]. Fakat koruyuculuk derecesini belirleyen herhangi bir prospektif çalışma bulunmamaktadır.
1.2.7.4 Dayanıklı nişasta — İnce barsakta sindirilmeyip kolona geçerek burada fermantasyon sonucu orta zincirli yağ asitlerine dönüşen nişastalar, dayanıklı nişasta olarak adlandırılır. Bu yağ aitlerinden biri olan butirat’ın kolonda antineoplastik özellikleri vardır [165]. Başlarda bu araştırmacıları dayanıklı nişastanın kanser önleyici ajan olarak kullanılabileceği yönünde umutlandırsa da (Novelose, günlük 30 gr), herediter non-polipozis kolorektal kanserli (HNPCC, Lynch sendromu) hastalarda yapılan bir
çalışmada adenom ve kanser oluşumu üzerine herhangi bir etkisinin olmadığı anlaşılmıştır [166,167]. Kolonda yüksek seviyede bütirat oluşumu sağlayan diğer dayanıklı nişastalar ile ilgili çalışmalar devam etmektedir.
1.2.7.5 Folik asit ve folat — Folat gıdalardaki doğal vitamin formu olup, folik asit ise gıda takviyeleri ve desteklerinde bulunan sentetik formdur. Biyokimyasal yolaklar göz önüne alındığında ikisinin eşdeğer olmadığı ve farklı in vitro etkileri olduğu görülmektedir. İnsan ve hayvan çalışmalarından elde edilen veriler folat’ın, kolonu da içeren birçok dokuda kanser oluşumunu engellediğini göstermiştir [168]. Yine de ne folat’ın ne de folik asitin kolorektal kanser üzerindeki koruyucu etkisi belirsizdir. Aksine folik asit desteğinin kolon kanseri riskini artırabileceği ihtimali ileri sürülmektedir. Bununla ilgili literatür verisi şu şekildedir; Nurses' Health Study and the Health Professionals çalışmasına ait iki geniş kapsamlı kohort verilerinin birlikte analizi sonucunda folik asit desteğinin koruyucu etkilerine dair gözlemsel kanıtlar elde edilmiştir [169]. Kolorektal kanser tanısından 12 ila 16 yıl önce folat alımı ile düşük KRK riski arasında ilişki saptanmıştır (RR 0.69; 95% CI 0.51-0.94, günlük ≥800 mcg folat alanlar ile <250 mcg alanlar karşılaştırıldığında), fakat daha yakın geçmiş için böyle bir koruyuculuk söz konusu değildir. Aksine, tanıdan 4 ila 8 yıl öncesinden başlayan folik asit desteğinin kolorektal adenom riskini azalttığı gözlenmiştir (OR 0.68; 95% CI 0.60-0.78 günlük ≥800 mcg folat alanlar ile <250 mcg alanlar karşılaştırıldığında). Tüm bu gözlemsel veriler folik asit desteğinin adenom oluşumu öncesinde faydalı olduğunu ancak devamında aynı faydanın söz konusu olmadığını tahmin etmektedir.
Bu verilerin aksine, kolonik adenomu olan hastaları inceleyen en az iki kontrollü çalışmada folik asit desteğinin tekrarlayan adenom riskini azaltmadığı gözlenmiştir [170,171]. Dahası, başka bir çalışmada, folik asit desteğinin 3 veya daha fazla adenom gelişim riskini artırdığı; bu bakımdan folik asit desteğinin özellikle kolonik neoplaziler açısından yatkınlığı olan yetişkinlerde adenom oluşumu açısından faydadan çok zararı olabileceği tahmin edilmektedir [170]. Diğer çalışmalarda kan folik asit düzeyi yükseliği ile artmış kolorektal neoplazi riski belirlenmemiştir [147,172,173].
1.2.7.6 Vitamin B6 (piridoksin) — Mevcut veriler yüksek B6 vitamini alımı ile azalmış kolorektal kanser riski arasında tutarlı bir ilişki olduğunu göstermektedir. Prospektif çalışmaların meta-analizinde, kolorektal kanser için en fazla B6 vitamini alan ve kan piridoksal 5'-fosfat (B6 vitamini aktif formu) düzeyi en yüksek olan grup ile en düşük olan grup arasında ortalama risk sırasıyla 0.90 (95% CI 0.75-1.07) ve 0.52 (95% CI 0.38-0.71) idi [174]. Heterojenite nedeniyle bir çalışma değerlendirme dışı bırakıldığında, B6 vitamininin kolorektal kanser riskini azalttığı istatistiksel olarak anlamlıdır (ortak RR 0.80, 95% CI 0.69-0.92).
1.2.7.7 Kalsiyum ve süt ürünleri — Bir başka koruyucu faktör adayı da kalsiyum desteğidir [175-182]. En az 3 kontrollü çalışmada kalsiyum desteğinin kolorektal adenom nüksünü azalttığı gösterilmiştir. 1485 hastayı kapsayan bu 3 çalışmanın meta-analizinde rekürrens riski kalsiyum verilenlerde anlamlı olarak azalmıştır (RR 0.80, 95% CI 0.68-0.93) [183]. Adenom oluşumu üzerine yapılan çalışmaların aksine, kalsiyum desteğinin kolorektal kanser üzerine koruyuculuğu kanıtlanamamıştır. 36,282 menopoz sonrası kadını değerlendiren tek kontrollü çalışmada, rastgele kalsiyum ve D vitamini alan grup ile plasebo verilen grup arasında, ortalama 7 yıılık takibin sonunda kolorektal kanser gelişimi açısından anlamlı bir fark saptanmamıştır [184]. Burada sorulan soru verilen kalsiyum dozunun kolon kanserini önleme açısından yeterli olup olmadığıdır. Kalsiyumun koruyucu etkisi hastanın vitamin D reseptör genotipine [180] ve/veya normal vitamin D seviyesine bağlı olabilir [185]. American College of Gastroenterology, kolonik adenomdan korunmak için kalsiyum desteğini önermektedir [178].
Epidemiyolojik çalışmalar süt ürünlerinin kolorektal kanser koruyucu etkisi üzerine farklı görüşler bildirmiştir. Bu konudaki hipotezlerde, süt ürünlerinin yüksek kalsiyum içermesi nedeniyle kolon kanseri açısından koruyucu olacağı yönünde olmakla birlikte peynir ve krema gibi yüksek yağ içeren ürünlerin safra asit dağılımını etkileyerek koruyucu etkilerinin azalacağı yönündedir.
19 kohort çalışmanın meta-analizinde yüksek kalsiyum içeren süt ve süt ürünleri içeren diyetin kolorektal kanser riskini ılımlı fakat anlamlı olarak azalttığı saptanmıştır (süt için RR 0.82, 95% CI 0.74-0.93) [186]. Koruyucu etki kolonla sınırla olup rektal kanser için geçerli değildir. Peynir ve diğer az yağ içeren süt ürünleri ile kolorektal kanser arasında ilişki saptanmamıştır.
1.2.7.8 D vitamini — D vitamini ve metabolitleri, kolorektal kanser oluşumu ve gelişimi üzerine inhibitör etki göstermektedir [187]. Bir takım gözlemsel çalışmalarda (kesitsel çalışmalar ve uzun dönem araştırmalar), düşük D vitamini alımı ve birçok kanser arasında ilişki saptanmıştır. Dünya Sağlık Örgütü (WHO) tarafından yapılan bir analizde düşük D vitamini alanlarda, kanser tipi açısından en
riskli olarak kolon kanseri tanımlanmıştır [188]. Bu bulgu 9 vaka kontrol çalışmasının meta-analizi tarafından desteklenmiş, tanı öncesi serum 25-hidroksivitamin D (25-OHD) düzeyindeki her 4 ng/ml artışa karşılık kolorektal kanser gelişimin %6 azaldığı gösterilmiştir [189]. Bu konu üzerine çalışmalar devam etmektedir.
Bir gözlemsel çalışmada, özellikle Evre 2 kanserli hastalarda düşük postoperatif plazma 25-OHD düzeylerinin kötü sağkalım ilişkili olabileceği gösterilmiştir [190]. Kanser spesifik ve genel sağkalım açısından düzeltilmiş risk oranı sırasıyla 0.68 (95% CI 0.50-0.90) ve 0.70 (95% CI 0.55-0.89), en yüksek ve en düşük 25-OHD seviyesi olan evre 2 hastalarda, kolorektal kanser spesifik mortalite için risk oranı 0.44, p=0.004 idi. Yine de, bu birlikteliğin nedensel olup olmadığı kesin değildir ve 25-OHD düzeyleri düşük olan hastalada D vitamini desteğinin kolorektal kanser üzerindeki etkileri
araştırılmamıştır. Dahası bu gözlemde kafa karıştıran dış etmenler olabilir, örneğin ileri evre hastalar daha az gün ışığına maruz kaldıkları için vitamin D seviyeleri etkilenebilir.
1.2.7.9 Magnezyum — Diyetle alınan magnezyumun kolorektal kanser gelişimin etkileyebileceği hayvan çalışmalar neticesinde gösterilmiştir. İsveç’te yapılan toplum bazlı bir araştırmada kadınlarda, magnezyum alımı ile kolorektal kanser riski arasında ters ilişki olduğu gösterilmiştir [191]. Yüksek miktarda magnezyum alan kadınlarda kanser riskinin düşük miktarda alan kadınlara göre %40 (RR 0.59, 95% CI 0.40-0.87) azaldığı saptanmış. Bu ters ilişki hem kolon hem rektum kanserinde gözlenmiştir.
1.2.7.10 Sarımsak — Sarımsak tüketiminin kolonik adenom riskini azalttığı hem gözlemsel
çalışmalarda hem de laboratuar çalışmalarında ortaya konmuştur [192,193]. World Cancer Research Fund/American Institute of Cancer Research, sarımsağa koruyucu faktörler arasında yer vermiş [157] ancak US Food and Drug Administration (FDA) tarafından yapılan bir gözlemde sarımsak tüketimi ile kolon kanseri riski arasında kısıtlı sayıda güvenilir kanıt olduğu belirtilmiştir. Bu konuda daha fazla çalışmaya ihtiyaç vardır.
1.2.7.11 Balık tüketimi — Omega 3 yağ asiti tüketimi (çoğunlukla balık yağı) azalmış kolorektal neoplazi insidansı ile ilişkilendirilmiştir. 22 prospektif kohort ve 19 vaka kontrol çalışmasının meta-analizinde fazla miktarda balık tüketen bireylerde az tüketenlere göre daha az kolorektal kanser görüldüğü saptanmıştır (ortak göreceli risk oranı [OR] 0.88, 95% CI 0.80-0.95 ) [194]. Bir randomize kontrollü çalışmada günlük 2 gram eikozapentaenoik asit (EPA) tüketiminin plaseboya göre adenom sayısını %22.4 azalttığı, ayrıca ailesel adenomatöz polipozisli bireylerde polip yükünü aynı oranda azalttığı gözlenmiştir [195]. Yine de aradaki ilişki zayıftır ve bu konuda bildirilen çalışma sayısı kısıtlıdır.
1.2.7.12 İlaçlar — KRK için ortalama riske sahip kişiler için halihazırda kabul görmüş bir önleyici ilaç önerisi mevcut değildir, fakat bazı ilaçların (çoğunu nonsteroid antiinflamatuar oluşturmakta) düşük ve orta düzeyde önleyici etkileri olduğu gösterilmiştir.
1.2.7.13 Aspirin ve NSAI ilaçlar — Gözlemsel ve kesitsel çalışmaların büyük bölümünde aspirin ve diğer nonsteroidal antiinflamatuar ilaçların (NSAI) kolonik adenom ve kanser gelişimine karşı koruyucu oldukları tahmin edilmektedir. Aspirin ve diğer NSAİ’ların düzenli kullanımının ortalama riske sahip bireylerde kolonik adenom ve kanser gelişimini %20 ila 40 arasında azalttığı belirlenmiş. İngiliz randomize kontrollü çalışmalarında kardiyovasküler nedenlere bağlı aspirin kullanan hastaların en az 5 yılı aşan geç dönem takiplerinde kolorektal ve diğer kanserlerin gelişiminin ve bunlara bağlı
ölümlerin %50’ye varan oranda azaldığı gözlenmiş [196,197]. Yüksek ve düşük doz aspirinin koruyucu olduğu ve bu etkinin özellikle proksimal yerleşimli adenokanserlerde belirgin olduğu ve kullanım süresi arttıkça belirginleştiği gözlenmiştir. Lynch sendromlu hastalarda günlük 600 mg aspirin kullanımının koruyucu etkisinin kanıtı CAPP2 çalışmasından elde edilmiştir. Ortalama 55.7 aylık takipte, çok sayıda durum (en sık Lynch sendromu) birlikte ele alındığında insidans oranı 0.6 (95% CI 0.32- 0.99; p = 0.05) iken protokol başına yapılan analizde insidans oranı 0.37 (95% CI 0.18-0.78; p = 0.008) olarak saptanmıştır [198]. Uzun dönem aspirin veya NSAİ kullanımının KRK’e karşı hangi mekanizma ile koruyuculuk gösterdiği net anlaşılamamıştır. Öne sürülen mekanizmalar apoptoziste artış ve
siklooksijenaz-2 inhibisyonu yolu ile tümör büyümesinin önlenmesidir. Koruyucu etkiyi elde etmek için kullanılması gereken minimal aspirin dozu hala belli değildir ve Lynch sendromlu hastalar üzerinde yapılan yeni CAPP çalışmasında bunun saptanması amaçlanmıştır [199].
Sulindak ve selekoksib’in ailesel adenomatöz polipozisli hastaların adenomlarında gerilemeye yol açtığı gösterilmiştir ve selekoksib bir süredir bu tip hastalarda cerrahiye tamamlayıcı tedavi olarak kullanılmaktadır.
1.2.7.14 DFMO ile birlikte sulindak — Diflorometilornitin (DMFO) ve sulindak (NSAİ grubu ilaç) kombinasyonunu içeren önleyici tedaviyi araştıran bir adet randomize kontrollü çalışma mevcuttur [200]. Ornitin dekarboksilaz enzimi poliamin sentezindeki ilk ve hız sınırlayıcı basamaktır ve DMFO bu enzimin geri dönüşsüz inhibitörüdür. Çok çeşitli hücre gruplarında sitostatik etki göstermesi nedeniyle kemoterapötik ajan olarak üretilmiştir. Çalışmada kolonik adenom rezeksiyon öyküsü olan 375 hastaya 3 yıl boyunca rastgele DFMO ve sulindak kombinasyonu veya plasebo ilaç verilmiştir. Çalışma ara analizlerde iki grup arasında rekürren adenomlarda (%12’ye 41, risk oranı [RR] 0.30), komplike adenomlarda (%0.7’ye 8.5, RR 0.09), ve çoklu adenomlarda (%0.7’ye 13.2, RR 0.06) anlamlı fark bulunması üzerine tamamlanmadan sonlandırılmıştır. Aktif tedavi gören hastaların odyogramlarında yüksek oranda ılımlı, subklinik değişiklikler gözlenmiş (%18.4’e 9.8); tedavinin sonlandırılmasını takiben bazı hastalarda düzelme gözlenmiştir. Bu ilaç rejiminin ailesel adenomatöz polipozis ve tedavi sonrası erken evre KRK’li hastalarda güvenilirliğini ve etkinliğini araştıran çalışmalar devam
etmektedir.
1.2.7.15 Postmenopozal hormon replasman tedavisi — Postmenopozal hormon tedavisi (hem östrojen-progesteron kombinasyonu hem de karşılanmamış östrojen), azalmış kolorektal kanser riski ile ilişkilendirilmiştir [201-209], buna rağmen veriler kombine tedavi için daha tutarlıdır [201,210]. Örneğin, Kadın Sağlık Girişimi (WHİ) çalışmasında kombine östrojen progesteron tedavisi alan kadınların kolorektal kanser risk gelişiminde azalma (hazard ratio [HR] 0.56) meydana geldiğini saptamışlar [211]. Tarama amçlı sigmoidoskopi yaptıran kadınlar çalışma dışı bırakılsa da koruyucu etkinin devam ettiği belirtilmiş. Karşılanmamış östrojen kullanan grupta ise plaseboya göre kolorektal kanser riski açısından anlamlı fark saptanmamış (HR 1.08) [201]. Öenmli bir bulgu ise kombine östrojen progesteron kullanan grupta tanı oranı azalmakla birlikte kanser tanısı alan hastaların kontrol grubu hastalarına göre daha ileri evrede olduklarıdır.WHI çalışmasının uzun dönem takip verileri de kombine hormonal tedavi alan hastaların daha ileri evrede tanı aldıklarını (bölgesel veya uzak
metastaz %69’a 51) ve istatistiksel olarak anlamlı olmamakla birlikte daha yüksek mortalite oranlarına sahip olduklarını (37’ye 27 ölüm, %0.04’e 0.03, ölüm için HR 1.29, 95% CI 0.78-2.11) doğrulamaktadır [212]. Tüm bu verilere bakılarak hormon replasman tedavisinin KRK insidansını azalttığı ancak ölüm oranını etkilemediği sonucu çıkarılabilir. Böyle bir ikilem kombine hormon tedavisi alan kadınlara daha geç tanı konması veya tedavinin KRK biyolojisi etkilemesi ile açıklanabilir. En güncel bilgilerin yukarıda verilmesine rağmen [212], kadınlarda KRK önlenmesine yönelik hormon replasman tedavisi uzun dönem riskleri nedeni ile önerilmemektedir.
1.2.7.16 Statinler — Bazı gözlemsel veriler statinlerin kolon kanserinin de dahil olduğu birçok kanser türüne karşı koruyucu olduğu ile ilişkili olduğunu tahmin etmektedir ancak veriler çelişkilidir. KRK ile ilgili veriler şöyledir; koroner arter hastalığı nedeniyle pravastatin ve simvastatin kullanan hastaları inceleyen iki geniş katılımlı klinik çalışmada kolon kanseri insidansında ılımlı bir azalma meydana gelmiştir [213,214]. Ayrıca Kolorektal Kanserin Moleküler Epidemiyolojisi (MECC) çalışmasında da kolorektal kanser riskinin azaldığı gözlenmiştir. MECC çalışmasında, KRK tanısı alan 1953 hastadan toplanan kişisel veya ailesel kanser öyküsü, medikal durum, ilaç kullanımı, fiziksel aktivite gibi veriler ile kontrol grubu olarak toplumdan belirlenen 2015 hastanın yaş, cinsiyet, etnik köken gibi verileri eşleştirilmiştir [215]. Bu çalışmada aspirin ve NSAI kullanımı, fiziksel aktivite, hiperkolesterolemi, sebze tüketimi ve aile öyküsü gibi veriler düzeltildikten sonra en az 5 yıl statin kullanımının KRK riskinde anlamlı azalmaya yol açtığı (odds ratio [OR] 0.53, 95% CI 0.38-0.74) görülmüştür. Çelişkili olan durum kanser grubu ile kontrol grubunun ayrı iki veritabanından seçilmesidir. Diğer vaka kontrol çalışmaları statinlerin kolorektal kansere karşı koruyucu etkisini gösterememiştir [216-219].
Çelişen sonuçların nedeni belirlenememiştir.
1.2.7.17 Antioksidanlar — Birçok kesitsel çalışmada antioksidanların kolorektal adenomlar üzerindeki koruyucu etkileri araştırılmıştır. 8 kontrollü çalışmanın metaanalizinde, antioksidan desteğinin
kolorektal adenomların birincil ya da ikincil korunmasında belirgin koruyucu etkileri olduğuna dair ikna edici kanıtlara ulaşılamamıştır [220].
1.2.7.18 Bifosfonatlar — Oral bifosfonatlar osteoporoz tedavisinde sıkça kullanılmaktadırlar. Bifosfonat kullanımı ile kolorektal kanser riski arasındaki veriler kafa karıştırıcıdır. İki vaka kontrol ve bir kohort çalışmanın sonucuna göre uzun süreli bifosfonat kullanımı KRK açısından koruyucudur [221-223], ancak üçüncü bir vaka kontrol çalışması [224] ve geniş çaplı prospektif bir kohort çalışma önceki çalışmaları desteklememektedir [225]. Toplamda 16,998 KRK vakası ve 108,197 kişilik kontrol grubunu değerlendiren bir metaanalizde ve 94,405 bifosfonat kullanan ile 283,181 bifosfonat kullanmayan bireyin dahil edildiği kohort çalışmada [221-224], bifosfonata maruziyetin KRK riskini belirgin olarak azalttığı saptanmış (odds ratio [OR] 0.71, 95% CI 0.78-0.97) [226]. Bu ters ilişki 10 ya da daha çok reçete dozu veya 1 yıl ve daha uzun süre kullanım sonrasında belirgindir. Buna rağmen bu analizle ilgili iki olası problem mevcuttur: Kafa karıştırıcı faktörler çalışmanın çıkarımını
zayıflatmaktadır. Şöyle ki, obezite (BMI>30 kg/m2) kolorektal kanser için bir risk faktörüdür ve bu metaanalizdeki obez hastalar normal hastalardan daha az miktarda bifosfonata maruz bırakılmıştır. BMI göre risk analizi 4 çalışmadan sadece ikisinde yapılmıştır [227]. Anlaşılamayan bir nedenle, metaanalize 86,277 kadının dahil olduğu ve bunların 801’inde kolorektal kanser gelişen Nurses' Health Study çalışması dahil edilmemiştir [225]. Düzenli bifosfonat kullanan kadınlar arasında kolorektal kanser için yaşa göre belirlenmiş risk oranı (HR) 0.92 (95% CI 0.73-1.14) idi ve daha sonra diğer risk faktörlerine göre de düzeltilmiş oran alındı (HR 1.14, 95% CI 0.82-1.33). Kanser riski tedavi süresi ile ilişkili bulunmadı.
Verilerin tutarsızlığı nedeniyle oral bifosfonatların KRK’e karşı koruyuculuğu belirsizliğini korumaktadır. 1.2.7.19 Anjiyotensin II inhibitörleri — Laboratuar ve canlı deneylerinde anjiyotensin II’nin kanser oluşumunda rol oynadığı düşünülmekte ve anjiyotensin 2 inhibitörlerinin kolon kanser gelişimini yavaşlattığı öne sürülmektedir. Yine de birçok gözlemsel çalışma ve klinik çalışmaların ikincil analizleri anjiyotensin II dönüştürücü enzim inhibitörü (ACE-I) içeren antihipertansif tedavi ile kolorektal kanser riski açısından çelişkili sonuçlar sağlamışlardır [228-231]. Bir kohort çalışmada uzun süreli lisinopril kullanımının ileri kolorektal karsinom riskini %41 azalttığını bildirmiştir [228]. Başka bir vaka kontrol çalışmasında kolorektal kanserli 665 hastaya ACE-I tedavisi uygulanmış, ancak anlamlı bir birliktelik saptanmamıştır, yine de bu çalışmada örneklem büyüklüğü yetersiz ve tedavi süresi kısadır [229]. Randomize kontrollü çalışmaların ikincil analizinde ACE-I veya anjiyotensin reseptör blokörleri (ARB) ile kolorektal kanser riski arasında ilişki saptanmamıştır, fakat takip sürelerinin kısalığı dikkat
çekmektedir [230]. Aksine EPIC General Practice Research Database’e kayıtlı hipertansiyon hastalarını içeren geniş katılımlı bir kohort çalışma bize anjiyotensin II inhibisyonunun KRK üzerine potansiyel etkileri hakkında sağlam bulgular sağlayabilir [231]. Genel olarak 2847 hasta (hipertansiyon tanısından sonra KRK tanısı alan) 28,239 kişiden oluşan kontrol grubu ile yaş, cinsiyet, takvim yaşı ve takip süresi açısından karşılaştırıldı, ortalama takip süresi 4.4 yıldı. KRK için 3 veya daha uzun süre ACE-I/ARB tedavisi görenlerde düzeltilmiş tahmini risk oranı 0.84 (95% CI 0.72-0.98), 5 yıl veya daha fazla görenlerde ise 0.75 (95% CI 0.58-0.97) idi. Doz arttıkça birlikteliğin gücü de artmaktaydı (3 yada daha uzun süre yüksek doza maruz kalanlarda OR 0.53, 95% CI 0.35-0.79). KRK oranları ACE-I/ARB içermeyen diğer antihipertansif tedavi alan gruba göre anlamlı derecede azalmıştı. Tüm bu gözlemsel veriler birlikte ele alındığında uzun dönem ve yüksek doz anjiyotensin II inhibisyonunun KRK riskini azalttığına dair elimizde güçlü bulgular bulunmaktadır. Fakat şu ana kadar hiçbir kesitsel çalışmada böyle bir etkinin varlığı gösterilememiştir.
Bununla birlikte KRK riskini azaltmak için tanımlanabilecek koruyucu bir diyet; işlenmiş ve yanmış kırmızı etten uzak durulan ve sebze (özellikle turunçgiller), işlenmemiş buğday kepeği (tartışmalı), gıdadan yeterli miktarda folik asit, düşük kalori ve aşırı alkol tüketiminden kaçılmasını içerebilir.