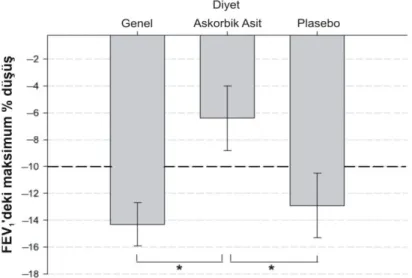
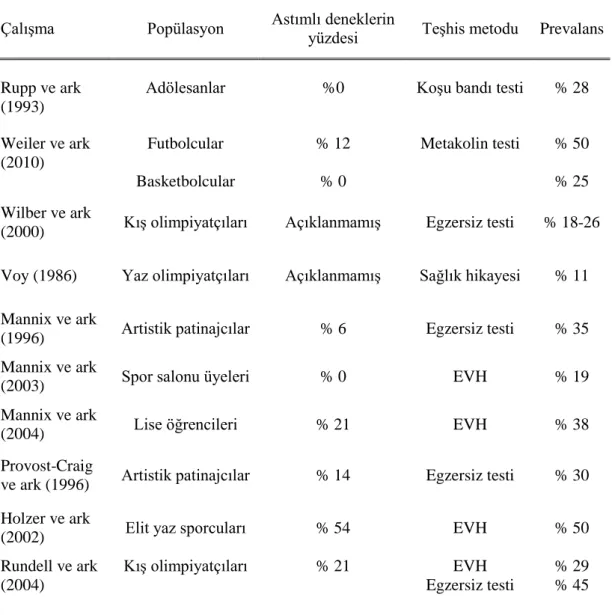
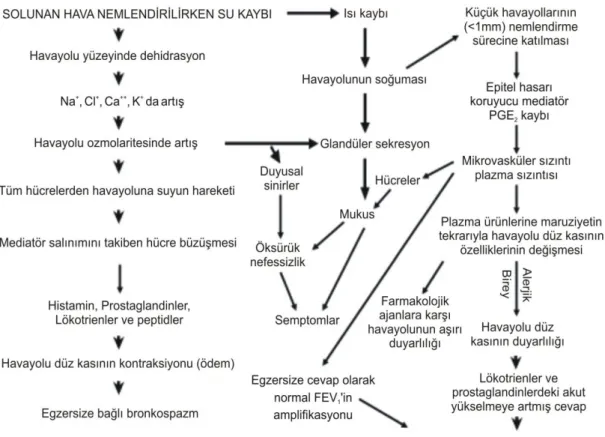
Astımı bulunmayan obez ve obez olmayan çocuklarda omega-3 yağ asitlerinin egzersize bağlı bronkospazm üzerine etkileri
Tam metin
Şekil
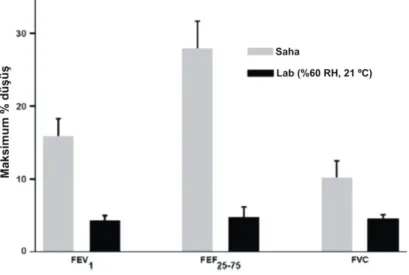
Benzer Belgeler
I like drinking it in the morning and evening because it’s healthy. Konuşmayı tamamlayan seçeneği. işaretleyiniz. Circle the correct option.. A) What do you have for lunch? B)
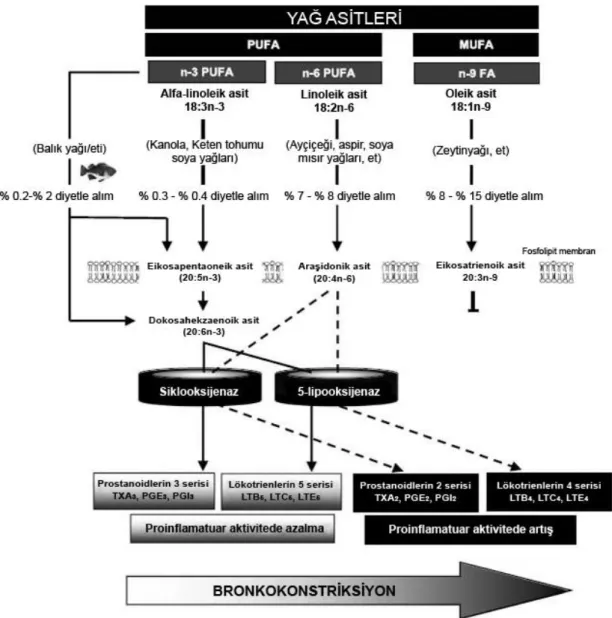
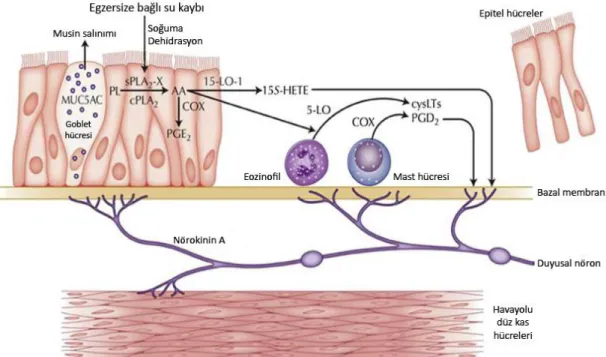
Ancak, dışarıdan alınan linoleik asit ve α-linolenik yağ asidinden Δ6, Δ5, Δ4 desatüraz enzi- mi aktivitesi sınırlı olduğundan, karbon ekleme reak- siyonu ile daha
Araştırmaya katılan işletmelerin yerli ve yabancı rakipleri ile rekabet edebilmeleri için ileri imalat teknolojilerini kalitelerini artırmak ve maliyetlerini azaltmak
Olumlu ve olumsuz tutum maddeleri incelendiğinde; öğrencilerin yaklaşık %85’inin coğrafya dersini sevdikleri, coğrafya ders ve sınavlarından çekinmedikleri, buna
[r]
Formaldehit enjeksiyonu ile birlikte omega-3 yağ asitleri verilen grupta ise spermatogenetik hücrelerde immunohisto- kimyasal Bax boyanması gözlenmezken (0), sadece Leydig
Sütunlarımda Fransız harsıyle alâkadar şey lerden o kadar çok bahsetdim ve Fransız harsı sayesinde bahsetdim ki, Fransa’nın bütün irfan ve medeniyetine
Her ne kadar bu- gün var olan Türkçe sözlükler söz varlığının belirlenmesinde yeterli veri sağlayabilecek güçteyse de dilde var olan yeni türetme sözcüklerin [türenti