Yaşlı Kadınlarda Meme Kanseri Erken Tanı Davranışları Arttırılabilir mi? Sağlık Çalışanlarının Sorumlulukları
Tam metin
Şekil
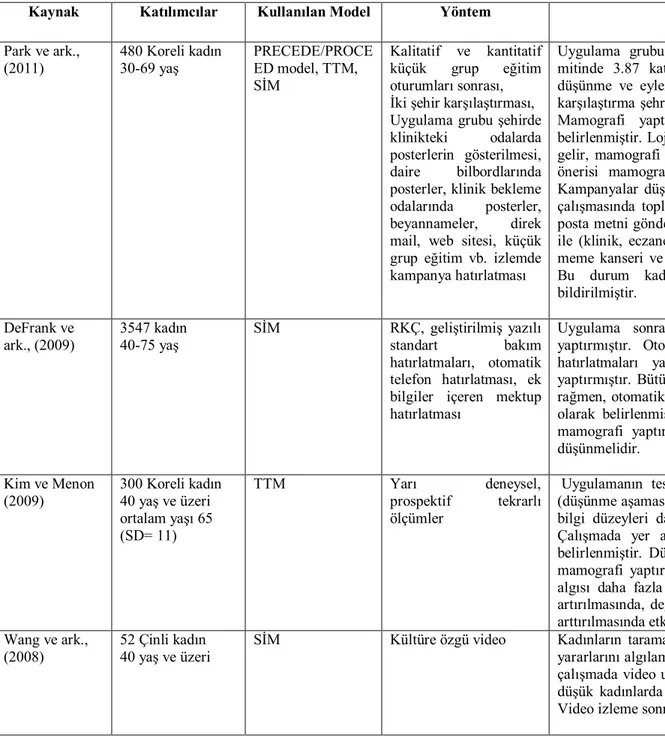
Benzer Belgeler
Deney ve kontrol grubundaki kadınların doğum kontrol hapı kullanma durumu, ailede meme kanseri olan birey olma durumu, meme ile ilgili rahatsızlık durumu, meme ile
İkinci bölümde Cünbiş Partisinin tabanını oluşturan Afganistan Türkleri, Cünbiş Partisi öncesi Türk hareketleri, partinin kurucu lideri Raşit Dostum’un
cezası 6 aydan 1 yıla kadar hapis veya adlî para cezasıdır. • Özel hayatın gizliliğini ihlal (TCK
MRI, DCE-MRI and diffusion MRI findings have been commonly used for the diagnosis and characterization due to morphologic attributes, contrast enhancement patterns
80 Üçüncü maddeye verilebilecek en iyi örnek ise bizatihi bir bütün olarak felsefe-bilim faaliyetlerinin Semerkand sonra- sı tarihidir: Başta Semerkand matematik-astronomi
“B12 vitamini eksikliğine bağlı temel nörolojik bulguları olan hastaların % 5-15’inde hemoglobin ve serum kobalamin düzeyleri normal sınırlarda olabildiği ve
In the present study we developed a new adaptive Hammerstein filter algorithm by using generalized basis functions and investigated its performance in an acoustic echo
Hipertansiyon (HT); kalp damar (kardiyovasküler) ve böbrek ile ilgili (renal) hastalıklar için çok önemli bir risk faktörü olarak tanımlanmıştır (3, 4).. İnsanlar