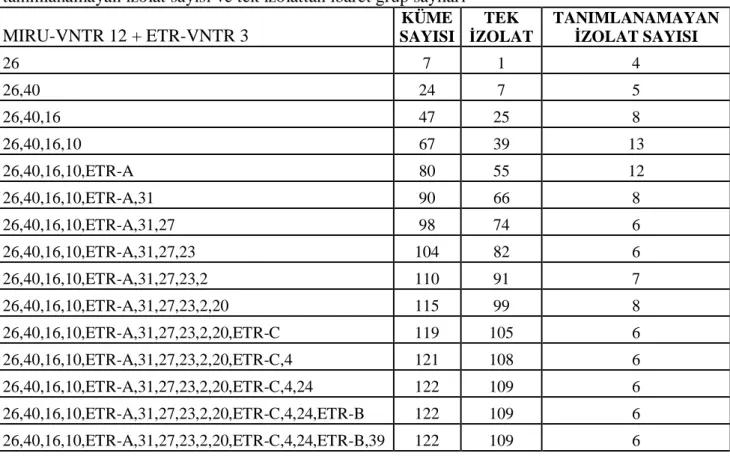
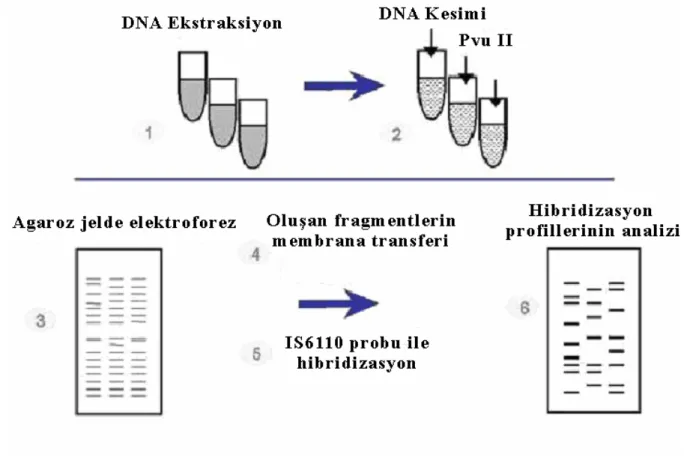
Mycobacterium tuberculosis suşlarının MIRU-VNTR ve ETR-VNTR yöntemiyle moleküler tiplendirmesi
Tam metin
Şekil



Benzer Belgeler
Sonuç olarak, Dicle Üniversitesi Tıp Fakültesi Hastanesinde Kasım 2010 - Haziran 2012 tarihleri arasında yatan ve hastane kaynaklı enfeksiyon tanısı alan
[r]
The leading organizations engaged in research on “toxicity of knee implants” had been found out by the volume of publications and citation analysis, the parameters used are the
Çalışmaya akciğer tüberkülozu olan hasta örneklerinden izole edilen M.tuberculosis izolatların- dan çok ilaca direnç görülmeyen ardışık 100 izolat ile çok ilaca direnç
Bu çalışmada; Çukurova bölgesinde yer alan yedi ildeki (Adana, Mersin, Osmaniye, Antakya, Gaziantep, Şanlıurfa, Kahramanmaraş) verem savaş dispanserleri ve göğüs has-
larının 6 2001 yılındaki çalışmalarında; 38 ayrı ülkeden, DNA dizi analiziyle 90 farklı M.tu- berculosis izolatı olduğu belirlenen suşlara MIRU-VNTR yöntemi uygulanmış ve
Bu çalışmada, Manisa bölgesinde farklı hastalardan izole edilen ve PZA dışındaki tüm primer antitüberküloz ilaçlara duyarlı 109 MTBC klinik izolatının PZA duyarlılık