1
T.C.
SELÇUK ÜNĠVERSĠTESĠ SAĞLIK BĠLĠMLERĠ ENSTĠTÜSÜ
PEDĠATRĠ HEMġĠRELERĠNĠN ÇALIġAN GÜVENLĠĞĠNE
ĠLĠġKĠN GÖRÜġLERĠNĠN BELĠRLENMESĠ
Muradiye ALDEM
YÜKSEK LĠSANS TEZĠ
HEMġĠRELĠK ANABĠLĠM DALI
DanıĢman
Doç. Dr. Fatma TAġ ARSLAN
ii ÖNSÖZ
AraĢtırmamın her aĢamasında yanımda olan, beni destekleyen, deneyimleri ve görüĢleri ile her zaman yanımda olan değerli hocam Doç. Dr. Fatma TAġ ARSLAN‟a, tez veri toplama formu ile ilgili uzman görüĢlerine baĢvurduğum Sayın Doç. Dr. Sergül DUYGULU, Sayın Yrd. Doç. Dr. Bedriye AK, Sayın Yrd. Doç. Dr. Manar KÜÇÜKÖZARSLAN, Sayın Yrd. Doç. Dr. AyĢe Sonay KURT, Sayın. Uzm. Hem.Rukiye BURUCU, Sayın Hem. ġaduman DĠNÇER‟e, tez verilerinin değerlendirilmesinde yardımcı olan Sayın Ersin ÖZTÜRK‟e, araĢtırmaya katılımları ile destekte bulunan tüm pediatri kliniklerinde çalıĢan meslektaĢlarıma özellikle Dr. Faruk Sükan Doğum ve Çocuk hastanesi mesai arkadaĢlarıma ve bütün yaĢamım boyunca maddi-manevi desteği ile bana güç veren sevgili aileme sonsuz teĢekkürlerimi sunarım.
iii ĠÇĠNDEKĠLER ONAY SAYFASI………....i ÖNSÖZ………...… ii ĠÇĠNDEKĠLER……….… iii SĠMGELER VE KISALTMALAR………. vi 1.GĠRĠġ………1 1.1.ÇalıĢan Güvenliği ... 2
1.2.ÇalıĢan Güvenliğine Etki Eden Faktörler ... 5
1.2.1.Fiziksel Faktörler ………..7
1.2.2.Kimyasal Faktörler ... 9
1.2.3.Biyolojik Faktörler ... 10
1.2.4.Ergonomik Faktörler ... 12
1.2.5.Psikososyal Faktörler ... 14
1.3.Pediatri HemĢireliği ve ÇalıĢan Güvenliği ĠliĢkisi ... 16
2.GEREÇ ve YÖNTEM ... 19
2.1.AraĢtırmanın Amacı ve Tipi ... 19
2.2.AraĢtırmanın Yapıldığı Yer ve Özellikleri ... 19
2.3.AraĢtırmanın Evreni ve Örneklemi ... 20
2.4.Veri Toplama Tekniği ve Araçları ... 21
2.5.Ön Uygulama ... 23 2.6.Verilerin Toplanması ... 23 2.7.Verilerin Analizi ... 23 2.8.DeğiĢkenler ... 24 2.8.1.Bağımsız DeğiĢkenler ... 24 2.8.2.Bağımlı DeğiĢkenler ... 24 2.9.AraĢtırma Soruları ... 25
2.10.AraĢtırmanın Etik Boyutu ... 26
3.BULGULAR ... 27
3.1.Pediatri Kliniklerinde ÇalıĢan HemĢirelerin Sosyodemografik ve Mesleki Özellikleri ... 27
3.2.Pediatri Kliniklerinde ÇalıĢan HemĢirelerin ÇalıĢan Güvenliği Hakkında GörüĢleri ... 29
3.3.Pediatri Kliniklerinde ÇalıĢan HemĢirelerin ÇalıĢan Güvenliği Alanlarına ĠliĢkin GörüĢleri, Risk Algı Puanları ve ĠliĢkili Faktörlere Yönelik Bulgular ... 30
iv
3.3.1.Pediatri Kliniklerinde ÇalıĢan HemĢirelerin ÇalıĢan Güvenliği Alanlarına ĠliĢkin GörüĢleri ... 30 Pediatri Kliniklerinde ÇalıĢan HemĢirelerinin Fiziksel Güvenlik Alanına ĠliĢkin GörüĢleri………...31 Pediatri Kliniklerinde ÇalıĢanHemĢirelerin Kimyasal Güvenlik Alanına ĠliĢkin GörüĢleri………..32 Pediatri Kliniklerinde ÇalıĢanHemĢirelerin Biyolojik Güvenlik Alanına ĠliĢkin GörüĢleri……….….33 Pediatri Kliniklerinde ÇalıĢan HemĢirelerin Ergonomik Güvenlik Alanına ĠliĢkin GörüĢleri………..34 Pediatri Kliniklerinde ÇalıĢan HemĢirelerin Psikososyal Güvenlik Alanına ĠliĢkin GörüĢleri………...……35 3.3.2.Pediatri Kliniklerinde ÇalıĢan HemĢirelerin ÇalıĢan Güvenliğine ĠliĢkin Risk Algı Puanlarına Yönelik Bulgular ... 36 3.3.3.Pediatri Kliniklerinde ÇalıĢan HemĢirelerin ÇalıĢan Güvenliğine ĠliĢkin Risk Algı Puanları Ġle ĠliĢkili Faktörlere Yönelik Bulgular ... 36 4.TARTIġMA ... 43 4.1.Pediatri Kliniklerinde ÇalıĢan HemĢirelerinin Sosyodemografik ve Mesleki Özelliklerine ĠliĢkin Bulguların TartıĢılması ... 43 4.2.Pediatri Kliniklerinde ÇalıĢan HemĢirelerin ÇalıĢan Güvenliği Hakkında GörüĢlerine ĠliĢkin BulgularınTartıĢılması ... 44 4.3.Pediatri Kliniklerinde ÇalıĢan HemĢirelerin ÇalıĢan Güvenliğine ĠliĢkin GörüĢleri, Risk Algı Puanları ve ĠliĢkili Faktörlere Yönelik Bulguların TartıĢılması. ... 45 4.3.1.Pediatri Kliniklerinde ÇalıĢan HemĢirelerin Fiziksel Güvenlik Alanına Yönelik Bulguların TartıĢılması ... 45 4.3.2.Pediatri Kliniklerinde ÇalıĢan HemĢirelerin Kimyasal Güvenlik Alanına Yönelik Bulguların TartıĢılması ... 47 4.3.3.Pediatri Kliniklerinde ÇalıĢan HemĢirelerin Biyolojik Güvenlik Alanına Yönelik BulgularınTartıĢılması ... 47 4.3.4.Pediatri Kliniklerinde ÇalıĢan HemĢirelerin Ergonomik Güvenlik Alanına Yönelik BulgularınTartıĢılması ... 50 4.3.5.Pediatri Kliniklerinde ÇalıĢan HemĢirelerin Psikososyal Güvenlik Alanına Yönelik BulgularınTartıĢılması ... 51 4.3.6.Pediatri Kliniklerinde ÇalıĢan HemĢirelerin ÇalıĢan Güvenliğine ĠliĢkin Risk Algı Puanları Ve ĠliĢkili Faktörlere Yönelik BulgularınTartıĢılması ... 52 5.SONUÇ ve ÖNERĠLER ... 54 5.1.Sonuçlar ... 54
v 5.2.Öneriler ... 56 6.ÖZET ... 58 7.SUMMARY ... 59 8.KAYNAKLAR ... 60 9.EKLER ... 68
EK-A: Pediatri Kliniklerinde ÇalıĢan HemĢirelerin ÇalıĢan Güvenliği Anket Formu ... 68
EK-B: BilgilendirilmiĢ Onam Formu ... 72
EK-C: Etik Kurul Ġzin Belgesi ... 73
EK-D: TC Sağlık Bakanlığı Türkiye Kamu Hastaneleri Kurumu Konya Ġli Kamu Hastaneleri Birliği Genel Sekreterliği Ġzin Belgesi ... 74
EK-E: Selçuk Üniversitesi Tıp Fakültesi Hastanesi Ġzin Belgesi ... 75
EK-F: Uzman GörüĢleri Listesi ... 76
vi SĠMGELER VE KISALTMALAR
ABD :Amerika BirleĢik Devleti AIDS : Ġnsan immün yetmezlik virüsü
ANA : Amerikan HemĢirelerBirliği (AmericanNursesAssociation) BLS : ĠĢgücü Ġstatistik Bürosu (Bureau of LaborStatistics-BLS) CDC :Enfeksiyon Kontrol ve Önleme Merkezi
(CentersforDisease Control andPrevention)
DSÖ : Dünya Sağlık Örgütü (World HealthOrganization) GAO : Amerika BirleĢik Devletleri Genel Muhasebe Ofisi
(General Office of Accountability) HBV :Hepatit B virüsü
HCV : Hepatit C virüsü
ICN : Uluslararası HemĢireler Konseyi (International Council of Nurses) ILO : Uluslararası ÇalıĢma Örgütü (International LabourOrganization) NIOSH : Ulusal ĠĢçi Sağlığı ve Güvenliği Enstitüsü
(The National Institute for Occupational Safety and Health) SGK : Sosyal Güvenlik Kurumu
1 1.GĠRĠġ
Hastanelerde hizmet veren kiĢilerin çalıĢan güvenliğini riske eden etkenlerle karĢılaĢma olasılıkları oldukça yüksektir. Fakat insanların yaĢamlarını sürdürebilmesi, üretebilmesi ve ihtiyaçlarını karĢılayabilmesi için çalıĢması gerekmektedir. T.C anayasasının 17. Maddesinde “herkes yaĢama, maddi ve manevi varlığını koruma ve geliĢtirme hakkına sahiptir” (Resmi Gazete 1982) ifadesinde olduğu gibi yaĢamak ve güvenli bir ortamda çalıĢmak insan hakkıdır. Sosyal Güvenlik Kurumu (SGK) istatistiklerine göre; ülkemizde her yıl ortalama 70.000-80.000 iĢ kazası meydana gelmektedir. Bu kazalar sonucu; ortalama 1000 kiĢi hayatını kaybetmekte, çok sayıda çalıĢan geçici ya da sürekli iĢ göremez duruma düĢmektedir (SGK 2012).ĠĢgücü Ġstatistik Bürosu (Bureau of Labor Statistics-BLS) tahminlerine göre her yıl toplamda 3 milyon iĢyerinde yaralanma rapor edilmektedir (BLS 2013).SGK 2012 yılı verilerine göre; insan sağlığı hizmetlerinde günde yaklaĢık 131 iĢ kazası gerçekleĢmekte, iĢ kazası sonucu 3 kiĢi iĢ göremez hale gelmekte ve 5 kiĢide ise meslek hastalığı görülmektedir (SGK 2012). Amerika BirleĢik devleti (ABD)‟nde sağlık çalıĢanlarının maruz kaldığı iĢ kazası ve meslek hastalıklarının oranı, ağır sanayide gerçekleĢen iĢ kazası ve meslek hastalıkları oranına eĢit ya da daha yüksektir. ABD‟de inĢaat sektöründe ve üretim sektöründe her 100 tam zamanlı çalıĢanda 4,5‟i, hastanelerde tam zamanlı olarak çalıĢan her 100 sağlık çalıĢanında 8,8‟i ve hemĢirelik hizmetlerinde ise her 100 tam zamanlı çalıĢandan 13,6‟sı iĢ kazasına/meslek hastalığına yakalanmakta veya iĢinden uzaklaĢmaktadır (BLS 2013).Sağlık çalıĢanlarının %41‟inin diğer sektörlerden daha fazla iĢe bağlı yaralanma ve/veya hastalığı deneyimlediği belirtilmektedir. ABD‟de öldürücü olan ve olmayan yaralanmalar açısından hastaneler tüm sektörler arasında 2. sıradadır ve iĢe bağlı yaralanmalar ile en fazla hemĢireler karĢılaĢmaktadır (OSHA 1999).Amerikan HemĢirelerBirliği (American Nurses Association-ANA)‟nin raporuna göre; 2001-2011 yılında saldırı (%25-34), tehlikeli ilaçlara maruz kalma (%5-10), stres ve aĢırı çalıĢmanın akut/kronik etkileri (%70-74), kas iskelet sistemi yaralanma (%59-62) oranları göstermektedir ki hemĢirelerin çalıĢma koĢulları her geçen zamanda daha da kötüleĢmektedir.Sağlık ile çalıĢma ortamı arasında karĢılıklı paralel iliĢki vardır ve hemĢirelerin iĢlerinde baĢarılı olabilmeleri güvenli bir çalıĢma ortamının var olmasını gerektirmektedir (Parlar 2008, Saygun 2012). Uluslararası HemĢireler Konseyi (International Council of Nurses-ICN) bu düĢünceden yola
2
çıkarak 2006 temasınıgüvenli ortam-güvenli istihdam üzerine ve 2007 temasını da pozitif uygulama-çalıĢma ortamıüzerine oluĢturmuĢtur.
ÇalıĢan güvenliği kapsamında tehlike/riskler
önlenmediğinde/önlenemediğinde kiĢiler uyku sorunu, kas-eklem ağrısı, beslenme düzensizliği, günlük ve sosyal yaĢamda düzensizlik, yorgunluk, çabuk sinirlenme, varis, Ģiddet, mide-bağırsak sistemine yönelik yakınmalar, çok sık enfeksiyon geçirme, konsantrasyon bozukluğu yaĢamaktadır (Niskanen ve ark 2012, Chiou ve ark 2013). HemĢirelerin sağlık sorunları sadece kendi yaĢam kalitesini etkilemekle kalmamaktaiĢ veriminin düĢmesine, iĢe devamsızlık nedeniyle görev yaptığı kurumların ekonomikkaybına, bakım verdiği bireylerin riske girmesine neden olmaktadır (Kesgin ve Kublay 2011).Günümüzde hastaneler karmaĢık iĢ süreçleri ve yoğun teknoloji kullanımı olan kompleks organizasyon olduğu için, sağlık hizmeti sunan hemĢireler için çalıĢan güvenliği açısından riskler fazladır (Cebeci 2013, Chiou ve ark 2013) ve hastane ortamının hemĢireye etkisinin değerlendirilmesi gerekmektedir. HemĢireler sağlık hizmeti sunumunda bulunduğu alanlara göre çalıĢtığı hasta grubu, tedavi/bakım hizmetleri ve kullanılan araç/gereç gibi farklılıklar çalıĢan güvenliğini farklı düzeyde etkileyebilmektedir. Bu durumlar göz önüne alındığında pediatri hemĢirelerinde, iĢten kaynaklı mevcut veya olası sorunların saptanması yani, çalıĢan güvenliğinin birçok alanda bütün olarak incelenmesinin gerekli olduğu düĢünülmektedir.
Bu araĢtırma pediatri kliniklerinde çalıĢan hemĢirelerin çalıĢan güvenliğine iliĢkin görüĢleri, risk algı puanları ve iliĢkili faktörlerin belirlenmesi amacıyla gerçekleĢtirildi.
1.1.ÇalıĢan Güvenliği
Dünya Sağlık Örgütü (World Health Organization-DSÖ)‟nün yaptığı tanıma göre iĢ sağlığı ve güvenliğini; çalıĢanların fiziki, ruhsal ve sosyal durumlarının en üst düzeye taĢınması, sağlıklarına gelebilecek zararların en aza indirilebilmesi için koruma yöntemlerinin uygulanması, kiĢinin iĢine ve iĢin kiĢiye uygunluğu olduğu belirtilmiĢtir (DSÖ 2001a).
3
Ulusal ĠĢçi Sağlığı ve Güvenliği Enstitüsü (The National Institute for Occupational Safety and Health-NIOSH) sağlıklıve güvenli hastane ortamını; iĢin yürütülmesi ile ilgili olarak oluĢan vesağlığa zarar veren fiziksel, kimyasal, biyolojik, ergonomik tehlike verisklerin, bunlara bağlı meslek hastalıkları ve iĢ kazalarının olmaması olarak tanımlamaktadır (NIOSH 1998).
Sağlık vegüvenlik kurallarıve prosedürleri iĢ alanlarındapotansiyelzararve riskleribelirlemekiçin hizmet vermektedir. ĠĢ sağlığının temelilkesitehlikelerin ve risklerin zararlıetkisini en aza indirmekiçintanıma, değerlendirme vekontrolünü içerir (Bar ve Welch 2012).
ÇalıĢan güvenliğinde amaç; çalıĢanların sağlığında risk oluĢturan hususların önceden belirlenerek gereken önlemlerin alınması, rahat ve güvenli bir çalıĢma ortamının sağlanması ve böylece çalıĢanların ruhsal ve bedensel sağlıklarının korunmasıdır (Kurutkan 2009).
Yapılan tanımların aksine sağlık çalıĢanları hastanelerdeenfeksiyonlar, ilaçlar, malzemelerin yarattığı tehlikeler, atıklar, ergonomik tasarım eksikliği,çalıĢma koĢulları ve malzeme yetersizliği, iĢ yükü fazlalığı, çalıĢanların dikkatsiz davranıĢlarıvb. nedenlerle birçok tehlike, hastalık ve kaza riski ile karĢı karĢıya kalmaktadır (Yassi ve Hancock 2005, Cheah ve ark 2012).
Sağlık Bakanlığı güvenli hizmet sunumu, hizmetsunumunda kalitenin artırılması, sağlık kurumlarında hasta ve çalıĢanlariçin muhtemel risklerin belirlenerek bu risklerin giderilmesi ve güvenliçalıĢma ortamının sürdürülebilirliğinin sağlanması amacıyla bazı düzenlemeler yapmıĢtır. Bu konuda yapılan yasal düzenlemelerden biri, Sağlık Bakanlığı‟nın 2009 yılında yayınladığı “Sağlık Kurum ve KuruluĢlarında Hasta ve ÇalıĢan Güvenliğinin Sağlanması ve Korunmasına ĠliĢkin Usul ve Esaslar Hakkında Tebliğ”dir (Resmi Gazete 2009).
Sağlık Kurum ve KuruluĢlarında Hasta ve ÇalıĢan Güvenliğinin Sağlanmasıve Korunmasına ĠliĢkin Usul ve Esaslar Hakkında Tebliğ‟in*ÇalıĢanGüvenliği BaĢlıklı 15. Maddesi ġöyledir:
4
Çalışanları olası risk ve tehlikelere karşı korumak amacıyla, riskli alan vegruplar belirlenir. Bu çerçevede Çalışan Güvenliği Programı oluşturulur veuygulamaya konulur.
Riskli bölümlerde çalışan personel için ilgili mevzuat doğrultusunda düzenliolarak sağlık taramaları yapılır.
İğne ucu yaralanmaları takip edilir ve gerekli önlemler alınır.
Kemoterapi hazırlama ve uygulama alanları gibi yüksek riskli bölümlerdeçalışan personelin güvenliği için yürürlüğe konulan Antineoplastik İlaçlarlaGüvenli Çalışma Rehberi doğrultusunda uygulama yapılır.
Kan veya vücut sıvısının damlama/sıçrama riskinin olduğu tüm hasta bakımve müdahale bölgelerinde önlük, eldiven, yüz maskesi, gözlük ve benzerikişisel koruyucu ekipmanlar bulundurulur.
Bulaş özelliği yüksek hastalar ve özellikli grupların tedavi ve bakım sürecinde,hasta ve çalışanları korumak için kurum gerekli tedbirleri alır.
Radyasyona tabi çalışan kişilerin dozimetre kontrolleri düzenli olarak yapılır.Türkiye Atom Enerjisi Kurumunca önerilen takip sürelerine uyulmasızorunludur.
Lateks allerjisi olan personele yönelik düzenlemeler yapılır.
Çalışanların bulaş riski olan hastalıklara karşı korunması için, EnfeksiyonKontrol Komitesi tarafından aşı listesi oluşturulur ve riskli alanlarda çalışanpersonelin aşılanması sağlanır (Resmi Gazete 2009).
Aynı Tebliğin Hasta ve ÇalıĢanlar için Güvenlik Tedbirleri BaĢlıklı 18. MaddesineGöre, hasta ve çalıĢanların fiziksel saldırı, cinsel taciz ve Ģiddete maruz kalmalarınakarĢı gerekli güvenlik tedbirlerinin alınması için yapılacak iĢlemlerĢunlardır:
Sağlık kurum veya kuruluşu tarafından, fiziksel saldırılara karşı gerekli tedbirleralınır ve prensipler belirlenir.Özellikle çalışanların şiddete maruz kaldığı durumlarda çalışanın şikâyetlerinideğerlendirecek ve üst yönetimin desteğini hissedeceği bir düzenleme yapılır.Bu tür durumlara müdahale edecek ve 24 saat esasına dayalı olarak görevyapabilecek nitelikte sorumlu bir ekip bulundurulur
5
Sağlık Bakanlığı tarafından 2011 yılında yayınlanan “Hasta ve ÇalıĢan Güvenliğinin Sağlanmasına Dair Yönetmelik” ve 2012 yılında yayınlanan “ÇalıĢan Güvenliğinin Sağlanmasına Dair Genelge” kapsamındaki sağlık kurumları çalıĢan güvenliği programının hazırlanması, çalıĢanlara yönelik sağlık taramalarının yapılması, engelli çalıĢanlara yönelik düzenlemelerin yapılması, çalıĢanlar için kiĢisel koruyucu önlemler alma, fiziksel saldırıların önlenmesine yönelik düzenleme yapılması, enfeksiyonların kontrolü ve önlenmesi ile ilgili programın ve sürveyans çalıĢmalarının yapılması, radyasyon güvenliği ile ilgili koruyucu önlemlerin alınması, renkli kod uygulamalarının yapılması, güvenlik raporlama sisteminin kurulması, sağlık kurumlarında görevli tüm çalıĢanlara hasta ve çalıĢan güvenliği konusunda eğitimlerin verilmesi, hasta ve çalıĢan güvenliği komitesi kurulması, çalıĢan güvenliği programının hazırlanması, hastane kalite standartları kapsamında çalıĢma ortamından kaynaklanan risklerin bertaraf edilmesi amacıyla Ģiddet ve iletiĢim konularını da kapsayacak Ģekilde risk değerlendirmelerinin yapılarak gerekli tedbirlerin alınması, acil servisler baĢta olmak üzere riskli alanlarda güvenlik tedbirleri artırılarak, genel kolluk ve özel güvenlik personeliyle, güvenlik kamerasının bulundurulmasının sağlanması hususlarında gerekli düzenlemeleri yapmakla yükümlüdür (Resmi Gazete 2011a, Sağlık Bakanlığı 2012).
1.2.ÇalıĢan Güvenliğine Etki Eden Faktörler
ICNolumlu çalıĢma ortamında kiĢilerin sosyal ve psikolojik iyi olma hali için;kiĢinin kaynaklarına uyan talepler (iĢ baskısının yokluğu),yüksek bir öngörülebilirlik düzeyi (iĢ güvenliği ve iĢyeri güvenliği),meslektaĢlar ve yöneticilerin sağladığı sosyal destek, eğitim ve profesyonel geliĢme olanaklarına eriĢim (ekip çalıĢması, inceleme ve araĢtırma izni),anlamlı iĢ (profesyonel kimlik),yüksek bir etki düzeyi (özerklik, program üzerine kontrol, liderlik),çaba ve ödül arasında bir denge (kazanç, takdir, ödüller) olduğunu belirtmiĢtir (ICN 2007).
HemĢireleri çalıĢma ortamında güvenliklerini etkileyen yüksek riskler vardır. ÇalıĢan güvenliği olumsuz etkileyen konulardan bazıları;
Ġnsanlarla ve endüstriyel aktivitelerin sonucu atık ürünlerle çevresel kontaminasyon,
6
Medikal teknoloji – bakım yokluğu, teknoloji kullanımında yetersiz eğitim, Koruyucu elbise ve güvenli donanıma yetersiz eriĢim,
Vardiya çalıĢmasıyla ilgili olarak günlük yaĢam örüntülerinin bozulması, KarmaĢık politik, sosyal, kültürel, ekonomik ve klinik ortamlarda çalıĢan
hemĢirelerin duygusal, sosyal, psikolojik ve ruhsal kaynaklarının giderek daha çok zorlanması,
Cinsel taciz de dahil olmak üzere Ģiddet olayları,
Zayıf ergonomi (tıpla iliĢkili donanım, malzeme ve tesislerin mühendisliği ve tasarımı),
Kaynakların yetersiz dağılımı olarak belirtilmiĢtir (ICN 2007).
Sağlık kurumlarında çalıĢma ortamındaçalıĢan güvenliğini açısından temel riskleriler; fiziksel, kimyasal, biyolojik, psikososyal ve ergonomik olmak üzere 5 sınıfta incelenmektedir(NIOSH 1998,OSHA 1999, DSÖ 2013).
NIOSH çalıĢma ortamında güvenliği tehdit eden risklerden:
Fiziksel riskler; elektrik düzeneği, yetersiz ya da fazla ıĢık, yetersiz ya da fazla ısı, ıslak/kaygan/nemli zemin, havalandırmanın %50‟nin altında olması, gürültü, toz, nem, iyonize/non iyonize ultroviyole radyasyon, kesici/delici/batıcı cisimler, lazer, ultrosonik araçlar, kriyojenik sıvılar, patlayıcı/yanıcı maddeler, kırık cam/tüp ya da araçlar, manyetik alanlar, radyoaktif atıklar, mikro dalgalar, yüksek basınçlı hava, yangın, yetersiz dinlenme odaları, hasta odalarının fazla sayıda olması, el yıkama birimlerinin yetersizliği, atıkların yanlıĢ yok edilmesi, kiĢisel koruyucuların bulunmaması, kiĢisel koruyucuların yetersiz olması uygun muhafaza kaplarının olmaması, araç-gerecin doğru steril edilmemesi, kemoterapi ilaçlarının hazırlanmasında uygun kabinlerin bulunmaması olarak tanımlamıĢtır (NIOSH 1998).
Kimyasal riskler; anestezik gazlar, civa, dezenfektanlar, formaldehit, etilen oksit, antiseptikler, radyasyon, ilaçlar, antibiyotikler, sitotoksik ilaçlar, sterilizanlar, yakıcılar, gluteraldehit, pentamisin,isoproanol, ribavirin, bromin, lateks, solventler, asit-bazlar, fotokimyasal, antineoplastikler, iodin, asbest, kadmiyum, pestisitler, herbisitler, kimyasal atıklar, organometalikler, gazlar, karbon monoksit olduğu bildirilmiĢtir (NIOSH 1998).
7
Biyolojik riskler; tüberküloz, hepatit A/B/C/D/E virüsü (HBV, HCV), sitomegalovirüs, Ġnsan immün yetmezlik virüsü (AIDS), parvovirüs, B19, influenza, kızamık, kızamıkçık, adenovirüs, pertussi, polio, meningok hastalıklar, varicello zorter, herpes simpleks, tinea korporotis, shigellazis, helikobakteri, plori, salmonellazis, noralk virüs olarak açıklanmıĢtır (NIOSH 1998).
Ergonomik riskler; yanlıĢ postürde çalıĢma, yanlıĢ postürde oturma, uzun süre ayakta kalma, hasta kaldırma, ağır yük kaldırma, hasta transferleri tanımlanmıĢtır (NIOSH 1998).
Psikososyal riskler; stres, iĢi istememe, yapılan iĢin anlamsız hissedilmesi, yabancılaĢma, iĢi isteyerek tercih etmeme, yapılan iĢin boĢa gitme hissi, geliĢememe, baĢkalarının profesyonel geliĢiminden sorumlu olma, çalıĢma amaçlarının belirgin olmaması olduğu belirlenmiĢtir (NIOSH 1998).
1.2.1.Fiziksel Faktörler
HemĢireler günlük yaĢamlarının üçte birini hastane içerisinde kapalı ortamlarda geçirirler. Kapalı ortamiçinde yaĢayanları aĢırı soğuktan/sıcaktan koruması, yeterli güneĢıĢığını alması, iç ortam havası ve sessiz olması önemlidir(Tarcan ve ark 2000, Ġnce 2008, Ġlçe ve Dramalı 2010, Meydanlıoğlu 2013).Kliniklerde makine sesleri, telefon sesleri, anonslar, ısıtma ve soğutma sisteminin sesleri ile gürültü düzeyi arzu edilmeyen seviyelere çıkabilmektedir (Ġlçe ve Dramalı 2010, Vehid ve ark 2011).Gürültü Kontrol Yönetmeliğinde hastanelerde olması gereken ses düzeyi pencere kapalı iken 25-35 db pencere açık iken 35-45 db olarak belirlenmiĢtir (Resmi Gazete 2010). Bir araĢtırma sonucuna göre hastane içerisinde günlük gürültü düzeyi 45 dbile 61 db arasında değiĢmekte olduğu belirlenmiĢtir (Vehid ve ark 2011).80 db‟nin üzerindeki gürültü düzeyinde insan sağlığının olumsuz etkilendiği belirtilmiĢtir (Karakum 1999, Aslan ve Öntürk 2011, Vehid ve ark 2011).Gürültünün insan sağlığı üzerindeki olumsuz etkileri arasında konforsuzluk, kızgınlık, konsantrasyon bozukluğu, kan basıncının artması, kalp atıĢı ve solunumun hızlanması, ani refleksler, baĢ ağrısı, iç kulakta hasar ve dengenin bozulması gibi ciddi sorunlara sebep olabileceği belirtilmiĢtir(Toprak ve Aktürk 2004).
8
Kliniklerinde gürültünün yanısıraçalıĢan güvenliğinin sağlanması ve hastane kaynaklı enfeksiyonların önlenebilmesi için ortam havalandırılması ve ısısıönemlidir. Hastanelerde klima tesisatı, odalarda konforĢartlarının sağlanmasının, hastane içerisindemikroorganizmaların, tozların vekötü kokuların da en alt seviyelerde olmasını teminetmek için kullanılırlar (Ġlçe ve ark 2009, Toprak ve ark 2013).NIOSH, hastanelerde ortam ısısının 25 ºC‟nin üzerinde olduğu durumların sağlık çalıĢanlarında ve hastalarda kalp krizlerine, yorgunluğa ve baygınlıklara neden olduğunu ve servislerde ısının yazın 20 ºC–24 ºC, kısın ise 22 ºC–26 ºC olması gerektiğini belirtmiĢtir (NIOSH 1998).Hastane ortamlarında tüberküloz gibi belirli hastalıklar sağlık çalıĢanına hava yolu ile bulaĢma riski taĢımaktadır. Bu nedenle hastanelerde oluĢturulacak havalandırma sistemleri, hastane kaynaklı veya mesleksel enfeksiyonları önleyecek Ģekilde yapılmalıdır(Ġlçe ve Dramalı 2010).
Hastane gibifiziksel çevrenin “doğru” olarakalgılanmasının önemli olduğu yerlerdeaydınlatma, bir kat daha önem kazanır ve çalıĢma ortamları gözü yormayacak Ģekilde mümkünoluğunca aydınlık olmalıdır.Yetersiz ya da aĢırı aydınlatma iĢ verimini olumsuz etkiler. Bu nedenle aydınlatmada ıĢık doğrudan göze gelmemeli, çok parlak olmamalı, fazla gölge yapmamalı ve görsel zorlanmaya sebep olmamalıdır (Tarcan ve ark 2000,Altuncu ve Tansel 2002, Camkurt 2007,Özarslan 2009).Gürültü, havalandırma, ısı, aydınlatma gibi radyasyona maruz kalınması bir diğer sorundur ve uzun zamanradyasyona maruz kalan kiĢilerde konjenital anomali geliĢme riski artar. Radyasyondan korunmanın temel ilkelerinde maruz kalınan zamanın kısa olması, radyasyon kaynağından olabildiğince uzak olmak ve kaynak ile kiĢiler arasına koruyucu zırh konulmasıyla zararlı etkileri en aza indirilebilir (Ergüney ve ark 2001, Kurutkan 2009). Ayrıca merdiven yanlarındakorkulukların bulunmaması, yangın alarm sistemi ve ayrı bir yangın çıkıĢ kapısının bulunmaması,yangın söndürücülerinin doğru yerde olmaması ve aylık kontrollerinin yapılıyor olmaması, uyarıcı levha ve iĢaretlerin olmaması, zemin döĢemesinin kaygan olması, ortamın kötü düzenlenmesi, elektrik düzeneğinin yanlıĢ ya da eksikolması diğer fiziksel faktörlerdir hastane çalıĢma ortamının tümünü etkilediğinden, sağlık çalıĢanları açısından önemli bir tehlikedir (Ġnce 2008, TaĢçıoğlu 2007, Aras 2013).
9 1.2.2.Kimyasal Faktörler
Günlük yaĢantımızın pek çok alanında kullanılan kimyasallar, hastalıkların önlenmesi ve tedavisinde kullanılması önemli faydaları arasındadır ancak yararlarının yanı sıra özellikle uygun Ģekilde kullanılmadıklarında insan sağlığı için tehlikeli olabilmektedirler (KöĢgeroğlu ve ark 2008, Olgun ve ġimĢek 2010). HemĢirelerin bakım uygulamaları sırasında karĢılaĢtıkları kimyasalfaktörler içinde ilk sırada dezenfektanlar veantiseptik maddeler yer almaktadır (Parlar 2008). Dezenfektan ve antiseptik maddeler cerrahi aletler ya da solunum cihazları gibi, tekrartekrar kullanılan aletlerin temizlenmesinde vazgeçilmezdir, fakat o ölçüde de risklimaddelerdir (KarayemiĢoğlu ve Baykal 2011).Yapılan bir araĢtırmada yüksek etkili dezenfektanlar nedeniyle solunum problemiyaĢayan hemĢirelerin oranının %20,9 olduğu bildirilmiĢtir (Devebakan 2007).
Hastane içerisinde sık kullanılması nedeni ile lateks alerjisi hemĢireler arasında sık görülen rahatsızlıktır.Lateks eldiven kullanımının artması ileözellikle son zamanlarda önemli bir sorun haline gelmiĢtir (Sarıcaoğlu ve ark 2013). Yalçın ve arkadaĢlarının 276 sağlık çalıĢanı üzerinde yaptığı araĢtırma sonucunda katılımcıların %18,1‟inde alerji geliĢtiğini ve hemĢirelerde duyarlılığın hekimlerden daha yüksek olduğu tespit edilmiĢtir (Yalçın ve ark 2011). Devebakan (2007)‟nın araĢtırmasında sağlık çalıĢanlarının %40‟ı kullandıkları lateks eldivenden dolayı deri problemi yaĢadığı saptanmıĢtır (Devebakan 2007). Bir diğer araĢtırmada ise araĢtırmaya katılanların %46‟sında alerji geliĢtiği, alerji ile temas süresi ve çalıĢma süresi arasında pozitif iliĢki olduğu belirlenmiĢtir (Sarıcaoğlu ve ark 2013).
Sitotoksik ilaçlar; kanserli hastaların tedavilerinde kullanılan ilaçlardır ve sağlık çalıĢanlarından özellikle hemĢireler söz konusu ilaçların olumsuz etkilerine maruz kalmaktadır (KöĢgeroğlu ve ark 2008, Olgun ve ġimĢek 2010). Bir araĢtırma sonucuna göre hemĢirelerin %10‟u kemoterapotik ilaçlara maruz kaldığı tespit edilmiĢtir (Önder ve ark 2011). Sitotoksik ilaçlara maruziyet sonrası kromozomlarda farklılığa yol açmaya katkı sağlayabilmekte ve üreme organlarında fonksiyonu bozması gibi rahatsızlıklara neden olabilmektedir (Kurutkan 2009). KöĢgeroğlu ve ark (2008)‟nın çalıĢma sonucuna göre hemĢireler arasında kemoterapi uygulayan
10
kiĢilerde ciltte eritem ve alerjik reaksiyon yaĢadıkları ve kemoterapi uygulanan hasta sayısı arttıkça uygulama yapan hemĢirelerin hemoglobin ve lökosit değerlerinde düĢüĢ tespit etmiĢlerdir (KöĢgeroğlu ve ark 2008).
Hastane ortamında sıklıkla karĢılaĢılan diğer kimyasal maddeler arasında; alkol, antibiyotikler, anestezik gazlar, formaldehit, sterilizasyon gazları ve diğer gazlaryer almaktadır (Parlar 2008, Hofmann ve Stöbel 2011). Bir çalıĢmada hemĢirelerin %33,9‟u, hekimlerin %28,8‟i çalıĢma ortamında kimyasal ajanlarla maruziyet yaĢadığı bildirilmektedir (Cebeci 2013). Kimyasal maddeler ile maruziyet sonrası ellerde egzama, kronik dermatit ve alerji geliĢebilmektedir (Dindar ve ark 2004).Bu kimyasal maddeler sağlam cilt, solunum sistemi, ağız, iğne batması gibi çeĢitli yollar ile vücuda alınmaktadır. Kimyasal maddelerin etkinliği; konsantrasyonuna, temas süresine, temas yoluna, maddenin fiziksel ve kimyasal özelliklerine, ortamda diğer fiziksel ve kimyasal ajanların varlığına göre değiĢebilmektedir (KöĢgeroğlu ve ark 2008, Parlar 2008, Olgun ve ġimĢek 2010).
Bahsedilen kimyasalların zararlı etkilerinden korunabilmek için eldiven, önlük, gözlük, maske gibi koruyucu kıyafetlerin kullanımının yaygınlaĢtırılması, birimlerde kullanılan kimyasalların listelerinin hazır ve asılı bulunması, kimyasallarla hazırlanacak tedavinin uygun ortamda hazırlanması ve çalıĢma alanına yetkili olmayan kiĢilerin girmemesi, kimyasallara özgü kontrol rehberlerinin bulunması, doğru kullanımlarına iliĢkin bilgilerin yer alması, üzerlerinde yazılı uyarıların bulunması, ortamın yeterli oranda havalandırılması, kimyasal atıkların uygun Ģekilde toplanması ve yok edilmesi çalıĢanların sağlığının korunmasında önemlidir (KöĢgeroğlu ve ark 2008, Olgun ve ġimĢek 2010).
1.2.3.Biyolojik Faktörler
Hastane içerisinde hemĢireler birçok biyolojik risk etmeni ile karĢılaĢmaktadırlar. Biyolojik risk etmenleri arasında; mikroorganizmalar, mantarlar, bakteriler, virüsler, vektörler olarak sayılmaktadır (Dindar ve ark 2004, Aras 2013). Sağlık çalıĢanları bu biyolojik ajanlara hastanınkan/vücut sıvılarına teması ya da sıçraması, kontamineiğne uçlarınınveya diğerkeskinaraçların kesimiyle,solunum yolu ile temas etmektedir. Bu etkilenmelerin sonucunda yirmiden fazla patojenin geçiĢi söz konusudur (KiĢioğlu ve ark 2002, Tarantola ve ark 2003, Kermode ve ark 2005,
11
Sangwan ve ark 2011, Hofmann ve Stöbel 2011) ve özellikle HBV, HCV ve AIDS gibi tehlikeli, morbidite ve mortalite oranı yüksek enfeksiyonlar geliĢebilmektedir (CDC 2003, DSÖ 2006).Yapılan bir araĢtırmada hemĢirelerin%13,2‟si HBV, %10,3‟üHCV ve %5,6‟sı ise AIDS virüslerine maruz kaldığı bildirilmiĢtir (Devebakan 2007).
Morbidite ve mortalite oranı yüksek bu enfeksiyon hastalıkları için yayılanriskvirüstürüne göredeğiĢmekte ve bu oranlarHBV, HCVve AIDS içinsırasıyla6-30% (aĢılanmamıĢ olanlar için),%1,8 ve %0,3 dür (ANA 2013). Enfeksiyon Kontrol ve Önleme Merkezi (Centers for Disease Control and Prevention-CDC)‟nin belirttiğine göre, yaygın bir sorun olan HBV enfeksiyonu kronik hepatit, siroz ve karaciğer kanseri gibi ölümcül hastalıklara neden olmasının yanı sıra, HIV‟den 100 kat daha fazla bulaĢıcı olması bakımından önemli bir hastalık olup, sağlık çalıĢanları için HBV yakalanma sıklığı normal popülasyondan 3–8 kat daha fazladır (CDC 2003). Güney Kore‟de yapılan bir çalıĢmada, hemĢirelerin %70,4‟ünün kesici delici yaralanma yaĢadığı bildirilmiĢtir (Cho ve ark 2013). BaĢka bir çalıĢmada yıllık perkutan yaralanma oranı her 100 kiĢide %13,8 olarak belirlenmiĢtir (Gershon ve ark 2007). Kuruüzüm ve ark (2008) yaptıkları araĢtırmada kan ya da vücut sıvıları ile en az bir kez yaralanma oranı %58 olduğu belirlenmiĢtir (Kuruüzüm ve ark 2008).
Biyolojik güvenlik sorunlarına neden olan araçlar; enjöktör iğnesi, kateter, sutur iğnesi, lanset, bistüri, makas, ampul kırığı neden olmaktadır. Bu güvenlik sorunların gerçekleĢme Ģeklinin ise; intravenöz/intramüsküler enjeksiyon, sütur atma, tedavi yaparken, iğnenin tekrar kapatılması, iğnenin enjektörden ayrılması, laboratuvar iĢlemleri, kesici-delici aletlerin temizlenmesi/imhası, huzursuz bir hasta ya da çocuğa müdahele,hastadaki iğnenin manüple edilmesi sırasında, kesici-delici aletle çalıĢan bir kiĢi ile çarpıĢma ve atıkların taĢınması sırasında olmaktadır (Richard ve ark 2001, Tarantola ve ark 2003, Altıok ve ark 2009, Ortabağ ve ark 2009, Omaç ve ark 2010, Irmak 2012, KurĢun ve Arslan 2014).
Mesleki tecrübenin yetersiz olması, güvenli kapların kullanılmaması, personel ve kaynak yetersizliği, uzun çalıĢma saatleri, kötü çalıĢma koĢulları yaralanma riskini artırmaktadır (Ġlhan ve ark 2006, Kebede ve ark 2012, Cho ve ark 2013). Personelin yeterli/yetersiz istihdam edilmesi ile örgüt ikliminin hemĢirelerin enjektör
12
batmasıvakası ile yaralanma olasılığını etkilemektedir. Yetersiz personelin ve düĢük örgütsel iklimin olduğu birimlerdeki hemĢireler, yeterli sayıda hemĢirenin olduğu ve yönetimin daha iyi organize ettiği birimlerdeki hemĢirelere göre daha fazla enjektör batması vakası rapor etmektedir. Personel eksikliğinin giderilmesi, çalıĢanların düĢük morallerinin yükseltilmesi, çalıĢanların eğitimi ve yönetimin desteğin artırılması ile enjektör batmaları vakalarını azalabilmektedir (Clarke ve ark 2002). Ayrıca güvenli araçların kullanımı, koruyucu önlemlerin geliĢtirilmesi ve uygulanması, etkin gözetim programları, etkili atık sistemi, iğneleri kullanma/ayrıĢtırma/toplama konusunda düzenli eğitim verilmesi ile bu sorunların çözümü sağlanabilmektedir (Korkmaz 2008, Merih ve ark 2009, BeĢer 2012). Kesici-delici tıbbi alet yaralanmalarından korunmak için önlem paketi [güvenli enjektör, güvenli kan alma aparatı (holder), kesici delici alet kutusu, atık kutusu, pamuk kutusu, vb. aparatı bir arada içeren tedavi tepsileri] kullanılmaya baĢlanan bir hastanede uygulama öncesi ve sonrası değiĢimin araĢtırılması amaçlanan çalıĢmada, 2008-2009 yılları uygulama öncesi dönem ile 2010-2011 yılları uygulama sonrası dönem arasındaki veriler incelendiğinde yaralanmaların %57,4‟ünün uygulama öncesi dönemde, %42,6‟sının uygulama sonrası dönemde meydana geldiği, yaralanmanın azaldığı, özellikle en riskli grup olan hemĢirelerde riskin yarı yarıya azaldığı belirlenmiĢtir (Ġlçe 2013).Amerika BirleĢik Devletleri Genel Muhasebe Ofisi (General Office of Accountability-GAO)‟nin bildirmiĢ olduğu rapora göre her yıl güvenli araçların kullanımı ile önlenebilir 69 000 yaralanma olduğu ve bu yaralanmaların maliyetinin her yaralanma için 500-2500 dolar olduğu, güvenli ekipmanın kullanılması ile bu maliyetin her yıl 37-173 milyon dolar azaltılabileceği bildirilmiĢtir (GAO 2000). Phillips ve arkadaĢlarının yapmıĢ olduğu çalıĢmada her yıl 100 000 binden daha fazla yaralanma maliyetinin güvenli ekipman kullanımı ile 69-415 milyon dolar azaltılabileceğini bildirilmiĢtir (Phillipsve ark 2013).
1.2.4.Ergonomik Faktörler
Ergonomi ile çalıĢanın yetenekleri ve iĢ gerekleri arasındaki dengenin oluĢturulması, verimliliğinin sağlanması,çalıĢma hayatının kalitesinin artırılmasını amaçlanmaktadır (Kurutkan 2009). Fakat sağlıkçalıĢanlarının iĢ günü kayıplarının üçte biri kas-iskelet sistemi bozukluklarınedeniyle olmaktadır (Tanrıkulu 2010, Babayiğit ve Kurt 2013). ĠĢe bağlı rahatsızlıkların en sık görüldüğü9 iĢ kolundan 7.
13
sırayı hemĢireliğin aldığıvurgulanmıĢtır (Dıraçoğlu 2006). Sağlık hizmetinin verildiği mekanlarda ergonomi iyi tasarlanmalıdır ki hizmet sunan hemĢireler yaptığı iĢin tersine kendi sağlıklarını riske etmesinler. Ancak yapılan araĢtırmalarda hemĢirelerin kas-iskelet sistemi rahatsızlıkları oranı oldukça yüksektir. 1163 hemĢirenin katılımı ile yapılan bir çalıĢmada bel ağrısı oranı %95 olduğu tespit edilmiĢtir (Lipscomb ve ark 2004). Mccoskey (2007)‟in araĢtırmasında; hemĢirelerin %97‟sinin son bir yılda kas iskelet sorunu yaĢadığı ve katılımcıların %63‟ünü bel ağrısı yaĢadığı, bel ağrısının nedenini olarak %58‟sinin hastaların taĢınmasından kaynaklı olduğunu bildirilmiĢtir (Mccoskey 2007). Ağrının nedeni olarak mesleki tecrübe, aynı pozisyonda uzun süre çalıĢma, hastaların transfer edilmesi, hasta sayısının fazla olması belirtilmektedir (Tinubu ve ark 2010). Ağrının nedeni olarak doktorlar ağır kaldırma, hemĢireler uzun süreli yürümenin ağrıyı artırdığını, hasta bakıcılarda ağır kaldırmanın neden olduğu bildirilmiĢtir (Dıraçoğlu 2006).
Ergonomi kaynaklı kas-iskelet sistemi rahatsızlıklarıağırlık kaldırma, tekrarlamalı ve zorlamalı hareketler, stresli iĢ çevreleri, beden duruĢu ve hareketleri,sabit oturma, pozisyona bağlı zorlanma, titreĢim, sabitayakta durma, itme-çekme hareketleri ve kazalar sorununhazırlayıcı bir faktör olarak kabul edilmektedir (Akay ve ark 2003, Özcan ve KesiktaĢ 2007, Tanrıkulu 2010).
Kas-iskelet sistemi rahatsızlıklarının kiĢiye etkileri; ağrı nedeniyle ızdırap verir, hareketleri kısıtlayarak sakat bırakır, depresyona yol açar, aile fonksiyonlarını olumsuz etkiler, yaĢam kalitesini düĢürür.ĠĢe ve topluma etkileri;iĢ memnuniyetini, verimliliğini, kalitesini azaltır, sağlık sektörünü, sağlık bakımını ve ekonomiyiolumsuz etkiler (Özcan ve KesiktaĢ 2007).
Ergonomi kaynaklı sorunlar iyi tasarlanmıĢ ergonomik giriĢim programlarıyla azaltılabilmektedir. Kötü postürde çalıĢma (aĢırı ekstansiyon veya fleksiyon pozisyonunda çalıĢma), döĢemelerdeki seviye farkı, çalıĢma pozisyonuna uygun ayarlanabilir mobilyaların kullanılması, tıkanık ve dar geçitlerin düzenlenmesi, kiĢilerin boĢ zamanlarında dinlenebileceği odaların olması gibi çalıĢma ortamında riskdeğerlendirmesinin yapılması ve bu risklere karĢı alınacak önlemlerin belirlenmesi gerekmektedir. (Babayiğit ve Kurt 2013).
14 1.2.5.Psikososyal Faktörler
Ülkemizde hemĢirelik, çalıĢma ortamından ve koĢullarından kaynaklı birçok sorunla yüzleĢen stresli bir meslektir (Türk ve ark 2008, Tokmak ve ark 2011). HemĢireler çalıĢma Ģartları gereği 7 gün 24 saat hizmet veren bir meslek grubu olması, nöbet veya vardiya usulü çalıĢması, düzenli bir çalıĢma Ģeklinin olmaması kiĢilerin uyku sorunları yaĢamasını, kiĢinin sosyal hayatını ve psikolojisi etkileyen baĢlıca stres kaynağıdır (Resmi Gazete 1983, Ġncesesli 2005). Stres kaynakları arasında ayrıca mesleksel riskler, iĢ yükü fazlalığı, hasta sayısının fazla olması, hasta ve hasta yakınları, zor ya da karmaĢık görevler, yetersiz dinlenme, meslek arkadaĢları ile çatıĢma yaĢanması, kliniğin fiziki yapısı etken olan faktörler arasındadır (Alçelik ve ark 2005, TaĢçıoğlu 2007, Türk ve ark 2008, Kanbay ve Üstün 2009). ÇalıĢma ortamında birçok stres faktörü ile karĢılaĢılması bireylerin iĢ performansını, verimini, bakım kalitesini ve kiĢinin sağlığı üzerinde olumsuz etkisi yadsınamaz bir gerçektir (Tokmak ve ark 2011). YaĢanılan stres kiĢilerde baĢ ağrısı, uyku bozukluğu, konsantrasyonda güçlük, çabuk sinirlenme, iĢ doyumsuzluğuna neden olabilmektedir (Yılmaz ve Özkan 2006).
Stres ve tükenmiĢlik hemen her meslekte görülebilen bir sorundur ancak insanlarla birebir iliĢki içinde olan mesleklerde daha sık karĢılaĢılmaktadır. HemĢirelik insanlarla birebir iliĢki içinde olmayı gerektirir ve kiĢilerin fiziksel, sosyal, mental sorunları ile daima yüzleĢen bir meslektir (Tanrıkulu 2010). Yapılan araĢtırma sonucuna göre empatik beceri düzeyi, çalıĢma süresi ile tükenmiĢlik arasında iliĢki olduğu ve sağlık çalıĢanlarının orta düzeyde tükenmiĢlik yaĢandığı belirlenmiĢtir (Ergin ve ark 2009, Kaya ve ark 2010).Bir baĢka araĢtırmaya göre sağlık personelinde yaĢ arttıkçaduygusal tükenme ve duyarsızlaĢma azalmakta, kiĢisel baĢarı hissi artmaktadır. ĠĢ stresi arttıkça duyarsızlaĢma artmakta, kiĢisel baĢarı hissinin azalmakta olduğu saptanmıĢtır (Armutçuk ve ark 2011).
Sağlık çalıĢanlarında stres kadar yoğun yaĢanılan bir diğer sorun ise, günümüzde sıklıkla maruz kalınan Ģiddettir. DSÖ‟nün Ģiddet tanımı; çalıĢanın iĢi nedeniyle (iĢine gidip gelirken olanlar da dahil) maruz kaldığı, açıkça ya da üstü kapalı Ģekilde, güvenliğini, iyilik durumunu ya da sağlığını hedef alan istismar, korkutma, tehdit ya da saldırıolaylarıdır (DSÖ 2002). Sağlık kurumlarında Ģiddetin tanımı ise; hasta, hasta yakınlarıya da diğer herhangi bir birey tarafından
15
oluĢturulansözel tehdit, fiziksel saldırı ve cinsel saldırı /taciz olarakortaya çıkmaktadır (Ayrancı ve ark 2002, Annagür 2010, Atik 2013). Hastaneler insanların üzüntü, sağlık problemleri, yakınını kaybetme korkusu, yapılan iĢlemler karĢısında bilgi eksikliği gibi nedenlerde dolayı sinirli ve gergin olmasına zemin hazırlamaktadır. Ayrıca hastaneye yatma/yatırılma, yalnız hasta değil hasta ailelerinin de hayatında önemli etkileri olan bir durumdur. Çünkü hastaneye kabul aile bütünlüğüne yönelik bir tehdittir (Çelebioğlu 2004).Bu durumda sağlık kurumlarında çalıĢanların diğer meslek grupları ile kıyaslandığında daha sıklıkla Ģiddete maruz kalmalarına sebep olmaktadır. Sağlık çalıĢanları arasında ise hemĢireler hasta ile birebir iliĢki içinde olması Ģiddet açısından daha riskli kılmaktadır (DSÖ 2002, CDC 2002, Hesketh ve ark 2003, Gates ve ark 2011, Al ve ark 2012, Atik 2013, Spector ve ark 2014). Ülkemizde bazı araĢtırma sonuçlarına göre hekimlerin Ģiddete uğrama sıklığı %4,6, hemĢirelerin %82,1 olduğu (Çamcı ve Kutlu 2011), bir diğer araĢtırmada hekimlerin %53,7‟si, hemĢirelerin %58,4‟ü Ģiddete maruz kaldığı bildirilmiĢtir (Ayrancı ve ark 2002). Son yıllarda çalıĢanlara karĢı Ģiddet, öfke ve hırçın davranıĢların giderek artığı görülmektedir. Amerikan HemĢireler Birliği (American Nurses Association-ANA)‟nın raporunda da hemĢirelerin 2001 yılında Ģiddet oranı %25 iken, 2011 yılında %34‟e yükselmiĢtir (ANA 2011).
Sağlık kurumlarında Ģiddet; fiziksel, cinsel ve sözel olarak farklı Ģekillerde görülebilir (Ayrancı ve ark 2002, TaĢ ve Çevik 2006, Erkol ve ark 2007, Shoghi ve ark 2008, BolıĢık ve ark 2008, Pınar ve Pınar 2013). AraĢtırma sonuçlarına göre sağlık çalıĢanları çoğunluklasözel Ģiddete daha fazla maruz kalmaktadır (Kwok ve ark 2006, Shoghi ve ark 2008,Çamcı ve Kutlu 2011, Magnavita and Heponiemi 2011, Eker ve ark 2011, Aldem ve ark 2013).
Maruz kalınan psikososyal sorunlar çalıĢanı olumsuz etkilediği gibi çalıĢanın iĢ arkadaĢlarının, ailesinin ve arkadaĢlarının da etkileyen çok yönlü sorundur. Ayrıca çalıĢma ortamında etkili sağlık hizmeti verilmesini dolayısıyla hasta bakım kalitesini etkilemektedir (ICN 2007, Pınar ve Pınar 2012).Aile içerisinde çocuğun hasta olması ebeveynler için büyük stres faktörü olması, bireylerin daha gergin ve saldırgan bir tutum sergilemesine sebep olmaktadır. Bu durumda pediatri hemĢirelerinin Ģiddet riskini, stres oranının dolayısı ile tükenmiĢliği bir kat daha artırmaktadır.
16
Yukarda sayılan tüm olumsuzlara karĢı alınacak temel önlemlerden birincisi; hasta ve çalıĢanın farkındalığının artırılması (örneğin; hasta ve yakının yakından gözlemlemek, etkili iletiĢim becerilerinin kullanılması gibi) ikincisi; yasal düzenlemelerin yapılması, hastane genelinde yönetimin alacağı önlemler ve düzenlemelerdir (örneğin; kliniklerde kamera ve güvenlik olması gibi) (TaĢ ve Çevik 2006, Annagür 2010, Al ve ark 2012).
1.3.Pediatri HemĢireliği ve ÇalıĢan Güvenliği ĠliĢkisi
HemĢirelik; sağlık bakım sisteminin bir parçası olarak, bütün sağlık kuruluĢlarındave toplumda, her yaĢtaki insanın sağlığının geliĢtirilmesini, hastalıkların önlenmesini ve fiziksel,mental hastalığı olanların ya da yetersizliği olanların bakımını kapsar (ÇavuĢoğlu 2009). Bu tanıma göre hemĢireler; fiziksel ve mental hastalığı olan bireylere bakım vermek, sağlık bakımı ile ilgili eğitim vermek, sağlık ekibinin bir üyesi olarak sağlıkla ilgili tüm etkinliklere katılmak, kendi personelini eğitmek (hemĢire ve bakıma yardımcı diğer bireyleri), sağlıkla ilgili araĢtırmalara katılmakla yükümlüdürler (TaĢçıoğlu 2007).
Pediatri hemĢireliği; “HemĢirelik Yönetmeliğinde DeğiĢik Yapılmasına Dair Yönetmelik” kapsamındaevrensel çocuk hakları ve profesyonel hemĢirelik rolleri doğrultusunda 0-18 yaĢ arasındaki çocukların aile ve toplum içinde fiziksel, biliĢsel, duygusal ve sosyal yönden sağlıklı büyüme ve geliĢmesi, hastalıklardan korunması ve sağlığının en üst düzeyine çıkarılması; hastalandığında hasta çocuğun tedavisi, bakımı ve rehabilitasyonundan sorumlu hemĢire olarak tanımlanmıĢtır (Resmi gazete 2011b). Bu bağlamda pediatri hemĢiresi; çocuğun haklarınısavunma, çocuk ve ailesine hastalık/tedavi/klinik hakkında bilgi verme, ailenin ve çocuğun haklarınıkavramasını sağlama, çocuk haklarının ihlal edildiğidurumlarda çocuğun haklarını savunma, çocukve ailenin mahremiyetini koruma, onların duygularınıanlayarak empati kurma, geleneksel ve kültürel özelliklerinidikkate alarak bakım yaklaĢımlarını gerçekleĢtirmeyükümlülüğü bulunmaktadır (Çelebioğlu 2004, Akça ve Gözen 2013).
Pediatri hemĢireleri bakım uygularken, çocuğun eriĢkinden farklı fiziksel, fizyolojik ve psikolojik özellikleri bulunduğunu,algılama sürecinin henüz tam geliĢmemiĢ olduğunu fakat devamlı bir geliĢme gösterdiğini, problemlerle baĢa
17
çıkma ve sosyal davranıĢ özelliklerinin yetiĢkine oranla az geliĢmiĢ olduğunu,hastalığı algılama ve hastalığa tepkisinin, kronolojik yaĢ ve geliĢimsel özelliklerine göre farklılıkgösterdiğini bilmeli ve çocuğun yaĢ/geliĢimdüzeylerine göre sözel ve sözel olmayan iletiĢim tekniklerini kullanmalıdır (ÇavuĢoğlu 2011).
Pediatri kliniklerinde çalıĢan hemĢirelerde, diğer hemĢireler gibi sağlık hizmeti sunumu sırasında uzun süreli çalıĢma, aĢırı iĢ yükü, zaman baskısı, zor ya da karmaĢık görevler, yetersiz dinlenme araları, elveriĢsiz ergonomi (tekrarlayıcı hareketler, uzun süre aynı pozisyonda çalıĢma, kiĢiye uygun olmayan mobilya/araç/gereç), tekdüzelik ve fiziksel olarak kötü iĢ koĢullarıyla karĢılaĢmakta(Alçelik ve ark 2005, Aren 2008, Niskanen ve ark 2012) dolayısıyla çalıĢan güvenliği açısından tehdit oluĢturmaktadır.ÇalıĢma ortamındaki olumsuz koĢullar sıklıkla hatalara yol açmakta, çalıĢan güvenliğini ve tedavi sonuçlarını olumsuz yönde etkilemektedir (Ġnce 2008, Niskanen ve ark 2012, McCaughey ve ark 2013).HemĢirelerin karĢılaĢtığı sorunlar sadece kendi yaĢam kalitesini etkilemekle kalmamaktaiĢ veriminin düĢmesine, iĢe devamsızlık nedeniyle görev yaptığı kurumların ekonomikkaybına, bakım verdiği bireylerin riske girmesine neden olmaktadır (Kesgin ve Kublay 2011).Ayrıca iĢyerinde yaralanma ve hastalıklı geçirilen gün sayısı ile iĢ stresi, iĢten ayrılma düĢüncesi ve iĢ tatmini arasında iliĢki bulunmaktadır (McCaughey ve ark 2013).Bu nedenle çalıĢma ortamını çalıĢan güvenliği açısından değerlendirmek önemlidir. ÇalıĢan güvenliğinin değerlendirmesinin faydaları mevcut veya olası tehlikeleri meydana çıkarma, çalıĢanların kendilerinin göremediği problemlere iĢaret etmek ve var olan kontrollerin etkinliğini arttırmaktır (Blegen ve ark 2004, Bostan ve Köse 2012). Çünkü sağlıklı ve güvenli bir ortamda çalıĢmak; çalıĢanınyaĢamdan beklenen süresini uzatması, mevcut hastalıkların yükünü azaltması, çalıĢanın çalıĢma etkinliğini arttırması, ekonomik bağımsızlığını ve iĢe devamlılığını sağlaması gibi pek çok yarara sahiptir. Bunun yanında, sağlıklı ve güvenli bir ortamda çalıĢmak sadece çalıĢanın sağlığının sürdürülmesi ve yaĢam kalitesini yükseltilmesi ile sınırlı kalmayıp, aynı zamanda çalıĢanın sosyal yaĢamından hizmet sunduğu alana kadar iyilik halinin devamını da sağlamaktadır (DSÖ 2001b). Güvenli çalıĢma ortamının çalıĢanın performansı ve verimliliği üzerinde olumlu etkileri ise, iĢle ilgili yaralanma oranı ve kan ya da vücut sıvıları ile maruziyet oranı düĢmekte, hastane karlılığı ve bakım kalitesi artmaktadır(Stone and Gershon 2006, Sezgin 2007). HemĢirelerin
18
çalıĢtığı hasta grubu, tedavi/bakım hizmetleri ve kullanılan araç/gereç gibi farklılıklar çalıĢan güvenliğini farklı düzeyde etkileyebilmektedir. Pediatri hemĢirelerinin diğer kliniklerde çalıĢan hemĢirelere kıyasla daha fazla gürültüye maruz kalması, hareketli bir çocuğa müdahale edilmesi, daha ajite hasta yakınları ile karĢılaĢılması, hastayla daha fazla zaman geçiren ve bakımlarını doğrudan yerine getiren kiĢi olmaları nedeniyle birçok güvenlik sorunu ile eĢzamanlı karĢılaĢmaktadır. Ailelerin hastalık durumunda inkar, kızgınlık, ĢaĢkınlık, suçluluk duyguları geliĢmektedir (Çelebioğlu 2004, Er 2006) bu durum hastaların bakımlarını doğrudan gerçekleĢtiren ve hasta/ailesiyle yakın iliĢkide olan pediatri hemĢirelerin güvenliğine yönelik tehdit oluĢturabilmektedir. Literatür incelendiğinde çalıĢan güvenliği alanları arasında biyolojik, kimyasal, psikososyal ve ergonomik güvenlik alanlarını ayrı ayrı inceleyen birçok çalıĢma yapılmıĢtır. Ancak çalıĢan güvenliği alanlarını bütününü ile inceleyen çalıĢmalar sınırlı sayıdadır (Blegen ve ark 2004, Yassi and Hancock 2005, Ġnce 2008, Aren 2008, Aslan ve Öntürk 2011, Bostan ve Köse 2012, Aldem ve ark 2013, Cebeci 2013). Pediatri kliniklerinde yapılmıĢ bir araĢtırmaya rastlanmamıĢtır.
Bu araĢtırma pediatri kliniklerinde çalıĢan hemĢirelerin çalıĢan güvenliğine iliĢkin görüĢleri, risk algı puanları ve iliĢkili faktörlerin belirlenmesi amacıyla gerçekleĢtirildi. ÇalıĢma, pediatri hemĢirelerinin çalıĢan güvenliğini birçok alanda incelemesi açısından önemlidir. ÇalıĢanların ve sağlık kurumlarının bu konuda farkındalığının ve çalıĢma yaĢamının niteliğini arttırması, iĢten kaynaklı korunulabilir sağlık sorunlarının önlenmesi, gerekli önlemlerin alınmasına ya da var olan önlemlerin etkinliğinin değerlendirilmesinekatkı sağlayacağı ve pediatri hemĢireliğine özgü literatüre ayrıca bu alanda yapılacak diğer çalıĢmalara ıĢık tutacağı düĢünülmektedir.
19 2.GEREÇ ve YÖNTEM
2.1.AraĢtırmanın Amacı ve Tipi
Bu araĢtırma pediatri kliniklerinde çalıĢan hemĢirelerin çalıĢan güvenliğine iliĢkin görüĢleri, risk algı puanları ve iliĢkili faktörlerin belirlenmesi amacıyla tanımlayıcı olarak ve belirli bir zaman kesitinde yapıldı.
2.2.AraĢtırmanın Yapıldığı Yer ve Özellikleri
AraĢtırma, Mart-Mayıs 2014 tarihleri arasında, Konya ili kent merkezinde yer alan; T.C. Sağlık Bakanlığı Konya Beyhekim Devlet Hastanesi, T.C. Sağlık Bakanlığı Konya Eğitim ve AraĢtırma Hastanesi, Selçuk Üniversitesi Tıp Fakültesi Hastanesi ve T.C. Sağlık Bakanlığı Dr. Faruk Sükan Doğum ve Çocuk Hastanesinde yapıldı.
Selçuk Üniversitesi Tıp Fakültesi Hastanesinden yenidoğan yoğun bakım ünitesi (YYBÜ), çocuk acil, çocuk 1 ve çocuk 2 klinikleri araĢtırma kapsamında yer aldı. 21 yatak kapasiteli YYBÜ de 16 hemĢire,66 yatak kapasiteli çocuk 1 ve çocuk 2 kliniklerinde toplam 17 hemĢire, 13 hasta kapasiteli çocuk acil kliniğinde 6 hemĢireçalıĢmaktadır. Selçuk Üniversitesi Tıp Fakültesi Hastanesi pediatri klinikleri toplamda 100 yatak kapasitesi ve 39 hemĢire ile hizmet sunmaktadır.
T.C. Sağlık Bakanlığı Konya Eğitim ve AraĢtırma Hastanesinden çocuk acil, çocuk cerrahi, süt çocuğu, oyun çocuğu klinikleri ve YYBÜ araĢtırmaya dahil edildi. Çocuk acil kliniğinde 12 hemĢire, çocuk cerrahi kliniğinde 7 hemĢire, süt çocuğu ve oyun çocuğu kliniklerinde toplam 18 hemĢire, çocuk yoğun bakım ünitesinde 9 hemĢire çalıĢmakta, YYBÜ de 26 hemĢireçalıĢmaktadır.T.C. Sağlık Bakanlığı Konya Eğitim ve AraĢtırma Hastanesi pediatri klinikleri toplamda 119 yatak kapasitesi ve 72 hemĢire ile hizmet sunmaktadır.
T.C. Sağlık Bakanlığı Dr. Faruk Sükan Doğum ve Çocuk Hastanesinde çocuk acil, çocuk intaniye ve süt çocuğu 2, çocuk dahiliye ve süt çocuğu 1, çocuk cerrahi ve nefroloji klinikleri, YYBÜ araĢtırmaya dahil edildi. Çocuk acil kliniğinde 11 hemĢire, çocuk intaniye ve süt çocuğu 2 kliniğinde toplamda 16 hemĢire, çocuk dahiliye ve süt çocuğu 1 kliniklerinde toplamda 15 hemĢire, çocuk cerrahi ve
20
nefroloji kliniklerinde 8 hemĢire, YYBÜ toplamda 25 hemĢireçalıĢmaktadır.T.C. Sağlık Bakanlığı Dr. Faruk Sükan Doğum ve Çocuk Hastanesi pediatri klinikleri toplamda 175 yatak kapasitesi ve 75 hemĢire ile hizmet sunmaktadır.
T.C. Sağlık Bakanlığı Beyhekim Devlet Hastanesi süt çocuğu, çocuk cerrahi klinikleri ve YYBÜ araĢtırma kapsamına dahil edildi. Süt çocuğu kliniğinde 8 hemĢire, çocuk cerrahi kliniğinde 9 hemĢire, YYBÜ 9 hemĢireçalıĢmaktadır.T.C. Sağlık Bakanlığı Beyhekim Devlet Hastanesi pediatri klinikleri toplamda 69 yatak kapasitesi ve 26 hemĢire ile hizmet sunmaktadır.
6 Nisan 2011‟de 27897 sayısı Hasta ve ÇalıĢan Güvenliğinin Sağlanmasına Dair Yönetmeliğin resmi gazetede yayımlanmasının ardından (Resmi Gazete 2011a), hastanelerde bu alanla ilgili birimler kurulmaya baĢlandı. Yukarda adı geçen hastanelerde de çalıĢan güvenliği komitesi, çalıĢan görüĢlerini değerlendirme ekibi, tesis güvenliği komitesi, enfeksiyon kontrol komitesi, eğitim komitesi , tıbbi cihazları yönetim ekibi, bilgi güvenliği ekibi, bina turu ekibi, beyaz kod ekibi vb. komiteler yer almaktaydı.
2.3.AraĢtırmanın Evreni ve Örneklemi
Konya Ġli kent merkezinde yer alan kamu ve üniversite hastanelerinin pediatri kliniklerinde çalıĢan hemĢireler ve hemĢirelik görevi yapan ebe, acil tıp teknisyeni, sağlık memuru araĢtırmanın evrenini oluĢturdu. AraĢtırma evrenine; Selçuk Üniversitesi Tıp Fakültesi Hastanesi, T.C. Sağlık Bakanlığı Konya Eğitim ve AraĢtırma Hastanesi, T.C. Sağlık Bakanlığı Dr. Faruk Sükan Doğum ve Çocuk Hastanesi, T.C. Sağlık Bakanlığı Beyhekim Devlet Hastanesi pediatri kliniklerinde çalıĢan 212 hemĢire alındı. Ön uygulama yapılan beĢ hemĢire ve bir tıp fakültesi hastanesi pediatri kliniklerinde çalıĢan 86 hemĢire araĢtırma izni verilmediğinden dolayı evrene dahil edilmedi. AraĢtırma evrenini 207 hemĢire oluĢturdu.
AraĢtırma evrenin ulaĢılabilirliği dikkate alınarak örneklem seçimine gidilmedi. Verilerin toplandığı Mart 2014-Mayıs 2014 tarihleri arasında araĢtırmaya katılmayı gönüllü olarak kabul eden, pediatri kliniklerinde hemĢire olarak çalıĢan sağlık profesyonelleri araĢtırmaya dahil edildi. 38 hemĢire araĢtırmaya katılmayı
21
kabul etmedi ve araĢtırmanın örneklemini 169 hemĢire oluĢturdu, evrenin %81,6‟sına ulaĢılabildi.
2.4.Veri Toplama Tekniği ve Araçları
AraĢtırma verilerinin toplanmasında; araĢtırmacı tarafından literatüre dayanarak (Blegen ve ark 2004, Yassi ve Hancock 2005,Aren 2008,Ġnce 2008, Resmi Gazete 2009, Kuehn 2010, Tinibu ve ark 2010, Saygun 2012, Aldem ve ark 2013,Philips ve ark 2013, Cebeci 2013) hazırlanan “pediatri kliniklerinde çalıĢan hemĢirelerin çalıĢan güvenliği anket formu” (Bkz. Ek A) kullanıldı.Pediatri kliniklerinde çalıĢan hemĢirelerin çalıĢan güvenliği anket formu; üç bölümden oluĢmaktaydı.
Birinci Bölüm;
Pediatri kliniklerinde çalıĢan hemĢirelerin sosyodemografik (yaĢ, cinsiyet, medeni durum, öğrenim durumu) ve mesleki özelliklerini (meslekiçalıĢma yılı, pediatri kliniklerinde çalıĢma yılı, haftalık çalıĢma süresi, çalıĢma biçimi, çalıĢılan birim, gündüz ve nöbette bakım verilen hasta sayısı) içeren 10 sorudan oluĢtu.
Ġkinci Bölüm;
Pediatri kliniklerinde çalıĢan hemĢirelerin çalıĢan güvenliği hakkında görüĢlerini (çalıĢangüvenliği hakkında bilgi alma vebilgi alınan yer, çalıĢan güvenliği ile ilgili koruyucu tedbirlerin alınması ve koruyucu tedbirlerin yeterli olması, çalıĢan güvenliği alanları ile ilgili sorun yaĢandığında raporlama yapılma durumu, mesleğe bağlı herhangi bir tıbbi tanının konulması) içeren 6 sorudan oluĢtu.
Üçüncü Bölüm;
Pediatri kliniklerinde çalıĢan hemĢirelerin çalıĢan güvenliği alanları ile ilgili görüĢleri beĢ alan ve 53 madde ile değerlendirildi. Bu beĢ alan içerisinde
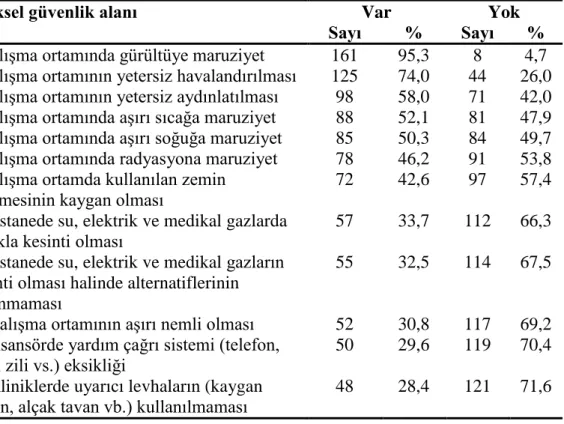
Fiziksel güvenlik;çalıĢma ortamında gürültüye maruz kalınması, çalıĢma
ortamının yetersiz havalandırılması, çalıĢma ortamının yetersiz aydınlatılması, çalıĢma ortamında aĢırı soğuğa maruz kalınması, çalıĢma ortamında aĢırı sıcağa maruz kalınması gibi 12 madde,
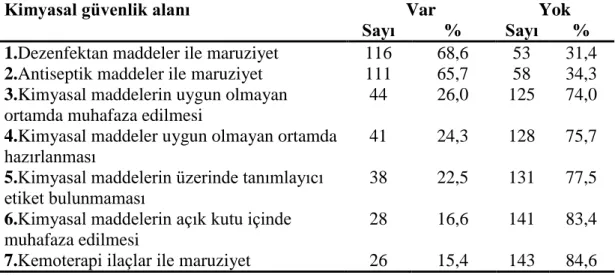
22 Kimyasal güvenlik; antiseptik maddeler ile maruziyet yaĢanması, dezenfektan
maddeler ile maruziyet yaĢanması, kemoterapi ilaçlar ile maruziyet yaĢanması, kimyasal maddelerin üzerinde tanımlayıcı etiket bulunmaması, kimyasal maddelerin açık kutu içinde muhafaza edilmesi gibi 7 madde,
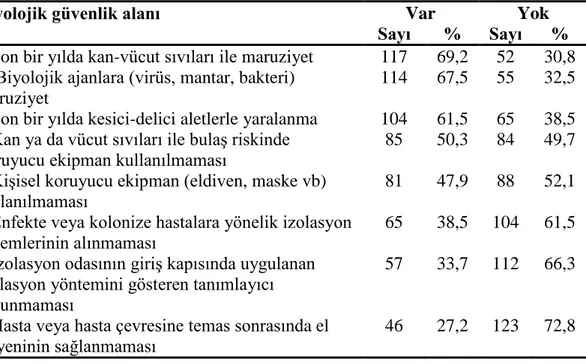
Biyolojik güvenlik; biyolojik ajanlara (virüs, mantar, bakteri) maruz
kalınması, son bir yılda kesici-delici aletlerle yaralanma yaĢanması, son bir yılda kan-vücut sıvıları ile maruziyet yaĢanması, kiĢisel koruyucu ekipman (eldiven, maske vb) kullanılmaması, kan ya da vücut sıvıları ile bulaĢ riskinde koruyucu ekipman kullanılmamasıgibi 8 madde,
Ergonomik güvenlik; rahat çalıĢmaya olanak sağlayan mobilya (desk,
sandalye vb.) bulunmaması, çalıĢma ortamında kullanılan malzemelere rahat ulaĢma imkanının olmaması, çalıĢma sırasında ağır eĢya taĢımaya maruz kalınması, çalıĢma sırasında oturarak dinlenme imkanının bulunmaması, mesleğe bağlı son bir yılda baĢ ağrısı yaĢanması gibi 10 madde,
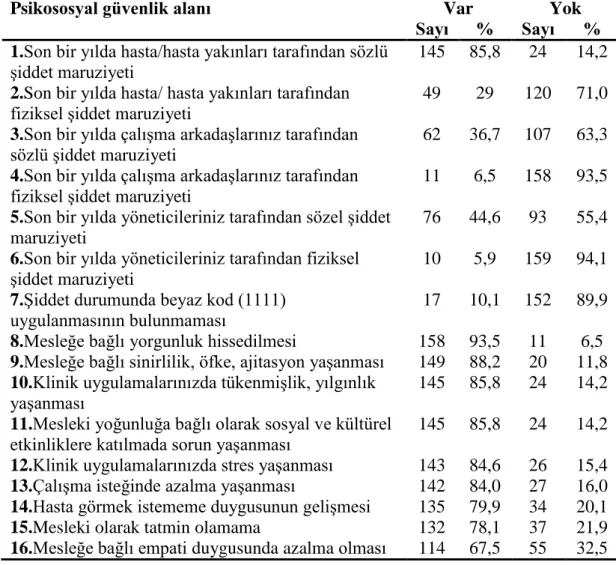
Psikososyal güvenlik; son bir yılda hasta/hasta yakınları tarafından sözlü
Ģiddete maruz kalınması, son bir yılda hasta/ hasta yakınları tarafından fiziksel Ģiddete maruz kalınması, son bir yılda çalıĢma arkadaĢlarınız tarafından sözlü Ģiddete maruz kalınması, klinik uygulamalarınızda tükenmiĢlik, yılgınlık yaĢanması, klinik uygulamalarınızda stres yaĢanması gibi 16 maddeden oluĢtu.
Pediatri kliniklerinde çalıĢan hemĢirelerin çalıĢan güvenliği ile ilgili beĢ alan içinde yer alan, her bir maddeyi riskin çalıĢma ortamlarında bulunup bulunmamasına göre var/yok biçiminde yanıtlamaları ve her bir madde için algıladıkları risk düzeyini 0‟dan 10‟a kadar artan biçimde puanlandırmaları istendi. Sıfır puan o madde için en düĢük, 10 puan ise en yüksek risk algı puanını göstermekteydi.
AraĢtırma öncesi anket formunun üçüncü bölümü (53 madde) “pediatri kliniklerinde çalıĢan hemĢirelerin çalıĢan güvenliği alanları ile ilgili görüĢleri” hemĢirelik ve pediatri hemĢireliği alanında altı uzmana gönderildi ve görüĢleri alındı (Bkz. Ek-F). Uzmanlardan anket sorularını değerlendirmesinde “Kesinlikle Uygun” (1), “Uygun (Madde ve ifade için ufak değiĢiklikler gerekli)” (2), “Biraz Uygun (Maddenin ve ifadenin uygun Ģekle getirilmesi gerekli)” (3), “Uygun Değil” (4) seçeneklerinde birini iĢaretlemeleri istendi. Uzmanların görüĢlerinin birbiri ile
23
uygunluğunu değerlendirmek amacı ile Kendall W analizi yapıldı. Altı uzmanın puanları arasında istatistiksel olarak farkın olmadığı (Kendall W=0,14 p=0,69) saptanarak, uzman puanlarının uyumlu olduğu görüldü. Uzman görüĢleri doğrultusunda gerekli düzenlemeler yapılarak anket formunun son hali oluĢturuldu. Pediatri kliniklerinde çalıĢan hemĢirelerin çalıĢan güvenliği anket formu güvenilirlik analizi sonucunda genel Cronbach‟s Alpha değeri 0,94, çalıĢan güvenliği alanları fiziksel (12 madde) (0,75) ve kimyasal (7 madde) (0,79) güvenlik alanı oldukça güvenilir, biyolojik (8 madde) (0,88), ergonomik (10 madde) (0,89) ve psikososyal (16 madde) (0,88) güvenlik alanları yüksek derecede güvenilir bulundu.
2.5.Ön Uygulama
AraĢtırma öncesi veri toplama formu, araĢtırmanın yürütüldüğü hastanelerden birinde ilgili kliniklerde çalıĢan beĢ hemĢireye,araĢtırmanın amacı açıklandıktan sonra servisin uygun bir alanında anket formunu doldurmaları beklenip sonrasında geri alınmasıyla uygulandı. Ön uygulama sonrasında anket formunda her hangi bir düzeltme yapılmadı ve ön uygulama yapılan beĢ hemĢire araĢtırma dıĢında tutuldu.
2.6.Verilerin Toplanması
Veriler kurum ve etik izin alındıktan sonra Mart-Mayıs 2014 tarihleri arasında araĢtırmacı tarafından toplandı. Veri toplamadan önce katılımcılara araĢtırmanın amacı açıklandı. AraĢtırmaya katılmayı kabul ettiklerine yönelik“Gönüllü Bilgilendirme Formu” imzalatılarak yazılı onamları alındı. Veri toplama formunu nasıl dolduracakları hakkında bilgi verildi sonra hemĢirelerin servis uygun bir alanında anket formunu doldurmaları beklendi ve geri alındı. Veri toplama formunun cevaplanması 10-15 dakikalık bir süreyi kapsadı.
2.7.Verilerin Analizi
Verilerin istatistiksel analizi bilgisayar ortamında yapıldı. Tanımlayıcı verilerin analizinde sayı, yüzde, ortanca, ortalama, standart sapma kullanıldı. KarĢılaĢtırmalı verilerde ANOVA, Tukey HSD, independent t testi yapıldı. Ġstatistiksel olarak p<0,05 olan değerler anlamlı kabul edildi ve p değeri doğrudan yazıldı.
24
AraĢtırmaya katılan pediatri kliniklerinde çalıĢan hemĢirelerin sosyodemografik ve mesleki özellikleri, çalıĢan güvenliği hakkında görüĢleri ve çalıĢan güvenliği alanları ili ilgili bilgilerde sayı, yüzde, ortanca, ortalama, standart sapma kullanıldı.
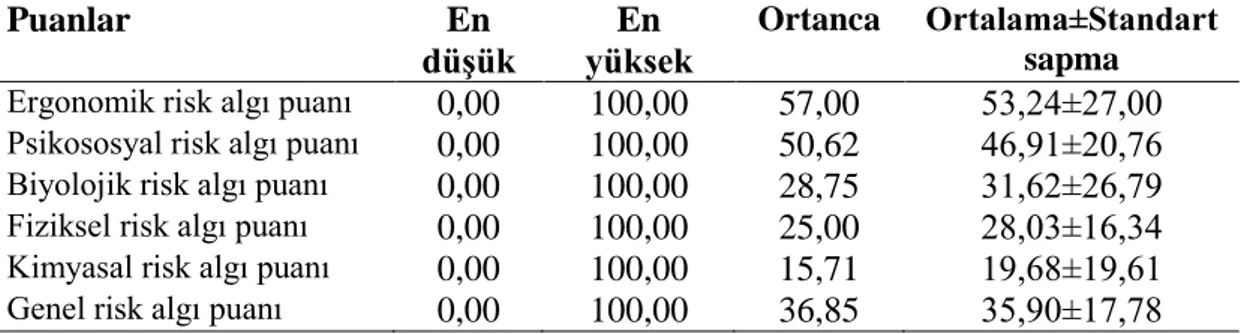
Pediatri kliniklerinde çalıĢan hemĢirelerin çalıĢan güvenliği ili ilgili beĢ alana ait risk algı puanının belirlenmesinde her bir maddeye verilen puanlar toplandı, o bölümdeki madde sayısına bölünmesiyle alan puanı 10‟luk sistemde hesaplandı ve daha sonra 10 ile çarpılarak 100‟lük sisteme dönüĢtürüldü. Böylece araĢtırma grubundaki beĢ alan ile ilgili min 0 ile max 100 arasında dağılan risk algı puanları hesaplandı. BeĢalan için hesaplanan puanların toplanıp 5‟e bölünmesiyle genel risk algı puanı hesaplandı.
Pediatri kliniklerinde çalıĢan hemĢirelerin demografik ve mesleki özelikleri, çalıĢan güvenliği hakkındaki görüĢleri ile çalıĢan güvenliği alanları puan ortalamaları ve toplam puan ortalamaları arasındaki iliĢkinin incelenmesinde ANOVA, Tukey HSD, independent t testi kullanıldı.
2.8.DeğiĢkenler
2.8.1.Bağımsız DeğiĢkenler:
Pediatri kliniklerinde çalıĢan hemĢirelerin sosyodemografik ve mesleki özellikleri (yaĢ, cinsiyet, medeni durum, öğrenim durumu, çalıĢma yılı, pediatri kliniklerinde çalıĢma yılı, haftalık çalıĢma süresi, çalıĢma biçimi, çalıĢılan birim, gündüz ve nöbette bakım verilen hasta sayısı),
HemĢirelerin çalıĢan güvenliği hakkında görüĢleri(çalıĢangüvenliği hakkında bilgi alma, çalıĢan güvenliği ile ilgili koruyucu tedbirlerin alınması ve koruyucu tedbirlerin yeterli olması).
2.8.2.Bağımlı değiĢkenler:
ÇalıĢan güvenliği alanları;
Fiziksel güvenlik alanı risk algı puan ortalaması, Kimyasal güvenlik alanı risk algı puan ortalaması,
25
Biyolojik güvenlik alanı risk algı puan ortalaması, Ergonomik güvenlik alanı risk algı puan ortalaması, Psikososyal güvenlik alanı risk algı puan ortalaması, ÇalıĢan güvenliği genel risk algı puan ortalamasıdır. 2.9.AraĢtırma Soruları
1. Pediatri kliniklerinde çalıĢan hemĢirelerin çalıĢan güvenliği hakkında görüĢleri nedir?
2. Pediatri kliniklerinde çalıĢan hemĢirelerin fiziksel güvenlik alanına iliĢkin görüĢleri nedir?
3. Pediatri kliniklerinde çalıĢan hemĢirelerin kimyasal güvenlik alanına iliĢkin görüĢleri nedir?
4. Pediatri kliniklerinde çalıĢan hemĢirelerin biyolojik güvenlik alanına iliĢkin görüĢleri nedir?
5. Pediatri kliniklerinde çalıĢan hemĢirelerin ergonomik güvenlik alanına iliĢkin görüĢleri nedir?
6. Pediatri kliniklerinde çalıĢan hemĢirelerin psikososyal güvenlik alanına iliĢkin görüĢleri nedir?
7. Pediatri kliniklerinde çalıĢan hemĢirelerin çalıĢan güvenliği alanlarına ve toplam risk algı puan ortalamaları nedir?
8. Pediatri kliniklerinde çalıĢan hemĢirelerin sosyodemografik özeliklerine göre çalıĢan güvenliğialanları ve toplam risk algı puan ortalamaları farklı mıdır? 9. Pediatri kliniklerinde çalıĢan hemĢirelerin mesleki özeliklerine göre çalıĢan
güvenliği alanları ve toplam risk algı puan ortalamaları farklı mıdır?
10. Pediatri kliniklerinde çalıĢan hemĢirelerin çalıĢan güvenliği hakkında görüĢlerine göre çalıĢan güvenliği alanları ve toplamrisk algı puan ortalamaları farklı mıdır?
2.10.AraĢtırmanın Etik Boyutu
AraĢtırmanın etik izni Selçuk Üniversitesi Sağlık Bilimleri Fakültesi GiriĢimsel Olmayan Klinik AraĢtırmaları Etik Kurulu‟ndan 26 ġubat 2014 tarihli ve 2014/10 sayılı karar ile alındı (Bkz. Ek-C).AraĢtırmanın yürütülebilmesi için, T.C. Sağlık Bakanlığı Türkiye Kamu Hastaneleri Kurumu Konya Ġli Kamu Hastaneleri
26
Birliği Genel Sekreterliğinden (Bkz. Ek-D) ve Selçuk Üniversitesi Rektörlüğü Tıp Fakültesinden (Bkz. Ek-E) yazılı kurum izinleri alındı (Bkz. Ek-D, Ek-E).Ayrıca ilgili pediatri kliniklerinde hemĢire olarak çalıĢan sağlık profesyonellerinden araĢtırmanın amacı ve içeriği açıklandıktan sonra, araĢtırmaya katılmayı kabul ettiklerine yönelik“Gönüllü Bilgilendirme Formu” imzalatılarak yazılı onamları alındı (Bkz. Ek-B).