T.C.
DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ
ÇOCUK SAĞLIĞI VE HASTALIKLARI ANABİLİM DALI
ÇOCUK NÖROLOJİ HASTALARININ
SOSYODEMOGRAFİK
ÖZELLİKLERİ
Dr. Çiğdem TOPRAK
(Uzmanlık Tezi)
Prof. Dr. Ahmet YARAMIŞ
(Tez Yöneticisi)
İÇİNDEKİLER
KONULAR SAYFA İçindekiler………I Teşekkür ………ll Kısaltmalar………..………..………….lll Tablo ve Şekil Listesi……….………...…lV
Giriş ve Amaç……….……….………...1 Genel Bilgiler……….……….……….……...….…3 Materyal ve Metod………….………….……….………....….……24 Bulgular….….……….……….….………..…...…....25 Tartışma………..…………..…….………..….. .…..53 Sonuçlar………..……….…………...…...61 Özet………...………..………64 Abstract..………...……….……65 Kaynaklar………...………….………….…….66
TEŞEKKÜR
Uzmanlık eğitimim süresince bilgi ve tecrübelerinden yararlandığım Anabilim Dalı Başkanımız Prof. Dr. Y. Kenan HASPOLAT, öğretim üyelerimiz; Prof. Dr. Mehmet Ali TAŞ, Prof. Dr. Aydın ECE, Prof. Dr. M. Fuat GÜRKAN, Prof. Dr. Mehmet BOŞNAK, Prof. Dr. Celal DEVECİOĞLU, Prof. Dr. Murat SÖKER, , Prof. Dr. Mehmet KERVANCIOĞLU, Doç. Dr. Selahattin KATAR, Doç. Dr. Fatma ÇELİK, Yrd. Doç. Dr. Sultan MENTEŞ ECER ,Yrd. Doç. Dr. Ayfer GÖZÜ, Yrd. Doç. Dr. M. Nuri ÖZBEK, Yrd. Doç. Dr. Selvi KELEKÇİ, Yrd. Doç. Dr. Mustafa TAŞKESEN, Yrd. Doç.Dr Ali GÜNEŞ ve Yrd. Doç. Dr.Servet YEL’e teşekkür ederim.
Uzmanlık eğitimim süresince ve tezimin hazırlanması aşamasında, değerli görüş ve önerileri ile yol gösteren ve hoşgörüsü ile pozitif enerji veren tez yöneticim Prof. Dr. Ahmet YARAMIŞ’a katkılarından dolayı teşekkür ederim.
Klinikte beraber çalışmaktan mutluluk duyduğum, değerli hocalarım, sevgili doktor, hemşire ve personel arkadaşlarıma ve Dr. Velat ŞEN’e huzurlu bir çalışma ortamı sağladıkları için ayrıca teşekkür ederim
Uzmanlık eğitimimin her aşamasında ve hayatım boyunca her konuda desteklerini esirgemeyen aileme ilgi ve yardımlarından dolayı teşekkür ederim.
Dr. Çiğdem TOPRAK
KISALTMALAR
TÜİK Türkiye İstatistik Kurumu
TNSA Türkiye Nüfus ve Sağlık Araştırması SP Serebral Palsi
SSPE Subakut Sklerozan Panensefalit DMD Duchenne Musküler Distrofi BMD Becker Musküler Distrofi PSMG Psikomotor Gerilik
MMR Mental Motor Retardasyon DSÖ Dünya Sağlık Örgütü BOS Beyin Omurilik Sıvısı EEG Elektroensefalografi
TABLO VE ŞEKİL LİSTESİ
TABLO LİSTESİ Sayfa no
Tablo 1. Çocuk ölüm nedenleri……….………. 8
Tablo 2.Türkiye genelinde akraba evlilikleri ile ilgili yapılan bazı çalışmalar…. 11 Tablo 3. Hastaların cinsiyete göre dağılımı……….…….. 25
Tablo 4. Araştırma grubumuzdaki en sık hastalık tanıları……….……… 26
Tablo 5. En sık görülen hastalık grupları……….…….. 27
Tablo 6. Hastalık gruplarının cinsiyete göre dağılımı……….………... 28
Tablo 7. Hastaların ikamet ettikleri yerleşim birimleri……….……….…… 28
Tablo 8. Hastalık gruplarının yerleşim bölgelerine göre dağılımı……….. 29
Tablo 9. Araştırma Grubumuzdaki Hastaların Sağlık Güvencesi……….. 30
Tablo 10. Anne baba arasındaki akrabalık derecesi………... 31
Tablo 11. Hastalık gruplarının akrabalık ile ilişkisi……… 31
Tablo12. Araştırma grubundaki ailelerin çocuk sayısı……….…….. 32
Tablo 13. Hastalık grupları ile çocuk sayısı arasındaki ilişki………. 33
Tablo 14. Araştırma Grubundaki Annelerin Gebelik Sayısı……….…….. 34
Tablo 15. Gebelik Sayısı ile Akrabalık Arasındaki ilişki………..……….. 35
Tablo 16. Hastalık grupları ile annenin gebelik sayısı arasındaki ilişki………..… 35
Tablo 17. İncelenen hastaların yaş grupları………...….. 37
Tablo 18. Çalışma grubumuzdaki kadın ve erkeklerin yaş dağılımı………... 38
Tablo 19. Çalışma grubumuzdaki kadınların ilk evlilik yaşları……….…. 38
Tablo 20. Hastalık grupları ile annenin ilk evlilik yaşı arasındaki ilişki……….… 38
Tablo 21. Annenin ilk evlilik yaşı ile akrabalık arasındaki ilişki……… 39
Tablo 22. Annenin ilk evlilik yaşı ile eğitim durumu arasındaki ilişki……..…… 39
Tablo 23. Anne Baba Öğrenim Düzeyi……… 41
Tablo 24. Hastalık grupları ile anne eğitimi arasındaki ilişki……….. 41
Tablo 25. Anne eğitimi ile yerleşim bölgeleri arasındaki ilişki………... 42
Tablo 26. Anne eğitimi ile akrabalık arasındaki ilişki………. 42
Tablo 27. Baba Mesleği………... 43
dağılımı………... 44
Tablo 30. Çalışma grubumuzdaki çiftlerin evlilik kararını alırken kimlerin görüşünün öncelik taşıdığına dair düşünceleri……….…………. 45
Tablo 31. Çalışma grubumuzdaki annelerin kendiliğinden düşük sayısı……..….. 45
Tablo 32. Çalışma Grubumuzdaki Hastaların Geçirdiği Döküntülü Hastalıklar…. 47 Tablo 33: Kızamık geçirme öyküsü………..….. 47
Tablo 34: Çalışma grubumuzdaki ailelerin ölen çocuk sayısı………..…….. 47
Tablo 35: Ölen çocukların ex olduğu yaş dönemi………..… 48
Tablo 36: Araştırma grubundaki beş yaş altı ölen çocuk sayısı………..….. 48
Tablo 37:Beş yaş altı çocuk ölüm sayısına göre akraba evliliğinin dağılımı…… 49
Tablo 38: Beş yaş altı ölen çocuğu olan ve olmayan ailelerin akraba evliliğine göre dağılımı……….…….. 49
Tablo 39: Hastalık grupları ile beş yaş altı kardeş ölümü arasındaki ilişki………. 50
Tablo 40: Özürlü Kardeş Sayısının Akrabalıkla İlişkisi……….. 51
Tablo 41: Hastalık grupları ile özürlü kardeş arasındaki ilişki……….... 51
GRAFİK LİSTESİ Sayfa no Grafik 1: Hastaların cinsiyete göre dağılımı……….. 3
Grafik 2: Hastaların ikamet ettikleri yerleşim birimleri……… 29
Grafik 3: Anne baba arasındaki akrabalık derecesi………... 31
Grafik 4: Araştırma grubundaki ailelerin çocuk sayısı……….. 32
Grafik 5: Araştırma grubundaki ailelerin çocuk sayısının dağılımı………….. 33
Grafik 6: Çalışma grubundaki annelerin gebelik sayısı………. 36
Grafik 7: Hastanın ailenin kaçıncı çocuğu olduğu………. 36
Grafik 8: İncelenen hastaların yaş dağılımı……… 37
Grafik 9: Anne ilk evlilik yaş dağılımı………... 40 Grafik 10: Çalışma Grubumuzdaki Annelerin Kendiliğinden Düşük Sayısı…. 46
GİRİŞ ve AMAÇ
Ülkelerin gelişmişlik bakımından en önemli göstergeleri, çocuk sağlığı ve
hastalıkları ile ilgili verilerdir. Çocuk sağlığı ve hastalıkları ile ilgili konular büyük oranda toplumun sosyoekonomik koşulları, kültür düzeyi, çevre sağlığı koşulları ve sağlık hizmetlerinin niteliği ile yakın ilişki gösterir. Tüm ülkeler kendi demografik özellikleri ve sosyoekonomik durumlarını göz önüne alarak, çocuk sağlığı ve hastalıkları konusunda yapılanmaya gitmekte, bu konudaki ihtiyaç ve önceliklerine göre yatırım projeleri belirlemekte ve eğitim programları düzenlemektedir.
Çocuk nörolojisi, çocuklardaki beyin, omurilik, sinir ve kas hastalıklarıyla ilgili bir tıp uzmanlık dalıdır. Pediatrik Nöroloji veya Gelişim Nörolojisi olarak da bilinir. Konusu olan hastalıklar, ağır beyin hastalıklarından, geçici felçlere, iyi veya kötü seyirli epilepsilerden basit bayılmalara, otistik şikayetlerden, davranış bozukluklarına, kas hastalıklarından sinir yaralanmalarına kadar geniş bir yelpazede yayılır. Tipik nörolojik hastalıklar içinde epilepsi, psikomotor gerilik, mental motor gerilik, serebral palsi, başağrısı sayılabilir.
Çocuk nörolojisi erişkinlerden farklı olarak çok geniş bir hastalık yelpazesini kapsar. Bu hastalıklardan en sık rastlanılanı halk arasında sara hastalığı olarak bilinen epilepsidir. Epilepsi, çocuk ve ergen popülasyonunda merkezi sinir sisteminin en sık karşılaşılan kronik hastalık grubunu oluşturmaktadırlar.
Epilepsi ile ilgili risk faktörleri epilepsi gelişim sıklığıyla ilişkili olup, yaşamın ileri dönemlerinde görülen epilepsi ile çocukluk çağı risk faktörleri arasında farklılık mevcuttur (10). Bunlar arasında kafa travması (11,12), perinatal hipoksi(13,14), merkezi sinir sistemi (MSS) enfeksiyonu (15,16) ve febril konvülziyonlar (17,18) sayılabilir. Febril konvülziyon geçiren çocukların yaklaşık %3’unde ileri dönemde epilepsi gelişmektedir (21). Epilepsi etyolojisinde genetik faktörlerin katkısı son zamanlarda çok daha iyi anlaşılmıştır (19). Ülkemizde de çok yaygın olan akraba evliliği epilepsi dahil monojenik resesif hastalıkların insidansında artışa neden olabilmektedir (20). Klasik epidemiyolojik çalışmalar ve son yıllarda yapılan çok sayıda moleküler genetik çalışma birçok nörolojik hastalığın genetik etyolojisi olduğunu göstermektedir.
Resesif hastalığın çocukta ortaya çıkması için hem annenin hem de babanın aynı hastalıklı geni taşıması gerekir. Akraba evliliklerinde anne ve baba aynı soydan geldikleri için hastalıklı geni taşıma olasılıkları da topluma göre yüksektir (28,51). Toplumun genelinde görülen ortak gen yüzdesinin dışında, akraba oldukları için ve bunun derecesine göre daha da fazla ortak gen taşımaktadırlar (1,2).
Türkiye’de akraba evliliği oranı %22 olarak tespit edilmiş olup, kadının eğitim düzeyi, kırsal ya da kentsel bölgede yaşama, sosyoekonomik durum, kadının iş gücünün artması ve akraba evliliğinin çocuk sağlığı üzerindeki olumsuz etkilerini bilmek akraba evliliği oranını etkilemektedir.
Bu çalışmada, Dicle Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları A.B.D.’nda Ocak 2010 ile Haziran 2010 tarihleri arasında, çocuk nöroloji polikliniğinde ve servisinde takip edilen 750 hastanın sosyodemografik özellikleri incelenmiştir. Hastalarımızın en sık başvuru nedenleri, yaş, cinsiyet, ailenin kaçıncı çocuğu olduğu gibi özelliklerin incelenmesi, ailelerin sosyoekonomik ve eğitim düzeyleri, akraba evliliğinin sıklığının araştırılması ile bireyleri akraba evliliği yapmaya yönlendiren faktörlerin belirlenmesi amacıyla yapılmıştır. Eğitim, sağlık ve sosyoekonomik yönden geri kalmış ve akraba evliliğinin en sık görüldüğü bölgemizde çocuk nöroloji hastalarının ve ailelerinin ortak özelliklerinin belirlenmesi hedeflenmiştir.
Yine araştırma grubumuzdaki annelerin gebelik sayısı, çocuk sayısı, ölü doğum, kendiliğinden düşük gibi doğurganlık özellikleri araştırılmış, kadının gebelik riski altına girmesini ifade etmesi nedeniyle önemli bir demografik gösterge kabul edilen ilk evlilik yaşı incelenmiştir.
GENEL BİLGİLER
Epidemiyoloji, belirli bir toplumda, sağlıkla ilgili olgu ve durumların ve bunların belirleyicilerinin dağılımının incelenmesi ile bu çalışmaların, sağlıkla ilgili sorunların kontrolünde kullanılmasıdır (62). Epidemiyolojik bir çalışmada hedef bir insan topluluğudur. Bu toplum coğrafik olarak belirlenebilir veya başka şekilde de saptanabilir. Örneğin, hastanede yatan hastaların belli bir bölümü veya fabrika işçileri çalışma ünitesini oluşturabilir.
Epidemiyolojide en sık olarak kullanılan topluluk, belli bir zamanda, belli bir bölge veya ülkedeki topluluktur. Yaş, cins, etnik özellikler vb. niteliklere göre alt gruplar belirlenebilir (63). Epidemiyoloji aynı zamanda halk sağlığı alanında çalışan birimlerin çalışmalarını birleştiren ve bu çalışmalar için temel oluşturan bir bilimdir (64,65).
Pediatrik epidemiyoloji, çocuk sağlığını etkileyen tüm faktörleri ve arasındaki etkileşimleri inceleyerek toplumda çocuk sağlığına ilişkin değişiklikleri saptamayı hedefler. Hem sorun belirleme, hem de hizmet etkinliğini değerlendirme açısından sosyal pediatrinin en değerli aracıdır. Hastalıkların doğal gidişinin tanımlanmasında, hastalık nedenlerinin ve risk faktörlerinin saptanmasında ve bir toplumdaki sağlıkla ilgili çeşitli normal değerlerin belirlenmesinde epidemiyoloji önemli bir araçtır. Ülkemizde sağlık alanındaki her türlü bilimsel çalışmaların niteliğini yükseltmek için büyük çabalar gösterilmektedir. Bu çalışmaların başarılı olabilmesi için sağlık sorunlarının dağılımının ve nedenlerinin doğru saptanması, en uygun çözümlerin belirlenmesi ve sunulan hizmetlerin etkinliğinin değerlendirilmesi gerekir (61).
Epidemiyolojik veriler bir hastalığın prevalansı, yıl içinde mevsimlere göre değişip değişmediği ve coğrafi dağılımı hakkında bilgi verir. Ayrıca belirli risk faktörlerinin ne gibi etkiler yaptığını ortaya koyar (64).
Morris epidemiyolojinin kullanım alanlarını 7 başlık altında toplamıştır (66).
1. Sağlık Sorunlarının Zaman Süreci İçinde Gösterdiği Değişimin İncelenmesi
Zaman süreci içinde birey ve toplumların sağlık konusundaki bilgi, tutum ve davranışları, sosyal yaşantıları, ekonomik olanakları, çevre koşulları, sağlık alanındaki yeni buluş ve uygulamalar, sağlık hizmetlerinin nitelik ve niceliği, sağlık
sorunlarının tanılarını, tedavilerini, prognozlarını ve bu sorunlardan korunmayı önemi ölçüde etkiler (61,67).
2. Toplumun Sağlık Sorunlarına Tanı Konulması
Herhangi bir hastalığın veya sağlığı ilgilendiren başka bir olayın toplum sağlığı için sorun olup olmadığını belirlemek için en önemli kriterler şunlardır:
— Toplumda görülme sıklığı — Neden olduğu ölüm düzeyi
— Neden olduğu kalıcı sekel, komplikasyon sıklığı ve önemi — Yol açtığı işgücü ve ekonomik kayıp boyutları.
Toplumun sağlık sorunlarına tanı koymada tek bir veri kaynağı değil, çeşitli düzeylerdeki sağlık kurumlarının verilerinden yararlanılmalıdır.
3. Klinik Tablonun Tam Olarak Belirlenmesi
Klinisyenler çeşitli nedenlerle genellikle hastalıkların tüm klinik şekillerini tam olarak belirleyemezler. Hastaların bir hastaneye veya bir klinisyene başvuruları homojen değildir, çeşitli faktörler bu başvuruyu belirler. Bunlar arasında hastalığın derecesi, hastanenin coğrafi yerleşim yeri, ulaşım durumu, teşhis-tedavi-bakım ücretleri, hastane personelinin genel tutumu, halkın sağlık anlayışı, sosyo- ekonomik düzeyi, o hastalık hakkındaki genel bilgi ve inanışlar gibi faktörler sayılabilir. Böylece ancak epidemiyolojik yöntemlerle bir hastalığın farklı klinik şekilleri ve hastalığın doğal gidişi belirlenebilir. Klinik epidemiyolojik çalışmalar ise daha çok tıbbi nedenlerin ve tedavi yöntemlerinin araştırılmasında önemlidir.
4. Kişilerin Çeşitli Sağlık Sorunları ile Karşılaşma Olasılıklarının-Risklerinin Saptanması
Epidemiyolojik yöntemlerle belirli özelliklere sahip kişilerin oluşturduğu grupların incelenmesi yolu ile herhangi bir sağlık sorunu ile karşılaşma olasılıkları ve en yüksek risk taşıyan gruplar belirlenebilir. Bu olasılıklar ilgili gruptaki kişiler için ortalama bir değerdir. Pratikte bu ortalamanın birimi insidans hızıdır.
İnsidans; belirli özeliği taşıyan kişilerin oluşturduğu grubun herhangi bir hastalığa yakalanma olasılığını verir. Hastalıkların erken teşhis ve tedavisi için hastalıklar ile ilgili insidansların bilinmesi gerekir.
5. Sendromların Belirlenmesi
Sendrom, tıpta en sık kullanılan tanımı ile belirli semptom ve bulguların sık görüldüğü, ortak anatomik ve biyokimyasal bozukluklar gösteren, birbiriyle ilgisizmiş gibi görünmesine rağmen sıklıkla aynı nedene bağlı olarak meydana gelen durumlardır. Klinikte ilk görüşte birbiriyle ilişkisiz sanılan olayların, çeşitli epidemiyolojik yöntemlerle incelenmesi sonucunda, kişi-yer-zaman, özellikleri yönünden benzer dağılım gösterdikleri, ortak bir nedene bağlı oldukları saptanabilir.
6. Hastalık ve Sağlık Sorunlarının Nedenlerinin Araştırılmasında
Çeşitli sağlık sorunlarının nedenleri (sosyal, ekonomik, tıbbi) belirlendikçe hastalıkların ve diğer sağlık sorunlarının primer ve sekonder konumları yapılarak toplumun sağlık düzeyi yükseltilebilir.
7. Sağlık Kuruluşlarının Çalışmalarının Değerlendirilmesi
Son 20- 30 yıl içinde sağlık kurumlarının çalışmalarını değerlendirerek daha etkin biçimde hizmet sunulması için yoğun çaba gösterilmektedir.
Türkiye’nin Sosyo- Demografik Yapısı ve Değişimi
Türkiye’nin nüfusu, 1927 yılında yapılan ilk nüfus sayımında 13,6 milyon ve 2000 yılındaki son nüfus sayımında 67,8 milyondur (70). 1990- 2000 yılı arası nüfus artış hızı %1,82’dir. Türkiye’de 1927-2000 yılları arasında nüfusu yaklaşık beş kat artmış ve kentsel nüfusta ise % 63,8 artış olmuştur.
Türkiye’de yıllar içinde nüfusun yaş gruplarına göre dağılımında da farklılıklar olmuştur. Nüfus artış hızının en yüksek olduğu yıllar olan 1960’lı yıllarda 0-4 yaş grubunun tüm nüfus içindeki payı %15,3 iken, 2000 yılında %9,7’ye düştüğü görülmektedir. Uluslararası Çocuk Hakları Sözleşmesi’ne göre 18 yaşına kadar herkes çocuk sayılmaktadır.
Bu tanıma göre Türkiye’nin 2000 yılı nüfusunun %38,3’ü “0-8’yaş grubundadır. Türkiye’de halen 10 kişiden biri “0-4”yaş grubunda ve her beş kişiden ikisi “18 yaş ve altında”dır. Türkiye’de çocuk yaş grubu nüfus yüzdesi sağlık hizmet gereksinimi olan hedef kitlenin halen çok büyük olduğunu göstermektedir (71).
Cumhuriyetin kuruluşundan bugüne kadar toplumun okur-yazarlık düzeyinde önemli bir artış olmuştur, ancak kadın ve erkek arasındaki farklılık halen devam etmektedir. 1935 yılında erkeklerin %29,3’ü yazar iken kadınların %9,8’i
Türkiye’de Bebek ve Çocuk Ölüm Ölçütleri ve Değişimi
Türkiye’de ölümlerin demografik özellikleri ve ölüm nedenlerine ait bilgiler
il ve ilçe merkezlerinden elde edilmektedir. İl ve ilçe merkezlerinde sağlık kurumları ve belediyeler tarafından tutulan ölüm verileri her ay il sağlık müdürlükleri tarafından Devlet İstatistik Kurumuna gönderilir.
Türkiye’de il ve ilçe merkezlerinden toplanan ölüm bilgilerine göre “0-4”yaş grubu çocuk ölümlerinin tüm yaş grupları içindeki payı 2001 yılında %10,2’dir. Yani her 10 ölen kişiden birisi 0-4 yaş grubundadır (68).
Türkiye’de 1998 yılı beş yaş altı 63363 çocuğun (50748 bebeğin ve 12615 “1-4”yaş grubu çocuğun) öldüğü tahmin edilmektedir. Bebek ölümlerinden 28317’si yenidoğan döneminde yani doğumdan sonra ilk 28 günde ve 22341’inin yenidoğan sonrası dönemde olduğu tahmin edilmektedir (69).
Dünya ülkelerinde, çocukların durumuna genel bakış:
1. Gelişmiş Ülkeler: Bu ülkelerde 16 yaşın altındakiler nüfusun %20’sini
oluşturmaktadır. 5 yaşın altındakilerde ölüm oranı 1960’da %37, 1994’de %9 olmuştur. İlk ve orta öğretim almış olanların oranı %100’e yakındır.
Bu ülkelerde 5 yaşından küçük çocukların ölüm nedenleri arasında ilk beş sırayı perinatal nedenler, konjenital malformasyonlar, kazalar, solunum yolu enfeksiyonları ve menenjit oluşturmaktadır. 5-14 grubu çocuklardaki ilk beş sırayı alan ölüm nedenleri: Kardiovasküler sistem hastalıkları, malign neoplazmalar, sindirim sistemi hastalıkları, kazalar ve kronik obstrüktif akciğer hastalıklarıdır.
2. Geçiş sürecinde olan ülkeler: Bu grupta Bağımsız Devletler Topluluğu
içinde yer alan ülkelerle Doğu Avrupa ülkeleri bulunmaktadır. Bu ülkeler II. Dünya savaşından sonraki 30 yıl boyunca çocuk sağlığı ile ilgili hizmetler yönünden dünyanın en iyi durumunda olan ülkeleriydi. Beslenme bozuklukları hemen hemen ortadan kaldırılmıştı. Bağışıklanma oranı %90’a çok yakındı. Ancak 1990’lı yılların başında gerçekleşen siyasal değişiklikler bu olumlu gelişmelerin bozulmasına yol açmıştır. Difteri, polio ve kolera yeniden ortaya çıkmış ve bağışıklık oranları %80’nin altına inmiştir. 1994 yılında 5 yaşından küçüklerdeki ölüm oranı %0 50, bebek ölüm hızı %0 30’du. Çocuk ölüm nedenleri gelişmiş ülkelerdeki gibidir.
3.Gelişmekte olan ülkeler: Dünya ülkelerinin pek çoğu bu grupta yer
Aşı ile korunabilen hastalıklarda kızamık ve boğmaca bu ülkelerin çocukları için öldürücü olabilmektedir. Bu ülkelerin nüfusunun %36,7’sini 16 yaşının altındakiler oluşturur. 5 yaşından küçüklerdeki ölüm oranı 1960’da %0 216, 1994’te %0 68’e indirilmiştir. Bu ülkelerde 0-4 yaş arası en sık görülen beş hastalık: Perinatal nedenlerle oluşan hastalıklar, solunum yolu enfeksiyonları, aşı ile korunabilen difteri, neonatal tetanoz ve kızamık, gastroenterit ve konjenital hastalıklar. 5-14 yaş arasında en sık görülen beş hastalık: Parazitler, aşı ile korunabilen hastalıklar, solunum yolu enfeksiyonları, gastroenteritler, tüberküloz.
4.Az gelişmiş ülkeler: Dünyada çocuk ölümlerinin en çok olduğu ve çocuk
sağlığının en bozuk olduğu ülkeler bu grupta yer almaktadır. Bunlar genellikle Sahra’nın güneyindeki Afrika ülkeleri ve Afganistan, Bangladeş ve Irak gibi ülkelerdir. 5 yaşından küçüklerin ölüm oranı 1960’da %0 182 ve 1992’de %0 170 idi. Bebek ölüm hızı 1960’da %0 171 ve 1994’de %0 108 idi. Bu ülkedeki çocuk ölüm nedenleri gelişmekte olan ülkelere benzemektedir.
Beş Yaş Altı Çocuk Ölümleri
Mortalite istatistikleri toplumda çocuk sağlığı düzeyinin belirlenmesinde
yaygın olarak kullanılmaktadır. 15 yaştan küçük çocuk ölümlerinin çoğu bebek ölümü, bunların çoğu da ilk hafta ölümleridir. Türkiye’de bebek ölüm hızı 1998 yılında binde 42,7 olarak saptanmıştır. Eski yıllara göre azalma olmakla birlikte bu oran gelişmiş ülkelere oranla yaklaşık 10 kat daha yüksektir. Bebek ölüm hızı kentsel ve kırsal yerleşime ve coğrafi bölgeye göre farklılıklar göstermektedir. Beş yaş altı (0-5 yaş) ölümleri ilk 60 ay içinde olan çocuk ölümleridir. Günümüzde uluslar arası kıyaslamalarda en fazla kullanılan ölçüttür. Bu indeks ülkenin gelişmişlik düzeyi ile sıkı bir ilişki gösterir. Türkiye nüfus ve sağlık araştırması sonuçlarına göre beş yaş öncesi ölüm sıklığı binde 52’dir. Dünyadaki 193 ülke arasında Türkiye çocuk ölümleri sıklığına göre 85. sıradadır. Çocuklarda ölüm nedenleri yaşa, cinse ve toplumun gelişmişlik düzeyine göre farklılıklar göstermektedir. Gelişmekte olan ülkelerde 1-5 yaş arası ölüm nedenlerinin altında yatan temel neden malnütrisyondur. Özellikle sağlık göstergeleri açısından Türkiye gelişmekte olan ülke özellikleri göstermektedir. Ülkemizde beş yaş öncesi çocuk ölüm nedenleri sırasıyla;
dönemindeki bir çok ölümlerde perinatal nedenlerle ilişkilidir. Perinatal ölümlerin en önde gelen nedeni uzamış/güç doğum, annede anemi, gebelik toksikozu, enfeksiyon gibi sorunlar, antepartum kanamalar ve bunların sonucu oluşan anoksi/asfiksidir. Bunu sırasıyla doğum travmaları, preterm doğum ve doğumsal anomaliler izler.
Perinatal ölümlerin % 15-30’unda neden saptanamaz.
2-Akut solunum yolu enfeksiyonları 3-Kalp hastalıkları
4-Meningekok enfeksiyonları 5-İshalli hastalıklar
Tablo 1:Çocuk ölüm nedenleri
Gelişmiş Ülkeler Gelişmekte olan ülkeler
Süt çocukluğu (0-12ay)
1-Perinatal nedenler 1-Enfeksiyonlar
2-Doğumsal anomaliler 2-Perinatal nedenler
3-Ani bebek ölümü sendromu 3-Prematüre doğumla ilgili nedenler
1-5 yaş
1-Kazalar 1-Pnömoni
2-Doğumsal anomaliler 2-İshal
3-Neoplazmalar 3-Kızamık
ERKEN GEBELİK KAYIPLARI
Erken gebelik kayıpları, mekanik ya da farmakolojik girişim olmaksızın gebeliğin 20.haftadan önce sonlanmasını ifade etmek için kullanılan bir terimdir. 12. gebelik haftasına kadar olan abortuslara erken abortus, 12-20 gebelik haftaları arasında olan abortuslar ise geç abortus olarak adlandırılmaktadır (147).
AKRABA EVLİLİĞİ
Kardeş çocuklarının evliliği birinci derece, kardeş torunlarının evliliği ise ikinci derece akraba evliliği olarak kabul edilmektedir (118). Akraba evliliği paralel ve çapraz kuzen evliliği olarak iki grupta sınıflanır.
Paralel Kuzen Evliliği: Aynı cinsten kardeş çocuklarının evliliğidir (111,112). Anne veya babaların kardeş olması halinde paralel kuzen evliliği gerçekleşmiş olur. Amca kızı ve teyze kızı evlilikleri paralel kuzen evlilikleridir. Çapraz Kuzen Evliliği: Ayrı cinsten kardeş çocuklarının evliliğidir (111,112). Bunun yanında akraba evliliği baba soyundan (amca-hala çocukları) ve anne soyundan (dayı-teyze çocukları) akraba evliliği olarak ta iki gruba ayrılır (113).
Akrabalık Dereceleri
Birinci Derece Akrabalık: Anne, baba, kardeşler ile çocuklar birinci dereceden akrabadırlar.
İkinci Derece Akrabalık: Büyük anne, büyük baba, torunlar, teyze, hala, amca, dayı ve yeğenlerdir.
Üçüncü Derece Akrabalık: Birinci kuzenler, torun çocukları, büyük büyük anne ve baba, büyük hala, büyük amca, büyük teyze, büyük dayı ve kardeş torunlarıdır.
Dördüncü Derece Akrabalık: Anne ya da babanın kardeşlerinin torunlarıdır (114).
Popülasyon genetiğinde, akrabalık ilişkileri için şu tanımlar kullanılır (115,116).
Sibler: Kardeşler
Yarım Yeğen: Amca-dayı ya da hala-teyze ile bunların kardeşlerinin
çocukları ile olan akrabalık
Birinci Yeğen: Ayrı kimselerle evlilik yapmış (yabancı karısı ya da kocası
olanlar) kardeşlerin çocukları arasındaki akrabalık.
Bir İleri Birinci Yeğen: Bir birey ile bunun birinci yeğen çocukları
arasındaki akrabalık
İkinci Yeğen: Ayrı kimselerle evlilik yapmış birinci yeğenlerin çocukları
arasındaki akrabalık
Üçüncü Yeğen: Ayrı kimselerle evlilik yapmış ikinci yeğenlerin çocukları
arasındaki akrabalık
Akraba evliliklerinin bilimsel yönü ilk olarak Bemiss (1858), Mitchell (1865) ve Darwin (1875) tarafından incelenmiştir (134,135). Ülkemizde ise bu konudaki ilk çalışmalar 1969-1970 yıllarında Şaylı, B.S. tarafından yapılmıştır (136).
Akraba evliliği oranları toplumdan topluma sosyo-kültürel, dini, etnik ve coğrafi nedenlerden dolayı farklılık göstermektedir (119,120). Yapılan çalışmalarda akraba evliliği oranları; İran ve Hindistan’da %40, Mısır’da %30, Belçika’da %5, Japonya ve Çin’de %3, Fransa’da %1, İsveç’te %0,9, Hollanda’da %0,36 olarak tespit edilmiştir (119,121,122,123). Akraba evliliği sıklığı gelişmiş ülkelerde azalmasına karşın, gelişmekte olan ülkelerde yüksek tespit edilmiştir. Özellikle Afrika, Orta Doğu ve Hindistan’da bu oran %25-61 olarak tespit edilmiştir (DSÖ 1999 verileri). Günümüzde Asya ve İslam ülkelerinde akraba evliliği sıklığı halen yüksek saptanmaya devam etmektedir (3). Ülkemizde akraba akraba evliliği sıklığı bölgelere göre değişmekle birlikte ( Trakya bölgesinde düşük, Güneydoğu Anadolu ve Karadeniz bölgesinde yüksek) genel olarak %20-25 arasında olduğu bildirilmektedir. Bu evlilikler, bazı hastalıkların ortaya çıkması bakımından “biyolojik olarak riskli”gruba giren kardeş çocukları ve kardeş torunları arasında yapılmaktadır (2,4,5). Türkiye Nüfus ve Sağlık Araştırması (TNSA) verilerine göre, akraba evliliği sıklığı 1968’de %29,2, 1983’te %20.9, 1988’de %21,1, 1993’te %23, 1998’de %25,1 ve 2003’te %22 olarak tespit edilmiştir (6,7).
Akraba evliliğinin sık görüldüğü ülkelerde yapılan araştırmalarda, akraba evliliklerinin en çok birinci dereceden akrabalar arasında ve kırsal kesimde yapıldığı saptanmıştır. Bu çalışmaların sonucuna göre; Ürdün’de akraba evliliği oranı %51, birinci derece akraba evliliği oranı ise %33 olarak tespit edilmiştir (124). Birleşik Arap Emirlikleri’nde akraba evliliği oranı,%50, birinci derece akraba evliliği oranı %26 olarak belirlenmiştir (125). Yemen’de yapılan bir çalışmanın sonucuna göre ise; %44 olan akraba evliliklerinin %70’ini birinci derece akraba evlilikleri oluşturmaktadır (126).
Dünyada yapılan çalışmalar sonucuna göre, akraba evliliği sıklığının, kadının eğitim düzeyi, evlilik yaşı, meslek ve ekonomik düzeyi ile ilişkili olduğu belirlenmiştir (127,128).
Akraba evliliği sıklığının en yüksek olduğu ülkeler Asya ve İslam ülkeleridir. Batı ülkelerinde, sosyo ekonomik gelişme ile eğitim düzeyinin yükselmesi ile birlikte akraba evliliği oranlarında belirgin azalma tespit edilmiştir (125,129). Türkiye’de her dört evlilikten birinin akraba evliliği olduğu ve genellikle kuzen evlilikleri olduğu tespit edilmiştir (135,136,137). Türkiye genelinde akraba evliliği ile ilgili yapılan bazı çalışmalar Tablo 2’de verilmiştir.
Tablo 2: Türkiye genelinde akraba evlilikleri ile ilgili yapılan bazı çalışmalar (133).
Yıllar Araştırmayı yapan Sıklık%
1968 Timur,S. 29.2 1969 Şaylı,B.S. 28.4 1983 Başaran,N. 25.0 1989 Ulusoy,M.,Tunçbilek,E. 21.0 1993 TNSA 23.0 1998 TNSA 26.8
Ülkemizde akraba evliliği sıklığı, 1968’de yayınlanan TNSA verilerine göre %30 olup, doğuda bu oran % 37.8, batıda % 16.6 olarak belirlenmiştir. Ülkemizin doğusu ile batısı arasındaki akraba evliliği oranları sırası ile; 1983’te %32.9 ve %10.1, 1988’de %30.8 ve %12.8, 1993’te %34.3 ve %13.7, 1998’de %39 ve %16 olarak tespit edilmiştir (110).
Türkiye’de yapılan bazı yerel çalışmalarda akraba evliliği sıklığı; Trabzon’da %20, Konya’da %23, Denizli’de %11, İzmir’de %13.7, Kahramanmaraş’ta %30.6, Antalya kentsel bölgede %28, kırsal bölgede %40, Şanlıurfa’da %49, Malatya’da %28.2, Elazığ’da %31, Diyarbakır’da %35 olduğu saptanmıştır (130,131).
Nörolojik Hastalıklar
Çocuk nörolojisi ile ilgili hastalıklar yetişkinlerden farklı olarak çok geniş bir hastalık yelpazesini kapsar. Nörolojik hastalarda altta yatan nedenlerin ortaya çıkması için ayrıntılı bir nörolojik muayene ve hikayenin değerlendirilmesi yanında tanıya yönelik çeşitli testlerinde uygulanması gerekir. Epilepsi, mental motor gerilik, psikomotor gerilik, serebral palsi sık görülen nörolojik hastalıklardır.
Epileptik nöbet fizyolojik olarak santral sinir sistemi fonksiyonun ani, paroksismal, yüksek veya düşük frekanslı, yüksek voltajlı elektrik deşarjı ile sonuçlanan değişikliklerdir. Bu deşarj serebral korteksin herhangi bir yerinde veya subkortikal yapılardaki uyarılabilir nöron topluluğunun bir araya gelmesi ile oluşur (35).
Epilepsi, en sık görülen nörolojik hastalıklardan biri olup insidansı ve prevalansı birçok çalışmada farklılık gösterir. Bununla birlikte epilepsi prevalansı ortalama her 1000 kişide 5-10 iken, insidansı yaklaşık 50/100.000 civarındadır (36).Epilepsi ve nöbetlerin patogenezini anlamada ilerlemeler olmasına rağmen, insanlarda epilepsinin hücresel temeli hala aydınlatılamamıştır. Epilepsinin temel mekanizmaları üzerinde yapılan çalışmalar epileptogenez işleminde farklı mekanizmaların etkilendiğini göstermiştir. Epilepsiye neden olan çok sayıda mekanizma öne sürülmüştür (37,42).
Eskiden beri ailesel bir hastalık olarak düşünülen epilepside genetik faktörlerin etkisi tam olarak açıklığa kavuşmamıştır. Bazı mendelien geçişli olgular bildirilmiş olup, genetik geçişi tek bir gen ile açıklanmamaktadır(44). Sadece juvenil myoklonik epilepside 6. kromozomda bozukluk bulunmaktadır. Epilepsinin ailesel olduğunu gösteren güçlü kanıtlar mevcuttur. Epileptik kişilerin ailelerinde, normallere göre epilepsi insidansının 2.5 kat daha yüksek olduğu yapılan çalışmalarda gösterilmiştir(44). Bununla beraber kafa travması, ensefalit ve beyin tümörü gibi sebeplerden dolayı oluşan semptomatik epilepsilerde ailesel bir etkinin olmaması doğaldır. Çalışmalar annesi epilepsi hastası olanların, babası epilepsi olanlara göre daha yüksek risk taşıdıklarını göstermektedir. Sonuç olarak bazı epileptik sendromlarda belirli bir genetik geçiş varken, diğerlerinde genetik geçişin etkisi çok az veya yoktur (44)
Epilepsi ile ilgili risk faktörleri epilepsi gelişim sıklığıyla ilişkili olup, yaşamın ileri dönemlerinde görülen epilepsi ile çocukluk çağı risk faktörleri arasında farklılık mevcuttur (10). Bunlar arasında kafa travması (11,12), perinatal hipoksi (13,14), merkezi sinir sistemi (MSS) enfeksiyonu (15,16) ve febril konvülziyonlar (17,18) sayılabilir. Febril konvülziyon geçiren çocukların yaklaşık %3’unde ileri dönemde epilepsi gelişmektedir (21). Epilepsi etiolojisinde genetik faktörlerin katkısı son zamanlarda çok daha iyi anlaşılmıştır (19). Ülkemizde de çok yaygın olan akraba
evliliği epilepsi dahil monojenik resesif hastalıkların insidansında artışa neden olabilmektedir(20).
Epileptik bozuklukların %75’i, 18 yaşından önce ortaya çıkmaktadır. Çocukluk çağı epilepsilerinin %50’si 5 yaş altında ortaya çıkmaktadır ve hayatın ilk yılında başlangıç da oldukça sıktır. Ayrıca her 10 kişiden bir tanesi, tüm yaşamı boyunca bir kez, epileptik nöbet tiplerinden herhangi birini andıran, patolojik bir süreç yaşayabilmektedirler (24,25).
Etyolojilerine göre epileptik nöbetler; idiopatik, kriptojenik ve semptomatik olarak ayrılabilir. İdiopatik epilepsilerde altta yatan herhangi bir patolojik bir olay yoktur, ailesel özellik dikkati çeker, nöbetler göreceli olarak daha azdır ve tedaviye yanıt daha iyidir. Semptomatik epilepside altta yatan bir beyin hastalığı ve buna bağlı nörolojik bozukluklar saptanabilir, tedaviye yanıt değişkendir ve spontan sonlanma olasılığı düşüktür. Kriptojenik epilepsiler ise sebebi gizli kalan ancak altta yatan edinsel bir nedenin olması gerektiği düşünülen gruptur (38,39,40).
Epilepsiler anatomik olarak gruplandırıldığında; temporal lob, frontal lob, oksipital lob ve pariatel lob epilepsileri olarak ayrılabilir. Epilepsili hastaların çoğunda fokal başlangıçlı nöbetler görülür. Yeni tanı konmuş ve epileptik odağı klinik olarak belirlenebilen nöbetlerin yaklaşık olarak %30’u temporal lob başlangıçlıdır (39,41).
Epilepsiler bir çok diğer sık hastalık gibi kompleks kalıtım gösterirler ve moleküler genetik çalışmalar güçtür. Tüm epilepsilerin %40-60 ‘ının etyolojisinde genetik faktörler vurgulanmaktadır.(43)
SEREBRAL PALSİ
Serebral Palsi (SP): Yaşamın erken dönemlerinde henüz gelişimini
tamamlamamış olan beynin ilerleyici olmayan hasarı sonucu gelişen; kalıcı olan ancak değişime uğrayabilen hareket, postür ve tonus bozuklukları ile karakterize sendromlar topluluğudur (11,12). Beynin belirli bir bölgesinde oluşan hasar veya fonksiyon bozukluğu diğer bölgelerin fonksiyonunu da etkiler. Bu nedenle SP’de
konuşma, dikkat eksikliği, duygulanımda bozukluk ve konvülziyon da olaya eşlik eder (13,14,15).
Epidemiyoloji
Serebral palsi çocukluk çağının en sık görülen nörolojik hastalıklarından biridir (11). Görülme sıklığı 1000 canlı doğumda 2-5 olarak bildirilmiştir. Bir yaşında sıklık 1000 canlı doğumda 5,2 olarak bildirilirken, 7 yaşında sıklık 1000 canlı doğumda 2 dir. Bu da motor bozukluk belirtileri gösteren çocukların tamamının SP olmadığını göstermiştir (14,15). Gelişmiş ülkelerde yapılan son çalışmalarda bu oran % 02 olarak tespit edilmiştir (11,16,17).
Son yıllarda özellikle gelişmiş ülkelerde SP görülme sıklığında artış bildirilmektedir. Bu artış, özellikle spastik ve ataksik displejik vakalarda gözlenmiş olup sebep olarak medikal bakım ve teknolojik gelişmeler sonucu immatür ve prematür infantların yaşama şansının artmış olması gösterilmiştir (18,19).
Etyoloji
Serebral palsiye neden olan beyin hasarı, prenatal, perinatal ve postnatal dönemde gelişebilir. Hastaların yaklaşık % 70-80’inde prenatal etkenler sorumludur. Multifaktöryel bir tutulum söz konusu olup büyük kısmında nedeni bilinmemektedir (18). En sık nedenler ise prematürelik, iskemi, hipoksemi, internal ve eksternal travma ile hiperbiluribinemidir. Bu lezyonlar çeşitli beyin hasarı mekanizmaları ile oluşmaktadır (11, 20, 21, 22).
Prematür olmayan çocukların SP nedeni farklıdır. Bunlar arasında plasental yetmezlik, umblikal kord problemleri ve zor doğum sayılabilir (23, 24). Postnatal nedenlerden anoksi, iskemi, enfeksiyon ve travma sonradan SP benzeri tablolara yol açabilir (11, 16)
Serebral Palsinin Sınıflandırması
Nöroanatamik Sınıflama: (25) A. Spastik Tip - Diplejik - Hemiplejik - Quadroplejik - Monoplejik
- Triplejik B. Ekstrapiramidal Tip - Atetoz - Korea - Koreaatetoid - Distoni - Ataksik C. Mixt Tip
- Primer olarak spastik
- Primer olarak ekstrapiramidal
A. Spastik Tip Serebral Palsi
Etkilenen çocukların % 75’i bu tip olup SP’nin en sık rastlanan klinik formudur (15,26). Kas tonusu ve derin tendon reflekslerinde (DTR) artma, klonus, artmış germe refleksleri ve pozitif babinski refleksi ile karakterizedir. Primitif refleksler devam etmektedir. Ekstremiteleri fleksiyonda tutma eğilimi vardır. Eklem kontraktürleri ve dislokasyonlar gelişebilir. Yüzeyel reflekslerin azalması, ince ve istemli hareketlerin ayırımında ve kontrolünde güçlük, artmış kas tonusunun maskelediği kas güçsüzlüğü mevcuttur (14, 15, 26).
Spastik Hemiplejik Tip:
Vücudun aynı yarısında üst ve alt ekstremitede parezi ve spastiste ile karakterizedir(27). Sağ taraf tutulumu sola nazaran hafif olarak daha fazladır (18). Erkeklerde kızlardan daha fazla oranda görülür (28). Bütün hemiplejik spastik çocuklar rehabilitasyon ile yürüyebilseler de normalden daha geç zamanda ve etkilenmiş ayağın parmak ucuna basarak yürürler (29).
Spastik Diplejik Tip:
Serebral palsinin en sık görülen şeklidir (30). Vücudun her iki yarısı etkilenmiş olup alt ekstremite tutulumu üst ekstremite tutulumundan daha belirgindir (19). Gelişimsel sorunlar daha çok motor fonksiyonlardadır. Üst ekstremite de hafif koordinasyon problemleri, alt ekstremitede birinci motor nöron bulguları vardır. Alt ekstremitelerde kas tonusu artmıştır. (27). Bu çocuklarda kalça ve diz deformiteleri
sık olmakla birlikte çoğu 4-7 yaşlar arasında yürürler (27). Spastik diplejik SP tanısı konmuş çocuklarda, yüksek oranda prematüre öyküsü vardır (18,19,31).
Spastik Quadripleji:
Serebral palsinin en ağır seyreden formudur. Tüm ekstremiteler tutulmuş; ya gövdede hipotoni, ekstremitelerde hipertoni ya da gövde ve ekstremitelerde hipertoni şeklindedir. Üst ekstremite tutulumu fazla ise bilateral hemipleji olarak adlandırılır. (18, 19, 27).
Spastik Monoplejik Tip:
İzole üst ekstremite veya alt ekstremite tutulumu olup, nadir görülür. Hafif klinik seyir gösterir (18).
Spastik Triplejik Tip:
Üç ekstremite tutulumu olup, klasik olarak bilateral alt ekstremite ve izole üst ekstremite tutulumu şeklindedir. Tutulmayan ekstremitede koordinasyon problemi vardır.
B. Ekstrapramidal Tip Serebral Palsi
Anormal kas tonusu, otomatik hareketlerin koordinasyonunda, istemli hareketlerin organizasyonunda ve postural kontrolde bozuklukla karakterizedir(30,19). Serebral palsili vakaların % 10-15’ini oluşturur. Temel risk faktörleri kernikterus ve hipoksidir (15,30).
Atetoz:
Koordine olmayan istem dışı hareketlerle karakterizedir. İstem dışı hareketler uykuda azalır ve istemli aktivite ile artar (27). Özellikle distalde istemsiz hareketler artmıştır. Bu grup SP çoğunlukla yeni doğan döneminde gelişen kernikterusa bağlı olup artık hastalığın efektif tedavisi ile daha az oranda görülmektedir (17,27).
Korea:
Daha çok baş, boyun ve ekstremitelerde ani, düzensiz, sıçrar tarzda hareketlerle karakterizedir (18).
Koreoatetoz:
Atetoz ve koreiform hareketlerin birleşimidir. Genellikle büyük amplitüdlü istemsiz hareketler mevcut olup, atetoid hareketler dominanttır(18)
Distoni:
Gövde ve ekstremitelerde tonus değişiklikleri ile birlikte yavaş, ritmik hareketler vardır. Postür anormallikleri görülür (18).
Ataksi:
Değişken, koordine olmayan hareketlerle karakterizedir. Genellikle nistagmus, dismetri ve geniş tabanlı yürüme şekli görülür (18).
Hipotonik Tip
Azalmış kas tonusu ve esneklik mevcuttur. Bu çocukların çoğunda sonradan diskinetik ve özellikle ataksik tip SP gelişmesine rağmen bazı çocuklarda generalize hipotoni çocukluk çağında kalıcıdır (30).
C. Mikst Tip
Spastik ve ekstrapiramidal bulgular biraradadır (13).
Serebral Palsi İle İlişkili Tıbbi ve Fonksiyonel Problemler
Serebral palsili çocukların % 40-60’ında değişik derecelerde mental retardasyon vardır. Belirgin retardasyon quadriplejik, rijit ve hipotonik SP’lilerde mevcuttur (32). Hastaların yaklaşık 1/3’ünde konvulziyon öyküsü vardır. En yaygın spastik hemiplejide, en seyrek olarak atetoid ve ataksik formlarda görülür (15, 33).
Hipotoni, zayıf emme, yutma mekanizmasının kontrolünde azalma, hiperaktif öğürme refleksi gibi motor sorunlar sonucunda beslenme bozukluğu ve büyüme, gelişme geriliği görülür (34).
Serebral palsi tanısında prenatal, natal ve postnatal anamnez en önemli faktörlerden biridir. Olguların % 20-30’unda hiçbir etyolojik faktör veya olay bulunamayabilir (27). Altı ay ile bir yaş arasındaki çocuklardaki ayrıntılı bir nörolojik muayene ile SP’nin erken bulguları ortaya konabilir.
SSPE
Subakut Sklerozan Panensefalit (SSPE), defektif ya da mutasyona uğramış kızamık virüsünün neden olduğu santral sinir sisteminin yavaş virüs enfeksiyonlarından birisidir (49). Yaygın demiyelinizasyon ve inflamasyona bağlı olarak ilerleyici kötüleşmenin görüldüğü ölümcül bir hastalıktır (49).
Epidemiyoloji: Amerika Birleşik Devletleri’nde tahmini SSPE insidansının 6,5-11/ 100 000 kızamık olgusu, İngiltere’de ise 1990-2002 yılları arasında kızamık aşılama oranındaki azalmaya bağlı olarak insidansın 1/ 25 000 kızamık olgusu olduğu bildirilmektedir (50,51). Gelişmekte olan ülkelerde ise oran çok daha yüksektir (52).
SSPE genel olarak bir çocukluk çağı hastalığıdır. Görülme yaşı ortalama 5-15 yaşlar arasıdır. Ancak daha erken ve çok daha geç olgular nadir de olsa bulunmaktadır (49,54). İki yaşın altında kızamık geçirenlerde sıklıkla görülür. Bir yaşın altında kızamık geçiren çocuklarda SSPE gelişme riski, beş yaşın üzerinde geçirenlere göre 16 kat daha fazladır (49). Kızamık enfeksiyonunda cinsiyete göre bir farklılık olmamasına karşın, SSPE erkeklerde 3-4 kat daha fazla görülür (49,53). Kızamık enfeksiyonu sonrasında hastalığın ortaya çıkması için 5-10 yıllık bir latent dönem gerekir (53).
Patogenez: Kızamık virüsü, paromiksovirüs ailesinden morbilivirüs alt
grubuna ait zarflı bir RNA virüsüdür (55). Beyin dokusunda ‘real-time kantitatif polimeraz zincir reaksiyonu’ (RT-PCR) ve immun floresan yöntemlerle kızamık virüsü gösterilmiştir (56).
Klinik Özellikler ve Hastalık Evreleri: SSPE hastaları 1969 yılından bu yana evrelendirilerek izlenmektedir. İlk evreleme 1969 yılında Jabbour tarafından yapılmış, hastaların klinik özellikleri dört evreye göre sınıflandırılmıştır. 1982 yılında Dyken hastaların bilişsel, motor ve duyusal özelliklerini objektif değerlendirmeye yarayan, Nörolojik Defisit indeksi (NDI) adı verilen bir ölçek geliştirmiştir (57).
SSPE’de EEG: Bilateral senkron, bifazik, trifazik ya da polifazik yüksek ampitüdlü 0.5-3 saniyelik periyodik dalga deşarjları komplexleri SSPE nin tipik EEG bulgularıdır (19). Bazen deşarjları supresyon dönemleri izleyebilir (54).
BOS incelemesi: Kompleman fiksasyon yöntemiyle beyin omurilik sıvısında (BOS) 1:4 oranında, serumda 1:256 oranında artmış kızamık antikorları ve/ veya BOS’ta oligoklonal band varlığı, klinik özellikler ve EEG bulguları SSPE için tanı koydurucudur (49). Hastaların % 40’ında olası dalgalanmalara bağlı olarak BOS’ta kızamık antikorları düşük bulunabilir (54,58).
Görüntüleme Yöntemleri: Ayırıcı tanı ve serebral hastalığın genişliği hakkında bize bilgi verir. MRI günümüzde en duyarlı görüntüleme yöntemidir. SSPE lezyonlarının en sık görüldüğü alanlar periventriküler ve subkortikal beyaz cevherdir (59,60).
MUSKÜLER DİSTROFİ
Duchenne musküler distrofinin de içinde yer aldığı musküler distrofiler, kas
ve iskelet sistemi yanında birçok sistemi etkileyen, kalıtsal bir hastalık grubudur. Bazıları doğumda belirti verip hızlı ilerleyerek ölümle sonuçlanırken bazıları da yavaş gidiş gösterip geç erişkin döneme kadar belirti vermeyebilir (72).
Musküler distrofiler (MD) diğer nöromusküler hastalıklardan genetik geçişli primer miyopati olmaları, progresif gidiş göstermeleri, kas liflerinde dejenerasyon ve ölümün olması ile ayrılırlar (72).
Musküler distrofilerde kalp tutulumu olduğunda kardiyomiyopati ve iletim sisteminde bozukluklar görülür. Kardiyomiyopati, erken dönemde genellikle hipertrofik kardiyomiyopati şeklindedir, sistolik ve/veya diyastolik disfonksiyonla karakterizedir, ileri dönemde ise genellikle dilate kardiyomiyopati gelişir (73,76).
Distrofinopatiler
X’e bağlı dilate kardiyomiyopati, DMD ve BMD’nin yer aldığı musküler distrofilerdir. Distrofin genindeki mutasyona bağlı olarak gelişirler ve X resesif geçişlidirler (72,77). Distrofin geni X kromozomunun kısa kolunun 21 numaralı bandında yerleşmiştir, 79 ekzonludur ve insandaki bilinen en büyük gendir. Distrofinopatilerde bu gende delesyon, duplikasyon veya nokta mutasyonu oluştuğu için distrofin ya hiç üretilemez, ya üretimi çok azdır ya da bozuktur (77,79).
Duchenne musküler distrofi
En yaygın musküler distrofidir. Distrofinopatilerin % 85’ ini oluşturur ve en şiddetlisidir. Görülme oranı 3500 canlı doğan erkek bebekte birdir (81).Olguların % 90’ dan fazlası beş yaş altında erken çocukluk döneminde bulgu verir (72,74).
Olgularının % 30-40 kadarı aile öyküsü olmaksızın spontan mutasyonlara bağlıdır. Distrofin genindeki mutasyon geniş delesyon şeklinde iken, % 5-10 kadarında duplikasyon vardır. Geri kalan % 35 kadar olgu ise nokta mutasyonu, küçük insersiyon veya küçük delesyonlar sonucudur (75,81,82).
Klinik belirti ve bulgular
Doğumda ve erken süt çocukluğu döneminde etkilenen erkek çocuklar nadiren semptomatiktir, hafif hipotonik olabilir ve başı dik tutmada güçlük dikkati çekebilirler (72). Hasta yürümeye başladığında yürümede anormallikler, sık düşme ve basamak çıkmadaki güçlükler dikkat çeker (83,84). Diz ve kalça ekstansör kaslarındaki güçsüzlük Gowers manevrasına yol açar. Yerden kalkmak bu hastalar için son derece güçtür, hasta adeta uyluklarının üstüne tırmanır, her iki uyluğu da aşağı doğru iterek ayağa kalkar, kalkınca da gövdesini ve kalçasını öne doğru yaylandırarak ayakta durabilir (78,83,85). Gowers manevrası üç yaş civarında fark edilir, beş yaş civarında tam anlamıyla belirgindir.
Psödohipertrofi kas güçsüzlüğüne eşlik eden bir bulgudur. Diğer musküler distrofilerde de baldır psödohipertrofisi görülür (78). Kas hipertrofisi baldır kaslarından sonra en sık dilde ve ön kol kaslarındadır. Dilde fasikülasyon görülmez (72). Hastalarda beklenen yaşam süresi 20-25 yıldır (86,87).
Tanı
1-Kreatin kinaz (CK):
Duchenne musküler distrofide en az 10-20 kat yüksektir. Doğumdan itibaren yüksek CK değerleri hastalık açısından uyarıcı olmalıdır (78,88). Kreatin kinaz yüksekliği nonspesifiktir, fakat normal olması tanı ile bağdaşmaz (72,83).
2-Elektromiyografi (EMG):
Motor ve duyusal iletim hızları normal iken DMD olgularında EMG’de miyopatik değişiklikler görülür (72,77,78).
3-Moleküler genetik inceleme ve kas biyopsisi:
Eğer klinik olarak şüphe varsa bu hasta grubuna kas biyopsisi yapılıp daha ileri immünohistokimyasal incelemeye gidilmelidir (72,80). Kas biyopsisi tanısaldır ve karakteristik değisiklikler gösterir (83,89).
Becker musküler distrofi
Daha hafif klinik seyirli, hastaların 40-50 yaşa dek yaşayabildikleri bir musküler Distrofidir (74,90). Sıklığı 30 000 canlı doğan erkek bebekte birdir. Distrofin geninde delesyon vardır (72,78,80). Kreatin kinaz en az normalin beş katı yüksekliktedir (72,75,77).
Nörodejeneratif Hastalıklar:
Tanım:
Nörodejenerasyon bütün veya bir kısım santral sinir sisteminin gelişiminin ya da fonksiyonlarının etkilendiği bir durumdur. Nörodejeneratif hastalıklar genelde gelişimde gerilik, fokal nörolojik defisit veya paroksismal bir hastalık olarak başlar. Aslında nörodejenerasyonun tanımında denilmek istenen sinir ya da kas hücresinin ölümü ya da anatomik dejenerasyonudur. Bu çoğu nörodejeneretif hastalık için geçerliyken bazı hastalıklar ise doku dejenerasyonu olmaksızın fonksiyonlarda bozulma şeklinde görülür (91).
Nörodejeneratif hastalıklar dört farklı grupta incelenebilir (92).
1- Ekstranöral nedenler: Sinir dokusu dışındaki nedenlere bağlı olarak sinir dokusunda sinir dışı dokuların fonksiyonel ya da doku bozukluklarına bağlı olarak sinir sistemi fonksiyon bozukluğu olmasıdır.
2- Ekzojen ve nöral nedenler: Ekstranöral dokuyla birlikte sinir sisteminde bozukluk olması sonucu görülen nörodejeneratif durumlar.
3- Fonksiyonel nöral hastalıklar: Bu grup bozuklukta ise sinir sistemi fonksiyonlarında bozulma varken sinir dokusunda bozukluk görülmez.
4- Kalıtsal nöral hastalıklar: Nörolojik hastalıklar, ilerleyici sinir veya kas hücrelerinin yıkımı ile görülür. Bu durumlar beyaz cevheri, gri cevheri ya da her ikisini de etkileyebilir.
5- Nörodejeneratif hastalıkların en sık başlangıç semptom ve bulguları; Şiddetli gelişme geriliği (motor mental ya da görme kaybı), gelişmede yavaşlama, dirençli ya da myoklonik konvülsiyonlar, ataksi ya da hareket bozuklukları, tuhaf davranışlardır. Olası bir nörodejeneratif hastalığın çocukta belirti vermeden erken tanınması benzer hastalığın başka bir aile bireyinde olması ile mümkün olabilir (93).
-Santral Sinir Sisteminde Beyaz Cevher Dejeneratif Hastalığı:
Beyin, spinal kord ve bazen sinirlerin myelin kılıfında zedelenme mevcuttur. Önemli bulguları; Spastisite ( beyin ya da spinal kord tutulursa ), ataksi, optik atrofi, periferik nöropatidir.
-Santral Sinir Sisteminde Gri Cevher Dejeneratif Hastalığı: Beyin nöron hücrelerinde zedelenme vardır.
Önemli bulguları; Demans, konvülsiyon ve retinittir (94).
Mental Retardasyon
Tanım:
Mental retardasyon (MR) sıkça görülen ve tanı koymak için çok sayıda araştırma yapılan klinik bir durumdur ve genel popülasyonun yaklaşık olarak % 1-3’ünü etkilemektedir. Yapılan çalışmalarda MR’un nöronal iletimi ve sinaptik foksiyonları kontrol eden aktin hücre iskeletinin düzenlenmesindeki bozukluk nedeniyle oluştuğu görülmüştür (95).
Mental retardasyon temel adaptif ve sosyal becerilerde bozukluk ile karakterize azalmış algılama kapasitesi olarak ifade edilmektedir (96).
Endüştrileşmiş ülkelerde toplumun yaklaşık olarak %3’ünü etkilediği, İngiltere’de yaşayan çocukların ise yaklaşık % 3’ünde mental retardasyon olduğu bildirilmektedir (97,98). Erkekler kızlara göre daha fazla etkilenmektedir. Erkek / kız oranı 1.3 -1.9 arasında bildirilmektedir (99,100).
Mental retardasyonun nedenleri
Mental retardasyona yüzlerce neden yol açmaktadır. Amerikan Mental Retardasyon Derneği (The American Association on Mental Retardation) MR ile ilişkili olabilecek bozukluklar prenatal, natal ve postnatal nedenler olmak üzere 3 temel gruba ayrılmıştır (101). Mental retardasyonun gelişmesinde etkili olan faktörler sıklıklarına göre sıralanacak olursa; dış faktörler yaklaşık olarak % 18.6 - % 44.5 arasında, genetik nedenler %17.4- %47.1 arasında değişmektedir (102-103). Mental retardasyon The London Database’de 1000’in üzerinde hastalık tablosunun bir bulgusu olarak belirtilmektedir (104). Bunların yanı sıra birçok kromozomal hastalıklarında asıl bulgularındandır. Bütün yapılan çalışmalara rağmen olguların önemli bir kısmında neden saptanamayabilir.
Diagnostic and Statistical Manual of Mental Disorder’a göre mental retardasyonun derecesi ağır (IQ<20), ileri (IQ: 21-35), orta (IQ: 36-50), hafif (IQ:51-70) ve sınırda (IQ:71-85) olarak 5 gruba ayrılmıştır. Genellikle olgular ağır (<50) ve hafif (IQ>50) olarak gruplandırılır. Mental retardasyonlu olguların % 89’unu hafif, %7’sini orta ve %4’ünü ağır gerilik oluşturmaktadır (105). Ağır mental retardasyonun nedeni genellikle kromozom anomalileri, tek gen ya da poligenik kalıtıma bağlı enzim eksiklikleridir. Mental retardasyonun nedeni %80 olguda belirlenebilmektedir ve olguların 2/3’ünü prenatal,1/6’sını perinatal ve postnatal nedenler oluşturmaktadır (106). Kromozomal bozukluklar olguların çoğundan sorumlu iken, %20 olguda multipl anomali, %10’a yakın olguda ise genetik bir bozukluk bildirilmektedir. Hafif MR etyolojisinde, multipl konjenital anomalilerin görüldüğü sendromlar daha sık görülmektedir (106). Gebelikte karşılaşılan sorunlar, nörolojik hasarlara ve mental retardasyona neden olabilir.
Hipoksi, anoksi, prematürite gibi doğumsal nedenler MR’a yol açabilir. Menenjit, ensefalit gibi enfeksiyonlar, kafa travması, toksik maddeler beyin hasarına yol açabilir. Mental retardasyon nonsendromik olabilir ya da başka klinik bulguların eşlik ettiği sendromik olabilir. Mental retardasyon tek bir hastalık ya da sendromdan ibaret değildir ve altta yatan nedene göre klinik görünüm değişebilir (100,107).
Konjenital malformasyon ve dismorfik bulguların eşlik ettiği MR olgusu karyotip incelemesini gerektirir. Kromozomların sitogenetik incelemesi yapılması gereken başlıca inceleme yöntemidir (108,109).
Bu çalışma Ocak 2010 ile Haziran 2010 tarihleri arasında, Dicle Üniversitesi Tıp Fakültesi çocuk nöroloji polikliniğine başvuran ve çocuk nöroloji kliniğinde yatırılarak takip edilen hastaların bir kısmına uygulanmıştır.
Araştırmamızda ekte sunulan anket formu 750 hasta ailesine uygulanarak veriler elde edilmiştir. Veriler EK’teki anket formu kullanılarak ailelerle yüz yüze görüşülüp soru cevap yöntemiyle uygulanmıştır.
Araştırmamızda nöroloji hastalarının yaşı, cinsiyeti, sağlık güvencesi, ailenin kaçıncı çocuğu olduğu, başvuru nedeni, daha önce geçirdiği döküntülü hastalıklar, kardeşlerinde ve ailede özürlü veya benzer vakanın olup olmadığı belirlendi.
Çalışma grubundaki her aile için; -Anne baba yaşı
-Anne baba eğitim durumu -Anne baba mesleği -Anne baba sağlık durumu -Ailenin sosyoekonomik düzeyi
-Annenin doğurganlık özellikleri (gebelik sayısı, ölü doğum, kendiliğinden düşük)
-Beş yaş altı ölü çocuk sayısı
-Akraba evliliği bilgisi ( akrabalık derecesi, çiftlerin akraba evliliğini onaylayıp onaylamadıkları, akraba evliliği kararında kimlerin etkin rol aldığı ve akraba evliliğinin çocuklar üzerindeki etkileri ile ilgili ailelerin görüşleri) belirlenmeye çalışılmıştır.
İstatistiksel Analiz:
Anket formlarının değerlendirilmesinde Ki-kare testi kullanıldı. Değerlendirmelerde p< 0.05 düzeyi anlamlı olarak kabul edildi. İstatistiksel değerlendirmeler SPSS (Statistical Programs for Social Sciences) 11.5 for Windows programı kullanılarak yapıldı.
Dicle Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Çocuk Nöroloji Polikliniğine başvuran ve nöroloji servisinde takipli 750 adet hasta çalışma grubumuzda değerlendirilmiştir.
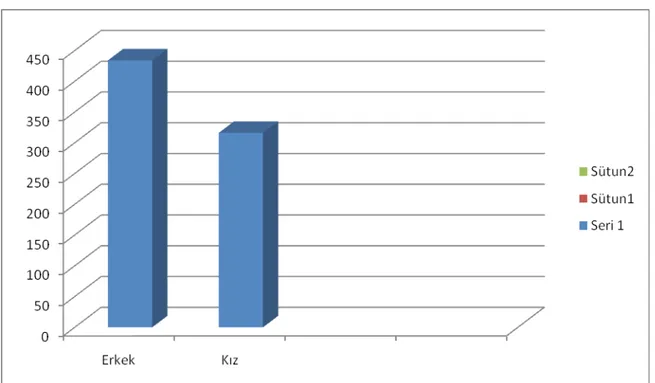
Hastalarımızın 434 (%57,9)’ü erkek, 316 (%42.1)’sı kız olarak saptandı (Tablo 3). Erkek/kız oranı 1.37 olarak bulundu.
Tablo 3: Hastaların cinsiyete göre dağılımı
Cinsiyet Sıklık %
Erkek 434 57.9
Kız 316 42.1
Toplam 750 %100
Grafik 1: Hastaların cinsiyete göre dağılımı
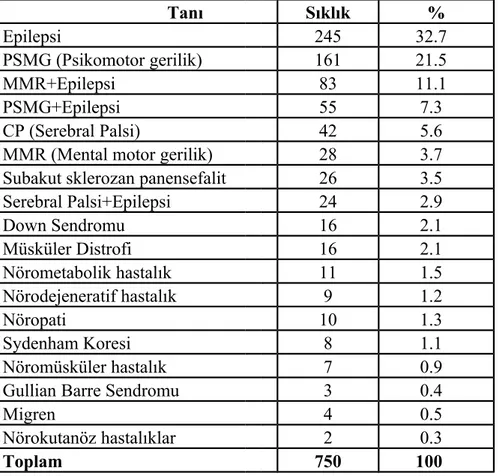
Araştırma grubumuzdaki 750 hastanın en sık rastlanan hastalık tanıları Tablo 4’de görülmektedir.
Tablo 4: Araştırma grubumuzdaki en sık hastalık tanıları Tanı Sıklık % Epilepsi 245 32.7 PSMG (Psikomotor gerilik) 161 21.5 MMR+Epilepsi 83 11.1 PSMG+Epilepsi 55 7.3 CP (Serebral Palsi) 42 5.6
MMR (Mental motor gerilik) 28 3.7
Subakut sklerozan panensefalit 26 3.5
Serebral Palsi+Epilepsi 24 2.9 Down Sendromu 16 2.1 Müsküler Distrofi 16 2.1 Nörometabolik hastalık 11 1.5 Nörodejeneratif hastalık 9 1.2 Nöropati 10 1.3 Sydenham Koresi 8 1.1 Nöromüsküler hastalık 7 0.9
Gullian Barre Sendromu 3 0.4
Migren 4 0.5
Nörokutanöz hastalıklar 2 0.3
Toplam 750 100
Araştırma sonucuna göre, % 32.7 ile en sık takipli hasta grubumuzu epilepsi oluşturmaktadır. Febril konvülziyon, status epileptikus, West sendromu (infantil spazm) bu grup içinde incelendi. Epilepsinin mental retardasyon, psikomotor gerilik ve serebral palsili olgularla olan birlikteliği bu grubun dışında değerlendirilmiştir. Çalışma grubumuzdaki hastaların 245 (%32.7)’ i epilepsi grubunda sınıflandırıldı. Bu grupta 21 adet febril konvülziyon, 13 adet status epileptikus, 11 adet West sendromu (infantil spazm), 11 adet rolandik epilepsi değerlendirildi.
PSMG (Psikomotor gerilik), 0-6 yaş arası çocuklarda dil, sosyal, motor gelişim basamaklarının birinin veya birden fazlasının yaşıtlarının gerisinde olmasıdır. Araştırma grubumuzdaki hastalar değerlendirilirken hipotonik infant, meningomiyelosel, hidrosefali, kernikterus, hipoksik iskemik ensefalipati, korpus kallozum agenezisi veya hipoplazisi, Dandy-Walker sendromu, secel sendromu, otizm, hipotiroidiye bağlı motor gerilikler PSMG grubunda sınıflandırılmıştır. Psikomotor geriliği olan hasta sayısı 161 (%21.5) idi. Bu grup içinde 17 adet
5 adet metakromatik lökodistrofi, 5 adet Dandy-Walker sendromu, 2 adet Secel sendromu, 9 adet korpus kallozum agenezisi ya da hipoplazisi, 9 adet, hidrosefali, 4 adet otizm, 3 adet serebellar atrofi, 3 adet kortikal atrofi, 2 adet hipotiroidiye bağlı psikomotor geriliği olan hasta mevcuttu.
Nörometabolik hastalıklar, özgün bir enzimin eksikliği sonucu santral sinir sistemine ait çeşitli bulgu ve belirtilerle seyreden genetik geçişli bir grup hastalıktır. Biotidinaz eksikliği, glutarik asitüri tanılarıyla takipli hastalarımız bu grupta incelenmiştir. 11 adet (%1.5) olguda nörometabolik hastalık mevcuttu. 2 adet biotidinaz eksikliği, 4 adet glutarik asitüri, 3 adet fenilketonüri hastası vardı.
Nöropati grubunda 10 adet hasta değerlendirildi. Bunlardan 4 adet olgu brakial flexus, 2 adet olgu facial paralizi, 2 adet olgu sağ hemiparezi, 1 adet olgu polinöropati ve 1 adet olgu enjeksiyon nöropatisi idi.
İstatistiksel çalışmada kolaylık sağlaması açısından beş hastalık grubu oluşturulmuş, daha az görülen hastalıklar ayrı bir grupta değerlendirilmiştir. Psikomotor gerilik, mental motor gerilik grubunda incelenmiştir (Tablo 5).
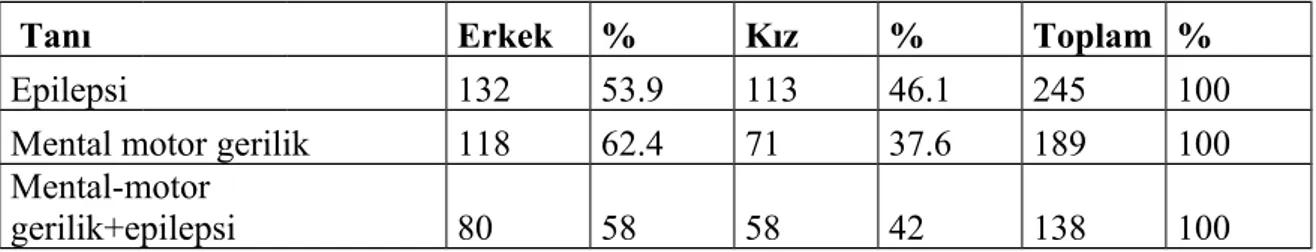
Tablo 5: En sık görülen hastalık grupları
TANI Sıklık %
Epilepsi 245 32.7
Mental motor gerilik 189 25.2
Mental motor gerilik+epilepsi 138 18.4
Serebral palsi 42 5.6
Serebral palsi+epilepsi 24 3.2
Diğer hastalıklar 112 14.9
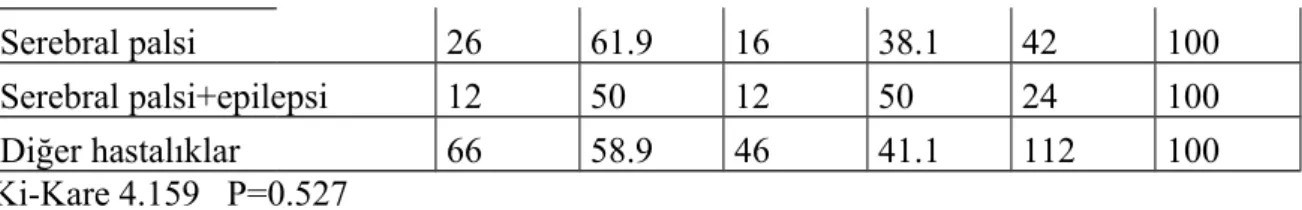
Tablo 6: Hastalık gruplarının cinsiyete göre dağılımı
Tanı Erkek % Kız % Toplam %
Epilepsi 132 53.9 113 46.1 245 100
Serebral palsi 26 61.9 16 38.1 42 100
Serebral palsi+epilepsi 12 50 12 50 24 100
Diğer hastalıklar 66 58.9 46 41.1 112 100
Ki-Kare 4.159 P=0.527
Hastalık gruplarının cinsiyete göre dağılımı incelendiğinde, tüm hastalık gruplarda erkek cinsiyetin daha fazla olduğu görülmüştür. Ancak aradaki fark istatistiksel olarak anlamlı görülmemiştir.
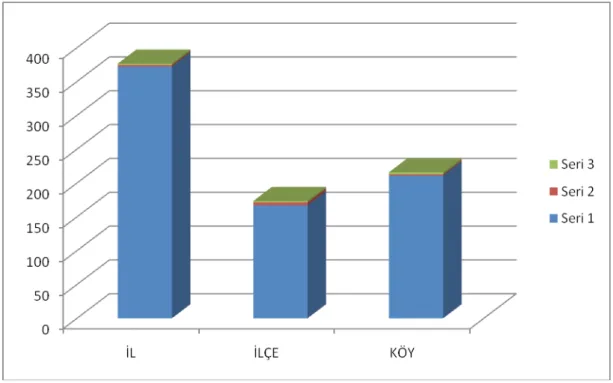
Tablo 7: Hastaların ikamet ettikleri yerleşim birimleri
Yerleşim Yeri Sıklık %
İl 372 49.6
İlçe 167 22.3
Köy 211 28.1
Toplam 750 100
İncelenen hastaların ikamet ettikleri yerleşim merkezi incelendiğinde; 372 (%49.6) hastanın il merkezinde, 167 (%22.3) hastanın ilçe merkezinde, 211 (%28.1) hastanın köy ve mezralarda ikamet ettikleri tespit edildi. (Tablo 7).
Grafik 2: Hastaların ikamet ettikleri yerleşim birimleri
Tablo 8: Hastalık gruplarının yerleşim bölgelerine göre dağılımı
Kentsel % Kırsal % Toplam %
Epilepsi 180 73.5 65 26.5 245 100
Mental motor gerilik 136 72 53 28 189 100
Mental motor gerilik+epilepsi 102 73.9 36 26.1 138 100 Serebral Palsi 32 76.2 10 23.8 42 100 Serebral palsi+epilepsi 14 58.3 10 41.7 24 100 Diğer hastalıklar 77 68.8 35 31.2 112 100 Ki-Kare 3,693 P= 0,594
Hastalık gruplarının yerleşim bölgelerine göre dağılımı incelendiğinde; tüm
hastalık gruplarının çoğunlukla il ve ilçelerde ikamet ettikleri görülmektedir. Serebral palsi+epilepsi hastalarında ise diğer gruplardan farklı olarak kırsal ve kentsel yerleşim yüzdeleri birbirine yakın tespit edilmiştir. Ancak aradaki fark
yaparken il ve ilçeler kentsel alan, köy ve mezralar kırsal alan olarak sınıflandırılmıştır (Tablo 8).
Araştırma grubundaki ailelerin illere göre dağılımı:
Çalışma grubumuzdaki ailelerin ikamet ettikleri illere göre dağılımı; 424 (%56.6) adet Diyarbakır, 102 (%13.6) adet Mardin, 68 (%9.1) adet Batman, 45 (%6) adet Şırnak, 42 (%5.6) adet Siirt, 29 (%3.9) adet Bingöl, 13 (%1.7) adet Urfa, 11 (%1.5) adet Muş, 7 (%0.9) adet Bitlis, 3 (%0.4) adet Elazığ, 2 (%0.3) adet Gaziantep, 2 (%0.3) adet Adıyaman, 1 (%0.1) adet Hakkari illerinden müracaat etmişlerdir. Araştırma Grubumuzdaki Hastaların Sağlık Güvencesi:
Çalışma grubumuzdaki ailelerin sağlık güvencesi sorgulandığında; 441 (%58.8) adet Yeşil Kart’lı, 181 (%24.1) adet SSK’lı, 52 (%6.9) adet 0-18 yaş (SGK)’lı, 51 (%6.8) adet Emekli Sandığı ve 25(%3.3) adet Bağ-Kur’lu hasta olduğu tespit edildi (Tablo 9). Hastalarımızın çoğunluğu Yeşil Kartlı olup, %6.9 ‘luk grubun herhangi bir sağlık güvencesi yoktu.
Tablo 9: Araştırma Grubumuzdaki Hastaların Sağlık Güvencesi
Yeşil
Kart SSK
0-18 yaş
(SGK) Bağ-Kur Emekli Sandığı Toplam
Sıklık 441 181 52 25 51 750
% 58.8 24.1 6.9 3.3 6.8 100
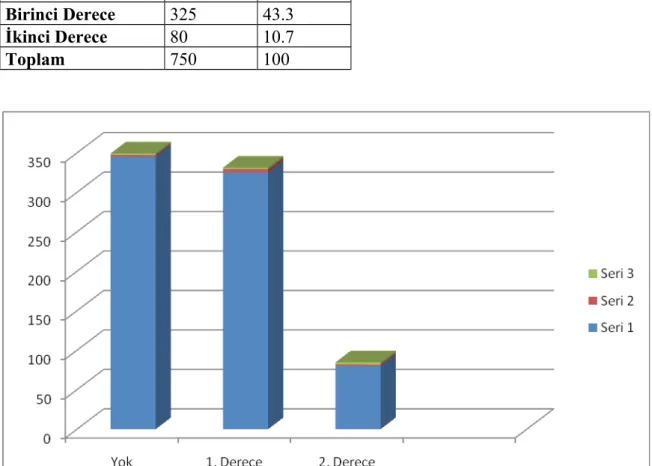
Anne-Baba Akrabalığı:
Hastaların anne-babası arasındaki akrabalık derecesi incelendiğinde; aralarında akrabalık bağı olmayan hasta sayısı 345 (% 46.0), birinci dereceden akrabalık olan 325 (% 43.3), ikinci dereceden akrabalık olan 80 (% 10.7) hasta vardı (Tablo 10).
Birinci dereceden akraba olan anne babaların 149 (% 45.8)’u amca çocuğu, 113 (% 34.8)’ü hala dayı çocuğu, 63 (% 19.4)’ü teyze çocukları idi.
Akrabalık derecesi sınıflanırken, kardeş çocuklarının evliliği birinci derece, kardeş torunlarının evliliği ikinci derece olarak değerlendirilmiştir.
Akrabalık Derecesi Sıklık % Yok 345 46 Birinci Derece 325 43.3 İkinci Derece 80 10.7 Toplam 750 100
Grafik 3: Anne baba arasındaki akrabalık derecesi
Tablo 11: Hastalık gruplarının akrabalık ile ilişkisi
TANI Akrabalık Durumu
Yok % Var % Toplam %
Epilepsi 135 55.1 110 44.9 245 100
Mental motor gerilik 77 40.7 112 59.3 189 100
Mental-motor gerilik+epilepsi 57 41.3 81 58.7 138 100 Serebral palsi 22 52.4 20 47.6 42 100 Serebral palsi+epilepsi 12 50 12 50 24 100 Diğer hastalıklar 42 37.5 70 62.5 112 100 Ki-Kare 15,602 P= 0.008
grubunda akraba evliliği oranı anlamlı olarak yüksek tespit edildi. Epilepsi ve serebral palsi sıklığı akraba olmayan ailelerde daha fazla idi (Tablo 11).
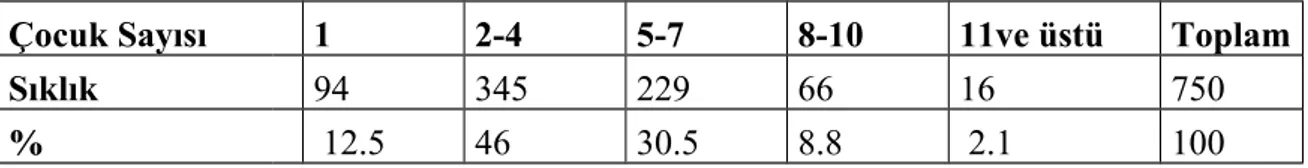
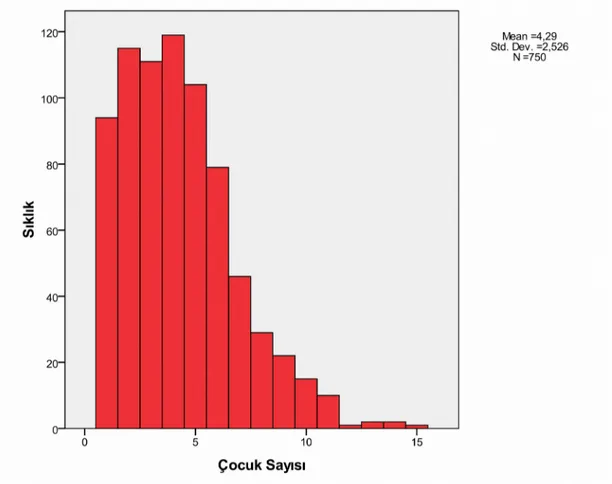
İncelemeye alınan ailelerin çocuk sayıları incelendiğinde; tek çocuğu olan anne sayısı 94 (%12.5), 2-4 çocuğu olan anne sayısı 345 (%46.0), 5-7 çocuğu olan anne sayısı 229 (%30.5), 8-10 çocuğu olan anne sayısı 66 (%8.8), 10’un üzerinde çocuğu olan anne sayısı 16 (%2.1) idi (Tablo 12 ).
Tablo 12: Araştırma grubundaki ailelerin çocuk sayısı
Çocuk Sayısı 1 2-4 5-7 8-10 11ve üstü Toplam
Sıklık 94 345 229 66 16 750
% 12.5 46 30.5 8.8 2.1 100
Grafik 5: Araştırma grubundaki ailelerin çocuk sayısının dağılımı
Tablo 13: Hastalık grupları ile çocuk sayısı arasındaki ilişki
Çocuk Sayısı
TANI 1-4 % 4 ve üstü % Toplam %
Epilepsi 98 40 147 60 245 100
Mental motor gerilik 113 59.8 76 40.2 189 100
Mental-motor gerilik+epilepsi 50 36.2 88 63.8 138 100 Serebral Palsi 18 42.9 24 57.1 42 100 Serebral palsi+epilepsi 8 33.3 16 66.7 24 100 Diğer hastalıklar 34 30.4 78 69.6 112 100 Ki-Kare= 33,458 P=0,000
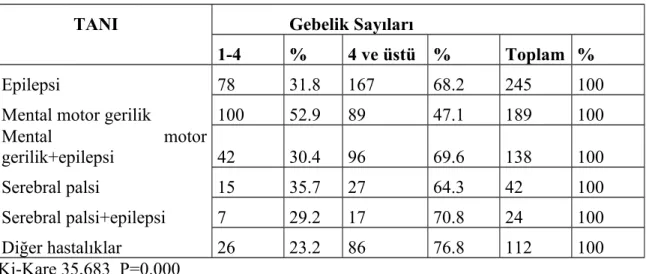
Hastalık grupları ile çocuk sayısı incelendiğinde; dörtten az çocuğa sahip ailelerin %59.8 ‘lik oranla en sık mental motor geriliği olan çocuğa sahip olduğu saptandı. Mental motor gerilik dışındaki hastalıklar dört ve dörtten fazla çocuğu olan ailelerde daha yüksek oranda tespit edildi. Aradaki fark anlamlı bulundu (Tablo 13).
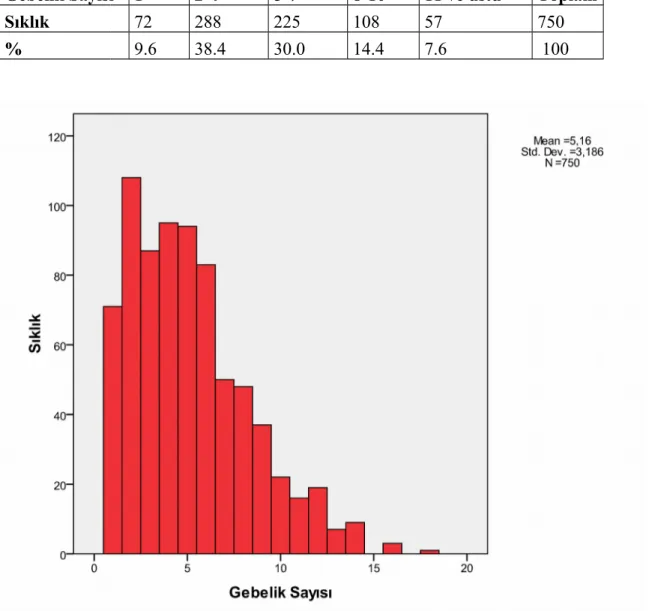
Çalışma Grubundaki Annelerin Gebelik Sayıları
Çalışma grubundaki annelerin gebelik sayıları incelendiğinde; Tek gebeliği olan anne sayısı 71 (%9.4), 2-4 gebeliği olan anne sayısı 290 (%38.7), 5-7 gebeliği olan anne sayısı 227 (%30.3), 8-10 gebeliği olan anne sayısı 107 (%14.2), 10’un üzerinde gebeliği olan anne sayısı 55 (%7.2) idi (Tablo 14).
Tablo 14: Araştırma Grubundaki Annelerin Gebelik Sayısı:
Gebelik Sayısı 1 2-4 5-7 8-10 11 ve üstü Toplam
Sıklık 72 288 225 108 57 750
% 9.6 38.4 30.0 14.4 7.6 100