Acil servise başvuran KOAH olgularında Troponin I' nın hastanede kalış, prognoz ve mortaliteyi değerlendirmede etkileri (Klinik çalışma)
Tam metin
Şekil




Benzer Belgeler
Sonuç: Çalışmamıza göre akut myokart infarktüsü tanısı konan hasta serumlarında troponin I’nın özgüllüğü troponin T’den daha yüksek, troponin T’nin duyarlılığının
Akrep sokması sonrası troponin yüksekliği çoğu zaman miyokardit veya kalp yetersizliği işaret etse de, nadir olarak izole troponin yüksekliği de
SERBEST OKUMA METNİ KUMBARA Şiir öğrencilere okutulacak. DERS TÜRKÇE TÜRKÇE BEDEN EĞİTİMİ VE OYUN
TRAFİK 1.Etkinlik Şiirin anlamını bilmediği kelimeleri bulma Cümlede
DERS HAYAT BİLGİSİ HAYAT BİLGİSİ HAYAT BİLGİSİ HAYAT BİLGİSİ HAYAT BİLGİSİ ETKİNLİK Ulaşım Araçlarında Güvenlik Ulaşım Araçlarında Güvenlik Ulaşım
100’den küçük doğal sayı- ların hangi onluğa daha yakın olduğunu belirler5.
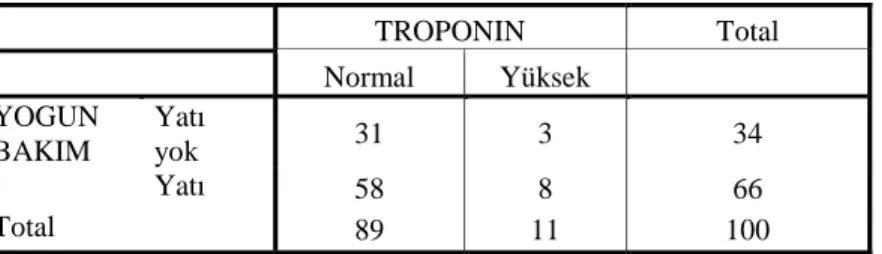
Çalışmamızın amacı, acil servise başvuran ve koroner anjiyografisi yapılmış olan yetişkin hastala- rın TnI düzeylerinin değerlendirilmesi ve kullandığı- mız
Atalay ve arkadaşları (21) preeklamptik kadınlar- da magnezyum sülfat tedavisinin serum kardiak tro- ponin I seviyeleri üzerine etkilerini incelediği çalış- masında,