T.C.
EGE ÜNİVERSİTESİ
TIP FAKÜLTESİ
ANESTEZİYOLOJİ VE REANİMASYON ANABİLİM DALI
AÇIK KALP CERRAHİSİ SONRASI GELİŞEN AKUT BÖBREK
HASARININ İNSİDANSI, PREOPERATİF, İNTRAOPERATİF VE
POSTOPERATİF BELİRLEYİCİLERİ
UZMANLIK TEZİ
Dr. İrfan Tuna DÜŞGÜN
TEZ DANIŞMANI
Prof. Dr. Nüzhet Seden KOCABAŞ
T.C.
EGE ÜNİVERSİTESİ
TIP FAKÜLTESİ
ANESTEZİYOLOJİ VE REANİMASYON ANABİLİM DALI
AÇIK KALP CERRAHİSİ SONRASI GELİŞEN AKUT BÖBREK
HASARININ İNSİDANSI, PREOPERATİF, İNTRAOPERATİF VE
POSTOPERATİF BELİRLEYİCİLERİ
UZMANLIK TEZİ
Dr. İrfan Tuna DÜŞGÜN
TEZ DANIŞMANI
Prof. Dr. Nüzhet Seden KOCABAŞ
ÖNSÖZ
Tez çalışmam süresince bilgi ve deneyimlerinden yararlandığım ve tezimin her aşamasında büyük bir özen ve özveri ile bana yol gösteren tez danışmanım Prof. Dr. Nüzhet Seden KOCABAŞ’a ve desteklerini esirgemeyen Uzm. Dr. Esin ÖZTÜRK’e ve Uzm. Dr. Cengiz ŞAHUTOĞLU’na, her zaman yanımda olan eşime, aileme, gerek sosyal gerekse mesleki gelişimime en ufak katkıda bulunan herkese sonsuz teşekkür ederim.
Dr. İrfan Tuna DÜŞGÜN İzmir, 2020
İÇİNDEKİLER
İÇİNDEKİLER ... I ÖZET ... II ABSTRACT ... V SİMGELER VE KISALTMALAR LİSTESİ ... VIII
1. GİRİŞ ... 1 2. GENEL BİLGİLER ... 3 3. GEREÇ VE YÖNTEM ... 18 4. BULGULAR ... 20 5. TARTIŞMA ... 32 6. SONUÇ ... 38 7. KAYNAKLAR ... 39 8. EKER ... 47
ÖZET
Ege Üniversitesi Tıp Fakültesi Etik Kurulu onayının alınmasını takiben, Kalp ve Damar Cerrahisi Anabilim Dalı’nda 01.01.2017 - 31.12.2017 tarihlerinde genel anestezi altında elektif açık kalp cerrahisi (koroner arter baypas greftleme ve kalp kapak cerrahisi) uygulanan erişkin hastalar çalışmaya dahil edilerek, dosyaları retrospektif olarak tarandı. Kardiyopulmoner baypas kullanılmadan off-pump cerrahi teknik ile opere edilen, majör organ yetmezliği olan (ciddi karaciğer yetmezliği veya böbrek yetmezliği / hemodiyalize bağımlı olan hastalar), acil cerrahi veya “redo” cerrahi geçiren, aort gibi büyük damarlarına cerrahi girişim uygulanan, kalp yetmezliğine yönelik cerrahi girişim uygulanan ve 18 yaşın altındaki hastalar çalışmamıza dahil edilmedi. Çalışmamızda, retrospektif olarak dosyası taranan her hasta KDIGO skorlama sistemine göre perioperatif dönemde olası akut böbrek hasarı açısından değerlendirilerek, böbrek hasarı kriterlerine uyması durumunda evrelendirildi ve renal replasman tedavisi ya da hemodiyaliz gereksinimi olup olmadığı kaydedildi. Hastalar, KDİGO değeri 0 olup, akut böbrek hasarı gelişmeyenler (GRUP 1) ve KDİGO değeri 1,2 veya 3 olup, akut böbrek hasarı gelişenler (GRUP 2) olarak gruplandırıldı. Akut böbrek hasarı ile ilişkili olabilecek ve aşağıda yer alan preoperatif, intraoperatif ve postoperatif belirleyiciler veya risk faktörleri her iki grupta araştırıldı. Hastaların dosyaları retrospektif olarak taranarak, perioperatif döneme ait olası sistemik komplikasyonlar, araştırıldı ve kaydedildi. İstatistiksel hesaplamalarda SPSS 21.0 (Windows için SPSS. IL, ABD) programından yararlanıldı. Veriler median ve yüzde (%) şeklinde ifade edildi. İstatistiksel analizlerde gruplar arası karşılaştırmalarda kategorik değişkenler için Ki-kare ve Fisher Exact testi, niceliksel değişkenler için bağımsız örnekli t testi ve Mann-Whitney U testi uygulandı. Normal dağılımı saptamak için Kolmogorov-Smirnov testi uygulanacaktır. P < 0.05 istatistiksel olarak anlamlı kabul edildi.
Çalışmamıza dahil edilen hastalarda KDIGO skorlama sistemine göre akut böbrek hasarının 75 hastada geliştiği bulundu. Akut böbrek hasarı gelişen 75 hasta içerisinde Evre 1 kriterlerine uyan hasta sayısı 34 (%45.3), Evre 2 kriterlerine uyan hasta sayısı 23 (%30.7) ve Evre 3 kriterlerine uyan hasta sayısı 18 (%24) olarak bulundu. Akut böbrek hasarı gelişen hastalar içerisinde 26 hastada (%34.6) hemodiyaliz gereksinimi ve 8 hastada (%10,6) renal replasman tedavisi gereksinimi olduğu bulundu.
Çalışmamızda, hasta yaşı açısından gruplar arasında anlamlı fark saptandı; GRUP 1’in yaş median değeri 62 yıl ve GRUP 2’nin yaş median değeri 67 yıl olarak bulundu (P<0.001). EuroSCORE değeri açısından hasta grupları arasında anlamlı fark saptandı; Euroscore değeri arttıkça akut böbrek hasarı insidansının arttığı görüldü (P<0.001).
Hipertansiyon (P=0.023) ve Diabetes Mellitus (P<0.001) insidansları açısından hasta gupları arasında anlamlı farklar saptandı. Preoperatif üre, kreatinin ve GFR değerlerinin her biri açısından hasta grupları arasında anlamlı farklar saptandı (P<0.001). Preoperatif hemoglobin değeri açısından hasta grupları arasında anlamlı farklar saptandı; preoperatif median hemoglobin değeri GRUP 1’de 13.8 g/dL, GRUP 2’de 12.4 g/dL olarak bulundu (P=0.002).
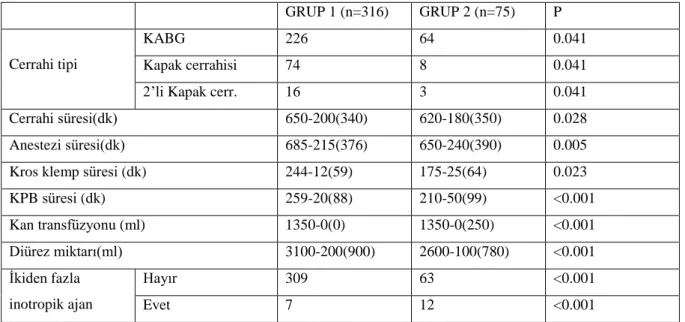
Çalışmamızda, cerrahi tipi açısından hasta grupları arasında anlamlı fark saptandı; özellikle koroner arter baypas greftleme yapılan hastalarda akut böbrek hasarı insidansı yüksek bulundu (P=0.041). Çalışmamızda, cerrahi, anestezi ve kros klemp süreleri açısından hasta grupları arasında anlamlı farklar saptanmıştır; cerrahi, anestezi ve kros klemp sürelerinin her biri akut böbrek hasarı gelişen grupta (GRUP 2) anlamlı olarak daha yüksek bulunmuştur. Çalışmamızda, perioperatif eritrosit, taze donmuş plazma ve trombosit süspansiyonu kullanımı açısından hasta grupları kıyaslandığında, GRUP 1’e ait hastalarda her üç ürün için de transfüzyon gereksiniminin GRUP 2’e ait hastalara oranla anlamlı olarak düşük olduğu bulundu (P<0.001). İntraoperatif diürez açısından gruplar kıyaslandığında, GRUP 1’deki hastaların diürez miktarının GRUP 2’deki hastalara göre anlamlı olarak yüksek olduğu bulundu (P<0.001). İkiden fazla inotropik veya vazopressör ajan desteği gereksiniminin, akut böbrek hasarı gelişmeyen hastaları içeren GRUP 1’de akut böbrek hasarı gelişen hastaları içeren GRUP 2’e oranla anlamlı olarak daha düşük olduğu gözlendi (P<0.001).
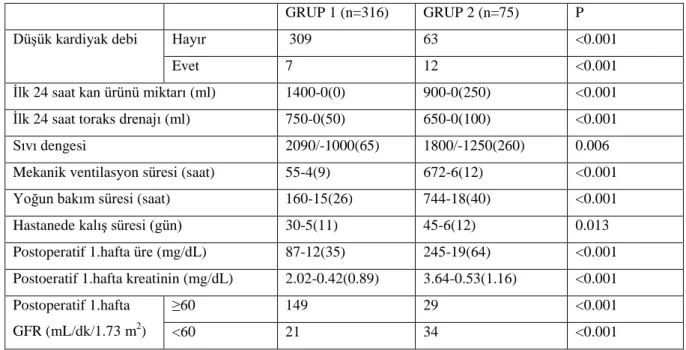
Çalışmamızda, postoperatif dönemde düşük kardiyak debi insidansının akut böbrek hasarı gelişen hastaları içeren GRUP 2’de akut böbrek hasarı gelişmeyen hastaları içeren GRUP 1’e oranla anlamlı olarak daha yüksek olduğu gözlendi (P<0.001). Postoperatif dönemde ilk 24 saat içerisinde kan transfüzyonu, toraks drenajı ve sıvı dengesinin, akut böbrek hasarı gelişen hastaları içeren GRUP 2’de akut böbrek hasarı gelişmeyen hastaları içeren GRUP 1’e oranla anlamlı olarak daha yüksek olduğu gözlendi (sırasıyla, P<0.001, P<0.001 ve P=0.006). Çalışmamızda, postoperatif ilk hafta içerisinde üre ve kreatinin değerlerinin her birinin, akut böbrek hasarı gelişen hastaları içeren GRUP 2’de akut böbrek hasarı gelişmeyen hastaları içeren GRUP 1’e oranla anlamlı olarak daha yüksek olduğu gözlendi (P<0.001). Postoperatif ilk hafta içerisinde GFR değeri ≥ 60 mL/dk/1.73 m2
olan hasta sayısı, akut böbrek hasarı gelişmeyen hastaları içeren GRUP 1’de, akut böbrek hasarı gelişen hastaları içeren GRUP 2’e oranla anlamlı olarak daha yüksek bulundu (P<0.001). Postoperatif ilk hafta içerisinde GFR değeri < 60 mL/dk/1.73 m2 olan hasta sayısı ise, akut böbrek hasarı gelişen hastaları içeren GRUP 2’de akut böbrek hasarı gelişmeyen hastaları içeren GRUP 1’e oranla anlamlı olarak daha yüksek bulundu (P<0.001). Postoperatif mekanik
ventilasyon süresi, yoğun bakım ünitesinde yatış süresi ve hastanede yatış süresinin her birinin akut böbrek hasarı gelişen hastaları içeren GRUP 2’de akut böbrek hasarı gelişmeyen hastaları içeren GRUP 1’e oranla anlamlı olarak daha yüksek olduğu gözlendi (sırasıyla, P<0.001, P<0.001 ve P=0.013).
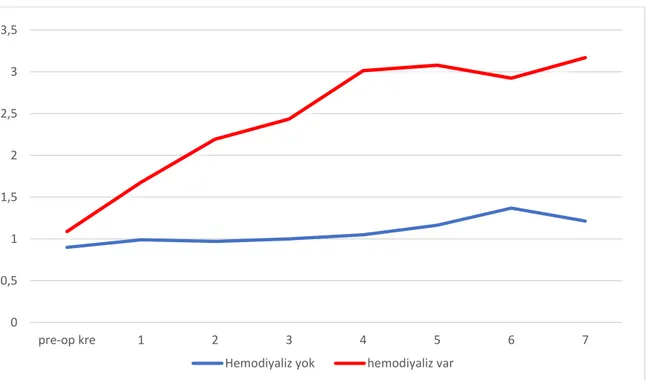
Çalışmamızda, retrospektif olarak dosyası taranan hastaların akut böbrek hasarı evresi yükseldikçe hemodiyaliz ya da renal replasman tedavisi gereksiniminde artış olduğu bulundu (P<0.001). Çalışmamızda, KDİGO skorlamasına ait evresi 2’nin altında olan hastaların mortalite oranlarının KDİGO skoru 2 ve üzeri olan hastalara oranla daha düşük olduğu tespit edildi. Çalışmamıza dahil edilen hastalar Lojistik Regresyon Analizi’ne göre değerlendirildiğinde, preoperatif hemoglobin değerinin düşük olmasının ve cerrahi sürenin uzamasının postoperatif hemodiyaliz gereksinimini belirgin olarak arttırdığı bulundu.
Çalışmamız sonucunda ileri yaş, Diabetes Mellitus ve hipertansiyon tanıları, EuroSCORE değerinin yüksek olması, preoperatif hemoglobin değerinin düşük olması (<12 g/dL), intraoperatif kan ürünü transfüzyon miktarının yüksek olması, kros klemp, kardiyopulmoner baypas, cerrahi ve anestezi sürelerinin uzun olması, postoperatif kardiyak debinin düşük olması ve ikiden fazla inotropik ajan infüzyonu gereksinimi, postoperatif ilk 24 saat içerisinde kan transfüzyonu, toraks drenajı ve sıvı dengesinin yüksek olması ve postoperatif mekanik ventilasyon, yoğun bakım ve hastanede yatış sürelerinin uzaması akut böbrek hasarı tanısı ile ilişkili risk faktörleri olarak bulunmuştur.
Anahtar sözcükler: Açık Kalp Cerrahisi; Akut böbrek hasarı; Genel Anestezi;
ABSTRACT
PREOPERATİVE, İNTRAOPERATİVE AND POSTOPERATİVE DETERMİNANTS OF ACUTE RENAL DAMAGE İNCİDENCE AFTER OPEN HEART SURGERY
Following the approval of Ege University Faculty of Medicine Ethics Committee, adult patients who underwent elective open heart surgery (coronary artery bypass grafting and heart valve surgery) under general anesthesia between 01.01.2017 - 31.12.2017 in the Department of Cardiovascular Surgery were included in the study, files were scanned retrospectively. Patients with major organ failure (severe liver failure or renal failure / hemodialysis dependent patients), who underwent emergency surgery or "redo" surgery, underwent surgical intervention in large vessels such as the aorta, who were operated with off-pump surgical technique without the use of cardiopulmonary bypass, Patients under 18 years of age who underwent surgical intervention were not included in our study.
In our study, each patient whose file was scanned retrospectively was evaluated in terms of possible acute kidney damage in the perioperative period according to the KDIGO scoring system, staged if it met the criteria for kidney damage, and whether renal replacement therapy or hemodialysis was required was recorded. The patients were grouped as those with a KDIGO value of 0, those without acute renal damage (GROUP 1), and those with acute kidney damage (GROUP 2) with a value of 1, 2 or 3. Preoperative, intraoperative, and postoperative determinants or risk factors that may be associated with acute kidney injury were investigated in both groups.
Possible systemic complications of the perioperative period were investigated and recorded by retrospectively scanning the files of the patients.SPSS 21.0 (SPSS for Windows. IL, USA) program was used for statistical calculations. Data were expressed as median and percentage (%). For statistical analysis, Chi-square and Fisher Exact tests were used for categorical variables, independent samples t test and Mann-Whitney U test were used for quantitative variables. Kolmogorov-Smirnov test will be applied to detect normal distribution. P <0.05 was considered statistically significant.
Acute kidney injury was found in 75 patients according to the KDIGO scoring system in the patients included in our study. Among 75 patients with acute renal damage, 34 patients (45.3%) who met the stage 1 criteria, 23 (30.7%) who met the stage 2 criteria, and 18 (24%) who met the stage 3 criteria were found. It was found that hemodialysis was required in 26 patients (34.6%) and renal replacement therapy was required in 8 patients (10.6%) among patients with acute renal damage.
In our study, a significant difference was found between the groups in terms of patient age; The age median value of GROUP 1 was 62 years, and the median age value of GROUP 2 was 67 years (P <0.001). There was a significant difference between patient groups in terms of EuroSCORE value; It was observed that the higher the Euroscore value, the higher the incidence of acute kidney injury (P <0.001). There were significant differences between the patient groups in terms of the incidence of hypertension (P = 0.023) and Diabetes Mellitus (P <0.001). There were significant differences between patient groups in terms of preoperative urea, creatinine and GFR values (P <0.001). Significant differences were found between patient groups in terms of preoperative hemoglobin value; The preoperative median hemoglobin value was 13.8 g / dL in GROUP 1 and 12.4 g / dL in GROUP 2 (P = 0.002).
In our study, a significant difference was found between patient groups in terms of surgery type; The incidence of acute kidney injury was found to be high, especially in patients undergoing coronary artery bypass grafting (P = 0.041). In our study, significant differences were found between the patient groups in terms of surgery, anesthesia and cross-clamp times; The durations of surgery, anesthesia, and cross clamping were significantly higher in the acute kidney injury group (GROUP 2) each. In our study, when the patient groups were compared in terms of the use of perioperative erythrocyte, fresh frozen plasma and thrombocyte suspension, it was found that the need for transfusion for all three products in the group 1 patients was significantly lower than in the group 2 patients (P <0.001). When the groups were compared in terms of intraoperative diuresis, it was found that the amount of diuresis of the patients in GROUP 1 was significantly higher than that of the patients in GROUP 2 (P <0.001). It was observed that the need for more than two inotropic or vasopressor agent support was significantly lower in GROUP 1, which includes patients without acute kidney damage, compared to GROUP 2, which includes patients with acute kidney injury (P <0.001).
In our study, it was observed that the incidence of low cardiac output in the postoperative period was significantly higher in GROUP 2, which includes patients with acute kidney damage, compared to GROUP 1, which includes patients without acute kidney damage (P <0.001). In the postoperative period (first 24 hours), blood transfusion, thoracic drainage, and fluid balance were significantly higher in GROUP 2, including patients with acute kidney injury, compared to GROUP 1, including patients without acute renal damage (P <0.001, P, respectively). <0.001 and P = 0.006). In our study, it was observed that urea and creatinine values were significantly higher in GROUP 2, which includes patients with acute
kidney damage, compared to GROUP 1, which includes patients with acute kidney damage in the first postoperative week (P <0.001). The number of patients with GFR <60 mL / min / 1.73 m2 in the first postoperative week was found to be significantly higher in GROUP 2, which includes patients with acute kidney damage, compared to GROUP 1, which includes patients without acute kidney damage (P <0.001). Postoperative mechanical ventilation time, length of stay in the intensive care unit, and duration of hospitalization were significantly higher in GROUP 2, which included patients with acute kidney injury, compared to GROUP 1, which included patients without acute kidney damage (P <0.001, respectively, P <0.001 and P = 0.013).
In our study, it was found that the need for hemodialysis or renal replacement therapy increased as the stage of acute kidney injury increased in patients (P <0.001). In our study, it was found that the mortality rates of patients with stage less than 2 for the KDIGO scoring were lower than the patients with a KDIGO score of 2 and above. When the patients included in our study were evaluated according to the Logistic Regression Analysis, it was found that the low preoperative hemoglobin value and the prolongation of the surgical time significantly increased the need for postoperative hemodialysis.
As a result of our study, advanced age, diabetes mellitus and hypertension diagnoses, high EuroSCORE value, low preoperative hemoglobin value (<12 g / dL), high intraoperative blood product transfusion, cross clamp, cardiopulmonary bypass, surgery and anesthesia times, Low postoperative cardiac output and the need for more than two inotropic agent infusions, blood transfusion, high thoracic drainage and fluid balance in the first 24 hours postoperatively, and prolonged postoperative mechanical ventilation, intensive care and hospital stay were found to be risk factors associated with the diagnosis of acute kidney injury.
SİMGELER VE KISALTMALAR LİSTESİ
ABH : Akut Böbrek Hasarı ABY : Akut Böbrek Yetmezliği
ABH-D : Diyaliz Gerektiren Akut Böbrek Hasarı ACE : Anjiyotensin Dönüştürücü Enzim ACT : Activated Clotting Time
ADH : Anti-Diüretik Hormon
AF : Atrial Fibrilasyon
AKIN : Acute Kidney Injury Network ARB : Anjiyotensin Reseptör Blokörleri ATN : Akut Tübüler Nekroz
AV : Arteriovenöz BMI : Body Mass Index
CABG : Coronary Artery Bypass Grafting
DM : Diabetes Mellitus
ECMO : Ekstrakorporeal Membran Oksijenatörü
EF : Ejeksiyon fraksiyonu
EKG : Elektrokardiyografi
ERBP : European Renal Best Practise
ERT : Eritrosit süspansiyonu
FeNa : Fraksiyone Sodyum Ekskresyonu
GFR : Glomerular Filtration Rate
HT : Hipertansiyon
HD : Hemodiyaliz
İABP : İntraaortik Balon Pompası KABG : Koroner Arter Baypas Greftleme
KDIGO : Kidney Disease Improving Global Outcomes
KKB : Kalsiyum Kanal Blokörü
KOAH : Kronik Obstrüktif Akciğer Hastalığı
KPB : Kardiyopulmoner Bypas
LVEF : Sol Ventrikül Ejeksiyon Fraksiyonu MAP : Ortalama Arteriyel Basınç
MDRD : Modification of Diet in Renal Disease
NO : Nitrik Oksit
NSAİ : Nonsteroid Antiinflamatuar İlaç OAB : Ortalama Arter Basıncı
OAD : Oral Antidiyabetik
PAB : Pulmoner Arter Basıncı
PaCO2 : Parsiyel Arteriyel Karbondioksit Basıncı
PaO2 : Parsiyel Arteriyel Oksijen Basıncı
PDH : Periferik Damar Hastalığı
pH : Power of Hidrojen
RAA : Renin-Anjiotensin-Aldosteron
RIFLE : Risk, Injury, Failure, Loss of kidney function, End stage renal disease
RRT : Renal Replasman Tedavisi
SDBY : Son Dönem Böbrek Yetmezliği
SIRS : Sistemik İnflamatuar Yanıt
TDP : Taze Donmuş Plazma
VF : Ventriküler Fibrilasyon VKİ : Vücut Kitle İndeksi VT : Ventriküler Taşikardi YBÜ : Yoğun Bakım Ünitesi
1. GİRİŞ
Açık kalp cerrahisi uygulanan hastalarda akut böbrek hasarı ile ilişkili morbidite ve mortalite oranları kardiyopulmoner baypas teknikleri, yoğun bakım ve hemodiyaliz alanlarındaki gelişmelere rağmen geçtiğimiz on yıl içerisinde önemli ölçüde değişmemiştir (1). Kardiyak cerrahi öncesinde böbrek fonksiyonları normal olan hastaların %17'sinde cerrahi sonrasında renal fonksiyon kaybı veya yetmezlik gelişebileceği; bunların ise %5'inde renal replasman tedavisi gerekebileceği bildirilmiştir (2,3). Açık kalp cerrahisi sonrası akut böbrek hasarı gelişimi, hastanede yatış süresinde uzama ve infeksiyöz komplikasyonların sıklığında artma ile birliktedir ve diğer risk faktörlerinden bağımsız olarak yüksek morbidite ve mortalite oranları ile ilişkilidir. Renal replasman tedavisi uygulanan hastalarda mortalite oranı %40 ile %60 aralığındadır (2,3). Akut böbrek hasarı tanısındaki gecikme morbidite ve mortaliteyi artırır iken; erken tanı ile gerekli acil önlemlerin alınması ve yeterli tedavi mümkün olabilir (4).
Açık kalp cerrahisi uygulanan hastalarda akut böbrek hasarı gelişimi için pek çok risk faktörü tanımlanmış olsa da, etiyolojik nedenler henüz tam anlamıyla netlik kazanmamıştır. Kardiyopulmoner baypas ile ilişkili nörohormonal aktivasyon, ekzojen ve endojen toksinlerin oluşumu, oksidatif stres ve inflamasyonun etkisi ile gelişen iskemik hasara bağlı olarak, %30’a varan oranlarda akut böbrek hasarı gelişebileceği bildirilmiştir (1). Kardiyopulmoner baypas ile ilişkili hemodinamik, inflamatuvar ve nefrotoksik faktörlerin hepsinin birlikte akut böbrek hasarı gelişiminde rol alabileceği düşünülmektedir.
Açık kalp cerrahisi uygulanan hastalarda, kardiyopulmoner baypas sonrası akut böbrek hasarı riskini belirleme amaçlı RIFLE, AKIN, KDIGO gibi çeşitli skorlama sistemleri klinik çalışmalarda tanımlanmıştır. 2012 yılında tanımlanmış olan KDIGO skorlama sistemine ait kriterlere göre, serum kreatininde bazal değere oranla 1.5-1.9 kat ya da ≥ 0.3 mg/dL artış olması ve 6-12 sa. süresince < 0.5 mL/kg/sa. diürez Evre I böbrek hasarı; serum kreatinin düzeyinde bazal değere oranla 2.0-2.9 kat artış olması ve ≥12 sa. süresince < 0.5 mL/kg/sa. diürez Evre II böbrek hasarı; serum kreatinin düzeyinde bazal değere oranla 3.0 kat artış olması ya da serum kreatinin >4.0 mg/dL ya da renal replasman tedavisi başlanması ya da <18 yaş hastalarda eGFR’de <35 mL/dk/1.73 m2 azalma ve ≥24 saattir < 0.3 mL/kg/sa. diürez ya da ≥12 saattir anüri durumu Evre III böbrek hasarı olarak tanımlanır.
Çalışmamızda, 01.01.2017 - 31.12.2017 tarihlerinde elektif açık kalp cerrahisi uygulanan erişkin hastaların dosyalarının retrospektif olarak taranması ile, tanımlanan bir yıllık süre içerisinde hastalarda akut böbrek hasarı insidansının belirlenmesi, akut böbrek hasarının hangi evrelerde gözlendiğinin ortaya konması, hemodiyaliz ya da renal replasman
tedavisi gereksinim oranının belirlenmesi ve akut bbrek hasarı ve hemodiyaliz ya da renal replasman tedavisi gereksinimi ile ilişkili olabilecek preoperatif, intraoperatif ve postoperatif belirleyicilerin araştırılması amaçlanmaktadır.
2. GENEL BİLGİLER
Cerrahi girişim planlanan hastaların, ameliyat öncesi dönemde, klinik ve laboratuvar olarak değerlendirilmeleri, ameliyat sonrası dönemde organ fonksiyon bozuklukları oluşumunun ve morbidite ve mortalitenin engellenmesi açısından değerlidir. Ameliyat öncesi anestezik bakının amacı hastayı ameliyat sırasında kardiyak cerrahiye sekonder gelişecek strese dayanabilecek optimum şartlara getirmektir. Anesteziyolog, planlanan ameliyatı, yandaş hastalıkları ve öngörülebilecek tüm risk faktörlerini göz önüne alarak anestezi planını oluşturmalıdır. Ameliyat öncesi bakının önemli bir kısmını, hastanın anamnezi ve fizik muayene bulguları oluşturur. Cerrahi hastalığın evresi, özellikle kardiyovasküler, solunum ve renal sistemler ile alakası, hangi anestezik ajanların seçileceğini ve ek monitörizasyon ihtiyacını etkileyebilir.
1. Böbrek Fonksiyonlarının Değerlendirilmesi
Böbrekler, üre, kreatinin, ürik asit gibi atık maddelerin metabolizması ve uzaklaştırılması; su, elektrolit, asit-baz dengesinin ayarlanması; kan basıncı, eritropoez, kemik ve mineral metabolizmasının düzenlenmesini sağlayan hormonların salgılanması gibi çok sayıda yaşamsal fonksiyonun yürütülmesinde görevlidir. Böbreklerin yürütülmesinde görevli olduğu bu fonksiyonlar, çeşitli hastalıklar sonucunda bozulabilir. Kronik böbrek hastalığı, progresyon gösteren bir renal işlev kaybı olarak tanımlanır. Kronik böbrek hastalığında böbrek fonksiyon kaybında, glomerül filtrasyonu değerlendirmek böbrek işlev kaybı ile doğru orantılıdır.
1.1. Böbreğin Ana Fonksiyonları
Böbreklerin vücuttaki fonksiyonu, elektrolitlerin ve suyun tutulumu veya atılımı sonucu normal fizyolojik dengenin sağlanmasıdır. Oluşan toksik maddelerin idrar ile atılması sonucu böbrek işlevi tamamlanmış olur. Plazmanın filtrasyonu ve ultrafiltratın oluşması sıvının glomerüler kapillerden bowman aralığına filtrasyonu ile gerçekleşmiş olur.
Glomerüler Filtrasyon Hızı
Glomerüler Filtrasyon Hızı (GFH), glomerüllerden sabit zamanda süzülen plazma miktarının toplamı olarak tanımlanır. Böbrek hasarında ise, normal filtrasyonun sağlanması için nefron başına düşen GFH arttırılır. Böbrek hasarında glomerüler filtrasyon hızı hasarın boyutunu tam olarak yansıtmasa da sağlam nefron sayısı hakkında bilgi verebilir. Yaş, cinsiyet, vücut kitlesi ve gebelik, ilaçlar, beslenme biçimi de glomerüler filtrasyon hızını etkileyen faktörler arasında yer alır. Normal GFH düzeyi 20-30 yaş aralığında erkeklerde 130mL/dk/1.73m2 ve kadınlarda 120mL/dk/1.73m2 civarındadır.
Glomerüler Filtrasyon Hızının Ölçümü
Glomerüler Filtrasyon Hızının ölçümü direkt olarak böbrekte değişmeden atılan maddenin üriner klirensi glomerüler filtre olan miktarına eşittir, ancak glomerüler filtrasyon hızının tam olarak ölçümü yapılamaz, sadece tahmini bir değer elde edilir.
1.2. Klirens Kavramı
Birim zamanda salgılanan ile bu maddeden temizlenen plazma volümü, bir maddenin plazma klirensi olarak tanımlanır. Plazma klirensi aşağıdaki formül kullanılarak hesaplanabilir.
GFH x Pa (filtre edilen miktar) = İa (idrardaki konsantrasyon) x V (idrarla atılan miktar).
1.3. Kreatı̇nı̇n
Kreatinin, beslenme ile alınan proteinlerden aynı zamanda çizgili kastaki fosfokreatinin metabolizması sonucunda oluşarak vücut kas kitlesi ile doğru orantılıdır. Bu nedenle yaş, cinsiyet ve vücut kitle indeksi kreatini etkileyen önemli faktörlerden birkaçıdır. Kreatinin, proteinlere bağlanmamasının yanı sıra glomerüllerden filtre olarak, tübüllerden reabsorbsiyona uğramaz, fakat tübüllerden sekresyonu gerçekleşir. Ortalama kan kreatinin düzeyi erkeklerde 1.13 mg/dL, kadınlarda ise 0.93 mg/dL’dir.
Kreatinin sekresyonunu arttıran veya azaltan çeşitli durumlar değerlendirildiğinde; örneğin, trimetoprim ve simetidin kreatin sekresyonunu engelleyerek kreatinin düzeyinde artışa yol açar. Nefrotik sendromda ise albumin seviyesindeki düşüklük sonucu kreatinin sekresyonunun arttığı ve bu nedenle böbrek fonksiyonlarındaki bozulmanın değerlendirlmesinde yanlış sonuçlar elde edilmesine neden olmaktadır. Kreatinin, böbrek atılımının yanı sıra ikincil atılım yolu intestinal sistemdir. Bu nedenle, düşük glomerüler filtrasyon hızı olan bir hastada üre düzeyinde pek değişim olmaz iken, kreatinin kan düzeyinde artış olması, malnütrisyon gibi nedenlerin de düşünülmesi gerektğini açıklamaktadır.
1.4. Kreatinin Klirensi
Kreatinin, kas kitlesi, cinsiyet, ırk, yaş, diyet, uzuv kaybı gibi faktörlerden etkilenmesi, GFH azaldığında tübüler sekresyonunun ve böbrek dışı atılımın artması, klirens ölçümünde kreatinin kullanımını sınırlar. Normal böbrek fonksiyonunda , kreatininin tübüler sekresyonu sonucunda kreatinin klirensi GFH’dan %10–15 daha yüksektir. Kreatinin klirensinin >90 mL/dk olarak ölçüldüğü böbrek yetmezliği gelişen hastaların % 50’sinde
glomerüler filtrasyon hızının 61-70 mL/dk olabileceği gösterilmiştir (1). Böbrek hasarının başlangıç safhasında, kreatininde 0.1–0.2 mg/ dL lik bir artış, glomerüler filtrasyon hızında 60-80 mL/dk azalmaya neden olur. Kreatinin 1.5–2 mg/dL’nin üzerinde olduğunda, kreatinin ve glomerüler filtrasyon hızı arasında ters orantılı ilişki vardır. Bu sebeple, böbrek hastalığının ileri döneminde GFH’daki azalma kreatininde artış ile sonuçlanır. Böbrek hastalığının ilerleyen dönemlerinde kreatinin klirensi glomerüler filtrasyon hızının iki katına çıkabilir. Malnütrisyon, kreatininin artmış tübüler sekresyonu ve böbrek dışı atılımı glomerüler filtrasyon hızındaki artışı açıklamaya yardımcı olur (2).
1.5. Üre
Üre, karaciğerdeki protein katabolizması sonucu oluşan glomerüllerden filtre olan, proksimal ve distal tübüllerden reabzorsiyona uğrayan bir moleküldür. Serum düzeyi, temel atılımı böbrek ile olduğundan glomerüler filtrasyon hızının ana belirteçlerinden biridir. Kan üre düzeyi, proteinden zengin beslenme ya da gastrointestinal kanaması olan hastalarda normal değerinden daha yüksek ölçülebilir. Aksine, enfeksiyon, malnütrisyon, malignite gibi katabolik durumlarda ve karaciğer hastalığında normal değerinden daha düşük olarak ölçülmesine neden olabilir. Böbrek fonksiyonları normal olduğunda, ürenin tübüler reabsorbsiyonu, ürenin kullanıldığı formülasyon ile hesaplanan glomerüler filtrasyonun normal değerinden daha düşük hesaplanmasına neden olacaktır.
1.6. Glomerüler Filtrasyon Hızının Klı̇nı̇k Kullanımı
Glomerüler filtrasyon hızı, böbrek hasarının tanımlanması, hasarın ilerleyişi ve risk gruplarının takibinde aynı zamanda nefrotoksik ilaçların ayarlanmasında kullanılması klinik takipte önem arzetmektedir.
2. Açık Kalp Cerrahisi Sonrası Böbrek Hasarı ve Böbrek Yetmezliği
Açık kalp cerrahisi, 20. yüzyılda tıp alanında yaşanan en önemli gelişmelerden biri olan ekstrakorporeal dolaşımın kullanıldığı kardiyopulmoner baypas esasına dayanır (3). Bu yöntem kalp damar cerrahlarına, kanın kalpten boşaltılması, kalp atımının gerekli görülen seviyede yavaşlatılabilmesi ve cerrahi onarım işleminin güvenle yürütülmesi olanağını sunar. Ancak, öngörüleceği üzere bu metot bazı komplikasyonların gelişimine de oldukça açıktır. Kardiyopulmoner baypas prosedürü sırasında normal fizyolojik işleyişin dışına çıkılması, birçok vakada akut uç organ hasarlanmalarına sebep olabilmektedir. Bunun en iyi örneği, akut böbrek hasarı veya akut böbrek yetmezliği olarak tariflenen tablodur ve tanımlama kriterlerine göre farklılıklar göstermekle beraber, kardiyak cerrahi sonrasında %30’a varan oranlarda bu komplikasyonla karşılaşılmaktadır (4). Bazı çalışmalarda, bu oranın %50’ler
seviyesinde olduğu görülmektedir (5). Akut böbrek hasarı gelişen olgularda hastanede yatış süresinin uzadığı, enfeksiyöz komplikasyonların ve mortalitenin arttığı gösterilmiştir (6). Mortalite oranı akut böbrek hasarı gelişen tüm vakalarda %1-5 oranında iken, akut böbrek hasarı nedenli diyaliz tedavisi gereken olgularda % 24 olarak bildirilmektedir (7). Kardiyak cerrahi sonrası gelişen akut böbrek hasarı, mortalitenin bağımsız bir prediktörü olarak tariflenmektedir (8). Ayrıca akut böbrek hasarı meydana gelmesinin, kardiyak cerrahi sonrası hastaların yoğun bakım süresini uzattığı ve postoperatif maliyeti iki kat artırdığı bildirilmektedir (5). Bahsedilen bütün bu veriler, kardiyak cerrahi ile ilişkili akut böbrek hasarının patofizyolojisinin anlaşılmasının ne derece önemli olduğunu göstermektedir.
Bugüne kadar yayınlanan kohort çalışmalarından bazılarında bazal serum kreatinin seviyesinin ikiye katlanması, bazılarında ise serum kreatinin değerinin eşik değer olarak alınan 1.5 mg/dL’yi aşması durumu akut böbrek hasarı olarak kabul edilmiştir (9). Bu problemin farkına varan Akut Diyaliz Kalite İnisiyatifi (Acute Dialysis Quality Initiative) Grubu, düzenlemiş olduğu İkinci Uluslararası Konsensüs Konferansı’nda yoğun bakım hastalarında görülen akut böbrek hasarı vakalarının herkes tarafından ortak tanımlanabilmesi için bir konsensüs raporu hazırlamıştır (9). Bu konsensüs raporunda akut böbrek hasarını tanımlamak için, hastanın GFH ve/veya idrar atılımındaki değişiklikler temel alınmış ve RIFLE kriterleri olarak isimlendirilmiştir. R (risk): Renal disfonksiton riski, I (injury): Akut renal hasarlanma, F (failure): Renal yetmezlik, L (loss): Böbrek fonksiyonlarının kaybı ve E (end stage): Son dönem böbrek yetmezliği kavramlarını karşılamaktadır (9). Değişik popülasyonlarda yapılan insidans çalışmalarında bu kavramların kullanılması, neticeler arası daha sağlıklı karşılaştırmalar yapma fırsatı sunacaktır.
1999 yılında Conlon ve arkadaşlarınca yayınlanan, kardiyopulmoner baypas kullanılarak kardiyak cerrahi gerçekleştirilmiş 2843 vakalık kohort çalışmasında bazal serum kreatinin düzeyinde gözlenen 1 mg/dL ve üzeri artmalar, akut böbrek hasarı olarak tanımlanmış ve vakaların %7,9’unda gözlendiği ifade edilmiştir (10). Aynı çalışmada, diyaliz gerektiren akut böbrek hasarı tablosuna olguların % 0.7’sinde rastlanılmıştır. Chertow ve arkadaşlarınca yayınlanan bir başka insidans çalışmasında ise, %81.5’i koroner arter baypas greftleme, %18.5’i kapak cerrahisi gerçekleştirilen 42.773 olgunun % 1.1’inde postoperatif dönemde diyaliz gerektiren akut böbrek hasarı tablosu görüldüğü ifade edilmektedir (6). Ancak, bu çalışmada kardiyopulmoner baypas kullanımı ayrıştırılmadan hastalar genel olarak değerlendirilmiştir.
Postoperatif akut böbrek hasarı insidansı, uygulanan cerrahi tipine göre farklılık göstermektedir. Tipik koroner arter baypas greftleme cerrahisi düşük akut böbrek hasarı (yaklaşık olarak %2.5) ve diyaliz gerektiren akut böbrek hasarı (yaklaşık olarak %1) insidansına sahip iken, bu oranlar kapak cerrahisi sonrasında akut böbrek hasarı için %2.8, diyaliz gerektiren akut böbrek hasarı içinse %1.7 olarak gözlenmektedir. En yüksek risk kombine cerrahi (koroner arter baypas greftleme ve kapak cerrahisi) gerçekleştirilen hastalarda gözlenmekte olup, akut böbrek hasarı ve diyaliz gerektiren akut böbrek hasarı insidansları sırasıyla, %4.6 ve %3.3 olarak bildirilmiştir (11). Akut böbrek hasarının nasıl tanımlandığı ve cerrahi sonrasında çalışmaya eklenen takip süresine göre önemli değişiklikler göstermekle beraber, kardiyak cerrahi sonrasında gözlenen akut böbrek hasarı ile ilişkili mortalite oranı %30’lar civarındadır (12). Özellikle yoğun bakım yatışı süresince diyaliz gereksinimi olan hastalarda mortalite oranı % 60’lara ulaşmaktadır, ancak bu grup hastalarda genellikle çoklu organ yetmezliği tablosu da bulunduğundan, gözlemlenen mortalitenin tam olarak ne kadarından akut böbrek hasarının sorumlu olduğu net değildir (10). Chertow ve arkadaşlarınca yayınlanan çalışmada, çok değişkenli analizde, diyaliz gerektiren akut böbrek hasarı varlığının, 7.9 odds oranı ile mortalitenin bağımsız bir belirleyicisi olduğu gösterilmiştir (6). Son zamanlarda yayınlanan diğer bir çalışmada, postoperatif dönemde GFH’de %30’un üzerinde azalma gözlenen grupta mortalite oranı %5.9 iken, GFH’deki azalmanın % 30’un altında olduğu diğer grupta mortalite oranının %0.4 olduğu bildirilmiştir (13).
Akut böbrek hasarı gözlenen hastalardaki yüksek mortalite oranından önemli ölçüde enfeksiyöz olayların sorumlu olduğu düşünülmektedir. Sepsisi de kapsayan ciddi enfeksiyonların insidansı diyaliz gerektiren akut böbrek hasarı gözlenen vakalarda %58.5 iken, akut böbrek hasarı (diyaliz ihtiyacı olmayan) gözlenen vakalarda %23.7 olarak bildirilmiştir (14). Bu çalışmada, açık kalp cerrahisi sonrası genel enfeksiyöz komplikasyon oranı %3.3 olarak bildirilmiştir (14). Bu veriler, akut böbrek hasarının önlenebilmesi için enfeksiyondan korunma ve zamanında ve uygun antimikrobiyal ajanlarla tedavi uygulanmasının ne kadar önemli olduğunu göstermektedir.
2.1. Akut Böbrek Hasarı İçin Tanımlanmış Risk Faktörleri
Kadın cinsiyet, sol ventrikül işlev bozukluğu (düşük ejeksiyon fraksiyonu), konjestif kalp yetmezliği, diyabet, periferik damar hastalığı, preoperatif intraaortik balon pompası kullanımı, kronik obstrüktif akciğer hastalığı, acil cerrahi gereksinimi ve preoperatif kreatinin seviyesinin yüksek olması, kardiyak cerrahiden sonra akut böbrek hasarı için başlıca risk faktörleri olarak sıralanabilir (15). Bu risk faktörleri arasında en önemli olanı preoperatif
serum kreatinin seviyesi olup, kreatinin 4 mg/dL’den daha yüksek bir değerle cerrahi işleme alınan vakalarda diyaliz gerektiren akut böbrek hasarı oranı %25-28 olarak bildirilmektedir (16). Bu risk faktörlerine ek olarak, akut böbrek hasarı gelişimi üzerindeki etkisi daha öncekiler kadar net olarak gösterilememiş olan ilave risk faktörleri de tanımlanmıştır. Bunlar cerrahi işlem ile alakalı olup, kros-klemp süresi, kardiyopulmoner baypas süresi (özellikle 70 dakikayı aşan durumlar), pulsatil veya nonpulsatil kardiyopulmoner baypas akımı, normotermik veya hipotermik baypas veya off-pump cerrahi olarak sıralanabilir (17). Off-pump koroner arter baypas greftleme metodunun, konvansiyonel on-Off-pump koroner arter baypas greftleme yönteminden daha az akut böbrek hasarı riskine sahip olduğu yönündeki düşünceler son yıllarda dikkati çekmektedir. Off-pump koroner arter baypas greftleme cerrahisinde baypas devresinin ortadan kalkması akut böbrek hasarı riskinin azaltılmasında olumlu bir yaklaşım olarak görünmekte ise de, koroner arterlere ulaşmak için kalbin manipülasyonuna bağlı olarak gelişen ventriküler kompresyon daha ciddi hemodinamik dengesizliğe yol açabilir (18). Otuz yedi adet ufak çaplı randomize kontrollü çalışma ile 22 adet gözlemsel çalışmanın verilerinin derlendiği metaanalizde, off-pump cerrahi yöntemle akut böbrek hasarı gelişim riskinin on-pump cerrahi yönteme oranla istatistiksel anlamlılığa ulaşmayacak kadar azaldığı bildirilmiştir (19). Son yıllarda yayınlanan büyük ölçekli bir diğer çalışmada, 1365 hastaya off-pump koroner arter baypas greftleme cerrahisi uygulanmış ve off-pump grubunda akut böbrek hasarı riskinde belirgin azalma olduğu (on-pump grubunda akut böbrek hasarı 2 kat daha yüksek) bildirilmiştir (20).
Açık kalp cerrahisi sonrasında akut böbrek hasarı gelişiminde dikkat çekilen başka bir risk faktörü hemodilüsyondur. İntraoperatif hematokrit değerinin kardiyopulmoner baypas sırasında %25’in altında olmasının ameliyat sonrası akut böbrek hasarı oluşum riskini artırdığını gösteren çalışmalar mevcuttur (21) Kardiyopulmoner baypas ile kardiyak cerrahi uygulanan 1760 hastanın değerlendirildiği restrospektif analizde, intraoperatif hematokrit değerinin %24’ün altında olmasının, ameliyat sonrasında akut böbrek hasarı gelişme riskini önemli miktarda arttırdığı bildirilmiştir (22). Hemodilüsyonun akut böbrek hasarı gelişimi üzerine olan etkisinin tam anlamıyla anlaşılabilmesi için farklı hemodilüsyon protokollerinin kullanıldığı çok merkezli randomize kontrollü çalışmalara gereksinim olduğu aşikardır.
2.2. Akut Böbrek Hasarı Patogenezi
Kardiyopulmoner baypas uygulanan kardiyak cerrahi sonrasında gelişen akut böbrek hasarı olgularında gözlenen patolojik lezyon genellikle akut tübüler nekroz olarak bildirilmektedir (23). Akut böbrek hasarı oluşumu çok katmanlı bir patogenez şemasını takip etmektedir. Vazoreaktivitenin ve bunun sonucunda renal kanlanmanın bozulduğu ve prerenal
azotemi tablosunun meydana geldiği vazomotor nefropatinin erken safhası olarak başlar (başlangıç evresi). Bunun sonucunda, hücresel seviyede adenozin trifosfat (ATP) miktarında düşme olur ve oksidatif stres süreci başlar. Bu durum, kemik iliği orjinli hücrelerde, endotel hücrelerinde ve renal epitel hücrelerinde aktivasyona yol açar ve proinflamatuar bir tablo meydana gelir. Dış medullada bulunan peritübüler kapiller damarların aktiflenmiş endotel yüzeyine inflamatuar hücreler yapışır ve bu durum medüller konjesyona ve zaten var olan proksimal tübül hipoksik hasarının artmasına yol açar (yayılma evresi). Bu evreden sonra, tübül hücrelerinde proliferasyon ve yeniden farklılaşma süreci başlar (idame evresi). Bu şekilde, hücrelerde polarite ve fonksiyonların yeniden kazanılması evresine girilir (tamir evresi) (24).
Klinik pratikte hastaların prerenal azotemi safhasında tespit edilmesi durumunda, çoğu zaman yerinde tedavilerle akut böbrek hasarı oluşumunun önüne geçilebilmektedir. Ancak, bu süreçte renal kanlanma gerektiği kadar sağlanamazsa akut böbrek hasarı gelişmesinin önü alınamayacaktır. Akut tübüler nekroz gelişimi, kidney injury marker-1 (KIM-1), interlökin 18 (IL-18) ve nötrofil jelatinaz ilişkili lipokalsin (NGAL) gibi bazı üriner biyokimyasal markırlardaki artışlar ile önceden tahmin edilebilir. İlerleyen dönemde serum kreatinin seviyelerindeki yükselmeler de belirgin bir hal alır (25). Kardiyopulmoner baypas sonrasında oluşan akut böbrek hasarı patogenezinde yer alan faktörlere preoperatif, intaroperatif ve postoperatif safhada etkili olanlar şeklinde bakılması uygun olacaktır.
a. Preoperatif Etkenler
Kardiyak cerrahiye hazırlanan olgularda, kısa zaman önce geçirilmiş miyokard infarktüsü nedenliyle ya da ciddi kapak hastalığı nedenliyle sol ventrikül fonksiyonlarında bozulma, azalmış ejeksiyon fraksiyonu ve buna sekonder renal kanlanmada bozulma sıklıkla gözlenir. Bahsedilen prerenal azotemi tablosunda, diüretikler, non steroidal antiinflamatuar ilaçlar (NSAİİ), anjiyotensin dönüştürücü enzim inhibitörleri (ACEİ) ve anjiyotensin reseptör blokerleri (ARB) gibi renal kan akımının otoregülasyonunu bozan ilaçların kullanımı sonucunda akut alevlenmeler görülebilir. Buna ilaveten, cerrahi işlemden önce uygulanan nefrotoksik iyotlu kontrast maddenin ve diğer nefrotoksik ajanların belirgin veya gizli tübüler hasara neden olarak, zaten mevcut olan renal rezervi düşürdüğü varsayılmaktadır (26).
Ameliyat öncesi dönemde enfeksiyöz bir neden bulunmadığı halde, inflamatuar mediyatörlerin sistemik aktiflenmesi gerçekleşir. Ameliyat öncesi dönemde endotoksin düzeylerinin bazı hastalarda arttığı ve bu artmış endotoksin düzeylerinin ameliyat sonrası miyokard fonksiyon bozukluğu ile korele olduğu bildirilmektedir (27, 28). Buna ek olarak, ameliyat öncesi dönemde yükselmiş olan endotoksin seviyelerinin, bozulmuş kardiyak debiye
ikincil olarak gelişen intestinal iskemi ve bakteriel translokasyonun veya subklinik kateter enfeksiyonu gibi klinik durumların göstergesi olabileceği de unutulmamalıdır (27).
b. İntraoperatif Etkenler
İntraoperatif dönem, ciddi hemodinamik değişiklikler ve immün sistemin aktive olması nedeniyle akut böbrek hasarı meydana gelmesi açısından oldukça rsikli bir dönemdir. Primer olarak kardiyopulmoner baypas işleminin kendisinin, renal fonksiyon için önemli bir negatif etken olduğu bilinmektedir. Off-pump koroner arter baypas greftleme ile bir miktar renal korunmanın sağlanabiliyor olması bu görüşü desteklemektedir. Kardiyopulmoner baypasda temel amaç, en uygun hücre ve organ fonksiyon idamesine olanak sağlayacak ölçüde bölgesel organ kanlanmalarının korunmasıdır. Bu süreçte renal kanlanmada oluşabilecek bir bozulma, süresine ve şiddetine bağlı olarak, ciddi hücresel hasarlanmaya yol açar. Genellikle, kardiyopulmoner baypas akım hızının 1,8-2,2 L/dk/m2
, ortalama perfüzyon basıncının ise 50-70 mm Hg seviyesinde tutulması önerilir (28). Ancak, bu akım hızının ve perfüzyon basıncının bölgesel kan akımına ve lokal oksijen sunumuna ne kadar etki ettiği bilinmemektedir (29). Bazı çalışmalarda, kardiyopulmoner baypas sırasında ortalama arter basıncının 70 mm Hg’nin üzerinde tutulması durumunda yüksek seviyede intraoperatif kreatinin klirensinin sağlandığı, ancak 50 veya 60 mm Hg seviyelerinde de önemli bir renal problemle karşılaşılmadığı bildirilmiştir (30). Bahsedilen bu hemodinamik hedeflerin sağlanması durumunda, renal kanlanma ve renal otoregülasyon mekanizmalarının çalışacağı düşünülmektedir. Ancak, hastada önceden mevcut olan akut tübüler nekroz durumunda renal otoregülasyon mekanizmasının bozulması sonucunda renal kan akımı direkt olarak perfüzyon basıncına bağımlı olur; bu durum da renal tübüler hücrelerin iskemik hasara karşı korunmasız hale gelmesine neden olacaktır.
Kardiyopulmoner baypas işlemi, sistemik inflamatuar yanıt sendromunun (SIRS) ortaya çıkmasına neden olan bir durumdur (31). Kan komponentlerinin baypas devresindeki suni yüzeyle temas etmesi, iskemi reperfüzyon hasarı, cerrahi travma, endotoksemi, sol ventrikül işlev bozukluğu ve nonpulsatil kan akımı immün aktivasyonun meydana gelmesinde etkili olduğu varsayılan sebepler arasındadır (32). Kardiyopulmoner baypas sırasında nötrofiller ve vasküler endotel hücreleri aktiflenir ve adezyon moleküllerinin üretimi artar. Buna ek olarak, trombositler de aktive olur; granülleri boşalır ve vasküler endotele yapışırlar (33). Bu etkileşimlere bağlı olarak, sitotoksik serbest oksijen radikalleri, sitokinler, proteazlar, kemokinler dolaşıma salınır (34). Nötrofiller tarafından üretilen proteazlar, kapiller endotelinde yıkıma neden olarak, ameliyat sonrası dönemde karşılaşılan kapiller sızmanın artmasına neden olurlar. Kardiyopulmoner baypas sırasında IL-6, IL-8, TNF-alfa başta olmak
üzere inflamatuar sitokinlerin serum seviyelerinde anlamlı bir yükselme gözlenir; özellikle kardiyopulmoner baypas işlemi sonlandıktan sonra 2-4. saatlerde serum seviyelerinin en yüksek düzeye ulaştığı bildirilmektedir (31).
Kardiyopulmoner baypas prosedürü, Faktör XII’nin (Hageman Faktörü) Faktör XIIa’ya dönüşümünün potent bir aktivatörü olarak da fonksiyon görür. Buna ek olarak, intrensek koagülasyon sistemi, kallikrein-bradikinin sistemi ve fibrinolitik sistem aktiflenir (35). Bir çalışmada, kardiyopulmoner baypas işleminin ilk 10 dakikasında, bradikinin seviyelerinde 10 ila 20 katı arasında bir artışın olduğu, 70. dakikasında bazal düzeylere geri geldiği ve kardiyopulmoner baypasın bitirilmesinin ardından normalin 1.7-5.2 katı seviyelerinde seyrettiği bildirilmiştir (36). İlaveten, ACE inhibitörü kullanımı ve sigara içiminin, kardiyopulmoner baypas sırasında açığa çıkan kinin cevabını artırdığı gösterilmiştir (36). Kallikrein nötrofillerin aktive olmasına neden olmaktadır ve serbest oksijen radikalleri ile proteolitik enzimlerin üretimini sağlamaktadır. Bradikinin ise, direkt olarak B2 reseptörlerine bağlanarak vazodilatasyon ve hipotansiyona neden olur, ayrıca fibrinolitik süreçleri aktive eder. Sonrasında, klasik ve alternatif yolaklarla kompleman proteinleri de aktive olurlar. Başta anafilatoksinler C3a, C4a ve C5a olmak üzere, kompleman proteinlerinin aktiflenmesi mast hücre ve bazofil degranülasyonuna, bu yolla da inflamatuar sitokinlerin dolaşıma salınmasına yol açar. Ayrıca, direkt olarak düz kas hücreleri ve vasküler endotel hücrelerine etki ederek vasküler permeabilitede artışa neden olur (37).
Sonuç olarak, oluşan humoral cevap hücresel cevabı artırarak, nötrofil, endotel ve monosit aktiflenmesini hızlandırır ve proinflamatuar sitokinlerin salınmasını amplifiye eder. Meydana gelen yaygın inflamatuar cevap, kardiyopulmoner baypas ile ilişkili nefropati patogenezinde önemli bir süreç olarak görülmektedir. Yaygın inflamasyon haricinde kardiyopulmoner baypas prosedürü sırasında oluşabilecek makroskopik ve mikroskobik embolilerin de (gaz veya partikül yapısında) akut böbrek hasarı gelişme riskini artırdığı öne sürülmektedir. Yapılan bir çalışmada, Doppler metodu ile saptanan embolilerin sayısı ile ameliyat sonrası serum kreatinin değerindeki artış arasında anlamlı bir korelasyon olduğu gösterilmiştir (38).
Kardiyopulmoner baypas prosedürü sırasında bazı merkezlerde, kan kaybını ve transfüzyon ihtiyacını azaltmak için, serin proteaz inhibitörü ve potent bir antifibrinolitik ajan olan aprotinin kullanılmaktadır. Aprotinin böbrek glomerüllerinden filtre olmakta ve metabolize olduğu yer olan proksimal tübülden aktif olarak geri emilmektedir. Aprotinin renal kallikrein ve kininlerin salınımını ve vazodilatör cevabı bozar. Bu sebeple, aprotininin renal hasara neden olduğu düşünülmektedir (39). Yayınlanan gözlemsel bir çalışmada,
kardiyopulmoner baypas uygulanan 1295 hastaya aprotinin uygulanması sonrasında, diyaliz gereksiniminin oluştuğu akut böbrek hasarı insidansının literatürde bildirilenden iki kat daha fazla olduğu rapor edilmiştir (40). Buna ek olarak, aprotininin ACE inhibitörleri ile beraber kullanılmasının renal hasarı artırdığı görüşü öne sürülmüştür ve kardiyopulmoner baypas uygulanan olgularda ACE inhibitörleri ile beraber kullanımından sakınılması önerilmiştir (41). Anjiyotensin dönüştürücü enzim inhibitörleri, efferent arteriyolde vazodilatasyon oluştururken, aprotinin afferent arteriyolde vazokontrüksiyona yol açar. Birbirinden bağımsız bir şekilde bu ajanların renal perfüzyon üzerine bahsedilen etkileri nedeniyle, beraber kullanımları renal hasar oluşma riskini artırmaktadır.
Kardiyopulmoner baypas prosedüründe kan fizyolojik olmayan yüzeylere temas etmektedir ve bu durum eritrositlerde parçalanmaya neden olmaktadır. Parçalanmış eritrositlerden dolaşıma serbest hemoglobin salınır; hidrojen peroksit ve süperoksit gibi serbest radikallerin oluşması durumunda hem molekülünden demir dolaşıma salınır (42). Aktif demir, oksijen radikalleri ile gerek organik, gerekse inorganik reaksiyonlara girerek lipid peroksidasyonuna ve hidroksil radikallerinin oluşmasına neden olur ve doku hasarı meydana gelir. Normal şartlarda, transferrin ve laktoferrin gibi demir taşıyan proteinler dolaşımda bulunan serbest demiri bağlar ve olası toksik etkileri azaltır. Ancak, bazı durumlarda ortama salınan serbest demir, transferrinin bağlama kapasitesinin üstüne çıkarak prooksidan özellikler kazanır. Bu durumun kardiyopulmoner baypas sırasında hangi sıklıkta görüldüğü tam anlamıyla bilinmemekle beraber, vakaların %25’inde gözlenebildiği ve ameliyat sonrası akut böbrek hasarı oluşumuna katkı yaptığı öne sürülmektedir (43). Kardiyopulmoner baypas sırasında meydana gelen reperfüzyon hasarı da mevcut tabloya ilave olunca, ortamda bulunan serbest demirin dokular üzerinde oluşturduğu oksidan stresin daha da artacağı düşünülmektedir (43).
c. Postoperatif Etkenler
Ameliyat sonrası dönemde karşılaşılabilecek olan vazoaktif ilaç kullanımı, hemodinamik dengesizlik, nefrotoksik ajanlara maruziyet, hipovolemi ve sepsis / SIRS tablosu gibi birçok etken, renal hasara neden olabilecek risk faktörleri olarak sıralanabilir. Bu faktörler arasında şüphesiz en belirleyici olanı ameliyat sonrası kardiyak performanstır; özellikle sol ventrikül fonksiyonu için mekanik veya inotropik destek ihtiyacı olup olmadığıdır (24). Ameliyat sonrası sol ventrikül fonksiyon bozukluğu varlığında ciddi renal hasar riski azımsanmayacak derecede yüksektir (24).
2.3. Akut Böbrek Hasarı Gelişimini Engellemeye Yönelik Girişimler
Akut böbrek hasarı gelişmesi açısından yüksek riskli vakalar, kardiyopulmoner baypas işlemi öncesinde tahmin edilebilmekle beraber, hali hazırda bu grupta kullanılabilecek renal korunmayı sağladığı ispatlanmış bir ilaç mevcut değildir. Kardiyak cerrahi sonrası akut böbrek hasarını engellemede yetersiz kalınmasında birçok etken sayılabilir. Kardiyopulmoner baypas sonrası akut böbrek hasarı patogenezi oldukça karmaşık olup, tek bir yolağı hedefleyen basit tedavi yaklaşımları çoğunlukla tatmin edici sonuçlar vermemektedir. Serum kreatinin seviyesindeki artış ile farkedilen akut böbrek hasarı tablosuna yapılan farmakolojik müdahaleler çoğunlukla geç kalındığından başarıya ulaşmamaktadır. Buna ek olarak, klinik çalışmaların çoğunun sınırlı sayıda hasta gruplarıyla gerçekleştirilmesi nedeniyle küçük ölçekteki fayda sağlayacak etkilerin ortaya çıkmasına bu çalışmaların gücü yetmemektedir (24). Kardiyopulmoner baypas sonrası akut böbrek hasarı oluşmasını engellemeye yönelik terapötik çalışmalarda genellikle tedavi, cerrahi işlem öncesinde uygulanmaktadır. Farmakolojik müdahaleler, kullanılan ilacın hedeflediği esas mekanizma göz önüne alınarak dört kategoride incelenebilir.
a. Renal Kan Akımını Arttıran İlaçlar
Dopamin düşük dozlarda DA-1 ve DA-2 reseptörlerine bağlanarak, interlobüler arterler ve hem afferent hem de efferent glomerüler arteriyollerin dilatasyonu vasıtasıyla renal perfüzyonda artışa sebep olmaktadır. Ancak, dopamin birçok klinik çalışmada kullanılmış olmasına rağmen kardiyak cerrahi sonrası akut böbrek hasarı oluşumunu engelleme konusunda etkinliği gösterilememiştir. Akut tubuler nekroz gelişmiş veya gelişimi açısından yüksek risk taşıyan 3359 hastada düşük dozda dopamin infüzyonunun etkilerini araştıran metaanalizde, dopamin infüzyonunun mortalite, diyaliz gereksinimi ve yan etkiler açısından herhangi bir faydası bulunmamıştır (44). Buna ek olarak, dopamin infüzyonunun taşikardi, miyokard iskemisi, intestinal iskemi gibi ciddi advers olayları da birlikte getirdiği bildirilmiştir (46). Bu nedenle, dopamin renal koruyucu bir ilaç olarak düşünülmemelidir.
Fenoldopam, seçici bir DA-1 reseptör agonisti olup, akut böbrek hasarını engellemek için küçük çaplı çalışmalarda denenmiş ve birbiriyle uyumlu olmayan sonuçlar bildirilmiştir. Kronik böbrek hastalığı olan ve koroner anjiyografi uygulanacak olan hastalarda fenoldopam kullanılmıştır, ancak ilacın renal proteksiyon, 30 günlük mortalite, diyaliz gereksinimi ve yeniden hastaneye yatış üzerine etkili olduğu bulunmamıştır (45). Ancak, ufak çaplı ve kontrollü olmayan bazı çalışmalarda, kardiyak cerrahi uygulanan hastalarda renal işlevlerdeki bozulmayı yavaşlattığı bildirilmiştir (46). Bazal kreatinin klirensi ortalama 50 mL/dk olan ve kardiyak cerrahi uygulanan 80 vakalık hasta grubunda, fenoldopam uygulanmasının, akut
böbrek hasarı gelişim oranını ve diyaliz ihtiyacını azaltmadığı gösterilmiştir (47). Diğer bir çalışmada, bazal kreatinin seviyesi 1.5-3.5 mg/dL arasında olan, 110 yoğun bakım hastasından fenoldopam uygulanan grupta, serum kreatinin seviyelerinde, uygulanmayanlara oranla anlamlı sayılabilecek azalmalar gözlendiği bildirilmiştir (48). Ancak, aynı çalışmada, ortalama pik kreatinin düzeyi ve idrar miktarı ölçeğinde iki grup arasında anlamlı fark gösterilememiştir (48). Fenoldopam kullanımına bağlı olarak ortaya çıkan en önemli komplikasyon sistemik hipotansiyondur ve çoğunlukla ajanın kullanılmasından kısa süre sonra gözlenmektedir. Bu durumda renal vazodilatasyon yaparak böbreğe gelen kan akımını artırmaya yönelik gayret, sistemik hipotansiyona sekonder net renal kan akımı düştüğünden etkisiz kalmaktadır. Teofilin, seçici olmayan bir adenozin antagonisti olup, A-1 adenozin reseptörlerinin aktive olması ile meydana gelen vazokonstrüksiyonu engelleyerek böbrek kanlanmasını arttırdığı düşünülen bir ilaçtır. Ancak, diğer bir çalışmada teofilin infüzyonunun kororner arter baypas greftleme cerrahisi geçiren hastalarda akut böbrek hasarı insidansını azaltmada etkili olmadığı bulunmuştur (49).
b. İdrarla Sodyum Atılımını Artıran İlaçlar
Atrial natriüretik peptid (ANP), hem glomerüler filtrasyon hızını artıtrarak hem de medüller toplayıcı kanallarda gerçekleşen sodyum geri emilimini azaltarak, idrarla sodyum atılımını berlirgin olarak arttırmaktadır. Rekombinant insan ANP’i (rhANP), kardiyak cerrahiden sonra akut böbrek hasarı oluşan ve kalp yetmezliği nedenli pozitif inotropik ajan desteği alan olgularda uygulanmıştır ve rhANP uygulanan hastalarda diyaliz ihtiyacında anlamlı sayılacak azalma sağlandığı bildirilmiştir (50). Bu çalışmada, teofilinin anlamlı bir faydası olmadığı belirtilen daha önceki çalışmalardan farklı olarak, teofilin daha düşük dozda (200 ng/kg/dk yerine, 50 ng/kg/dk) ve daha uzun süreyle infüzyon şeklinde kullanılmaktadır. Bunun sonucunda, hem hipotansiyon insidansı azaltılmıştır, hem de teofilinin pozitif katkısı gösterilebilmiştir (50). Ancak, bu çalışmanın neticesinin genel bir tavsiyeye dönüşebilmesi için, çok merkezli randomize bir çalışma ile etkinliğinin yeniden gösterilmesi gerekmektedir.
Diüretikler, atık birikimine sekonder tübüler obstrüksiyonu engellemeleri ve henle kulpundaki Na-K-2Cl kotransporterını inhibe ederek oksijen kullanımını azaltmaları nedeniyle, teorik olarak akut böbrek hasarı tablosunda biraz da olsa gerilemeye neden olabilirler (51). Ancak, çift kör, randomize ve kontrollü bir çalışmada furosemid kullanımının, dopamin ve plasebo kullanımıyla karşılaştırıldığında akut böbrek hasarı gelişme insidansında anlamlı bir etkinliğinin olmadığı bildirilmiştir (52). Benzer negatif sonuçları gösteren bazı çalışmaların yanında yayınlanan başka bir retrospektif gözlemsel çalışmada, akut tübüler nekroz gözlenen yoğun bakım hastalarında diüretik uygulamalarının böbrek yetmezliğini
kalıcı hale getirdiği ve mortalitede artışa neden olduğu bildirilmektedir. Bu nedenle, diüretiklerin renal koruyucu olması bir yana, idrar çıkışını sağlamak için ameliyat sonrası kontrolsüz bir şekilde kullanılmasından kaçınılması gerektiğinin üzerinde önemle durulmaktadır.
Mannitol, ozmotik bir diüretik olup, tübüler obstrüksiyon gelişme riskini azaltmakta ve serbest radikallerin dolaşımdan temizlenmesinde fonksiyon görmektedir. İdrar atılımının devamının sağlanmasında işe yarayacağı, doku ödemini ve serbest radikallerin etkisini azaltacağı düşünülerek, kardiyopulmoner baypas sırasında kullanılan prime solüsyonuna çoğunlukla ilave edilir. Daha önceden mannitolün olumlu etkilerini gösteren bazı çalışmalar (53) olsa da, daha yakın tarihte yapılan çalışmalar bu tezi doğrulamamaktadır. Carcaona ve arkadaşlarınca gerçekleştirilen çalışmada, mannitol ve dopamin infüzyonu uygulanan hastalarda, idrarda beta-2 mikroglobulin atılımının artmış olduğu, bunun sonucunda da tübüler hasarlanmanın arttığı bildirilmektedir (54).
Sirivella ve arkadaşlarının çalışmasında, akut böbrek hasarı oluşumunu azalttığı düşünülen farklı ajanlar (hem renal kanlanmayı arttıran ajan, hem de natriürezi arttıran ajan birlikte) karışım şeklinde, ameliyat sonrası oligürik veya anürik böbrek yetmezliği olan 100 vakalık hasta grubunda denenmiştir ve diyaliz gerektiren böbrek yetmezliği insidansında azalma gözlemlenmiştir. Bu çalışmada, bir gruba aralıklı furosemid verilirken, diğer gruba sürekli düşük doz infüzyon şeklinde mannitol, furosemid ve dopamin (2µg/kg/dk dozunda) verilmiştir. Çalışma sonucunda, aralıklı furosemid uygulanan grupta %90 diyaliz gereksinimi olurken, mannitol, furosemid ve dopamin (2µg/kg/dk dozunda) verilen grupta diyaliz gereksinimi %6.7 olarak bulunmuştur (55). Bu sonuçlar dramatik olmakla beraber, bu doğrultuda bir tavsiyede bulunmak için yeni çalışmalara gereksinim olduğu aşikardır.
c. İnflamasyonu Baskılayan İlaçlar
İnflamatuar mediatörler, akut böbrek hasarının önüne geçilmesinin yanı sıra, kardiyopulmoner baypas sonrası karşılaşılabilecek birçok komplikasyonun engellenmesi için de uygun tedavi stratejileri olarak kabul edilmektedir. Pentoksifilin bir fosfodiesteraz inhibitörü olup, TNF-alfa ve IL-1 aracılı nötrofil aktiflenmesi ve inflamatuar hücrelerden TNF-alfa salınımını engeller (56). İskemi reperfüzyon modellerinde pentoksifilinin, kardiyak fonksiyon bozukluğunda kısmi düzelme sağladığı ve TNF-alfa salınmasını azalttığı bildirilmiştir (57). Ancak, cerrahi geçiren yaşlı hasta grubunda pentoksifilinin böbrek fonksiyonları üstüne herhangi bir etkisi gösterilememiştir (58). Deksametazonun da kalp cerrahisi uygulanan hastalarda ameliyat sonrası akut böbrek hasarı gelişimi üzerine herhangi bir etkisi gösterilememiştir (59). N-asetil sisteinin (NAC), kalp cerrahisi uygulanan hasta
grubunda inflamatuar süreci engellediği ve oksidan streste azalmaya neden olduğu gösterilmiştir; basit ve toksik olmayan bir ilaçtır (60). N-asetil sistein molekülü, daha çok kontrast nefropati çalışmalarında nefropati oluşumunun önüne geçen bir ajan olarak denenmiştir, ancak tutarsız sonuçlar elde edilmiştir. N-asetil sisteinin kontrast nefropati modellerinde denendiği toplam 16 kontrollü çalışmanın metaanalizinde, ilacın renal koruyucu etkisi bulunamamıştır (61). Ancak, NAC’in advers etkisi olmayan basit bir preparat olması ve kontrast nefropatiyi engellediğine yönelik faydalı olduğunu düşündüren klinik çalışmaların bulunması gibi nedenlerle, NAC halen kontrast nefropati açısından riskli kabul edilen hastalarda koruyucu ajan olarak tercih edilmektedir.
Kalp cerrahisi sonrası akut böbrek hasarı oluşumunun önüne geçilmesinde NAC’ın etkisini araştıran kontrollü çalışmada, akut böbrek hasarı gelişimi açısından yüksek riskli görülen 300 hastada kardiyopulmoner baypas ile kardiyak cerrahi uygulanmıştır. Hastalar rastgele iki gruba ayrılarak bir gruba NAC, diğer gruba da plasebo uygulanmıştır. Bu çalışmada NAC’in akut böbrek hasarı oluşumunun engellenmesine yönelik faydalı bir etkisi gösterilememiştir (52).
İnflamasyonun akut böbrek hasarı patogenezine olası etkisi dikkate alınarak, bu alanda kullanılabilecek yeni antiinflamatuar ilaçların geliştirilmesiyle alakalı çalışmaların devam ettiği bilinmektedir. Sfingozin-1-fosfat (S1P) analogları yeni geliştirilen bu ilaçlardan olup, lenfositlerin ikincil lenfoid organlarda birikmesine neden olmaktadır. Sfingozin-1-fosfat analoglarının iskemi reperfüzyon hasarı modelinde renal koruyucu özellikleri bildirilmiştir (62). Adenozin 2A reseptör agonistleri, fibratlar, seçici IL-6 antagonistleri ve nitrik oksit sentetaz inhibitörleri bu amaçla kullanılabilecek diğer bazı antiinflamatuar ajanlar arasında değerlendirilebilir (63).
d. Diğer Tedavi Stratejileri
Kalp cerrahisi sırasında ve ameliyat sonrası dönemde sempatik sinir sisteminin aktive olduğu bilinmektedir. Sempatik sinir sistemi aktiflenmesinin, hemodinamik mekanizmalar ile böbrek hasarı oluşumunu artıracağı düşünülerek, bir alfa-2 agonisti olan klonidin, bu etkiyi azaltmak amacıyla 48 olgudan oluşan seride kullanılmıştır. Kardiyopulmoner baypas uygulanan hastalar, preoperatif klonidin verilen ve klonidin verilmeyen kontrol grubu olarak iki gruba ayrılmıştır. Çalışma sonucunda, ameliyat sonrası 24. saatte klonidin verilen grubun kreatin klirenslerinin diğer gruba oranla daha yüksek olduğu görülmüştür (64).
Renal hasarlanmayı önlemek maksadıyla klinik çalışmalarda kullanılan diğer bir ilaç diltiazemdir. Diltiazemin, renal tubuler hasarı değerlendirmede kriter olarak kullanılan alfa glutatyon-s-transferaz ve N-asetil-beta-glukoaminidaz’ın idrarla atılımını azalttığı bildirilmiştir, ancak renal proteksiyon etkisine yönelik çalışmalardaki neticeler tutarsız olup, diltiazemin bu amaçla kullanımıyla alakalı tavsiyede bulunmak için yeni verilere gereksinim vardır (65, 66).
Ülkemize ait bir çalışmada, akut renal hasar oluşumu açısından yüksek riskli vakalarda cerrahiden önce profilaktik hemodiyaliz uygulanmasının etkinliği araştırılmıştır (67). Bazal serum kreatinin seviyeleri 2.5 mg/dL’den daha yüksek olan 44 vaka iki gruba ayrılmıştır; gruplardan birine profilaktik hemodiyaliz uygulanırken, diğer gruba (kontrol grubu) ameliyat sonrası dönemde akut böbrek hasarı gelişmesi ve renal replasman ihtiyacı olması durumunda hemodiyaliz uygulanmıştır. Çalışma sonucunda mortalite, profilaktik hemodiyaliz tedavisi uygulanan grupta %4.8 olarak, kontrol grubunda ise %30.4 olarak bulunmuştur. Bu çalışmada, ameliyat sonrası diyaliz gereksinimi olan akut böbrek hasarı görülme sıklığı kontrol grubunda %34.8 iken, bu oran profilaktik diyaliz uygulanan grupta %4.8’e gerilemiştir. Profilaktik diyaliz uygulaması invaziv bir işlemdir ve bu metodun akut böbrek hasarı oluşumunun önüne geçilmesinde standart bir tavsiye olarak kabul edilebilmesi için, bu sonuçların başka randomize kontrollü çalışmalarla desteklenmesi gereklidir.
3. GEREÇ VE YÖNTEM
Ege Üniversitesi Tıp Fakültesi Etik Kurulu onayının alınmasını takiben, Kalp ve Damar Cerrahisi Anabilim Dalı’nda 01.01.2017 - 31.12.2017 tarihlerinde genel anestezi altında elektif açık kalp cerrahisi (koroner arter baypas greftleme ve kalp kapak cerrahisi) uygulanan erişkin hastalar çalışmaya dahil edilerek, dosyaları retrospektif olarak tarandı. Kardiyopulmoner baypas kullanılmadan off-pump cerrahi teknik ile opere edilen, majör organ yetmezliği olan (ciddi karaciğer yetmezliği veya böbrek yetmezliği / hemodiyalize bağımlı olan hastalar), acil cerrahi veya “redo” cerrahi geçiren, aort gibi büyük damarlarına cerrahi girişim uygulanan, kalp yetmezliğine yönelik cerrahi girişim uygulanan ve 18 yaşın altındaki hastalar çalışmamıza dahil edilmedi.
Çalışmamızda, retrospektif olarak dosyası taranan her hasta KDIGO skorlama sistemine göre perioperatif dönemde olası akut böbrek hasarı açısından değerlendirilerek, böbrek hasarı kriterlerine uyması durumunda evrelendirildi ve renal replasman tedavisi ya da hemodiyaliz gereksinimi olup olmadığı kaydedildi. Hastalar, KDİGO değeri 0 olup, akut böbrek hasarı gelişmeyenler (GRUP 1) ve KDİGO değeri 1,2 veya 3 olup, akut böbrek hasarı gelişenler (GRUP 2) olarak gruplandırıldı. Akut böbrek hasarı ile ilişkili olabilecek ve aşağıda yer alan preoperatif, intraoperatif ve postoperatif belirleyiciler veya risk faktörleri her iki grupta araştırıldı:
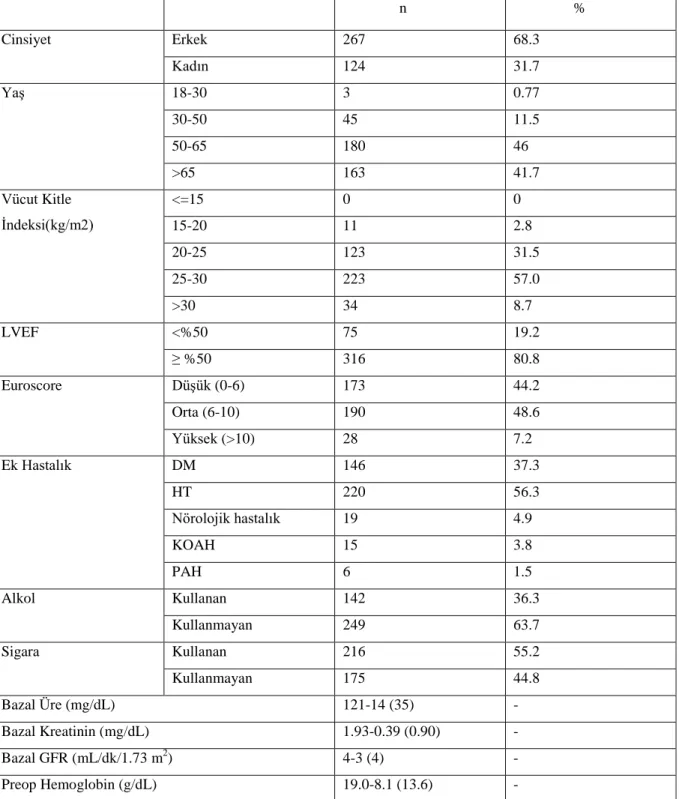
Preoperatif Döneme Ait Belirleyiciler: Hastaların cinsiyeti, yaşı, vücut kitle indeksi, sol ventrikül ejeksiyon fraksiyonu (LVEF), EuroScore değeri, yandaş hastalıkları (diyabetes mellitus, hiperkolesterolemi, hipertansiyon, periferik damar hastalığı), alkol ve sigara kullanımı, bazal üre, kreatinin, hemoglobin ve glomerüler filtrasyon oranı (GFR).
İntraoperatif Döneme Ait Belirleyiciler: Operasyon tipi, cerrahinin süresi (dk), anestezinin süresi (dk), aortik kros-klemp süresi (dk), kardiyopulmoner baypas süresi (dk), transfüze edilen kan ürünlerinin miktarı (mL), diürez miktarı (mL), ikiden fazla inotropik ajan gereksinimi.
Postoperatif Döneme Ait Belirleyiciler: Düşük kardiyak debi, cerrahi sonrası ilk 24 sa. içerisinde kullanılan kan ürünü miktarı (mL), cerrahi sonrası ilk 24 sa. içerisinde toraks tüplerinden drenaj miktarı (mL), sıvı dengesi (mL), mekanik ventilasyon süresi, yoğun bakım süresi ve hastanede kalış süreleri, diğer sistemik komplikasyonlar ve hastane içi mortalite.