T.C.
DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ RUH SAĞLIĞI VE HASTALIKLARI
ANABİLİM DALI
ŞİZOFRENİ HASTALARINDA DÜRTÜSELLİK VE UYKU
BOZUKLUĞU ARASINDAKİ İLİŞKİ
Dr. CUMA TAŞ TIPTA UZMANLIK TEZİ
T.C.
DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ RUH SAĞLIĞI VE HASTALIKLARI
ANABİLİM DALI
ŞİZOFRENİ HASTALARINDA DÜRTÜSELLİK VE UYKU
BOZUKLUĞU ARASINDAKİ İLİŞKİ
Dr. CUMA TAŞ TIPTA UZMANLIK TEZİ
TEZ DANIŞMANI
Doç. Dr. MEHMET CEMAL KAYA
ÖNSÖZ
Uzmanlık eğitimim boyunca engin bilgisini, destek ve deneyimlerini esirgemeyen eğitimimde büyük rol sahibi olan, insani değerleri ile örnek olan hocam Doç. Dr. Mehmet Cemal Kaya’ya,
Bu çalışmanın her aşamasında benden desteğini esirgemeyen ve psikiyatri eğitimim sırasındaki desteklerinden dolayı Doç. Dr. Mahmut Bulut’a,
Bu çalışmanın istatistiksel değerlendirmesi sırasındaki katkılarından dolayı Yrd. Doç. Dr. Yılmaz Palancı ve Dr. Ünal Öztürk’e,
Psikiyatri eğitimim sırasındaki destek ve katkılarından dolayı hocalarım Prof. Dr. Aytekin Sır, Prof. Dr. Mustafa Özkan, Prof. Dr. Faruk Gürgen, Prof. Dr. Remzi Oto, Doç. Dr. Abdullah ATLI, Yrd. Doç. Dr. Mehmet Güneş, Yrd. Doç. Dr. Süleyman Demir, Yrd. Doç. Dr. Aslıhan Okan İbiloğlu’na,
Birlikte çalışmaktan mutluluk duyduğum asistan arkadaşlarım Dr. Erkan Kakdaş, Dr. Betül Uyar, Dr. Hasan Akçalı, Dr. Naci Olam, Dr. Pelin Avcu Çelik, Dr. Eda Tayfur, Dr. Songül Çatı ve Dr. Cansu Kurttekin’e,
Birlikte çalıştığım kliniğimizdeki hemşire ve personel arkadaşlarıma, Bana her daim destek olan sevgili anne ve babama,
Hayatıma anlam katan kızım ve sevgili eşime teşekkürlerimi sunarım,
Dr. Cuma Taş Diyarbakır 2015
ÖZET
Amaç: Şizofreni hastalarında dürtüsellik ve uyku bozukluğu yaygın olmakla
birlikte yaşam kalitesini olumsuz etkilemektedir. Uyku bozukluğu ve dürtüsellik arasındaki ilişki bazı çalışmalarda gösterilmiştir. Bu çalışmada şizofreni hastalarında dürtüsellik ve uyku bozukluğu arasındaki ilişkiyi araştırmayı amaçladık.
Gereç ve Yöntem: Bu çalışma DSM-IV ölçütlerine göre şizofreni tanısı
almış 18–65 yaş arası 80 hasta ve 80 sağlıklı gönüllü (kontrol grubu) üzerinde yapılmıştır. Sosyodemografik Veri Formu, Minnesota Dürtü Kontrol Bozuklukları Görüşme Ölçeği (MİDİ), Barratt Dürtüsellik Ölçeği (BİS-11), Sabahçı-Akşamcı Uyku Tipi Ölçeği (MEQ), Pittsburgh Uyku Kalitesi İndeksi (PUKİ), Pozitif ve Negatif Sendrom Ölçeği (PANSS), Buss-perry Saldırganlık Ölçeği (BPSÖ), Klinik Global İzlenim Formu (CGİ) ve kısa form (SF-36) uygulanmıştır. İstatistiksel analizi için T-testi Ki-kare, Pearson korelasyon analizi ve tek yönlü varyans analizi (ANOVA) kullanılmıştır.
Bulgular: Şizofreni ve kontrol grupları karşılaştırıldığında şizofreni
hastalarında daha kötü uyku kalitesi ve dürtüsellikte artış bulunmuştur. Ayrıca şizofreni hastalarında kontrol grubuna göre yaşam kalitesinin daha kötü olduğu görülmüştür. Hasta grubunda PANSS tüm alt ölçekleri ile kötü uyku kalitesi arasında pozitif korelasyon bulunmuştur. Çalışmamızda şizofreni hastalarında dürtüsellik ve uyku bozukluğu arasında pozitif ilişki gösterilmiştir.
Sonuç: Bu çalışmada şizofreni hastalarında dürtüsellik ile uyku bozukluğu
arasında anlamlı ilişki bulunmuştur. Dürtüsellik ve uyku bozukluğu arasındaki ilişkiyi daha açık ortaya koyacak geniş hasta ve kontrol gruplarının olduğu çalışmalara gereksinim duyulmaktadır.
ABSTRACT
Aim: Impulsivity and sleep disorders adversely affect the quality of life in
patients with schizophrenia. Relationship between sleep disorder and impulsivity has been shown in some studies. In this study we aimed to investigate the relationship between impulsivity and sleep disorders in schizophrenia patients.
Materials and Methods: With a diagnosis of schizophrenia according to
DSM-IV criteria for this study 80 patients between 18-65 years and 80 healthy volunteers (control group) were performed on. Sociodemographic Data Form, Minnesota Impulse Control Disorders Interview (MIDI), Barratt Impulsiveness Scale (BIS-11), Morningness–Eveningness Questionnaire (MEQ), Pittsburgh Sleep Quality Index (PSQI), Positive and Negative Syndrome Scale (PANSS), Buss-Perry Aggression Questionnaire (BPSÖ), Clinical Global Impression Form (CGI) and the Short Form (SF-36) was applied. T-test, Chi-square statistical analysis, Pearson correlation analysis and one-way analysis of variance (ANOVA) was used.
Results: Schizophrenia and schizophrenia compared to the control group
were worse sleep quality in patients with increased impulsivity. It has also been shown to be worse than the quality of life in patients with schizophrenia compared with the control group. PANSS positive correlation was found between the patients with poor sleep quality all subscales. This study suggests a positive relationship between impulsivity and sleep disorders in patients with schizophrenia.
Conclusion: In this study a significant relationship between impulsivity and
sleep disorders was found in schizophrenia patients. The relationship between impulsivity and sleep disorders are needed to study the large number of patients and a control group that will reveal more clearly.
İÇİNDEKİLER Sayfalar ÖNSÖZ... ÖZET ... ABSTRACT………... İÇİNDEKİLER.………... TABLO LİSTESİ ………... KISALTMALARLİSTESİ ... 1. GİRİŞ ………... 2. GENEL BİLGİLER …………... 2.1. Şizofreni ………... 2.1.1. Tanım …………... 2.1.2. Tarihçe …………... 2.1.3. Epidemiyoloji …... 2.1.4. Tanı …... 2.1.5. Etiyoloji …... 2.1.5.1. Genetik …... 2.1.5.2. Çevresel Etkenler …... 2.1.5.3. Perinatal Komplikasyonlar ... 2.1.5.4. Doğum Mevsimi ... 2.1.5.5. Sosyal Etkenler ... 2.1.6. Nörogelişimsel ve Nörodejeneratif Varsayım ... 2.1.7. Şizofreni ve İnflamasyon ... 2.1.8. Nörotransmitter Sistemleri ... 2.1.8.1. Dopamin ... 2.1.8.2. Serotonin ... 2.1.8.3. Glutamat ... 2.1.8.4. Gamma-aminobütirik Asit (GABA) ... 2.1.8.5. Noradrenalin ... 2.1.9. Beyin Görüntüleme Çalışmaları ... 2.1.10. Nöropatoloji Bulguları ... 2.1.11. Şizofreni Tedavisi ... 2.2. Atipik Antipsikotik İlaçlarla Tedavi ... 2.2.1. Klozapin ... 2.2.2. Olanzapin ... 2.2.3. Risperidon ... 2.2.4. Amisülpirid ... 2.2.5. Sülpirid ... 2.2.6. Ketiapin ... 2.2.7. Aripiprazol ... 2.2.8. Ziprasidon ... 2.2.9. Sertindol ... 2.3. Şizofreni ve Dürtüsellik ... 2.4. Şizofreni ve Uyku Bozukluğu ... 3. GEREÇ VE YÖNTEM ... 3.1. Örneklem ... 3.2. Araştırmaya Dahil Edilme Ölçütleri ... 3.3. Araştırmaya Dahil Edilmeme (Hariç Bırakılma) Ölçütleri ... i ii iii iv vi vii 1 3 3 3 3 5 6 7 8 8 9 10 10 11 11 13 13 13 13 14 14 14 15 15 16 16 17 17 17 17 18 18 18 19 19 20 21 21 21 21
3.4. Veri Toplama Araçları ... 3.4.1. Sosyodemografik Veri Formu ... 3.4.2. Klinik Global İzlenim Ölçeği (CGI) ... 3.4.3. Pozitif ve Negatif Sendrom Ölçeği (PANSS) ... 3.4.4. Minnesota Dürtü Kontrol Bozuklukları Görüşme Ölçeği (MİDİ) …….. 3.4.5. Barratt İmpulsivite Ölçeği–11 (BİS–11) ... 3.4.6. Kısa Form-36 (SF-36) ... 3.4.7. Pittsburgh Uyku Kalitesi İndeksi (PUKİ) ... 3.4.8. Sabahçı- Akşamcı Uyku Tipi Ölçeği (MEQ) ... 3.4.9. Buss-Perry Saldırganlık Ölçeği (BPSÖ) ... 3.5. Verilerin İstatistiksel Değerlendirilmesi ... 4. BULGULAR ... 4.1. Hasta ve Kontrol Gruplarının Sosyodemografik Bulguları ... 4.2. Hasta Grubunun Bazı Klinik Özellikleri ... 4.3. Hasta ve Kontrol Gruplarının Ölçek Puanlarına Göre Karşılaştırılması ……... 4.4. Hasta Grubuna Ait Verilerin Karşılaştırılması ... 5. TARTIŞMA ... 6. SONUÇLAR ... 7. KAYNAKLAR ... EKLER ... 21 21 22 22 22 23 23 23 24 24 25 26 26 28 29 32 41 50 52 67
TABLO LİSTESİ
Sayfalar Tablo 1. Hasta ve kontrol gruplarının sosyodemografik özellikleri ………….………. Tablo 2. Çalışmaya alınan hastaların klinik özellikleri ……….. Tablo 3. Çalışmaya alınan hasta ve kontrol gruplarının SF-36 ölçeğine göre
Karşılaştırılması ……….….
Tablo 4. Çalışmaya alınan hasta ve kontrol gruplarının MİDİ ölçeğine göre
karşılaştırılması ……….…….
Tablo 5. Çalışmaya alınan hasta ve kontrol gruplarının BPSÖ ölçeğine göre
karşılaştırılması ………..….
Tablo 6. Çalışmaya alınan hasta ve kontrol gruplarının BİS-11 ölçeğine göre
karşılaştırılması ………...
Tablo 7. Hasta ve kontrol gruplarının PUKİ ölçeğine göre karşılaştırılması ………… Tablo 8. Hasta ve kontrol gruplarının MEQ ölçeğine göre karşılaştırılması ………… Tablo 9. Çalışmaya alınan hastalarda ilaç kullanımı ……… Tablo 10. Hastalarda depo antipsikotik kullanımının BPSÖ ve BİS-11
ölçekleriyle karşılaştırılması ………
Tablo 11. Hastalarda depo antipsikotik kullanımının PUKİ ölçeğiyle
karşılaştırılması ………
Tablo 12. Şizofreni hastalarında PANSS ve CGI değerleri ……… Tablo 13. Çalışmaya alınan hastalarda PANSS ve CGI ölçeklerinin uyku
kalitesiyle ilişkisi ……….
Tablo 14. Çalışmaya alınan hastalarda SF-36 ölçeğinin uyku kalitesiyle ilişkisi …… Tablo 15. Çalışmaya alınan hastalarda BİS-11 ve BPSÖ ölçeklerinin uyku
kalitesiyle ilişkisi ………
Tablo 16. Çalışmaya alınan hastalarda APB, KAY ve KSD’nin uyku kalitesiyle
ilişkisi ………..
Tablo 17. Çalışmaya alınan hastalarda APB, KAY ve KSD’nin MEQ ölçeğiyle
ilişkisi ………
Tablo 18. Çalışmaya alınan hastalarda BİS-11 ve BPSÖ ölçeklerinin MEQ
ölçeğiyle ilişkisi ……… 26 28 29 30 31 31 32 32 33 34 35 35 36 37 38 38 39 40
KISALTMALAR LİSTESİ
APA : Amerikan Psikiyatri Birliği BİS–11 : Barratt İmpulsivite Ölçeği–11 BPSÖ : Buss-Perry Saldırganlık Ölçeği CGI : Klinik Global İzlenim Ölçeği COMT : Catechol-O-methyltransferase DİSC-1 : Disrupted in Schizophrenia 1
DSM : Diagnostic and Statistical Manual of Mental Disorders EKT : Elektrokonvülsif Terapi
EPS : Ekstrapiramidal sistem GABA : Gamma-aminobütirik asit
MEQ : Sabahçı- Akşamcı Uyku Tipi Ölçeği (morningness–eveningness questionnaire)
MİDİ : Minnesota Dürtü Kontrol Bozuklukları Görüşme Ölçeği PANSS : Pozitif ve Negatif Sendrom Ölçeği
PGE2 : Prostoglandin E2
PUKİ : Pittsburgh Uyku Kalitesi İndeksi SDA : Serotonin Dopamin Antagonisti SF-36 : Kısa Form-36
1. GİRİŞ
Bir toplum sağlığı sorunu olarak şizofreni, toplumsal, ekonomik ve duygusal maliyeti çok ağır olan bir hastalıktır (1).Hastalığın temel belirtileri; varsanılar, sanrılar, dezorganize konuşma ve hareketler, uygunsuz duygulanım, bilişsel kayıplar, psikososyal işlevsellikte bozulmadır (2). Sıklık ve yaşam boyu yaygınlık oranları tüm dünyada neredeyse eşittir. Şizofreninin yaygınlık oranı kadın ve erkeklerde eşit oranda ve %1 olarak bildirilmiştir. Bugün için net olan şizofreninin uzun dönemde farklı gidiş özellikleri gösterebileceğidir ve hastalık her zaman yıkımla sonlanmasa da çoğu hasta için belirgin ve uzun süreli olumsuz sonuçları olmaktadır.Tüm şizofreni hastalarının %20-30’unun yaşamlarını normal bir şekilde sürdürebildikleri, %20-30’unun orta derecede semptomlara sahip olmaya devam ettikleri ve %40-60’ının da tüm yaşamları boyunca belirli bir şekilde hasta olarak devam ettikleri belirtilmektedir (3).
Dürtüsellik ve uyku bozukluğu psikiyatrik hastalarda sık olmakla beraber klinik pratikte şizofreni hastalarını klinisyene getiren en önemli nedenlerdendir. Dürtüsellik, ortama uygun olmayan veya aşırı riskli, yeterince planlanmamış ve genelde istenmeyen sonuçlara yol açan çeşitli davranışları kapsar. Dürtüsellik; dikkatsizlik, sabırsızlık, yenilik arama, risk alma, heyecan ve zevk arama, zarar görme ihtimalini düşük hesaplama ve dışa dönüklük gibi özellikler ile kendini gösterir (4). Şizofreni hastalarında şiddet, saldırganlık, tahrik edici dürtüsellik ve düşüncesizce hareket etmenin bulunması, hem hastalar hem de yaşadığı sosyal çevre ve tedavi ekibi için büyük bir sorun oluşturmaktadır. Ayrıca bu durum nedeniyle hastaların yol açtıkları maddi ve manevi zararlar onları toplumda kısıtlanmaya ve toplumdan dışlanarak yalnız bir yaşama sürüklemektedir (5).
Uyku bozukluğu da psikiyatrik hastalarda yaşam kalitesini olumsuz etkileyen önemli bir sorundur. Uyku bozuklukları şizofrenide yaygın görülen bir sorun olup, genellikle hastalığın alevlendiği dönemde klinik tablonun önemli bir parçasını oluşturur. Hastalarda klinik tablonun remisyona girdiği dönemde bile, uyku saatlerindeki düzensizlik nedeniyle uyku-uyanıklık düzeninde bozulma veya insomnia şeklinde uyku bozukluğu devam etmektedir (6).
Yapılan bir çalışmada uyku sorunları yaşayan farklı psikiyatrik bozukluklarda irritabilite, dürtüsellik ve saldırgan davranışlarda artış olduğu gösterilmiştir. Adli psikiyatri hastalarındaki gözlemler, uyku azlığının dürtüsellik ve reaktif agresyon için potansiyel bir risk faktörü olduğunu göstermektedir (7). Bazı vaka sunumlarında ve küçük gözlemsel çalışmalarda uyku bozukluğunun tedavi edilmesiyle dürtüselliğin azaldığı gösterilmiştir (8).
Yapılan nörokimyasal çalışmalarda beyin 5-HT düzeylerindeki azalmanın davranışın inhibisyonunu azalttığı belirtilmiştir (9). Dopaminin artmış iletimi ile dürtüselliğin arttığını gösteren çalışmalar mevcuttur (10). Bir çalışmada beynin serotonerjik çekirdeği olan raphe nukleusun hayvanlarda tahrip edilmesi uyumayı güçleştirmiştir. Bunun tersine beyinde dopamin düzeyi artışınun uykusuzluk ortaya çıkardığı gösterilmiştir (11). Benzer nörokimyasal bulgular uyku bozukluğu ve dürtüsellik arasında anlamlı ilişki olabileceğini göstermektedir.
Ülkemizde ve yurtdışında şizofrenide uyku bozukluğu ve dürtüsellik arasındaki ilişkiyi inceleyen yeterli sayıda çalışma bulunmamaktadır. Bu çalışmanın amacı şizofreni hastalarında dürtüsellik ve uyku bozukluğu arasındaki ilişkiyi ortaya koymaktır.
2. GENEL BİLGİLER
2.1. Şizofreni 2.1.1. Tanım
Şizofreni toplumun % 1’inde görülen, sanrı ve varsanı gibi pozitif belirtiler; duygulanımda sığlaşma, sosyal içe çekilme, konuşma miktarında azalma ve düşünce içeriğinde fakirleşme gibi negatif belirtiler; dikkatte, bellekte, yürütücü işlevlerde bozulma gibi bilişsel belirtilerle giden; duygu, düşünce, algılama ve davranışı etkileyen; farklı klinik tablolarla ortaya çıkabilen bir ruh sağlığı sorunudur (12).
Genellikle 25 yaşından önce başlayan, kişilerarası ve mesleki işlevselliği bozan ve yeti yitimine yol açan, süregen seyreden çok yönlü bir hastalıktır (13) ve kişiyi ilk gençlik yıllarından başlayarak üretim dışına iterek alışılagelmiş algılama ve yorumlama biçimlerine yabancılaşmasına, toplumdan uzaklaşıp içe kapanmasına, çevresiyle önemli uyumsuzluk ve çatışmalar yaşamasına neden olabilir (14).
2.1.2. Tarihçe
Şizofreni ile ilgili ilk tanımlamalardan en bilineni Fransa’da Philippe Pinel (1745-1846) tarafından yapılmıştır. Pinel bu hastaların çoğunu “düşünme yeteneğinin ortadan kalkması ya da bozulması(demans)” diye adlandırdığı bir kategoriye sokmuştur. Pinel’e yakın olarak İngiltere’de Haslam (1764-1844) “genç kişilerde olan bir delilikten” söz etmiştir. Avusturyalı psikiyatrist olan Benedict Agustin Morel (1809-1873) “juvenil demans”diye adlandırdığı genç olgular bildirmiştir. Almanya’da Karl Kahlbaum (1828-1899) katı postür ve mutizmle karakterize bir durum olarak “katatoni” tanımını yapmıştır. Öğrencisi Ewald Hecker de (1843-1909) uygunsuz, saçma manyerizmler, aşırı derecede regresif davranışlar ve anlamsız, saçma düşünmeyle seyreden psikotik tabloları “hebefreni” olarak adlandırmıştır. Psikozların sınıflandırılmasında betimleyici yaklaşım, özellikle Emil Kraepelin ile gelişme göstermiştir. Kraepelin 1898’de demans precox, katatoni, hebefreni ve daha önce paranoid demans diye adlandırdığı durumların aynı hastalık sürecinin alt tipleri olabileceğini ileri sürmüş ve bu durumu ifade etmek için “Dementia Praecox” terimini önermiş ve daha sonra bunu nüks ve remisyonlarla seyreden manik-depresif psikozdan ayırmıştır (15). 1911 yılında ise İsviçre’li bir psikiyatri profesörü olan
Eugen Bleuler “Dementia Praecox” yerine yunanca akıl yarılması anlamına gelen ‘şizofreni’ terimini ilk kez kullanan kişi olmuştur (16). Bu terim ile düşünce, duygu ve davranışlar arasındaki bölünmeyi (schisms) belirtmeye çalışmış, “Dementia Praecox” tanımının kapsamını da eleştirerek, bu durumunun tek bir hastalıktan çok, heterojen bir grup olduğunu belirtmiştir (16). Bleuler, erken başlangıç ve şiddetli yıkımın sadece ağır vakalarda görüldüğünü ve şizofreninin mutlaka yıkımlı bir gidişe sahip olmasının gerekmediğini vurgulamıştır. Bleuler’e göre şizofrenide gerçek patoloji düşünce sürecindeki çağrışım kaybıdır; sanrı ve varsanılar ise bu çağrışım bozukluğuna ikincil olarak ortaya çıkmaktadır (16). Bleuler şizofrenide dört belirtinin temel semptom olduğunu belirtmiştir.
Bunlara ‘Dört A Belirtisi’ adını vermiştir. Bunlar: 1- Autism (otizm)
2- Assosissasyon bozukluğu (düşünce akışı bozuklukları) 3- Affekt Bozukluğu (duygulanım bozuklukları)
4- Ambivalans’tır (16).
1930’larda Kurt Schneider şizofreni için patognomik olarak kabul edilen birincil sıra belirtileri tanımlamıştır. Bunlar; düşünce çekilmesi, düşünce yayılması, düşünce okunması, yorum yapan, tartışan, emir veren işitsel varsanılar, somatik varsanılar, sanrılı algılama, duygu ve davranışların başkalarının etkisi altında olduğu sanrılarıdır (17). ABD’de DSM III’ün 1980’de basılmasıyla birlikte psikiyatride önemli bir değişiklik olmuştur (15). Bu basım, ruhsal hastalıkları betimleyici klinik özelliklerine göre tanımlayıp gruplayarak sınıflama ve tanı koymayı ruhsal işlevselliğe ilişkin kuramlar ve kanıtlanmamış etiyolojik varsayımlara dayandıran önceki çalışmalardan oldukça farklıdır (15). DSM-III ile tanı ölçütleri dışına itilen Bleulerci kavramlar daha ayrıntılı tanımlamalarla araştırma ölçeklerine dönüşerek klinik değerlendirme sürecine geri döndüler ve 1994 yılında yayımlanan Ruhsal Bozuklukların Tanısal ve Sayımsal El Kitabı 4. Baskı (DSM-IV)’sında tanı ölçütleri arasında negatif belirtilere de yer vererek bu dönüşü resmileştirdi (16).
2.1.3. Epidemiyoloji
Şizofreninin toplumsal yaygınlığı; tanı ölçütleri zaman içinde değişmesine rağmen, dünya çapında belirgin farklılıklar göstermemektedir (15). Yaşam boyu prevalansı %0.5 ile %1.5 civarındadır (18).
Coğrafi dağılım olarak tüm dünyada şizofreni, insidans ve prevelans değerleri benzerlik göstermektedir (19).
Şizofreni genellikle 45 yaşın altında ortaya çıkar (20). Başlangıç yaşı erkekler ve kadınlar arasında farklılık göstermektedir. Erkeklerde en sık 20-25 yaşları arasıda, ikinci olarak da 30-35 yaşlarında izlenmekte iken, kadınlarda başlangıç yaşı erkeklere oranla ortalama 5 yıl daha geçtir. Bununla birlikte otuzlu yaşların ortalarına kadar erkeklerde daha sık gözlenirken, 40 yaşından sonra kadın erkek oranı kadınların lehine yükselmektedir (18, 21).
Cinsiyet farklılığı açısından bakıldığında ise erkeklerde %1.02, kadınlarda %1.05 oranında izlenmektedir (22, 23).
Sosyoekonomik açıdan prevelanslar karşılaştırıldığında; sosyoekonomik durumu düşük olanlarda beş kat fazla görüldüğü belirtilmektedir (22, 18).
Şizofreni hastalarının sıklıkla hiç evlenmediği, boşanma ve ayrı yaşama oranlarının ise arttığı gözlenmiştir. Yapılan izlem çalışmaları bekar olmanın erkeklerde 12-50 kat, kadınlarda ise 3-15 kat şizofreni gelişimiyle daha fazla ilişkili olduğunu göstermiştir. Hiç evlenmemiş şizofreni hastalarının premorbid işlevselliğinin daha bozuk olduğu, psikozun daha erken yaşta başladığı ve hastalığın daha kötü bir gidiş gösterdiği izlenmektedir (22, 24).
Ölüm oranı şizofreni hastalarında genel nüfusa göre iki kat yüksektir. Şizofreni hastalarında en önemli ölüm nedenleri intihar, kazalar ve diğer hastalıklardır. Bazı çalışmalar şizofrenik hastaların % 80’ninden fazlasında aynı zamanda bir tıbbi hastalık olduğunu, bunların yarısından fazlasına ise tanı konamadığını bulmuştur (25). Şizofreni tedavisinde kullanılan antipsikotiklerin sebep olduğu metabolik sendrom da yaşam süresini kısaltan önemli bir risk faktörüdür.
2.1.4. Tanı
Şizofreni tanısı için herhangi bir laboratuvar testi bulunmadığından tanı, klinik olarak konmaktadır. Şizofreni tanısını koymak için Amerikan Psikiyatri Birliği (APA) tarafından hazırlanan DSM tanı kriterleri dikkate alınmaktadır. Yakın zamana kadar DSM-IV-TR tanı ölçütleri kullanılırken 2013 yılında Türkçe versiyonu basılan DSM-5 tanı kriterleri kitabının yayımlanmasıyla birlikte bazı yenilikler ve değişiklikler ortaya çıkmıştır. DSM-IV-TR’ye göre şizofreni tanı ölçütleri:
A) Karakteristik semptomlar: Bir aylık bir dönem boyunca (başarıyla tedavi edilmişse daha kısa bir süre), bu zamanın önemli bir kesiminde aşağıdakilerden ikisinin (ya da daha fazlasının) bulunması:
1. Sanrılar 2. Varsanılar
3. Dezorganize konuşma (sık konu dışı sapmalar gösterme) 4. İleri derecede dezorganize ya da katatonik davranış
5. Negatif belirtiler, duygusal küntlük, aloji ya da avolisyon (düşünce içeriğinin yoksullaşması veya istem yokluğu)
Not: Sanrılar bizar ise ya da varsanılar kişinin davranışları veya düşünceleri hakkında sürekli yorum yapmakta olan seslerden ya da iki ya da daha fazla sesin bir birbirleriyle konuşmasından oluşuyorsa, A tanı ölçütünden sadece bir belirtinin olması yeterlidir.
B) Sosyal/mesleki işlev bozukluğu: Hastalık süresinin önemli bir bölümünde kişinin mesleki işlevselliği kişiler arası ilişkileri ya da öz bakımında, hastalığın başlangıcına göre belirgin kötüleşme görülmelidir.
C) Süre: Bu bozukluğun belirtileri en az 6 ay süreyle sürmelidir. Bu 6 aylık sürede, en az bir ay süreyle (başarıyla tedavi edilmişse daha kısa bir süre) A tanı ölçütünün belirtileri olmalıdır.
Bu süre içinde A ölçütü belirtileri bulunmadığı zamanlarda prodromal ya da rezidüel dönemler görülmelidir. Bu bozukluğun belirtileri, prodromal ya da rezidüel dönemlerde, sadece negatif semptomlarla ya da A tanı ölçütünde sıralanan iki ya da daha fazla semptomun daha hafif biçimleriyle (örn. garip inanışlar, olağandışı algısal deneyimler) kendilerini gösterebilir.
D) Şizoaffektif bozukluğun ve duygudurum bozukluğunun dışlanması: Şizoaffektif bozukluk ve psikotik özellikler gösteren duygudurum bozukluğu dışlanmalıdır.
E) Madde kullanımının/genel tıbbi durumun dışlanması: Bozukluk bir maddenin (örn. kötüye kullanılabilen bir ilaç) doğrudan fizyolojik etkilerine ya da genel tıbbi bir duruma bağlı olarak ortaya çıkmamış olmalıdır.
F) Yaygın gelişimsel bozuklukla olan ilişkisi: Otistik Bozukluk ya da diğer bir yaygın gelişimsel bozukluk öyküsü ve en az bir ay süreyle (başarıyla tedavi edilmişse daha kısa bir süre) belirgin sanrı ve varsanılar da varsa şizofreni ek tanısı konabilir (15).
Şizofreni tanısı için iki önemli yenilik DSM-5’te dikkat çekmektedir. İlki, şizofreninin A ölçütünde yapılan değişikliktir. DSM-IV’te A tanı ölçütündeki 5 belirtiden en az ikisinin bulunması şartı bulunmaktaydı, tek bir Schneideryen belirti diğer iki belirtiye eşdeğer sayılırken DSM-5 bu ayrıcalığa son vererek Schneideryen belirtiyi ortadan kaldırmaktadır. Diğer bir deyişle Schneideryen belirti şizofreni için artık patognomonik değildir. İkinci önemli değişiklik ise şizofreni alt tipleriyle ilgilidir. DSM-IV’te yer alan dezorganize, paranoid, ayrışmamış, rezidüel ve katatonik klasik alttipleri DSM-5’te kaldırılmıştır. Buna gerekçe olarak alt tiplerin az kullanılması ve alttiplerin varlığını düşündüren çalışmaların yöntem bakımından zayıf yönleri olması gösterilmiştir. Katatoninin ise bir ek tanımlayıcı olarak, şizofreni ve diğer psikotik bozukluklar bölümünde yer alan tüm klinik tablolarda kullanılması önerilmiştir (26).
2.1.5. Etiyoloji
Şizofreninin tek bir etken nedeniyle değil çok sayıda etkenin bir araya gelmesi ile oluştuğu görüşü giderek yaygınlaşmaktadır. Son yıllarda özellikle gen ve çevre etkileşimi üzerinde durulmaktadır (27). Bu görüşe göre kişilerin şizofreni için genetik bir yatkınlığı olabilir, fakat bu yatkınlığa başka faktörler eklenmedikçe hastalık ortaya çıkmamaktadır. Mutasyon oluşumuna ya da gen ekspresyonunda değişikliğe neden olan doğum komplikasyonları, beslenme gibi biyolojik ve daha az oranda psikolojik etkenleri kapsayan çevresel etkenler hastalığın ortaya çıkmasından sorumlu tutulmaktadır (20). Etiyolojide rol oynayan önemli etkenler şunlardır:
2.1.5.1. Genetik
Şizofreni multifaktöryel kalıtım gösteren kompleks bir hastalıktır. Şizofreni ve şizofreni ile ilişkili bozuklukların şizofreni hastalarının yakınlarında genel topluma nazaran yüksek oranlarda görülmesi genetik etkenlerin rolünü desteklemektedir (3).
Aile, ikiz ve evlat edinme çalışmalarından elde edilen kanıtlar en büyük rolün genetik geçiş olduğunu göstermiştir. Şizofreninin genetik geçişinin Mendel tek gen kalıtım modeline uymaması hastalığın oluşumunda birden çok genin rol oynadığını düşündürmektedir. Aile, ikiz ve evlat edinme çalışmalarından elde edilen genetik epidemiyolojik sonuçlar, şizofreninin genetik ve çevresel etkenlere bağlı olarak gelişen multifaktöryel bir hastalık olmakla beraber şizofrenide poligenik kalıtımın varlığını da göstermiştir (28, 29). Monozigot ikizlerde hastalık konkordansı % 33-78 dizigot ikizlerde ise % 8-28 arasındadır. Hastaların birinci dereceden akrabalarında şizofreni gelişme riski, normal kişilerin akrabalarına göre en az beş kat daha yüksek bulunmuştur. Ebeveynlerden her ikisinin de şizofreni hastalığına sahip olması durumunda, çocuklarda şizofreni gelişme riski % 40 daha yüksektir. Ayrı olarak yetiştirilen 12 çift monozigotikizin eş hastalanma oranının %58 olarak bulunmuş olması kalıtımın etkisini gösteren diğer bir kanıttır (30). Bu bulgular şizofrenide genetik etkenlerin etkisini %80’e kadar çıkarmaktadır (31). Alfa-7- nikotinik reseptör, DISC 1, GRM 3, dysbindin, COMT, NRG 1, RGS 4 ve G 72 genleri şizofreni için özgül aday genler olarak tanımlanmaktadır (32).
2.1.5.2. Çevresel Etkenler
Çevresel etkenler gebe kalma, gebelik, doğum ve gelişim süresince maruz kalınan biyolojik, fiziksel ve psikososyal etkenleri içermektedir. Şizofreninin, güçlü bir genetik komponenti olduğu ve hastalığın nörogelişimsel bir patolojiden kaynaklandığı hipotezi, genlerin embriyonik nörogelişimi kontrol ettiği, fakat çevresel etkenlerin genotiple etkileşip nöropatoloji ve bilişsel defektlerle sonuçlandığı şeklinde açıklanabilir (33).
2.1.5.3. Perinatal Komplikasyonlar
Prenatal ve perinatal komplikasyonlar (obstetrik komplikasyonlar) şizofreni tanılı hastaların öykülerinde sağlıklı kontrollere ve hastaların sağlıklı kardeşlerine göre daha fazla bildirilmiştir ve bu nedenle bir risk etkeni olarak değerlendirilmektedir (34, 35). Kanama, diyabet, Rh uyuşmazlığı, preeklampsi gibi gebelik komplikasyonları, düşük doğum ağırlığı, baş çevresinin kısa olması, konjenital malformasyonlar gibi fetal gelişim bozuklukları ve son olarak doğum komplikasyonları (rahim atonisi, asfiksi, acil sezeryan uygulanması v.b gibi) etkenlerin şizofreni ile ilişkili olduğu gösterilmiştir (20). Ayrıca annede gebelik döneminde influenza, rubella enfeksiyonunun, malnutrisyon, diabetes mellitus ve sigara içme öyküsünün çocukta şizofreni riskini arttırdığı belirtilmiştir. İleri baba yaşı da bazı araştırmacılar tarafından risk etkenleri arasında sayılmıştır ve bunun germ hücrelerinde oluşan “de novo” mutasyonlarla ilişkili olabileceği düşünülmüştür (36). Doğum ve gebelik komplikasyonları şizofrenide ailesel beyin ventriküler genişleme riskini öngörebilme ile ilişkili bulunmuştur (33). Doğum sırasında asfiksi öyküsünün şizofreni riskini artırdığı, doğum sırasında Apgar skorunun 0-3 arasında olmasının ise özellikle negatif belirtilerin belirgin olduğu şizofreni ile ilişkili olduğu gösterilmiştir (37, 38). Fetal hipoksinin hastalarda ve kardeşlerinde kortekste iki taraflı olarak gri maddede azalma ve beyin omurilik sıvısında (BOS) artmayı yordadığı, bunun en çok temporal lobda belirgin olduğu gösterilmiştir (39) .
Obstetrik komplikasyon öyküsü olan hastalarda hastalık başlangıç yaşı daha erken olmakta; komplikasyon miktarı arttıkça bu yaş daha da erkene kaymaktadır (40). Ayrıca bu hastalarda daha kronik bir seyir görülmektedir ve negatif belirtiler daha belirgin olmaktadır (39).
Maternal ürogenital enfeksiyonlara maruz kalmanın konjenital santral sinir sistemi anomalileri için bir risk faktörü olup şizofreni ile ilişkili olduğu gösterilmiştir (41). Değişik ülkelerde yapılan epidemiyolojik çalışmaların büyük bir kısmı gebelik sırasında maternal influenza maruziyetinin şizofreni gelişimi ile ilişkili olduğunu göstermiştir (42). Anne karnında viral ve bakteriyel enfeksiyonlara maruz kalmanın bu enfeksiyonlara cevap olarak oluşan sitokinlerin salınımı ve ateş oluşumu ile beyin gelişimini etkilediği ve şizofreni patofizyolojisinde rol oynadığı düşünülmektedir (43) .
2.1.5.4. Doğum Mevsimi
Yapılan çalışmalarda şizofreni tanısı almış kişilerin daha çok kış veya ilkbahar aylarında doğmuş oldukları gösterilmiştir (20). Bunun nedeni olarak ise yılın bu dönemine özgü hava şartları, enfeksiyonlar, beslenme, ağır metaller gibi dış materyaller, maternal hormonlar ve doğum sonrası bebeğin gelişimini etkileyen faktörler sorumlu tutulmuştur (44). Kış aylarında doğmuş olmanın virüs epidemileri ile sık karşılaşma riskini artırdığı, geçirilmiş enfeksiyonların hastalığı başlatacak şekilde beyin dokularını enfekte etmesi ile veya maruz kalınan enfeksiyonlara karşı oluşan immün cevabın sonucu olarak meydana gelen beyin hasarının süregen bir enfeksiyon olmadan zamanla şizofreni gelişimine neden olduğu düşünülmektedir (27).
2.1.5.5. Sosyal Etkenler
Düşük sosyoekonomik düzeyin şizofreni ile ilişkili olduğu bulunmuştur. Sosyoekonomik düzeyin düşük olmasının stresli yaşam olayları, enfeksiyon, doğum öncesi yetersiz bakım ile şizofreniye yatkınlık oluşturduğu ileri sürülmüştür. Diğer bir görüşe göre ise şizofreninin sosyal ve iş hayatını olumsuz olarak etkileyerek bu hastaların daha alt sosyoekonomik seviyelere kaymalarına neden olduğu kabul edilmektedir (45).
Stres yatkınlık kuramı şizofreni için nörodinamik bir modeldir (16). Bu modele göre; özel bir yatkınlığı bulunan bireyin stresli bir çevresel etkiyle karşılaşması üzerine şizofreni belirtileri gelişmektedir. Yatkınlığın ya da stresin biyolojik veya çevresel olabileceği ya da her ikisinin bir arada bulunabileceği; biyolojik temelin ilaç kötüye kullanımı, psikososyal stres ve travma gibi epigenetik faktörlerle de şekillenebileceği öne sürülmektedir (27, 46). Şizofreniye özgü bir yaşam olayı tariflenememekte ancak hastalığın nükslerinden önceki sürelerde ve akut şizofreni belirtilerinin başlamasından önce kişinin yaşadığı ağır stresli yaşam olaylarının varlığından bahsedilmektir (47). Göç etmiş olmak, esrar kullanımı, sosyal desteğin azlığı, kentleşme ve evlenmemiş olmak şizofreni riskini artıran çevresel etkenler olarak düşünülmektedir (20, 48, 49).
2.1.6. Nörogelişimsel ve Nörodejeneratif Varsayım
Bu varsayıma göre etiyolojik faktörler hastalığın başlamasından çok önce normal nöronal gelişimi etkilemekte ve belirli nöronlar ve/veya nöronal devrelerin hasarlanması sonucu hastalık ortaya çıkmaktadır. Hasar gören nöronların hemen değil de bir süre sonra hastalığa yol açmaları şizofreniyi otizm, frajil X sendromu veya Down sendromu gibi diğer nörogelişimsel hastalıklardan farklı kılmaktadır (16).
Nörogelişimsel süreçteki anormalliklerin belli bir latent dönemden sonra, ergenlik ya da genç erişkinlik dönemlerinde dopamine aşırı duyarlılık gelişmesi, prefrontal kortekste bozulmuş dopamin işlevinin subkortikal dopamin aktivasyonunu arttırması gibi patolojik olayları harekete geçirerek şizofreninin ortaya çıkmasına yol açabileceği düşünülmektedir (22, 50). Aynı zamanda anormal nöronal olgunlaşmanın (nöronal ve glial hücre göçü, dendritik ve aksonal dallanma ve budanma, programlı hücre ölümü) veya stres, travma, enfeksiyon ve madde kullanımı gibi diğer nedenlerin hastalığın başlamasında rol alabileceği düşünülmektedir (16). Çeşitli hayvan modellerinde beyin gelişimi sırasında oluşturulan değişikliklerin erişkin hayvanda psikozla ilişkili olduğu kabul edilen bozukluklara yol açtığı gösterilmiştir (51). Antioksidan mekanizmaların yetersizliği ve membran metabolizma bozukluklarının da nöronal yıkımda rol oynadığı düşünülmektedir (16).
2.1.7. Şizofreni ve İnflamasyon
İmmün sistemin şizofreni patogenezindeki rolü henüz tam olarak netlik kazanmamıştır. Son zamanlarda şizofrenide inflamatuar cevabın aktive olduğu öne sürülmüş ve inflamasyonun birçok şizofreni hastasında belirlenen otoimmün hastalıklarla ilişkili olabileceği söylenmiştir. Şizofreni, mitojen uyarılı lenfosit proliferasyonu, total T ve T yardımcı hücre sayısında artış, serumda anti-beyin antikorların bulunması gibi çeşitli immün sistem anormalikleri ile ilişkili bulunmuştur. Sitokinlerin nöropsikiyatrik hastalıklardaki serum seviyeleri ve in vitro üretimleriyle ilgili çok sayıda bildirimler, bu moleküllerin bu tip hastalıkların patogenezinde rol oynayabileceği fikrini gündeme getirmiştir (52). Şizofreni hastalarının periferal kan ve serebrospinal sıvılarında bulunan anormal seviyedeki proinflamatuar sitokinleri ve onların reseptörleri bu hastalığın patogenezinde immün
sistemde aktivasyonun olabileceğini düşündürmektedir (53). Birçok infeksiyon ajanının şizofreni riskini arttırdığı gösterilmiştir. Fakat henüz hangi infeksiyon ajanlarının hastalığa neden olduğu ya da psikoza ve diğer şizofreni semptomlarına nasıl yol açtığı belirlenememiştir. Sitokemokin sistemi ve onların reseptörlerinin merkezi sinir sistemi ile immün sistem arasındaki karşılıklı iletişimi sağlayan önemli bir sistemi kontrol ettikleri söylenmiştir (54). Birçok çalışmada, kemokin ve onların reseptörlerinin ekspresyonunun Multiple Skleroz, Alzheimer ve Parkinson gibi nöroinflamatuar hastalıklarda artmış olduğu tespit edilmiştir (55, 56). Bu bulgular kemokinlerin, lökositlerin inflamasyon ve gelişim sırasında merkezi sinir sistemine geçişini kontrol etme yeteneğine sahip olduklarını göstermiştir ve hastalık aktivitesini gösteren biyobelirteçler olarak kullanılabileceği fikri ortaya atılmıştır.
Şizofreninin patofizyolojisinde inflamatuar hipotezi destekleyen çalışmalarda; çocukluk çağında geçirilmiş SSS enfeksiyonlarında şizofreni riskinin beş kata kadar artmış olduğu görülmektedir. Hastalarda inflamatuar mediatör olan PGE2’ nin artmış serum düzeyi ve COX aktivitesinin artmış olduğu görülmektedir. Şizofreni hastalarının serum, plazma, BOS ve postmortem beyin dokularında çeşitli pro-inflamatuar sitokin seviyelerinin artmış bulunması, anti-pro-inflamatuar sitokinlerin (PGJ2 gibi) azalmış bulunması inflamasyonun hastalığın etiyolojisindeki rolüne dikkati çekmektedir. Ayrıca bazı antipsikotiklerin anti-sitokin etkileri olduğu gösterilmiştir. PET çalışmalarında hastalığın başlangıcının ilk beş yılında olan hastaların SSS’de gösterilmiş aktive olmuş mikroglial hücrelerin varlığı ve bu hücrelerin varlığının postmortem şizofreni hastalarında da gösterilmiş olması, şizofreni ve inflamasyonun ilişkisini düşündüren diğer bulgulardır (57, 58).
Şizofreni ve inflamasyonun ilişkisinden yola çıkarak non-steroid anti inflamatuar ilaçların (selokoksib, asetilsalisilik asit vb) antipsikotiklere yardımcı olarak kullanıldığı birkaç randomize klinik çalışma bulunmaktadır. Ancak bu çalışmalarda klinik olarak stabil olan ve relaps ile başvuran hasta ayrımı yapılmadığı için sonuçların yorumu karmaşık hale gelmektedir (58).
2.1.8. Nörotransmitter Sistemleri 2.1.8.1. Dopamin
Dopaminerjik sistem aktivitesini arttıran amfetamin, kokain, L-dopa ve metilfenidat gibi ilaçların bazı yönlerden şizofreniye benzer paranoid psikoz yaratabilmesi ve postsinaptik dopamin reseptörlerini bloke eden ilaçların şizofreni belirtilerini azaltabilmesi şizofrenide dopamin hipotezinin temelini oluşturmaktadır (22). Şizofreni hastalarında kortikal alanlarda dopamin azalması, subkortikal alanlarda ise dopamin artışından söz edilmektedir (22). Pozitif belirtilerden ventral tegmental alanlardan limbik sisteme uzanan mezolimbik yolaktaki dopaminerjik artış, negatif ve bilişsel belirtilerden ise ventral tegmental alandan prefrontal kortekse uzanan mezokortikal yolaktaki dopaminerjik yetersizlik sorumlu tutulmuştur (20, 22, 50, 59).
2.1.8.2. Serotonin
Serotonerjik halusinojenlerin algı bozuklukları, varsanılar, dikkatte azalma, duygudurum labilitesi ve formal düşünce bozukluğuna yol açması serotoninin şizofreni patofizyolojisindeki rolüne dikkat çekmektedir (45). Ayrıca serotonerjik sistemin dopaminerjik sistem üzerinde inhibitör rolü de bulunmaktadır (60). Serotonin 5- HT1A reseptörleri otoreseptördür ve fonksiyonları Gαi proteinleri aracılığıyla düzenlenir (60). Şizofrenide Gαi protein düzeylerinin düştüğü ve 5-HT1A reseptörlerinin bu etkiyi kompanse etmek üzere upregüle olduğu düşünülmektedir (60). Buradan hareketle 5- HT1A reseptör antagonistlerinin şizofreninin negatif ve bilişsel belirtilerini iyileştirdiği düşünülmektedir (60). SDA ilaçların daha az yan etki ve artmış tedavi edici etkilerinin olması, serotoninin 5-HT2A reseptöründeki antagonizma ile ilişkilendirilmiş ve şizofrenide serotonin ve dopamin sistemleri arasındaki etkileşimde bir bozukluk olduğu düşünülmüştür (22, 50).
2.1.8.3. Glutamat
Glutamatın N-metil D-aspartat (NMDA) reseptörünü bloke ederek etki gösteren fensiklidinin şizofreni benzeri klinik tabloya yol açması, glutamat sisteminin şizofrenideki rolüne dikkat çekmektedir. Çalışmalarda glutamaterjik
disfonksiyon ve özellikle NMDA reseptör aracılı nöroiletim üzerinde durulmaktadır (20, 22, 50, 61). Postmortem çalışmalarda, şizofreni hastalarında pre- ve postsinaptik glutamaterjik değişkenlerde anormallikler olduğu görülmüştür. Frontal kortikal alanlarda glutamat reseptörlerinde artış, prefrontal ve hipokampal bölgelerde glutamat etkinliğinde azalma, kortikal glutamat salıverilmesinde azalma, geri alımında ise artış olduğu gözlenmiştir (62).
2.1.8.4. Gamma-aminobütirik Asit (GABA)
Şizofrenide GABA azalmasının dopaminerjik hiperfonksiyona neden olması, prefrontal korteksteki GABA değişikliklerinin şizofreni etiyolojisinde rolü olduğunu düşündürmektedir. Şizofreni hastalarında prefrontal korteks GABA’erjik reseptör artışı GABA miktarındaki azalmayı kompanse etmeye çalışır (18). Şizofrenide kortikal GABA’erjik internöronlarda azalma, prefrontal kortekste GABA-A reseptör yoğunluğunda artma, hipokampusta GABA geri alım bölgelerinde ise azalma görülmüştür. GABA sentezinden sorumlu olan glutamik asit dekarboksilaz enziminin mRNA’sında da azalma tespit edilmiştir (63).
2.1.8.5. Noradrenalin
Noradrenalinin diğer nörotransmitter sistemleriyle birlikte şizofrenide rol aldığı düşünülmektedir. Şizofreni hastalarının bir kısmında özellikle paranoid belirtilerin baskın olduğu hastalarda beyin omurilik sıvısında noradrenalin düzeyinin yüksek olduğu görülmüştür (22, 50). Noradrenerjik sistemdeki bozukluğun şizofreni hastalarında sık relapsa zemin hazırladığı görüşü de bildirilmektedir (64).
2.1.9. Beyin Görüntüleme Çalışmaları
Şizofrenide en sık bildirilen nöroanatomik bulgu lateral ve üçüncü ventriküllerde genişlemedir. Buna ek olarak beyin hacminde ve kortikal gri maddede genel bir azalma da gözlenmektedir. Şizofreni hastalarında sağlıklı kontrollere göre frontal loblarda, amigdala, hipokampus, parahipokampus, talamus, medyal temporal lob, singulat girus ve üst temporal loblarda hacim azalması tespit edilmiştir (65). Ventriküler genişleme ve beyin hacmindeki azalma, yeni tanı konulan hastalarda, hastalanmamış ancak risk taşıyan akrabalarda da görülmektedir ve hastalığın kronik
süreci veya uygulanan tedavi ile açıklanamamaktadır (66), (67). Bazı çalışmalarda üst temporal girus hacmindeki azalmanın varsanılar ve elektrofizyolojik değişikliklerle, orta frontal korteks hacim azalmasının ise negatif belirtilerle ilişkili olduğu bildirilmiştir (68, 69).
2.1.10. Nöropatoloji Bulguları
Postmortem çalışmalarda, şizofreni hastalarında patolojik değişikliklerin en sık prefrontal korteks, entorinal korteks, hipokampus ve talamusta oluştuğu gösterilmiştir. Kortikal ve hipokampal nöronlarda küçülme, hipokampusta sinaptik ve dendritik belirteçlerde azalma ve entorinal kortekste displazi, prefrontal korteks ile bağlantılı olan dorsal talamusta ise nöron sayısında azalma en çok bilinen patolojik inceleme bulgularıdır. Frontal kortekste beyaz maddenin yüzeyel katmanlarında azalmış, derin katmanlarında artmış hücre yoğunluğu olduğu gözlenmiştir. Nöropatoloji çalışmalarının çoğunda, şizofreni hastalarının beyinlerinde gliozis olmadığı tespit edilmiştir. Bu durum şizofrenide nörodejeneratif değil, nörogelişimsel bir sürecin rol aldığının kanıtı olarak yorumlanmaktadır (70).
2.1.11. Şizofreni Tedavisi
Şizofreni hastalarında tedaviye uyum en ciddi sorunlardan birisidir. Hastaların yarısının ilk tedavilerinden sonraki bir yıl içerisinde ilaç tedavisini bıraktıkları bilinmektedir. İlk tedaviden sonraki 2-5 yıl içerisinde de hastaların %80’inde hastalık yinelemektedir. Hastanın bireysel tedavisi için optimum antipsikotik seçimi, etkinlik ve tolerabilite açısından en uygun kombinasyonun değerlendirilmesini gerektirir. Bununla beraber atipik antipsikotik ilaçların birbirlerine göre etkinlikleri ve spesifik semptomlar üzerindeki etkinlikleri henüz belirgin netlik kazanmamıştır (71). Tüm hayat sürecine bakıldığında, hastalarda iyileşme düzeyleri değişkenlik gösterir. Bazı hastalarda ilk dönemden ölüme kadar ciddi psikotik bulgular devam ederken, bazılarında tam iyileşme ile sonlanan tek dönem olur. Bulgular için tipik gidiş belirgin psikozdan sonraki ilk 5 -10 yıl içinde en ağır seyretmesi ve sonraları kademeli iyileşmeler göstermesidir. Ancak, yalnız psikozun iyileşmesi tek iyileşme biçimi değildir, şizofrenide teorik olarak mevcut
başka problemlerin (sosyal ve mesleki işlevsellik, yakın ilişkiler, bağımsız yaşama gibi) iyileşmesi de söz konusudur (13).
2.2. Atipik Antipsikotik İlaçlarla Tedavi
Atipik antipsikotik ilaçların psikotik semptomların tedavisinde tipik antipsikotik ilaçlar kadar etkili oldukları; negatif, kognitif ve depresif semptomlar üzerinde ise daha olumlu etkilerinin olduğu bildirilmiştir (71).
Bütün atipik antipsikotik ilaçlar şizofreni hastalarında görülen pozitif semptomların tedavisinde eş etkinlik göstermektedir, bununla beraber bu ilaçların negatif semptomlar, kognitif ve duygudurum semptomları üzerindeki etkilerinin ve yan etki profillerinin birbirinden farklı olduğu bilinmektedir (72).
Atipik antipsikotik ilaçlar daha az parkinson benzeri semptomlara (bradikinezi, dişli çark rijiditesi, akinezi, akatizi, kas katılığı ve akut distonik reaksiyon) neden olurlar ve tardif diskinezi için daha az risk taşımaktadırlar (73).Ekstrapiramidal semptomların şizofreni hastalarının tedaviye uyumunda belirgin olumsuz etkilerinin olduğu bilinmektedir (74). Akinezi, bradikinezi, rijidite ve kas katılığının yüz ifadesini, mimikleri, vokal tonlamayı ve afektif yanıtı azaltarak ikincil negatif semptomlara neden olduğu bildirilmiştir (75). Tardif diskinezi gelişme riskinin ekstrapiramidal semptomların gelişimi ile arttığı yönünde görüşler de mevcuttur (76).
Atipik antipsikotik ilaç kullanımıyla azalan EPS riskinin olumlu sonuçları Jibson ve Tandon (1998) tarafından 5 madde de özetlenmiştir: I). İlaç uyumunun artması, II). Motor yan etkilerde azalma, III). Disforinin azalması, IV). Tardif diskinezi riskinin ve V). Negatif ve kognitif semptomların azalması (77).
2.2.1. Klozapin
Klozapin, ekstrapiramidal yan etkiye ya hiç yol açmayan, ya da çok az yol açan, tardif diskineziye neden olmayan ve prolaktin düzeyini yükseltmeyen ilk antipsikotiktir. Bu nedenle atipik antipsikotiklerin prototipi olarak kabul edilmektedir. Klozapinin en önemli yan etkisi hastaların % 0.5-2’sinde görülebilen, hayatı tehdit eden ve bazen ölümle sonuçlanan agranülositozdur. Klozapin pankreatik β hücrelerinde hasar yaparak diyabete yol açabilir (78). Klozapin özellikle
yüksek dozlarda epileptik nöbet riskini arttırmaktadır. Siyalore ve ağır sedasyonun yanısıra klozapinin tüm antipsikotikler arasında en fazla kilo aldıran ilaç olduğu bildirilmiştir (79).
2.2.2. Olanzapin
Klozapinin kimyasal bir türevidir. Klozapin gibi olanzapinin de ciddi kilo alımına sebep olduğu bilinmektedir. Bir yıl ilaç kullanan hastalarda 11-12 kg alımı bildirilmiştir. Yan etkileri arasında kabızlık ve ağız kuruluğu sıktır. Olanzapine bağlı akut hemorajik pankreatit bildirilmiştir. Hiperglisemi yapma potansiyeli vardır. Diyabetik ketoasidoza sebep olabilir, trigliseridleri yükseltebilir. Kilo alımı, açlık kan şekeri ve trigliserid takipleri yapılmalıdır. Düşük dozlarda antidepresan özelliği vardır (80, 81).
2.2.3. Risperidon
Bir benzizoksazol olan risperidon güçlü bir 5-HT2A antagonistidir. Risperidon düşük dozlarda atipik özellik taşır, ancak yüksek dozlarda ekstrapiramidal semptomlara yol açabildiğinden daha tipik niteliktedir. Prolaktini yükseltir. Kilo artışı, EPS, sersemlik, hipotansiyon, somnolans ve bulantı gibi yan etkileri vardır; antikolinerjik etkileri yoktur (82).
2.2.4. Amisülpirid
Düşük dozlarda dopaminerjik iletimi arttırıp şizofreninin negatif belirtileri üzerine etkili olduğu bildirilen amisülpiridin yüksek doz uygulamasında ise pozitif belirtiler üzerine etkilidir. Antikolinerjik etkinliği olmadığı için kardiyovasküler sistemi etkilemez ya da etkisi minimaldir. Limbik sistem seçiciliği sebebiyle EPS riski düşüktür. Prolaktin düzeyini arttırır. Baş ağrısı, cinsel işlev bozukluğu, somnolans, hiperkinezi, ajitasyon, anksiyete, insomni, tremor ve uykusuzluk diğer yan etkileridir (83).
2.2.5. Sülpirid
Sülpirid düşük potensli nöroleptiklere benzer. Kan-beyin bariyerini az geçtiğinden yüksek dozlarda verilmesi gerekmektedir. Selektif reseptör etkinliği
sebebiyle çok az otonomik ve kardiyovasküler sistem yan etkisi vardır. Ancak galaktore ve amenore gibi hormonal yan etkileri sıktır (83).
2.2.6. Ketiapin
Pulsatil dopamin salınımına sebep olan ketiapin prolaktin artışına sebep olmaz. EPS yapma potansiyeli oldukça azdır. Minimal antikolinerjik etkisi vardır. Diğerlerine göre cinsel işlev bozukluğu ve kilo alımı daha azdır. Sedasyon, somnolans, baş dönmesi, ağız kuruluğu ve kabızlık en önde gelen yan etkileridir (52).
2.2.7. Aripiprazol
Bir parsiyel D2 reseptör agonisti olan aripiprazol 5-HT1A ve 5-HT2A reseptörleri üzerinde sırasıyla parsiyel agonizma ve parsiyel antagonizma özelliği gösterir. Yan etkileri anksiyete, akatizi, insomni, somnolans, baş ağrısı, bulantı ve kusmadır (84). α-1 adrenerjik ve muskarinik reseptörlere afinitesi düşüktür bu nedenle kardiyovasküler yan etkiler nadirdir, fakat yaşlı hastalarda klinik belirti vermeyen ortostatik hipotansiyon bildirilmiştir (85).
2.2.8. Ziprasidon
EPS bulgularına pek neden olmaması ve prolaktin düzeyini ya hiç artırmaması ya da çok az artırması açısından atipiktir. Ziprasidon 5-HT1D antagonizması, 5-HT1A agonizması, serotonin ve noradrenalin gerialımı inhibisyonu yapan tek atipik antipsikotik olarak bilinmektedir. Atipik antipsikotik ilaçlardan başlıca farkı ise, 5-HT2C reseptörlerini antagonize ettiği halde, belki de antihistaminik özellikleri bulunmadığı için kilo artışına hemen hiç yol açmamasıdır. Ziprasidonun anksiyolitik ve antidepresan etkinlik gösterebildiği, pozitif semptomlar üzerindeki etkisinin negatif semptomlara göre daha fazla olduğu bildirilmiştir. QTc uzamasına neden olabilen ziprasidonun kullanımıyla sedasyon, ağız kuruluğu, bulantı, deri döküntüleri ve yüksek dozlarda EPS gelişimi görülebilir (86).
2.2.9. Sertindol
Özellikle mezolimbik sistemdeki dopamin (D2) reseptörleri üzerinde ve santral sinir sisteminde serotonin 5-HT2A, 2C ve α-1 adrenoreseptörlere yüksek afinitesi olduğu ve inhibisyon yaptığı in vitro çalışmalarda gösterilmiştir. Sertindolün iyi bilinen yan etkileri nazal konjesyon, ejekülat miktarında azalma ve QTc aralığında uzamadır (87).
2.3. Şizofreni ve Dürtüsellik
Dürtüsellik; önceden düşünmeksizin veya bilinçli olarak karar almaksızın hızlı eyleme geçme, yeterince düşünmeden davranma ve benzer yetenek ve bilgiye sahip kişilerden daha az düşünerek eyleme geçme eğilimi olarak tanımlanır (88).
Şizofreni hastalarında dürtüsellik, belirti şiddeti fazla olan ve bilişsel yıkımı olanlarda sorunlara yol açabilir (89). Şizofreni hastaları ve sağlıklı erişkinlerde dürtüsellik bilişsel açıdan ve davranışsal sonuçları açısından farklı seyreder (90). Şizofreni hastalarında saldırganlık ve dürtüsellik, hastalar ve yaşadığı sosyal çevre için büyük problemlere yol açmaktadır.
Şizofreni hastalarında dürtüselliğin plazma 5-HIAA (hidroksi indolasetik asit) ve plazma serotonin değerleriyle ilişkisini açıklamak için yapılan çalışmalarda, dürtüselliğin tedavisinde tipik antipsikotiklerle klozapin karşılaştırılmış ve klozapin ile tedavide daha başarılı sonuçlar alınmıştır. Tipik antipsikotik alan grupta serotonin düzeyinin klozapinle tedavi edilen hastalardan ve kontrol grubundan daha yüksek olduğu belirlenmiştir (90).
1980’li yıllarda uzman görüşleri şizofreni ve diğer psikozlu bireylerde şiddet açısından artmış bir risk bulunmadığını öne sürmekteydiler (91). Ancak son 20 yılda geniş örneklemlere dayanan çalışmaların yayınlanmaya başlamasıyla birlikte şizofreni ve diğer psikozlar ile şiddet arasında orta düzeyde bir ilişki olduğu düşünülmeye başlanmıştır (92). Bu görüş ruh sağlığı alanındaki birçok klinisyen tarafından paylaşılmamaktadır (93). Bir çalışmada Şizofreni hastalarında dürtüsellik ve saldırganlık ölçeklerinde kontrollere göre daha yüksek puanlar bulunmuştur (94).
Onbeş yıl boyunca polis kayıtlarından takip edilen 644 şizofreni tanılı hasta, genel populasyona oranla dört kat daha fazla şiddet davranışı sergilemiştir (95). Farklı epidemiyolojik çalışmalarda şizofreni tanılı hastalarda şiddet davranışı
oranları farklı bildirilse de, genel populasyon ile karşılaştırıldığında bu grupta daha yüksek risk her zaman izlenmektedir (96).
18.423 şizofreni tanılı bireyde şiddet riskinin incelendiği 20 çalışmanın meta analizi sonucu genel populasyona göre şizofreni tanılı hastalarda istatistiksel olarak anlamlılık gösteren artmış şiddet davranışı izlenmiştir. Madde eş tanılı grupta bu oranın daha yüksek olduğu görülmüştür (97). Bir çalışmada şizofreni grubunda düşmanlık alt ölçeğinde anlamlı olarak artış gösterilmiştir (98).
2.4. Şizofreni ve Uyku Bozukluğu
Uyku bozuklukları şizofrenide yaygın görülen bir sorun olup, genellikle hastalığın alevlendiği dönemde klinik tablonun önemli bir parçasını oluşturur. Hastalarda klinik tablonun remisyona girdiği dönemde bile, uyku saatlerindeki düzensizlik nedeniyle uyku-uyanıklık düzeninde bozulma veya insomni şeklinde uyku bozukluğu devam etmektedir (99).
Uyku araştırmaları; uykunun yapısını, uyku dönemlerindeki değişmeleri makro ve mikro düzeyde analiz etme olanağı vermektedir. Bu araştırmalar şizofrenide altta yatan patolojileri ortaya koymada, uyku fizyopatolojisi yönünden, farklı bir bakış açısı sunmaktadır (100).
Bugüne kadar şizofreninin fizyopatolojisini anlamaya yönelik uyku çalışmalarında özgün bir uyku yapısı tanımlanamamıştır. En tutarlı polisomnografi bulguları, azalmış toplam uyku süresi (101, 102), uzamış uyku latensi (103, 104) ve düşük uyku etkinliği (105, 106) gibi uykuya dalma ve uykuyu sürdürmeyle ilgili değişmelerdir.
Bazı çalışmalarda şizofreni hastalarının sağlıklı bireylere göre daha kötü uyku kalitesine sahip olduğu gösterilmiştir (107, 108, 109). Bir çalışmada psikotik semptomların şiddetine bağlı olarak şizofreni hastalarının %30-80'inde uyku bozukluğu olduğu belirtilmiştir (110).
3. GEREÇ VE YÖNTEM
3.1. Örneklem
Dicle Üniversitesi Tıp Fakültesi Eğitim ve Araştırma Hastanesi Psikiyatri Anabilim Dalı’na ayaktan veya yatarak başvuran 18-65 yaşları arasında DSM-IV TR ölçütlerine göre şizofreni tanılı 80 hasta ve 80 sağlıklı kontrol grubu çalışmaya alındı. Hastalar ve sağlıklı kontrol olguları aydınlatılmış onamları alındıktan sonra çalışmaya dahil edilmişlerdir. Etik kurul onayı alındıktan sonra çalışmaya başlandı.
3.2. Araştırmaya Dahil Edilme Ölçütleri
Dicle Üniversitesi Tıp Fakültesi Eğitim ve Araştırma Hastanesi Psikiyatri Anabilim Dalı’na başvuran DSM-IV ölçütlerine göre şizofreni tanısı almış 18–65 yaş arası 80 hasta ve 80 sağlıklı gönüllü (kontrol grubu) üzerinde yapılmıştır. Kontrol grubu olarak çalışmaya alınan sağlıklı gönüllülere, gönüllü olur formu okutularak, onayı istendikten sonra elde edilen veriler çalışmaya dahil edilmiştir.
3.3. Araştırmaya Dahil Edilmeme (Hariç Bırakılma) Ölçütleri
Morbit obezite, diyabet ya da diğer endokrinopatiler gibi ağır tıbbi rahatsızlığı olan hastalar, gebeler, orta ve ağır derecede zeka geriliği olanlar, alkol ve madde bağımlısı olanlar, ağır kafa travma öyküsü olanlar, demans, parkinson hastalığı, dejeneratif hastalıklar, multipl skleroz gibi nörolojik hastalığı olanlar, yarı yapılandırılmış görüşme ile belirlenen şizofreni dışındaki diğer psikiyatrik hastalığı olanlar çalışmaya alınmamıştır.
3.4. Veri Toplama Araçları
3.4.1. Sosyodemografik Veri Formu
Hastaların hastalıkları ile ilgili bilgilerini ve sosyodemografik özelliklerini elde etme amacıyla araştırmacı tarafından oluşturulmuş formdur.
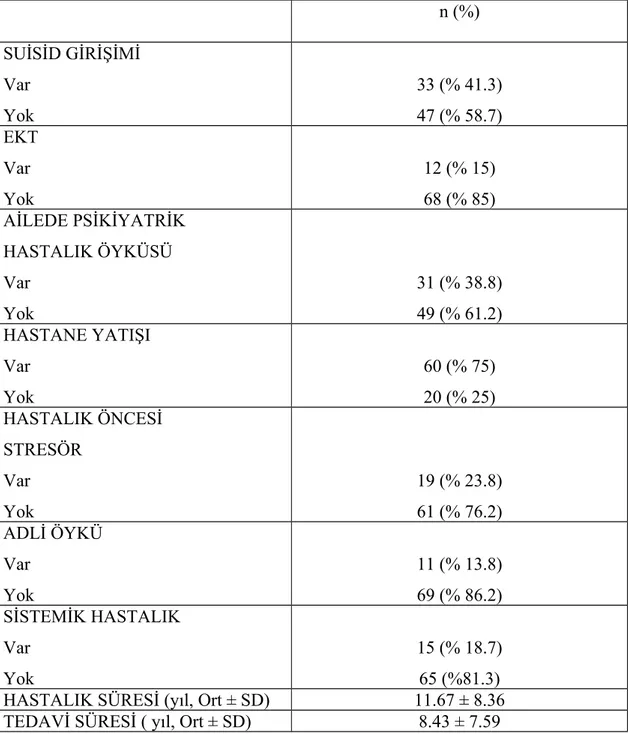
İçeriğinde; cinsiyet, yaş, medeni hal, eğitim durumu, çalışma durumu, yaşadığı yer, hastalığın başlama yaşı, hastalığın süresi, sigara ve çay içme, alkol madde kullanımı, boy-kilo durumu, kullandığı ilaçlar, hastaneye yatış, ailede hastalık öyküsü, adli öykü, varsa özkıyım girişimleri yer almaktadır.
3.4.2. Klinik Global İzlenim Ölçeği (CGI)
Klinik Global İzlenim Ölçeği, her yaşta tüm psikiyatrik bozuklukların klinik araştırma amaçlı olarak seyrini değerlendirmek amacıyla geliştirilmiştir (111). Hastalığın şiddetinin ya da hastalık belirtilerindeki düzelmenin genel olarak değerlendirildiği 3 itemli bir ölçektir. Yarı yapılandırılmış bir ölçek olup görüşme sırasında doldurulur. İlk iki item (hastalığın şiddeti ve genel düzelme) yedili, son item(etkinlik endeksi) ise dörtlü likert tipindedir. Görüşmeci, hastalıkla ilgili genel tecrübesine dayanarak, hastalığın şiddetini 0 (hasta değil) ile 7 (en ağır hastalardan) arasında derecelendirir. 1-normal, hasta değil, 2- sınırda hasta, 3- hafif derecede hasta, 4- orta derecede hasta, 5- belirgin derecede hasta, 6- ileri derecede hasta, 7- en ileri derecede hasta.
3.4.3. Pozitif ve Negatif Sendrom Ölçeği (PANSS)
PANSS; Kay ve arkadaşları tarafından 1987 yılında geliştirilmiştir. 1999 yılında Kostakoğlu ve arkadaşları tarafından Türkçe’ye uyarlanmıştır. Pozitif belirtiler, negatif belirtiler ve genel psikopatoloji ölçeği olmak üzere üç alt ölçekten oluşur. Pozitif ve negatif belirtilere ek olarak bedensel kaygı, anksiyete, suçluluk duyguları, gerginlik ve manyerizm, depresyon, motor yavaşlama, işbirliği kuramama, olağandışı düşünce içeriği, dikkat, yargı, içgörü, irade bozukluğu, dürtü denetimi, zihinsel aşırı uğraş ve kaçınmayı da değerlendiren bir ölçektir. Toplam 30 maddeden oluşur. Her madde 1-7 arasında bir puan alır. Değerlendirme için ölçekte tüm maddeler için tanımlar ve şiddet değerlendirmesi için ayrıntılı ölçütler verilmektedir. Uygulayıcının psikopatolojiyi bilmesi gerekir (112).
3.4.4. Minnesota Dürtü Kontrol Bozuklukları Görüşme Ölçeği (MİDİ)
Minnesota dürtü kontrol bozuklukları görüşme ölçeğinin Türkçe versiyonu, yaşam boyu dürtü kontrol bozukluklarının varlığını değerlendirmek için kullanılır. MİDİ 36 maddeden oluşan yarı yapılandırılmış görüşme formudur. Ayrılmış modüllerde DSM-IV ölçütlerine göre dürtü kontrol bozukluklarını (APB, Patolojik kumar oynama, kleptomani, trikotillomani, piromani, kompulsif satın alma, kompulsif seksüel davranış, kompulsif egzersiz) araştırır (113).
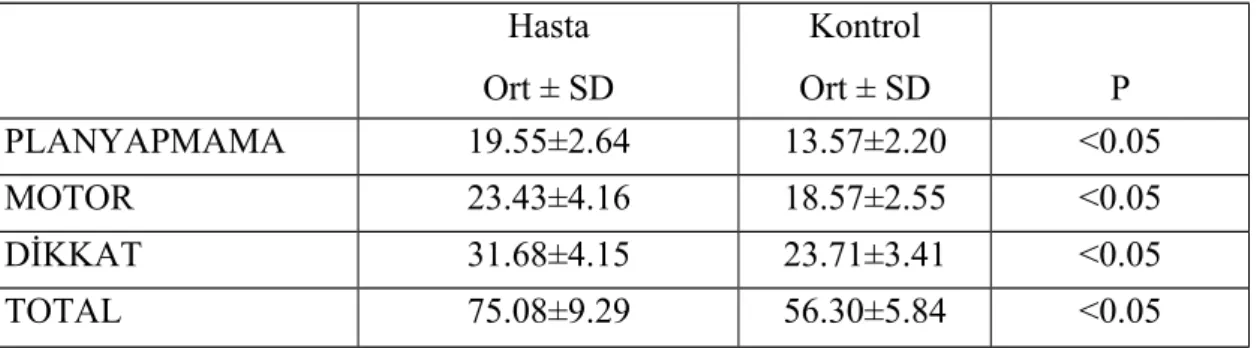
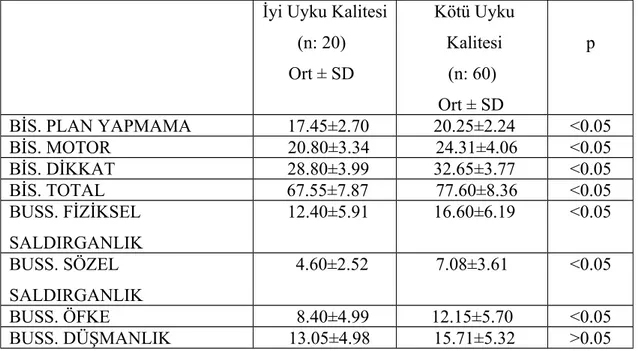
3.4.5. Barratt İmpulsivite Ölçeği–11 (BİS–11)
Dürtüselliği değerlendirmede kullanılan hastanın doldurduğu bir ölçektir. Otuz maddeden oluşan bir ölçek olup kendi içinde üç alt ölçeği vardır; dikkat (dikkatsizlik), motor (motor dürtüsellik) ve plan yapmama (kontrolünü sağlayamama). BIS–11 değerlendirilirken toplam puan, plan yapmama, dikkat ve motor dürtüsellik olmak üzere 4 alt skor elde edilir. Toplam BIS–11 skoru ne kadar yüksekse hastanın dürtüsellik düzeyi o kadar yüksektir. BIS-11’in Türkçe geçerlik ve güvenirlik çalışması Güleç ve arkadaşları tarafından yapılmıştır. Bu çalışmada, madde yükü düşük maddelerin çıkarılması aşamasından önce çeviri işleminin devamının ve Türk örneklemine özgü ifadelerin kullanılmasının uygun olacağı belirtilerek daha çok çalışmaya ihtiyaç olduğu vurgulanmıştır (114). Bu nedenle bu çalışmada ölçeğin değerlendirilmesi için Patton ve arkadaşlarının önerdiği puan anahtarları kullanılmıştır (115).
3.4.6. Kısa Form-36 (SF-36)
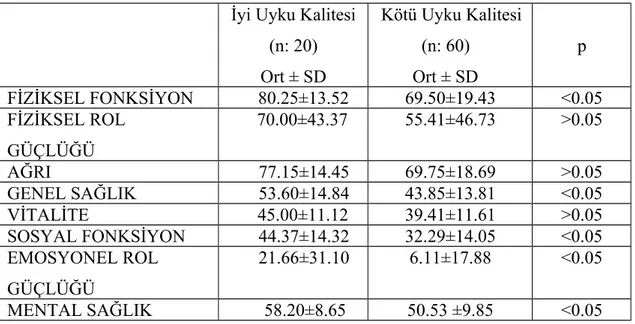
SF-36 yaşam kalitesi ölçeği, 1988 yılında Ware ve arkadaşları tarafından RAND Corporation bünyesinde geliştirilmiş olup hemen her yıl güncellenerek şuanki halini almıştır (116). SF-36 ölçeği, 36 çoktan seçmeli sorudan oluşmaktadır. Yaşam kalitesinin sekiz boyutunun incelendiği bu ölçekte, yüksek puanlar sağlıkta daha iyi bir düzeyi işaret ederken, düşük puanlar sağlıktaki bozulmayı göstermektedir (117). Ölçek; Fiziksel fonksiyon (sağlık sorunları nedeniyle fiziksel aktivitede kısıtlanma), fiziksel rol güçlüğü (sağlık sorunları nedeniyle günlük yaşam aktivitelerinde kısıtlanma), ağrı, genel sağlık (kişinin genel olarak sağlığını değerlendirmesi), vitalite, mental sağlık, sosyal fonksiyon ve emosyonel rol güçlüğü (ruhsal sağlık sorunları nedeniyle günlük yaşam aktivitelerinde kısıtlanma) alt ölçeklerinden oluşmaktadır.
3.4.7. Pittsburgh Uyku Kalitesi İndeksi (PUKİ)
Uyku kalitesini değerlendirmek amacıyla; Buysse ve arkadaşları tarafından 1989 yılında geliştirilen Pittsburgh Uyku Kalitesi İndeksi kullanılmıştır (118). Ağargün ve arkadaşları tarafından 1996’da Türkçe’ye uyarlanan ölçeğin Cronbach alpha katsayısı (iç tutarlık katsayısı) 0.80 olarak bildirilmiştir (119).
PUKİ, son bir aydaki uyku kalitesini değerlendirmektedir. Ölçek bireyde, uyku bozukluğunun varlığını ve bu bozukluğun kapsamını belirtmektedir. Bu ölçek, uyku bozukluğunun tipi ve şiddeti konusunda bilgi edinilmesini sağlamakta ve toplamda 24 soruyu kapsamaktadır (118). Ölçekteki 19 soru kişi tarafından cevaplanırken, 5 soru kişinin yatak arkadaşı veya oda arkadaşı tarafından doldurulmaktadır. Sadece kişi tarafından cevaplanmış olan sorular uyku kalitesini değerlendirmekte kullanılmaktadır. Yatak/oda arkadaşı tarafından cevaplandırılan sorular değerlendirilmeye alınmamaktadır. Kişi tarafından cevaplandırılan 19 soru uykuya bağlı özel uyku problemlerinin şiddeti ve sıklığını, uyku süresi ve uyku latensinin değerlendirilmesini içeren ve uyku kalitesini ilgilendiren faktörlerin geniş bir çeşitliliğini değerlendirmektedir (118).
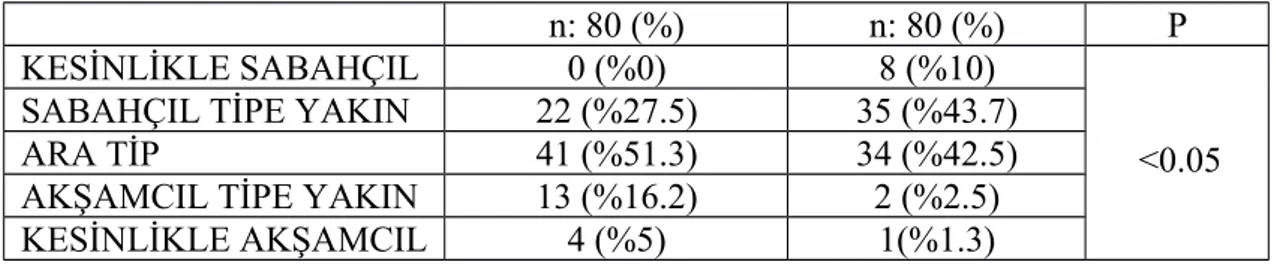
3.4.8. Sabahçı- Akşamcı Uyku Tipi Ölçeği (MEQ)
19 sorudan oluşan likert tipi ölçektir. Elde edilen toplam puanlara göre, 70-86 puan aralığında “kesinlikle sabahçıl tip”, 59-69 puan aralığında “sabahçıl tipe yakın”, 42-58 puan aralığında “ara tip”, 31-41 puan aralığında “akşamcıl tipe yakın”, 16-30 puan aralığında “kesinlikle akşamcıl tip” olmak üzere 5 farklı sirkadiyen tip sınıflaması yapılmaktadır. Horne ve arkadaşları tarafından geliştirilen orijinal anketin (120) Türkçe versiyonunun geçerlik ve güvenirlik çalışması Pündük ve arkadaşları tarafından yapılmıştır (121).
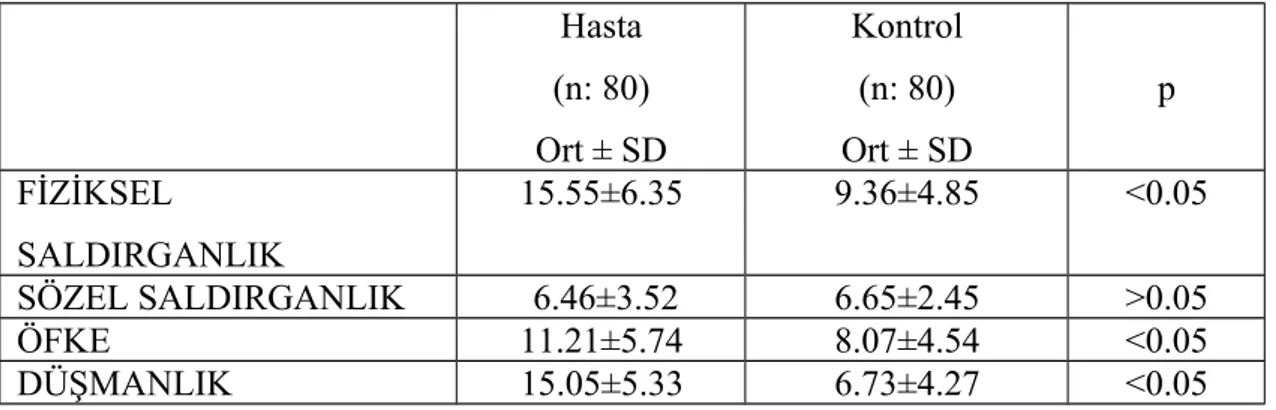
3.4.9. Buss-Perry Saldırganlık Ölçeği (BPSÖ)
Buss-Perry Saldırganlık Ölçeği tüm dünya literatüründe en sık kullanılan saldırganlık ölçekleri arasında yer almaktadır (122). Buss-Durkee Düşmanlık Envanteri’nden (BDDE) (123) uyarlanmış olup, 29 maddeden oluşan bir ölçektir. Fiziksel saldırganlık, sözel saldırganlık, düşmanlık ve öfke olmak üzere 4 alt ölçekten oluşmaktadır. Fiziksel saldırganlık alt ölçeği 9 soru; sözel saldırganlık alt ölçeği 5 soru; öfke alt ölçeği 7 soru; düşmanlık alt ölçeği ise 8 soru içermektedir. Bu ölçeğin Türkçe formunun geçerlik ve güvenirlik çalışması 2012’de yapılmıştır (124).
3.5. Verilerin İstatistiksel Değerlendirilmesi
Çalışmadan elde edilen bulgular değerlendirilirken, istatistiksel analizler için SPSS (Statistical Package for Social Sciences) 15.0 programı kullanılmıştır. Normal dağılım gösteren veriler için iki grup karşılaştırmalarında t-testi kullanılmıştır. Kategorik verinin incelenmesinde Pearson Ki-kare testi ve Fisher’in Kesin Ki-kare testi kullanılmıştır. İkiden çok bağımsız grup verilerinin değerlendirilmesinde tek yönlü varyans analizi (ANOVA) kullanılmıştır. Parametreler arasındaki ilişkilerin incelenmesinde Pearson korelasyon testi kullanılmıştır. Sonuçlar %95’lik güven aralığında, anlamlılık p<0.05 düzeyinde değerlendirilmiştir.
4. BULGULAR
4.1. Hasta ve Kontrol Gruplarının Sosyodemografik Bulguları
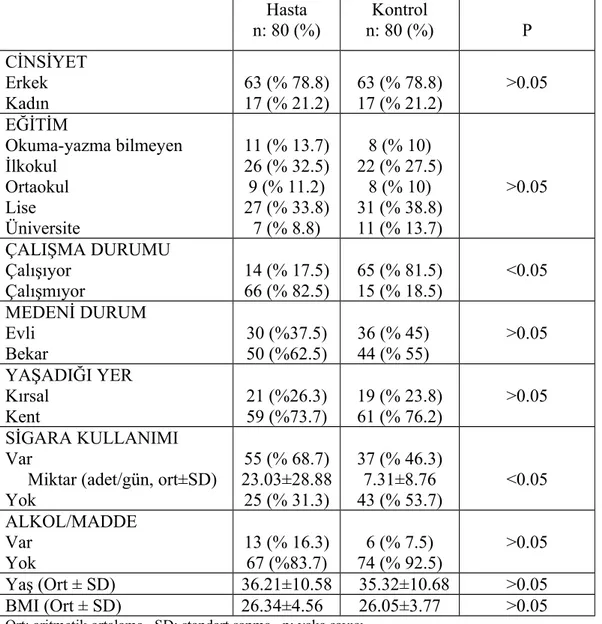
Araştırma gruplarımız 18-65 yaşları arasında 80 hasta ve 80 sağlıklı gönüllüden oluşmaktadır. Çalışmaya alınan hastaların ve kontrollerin sosyodemografik özellikleri Tablo 1’de belirtilmiştir.
Tablo 1. Hasta ve kontrol gruplarının sosyodemografik özellikleri
Hasta n: 80 (%) n: 80 (%)Kontrol P CİNSİYET Erkek Kadın 63 (% 78.8)17 (% 21.2) 63 (% 78.8)17 (% 21.2) >0.05 EĞİTİM Okuma-yazma bilmeyen İlkokul Ortaokul Lise Üniversite 11 (% 13.7) 26 (% 32.5) 9 (% 11.2) 27 (% 33.8) 7 (% 8.8) 8 (% 10) 22 (% 27.5) 8 (% 10) 31 (% 38.8) 11 (% 13.7) >0.05 ÇALIŞMA DURUMU Çalışıyor Çalışmıyor 14 (% 17.5) 66 (% 82.5) 65 (% 81.5) 15 (% 18.5) <0.05 MEDENİ DURUM Evli Bekar 30 (%37.5) 50 (%62.5) 36 (% 45) 44 (% 55) >0.05 YAŞADIĞI YER Kırsal Kent 21 (%26.3) 59 (%73.7) 19 (% 23.8) 61 (% 76.2) >0.05 SİGARA KULLANIMI Var
Miktar (adet/gün, ort±SD) Yok 55 (% 68.7) 23.03±28.88 25 (% 31.3) 37 (% 46.3) 7.31±8.76 43 (% 53.7) <0.05 ALKOL/MADDE Var Yok 13 (% 16.3)67 (%83.7) 74 (% 92.5)6 (% 7.5) >0.05 Yaş (Ort ± SD) 36.21±10.58 35.32±10.68 >0.05 BMI (Ort ± SD) 26.34±4.56 26.05±3.77 >0.05
Ort: aritmetik ortalama SD: standart sapma n: vaka sayısı BMI: vücut kitle indeksi p<0.05’in altı anlamlı kabul edilmiştir.
Çalışmaya katılan hastaların 63’ü erkek 17’si kadındır. Kontrol grubunda da cinsiyetler eşitlenmiş, 63 erkek ve 17 kadın yer almıştır. Cinsiyet açısından bakıldığında gruplar arasında eşit iken grup içerisinde erkeklerin daha fazla olduğu görülmektedir. Hasta grubunun yaş ortalaması (36.21±10.58) ile kontrol grubunun yaş ortalamasının (35.32±10.68) istatistiksel olarak karşılaştırılmasında anlamlı farklılıklar bulunmamıştır (p>0.05). Grupların eğitim durumlarına göre baktığımızda, şizofreni grubundaki 80 hastanın 7’si (%8.8’i) üniversite mezunu, 27’si (%33.8’i) lise mezunu, 9’u (%11.2’si) ortaokul mezunu, 26’sı (%32.5’i) ilkokul mezunu, 11’i (%13.7’si) okuma yazma bilmediği idi. 80 kontrol grubunun 11’i (%13.7’si) üniversite mezunu, 31’i (%38.8’i) lise mezunu, 8’i (%10’u) ortaokul mezunu, 22’si (%27.5’i) ilkokul mezunu, 8’i (% 10’u) okuma yazma bilmediği tespit edilmiş olup gruplar arasında istatistiksel olarak anlamlı farklılık bulunmamıştır (p>0.05). Medeni duruma göre gruplar arasında istatistiksel olarak anlamlı bir farklılık bulunmamıştır (p>0.05). Hasta grubunun vücut kitle indeksi 26.34±4.56; kontrol grubununki ise 26.05±3.77 olarak saptanmış olup aralarında anlamlı fark olmadığı tespit edilmiştir (p>0.05). Yaşadıkları yere göre gruplar arasında istatistiksel olarak anlamlı farklılık bulunmamıştır (p>0.05). Şizofreni hastalarında çay tüketimi kontrollere göre anlamlı olarak yüksekti. Alkol tüketimi açısından gruplar arasında anlamlı bir farlılık yoktu. Bu çalışmada hastaların anlamlı olarak daha fazla sigara içtikleri görülmüştür.