TC
EGE ÜNİVERSİTESİ
NÖROŞİRÜRJİ ANABİLİM DALI
Doç.Dr. Tuncer TURHAN
SEREBELLAR METASTAZLARDA
CERRAHİ REZEKSİYONUN
SAĞKALIM ÜZERİNE ETKİSİ
UZMANLIK TEZİ
Dr. Batuhan GÜNEŞ
TEZ YÖNETİCİSİ
Doç.Dr. Erkin ÖZGİRAY
ÖNSÖZ
Tıpta uzmanlık tezi terimi her doktorun hayatında bir dönem sona ererken başka bir yaşantının başlangıcını ifade eder çoğunlukla. Ve dahası bitmek üzere olan dönemin bilimsel basamaklarını, bilimsel araştırmaların arkasında yaşanan detayları deneyimlemeyi beraberinde getirir. Oysa sözedilmeyen bir gerçek var ki bu da; uzmanlık tezi yazmak aynı zamanda yıllardır sizin de içinde olduğunuz yüzlerce yaşantının ayrıntılarını, olgu dediğimiz her yaşamın teker teker yaşanmışlıklarını da hiç bilmediğiniz kadar net bir gözle görebilmek demekmiş meğer. Bu yüzden belki bir dönemin bitişinden başka bir dönemin başlangıcına farklı ve farkında olma öğretisi için asistanlık eğitimimizin sonsözü olarak kabul edilmiş. Bu farkındalıkta bana yol gösteren;
Tez danışmanım olarak çalışmanın planlanması, uygulanması ve sonuçlandırılmasında sonsuz desteği ve emeği olan Sayın Doç. Dr. Erkin Özgiray’a teşekkür sunarım.
Uzmanlık eğitimim süresince çok değerli ilgi ve desteğini gördüğüm, bilgi, deneyim ve yardımlarını esirgemeyen Anabilim Dalı Başkanımız Sayın Doç. Dr. Tuncer Turhan’a sonsuz saygılarımı sunarım.
Uzmanlık eğitimim süresince hekimlik anlayışları, becerileri, bilgileri ve derin hoşgörüleri ile bana ilham kaynağı olmuş Sayın Prof. Dr. Mehmet Sedat Çağlı ve Prof. Dr. Taşkın Yurtseven’e saygı ve sonsuz minnettarlığımı sunarım.
Ege Üniversitesi Nöroşirürji Anabilim Dalı’nda görevli ve birlikte çalışma fırsatı bulduğum tüm asistan arkadaşlarıma, ekip olabilmek adına gösterdikleri özen, özveri ve dostlukları için teşekkürlerimi sunarım.
Ve şuan aramızda olmayan ancak bölümde geçirdiğim yıllar içerisinde eğitimim için gösterdikleri sabır ve emekleri için tüm hocalarıma borç bildiğim sonsuz saygılarımı sunarım.
İÇİNDEKİLER SAYFA NO
1.GİRİŞ ve AMAÇ 1
1.İ.GİRİŞ 1
1.İi AMAÇ 1
2.GENEL BİLGİLER 4
2.i. METASTATİK BEYİN KANSERLERİNDE EPİDEMİYOLOJİ 4
2.ii. SEREBELLUM ANATOMİSİ 6
2.iii. METASTATİK BEYİN KANSERLERİNİN ETYOLOJİSİ VE
PATOGENEZİ 9
2.iv. METASTATİK BEYİN KANSERLERİNİN RADYOLOJİK
ÖZELLİKLERİ 12
2.v. METASTATİK BEYİN KANSERLERİNDE CERRAHİ 17
3. MATERYAL-METOD 21 4. ARAŞTIRMANIN SINIRLILIKLARI 22 5. BULGULAR 23 6. TARTIŞMA 49 7. SONUÇ 61 8. KAYNAKLAR 62
TABLOLAR DİZİNİ SAYFA NO
Tablo 1: Serebellar Metastaz Gösteren Hastaların Cinsiyetlerine Göre Dağılımı
23
Tablo 2: Serebellar Metastaz Gösteren Hastaların Yaş Gruplarına Göre Dağılımı
24
Tablo 3: Serebellar Metastaz Gösteren Hastaların Yaş Ortalamalarına Göre Dağılımı
25
Tablo 4: Serebellar Metastaz Gösteren Hastaların Aile Yakınlarında Kanser Öyküsüne Göre Dağılımı
25
Tablo 5: Serebellar Metastaz Gösteren Hastaların Alışkanlıklarına Göre Dağılımı
26
Tablo 6: Serebellar Metastaz Gösteren Hastaların Komorbidetelerine Göre Dağılımı
27
Tablo 7: Serebellar Metastaz Gösteren Hastaların Primer Kanser Yerleşimine Göre Dağılımları
28
Tablo 8: Hastaların Serebellar Metastaz Yerleşimine Göre Dağılımları 29
Tablo 9: Serebellar Metastaz Gösteren Hastaların Başvuru Şikâyetlerine Göre Dağılımları
30
Tablo 10: Serebellar Metastaz Gösteren Hastalarda Cerrahi Yaklaşım Tekniklerine Göre Dağılımları
31
Tablo 11: Serebellar Metastaz Gösteren Hastaların Mortalite-Morbidite Durumu
32
Tablo 12: Klinikten Taburculuk Sonrası Exitus Olan Hastaların Sağ kalım Sürelerine Göre Dağılımı
33
Tablo 13: Hastalarda Metastaz Görülen Serebellar Alan İle Başvuru Şikâyeti Arasındaki İlişkinin İncelenmesi
34
Tablo 14: Hastalarda Metastaz Görülen Serebellar Alan İle Primer Kanser Türü Arasındaki İlişkinin İncelenmesi
35
Tablo 15: Hastalarda Cinsiyet İle Primer Kanser Türü Arasındaki İlişkinin İncelenmesi
TABLOLAR DİZİNİ SAYFA NO
Tablo 16: Hastaların Alışkanlıkları İle Primer Kanser Türü Arasındaki İlişkinin İncelenmesi
37
Tablo 17: Hastaların Yaş Grubu Aralıkları İle Primer Kanser Türü Arasındaki İlişkinin İncelenmesi
38
Tablo 18: Hastaların Operasyon Tarihinden İtibaren 5 Yıllık Sağkalım Süreleri
39
Tablo 19: Hastaların Operasyon Tarihinden İtibaren Aylara göre Kümülatif Sağkalım Oranları
41
Tablo 20: Hastaların Operasyon Tarihinden İtibaren Cinsiyete Göre 5 Yıllık Sağkalım Süreleri
42
Tablo 21: Hastaların Operasyon Tarihinden İtibaren Yaş Gruplarına göre 5 Yıllık Sağkalım Süreleri
44
Tablo 22: Hastaların Operasyon Tarihinden İtibaren Metastaz Bölgesine Göre 5 Yıllık Sağkalım Süreleri
46
Tablo 23: Hastaların Operasyon Tarihinden İtibaren Primer Kanser Türüne Göre 1 Yıllık Kümülatif Sağkalım Oranları
ŞEKİLLER DİZİNİ SAYFA NO
Şekil 1: Serebellumun Suboksipital Yüzü Veserebellomedüller Fissür 7
Şekil 2: Serebellum Tentoriyal Yüzü 7
Şekil 3: Sağ Serebellar Bölgeye Karsinom Metastazı PAAC Grafisi 14
Şekil 3.1:Sağ Serebellar Bölgeye Karsinom Metastazı Pre-op & Post-op MR Görüntüleri
15
Şekil 4: Sol Serebellar Bölgeye Akciğer Adeno Kanser Metastazı Pre-Op & Post-Op MR Görüntüleri
GRAFİKLER DİZİNİ SAYFA NO
Grafik 1: Hastaların Operasyon Tarihinden İtibaren 5 Yıllık Sağkalım Eğrileri
40
Grafik 2: Hastaların Operasyon Tarihinden İtibaren Cinsiyete Göre 5 Yıllık Sağkalım Eğrileri
43
Grafik 3: Hastaların Operasyon Tarihinden İtibaren Yaş Gruplarına Göre 5 Yıllık Sağkalım Eğrileri
45
Grafik 4: Hastaların Operasyon Tarihinden İtibaren Metastaz Bölgesine Göre 5 Yıllık Sağkalım Eğrileri
ÖZET
Kanser tanılı olguların %20-40’nda beyin metastazı gözlenmektedir. Parankimal beyin metastazlarının %15’inin serebelluma olmakla birlikte, %80’i serebral hemisferlere, % 3-5‘i ise beyin sapına metastaz yapabilmektedir16. Serebellum metastazları sağ kalım açısından negatif bir prognastik faktör olarak algılanmaktadır17-18. Özellikle de İnfratentoryal
metastazlar posterior fossanın kapanması, hidrosefali, beyin sapına bası ve tonsillar herniasyondan dolayı supratentoriyal metastazlara göre daha fazla yaşamsal tehdit olarak kabul edilirler19. Serebellum metastazlarında en sık görülen semptomlar, aralıklı başağrısı, mide bulantısı ve yürüyüş bozukluğu olmakla birlikte genel durumun hızla bozulduğu durumlarda acil cerrahi gerekliliği de sık karşımıza çıkabilmektedir20
. Serebelluma metastaz olan kanser vakalarının literatür bilgilerinin kısıtlı olması nedeniyle bu hastaların kliniksel durumları hakkında daha fazla bilgiye ihtiyaç olduğu da görülmektedir21-22
.
Yapılan bu retrospektif tanımlayıcı çalışmada, 1 Ocak 2010-31 Aralik 2015 yılları arasında, Ege Üniversitesi Tıp Fakültesi Hastanesi Nöroşirürji Kliniğinde, serebellum metastaz tanısı ile opere edilen erişkin kanser hastalarının sosyo-demografik özellikleri, primer kanser tanıları, cerrahi yöntemler, sağ kalım süreleri değerlendirilmiştir.
Çalışmaya alınan hastaların %72.2’ü erkek, %27.8’si kadın, yaş ortalamaları 60,67 ± 11,59 olarak bulunmuştur. Hastaların kliniğe en fazla baş ağrısı, bulantı, kusma- baş dönmesi ve denge kaybı başvuru yaptığı, ikinci sırada ise konuşma bozukluğu olduğu saptanmıştır. Kliniğimizden cerrahi sonrası taburcu olduktan sonra exitus olan hastaların % 55,6’sının yaklaşık bir yıl yaşam süresi olduğu saptanmıştır. Çalışmaya alınan hastaların operasyon tarihinden sonraki bes yıllık sağkalım süreleri Kaplan-Meier yöntemiyle hesaplanmış ve medyan sağkalım 12 ay ±1.22( min:9.59 ay- max:14.40 ay) olarak bulunmuştur.
Serebellum metastazılı hastalarda cerrahi seçim hastanın hayati fonksiyonlarını, yaşam kalitesini ve süresini artırmaya yönelik olsa bile beklenen yaşam süresi yine de sınırlı
olmaktadır. Bu nedenle serebellum metastazı olan hastalarda yapılacak hem geriye dönük hem de mümkünse kohort çalışmalarının yaşam süresini etkileyen prognostik faktörlerin belirlenmesine büyük katkılar sağlayacağı düşünülmektedir.
SUMMARY
The incidence of intracranial metastases in cancer patients varies from 20% to 40%. Brain metastases are located in the cerebral hemispheres in about 80%, in the cerebellum in 15%, or in the brainstem in 5% of patients. Cerebellar metastases, unlike most of their supratentorial counterparts, can cause significant symptoms out of proportion with their size. These cerebellar lesions can cause obstructive hydrocephalus, brainstem compression, and herniation with acute neurological decline. Gradual onset headache, nausea, and gait instability are the most common presenting symptoms, but some patients might deteriorate rapidly, requiring immediate neurosurgery to prevent a neurological cause of death. However, a literature review provides only few studies addressing the outcome of cerebellar metastases separate and there also appears to be due to the need for more information on the clinical status of the patient.
This study was planned retrospectively, from 2010 to December 2015, there was evaluated socio-demographic characteristics, primary cancer diagnosis, surgical procedures, survival rates of 36 adults patients with cerebellar metastases were operated upon at the Neurosurgical Department of the Ege University Medical Hospital İzmir, Turkey
The patients included 72.2% males and 27.8% females with an average age of 60,67 ± 11,59 years. the major presenting symptoms were headaches, nausea, vomiting, dizziness and loss of balance, the second is that of language deficits, 55.6% of the patients who died after being discharged from our clinic and sağ kalım rate was found to be about one year after surgery. in the study 5-years survival rate of patients calculated by the Kaplan-Meier method and the median survival was found 12 months ±1.22 ( min:9.59 - max:14.40).
The surgical selection is application even though to improve the quality of life and patient's vital functions in patients with Cerebellum metastases, survival is still limited.
However, prospective studies are needed to provide better data to guide clinical decision-making and prognostic factors.
1 1. GİRİŞ ve AMAÇ
1.i. GİRİŞ
Yunanca meta "bir sonraki" ve stasis "yer değiştirme" kelimelerinin birleşmesiyle oluşan metastaz (metastasis) terimi, kanserli hücrelerin bulundukları doku dışında doğrudan ya da kan-lenf dolaşımıyla sağlıklı diğer dokulara yayılmasını açıklar. Metastatik beyin kanseri terimi ise, vücudun herhangi bir yerindeki kanserin beyne metastaz yapması ve ikincil beyin kanseri olarak da ifade edilen durumu açıklar. Bu metastaz süreci bazen sadece bir tümör ile sonuçlanabilir. Beyin metastazlarının yaklaşık %10-20’si tek bir tümör olarak görülmektedir. Ancak beyne olan metastazlar çoğu zaman multipl tümörler olarak karşımıza çıkarlar. Beyin metastazları, 1898 yılında Bucholz’un ilk tanımlamasından bu yana sistemik kanserlerin iyi bilinen komplikasyonlarından biridir 1-2-10. Metastatik tümör küçük olsa bile kalıcı nörolojik defisitlere neden olabildiği için kanserin korkulan komplikasyonlarından biri olmuştur 3. Cerrahi rezeksiyon sıklıkla tedavi seçeneği olsa da, bazı hastalarda nörolojik
morbiditeye neden olabileceği gibi sebeplerle uygun görülmeyebilmektedir3
. Metastatik beyin kanserlerinde ve buna bağlı semptomların tedavi edilmesinde amaç, yaşam süresini uzatmak kadar kişilerin yaşam kalitesini ve nörokognitif fonksiyonların korumaya yönelik olmaktadır10
.
Metastatik beyin kanserlerinde tanı genellikle nörolojik fonksiyonlarda bozulma görülmesiyle ya da kişilerden başka bir sağlık sorunu için görüntüleme yöntemleri istenmesiyle tesadüfen konmaktadır10. Ancak son dönemde, metastatik beyin kanserlerinin
görülme sıklığı hem manyetik rezonans görüntüleme yöntemlerindeki gelişmeler hem de bazı kanser türlerinde sağ kalım süresinin artmasına bağlı olarak artış göstermiştir 4-5-13
. Ayrıca kullanılan kemoterapötik ajanların beyin bariyerini geçememeleri veya bazılarının kan-beyin bariyerini geçici olarak bozarak metastaz ihtimalini arttırmaları da sebepler arasında sayılmaktadır 11-12
2 Kanser tanılı olguların %20-40’nda beyin metastazı gözlenmektedir. En sık olarak akciğer, meme, melanoma, böbrek, kolon ve primeri bilinmeyen malignitelerde beyin metastazı tespit edilmektedir. Leptomeningeal metastazlar ise, meninks dışı bir primer tümörden kaynaklanan malign hücrelerin leptomeninksleri infiltre etmesi sonucu oluşmaktadır. Kaynak solid bir tümör ise karsinomatöz menenjit; sistemik bir lenfoma ise lenfomatöz menenjit olarak adlandırılırlar. İnsidans; solid tümörlerde %4-15 arasında değişmektedir. En sık akciğer, meme ve malign melanom vakalarında leptomeningeal metastaz görülür6-7-8-9
. Beyin metastazı olan hastaların %15 kadarında ise primer hastalık bulunamamaktadır 14-15. Parankimal beyin metastazlarının %15’nin serebelluma olmakla
birlikte, %80’i ise serebral hemisferlere, % 3-5 ‘i ise beyin sapına metastaz yapabilmektedir16
.
Serebellum metastazları sağ kalım açısından negatif bir prognastik faktör olarak algılanmaktadır17-18. İnfratentoryal metastazlar posterior fossanın hacminin göreceli olarak
küçük olması, bu nedenle, hidrosefali, beyin sapına bası ve tonsillar herniasyon gibi fatal komplikasyonların daha hızlı gelişebilmesi nedeniyle supratentoriyal metastazlara göre daha fazla yaşamsal tehdit olarak kabul edilirler19.
Serebellum metastazlarında en sık görülen semptomlar, aralıklı başağrısı, mide bulantısı ve yürüyüş bozukluğu olmakla birlikte genel durumun hızla bozulduğu durumlarda acil cerrahi gerekliliği de sık karşımıza çıkabilmektedir20
. Serebelluma metastaz olan kanser vakalarının literatür bilgilerinin kısıtlı olması nedeniyle bu hastaların kliniksel durumları hakkında daha fazla bilgiye ihtiyaç olduğu da görülmektedir21-22
.
1.ii. AMAÇ
Yukarıda belirtilen bilgi ve açıklamalardan yola çıkılarak planlanan, geriye dönük ve tanımlayıcı olan çalışmamızda, 1 Ocak 2010-31 Aralik 2015 yılları arasında, Ege Üniversitesi Tıp Fakültesi Hastanesi Nöroşirürji Kliniğine, serebellum metastaz tanısı ile
3 refere edilen ve bu ön-tanıyla opere edilen erişkin kanser hastalarının sosyo-demografik özellikleri, primer kanser tanıları, cerrahi yöntemler, sağ kalım süreleri değerlendirilmiştir. Verilerden elde ettiğimiz bulgularla, hem serebellum metastazları konusunda kısıtlı olan literatür bilgilerine az da olsa katkıda bulunmayı ve asıl olarak cerrahi rezeksiyonun serebellar metastaz olgularında sağ-kalım üzerine olan etkisini saptamayı amaçladık.
4 2. GENEL BİLGİLER
2.i. METASTATİK BEYİN KANSERLERİNDE EPİDEMİYOLOJİ
Metastatik beyin tümörlerinin cerrahi tedavisi, 1926’da Grand’ın ilk yeniden gözden geçirmesinden beri tartışmalara neden olmaktadır23
. 1973-1974 yılları arasında Walker ve ark. çalışmasında; intrakranyal tümörlerin sadece % 20’si histolojik değerlendirme sonucu metastaz tanısı alabilmiştir.15 ABD, İzlanda ve Finlandiya da yapılan geniş katılımlı metastaz
insidansı çalışmalarında 2,8-11,1/100.000 oranı bulunmuştur11-24. Günümüz de klinik seriler
ve otopsi çalışmaları temel alınarak yapılan tahminler ise intrakranyal metastaz insidansını daha yüksek oranlarda karşımıza çıkarmaktadır. Ayrıca bu çalışmalar tüm intrakranyal tümörler içerisinde metastazların en yüksek orana sahip olduğunu da ortaya koymaktadır25-26
. ABD kaynaklı yayınlardan bu ülkede her yıl 100.000 ile 200.000 yeni beyin metastazı olgusunun tanı aldığı anlaşılmaktadır. Bu geniş aralık da göstermektedir ki, tahminler değişkenlik ortaya koymaktadır. Otopsi serileri ise; sistemik kanser hastalarınin % 20-25 oranında intrakranyal metastaza sahip olarak öldüklerini bildirmektedir24
. Otopsi serilerindeki bu prevalans oranı; Amerikan Kanser Birliğinin 1999 yılında yayınladığı yıllık kanserden ölüm sayısı 563.100 temel alınarak, rakam ile 112.620-140.775’e çevrilebilir. Bu çalışmalar önceki çalışmalara göre metastaz insidansındaki artışı belirlemektedir, ancak artış oranı net olarak gösterilememektedir. Akciğer kanseri ve melanoma insidansındaki artış ve kanserli hastaların yaşam sürelerinin uzaması gerçek sebep olarak öne sürülmektedir. Yeni dönem serilerde, intrakranyal metastaz bildirilerine daha fazla yer verilmeye başlanılması ve görüntüleme tekniklerindeki gelişmelerin avantajları nedeniyle oranlar giderek artmaktadır. İntrakranyal metastaz insidansı ve metastaz yapan primer kanser spektrumu hasta yaşı ile değişkenlik göstermektedir24. İntrakranyal metastazlar çocuklara oranla erişkinler de daha sık
5 dönemdir. Bu dönemde en sık kaynaklar ise; akciğer, meme ve cilt olarak karşımıza çıkmaktadır 11-24-25-26-27
.
Primer tümörün histolojik tipi intrakraniyal yayılım için sıklık açısından ana belirleyicidir. Azalan sıklık sırasına göre akciğer, meme, melanoma, renal ve kolon kanserleri intrakranyal metastazların primer odakları olarak karşımıza çıkarlar. Akciğer kanseri, tüm intrakranyal metastazların % 30 ile % 60 primer odağıdır10-11-28-31
. Meme kanseri de %10 ile % 30 arasında oranı ile ikinci sıklıkta karşımıza çıkmaktadır. Yaklaşık olarak %5 ile % 21 oranında ise primer tümör melanomadır. Renal ve kolon kanserleri daha az sıklıkla karşımıza çıkan primer odaklardır. Sarkoma ve genitoüriner sistem tümörleri çok nadir olarak intrakranyal metastaz yapan kaynaklardır. Primeri bilinmeyen intrakranyal metastazlar da görülebilmektedir ve bunların sıklıkları konusunda değişik oranlar bildirilmiştir11-29-30
.
Kraniyal metastazların yaklaşık %15’i serebellumda görülür. Ancak beynin diğer bölümlerine olan metastazlarla karşılaştırıldığında serebellum metastazları daha kötü sağkalım göstermektedirler 33-34. Ancak metastazların nüks ve kötü prognozla ilişkisi, posterior fossanın etkilenmesine bağlı komplikasyonların açıklanmasından öteye geçememiştir35
. Sınırlı literatüre bakıldığında, cerrahi rezeksiyon, radyoterapi, Karnofsky puanları (> 70), genç yaş, daha az intrakranial metastaz ve postoperatif komplikasyonların yokluğunun sağ kalımı etkileyen faktörler olduğu belirtilmektedir36. Serebellum metastazları
yapılan kohort çalışmalarında diğer kraniyal metastazlar ile birlikte ele alınsa da klinik olarak daha belirgin semptomlara sahiptirler. Bu nedenle serebellum metastazlarına aynı klinik tanı ve cerrahi yöntemleriyle bakmak da bir yanılgı sayılmaktadır36. Diğer taraftan serebellum metastazları ve tedavi yöntemlerinin sonuçları hakkında sınırlı literatür olması da bu konudaki bilgilerin hala tartışılır düzeyde kalmasına neden olmaktadır37
6 2.ii. SEREBELLUM ANATOMİSİ
Rhombensefalonun ön kısmı olan metensefalondan meydana gelen serebellum beyin sapı ile birlikte posterior kranial fossada yer alır, pons ve medulla oblangatanın dorsal yüzeylerini örter ve 4. ventrikülün çatısının oluşmasına katkıda bulunur. Erişkinde serebellum yaklaşık 150 gr ağırlığında olup, tüm beynin yüzde onu kadar bir ağırlığa sahiptir. Serebellum yüzey alanı yaklaşık 1000 cm2’lik bir alanı kapsar ve bu miktar serebral korteksin yüzde kırkına karşılık gelir. Serebellum orta hattaki vermis ve iki lateral hemisferden oluşur65
. Vermis adı verilen serebellumun ortasında bulunan kortikal bölüm, serebellar hemisferleri birbirine bağlar ve sagittal kesitte hemen hemen sirküler bir yapıda izlenir (Şekil 1).
Vermisin süperiordaki rostral ucuna lingula, ventrikül sınırındaki kaudal ucuna nodul adı verilir. Serebellar hemisferlerin vermise komşu bölümleri paravermian bölge olarak adlandırılır. Serebellum bir hemisferden diğerine devamlılık gösteren kompakt bir ak madde kitlesi (korpus medullare) ve onu çevreleyen serebellar korteks ile kaplıdır. Serebellar korteks büyük ölçüde katlanmış bir gri madde tabakasından oluşur. Serebrumun aksine tabaka arasındaki serebellar sulkuslar daha derindir. Serebellar kortekse doğru giden afferent projeksiyonlardan, serebellar korteksten gelen efferent projeksiyonlardan ve daha az miktarda serebellumun çeşitli parçalarını birleştiren assosiyasyon liflerinden oluşan korpus medullare’nin dallanma biçimi anatomik çalışmalarda arbor vitae (yaşam ağacı) olarak adlandırılmış ve bu nedenle serebellumdaki kortikal katlantılara serebral korteksteki gibi girus değil, folia adı verilmiştir. Serebrumun aksine giruslara karşılık gelen folialar birbirlerine paralel ve aynı büyüklüktedir65-66. Serebellum posterior fossa içindeki yerleşimi ve
komşulukları göz önüne alındığında üç ayrı yüzeye sahiptir; superiorda tentoriyuma bakan kısım tentoriyal yüz, anteriorda temporal kemiğin Petrosal kısmına bakan petrosal yüz ve posteriorda sigmoid ve transvers sinüsler arasında kalan kısım ise suboksipital yüz olarak adlandırılır. Her üç yüzeyde de lateralde hemisferik bölümler ve orta hatta lingula, santral
7 lobül, kulmen, dekliv, folium, tuber, piramid, uvula ve nodulus adlı 9 ayrı bölümden oluşan vermis yer alır. (Şekil 1). Her vermian bölgeye karşılık ayrı bir serebellar kısım bulunmaktadır. Serebellumun tentoriyal yüzünde lateralde kuadranguler, basit ve superior semilunar lobüllerden oluşan hemisfer bölümleri, orta hatta ise kulmen, dekliv ve folium adlı vermis kısımları yer alır.
Şekil 1: Serebellumun Suboksipital Yüzü ve Serebellomedüller Fissür 1. Petrosal Fissür, 2. Tonsil,
3. Biventral Lobül,
4. İnferior Semilunar Lobül, 5. Superior Semilunar Lobül, 6. Piramid,
7. Tuber, 8. Folium,
9. Serebellomedüller Fissür
Şekil 2: Serebellum Tentoriyal Yüzü
1. Krus Serebri, 2. Substansiya Nigra, 3. Tektum,
4. Akuadukt, 5.Troklear Sinir,
6.Serebellomesensefalik Fissür, Superior Serebellar Arter, 7. Santral Lobül, 8. Kulmen, Vermis, 9. Dekliv, Vermis, 10. Kuadranguler Lobül, 11. Simple Lobül, 12. Primer Fissür, 13. Postklival Fissür. Türk Nöroşirürji Dergisi, 2008, Cilt: 18, Sayı: 2
Türk Nöroşirürji Dergisi, 2008, Cilt: 18, Sayı: 2
Türk Nöroşirürji Dergisi, 2008, Cilt: 18, Sayı: 2
8 Tentoriyal yüzdeki en belirgin fissür primer fissürdür (Şekil 2). Bu fissür orta hatta kulmen ile dekliv, lateralde ise kuadranguler ve basit lobüller arasında yer alır. Serebellumun suboksipital yüzünde lateralde inferior semilunar lobül, biventral lobül ve aşağıda tonsiller yer alır. Orta hatta ise vermisin piramid, uvula ve onun arkasında yer alan nodulus bölümleri bulunur. Tentoriyal ve suboksipital yüzlerde yer alan vermis ve hemisfer bölümleri birbirleri ile oldukça sabit bir ilişki gösterir; folium –superior semilunar lobül ile, tuber – inferior semilunar lobül ile, piramid – biventral lobüller ile,uvula ise tonsiller ile ilişkilidir.
Suboksipital bölgeye serebellumun petrosal yüzünden gelen petrosal fissür lateralde superior ve inferior semilunar lobülleri, orta hatta ise folium ve tuberi birbirinden ayırır. Suboksipital bölgedeki prepiramidal fissür tuber ve piramidi ayırırken, lateralde aynı fissürün devamı olan prebiventral fissür inferior semilunar ve biventral lobülleri ayırır. Tonsilobiventral fissür ise superiorda biventral lobülü inferiorda yer alan tonsillerden ayırmaktadır. Bu fissür supratonsiler yaklaşımda önemlidir. Serebellumun suboksipital yüzünün serebrum ve pons ile karşılıklı bağlantıları vardır ve hareketlerin başlatılması ve planlamasında rol oynar. Serebellumun petrosal yüzü anteriorda yer alır ve orta hatta 4. ventrikülün hemen rostralinde yer alan lingula ile başlar. Birbiri ile ilişkili hemisfer ve vermis kısımları üstten alta doğru; santral lobül santral lobül kanatları ve kulmen – kuadranguler lobül şeklindedir. Uvula’nın arkasında yer alan nodulus lateralde flokulus ile ilşkilidir. Serebellumun petrosal yüzünün spinal kord ile karşılıklı bağlantıları vardır ve kas tonusunun olduğu kadar, günlük yaşamdaki hareketlerin ve özellikle ekstremite hareketlerinin kontrolünde rol oynar.
9 2.iii. METASTATİK BEYİN KANSERLERİNİN ETYOLOJİSİ VE PATOGENEZİ
Metastatik beyin kanserleri karmaşık moleküler mekanizmaların dizilimini sağlayan birbiri ile kombine basamaklar sonrasında oluşur ve hala birçoğunun kombinasyonu tam olarak anlaşılamamıştır43. Bu aşamaların her biri kan-beyin bariyeri de dahil olmak üzere
değişik fizyolojik engellerin aşılmasını gerektirir. Büyümesini sürdüren sistemik kanserler, çevre dokulara infltre olarak lokal venüllere ya da lenf sistemine drene olurlar ve sonunda da venöz dolaşıma katılırlar 16-43. Serebral metastazların arteryel beslenme alanlarının kesişim bölgeleri olan watershed alanlarda olma yatkınlığı vardır, özellikle orta ve arka serebral arterlerin karıştığı bölgelerle ön ve orta serebral arterlerin beslenmesinin karıştığı bölgelere daha sık yerleşirler44. Ayrıca komşuluk yoluyla meningslere veya kafa tabanına
yerleşebilirler. Bu tip yayılım daha çok kemik yayılımına yatkınlık gösteren prostat veya meme kanserlerinde görülür. Arka çukur metastazları yüksek oranda Batson pleksu yoluyla; gastrointestinal sistem, mesane, böbrek ve uterusta yerleşen Retro-peritoneal tümörlerden kaynaklanır45-46. Tümör 1–2 cm çapına ulaşmasının ardından beslenmesi ve büyümesi için
neovaskülerizasyonu uyaran vasküler endotelyal büyüme faktörü (VEGF) salgılar. Bu sırada bazal membran invazyonu ve immüniteden kaçmak amacıyla matriks-metalloproteinaz (MMP) ile yüzeyindeki adhezyon moleküllerinden kurtulur. Bunu integrin ve adheran moleküllerindeki değişiklikle sağlar. E-cadherin, N-cadherin’e dönüşür ve hücre hareket kabiliyeti kazanır (Ecadherin => invazyon; N-Cadherin => mobilite). Tümör, etrafındaki inflamatuar hücrelerden salınan kemokin ve sitokinlerle, stroma ve ekstrasellüler matriksi bozarak VEGF salınımını artırır ve migrasyona başlar. Endotel içinde olan kanser hücreleri trombosit ve diğer aggregasyon hücreleri ile çevrelenerek korunur 46. Ancak ilk 24 saat içinde
kanser hücrelerinin sadece %1,5’i sağlam kalabilmektedir 49. Kanser hücreleri; doku
belirteçleri, fibrinojen, fibrin ve trombini bağlayarak dolasımı yavaşlatır, artmış tümör nekroze edici belirteç (TNF-·) salınımı, endotel hücresinde Eselektin ve P-selektin salınımını
10 tetikler ve damar duvarına yapışarak hücre kendini bu şekilde durdurur 47-48. Endotele yapışıp
birleşen bu hücrelerin ekstravazasyonu, genelde lokal pro-inflamatuar veya hipoksik bölgelerde gerçekleşir. Genelde hücrelerin embriyolojik olarak aynı orijinden kaynaklandığı organlara metastaz yaptığı düşünülmektedir. Buna örnek olarak nöral krestten kaynaklanan melanomların metataz yaparken leptomeninksi tercih etmesi gösterilebilir. Ek olarak; kolorektal kanser hücrelerinin yayılımında rol oynayan gen ile serebellum gelişiminde rol oynayan genin (SNAI-1L1 ve SNAI-2) aynı olması ve kolorektal kanserlerin metastaz yaparken daha sıklıkla serebellumu tercih etmesi bu hipotezi desteklemektedir. Metastaz sırasında primer tümörden üretilen VEGF, myelo- ve endotelyo progenitördür ve kemik iliğini uyararak neo-vaskülerizasyonla tümörün üreyebileceği bir ortam yaratır 46-50-51.
Mikroskopik olarak ortaya konulabildiği kadarıyla, metastazlar beyin dokusu içermeyen solid kitleler olarak karşımıza çıkar. İntrakranyal metastazların 2/3 lük kısmı parenkim içerisinde, 1/3 lük kısmı ise subdural veya ekstradural yerleşimlidir. Çevre beyin dokusuna 5 mm den fazla olmayan ışınsal infiltrasyon alanları içerebilirler11. Büyük
lezyonlarda ortada nekroz alanı görülebilir. Makroskopisinde ise; tipik olarak yuvarlak ve çevresindeki ödemli parenkimden kolay olarak ayrılabilen lezyon yapısındadır. Özellikle bronkojenik karsinoma metastazlarında olmak üzere kistik komponente sahip olabilirler. Cerrahi sırasında metastaz etrafında gliotik pseudokapsül sıklıkla ortaya konulur. Bu gliotik planda diseksiyon yapma grosstotal tümör rezeksiyonuna olanak tanımış olur. Nedeni ise bu saha da tümör hücreleri bulunmamaktadır. Metastatik tümörler beyin parenkiminin herhangi bir bölgesinden çıkabilirler. Birçok tümör temporoparyetooksipital kesişme bölgesinde ortaya çıkar. Böylece; orta serebral arter dağılım bölgesine, pre- ve postsantral girus, angular girus, superyor veya medyal temporal girus gibi duyarlı bölgelerin ya içinde yada çok yakınında lokalize olur. Bunun temelinde laminar arteryel akım yatmaktadır11-15
. Gri-beyaz cevher bileşkesinde yüzeye yakın olarak daha sık yerleşirler. Ancak dura açıldığında inspeksiyonda
11 görünür değildirler. Daha az sıklıkla; derinde gri veya beyaz cevherin içine yerleşirler 15-38
. Supratentoryal metastazlar, komşuluklarındaki sulkus ve giruslara göre cerrahi olarak ortaya konulurlar 39. Tümör hücreleri beyne hematojen yolla ulaşırlar, incelen ve penetran damarlarda tümör embolileri otururlar. Malign hücreler kan-beyin bariyerini oluşturan endotelyal hücrelere yapışırlar ve bu hücreler ile çevresini saran astrositik ayaksı uzantılara doğru penetre ederek parenkime yönelirler11. Tümör hücrelerinin endotelyal hücrelere ve
bazal membrana penetrasyonu; adhezyon moleküllerinin overekspresyonu ile degraditif enzimlerin üretimi ve aktive olması sayesinde gerçekleşmektedir.86,102
Yüksek metastatik potansiyele sahip tümör hücrelerinin hedef endotelyal hücrelere yapışma şansı nonmetastatik tümör hücrelerine göre daha fazladır40. Beyin parenkiminin ürettiği trofik faktörlerde
metastatik hücrelerin invazyonunu ve büyümesini desteklemektedir. Metastatik melanomanın deneysel modellerinde, parenkim invazyonunun ortaya konulduğu ve nerve growth factor (NGF) oranında 7,9 kat artış oluşturan, artmış tümör hücre invazyonu gösterilmiştir. Tümör ile komşu parenkim dokusu arasında NGF konsantrasyonu yüksektir ve bu artış jelatinaz A ve heparanaz aktivitesinde artış ile sonuçlanır. Jelatinaz B prekürsörü (p-matrix metalloproteinase 9 ); metastatik veya primer beyin tümörlerinde beyin-omurilik sıvısı (BOS ) içinde bulunmaktadırlar, aksine malign olmayan nörolojik hastalıklarda, intrakranyal metastazı olmayan sistemik kanser hastalıklarında veya sağlıklı kişilerde ise kesinlikle BOS da mevcut değildir. Bu durum; intrakraniyal metastaz oluşum mekanizmasına matriks metalloproteinazlarınında dâhil olduğunu göstermektedir42
. Bunu destekleyebilecek araştırmalardan birinde, deneysel olarak matriks metalloproteinazın inhibisyonu ile metastaz gelişiminin inhibe olduğu gösterilmiştir. Metastatik lezyonların büyümesi, otokrin ve parakrin büyüme faktörlerine cevap olarak tümör hücre proliferasyonun olmasına ve programlanmış hücre ölümünün yetersiz kalmasına bağlıdır. Deneysel olarak astrositler tarafından üretilen parakrin sitokinler sayesinde meme metastazlarının büyüme potansiyeli artmaktadır. Buna ek
12 olarak BOSa salınan trofik faktörler de metastatik tümör hücrelerin proliferasyonunu kolaylaştırır. Ayrıca metastatik hücrelerde bazı sitokinler salgılarlar ve bunların otokrin büyümeyi stimüle etmesi ile kendi kendilerini de aktive ederler 11-40-41
.
2.iv. METASTATİK BEYİN KANSERLERİNİN RADYOLOJİK ÖZELLİKLERİ
İntrakranyal metastazlar en sık görülen intrakranyal lezyonlardır. Büyük çoğunluğu parankim içinden çıkmasına rağmen, metastazlar beyini çevreleyen kemik yapıda, menisklerde, hipofiz glandında ve kavernöz sinüste de görülebilmektedir. Kalvaryuma metastazların; iskelet sisteminin başka bölgelerindeki metastatik odaklar ile beraber görülme sıklığı yüksektir. Enteresan olarak kalvaryal metastaz yapmış bir primer tümör, çok nadir olarak parankime de metastaz yapar. Sıklıkla kaynak; akciğer, meme ve renal kanserlerdir. Ancak; tüm malign tümörlerin kalvaryuma metastaz yapma potansiyeli mevcuttur. Yalnız meninkslerin tutulumu çok nadir olarak karşımıza çıkar. Duraya tipik olarak metastaz yapma eğiliminde olan primer tümör nöroblastomadır. Nöroblastoma vakalarının büyük çoğunluğu; kalvaryuma metastaz yapar ve içeri doğru büyüyerek beyin ödemi ve intrakranyal basınç artışına neden olur. Leptomeningeal metastazlar nadiren geniş alanları tutarlar. Genellikle küçük bir bölgeye lokalize kitleler yapmaktadırlar. Subaraknoid alana ve komşu parankime doğru büyüme eğilimi gösterebilmektedirler. Kontrastlı MRG ile bu lezyonları ortaya koymak en iyi tanı yöntemidir. İntrakranyal metastaz araştırmasında mutlaka kontrastlı ve kontrastsız kesitler yapılmalıdır. BBT incelemesinde etrafındaki yoğun ödem görünümü sebebiyle patoloji veya patolojileri tam olarak ortaya koymak bazen mümkün olmayabilir. Bazen de ödem tanı koymayı engellemeyecek kadar silik olabilir. MRG de ise lezyon ve ödem T2-ağırlıklı ve proton dansite kesitlerde çok iyi ortaya konulur (Şekil 3, 3.1,4). Vakaların büyük çoğunluğunda beyin; metastatik lezyona karşı vazojenik ödem tablosu cevap verir. Buna rağmen bazı lezyonlar da ise beyin çok iyi tolerans gösterebilir, az veya hiç çevresel ödeme
13 yol açmayabilir. Bazen de lezyon küçük ise ödem görülmez. Bu lezyonların tamamı kontrastsız BBT ve MRG kesitlerinde dahi gözlenebilir özelliktedir 11
. Hematojen yolla yayılım göstermeleri nedeniyle beyin metastazları; diğer hematojen yolla yayılan lezyonlara benzer bir şekilde, genellikle kan akımının oldukça yavaşladığı beyaz-gri cevher bileşkesine yerleşirler. Nörolojik tanı konulduğunda metastazların %50’si BT’de soliterdir; Otopsi çalışmaları sonucunda bu oran desteklenmekle birlikte, soliter metastazların %1-3‘ünün beyinsapına yerleştiği tespit edilmiştir. Agresif dağılımları nedeniyle en çok ne kadar lezyon sayılırsa o kadar lezyon vardır kuralı “Chamber Kuralı” metastazlar için her zaman akılda tutulmalıdır 46
. Hemorajik metastazlar, BT ve T1 ağırlıklı MRG’de hiperintens olabilir. Bu görünüm primer tümörün ilk olarak melanom, tiroid, böbrek, meme ve akciğerden kaynaklandığını düşündürür 46-51-52. Bazı metastatik lezyonlar, tedavi sonrası veya spontan
olarak kalsifiye olarak ortaya çıkabilirler. Azalan sıklık sırasına göre kalsifiye metastaza neden olan primer tümörler; akciğer, meme ve gastrointestinal sistemdir. Otopsi serilerinde % 7 oranında olguda kalsifikasyon ortaya konulmaktadır.Single Photon Emission Computerized Tomography ( SPECT ) yönteminin beyin metastazlarının tanısında özel bir değeri olmasa da primer glial tümörler ile ayırıcı tanı da faydası mevcuttur. Positron Emission Tomography (PET) yöntemi ise tümör malignite derecesinin saptanmasında, radyonekroz ayırımının yapılmasında ve primer odağın saptanmasında kullanılabilir11-53-54. Nöroradyolojik
incelemeler beyin-omurilik sıvısı incelemeleri ile desteklenirse leptomeningeal metastazlar daha erken saptanabilir56. Kronik subdural hematomlar da kanser hastalarında dural metastazı maskeleyebilir 57. Perfüzyon MRG (pMRG) ile bir kitlenin neovaskülerizasyon derecesi saptanarak malignitesi hakkında bilgi edinilir. Ayrıca çevresel kontrast tutulumu gösteren diğer lezyonların (radyonekroz, serebral abse, demyelinizan lezyonlar) perfüzyon derecesi, lezyonların ayırıcı tanısında oldukça yardımcı olmaktadır 45. Günümüzde oldukça sık
14 semikantitatif olarak incelenir ve ayırıcı tanı sağlanır 55-58
. pMRG ve sMRG ile stereotaktik biopsi öncesi lezyonun en aktif bölgesi belirlenir. Lezyon “eloquent” bölgeye yakınsa ameliyattan önce fonksiyonel MRG ile beyin haritasının çıkartılması ameliyat sırasında beyin cerrahlarına yardımcı olacaktır45-46
.
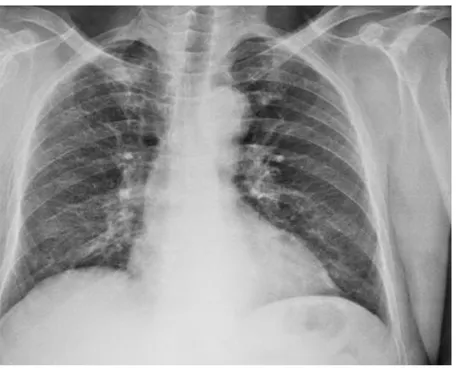
Şekil 3: PAAC Grafisi (Sağ Serebellar Bölgeye Karsinom Metastazı olgusuna ait)
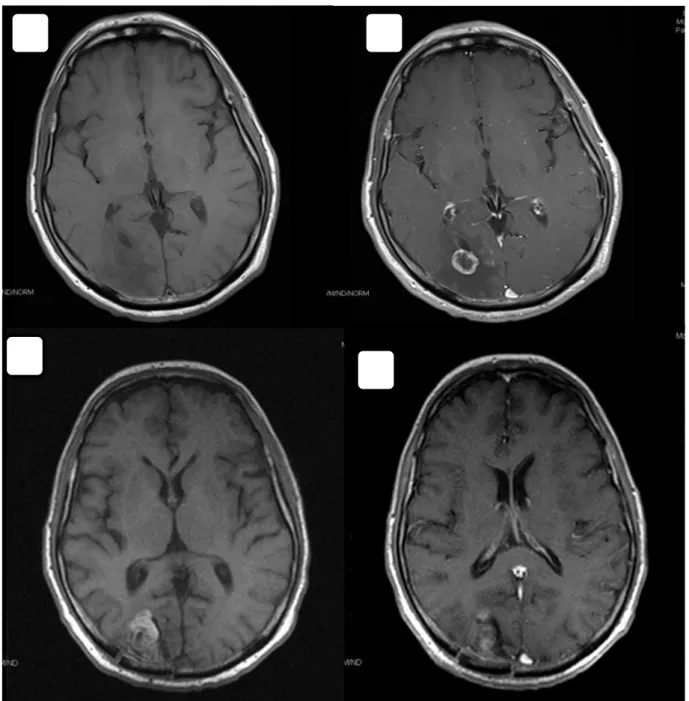
15 Şekil 3.1:Sağ Serebellar Bölgeye Karsinom Metastazı Pre-op & Post-op MR Görüntüleri
Şekil 3.1.a’da pre-op aksiyel T1 ve 3.1.b’de pre-op aksiyel T1 post-kontrast görüntüsünde sağda metastaz görülmektedir.Şekil 3.1.c ve 3.1.de post-op aksiyel T1 pre-kontrast ve post-kontrast görüntüsü
yeralmaktadır. a b a c d
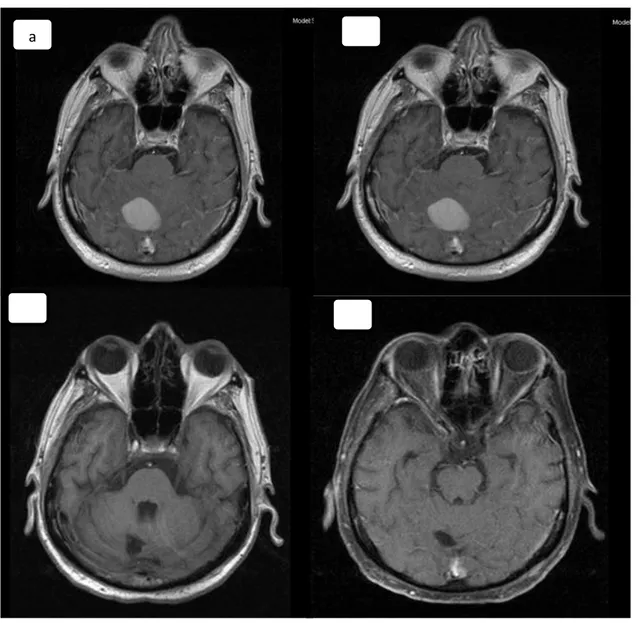
16 Şekil 4: Sol Serebellar Bölgeye Akciğer Adeno Kanser Metastazı Pre-Op & Post-Op MR Görüntüleri
54 yaş erkek hasta, primeri akciğer adeno kanser.
Şekil 4a ve 4b’de pre-op aksiyel T1 post-kontrast görüntüsünde solda metastaz görülmektedir. Şekil 4c ve 4d’de post-op aksiyel T1 pre-kontrast ve post-kontrast görüntüsü yeralmaktadır.
a b
17 2.v. METASTATİK BEYİN KANSERLERİNDE CERRAHİ
Metastatik beyin kanserlerinde amaç, kitlenin etkisine bağlı gelişen ve kötüleşen nörolojik semptomların rahatlatılması, metastazın lokal kontrolünü sağlamak, histolojik tanı sağlamak ve mümkün olan şartlarda yaşam süresinin uzatılmasına katkıda bulunmaktır62
. 1926 yılında Grant’in ilk bildirisinden günümüze kadar geçen süre içinde intrakranyal metastazların tedavisi hep tartışmalara yol açmıştır. Stereoid ve radyoterapi 1950 yılından yakın döneme kadar önerilen ve kabul edilen tedavi olmuştur. 1990’lı yıllar ile birlikte bu konu üzerine yapılan çalışmalar yoğunluk kazanmıştır ve iki randomize/prospektif araştırma da soliter metastazı olan hastalarda cerrahi + radyoterapinin sadece radyoterapi uygulamasına üstünlüğü ortaya konulmuştur. Bu durum; lezyonu lokalize etme, mikrodiseksiyon ve fonksiyonel haritalama gibi nöroşirürjikal teknikler de ilerlemenin sonucu olarak ortaya çıkmıştır 11
.
Son dönemlerde yapılan çalışmalar ile; eski dönemler de cerrahi dışı bırakılan multipl veya rekürran intrakranyal metastaz olgularında da cerrahi uygulanabileceğini, bunun surviye ve hasta yaşam kalitesine olumlu katkıları olacağı gösterilmiştir 11
.
Cerrahi ve radyocerrahi ile birlikte tüm beyin radyoterapi (TBRT), normalde beyin metastazlarında 1–2 ay olan ortalama yasam süresini 6–12 aya kadar yükseltilmiştir 59
. Lokal olarak; merkezi sinir sistemi (MSS) metastazlarının kontrol edilebilmesi, hastaların ekstrakraniyal sebeplerle kaybedilmesine neden olurken, kafa içindeki tümörün kontrol edilmediği durumlarda hasta büyük bir olasılıkla nörolojik sebeplerden dolayı kaybedilir. Lokal kontrolün sağlanması ve hastanın yasam kalitesinin artırılması beyin metastazlı hastaların tedavi seçeneklerini düşünürken birincil önceliktedir 60
. Uygulanan yeni tekniklerle çıkarılamaz denilen tümörlerin daha az morbiditeyle çıkartılabilmesi ve tümör yükünün azaltılması, halen cerrahiyi metastaz tedavisinin en önemli seçeneklerinden biri kılmaktadır.
18 1990’da Patchell ve ark. 61
randomize, tek metastazlı 48 hastanın; 25’ine cerrahi ve TBRT, 23’üne ise sadece TBRT uygulamış ve hastaların lokal rekürrens ve yasam süresi oranlarını değerlendirmiştir. Ek olarak cerrahi uygulanan gruptaki lokal rekürrens %20, diğer gurupta %52 (p<0.02); ortalama yasam süresi 15 yerine 40 hafta olarak tespit edilmiştir (p<0.001). Cerrahi ve TBRT alan hastalarda fonksiyonel olarak bağımsız yaşama TBRT alan gruba göre daha uzun bulunmuştur (38 hafta ile 8 hafta (p<0.005). Bu sonuçlar tek metastazı olan hastalarda rezeksiyonun önemini göstermektedir 62.
1998’de Patchell ve ark. 63cerrahi yolla tedavi edilen hastalarda TBRT’nin yardımcı tedavi olarak etkinliğini araştırmıştır. Bu çalışmada, 95 hasta alınmış, bazılarına sadece cerrahi yapılırken, bazılarına cerrahi ve TBRT uygulanmıştır. Intrakraniyal hastalığın gelişimi sadece cerrahi uygulanan grupta 4 kat fazla bulunmuştur (%70/%18 (p<0.001)). Ancak ortalama yasam süreleri arasında belirgin fark saptamamıştır (12,0 ay/10,8 ay). Bu çalışma, cerrahiyle birlikte TBRT yapılmasının, lokal kontrol ve rekürrens üzerindeki olumlu etkisini göstermiştir.
Günümüzde artık intrakranyal metastaz tedavisinde cerrahinin yeri göz ardı edilemez bir gerçektir. Cerrahi amaç;
1. Histolojik tanı: İntrakranyal metastazları; primer beyin tümörleri ve beyin absesinden, sadece radyolojik araştırma ile ayırmak zordur. Primeri bilinmeyen metastazlarda histolojik tanı konulması gerekliliği mevcuttur. Sistemik kanser hastalarında ise intrakranyal lezyonlarda histolojik tanı çok büyük oranda primer ile uyumlu metastazdır. Ancak % 10-15 oranında bu lezyonların histolojik tanısı; primer beyin tümörü veya abse olarak, karşımıza gelmektedir. Sistemik kanseri olan ve soliter intrakranyal lezyonu olan hastaların tümünde; kranyotomi veya stereotaktik radyocerrahi ile histolojik doğrulama yapılması, devam edecek tedavi açısından, günümüzde zorunluluk teşkil etmektedir11-59
.
2. Semptomların geriletilmesi: İntrakranyal metastazlar; ICP artışına sebep olarak ve çevre beyin parankimini irrite ederek ve hasarlayarak semptomlara yol açmaktadırlar.
19 Kortikosteroidler vazojenik ödem etkisini azaltırlar, ancak tümörün direkt kitle etkisini önleyici fayda sağlamazlar ve yan etkileri nedeniyle uzun süre kullanımları imkânsızdır11
. Radyoterapi tümör kitlesi üzerine küçültücü etkisi olan tedavi modalitesidir. Ancak bu etki uzun sürede elde edilir ve ayrıca birçok metastatik lezyon radyosensitif değildir.
Stereotaktik radyocerrahi ise; çok sınırlı kullanım endikasyonları ve uygulama da büyüklük ve biçime bağlı olması nedeniyle, daha az tercih edilmektedir60-61
. Bu tedavilerin karşısında, metastaz cerrahisi hızlı şekilde kitle etkilerini ve ödem kaynağını ortadan kaldırır. Düşen ICP ve nöronal fonksiyonların tamiri ile semptomlarda en hızlı regresyona olanak tanır11
.
3. Gross total rezeksiyon ile lokal kürü sağlamak: Cerrahi; hızlı lokal onkolojik kür etkisine sahip tek tedavi modalitesidir. Tek bir metastatik lezyon için; cerrahi, tüm tümör hücrelerini ortadan kaldırıp lokal rekürrens olasılığını ekarte eder. Tam rezeksiyonu ortaya koymanın en iyi yolu; BBT ve MRG de kontrast tutulumunun ortadan kalktığını göstermektir. Günümüz gelişen teknolojisi; intraoperatif ultrasonografi (USG), computer assisted stereotaktik rezeksiyon, image guided cerrahi teknikler ile kontrast tutan tüm tümör dokularını çıkarma da nöroşirürjiyene yardımcı cerrahi teknikleri kullanıma sunmuştur. Ancak tüm bu yardımcı yöntemlere rağmen günümüzde komplet rezeksiyon postop kontrastlı BBT ve MRG kontrollerinde ortaya konulabilmektedir11.
Serebellum tümörlerinde cerrahi yaklaşım tekniği daha çok metastaz olan bölgeye göre belirlenir ve genelde total rezeksiyon kararı ile sonuçlanırlar. Vermian ya da hemisferik tümörler yüzeye daha yakın olduklarından dolayı cerrahi erişim yüksek olsa da daha derinde bulunan lateral tümörlere erişim oldukça zordur ve komplike cerrahi yaklaşım gerektirir. Çoğu serebeller tümörlerde tercih edilen suboksipital kraniyotomidir. Bu orta hat ya da vermian yaklaşım hemisfer ya da vermisde bulunan lezyonlara kolay ulaşımı sağlar. En sık kullanılan ameliyat pozisyonları lateral dekübitis, prone ve oturur pozisyondur. Median ve paramedian vertikal insizyonlar yeterli ekspozisyonu sağladığı için daha çok tercih
20 edilmektedir. Tümörün yerleşimine göre bilateral veya unilateral kraniyektomi uygulanabilir63-64.
İnfratentoryal lezyonlara ulaşırken en kısa transparenkimal yolun tercih edilmesi temel prensip olmalıdır.
İnfratentoryal superyor hemisferik lezyonlar: Supraserebellar sistern yolu ile tümöre
en yakın serebellum noktasından insizyon yapılarak ulaşılır. Bu yöntem; yüksek suboksipital kranyektomi ile transvers sinüsü ortaya koymayı gerektirir.
İnfratentoryal lateral hemisferik lezyonlar: Direkt olarak posteryor yoldan girilir.
Paraserebellar sisterne girmeyi gerektirmez ve kranyal sinir ekspojuruna gerek kalmaz.
İnfratentoryal inferior serebellar lezyonlar: Foramen magnumun açılmasını gerektirir. İnfratentoryal orta hat lezyonlar: Orta hattan girilerek vermisi ayırdıktan sonra
rezeksiyon işlemi gerçekleştirilir11
.
Serebellum tümörlerinin rezeksiyonu sonrasında görülebilecek komplikasyonlar serebellar ödem(% 5), hidrosefali (%5), serebellar hematom(%3) ve serebellar mutism(%1) olarak belirtilmiştir. Ancak Cerrahi teknikteki gelişmeler ve navigasyon sayesinde bu oranlar gün geçtikçe daha aşağıya çekilmektedir63-67
21 3. MATERYAL-METOD
Bu çalışmanın örneklemini, 1 Ocak 2010-31 Aralik 2015 yılları arasında E.Ü.T.F.H. Nöroşirürji AD’a “serebellum metastazı” ön-tanısı ile başvuran ve cerrahi girişim uygulanan 18 yaş üstü tüm hastalar oluşturmaktadır. Çalışma verileri tanımlayıcı araştırma türünde olup, hasta epikrizlerinin elektronik ortamda geriye dönük olarak taranması ile elde edilmiştir. 18 yaş üstü serebeller metastazı olan ve cerrahi girişim yapılmış yetişkin hasta olması çalışmaya dâhil edilme; pediatrik (18 yaş altı), cerrahi girişim yapılmamış ya da ilk cerrahileri dış merkezde olan re-opere hasta olması, dışlanma kriteri olarak belirlenmiştir. Beş yıllık geriye dönük veri taramasında toplam 41 hastanın epikrizine ulaşılmış, birden fazla cerrahi girişim yapılan uc hasta ve serebellum dışında serebral metastazları da olan iki hasta dahil edilme kriterlerine göre çalışma dışı bırakılarak 36 hasta bilgisi veri tabanını oluşturmuştur.
Çalışmaya dahil edilen hastaların epikriz bilgilerinden elde edilen sosyo demografik özellikleri, hastalık ve aile öyküleri, primer kanser tanısı, yapılan cerrahi girişim tekniği ve klinik taburculuğundan 31 Ocak 2016 kadar olan sağ kalım durumu ve süreleri çalışmanın incelenen değişkenlerini oluşturmuştur.
Çalışmaya dâhil edilen hastaların sağ kalım durumu ve sürelerinin bilgileri İzmir ili Bornova ilçe Kaymakamlığı İlçe Nüfus Müdürlüğü’nden resmi yazıyla talep sonrasında elde edilmiş olup ekte sunulmuştur.
Veriler SPSS 18.0 İstatistik Analiz programında, sosyo demografik özellikler tanımlayıcı sayı ve yüzde, sağkalım analizi için Kaplan-Meier yöntemi, karşılaştırmalardaise log-rang testi kullanılmıştır. Değişkenlerin birbiri ile ilişkisi ve sağ kalım üzerine etkileri ki-kare ve Kruskall Wallis analizleri ile değerlendirilmiştir.
22 4. ARAŞTIRMANIN SINIRLILIKLARI
Çalışmamızın retrospektif olması nedeniyle veriler ancak hasta epikrizlerindeki ulaşılabilen bilgilerle sınırlandırılmıştır. Veri tarama aşamasında hasta epikrizlerinin hastaların sosyo demografik özellikleri, performans durumları, hastalık özgeçmişleri, aile öyküleri konusunda daha açıklayıcı ve yeterli bilgileri içermesi gerekliliği de bu çalışmadan elde edilen başka bir sonuç olmuştur. Epikrizlerde aynı zamanda tümöre ait bilgilerde tek, birden fazla alana metastaz, solid gibi bilgilerin yer alması gerektiği litaratür incelemelerindeki bilgilere ulaşılması aşamasında görülmüştür. Cerrahi sonrası öngörülen palyatif tadavi konusunda yeterli bilgiye ulaşılamamıştır. Bu prognostik faktörlerin serebellum metastazı olan olgularda sağ kalım çalışmalarına sağlayacağı katkıların önemi büyüktür.
Çalışmamızda hastaların 5 yıllık mortalite durumları incelenmiş ancak cerrahi sonrası yaşayan olguların yaşam kalitelerine yer verilmemesi sınırlılık olarak kabul edilmiştir.
23 5. BULGULAR
Tablo 1: Serebellar Metastaz Gösteren Hastaların Cinsiyetlerine Göre Dağılımı
CİNSİYET Sayı (n) Yüzde (%)
Erkek 26 72.2
Kadın 10 27.8
Toplam 36 100
24 Tablo 2: Serebellar Metastaz Gösteren Hastaların Yaş Gruplarına Göre Dağılımı
YAŞ GRUBU Sayı (n) Yüzde (%) 20-39 yaş 3 8,3 40-59 yaş 14 38,9 60-79 yaş 16 44,5 80 yaş üstü 3 8.3 Toplam 36 100
Çalışmaya alınan hastaların %38,9’u 40-59 yaş aralığında, %44.5’i 60-79 yaş aralığında, %8,3’ü 20-39 yaş aralığında, %8.3’ü 80 yaş aralığında olduğu görülmektedir (Tablo 2). Çalışmaya alınan hastaların yaş ortalamaları incelendiğinde; minimum 34 yaş, maksimum 83 yaş ve yaş ortalamaları 60,67± 11,59 olarak bulunmuştur (Tablo3).
25 Tablo 3: Serebellar Metastaz Gösteren Hastaların Yaş Ortalamalarına Göre Dağılımı
Minimum Maximum X Sd
Yas 34,00 83,00 60,67 11,59
Çalışmaya dahil edilen hastalarda en düşük yaş 34, en büyük yaş 83 ve yaş ortalaması x=60.67±11.59 olarak bulunmuştur.
Tablo 4: Serebellar Metastaz Gösteren Hastaların Aile Yakınlarında Kanser Öyküsüne Göre Dağılımı Aile Öyküsü Sayı (n) Yüzde (%) Belirtilmeyen 18 50.0 Yok 16 44.4 Baba Akciğer Ca 1 2.8 Kardeş Meme Ca 1 2.8 Toplam 36 100
Hastaların anamnezlerinde; %50’sinde aile öyküsü belirtilmediği, %44.4’nün aile yakınlarında kanser öyküsü olmadığı, ailede akciğer kanseri ve meme kanseri olan hasta oranlarının %2.8 olduğu saptanmıştır(Tablo 4).
26 Tablo 5: Serebellar Metastaz Gösteren Hastaların Alışkanlıklarına Göre Dağılımı
Alışkanlıklar Sayı (n) Yüzde (%) Belirtilmeyen 14 38.4 Yok 14 38.4 Sigara 8 22.2 Toplam 36 100
Hastaların sadece %22.2’si sigara kullandığını belirtmiş, %38.4’nün alışkanlığı belirtilmemiş ve %38.4’ü ise bir alışkanlığı olmadığını belirtmiştir(Tablo 5).
27 Tablo 6: Serebellar Metastaz Gösteren Hastaların Komorbidetelerine Göre Dağılımı
Komorbidite Sayı (n) Yüzde (%) Belirtilmeyen 14 38.9 Yok 13 36.1 Hipertansiyon 3 8.3 Hipertansiyon-Diyabetes Mellitus 2 5.6 Diyabetes Mellitus 1 2.8 Diğer 2 5,6 Toplam 36 100
Hastaların %38.9’nun ek hastalığı belirtilmezken, %36.1’inin ek hastalığının olmadığı, %16.7’sinde hipertansiyona ya da diyabetus mellitus veya her iki kronik hastalığın olduğu saptanmıştır.
28 Tablo 7: Serebellar Metastaz Gösteren Hastaların Primer Kanser Yerleşimine Göre Dağılımları PRİMER KANSER Sayı (n) Yüzde (%) Akciğer Karsinomu 21 58.3 Nazofarenks Karsinomu 3 8.3 Özefagus Ca 2 5.6 Meme Ca 2 5.6 Kolon Ca 2 5.6 Larinks Ca 1 2.8 Malign Melanom 1 2.8 Akciğer Adeno Ca 1 2.8 Böbrek Ca 1 2.8 Endometrium Ca 1 2.8 Parotis Ca 1 2.8 Tubulovilloz Adenom 1 2.8 TOPLAM 36 100
Çalışmaya alınan hastaların %58.3’inin akciğer karsinomu, %8.3’inin Nazofarenks karsinomu, %5.6’nün meme ca, özefagus ca ve kolon ca; akciğer adeno ca, böbrek ca, endometrium ca, larinks ca, malign melanom, parotis ca ve tubulovilloz adenom oranlarının %2.8 olduğu görülmüştür (Tablo 7).
29 Tablo 8: Hastaların Serebellar Metastaz Yerleşimine Göre Dağılımları
Sayı (n) Yüzde (%)
Sol serebellar hemisfer 20 55.6
Sağ serebellar hemisfer 11 30.6
Vermian (orta hat) 5 13.8
Toplam 36 100
Hastalarda serebellum metastazının lokalize olduğu alan incelendiğinde; vermian alana olan metastaz oranının %13.8 olduğu, sol hemisfere %55.6, sağ hemisfere %30.6, olduğu görülmüştür (Tablo 8).
30 Tablo 9: Serebellar Metastaz Gösteren Hastaların Başvuru Şikâyetlerine Göre Dağılımları Sayı (n) Yüzde (%) Baş ağrısı 11 30.6 Bulantı-Kusma-Başdönmesi 10 27.8 Ataksi 7 19.4
Ekolali -Konuşma Bozukluğu 4 11.1 Güç Kaybı 3 8.4 Nöbet 1 2.8
Toplam 36 100
Hastaların kliniğe en fazla baş ağrısı, bulantı, kusma+ baş dönmesi ve denge kaybı başvuru yaptığı, ikinci sırada ise konuşma bozukluğu ve güç kaybının olduğu saptanmıştır (Tablo 9).
31 Tablo 10: Serebellar Metastaz Gösteren Hastalarda Cerrahi Yaklaşım Tekniklerine Göre Dağılımları
Cerrahi Yaklaşım Teknikleri
Sayı (n) Yüzde (%)
Median Sub-Occipitial Kraniyotomi 24 66.7
Para-Median Sub-Occipitial Kraniyotomi 12 33.3
Toplam 36 100
Hastaların %66.7’sinde Median Sub-Occipitial Kraniyotomi, %33.3’ünde sol ya da sağ Para-Median Sub-Occipitial Kraniyotomi cerrahi yaklaşım tekniği uygulanmıştır(Tablo 10).
32 Tablo 11: Serebellar Metastaz Gösteren Hastaların Mortalite-Morbidite Durumu
Mortalite Sayı (n) Yüzde (%)
Exitus 27 75.0
Sekel/Sekelsiz 9 25.0
Toplam 36 100
Çalışmaya alınan hastaların %75’inin nöroşirürji kliniğinden taburculuğundan sonraki süreçte exitus olduğu, %25’inin ise sağ kalım gösterdiği saptanmıştır (Tablo 11).
33 Tablo 12: Klinikten Taburculuk Sonrası Exitus Olan Hastaların Sağ kalım Sürelerine Göre Dağılımı Yaşam Süresi Sayı (n) Yüzde (%) 0-1 ay 2 7.4 2-3 ay 5 18.5 4-5 ay 2 7.4 6ay-1 yıl 15 55.6 2-3 yıl 3 11.1 Toplam 27 100
Kliniğimizden cerrahi sonrası taburcu olduktan sonra exitus olan hastaların büyük bir oranının, % 55.6’sının yaklaşık 1 yıl yaşam süresi olduğu saptanmıştır(Tablo 12).
34 Tablo 13: Hastalarda Metastaz Görülen Serebellar Alan İle Başvuru Şikâyeti Arasındaki İlişkinin İncelenmesi
Çalışmada metastaz görülen serebellar alan ile başvuru şikâyetleri arasındaki ilişki incelendiğinde; sol serebellar hemisfer metastazı olanlarda bulantı, kusma, baş dönmesi, baş ağrısı, ön planda iken, sağ serebellar hemisfer metastazı olanlarda baş ağrısı ve ataksi şikâyetlerinin daha fazla olduğu görülmüştür(Tablo 13).Ancak bu ilişki istatistiksel olarak anlamlı bulunmamıştır.
X2 =13.10, p>0,05. METASTAZ
ALANI
BAŞVURU ŞİKÂYETİ
Güç kaybı Ataksi Başağrısı Bulantı
Kusma Başdönmesi Ekolali Konuşmada Güçlük Nöbet Toplam Sağ Serebellar Hemisfer 1 3 6 0 1 0 11 Sol Serebellar Hemisfer 2 2 5 8 2 1 20 Vermian 0 2 0 2 1 0 5 Toplam 3 7 11 10 4 1 36
35 Tablo 14: Hastalarda Metastaz Görülen Serebellar Alan İle Primer Kanser Türü
Arasındaki İlişkinin İncelenmesi
Primer Kanser Sağ
Serebellar Hemisfer Sol Serebellar Hemisfer Vermian TOPLAM Akciğer Karsinomu 6 12 3 21 Akciğer Adeno Ca 0 0 1 1 Böbrek Ca 1 0 0 1 Endometrium Ca 1 0 0 1 Kolon Ca 0 2 0 2 Larinks Ca 0 1 0 1 Meme Ca 1 1 0 2 Nazofarenks Karsinomu 1 2 0 3 Özefagus Ca 1 1 0 2 Parotis Ca 0 0 1 1 Tubulovilloz Adenom 0 1 0 1 TOPLAM 11 20 5 36
Çalışmada akciğer karsinomunun en fazla sol serebellar alana metastaz gösterdiği ve serebelluma tüm metastaz gösteren primer kanser türü içerisinde de birinci sırada yer aldığı görülmüştür (Tablo 14). Metastaz görülen serebellar alan ile primer kanser türü arasındaki ilişkinin incelendiğinde bu farklılık istatistiksel olarak anlamlı bulunmamıştır. X2
=21.74, p0.05
36 Tablo 15: Hastalarda Cinsiyet İle Primer Kanser Türü Arasındaki İlişkinin İncelenmesi
Çalışmaya alınan hastalarda akciğer karsinomunun erkeklerde kadınlara oranla daha fazla görüldüğü ve aradaki bu farklılığın istatistiksel olarak oldukça anlamlı olduğu saptanmıştır (Tablo 15). X2
=6.78 , p=0.009. akciğer adeno ca akciğer karsinomu böbrek ca endometrium ca
kolon ca larinks ca meme ca nazofarenks karsinomu özefagus ca sol parotis ca tubulovilloz adenom Erkek 0 19 0 0 1 1 0 2 1 1 1 Kadın 1 2 1 1 1 0 2 1 1 0 0 Toplam 1 21 1 1 2 1 2 3 2 1 1
37 Tablo 16: Hastaların Alışkanlıkları İle Primer Kanser Türü Arasındaki İlişkinin
İncelenmesi
Primer Kanser Belirtilmemiş Sigara Yok TOPLAM
Akciğer Karsinomu 5 11 5 21 Akciğer Adeno Ca 1 0 0 1 Böbrek Ca 0 0 1 1 Endometrium Ca 1 0 0 1 Kolon Ca 1 0 1 2 Larinks Ca 1 0 0 1 Meme Ca 0 1 1 2 Nazofarenks Karsinomu 3 0 0 3 Özefagus Ca 1 0 1 2 Parotis Ca 1 0 0 1 Tubulovilloz Adenom 0 0 1 1 TOPLAM 14 12 10 36
Hastaların alışkanlıkları ile primer kanser türü arasındaki ilişki incelendiğinde; sigara içen hasta oranının akciğer karsinomunda sayısal olarak en fazla ve istatistiksel ilişkinin de anlamlı olduğu saptanmıştır (Tablo 16). X2
38 Tablo 17: Hastaların Yaş Grubu Aralıkları İle Primer Kanser Türü Arasındaki İlişkinin İncelenmesi
Primer Kanser 20-39 yaş 40-59 yaş 60-79 yaş 80 yaş
ve üstü TOPLAM Akciğer Karsinomu 1 8 9 3 21 Akciğer Adeno Ca 0 0 1 0 1 Böbrek Ca 0 0 1 0 1 Endometrium Ca 0 1 0 0 1 Kolon Ca 0 1 1 0 2 Larinks Ca 0 1 0 0 1 Meme Ca 1 1 0 0 2 Nazofarenks Karsinomu 1 1 1 0 3 Özefagus Ca 0 1 1 0 2 Parotis Ca 0 0 1 0 1 Tubulovilloz Adenom 0 0 1 0 1 TOPLAM 3 14 16 3 36
Çalışmaya alınan hastalarda akciğer karsinomu özellikle 40 yaş sonrasında sayısal olarak fazla görülmesine karşın bu ilişki istatistiksel açıdan anlamlı bulunamamıştır (Tablo 17).
39 Tablo 18: Hastaların Operasyon Tarihinden İtibaren 5 Yıllık Sağkalım Süreleri
Çalışmaya alınan hastaların operasyon tarihinden sonraki 5 yıllık sağkalım süreleri Kaplan -Meier yöntemiyle hesaplanmış ve medyan sağkalım 12 ay ±1.22( min:9.59 ay- max:14.40 ay) olarak bulunmuştur. Sağkalım eğrileri Grafik 1’de gösterilmiştir.
95% Güven aralığı
Medyan (ay) Std. Hata Alt sınır Üst sınır
40 Grafik 1: Hastaların Operasyon Tarihinden İtibaren 5 Yıllık Sağkalım Eğrileri
Çalışmaya alınan hastaların operasyon tarihinden sonraki 5 yıllık sağkalım eğrileri. medyan sağkalım 12 ay ±1.22( min:9.59 ay- max:14.40 ay)
41 Tablo 19: Hastaların Operasyon Tarihinden İtibaren Aylara göre Kümülatif Sağkalım Oranları
Çalışmaya alınan hastaların operasyon tarihinden sonra aylara göre kümülatif sağ kalım oranları incelendiğinde; 1. ayda yaşayan oranı % 94 ±0.04, 3. ayda %80±0.07, ilk 6 ayda % 75 ±0.07, 1 yıllık yaşama oranı %30 ±0.07, 2. yılda %23±0.09 ve 3. yılda % 8±0.07’e düşmektedir.
Kümülatif Sağkalım Oranı
Operasyon Sonrası Dönem Tahmini (%) Standart hata
1. Ay 94 0.04 2. Ay 83 0.06 3. Ay 80 0.07 6. Ay 75 0.07 12. Ay 30 0.07 24. Ay 23 0.09 36. Ay 8 0.07
42 Tablo 20: Hastaların Operasyon Tarihinden İtibaren Cinsiyete Göre 5 Yıllık Sağkalım Süreleri
-1:yaşayan olgular nedeniyle analiz yapılamayan
Hastaların operasyon tarihinden sonra cinsiyetlerine göre sağkalım sürelerinin analizinde; her iki cinsiyet için medyan 12 ay olarak bulunmuştur. Ancak kadınlarda çalışmanın başladığı tarihte hala yaşayan 4 olgunun olması nedeniyle ortanca değerleri hesaplanamamıştır. Cinsiyetler arası sağkalım süreleri arasındaki farklılık log Rank testine göre x2
=1.08±1 ve p=0.30 değeriyle anlamlı bulunmamıştır(Tablo 20).
Cinsiyet
Sayı (n)
95% Güven aralığı Log Rank (Mantel-Cox) Medyan
(ay) Std. Hata Alt sınır Üst sınır
X2 p Erkek 26 12 1,24 9,57 14,44 1,08 0.30 Kadın 10 -1 -1 -1 -1 Toplam 36 12 1,23 9,59 14,41
43 Grafik 2: Hastaların Operasyon Tarihinden İtibaren Cinsiyete Göre 5 Yıllık Sağkalım Eğrileri
Hastaların operasyon tarihinden sonra cinsiyetlerine göre sağkalım grafiğinde kadın olgulardan 4 ü hala yaşamaktaydı. Bu nedenle ortanca gösterilememektedir. Cinsiyetler arası sağkalım süreleri arasındaki farklılık log Rank testine göre x2=1.08±1 ve p=0.30 değeriyle
44 Tablo 21: Hastaların Operasyon Tarihinden İtibaren Yaş Gruplarına göre 5 Yıllık Sağkalım Süreleri
-1:yaşayan olgular nedeniyle analiz yapılamayan
Hastaların operasyon sonrasında yaş gruplarına göre sağkalım süreleri 12 ay olarak bulunmuş ancak <=49 yaş grubunda ortanca hesaplanamamıştır. Yaş grupları arsındaki farklılık analizi x2=6.02±1 p=0.11 ile anlamlı değildir (Tablo 21). Hastaları yaş gruplarına göre sağkalım eğrileri Grafik 3’de gösterilmiştir.
Yaş Grubu 95% Güven aralığı (Mantel-Cox) Log Rank
Medyan (ay) Std. Hata Alt sınır Üst sınır X2 p
<=49 -1 -1 -1 -1
6.02 0.11
50-59 12 2,29 7,69 16,31
=>60 12 1,36 9,32 14,68
45 Grafik 3: Hastaların Operasyon Tarihinden İtibaren Yaş Gruplarına Göre 5 Yıllık Sağkalım Eğrileri
49 yaş ve altı grupta 3 olgunun yaşaıyor olması nedeniyle ortanca gösterilememiştir. Yaş grupları arsındaki farklılık analizi x2=6.02±1 p=0.11 ile anlamlı değildir.
46 Tablo 22: Hastaların Operasyon Tarihinden İtibaren Metastaz Bölgesine Göre 5 Yıllık Sağkalım Süreleri
Hastaların operasyon sonrasında metastaz bölgesine göre sağkalım süreleri 12 ay olarak bulunmuş olup, metastaz yeri ile sağkalım süresi arasındaki ilişki anlamlı bulunmamıştır. X2=0.44±2 p=0.80
Metastaz Yeri
95% Güven aralığı Log Rank (Mantel-Cox)
Sayı (n) Medyan (ay) Std. Hata Alt sınır Üst sınır X2 p
Sol Hemisfer 20 12 1.41 9.24 14.76
0.44±2 0.80
Sağ Hemisfer 11 12 3.51 5.12 48.88
Vermian 5 12 7.96 0.00 27.59
47 Grafik 4: Hastaların Operasyon Tarihinden İtibaren Metastaz Bölgesine Göre 5 Yıllık Sağkalım Eğrileri
Metastaz bölgesine göre sağkalım süreleri 12 ay olarak bulunmuş olup, metastaz yeri ile sağkalım süresi arasındaki ilişki anlamlı bulunmamıştır. X2=0.44±2 p=0.80
48 Tablo 23: Hastaların Operasyon Tarihinden İtibaren Primer Kanser Türüne Göre 1 Yıllık Kümülatif Sağkalım Oranları
Hastaların Operasyon Tarihinden İtibaren Primer Kanser Türüne Göre 1 Yıllık Kümülatif Sağkalım Oranlarına bakıldığında sadece akciğer karsinomu ve nazofarenks kanserinde sağkalım oranı % 30 larda, meme kanserinde %50’de olup diğer kanser türlerinde 1 yılı bulan yaşam süresinin olmadığı görülmüştür. Tabloda böbrek kanseri, akciğer adeno ca ve endometrium ca tanılı hastalar hala yaşayan olduğu için gösterilmemiştir.
Hastaların 1 yıllık sağkalım oranları ile primer kanser türü arasındaki ilişki ise istatistiksel olarak anlamlı bulunmamıştır. X2
=10.34±10 p=0.41
Kümülatif Sağkalım Oranı (1 yıl)
Primer Kanser Türü Sayı (n) Tahmini (%) Standart hata
Akciğer Karsinomu 21 30 0.10 Kolon Ca 2 0 0.0 Larinks Ca 1 0 0.0 Meme Ca 2 50 0.35 Nazofarenks Karsinomu 3 33 0.27 Özefagus Ca 1 0 0.35 Parotis Ca 1 0 0.0 Tubulovilloz Adenom 1 0 0.0