T.C.
DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ
ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI
ÜÇLÜ PORTAL TEKNİK İLE TEK BANT ANATOMİK
ÖN ÇAPRAZ BAĞ REKONSTRÜKSİYONUNUN
SONUÇLARI
Dr. ŞEYHMUS KIRAN TIPTA UZMANLIK TEZİ
T.C. DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI
ÜÇLÜ PORTAL TEKNİK İLE TEK BANT ANATOMİK
ÖN ÇAPRAZ BAĞ REKONSTRÜKSİYONUNUN
SONUÇLARI
DR. ŞEYHMUS KIRAN TIPTA UZMANLIK TEZİ
TEZ DANIŞMANI
YRD.DOÇ.DR. İBRAHİM AZBOY
ÖNSÖZ
Uzmanlık eğitimim süresince bilimsel yöntem, etik ve insani değerlere bağlılıklarıyla her zaman örnek aldığım; onlarla beraber çalışmayı büyük bir şans olarak gördüğüm; cerrahi tecrübe ve becerileriyle yetişmemde emeği geçen ve kendilerinden çok şey öğrendiğim değerli hocalarım Prof.Dr.Hüseyin ARSLAN’a, Prof.Dr.Serdar NECMİOĞLU’na ve Prof.Dr.Ahmet KAPUKAYA’ya sonsuz saygı ve şükranlarımı sunarım.
Artroskopi ve artroplasti alanındaki bilgi ve birikimlerini her zaman paylaşan ve tez çalışmam süresince her aşamada yardımlarını esirgemeyen tez hocam Yrd.Doç.Dr.İbrahim AZBOY’a teşekkür ederim.
Kendileriyle çalışma fırsatı bulduğum ve yetişmemde katkıları olan değerli hocalarım Yrd.Doç.Dr.Mehmet BULUT, Yrd.Doç.Dr.B.Yavuz UÇAR, Yrd.Doç.Dr.Abdullah DEMİRTAŞ, Yrd.Doç.Dr.Emin ÖZKUL, Yrd.Doç.Dr. Mehmet GEM ve Yrd.Doç.Dr.Celil ALEMDAR’a teşekkür ederim.
Asistanlığım süresince beraber çalıştığım şeflerim Dr.F.Boğatekin, Dr.S.Sargın, Dr.F.Yücel, Dr.R.Atiç, Dr.A.Canbaz ve Dr.E.Sucu’ya; kendileriyle çalışmaktan büyük keyif aldığım sevgili asistan arkadaşlarım Dr.A.Akcan, Dr.C.Ancar, Dr.Y.Mertsoy, Dr.Y.Çatan, Dr.Y.Tutak, Dr.A.Çaçan, Dr.K.Uzel, Dr.S.Yalvaç, Dr.O.Değnek ve Dr.M.O.Ziyadanoğulları’na; klinik ve ameliyathanede beraber çalıştığım hemşire, sekreter ve personel arkadaşlarıma teşekkür ederim.
Bugünlere gelmemde en büyük paya sahip olan, hiçbir fedakârlıktan kaçınmayan sevgili annem ve babama, ayrıca ağabeyleri olmaktan gurur duyduğum meslektaşlarım Dr.İdris KIRAN ve Dr.Lezgin KIRAN’a teşekkür ederim.
Uzmanlık eğitimim boyunca sevgi ve desteğiyle her zaman yanımda olan hayat arkadaşım Meral’e ve yolumu gözlemekten bıkmayan mutluluk kaynağı çocuklarım Mirza Berken ve Bejan’a sonsuz teşekkürlerimi sunarım.
ÖZET
Transtibial teknik ön çapraz bağ (ÖÇB) cerrahisinde en sık uygulanan yöntemdir. Ancak diz anatomisi ve biyomekaniğinin daha iyi anlaşılmasıyla birlikte son zamanlarda ÖÇB’nin anatomik rekonstrüksiyonu önem kazanmıştır. Bu çalışmada artroskopik üçlü portal teknik ile tek bant anatomik ÖÇB rekonstrüksiyonu (ÖÇBR) uyguladığımız olguların fonksiyonel sonuçlarını değerlendirdik.
ÖÇBR uygulanan 27 hasta (bir kadın, 26 erkek; ortalama yaş 26.7 yıl; dağılım 17-34 yıl) çalışma grubunu oluşturdu. Tüm hastalara artroskopik üçlü portal anatomik rekonstrüksiyon tekniği ile hamstring otogrefti ve endobutton CL kullanılarak ÖÇBR uygulandı. Hastaların ameliyat öncesi ve sonrası değerlendirilmelerinde şikâyet, fizik muayene, IKDC, Lysholm, Tegner ve Cincinnati değerlendirme skalaları, eklem hareket açıklıkları, uyluk atrofisi, tek bacakla atlama testi kullanıldı. Greftin anatomik yerleşimini değerlendirmede Fu ve ark.’nın önerdiği radyolojik kriterler kullanıldı. Ortalama takip süresi 11.4 ay (dağılım 6-16 ay) idi.
IKDC skorlama sistemine göre hastaların tamamı ameliyat öncesi C ve D gurubunda iken ameliyat sonrasında %85’i A ve B gurubundaydı. Hastaların Lysholm ve Cincinnati skoru ortalaması ameliyat öncesinde sırayla 49 ve 9.7, ameliyat sonrasında ise 92 ve 28.1; Tegner aktivite düzeyi ortalaması travma öncesi 7.3, ameliyat öncesi 1.5, son kontrolde 6.1 olarak saptandı. Radyografik değerlendirmede 23 hastada (%85) greftin anatomik olarak yerleştirildiği görüldü.
Üçlü portal teknikle ÖÇBR; greftin anatomik yerleşimine imkan sağlayarak erken dönemde başarılı sonuçlar vermektedir.
ANAHTAR SÖZCÜKLER: Ön çapraz bağ, anatomik rekonstrüksiyon, artroskopik, üçlü portal teknik, greft, tünel.
ABSTRACT
Transtibial technique is the most common method which is used in anterior cruciate ligament (ACL) surgery. However the anatomic reconstruction has gained importance in recent years with a better understanding of anatomy and biomechanics of the knee. In this study we evaluated the functional results of the patients treated with single bundle anatomic ACL reconstruction using three portal technique.
The study included 27 patients (one female, 26 males; mean age 26.7 years; range 17 to 34) with ACL injury. All patients uderwent arthroscopic anatomic ACL reconstruction with three portal technique using hamstring autograft and endobutton CL. Patients were evaluated according to their complaints, physical examination, IKDC, Lysholm, Tegner and Cincinnati scales, range of motion, thigh atrophy, one leg jumping test and both preopatively and postoperatively. The anatomic placement of grafts were assessed using the radiological critera of Fu et al. The mean follow-up period was 11.4 months (range 6-16).
According to IKDC score system all the patients were group C and group D preoperatively, and %85 were group A and B at the latest folluw-up. The average Lysholm and Cincinnati scores were 49, 9.7 and 92, 28.1 preoparatively and postoperatively, respectively. Tegner activity level score was 7.3 preinjury, 1.5 preoperatively and 6.1 at latest follow-up. Radiological evaluation revealed that anatomical graft placement were obtained in 23 (%85) patients.
ACL reconstruction with three portal technique, can allow anatomic graft placement and give succesfull results in early period.
KEYWORDS: Anterior cruciate ligament, anatomic reconstruction, arthroscopic, three portal technique, graft, tunnel.
İÇİNDEKİLER Sayfalar Önsöz...i Özet...ii Abstract...iii İçindekiler...iv 1. Giriş ve Amaç...1 2. Genel Bilgiler...3 2.1. Tarihçe...3
2.2. Ön Çapraz Bağ Embriyolojisi...4
2.3. Ön Çapraz Bağ Histolojisi...4
2.4. Ön Çapraz Bağ Anatomisi...5
2.5. Ön Çapraz Bağ Nörovasküler Anatomisi...8
2.6. Diz ve Ön Çapraz Bağ Biyomekaniği...9
2.7. Diz İnstabiliteleri...12
2.8. ÖÇB Yaralanmalarında Epidemiyoloji ve Yaralanma Mekanizmaları. 12 2.9. ÖÇB Yaralanmalarında Klinik Değerlendirme...14
2.10. ÖÇB Yaralanmalarında Görüntüleme Yöntemleri...18
2.11. ÖÇB Yaralanmalarında Doğal Seyir...20
2.12. ÖÇB Yaralanmalarında Tedavi...21
2.13. Komplikasyonlar...28
2.14. Rehabilitasyon...29
3. Gereç ve Yöntem...31
3.1. Cerrahi Teknik...34
3.2. Ameliyat Sonrası Takip ve Rehabilitasyon...42
3.3. Değerlendirme...44
4. Bulgular...51
4.1. Şikâyet...51
4.2. Fizik Muayene Bulguları...51
4.3. IKDC Değerlendirme Bulguları...52
4.4. Lysholm Diz Skorlaması Bulguları...53
4.5. Tegner Aktivite Skalası Bulguları...53
4.6. Cincinnati Skorlaması Bulguları...54
4.7. Eklem Hareket Açıklıkları (ROM) Değerleri...55
4.8. Uyluk Atrofisi Bulguları...55
4.9. Tek Bacak Üzerinde Atlama (One Leg Hop) Testi Bulguları...56
4.10. Radyolojik Değerlendirme Bulguları...56
4.11. Komplikasyonlar...56 4.12. Memnuniyet...57 4.13. Olgu Örnekleri...58 5. Tartışma...63 6. Sonuçlar...81 7. Kaynaklar...82
1. GİRİŞ VE AMAÇ
Günümüz dünyasında sporun bir endüstri haline gelmesi ile toplum tarafından daha fazla ilgi odağı haline gelmiş ve bu da sportif aktivite sayı ve çeşitliliğinin yanında spor yaralanmalarının da artışı ile sonuçlanmıştır.
Spor yaralanmalarında diz en sık yaralanan eklem olarak karşımıza çıkmaktadır. Dize gelen direkt veya indirekt travmalar sonucunda bağlar hasar görmekte, özellikle bu bağlar arasında da ön çapraz bağ (ÖÇB) yaralanmalarına çok sık rastlanmaktadır. Bu yaralanmalar sonucunda, bireyin spor yaşantısı sonlanmakta, aktivite düzeyi kısıtlanmakta veya yaşam kalitesi düşmektedir. Bu da günümüz ortopedik cerrahların bu konu üzerine daha fazla yönelmesine neden olmuştur.
Son 15 yıl içerisinde diz bağ yaralanmaları % 172 oranında artmıştır. Ülkemizde tam sayı belli olmamakla birlikte Amerika Birleşik Devletleri’nde yılda ortalama 80-100 bin ÖÇB rekonstrüksiyonu (ÖÇBR) yapılmaktadır. Yıllık tedavi masrafları 1-1,5 milyar dolardır (1). ÖÇBR Amerika Birleşik Devletleri’nde en sık uygulanan 6. ameliyattır (2).
Dizde menisküslerden sonra en sık yaralanan yapı ÖÇB’dir. Diz çevresi bağ yaralanmalarının ise en sık olanıdır. Diz stabilitesi eklemin mekanik akslarına, kemik konturlarına, eklem içi (menisküs ve çapraz bağlar) ve eklem dışı (kapsüler bağlar, yan bağlar) stabilizatörlere bağlıdır. Dizin normal mekaniği ve stabilitesi bu komponentlerin koordineli fonksiyonu ile gerçekleşir. Stabilize eden bu faktörlerden birinin yokluğu bile dizin bu biyomekaniğini bozacaktır. ÖÇB dizin anteriora kaymasını engelleyen en önemli yapıdır. Ayrıca dizin rotasyonel stabilitesine de katkıda bulunmaktadır. ÖÇB yaralanması sonrasında kişinin sosyal ve iş hayatına tam olarak geri dönebilmesi için en uygun şekilde tedavi edilmesi gerekir. ÖÇB yırtığının tedavisi konservatif ve cerrahi olmak üzere iki ana başlıkta toplanmaktadır. ÖÇBR yapılacak hastalar çok iyi seçilmeli, hastaların beklentisi ve istekleri iyi değerlendirilmelidir. Geçimini spordan kazanan bir hasta ile masa başı mesleği olan bir hastayı farklı değerlendirmek gerekir. Kişinin mesleği, sportif aktivite düzeyi sorgulanmalıdır. Güncel yaşamda ÖÇB yırtığı ile ilgili
yapan ve cerrahi sonrası rehabilitasyon programına uyum sağlayabilecek olan hastalarda ağırlık kazanmaktadır.
Tedavinin cerrahi olarak yapılmaya başlandığı 1850'li yıllardan bu yana, tanı ve tedavide birçok yöntem denenmiştir. Özellikle son 30 yılda bu konudaki gelişmelerin sayısı ve hızı artmakta, araştırmalar sürmekte ve her gün yeni boyutlar kazanmaktadır. Artroskopik cerrahi teknikler ve rehabilitasyon prensiplerindeki gelişmeler sonucu ÖÇB yırtığının cerrahi tedavisi daha sık uygulanır hale gelmiştir.
Hasta sayısının çok olması ve konunun araştırmalara açık olması ortopedik cerrahların ilgisini çekmektedir. ÖÇB cerrahisiyle ilgili literatürde birbirleriyle çelişen onlarca yayın bulunmaktadır. Tedavi yöntemlerindeki farklılıklar, birbiriyle çelişen yayınlar halen ÖÇB cerrahisinde cevabı bulunamayan onlarca sorun olduğunu göstermektedir. Doğru tedavi edilmemiş bir ÖÇB yırtığı ileride diz ekleminde sorunlara yol açacaktır. Bu nedenle ortopedik cerrahların çözmesi gereken önemli sorun eklem kıkırdağının uzun vadede korunması sorunudur.
Diz anatomisi ve biyomekaniğinin daha iyi anlaşılmasıyla birlikte son zamanlarda ÖÇB’nin anatomik rekonstrüksiyonu önem kazanmaktadır. ÖÇB’nin anatomik ayak izlerine yerleştirilmesi sayesinde greftin orijinal çapraz bağın biyomekaniğine benzer şekilde davranarak eklem kıkırdağını anormal yüklerden koruyacağı düşünülmektedir. Böylece kıkırdağın uzun vadede korunacağı öngörülmektedir.
Biz bu çalışmamızda Dicle Üniversitesi Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı’nda dörtlü hamstring (semitendinöz ve grasilis) tendon otogrefti kullanarak artroskopik üçlü portal teknik ile anatomik ÖÇBR uyguladığımız olgularımızın fonksiyonel sonuçlarını değerlendirmeyi amaçladık.
2. GENEL BİLGİLER 2.1. Tarihçe
Milattan önce 3000 yılına ait eski Mısır papiruslarında ÖÇB ile ilgili bilgilere rastlanır. Hipokrat ÖÇB yaralanmasına bağlı olan diz instabilitesinden bahsetmiştir. Ancak ÖÇB ilk olarak Claudius Galen (M.Ö. 129-199) tarafından ligamenta genu cruciate olarak adlandırılmıştır (3). Galen çapraz bağların menteşe eklemlerin anormal hareketlerini kısıtlayan statik stabilizan yapılar olduğu kavramını geliştirmiştir.
Akut ÖÇB yırtığı ilk olarak 1845 yılında Fransız cerrah Amedee Bonnet tarafından tarif edildi. Eklem yaralanmalarıyla ilgili olarak yayınladığı iki ciltlik kitabında ÖÇB yırtığı ile birlikte olan kopma hissi, hemartroz ve tibianın öne subluksasyonundan bahsetmiştir. 1850 yılında Stark ilk defa ÖÇB rüptürünü tanımlamış ve alçılı tespit ile iki hastayı tedavi etmiştir (4).
Lachman testini ilk kez 1875 yılında Georges Noulis tanımlamıştır (5). 1900 yılında Battle, ÖÇB yaralanmasında dünyadaki ilk primer tamir sonuçlarını yayınlamıştır. 1918 yılında Alwyn Smith ilk kez pivot shift testini tarif ederek; o zaman ki bilgilerin ışığında ÖÇB anatomisi, biyomekaniği, yaralanma mekanizması, tanı ve tedavi yöntemlerini özetlemiştir. Hey Groves 1920 yılında ÖÇB yetersizliği olan semptomatik dizlerdeki boşalma fenomenini tanımlamıştır (6).
Artroskopi ve artrografinin bulunup gelişmesi 1919-1930 yılları arasında olmuştur. 1918 yılında Kenji Takagi ilk olarak diz eklemini bir sistoskop ile incelemiş ve bugünkü anlamda artroskopi ilk kez 1931 yılında Takagi, Watanabe, Takeda ve Ikeuchi tarafından uygulanmaya başlanmıştır (6). 1963 yılında Kenneth Jones santral 1/3 patellar tendonu kemik bloğuyla beraber kullanarak ÖÇBR yapmıştır. Sonuçları kötü olmasına rağmen birçok cerraha yol göstermiştir.
1981 yılında Dandy karbon fiber kullanarak ilk kez artroskopik rekonstrüksiyonu tariflemiştir. 1982 yılında Clancy patellar tendon kullanarak yaptığı rekonstrüksiyonlarda Kenneth Jones'un aksine başarılı sonuçlar elde etmiştir (6).
Artroskopik yöntemlerin gelişmesi, 90'lı yıllarda cerrahları sadece intraartiküler teknikler kullanmaya yöneltmiş ve böylece modern ÖÇB cerrahisinin temelleri atılmıştır (5).
2.2. Ön Çapraz Bağ Embriyolojisi
İntrauterin dönem embriyolojik ve fetal dönem olmak üzere iki döneme ayrılır. İlk 8 haftaya embriyolojik dönem, 8. haftadan doğuma kadar olan dönem ise fetal dönem olarak adlandırılmaktadır. Tüm kas iskelet sistemi mezoderm kaynaklı olup, embriyolojik dönemde prematür erişkin formlarını almaktadır. Diz eklemi ise 4.gestasyon haftasında 5 mm’lik bir insan embriyosunda, blastoma içerisinde mezenkim yoğunlaşması şeklinde gelişmeye başlar. İnsan embriyosunun gelişim sürecinde yaklaşık 6.hafta da diz ekleminin ilk görüntüleri; 6,5 haftada ise menisküsler ve çapraz bağlar oluşmaya başlar (7,8). ÖÇB 10. haftada içerisinde fuziform nükleuslu immatür fibroblastların oluşturduğu fibrillerin dizilim gösterdiği bir yapı, 20. hafta ise yetişkin bir insanın ÖÇB yapısına tümü ile benzer özellikler kazanmış durumdadır (9). ÖÇB’nin agenezisi nadir olmakla birlikte, genellikle alt ekstremite veya eklem içi başka patolojilerle birlikte görülmektedir.
2.3. Ön Çapraz Bağ Histolojisi
ÖÇB ağırlıklı olarak düzenli bir biçimde dizilmiş birbirine paralel uzanan kollajen fibrillerinden oluşur. Ayrıca ÖÇB kollajen yanında fibroblastlar ve onların salgıladıkları proteoglikandan oluşan ekstrasellüler matriks ihtiva eder. ÖÇB’nin önde gelen yapısal birimi tip I kollajendir ve tüm kollajenin % 90’ ını oluşturur. Yaklaşık % 10 civarında da tip 3 kollajen içerir (10).
Yirmi mikron çapındaki kollajen lifleri birleşerek 100-250 mikron çapında subfasiküler üniteleri oluşturur. Subfasiküler üniteleri ince ve gevrek bir bağ dokusu çevreler, buna endotenon denir. Birçok subfasikül birbiri ile birleşerek kollajen fasiküllerini (çapları 250 mikrondan birkaç milimetreye kadar değişen) oluşturur. Kollajen fasikülleri epitenon ile çevrilidir. Kollajen fasikülleri de birleşerek fibroblast ve ekstrasellüler matriks ile birlikte bağı
meydana getirir ve tüm bağı paratenon sınırlar. Bağın etrafını sinovya çevreler ve onu ekstrasinovyal yapar (11,12) (Şekil 1).
Şekil 1. ÖÇB’nin histolojik yapısı. 2.4. Ön Çapraz Bağ Anatomisi
ÖÇB tibia ile femur arasında uzanan intraartiküler, fakat sinovyal kılıf içinde ekstrasinovyal, 31-38 mm uzunluğunda ve 10-11 mm eninde kollajen bir bağdır (13-15). Multiple longitudinal liflerden oluşan bağ proksimalde lateral femur kondili medialine, distalde ise anterior tibia platosuna yapışır (Şekil 2).
Şekil 2. İnterkondiler aralıkta ÖÇB ve AÇB’nin görünümü (16).
ÖÇB lifleri femurdan tibiaya doğru arka çapraz bağın (AÇB) önünde ve bu bağı çaprazlayarak posterosüperiordan anteroinferiora ve lateralden mediale doğru seyrederken spiral dışa rotasyon tarzında açılım gösterir (13-15). Bağın diz içindeki uzanımı distal, anterior ve mediale olmak üzere üç
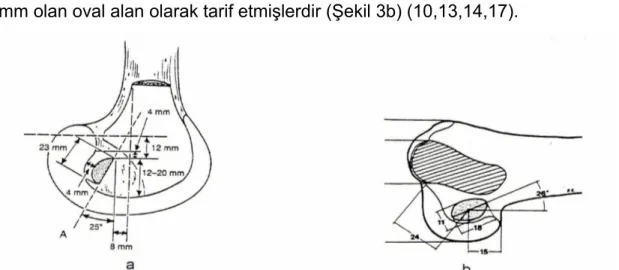
Girgis ve ark. ÖÇB’nin femoral yapışma yerini 23 mm çapında dairenin bir segmenti olarak tanımlamışlardır (D şeklinde) (Şekil 3a). Odensten ve Gillquist ise femoral yapışma yerini maksimal çapı 18 mm, minimal çapı 11 mm olan oval alan olarak tarif etmişlerdir (Şekil 3b) (10,13,14,17).
Şekil 3. a) Girgis ve ark.’na göre, b) Odensten ve Gillquist'e göre ÖÇB’nin femoral yapışma anatomisi.
Tibial yapışma yeri için Girgis ve ark. tibia eklem yüzeyinin ön kenarının 15 mm posteriorunda 30 mm uzunluğunda bir alan tarif etmişlerdir (Şekil 4a). Odensten ve Gillquist ise maksimal çapı 17 mm, minimal çapı 11 mm olan oval bir alan olarak bildirmişlerdir (Şekil 4b) ( 10,13,14,17).
a b
Şekil 4. a) Girgis ve ark.’na göre, b) Odensten ve Gillquist’e göre ÖÇB’nin tibial yapışma anatomisi.
1993'te Morgan ve ark. total diz protezi yapılan hastalarda ameliyat içi yaptıkları ölçümlerde diz 90° fleksiyonda iken ÖÇB’nin tibial yapışma alanının
orta noktasını AÇB’nin anteriorundan, dizin büyüklüğünden bağımsız olarak, daima 7 mm uzaklıkta bulduklarını bildirdiler (10).
ÖÇB’nin anatomik açıdan anteromedial (AM) ve posterolateral (PL) olarak iki ayrı banttan oluştuğu genelde kabul edilmekle beraber, bu konu halen tartışmalıdır (Şekil 5) (13,14,17). Norwood ve Cross ek olarak intermediate bir bant tanımlamışlardır. 1990 yılında Sapega ve ark. bağın anteromedial, anterolateral, santral ve posterolateral olmak üzere 4 ayrı banttan oluştuğunu ileri sürmüşlerdir (10). Buna karşılık Hackenbruch ve Minter olguların % 20’sinde makroskopik olarak iki ayrı bandı ayırt edebildiklerini, % 80 olguda ise tek bant gördüklerini bildirmişlerdir (10). Fu ve ark.’da 2011’de yayınladıkları bir çalışma da AM ve PL bantlarının dizin fleksiyon ve ekstansiyon hareketlerinde farklı fonksiyonlar gösterdiğini; bu iki bandın biyomekanik ve fonksiyonel anatomisinin dize yük binip binmeme durumuna göre değişkenlik gösterdiğini belirtmişlerdir (18).
Şekil 5. ÖÇB’nin anteromedial (AM) ve posterolateral ( PL) bantları (16). Bu terminoloji bantların tibiaya yapışma bölgelerine göre yapılmıştır. AM bant femurda daha proksimalde başlayıp tibianın anteromedialine, PL bant ise femurda daha distalden başlayıp tibial yapışma yerinin posterolateralinde sonlanır (Şekil 6) (19).
ÖÇB’nin femura yapıştığı bölgenin alanı 184±52 mm2’dir. (Odensten ve Gillquist’e göre 200 mm2). Tibiaya yapışma alanı femurdakinden daha büyüktür (20,21).
Şekil 6. ÖÇB’nin AM ve PL bantlarının femoral ve tibial yapışma yerleri (16).
ÖÇB dizin değişik fleksiyon derecelerinde farklı gerginliktedir. Anteromedial bant dizin tüm hareket açıklığı boyunca gergin olup en fazla 45-60° arasında gergindir. Posterolateral bant ise ekstansiyonda gergin olup fleksiyonda gevşer (13,14,17).
ÖÇB birkaç lifle dış menisküs ön boynuzu ile ilişkidedir. Tibial eminensiyalar, ÖÇB yapışmasının sınırlarında ve tabanlarının bağla direkt ilişkide olması nedeni ile yapışma yeri hakkında fikir verebilir. ÖÇBR’de tibial tünelin doğru yerini bulmak için bu yapılardan yararlanılmaktadır (22).
Ön tibial eminensiyanın hemen anterior ve lateralinde olan tibial yapışma alanı femoral yapışma alanına göre daha geniş ve daha kuvvetlidir. Bu nedenle ÖÇB lezyonlarında femoral yapışma yeri rüptürleri tibiale göre daha sık görülür (23).
2.5. Ön Çapraz Bağ Nörovasküler Anatomisi
ÖÇB kanlanması temel olarak orta genikuler arterin ligamentöz dallarından gelir ve inferior geniküler arterin terminal dalları bu damarlanmaya katılır. Popliteal arterden çıkan orta geniküler arter kapsülü geçerek interkondiler aralığa girer. ÖÇB’nin femoral yapışma yerinin posterosüperiorundan giren ana dal, sinovya üzerinde periligamentöz bir ağ yaparak bağı sarar. Bu ağdan bağa giren damarlar birbirleri ile anastomozlar oluştururlar ve kollajen liflere paralel uzantılar verirler. Ayrıca ÖÇB’nin infrapatellar yağ dokusu ile olan ilişkisi nedeniyle de lateral ve medial geniküler arterden de bir miktar beslenir. Bağın kemiğe yapışma yerlerinde kanlanma minimaldir (24,25).
Diz ekleminin innervasyonunu, ön ve arka olmak üzere iki guruba ayırabiliriz. ÖÇB posterior gruba dâhil nervus tibialisin dalı olan posterior artiküler sinir tarafından innerve edilir. Posterior artiküler sinir, eklem kapsülünü posteriordan delerek sinovyal ve periligamentöz damarlarla birlikte bağa ulaşır. Ayrıca medial ve lateral artiküler sinirin dalları da innervasyona katılırlar (21,26).
ÖÇB’nin histolojik incelemelerinde Golgi tendon organı, Ruffini ve Pacinian korpuskülleri ile serbest sinir lifleri saptanmıştır. Bu mekanoresöptörler dizin ve bağın fonksiyonel stabilitesinde çok önemli roller üstlenmiş olup bunlar sayesinde bağın ve dizin hareket, pozisyon ve hızlanma propriosepsiyonu sağlanır (21,22). Ağrı iletiminden sorumlu olan serbest sinir sonlanmalarının az miktarda bulunması, ÖÇB kopmalarında ağrıdan ziyade kopma hissinin duyulmasına neden olur. Daha sonra gelişen ağrının sebebi ise hemartroz nedeniyle eklem kapsülünün gerilmesidir.
2.6. Diz ve Ön Çapraz Bağ Biyomekaniği
Diz eklemi menteşe tipi bir eklem olarak kabul edilmiş olsa da, sadece tek düzlemde fleksiyon ve ekstansiyon hareketi yapmayıp, yürüme siklusu boyunca her üç düzlemde ve değişen akslarda karmaşık hareket biçimleri göstermektedir. Bu hareketler; sagittal düzlemde fleksiyon ve ekstansiyon, transvers düzlemde iç ve dış rotasyon, koronal düzlemde ise abduksiyon ve adduksiyon hareketleridir. Diz ekleminin bu düzlemlerin tümünde translasyon yapma özelliği de vardır.
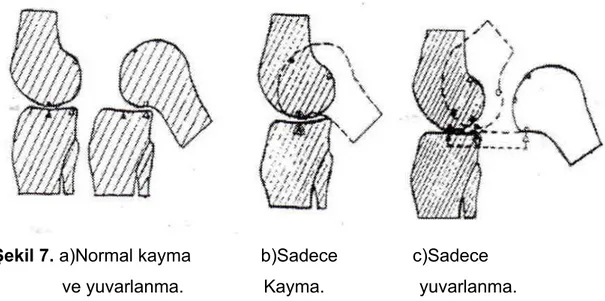
Fleksiyon ekstansiyon hareketleri sırasında femur kondilleri tibia platosu üzerinde yuvarlanma, kayma ve rotasyon hareketlerini de yapar. Diz ekstansiyondan fleksiyona gelirken ilk 20° de femoral kondiller sadece yuvarlanma hareketi yapar. Fleksiyon derecesi artıkça yuvarlanma hareketine kayma da eklenmekte, fleksiyonun sonlarına doğru ise yuvarlanma biter ve sadece kayma hareketi görülür (13,27). Femurun arkaya doğru bu kayma yuvarlanma hareketine femoral roll back denir (28). ÖÇB, dizin bu kombine hareketlerinde düzenleyici ve sınırlayıcı rol üstlenir (29).
tibia platosunun dışına çıkardı. Eğer femur tibia üzerinde sadece kaysa idi, bu seferde tibia platosunun arka kenarına çarpardı (Şekil 7).
Şekil 7. a)Normal kayma b)Sadece c)Sadece ve yuvarlanma. Kayma. yuvarlanma.
Lateral femoral kondilin çapı, medial kondilden büyüktür. Bunun sonucu fleksiyon ile tibiada iç rotasyon, ekstansiyon ile dış rotasyon meydana gelir. Bu burgu hareketine screw home mekanizması denir (28).
Diz ekleminin hareketlerini statik ve dinamik yapılar belirler. Statik stabilizatörler ÖÇB, AÇB, iç ve dış yan bağlar, kapsül ve menisküslerdir. Dinamik stabilizatörler ise diz çevresindeki kaslar ve tendonlardır (30). Diz ekleminde, kemiksel stabilizasyon yoktur. Diz eklemi stabilizasyonunda kas ve bağların büyük bir rolü vardır (29).
ÖÇB anterior tibial translasyonun primer kısıtlayıcısıdır. Maksimum anterior tibial translasyon 30° fleksiyonda iken meydana gelir ve ortalama 5-8 mm’dir. Tibianın öne translasyonunu engelleyen ikincil yapılar ROM esnasında değişir. Dış yan bağ ve posterolateral yapılar ekstansiyonda, iç menisküs arka boynuzu, iç yan bağ ve posteromedial kapsül tüm fleksiyon açılarında, iliotibial bant ve mid lateral kapsül 15-90° arasında tibianın öne translasyonunu engelleyen ikincil yapılardır. ÖÇB’nin sağlam olduğu
durumlarda bu yapılardan hiçbiri anterior translasyonda primer olarak engelleyici değildir (31-33).
Normal bir yürüme esnasında tibiofemoral ekleme gelen yükleri; kuadriseps ve hamstring grubu başta olmak üzere diz çevresindeki kaslar, çapraz bağlar ve yan bağlar karşılar. Normal bir yürüme sırasında dize vücut ağırlığının 2 ile 5 katı yük biner. Bu yükler koşma sırasında 25 katına kadar çıkabilir (29).
Normal günlük aktiviteler sırasında ÖÇB’ye binen yükler genellikle gerilme kuvvetleridir. Bu yükler günlük aktiviteler sırasında 285-400 N arasındadır. ÖÇB, elastik deformasyon sınırını aşan yükler altında kopar. Bağa, giderek artan yükler uygulandığında ÖÇB elastik deformasyon, plastik deformasyon ve yetmezlik dönemi olmak üzere 3 evreden geçer (29,34,35). Elastik deformasyon sırasında bağ gerilir, ancak bağın bütünlüğü bozulmaz. Yük ortadan kalktığında eski haline döner. Klinik stabilite testlerinde bağa uygulanan gerilme kuvveti buna örnektir. Bağa uygulanan gerilme kuvveti arttırıldığında bağ plastik deformasyon fazına girer. Bu aşamada kollajen fibrilleri arasındaki çapraz bağlar kırılır ve bağ uzar. Bu histolojik değişiklik oluştuktan sonra bağın eski uzunluğuna erişmesi söz konusu olamaz. Makroskobik olarak bağın bütünlüğü bozulmamasına rağmen fonksiyonel olarak bağda yetmezlik görülebilir. Uygulanan gerilim kuvveti daha da artırılırsa bağ makroskopik olarak kopar. Fonksiyonel ve anatomik olarak bağ yetmezliği ortaya çıkar (13,29,36).
Yapılan çalışmalar diz ekstansiyonda iken daha fazla ÖÇB lifinin yük taşıyabildiğini, diz fleksiyona geldiğinde yüklenme sınırı değerlerinin belirgin olarak düştüğünü göstermiştir. Bu durum ÖÇB yırtıklarının çoğunlukla diz fleksiyonda iken meydana gelen travmalarla oluştuğunu da açıklar (37-39).
ÖÇB’nin yapısındaki nöral reseptörlerin aktive olması kuadriseps kasını inhibe, hamstring grubunu ise aktive eder ve böylelikle tibianın öne translasyonu dinamik olarak engellenir. Yani ÖÇB ve hamstring grubu kasları sinerjist, ÖÇB ve kuadriseps ise antagonist olarak hareket eder. Bu iki feed back mekanizması arasındaki ilişki dizin fleksiyon derecesine göre değişir.
posterior kapsüldeki mekanoreseptörler önceki refleks yolun yerini alarak, hamstring grubu kasların kasılmasını sağlarlar ve kuadriseps aktivitesini inhibe ederler (38). Hamstring tendonlarıyla rekonstrüksiyon yapılan dizlerde greftin bu fonksiyonu yeniden kazanabildiğini gösteren çalışmalar vardır (38).
2.7. Diz İnstabiliteleri
Dizin anormal hareketlerini öncelikli ve büyük oranda engelleyen yapılara primer stabilizatör, daha az oranda etkili ve primer stabilizatörlere yardımda bulunan yapılara ise sekonder stabilizatör denmektedir. Primer stabilizatörlerin sağlam olduğu, sekonder stabilizatörlerin hasar gördüğü durumda instabilite görülmemektedir. Fakat primer stabilizatörlerin yaralandığı durumlarda sekonder stabilizatörün önemi artmaktadır. Her ikisinin zarar görmesi durumunda ise diz eklemindeki instabilitenin artması söz konusu olmaktadır.
Kas ve tendon yaralanması strain, bağ ve eklem kapsülü yaralanması sprain olarak ifade edilir. Diz eklemindeki instabiliteler dize gelen aşırı stresler sonucunda genellikle fonksiyonel defisitlere yol açan, tibia platosunun femur kondillerine göre bir veya daha fazla düzlemdeki anormal hareketlerine verilen isimdir. Bu stresler sonucunda dizi stabil tutan bağlar, hafif zedelenmeden kopmaya kadar değişen yaralanmalara maruz kalmaktadır. Bu yaralanmalar The American Medical Association (AMA) tarafından üç derecede sınıflandırılır (40,41).
Grade I: Lokalize hassasiyet mevcuttur. Fibrillerde bağın içinde kopma vardır ve yaralanma birkaç lifle sınırlıdır. İnstabilite yoktur.
Grade II: Kısmi yırtılma ve lokalize duyarlılık mevcuttur. İnstabilite yoktur.
Grade III: Bağın bütünlüğünün bozulması ve tam yırtık söz konusudur. instabilite vardır. Grade III yaralanma kendi içerisinde eklemin açılmasına göre üç dereceye ayrılır:
1+ : 5 mm’ye kadar açılma 2+ : 5-10 mm’ye kadar açılma 3+ : 10 mm’den fazla açılma
2.8. ÖÇB Yaralanmalarında Epidemiyoloji ve Yaralanma Mekanizmaları
ÖÇB yaralanması dizde en sık görülen bağ yaralanmasıdır. Genel popülâsyonda görülme sıklığı yaklaşık 1/3000'dir (42). Spor aktiviteleri etyolojinin hemen hemen % 90’ından sorumludur. Spor aktiviteleri sırasında oluşan bağ yaralanmalarının % 50’ye yakınını da ÖÇB lezyonları oluşturur (42). Ayrıca motorsiklet kazaları, yüksekten düşme gibi nedenlerle de bağ yaralanmaları gelişebilir. Spora ilginin artması ile beraber ÖÇB yaralanmalarında da artış gözlenmiştir. Spor yaralanması sonucu gelişen akut travmatik hemartrozda, parsiyel veya total ÖÇB yırtığı riski % 70 civarındadır (43,44). ÖÇB, AÇB’ye oranla 9 kez daha sık yaralanır.
ÖÇB yaralanması genellikle orta yaş gurubunda (2-4. dekatta) ve yüksek enerjili kontakt sporlar sonucu oluşmaktadır. Sportif yaralanmalara maruz kalan kişilerin ortalama yaşı 25.5 iken, sportif olmayan yaralanmalar da ortalama yaş 37.5’tir (45). Ülkemizde ÖÇB lezyonlarının insidansı ile ilgili bir çalışma bulunmamaktadır. ABD’de tüm nüfus için verilen ÖÇB lezyonu insidansı 38/100.000 yıl olarak bildirilmiştir. ABD’de yılda 250.000 akut ÖÇB yırtığı teşhis edilmekte ve yaklaşık 100.000 ÖÇBR yapılmaktadır (42).
ÖÇB yaralanmasına yol açabilecek risk faktörleri konusunda literatürde birçok çalışma vardır.
İnterkondiler çentik genişliği daha küçük olan sporcular ÖÇB yaralanması açısından daha yüksek risklidirler. Birçok çalışmada temas olmayan travmalarda, ÖÇB yaralanması olan atletlerin belirgin interkondiler aralık darlığı olduğu gösterilmiştir (46). İnterkondiler aralık erkeklerde bayanlardan daha geniştir (46).
Bayanlarda ÖÇB’nin kopma riski erkeklere göre daha fazladır. Bu durumun muhtemel sebepleri arasında dinamik diz stabilizatörlerinin (kuadriseps ve hamstring kasları gibi) daha az koruyucu rol oynaması, kas gücünün daha az olması, ÖÇB’nin bayanlarda daha kısa olması, interkondiler notch genişliğinin daha dar olması, eklem laksitesi, ekstremitenin dizilimi ve menstrüel siklus (ovulatuar fazda risk daha fazla) sayılabilir (46).
Eklem laksitesi de ÖÇB yaralanması oluşmasında diğer bir etken olarak tartışılmaktadır. Eklemleri gevşek olan sporcularda eklemleri normal veya sıkı olan sporculara oranla risk daha fazladır (47).
Spor yapılan zemin yüzeyin yüksek sürtünme katsayısına sahip olması ÖÇB yaralanma riskini arttırabilmektedir (48).
Ekstremitenin diziliminde özellikle geniş pelvis, artmış femoral anteversiyon ve genu valgum ÖÇB rüptürü insidansını arttırmaktadır (46).
Diz yaralanmalarının önlenmesinde koruyucu dizlik kullanımının ÖÇB yaralanma riskini azaltmadığı gösterilmiştir (49).
Birçok yaralanma mekanizması ÖÇB yırtığına yol açabilir. ÖÇB yaralanmalarında, yaralanma sırasında dizin konumu ve etki eden kuvvetin yönü önemlidir. ÖÇB yırtıkları sıklıkla dolaylı zorlanmalar sonucu ortaya çıkar. Klinik olarak bu genellikle ani yavaşlama, dönme ve yön değiştirme hareketleri sırasında olur. Daha nadir olarak arkadan öne doğru direk darbeler sonucu ortaya çıkar (5,50).
En sık rastlanan, diz dış rotasyonda iken valgusa zorlayıcı temas travması şeklindeki yaralanmalardır. Bu tür bir yaralanma kayakçılarda ve futbolcularda sık görülür ve genelde iç yan bağ ve kapsül de hasara uğrar. Hiperekstansiyon mekanizması şeklindeki yırtıklara % 30 oranında menisküs lezyonu eşlik eder. Üçüncü sıklıkta görülen “arabada kontrol paneli” yaralanmasında diz fleksiyonda, ayak bileği plantar fleksiyonda iken, önden gelen darbe sonucu ÖÇB ile birlikte genelde AÇB’de yaralanır (51).
Futbolcuların çoğunluğunda, ayak yere sabit basarken ve yük altında iken karşı tarafa yön değiştirmek istendiğinde gövde dönüp bacak dönememektedir. Bu sırada fleksiyondaki dize gelen valgus ve dış rotasyon kuvveti ile yaralanma olur. Basketbol oyuncularında ise ribaunt sonrasında ayak iç rotasyonda ve diz ekstansiyonda yere düştüklerinde ÖÇB yırtığı gelişir (51).
2.9. ÖÇB Yaralanmalarında Klinik Değerlendirme 2.9.1. Öykü
Doğru tanı için dikkatli ve ayrıntılı bir öykü alınmalıdır. Yaralanma sırasında dizin hangi konumda olduğu ve travmanın hangi yönden geldiği sorgulanmalıdır. Bu şekilde ÖÇB ile birlikte yaralanabilecek diğer yapılar tahmin edilebilir. Yakınmalar akut (<3 hafta) ve kronik(>3 hafta) olgularda farklılıklar gösterebilmektedir. Akut olgularda dizde ağrı, şişlik ve aktif hareket kısıtlılığı, tam ekstansiyon yapamama, aksayarak yürüme, merdiven inip çıkmada zorlanmalar ve dizine güven duymama genelde görülmektedir. ÖÇB yaralanmalarında dizin ani dönmesine bağlı olarak hastalar ağrıdan çok kopma hissi ve patlama tarzında ses “pop sign” duyduklarını ifade ederler (52). Ağrının ÖÇB yaralanmalarında fazla hissedilmemesinin nedeni, ağrı iletiminden sorumlu olan serbest sinir sonlanmalarının bağın yapısında az miktarda bulunmasıdır. Hissedilen ağrı diz eklemindeki diğer yapılarda meydana gelen hasarlardan kaynaklanmaktadır.
Daha ağır vakalarda ise çoklu bağ yaralanmasına bağlı olarak eklem laksitesi ve hematom çok daha fazladır. Hematomun cilt altından görülmesi ağır bir yaralanmayı göstermekte olup eklem kapsülünün yırtılmasına bağlıdır.
Kronik olgularda ise yakınmalar daha çok ÖÇB yaralanmasına sekonder olarak gelişen ikincil patolojilere ve instabiliteden kaynaklanmaktadır. Koşamama, spor yapamama, ani durma ve sıçramalarda dizin boşa çıkması gibi yakınmalarla hekime başvurmaktadırlar.
2.9.2. Fizik Muayene
Diz yaralanması sonrasında acil servise başvuran hastalarda dikkatli bir diz muayenesinin yapılması tanı ve tedavi açısından önemlidir. ÖÇB yırtıklarının % 60 civarında atlandığı saptanmıştır (53). Muayene sırasında laksite ile patolojik olan instabiliteyi iyi ayırt etmek gerekmektedir.
Muayene nazik bir şekilde, ağrı uyandırmadan ve hastayı irrite etmeden yapılmalıdır. Bağ yaralanması olan bir hastanın muayenesi ilk altı saat içerisinde yapılmalıdır. Altı saatten sonra dizde hematom, duyarlılığın artması ve refleks kas spazmının gelişmesi nedeniyle muayene zorlaşır.
Palpasyonla dizin hassas noktaları araştırılmalı ve mutlaka karşı dizle mukayese edilmelidir. Özellikle kollateral bağların üzerinde ve yapışma yerlerinde olan hassasiyet kollaterallerin yaralanmaya iştirak ettiğini gösterir. Eklem aralığı hassasiyeti menisküs ve kapsül yaralanmasına işaret eder.
Dizin aktif veya pasif hareketlerindeki kısıtlılık hemartroza bağlı olabileceği gibi, özellikle ekstansiyon kısıtlılığı deplase menisküs yırtığına veya yırtık ÖÇB liflerinin kondiller arasında sıkışmasına bağlı olabilir. Buna karşılık hareket açıklığının tam olması muhtemelen ciddi bir yaralanma olmadığını gösterir (46). Eğer hasta ağrı nedeniyle muayeneye izin vermiyor ise muayene genel anestezi altında yapılabilir.
Hemartrozu çok fazla olan hastaya diz ponksiyonu yapılmalıdır. Ponksiyon sıvısının hemorajik olması menisküs veya bağ lezyonunu, yağ taneciklerinin de olması ise eklem içi kırık veya kıkırdak lezyonunu düşündürmelidir. Akut hemartrozlu hastalarda % 75-80 oranında ÖÇB yırtığı saptanmıştır (54).
2.9.2.1. İnstabiliteTestleri
Lachman Testi: ÖÇB yırtığı tanısında sensitivitesi % 87-98’dir (46). ÖÇB’nin posterolateral bandını değerlendirmede daha etkindir (55). Hekim muayene edeceği diz tarafında durur. Diz 20-30° fleksiyonda iken bir elle uyluk kavranır diğer elle bacak kavranır ve tibia öne doğru çekilir (Şekil 8). Tibianın öne yer değiştirme derecesine ve son noktada duyulan hisse göre karar verilir. Normal dizle mukayese edildiğinde artmış translasyon ve yumuşak son nokta hissi testi pozitif kılar. ÖÇB sağlam ise anterior translasyon olmaz, son nokta belirgin ve sert olarak algılanır. Kalın bacaklı hastalarda uyluk iyi tespit edilemez ise ve menisküs lezyonu nedeniyle diz kilitlenmiş ise yalancı negatiflik, AÇB lezyonu nedeniyle posteriora kaçmış olan tibianın öne doğru kayması ise yalancı pozitifliğe neden olur.
Lachman testi tibianın öne translasyon miktarına göre derecelendirilir (53). Bu derecelendirme diğer dizle karşılaştırılarak yapılır. Diğer dizle fark yok ise 0 (+), 1-5 mm kayma varsa 1(+), 5-10 mm kayma varsa 2(++) ve 10 mm den fazla kayma varsa 3(+++) olarak değerlendirilir.
Ön Çekmece Testi: Ön çekmece testi ÖÇB’nin değerlendirilmesinde Lachman kadar değerli bir test değildir. Hasta supine pozisyonunda masaya yatar. Diz 90°, kalça eklemi ise 45° fleksiyonda iken, ayak tabanı masaya değecek şekilde nötral rotasyonda tutulur ve muayene eden kişi hastanın ayağı üzerine oturur. Her iki elle bacak posteriordan kavranır ve hamstringlerin gevşek olduğu hissedilip tibia öne doğru çekilir (Şekil 9).
Şekil 8. Lachman testi.
Ayrıca bu test, ayak 15° dış rotasyonda anteromedial rotasyonel instabiliteyi ve 30° iç rotasyonda anterolateral rotasyonel instabiliteyi değerlendirir (41). Tibianın öne doğru yer değiştirmesi normal bir dizde 6 mm kadardır, eğer anterior yer değiştirme 6 mm’den fazla ise test pozitif olarak kabul edilir (56). Tüm testlerde olduğu gibi iki taraf karşılaştırılarak bakılmalıdır. Öne çekmece testinde anterior tibial translasyon 0-5 mm arasındaysa 1(+), 5-10 mm arasında 2(++), 10 mm üzerinde ise 3(+++) olarak değerlendirilir (41,50,56).
Şekil 9. Ön çekmece testi.
göstermesi açısından özgündür. Hasta sırt üstü yatarken, kalçası 30º abdüksiyonda ve fleksiyonda, diz tam ekstansiyonda iken bir el fibula başına konur, diğer el ile ayak tespit edilerek bacağa iç rotasyon ve valgus uygulanır. Bu durumda lateral tibia platosu anterolaterale subluksedir. Diz yavaş yavaş fleksiyona getirilir. Fleksiyonun 20-40º’leri arasında tibia genellikle hissedilen bir atlama ile redükte olur. Sıklıkla hasta bu safhada bir emniyetsizlik hissi duyabilir. İliotibial bant anterior laksiteye karşı dinamik stabilizatör olarak rol oynamaktadır ve bu testin oluşumunda ekstansör fonksiyonundan fleksör fonksiyona geçiş etkili olmaktadır (57). Bu nedenle iliotibial bandın sağlam olmadığı durumlarda test negatiftir (Şekil 10).
Şekil 10. a) Pivot shift testinde ayak iç rotasyona zorlanırken dize valgus stresi uygulanır. b) Ekstansiyonda ÖÇB yetmezliğine bağlı olarak tibia anteriora sublukse olur. c) Diz fleksiyonu artırıldıkça iliotibial band aksı diz ekleminin arkasına geçtiği için diz redükte olur (58).
2.9.3. Artrometre ile Laksite Ölçümü
Tibianın öne translasyonunu kantitatif olarak ölçmeye dayanır. Objektif değerlendirme yöntemleri; tedavisi planlanan dizin, normal popülâsyonla ve aynı kişinin sağlam dizi ile karşılaştırılmasına imkân sunar. ÖÇB yetersizliği olan hastalarda en sık KT-1000 artrometresi kullanılmaktadır. Yapılan çalışmalarda her iki diz arasında 3 mm ve üzerinde fark bulunması % 97 hasta da ÖÇB yırtığı açısından anlamlı bulunmuştur (Şekil 11) (52,59).
2.10. ÖÇB Yaralanmalarında Görüntüleme Yöntemleri 2.10.1. Direk Radyografiler
Hemartrozla gelen tüm dizlere; öncelikle direk anterior posterior (AP) ve lateral grafiler, gerekli durumlarda ise interkondiler aralığı görebilmek için tünel grafisi ve patellofemoral eklemi görebilmek için tanjansiyel grafiler çekilmelidir. Lateral grafiler 30° fleksiyonda ve yaralanan ekstremitenin üzerine yatarak çekilmelidir.
Şekil 11. KT-1000 artrometresi.
Eklem içi kanamaya yol açabilecek femur, tibia ve patellanın kemiksel ve kıkırdak patolojileri, çocuklarda epifiz kaymaları, lateral kapsülün ayrılması sonucu lateral tibial platodaki avülsiyon kırığı ayırıcı tanıda dikkat edilmesi gereken noktalardır (50). Segond kırığı olarak adlandırılan bu avülsiyon kırığı ÖÇB yırtığı için tanı koydurucudur (28). Akut ÖÇB lezyonlarında radyografiler çoğunlukla normaldir (5,28,50).
Kronik ÖÇB yetersizliğinde direkt röntgende medial tibia platosunda, eminensiyada ve patellada osteofitler görülebilir. Tünel grafisinde ise interkondiler çentiğin eni ölçülebilir.
2.10.2. Manyetik Rezonans Görüntüleme (MRG)
Günümüzde MRG daha önceleri yapılan invaziv bir yöntem olan artrografinin yerini noninvaziv olması nedeniyle almıştır. Pahalı olması MRG için bir dezavantajdır. MRG’nin ÖÇB lezyonlarına doğru tanı koyma olasılığı %93-98 arasındadır (60). Bunun yanında MRG’de, özellikle yaralanma sırasında femoral kondilin tibial platosuna çarpma sonucu oluşan lateral tibial plato ve lateral femoral kondilde osteokondral, subkondral ve intraossöz (bone bruise) lezyonlar görülebilmektedir. ÖÇB yaralanmasına eşlik eden
diğer eklem içi yumuşak doku ve kıkırdak lezyonlarının saptanmasında MRG’nin tartışılmaz üstünlüğü bulunmaktadır.
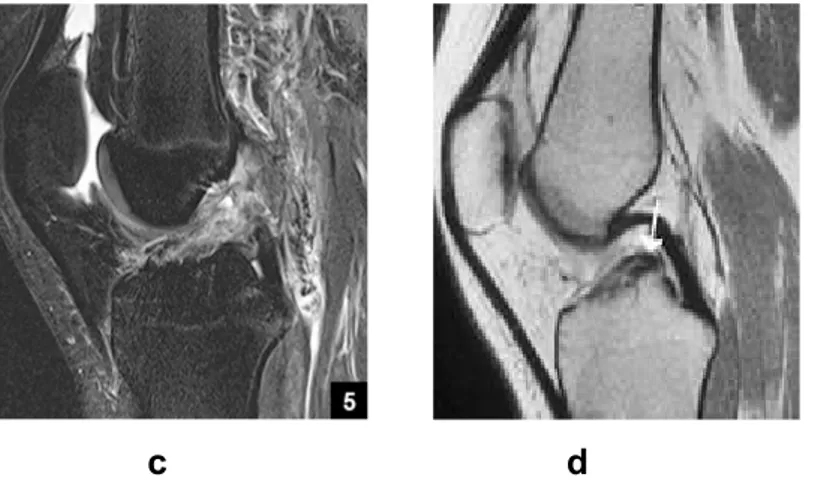
Akut ÖÇB Yırtıklarında MR Bulguları:
1) T2 ağırlıklı kesitlerde interkondiler notchu dolduran heterojen yalancı bir kitle (hematom) artmış sinyal aktivitesi ile gözlenir (Şekil 12).
2) Ligament liflerinin bütünlüğünün bozulması
3) Normalde T2 ağırlıklı kesitlerde hipointens görünen ÖÇB’nin hiperintens görünmesi
4) Kemik ezilmesi (bone bruise)
Kronik ÖÇB Lezyonlarında MR bulguları:
1) ÖÇB’nin görülmesi gereken kesitlerde görülmemesi 2) ÖÇB’nin fragmanlar halinde görülmesi
3) Normalde interkondiler notch tavanına paralel uzanan ÖÇB’nin bu paralelliğinin kaybolup anormal horizontal uzanım göstermesi
4) ÖÇB’nin AÇB’ye güdük lifleri ile skar yaparak yapışması 5) AÇB’nin bükülmesi (buckling) (Şekil 12).
c d
Şekil 12. Normal (a ve b) ve kopmuş (c ve d) ÖÇB MR görüntüleri.
2.11. ÖÇB Yaralanmalarında Doğal Seyir
ÖÇB’nin iyileşme kapasitesi mevcut kanlanma yapısı ve fonksiyonu nedeniyle düşüktür. ÖÇB lezyonları tedavi edilmediği takdirde 8 farklı şekilde seyir gösterir. Bu sınıflandırma Gather tarafından tarif edilmiştir (61-63).
Sınıf A: ÖÇB güdükleri düzensiz uçlu saçaklanmalar şeklinde kalır. Sınıf B: ÖÇB intrasinovyal yırtık olarak kalır.
Sınıf C: Kemik avulsiyonuyla birliktedir. Sınıf D: Kopan ÖÇB güdükleri retrakte olur. Sınıf E: ÖÇB güdüklerinden birisi AÇB’ye yapışır.
Sınıf F: ÖÇB güdükleri atrofiye olarak tamamen rezorbe olur.
Sınıf G: Yırtıklar ÖÇB güdükleri birbirine bağlanarak iyileşir, ancak iyileşme zayıf bir skar dokusuyla gercekleşir.
Sınıf H: Bu tiplerden ikisi birarada olur.
Yukardaki tipler arasında en sık görüleni; ÖÇB’nin AÇB’ye yapıştığı tip (sınıf E) olup %65-70 oranında görülür. En az görüleni ise %2 oranı ile sınıf G’dir.
ÖÇB her ne şekilde iyileşirse iyileşsin biyomekanik olarak fonksiyonunu kaybeder (61). ÖÇB yırtığı olan yüksek ve orta aktiviteli hastaların dizlerinde, yırtık tedavi edilmediği takdirde dizin normal biyomekaniği bozulmakta, kronik dönemde gelişen subluksasyon ve boşalma ataklarıyla birlikte eklem içi diğer yapılarda da hasar gelişmekte ve osteoartroz gelişimi kaçınılmaz olmaktadır (64).
2.12. ÖÇB Yaralanmalarında Tedavi
ÖÇB yırtığı tanısı konan bir hastanın tedavisini planlarken, tedavi şeklinin bütün hastalar için standart olmadığını hatırlamak gerekir. ÖÇB yaralanmasında tedavinin, cerrahi mi yoksa konservatif mi olacağına karar vermede sadece instabilite bulgusu ölçüt değildir. Her hastayı ayrı ayrı değerlendirip; yaralanmadan sonra geçen süre, hastanın yaşı, aktivite düzeyi, yırtığın tipi, birlikte olan diğer diz patolojileri ve instabilite derecesi dikkate alınarak tedaviyi planlamak ve cerrahi tedaviyle beraber konservatif tedaviyi de göz önünde bulundurmak gerekir.
2.12.1. Konservatif Tedavi
Konservatif tedavi, ÖÇB yaralanmasının olduğu ilk dakikadan itibaren başlar. Amaç, dizdeki akut enflamasyonu azaltmak ve diz çevresindeki kaslarda gelişecek olan atrofiyi engellemektir. Akut dönemde enflamasyonun yıkıcı etkilerini azaltmak için soğuk uygulama, kompresyon ve diz hareketlerini kısmi engelleyen breysler kullanılabilir. Hastaya kısmi yük verdirerek bastırılır. Ağrı ve enflamasyona yönelik antienflamatuar ilaçlar başlanır.
Enflamasyon geçtikten sonra, ÖÇB’yi zorlamayan kapalı zincir egzersizleri verilir. Diz çevresindeki kaslar güçlendirilir. Dizin hareket genişliği ve esnekliği geri kazandırılır. Üçüncü haftadan sonra tam yük vermeye başlanır. Kapalı zincir egzersizleri sırasında diz çevresi tüm kaslar gergindir ve hamstringler tibianın öne kaymasını engeller (65). Açık zincir egzersizlerinde, ÖÇB üzerine makaslama kuvveti oluştuğu ve patellofemoral ekleme daha çok yük bindiği için ÖÇB rehabilitasyonunda ki yeri sınırlıdır.
Normalde hamstring/kuadriseps kas güçlerinin oranı 2/3’tür. ÖÇB yetmezliği olan bir hastada bu oranı hamstringler lehine arttırıp bire çıkarmayı ve tibianın öne kaymayı engelleyici refleks hamstring cevap süresini en aza indirmeyi amaçlamak gerekir. Son aşamada nöromusküler kontrol ve propriosepsiyonun geri kazanılmasına yönelik egzersiz programı uygulanır.
Konservatif tedavide ÖÇB dışında major patoloji olmamalı, hastanın sportif aktivitesi düşük veya orta düzeyde olmalı, konservatif tedavi protokolünü uygulayacak uyumlu hasta olmalıdır (65).
2.12.2. Cerrahi Tedavi
ÖÇBR 30 yaşından genç, yüksek aktiviteye sahip kişilere ve sporculara yapılmakta idi. Ancak tedavi edilmemiş hastalarda ortaya çıkan problemlerin daha iyi anlaşılması, cerrahinin uygulanabilirliğinin artması, cerrahi morbiditenin azalması nedeniyle endikasyon genişlemiştir. Sporcular ve yaralanma öncesi aktivite düzeyi yüksek olan ve bu aktivitelere devam etmek isteyenler, ÖÇB yırtığı ile birlikte tamir edilebilir menisküs yırtığı veya çoklu bağ yaralanması olanlar ve günlük aktiviteleri sırasında instabilite tarif eden hastalar ÖÇB cerrahisine adaydırlar (66).
Akut dönemde özellikle ilk bir hafta içinde yapılan rekonstrüksiyonlar, dizde tam bir hareket açıklığı elde etmeyi zorlaştırdığı gibi, artrofibrozis riskini de artırır (67). Bununla birlikte yaralanma ile rekonstrüksiyon arasında geçen süre uzadıkça ortaya çıkacak instabilite atakları nedeniyle kıkırdak lezyonu ve menisküs yırtığı gelişme riski de artacaktır (68,69).
ÖÇBR’de en başarılı sonuçlar 6-12 hafta arasında iyi bir bacak kontrolü ve hareket açıklığı sağlanmış dizlerde alınmaktadır (66,70). ÖÇBR için yaralanan dizde tam bir hareket açıklığı, tam kas gücü, minimal şişlik ve iyi bir bacak kontrolü sağlanmalı ve operasyon bu şartlar altında yapılmalıdır (71,72).
2.12.2.1. Greft Seçimi
ÖÇB cerrahisinde greft seçimi tartışmalı konulardan biri olup ideal greft arayışları halen devam etmektedir. ÖÇBR’de kullanılacak olan greftin normal bir ÖÇB’nin özelliklerini taşıyor olması gerekmektedir. İdeal bir greft;
Kolay elde edilebilir olmalı
Alındığı yerde mümkün olabildiğince az hasar bırakmalı İnsersiyon noktaları normal bir ÖÇB gibi olmalı
Güvenli bir tespite izin vermeli En az normal ÖÇB gücünde olmalı
Hızlandırılmış rehabilitasyona olanak sağlamalı
Woo ve arkadaşlarının biyomekanik çalışmaları sonrasında ÖÇB’nin gücü 2160 ± 157 N, eklem içerisindeki uzunluğu 31-35 mm, kesitsel yüzey ölçümü 31,3 mm² ve sertliği 242 ± 28 N/mm olarak tespit edilmiştir (73).
ÖÇBR’de kullanılan greftlere bakacak olursak bunlar sentetik greftler ve biyolojik greftler (otogreft, allogreft) olarak iki gurupta toplanırlar.
A) Sentetik greftler
Uzun süreli takiplerde sonuçların biyolojik greftlere göre daha kötü olması, greftin aşınıp kopması ve aşınma sonucu ortaya çıkan debrislerin sinovite neden olması sebebiyle giderek kullanımı azalmıştır (74,75).
B) Biyolojik greftler
Biyolojik greftler otogreft ve allogreft olarak iki gurupta incelenebilir. Her iki çeşit greftin birbirlerine avantajları ve dezavantajları bulunmaktadır.
1-Otogreftler
Allogreftlerin pahalı olması, temininin zor olması ve hastalık transfer riskinin olması nedeniyle günümüzde otogreft kullanımı oldukça yaygındır (76). ÖÇBR’de otogreft olarak genellikle hamstring (semitendinöz, gracilis) tendonları, patellar tendon ve daha az olarak santral kuadriseps tendonu kullanılmaktadır.
a)Hamstring tendon grefti: Bu greftin en önemli avantajı, hastaya verdiği hasarın çok az ya da hiç olmamasıdır. Bilinen en güçlü ve en sert greft hamstring tendon greftidir. Gücü 4108-4213 N arasında, sertliği 807 N/mm ile 954 N/mm arasındadır (77,78). Hamstring tendonları ÖÇB’den 2 kat, 10 mm'lik patellar tendon greftinden 1,5 kat daha güçlü; ÖÇB'ye göre yaklaşık 3 kat, 10 mm’lik patellar tendona göre 2 kat daha serttir (79,80). Hamstring tendonlarının normal kesitsel yüzölçümü normal bir ÖÇB’ye yakındır ve 10 mm'lik patellar tendonun yaklaşık 1.5 katıdır (79). Bu durum greftin damarlanmasını ve ligamentizasyonunu artırmaktadır.
Hamstring tendon greftinin avantajları arasında; cilt kesisinin küçük olması, greftin kemikten bağımsız olarak alınması, ameliyat sonrası ağrının daha az olması, rehabilitasyona erken geçilebilmesi, ekstansör mekanizmaya dokunulmadığı için fleksiyon ekstansiyon kısıtlılığının olmaması sayılabilir.
En büyük dezavantajı ise; greft ile tünel arasında kemik kaynama olmamasına bağlı tespitin güvenilir olmamasıdır.
b)Patellar tendon grefti: Bu greftin en önemli avantajı; kemik tüneller içerisinde kaynama olduğu için greftin adaptasyon süresinin kısa olması ve rijit tespit yöntemleri ile birlikte kullanılabilmesidir. Dezavantajları ise; ekstansör mekanizmanın gücünün azaltılması, patella kırığı, patellar tendonun yaralanması, patellofemoral ağrı, kuadriseps zayıflığı, sudek atrofisi, patellar tendinit ve fleksiyon kontraktürüne sebep olabilmesidir.
c)Kuadriseps tendon grefti: Bu greft ise daha çok revizyon ÖÇB cerrahisinde ya da ÖÇB ile AÇB rekonstrüksiyonunun birlikte yapıldığı durumlarda kullanılır. Kemik bloksuz veya tek taraflı kemik bloklu olarak alınabilir (81). Geniş yüzey alanı ve uzunluğu avantajlarındandır.
2-Allogreftler
Allogreft olarak anterior tibial tendon (ATT), aşil tendonu, kemik-patellar tendon-kemik, hamstring veya fasia lata kullanılmaktadır. Bu greftler uygun şekilde alınıp steril edilirse, özelliğini yitirmeden yıllarca başarı ile saklanabilir.
Allogreftlerin ekstansör mekanizmanın korunması, diz önü ağrısının daha seyrek görülmesi, kısa ameliyat süresi, artrofibrozis ve eklem sertliğinin daha az olması, küçük insizyon hattı ve skar dokusu, donör alan morbiditesinin görülmemesi, hastanın kendi tendonlarının korunması gibi avantajları vardır.
Allogreft kullanımının greftin pahalı olması ve hastalık bulaştırma riski gibi iki temel problemi vardır. Ayrıca otogreftlere göre başarısızlık riski daha yüksek olduğundan primer ve revizyon cerrahisinde tercih edilmemektedir. Ancak çoklu bağ yaralanmalarında bir seçenek olarak akılda tutulmalıdır (82).
ÖÇBR Sonrası Greftin Ligamentizasyonu
ÖÇB yetmezliğinin güncel tedavisinde kullanılan biyolojik greftlerin başarısı, onların eklem içi yaşayan dokular olarak kalmasına bağlıdır. Greftin eklem içi yerleştirilmesini takiben greft fizyolojik ve biyomekanik olarak birçok
yerleştirilen otojen hamstring tendonları sinoviyalizasyon, neovaskülarizasyon ve ligamentizasyon aşamalarından geçtikten sonra kemiğe integre olurlar. Ancak bu integrasyonun gerçekleşmesi ve ligamentizasyon için, tendonun kemik tünel içinde rijid ve izometrik olarak fiksasyonu temel şarttır. Eğer rijid ve izometrik fiksasyon yapılmazsa ligamentizasyon başlangıcının ilk aşaması olan inflamatuar yanıt gecikir ya da hiç olmaz (31,83).
Rekonstrüksiyon amacıyla kullanılan tendonun ligamentizasyonu 12. haftadan sonra başlar ve bu süreç 12-30 haftalık bir dönemi kapsar (14,38). Altı aylık süre tamamlandığında, greftin histolojik görünümü normal ÖÇB ile hemen hemen aynıdır. Hücre sayısı eşit, intrasellüler matriks homojendir. Greft içindeki kollajen lifler normal ÖÇB’de ki gibi lineer olarak dizilmişlerdir (67,84).
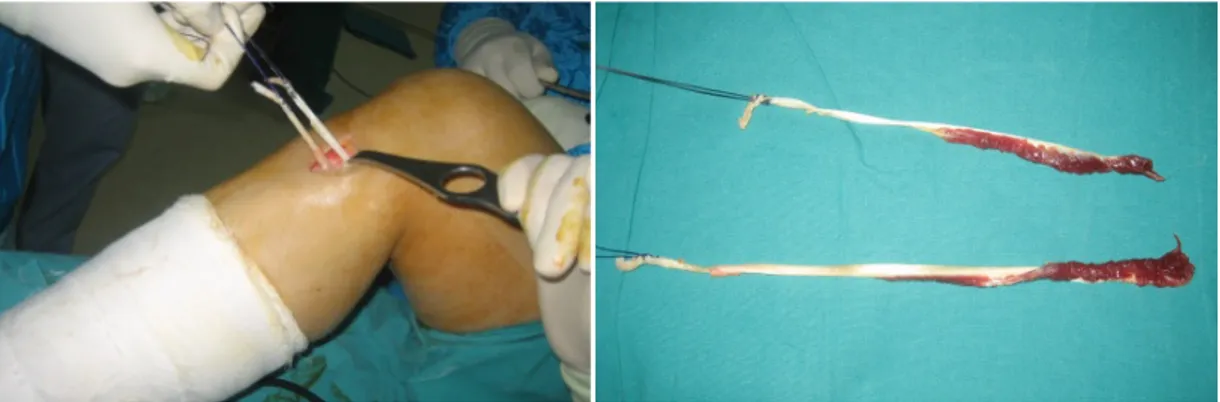
Greftin Hazırlanması
Semitendinosus ve grasilis tendonları alındıktan sonra yaklaşık 10 dk boyunca gerilmelidir. Çünkü tendon ve ligamentler viskoelastik yapıda dokulardır. Viskoelastik dokular yapılarındaki kollajen ve proteinler nedeniyle siklik yüklenmeler sonucu gevşerler ve elonge olurlar. Bu olaya "stres relaksasyonu" denir (84). Stres relaksasyonu tüm greftlerde görülebilmekle beraber hamstring otogreftlerinde daha fazla rastlanan bir özelliktir (84). Greftin yerleştirilmeden önce sabit bir kuvvetle gerilmesi elongasyonunu azaltarak olası yetmezlik ihtimalini de en aza indirecektir (38,85).
2.12.2.2. Tibial Tünel Hazırlanması
Sagittal planda bakıldığında ÖÇB’nin tibial insersiyon alanı yaklaşık 19 mm, femoral insersiyon alanı ise 10 mm’dir. ÖÇBR’de kullanılan greftlerin ortalama çapı ise 8-10 mm’dir. Burada sorun 8 mm’lik tünelin 18 mm’lik tibial yapışma yerinin neresine açılacağıdır (86). Tibial tünelin doğru yerleşimi için kullanılabilecek bir yöntem bazı anatomik yapıların kılavuz nokta olarak seçilmesidir (37,87). Buna göre temel anatomik noktalar;
1. Lateral menisküsün ön boynuzu 2. Medial tibial çıkıntı
4. ÖÇB güdüğü
Tibial tünelin normal ÖÇB insersiyon alanının anteriorunda santralize edilerek açılması anterior liflerin sıkışmasına (impingement), posteriorunda açılması greftin yeterli işlev görememesine neden olur. İmpingement ekstansiyon kısıtlılığına, greftin zamanla zayıflamasına ve yetmezliğine sebep olur (68).
Tibial tünelin anteriorda yerleşimine bağlı olarak oluşan impingement MRG’de greftin distal 2/3'lük kısmında artmış sinyal artışına sebep olur. Bu bulgu impingement için patognomoniktir ve Howell tarafından ortaya konulmuştur (10). İmpingement, tibial tünelin anterior yerleşimi ne kadar fazlaysa o kadar artar.
Tibial tünelin intraartiküler çıkış noktasının merkezi medial tibial çıkıntıya mümkün olduğunca yakın olmalı, dış menisküs ön boynuzunun iç kısmıyla devamlılık göstermelidir. Bu nokta, lateral menisküs ön boynuzunun orta hattının mediyaline, ÖÇB güdüğünün yapışma alanının orta noktasına denk gelir. Tibial tünel platoyla 50-60° açı yapmalıdır (37).
2.12.2.3. Femoral Tünel Hazırlanması
Femoral tünelin yerleştiği bölge zamanla posterosüperiordan anatomik yerleşime doğru değişikliğe uğramıştır. Yapılan anatomik çalışmalar ÖÇB’nin femoral yapışma yerinin daha distalde olduğunu göstermiştir (88). Bu nedenle greftin ÖÇB’nin anatomik yapışma yerinin orta noktasına yerleştirilmesi için her türlü çabanın gösterilmesi gerektiği belirtilmiştir (88). Greftin ÖÇB’nin anatomik yapışma yerine yerleştirilmemesi sorunlara yol açar. Şayet ÖÇB’nin femoral kalıntıları izlenemiyorsa Fu ve ark.’nın tarif ettiği interkondiler çıkıntı ve arkuat çıkıntı referans noktaları olarak alınmalıdır (89).
Femoral tünelin anteriorda olması diz fleksiyondayken greftte gerginliğe ve greft boyunda uzamaya yol açar. Posterior yerleşim ise ekstansiyonda gergin, fleksiyonda gevşek bir grefte neden olur (68).
2.12.2.4. Greftin Tespiti
kombinasyonu, çapraz çivi, kanca veya düğme ile yapılabilir. Tibial tespit ise; kullanılan grefte göre interferans vidası, staple, vida-pul, vida-staple veya sütür post ile yapılabilir (Şekil 13) (2).
Şekil 13. Femoral ve Tibiyal Tespit Materyalleri.
2.13. Komplikasyonlar
Son yıllarda ÖÇB cerrahisinde, artroskopik teknik kullanımının artması ve artroskopi ekipmanlarındaki gelişmeler nedeniyle, daha önceki yıllarda meydana gelen morbidite oranında önemli ölçüde azalmalar olmuştur. ÖÇB cerrahisinde meydana gelen komplikasyonları kabaca ameliyat sırasında ve ameliyat sonrası dönemde olmak üzere iki gurupta toplayabiliriz (5,90).
Ameliyat sırasında meydana gelebilecek komplikasyonlar:
Hatalı açılan femoral ve tibial tüneller nedeni ile greftin interkondiler bölgede sıkışması
Patella kırıkları ve patellar tendon kopması veya sıyrılması Alınan greftin yere düşürülmesi
Femoral tünelin posterior duvarının kırılması Kemik bloklarının kırılması veya greftin kesilmesi
Hamstring tendonlarının kısa alınması veya semitendinöz yerine semimembranöz tendonunun alınmaya çalışılması
Eklem içi diğer yapılara hasar verilmesi
Eklem içinde kemik veya metal artıkların kalması Patellar tendon greftinin uzun gelmesi
Greft ile vida arasında açılanma olması
Ameliyat sonrasında meydana gelebilecek komplikasyonlar: Patellanın ameliyat sonrası dönemde kırılması
Eklem içerisine tespit implantlarının düşmesi
Artrofibrozis (diz ekleminin fleksiyon ve ekstansiyon kayıpları) Enfeksiyon
Derin ven trombozu Refleks sempatik distrofi Patellofemoral ağrı Donör sahada hipoestezi Tünel genişlemesi
Ekstansör ve fleksör kaslarda kuvvet kaybı Çocukluk çağında epifiz lezyonları
İnfrapatellar kontraktür sendromu 2.14. Rehabilitasyon
ÖÇB cerrahisinden sonra sonucu etkileyen en önemli faktörlerden birisi hastanın rehabilitasyonudur. ÖÇB rehabilitasyonunda, anatomik rekonstrüksiyon uygulamalarının artmasıyla birlikte greftin daha fazla yük
korunması gerektiği ön plana çıkmış olup hızlandırılmış rehabilitasyon kavramından uzaklaşılmıştır. Rehabilitasyonda hedef, erken dönemde komplikasyonlardan kaçınmak ve uzun dönemde fonksiyonu artırmaktır.
ÖÇB rehabilitasyonunda erken yüklenme ve tam eklem hareket açıklığının kazanılması, erken kuadriseps ve hamstring aktivitesi, sişlik ve ağrının kontrol edilmesi, kas inhibisyonu ve atrofisinin engellenmesi temel prensiplerdir.
Normal ÖÇB’ye ve grefte olan etkilerine göre egzersizler iki çeşittir: 1. Kapalı kinetik zincir egzersizleri
2. Açık kinetik zincir egzersizleri
Kapalı kinetik zincir egzersizlerinde tüm ekstremiteye yük verilerek ayak tabanı yüzeye değer. Diz full ekstansiyona yakın derecelerde (0-30° arasında) hareket eder. Kapalı kinetik zincir egzersizlerinde yük verme ve ayağın yere değmesi diz ekleminde kompresyona neden olur. Böylece tibianın öne yer değiştirmesi azalır. Bu teorik olarak eklem stabilitesini arttırır ve ÖÇB’ye binen yükü azaltır (91,92).
Açık kinetik zincir egzersizleri genel olarak 30-90° arasında yapılır. Ayak serbesttir, böylece eklem kompresyonu azalır. Eklem kompresyonundaki azalma tibianın öne translasyonunu artırır ve ÖÇB’ye binen yük artar.
ÖÇBR sonrası rehabilitasyon temel olarak 4 aşamadan oluşur.
Faz I’de temel amaç; greft fiksasyonunu korumak, immobilizasyonun etkilerini azaltmak, enflamasyonu kontrol etmek, tam ekstansiyon ve 90° fleksiyon elde etmektir. Operasyon sonrası ilk 2 haftayı içerir. Bu aşamada hasta ekstansiyonda kilitli breys ve bir çift koltuk değneği ile tolere edebildiği kadar yük verebilir. Kuadriseps kontrolü iyi ise ikinci haftanın sonunda koltuk değnekleri bırakılabilir. Bu fazda yatakta ve duvarda topuk kaydırma, oturma yardımlı fleksiyon egzersizleri, kuadriseps ve hamstring izometrik egzersizleri, gastrosoleus ve hamstring germe ve propriosepsiyon egzersizleri, düz bacak kaldırma ve CPM cihazı ile pasif hareketler yapılır.
İyi kuadriseps kontrolü, 90° diz fleksiyonu, tam ekstansiyon sağlanmış ve enflamasyon bulguları yok ise faz II’ye geçilir. Breysle ambulasyona
normal kuadriseps kontrolü sağlandıysa sporcularda 2. haftada, diğer hastalarda 3. haftada geçilir. Faz II operasyon sonrası 2 ile 4. haftalar arasıdır. Bu fazda mini çömelme, kondüsyon bisikleti, 0-30° arasında kapalı kinetik zincir egzersizleri, parmak ucunda yükselme, ağırlık ile düz bacak kaldırma ve proprioseptif egzersizleri yapılır.
Normal yürüme paterni, tam eklem hareket açıklığı, fonksiyonel aktivite için yeterli güç ve propriosepsiyon kazanıldıktan sonra greftin de stabilitesine güveniliyorsa faz III’e geçilir. Operasyon sonrası 6 hafta ile 4. ay arasıdır. Bu fazda 0-60° arası ileri kapalı kinetik zincir güçlendirmeleri, eliptik bisiklet, açık kinetik zincir ve izokinetik egzersizler ve fonksiyonel rehabilitasyona ağırlık verilir.
Tam ve ağrısız eklem hareketi, yeterli güç ve propriosepsiyon ve hekimin onayı ile faz IV’e geçilir. Bu fazda amaç kısıtlamasız aktiviteye dönüştür. Esneklik ve güçlendirme programlarıyla beraber koşular ve spora spesifik egzersizler yapılır.
Faz IV’ten sonra spora güvenli dönüş amaçlanır. ÖÇBR sonrası spora dönüş kriterleri şunlardır:
• Tam eklem hareket açıklığının olması
• Effüzyonun olmaması, ağrı ve semptomların olmaması • KT-1000 ölçümlerinde taraf farkının < 3 mm olması • Kuadriseps kas gücünün karşı bacağın ≥ % 85 olması • Hamstring gücünün karşı bacağın ≥ % 100’ü olması
• Hamstring/kuadriseps oranının % 70 veya daha fazla olması 3. GEREÇ VE YÖNTEM
Eylül 2011-Temmuz 2012 tarihleri arasında Dicle Üniversitesi Tıp Fakültesi Hastanesi Ortopedi ve Travmatoloji Anabilim Dalı polikliniğine başvurup ÖÇB yetmezliği tanısı konularak ÖÇBR yapılan 32 hastadan dosya bilgilerine ulaşılıp kontrole gelen 27 tanesi hasta çalışma gurubumuzu oluşturdu.
portal anatomik rekonstrüksiyon tekniğinin kullanıldığı bu hastaların klinik sonuçları retrospektif olarak incelendi.
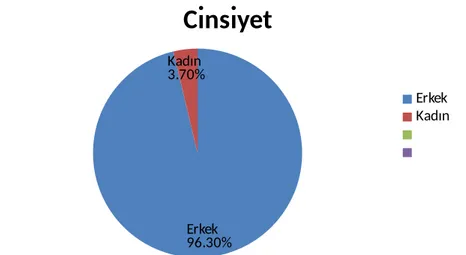
Hastaların biri (%3.7) kadın, diğer 26 hasta (%96.3) erkekti (Şekil 14). 15 hastanın sol (%55.5), 12 hastanın sağ (%44.5) dizine rekonstrüksiyon işlemi uygulandı (Şekil 15). Hastalarımızın operasyon sırasında ki yaş ortalaması 26.7 (dağılım 17-34) idi.
Erkek 96.30% Kadın 3.70%
Cinsiyet
Erkek KadınŞekil 14. Hastaların cinsiyete göre dağılımı.
ÖÇB kopma zamanı ile ameliyat arasında geçen süre ortalama 11.6 ay (dağılım 1 ay-7 yıl) idi.
Hastaların operasyon tarihi ile son kontrol tarihi arasındaki süre ortalama 11.4 ay (dağılım 6-16 ay) idi.
Sol 55.56% Sağ 44.44%
Taraf
Sol SağŞekil 15. Hastaların tarafa göre dağılımı.
Hastaların 24’ünde spor yaralanması, 3’ünde düşme ÖÇB yaralanmasına neden olan mekanizmalar olarak tespit edildi. Spor yaralanmalarının 20’si futboldu (Şekil 16).
Futbol 74.07% Diğer Sporlar 14.81% Düşme 11.11%
Yaralanma Mekanizması
Futbol Diğer Sporlar DüşmeŞekil 16. Hastaların yaralanma mekanizmasına göre dağılımı.
Hastaların tamamında tanı ayrıntılı öykü, fizik muayene ve radyolojik değerlendirme ile kondu. ÖÇB yaralanması olan hastalarda, dizde ki boşalma hissi ana şikâyet idi. Hastaların bize başvuru sırasındaki şikâyetleri Tablo 1’de özetlendi.
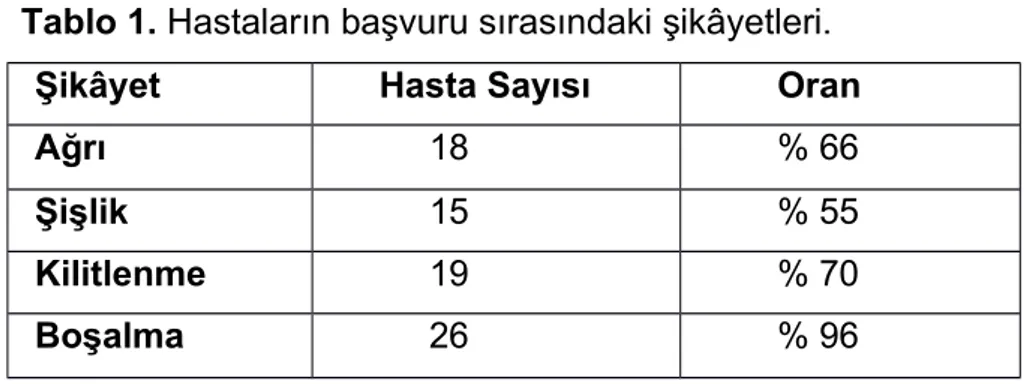
Tablo 1. Hastaların başvuru sırasındaki şikâyetleri. Şikâyet Hasta Sayısı Oran
Ağrı 18 % 66
Şişlik 15 % 55
Kilitlenme 19 % 70
Fizik muayenede Lachman, öne çekmece ve pivot shift testleri uygulandı. Ameliyat öncesi yapılan fizik muayene bulguları Tablo 2’de özetlendi. Radyolojik değerlendirmede direkt grafi ve MR yöntemleri kullanıldı.
Tablo 2. Hastaların başvuru sırasında muayene bulguları. Stabilite Testi Hasta Sayısı Oran Ön Çekmece 23 % 85 Pivot Shift 19 % 70
Lachman 26 % 96
Hastalara cerrahi rekonstrüksiyon kararı verilirken hastanın mesleği, sosyal özellikleri, travma öncesi aktivite düzeyi, beklentisi ve gelecekteki aktivite düzeyi, dizdeki ödem, hareket açıklığı, kas güçleri ve ÖÇB dışı ek patolojilerin varlığı göz önünde bulunduruldu.
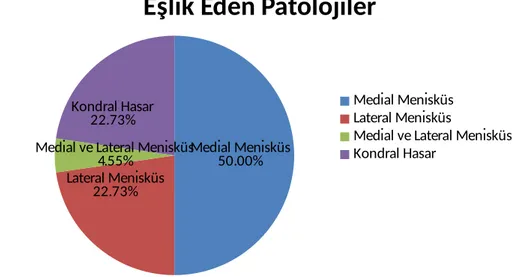
Operasyon sırasında 11 (%40) hastada medial menisküs, 5 (%18) hastada lateral menisküs, 1 (%3,7) hastada ise hem medial hem de lateral menisküste yırtık saptandı (Şekil 17). Menisküs lezyonlarının tamamına parsiyel menisektomi yapıldı. Hastaların 5’ inde (%18) kondral lezyona rastlandı ve shaver ile artroskopik debridman uygulandı.
Medial Menisküs 50.00% Lateral Menisküs
22.73%
Medial ve Lateral Menisküs 4.55%
Kondral Hasar 22.73%
Eşlik Eden Patolojiler
Medial Menisküs Lateral Menisküs
Medial ve Lateral Menisküs Kondral Hasar