T.C.
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ GÖĞÜS HASTALIKLARI ANABİLİM DALI
OBSTRÜKTİF UYKU APNE SENDROMU SEMPTOMU
OLMAYAN HAFİF HİPOKSEMİK KRONİK OBSTRÜKTİF
AKCİĞER HASTALIĞI OLGULARININ OVERLAP SENDROMU
SIKLIĞI AÇISINDAN DEĞERLENDİRİLMESİ
HAZIRLAYAN
Dr. Canan GÜNDÜZ
TEZ DANIŞMANI
Prof. Dr. Özen KAÇMAZ BAŞOĞLU
UZMANLIK TEZİ
İZMİR
2014
ii
TEŞEKKÜR
Uzmanlık eğitimim sırasında ve tez çalışmamın her aşamasında, bana özveriyle yardımcı olmuş, bilgisi ve deneyimleriyle eğitimime büyük katkıda bulunmuş olan tez danışmanım Sayın Prof. Dr. Özen KAÇMAZ BAŞOĞLU’na teşekkür ederim.
Uzmanlık eğitim sürecinde aktardıkları tüm bilgiler ve deneyim ile yetişmemde ve vizyon kazanmamda yardımcı olmuş olan tüm değerli hocalarıma teşekkürlerimi sunarım. Tez çalışmam yanı sıra bir çok akademik paylaşımda bulunma şansı bulduğum, özverisi ve hoşgörüsüyle her zaman yardımda bulunmuş olan Doç. Dr. Sezai TAŞBAKAN’ a ayrıca çok teşekkür ederim.
Desteklerini hiç bir zaman esirgememiş olan tüm arkadaşlarıma teşekkür ederim. Tez çalışmam sırasında büyük emekleri geçmiş olan Ege Üniversitesi Tıp Fakültesi Kardiyoloji Anabilim Dalı’ndan Prof. Dr. Cemil GÜRGÜN’e, Tıbbi Biyoloji Anabilim Dalı’ndan Yard. Doç. Dr. Çığır BİRAY AVCI’ya ve tüm Ege Üniversitesi Tıp Fakültesi çalışanlarına teşekkür ederim.
Bana güçlü olmayı, emeğin değerini, bireyin önemini öğretmiş olan; güleryüzlerini, anlayışlarını ve desteklerini her zaman hissettiren sevgili aileme sonsuz teşekkür ederim.
iii
İÇİNDEKİLER
Sayfa no:
1. GENEL BİLGİLER ... 1
1.1. Sistemik Hastalık olarak Kronik Obstrüktif Akciğer Hastalığı (KOAH). ... 1
1.2. Sağlıklı Bireylerde Uykunun Solunuma Etkisi ... 3
1.3. Uyku ve KOAH ... 5
1.3.1. KOAH Olgularında Uykunun Solunuma Etkisi ... 5
1.3.1.1. Gaz Alışverişi Bozukluğu ... 5
1.3.1.2. Uyku Kalitesinde Azalma ... 7
1.3.1.3. Obstrüktif Uyku Apne Sendromu (OSAS) ve KOAH birlikteliği 8 1.3.2. Uykunun Solunumsal Etkilerinin Tanısı ... 11
1.3.2.1. Overlap Sendromu Tanısı ... 11
1.3.2.2. Nokturnal Oksijen Desatürasyonu (NOD)Tanısı ... 14
1.3.3. Uykunun Solunumsal Etkilerinin Tedavisi ... 17
1.3.3.1. KOAH Tedavisi ... 17 1.3.3.2. OSAS Tedavisi ... 18 1.3.3.3. NOD Tedavisi ... 19 2. AMAÇ ... 22 3. GEREÇ VE YÖNTEM ... 23 3.1. Çalışma Popülasyonu ... 23 3.2. Çalışma Protokolü ... 24
iv 3.3. Yapılan Tetkikler ... 25 3.4. İstatistiksel Analiz ... 29 4. BULGULAR ... 30 5. TARTIŞMA ... 37 6. ÖZET ... 48 7. KAYNAKLAR ... 50
v
TABLOLAR DİZİNİ
Tablo no: Sayfa no:
Tablo 1. KOAH’lılarda polisomnografi endikasyonları ... 13
Tablo 2. Nokturnal oksimetri endikasyonları ... 15
Tablo 3. Nokturnal oksijen desatürasyonun farklı tanımları ... 16
Tablo 4. Çalışmaya alınan hastaların özellikleri ... 32
Tablo 5. KOAH evrelerine göre hasta özellikleri ... 33 Tablo 6. Overlap sendromu ve KOAH olgularının özelliklerinin karşılaştırılması.35
vi
ŞEKİLLER DİZİNİ
Şekil no: Sayfa no:
Şekil 1. KOAH’ta kardiyovasküler hastalık gelişmesine katkıda bulunan
mekanizmalar ... 3
Şekil 2. Uykunun solunumsal etkileri ... 4
Şekil 3. Uykudaki fizyolojik süreç ve solunuma etkisi. ... 4
Şekil 4. Nokturnal oksijen desatürasyonunun sonuçları ... 6
Şekil 5. KOAH’ta OSAS gelişiminde tetikleyici ve koruyucu faktörler ... 9
Şekil 6. KOAH ve OSAS etkileşiminin sonuçları ... 10
Şekil 7. OSAS için tanısal algoritma ... 14
Şekil 8. Çalışmanın akış şeması ... 31
vii
RESİMLER DİZİNİ
Resim no: Sayfa no:
Resim 1. Poligrafi cihazı aparatları ... 26 Resim 2. Poligrafi cihazının uygulanması ... 26
viii
KISALTMALAR DİZİNİ
AASM : Amerikan Uyku Bozuklukları Akademisi AHİ : Apne hipopne indeksi
AKG : Arteriyel Kan Gazı ATS : Amerikan Toraks Derneği BKİ : Beden kitle indeksi
BPAP : Bilevel pozitif hava basıncı CAT : KOAH Değerlendirme Anketi CPAP : Sürekli pozitif hava basıncı EKO : Ekokardiyografi
ERS : Avrupa Solunum Derneği
FEV1 : Birinci saniyedeki zorlu ekspiratuar akım
FEV1/FVC : Birinci saniyedeki zorlu ekspiratuar akımın zorlu vital kapasiteye oranı
FRK : Fonksiyonel Rezidüel Kapasite
GOLD : Global Initiative for Chronic Obstructive Lung Disease hs-CRP : Yüksek duyarlıklı C-reaktif protein
KOAH : Kronik Obstrüktif Akciğer Hastalığı NIV : Non-invaziv Mekanik Ventilasyon NOD : Nokturnal Oksijen Desatürasyonu OSAS : Obstrüktif Uyku Apne Sendromu PAB : Pulmoner Arter Basıncı
PaCO2 : Parsiyel karbondioksit basıncı
PH : Pulmoner Hipertansiyon PaO2 : Parsiyel oksijen basıncı
PR : Pulmoner Rehabilitasyon PSG : Polisomnografi
ix RDI : Solunum sıkıntısı indeksi REM : Hızlı göz hareketleri RV : Rezidüel Volüm
SaO2 : Arter kan gazında saptanan oksijen satürasyonu
SFT : Solunum Fonksiyon Testi
SpO2 : Pulse ile ölçülen oksijen satürasyonu
sTNF-R : Eriyebilir tümör nekroz faktör reseptörü TNF-α : Tümör nekroz faktör alfa
1
1. GENEL BİLGİLER
1.1. SİSTEMİK HASTALIK OLARAK KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI
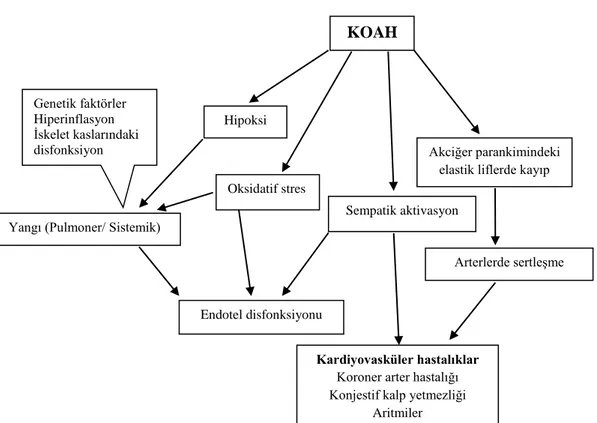
Kronik obstrüktif akciğer hastalığı (KOAH); uygun, bireysel tedavi yaklaşımları ile alevlenmelerin ve eşlik eden hastalıkların multidisipliner yönetimi sonucunda önlenebilen ve tedavi edilebilen bir hastalık tanımına kavuşmuştur (1). Diğer yandan, KOAH prevalansındaki artış ve KOAH’ın halen tüm dünyada en önemli mortalite ve morbidite nedenleri arasında yer alıyor olması dikkat çekicidir. Prevalanstaki ve mortalitedeki artış, sigara kullanımı yaygınlığındaki ve çevre kirliliğindeki artış ile ilişkilendirilmektedir (2). Kardiyovasküler sistem, KOAH’a en sık eşlik eden ekstrapulmoner hastalık grubudur. Yaş, sigara kullanımı ve beden kitle indeksi gibi risk faktörlerinden bağımsız olarak KOAH, kardiyovasküler mortaliteyi ve morbiditeyi büyük oranda arttırmaktadır (3, 4). Sistemik yangı, hipoksi ve oksidatif stres sonucunda oluşan sempatik sinir sistemi aktivasyonunun ve vasküler disfonksiyonun, KOAH’a bağlı olarak gelişen kardiyovasküler hastalık sürecinde rol oynadığı düşünülmektedir (4, 5). KOAH’ın hipoksiye yanıt oluşumu üzerinden sistemik yangı ve oksidatif stres geliştirdiği izlenmektedir. Hipoksi, endotel disfonksiyonu oluşturarak ateroskleroz gelişimini arttırmaktadır. Merkezi sinir sistemi aktivasyonu ve elastolitik aktivitenin de katkılarıyla bağ dokusunda bozulma, arterlerde sertleşme meydana gelmektedir. Tüm bu mekanizmaların birlikteliği kardiyovasküler hastalık gelişimini kolaylaştırmaktadır (Şekil 1). Yangı kaskadının yapı taşları olan C-reaktif protein (CRP), fibrinojen, interlökin (IL)-6, tümör nekroz faktörü-alfa (TNF-α)’nın sistemik dolaşımda fazla miktarlarda bulunmasının sistemik yangı kanıtı olduğu kabul edilmektedir (6, 7). Dolaşımdaki adezyon
2
molekülleri ve sitokinler, sistemik damarlarda endotel hücrelerini stimüle ederek endotel disfonksiyonuna neden olur. Bunun sonucunda damar geçirgenliği artar ve oksidan yüklü makrofajlar damar duvarında birikir. Periferik kan hücrelerinde, özellikle de nötrofil ve lenfositlerde olan değişiklikler; kanda TNF-α, eriyebilir TNF reseptörü (sTNF-R), IL-1, IL-6, CRP’nin artışına yol açar. Aynı zamanda hipoksi sonucu makrofajlar tarafından sitokin üretimi de artmaktadır (7, 8). Stabil KOAH’ta plazma CRP konsantrasyonları ağır ve çok ağır hastalarda olmasa da hafif-orta derecedeki hastalarda mortalite ile ilişkilidir (9-11). CRP yüksekliği ayrıca sağlık durumu ve egzersiz kapasitesi ile ilişkilidir ve beden kitle indeksi (BKİ)’nin önemli bir belirleyicisi olarak görülmektedir (12). Obstrüktif uyku apne (OSAS) olgularında CRP, trombosit, fibrinojen ve IL-6 düzeylerindeki izlenebilen yükseklik, nokturnal hipoksemi ile ilişkilendirilmektedir (13). KOAH’ın, sistemik ve pulmoner inflamasyonun bir sonucu olduğundan yola çıkarak akciğer kanseri ve kardiyovasküler hastalıklar gibi komorbid durumların da irdelendiği kompleks bir hastalık olarak değerlendirilmesi gerekmektedir. KOAH’ta izlenen yangıya yönelik daha etkili anti-inflamatuar tedaviler gerekli olup bu tedavilerin aynı zamanda sistemik yangıyı da baskılayıp, komorbid hastalıkları ve hastalığın sistemik bulgularını da tedavi etmeleri umut edilmektedir (11, 14).
3
Şekil 1. Kronik obstrüktif akciğer hastalığında kardiyovasküler hastalık gelişmesine katkıda bulunan mekanizmalar (4)
1.2. SAĞLIKLI BİREYLERDE UYKUNUN SOLUNUMA ETKİSİ
Uykunun solunuma olan etkileri; merkezi solunum kontrolündeki, akciğer mekanik özelliklerindeki ve kas kontraktilitesindeki farklılıklar üzerinden meydana gelmektedir. Uyku sırasında, özellikle REM döneminde, solunum merkezinin
kimyasal, mekanik ve kortikal uyarılara yanıtı ile solunum kaslarının solunum merkezinden gelen uyarılara olan yanıtı azalmaktadır (15, 16). Uyku sırasında, tidal volümde ve dakika ventilasyonda azalma meydana gelmektedir (Şekil 2). Alveoler hipoventilasyon sonucunda parsiyel karbondioksit (PaCO2) düzeyinde 2-8 mmHg
artış, parsiyel oksijen (PaO2) düzeyinde 3-10 mmHg azalma, oksijen satürasyonunda
ise %2 düzeyinde azalma izlenebilmektedir (Şekil 3) (17, 18). REM döneminde, non-Oksidatif stres Hipoksi KOAH Genetik faktörler Hiperinflasyon İskelet kaslarındaki disfonksiyon
Yangı (Pulmoner/ Sistemik)
Endotel disfonksiyonu
Sempatik aktivasyon
Akciğer parankimindeki elastik liflerde kayıp
Arterlerde sertleşme
Kardiyovasküler hastalıklar
Koroner arter hastalığı Konjestif kalp yetmezliği
4
REM döneme kıyasla, hem tidal volüm, hem de solunum sayısı çok daha değişken seyretmektedir (17-19). Fonksiyonel rezidüel kapasite (FRK)’de ılımlı azalma, sağlıklı bireylerde belirgin ventilasyon-perfüzyon (V/Q) bozukluğuna neden olmamakla beraber, kronik akciğer hastalığı olanlarda hipoksemiye neden olabilir (20). Sağlıklı bireylerde gaz değişiminde klinik olarak anlamlı bir bozukluğa neden olmayan bu fizyolojik değişiklikler, solunum yetmezliği olan hastalarda hipoksemiyi derinleştirebilmektedir (21, 22).
Şekil 2. Uykunun solunumsal etkileri (23)
Kısaltmalar: FRK= fonksiyonel rezidüel kapasite; V/Q= ventilasyon-perfüzyon
Şekil 3. Uykudaki fizyolojik süreç ve solunuma etkisi (2)
Kısaltmalar: RAS= Retiküler Aktive Edici Sistem Uyanıklık RAS ↓
Havayolu direnci ↑ 0.5-1.5 L/dk ↓ Ventilasyon
Metabolik hız ↓ Kemosensitivite ↓ PaCO2 2-8 mmHg ↑ PaO2 3-10 mmHg ↓ SaO2 ~ %2 ↓ Solunumsal motor nöron aktivitesinde azalma Kortikal uyarıda azalma Kemoreseptör duyarlılığında artış
Hava akımı direncinde artış FRK’de azalma V/Q ilişkisinde bozulma Solunum kas kontraksiyonunda azalma Hipoventilasyon Hipoksemi Hiperkapni UYKU
5
Şekil 2’de ve 3’te uykunun solunum ve metabolizma üzerindeki olumsuz etkilerinin mekanizmaları belirtilmiştir. Retiküler aktive edici sistem yanıtındaki, metabolik hızdaki ve arter PaO2 ve PaCO2 yanıtlarındaki azalmaya havayolu
direncindeki artış eşlik eder. Bu mekanizmalar etkileşerek hipoventilasyon ve/veya hipoksemi ve hiperkapni oluşturmaktadır (2).
1.3. UYKU ve KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI
1.3.1. KOAH OLGULARINDA UYKUNUN SOLUNUMA ETKİSİ
1.3.1.1. Gaz alışverişi bozukluğu
Uyku bozukluğu, KOAH olgularında görülen en sık semptomlar arasındadır ve yapılmış büyük bir çalışmada %40 oranlarında bildirilmiştir (24). Uyku ilişkili hipoksemi ve hiperkapni; KOAH olgularında, özellikle uykunun REM evresinde net bir biçimde tanımlanmıştır ve kor pulmonale (25), nokturnal ölüm (26) gibi tabloların gelişmesine katkıda bulunmaktadır. Bu bulgular, bronştaki yangısal değişikliklerin ve dolayısıyla kronik bronşitin ön planda olduğu “mavi şişman” fenotip hasta grubunda daha sık izlenmektedir. Aynı zamanda amfizem ağırlıklı “pembe üfleyen” fenotip hasta grubuna kıyasla bu grupta, gündüz hipoksemi ve hiperkapni tabloları ile daha sık karşılaşılmaktadır (25). Diğer yandan, uyanıklık PaO2 düzeyleri hafif hipoksemik aralıkta olan birçok hastada da nokturnal oksijen
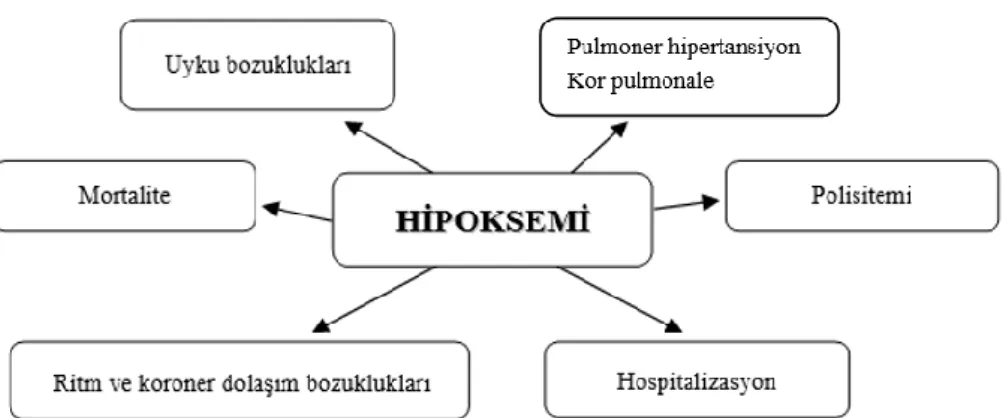
desatürasyonu (NOD) gelişebilmektedir ve bu durumun pulmoner hipertansiyon (PH)’a yatkınlık yarattığı belirtilmektedir (Şekil 4) (22, 27).
6
Şekil 4. Nokturnal oksijen desatürasyonunun sonuçları (28)
KOAH olgularındaki NOD mekanizmaları; hipoventilasyon, oksihemoglobin dissosiasyon eğrisinin etkisi ve V/Q değişiklikleri üzerinden açıklanmaktadır. Noninvaziv yöntemler yardımıyla solunum üzerine yapılmış kantitatif çalışmalar, özellikle REM döneminde hipoventilasyon izlendiğine ve hipoksemi dönemleri ile ilişkili olduğuna dair net kanıtlar sunmaktadır (29-32). Uyanıklık PaO2 ve nokturnal
arteryel oksijen satürasyon (SaO2) düzeyleri arasında yakın bir ilişki bulunmaktadır.
Uyku sırasında, fizyolojik hipoventilasyon ile oksihemoglobin dissosiasyon eğrisindeki sağa kayma etkisine bağlı olarak SaO2 düzeylerinde düşüş görülmektedir
(22). Hipoksemik KOAH olgularının hipoventilasyona bağlı olarak normoksemik hastalara oranla geceleri daha fazla desatüre oldukları izlenmektedir (29, 30). Ayrıca, uyku sırasında PaO2 düzeyindeki düşüşün daha çok desatüre olan grupta fazla
olması, KOAH olgularında izlenen NOD’da başka faktörlerin de rol oynadığını göstermektedir (22). Yardımcı solunum kaslarının, özellikle uykunun REM döneminde, solunuma katkısındaki azalma, FRK düşüşüne neden olarak V/Q ilişkisinde bozulma yaratacağı ve KOAH olgularında hipoksemiyi arttıracağı bilinmektedir (29, 30). Transkutanöz PaCO2 düzey ölçümü sonucunda, PaCO2
artışının NOD’un derecesinden bağımsız olarak benzer düzeylerde olduğu izlenmiş ve hipoventilasyonun farklı NOD düzeylerine rağmen benzer olduğu anlaşılmıştır
7
(31). Desatürasyon düzeyi yüksek olan hasta grubunda düşük olan gruba kıyasla, PaO2 düşüklüğünün ve transkutanöz PaCO2 artışının göreceli olarak fazla olması,
hipoventilasyona ek olarak V/Q bozukluğunun da bazı KOAH olgularındaki fazla desatürasyonu desteklemektedir.
1.3.1.2. Uyku kalitesinde azalma
Altta yatan akciğer hastalığı yanı sıra, ilaç tedavilerinin yan etkileri de uyku kalitesinde bozulmalara katkıda bulunabilmektedir. Bu hastalarda, uykuyu başlatmada ya da sürdürmekte zorluklar, yüzeyel uykuda artış, REM uykusunda azalma, sık uyku evre değişiklikleri ve mikro-arousallar izlenmektedir. KOAH hasta popülasyonunun çoğunluğunda, uyku etkinliği düşük ve %50-70 aralığında izlenmekle birlikte altta yatan mekanizma net değildir (33). Krachman ve ark. (34), ileri amfizemli 25 olgudan oluşan küçük bir grupta NOD’un uyku kalitesi üzerindeki etkisini bildirmişlerdir. McSharry ve ark.’nın (35) 106 KOAH olgusunu inceledikleri çalışmada ise havayolu obstrüksiyonundan bağımsız olarak gündüz hipoksemi düzeyi, uyku kalitesi ile ilişkili bulunmuştur. Kronik hipokseminin, uyku ve uyanıklık döngüsünü düzenleyen nörotransmitterlere olan etkisi üzerinden uyku kalitesini bozduğu düşünülmektedir. Uyku bozukluğu, kronik yorgunluk, letarji gibi nonspesifik gündüz semptomları yanı sıra genel olarak yaşam kalitesinde bozulmaya da katkıda bulunduğu öne sürülmektedir (35). Diğer yandan karşıt görüşler de mevcuttur. Sleep Heart Health Çalışması’nda Sanders ve ark. (36), hafif KOAH olgularında gündüz aşırı uykululuk yakınmasının olmadığını, uyku kalitesi ve uyku seyrindeki değişikliklerin çok az olduğunu ifade etmişlerdir. Orta ve ağır KOAH'lı 59 hastanın incelendiği bir çalışmada, Lewis ve ark. (37) uyku kalitesinin olguların %61’inde bozulduğunu saptamıştır. Ancak KOAH’ta izole nokturnal desatürasyon,
8
uyku kalitesinde ya da yaşam kalitesinde bozulma ile ilişkili bulunmamıştır. Scharf ve ark. (38), KOAH’lı 180 olgunun %71'inin Pittsburgh uyku kalitesi indeks değerinin düşük olmasından yola çıkarak KOAH şiddeti ile uyku kalitesi arasında bir ilişki olmadığını bulmuşlardır. McKeon ve ark. (39) ise, nokturnal oksijen tedavisinin nokturnal desatürasyonu tedavi etmesine karşın uyku kalitesinde iyileşmeyi sağlamadığını saptamıştır. KOAH olgularındaki gece semptomlarının, sıklıkla hekimler tarafından anlaşılamıyor ya da hastalar tarafından iyi ifade edilemiyor olması, bulgulardaki farklılıkları açıklamada öneme sahip olabilir.
1.3.1.3. Obstrüktif uyku apne sendromu ve KOAH birlikteliği
Obstrüktif uyku apne, en sık görülen uyku ilişkili solunumsal hastalıktır. Üst solunum yolu genişliğini azaltan ya da tıkanmasını kolaylaştıran faktörler OSAS’a eğilimi artırmaktadır. Apne hipopne indeksi (AHİ) eşik değerinin 5 alındığı çalışmalarda OSA prevalansı erkeklerde %24, kadınlarda %9 bildirilmiştir. Gündüz aşırı uykululuk semptom varlığı ile beraber incelendiğinde ise, OSAS prevalansının erkeklerde %3-7, kadınlarda %2-5 oranlarında olduğu izlenmiştir (40). Risk faktörleri arasında obezite, ileri yaş, erkek cinsiyet, kraniofasiyal anomaliler, genetik, ek hastalıklar, ırk, sigara, alkol ve sedatif kullanımı bulunmaktadır. Beden kitle indeksi bu risk faktörleri arasında öne çıkmaktadır ve TNF-α gibi sistemik yangı belirteçleri ile de ilişkilidir. OSAS’ta obezite anahtar role sahiptir (41). Santral obezitede FRK’da azalma sonucu V/Q bozukluğu oluşmaktadır. Göğüs duvarı kompliyansı ve solunum kas gücü azalmaktadır (42). Sigaraya bağlı oluşan lokal yangı ve ödem, üst havayolu direncini ve obstrüksiyonunu arttırmaktadır. Wisconsin kohortuna dayalı bir çalışmada, aktif sigara içicilerinde AHİ>5/sa görülme sıklığı hiç sigara kullanmamış bireylere göre 3 kat artmış saptanmıştır (40). OSAS’ın sistemik etkileri arasında hipertansiyon, kardiyak aritmi, miyokard enfarktüsü, pulmoner
9
Tetikleyici faktörler Supin pozisyonda rostral sıvı akışı
Sigara kullanımı İlaçlar(ör:steroid)
Koruyucu faktörler Düşük BKİ REM uykusunda azalma
İlaçlar(ör:teofilin)
hipertansiyon, serebrovasküler hastalık, polisitemi ve ani ölüm yer almaktadır (43). OSAS’ ın metabolik sonuçları arasında ise; artmış insülin direnci, dislipidemi, tip 2 diyabet, hipertansiyon, koroner arter hastalığı ve inme yer almaktadır. OSAS’ın KOAH ile olan birlikteliği “overlap sendromu” olarak tanımlanmaktadır (4). Overlap sendromu, KOAH olgularında %10-15 sıklığında izlenmektedir (44, 45). KOAH olan ve olmayan olguların OSAS prevalansında anlamlı farklılık gözlenmemektedir. Yaş, aktif sigara kullanımı, periferik ödem ve oral kortikosteroid kullanımı obstrüktif apne riskini arttırmaktadır (33). Chaouat ve ark. (44), tek başına OSAS olgularına kıyasla overlap olgularının daha yaşlı olduğunu bildirmişlerdir. Özellikle ağır KOAH olgularının çoğunda BKİ’nin düşük olması, REM uykusunda azalma ve KOAH’a yönelik etkin tedaviler ise üst havayolu obstrüksiyonuna karşı koruma sağlamaktadır (Şekil 5) (46). KOAH olgularında obezite, hava akım kısıtlılığı derecesinden bağımsız olarak uyku ilişkili solunum bozukluğu, PH ve obezite hipoventilasyon sendromu için anahtar rolü oynamaktadır (47). Bu hasta grubu, “mavi şişman” olarak adlandırılan KOAH fenotipine benzemektedir. Güncel Kronik Obstrüktif Akciğer Hastalığına Karşı Küresel Girişim (Global Initiativite for Chronic Obstructive Lung Disease, GOLD) kılavuzunda alevlenmelerle beraber hastalığın şiddetini etkilemesi nedeniyle altı çizilen komorbid durumlar arasında OSAS ve dolayısıyla overlap sendromu da önemli yere sahiptir (1). KOAH olgularında, özellikle mavi şişman grubunda, solunumun sürdürülmesindeki bozuklukların, OSAS’a yatkınlık yarattığı düşünülmektedir.
10
OSAS ve KOAH ayrı ayrı kronik hipoksemi yapan hastalıklar olmaları
nedeniyle birbirlerine sinerji yaparak mevcut hipoksemiyi daha da
derinleştirmektedirler. Overlap olgularında, apne başlangıcında hipoksemi geliştiği için uyku sırasında karakteristik olarak daha ağır hipoksemi izlenmektedir. KOAH’ı olmayan OSAS olgularında ise apne dönemleri arasında normal SaO2 düzeyleri
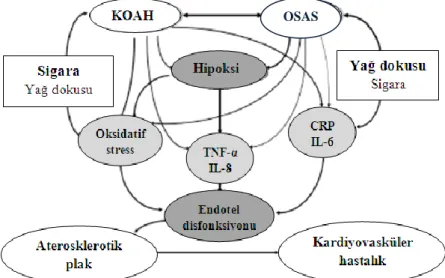
görülebilmektedir (44). Nokturnal hipoksemi, KOAH’ta ve OSAS’ta görülen en önemli uyku bozukluklarındandır. Overlap sendromunda ise her iki hastalıkta görülenden daha ağır düzeyde nokturnal hipoksemi izlenmektedir. Birbiriyle etkileşen KOAH ve OSAS; hipoksi, oksidatif stres ve sitokin aracılığı ile oluşan yangı sonucunda endotel disfonksiyonuna neden olarak kardiyovasküler hastalık gelişmesini kolaylaştırmaktadır (Şekil 6).
Şekil 6. KOAH ve OSAS etkileşiminin sonuçları (46)
Hipoksemik olaylar, sistemik ve pulmoner kan basınç artışları ve aritmiler ile ilişkili bulunmuştur (48, 49). Bu olayların sonucunda kronik hipoksemi etkisi ile kor pulmonale gelişmektedir. Overlap sendromunda, tek başına KOAH ya da OSAS olgularına kıyasla NOD ve öncüsü olduğu düşünülen PH daha yüksek oranlarda görülmektedir (49). Hafif veya orta dereceli hava yolu obstrüksiyonunun ve hafif
11
hipokseminin olduğu KOAH olgularında bile OSAS birlikteliğinin kötü prognoza işaret ettiği ve hastalığın hızlı progresyonuna neden olduğu bildirilmektedir (50). Ayrıca KOAH alevlenmelerinde ve OSAS’ta nokturnal ölümler, KOAH/OSAS olmayan hastalara kıyasla yüksek oranda görülmektedir (26).
1.3.2. UYKUNUN SOLUNUMSAL ETKİLERİNİN TANISI
1.3.2.1. Overlap sendromu tanısı
KOAH tanısının; başta egzersiz dispnesi, öksürük ve balgam çıkarma gibi kronik solunumsal semptomları olan ve sigara kullanım öyküsü bulunan tüm hastalarda dikkate alınması gereklidir. Spirometri ile post-bronkodilatatör 1. saniyedeki zorlu ekspiratuar akımın zorlu vital kapasiteye oranının (FEV1/FVC) 0.70
ve altında olması ile kalıcı hava akımı kısıtlılığı ve dolayısıyla KOAH varlığı doğrulanabilir. Obstrüktif uyku apne hastaları, uyku başlangıcında tekrarlayan faringeal kollaps ve uykuda geçici kesintiler (apne) ile karşı karşıyadır. Apne dönemleri, tekrarlayan hipoksi ve karbondioksit retansiyonuna neden olarak hava akımını sürdürebilmek için uyanıklık dönemleri (arousal) ile sonuçlanır (33). OSAS tanısı için, uyku sırasındaki anormal solunumsal olayların (apne, hipopne, arousal, vs) solunum sıkıntı indeksi (RDI) veya AHİ ölçümü ile objektif olarak gösterilmesi gereklidir. Polisomnografi (PSG), başta uykuda solunum bozuklukları olmak üzere uyku bozukluklarının tanısında kullanılan başlıca tanı yöntemidir. PSG, uyku sırasında çok sayıda fizyolojik parametrenin, genellikle bütün gece boyunca, devamlı olarak ve eş zamanlı olarak kayıt edilmesi esasına dayanır. OSAS tanısı, semptomatik olgulara uygulanan polisomnografide RDI ≥5/sa ya da asemptomatik olgularda RDI ≥15/sa olması ile konur (51). AHİ, uyku saati başına düşen apne ve hipopne sayılarını tanımlar ve OSAS’ı tanımlamakta yaygın kullanılan bir
12
parametredir (41, 52). Hastalarda gündüz uykululuk ya da nokturnal yakınmalar olabilmekle beraber başvuru nedeni çoğu zaman horlama ya da tanıklı apnedir. Overlap sendromundaki yüksek prevalansa karşılık, patofizyolojik ve klinik sonuçlara dair az sayıda veri mevcuttur. Bilgilerin çoğu, seçilmiş klinik kohort çalışmaların kesitsel analizine dayanmakta ve uzun süreli izlemi içermemektedir. KOAH ve OSAS arasındaki sistemik yangı ilişkisinin ve patofizyolojik mekanizmaların açıklanması için overlap sendromu tanı olasılığının klinik pratikte göz ardı edilmemesi şarttır (41). İyi araştırılmamış ise OSAS’lı bir hastada KOAH varlığı gözden kaçabileceği gibi, KOAH’lı bir hastada OSAS varlığı da fark edilmeyebilir. Bu nedenle, OSAS’lı olgularda KOAH varlığının sistematik olarak spirometrik testlerle araştırılması önemlidir. KOAH’lı olgularda ise OSAS semptom ve bulgularının iyi sorgulanması overlap olgularının kolayca tanınmasını sağlayacaktır. Bu durumun doğru tanısı, tedavide de yeni yaklaşımları gerektirecektir. Çünkü tek başına KOAH veya tek başına OSAS’ın tedavisi overlap sendromlu hastalarda yeterli olmayacaktır. Her iki durumun da spesifik tedavileri gereklidir. Ancak uyku çalışmaları pahalı, zaman alıcı, özel ekip ve cihaz gerektiren çalışmalardır. Bu nedenle, ülkemiz gibi uyku laboratuvarı olanaklarının kısıtlı olduğu ülkelerde uyku çalışması yapılacak KOAH’lı hastaların belirlenmesinde seçici olmak gereklidir (53). Amerikan Uyku Bozuklukları Akademisi (AASM)’nin önerisi, nokturnal hipoksemisi olan reaktif havayolu hastalıkları, kronik obstrüktif ve restriktif akciğer hastalıklarında PSG yapılmasına gerek olmadığı; evde pulse oksimetre ile oksijen satürasyonu (SpO2) takibinin yeterli olacağı yönündedir.
Bununla beraber, bu hastalarda OSAS’ı ve uykuda periyodik hareket bozukluğunu düşündüren semptomlar varsa PSG endikasyonları vardır. OSAS semptomları olmamasına rağmen gündüz hipoksemisiyle açıklanamayan PH ya da polisitemi
13
varlığı overlap sendromunu akla getirmelidir. Ayrıca nokturnal oksijen tedavisi altında baş ağrısı olan olguların da PSG ile değerlendirilmesi önerilmektedir (Tablo 1) (53).
Tablo 1. KOAH olgularında polisomnografi endikasyonları (53) OSAS semptomları olan KOAH olgularında (Overlap sendromu) Gündüz PaO2 değeri ≥60 mmHg olan hastalarda polisitemi varlığında
Gündüz PaO2 değeri ≥60 mmHg olan hastalarda PH varlığında
Uykuda oksijen tedavisi alan KOAH’lılarda sabahları baş ağrısı varlığında CPAP/BPAP tedavisi uygulanacak overlap sendromlu olgularda tedavi basıncının belirlenmesinde (CPAP/BPAP titrasyonu)
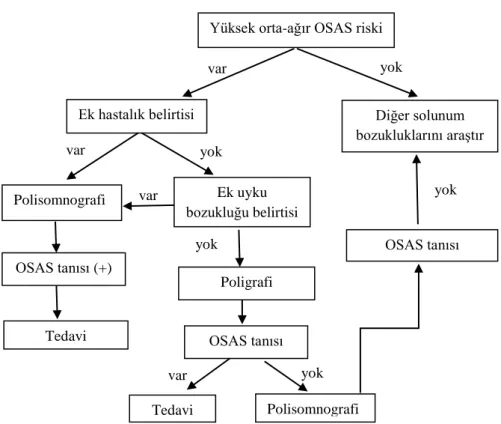
PSG, OSAS tanısında altın standart kabul edilmektedir. Ancak, KOAH ilişkili çalışmalarda polisomnografinin bir takım zorlukları beraberinde getirmesi nedeniyle uykuda solunum bozuklukları ve kardiyorespiratuar değişkenleri kaydeden poligrafi gibi taşınabilir monitörizasyon sistemleri de kullanılabilir (41). Poligrafide, uyku parametreleri olmaksızın, kardiyorespiratuvar değişkenlerin kaydı gerçekleştirilir. Taşınabilir monitörizasyon sistemlerinin, OSAS için orta-yüksek riske sahip olan, ağır ek hastalığı ya da eşlik eden başka uyku bozukluğu olmayan hastalarda kullanılabileceği bildirilmektedir (Şekil 7).
14
Şekil 7. OSAS için tanısal algoritma (54)
1.3.2.2. Nokturnal oksijen desatürasyonu tanısı
Nokturnal oksijen desatürasyonunun belirgin olarak izlendiği KOAH olgularında, gündüz gaz değişim anormallikleri ve özellikle düşük PaO2 düzeyleri
nokturnal desatürasyon için belirleyici olmaktadır (31). Aynı zamanda, gündüz SaO2
düzeyleri %90 olan KOAH olgularının %50’den fazlasında-uyku apne olmamasına karşın-uyku sırasında belirgin desatürasyon izlenmektedir (37). Bu olgularda, hem sistemik hem de bronşlardaki yangısal sürecin neden olduğu oksidatif stres, kronik gündüz hipoksemisi ile artış göstermektedir (55-58). Nokturnal oksijen desatürasyonunun izlendiği hastaların mortalitesinde, NOD izlenmeyen gruba oranla belirgin artış gözlenmesine karşın, bu fenomen büyük oranda göz ardı edilmektedir (33). Uyku ilişkili desatürasyonun en iyi indeksi; toplam uyku süresinde, belirli bir SaO2 (örneğin %90) değerinin altında geçirilen desatürasyon yüzdesi ya da
ortalaması olarak kabul edilmektedir. Tanı, polisomnografi ve poligrafi
yok
Yüksek orta-ağır OSAS riski
Ek hastalık belirtisi Diğer solunum bozukluklarını araştır var yok var yok Polisomnografi OSAS tanısı (+) Tedavi Ek uyku bozukluğu belirtisi var Poligrafi OSAS tanısı var Tedavi Polisomnografi yok OSAS tanısı yok
15
cihazlarındaki yazılımlar yanı sıra kayıt alabilen basit pulse oksimetreler aracılığıyla yapılan hesaplamalar (ortalama nokturnal SpO2, uykuda minimum SpO2, uykuda
SpO2 <%90 geçirilen zaman yüzdesi, vs) yardımı ile konabilmektedir. NOD tanısı
gibi uyku evresinin ya da uyku apnesinin tanınmasına gerek duyulmayan durumlarda, nokturnal oksimetri de pratik bir tanısal yaklaşım sağlamaktadır (59). Nokturnal oksimetri, arter oksihemoglobin satürasyonunun seyrinin izlenmesi yanı sıra CPAP gibi tedaviye yönelik yaklaşımlar sırasında arter oksihemoglobin satürasyon yanıtının saptanmasında da yardımcı bir yöntemdir (Tablo 2) (22, 60).
Tablo 2. Nokturnal oksimetri endikasyonları (22) Uyku apne kuşkusu
Uyanıklık PaO2 düzeyi ile açıklanamayan PH ve polisitemi
Gece verilecek O2 düzeyini belirleme
PaCO2 50-55 mmHg olup NIV uygulanacak hastaların belirlenmesi
O2 ya da NIV tedavisine yanıtın değerlendirilmesi
Nokturnal O2 tedavisi verilecekleri belirleme Kısaltmalar: NIV= noninvaziv pozitif basınçlı ventilasyon
Hafif hipoksemik (PaO2 60-80 mmHg) KOAH olgularında ya da hipokseminin
olmadığı olgularda, nokturnal oksijen desatürasyon tanısı en sağlıklı olarak ortalama nokturnal SpO2 değeri ile konmaktadır (61). Nokturnal oksijen desatürasyonunun
diğer tanımları arasında, SpO2 değerinin %90’ın altında seyrettiği sürenin toplam
uyku süresinin %30’unun üzerinde olması ya da 5 dakikayı geçmesi yer almaktadır (Tablo 3) (62-64).
16
Tablo 3. Nokturnal oksijen desatürasyonun farklı tanımları (28)
Ortalama nokturnal arteryel oksijen satürasyonunun (SaO2) <%90 olması
Uykuda 5 dakikadan uzun süreyle SpO2 < % 90 ve en az % 85’e kadar düşmesi
Toplam uyku süresinin % 30’undan fazlasında SpO2 <% 90 olması
Nokturnal hipoksemi dönemleri genellikle gündüzleri hipokseminin izlendiği ağır KOAH olgularında görülmüştür (65-67). Bu iyi tanımlanmış ilişki, gündüz hipoksemisinin ve havayolu obstrüksiyonunun daha hafif olduğu KOAH olgularında da nokturnal hipoksemi görülebilme olasılığını düşündürmektedir. Fletcher ve ark. (68), uyanıklık PaO2 >60 mmHg olan, normoksemik olguların da dahil edildiği 135
KOAH olgusundan 37 (%27)’sinde belirgin nokturnal hipoksemi saptamışlardır. Levi-Valensi ve ark. (69) tarafından yapılan çalışmada uyanıklık PaO2 değeri 60-70
mmHg aralığında olan 40 KOAH olgusunun 18’inde (%45) belirgin nokturnal desatürasyon izlemişlerdir. Vos ve arkadaşlarının gündüz PaO2 >60 mmHg olan 42
KOAH olgusunda yaptıkları çalışmada (70), 10 hastada (%42) NOD saptanmıştır. Sonuçlardaki farklılıklar kullanılan NOD kriter farklılıklarından kaynaklanmaktadır. Yine de sonuçlar, hafif hipoksemik ya da normoksemik olgularda NOD’un sıklıkla izlendiğini desteklemektedir. Gündüz hafif ve orta hipoksemik olan olgulardaki nokturnal oksijen desatürasyonun ön görülmesinde, diurnal PaO2 düzeyinin en etkili
olduğu belirtilmektedir (31). Gündüz PaCO2 düzeyinin uykudaki SaO2 tahmininde
bağımsız bir etken olduğu düşünülmektedir. Devamlılık gösteren nokturnal hipoksemi, sadece hafif hipoksemik KOAH olgularındaki gündüz hiperkapnisi ile ilişkili bulunmuştur. Nokturnal satürasyonu etkileyen PaCO2’ye düşük ventilatuvar
yanıt, solunum kas işlev bozukluğu ve mavi şişman fenotipindeki KOAH grubu gibi faktörlerin yanında gündüz oksijen satürasyonu da bulunmaktadır (70). Uyku
17
çalışmaları sadece uyku apne sendromu klinik şüphesi halinde ya da kor pulmonale veya polisitemi gibi uyanıklık PaO2 düzeyleri ile açıklanamayan hipoksemi
durumlarında endike olduğu için overlap sendromu olgularına erken tanı koymak güç olmaktadır. Overlap sendromunda sistemik yangıdaki ve kardiyovasküler hastalık riskindeki artış, bu grubun büyük bir özenle ele alınması gerektiğini göstermektedir (4, 36, 71).
1.3.3. UYKUNUN SOLUNUMSAL ETKİLERİNİN TEDAVİSİ
1.3.3.1. KOAH tedavisi
KOAH olgularında kullanılmakta olan geleneksel farmakolojik tedavi seçenekleri arasında bulunan brokodilatatör ve anti-inflamatuar ajanların, uyku ve gaz değişimi üzerine etkisi olmaktadır. İpratropium ile tedavi edilen KOAH olgularında, hem uyku kalitesinde, hem de gaz değişiminde belirgin düzelmeler görülmektedir (72). Günde tek doz tiotropium bromür kullanımının uyku kalitesinde
belirgin değişiklik yaratmamakla beraber özellikle nokturnal oksijen
desatürasyonunun daha ağır olduğu REM döneminde, SpO2 düzeyinde artışa neden
olduğu bildirilmiştir (73). Güncel bir çalışma ile uzun etkili beta agonist olan salmeterolün de, tiotropiumun etkisine benzer şekilde, uykuda gaz değişiminde düzelmeye yardımcı olduğu belirtilmiştir (74). Bronkodilatatör etkisi yanı sıra, merkezi solunum uyarısı ve diyafram kasılmasında artış üzerinden solunumda önemli etkilere sahip olan teofilinin uykudaki etkileri üzerine yapılmış çalışmalar mevcuttur (75). KOAH olgularında, uykuda, teofilinin SaO2 ve arteryel CO2 düzeyleri yanı sıra,
OSAS üzerinde de olumlu etkileri olduğu saptanmıştır (76, 77). Teofilinin KOAH olgularında etkisini, bronkodilatasyondan çok, hapsolmuş gaz volümünü azaltarak
18
gösterdiği vurgulanmaktadır. Ancak uyku kalitesine olan olumsuz etkileri, teofilin kullanımında kısıtlılığa neden olmaktadır. Kronik obstrüktif akciğer hastalığı tedavisindeki yeni moleküllerden fosfodiesteraz 4 inhibitörü olan rofumilastın uyku üzerindeki etkisine dair veri ise bulunmamaktadır. Benzodiyazepin türevi olan ya da olmayan hipnotiklerin, uyku latansında kısalma, uyku etkinliğinde artma ve arousal sıklığında azalma gibi olumlu etkileri vardır. Fakat hipoksemi ve hiperkapni ilişkili hipoventilasyon, hiperkapniye yönelik arousal yanıtında kaybolma ve apne sıklığında artmaya (78) neden olabildiklerinden özellikle ağır KOAH olgularının tedavisinde önerilmemektedirler. Uyku latansını kısaltan ve uyku etkinliğini arttıran melatonin reseptör antagonistlerinin ise oksijenizasyon ve apne üzerine olumsuz yan etkileri olmaması nedeniyle güvenle kullanılabileceği belirtilmektedir (79). Ayrıca stabil 10 KOAH olgusunun 10 haftalık pulmoner rehabilitasyon (PR) programına alındığı randomize kontrollü bir çalışmada, PR’nin inspiratuar kas gücünde artış yanı sıra nokturnal oksijen desatürasyonunda da düzelmeler sağladığı izlenmiştir (80). KOAH’ta noninvaziv pozitif basınçlı ventilasyon (NIV) desteği ise, akut atakta, solunum yetmezliğinde ve farmakolojik tedaviye yanıtsız olgularda, özellikle uykuda
kullanılmaktadır (81-83).
1.3.3.2. OSAS tedavisi
Non invaziv pozitif basınçlı ventilasyonun, uyanıklık döneminde gaz değişiminde (84), solunum kas gücünde ve dayanıklılıkta düzelme sağladığı bildirilmiştir (85). Evde mekanik ventilasyonun devamı sonucu, uzun dönemde solunumu yöneten kemoreseptörlerin yenilendiği ve nokturnal hipoventilasyonun düzeldiği düşünülmektedir. OSAS’ta altın standart tedavi olarak tanımlanan NIV’nin overlap sendromundaki terapötik etkinliği de açıktır (44). Overlap sendromlu olgulara uygulanan oksijen inhalasyonu ve NIV tedavilerinin incelendiği randomize
19
olmayan bir çalışmada; NIV uygulanan olguların arter kan gazı ve pulmoner arter basınç değerlerinde belirgin düzelme izlenmiştir (86). NIV ve oksijen inhalasyonu tedavilerinin etkilerinin daha etkin olabileceği bildirilmektedir. OSAS olgularında solunum bozukluğu paternine uygun olarak sürekli (CPAP) ya da bilevel (BPAP) pozitif hava yolu basıncı tedavisi verilmelidir. Obstrüktif uyku apnenin baskın olduğu durumlarda, CPAP en uygun seçenektir. Günümüzde CPAP cihazları genellikle 2-20 cmH2O basınç sağlamak için 20-60 L/dak akım oluşturacak şekilde ayarlanmıştır. CPAP tüm bir solunum siklusu boyunca basıncı sabit tutmak için, ekspirasyon sırasında basınç arttığı ölçüde akımı azaltır, inspirasyonda ise basınç düştüğü ölçüde akımı artırır böylece üst havayolunda sürekli sabit basınç sağlar. Ekspire edilen havanın yeniden solunmasını engellemek için maskedeki küçük bir delik ile 10-15 L/dk hava ekspire edilir. Ayrıca CPAP cihazları genellikle nemlendirici veya O2 ilavesine olanak tanıyan düzenekler içerirler. AHİ>5/sa olan tüm semptomatik olgularda PAP uygulanabileceği bildirilmiştir. American Academy of Sleep Medicine ise AHİ>20/sa olan tüm hastalar ile AHİ>10/sa ve arousal indeksi>10/sa olup semptomatik olan hastalarda PAP tedavisi önermektedir (87). CPAP ile tedavi edilmeyen overlap grubunda, sadece KOAH’lı gruba kıyasla belirgin yüksek mortalite hızı ve daha ağır, hospitalizasyon gerektiren KOAH atakları saptanmıştır (88). CPAP ile erken tedavi sağkalımda artış, hospitalizasyonda azalma yanı sıra; pulmoner hipertansiyon gelişmesini ve hipoksemiyi azaltmaktadır (46). Bilevel pozitif havayolu basıncı tedavisi ise uzamış hipoksemi ile ilişkili belirgin nokturnal hipoventilasyonda öncelikle tercih edilmektedir.
1.3.3.2. Nokturnal oksijen desatürasyonunun tedavisi
Özellikle uyku döneminde olan hipoventilasyonun en ciddi sonucu hipoksemidir. Etkin oksijen tedavisi, uyku sırasında solunum yetmezliği ile ilişkili
20
tüm hastalıklarda önemli role sahiptir. Oksijen tedavisi, hipoksemik (PaO2 ≤ 55 mmHg) KOAH olgularında sağkalımı uzattığı kanıtlanmış olan en etkin tedavidir. Nokturnal Oksijen Tedavisi Çalışması (NOTT)’nda sürekli oksijen tedavisi alan olgularda mortalitenin 12 saat tedavi alan olgulara kıyasla %50 oranında azaldığı saptanmıştır (89). Solunumun stimülasyonunda hipokseminin etkisi olması nedeniyle, oksijen tedavisi sırasında KOAH olgularında hiperkapni gelişmemesi açısından dikkatli olunması gereklidir. Karbondioksit retansiyonuna neden olmadan, PaO2 değerini hafif hipoksemik aralığa yükseltecek şekilde oksijen inhalasyonu
düzenlenmelidir (33). Oksijen tedavisi alan KOAH olgularında baş ağrısı ya da bilinç değişikliği gelişmesi, hiperkapni açısından uyarıcı olabilir. Gündüzleri hafif hipoksemik seyreden hasta grubunda nokturnal oksijen inhalasyonu tedavisinin olası yararları ise net olmamakla beraber bu konu, sürdürülmekte olan büyük prospektif çalışmalara konu olmaktadır. Kronik obstrüktif akciğer hastalığında, uyanıklıkta olan hipoksemi için uzun süreli oksijen tedavileri önerilmesine rağmen, NOD için kesin bir tedavi yaklaşımı mevcut değildir (90). Eşlik eden komorbid durumların tanınması ve tedavisi önem taşımaktadır (33). Nokturnal desatürasyonu olan ve gündüz PaO2
değeri 60 mmHg olan olgularda mortalitede artış retrospektif çalışmalarda gösterilmiştir (26, 68, 91). Ancak, kontrollü çalışmalar ile nokturnal oksijen tedavisinin mortalitede etkinliği henüz kanıtlanmamıştır. İzole nokturnal desatürasyonu olan olgularda oksijen inhalasyonunun sadece pulmoner arter basıncında hafif düşme sağladığı izlenmiştir (92). PaO2 55-60 mmHg olan ağır
KOAH olgularının incelendiği kontrollü prospektif bir çalışmada, uzun süreli oksijen tedavisinin sağkalımda üstünlük sağlamadığı görülmüştür (93). Bu olgularda, gündüz uyanıklık PaO2 düzeyi ile açıklanamayan kor pulmonale ya da polisitemi gibi
21
kullanılması önerilmektedir. Bu grupta eşlik edebilecek OSAS varlığının dışlanması için oksijen tedavisine başlamadan önce uyku çalışması yapılması önerilmektedir (2). Nokturnal oksijen tedavisinin KOAH olgularında uyku kalitesinde düzelmeler sağladığı da belirtilmektedir (94). GOLD ve Türk Toraks Derneği KOAH Rehberi’nde ise NOD’a yönelik, nokturnal oksijen tedavisi dahil spesifik bir tedavi önerisi bulunmamaktadır (1, 95).
22
2. AMAÇ
Bu çalışmada birincil amaç; hafif hipoksemik (PaO2 60-80 mmHg) ve
OSAS’ı düşündürecek semptomu olmayan KOAH olgularında OSAS görülme sıklığı belirlemektir.
İkincil amaçlar arasında ise; KOAH olgularında OSAS varlığında overlap sendromunu ön görmede yardımcı olabilecek parametrelerin belirlenmesi, OSAS saptanan ve saptanmayan KOAH olgularının klinik ve laboratuvar bulgularının yanı sıra yangısal belirteçlerinin karşılaştırılması, OSAS saptanmayan KOAH olgularında NOD görülme oranının araştırılması ve OSAS olgularında pulmoner hipertansiyon risk oranlarının araştırılması yer almaktadır.
23
3. GEREÇ ve YÖNTEM
3.1. Çalışma popülasyonu
Ege Üniversitesi Göğüs Hastalıkları Anabilim Dalı KOAH Polikliniği’nde izlenen stabil, hafif hipoksemik (PaO2 60-80 mmHg), OSAS’ı destekleyen semptom
tanımlamayan KOAH olguları, havayolu obstrüksiyonu derecesinden bağımsız olarak çalışmaya alınmıştır.
Çalışmaya alınma ve dışlama kriterleri aşağıda listelenmiştir: Alınma kriterleri:
KOAH tanısı olması
Son 4 haftadır KOAH’ın stabil olması Arter kan gazında hafif hipoksemi olması Dışlama kriterleri:
Tanıklı apne, gündüz uykululuk gibi OSAS yakınmaları olması KOAH dışı akciğer hastalığı bulunması
Kor pulmonale ve evde uzun süreli oksijen tedavisi kullanımı Solunumsal analeptik (almitrin gibi) kullanımı
Kontrolsüz hipertansiyon, unstabil angina, sol kalp yetersizliği, konjenital kalp hastalığı varlığı
24
3.2. Çalışma Protokolü
Ekim 2010 – Ekim 2013 tarihleri arasında Ege Üniversitesi Tıp Fakültesi Göğüs Hastalıkları Anabilim Dalı KOAH Polikliniği’ne başvuran, GOLD kılavuzuna göre KOAH tanımına uyan (1), akciğer hastalığı açısından stabil, hafif hipoksemik, uyku OSAS’ı düşündüren semptomu olmayan, yaş ortalaması 67.7±8.4 yıl olan, 41 (%91)’i erkek, 45 KOAH’lı olgu çalışmaya alınmıştır.
Prospektif olarak tasarlanmış çalışma için Ege Üniversitesi Tıp Fakültesi Klinik Araştırmalar Etik Kurulu’ndan onay alınmıştır (onay no:10-9/10). Çalışmaya alınan hastalardan gönüllü onam formları alınmıştır.
Başvuru sırasında tüm olguların hastalık öyküleri, sigara kullanımı, ilaç kullanım öyküleri, OSAS açısından olası semptomları ve KOAH açısından stabiliteleri sorgulanmıştır. Uygun bulunan olgulardan arter kan gazı alınarak hafif hipoksemik olan grup ileri incelemeye alınmıştır. Olguların postbronkodilatatör solunum fonksiyon testleri, hemogram, serum yüksek duyarlı C-reaktif protein (high sensitive C-reactive protein, hs-CRP), serum TNF-α, elektrokardiyografi, poligrafi tetkikleri gerçekleştirilmiştir. Çalışmaya alınmaya kontrendikasyon oluşturacak olası ciddi kardiyak hastalığın tanınması, olguların pulmoner basınçlarının ve kapak fonksiyonlarının incelenmesi amacıyla EÜTF Kardiyoloji Anabilim Dalı’nda transtorasik ekokardiyografi (EKO) yapılmıştır. Olguların yaşam kaliteleri Türkçe validasyonu yapılmış KOAH değerlendirme anketi (COPD Assessment Test, CAT) ile değerlendirilmiştir (96). Tüm hastalara hastanede poligrafi yapılarak RDI ≥15/sa bulunanlara overlap sendromu tanısı konulmuştur. Overlap sendromu (KOAH + OSAS) olan ve olmayan (KOAH) hastalar karşılaştırılmıştır.
25
3.3. Yapılan Tetkikler
Arteryel kan gazı analizi:
Tüm olgulardan heparinle yıkanmış enjektör yardımıyla radial arterden, istirahat halindeyken, en az 0.2 cc arteriyel kan gazı (AKG) örneği alınmış ve Nova Biomedical Critical Care Xpress (Waltham MA, ABD) cihazı ile pH, PaO2, PaCO2,
SaO2 ve sodyum bikarbonat (NaHCO3) değerleri analiz edilmiştir.
Solunum fonksiyon testleri:
Spirometrik ölçümler, Sensor Medics 2400 spirometre (Yorba Linda, CA, ABD) kullanılarak ve oturur pozisyonda yapılmış, FVC, FEV1, FEV1/FVC oranı
beklenin yüzdesi olarak kaydedilmiştir. 400 mcg salbutamol inhalasyonu sonrası FEV1 ve FVC değerleri, FEV1/FVC oranı yüzdesi elde edilmiştir. GOLD kriterlerine
göre KOAH kriterlerini karşılayan olgular çalışmaya alınmıştır. Poligrafi:
Watch-PAT-200 (WP200, Itamar Medikal Ltd., Caesarea, İsrail) poligrafi cihazı ile periferik arter tonus (PAT) değişiminin, aktivitesinin ve SaO2’nin
monitörizasyonu yapılmıştır. WP200 cihazı bileğe yerleştirilen ve parmak ucuna takılan probu, başka bir parmak ucuna takılan bir pulse oksimetri sensörünü ve suprasternal alana yerleştirilen bir aktigraf sensörü içermektedir (Resim 1, 2). PAT sinyali, parmak ucu arterlerindeki pulsatil volüm değişikliklerinin ölçümünü temsil eder. Ölçülen sinyaller, arteryel vazokonstriksiyonu ve dolaylı olarak sempatik aktivite düzeyini göstermektedir. Cihazın üzerinde bulunan mikro hafıza kartına kayıt gerçekleştirilmektedir ve zzzPAT software programı ile kayıtlar incelenmektedir. PAT, oksijen satürasyonu, nabız ve aktigraf parametrelerini içeren
26
dört kanal kullanılarak solunumsal olayların, uyku evrelerinin ve kardiyak ritmin analizi yapılarak rapor oluşturulmaktadır.
Gündüz semptomları ya da tanıklı apnesi olmayan hasta grubumuzda OSAS tanısı için RDI ≥15/sa kabul edilmiştir. Poligrafi ile OSAS tanısı konan olgular kliniğimiz Uyku Laboratuvarı tarafından PSG ile tekrar değerlendirilmiştir ve tedavileri düzenlenmiştir.
Resim 1. Poligrafi cihazı aparatları
Resim 2. Poligrafi cihazının uygulanması Oksimetri sensörü
Aktigraf
27
Hemogram:
EDTA’lı tüplere 4 cc kan örneği alınarak fakültemiz Biyokimya Laboratuvarı tarafından çalışılmıştır. KOAH’a ve NOD’a bağlı olarak gelişebilecek polisiteminin incelenmesi hedeflenmiştir.
Yangı belirteçleri:
Serumdaki yangısal belirteçlerin çalışılması için 5 cc kırmızı biyokimya tüpüne alınan kan örnekleri, pıhtılaşma için 15 dakika bekletildikten sonra 1500 devir/dk hız ile santrifüj edilmiştir. Elde edilen serum örnekleri iki adet eppendorf tüplerine ayrılmış ve tüplerin üzerine hasta kodları yazılmıştır. Örnekler -80 derecede saklanmıştır. Çalışma için belirlenmiş olan yangı belirteçleri (hs-CRP, TNF-α) Ege Üniversitesi Tıp Fakültesi Tıbbi Biyoloji Anabilim Dalı’nda çalışılmıştır.
hs-CRP:
hs-CRP ELISA kiti (Biomerica, California, ABD) ile kantitatif serum CRP ölçümü gerçekleştirilmiştir. Serum hs-CRP spesifik monoklonal antikor ile kaplanmış 96 kuyucuklu plakaya dilüe 100 μL 45 serum örneği ve standart solüsyonları pipetlenmiştir. Oda ısısında 30 dk bekletilen örnekler 3 kez yıkanmış, kuyucuklara 100 μL peroksidaz konjuge antikor solüsyonu eklenmiş ve 30 dk bekletildikten sonra tekrar 3 kez yıkanmıştır. 100 μL tetrametilbenzidin (TMB) solüsyonu eklenerek 10 dk bekletilmiştir. Peroksidaz konjuge antikor, CRP’ye bağlanmış ve TMB substratı ile reaksiyona girmiştir. 50 μL sülfürik asit solüsyonu eklenerek enzimatik reaksiyon durdurulmuş ve 450 nm’de ölçüm yapılmıştır.
28 TNF-α:
Human TNF-α ELISA kiti (Invitrogen, California, ABD) ile kantitatif serum TNF-α ölçümü gerçekleştirilmiştir. Serum TNF-α spesifik monoklonal antikor ile kaplanmış 96 kuyucuklu plakaya 45 serum örneği ve standart solüsyonları pipetlenmiş, kuyucuklara 50 μL inkübasyon tamponu eklenmiş ve örneklerden 100 μL alınarak pipetlenmiştir. Oda sıcaklığında iki saat süren ilk inkübasyonda serum TNF-α, immobil antikorlara bağlanmaktadır. Dört kez tekrarlanan yıkama işlemi sonrası 100 μL TNF-α spesifik biyotinli monoklonal antikor örneklere eklenerek 1 saat inkübe edilmiştir. İkinci inkübasyonda ikinci eklenmiş olan antikorlar, immobil antikorlara bağlanmış olan TNF-α örneklerine bağlanmıştır. İkinci yıkama işlemi sonrasında eklenen 100 μL streptavidin-peroksidaz enzimi biyotinli antikor kompleksine bağlanarak 30 dk inkübasyon sonrasında 4’er kez yıkama işlemi tekrarlanmıştır. Üçüncü yıkama işlemi sonrasında 100 μl kromojen solusyonu eklenmiş ve 30 dk. oda sıcaklığında, karanlıkta inkübe edilmiştir. Sürenin sonunda 100 μl stop solüsyonundan her bir kuyucuğa eklenip hafif çalkalandıktan sonra renk değişimi gözlenmiş ve 450 nm‘de okunmuştur.
Ekokardiyografi:
Tüm hastalar Ege Üniversitesi Kardiyoloji Anabilim Dalı’nda transtorasik ekokardiyografi (General Electric, Vivid 7, İngiltere) tetkiki ile değerlendirilmiştir.
Epworth uykululuk ölçeği:
Obstrüktif uyku apne sendromunu düşündürecek semptom taşımayan olgulardan oluşması hedeflenen çalışmamızda, Epworth uykululuk skoru <11 olan olgular dahil edilmiştir.
29
3.4. İstatistiksel Analiz
Çalışmada elde edilen bulgular değerlendirilirken, istatistiksel analizler için SPSS (Statistical Package for Social Sciences) for Windows 16.0 programı kullanılmıştır. Rakamsal parametreler ortalama ve ± standart deviasyon olarak verilmiştir. Gruplar arasındaki farklılıklar Student-t testi, Mann Whitney testi ve Oneway Anova testi ile değerlendirilmiştir. Kategorik değişkenler arasındaki analizler Chi-square ile yapılmıştır. İki değişken arasındaki ilişkilerin incelenmesinde ise Pearson korelasyon testi kullanılmış, çok değişkenli lineer regresyon analizi ile de bağımsız değişkenler araştırılmıştır. Sonuçlar %95’lik güven aralığında, anlamlılık p<0.05 düzeyinde değerlendirilmiştir.
30
4. BULGULAR
4.1. Çalışma Popülasyonu
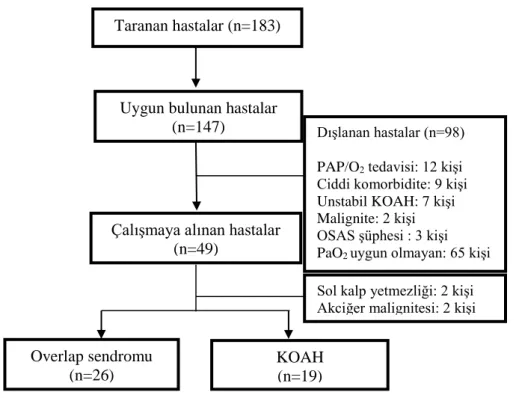
Çalışmamızda Ege Üniversitesi Tıp Fakültesi Göğüs Hastalıkları Anabilim Dalı KOAH Polikliniği izlemindeki KOAH olgularından 183’ü hastane epikriz sistemi ve poliklinik başvuruları sırasında taranmış ve 147 hastaya ulaşılabilmiştir. Stabil seyretmeyen 7, ciddi morbiditesi olan 9, malignitesi olan 2, solunum yetmezliğine yönelik PAP ya da oksijen tedavileri almakta olan 12 hasta olmak üzere toplam 98 hasta çalışmadan dışlanmıştır. OSAS’ı destekleyen semptomları olan 3 olgu da dışlanmış ve PSG yapılmak üzere uyku laboratuvarına yönlendirilmiştir. Alınan arter kan gazında hafif hipoksemi izlenen 49 kişiden oluşan grup çalışma popülasyonunu oluşturmuştur. Çalışmaya dahil edilen 49 hastadan OSAS tanısı konan 26 hasta overlap sendromu grubunu oluşturmuştur. KOAH olgularının 23’ünde OSAS saptanmamıştır. Çalışmaya alındıktan sonra akciğer malignitesi tanısı alan 2 ve sol kalp yetmezliği saptanan 2 KOAH’lı hasta çalışma dışı bırakılmıştır (Şekil 8).
31
Şekil 8. Çalışmanın akış şeması
Çalışmaya dahil edilmiş olan yaş ortalaması 67.7±8.5 olan 45 hastanın 43’ünün (%96) erkek cinsiyette olduğu izlenmiştir. Bir olgu dışında tüm olgularda sigara kullanım öyküsü saptanmış ve 10 (%22) olguda aktif sigara kullanımı izlenmiştir. Ortalama 43.9±24.5 paket yılı sigara kullanımı saptanmıştır. BKİ ortalama değeri 27.9±6.2 saptanmıştır. Havayolu obstrüksiyonu düzeyine göre değerlendirildiğinde, 9 olguda hafif (FEV1>%80), 23 olguda orta (FEV1=%50-80), 13 olguda ağır
(FEV1=%30-50) KOAH saptanmıştır. Çok ağır havayolu obstrüksiyonun olduğu
olgu izlenmemiştir. Arter kan gazı analizinde ortalama pH değerinin 7.43±0.04, PaO2
değerinin 72.7±5.3 mmHg, PaCO2 değerinin 36.4±5.0 mmHg, HCO3 değerinin
24.3±3.0, SaO2 değerinin %94.9±1.2 olduğu izlenmiştir. Eşlik eden hastalıklara
bakıldığında, 11 (%24.4) olguda diyabetes mellitus, 10 (%22.2) olguda hipertansiyon 7 (%15.5) olguda koroner arter hastalığı, 7 (%15.5) olguda benign prostat hipertrofisi izlenmiştir. Çalışmaya katılan hastalar ve çalışma protokolü Tablo 4’te gösterilmiştir.
Uygun bulunan hastalar (n=147)
Taranan hastalar (n=183)
Çalışmaya alınan hastalar (n=49)
Overlap sendromu (n=26)
KOAH (n=19)
Sol kalp yetmezliği: 2 kişi Akciğer malignitesi: 2 kişi Dışlanan hastalar (n=98) PAP/O2 tedavisi: 12 kişi Ciddi komorbidite: 9 kişi Unstabil KOAH: 7 kişi Malignite: 2 kişi OSAS şüphesi : 3 kişi PaO2 uygun olmayan: 65 kişi
32
Tablo 4. Çalışmaya alınan hastaların özellikleri (n=45)
Yaş (yıl)* 67.7±8.5
Cinsiyet (E) (n,%) 41 (%91)
Sigara (paket-yılı)* 43.9±24.2
Aktif sigara kullanımı (n,%) 10 (%22)
KOAH tanı süresi (yıl)* 8.5±6.7
Alevlenme sayısı/yıl* 0.6±0.8
BKİ (kg/m²)* 27.9±6.2
Komorbiditeler (n,%) Diyabet
Hipertansiyon Koroner arter hastalığı
Prostat hipertrofisi 34 (%76) 11 (%24) 10 (%22) 7 (%15) 7 (%15) KOAH evresi (n,%) Hafif Orta Ağır 9 (%20) 23 (%51) 13 (%29) FEV1 (ml)* 1671.3±532.0 PaO2 (mmHg)* 72.7±5.3 PaCO2 (mmHg)* 36.4±5.0
Epworth uykululuk skoru* 6.2±2.5
CAT skoru* 11.3±6.8
Hematokrit (%)* 42.3±3.5
TNF-α (ng/ml)* 23.1±6.8
hs-CRP(mg/dl)* 1.7±0.7
SPAB (mmHg)* 26.7±8.6
*Veriler ortalama ± standart deviyasyon olarak verilmiştir.
Kısaltmalar: BKİ= beden kitle indeksi; FEV1= birinci saniye zorulu ekspirasyon volümü; PaO2= parsiyel oksijen
basıncı; PaCO2= parsiyel karbondioksit basıncı; CAT= KOAH değerlendirme anketi; TNF= tümör nekroz faktör
alfa; hs-CRP= high sensitive C-reaktif protein; SPAB= sistolik pulmoner arter basıncı
KOAH şiddetine göre olgular üç ayrı gruba ayrılarak demografik, laboratuvar, polisomnografi verileri karşılaşırıldığında gruplar arasında anlamlı farklılık izlenmemiştir. Yıldaki alevlenme sıklığında gruplar arasında farklılık olduğu, ağır
33
KOAH grubunda alevlenme sıklığının daha fazla olduğu görülmüştür ancak bu farkın anlamlı olmadığı saptanmıştır (p=0.06) (Tablo 5).
Tablo 5. KOAH evrelerine göre hasta özellikleri
Parametre Hafif KOAH
(n=9) Orta KOAH (n=23) Ağır KOAH (n=13) p Yaş (yıl)* 70.1±9.7 66.9±8.2 67.5±8.4 0.64 Cinsiyet (E) (n, %) 9 (100) 21 (91) 11 (85) 0.46 Sigara (paket-yılı)* 5.6±3.1 8.6±7.2 10.3±7.4 0.27 Alevlenme sayısı/yıl* 0.3±0.5 0.5±0.6 1.1±1.2 0.06 BKİ (kg/m²)* 26.8±4.6 29.7±7.3 25.5±3.9 0.12 Komorbidite (n,%) 8 (89) 17 (74) 9 (69) 0.39 PaO2 (mmHg)* 74.9±5.1 72.1±5.9 72.3±4.3 0.38 PaCO2 (mmHg)* 34.2±5.9 36.7±4.9 37.6±4.3 0.29 Epworth uykululuk skoru* 6.0±2.3 6.6±2.6 5.5±2.2 0.41 CAT skoru* 11.5±3.8 11.3±5.2 11.2±4.5 0.98 Lökosit (/mm3)* 8362±2082 8216±2174 7783±1462 0.75 Hematokrit (%)* 42.8±3.3 42.0±3.6 42.5±3.6 0.83 TNF-α (ng/ml)* 23.4±10.4 22.2±5.2 24.4±6.8 0.65 hs-CRP (mg/dl)* 1.7±0.6 1.6±0.6 1.6±0.8 0.86 SPAB (mmHg)* 31.4±11.3 27.8±6.2 29.4±5.4 0.44 RDI(/sa)* 21.7±14.8 29.9±26.4 17.7±13.5 0.24 REM (%) 14.5±6.2 15.9±6.9 16.5±7.5 0.79 Uykuda SpO2<%90 süre (%) 8.1±18.2 21.1±30.8 19.3±25.5 0.48 Minimum SpO2 (%)* 79.8±9.0 79.8±8.4 81.1±7.9 0.90 OSAS (n,%) 5 (56) 15 (65) 6 (46) 0.53
*Veriler ortalama ± standart deviyasyon olarak verilmiştir. Kısaltmalar: BKİ= beden kitle indeksi; FEV1= birinci saniye zorulu ekspirasyon volümü; PaO2=
parsiyel oksijen basıncı; PaCO2= parsiyel karbondioksit basıncı; CAT= KOAH değerlendirme anketi; TNF= tümör nekroz faktör alfa; hs-CRP= high sensitive C-reaktif protein; SPAB= sistolik pulmoner arter basıncı; RDI: solunum bozukluğu indeksi, REM: hızlı göz hareketleri, OSAS: obstrüktif uyku apne sendromu
34
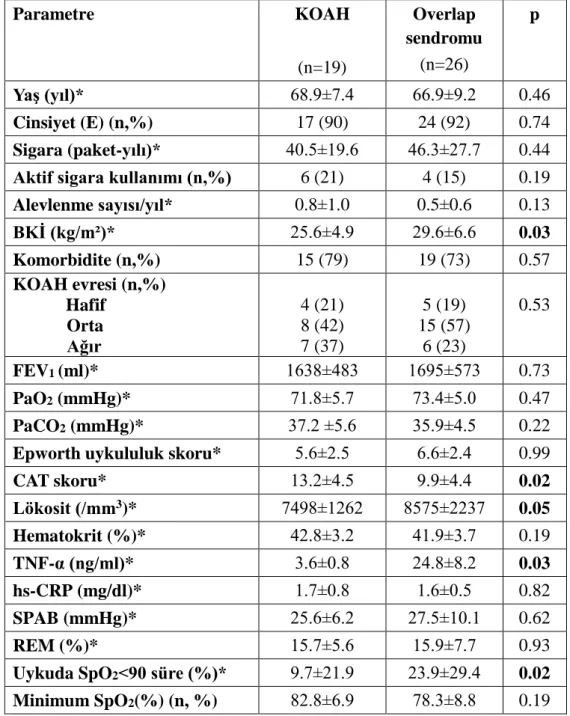
Overlap sendromu ve KOAH grupları karşılaştırıldığında, BKİ’nin (sırasıyla 29.6±6.6, 25.6±4.9; p=0.03), lökosit sayısının (8575±2237, 7498±1262; p=0.05), TNF-α’nın (24.77±8.15, 3.59±0.83; p=0.03) overlap grubunda anlamlı olarak daha yüksek olduğu izlenmiştir. Uykuda SpO2<%90 geçirilen süre, overlap sendromu
grubunda anlamlı bir şekilde daha fazla bulunmuştur (p=0.02). hs-CRP düzeyi, gruplar arasında anlamlı farklılık göstermemiştir. CAT skoru ise KOAH grubunda daha yüksek bulunmuştur (p=0.02) (Tablo 6).
35
Tablo 6. Overlap sendromu ve KOAH olgularının özelliklerinin karşılaştırılması Parametre KOAH (n=19) Overlap sendromu (n=26) p Yaş (yıl)* 68.9±7.4 66.9±9.2 0.46 Cinsiyet (E) (n,%) 17 (90) 24 (92) 0.74 Sigara (paket-yılı)* 40.5±19.6 46.3±27.7 0.44
Aktif sigara kullanımı (n,%) 6 (21) 4 (15) 0.19
Alevlenme sayısı/yıl* 0.8±1.0 0.5±0.6 0.13 BKİ (kg/m²)* 25.6±4.9 29.6±6.6 0.03 Komorbidite (n,%) 15 (79) 19 (73) 0.57 KOAH evresi (n,%) Hafif Orta Ağır 4 (21) 8 (42) 7 (37) 5 (19) 15 (57) 6 (23) 0.53 FEV1 (ml)* 1638±483 1695±573 0.73 PaO2 (mmHg)* 71.8±5.7 73.4±5.0 0.47 PaCO2 (mmHg)* 37.2 ±5.6 35.9±4.5 0.22
Epworth uykululuk skoru* 5.6±2.5 6.6±2.4 0.99
CAT skoru* 13.2±4.5 9.9±4.4 0.02 Lökosit (/mm3)* 7498±1262 8575±2237 0.05 Hematokrit (%)* 42.8±3.2 41.9±3.7 0.19 TNF-α (ng/ml)* 3.6±0.8 24.8±8.2 0.03 hs-CRP (mg/dl)* 1.7±0.8 1.6±0.5 0.82 SPAB (mmHg)* 25.6±6.2 27.5±10.1 0.62 REM (%)* 15.7±5.6 15.9±7.7 0.93
Uykuda SpO2<90 süre (%)* 9.7±21.9 23.9±29.4 0.02
Minimum SpO2(%) (n, %) 82.8±6.9 78.3±8.8 0.19
*Veriler ortalama ± standart deviyasyon olarak verilmiştir. Kısaltmalar: BKİ= beden kitle indeksi; FEV1= birinci saniye zorulu ekspirasyon volümü; PaO2= parsiyel oksijen basıncı; PaCO2= parsiyel karbondioksit basıncı; CAT= KOAH değerlendirme anketi; TNF= tümör nekroz faktör alfa; hs-CRP= high sensitive C-reaktif protein; SPAB= sistolik pulmoner arter basıncı; REM: hızlı göz hareketleri
36
Parametrelerin korelasyonları incelendiğinde, alevlenme sıklığı (p=0.046), BKİ (p<0.01), Epworth uykululuk skoru (p=0.05) ve TNF-α (p=0.048) ile RDI arasında anlamlı korelasyon saptanmıştır. Ancak çoklu regresyon analizi yapıldığında, RDI ile sadece BKİ arasındaki ilişkinin anlamlı olduğu izlenmiştir (p<0.01). Ayrıca, BKİ’nin, FEV1/FVC oranı (p<0.01), KOAH süresi (p=0.031), minimum SpO2
(p=0.007), uykuda SpO2<%90 geçirilen süre (p=0.001) ile korele olduğu
bulunmuştur. OSAS’ı öngörmede ROC eğri analizi ile BKİ incelendiğinde, eğri altında kalan alan 0.691 olarak saptanmış ve klinik olarak anlamlı bulunmuştur (p=0.03) (Şekil 9). Hafif hipoksemik KOAH grubunda BKİ’nin >27.2 kg/m2 olması OSAS tanısı tahmininde %73 duyarlı ve %68 özgül bulunmuştur.
Şekil 9. ROC eğri analizi ile OSAS’ı öngörmede BKİ’nin incelenmesi
özgüllük
duya
rlılı
37
5. TARTIŞMA
Kronik Obstrüktif Akciğer Hastalığı’na sıklıkla eşlik etmesine karşın, toplumdaki tanı oranının gerçek insidansı yansıtmadığı uyku bozukluklarının tanısı ve tedavisi de KOAH’ta kontrol sağlanmasına büyük katkıda bulunmaktadır. KOAH ve OSAS birlikteliğinin olduğu overlap sendromlu olgulardaki kardiyovasküler hastalık sıklığı ve mortalite yüksekliği, hipokseminin sistemik etkileri ile ilişkilendirilmektedir. Çalışmamızda, hafif hipoksemik KOAH olgularında, OSAS açısından asemptomatik olmalarına rağmen overlap sendromu sıklığı yüksek saptanmıştır. Overlap sendromunda, KOAH olgularına kıyasla BKİ, lökosit sayısı, TNF-α ve uykuda desatüre geçirilen süre daha yüksek bulunmuştur. BKİ’nin aynı zamanda RDI ile korelasyon gösterdiği izlenmiştir. Hafif hipoksemik KOAH grubunda BKİ’nin >27.2 kg/m2 olması OSAS tanısı tahmininde %73 duyarlı ve %68
özgül bulunmuştur. Pulmoner hipertansiyon gelişme riski açısından iki grup arasında fark saptanmamıştır. İzole NOD sıklığı düşük saptanmış ve etkisi incelenememiştir.
Tanı kriterlerindeki değişiklikler sonucunda, overlap sendromu sıklığında farklı sonuçlar sunan epidemiyolojik çalışmalar mevcuttur. Dünya Sağlık Örgütü destekli MONICA (Monitoring Trends and Determinants in Cardiovascular Disease) II çalışmasında (71), KOAH olgularında OSAS prevalansında %11.3 oranında rölatif yükseklik saptanmıştır. Ancak, iki hastalığın birbirine yatkınlık oluşturmadığı belirtilmiştir. Overlap sendromu, çalışmanın genel popülasyonunda %1 olguda saptanırken, KOAH olgularının %3’ünde izlenmiştir. Lo´pez-Acevedo ve ark. (97) OSAS olgularının %10-20’sinde KOAH saptamıştır. En kapsamlı çalışmalardan Sleep Heart Health Çalışması’nda (36), hafif havayolu obstrüksiyonu olan KOAH olgularında OSAS prevalansında artış izlenmemiştir. Wisconsin Kohort
38
Çalışması’nda (40), 602 orta yaşlı erişkin incelenmiş ve AHİ ≥5/sa kriteri doğrultusunda erkeklerin %24’üne, kadınların %9’una OSA tanısı konmuştur. OSAS tanısı için gündüz aşırı uykululuk kriteri eklendiğinde ise, erkeklerin %4’ünde, kadınların ise %2’sinde OSAS saptanmıştır (98). Calderon-Osuna ve ark. (99), 48 KOAH’lı olgunun 22’sinde (45.8) OSAS birlikteliği bildirmişlerdir. Güllü ve ark. (100), OSAS sıklığını araştırdıkları 33 KOAH olgusunun 23’ünde (%70) AHİ>10/sa bularak overlap sendromu tanısı koymuşlardır. KOAH tanılı 45 olgunun yer aldığı çalışmamızda 26 (%58) olguya overlap sendromu tanısı konmuştur. Olguların OSAS açısından asemptomatik olmasından ötürü literatüre kıyasla daha yüksek tanı oranı izlendiği düşünülmüştür. Overlap olgularında, KOAH tanısı eski olmasa bile uzun yıllardır kronik bronşite ve komorbid hastalıklarına bağlı birçok semptom mevcuttur. Bu nedenle, overlap olgularında KOAH semptom algısı yanı sıra yaşam ve uyku kalitelerindeki süregelen bozukluklara yönelik farkındalık her zaman gelişmeyebilir. KOAH ve OSAS olguların çoğunun hastalıklarının komplike olduğu ileri dönemlerinde tanı alıyor olmaları da bu teoriyi desteklemektedir.
OSAS gelişimi için risk faktörleri arasında obezite, ileri yaş, erkek cinsiyet, kraniofasial anomaliler, genetik yatkınlık, ek hastalıklar, ırk, sigara, alkol ve sedatif kullanımı bulunmaktadır (41). Chaouat ve ark. (44), tek başına OSAS olgularına kıyasla overlap olgularının daha yaşlı olduğunu bildirmişlerdir. Çalışmamızda, KOAH grubu yaş ortalaması 68.9±7.4 ve overlap sendromu grubu yaş ortalaması 66.9±9.2 saptanmış ve fark saptanmamıştır. Çoğunluğu (%96) erkek olan çalışma grubumuzda cinsiyetin overlap sendromuna olan etkisi değerlendirilememiştir. KOAH ile sigara ilişkisi iyi tanımlanmış olmakla birlikte, overlap sendromu ile sigara ilişkisi tartışmalıdır. Overlap sendromu ile sigara kullanımı arasında ilişki olmadığını öne süren çalışmalar (101, 102) yanı sıra overlap sendrom riskinde artış
39
ile ilişkili olduğunu savunan çalışmalar da mevcuttur (103, 104). Young ve ark. (40) aktif sigara içicilerinde hiç içmemiş bireylere kıyasla OSAS riskini 3 kat artmış saptamışlardır. Çalışma popülasyonumuzda %98 oranında sigara kullanım öyküsü mevcuttu. Ancak, OSAS tanısı almış ve almamış KOAH grupları arasında sigara kullanım miktarı ya da aktif sigara içiciliği açısından anlamlı fark bulunmamıştır. Sistemik ve metabolik etkileri nedeniyle OSAS’ın ilişkilendirildiği komorbid hastalıklar tanımlanmış olmakla beraber, çalışmamızda overlap sendromu grubunda komorbiditede artış izlenmemiştir. MONICA çalışmasında (71) KOAH olgularının overlap sendromu olgularına kıyasla havayolu obstrüksiyonunun daha fazla olduğu bulunmuştur. Çalışmamızda ise KOAH evreleri açısından iki grup arasında anlamlı fark saptanmamıştır. Ancak ağır evre KOAH olgularının; KOAH grubunda, overlap grubuna oranla (sırasıyla %37’e karşı %23) daha fazla olduğu izlenmiştir. Bu fark anlamlı bulunmamıştır. Ayrıca, ağır evre KOAH grubunda komorbidite ve OSAS sıklığı düşük saptanmış, ortalama RDI değerinin de bu grupta düşük olduğu saptanmıştır. Diğer yandan ortalama SPAB değeri hafif KOAH grubunda en yüksek izlenmiştir. Bu bulgular da, OSAS varlığının havayolu obstrüksiyonu ağırlığından bağımsız olduğunu desteklemektedir. Overlap olgularının çoğunluğunu ise orta evre KOAH olguları oluşturmuştur. CAT anketi ile değerlendirme yapıldığında, olguların KOAH semptomlarının OSAS tanısı olmayan KOAH grubunda overlap sendromu grubuna kıyasla daha fazla (sırasıyla 13.2±4.5’e karşı 9.9±4.4; p=0.02) olduğu anlaşılmıştır. Bu durum KOAH grubunda ağır evre KOAH oranının daha yüksek olması ile ilişkilendirilmiştir.
Overlap olgularındaki artmış hipokseminin, oksidatif streste ve sitokin aracılı yangıda artışa yol açarak endotel disfonksiyonuna neden olduğu öne sürülmektedir. Thomsen ve ark. (105) 5 yıl boyunca izledikleri 8656 KOAH hastasında komorbid