SCOPA UYKU ÖLÇEĞİ TÜRKÇE VERSİYONUNUN GEÇERLİĞİ VE GÜVENİRLİĞİ
Neşe SÖNMEZ 1158207101
İÇ HASTALIKLARI HEMŞİRELİĞİ ANABİLİM DALI YÜKSEK LİSANS TEZİ
DANIŞMAN
Dr. Öğr. Üyesi Zeynep TOSUN Tez No: 2018/39 2018-TEKİRDAĞ
SAĞLIK BİLİMLERİ ENSTİTÜSÜ
SCOPA UYKU ÖLÇEĞİ TÜRKÇE VERSİYONUNUN
GEÇERLİĞİ VE GÜVENİRLİĞİ
Neşe SÖNMEZ 1158207101
İÇ HASTALIKLARI HEMŞİRELİĞİ ANABİLİM DALI YÜKSEK LİSANS TEZİ
DANIŞMAN
Dr. Öğr. Üyesi Zeynep TOSUN
Tez No: 2018/39 2018 - TEKİRDAĞ
TEŞEKKÜR
“SCOPA Uyku Ölçeği Türkçe Versiyonunun Geçerliği ve Güvenirliği” isimli tez çalışmamın her aşamasında ve yüksek lisans eğitimim boyunca değerli bilgi ve deneyimlerini benimle paylaşan, maddi ve manevi olarak hep yanımda olan ve yol gösteren, her şeyden önce bana iyi insan olmanın önemini çoğu kez öğreten kıymetli hocam, rehberim, tez danışmanım sayın Dr. Öğr. Üyesi Zeynep TOSUN’a,
Yüksek lisans eğitimim boyunca kıymetli bilgi ve tecrübelerini benimle paylaşan ve desteğini esirgemeyen sayın hocam Dr. Öğr. Üyesi Nurhan ÖZPANCAR’a,
Araştırmanın kilitlendiğim noktalarında, yıllardır olduğu gibi her zaman yanımda olan ve bana her türlü teknolojik ve psikolojik desteği sağlayan canım arkadaşım Çisem ŞAŞMAZ’a,
Her zaman belirttiğim gibi yüksek lisansın bana kazandırdığı en özel insanlardan olan, çalışmamın her aşamasında beni destekleyen, kendi yoğunluğunda bile benim için uğraşan, her şeyden önce canım ablam, yüksek lisans arkadaşım Emine DOĞAN’a,
Yüksek lisans eğitimim boyunca gösterdikleri destek ve yardımlar için değerli nöbet arkadaşlarıma,
Bu süreçte ve hayatım boyunca benden desteğini ve anlayışını esirgemeyen, yeri geldiğinde beni ders çalıştıran, bana olan inancını hiç kaybetmeyen en güzel yol arkadaşlarım canım annem ve babama en içten ve sonsuz teşekkürlerimi sunarım.
Saygılarımla, Neşe SÖNMEZ
ÖZET
Sönmez, N. SCOPA Uyku Ölçeği Türkçe Versiyonunun Geçerliği Ve Güvenirliği, Namık Kemal Üniversitesi Sağlık Bilimleri Enstitüsü İç Hastalıkları Hemşireliği Anabilim Dalı Yüksek Lisans Tezi, Tekirdağ, 2018. Uyku bozuklukları, Parkinson hastalarında sık görülen nonmotor semptomlardandır ve uyku sorunlarının azaltılabilmesi için öncelikle hastanın uyku alışkanlıklarının ve uyku problemlerinin doğru bir şekilde değerlendirilmesi gerekmektedir. Araşırma amacımız; Parkinson hastalarının uyku kalitelerini değerlendirmek için Marinus ve diğ. tarafından geliştirilmiş olan “SCOPA Uyku Ölçeği”nin (SCOPA Sleep Scale) Türkçe versiyonunun geçerlik ve güvenirlik çalışmasını yaparak ölçeğin Türk toplumunda kullanılabilirliğini kanıtlamaktır.
Mayıs-Aralık 2017 tarihleri arasında Tekirdağ Namık Kemal Üniversitesi Sağlık Uygulama ve Araştırma Hastanesi Nöroloji Polikliniğine başvuran ve araştırmaya dahil edilme kriterlerine uyan 105 İdiopatik Parkinson hastası ile yüz yüze görüşülerek, Hasta Tanılama Formu, Pittsburgh Uyku Kalitesi İndeksi, Epworth Uykululuk Skalası ve SCOPA Uyku Ölçeği uygulandı. Test tekrar test güvenilirliği için ilk uygulamadan 15 gün sonra hastalara ikinci kez SCOPA Uyku Ölçeği uygulandı. Verilerin değerlendirilmesinde yüzdelik dağılım, ortalama, faktör analizi, Pearson korelasyon testi, cronbach α güvenirlilik katsayısı analizleri kullanıldı.
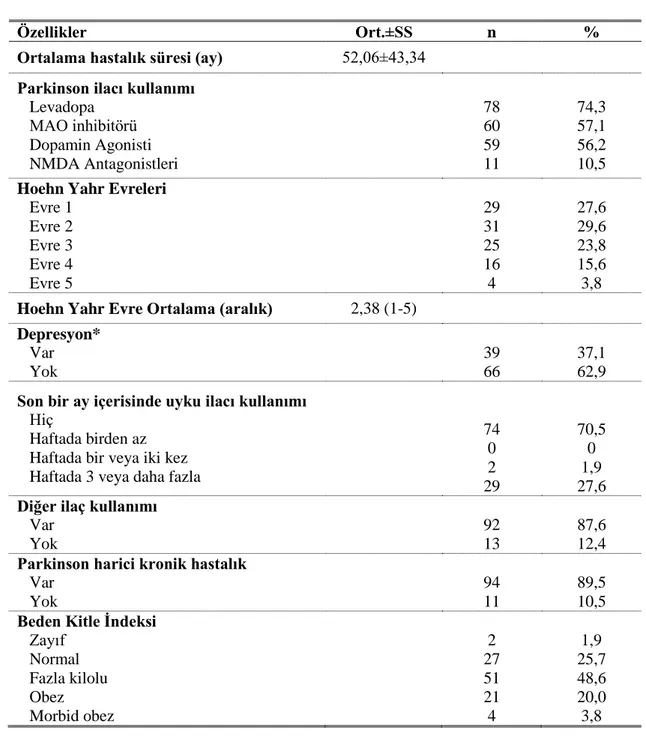
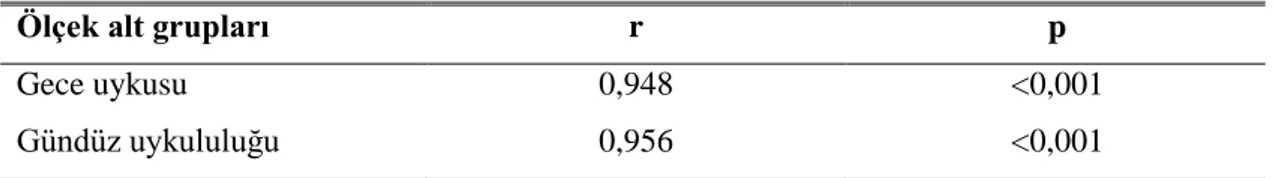
Çalışmaya katılanların yaş ortalaması 71,08±1,01 yıl olup, %53,3’ünün erkek, %49,5’inin okuryazar, %59’unun evli, %95,2’sinin çalışmadığı saptandı. Faktör analizi sonucunda ölçeğin iki faktörlü olduğu, madde toplam puan korelasyonlarının 0,73 ile 0,87 arasında değiştiği belirlendi. İç tutarlık analizinde cronbach alfa güvenirlik katsayısı gece uykusu alt boyutu için 0,907, gündüz uykululuğu alt boyutu için 0,906 olarak bulundu. Test-tekrar test analizinde, her iki uygulama arasında farklılık saptanmadı (p>0,05). Sonuç olarak SCOPA Uyku Ölçeği’nin Türkçe uyarlamasının psikometrik özelliklerinin iyi düzeyde ve kabul edilebilir olduğu, ölçeğin Türk toplumunda kullanılabileceği sonucu elde edildi.
ABSTRACT
Sönmez, N. The validity and reliability of the Turkish version of the SCOPA Sleep Scale, Namık Kemal University Institute of Health Sciences Nursing Department of Internal Medicine Master Degree Thesis, Tekirdağ, 2018.
Sleep disorders are nonmotor symptoms frequently seen in Parkinson's patients, and in order to reduce sleep problems, the patient's sleep habits and sleep problems must be correctly assessed. Our research purpose is; to assess sleep qualities of Parkinson's patients, to test the validity and reliability of the Turkish version of the “SCOPA Sleep Scale” developed by Marinus et al. and to prove its usability in Turkish society.
Between May-December 2017, Patient Information Form, Pittsburgh Sleep Quality Index, Epworth Sleepiness Scale and SCOPA Sleep Scale were administered by face to face interviews to 105 Idiopathic Parkinson's patients who admitted to Tekirdağ Namık Kemal University Health Practice and Research Hospital Neurology Outpatient Clinic. For test retest reliability, 15 days after the first application, patients were administered SCOPA Sleep Scale for the second time. Percentage distribution, mean, factor analysis, Pearson correlation test and cronbach α reliability coefficient analysis were used in the evaluation of the data.
The average age of the participants was 71,08 ± 1,01 years, 53,3% were male, 49,5% were literate, 59% were married and 95,2% were not working. As a result of the factor analysis, it was determined that the scale had two factors and the item total score correlations varied between 0,73 and 0,87. In the analysis of internal consistency, cronbach alpha reliability coefficient was found as 0,907 for night sleep subscale and 0,906 for daytime sleepiness subscale. İn test-retest analysis, there were no significant differences between both evaluations. As a result, the psychometric properties of the Turkish version of the SCOPA Sleep Scale were at a good level and acceptable, and the scale could be used in Turkish society.
İÇİNDEKİLER
KABUL ve ONAY ... Hata! Yer işareti tanımlanmamış.
TEŞEKKÜR ... iv ÖZET... vi ABSTRACT ... vii İÇİNDEKİLER………....…………..viii SİMGELER VE KISALTMALAR DİZİNİ ... xi ŞEKİLLER DİZİNİ ... xiii TABLOLAR DİZİNİ ... xiv 1. GİRİŞ ... 1 2. GENEL BİLGİLER ... 4
2.1. İdiopatik Parkinson Hastalığı ... 4
2.1.1. Parkinson Hastalığı Epidemiyolojisi ... 7
2.1.2. Parkinson Hastalığının Etiyolojisi... 7
2.1.3. Parkinson Hastalığının Patofizyolojisi ... 8
2.1.4. Parkinson Hastalığının Klinik Özellikleri ... 9
2.1.5. Parkinson Hastalığının Tedavisi ... 16
2.1.6. Parkinson Hastalığında Bakım Yaklaşımı ... 19
2.1.7. Parkinson Hastalığında Uyku Bozuklukları ... 21
2.2. Uyku Bozukluklarının Değerlendirilmesinde Ölçek Kullanımı ... 31
2.3. Ölçek Uyarlama Çalışmaları ... 34
2.3.1. Psikolingustik Özelliklerin İncelenmesi: Dil Geçerliği ... 35
2.3.2. Psikometrik Özelliklerin İncelenmesi: Geçerlik ve Güvenirlik ... 36
2.3.3. Kültürlerarası Özelliklerin Karşılaştırılması ... 42
3. GEREÇ ve YÖNTEM ... 44
3.1. Araştırmanın Amacı ve Tipi... 44
3.2. Araştırma Soruları ... 44
3.3. Araştırmanın Yapıldığı Yer ve Zaman ... 44
3.4. Araştırmanın Örneklemi... 44
3.5. Araştırma Etiği ... 45
3.6. Verilerin Toplanması ... 45
3.7. Veri Toplama Araçları ... 46
3.7.2. Pittsburgh Uyku Kalitesi İndeksi (PUKİ) ... 46
3.7.3. Epworth Uykululuk Ölçeği (EUÖ) ... 47
3.7.4. SCOPA Uyku Ölçeği ... 48
3.8. Veri Toplama Yöntem ve Süreci ... 48
3.8.1. SCOPA Uyku Ölçeği’nin Geçerlik ve Güvenirlik Aşamaları ... 49
3.9. Verilerin Değerlendirilmesi ... 50
4. BULGULAR ... 51
4.1. Hastaların Sosyodemografik Özellikleri ve Hastalık Sürecine İlişkin Bulgular . 51 4.2. SCOPA Uyku Ölçeği’nin Türkçe Versiyonunun Geçerlik ve Güvenirliğine İlişkin Bulgular ... 53
4.2.1. Geçerlik analizleri ... 53
4.2.2. Ölçeğe İlişkin Tanımlayıcı Özellikler ... 55
4.2.3. Güvenirlik analizleri... 56
5.TARTIŞMA ... 63
5.1. Parkinson Hastalığı Tanılı Bireylerin Tanıtıcı ve Hastalıklarına İlişkin Özellikleri ... 63
5.2. SCOPA Uyku Ölçeği’nin Türkçe Versiyonunun Kapsam Geçerliği ... 68
5.3. SCOPA Uyku Ölçeği’nin Türkçe Versiyonunun Ölçüt Geçerliği ... 68
5.4. SCOPA Uyku Ölçeği’nin Türkçe Versiyonunun Yapı Geçerliği ... 70
5.5. SCOPA Uyku Ölçeği’nin Türkçe Versiyonunun Güvenirliği ... 71
5.6. Parkinson Hastalığı Tanılı Bireylerin Özelliklerine Göre SCOPA Uyku Ölçeği’nden Aldıkları Puanlar ... 71
6. SONUÇ VE ÖNERİLER ... 77
KAYNAKLAR ... 78
EKLER ... 92 EK 1. Hasta Tanılama Formu
EK 2. Hoehn Yahr Evrelemesi
EK 3. Pittsburgh Uyku Kalitesi İndeksi EK 4. Epworth Uykululuk Ölçeği EK 5. SCOPA Sleep Scale EK 6. SCOPA Uyku Ölçeği
EK 7. Bilgilendirilmiş Gönüllü Olur Formu EK 8. Etik Kurul Kararı
EK 10. Ölçek Yazar İzni Yazısı EK 11. İntihal Raporu
SİMGELER VE KISALTMALAR DİZİNİ
AFA Açımlayıcı Faktör Analizi
AIDS Acquired Immune Deficiency Syndrome ALS Amyotrofik Lateral Skleroz
ATP Adenozin Trifosfat BKİ Beden Kitle İndeksi EEG Elektroensefalografi
EUÖ Epworth Uykululuk Ölçeği
GABA Gamma-aminobütirik Asit
GPi Glycosylphosphatidylinositol
HBS Huzursuz Bacak Sendromu
ICSD International Classification of Sleep Disorders İPH İdiopatik Parkinson Hastalığı
KGİ Kapsam Geçerlik İndeksi
KMO Kaiser-Mayer-Olkin
MAOİ Monoamin Oksidaz İnhibitörü
NINDS National Institute of Neurological Disorders and Stroke
NMDA N-Metil D-Aspartik Asit
NREM Non Rapid Eye Movement
OUAS Obstrüktif Uyku Apnesi Sendromu
PH Parkinson Hastalığı
PDSS Parkinson Disease Sleep Scale PUKİ Pittsburgh Uyku Kalitesi İndeksi
RDB REM Uykusu Davranış Bozukluğu
REM Rapid Eye Movement
SKK Sınıf içi Korelasyon Katsayısı
SPSS Statistical Package for the Social Sciences STN Substansiya Nigra
SUÖ Standford Uykululuk Ölçeği VIM Ventralis Intermedius
ŞEKİLLER DİZİNİ
Sayfa 2.1. Parkinson Hastasının Görünümü………..12
TABLOLAR DİZİNİ
Sayfa
Tablo 2.1. Parkinsonizm sınıflaması………..………..…6
Tablo 2.2. İdiopatik Parkinson Hastalığının motor ve motor olmayan semptomları……….……..10
Tablo 2.3. Parkinson Hastalığı için Birleşik Krallık Parkinson Hastalığı Derneği Beyin Bankası klinik tanı kriterleri……….……14
Tablo 2.4. Parkinson Hastalığı tanısı için National Institute of Neurological Disorders and Stroke (NINDS) kriterleri………..15
Tablo 2.5. Dopaminerjik ilaçlar………..16
Tablo 2.6. Nonmotor semptomlar için nondopaminerjik ilaçlar……….…....17
Tablo 2.7. ICSD-3 Uyku Bozuklukları Sınıflaması………26
Tablo 2.8. İdiopatik Parkinson Hastalığında Uyku Sorunları………...……..28
Tablo 4.1. Hastaların sosyodemografik özellikleri (N:105)………...…51
Tablo 4.2. Hastalık sürecine ilişkin özellikler (N=105)………...……..52
Tablo 4.3 Kaiser-Meyer-Olkin ve Bartlett’s Test………..……….53
Tablo 4.4. SCOPA Uyku Ölçeği’nin açımlayıcı faktör analizi ve faktör yükleri…...54
Tablo 4.5. SCOPA Uyku Ölçeği puan ortalamaları………55
Tablo 4.6. SCOPA Uyku Ölçeği’nin ortalama standart sapma ve çarpıklık değerleri……….…56
Tablo 4.7. SCOPA Uyku Ölçeği alt boyutlarının cronbach alfa değerler…………..57
Tablo 4.8. SCOPA Uyku Ölçeği’nin test tekrar test korelasyon analizi (N=105)...57
Tablo 4.9. SCOPA Uyku Ölçeği maddelerinin madde-toplam puan korelasyon katsayıları………..………...……58
Tablo 4.10. SCOPA Uyku Ölçeği Gece Uykusu Maddelerinin Korelasyonu………59
Tablo 4.11. SCOPA Uyku Ölçeği Gündüz Uykululuğu Maddelerinin Korelasyonu.59 Tablo 4.12. SCOPA Uyku Ölçeği puan ortalamalarının PUKİ- EUÖ ile İlişkisi…...59
Tablo 4.13. SCOPA Uyku Ölçeği maddelerine göre hastalarda uyku sorunları görülme sıklığı………...………..60
Sayfa Tablo 4.14. SCOPA Uyku Ölçeği alt boyutlarına göre hastalarda uyku sorunları
görülme sıklığı………...61 Tablo 4.15. Hasta özellikleri ve SCOPA Uyku Ölçeği alt boyutlarının
karşılaştırmalı analizleri………..………62
.
1. GİRİŞ
İdiopatik Parkinson Hastalığı (İPH); başta substansia olmak üzere, bazal ganglionları etkileyen, dopamin eksikliği nedenli ortaya çıkan, istirahat tremoru, bradikinezi, rijidite, postural refleks kaybı, fleksiyon postürü ve donma ile karakterize, nörodejeneratif bir hastalıktır. (Jankoviç 2008). Yavaş progresif seyirli orta ve ileri yaş hastalığı olup, başlangıç yaşı 50-60 yaş aralığındadır ve yaş arttıkça görülme sıklığı artar. Parkinson hastalığının (PH) asimetrik başlangıcı tipiktir ve belirtiler genellikle istirahat tremoru ile başlar. Hastalarda farklı düzeylerde bradikinezi, rijidite, postural refleks kaybı gibi motor semptomlar görülmekle birlikte, kognitif disfonksiyon, ağrı, duyusal semptomlar, uyku bozuklukları gibi nonmotor semptomlar da görülür. Motor semptomlarla birlikte nonmotor semptomlar, hastaların yaşam kalitelerini ve hastalığın prognozunu olumsuz etkilemektedirler. (Ertan 2005).
PH’nın nonmotor semptomlarından olan uyku bozuklukları uzun zamandır tanımlanmaktadır ve hastalarda yaşıtlarına göre daha fazla görüldüğü polisomnografik değerlendirmeyle de kanıtlanmıştır. (Arnulf ve diğ. 2002). Bu durum Parkinson semptomlarını arttırarak hastaların yaşam kalitelerini olumsuz etkilemektedir. PH’da görülen uyku bozuklukları genellikle gündüz aşırı uyku hali ya da geceleri uykuya dalamama-uykudan sık uyanma şeklindedir. Etiyolojisi multifaktöryel olmakla birlikte, hastalar PH’nın patofizyolojisine bağlı olarak ağrı, noktüri, huzursuz bacak sendromu (HBS) ve PH’nın şiddetli motor semptomları ile diskineziler, gündüz alınan dopaminerjik tedavi etkisinin gece bitmesiyle ortaya çıkan noktürnal akinezinin sebep olduğu yatak içinde dönememe gibi pek çok nedene ilişkin gece artan sıkıntılar yaşamaktadır. Bu etkenlerin sonucunda uykunun sürekliliği sağlanamamakta ve hastalık ilerledikçe uyku kalitesi daha da kötüleşmektedir. Bununla birlikte uyku kalitesinin kötü olması, bir sonraki günde hastalığa ait bulguların daha da kötüleşmesine ve aşırı gündüz uykululuğuna da neden olabilir. Kaliteli bir gece uykusuyla ise, hastalarda sonraki gün içerisinde Parkinson bulgularının şiddetinde azalma sağlanabilir ve hatta hastalar uyandıktan sonra saatlerce antiparkinsonian tedaviye ihtiyaç duymayabilirler. (Benbir ve Karadeniz 2011).
Uyku sorunlarının azaltılabilmesi için öncelikle hastanın uyku alışkanlıklarının ve uyku problemlerinin doğru bir şekilde değerlendirilmesi gerekmektedir. Uyku bozukluklarının değerlendirilmesinde ve tanısında standart yöntem polisomnografidir. Fakat ülkemizde uyku bozuklukları değerlendirme merkezlerinin azlığı, uygulamanın zaman alması ve pahalı olması göz önünde bulundurulduğunda, uyku sorunlarının değerlendirilmesinde kolay uygulanabilirliği açısından daha uygun olan uyku ölçekleri ön plana çıkmaktadır. Uyku ölçekleri ile başlangıç değerlendirmesi yapılması, polisomnografi gibi daha ileri tekniklere geçmeden önce tanı için kolaylık sağlayabilmektedir.
Uyku kalitesini değerlendiren pek çok ölçek bulunmaktadır. Bu ölçeklerden bazıları; Pittsburg Uyku Kalitesi İndeksi (PUKİ), Epworth Uykululuk Ölçeği (EUÖ), Richard-Campbell Uyku Ölçeği, Berlin Uyku Anketi, Uyku Vaktini Erteleme Ölçeği, Uyku Hijyen İndeksi, Uykusuzluk Şiddeti İndeksi, Parkinson Disease Sleep Scale (PDSS), Stanford Uykululuk Ölçeği (SUÖ)’dir. PUKİ; 7 ana başlık ve alt başlıklarla uyku kalitesini değerlendiren, diğer ölçeklere göre daha uzun, bununla birlikte toplam puanın karmaşık bir şekilde hesaplandığı bir ölçme aletidir. (Buysse ve diğ. 1989). Stanford Uykululuk Ölçeği ve Epworth Uykululuk Ölçeği gündüz uykululuğunu değerlendiren ölçekler olup, gece uykusunu değerlendiren sorular içermemektedir. (Johns 1991; Hoddes ve diğ. 1972). Berlin uyku anketi ise obstrüktif uyku apne sendromu taraması için kullanılan, 3 kategoride toplam 10 soru içeren bir ankettir. PDSS, Parkinson hastalarında uyku kalitesini değerlendiren bir ölçek olup, Türk toplumu için geçerlik ve güvenirlik çalışması henüz yapılmamıştır. Ölçek 15 sorudan oluşmaktadır Hastalara sunulan görsel skalada, “her zaman” ile “asla” arasında değişen 10 cm'lik çizgiye bir çarpma işareti koyarak, hastalardan şiddetine göre yanıtlarını işaretlemesi istenir. Daha sonra ondalık sayılardaki yanıtları da görebilmek için saydam bir milimetrelik ölçek, 10 cm'lik çizgi üzerine uygulanır ve hastaların işaretlemeleri puanlandırılır. Bu nedenle PDSS ölçekleri büyük örneklem gruplarına uygulandığında, ölçek puanlarının hesaplanması daha fazla uğraş ve vakit gerektirebilir. (Chaudhuri ve diğ. 2002).
Yukarıda belirtilen ölçeklerle birlikte; Parkinson hastalarının uyku kalitesini değerlendiren özel bir ölçek henüz dilimize çevrilmemiştir. SCOPA Uyku Ölçeği; Parkinson hastalarında gece uykusunu değerlendiren 5 madde, gündüz uykululuğunu
sorgulayan 6 madde ve genel uyku kalitesini değerlendiren 1 madde olmak üzere toplam 12 maddeden oluşan, toplam puanın hesaplanmasının karmaşık olmadığı, toplam puan arttıkça uyku kalitesinin kötü yönde etkilenmiş olduğunu gösteren bir ölçme aletidir. (Marinus ve diğ. 2003). Hastalarda hem gece hem de gündüz uykululuğunu bir arada değerlendirmesi, hastalardan ölçek için herhangi bir işaretleme istememesi ya da kafa karıştıran cevaplama yöntemi içermemesi, araştırmacılar için de hesaplamanın ve yorumlamanın kolay olması ölçeğin avantajlarından olup, bu nedenle SCOPA Uyku Ölçeği'nin Türkçe'ye kazandırılması ve Parkinson hastalarına özgü, kullanımı kolay bir ölçek elde edilmesi amaçlı bu çalışma planlanmıştır.
2. GENEL BİLGİLER
2.1. İdiopatik Parkinson Hastalığı
Parkinson sendromunu etiyolojiye yönelik olarak dejeneratif ve semptomatik olarak iki ana grupta incelemek mümkündür. İdyopatik Parkinson Hastalığı (İPH), Parkinson artı (Parkinson plus) sendromları ve Parkinsonizmin eşlik edebildiği diğer dejeneratif hastalıklar ile birlikte dejeneratif kökenli Parkinsonizm tablosunda yer almaktadır. Bu hastalıklardaki patoloji dejeneratif hücre kaybıdır, etiyolojik başka bir sebep saptanmaz. (Emre 2008).
Parkinsonizm, Parkinson hastalığında (PH) bulunan pek çok semptoma sahip, farklı nedenlere bağlı olarak gelişen klinik olarak tremor, rijidite, bradikinezi, akinezi ve postüral anormallikler ile karakterize çok sayıda semptomlar bütünüdür; ancak bir hastalık değildir. PH ise; parkinsonizmin sık görülen varyantı olup başlangıcı kesin olarak bilinmeyen, istirahat tremoru, bradikinezi, rijidite, donma, fleksiyon postürü ve postural refleks kaybı ile karakterize, substansiya nigradaki yaygın dejenerasyon ile birlikte bazal ganglionların çalışması için gerekli olan dopaminin eksikliği ile ortaya çıkan ve hareket bozuklukları içerisinde yer alan nörodejeneratif bir hastalıktır. PH; özgün patolojisi, klinik tablosu ve dopaminerjik tedaviye verdiği belirgin yanıt ile parkinsonizm sendromundan ayırt edilir. (Jankovic 2008).
İlk kez 1817’de İngiliz hekim James Parkinson tarafından tanımlanarak shaking palsy/titrek felç adı verilmiştir. Nörodejeneratif hastalıklar içinde Alzheimer hastalığından sonra ikinci sıklıkta görülmektedir. İPH, tipik olarak orta ve ileri yaşın bir hastalığı olup, 60 yaş üzeri kişilerde görülme sıklığı artmakla birlikte nadiren genç yaşlarda da ortaya çıkabilir. Tüm hastalara bakılacak olduğunda bunların yalnızca %5’inde hastalığın 40 yaşından önce başladığı görülmektedir. Bununla birlikte; 20 yaşın altında ortaya çıkan hastalarda jüvenil Parkinson hastalığı olarak anılır. (Goetz 2011; Jankovic 2008).
Parkinson Sendromunun Sınıflaması Dejeneratif: İdiopatik Parkinson hastalığı
Parkinson plus sendromları: Multisistem atrofisi, progresif supranükleer felç, kortikobazal dejenerasyon, Lewy cisimcikli demans
Parkinsonizmin eşlik edebildiği diğer dejeneratif hastalıklar: Spinoserebellar ataksi tip 2-3-17, Huntington hastalığı, bilateral striapallidodentat kalsinozis (Fahr hastalığı), hemiparkinson-hemiatrofi sendromu, frontotemporal demans-parkinsonizm kompleksi, pallidal dejenerasyonlar, striatal nekrozla giden mitokondriyal hastalıklar, pantotenat kinaza eşlik eden nörodejenerasyon, nöroakantositoz
Semptomatik: Vasküler (küçük damar hastalığına bağlı subkortikal ensefalopati, multi-lakünler, bazal ganglia ve beyinsapının hemorajileri ve infarktları), normal basınçlı hidrosefali, yer kaplayıcı lezyonlar, ilaca bağlı (nöroleptikler, dopamin boşaltıcı ilaçlar, kalsiyum kanal blokerleri, antiemetikler, valproik asit, lityum), intoksikasyonlar (karbon monoksit, manganez, potasyum permanganat, efedrin kötü kullanımı, civa ve diğer ağır metaller, organik çözücüler, tiner, karbon disulfid, siyanid), infeksiyonlar (ensefalitler, prion hastalığı, nörosifiliz, toksoplazmoz), metabolik nedenler (hipoksi, hipoparatiroidizm, ekstrapontin miyelinozis, kronik karaciğer hastalığı, Wilson Hastalığı), kafa travması (boksörlerde), demiyelinizan hastalıklar, psikojenik (Emre ve diğ. 2008).
Tablo 2.1 Parkinsonizm sınıflaması. I-Primer (İdiopatik)
Parkinsonizm
Parkinson Hastalığı Jüvenil Parkinsonizm II- Sekonder (Edinsel,
semptomatik) Parkinsonizm
Enfeksiyöz: Postensefalitik, yavaş virüs enfeksiyonu, Edinilmiş Bağışıklık Eksikliği Sendromu (Acquired Immune Deficiency Syndrome-AIDS)
İlaçlar: Dopamin reseptör blokerleri (Antipsikotikler, antiemetikler), rezerpin, tetrabenazin, alfa metil dopa, lityum, flunarizin
Toksinler: Metanol, etanol gibi
Vasküler: Multienfarkt demans, Binswanger Hastalığı Travma: Boksör ensefalopatisi
Hipoksi
Metabolik: Paratiroid hastalıkları, hipotiroidi, hepatoserebral dejenerasyon Hemiparkinsonizm-hemiatrofi
Diğer: Beyin tümörleri, normal basınçlı hidrosefali, siringomezensefali
III- Heredodejeneratif Parkinsonizm
-Huntington Hastalığı -Wilson Hastalığı
-Haller Vorden- Spatz Hastalığı -Familyal Olivopontoserebellar atrofi
-Familyal bazal gangliyon kalsifikasyonu (Fahr Hastalığı)
-Seroid-lipofuksinoz
-Gerstmann-Straussler-Scheinker Hastalığı -Machodo-Joseph Hastalığı
-Periferik nöropatili ailesel parkinsonizm -Nöroakantositozis
-Lubag (Filipino X’e bağlı distoni ve parkinsonizm tablosu)
-Striatal nekrozlu mitokondrial sitopatiler IV- Parkinson Plus
Sendromlar
-Progresif supranükleer paralizi
-Kortikobazal-gangliyonik dejenerasyon -Multisistem Atrofiler
-Shy-Drager sendromu -Striatonigral dejenarasyon
-Sporadik olivopontoserebellar atrofi
-Guam’ın parkinsonizm-demans-Amyotrofik lateral skleroz (ALS) kompleksi
-Parkinsonizm-primer demans kompleksi
2.1.1. Parkinson Hastalığı Epidemiyolojisi
Dünya nüfusunun artması ve ortalama yaşam süresinin uzamasıyla birlikte ileri yaş hastalığı olarak bilinen hastalığın görülme sıklığı da artmaktadır. 65 yaşından sonra görülme sıklığı %1 iken, 85 yaşından itibaren görülme sıklığı %4-5’e çıkmaktadır. PH’nın epidemiyolojisine yönelik birçok çalışma yürütülmekle birlikte, insidans ve prevalans oranları çalışma metodolojisine göre oldukça değişkendir. Parkinson hastalığının yıllık insidansının 4,5–21/100.000 arasında, prevelansının 80,6–187/100.000 arasında değiştiği bildirilmiştir. (Rajput Birdi 1997; Tanner ve diğ. 1997). Yapılan çalışmalarda hastalığa yakalanma riskinin kadınlarda %1,3 ve erkeklerde %2 olduğu saptanmıştır. (Chan ve diğ. 2008; Elbaz 2002).
Son zamanlarda yayınlanan bir meta-analiz çalışmasında PH’nın yaşla birlikte artış gösterdiği tekrar vurgulanmıştır. Söz konusu meta-analiz çalışmasında 40-49 yaş aralığında her 100.000 kişiden 41’inde hastalık görülürken, 80 yaş ve üzerinde bu sayı 100.000’de 1903’e çıkmaktadır. Erkeklerde görülme sıklığı daha fazla olup, bu fark özellikle 50-59 yaş aralığında (Pringsheim ve diğ. 2014) ve 60-80 aralığında (Hircsh ve diğ. 2016) daha da belirginleşmektedir. PH, tüm etnik grup ve ırklarda görülebilmekle birlikte, görülme sıklığı Asya’ya göre Kuzey Amerika, Avrupa ve Avustralya’da daha fazladır. ( Pringsheim ve diğ. 2014).
Yine bir başka meta-analiz çalışmasında 2000-2014 yılları arasında yayınlanan 27 çalışma incelenmiş, hastalığın görülme sıklığının hem kadınlarda hem de erkeklerde yaşla birlikte arttığı ve erkeklerde daha fazla görüldüğü saptanmıştır. (Hirsch ve diğ. 2016). Erkeklerde fazla görülmesinin nedeni tam olarak açıklanamamakla birlikte; genetik, toksinler, travma gibi etkenler sorumlu tutulmuştur. (Delamarre ve Meissner 2017).
2.1.2. Parkinson Hastalığının Etiyolojisi
Parkinson hastalığının motor semptomlarının ortaya çıkmasındaki primer patoloji; substansiya nigrada zona kompakta bölgesindeki dopaminerjik nöronların dejenerasyonu olarak kabul edilmektedir. Ancak beynin pek çok bölgesi bu patolojik hasardan etkilenmekte ve nörotransmitterlerde yaygın değişikliklere neden olmaktadır. Yani dopamin ile birlikte noradrenalin, asetilkolin, gamma-aminobutirik asit (GABA) gibi nörotransmitterlerde de değişiklikler olmaktadır. Ancak tüm bu
karmaşık patolojinin nedeni kesin olarak bilinmemekte ve toksik nedenler, genetik, çevresel etmenler gibi nedenlere bağlanmaktadır. (Jankovic ve Tolosa 2007).
Parkinson hastalığının genetik kökene dayanmasıyla ilgili araştırmalar yıllardır yapılmaktadır. Hastalığın genetik faktörlerine bakıldığında, hastaların yalnızca %5-10’luk kısmının ailevi nadir mutasyonlardan etkilendiği görülmektedir. Nigral hücrelerin dejenerasyonunun sebebi olarak gen defektlerinin var olduğu görüşünü destekleyen çalışmalar ikizlerde-aile kümelerinde (hastalık görülen) yapılmakla birlikte, ailesel olmayan diğer gruplarda ise etiyoloji çevresel etkenlerle ilişkilendirilmiştir. (Akbayır ve diğ. 2017; Lill 2016).
Sosyodemografik özelliklere bakıldığında; erkek cinsiyet, ileri yaş, kafa travmaları; çevresel etkenlere bakıldığında ise; endüstriyel ajanlar, tarım kimyasallarına maruziyet (pestisitler, karbon monoksit, kuyu suyu gibi.), metaller (cıva, mangan gibi), tarım ilaçlarına maruziyeti arttırdığı düşüncesi nedeniyle kırsal alanda yaşama gibi etmenler hastalık için risk faktörüdür. (Jankovic ve Tolosa 2007; Korell ve Taner 2005).
2.1.3. Parkinson Hastalığının Patofizyolojisi
Bazal ganglionlar; serebral hemisferin ventromedialinde yerleşmiş, ana parçalarını kaudat nükleus, putamen ve globus pallidusun oluşturduğu büyük bir çekirdek grubudur. Substansiya nigra ve subtalamik nükleusta; bazal ganglionlar ile işlevsel olarak ilgilidirler ancak bu sistemin spesifik bir bölümü değildirler.
Parkinson hastalığının patogenezi; substansiya nigra pars kompaktadaki dopaminerjik nöronların kaybı ve hücre dejenerasyonuna neden olan oksidatif stres, mitokondriyal disfonksiyon, glutamat yolları üzerinden eksitotoksisite; protein yanlış katlanması, lizozom aracılı otofajinin bozulması, sitoplazmik kalıntı cisimleri olan Lewy cisimciklerinin oluşması ile gerçekleşir. (Schapira 2006; Jenner 2003). Lewy cisimciği, ilk kez 1912 yılında Friedrich Heinrich Lewy tarafından hastalarının beyin sapında, substansia nigranın melanin içeren nöronlarının sitoplazmasında yer alan periferik haleli eozinofilik sitoplazmik inklüzyonlar olarak tanımlanmıştır ve Parkinson hastalığında hipotalamusa, sempatik ganglionlara, dorsal vagal ve sakral parasempatik nükleuslara yaygın olarak dağılmakla birlikte, kardiyak pleksusa,
pelvik pleksus ve adrenal medullaya da dağılmıştır. Yani santral ve periferik otonom sistemi hastalığa dahil olmaktadır. (Wakabayashi ve Takahashi 1997).
Patogenezdeki temel mekanizmalardan biri de mitokondriyal kompleks-1 aktivitesindeki düşüştür. Bu durum azalmış adenozin trifosfat (ATP) sentezine ve nöron dejenerasyonuna neden olur. Tüm bu patofizyolojik olayların yanı sıra yaşlanma ve çevresel etmenler de bu mekanizmaları destekler. (Büeler 2009; Dodson ve Guo 2007).
2.1.4. Parkinson Hastalığının Klinik Özellikleri
Parkinson hastalığı; çok sayıda belirti ve bulgusu olan, hareket bozuklukları grubuna ait olan nörodejeneratif bir hastalık olmasıyla birlikte psikotik, affektif ve kognitif bozukluklar da eşlik ettiği için nöropsikiyatrik bir hastalık olarakta kabul edilir ve altı bağımsız-kesişmeyen kardinal motor özelliğin herhangi bir ya da birkaçıyla ortaya çıkabilir. (Jankovic 2008).
İstirahat tremoru, bradikinezi, rijidite, postural refleks kaybı, fleksiyon postürü ve donma kardinal bulgulardandır. Kesin tanı için istirahat tremoru ya da bradikinezinin herhangi birinin dahil olduğu en az iki bulgu, muhtemel tanı için sadece istirahat tremoru veya bradikinezinin olması gereklidir. (Jankovich 2008). Fakat bu belirtiler ancak substantia nigra pars kompaktadaki dopaminerjik nöronların harabiyetinin %70-80 oranına ulaşması sonucu ortaya çıkar. Bu belirtiler genellikle vücudun bir yarısında asimetrik olarak başlar. Hastalığa özgü olmayan belirtilere bakıldığında; uzuvlarda ağrı ve kas katılığı, paresteziler, uykusuzluk, konstipasyon, depresyon, erektil bozukluk, ses şiddetinde azalma gibi örnekler verilebilir. (Fahn 2003).
Hastalık ilerledikçe daha özgül şikayetler ortaya çıkmaktadır; motor beceride sorunlar, iştah kaybı, koku duyusunun azalması, anksiyete ile beliren tremor, yürüyüşe eşlik eden kol hareketlerinin azalması, duyguları yansıtmada zorluk bu şikayetlere örnektir. Daha sık görülen belirtiler ise donma, yüz ifadesinde değişiklik, kol-bacakta sıçrama, ellerde titreme, dikkati yoğunlaştıramama, terleme ve tükürük artışı, şüphecilik ve halüsinasyondur. Bu belirtiler tedavi gören 181 Parkinson hastasının alındığı bir çalışmada Bulpitt ve diğ. (1985)’nin saptadığı 45 farklı belirtiden en sık görülenleridir. Halüsinasyonların nedeninin dopaminerjik tedavi
olduğu düşünülse de özellikle depresyon ve demans beraberliğinde hastalığın bir parçası olabilir. (Fénelon ve diğ. 2006). Orta hat belirtilerinin dopaminerjik ilaçlara yanıtsız olması nedeniyle; dizartri, disfaji, denge kaybı ve donma gibi orta hat belirtilerinin olduğu hastalarda prognoz; uzuv belirtilerinin olduğu hastalara göre daha kötüdür. (Kompoliti ve diğ. 2000).
Hastalar kaba kas kuvveti gerektiren işlerde zorluk fark etmemekle birlikte; düğme ilikleme-açma gibi ince işlerde zorluk, yazılarının değişip küçülmesi, oturdukları yerden kalkamama, yürümeye başlamada zorluk, yürümenin ve hareketlerin yavaşlaması, ayaklarını sürterek yürüme gibi şikayetler ifade ederler. Parkinson hastalığının bu belirtileri motor ve motor olmayan belirtiler olarak sınıflandırılır (Tablo 2.2).
Tablo 2.2 Parkinson Hastalığının motor ve motor olmayan semptomları. (Moustafa 2016; Chaudhuri ve diğ. 2006)
Motor Semptomlar Motor Olmayan Semptomlar
Bradikinezi, rijidite, tremor, fleksiyon posturü, donma
Hipomimi, dizartri, disfaji
Günlük hareketlerde yavaşlama, asosiye kol hareketlerinde azalma, küçük adımlarla yürüme
Sandalyeden kalkmada ve yatakta dönmede güçlük, mikrografi
Glabellar refleks, distoni, kamptokormi
Siyalore, hipersalivasyon
Depresyon, anksiyete bozuklukları, panik bozukluk
İnsomni, gündüz aşırı uykululuk, REM davranış bozukluğu
Dürtü kontrol bozuklukları
(kompulsif yeme, hiperseksüalite, kompulsif alışveriş, patolojik kumar)
Kognitif bozukluk, kelime bulmada güçlük, bradifreni
Akatizi, ağrı, uyuşma ve
karıncalanma
Bradikinezi; Parkinson hastalığında bazal ganglion disfonksiyonunun en karakteristik belirtisi olup, günlük yaşam aktivitelerinin yavaşlaması, vücut pozisyonunu ayarlama, hareketi başlatmada, yürütmede, ardışık ve eşzamanlı görevleri yapma becerisinde bozulma ile reaksiyon zamanı uzaması olarak
tanımlanmaktadır (Pal ve Goetz 2013) ve PH tanısı için bradikinezi gereklidir. (Chaudhuri ve Ondo 2011). Düğme ilikleme, kravat bağlama, yazı yazma gibi ince motor hareketlerdeki bozulmayla birlikte; yutkunmada zorluk, tükürüğün yutulamamasına bağlı olarak salya akması, spontan hareketlerde azalma, otonomik hareket kaybı, küçük adımlar ile yürüme, adımlarını yere sürterek yürüme gibi belirtiler görülür. Ayrıca spontan yüz hareketlerinin azalması ile duygusal yüz ifadesi kaybolur (hipomimi) ve bu belirtiye “maske yüz/poker face” görünümü denilmektedir. PH'lı hastalarda, yüz ifadesi çevreye ilgi duymayan bir kişininkine benzer. (Jankovic 2008).
Diğer belirtiler gibi bradikinezi de hastanın emosyonel durumundan etkilenebilmektedir. Ani emosyonel değişimle birlikte hasta harekete başlayabilir, hareketsiz bir hasta bir topu yakalayabilir ya da hasta merdivenleri tırmanabilir ama başka durumlarda yürümeye zorlanabilir. Bu ilginç fenomen paradoksal kinezi olarak adlandırılır ve aslında motor programların sağlam olduğunu fakat hastanın dış uyaran yardımı olmadan bunları kullanmada güçlük çektiğini göstermektedir. Bunun en güzel örneği 2009 yılında L'Aquila depremi sırasında rapor edilmiştir. Deprem sonrası görüşülen 14 parkinson hastası, gece boyunca ayağa kalkıp evlerinden kaçabilmiş ve birçoğu diğerlerinin kaçmasına yardım etmiştir. (Bonanni ve diğ. 2010). Birleşik Krallık Parkinson Hastalığı Derneği Beyin Bankası (United Kingdom Brain Bank) Tanı Kriterlerine göre PH tanısı için bradikinezi varlığı şarttır (Tablo 2.3).
Tremor; PH’nın en özgün kardinal bulgusu olup genellikle uzvun distal kısmında (en sık el, ön kol, ayak, dudak ve çenede) ve istirahatte görülmekle birlikte vücudun çeşitli bölgelerini de etkileyebilir. Tipik istirahat tremorunun frekansı 4-6 hertz arasındadır ve eldeki tremor para sayma şeklindedir. Başlangıçta aralıklı ve tek taraflı olmasına rağmen hastalık ilerledikçe sürekli bir hal alır ve vücudun diğer yarısına da geçer. (Abdo ve diğ. 2010; Jankovic 1999). Dinlenmede ortaya çıkmasının yanı sıra; yorgunluk durumunda, heyecan ve stres altındayken, mental aktivite sırasında artmaktadır. (Deuschl ve diğ. 1998). İstirahat tremoru, istemli bir hareketten sonra tamamen ortadan kalkmaz, ancak Parkinson hastalarının %90'ında amplitüd azalır. (Papengut ve diğ. 2013).
Rijidite; muayene esnasında ekstremitelere pasif fleksiyon, ekstansiyon ve rotasyon hareketleri yaptırıldığında, pasif hareket menzili boyunca karşılaşılan direnç olarak tanımlanır. Agonist ve antagonist kasların aynı zamanda kasılması sonucu ortaya çıkar, proksimalde (boyun, omuz, kalça eklemi gibi) ya da distalde (el ve ayak bilekleri gibi) görülebilir. (Çakmur 2003). El bileği kaslarında rijidite varlığında, dişli çark bulgusu görülür. Karşı ekstremite kuvvetle aktive edildiğinde (örneğin; bir el yumruk yaptırılıp diğer el muayene edilirken) rijidite artar veya hafifse ortaya çıkar ve bu duruma Froment manevrası denilir. (Jankovic 2008).
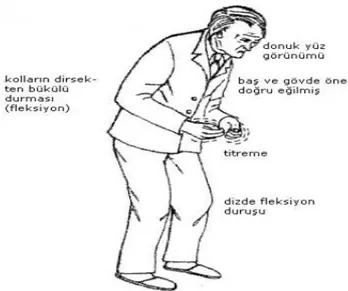
Fleksiyon postürü; kişinin başı öne eğik, dirsek ve dizleri fleksiyonda, kol hareketleri azalmış olarak ve ayaklarını yere sürterek yürümesidir ve denge kaybına neden olur. Hasta ağırlık merkezini yakalamak ister gibi yavaş ve dar tabanlı yürür, adım aralıkları kısadır. Hastanın kendi etrafında dönüşü yavaşlamıştır ve birden fazla küçük adımla dönerler. Fleksiyon postürü varlığında, hastalarda giderek hızlanan ve sadece bir engelle karşılaştığında durabildiği bir yürüyüş görülür, buna ‘’festinasyon’’ denilmektedir, hastalar bir yere tutunmazlarsa düşebilirler. (Jankovic 2008).
Şekil 2.1 Parkinson hastasının görünümü
Postural refleks kaybı; genellikle hastalığın ileri evrelerinde görülen, normal postural reflekslerin kaybı ile oluşan, donma ile birlikte görüldüğünde düşmelere en sık neden olan bulgudur ve çekme testi ile belirlenir. Hasta omuzlarından tutulup
arkaya doğru çekildiğinde normalde bir iki adımda sağlanan dengenin daha çoklu adımlamayla sağlanması veya hiç sağlanamaması ile derecesi belirlenir. İleri evre postural kayıpta hasta omuz kısmı desteklenmeden ayakta duramaz ya da muayene eden kişi hastayı tutmazsa hasta düşebilir. (Şahin ve Akbostancı 2006).
Donma; PH’da motor bloklar adı da verilen ani, geçici bir akinezi (hareket kaybı) durumudur. Genellikle yürürken bacakları etkilemesiyle birlikte üst ekstremiteleri de etkileyebilir (örneğin; göz kapaklarını açma–kapama apraksisi). Tipik olarak yürümeyi başlatırken, dar geçitlerde yürürken (kapı-asansör gibi) veya dönerken, trafikte yoldan karşıya geçerken adeta zemin üzerine yapışmış gibi ayağı hareket ettirememeye neden olur. Ayrıca postüral refleks kaybı donmayla birlikte düşmelerin fazla görülmesinin nedenlerinden biridir. (Şahin ve Akbostancı 2006).
Parkinson hastalığının tanısına yönelik çeşitli kriterler bulunmakla birlikte, hastalığın kesin tanısına ulaşmada günümüzde en sık kullanılan kriter 1992 yılında klinik araştırmalara dayanarak oluşturulan “Birleşik Krallık Parkinson Hastalığı Derneği Beyin Bankası Klinik Tanı Kriterleri”dir. Bu kriterlere göre tanı için bradikineziye ek olarak, rijidite, istirahat tremoru veya postural dengesizlikten en az birinin bulunması, hastalığın asimetrik başlaması, levodopa yanıtının olması ve dışlayıcı kriterlerin de bulunması gereklidir (Tablo 2.3).
Tablo 2.3 Parkinson Hastalığı için Birleşik Krallık Parkinson Hastalığı Derneği Beyin Bankası klinik tanı kriterleri. (Hughes ve diğ. 1992).
1.Basamak (Dahil etme kriterleri)
Bradikinezi
Aşağıdaki kriterlerden biri: Rijidite
4-6 hertz istirahat tremoru
Öncelikli olarak görsel, vestibüler, serebellar veya proprioseptif işlev bozukluğuna bağlı olmayan postural instabilite
2.Basamak (Dışlama kriterleri)
Parkinsoniyen bulguların basamaklı ilerlemesi ile tekrarlayıcı stroke anamnezi
Tekrarlayıcı kafa travması öyküsü Kesin ansefalit öyküsü
Okülojirik krizler
Semptomların başlangıcında nöroleptik tedavi öyküsü Hastalığın birden fazla akrabada bulunması
Sürekli remisyon
3 yıldan sonra bulguların hala ünilateral olması Supranükleer bakış felci
Serebellar bulgular 2.Basamak
(Dışlama kriterleri)
Erken evrede ağır otonomik tutulma
Bellek, konuşma ve praksi bozukluklarıyla erken evrede ağır demans
Babinski bulgusu
Bilgisayarlı tomografide beyin tümörü veya komünikan hidrosefalus olması
Yüksek dozda levodopaya negatif yanıt (eğer malabsopsiyon dışlandıysa)
3.Basamak (Destekleyici kriterler)
Aşağıdaki destekleyici kriterlerden en az üçü: Tek taraflı başlangıç
İstirahat tremoru varlığı Progressif seyir
Daha çok başlangıç tarafını etkileyen kalıcı asimetri Levadopaya tam yanıt (%70-%100)
Levadopanın tetiklediği şiddetli diskinezi 5 yıl ya da daha uzun süre levadopa yanıtı 10 yıl veya daha uzun süren klinik seyir
En sık kullanılan “Birleşik Krallık Parkinson Hastalığı Derneği Beyin Bankası Klinik Tanı Kriterleri” haricinde, tanıda “National Institute of Neurological Disorders and Stroke (NINDS)” kriterleri de kullanılabilmektedir (Tablo 2.4).
Tablo 2.4 Parkinson Hastalığı tanısı için National Institute of Neurological Disorders and Stroke (NINDS) kriterleri. (Gelb ve diğ. 1999).
A Grubu Özellikler: -İstirahat tremoru -Bradikinezi -Rijidite
-Asimetrik başlangıç
B Grubu Özellikler: Alternatif Tanı Düşündüren Özellikler -Klinik seyirde erken dönemde atipik özellikler
-Belirtilerin başlamasından sonraki 3 yıl içinde belirgin postural dengesizlik -İlk 3 yılda beliren donma
-İlk 3 yılda ilaçlardan bağımsız halüsinasyonlar
-Motor belirtilere öncelik eden veya ilk yılda beliren demans
-Supranükleer bakış paralizisi (yukarı bakış kısıtlılığı dışında) veya dikey sakkadlarda yavaşlama
-İlaçlardan bağımsız şiddetli, semptomatik disotonomi
-Parkinsonizme neden olduğu bilinen ya da hastanın belirtileriyle ilişkili olabilecek bir durumun söz konusu olması (Ör; uygun yerleşimde fokal beyin lezyonu veya son 6 ayda nöroleptik kullanmı).
KESİN PH için kriterler: MUHTEMEL PH için tüm kriterler karşılanır ve otopside tanı histopatolojik olarak doğrulanır.
MUHTEMEL PH için kriterler: A grubundaki dört özellikten üçü vardır ve B grubundaki özelliklerden hiçbiri yoktur (Bu gereksinimi karşılamak için belirtiler en az 3 yıldır olmalıdır).
OLASI PH için kriterler:
-A grubundaki dört özellikten en az ikisi olmalı, bunlardan biri tremor veya bradikinezi olmalıdır.
-Grup B’deki özelliklerden hiçbiri yoktur ya da belirtiler üç yıldan daha kısa süredir vardır ve Grup B’deki özelliklerden hiçbiri yoktur.
-Levadopa veya dopamin agonistine önemli ve kalıcı yanıt söz konusudur ya da hasta yeterli levadopa veya dopamin agonisti kullanmamıştır.
2.1.5. Parkinson Hastalığının Tedavisi
Parkinson hastalığı tedavisinde amaç; hastanın olabildiği kadar uzun süre bağımsız fonksiyon görmesini sağlamaktır. Bununla ilgili olarak tedavi birkaç başlık altında incelenebilir; fiziksel tedavi ile mental sağlık tedavisi, medikal tedavi ve cerrahi tedavi.
PH; motivasyonda azalmaya, durağanlaşmaya, hareketlerin yavaşlamasına, depresyona neden olabildiği için aktif bir egzersiz programı ile hasta bu semptomlardan korunabilir. Böyle bir program ile hasta kendi bakım programına katılarak cesaretlendirilmiş olur, kas germe ve eklem açıklığı egzersizleri harekete olanak verir ve ayrıca iyi bir mental yaklaşım oluşturur. Yine hastalığın ileri evrelerinde mobiliteyi sağlamak ve eklemleri donmaktan korumak amaçlı hastayı fiziksel egzersize yönlendirmek çok önemlidir. Düzenli ve yoğun bir şekilde egzersiz programı uygulanan hastaların diğerlerine göre daha iyi bir motor performans gösterdikleri belirtilmiştir. (Behrman ve diğ. 2000).
Parkinson hastalığı kronik progresif bir hastalık olması nedeniyle hastaların ömür boyu medikal tedaviye ihtiyaç duymaları olağandır, zamanla semptomlar ve yan etkiler değiştiği için ilaçların ve ilaç dozlarının değişmesi gerekebilir. PH’da özellikle pek çok motor semptom dopamin eksikliğine bağlı olduğu için tedavide de yaklaşım dopamini yerine koymaktır ve en etkin dopaminerjik ilaç levadopadır. (Çakmur 2010). Tablo 2.5’te dopaminerjik ilaçlar belirtilmiştir.
Tablo 2.5 Dopaminerjik ilaçlar. (Çakmur 2010).
Dopamin prekürsörü: levadopa (karbidopa ile kombine olarak standart salınımlı, yavaş salınımlı ve ağızda çözülen formlarda)
Dekarboksilaz inhibitörü: karbidopa, benserazid
Dopamin agonistleri: bromokriptin, pergolid, pramipeksol, ropirinol, apomorfin, kabergolin, lisurid, piribedil, rotigotin
Katekol-O-metiltransferaz inhibitörleri: entekapon, tolkapon
Dopamin serbestleştirici: amantadin
Dopamin reseptör blokeri: domperidon
Tip B Monoamin Oksidaz İnhibitörü (MAOİ): selejilin, lazabemid, rasajilin, zydis selejilin
Tip A&B MAOİ: transilpromin, fenelzin
Parkinson hastalığında özellikle depresyon başta olmak üzere (Nuti ve diğ. 2004), birçok nonmotor sorun sık olarak görülmektedir ve bunlar etkin bir biçimde tedavi edilmediğinde PH semptomlarını azaltmak daha da zorlaşmaktadır. (Chaudhuri ve diğ. 2006). Dopaminerjik ilaçlar dışında PH’nın nonmotor semptomlarını azaltmak için kullanılan nondopaminerjik ilaçlar Tablo 2.6’ da belirtilmiştir.
Tablo 2.6 Nonmotor semptomlar için nondopaminerjik ilaçlar. (Değirmenci 2017). Davranışsal
Demans: donepezil, rivastigmin, galantamin
Depresyon: selektif seratonin gerialım inhibitörleri, trisiklikler, elektrokonvulzif tedavi
Psikoz: klozapin, ketiapin, olanzapin, donepezil, rivastigmin
Stres/Anksiyete: benzodiazepinler
Apati: metilfenidat
Yorgunluk: modafinil Uyku İlişkili
Gündüz uykululuğu: modafinil
İnsomni: ketiapin, zolpidem, benzodiazepin, mirtazapin,
REM uyku davranış bozukluğu: klonazepam
Huzursuz bacak: opioidler Otonomik
Ortostazis: fludrokortizon, midodrin
Üriner “urgency”: oksibutin, tolterodin
İmpotans: sildefanil ve ilişkili ilaçlar Gastrointestinal
Konstipasyon: polietilen glikol, standart laksatifler
Bulantı: trimetobenzamid, domperidon
Siyalore: propantelin, diğer periferik antimuskarinikler, botulinum toksin enjeksiyonları
Parkinson hastalığında pek çok uyku problemi de görülmektedir, özellikle levadopa- dopamin agonistleri kullanımıyla uykululuk durumu artabilir. Gündüz uykululuk problemini aşmak için modafinil, iyi bir gece uykusu için de ketiapin ve klozapin sıklıkla kullanılmaktadır. (Değirmenci 2017).
Parkinson hastalığının cerrahi tedavisine bakıldığında sterotaksik cerrahi teknikleri, talamotomi, derin beyin stimülasyonu gibi yöntemler sayılabilir. Fonksiyonel sterotaksik cerrahi; farklı görüntüleme teknikleri ile bilgilerin alınıp kartezyen koordinat sisteminin aktarıldığı sterotaksik başlık denilen ve hastanın kafasına rijit bir şekilde sabitlenen aparata transferi şeklinde uygulanmaktadır. Bu ameliyatlar genellikle lokal anestezi verilerek yapılır ve böylece işlem esnasında hasta gözlemlenebilir ve muayenesi yapılabilir. Talamotomi; levadopa tedavisine kadar tremorun kontrolünde en etkili metod olarak bilinmekte olup genellikle talamus ventralis intermedius (VIM) çekirdeği hedef alınarak yapılan cerrahi bir işlemdir. Yapılan çalışmalara bakıldığında talamotominin tremor ve rijidite için faydalı etkileri görülmüştür ancak bradikineziye bir etkisi olmadığı belirtilmiştir. (Zirh ve diğ. 1999). Ayrıca bilateral tremoru olan hastalarda bilateral talamotomi hipofoni, dizartri ve disfajiye neden olabileceği için, bilateral işlem gereken hastalarda derin beyin stimülasyonu alternatif bir yöntem olarak devreye girmektedir. Derin beyin stimülasyonu talamus VIM, glycosylphosphatidylinositol (GPi), substansiya nigra (STN) gibi subkortikal çekirdeklerin yüksek frekansla stimüle edildiği bir yöntemdir. Erken semptomatik ve fonksiyonel iyileşme, stimülasyonun ayarlanabilir-değiştirilebilir olması, iki taraflı uygulamalarda düşük risk bulunması nedeniyle avantajlı, uzun dönem sonuçlarının belirsiz olması, maliyet gibi nedenlerden de dezavantajlı bir yöntem sayılmaktadır.
Tüm bu yöntemlere ek olarak beyin greftleme tekniği adı verilen, laboratuvar sonuçları ile desteklenerek fötal nigral dokunun transplantasyonu şeklinde gerçekleştirilen bir yöntem de mevcuttur. Çalışma sonuçlarına bakıldığında transplantasyon ile alıcı striatumunda fötal dopaminerjik hücrelerin uzun süre yaşayabildiği, striatal nöronlarla sinaps yapabildiği ve dopamin üretebildiği görülmüştür. (Piccini 1999; Freeman ve diğ. 1995; Freed ve diğ. 1992). Lee ve diğerlerinin (2000) yaptığı çalışmada; Parkinson hayvan modellerine mezensefalik greftlerin yerleştirilmesiyle parkinsonizm bulguları ve levadopaya bağlı diskinezinin düzeldiği gösterilmiştir.
2.1.6. Parkinson Hastalığında Bakım Yaklaşımı
Parkinson hastalığında hemşirelik bakımının hastalığın başlangıcından sonuna kadar büyük bir önemi vardır. Gerek hastaya gerekse hastanın ailesine emosyonel, fiziksel, sosyoekonomik sorunlar ile baş etmede; hastalığa uyum sağlamada, bakım ve takibinin devamında hemşirelik girişimlerinin sürekliliği esastır.
Parkinson hastalarında dopamin eksikliği nedeniyle gelişen bradikinezi, rijidite, tremor gibi motor semptomlar bulunmakta, bu nedenle fiziksel aktiviteleri gerçekleştirmede sorunlar ve postür değişiklikleri meydana gelmektedir. Bu semptomları azaltmak, kontraktür gelişmesini önlemek amacıyla hasta günlük yaşam aktivitelerini yerine getirmeye teşvik edilmeli, eklem açıklığı (range of motion-ROM) ve kas germe egzersizleri planlanmalı ve günlük uygulanması için takibi yapılmalıdır. Postür bozukluklarını azaltmak için hastaların dik durmaları ve sık pozisyon değiştirmeleri, otururken sırtın yastıkla desteklenmesi, krampların azaltılması için masaj ve sıcak uygulama gibi bilgiler hastaya verilmelidir. Özellikle tremor, salivasyon, konuşma ve yürüme bozuklukları gibi motor semptomlar nedeniyle oluşan vücut imajında bozulma sorunu için hastanın sosyalizasyonu sağlanmalı ve kendi yapabildiği aktiviteleri yapması için desteklenmelidir. (Arslan ve Burucu 2017).
Hastanın yutma ve çiğneme yeteneğinin bozulması vücut gereksiniminden az beslenmeye neden olur. Buna yönelik hastanın yutma ve çiğneme durumu değerlendirilmeli, fizyoterapist ile iş birliği yapılarak konuşmayı ve yutmayı kolaylaştırma amaçlı yüz-dil egzersizleri yaptırılmalı, yeterli ve düzenli beslenmeyi sağlamak için diyetisyen ile iş birliği yapılarak gerekirse özel hazırlanmış gıdalarla hastanın beslenmesi sağlanmalı, hasta sıvı ve yumuşak besinlerle daha rahat beslenebileceği için aspirasyonu önlemek amacıyla dik pozisyonda tutulmalı, kilo ve tüketilen besin miktarı takip edilerek kaydedilmelidir. (Arslan ve Burucu 2017; Akın 2006).
Aktivite azlığı, ilaç yan etkileri, beslenme bozuklukları gibi nedenlerle gelişebilecek konstipasyon sorunu için hastaların bol sıvı almaları, lifli gıda tüketmeleri, düzenli aralıklarla tuvalete gitmeleri, sık sık mobilize olmaları
sağlanmalıdır. Tuvalette hastanın güvenliği için gerekli düzenlemeler yapılmalıdır. (Arslan ve Burucu 2017; Akın 2006).
Parkinson hastalığı progresif bir hastalık olduğundan hastalık ilerledikçe verbal uyarılara yanıt gecikmeye başlar. Parkinson hastalarında; konuşma ve yutma süreçlerini aksatacak şekilde çene, dudaklar, dil, boğaz ve gırtlak gibi gırtlak altı ve üstü kasları ve sinirleri etkilenebileceğinden, hastalarda yürüme gibi otomatikleşmiş kabul edilen hareketlerde görülen tutukluk ve yavaşlık, diğer bir otomatik eylem dizini olan konuşma ve yutkunmaya da yansır. Çene ve dilde istemsiz hareketlilik gözlenebilir. Konuşma ve yutma sorunları birlikte ortaya çıkabileceği gibi, ayrı olarakta hastayı etkileyebilir. (Maviş ve Özbabalık 2006). Sözel iletişimi rahatlatmak için; hastaların yavaş konuşmaları ve konuşma aralarında nefes almaları sağlanmalı, cümleleri toparlaması için acele edilmemeli, hastaya zaman tanınmalı ve sabırlı davranılmalıdır. (Akın 2006). Yine hastanın iletişimini zorlaştıracak gürültü gibi çevresel etmenler azaltılmalı gerekirse iletişimin iyileştirilmesi için konuşma/dil terapisti ile işbirliği sağlanmalıdır. Nefes egzersizleri azalan ses volümünü artırabilir. Ayrıca, dil, dudak ve çene egzersizleri ile tonlama ve konuşma oranını artırıcı egzersizler de önerilir. (Maviş ve Özbabalık 2006).
Fiziksel hareketlerin azalması ile hastalar zamanla öz bakım yeteneklerini kaybederler ve yavaş hareket ettiklerinden günlük yaşam aktivitelerini gerçekleştirmeleri uzun sürer. Bu nedenle hastalara yeterli süre tanınmalı, gerekli çevre düzenlemeleri yapılmalıdır. Hastalar tuvalete hızlı ulaşamaz ve inkontinans sorunu yaşayabilirler, bunun önlenmesi amacıyla komod, sürgü, ördek gibi yardımcı araçlar hastanın yanında bulundurulmalıdır. Yine aşırı terleme, ciltte yağlanma gibi sorunlar için hastanın sık giysi değişimi ve banyosuna yardımcı olunmalıdır, ince motor aktiviteleri yapmak zorlaştığı için düğmeli kıyafetler yerine fermuarlı giysiler tercih edilmeli, hemşire bu konularda hastayı ve ailesini bilgilendirmelidir.
Uyku problemlerini önlemek amacıyla hemşire hasta ve ailesine gerekli önerileri sunmalıdır. Bunlar; yatak odasının havalandırılması, gece ışığının yumuşatılması, gevşeme egzersizlerinin hastaya öğretilmesi ve uygulanması, kafeinli içeceklerden kaçınılması, gece sık idrara çıkan hastalar için özellikle akşam saatlerinde sınırlı içecek verilmesi, uykudan önce ılık banyo yapılması, biyolojik saati düzenlemek için her gece aynı saatte yatılıp sabah aynı saatte kalkılması,
gündüz fazla uyumanın engellenmesi gibi maddeler olarak sayılabilir. (Parlar 2007;
Akın 2006). Hastanın yanı sıra bakım vericilerin de yeterli uyuması sağlanmalıdır. Tüm bu konularda verilecek eğitim hastaların hastalığa uyumunu arttırarak
yaşam kalitesini olumlu yönde etkileyecektir. İlaçlardan egzersize, hasta güvenliğinden öz bakıma ve beslenmeye kadar hem hasta hem de ailesi eğitilmeli, hemşire bu eğitimlerin sürekliliğini sağlamalı ve anlaşılıp anlaşılmadığı konusunda geri bildirim almalıdır.
2.1.7. Parkinson Hastalığında Uyku Bozuklukları
Literatüre bakıldığında uykunun birçok tanımı olmakla birlikte genel olarak uyku; kişinin çevreyle iletişiminin kesildiği, farklı şiddetlerdeki içsel ve dışsal uyaranlarla geri döndürülebilen bilinçsizlik dönemini kapsayan, periyodik olarak gerçekleşen ve insanın sağlığını devam ettirmesi için gerekli temel fizyolojik süreç ve ihtiyaçlardan biridir. (Sönmez ve diğ. 2010; Akdemir ve Birol 2003). Özellikle kaliteli bir uyku, anabolik fonksiyonlar (büyüme hormonu salınımı gibi), metabolik fonksiyonlar (ısı regülasyonu, toksin atılımı gibi) ve immünolojik fonksiyonlar gibi büyük öneme sahip birçok fonksiyonu düzeltebilir. (Berry 2012). Ayrıca uyku, temel fizyolojik insan gereksinimlerinden olmakla birlikte; verimlilik, hafıza, konsantrasyon, öğrenme, emosyonel durum gibi bilişsel işlevleri de etkileyerek hem fiziksel hem de psikolojik iyilik haline katkı sağlamaktadır. (Ertuğrul ve Rezaki 2004).
Uyku yapısı homojen dağılmamıştır; normal uyku hızlı göz hareketlerinin olduğu evre (rapid eye movement, REM) ve hızlı göz hareketlerinin olmadığı-yavaş göz hareketi (non-rapid eye movement, NREM) evreleri olmak üzere iki evreden oluşur. NREM fonksiyon bölgesi medulla ve bazal ön beyin bölgesinde, REM fonksiyon bölgesi ise pons ve bazal ön beyin bölgesinde lokalize bulunmaktadır. Bu REM ve NREM evreleri gece boyunca dönüşümlü olarak devam eder ve ikisi arasında resiprokal bir ilişki vardır, birisinin etkisi azalırken diğeri güçlenir. NREM-REM uyku döngüsü her 90 dakikada bir olur ve gece boyunca 4-6 defa gerçekleşir. Süre olarak bakıldığında uykunun ilk yarısında NREM, ikinci yarısında da REM evresinin ağırlık kazandığı görülmektedir. Bu uyku evreleri; elektroensefalografi
(EEG), göz hareketleri ve kas tonusü değişiklikleri incelenerek belirlenmiştir. (Bora ve Bican 2007).
Bu evreleri inceleyecek olduğumuzda REM; kolinerjik hakimiyetin ve hızlı göz hareketlerinin olduğu, vücudun gevşediği, rüyaların görüldüğü, düzensiz nefes alınan, kalbin daha hızlı attığı ve kişinin uyandırılmasının kolay olduğu evredir. Tüm uykunun %20-25’ini oluşturur. (Pace-Schott ve Hobson 2002). REM uykusu ilk olarak NREM uykusundan 60-90 dakika sonra gözlenir. REM uykusu sırasında gerçekleşen sinirsel aktivite uyanıklıktakine benzer ve EEG’de sinirsel aktivitedeki desenkronizasyonu gösteren düşük dalga boylu, hızlı aktivite mevcuttur. (Pace-Schott ve Hobson 2002). REM uykusunun NREM uykusuna oranı her döngü içinde farklılık gösterir.
NREM ise; serotonerjik hakimiyetin olduğu, üç evreden oluşan ve birinci evreden üçüncü evreye gidildikçe uykunun derinleştiği, üçüncü evrede kişinin uyandırılmasının oldukça zor olduğu, hızlı göz hareketlerinin olmadığı evredir. Kişi uykuya daldığında ilk olarak NREM evresinin ilk üç fazı gerçekleşir, daha sonra REM uykusu başlar. Yani kişi uykuya NREM1 ile başlar. Uykunun başlangıcından ilk REM evresinin bitmesine kadar olan süre bir uyku siklusu olarak tanımlanır ve bu siklus genellikle 90-120 dakika arasında sürmektedir. Normal ve sağlıklı bir kişinin gece uykusunda bu döngü 3-6 kez tekrarlar. (Bora ve Bican 2007).
Uyku boyunca NREM1 %2-5 oranında yer kaplar ve genellikle uyanıklıktan diğer uyku evrelerine ve arousaldan (uyanma veya uyku evresinin hafiflemesi) uykuya geçiş sürecinde sıklıkla görülen evredir. NREM2 %45-55 oranında yer kaplar ve NREM1’den 10-12 dakika sonra başlar. NREM3 % 15-20 oranında yer kaplar, EEG’de delta dalgaları izlendiğinden bu evreye yavaş dalga uykusu ve derin uyku da denir. NREM2 ve NREM3 evrelerinde göz hareketleri yoktur ve kas tonusu azalmıştır. Bu üç evre ile birlikte NREM toplamda %75-80; REM ise %20-25 oranında yer kaplar. Tüm bu evreler dahilinde gece içerisindeki uyanıklık süresi, toplam uykunun %5’inden azdır. Kişi; kısa süre uyuduğunda dahi bu döngünün bittiği anlarda uyandırılırsa, dinlenmiş bir şekilde kalktığını ifade eder. (Berry 2012; Grigg-Damberger 2012).
Gece uykusunun süresi ve kalitesi başta bireyin yaşı olmak üzere cinsiyet, genetik faktörler, çevresel faktörler, yaşam tarzı, alkol ve sigara gibi alışkanlıklar,
bireyin hastalıkları, kullanılan ilaçlar gibi birçok faktöre bağlıdır. Yetişkin bir bireyde 7-9 saat uyku yeterli olmakla birlikte uyku süresinin 4 saatten az ve 9 saatten fazla olması anormal olarak değerlendirilmektedir. (Aysan ve diğ. 2014; Karadağ 2007).
Uyku bozuklukları çok geniş kapsamlı bir konu olmakla birlikte genel olarak ele alındığında nüfusu en yaygın etkileyen ve en sık karşılaşılanı insomnilerdir. (Morin ve Benca 2008). İnsomni; bir aydan daha uzun süre haftada 3-4 gün dinlendirmeyen uykuya ek olarak, uykuya dalma, uykuyu sürdürme ve sonlandırmaya ilişkin sorunlarla karakterize, yorgunluk, konsantrasyon ve hafızada bozulma, gündüz uykululuğu, baş ağrısı gibi belirtiler ve gündüz işlevlerinde bozulmaya neden olan bir bozukluktur. (Aslan ve diğ. 2006). Kişilerin yeterli süre ve zaman diliminde uyuyamadığı için dinlenememesi ve yeni bir güne hazır olamaması olarakta tanımlanabilir. İnsomniyi psikolojik ve organik bir faktör tetikleyebilir, faktör ortadan kalksa bile bu bozukluk kronikleşebilir. İnsomni yaygın görülmesiyle birlikte insan hayatında kazalara, verimsizliğe ve çeşitli hastalıklara yakalanma riskinin artmasına ve prognozun kötüleşmesine yol açabilmektedir, birçok hastalıkta insomni, hastalığı haber verir. (Pıçak ve diğ. 2010; Drake ve diğ. 2003; Roth ve Roehrs 2003).
Uykusuzluğun aksine diğer bir uyku bozukluğu olan hipersomnolans; uygun olmayan yerlerde ve şartlarda ortaya çıkan aşırı uyku isteği (narkolepsi) ve duygusal uyaranlar ile tetiklenen ani tonus kaybıyla (katalepsi) karakterize bir uyku bozukluğudur. Narkolepside görülen gündüz uyku atakları birkaç dakikadan 30 dakikaya kadar uzayabilmektedir, genellikle bir saatten kısadır. Nadir görülmekle birlikte görülme oranı erkeklerde daha fazladır. Dış uyaranlarla kolayca sonlandırılabilir. Hasta bu uyku ataklarından sonra kendini dinlenmiş hisseder. Kataplektik düşmelerde bilinç ve bellek korunur, ataklar birkaç kas grubunu içerebilir ve saniyeler veya birkaç dakika ile sınırlıdır. Narkolepside genetik yatkınlık bulunmakla birlikte, hastaya ait özellikler veya çevresel faktörler de sorumlu olabilir. (Bittencourt ve diğ. 2005; Guilleminault 2000).
Obstrüktif uyku apne sendromu, belirgin morbidite ve mortaliteye neden olan, genellikle çeşitli bozukluklarla birlikte ortaya çıkan, yüksek sesle horlama, uykudan uyandırabilen uyku apneleri, gündüz aşırı uyuklama, arteriyel oksijen
desaturasyonu gibi belirtilerle karakterize bir uyku bozukluğudur. Görülmesinde yaş, cinsiyet, obezite, kraniofasiyal anomaliler gibi predispozan faktörler mevcuttur. Temelde erişkin hastalığı olarak bilinse de çocukluk döneminde de görülebilir ve ciddi morbiditeye neden olabilir. Toplumda prevelansı çok yüksektir ve görülme oranı kadınlarda %1-2, erkeklerde ise %3-4 civarındadır. Kesin tanısı polisomnografi ile konur, uyku laboratuvarlarına polisomnografi kaydı amacıyla en sık gönderilen uyku bozukluğudur. (Ryan ve Bradley 2005). Eğer tedavi yapılmazsa hipertansiyon, inme, konjestif kalp yetmezliği, pulmoner hipertansiyon, aritmi ve ateroskleroz gibi farklı sistemik ve damarsal hastalıklar gelişir, ani ölüm görülebilir. Ayrıca bireyin gündüz aşırı uykululuğu nedeniyle trafik ve iş kazaları gibi ağır sosyo-ekonomik sonuçlar gelişebilir. (Arter ve diğ. 2004).
Huzursuz bacak sendromu, uykuda en sık rastlanan hareket bozukluğu olup, ekstremitelerde özellikle bacaklardaki rahatsız edici, karşı konulamayan hareket ettirme isteği olarak tanımlanır. Toplumda görülme sıklığı %1-15 civarında olup, kadınlarda erkeklere göre daha sık görülmektedir. (Hadjigeorgiou ve diğ. 2007; Högl ve diğ. 2005; Ohayon ve Roth 2002). HBS’de ağrı temel semptomdur, bazı hastaların bu huzursuzluğu ağrı şeklinde tanımlamasına karşın, bazıları ise bacaklarda karıncalanma, batma, gıdıklanma ya da rahatsız edici herhangi bir his şeklinde tanımlayabilir. Belirtiler genellikle bacaklarda, nadiren de kollarda görülür. Genellikle geceleri uykuya dalmadan hemen önce, dinlenme esnasında ortaya çıkar ve hareketle düzelmektedir, tanı koymada bu kriter önemlidir. Tanı için Uluslararası Huzursuz Bacaklar Çalışma Grubu tarafından standardize edilen kriterler önerilmektedir. Bu kriterler parestezi ve dizestezi birlikteliğiyle bacakları hareket ettirme isteği, motor huzursuzluk, istirahat halinde semptomların kötüleşmesi ve hareket ettirmeyle kısmi rahatlama ve semptomların akşam saatlerinde şiddetlenmesi şeklinde belirlenmiştir. (Allen ve diğ. 2003). Tedavide dopamin agonistleri, gabapentin, benzodiazepin gibi ajanlar kullanılır.
Parasomniler; uyku sırasında ortaya çıkan ve motor davranışların eşlik ettiği, kısmi uyanıklık ya da uykuya dalma sırasında görülen anormal hareket ve davranışlardır. NREM evresinde, REM evresinde ya da her iki evrede de görülebildiğinden; uyku-uyanıklık döneminde ortaya çıkan parasomniler, REM uykusu parasomnileri ve NREM uykusu parasomnileri şeklinde incelenebilir. (Pıçak
ve diğ. 2010). Uyku-uyanıklık döneminde ortaya çıkan parasomniler, uyanıklıktan uykuya ya da bir uyku döneminden diğerine geçiş sırasında ortaya çıkan parasomnilerdir. Başını sallama veya yatakta sürekli dönme şeklindeki ritmik hareketler, bireyin yaralanmasına neden olabilir. Olguların bazıları kendinden düzelebilir ancak ısrar eden tablolarda tedavi gerekmektedir. Uyku-uyanıklık döneminde ortaya çıkan parasomnilerin tedavisinde genellikle ritmik hareket bozuklukları için benzodiyazepinler ve trisiklik antidepresanlar (Lee-Chiong 2005), uykudaki sıçramalar için düşük doz klonazepam önerilir. (Szucs ve Janszky 2005). REM uykusu parasomnileri; REM uykusu davranış bozukluğu, tekrarlayan izole uyku paralizisi ve kâbus bozukluğu şeklinde gruplanır. Klinik olarak tipik bulgular, seslenme, konuşma, gülme, basit ya da karışık bazı hareketleri yapma şeklindeki davranışlardır. Yumruk veya tekme atma, sıçrama, konuşma, bağırma en sık görülen hareketlerdir. (Pıçak ve diğ. 2010; Fantini ve diğ. 2005). NREM uykusu parasomnilerine bakıldığında ise, konfüzyonel uyanmalar, uykuda yürüme ve uyku terörü görülür. NREM evresindeki bu üç bozukluğun özelliği, genellikle ilk siklusta ve derin uyku sırasında, yani NREM III fazında ortaya çıkmasıdır. Konfüzyonel uyanmalarda, kişi yattığı yerde ya da yatakta doğrularak donuk veya şaşkın bakışlarla etrafı izler, sinirli hareketler yapabilir, anlamsız cümleler kurabilir. Mental aktivite yavaşladığından garip davranışlar izlenebilir. (Atay 2005). Uykuda yürüme, derin uykuda ortaya çıkan ve yürümeyle sonuçlanan karışık motor davranış dizileridir. Kişi ile ilişki kurulamaz, bakışları anlamsızdır. (Özgen ve diğ. 2001). Uyku terörü ise, kişinin derin uyku sırasında aniden doğrulup, genellikle çığlık ve korku ile otonomik ve davranışsal belirtilerle yatağında oturması şeklinde görülür. Kişide dehşet ifadesi vardır, taşikardi, terleme, midriyazis, kas tonusunda artma gibi belirti ve bulgular gözlenir. Bu durum genellikle yaklaşık 15 dakika içerisinde kendiliğinden düzelir ve kişi sabah olayı hatırlamaz. (Özgen ve diğ. 2001).
Tüm hastalıklarda olduğu gibi uyku hastalıklarında da sınıflama çok önemlidir. Uyku bozukluklarıyla ilgili ilk sınıflama 1979 yılında “American Sleep Disorders Association” tarafından “Uyku ve Arousal Bozuklukların Tanısal Sınıflaması” başlığı adı altında yapılarak günümüze kadar ciddi revizyonlara uğramış ve en son 2014 yılında “International Classification of Sleep Disorders- ICSD 3” başlığıyla yeniden düzenlenerek yayınlanmıştır. (Sateia 2014).