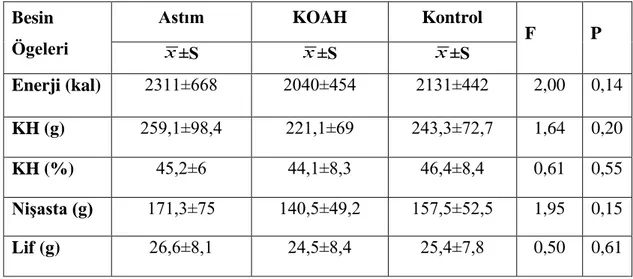
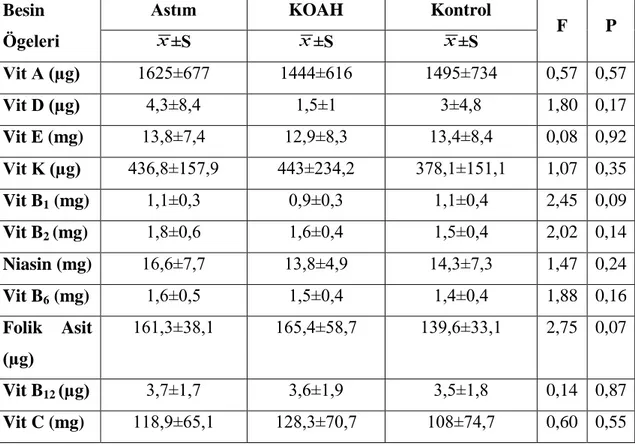
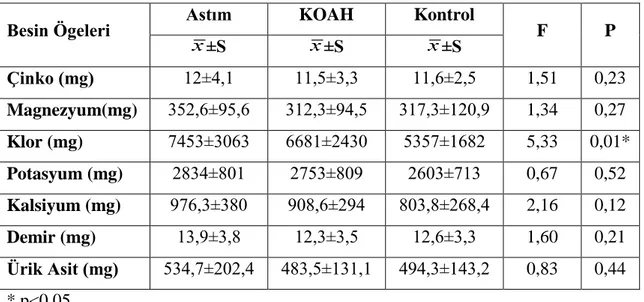
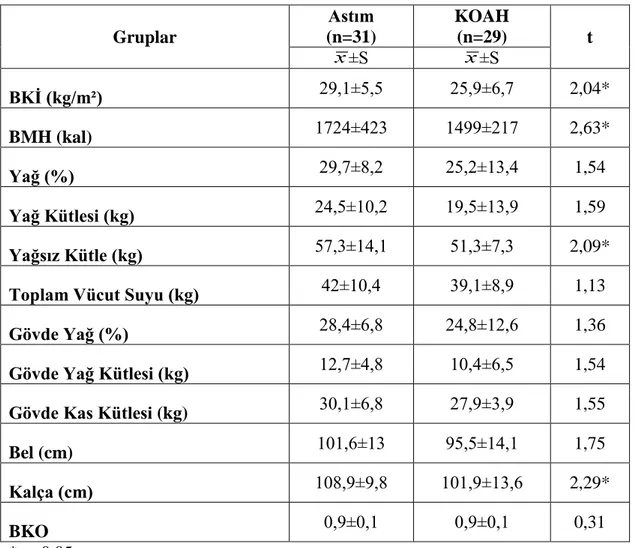
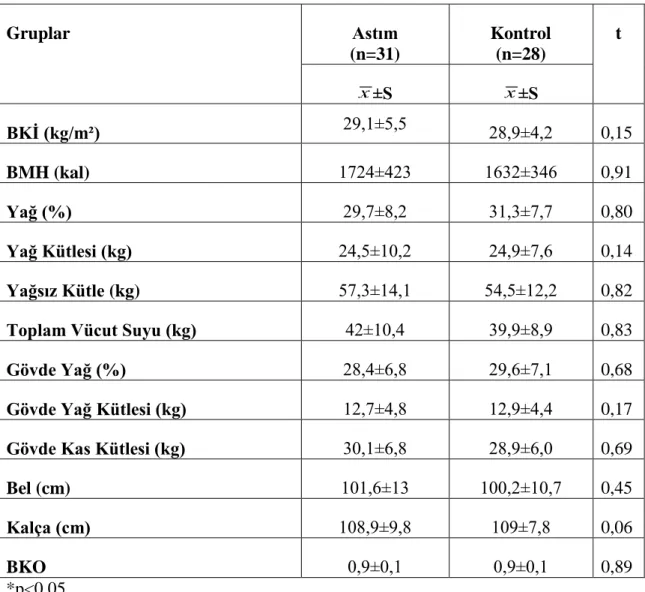
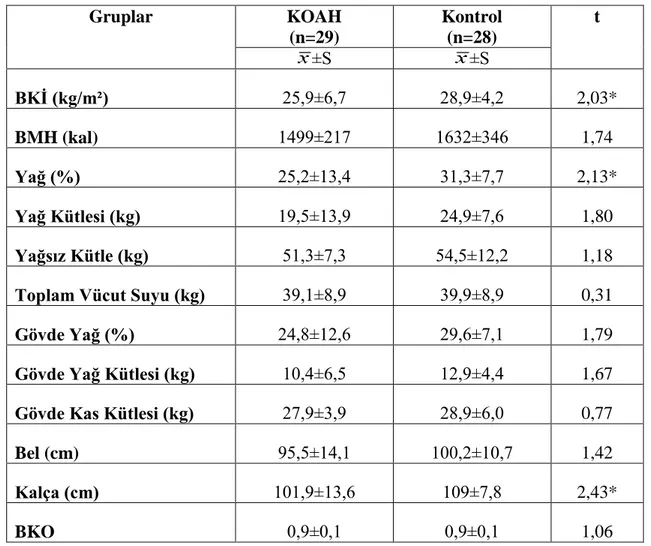
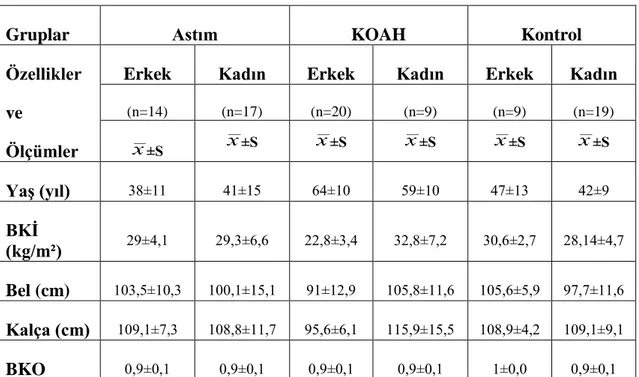
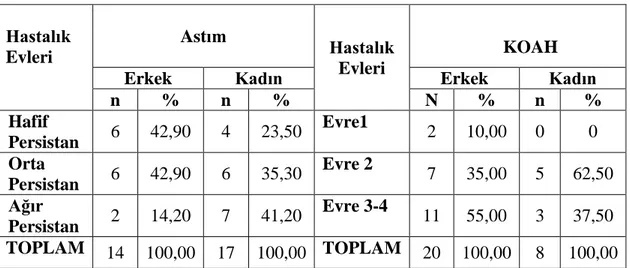
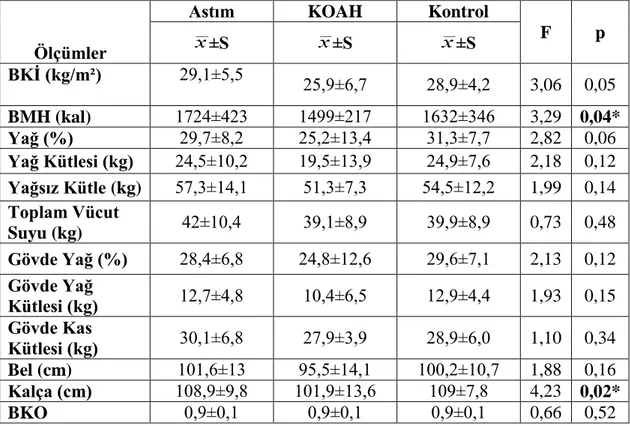
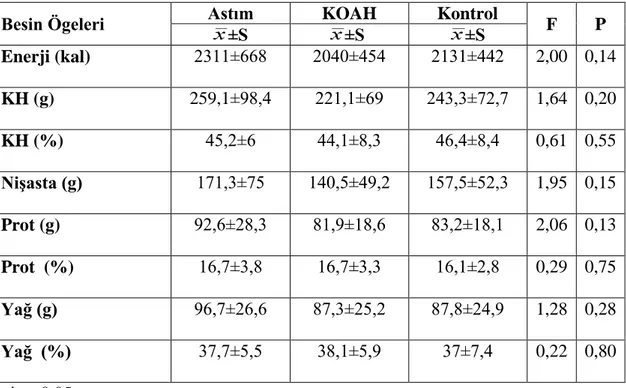
Astım ve KOAH hastalarının besin tüketimi, antropometrik ölçümleri ve vücut bileşimlerinin karşılaştırılması
Tam metin
Şekil
Benzer Belgeler
Extraction conditions: urine sample volume 4 mL; aqueous sample volume 5 mL; analytes extracted into varying volumes of 1-UN (extraction solvent) in 1.0 mL ACN; no salt addition;
It turns out that for a general domain G in the complex plane there is always a SOT continuous up to the boundary of harmonic mapping on G for a given SOT continuous function on
Yeterli ve dengeli beslenme ile birlikte düzenli fiziksel aktivite yapmaya özen gösterilmelidir... YETERLİ VE DENGELİ BESLENMEYE ÖZEN
Lhermitte-Duclos disease is a rare disorder of unknown pathogenesis, characterized by typical magnetic resonance imaging findings.. Lhermitte-Duclos disease can be associated
Nakase ve arkadafllar›, 12 Mississipi Afazi Tarama Testi geçerlik, güvenirlik ve standardizasyon ön çal›flmas›nda, sa¤l›kl› bireylerden elde edilen toplam test
4 Afyon Kocatepe Üniversitesi Tıp Fakültesi Göz Hastalıkları Anabilim Dalı polikliniğine göz kapağında kitle nedeniyle başvuran ve ameliyat edilen
Çalışmamıza Ocak 2012- Ocak 2015 yılları arasında Bursa Yüksek İhtisas Eğitim Araştırma Hastanesinde göz kapağın dan veya konjoktivadan kitle eksizyonu yapılan
T¨ um fonksiyonların sadece pozitif de˘ gerler aldı˘ gı