T. C.
DOKUZ EYLÜL ÜNİVERSİTESİ TIP FAKÜLTESİ
RADYODİAGNOSTİK ANABİLİM DALI
MEME RADİOTERMOMETRİ (RTM) İNCELEMESİNİN MEME
LEZYONLARININ AYIRICI TANISINDAKİ YERİ, ETKİNLİĞİ VE
GÜVENİLİRLİĞİ
UZMANLIK TEZİ DR. ŞAHNAZ CAFEROVA
TEZ DANIŞMANI PROF. DR. PINAR BALCI
T. C.
DOKUZ EYLÜL ÜNİVERSİTESİ TIP FAKÜLTESİ
RADYODİAGNOSTİK ANABİLİM DALI
MEME RADİOTERMOMETRİ (RTM) İNCELEMESİNİN MEME
LEZYONLARININ AYIRICI TANISINDAKİ YERİ, ETKİNLİĞİ VE
GÜVENİLİRLİĞİ
UZMANLIK TEZİ DR. ŞAHNAZ CAFEROVA
TEZ DANIŞMANI PROF. DR. PINAR BALCI
GĠRĠġ VE AMAÇ
Meme kanseri, kadınlarda akciğer kanseri ile birlikte en yaygın kanser türü olarak mortalite ve morbiditedeki yerini ve önemini sürdürmektedir. Amerikan Kanser Derneği‟ne göre, ABD‟de kadınlar arasında meme kanseri en sık tanı alan kanser olup kadınlarda kansere bağlı ölümlerde ikinci sırada yer almaktadır (1).
Ülkemizde kesin istatistiksel veriler olmamakla birlikte benzer sıklık oranında izlendiği bildirilmektedir. Mamografi meme lezyonlarının taranması ve saptanmasında %90 sensitivite ile halen temel yöntem olma özelliğini korumaktadır. Bununla birlikte bazı olgularda klinik muayenede palpe edilen lezyonlar, mamografik olarak normal meme dokusunun süperpozisyonu nedeni ile gizli kalabilir. Ayrıca mamografi ile saptanan lezyonların %75‟inden fazlasında patolojik tanı benign gelmektedir. En önemli problem radyoterapi ya da cerrahi geçirmiş dens meme, implantasyon komşuluğundaki meme dokusu ve genç popülasyonda dens meme durumlarında mamografinin lezyon saptamada duyarlılığının azalmasıdır. Böyle durumlarda ilk başvurulan yöntem ultrasonografi ile memenin incelenmesidir. Lezyon saptamada, özellikle kistik ve solid ayırımı yapmada oldukça başarılı olan bu yöntemin en önemli kısıtlılığı mikrokalsifikasyonları ve duktal karsinoma in-situ olgularını saptayamamasıdır (2).
Termal görüntüleme sistemi Meme Radiotermometri İncelemesi (RTM) memenin yüzeyel (İnfrared Termometri) ve iç doku sıcaklıksını (Mikrodalga Termometri) ölçerek ve analiz ederek meme kanseri tanısını koymaya yardımcı olan hassas bir yöntemdir. RTM cihazı meme dokusunun yaydığı elektromanyetik dalgaları ölçerek hastalıklı bölgeyi saptamaktadır. Mikrodalga Termometri yöntemi son yıllarda geliştirilen yeni bir teknolojidir. Bu yöntem ile kanser hücresinin termal aktivitesi sayesinde meme dokusu içinde yapısal değişiklik oluşmadan önce kanser teşhisi konulabilir. Fibrokistik hücre değişiklikleri ile kanser hücre değişikliği arasında ayırıcı tanı yapmaya olanak sağlamaktadır. İnceleme radyasyon içermez, memenin kolla birleştiği doku da dahil olmak üzere tüm alanlarını görüntüleyebilmektedir (3, 4).
Meme kanserini kesin önleyen bir yöntem henüz yoktur. Günümüzde hedeflenen erken tanıdır. Erken tanı sayesinde, meme kanserinin getirdiği sorunlar büyük oranda çözülebilmekte, bu sayede hastalığın toplumda yaptığı hasar en aza indirilebilmekte, yaşam süresi ve kalitesi önemli ölçüde arttırılabilmektedir.
Bizim bu çalışmadaki amacımız; meme kitlelerinin karakterizasyonunda, kitlelerin malign-benign ayırımında, erken evre meme kanser teşhisinde RTM‟nin tanıya katkılarını araştırmaktır.
GENEL BĠLGĠLER
1. MEME (GLANDULA MAMMAE) ANATOMĠSĠ
Her iki cinste de bulunan memeler, derinin süt salgılama yeteneği olan aksesuar bezleridir. Orjinini epidermisten alır. Erkekte ve ergenlik öncesi kız çocuğunda benzerlik gösterir (5). Erkekte tüm hayat boyunca gelişmeyerek rudimenter durumlarını korur. Kadınlarda ise ergenlik dönemine kadar çok yavaş olarak büyüyen memelerin büyümesi, ovaryumun salgı yapmaya başlamasıyla hızlanır. Ancak gebelik sırasında salgılanan hormonların etkisi ile tam olarak gelişir ve süt salgılayacak duruma gelir.
Memeler, göğüs duvarının ön tarafında bir çift bez olup, yüzeyel fasyanın iki yaprağı arasında bulunur. Bulundukları yer ve şekil bakımından kişi ve ırklar arasında farklar görülebildiği gibi, aynı şahısta dahi hayatın çeşitli dönemlerinde şekli ve büyüklüğü değişiklik gösterir. Laktasyon dönemi hariç memenin önemli bölümünü yağ dokusu oluşturur (6). Normal pozisyonda meme 2. ile 6. kostalar arasında yer alır. Dış kenarı hemen hemen linea axillaris mediana‟ya, iç kenarı sternumun kenarına kadar gelir. Koni şeklinde olduğunu kabul edersek, tabanının çapı 10-12cm, yüksekliği ise 3-5cm kadardır. Normalde ağırlığı 150- 200 gram kadardır. Ancak laktasyon döneminde büyüyerek 400- 500 gram kadar olur. Sol meme genellikle sağ memeye göre biraz daha büyüktür. Tabanı hafif konkav olup m. pektoralis major ve kısmen m. obliquus abdominis externus ve m. serratus anterior‟un üzerine oturur. Kasların arasında fasya profundus bulunur.
Bu fasyaya gevşek bağ dokusu ile bağlı olup yerinden kolaylıkla hareket ettirilebilir. İki meme arasındaki oluğa sinus mammarium denir ve memenin büyüklüğüne göre geniş veya dar olabilir. Memeler ağırlıkları ile bir miktar aşağı sarkacağından, göğüs duvarı ile arasında açıklığı yukarı bakan yarımay şeklinde oluk bulunur. Memenin büyük kitlesine “korpus mammae” denir. Yüzeyinin orta noktasının biraz aşağısındaki silindirik veya konik çıkıntı “papilla mammaria” (meme başı) adını alır. Normalde interkostal aralıkta bulunan meme başının büyüklüğü de kişiler arasında farklı olabildiği gibi aynı kişinin farklı dönemlerinde (gebelik, laktasyon gibi) farklı olabilir. Meme başının etrafındaki koyu sahaya “areola mammae” denir. Meme başı ve areola mammae‟nin derisinde pigment fazla olduğu için diğer bölgelere oranla daha koyu renklidir. Gebelikte daha da koyulaşan areola mammae ve papilla mammae hiçbir zaman eski durumuna dönmez. Areola mammae‟da gll. areolaris (Montgomery bezleri) denilen yağ bezleri bulunur. Bu bezler gebelik ve laktasyon döneminde büyürler ve deride küçük kabartılar oluştururlar (Montgomery tüberkülü). Bu bezler yağ salgılayarak bu bölgeyi korur ve bebeğin memeyi daha iyi kavrayarak hava emmesini önler. Papilla mammaria ve areola mammae derisinin altında yağ dokusu bulunmaz. Burada sirküler ve ışın tarzında düz kas lifleri bulunur (6).
Meme bezi dokusu (gl. mammaria), yağ dokusu ve bağ dokusu olmak üzere üç bölümden oluşur. Bez dokusu 15-20 ayrı lobdan (lobi glandulae mammaria) meydana gelir. Bu loblar da daha küçük lobuluslardan oluşmuştur. Her bir bezin kanalı meme başına doğru uzanır ve buradaki deliklere açılır. Memenin tümünü bezler oluşturmaz. Meme bezlerinin arasını ve etrafını bol miktarda yağ dokusu sarar. Bu nedenle laktasyon dönemi hariç memenin büyük bölümünü yağ dokusu oluşturur (5).
Meme bezi yüzeyel fasya ile sarılmıştır. Bu yapı meme lobları arasına bölmeler gönderir. Bu bölmeler özellikle memenin üst yarısında yüzeyel fasyanın derin yaprağını meme derisinin dermis tabakasına bağlayan bantlar şeklindedir. Bu bantlara ligamenta suspensoria mammaria (Cooper ligamentleri) denir. Bu bağlar sayesinde meme dik pozisyonda durur. Gebelik ve laktasyon döneminde bu bağlar da uzarlar. Bu bağların tutunduğu yüzeyel fasyanın derin yaprağı ile
derin fasia arasında fasyal bir aralık bulunur. Bu nedenle meme serbestçe hareket edebilir (6).
Memede bulunan 15-20 adet lobun kanallarına ductus lactiferi denilir ve meme başına doğru uzanır. Areola mammae yakınında 5-8 mm genişliğinde ve 10-20 mm uzunluğunda sinus lactiferi denilen genişlemeler oluşturur. Bu genişlemeler süt salgısı için bir rezervuar görevi yapar (2).
Meme bezinin arterleri a. thoracica internanın ve aa. intercostales posteriores‟in perforan dalları (rr. mammarii laterales)‟dır. A. axillaris de a. thoracica interna ve a. thoraco-acromialis dallarıyla bezi besler. Venler arterlere eşlik eder (6).
Meme kanserinin sık görülmesi ve kanser hücrelerinin lenfatiklerle yayılması nedeni ile meme bezinin lenfatik drenajı, klinik açıdan çok önemlidir. Lenfatik drenajı pratik olarak dört kadrana ayrılmıştır. Dış kadranlar nodi lymphatici pectoralise‟e dökülür. Bu lenf nodları m. pectoralis major‟un alt kenarının hemen arkasında bulunur. İç kadranlar göğüs kafesi içinde a. thoracica interna boyunca uzanan nodi lymphatici parasternalise dökülmek için, interkostal aralıktan geçen lenf damarlarına dökülür. Birkaç lenf damarı aa. intercostales posteriores‟i izleyerek nodi lymphatici intercostales posteriores‟e dökülür. Bazı lenf damarlarının karşı memenin ve karın ön duvarının lenf damarları ile bağlantısı vardır (6).
2. MEME EMBRĠYOLOJĠSĠ
Embriyonel hayatın 6. haftasında gövdenin anterolateralindeki ektodermde bant şeklinde kalınlaşma görülür. Bu kalınlaşma koltuk altından inguinal bölgeye dek uzanır ve meme kristası adını alır (crista mammaria). Daha sonra kalınlaşan ektodermden derinde mezoderme çöküntüler oluşarak meme taslağı gelişir. Yedinci haftadan sonra meme kristasının sadece bu çöküntülerin olduğu yerlerinde meme gelişir. Varyasyonel olarak süt kristası boyunca rudimenter bezler gelişebilir. Fetal hayatın geri kalan döneminde epitel hücreleri tela subcutaneada yavaş yavaş çoğalarak belirgin hale gelir (5, 7, 8).
3. MEME ANOMALĠLERĠ
3. 1. Memenin Endokrin Kökenli GeliĢim Anomalileri
3. 1. 1. Neonatal Hiperplazi: Plasenta yoluyla geçen östrojen nedeni ile yeni doğan kız ve erkek çocuklarında meme bezlerinin büyümesidir (8).
3. 1. 2. Erken Pubertal GeliĢme: Kız çocuklarında 8 yaşından önce normal puberte belirtileri görülmeden memenin büyümesidir. Nedeni tam olarak bilinmemektedir (8).
3. 1. 3. Puberte Dönemi Hipertrofisi (Makromastia): Puberte sırasında memelerin büyüyerek aşırı iriliğe ulaşmasıdır. Progesterondaki azalmaya karşın östrojen aktivitesinin devamı etmesi sonucu meme bezlerinin hipertrofisi olabileceği ileri sürülmüştür (8).
3. 1. 4. Jinekomasti: Puberte dönemindeki erkek çocukların % 70‟inde görülür. Erişkinde görülen jinekomasti nedenleri testis tümörleri, testis atrofileri, Klinefelter sendromu, sürrenal ve hipofiz tümörleri ve siroz olabilir. Ayrıca reserpin, metil dopa, simetidin gibi ilaçların uzun süreli kullanımı da jinekomastiye yol açabilir (8).
3. 1. 5. Gebelikte Meme Hipertrofisi (Gigantomastia): Nadir bir patoloji olup hızlı büyüme sonucu derinin beslenmesi bozularak deride ülser, nekroz, kanama görülebilir (7, 9,10).
3. 2. Memenin Doğumsal Anomalileri
3. 2. 1. Amastia: Memenin doğumsal yokluğudur. Nadir bir patoloji olup sıklıkla tek taraflıdır. Altı haftalık embriyoda süt çizgisinin gelişmemesi sonucu oluşur. Amastia ile birlikte pektoral kas, aynı taraf 3-4.kosta,m.obliquus externus yokluğu ve sindaktili olması halinde Poland sendromu olarak adlandırılmaktadır(8).
3. 2. 2. Amazi (Mikromastia): Memenin gelişmesini tamamlayamayarak küçük kalmasıdır. Meme başı ve areola gelişimi normaldir (8).
3. 2. 3. Ateli: Meme başının yokluğudur. Aksesuar memelerde genellikle meme başı bulunmaz (8).
3. 2. 4. Polimastia: Populasyonda % 1‟den fazla izlenir. Kadınlarda en sık koltuk altında görülür. Emriyonik süt çizgileri üzerinde koltuk altı ile kasıklar arasında normal memeler dışında memenin glandüler yapısı, areola ve meme başı gibi yapılardan biri veya bunların kombinasyonundan oluşan yapıların varlığıdır (8).
3. 2. 5. Politeli: Birden fazla meme başının bulunmasıdır. Doğumdan itibaren vardır. Nevüs ile karışabilir (7-10).
4. MEME LEZYONLARI
4. 1. Benign Meme Lezyonları: Tüm meme lezyonlarının % 90‟ını oluşturur.
4. 1. 1. Fibrokistik DeğiĢiklikler: En sık görülen lezyonlardır. Genellikle puberteden sonra gelişen parankimal değişikliktir. Fibröz bağ dokusunda aşırı proliferasyon, duktus epitelinde ve lobullerde hiperplazi gibi değişiklikler görülebilir.
Kistlerin ön planda olduğu durumlarda kistler mammografik olarak düzgün, ovoid –yuvarlak şekilli ve keskin konturludur. Multiloküle kistler ise lobule konturludur. Kist duvarında kalsifikasyonlar izlenebilir. Ultrasonografide (US) kistler düzgün konturlu, anekoik görünümdedir. Kompresyonla şekil değişikliği gösterebilir. İç yapısında ekojenitelerin izlenmesi kistin komplike olduğunu düşündürmektedir. Fibröz değişikliklerin ön planda olduğu formda ise meme homojen ve yoğun görülür (11).
4. 1. 2. Fibroadenom: İkinci sıklıkta görülen meme lezyonlarıdır. Puberteden sonra 25-30 yaş öncesi ortaya çıkan, östrojene duyarlı, yavaş büyüyen benign
lezyonlardır. % 10-20‟sinde lezyonlar multipl ve bilateral olabilir. Gebelik ve laktasyonda boyutları büyüyüp menopozdan sonra küçülür. Bağ dokusundan duktus lümenine doğru proliferasyon gösteren intrakanaliküler tip ve stromal doku proliferasyonunun duktus dışında kaldığı perikanaliküler tip olmak üzere histolojik olarak iki alt tipi vardır (12).
Mamografide fibradenomlar düzgün konturludur. Küçük olduklarında yuvarlak olup mamografik olarak kistlerden ayrılamazlar. Daha büyük boyuttaki lezyonlar oval veya lobule konturludur. Fibradenomların dejenere olmasıyla kaba kalsifikasyonlar görülür. Yumuşak doku komponenti kaybolunca dejenere fibradenomlar için tipik olan “pop-corn” (patlamış mısır) tipi amorf ve kaba kalsifikasyonlar oluşur. US‟de düzgün konturlu, oval, homojen iç yapıda, izo-hipoekoik lezyonlardır. Fibröz komponenti yüksek olan fibradenomlarda ekojenite daha yüksektir. Posterior akustik güçlenme izlenebilir (12).
4. 1. 3. Juvenil Fibradenom: Puberteden sonra görülen ve hızla büyüyen dev fibradenomlardır. Tüm memeyi kaplayabilirler. Malign potansiyel taşımazlar (13).
4. 1. 4. Sistosarkoma Filloides: İntrakanaliküler fibradenomun dev formudur. İç yapısında kavernöz alanlar şeklinde kistik alanlar, kanama alanları ve dejenerasyon içerir. % 5 oranında malign transformasyon gelişebilir. Malign tümör stroması fibrosarkoma benzer. Fibradenoma benzeyen bir lezyon boyutu 6-8 cm‟yi aşıyorsa sistosarkoma filloides akla gelmelidir (14).
4. 1. 5. Ġntraduktal Papillom: Memenin en sık benign papiller neoplazmı papillomdur. En sık subareolar bölgedeki dilate duktuslarda gelişir. Soliter intraduktal papillom, sıklıkla meme başı akıntısı ile ortaya çıkan memenin benign papiller neoplazmıdır. Tanısı konvansiyonel galaktografik inceleme ile konur. Malign papiller lezyonlar, papiller duktal karsinoma insitu (DCİS) ve invaziv papiller karsinomadır. İntraduktal papillomlar, duktus içinde epitel proliferasyonu ile karakterize lezyonlardır. En sık reproduktif ve postmenopozal dönemde görülürler. İntraduktal papillomun postmenopozal dönemde malign dejenerasyon riski vardır (12, 15).
4. 1. 6. Lipom: Asemptomatik, yavaş büyüyen ve mobil kitlelerdir. Mammografide ince bir kapsül ile çevrili, düzgün konturlu radyolüsent lezyon olarak izlenir. Lipomatö memelerde lipomu ayırt edebilmek zordur (12).
4. 1. 7. Fibradenolipoma (Hamartom): Düzensiz şekilde birarada toplanmış normal meme dokusu elemanlarından oluşan benign tümörlerdir. Spesifik histolojik özellikleri yoktur. Tanıda genellikle klinik ve radyolojik bulgulara başvurulur. Mammografik olarak mikst dansitededir. Kadınlarda meme hamartomu en sık orta yaşlarda görülür (16).
4. 1. 8. Memenin Yağ Nekrozu: Memenin yağ nekrozu genellikle travmaya sekonder gelişir. Meme stromasının lezyonudur. Mammografik görünüm çeşitlilik gösterir. Düzgün konturlu yağ kistinden, düzensiz konturlu kitleye kadar değişiklik gösteren formları vardır. Yağ nekrozunun neden olduğu düzensiz konturlu lezyon, ciltte kalınlaşma, retraksiyon ve parankimal distorsiyona neden olarak meme kanserini taklit edebilir (12).
4. 1. 9. Hematom: En sık biyopsi ve cerrahi müdahaleden sonra görülür. Mammografide düzensiz konturlu kitle ve çevresindeki stromal dokuda yoğunluk artışı görülür. Daha sonraki aşamalarda hemorajik kiste dönüşür. Hematomlar genellikle birkaç hafta içinde yerinde skar ve distorsiyon bırakarak kaybolur (12).
4. 1. 10. Mastit ve Abse: Akut mastit memenin genellikle laktasyonda görülen enfeksiyonudur. Radyolojik görünümü enflamatuar kanseri taklit eder. Yaygın parankimal yoğunluk artışı, ciltte kalınlaşma ve aksiller lenfadenopati (LAP) izlenir. Mammografik olarak abse düzensiz konturlu kitle, distorsiyon ve komşu deride kalınlaşma şeklinde gözlenir.
Kronik mastit, yaşlı kadınlarda görülen memenin aseptik enflamatuar hastalığıdır. Plazma hücreli mastit de denir. Duktusların içerisindeki sekresyonun periduktal yağ dokusuna sızması sonucu ortaya çıkar. Radyolojik olarak tipik kaba, lineer, yuvarlak ve oval kalsifikasyonlar görülür. Subareolar bölgede yoğunluk artışı vardır.
Granülomatöz mastit etiyolojisi bilinmeyen, meme kanserini taklit eden nadir enflamatuar hastalıktır. Genellikle genç kadınlarda ve hamilelikten sonraki ilk 6 yıl içinde görülür (12).
4. 1. 11. Adenozis: Memenin glanduler elemanlarını tanımlar.
4. 1. 12. Galaktosel: İçerisi süt dolu meme kistleridir (17).
4. 1. 13. Fibrom ve Leiyomyom: Fibromlar iyi huylu düzgün konturludur. Memenin fibroglanduler dokusunda yer alırlar. Leiomyomlar memenin nadir görülen non-epitelyal tümörlerindendir. Damar çevresindeki veya derideki düz kaslardan geliştikleri düşünülmektedir (18).
4. 1. 14. Duktal ektazi: Memenin subareolar bölgesindeki toplayıcı kanalların dilatasyonu, etraflarındakı enflamatuar reaksiyon ve fibrozis ile karakterizedir. İlk yakınma meme başı akıntısıdır (17).
4. 1. 15. Hemanjiom: Memenin stromal vasküler lezyonudur. Mamografide iyi sınırlı makrolobule kitle ve punktat kalsifikasyonlar izlenir (12).
4. 2. Malign Meme Lezyonları
4. 2. 1. Non-Ġnfiltratif Meme Maligniteleri
4. 2. 1. 1. Duktal Karsinoma Ġn Situ (DCĠS) : DCİS tüm meme kanserlerinin % 0.8-5‟ini oluşturur. Bu lezyonlar duktus boyunca yayılırlar ve bazal membranı aşmazlar. İntraduktal karsinomların % 60‟ı kalsifikasyon içerir. Mammografide karakteristik olarak pleomorfik küme yapan mikrokalsifikasyonlar ile saptanır. Nadiren palpasyon bulgusu verir.
Epitel hücrelerindeki farklılıklara göre üç tipe ayrılır: -Komedo tip
-Kribriform tip -Papiller tip
Komedokarsinom tip en malign tiptir. Tarama mamografilerinin amacı meme kanserinin erken evrede yakalanmasıdır. Tarama mamografilerinin yaygın olarak kullanılması ile mamografik olarak tanı koyulan DCİS‟ların sayısında artış saptanmıştır (19).
4. 2. 1. 2. Lobuler Karsinoma Ġn Situ (LCĠS): Histopatolojik olarak terminal duktuslarda ve asinuslarda proliferasyon ile beraber kohezyon kaybı ve az sayıda mitoz gösteren oval veya yuvarlak çekirdekli hücrelerdir. Lobuler karsinoma in situ çoğunlukla benign veya malign meme lezyonlarına yönelik biyopsiler sırasında tesadüfen saptanır.
Tüm meme kanserlerinin % 1-6‟sını, non-invaziv kanserlerin % 30‟unu oluşturur. Multifokal ve bilateral olup genellikle mamografik ve klinik bulgu vermez. LCİS saptanan olgularda infiltratif duktal ve infiltratif lobuler karsinom gelişme riski normal populasyona göre 9 kat daha fazladır (20).
4. 2. 2. Ġnfiltratif Meme Maligniteleri
4. 2. 2. 1. Ġnfiltratif Duktal Karsinom: Duktal karsinomlar bazal membranları tahrip edip geçtiğinde infiltratif karsinom olarak adlandırılır. Meme kanserlerinin % 65-75‟inden fazlasını oluşturur. Multisentrik ve bilateral olabilir. Epitelyal ve stromal komponentlerden oluşur. Fibröz stromal komponent klasik mammografik ve klinik özelliklerinden sorumludur. Mammografide spiküler uzantıları olan kitle şeklinde izlenir. İnfiltratif duktal karsinomlar US‟da düzensiz ve belirsiz konturlu,
heterojen–hipoekoik kitle şeklinde izlenir. % 40-60 oranında posterior akustik gölgelenme vardır (21).
4. 2. 2. 2. Ġnfiltratif Lobuler Karsinom: Meme malignitelerinin % 7-10‟nunu oluşturur. Bilateral ve multisentrik olma olasılığı infiltratif duktal karsinomdan iki kat fazladır. % 20 oranında bilateraldir. Mamografilerde daha çok meme parankim yapısında bozukluk şeklinde görülür. Histolojik ve mamografik olarak infiltratif duktal karsinomu taklit edebilir. Mamografik olarak asimetrik dansite, doku distorsiyonu veya düzensiz konturlu kitle şeklinde de görülebilir. Bazen mamografik olarak bulgu saptanmayabilir. Bu tür olgularda US veya Manyetik Rezonans Görüntüleme (MRG) gibi yöntemler kullanılabilir (22).
4. 2. 2. 3. Medüller Karsinom: Meme kanserlerinin % 5-7‟sini oluşturur. Mamografide iyi sınırlı kitle görünümündedir. Duktal tip kanserlere göre daha genç yaş grubunda görülür. Genellikle yuvarlak, lobule konturlu, kalsifikasyon içermeyen homojen dansitede kitlelerdir. US‟de lobule konturlu, yer yer silik sınır özelliklerine sahip posterior akustik güçlenme gösteren kitle şeklinde izlenir (23). 4. 2. 2. 4. Müsinöz Karsinom: İleri yaş kadınlarda görülür. Tümör yavaş büyür, prognozu iyidir. Lenf nodu metastazı görülmez. Mamografide iyi sınırlı, düzgün konturlu, kalsifikasyon içermeyen kitleler şeklinde izlenir. US‟de hipoekoik, posterior akustik güçlenme veren lezyonlardır (24).
4. 2. 2. 5. Tübüler Karsinom: Tümör içerisinde tübül formasyonu izlenir. Prognoz oldukça iyidir. Uzun spikulasyonlar ve mikrokalsifikasyonlar içeren küçük tümörlerdir. Boyut ortalaması yaklaşık 1 cm‟dir. Tübüller % 60 oranında mamografik olarak saptanabilen mikrokalsifikasyonlar içeririr (24). Diğer nadir tümörler adenoid kistik karsinom ve infiltratif papiller karsinomdur.
4. 2. 2. 6. Memenin Paget Hastalığı: Memenin Paget Hastalığı meme başının kronik egzamatoid reaksiyonu ile birlikte santral duktal karsinomun bulunmasıdır. Tüm meme kanserlerinin % 1-5‟ini oluşturur. Areolada eritem ve ülserasyon izlenir. Mamografik olarak meme ve areolada kalınlaşma, subareolar kitle, meme başında kalsifikasyonlar izlenir. Genellikle menopozal veya perimenopozal dönemde izlenir (25).
4. 2. 2. 7. Ġnflamatuar Meme Karsinomu: Meme kanserleri içerisinde oldukça letal olan formdur. Meme derisinde diffüz ödem, kızarıklık ve hipertermi izlenir. Dermal lenfatiklere invazyon vardır. Mammografik olarak memede diffüz dansite artışı, cilt ve cilt altı doku planlarında kalınlık artışı izlenir. Meme başı retraksiyonu veya aksiller lenf nodu izlenebilir (26).
4. 2. 3. Diğer Malign Meme Lezyonları
4. 2. 3. 1. Lenfoma ve Lösemi: Memenin primer non-Hodgkin lenfoması memenin malign lezyonlarının % 0.1-0.5‟ini oluşturur. Lenfomatöz ve lösemik infiltrasyonlar genellikle dissemine hastalığın infiltrasyonlarıdır. Mamografide diffüz dansite artışı, ciltte kalınlaşma, parankimal noduler kitleler ve aksiller lenfadenomegali şeklinde görülebilirler (24).
4. 2. 3. 2. Metaplastik karsinom, Sarkomlar, Metastatik Meme Lezyonları: Fibro-sarkomlar en sık primer meme sarkomlarıdır. Memeye metastazlar, tüm meme malignitelerinin % 1-2‟sini oluşturur. Memeye en sık karşı memeden metastaz, lenfoma, malign melanom, yumuşak doku sarkomları, granülositik sarkom, akciğer karsinomu, mide, prostat, over ve serviks malignitelerinin metastazları görülebilir. Metastazlar en sık soliter ve düzensiz konturlu kitleler şeklinde görülür. Memeye metastazların % 85‟i unilateral ve soliterdir (24).
Meme dansitesi BI-RADS sistemine göre aĢağıdaki parametreler kullanılarak tanımlanmalıdır (27).
1. BI-RADS 1: Meme hemen tamamı ile lipomatö (glanduler doku < % 25) 2. BI-RADS 2: Saçılmış fibroglanduler dansiteler (glanduler doku < % 25-50) 3. BI-RADS 3: Meme dokusu, küçük lezyonların gözden kaçmasına yola açabilecek şekilde heterojen dansitede (glanduler doku yaklaşık % 51-75)
4. BI-RADS 4: Meme dokusu son derece yoğun, mamografi duyarlılığı düşük (glanduler doku >% 75)
Raporda kitlelerin çapı, morfolojisi (şekil, kontur, dansite), lokalizasyonu ve eşlik eden kalsifikayonlar tanımlanmalıdır. Mikrokalsifikasyonlar var ise morfolojileri, dağılımları, eşlik eden bulgular; yapısal distorsiyon mevcut ise lokalizasyonu, eşlik eden mikroklasifikasyon olup olmadığı raporda belirtilmelidir. DEÜTF Radyoloji A. D. Meme Görüntüleme Ünitesi‟nde lezyon ve meme yapısını değerlendirmede BI-RADS değerlendirme kategorileri kullanılmaktadır.
5. MAMOGRAFĠ ĠNCELEMEDE BI-RADS DEĞERLENDĠRME KATEGORĠLERĠ
“American College of Radiology”, BI-RADS olarak bilinen sonuçları denetlemek için rehber tanıtmıştır (27).
5. 1. KATEGORĠ 0: Değerlendirmenin henüz sonuca ulaşmadığı durumdur. Tarama mamografisi sonrasında veya başka bir görüntüleme yöntemi veya eski mamogramlarla karşılaştırma gerektiğinde kullanılmaktadır. Bununla birlikte yorum için her zaman eski filmlerle karşılaştırma gerekmemektedir (5, 6). Herhangi bir kuşku uyandıran lezyon olmadığında önceki filmlerin sadece % 3.2 vakada yararlı olabileceği sonucuna varılmıştır (7). Değerlendirme için önceki filmlerin gerektiği görüntüler kategori 0 olarak kodlanmalıdır.
5. 2. KATEGORĠ 1: Tamamen normal bulgulardır. Her iki meme simetrik olup kitle, kalsifikasyon, yapısal distorsiyon yoktur
5. 3. KATEGORĠ 2: Kategori 1‟e benzer şekilde normal bulgular vardır. Ancak bu kategoride yorumlayan radyolog benign bulgular tanımlamaktadır. Bu bulgular arasında kalsifiye fibradenomlar, multipl sekretuar kalsifikasyonlar, yağ kisti, lipom, galaktosel, mikst dansitede hamartom gibi yağ içeriği olan lezyonlar; intramammarian lenf nodları; vasküler kalsifikasyonlar veya önceki cerrahilere sekonder olduğu kesin kanıtlanmış doku distorsiyonu yer almaktadır.
Kategori 1 ve kategori 2 değerlendirmeleri mammografik olarak malignite bulguları negatif olan durumlarda kullanılmaktadır. Aralarındaki tek fark kategori 2‟de özgül benign bulguların tanımlanmasıdır.
5. 4. KATEGORĠ 3 (Olasılıkla benign, kısa aralıklı takip inceleme önerilmektedir): Kategori 3, olasılıkla benign lezyonun tanımlaması olup olgunun izlemini gerektirmektedir. Bu kategoride kullanılan mamografik bulguların malignensi riski % 2‟nin altındadır. Özgül mamografik tanı için, kısa aralıklı takip incelemelerin etkinliği ve yararını gösteren prospektif klinik çalışmalar vardır (20). Bu kategoride üç özgül lezyon yer almaktadır. Bunlar nonkalsifiye düzgün sınırlı solid kitle, fokal asimetri ve punktat kalsifikayon kümesidir (5).
Kategori 3 olarak değerlendirilen lezyonlara, hasta veya klinisyenin endişe duyması veya takip incelemelerde olasılıkla benign olarak kabul edilen bulguların değişmesi sonucu biyopsi yapılabilir. Bu gibi durumlarda son kategori değerlendirilmesi malignensi riskine dayandırılmalıdır. İki yıl veya daha fazla süre içinde 6 ay aralıklarla yapılan takiplerde lezyonda değişiklik varsa biyopsi önerilir. US‟de tesadüfen saptanan non-palpabl komplike kistler olasılıkla benign olarak sınıflandırılırlar. Özel merkezlerde ultrasonografik olarak komplike kistten ayırt edilemeyen oval, hipoekoik, non-palpabl lezyonların < % 2 malignensi riski olduğu gösterilmiştir. Solid komponenti olmayan kümeleşmiş mikrokistler de bu kategoriye dahil edilebilir (5, 6).
5. 5. KATEGORĠ 4: Kategori 4, çoğunlukla girişimsel işlemler gerektiren bulgular için kullanılır. Bazı merkezler kategori 4‟ü, malignensi riskinin geniş aralığına ve girişimsel işlemlere konu olan lezyonların geniş aralığına göre
ayırmaktadır. Klasik malignensi bulguları olmayan, fakat biyopsi gerektiren bulguları olan lezyonlar kategori 4 olarak değerlendirilmelidir.
5. 5. 1. KATEGORĠ 4A: Kategori 4A, düşük malignensi riski olan girişim gerektiren bulgularda kullanılır. Malign patoloji sonucu gelmesi beklenmez. Benign biyopsi veya sitoloji sonrası 6 aylık aralıklarla izlenmesi veya rutin takibe alınması uygundur. Bu kategoride yer alan örnekler palpabl, kısmen düzgün sınırlı, US‟de fibradenom görünümünde solid kitle, palpabl komplike kist veya olası absedir.
5. 5. 2. KATEGORĠ 4B: Kategori 4B, orta dereceli malignensi kuşkusu olan lezyonlar için kullanılır.
5. 5. 3. KATEGORĠ 4C: Kategori 4C, kategori 5‟deki gibi klasik bulgular olmamakla birlikte malignite açısından endişe uyandıran lezyonlar için kullanılır. Bu kategoride yer alan bulgulara örnekler, kötü sınırlı irregüler solid kitle veya yeni ortaya çıkmış ince pleomorfik kümeleşmiş kalsifikasyonlardır. Bu kategoride daha yüksek olasılıkla malign sonuçlar beklenmektedir.
5. 6. KATEGORĠ 5: Kategori 5, hemen hemen kesin meme kanseri olan lezyonlar için kullanılır. Bu kategori malignensi olasılığı % 95‟in üzerindedir ve klasik meme kanseri bulguları olan lezyonlar için ayrılmıştır. Işınsal kenarlı, irregüler, yüksek dansiteli, segmental veya lineer dizilimli mikrokalsifikasyonlar veya irregüler ışınsal kenarlı kitleye eşlik eden pleomorfik kalsifikasyonlar bu kategoriye giren örneklerdir.
5. 7. KATEGORĠ 6: Bu kategori, cerrahi eksizyon, radyoterapi (RT), kemoterapi (KT) veya mastektomi gibi kesin tedavi öncesi biyopsi ile malign olduğu kanıtlanmış meme bulguları için eklenmiştir. Cerrahi eksizyon öncesi neoadjuvan kemoterapi cevabının izlemi sırasında da kullanılabilir.
Kategori 6 sınıflamasının, malignensinin eksizyonu (lumpektomi) sonrası kullanımı uygun değildir. Cerrahi sonrası rezidü tümör dokusu yok ise kategori 3
(olasılıkla benign) veya kategori 2 (benign) olarak değerlendirilebilir. Alternatif olarak, biyopsi veya ilave cerrahi gerektiren rezidü tümör dokusu açısından kuşkulu kalsifikasyonlar varlığında kategori 4 veya kategori 5 olarak yorumlanabilir.
6. MAMOGRAFĠDE MEME LEZYONLARI
6. 1. Kalsifikasyonlar
Mammografide benign kalsifikasyonlar daha büyük, kaba, yuvarlak ve düzgün sınırlı olmaları ile malign mikrokalsifikasyonlardan kolayca ayrılabilirler. Malignensi ile ilişkili mikrokalsifikasyonlar genellikle çok küçük olup sıklıkla daha iyi görmek için büyüteç kullanmayı gerektirmektedir. Spesifik bir etiyoloji belli değilse, mikrokalsifikayonların morfoloji ve dağılımı belirtilmelidir. Benign olan kalsifikasyonlar raporda belirtilmeyebilir. Bununla birlikte, radyolog diğer gözlemcilerin yanlış yorumlamasından süphelenirse bunlar da raporlamalıdır. Özellike 50 yaş üstü kadınlarda vasküler kalsifikasyonları belirtmek potansiyel koroner arter hastalığı riskini işaret etmektedir.
6. 1. 1. Tipik Benign Kalsifikasyonlar
6. 1. 1. 1. Deri kalsifikasyonları: Genellikle merkezleri lusenttir. Parasternal inframammarian sulkus, areola ve aksilla yakınında görülürler. Nadiren tanjansiel görüntülerde deride depozit olarak görülebilirler.
6. 1. 1. 2. Vasküler kalsifikasyonlar: Paralel ray şeklinde ve lineer yapıda kalsifikasyonlardır(13).
6. 1. 1. 3. Kaba veya “pop–corn” (patlamıĢ mısır Ģeklindeki) kalsifikasyonlar: Tipik olarak 2-3 mm‟den büyük olup fibradenom involüsyonu ile ortaya çıkar.
6. 1. 1. 4. Büyük “rod-like” kalsifikasyonlar: Bu benign kalsifikasyonlar, genellikle çapı 1 mm‟den büyük olan, solid veya kesintili, düzgün lineer çubuklar şeklinde kalsifikasyonlar olup duktal ektazi ile ilişkilidir. Kalsiyum duktus duvarında ise santrali lüsenttir. Genellikle ektatik duktus içinde sekresyonun kalsifiye olması ile meydana gelir. Duktal dağılımı takip eden, meme başına doğru yayılan ve bazen dallanan kalsifikasyonlardır. Genellikle bilateraldir. Sekretuar kalsifikasyonlar sıklıkla 60 yaş üstü kadınlarda görülür(19).
6. 1. 1. 5. Yuvarlak kalsifikasyonlar: Multipl olduklarında farklı boyuttadırlar. Dağınık olduklarında benign sayılabilirler. 1 mm‟den küçük olduklarında sıklıkla lobul asinusunda şekillenirler. Boyutları 0.5 mm‟den küçük olduğunda “punkta‟‟ tanımlaması kullanılabilir(17).
6. 1. 1. 6. Lusent merkezli kalsifikasyonlar: 1 mm‟den küçük veya 1 cm den daha büyük olabilen benign kalsifikasyonlardır. Bu depozitler yuvarlak veya oval, düzgün yüzeyli ve lüsent merkezlidir. Duvarı “egg–shell“ veya rim tarzındaki kalsifikasyonlara oranla daha kalındır. Yağ nekrozu ve kalsifiye duktal debris alanları içermektedir. Yağ kistlerinin kalsifikasyonları bu şekilde izlenebilir.
6. 1. 2. “Egg-shell “ veya “ Rim“ Kalsifikasyonlar
6. 1. 2. 1. Kalsiyum Sütü Kalsifikasyonları: Makro veya mikrokistlerdeki sediment kalsifikasyonu ile ortaya çıkar. Kraniokaudal (CC) imajlarda belirsiz, yuvarlak, amorf şekilde izlenmekte olup, 90 derece lateral görüntülerde, yerçekimine göre alt tarafı yarım ay, konkav tarafı yukarı bakan hilal veya çizgisel şekilde olup daha kolay tanımlanmaktadırlar.
6. 1. 2. 2. Sütür Kalsifikasyonları
6. 1. 2. 3. Distrofik Kalsifikasyonlar: Işınlanmış memede veya travma sonrası görülürler. Düzensiz şekilde olmakla birlikte, sıklıkla 0.5 mm‟den büyük ve kaba kalsifikasyonlardır. Sıklıkla merkezleri lüsenttir.
6. 1. 3. Orta Dereceli EndiĢe Uyandıran, KuĢkulu Kalsifikasyonlar
6. 1. 3. 1. Amorf veya Belirsiz Kalsifikasyonlar: Küçük ve bulanık kalsifikasyonlar olup daha spesifik sınıflandırılamamaktadır. Diffüz saçılmış amorf kalsifikasyonlar genellikle benign olarak yorumlanır. Bununla birlikte magnifikasyon görüntüler tanıya yardımcı olur. Bölgesel, lineer veya segmental dağılım gösteren kümeleşmiş amorf mikrokalsifikasyonlar biyopsiyi hak etmektedir(7).
6. 1. 3. 2. Kaba Heterojen Kalsifikasyonlar: İrregüler, dikkat çekici kalsifikasyonlardır. Genellikle 0.5 mm‟den daha büyük olup birleşme eğilimi gösterirler ama irregüler distrofik kalsifikasyon büyüklüğünde değildirler. Malignite ile ilşkili olabilirler fakat travma, fibradenom veya fibrozis alanlarında da görülebilirler.
6. 1. 4. Daha Yüksek Olasılıklı Malignite DüĢündüren Kalsifikasyonlar
6. 1. 4. 1. Ġnce Pleomorfik Kalisfikasyonlar: Amorf kalsifikasyonlara göre genellikle daha dikkat çekici olup ne tipik benign ne de tipik malign irregüler kalsifikasyonlardır. Farklı büyüklük ve şekildedirler ve 0.5 mm çaptan daha küçüktürler(25).
6. 1. 4. 2. Ġnce Lineer veya Dallanan Lineer Mikrokalsifikasyonlar: İnce, çizgisel veya hilal şeklinde, irregüler kalsifikasyonlardır. Kesintili olabilirler ve genişlikleri 0.5 mm‟den azdır. Bu görünüm meme malignitesinin duktus invazyonunu göstermektedir.
6. 1. 5. Kalsifikasyonların Dağılımı
Benzer multipl grup, morfolojik ve dağılım olarak birbirine benzer, birden fazla mikrokalsifikayon grubu olduğunda raporda belirtilebilir.
6. 1. 5. 1. Diffüz / SaçılmıĢ: Tüm memede rastgele dağılmış kalsifikasyonlardır. Bu şekilde dağılmış punktat ve amorf kalsifikasyonlar genellikle benign ve bilateraldir.
6. 1. 5. 2. Rejional: Duktus dağılımı ile ilişkisi olmayan, meme dokusunun geniş bir bölümünde (> 2 cc) yer alan saçılmış kalsifikasyonlardır. Birden fazla kadranda olabilir. Malignite olasılığı düşüktür. Bununla birlikte dağılım kadar, şekil de değerlendirilmelidir.
6. 1. 5. 3. KümeleĢmiĢ veya gruplaĢmıĢ kalsifikasyonlar: Küçük bir doku volümünde (< 1cc) en az beş adet kalsifikasyon olduğunda kullanılmalıdır.
6. 1. 5. 4. Lineer: Çizgi boyunca sıralanmış kalsifikasyonlardır. Bu dağılım duktustaki depoziti belirterek malignite şüphesini arttırmaktadır.
6. 1. 5. 5. Segmental: Segmental dağılım gösteren kalsifikasyonlar rahatsız edicidir. Duktus veya duktuslardaki depoziti göstermektedir. Duktus dalları boyunca yayılması memenin lobül veya segmentleri boyunca yayılan geniş veya multifokal meme kanseri olasılığını arttırmaktadır. Bununla birlikte düzgün kenar, geniş çap, “rod–like“ morfoloji gibi benign nedenler ince, irregüler, malign kalsifikasyonlardan ayrımı sağlar. Round veya amorf mikrokalsifikasyonların segmental dağılımı şüpheyi arttırmaktadır.
6. 2. Kitleler
Kitle, her iki pozisyonda izlenen yer kaplayıcı lezyondur. Eğer olası kitle tek bir pozisyonda izleniyorsa “asimetri” olarak belirtilmelidir. Kitle dansitesinin aşağıda belirtilen özellikleri değerlendirilmelidir.
6. 2. 1. Kitlenin ġekli
Dört alt başlıkta incelenir;
a) Yuvarlak: Kitle küre biçiminde, top gibi, daireseldir. b) Oval: Eliptik veya yumurta şeklindedir.
c) Lobule: Kitle ondule konturludur.
d) Düzensiz: Lezyonun şekli yukarıdakilerden herhangi birisi ile açıklanamıyorsa kullanılmaktadır.
6. 2. 2. Kitlenin Kenarı
a) Ġyi Sınırlı: Kitlenin kenarı kesin olarak belirlenebilmektedir ve lezyon ile çevre doku arasında geçiş kesintisizdir.
b) Mikrolobule: Kenarın kısa bir kısmı küçük ondulasyon göstemektedir.
c) Silik Kenar: Kenar özellikleri süperpozisyonlar veya çevre doku nedeniyle saklanmaktadır. Bu tanımlama yorumlayıcının lezyonun düzgün sınırlı olduğuna inandığı, ancak kenarların saklandığı durumlarda kullanılmaktadır.
d) Belirsiz Kenar (kötü sınırlı): Kenarların kötü sınırlı olması veya kenarın herhangi bir bölümünün infiltrasyon ile uyumlu olabilecek şekilde görülmesi ve süperpozisyonla açıklanamaması durumunda kullanılmaktadır.
e) IĢınsal Kenar: Kitlenin kenarlarında ışınsal tarzda çizgisel dansitelerin izlendiği durumlarda kullanılmaktadır.(26)
6. 2. 3. Kitle Dansitesi
Eşit hacimdeki fibroglanduler dokuya göre lezyonun rölatif olarak X-ışını atenüasyonunu tanımlamak için kullanılmaktadır. Çoğu malign meme lezyonları çevre fibroglanduler dokuya göre eşit veya daha yüksek dansitededir. Meme kanserlerinde çevre dokuya kıyasla daha düşük dansite son derece nadir bir durumdur. Meme kanserleri yağ dokusu içermemekle birlikte yağ dokusunu hapsedebilir.
6. 3. Yapısal Distorsiyon
Normal meme yapısı, görünür herhangi bir kitle olmaksızın distorsiyone görünümdedir. Bir noktadan yayılan çizgi veya ışınsal dansiteler veya parankim kenarlarında fokal retraksiyon veya distorsiyon izlenebilir. Yapısal distorsiyon kitle, asimetri veya mikrokalsifikasyonlarla ilişkili olabilir. Travma veya cerrahi hikayesi yokluğunda, yapısal distorsiyon malignensi veya radial skar açısından kuşkulu bir durum olup biyopsi gerektirmektedir.
7. MEME GÖRÜNTÜLEME YÖNTEMLERĠ
Meme görüntüleme yöntemlerinde amacımız, meme kanserinin erken dönemde saptanması ve diğer meme hastalıklarından ayırt edilmesidir. Bu amaçla günümüze kadar kullanılmış pek çok yöntem vardır. Bunların bir kısmı tanıya yeterince yararlı olamadığından diğerlerinin geliştirilmesi için çalışmalar devam etmektedir(27).
Meme görüntüleme yöntemleri ; - Mamografi
- Ultrasonografi (US)
- Manyetik rezonans görüntüleme (MRG)
Son yıllarda kontrast madde kullanımı ile birlikte, meme görüntülemede renkli Doppler ultrasonografinin önemi artmıştır. Bunlara ek olarak, tanıya yardımcı olması için meme başı akıntısı olan olgularda erken tanıya katkıda bulunabilecek önemli bir inceleme galaktografidir. Bilgisayarlı tomografi, manyetik rezonans görüntüleme yöntemi kullanıma girdikten sonra önemini yitirmiştir. Radyonüklit çalışmalar erken tanı amacıyla kullanılmamakta ancak yıllar içindeki gelişmelerle cerrahi planlama ve uygulamada önemli yer tutmaktadır. Pnömokistografi, kseromamografi, termografi ve translüminasyon tanı amaçlı denenmiş yöntemlerdir. Meme görüntülemedeki son gelişme dijital mamografidir.
Tarama amaciyla mamografi ve muayenenin birlikte kullanılmasının etkinliği kanıtlanmıştır. Bu yolla saptanan lezyonların tanısında ek yöntem olarak US ve sitoloji öncelikle yardımcıdır. Yağlı memelerde mamografinin duyarlılığı % 100 „e yakındır.Böylece nonpalpabl bir patolojide malignitenin varlığı kolayca tanımlanabilir.Yağlı memelerde mükemmel şekilde görüntülenen küçük irregüler dansiteler, öncelikle küçük, nonpalpabl bir malignitenin işareti olarak kabul edilir(28).
7. 1. Ultrasonografi
İlk kez 1952 yılında Wild tarafından memede ultrasonografi uygulanmıştır. Özellikle genç olgularda, protezli veya dens özellikteki memelerde, hamile bayanlarda ve aşırı radyasyon korkusu olan olgularda başarıyla kullanılan bir görüntüleme yöntemidir. Günümüzde memenin ultrasonografik incelemelerinde yüksek rezolüsyonlu transdüserler (7.5-13 MHz‟lik) kullanılmaktadır. Tüm kadranlar transvers ve sagital planlarda taranmalıdır. Sonografik olarak yağ dokusunun akustik impedansı düşük, glandüler yapıların akustik empedansı orta derecededir. Bağ dokunun akustik empedansı yüksektir. Bu üç dokunun kombinasyonu ile meme parankim özellikleri belirlenir ve bu yapıların oranları değiştikçe meme US görünümleri de farklılıklar gösterir (29). Parankimal bölgenin sonografik özelliği yağ/bağ doku oranına göre değişir. Glandüler dokunun yoğun olduğu bir meme, mamografide dens görüntü verir. US‟de ise parankimal alanlar kuvvetli, karmaşık ekolar oluşturur. Yağ dokudan zengin bir meme mamografide radyolüsen özellikte iken, sonografide ligamanlara ait ekojen bantlar ile ayrılan hipoekoik adacıklar şeklindedir.
Yeterli ses penetrasyonu sağlanarak incelenen retromamarian alanda yağ doku kalınlığı subkutan bölgeye göre oldukça incedir ve yağ lobülleri daha küçüktür.
Mamografi uygulanan kadınların % 50‟si aşağıdakı nedenlerle meme sonografisi için seçilir:
Dens memeler,
Etiolojisi belirlenemeyen kitleler,
Kesin olarak demonstre edilemeyen ve aspire edilemediği için takibe alınan kistler.
US ilk aşamada lezyonun kistik-solid ayırımını yapabilir. Ayrıca normal dokunun spesifik paternlerini, lokalize benign veya malign lezyonları, diffüz alanlar şeklindeki patolojik değişiklikleri de tanımlayabilir (29,30).
7.1.1 Doppler Ultrasonografi
Sabit frekanslı bir ses kaynağı yaklaştıkça daha tiz (artmış frekans),uzaklaştıkça daha pes (azalmış frekans) olarak işitilir. Ses frekansındaki harekete bağlı bu değişime Doppler kayması adı verilir (31-35). Doppler kayması, ilk defa 1843‟te Avusturyalı fizikçi J. Chiristian Doppler tarafından keşfedilmiştir . Ses dalgaları longitudinal hareket eden sıkışma ve gevşeme periyotlarından oluşur. Doppler ultrasonografide eko kaynağı eritrositlerin yüzeyidir. Gönderilen ultrasonografik ses dalgasının dalga boyu, eritrosit yüzeyinden çok büyük olduğu için temel olay saçılmadır. Bu tip saçılma “Rayleigh” saçılma olarak bilinir ve miktarı ses frekansının dördüncü dereceden üssü ile orantılıdır. Pratikte arteriyel lümenden güvenilir. Doppler sinyalleri elde etmek için 30° ile 60° arasında açı verecek şekilde ultrason demeti yönlendirilmektedir.
Doppler Ultrasonografinin Endikasyonları
1. Spektral Doppler analizleri ile akım hızı ve şekillerinde değişiklik oluşturan patolojilerin saptanması
2. Arteriyel perfüzyon değerlendirilmesi (testis ve over torsiyonunda, transplante böbrek rejeksiyonunda olduğu gibi)
3. Akım yönünün saptanması
4. Venöz trombüs veya venöz yetmezliğin araştırılması 5. Doku karekterizasyonunun yapılması
6. Akım debisinin ölçülmesi
7. Vasküler yataktaki direncin tespiti
7.2 Manyetik Rezonans Görüntüleme
İlk kez 1976 „da 0.1 Tesla gücündeki MR cihazıyla çalışılmaya başlamış mastektomi örneğinde kanserli doku ve çevresindeki normal doku arasındaki T1 relaksasyon farklılığı gösterilebilmiştir. İlk in-vivo çalışmalar ise Ross ve arkadaşları tarafından 1982 yılında yayınlanmıştır. 1986 „ da kontrast madde kullanımıyla birlikte önemi artmış ve rutindeki yerini almaya başlamıştır. MR görüntüleme X-ışını kullanmaz, Yumuşak doku kontrastı oldukça başarılıdır. Kontrast madde ile multiplanar incelemeye olanak sağlar. Bunlar mamografiye olan üstünlükleridir.Ancak sensivitesinin yüksek spesifitesinin düşük olması ,inceleme süresinin uzunluğu ve maliyetinin fazlalığı nedeniyle günlük kullanıma girmesi zorlaşmaktadır.
MRG „ nin endikasyonlarını özetlersek;
1. Operasyon sonrası takiplerde nüks –fibröz doku ayırımında 2. Meme protezi bulunan olgularda
3. Gögüs duvarına komşu lezyonlarda
4. Mamogfrafinin ve ultrasonografinin yeterli bligi sağlayamadığı dens memelerde
5. Multiokal hastalıklarda
Görüntülemelerde, içerisine her iki memenin ya da tek memenin yerleştirilerek incelemesine olanak veren ve „‟coil „‟ olarak anılan özel aksesuarlar kullanılır (36).
7. 3 Galaktografi
Duktografi olarak da anılır. Süt kanallarının radyografisidir. Akıntılı duktus içerisine kontrst madde doldurularak uygulanır. Meme başı akıntılarının nedenini araştırmak için kullanılır. Özellikle tek bir kanaldan ,hemoraji,spontan ve inatçi akıntıların etyolojilerinin araştırılmasında sitiliji ile birlikte tanıya yardımçı olur.
Uygulamada akıntılı duktus orifisi saptanır . Alanın sterilizasyonundan sonra dilatör ile orifis genişletilir. Künt uçlu özel iğne düktüsa yerleştirilir Hasta hafif dolgunluk hissedinceye kadar opak madde verilir. Duktus, trasesi boyunca en az iki yönlü olarak görüntülenir. İnceleme tamamlandıktan sonra opak madde mümkün olduğunca boşaltılır(37).
7.4 Bilgisayarlı Tomografi
Meme hastalıkları tanısında kullanımı sınırlıdır. Önemli dezovontajı görüntülemede X-ışını kullanmasıdır. Ancak MRG yöntemi geliştilmeden önce tanı amaçlı kullanılmıştır. (37)
7.5 Translüminasyon
Yüksek intensitede bir ışık demeti kullanılır. Karanlık bir odada memenin alt bölümünden ışık verilir. Önden görünüm kamera aracılığı ile 35 mm‟lik filmlere kaydedilir. Memenin ışık geçirgenliği boyutuna , içeriliğine ,yağ miktarına, glandüler doku ve cildin optik dansitesi ve kompozisyonuna, vaskülizasyon özelliğine, fibrozise, hemoraji ,kist, neoplazi gibi lezyonların varlığına göre değişir. Lezyonun gösterebilmesi için yer tutan bir lezyon olması gerekmektedir. Derin lezyonların gösterilebilmesi zordur (37,38).
7.6 Dijital Mamografi
Dijital mamografi erken dönemde tanı oranını artırmak ve bunu en az X-ışını dozu ile gerçekleştirmek amacıyla geliştirilmiştir. Dijital mamografi ünitesinde analog cihazda memenin yerleştirildiği ve komprese edildiği apareyin karşısında yer alan kaset taşıyıcısı ve kaset yerine imaj reseptörü olarak görev yapan fotoreseptör tabakası bulunmaktadır. “Picture Archive and Communication
Systems” (PACS) ve teleradyolojiye imkan sağlaması, dijital sinyallerin monitör ve yazıcılara aktarılabilmesi, gerektiğinde röntgen filmlerine basılabilmesi, geniş bir dinamik aralığa sahip olması, hastaya uygulanan X-ışını dozunun azaltılmış olması, postprosessing işlemlerinin gerçekleştirilebilmesi dijital mamografinin avantajlarıdır (39).
Dijital mammografide dezavantajlar;
1- Uzaysal rezolüsyon henüz arzulanan düzeylere ulaşamamıştır ancak geliştirilen her sistemde düzey yükselmektedir.
2- Görüntülerin filme basımı veya yetersiz sergileme iş istasyonları kullanımı, elde edilen dijital verilerin tümünün görüntülenip değerlendirilmesini engellemektedir (39).
8. RADĠOTERMOMETRĠNĠN (RTM) TARĠHĠ GELĠġĠMĠ
Meme hastalıkları tanısında tümör dokusundaki metobolizmaya bağlı ısı artışını saptayan infrared termografi yöntemi 1956 yılında kullanılmaya başlandıktan sonra 1975 yılında meme dokusu için, 1981 yılında da klinik uygulamalarda kullanılmıştır. Kalibrasyon işlemine ihtiyaç duymayan, her zaman ölçüme hazır, güvenli ve basit çalışma prensibine dayanan RTM-01-RES bilgisayar tabanlı mikrodalga radyometri cihazı da 1997 yıllında kullanılmaya başlanarak meme kanserinin saptanmasında kullanılan noninvaziv bir yöntem olmuştur (40,41).
9. MĠKRODALGA RADYOMETRĠNĠN AVANTAJLARI
9. 1. Zararsız Olması
Mikrodalga radyometri yalnızca hastanın dokusundan yansıyan doğal elektromanyetik radyasyon yoğunluğunun ölçülmesini içerdiğinden hasta ve termografiyi yapan personel için zararsızdır.
9. 2. Non-Ġnvasiv Olması
Sıcaklık non-invasiv olarak ölçülür. Hastaya bir girişim uygulanmaz. Tümördeki özel ısı üretimi tümörün gelişim oranına bağlıdır. Bu yüzden hızlı gelişen tümörler daha sıcaktır ve termogramlarda daha kontrastlı olarak görünürler. Mikrodalga RTM‟nin hızlı gelişen tümörlerin erken tanısına izin veren tek yöntem olduğu ileri sürülmektedir. Bu yöntemin diğer geleneksel metotlarla beraber kullanımı hastaların hızla gelişen tümörünün erken tanısına olanak verdiği bildirilmektedir (42).
10. RTM’ NĠN FĠZĠK PRENSĠPLERĠ, GÖRÜNTÜLEME VE TANI TEKNĠĞĠ YÖNTEMLERĠ ve TÜMÖR GELĠġĠMĠ
ġekil 1: Tümör gelişimi
Tümör gelişim dinamikleri; bir tümörün ağırlık ya da hücre sayısı açısından artış göstermesi ile karakterize edilir ve DT (katlanma zamanı) olarak adlandırılır. Bu bazı olgular için sabit iken bazıları için ise üç günden yüzlerce güne kadar değişen zaman aralığında olabilir.
Tümör gelişiminin biyolojik süreci preklinik ve klinik faz olarak iki gruba ayrılır. Bu fazlar arasındaki ayırıcı tanı donanımının yetenekleri ile belirlenir. Bu yüzden klinik fazdaki tümör gelişim davranışını preklinik faza uygulama doğal olacaktır. Tümör gelişimi şekil 1‟de gösterilmiştir.
Katlanma zamanı sabit olduğunda tümör gelişimi eksponansiyel bir eğri olarak gösterilir. Tümörün ağırlığı iki katına çıktığında çapı da kat büyür. Kısa katlanma zamanı olan tümörler yüksek özel ısı üretimine sahiptirler (Watt/cm3). Tümör hızla geliştikçe enerji tüketimi artar ve bu yüzden ısı üretimi yükselir. Bu ilişki şekil 2‟te gösterilmiştir (42).
ġekil 2: Tümör dokusundaki katlanma zamanı ile sıcaklık artışı arasındaki ilişki
Bu yüzden malign tümörlerin bir çoğunun yani kısa katlanma zamanına sahip olanların tanı yöntemlerinin hepsinden önce termal yöntemler tarafından saptandığı bildirilmektedir. Günümüzdeki verilere göre bu durumdaki hastalar bütün meme kanseri hastalarının dörte birini oluşturmaktadır (42).
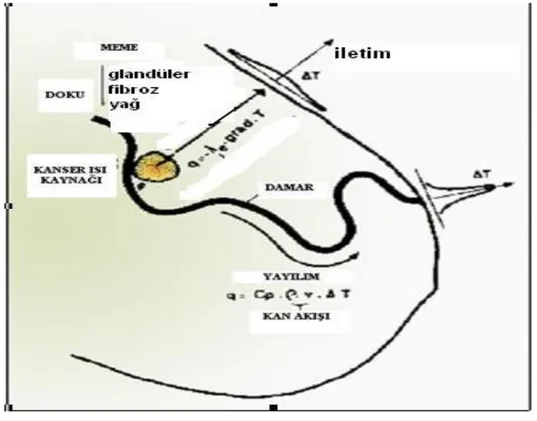
10. 1. Biyo-Nesnedeki Isı Transferi
Meme dokusundaki ısı aktarımı açıklamasını yapan Gautherie‟ye göre kanserli meme dokularındaki sıcaklık ve kan akışı paterni iki olaydan kaynaklanıyor; kanserli dokudan çevresindeki dokulara ısı aktarımı ve damarsal tepkiler (43).
ġekil 3: Meme kanserindeki tümör ve kan sıcaklığı
Mastektomi sırasında çok sayıda lokalizasyondan alınan tümör sıcaklığı venöz ve arteriyal kan sıcaklıklarının seri bir şekilde ölçümleri yapılmıştır. Ölçümler termometrik iğne probları ile gerçekleştirilmiştir. Her bir sıcaklık için beş kere ölçüm alınmıştır. Dikey segment ortalama değerden standart sapmayı belirtmektedir. Tümör sıcaklığının kan sıcaklığından önemli ölçüde yüksek olduğu görülmektedir. Venöz kan sıcaklığı arterial kan sıcaklığından daha yüksektir.
Isı aktarımı doku iletimi ile kan dolaşımında olduğu kadar iyi oluşur. Fizyolojik görüş açısından aşağıdaki iki farklı süreci birbirinden ayırmak uygun olacaktır (Şekil 3).
1) Efektif iletim; fiziksel duyu iletimi (Fourier Kanunu) ve kapiller damarların dolaşımının izotropik dağılımını içerir.
2) Newton kanuna göre geniş alanlara doğru ısı transferi olur. Bu iletim özellikle damarlara doğrudur. Doku iletimi ve kapiller ısı yayımına göre yaklaşık olarak 100 kat kadar daha büyüktür. Bununla birlikte farklı proseslerin ilgili dağılımları gerçek damarlanmaya bağlıdır. Özellikle malign durumlarda genel olarak bir memeden diğerine büyük fark vardır. Duktuslar boyunca ısı yayılımı intramamariyan ölçümlerin de gösterildiği gibi daha kolaydır. Isı yayılımının anizotropik olması tümörün yerine bağlı olarak bazı karsinomlarda gözlenen meme başı yüksek ısısını açıklayabilir.
ġekil 4: Meme termokinetikleri
Tümör tarafından üretilen metabolik ısı tümörü çevreleyen dokulara transfer edilir, özellikle cilde doğru. Bu, iki şekilde gerçekleşir.
1) İletim ve kapiller dolaşım Fourier kanuna göre olur. Transfer edilen ısı miktarı termal iletkenliğin bir fonksiyonudur ve meme dokusunun tipine bağlı olarak glandüler, fibrozi ya da yağlı doku olmasına bağlı olarak değeri değişir.
2) Newton kanununa bağlı olarak transfer edilen ısı miktarı kan akışının bir fonksiyonu olup Cp ısı kapasitesini, P yoğunluğu, v kan oranını gösterir. Bu ısı transferi süreçleri ile vasküler reaksiyonlarda olduğu gibi cilt sıcaklığında genelde kanserle ilgili bir artış (ΔT) olur(43).
10. 2. Ġnsan Dokusundaki Sıcaklık Paterni
Homeostasise bağlı olarak bir insanın bazı kısımlarında sıcaklık sabittir. Bu sıcaklık yaklaşık olarak aksiyel, oral ve rektal alanlarda ölçüldüğünde birbirine eşittir (36.5˚ -37.5˚C ). Merkezi sinir sistemi, torasik organlar ve abdominal alanların hepsinin sabit bir sıcaklık değeri vardır.
Oda sıcaklığı 20-25˚C arasında iken cilt sıcaklığı 32-33˚‟C‟ye düşer. Bu yüzden cilt sıcaklığı ile içsel sıcaklık arasında bir gradient vardır. Bu sıcaklık
gradienti ve dinamiklerinin oda sıcaklığına bağlı değişimi Şekil 5‟de gösterilmiştir.
ġekil 5: Sıcaklık gradienti ve dinamiklerinin oda sıcaklığına bağlı değişimi I S I Normal Soğuk
İğne probları yardımıyla Gautherie‟nin elde ettiği sonuçları gösteren grafikler kanserdeki sıcaklığın sağlıklı memedeki sıcaklıktan 3 derece daha fazla olduğunu göstermektedir. Bu örnekte tümörün kenarındaki cilt sıcaklığı sağlıklı memedeki cilt sıcaklığından 2 derece daha fazladır. Şekil 6-7 tümörün yakınındaki cilt sıcaklığının sağlıklı memedekinden daha az olduğunu gösteren grafiğe aittir (43).
ġekil 6-7: İğne probları yardımıyla Gautherie‟nin elde ettiği sonuçları gösteren grafikler
10. 3. Malign Tümör Sıcaklığı
Gautherie kanser verilerine göre şekil 8‟da görüldüğü gibi tümör sıcaklığı ile ilgili basit bir denklem oluşturulabilir.
Bu denklemde k bir sabiti, R: tümör yarıçapını, DT: tümörün katlanma zamanını, B: BIOT‟S sayısını gösterir (43).
ġekil 8: Kanserli memelerdeki ısı aktarımı koşullarının fotoelektrik stimulasyonu; Peritümoral aşırı
ısınma (ΔT=tümörün periferisiyle kontralateral sağlıklı memedeki ısı farklılığı) BİOT‟S numarası (B) ve tumor çapına (DT) karşı memenin kanser dokusunun özel ısı üretimini veren deneysel grafik. Isı
aktarımının analog modelinde elle yerleştirilen bu eğriler mamografideki geometric parametreler (s, DT ve DB) ve termal parametrelerin (ΔT ve λ0 ) ölçümlerinden q
0 direkt değeri verir . λ
0 ve DB q 0
çeşitliliğinin dağılımından dolayı tümör derinliğine bağlı olmak. Etkili h kontrolü koşullar altında sabit ve 1x10-3 W / cm2 / 0C eşit olduğu fark edilebilir.(43)
10. 4. Isıtılan Nesnelerden Gelen Elektromanyetik Radyasyon
Fizik kanunlarına göre, sıfır derecenin üzerindeki herhangi bir nesne bütünfrekanslarda radyasyon gönderir. Özellikle mikrodalga radyotermometride kullanılan mikrodalga bölgesinde bu olay gerçekleşir. Isıtılan objelerin bu özelliği iç dokusunun ortalama sıcaklığını ölçmek ve termal anormallikleri saptamak için (daha yüksek veya daha düşük iç doku sıcaklıklarını) kullanılır.
Nesnenin absorbe ettiği ısı ile temas eden bir anten tarafından alınan gürültü gücü P=kTΔƒ eşitliği ile ifade edilebilir. Bu eşitlikte k: Boltzmann sabitini (1.38 x 10-23 Dg/ºK), Δf: sistem bant genişliğini, T: biyolojik nesnenin ısısını ifade etmektedir. Bu yüzden anten tarafından alınan gürültü gücü doku sıcaklığı ile orantılıdır.
Nesne sıcaklığı 309 Kelvin (36˚ C) olduğunda, anten tarafından alınan gürültü gücü 3x10-13
W olur. Bu değer anten tarafından üretilen gürültüye denk gelir. Sinyalleri almak ve işlem yapmak için özel yöntemler kullanılır (43,44).
10. 5. Elektromanyetik Dalgaların Vücut Ġçinde Yayılımı
Genelde muayene edilen bio-nesneler cilt, yağ ve kas dokusu gibi birkaç katmandan oluşur. Her bir katmanın farklı elektromanyetik dalga emilimi ve her dokuda elektromanyetik dalganın farklı delme derinliği vardır. Delme derinliği enerjinin e-katları şeklinde azalır.
ġekil 9: Vücuttaki farklı doku parçalarındaki düz dalgaların delme derinliklerini göstermektedir
Radyasyon gücü dokunun bütün parçalarından farklı kayıplarla ve farklı sıcaklıklarla geçer. Bu yüzden anten tarafından ölçülen sıcaklık muayene edilen organın fiziksel sıcaklığına eşit değildir.
P=P0 x exp-G x z, G=iβ +α
α: çevredeki her birimin atenüasyonu, β: elektromagnetik dalganın yayılma faktörü, P0 : giriş gücü
Doku sıcaklığındaki her birim azalma dokunun su içeriğine bağlıdır. Dokular iki gruba bölünebilir. İlk grup düşük su içeriği içerir. Yağ ve kemikler bu gruba girer. Dokudaki her birim için kayıp %20-30 (0.5–0.7dB/cm) düşüktür. Yüksek su içeriğine sahip olan cilt ve kastaki kayıp daha büyük olup yaklaşık %50 (3dB/cm)‟dir. İnfrared için bio-doku geçirgen değildir, bu yüzden birkaç mikron derinlikte radyasyon kaybolur (45).
10. 6. Parlaklık (Brightness) Sıcaklığı
Radyasyon gücü dokunun bütün parçalarından farklı kayıplarla ve farklı sıcaklıklarla geçer. Bu yüzden anten tarafından ölçülen sıcaklık muayene edilen organın fiziksel sıcaklığına eşit değildir. Bu sıcaklık vücudun diğer parçalarının ve bu parçalardaki kayıpların sıcaklıklarına bağlıdır. Ölçülen sıcaklık parlaklık sıcaklığı olarak isimlendirilir ve aşağıdaki formülle gösterilir.
T(r): dokudaki sıcaklık
P(r): radyometrik ağırlık fonksiyonu
σ: dokunun iletkenliği
|E(r)|: dokudaki anten elektromanyetik alan (45)
Normal dokunun iletkenliği ile malign dokunun iletkenliği arasındaki fark Şekil 10‟da gösterilmiştir.
ġekil 10: Normal dokunun iletkenliği ile malign dokunun iletkenliği arasındaki fark
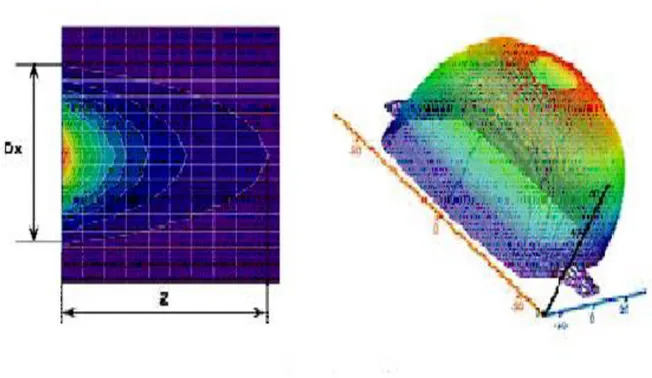
Parlaklık sıcaklığı antenin altındaki silindirin hacminin ortalama sıcaklığıdır. Silindirin çapı 5 cm‟dir. Derinliği su içeriğine bağlı olarak 3-7 cm arasında değişmektedir (45)
Elektrik Kontaktı
Ġletkenlik (s/m)
ġekil 11 : RTM‟ nin sıcaklığı ölçtüğü alanı göstermektedir
Buradan enerjinin % 80‟nin 43 cm³‟lük hacimde yer aldığını görebiliriz. Alanın boyutları 3.8x3.2x4.3 cm dir (45,46).
Şekil 11‟de görüldüğü gibi ölçülen hacim oldukça geniştir. Bu yüzden meme RTM muayenesi çok sıklıkla eğer meme küçük ise pnömoniyi de gösterebilmektedir (42).
10. 7. Cihazın Yapısı
Sistem aşağıdaki parçalardan oluşur :
1. Anteni ile birlikte İçsel Sıcaklık Sensörü (ITS) 2. Cilt sıcaklık senserü (STS)
Sistem bir adet bilgisayar ve yazıcıdan oluşur. Cihaz bilgisayarla seri porttan haberleşir. İncelenen organlara ait sonuçlar monitörde ya da yazıcıda termogram ve sıcaklık alanı olarak görünür. Bu sistem memedeki sıcaklık yayılımını termal asimetriyi içerecek şekilde birkaç parametreyi analiz edebilir (Resim 1).
Resim 1: Çalışmada kullandığımız cihaz ve değerlendirme ünitesi
10. 8. RTM - 01 RES’ in Tetkik Spesifikasyonları
Tetkik Spesifikasyonları Değeri
Yüksek veya düşük sıcaklığın oluşturduğu termal bir anomalliğin saptanma derinliği
3-7
(su içeriğine bağlı olarak ) İç sıcaklığı ölçme doğruluğu (sıcaklık ölçüm
aralığı 32-38 olduğunda )
±0,2
Bir noktadakı iç sıcaklığın ölçülme süresi, saniye olarak
8
Uygulama çapı, mm olarak 39
Cilt sıcaklığının ölçülümün doğruluğu, C olarak
±0,2
Bir noktadaki cilt sıcaklığının ölçüm süresi, saniye olarak (sıcaklık ölçüm aralığı 32–38˚
olduğunda )
1
DPU ağırlığı, kg olarak 4
10. 9. RTM-01-RES Cihazının Fonksiyonel GörünüĢü
Bu cihaz biyolojik nesne ile anten arasındaki yansımayı karşılayan, modüle edilmiş kayan bir devresi olan radyometrik bir cihazdır. Kullanılan dalga boyu 26 cm‟dir. Fonksiyonel şeması şekil 12‟de gösterilmiştir.
Anten, incelenen organdan mikrodalga frekanslarında gürültü alır ve sinyali İçsel Sıcaklık Sensörü (ITS) tarafından güçlendirilmiş mikrodalga ışınımına çevirir. ITS tarafından güçlendirilmiş sinyal işlem göreceği veri işlem ünitesine (DPU) gönderilir. Deri sıcaklık sensoründen (STS) elde edilen voltaj değeri de DPU „ya gönderilir. Cilt sıcaklık sensorü temassız infrared frekans alıcısıdır.
DPU ünitesinin ön kısmındaki butonlarla modlar değiştirilir. İç ve cilt sıcaklık değerleri 3 sayımlı bir göstergede gösterilir.
DPU bilgisayarla haberleşmek için bir seri sayısal sinyal gönderir. Cihazın ön yüzünde bir sıcaklık göstergesi ITS, STS, güç düğmeleri vardır. DPU arka panelinde de ITS ve STS bağlamak için konnektörler bulunur (46).
10. 10. Ġç Sıcaklık Alanlarının GörselleĢtilirmesi
Şekil 13‟de mikrodalga radyometri sıcaklık verileri bir diyagram olarak gösterilmektedir. Yatay eksende ölçülen noktaların isimleri, dikey eksende ise bu noktalara karşılık gelen iç sıcaklık değerleri gösterilmiştir. Bu metod sağ ve sol memedeki birbirini karşılayan noktalarda ayırıcı sıcaklığın analizini yapmamıza izin verir. İnfrared termografide kullanılan sıcaklık alanı sıcaklık verisi olarak şekil 14‟de gösterilmiştir. Sıcaklık alanında memenin serin bölgeleri soğuk renklerle gösterilir. Örnek olarak sıcak alanlar kırmızı, daha ılık alanlar, turuncu ve soğuk alanlar mavi renklerle gösterilir. İçsel sıcaklık alanlarındaki sıcaklık anormallikleri özellikle kansere karşılık gelen bölgeyi göstermektedir (44 - 47).
10. 11. RTM Ġnceleme KoĢulları
RTM tetkiki yapılması için gereken koşullar;
Tercihen binanın alt katlarında, dış uydu alıcılardan uzak olan 10-18 m² lik oda yeterlidir.
Hastalar için konforlu ortam yaratılmalı ve oda sıcaklığı 20-23º C olmalıdır. Sıcak iklim yerlerinde ise klima kullanılması gerekir. Odada hiçbir hava akımı olmamalıdır.
Çekim yapılacak oda sıcaklığı 23-25 º C „de sabit tutulmalı ve klimatize edilmelidir.
Çekim yapılacak odaya çevreden güneş ve infrared ışığının girmesi engellenmeli, floresan ışığı dışında başka bir aydınlatma aracı kullanılmamalıdır.
Odada yüksek nemden, su buharından, hava akımından, tozlardan, kimyasal ajanlardan, yüksek ısıdan, cihazın yer ile temasından ve titreşimden kaçınmak gerekmektedir.
Hastanın içinde bulunulan oda sıcaklığına adaptasyonu için giysilerini çıkardıktan sonra en az 10 dakika bekletilmesi gereklidir (46).