T.C.
DİCLE ÜNİVERSİTESİ
TIP FAKÜLTESİ
ENFEKSİYON HASTALIKLARI VE KLİNİK
MİKROBİYOLOJİ ANABİLİM DALI
DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ HASTANESİ
2010-2011 İLK ALTI AY
ANTİBİYOTİK TÜKETİM İNDEKSİ
Dr.İnşa Gül EKİZ İŞCANLI
TIPTA UZMANLIK TEZİ
ENFEKSİYON HASTALIKLARI VE KLİNİK
MİKROBİYOLOJİ ANABİLİM DALI
T.C.
DİCLE ÜNİVERSİTESİ
TIP FAKÜLTESİ
ENFEKSİYON HASTALIKLARI VE KLİNİK
MİKROBİYOLOJİ ANABİLİM DALI
DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ HASTANESİ
2010-2011 İLK ALTI AY
ANTİBİYOTİK TÜKETİM İNDEKSİ
Dr.İnşa Gül EKİZ İŞCANLI
TIPTA UZMANLIK TEZİ
DANIŞMAN
Doç. Dr. MUSTAFA KEMAL ÇELEN
ÖNSÖZ
Bana bu günlere gelmemde maddi ve manevi desteklerini hiçbir zaman esirgemeyen eşime, babama, anneme, kardeşime ve zamanından çaldığım sevgili oğluma teşekkür ederim. Onları çok seviyorum.
Bana bu çalışmamın planlanmasında ve tamamlanmasında desteğini esirgemeyen, her konuda destek olan bilgi ve deneyimlerini paylaşmaktan hiçbir zaman çekinmeyen değerli tez hocam Doç. Dr. Mustafa Kemal ÇELEN’e sonsuz teşekkür ederim.
Asistanlık eğitimim süresince her konuda destek olan, bilgi ve deneyimlerini paylaşmaktan hiçbir zaman çekinmeyen çok değerli Anabilim Dalı Başkanımız Prof Dr. Salih HOŞOĞLU ve Prof. Dr. Saim DAYAN’a teşekkür ederim.
Birlikte çalışma şansına sahip olduğum Prof. Dr. Celal AYAZ, Prof. Dr Mehmet Faruk GEYİK, Yrd. Doç. Dr. Özcan DEVECİ, Yrd. Doç. Dr. Recep TEKİN, Yrd. Doç. Dr. Vuslat Boşnak ve Yrd. Doç. Dr.Fatma BOZKURT’a teşekkür ederim.
Tezimin hazırlanmasında büyük emekleri olan, onlarla çalışmaktan mutlu olduğum birbirinden değerli asistan arkadaşlarıma ayrıca teşekkür ederim. Dostum, arkadaşım Müzeyyen AY’a her türlü desteğinden dolayı teşekkür ederim.
Asistanlığım süresince birlikte çalışmaktan keyif aldığım Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Başhemşiresi Ayla ÖZBAY ve Klinik Hemşirelerine, Enfeksiyon Kontrol Komitesi Hemşiresi Songül ÖZMEN ve Enfeksiyon Komite Hemşirelerine, Laborantlarımıza, klinik personellerimize teşekkür ederim.
Ayrıca sevgili Nezire Abla’ya, şimdi İstanbul’da olan Fikret’e, Resul, Funda ve Uğur’a da destekleri için teşekkür ederim.
ÖZET
Bu çalışmada 2010 ve 2011 yıllarındaki ilk altı aylık süre boyunca çocuk klinikleri ve çocuk cerrahisi hariç olmak üzere Dicle Üniversitesi Tıp Fakültesi Hastanesi bünyesinde bulunan kliniklerde yatan hastalar çalışmaya dahil edildi. Bu tezde amaç, hastanemizin antibiyotik tüketim indeksini hesaplamaktır. Bu hesaplama Dünya Sağlık Örgütü tarafından önerilen “Antibiyotik Tüketim İndeksi” (ATİ)=Toplam Gün-Doz (TGD)/ Yatış-Gün (YG)*100 ile hesaplandı.
Dicle Üniversitesi Hastanesinin bütün kliniklerindeki 2010 yılının ilk altı ayındaki antibiyotik kullanım indeksi hesaplandı. Daha sonra da 2011 yılının ilk altı ayının antibiyotik kullanım indeksi hesaplandı ve karşılaştırıldı.
ATİ değerleri 2010 ilk altı aylık dönemde Hepatoloji Kliniğinde 106,61 TGD/100YG, Hepatoloji YB Kliniğinde 68,45 TGD/100YG, Dermatoloji kliniğinde 136,1 TGD/100YG, Göğüs Hastalılıkları YB kliniğinde 127,23, TGD/100YG, Göğüs Hastalılıkları kliniğinde 114,61 TGD/100YG, Nöroloji YB kliniğinde 67,99 TGD/100YG, Nöroloji kliniğinde 61,96 TGD/100YG, FTR Kliniğinde 75,19 TGD/100YG, Gastroloji kliniğinde 81,48 TGD/100YG, Gastroloji YB kliniğinde 122,56 TGD/100YG, Hematoloji kliniğinde 163,68 TGD/100YG, Hematoloji YB kliniğinde 129,8 TGD/100YG, Nefroloji kliniğinde 73,07 TGD/100YG, Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji kliniğinde 147,27 TGD/100YG, Endokrinoloji YB Kliniğinde 113,85 TGD/100YG, Endokrinoloji Kliniğinde 115,99 TGD/100YG, Kadın Doğum Kliniğinde 79,76 TGD/100YG, Göğüs Cerrahi kliniğinde 76,15 TGD/100YG, Göğüs Cerrahi YB kliniğinde 79,82 TGD/100YG, Göz kliniğinde 58,19 TGD/100YG Ortopedi kliniğinde 44,88 TGD/100YG, KBB kliniğinde 51,72 TGD/100YG, Üroloji kliniğinde 75,17 TGD/100YG, Nöroşirurji kliniğinde 46,82 TGD/100YG, Nöroşirurji YB kliniğinde 112,62 TGD/100YG, Genel Cerrahi Kliniğinde 88,89 TGD/100YG Genel Cerrahi YB kliniğinde 173 TGD/100YG, Reanimasyon kliniğinde 118,28 TGD/100YG, Plastik ve Rekonstriktif Cerrahi kliniğinde 79,92 TGD/100YG, Yanık kliniğinde 49,97 TGD/100YG, Yanık YB kliniğinde 78,02 TGD/100YG, Tıbbi Onkoloji kliniğinde 102,61 TGD/100YG, Kalp Damar Cerrahi kliniğinde 64,86 TGD/100YG, Kardioloji kliniğinde 114,92 TGD/100YG ve Kardioloji YB kliniğinde 121,14 TGD/100YG olarak bulundu.
ATİ değerleri 2011 ilk altı aylık dönemde ise Hepatoloji Kliniğinde 96,73 TGD/100YG, Hepatoloji YB Kliniğinde 84,43 TGD/100YG, Dermatoloji kliniğinde 130,39 TGD/100YG, Göğüs Hastalılıklarında 119,64 TGD/100YG, Göğüs Hastalılıkları YB kliniğinde 130,74 TGD/100YG, Nöroloji YB kliniğinde 79,54 TGD/100YG, Nöroloji kliniğinde 61,88 TGD/100YG, FTR kliniğinde 60,9 TGD/100YG, Gastroloji kliniğinde 86,98 TGD/100YG, Gastroloji YB kliniğinde 93,24 TGD/100YG, Hemotoloji YB kliniğinde 111,96 TGD/100YG, Hemotoloji kliniğinde 166,49 TGD/100YG, Nefroloji kliniğinde 66,54 TGD/100YG, Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji kliniğinde 121,47 TGD/100YG, Endokrinoloji YB Kliniğinde 117,29 TGD/100YG, Endokrinoloji Kliniğinde 108,87 TGD/100YG, Kadın Doğum Kliniğinde 74,29 TGD/100YG, Göğüs Cerrahi kliniğinde 63,3 TGD/100YG, Göğüs Cerrahi YB kliniğinde 63,77 TGD/100YG, Göz kliniğinde 62,04 TGD/100YG, Ortopedi Kliniğinde 76,8 TGD/100YG, KBB kliniğinde 74,22 TGD/100YG, Nöroşirurji kliniğinde 83,96 TGD/100YG, Nöroşirurji YB kliniğinde 98,78 TGD/100YG, Genel Cerrahi kliniğinde 89,11 TGD/100YG, Üroloji kliniği 64,19 TGD/100YG, Genel Cerrahi YB kliniğinde 167,89 TGD/100YG, Reanimasyon YB kliniğinde 133,89 TGD/100YG, Plastik ve Rekonstriktif Cerrahi kliniğinde 58,79 TGD/100YG, Yanık kliniğinde 59,68 TGD/100YG, Yanık YB kliniğinde 70,12 TGD/100YG, Tıbbi Onkoloji kliniğinde 122,67 TGD/100YG, Kalp Damar Cerrahi kliniğinde 87,81 TGD/100YG, Kardioloji kliniğinde 66,4 TGD/100YG ve Kardioloji YB kliniğinde 126,16 TGD/100YG bulundu.
2010 yılındaki ATİ değeri 94,63, 2011 yılındaki ATİ değeri ise 93,74 idi. 2010 ve 2011 yılları arasında ATİ değeri ve maliyet açısından anlamlı bir fark olmadığı görüldü. Ancak bazı klinikler arasında ATİ değeri açısından anlamlı farklılıklar mevcut idi.
ANAHTAR KELİMELER: Antibiyotik Tüketim İndeksi, Yatış Günü, Toplam Günlük Doz, Hastane Enfeksiyonları
ABSTRACT
In the study we analysed all inpatients appealed to Dicle University, Faculty of Medicine Hospital at first half of 2010 and 2011, except paediatrics and paediatrics surgery clinics. We aimed to calculate Antibiotic Consumption Index of the clinics. We used measurement as Antibiotics Consumption Index (ACI)= Defined daily-dosage (DDD)/ 100 bed-day (BD) which was recommended by World Health Organization.
ACI of in patients appealed to Dicle University hospital at first half of 2010 and first half of 2011 were calculated and compared.
ACI were 106,61DDD/100BD in Hepatology Clinic, 68,45 DDD/100BD in Hepatology Intensive Care Unit, 136,1 DDD/100BD in Dermatology Clinic, 127,23 DDD/100BD in Respiratory Disease Intensive Care Unit, 114,61 DDD/100BD in Respiratory Disease Clinic, 67,99 DDD/100BD in Neurology Intensive Care Unit, 61,96 DDD/100BD in Neurology Clinic 75,19 DDD/100BD in Physical Rehabilitation Clinics, 81,48 DDD/100BD in Gastroenterology Clinic, 122,56 DDD/100BD in Gastroenterology Intensive Care Unit, 163,68 DDD/100BD in Haematology Clinic, 129,8 DDD/100BD in Haematology Intensive Care Unit, 73,07 DDD/100BD in Nephrology Clinic, 147,27 DDD/100BD in Clinical Microbiology and Infectious Disease Clinic, 113,85 DDD/100BD in Endocrinology Intensive Care Unit, 115,99 DDD/100BD in Endocrinology Clinic, 79,76 DDD/100BD in Gynaecology and Obstetrics Clinic, 76,15 DDD/100BD in Thoracic Surgery Clinic, 79,82 DDD/100BD in Thoracic Surgery Intensive Care Unit, 58,19 DDD/100BD in Ophthalmology Clinic, 44,88 DDD/100BD in Orthopaedics Clinic,51,72 DDD/100BD in Ear, Nose and Throat Disease Clinic, 75,17 DDD/100BD in Urology Clinic, 46.82 DDD/100BD in Neurosurgery Clinic, 112,62 DDD100/BD in Neurosurgery Intensive Care Unit, 88,89 DDD/100BD in General Surgery Clinic, 173 DDD/100BD in General Surgery Intensive Care Unit 118,28 DDD/100BD in Reanimation Clinic, 79,92 DDD/100BD in Plastic, Reconstructive and Aesthetic Surgery Clinic, 49,97 DDD/100BD in Burn Clinic, 78,02 DDD/100BD in Burn Intensive Care Unit, 102,61 DDD/100BD in Medical Oncology Clinic, 64,86 DDD/100BD in Cardiovascular Surgery Clinic, 114,92 DDD/100BD in Cardiology
Clinic, 121,14 DDD/100BD in Cardiology Intensive Care Unit, in the first half of 2010.
Also ACI were 96,73 DDD/100BD in Hepatology Clinic, 84,43 DDD/100BD in Hepatology Intensive Care Unit, 130,39 DDD/100BD in Dermatology Clinic, 130,74 DDD/100BD in Respiratory Disease Intensive Care Unit, 119,64 DDD/100BD in Respiratory Disease Clinic, 79,54 DDD/100BD in Neurology Intensive Care Unit, 61,88 DDD/100BD in Neurology Clinic, 60,9 DDD/100BD in Physical Rehabilitation Clinics, 86,98 DDD/100BD in Gastroenterology Clinic, 93,24 DDD/100BD in Gastroenterology Intensive Care Unit, 166,49 DDD/100BD in Haematology Clinic, 111,96 DDD/100BD in Haematology Intensive Care Unit, 66,54 DDD/100BD in Nephrology Clinic, 121,47 DDD/100BD in Clinical Microbiology and Infectious Disease Clinic, 117,29 DDD/100BD in Endocrinology Intensive Care Unit, 108,87 DDD/100BD in Endocrinology Clinic, 74,29 DDD/100BD in Gynaecology and Obstetrics Clinic, 63,3 DDD/100BD in Thoracic Surgery Clinic, 63,7 DDD/100BD in Thoracic Surgery Intensive Care Unit, 62,04 DDD/100BD in Ophthalmology Clinic, 76,8 DDD/100BD in Orthopaedics and Traumatology Clinic, 74,22 DDD/100BD in Otorhinolaringoloji Clinic, 64,19 DDD/100BD in Urology Clinic, 83,96 DDD/100BD in Neurosurgery Clinic, 98,78 DDD100/BD in Neurosurgery Intensive Care Unit, 89,11 DDD/100BD in General Surgery Clinic, 167,89 DDD/100BD in General Surgery Intensive Care Unit, 133,89 DDD/100BD in Reanimation Clinic, 58,79 DDD/100BD in Plastic Reconstructive and Aesthetic Surgery Clinic, 59,68 DDD/100BD in Burn Clinic, 70,12 DDD/100BD in Burn Intensive Care Unit, 122,67 DDD/100BD in Medical Oncology Clinic, 87,81 DDD/100BD in Cardiovascular Surgery Clinic, 64,4 DDD/100BD in Cardiology Clinic, 126,16 DDD/100BD in Cardiology Intensive Care Unit in the first half of 2011.
Since the Internal Medicine Intensive Care Unit was not functioning in the first half of 2010 the data of the first half of 2011 was excluded. The mean ACI values were 94,63 and 93,74 respectively in the first half of 2010 and 2011. There
was no statistically significant difference between ACI values and cost. However, some clinics are available, significant differences between the ACI value.
KEY WORDS: Antibiotic Consumption Index, Bed Day, Defined Daily Dosage, Nosocomial Infections
İÇİNDEKİLER Sayfa No. ÖNSÖZ……….……….i ÖZET……….…….………..ii ABSTRACT……….……...iv İÇİNDEKİLER………vi KISALTMALAR………...……….vii TABLOLAR DİZİNİ………...………viii 1. GİRİŞ VE AMAÇ...1 2. GENEL BİLGİLER...3
2.1. Rasyonel antibiyotik kullanımı...3
2.1.1. Antibiyotik kullanımını gerektiren endikasyon varlığı...5
2.1.2. Hangi antibiyotiğin seçileceği ve bu seçimi etkileyen faktörler...5
2.1.3.Kombinasyona gerek olup olmadığının belirlenmesi...7
2.2. Uygun olmayan antibiyotik kullanımın etkileri………...7
2.2.1.Direnç gelişimi……….………..7
2.2.2Hastane enfeksiyonu gelişimi……….…...………....8
2.2.3Maliyet………...………....9
2.3 Antibiyotik kullanımı ölçülebilir mi?...………..10
2.3.1. Antibiyotik tüketimi neden ölçülmeli ve takip edilmelidir…………...……...12
2.3.2.DDD metodunun avantajları……… .13 2.3.4.DDD metodunun dezavantajları………14 3. GEREÇ VE YÖNTEM……….……….17 4. BULGULAR……….………..18 5. TARTIŞMA………43 6. SONUÇ………...51 7. KAYNAKLAR………...………53
KISALTMALAR
ATİ Antibiyotik Tüketim İndeksi
TGD Toplam Gün Doz
YG Yatış Gün
KBB Kulak Burun Boğaz
GR Gram
CDC Centers for Disease Control ABD Amerika Birleşik Devletleri
HE Hastane Enfeksiyonu
ATC Anatomic Theuropatic Chemical DDD Tanımlanmış Günlük Doz DDDs Daily Defined Dozes DSÖ Dünya Sağlık Örgütü
TBC Tüberküloz
FTR Fizik Tedavi ve Rehabilitasyon
YB Yoğun Bakım
ACI Antibiotic Consumption Index
IU İnternasyonel Ünite
TABLOLAR DİZİNİ
Tablo 1: Tetrasiklin grubu antibiyotikler için tanımlanmış gün doz şeması...syf 14 Tablo 2: Penisilin grubu antibiyotikler için tanımlanmış gün doz şeması……....syf 14 Tablo 3: Kinolon grubu antibiyotikler için tanımlanmış gün doz şeması…...…..syf 14 Tablo 4: Sefalosporin grubu antibiyotikler için tanımlanmış gün doz şeması…...syf 15 Tablo 5: Makrolid Linkozamin ve Streptogramin grubu antibiyotikler için tanımlanmış gün doz şeması………..syf 15 Tablo 6: Diğer antibiyotikler için tanımlanmış gün doz şeması………..……….syf 15 Tablo 7: Anti-tüberküloz için tanımlanmış gün doz şeması……...………...syf 16 Tablo 8: Karpepenem grubu için tanımlanmış gün doz şeması……….syf 16 Tablo 9: Antiviral grubu için tanımlanmış günlük doz şeması………..syf 16 Tablo 10: Antifungal grubu için tanımlanmış günlük doz şeması………syf 16 Tablo 11: 1 Ocak – 1 Temmuz 2010 tarihleri arasında kliniklere yatan toplam hasta sayısı...syf 19 Tablo 12: 1 Ocak – 1 Temmuz 2011 tarihleri arasında kliniklere yatan toplam hasta sayısı...syf 20 Tablo 13: 2010 ve 2011 hastane enfeksiyon hızları...syf 22 Tablo 14: Kliniklere göre ATİ, TGD, yatış günü ve maliyet dağılımı……...syf 23
Şekil 1. Dicle Üniversitesi Hastanesi Fizik Tedavi ve Rehabilitasyon ATİ değerleri...syf 24 Şekil 2. Dicle Üniversitesi Hastanesi Kadın Doğum Kliniği ATİ değerleri...syf 24 Şekil 3. Dicle Üniversitesi Hastanesi Enfeksiyon Hastalıkları ATİ değerleri...syf 25 Şekil 4. Dicle Üniversitesi Hastanesi Endokrin Yoğun Bakım ATİ değerleri...syf 25 Şekil 5. Dicle Üniversitesi Hastanesi KBB ATİ değerleri...syf 26 Şekil 6. Dicle Üniversitesi Hastanesi Plastik Cerrahi ATİ değerleri...syf 26 Şekil 7. Dicle Üniversitesi Hastanesi Göğüs Cerrahi Kliniği ATİ değerleri...syf 27 Şekil 8. Dicle Üniversitesi Hastanesi Göğüs Cerrahi Yoğun Bakım ATİ değerleri...syf 27 Şekil 9. Dicle Üniversitesi Hastanesi Nefroloji Kliniği ATİ değerleri...syf 28 Şekil 10. Dicle Üniversitesi Hastanesi Yanık Yoğun Bakım ATİ değerleri...syf 28 Şekil 11. Dicle Üniversitesi Hastanesi Yanık Kliniği ATİ değerleri...syf 29 Şekil 12. Dicle Üniversitesi Hastanesi Tıbbi Onkoloji ATİ değerleri...syf 29 Şekil 13. Dicle Üniversitesi Hastanesi Göz Kliniği ATİ değerleri...syf 30 Şekil 14. Dicle Üniversitesi Hastanesi Üroloji Kliniği ATİ değerleri...syf 30 Şekil 15. Dicle Üniversitesi Hastanesi Beyin Cerrahi ATİ değerleri...syf 31 Şekil 16. Dicle Üniversitesi Hastanesi Beyin Cerrahi Yoğun Bakım ATİ değerleri...syf 31 Şekil 17. Dicle Üniversitesi Hastanesi Nöroloji Kliniği ATİ değerleri...syf 32 Şekil 18. Dicle Üniversitesi Hastanesi Nöroloji Yoğun Bakım ATİ değerleri...syf 32 Şekil 19. Dicle Üniversitesi Hastanesi Gastroloji Kliniği ATİ değerleri………..syf 33 Şekil 20. Dicle Üniversitesi Hastanesi Hepatoloji Kliniği ATİ değerleri...syf 33 Şekil 21. Dicle Üniversitesi Hastanesi Hepatoloji Yoğun Bakım ATİ değerleri...syf 34 Şekil 22. Dicle Üniversitesi Hastanesi Ortopedi Kliniği ATİ değerleri...syf 34 Şekil 23. Dicle Üniversitesi Hastanesi Hematoloji Kliniği ATİ değerleri...syf 35 Şekil 24. Dicle Üniversitesi Hastanesi Genel Cerrahi Kliniği ATİ değerleri...syf 35 Şekil 25. Dicle Üniversitesi Hastanesi Genel Cerrahi Yoğun Bakım ATİ değerleri...syf 36 Şekil 26. Dicle Üniversitesi Hastanesi Dermatoloji Kliniği ATİ değerleri...syf 36 Şekil 27. Dicle Üniversitesi Hastanesi Göğüs TBC ATİ değerleri...syf 37 Şekil 28. Dicle Üniversitesi Hastanesi Göğüs TBC YB ATİ değerleri………….syf 37
Şekil 29. Dicle Üniversitesi Hastanesi Kardiyoloji ATİ değerleri...syf 38 Şekil 30.Dicle Üniversitesi Hastanesi Kardiyoloji Yoğun Bakım ATİ değerleri .syf 38 Şekil 31. Dicle Üniversitesi Hastanesi Kalp ve Damar Cerrahi ATİ değerleri...syf 39 Şekil 32. Dicle Üniversitesi Hastanesi Reanimasyon ATİ değerleri...syf 39 Şekil 33. Dicle Üniversitesi Hastanesi Hematoloji YB ATİ değerleri………...syf 40 Şekil 34. Dicle Üniversitesi Hastanesi Gastroloji Kliniği ATİ değerleri...syf 40 Şekil 35. Dicle Üniversitesi Hastanesi Endokrin Kliniği ATİ değerleri...syf 41 Şekil 36: Dicle Üniversitesi Hastanesinde 2010 yılında en çok kullanılan antibiyotiklerin TGD değerleri...syf 41 Şekil 37: Dicle Üniversitesi Hastanesinde 2011 yılında en çok kullanılan antibiyotiklerin TGD değerleri...syf 42
1.GİRİŞ VE AMAÇ
Antibiyotiklerin kullanıma girmesinden kısa bir müddet sonra ortaya çıkan direnç problemi ve antibiyotiklerin getirdiği maliyetten dolayı, bu ajanların kullanım yoğunluğunun ölçülmesi ve sınırlandırmasının gerekliliği tartışmasız bir şekilde kabul edilmiştir. Buna paralel olarak birçok ülkede antibiyotik kullanımın ölçülmesi ve iyileştirilmesi için birçok araştırmalar yapılmakta, eğitim programları ve sürveyans projeleri uygulanmaktadır.
Antibiyotikler bütün tıp dünyasında sık kullanılan ilaçlardır. Özellikle son yıllarda önemli bir problem haline gelen antimikrobiyal direncinin, hem insan sağlığı hem de ülke ekonomisi üzerine olumsuz yönde önemli katkıları vardır. Antimikrobiyal direncinin en önemli klinik sonuçları artmış morbidite, mortalite ve ekonomik yüktür.
Başta kemik iliği transplantasyon hastaları olmak üzere immünosupresif tedavi alan hastalarda profilaktik antibiyotik kullanımın yaygınlaşması, uygunsuz cerrahi öncesi profilaksinin yaygın oluşu ve endikasyon olmaksızın geniş spektrumlu antibiyotiklerin kullanımı direnç gelişimindeki en önemli selektif baskı unsurlarındandır.
Ayrıca antibiyotik üreten şirketlerin kontrolsüz ve yaygın biçimde antibiyotik tanıtımı yapmaları, genel olarak hastaların iyi hekimlik göstergesi olarak antibiyotik reçete edilmesini görmeleri de hekimin sıkça antibiyotik reçete etmesine neden olmaktadır.
Yine günümüzde tanı ve tedavi amacıyla invaziv işlemlerin yaygın bir biçimde uygulanması, hastalara intravenöz kateterlerin daha sık takılması ve nazokomiyal enfeksiyon etkenlerinin birçok nedene bağlı olarak diğer hastalara transfer olmasına, bazı uygunsuz çevre koşulları infeksiyonların daha sık ve kolaylıkla gelişmesine izin vermekte ve destek olmaktadır.
Yukarıda belirtilen bütün bu nedenlere bağlı olarak gelecekte daha da karmaşık direnç mekanizmaları geliştireceği öngörülen bakterilere karşı uygulanabilecek en etkin ve kolay yöntem akılcı ve rasyonel antibiyotik kullanımıdır.
Rasyonel antibiyotik kullanımının temel ilkeleri doğru ilacın, doğru endikasyonla, doğru dozda, doğru zamanda ve doğru yoldan uygulanmasıdır. Akılcı ve rasyonel antibiyotik kullanımının etkin bir biçimde uygulanması, direnç gelişimin kontrolündeki en önemli ve temel basamaktır.
Son yıllarda bazı antibiyotiklerin sadece infeksiyon hastalıkları uzmanı tarafından verilmesine onay veren yasa ile birlikte rasyonel olmayan antibiyotik kullanımında ve bunun getirdiği ülke ekonomisinde yaratılan mali yükteki önemli azalma, kanunların desteğinin, yani sağlık alanındaki uygulamalarının önemini açık bir biçimde ortaya koymuştur.
Elbette ki uygunsuz antibiyotik kullanımının tek olumsuz sonucu ekonomik yük değildir. İlaç yan etkilerine ve tedavi başarısızlığına bağlı morbidite ve hatta mortalite ve selektif baskıya bağlı direncin indüklenmesi diğer önemli sonuçlardandır.
2. GENEL BİLGİLER
2.1.Rasyonel Antibiyotik Kullanımı
Antibiyotikler yarım asırdan uzun bir süredir klinik kullanımda olan uygun kullanıldıklarında hayat kurtarıcı olan ilaçlardır. Tüm ilaçlar için olduğu gibi antibiyotikler için de günümüzde kabul gören bazı kullanım kuralları mevcuttur. Her hekim bu prensipleri bilmeli ve uygulamalıdırlar. Akılcı kullanıldıklarında antibiyotikler gerçekten mucize ilaçlardır ve bu durumda hem hasta hem hekim hem de ülkemiz azami fayda elde edecektir (1,2).
Bakterilerin ve diğer patojen mikroorganizmaların neden olduğu enfeksiyonların önlenmesi ve tedavisinde etkili olan ajanların keşfedilmesi modern tıbbın en önemli dönüm noktalarından biri olmasına rağmen söz konusu ajanların kullanımı bu çağla sınırlı değildir. Antiinfektif potansiyele sahip madddeler yüzlerce yıldır kullanılmaktadır. Ondokuzuncu yüzyılda infeksiyonların mikrobiyolojik anlamda keşfine kadar infeksiyonların tedavisi tamamen ampirik olarak kullanılmış, 1900’lü yılların başlarında arsenik ve bizmut gibi ağır metaller, sifilizi de içeren çok sayıda infeksiyona karşı faydalı bulunmuş, ancak kemoterapinin modern çağı, 1936 yılında sülfonamidlerin keşfi ve klinik kullanımıyla başlamıştır. Bunu 1940’lı yıllarda penisilin ve streptomisinin terapötik değerinin anlaşılması izlemiştir (1,3). 1950 yılından sonra ise antimikrobiyal tedavinin ‘alltın çağı’ başlamıştır. Bu yıllarda mucize ilaçlar olarak anılan antibiyotiklerin giderek artan oranda, yaygın ve uygunsuz kullanımı çeşitli problemleri de beraberinde getirmiştir (1).
Antibiyotikler tedavi ya da sınırlı endikasyonlarda profilaktik amaçla kullanılmalıdır.
1. Tedavi amacıyla antibiyotik kullanımını iki başlık altında incelemek gerekir (1,3,4,5).
a. Öykü, fizik muayane ve labaratuvar olarak tanı almış bakteriyel bir enfeksiyonun tedavi edilmesi.
b. İnfeksiyon etkenini izole etmenin olanak dışı olduğu durumlarda ve eldeki verilerin bir enfeksiyon hastalığının varlığını göstermesi durumunda daha önce bu tür enfeksiyonlarda yapılan çalışmalara dayanılarak tedavi verilmesi (ampirik tedavi) (1,3,4).
2. Yüksek olasılıkla kişide enfeksiyon gelişeceğini düşünüyorsak, bu duruma engel olmak için etkenle karşılaşmadan önce veya karşılaştıktan kısa bir süre sonra antibiyotik verilmesine profilaktik antibiyotik kullanımı denmektedir. Profilaksi amacıyla antibiyotiklerin kullanılması ise iki şekilde olabilir (1,3,5).
a. Cerrahi profilaksi b. Medikal profilaksi
Antibiyotik kullanımıyla ilgili veriler, antibiyotiklerin yukarıdaki amaçlara uygun olmayan bir biçimde oldukça yaygın ve yanlış kullanıldığını göstermektedir. Antibiyotiklerin yanlış kullanıldığını kanıtlayan pek çok veri söz konusudur. Antibiyotiklerin yanlış kullanılmasının nedenleri (1,2,6):
1. Tanı açısından gerekli değerlendirmeleri yapmaksızın antibiyotik kullanımı 2. Ateşi olan her hastaya antibiyotik başlanılması
3. Enfeksiyon olmaksızın antibiyotik kullanımı 4. Seçilen antibiyotiğin yanlış olması
5. Dozun yetersiz, doz aralıklarının uygunsuz olması veya dozun aşırı olması 6. Aynı etkinlikte daha ucuzu varken pahalı olanın seçilmesi
7. Etkinliği bilinen bir antibiyotik yerine, belirgin bir üstünlüğü olmayan yeni bir antibiyotiğin seçilmesi
8. Aynı anda ikiden fazla antibiyotik kullanılması 9. 24-48 saatten uzun süren profilaksi
10. Gereksiz profilaksi
Antibiyotik kullanmayı düşünen her hekim öncelikle şu soruları kendisine sormalı ve söz konusu sorulara uygun cevaplar bulmalıdır (1,2).
Antibiyotik kullanmayı gerektiren bir endikasyon var mı? Tedavi başlamadan önce tanı için uygun materyaller alındı mı? Etken mikroorganizma veya mikroorganizmalar nelerdir? En uygun antbiyotik hangisidir? Neden?
Olası etken mikroorganzimanın antibiyotik duyarlılık durmu nedir Seçilecek antibiyotiğe ait farmokolojik özellikler nelerdir?
Hastaya ait özellikler nelerdir?
2.1.1.Antibiyotik Kullanımı Gerektiren Endikasyon Varlığı
Bir hastada antibiyotik kullanmak için mutlaka aşağıda belirtilen endikasyonlardan birisi olmalıdır (1,7).
a. Kanıtlanmış bakteriyel bir enfeksiyon
Klinik ve laboratuvar bulgularıyla bakteriyel bir enfeksiyonun varlığının kanıtlanmış olduğu durumlardır.
b. Ampirik antibiyotik tedavisi
Bazı durumlarda mikrobiyolojik tanı konulmadan antibiyotik tedavisi başlanabilir. Belirli endikasyonlarda klinik ve laboratuvar verilerine dayanılarak olası infeksiyon etkenine yönelik uygun bir antibiyotik tedavisine başlanması ampirik antibiyotik tedavisi olarak adlandırılır. Antibiyotiklerin en sık uygulandığı ve yine buna paralel olarak sıklıkla yanlış kullanıldığı durumlardandır.
c. Profilaktik antibiyotik kullanımı
Bu tür antibiyotik kullanımı infeksiyon riski olan cerrahi girişimler öncesinde veya bazı özel durumlarda enfeksiyon gelişmesini önlemek amacıyla yapılır(örnek meningokok menenjit) (2). Profilaktik antibiyotik kullanımı her bir durum için belirtilmiş bilimsel kurallara uygun olmalıdır. Ancak antibiyotiklerin gereksiz ve yanlış kullanıldığı önemli durumlardan birisidir.
Yukarıda bahsedilen endikasyonlarda (profilaksi hariç) antibiyotik verilemden önce uygun örnekler alınarak mümkünse etken mikroorganizmanın tanımlanması gerekir.
2.1.2.Hangi Antibiyotiğin Seçileceği ve Bu Seçimi Etkileyen Faktörler
Hangi antibiyotiğin en uygun seçenek olduğu pek çok faktöre bağlı olmakla birlikte çoğu enfeksiyon hastalığında ilk seçenek antibiyotikler belirlenmiştir. Ancak çeşitli nedenlerle ilk seçenek antibiyotiklerin kullanılmadığı durumlarda alternatif antibiyotikler kullanılabilir. Antibiyotik seçimin etkileyen hususlar şunlardır (1).
1. Mikroorganizmaya ait özellikler
Etken mikroorganizmanın antibiyotik duyarlılığı Bir veya birkaç mikroorganizma
Fagositik hücrelerde yaşayabilme 2. Hastaya ait özellikler (1,2,3,5,8)
Antibiyotikler karşı daha önceden bildirilmiş yan etki öyküsü Yaş
Altta yatan hastalık Gebelik
Genetik ve metabolik anormallikler
Daha önce ve/veya halihazırda uygulanan antimikrobiyal tedavi Kullanılan diğer ilaçlar
3. İnfeksiyonun edinildiği yer
İnfeksiyonun hastanede, hastane dışında veya seyahatte gelişmesi etken mikroorganizmanın antibiyotik duyarlılığını ve buna bağlı olarak seçilecek antibiyotiği etkiler.
4. İnfeksiyonun yeri
Santral sinir sistemi, ebdokardit, abse, nazal sinüs, göz, yabancı cisim varlığı, osteomiyelit, yanık, safra kesesi, mesane, böbrek…
5. Antibiyotiğe ait özellikler (1,5,9,10) Etki spektrumu
Etki mekanizması Farmokolojik özellikler
-farmokokinetik -farmokodinamik
Tedavi dozu ve doz aralığı Veriliş yolu ve süresi İlaç etkileşimleri Yan etkileri
Post antibiyotik etki Maliyet
2.1.3.Kombinasyona Gerek Olup Olmadığının Belirlenmesi
Konakçının savunma mekanizmalarının normal etken olarak polimikrobial bir enfeksiyon düşünmüyorsak çoğu enfeksiyon tek antimikrobial ajanla tedavi edilebilir. Ancak bazı durumlarda kombine antibiyotik kullanım endikasyonu bulunabilir. Bunlar (1,11):
Antimikrobial spektrumu genişletmek -polimikrobial infeksiyon
-nötropenik hastalarda ciddi enfeksiyonlar Bakteriyel direnç gelişmesini önlemek Sinerjistik etki elde etmek
İlaç toksisitesini önlemek
2.2.Uygun Olmayan Antibiyotik Kullanımının Etkileri 2.2.1.Direnç Gelişimi
Antibiyotik kullanımı sonucu direnç gelişimi antibiyotiklerin kullanımı kadar eskidir. 1940’lı yılların ortalarında penisilinin yaygın kullanımı sonucu staphylococcus aureus suşlarında ortaya çıkan penisilin direnci bu konuda verilebilecek en eski ve en iyi örneklerden birisidir. Takip eden yıllarda bulunan her yeni antibiyotiğin kullanıma girmesini takiben, belli bir süre sonra bakterilerin direnç geliştirmesi hemen hemen değişmez bir kural haline gelmiştir. Dirençli suşlar, antibiyotiğin en yaygın olarak kullanıldığı ve hastadan hastaya çapraz bulaş olasılığının en yüksek olduğu hastane ortamlarında öncelikle ortaya çıkmıştır. Yaygın antibiyotik kullanımını takiben direncin gelişmesi, antibiyotiklerin dirençli suşları seleksiyona uğratma etkisine kanıt oluşturan en önemli bulgulardır. Antibiyotik kulanımı sonucu duyarlı suşların ortadan kaldırılarak, dirençli olanların seçilmesi, direncin gelişmesinin altındaki temel mekanizmayı açıklar. Ancak bu durumun gerçekleşebilmesi için antibiyotik etkisine maruz kalan bakteri popülasyonu içerisinde, kullanılan antibiyotiğin etkisine dirençli suşların bulunması gerekir. Direnç mekanizmaları iki şekildedir (1,2).
a.Doğal (İntrinsik) Direnç
Kalıtsal özellikte olmayan direnç tipidir. Bir mikroorganizmanın yapısı nedeniyle dirençli oluşu anlamına gelir. Burada genellikle antimikrobik maddenin bağlanarak etkili olduğu hedef molekülün olmaması doğal dirençten sorumludur. Bir antimikrobik maddeye doğal dirençli olan türün hiç bir kökeni o antibiyotikten etkilenmez (1,2,12).
b.Kazanılmış (Kalıtsal) Direnç
Sonradan kazanılan bir direnç tipidir. Burada bakteri popülasyonu antimikrobik madde ile ilk temasa geldiğinde ilaç mikroorganizma üzerine etkilidir, ancak temas süresinde veya tekrarlanan tedaviler sırasında mikroorganizma popülasyonunda antimikrobik maddeye karsı direnç gelişir. Antimikrobiklere karsı gelişen direnç esas olarak bu yolla olmakta ve genetik değisim sonunda seleksiyonla dirençli kökenler ortaya çıkıp yayılmaktadır. Genetik direnç kromozom, plazmid, transpozon kontrolü altındadır. Mikroorganizmalar direnç mekanizmalarından birini, bazen bir kaçını birlikte kullanarak antimikrobiklere direnç kazanmaktadır (1,2,12).
Antibiyotik direnci genel olarak kullanım süresi ve kullanım miktarı ile doğru orantılı bir biçimde gelişir. Antibiyotik kullanımının yaklaşık %75’inin gereksiz olabileceği öne sürülmüştür (1).
2.2.2.Hastane Enfeksiyonu Glişimi
Hastane infeksiyonları (Hİ) (Nozokomiyal İnfeksiyonlar), alınan tüm kontrol önlemlerine karşın 19. asırdan beri önemli bir sağlık sorunu olmaya devam etmektedir. Morbidite, mortalite ve tedavi maliyetlerini büyük oranda arttırmalarından dolayı son 30 yıldır Hİ ve kontrolü giderek daha yoğun ilgi odağı olmaktadır (13).
Hastane enfeksiyonu, kısaca hastanede edinilen enfeksiyon olarak ifade edilebilirse de, 11.08.2005 tarihli Resmî Gazete’de yayımlanarak yürürlüğe giren Yataklı Tedavi Kurumları Enfeksiyon Kontrol Yönetmeliğinde hastane
enfeksiyonu (HE), “yataklı tedavi kurumlarında, sağlık hizmetleri ile ilişkili olarak gelişen tüm enfeksiyonlar” şeklinde tanımlanmıştır.
Ancak tıp literatüründe ve uygulamada ise yaygın olarak; değişik nedenlerle hastaneye yatan bir hastada, hastaneye başvurduğunda kuluçka döneminde olmayan ve hastaneye yattıktan 48-72 saat geçtikten sonra gelişen veya taburcu olduktan sonra 10 gün içinde ortaya çıkan enfeksiyonlar olarak tanımlanmaktadır (10,14).
HE niteliklerini taşımayan diğer enfeksiyonlar ise, hastane dışında, yani toplum içinde edinildiği için genel olarak toplum kökenli enfeksiyonlar olarak adlandırılmaktadır. Özellikle uygunsuz dozda ve uzun süreli antibiyotik kullanımı hastane içinde mikroorganizmalarda direnç gelişimine ve dirençli suşların seçilmesine neden olmaktadır. HE, hastanede kalış süresini, tedavi maliyetini ve işgücü kaybını artırmakta, hastaları olduğu kadar sağlık çalışanlarını da tehdit etmektedir. İleri vakalarda ise, özellikle bağışıklık sistemi zayıf olan hastalarda (yenidoğan, prematüre bebekler, kanser ve AIDS hastaları, yaşlı hastalar, vb.) ölümlere de yol açabilmektedir (1).
2.2.3.Maliyet
Ülkemizde antibiyotik kullanımında ciddi sorunlar yaşandığı bir gerçektir. 2010 yılı verilerine göre ilaçlara harcanan toplam bütçe 13,9 milyar dolara ulaşmış olup ve bu maliyet içinde antibiyotikler %13,9 ile birinci sıradadır. 2011 yılı verilerine göre ise 14 milyar dolara ulaşmışken antibiyotikler %12,5 ile birinciliğini korumaktadır (15,16,17).
Dünya Sağlık Örgütü, uygun antibiyotik kullanımını “klinik olarak tedavi edici etkisi maksimum, ilaçla ilişkili yan etki ve antimikrobiyal direnç gelişimi minimum olan antibiyotiklerin maliyet-etkin kullanımı” olarak tanımlamaktadır.(18)
Bu ilaçların uygun olmayan kullanımları birçok sorunun da kaynağını oluşturur. Kuşkusuz, bu sorunların başında antibiyotiklere direnç gelir. Zamanla toplum içinde direncli kökenlerin oluşturduğu enfeksiyonların artması, sağaltımın hem maliyetini artırır, hem de zorlaşmasına neden olur.
Bütün diğer ilaçlarda olduğu gibi antibiyotik sağaltımında da gerçek maliyeti belirleyen üç faktör vardır (15):
1. Temel sağaltım maliyeti (sağaltım süresince antibiyotiğe ödenen para miktar) 2. Hastalığa ait komplikasyon, ya da antibiyotiğe ait yan etki görülme olasılığı ve bunun maliyeti
3. Hastanede kalış süresi ve maliyeti
Burada sadece antibiyotik fiyatını tek başına göz önünde tutmanın çok yetersiz bir değerlendirme olacağı açıktır.
HE, ölümler dışında, neden olduğu ilave maliyet açısından da önemli bir sorun olarak karşımıza çıkmaktadır. Zira HE’ye bağlı olarak bazen ağır bazen de hafif hastalık tablosunun eklenmesi, esas hastalığın iyileşme sürecini uzatmakta, tanı işlemlerini artırmakta ve tedavi yöntemini değiştirebilmektedir. HE nedeniyle ortaya çıkan ilave maliyet, ülkenin sosyo-ekonomik özelliklerine, hastanenin büyüklüğüne, tedavi süresine, servisin türüne ve benzer bazı başka etmenlere göre değişebilmektedir. Ek maliyetlerde ilk sırada hastanede kalış süresinin uzaması (ortalama 2-8 gün arası) bulunmaktayken ikinci sırada da antibiyotik tedavisi harcamaları yer almaktadır. Ayrıca HE gelişen her hasta için çok sayıda ilave tetkik yapılması da harcamaları artırmaktadır. Dikkate alınabilecek diğer bir etken ise personel maliyetleridir. Bütün bu durumlar çalışan personelin işgücü kaybına neden olmakta, hastalarda sakatlık risklerini artırmakta, hasta ve ailesine de maddi ve manevi yönden büyük zararlar vermektedir. CDC, ABD’de yılda 2 milyondan fazla insanın HE’ye yakalandığını ve 1992 yılında bunun 4,5 milyar ABD Dolarından fazla bir maliyet getirdiğini bildirmektedir. İngiltere’de ise söz konusu rakamın 1 milyar Pound civarında olduğu hesaplanmıştır. Mart 2003 tarihinde Yeni Zelanda’da yapılan bir çalışmaya göre, 21 hastanede HE’nin medikal ve cerrahi tedavilerinin maliyeti yaklaşık 137 milyon ABD Dolarıdır. Bu ve buna benzer rakamlar ışığında HE oranının bir puan bile düşürülmesinin milyonlarca ABD Doları tasarruf anlamına geldiği açıktır (1).
2.3.Antibiyotik Kullanımı Ölçülebilir Mi?
Antibiyotiklerin kullanıma girmesinden kısa bir müddet sonra ortaya çıkan direnç problemi ve antibiyotiklerin getirdiği maliyetten dolayı, bu ajanların kullanım yoğunluğunun ölçülmesi ve sınırlandırmasının gerekliliği tartışmasız bir şekilde
ve iyileştirilmesi için birçok araştırmalar yapılmakta, eğitim programları ve sürveyans projeleri uygulanmaktadır.
Antibiyotikler bütün tıp dünyasında sık kullanılan ilaçlardır. Özellikle son yıllarda önemli bir problem haline gelen antimikrobiyal direncinin, hem insan sağlığı hem de ülke ekonomisi üzerine olumsuz yönde önemli etkileri vardır. Antimikrobiyal direncin en önemli klinik sonucu, artmış morbidite, mortalite ve ekonomik yüktür (19).
Gelecekte daha da karmaşık direnç mekanizmaları geliştireceği öngörülen bakterilere karşı uygulanabilecek en etkin ve kolay yöntem akılcı ve rasyonel antibiyotik kullanımıdır (1).
Rasyonel antibiyotik kullanımının temel ilkeleri doğru ilacın, doğru endikasyonla, doğru dozda, doğru zamanda ve doğru yoldan uygulanmasıdır. Akılcı ve rasyonel antibiyotik kullanımının etkin bir biçimde uygulanması, direnç gelişimin kontrolündeki en önemli ve temel basamaktır.
Son yıllarda bazı antibiyotiklerin sadece infeksiyon hastalıkları uzmanı tarafından verilmesine onay veren yasa ile birlikte irrasyonel antibiyotik kullanımında ve bunun getirdiği ülke ekonomisinde yaratılan mali yükteki önemli azalma, kanunların desteğinin, yani sağlık alanındaki uygulamalarının önemini açık bir biçimde ortaya koymuştur.
Antibiyotiklerin genel ilaç giderleri arasındaki payı dünya standardından yaklaşık 2.5 kat fazla olan ülkemizde maalesef bu konuda yeterli çalışma yoktur. 2003 yılında yürürlüğe giren bütçe uygulama talimatı ile kısmi bir düzenleme yapılmış olsa bile, antibiyotik kullanımıyla ilgili daha çok ve kuşatıcı araştırmalara ve etkili düzenlemelere ihtiyaç vardır. Ne yazık ki antibiyotiklerin kullanılmasının ölçümü ve takibi için ülkemizde henüz yeterli duyarlılık oluşturulamamış ve bir model geliştirilememiştir. Birçok ülkede antibiyotik kullanımını hastanelerde ve toplumda aktif olarak takip eden izleme (monitoring, sürveyans) ve denetleme (auditing) programları olmasına karşılık ülkemizde bunlar henüz yoktur.
Hastanede ve hastane dışında antibiyotik kullanım yoğunluğunu objektif olarak ölçmek oldukça ilginç bir konudur. Bu aynı zamanda oldukça güç bir iştir. Ülkemizde hastanede yatarak ve ayaktan antibiyotik kullanım miktarının kaydedildiği veritabanları yeterli ve düzenli değildir. Genellikle hastaneler birden
fazla kaynaktan antibiyotik temin eder ve bunların miktarlarının kayıtlarına kolayca ulaşılamaz. Bazen bu ilaçlar hasta sahibi tarafından temin edilmekte ve eczane kayıtlarına hiç girmemektedir. Ayaktan antibiyotik kullanım miktarlarını hesap etmek daha da zordur. Çünkü antibiyotikler eczanelerden serbest alınmaktadır ve bu miktarların genel toplamına ulaşmak pek mümkün değildir. Ayrıca bazı ecza depoları ve eczaneler kayıt dışı satışlar yapmaktadırlar.
Antibiyotik tüketiminin hastaneler ve toplumlardaki kullanım yoğunluğunun birbirleriyle karşılaştırılmasında da güçlükler vardır. Hastaneler veya toplumlar arasında hasta profilinde değişiklikler ve antibiyotik kullanma endikasyon farklılıkları bulunmaktadır. Ölçüm yapılan yerin hastane ya da toplum olması birçok parametreyi değiştirmektedir. Hastane esaslı ölçümlerde kullanılabilecek parametreler için daha çok yatan hasta sayısına ya da hasta yatış gününe dayalı olarak hesap yapılmaktadır. Mali giderlerin azaltılması en önemli öncelik olduğu için toplam nüfusta kişi başına düşen ilaç ya da antibiyotik tüketim maliyeti daha çok gündeme gelmektedir. Ancak ilaç fiyatlarının ülkelerin ekonomik durumuna ve birçok değişkene göre farklı olması nedeniyle maliyet hesabı ciddi karşılaştırmalar için objektif veriler değildir. Ayrıca kutu başına yapılan karşılaştırmalarda da kutuların büyüklüğü değişken olabildiği için bu metotlar objektiflikten uzak olabilmektedirler.
2.3.1.Antibiyotik Tüketimi Neden Ölçülmeli ve Takip Edilmelidir?
Antibiyotiklerin gereksiz kullanılmasının engellenmesine çalışılırken temel olarak önlenebilir faktörler önemsenmektedir: Bunlar; kullanılan antibiyotiklerin getirdiği önlenebilir olan maliyet, direnç ve yan etkilerdir. Dünyanın değişik yerlerinde hastanelerde ve birinci basamak hizmeti veren kurumlarda yapılan çalışmalarda antibiyotik tüketim indeks değerleri müdahalelerle yarı yarıya azaltılabilmektedir. İşte bu nedenle konu herkesin dikkatini çekmekte ve antibiyotik kullanımının nicelik ve niteliğini objektif olarak ölçme ihtiyacı ortaya çıkmaktadır
Bu amaçla geliştirilen ölçüm metotlarından en makbulü Dünya Sağlık Örgütü’nün geliştirdiği ve belirli aralıklarla güncelleştirdiği yaklaşımdır. Anatomical Therapeutical Chemical (ATC) Classification /DDD sistemi de denilen bir hesaplama
DDD tanım olarak, bir ilacın yetişkinlerde başlıca endikasyonunda tahmin edilen ortalama günlük sürdürme dozudur. Sadece ATC kodu olan ilaçların DDD değeri olabilir (22).
Tanımlanmış günlük doz= Defined Daily Doses (DDDs) Bu sistem Dünya Sağlık Örgütü (Collaborating Centre for Drug Statistics Methodology) tarafından geliştirilmiştir. DDD hesaplanırken her antibiyotik için ortalama devam dozu (ana endikasyon, (70 kg erişkin) hazırlanmıştır ve aktif maddeyi gram (veya I.U.) olarak almak gerekmektedir (18,20,21,23,24).
DDD miktarı = Kutu sayısı x Kutudaki tablet sayısı x Gram olarak tablet ağırlığı / Antibiyotiğin gram olarak DDD değeri.
Bu hesaplama metodunda; hastanede yatan hastalar için uygulanan şekil; tanımlanmış günlük doz (DDD) toplamının 100-hasta-güne oranlanması şeklindedir. Bu şekilde elde edilen değere ‘antibiyotik tüketim indeksi (ATİ)’ adı verilmektedir. Aynı şekilde bir ülke veya coğrafi bölgedeki antibiyotik kullanım indeksi de belli bir zaman aralığında o coğrafi bölgede tüketilen antibiyotiklerin ‘tanımlanmış günlük doz=DDD (veya TGD) toplamının 1000-kişiye oranlanması ile hesaplanmaktadır (18,21,23,25).
Elde edilen rakam o hastane/klinik veya toplum için antibiyotik tüketim indeksini vermektedir.
2.3.2.DDD Metodunun Avantajları
Antibiyotik kullanım yoğunluğunun hesaplanması fiyat ve kutu büyüklüğünden bağımsızdır ve her antibiyotik için günlük kullanılan doz aynı DDD’yi ifade etmektedir.
Ülkeler, hastaneler, klinikler aynı yöntemle kullandıkları antibiyotik yoğunluğunu hesaplayabilirler. Böylece bu farklı çevrelerde kullanılan antibiyotiklerin yoğunluklarının birbiriyle karşılaştırılması imkânı doğmaktadır (23). Böylece antibiyotik kullanımı için evrensel bir ölçüt ortaya çıkmakta ve antibiyotik kullanımının doğurduğu sonuçlar da dolaylı olarak karşılaştırılabilmektedir.
2.3.4.DDD Metodunun Dezavantajları
Bu metot tamamen erişkin hastalar esas alınarak hazırlanmıştır ve çocuklar için ayrı doz hesabı yoktur. Bu yüzden çocuk servisleri ve çocuk hastaneleri için kullanımları uygun olmayabilir. Hastanelerde antibiyotik alan hastalar ve almayan hastalar olarak bir ayrım olmadığı için antibiyotik alan hasta sayısının bir önemi yoktur. Antibiyotik kullanan hastalarda yüksek ya da düşük doz kullanımı toplamı değiştirmektedir. Örnek olarak yoğun bakımda, böbrek yetmezliğinde ve profilakside farklı dozlarda kullanım olabilmektedir. Hastaların ilacı etkin olarak aldığından emin olunamaz (23,26).
Tablo 1: Tetrasiklin grubu antibiyotikler için tanımlanmış gün doz şeması (21)
Antibiyotik Kullanım Yolu TGD
Doksisiklin Oral,Parenteral 0.1 gr
Tetrasiklin Oral,Parenteral 1 gr
Tigesiklin Parenteral 0.1gr
Tablo 2: Penisilin grubu antibiyotikler için tanımlanmış gün doz şeması (21)
Antibiyotik Kullanım Yolu TGD
Ampisilin Oral,Parenteral 2 gr
Amoksisilin Oral,Parenteral 1 gr
Bakampisilin Oral 1.2 gr
Karbenesilin Parenteral 12 gr
Azlosilin Parenteral 12 gr
Tikarsilin Klavunat Parenteral 15 gr
Oksasilin Oral,Parenteral 2 gr
Piperasilin Tazobaktam Parenteral 14 gr
Amoksisilin Klavunat Oral 2 gr
Sulbaktam Ampisilin Parenteral 4 gr
Tablo 3: Kinolon grubu antibiyotikler için tanımlanmış gün doz şeması(21)
Antibiyotik Kullanım Yolu TGD
Trovafloksasin Oral,Parenteral 0.2 gr Ofloksasin Oral,Parenteral 0.4 gr Siprofloksasin Oral 1 gr Siprofloksasin Parenteral 0.5 gr Pefloksasin Oral,Parenteral 0.8 gr Levofloksasin Oral,Parenteral 0.25 gr Moksifloksasin Oral 0.4 gr
Tablo 4: Sefalosporin grubu antibiyotikler için tanımlanmış gün doz şeması (21)
Antibiyotik Kullanım Yolu TGD
Sefaklor Oral 1 gr Lorakarbef Oral 0.6 gr Sefprozil Oral 1 gr Sefotaksim Parenteral 4 gr Seftazidim Parenteral 4 gr Seftriakson Parenteral 2 gr Sefoperazon Parenteral 4 gr Sefepim Parenteral 2 gr Aztreonam Parenteral 4 gr Meropenem Parenteral 2 gr Sefazolin Parenteral 3 gr Sefuroksim Oral 0.5 gr Sefuroksim Parenteral 3 gr
Sefoperazon Sulbaktam Parenteral 4 gr
Tablo 5: Makrolid, Linkozamin ve Streptogramin grubu antibiyotikler için tanımlanmış gün doz şeması (21)
Antibiyotik Kullanım Yolu TGD
Eritromisin Oral,Parenteral 1 gr
Eritromisin Etilsüksinat Oral 2 gr
Spiramisin Oral 3 gr Roksitromisin Oral 0.3 gr Klaritromisin Oral 0.5 gr Azitromisin Oral 0.3 gr Diritromisin Oral 0.5 gr Klindamisin Oral 1.2 gr Klindamisin Parenteral 1.8 gr Linkomisin Oral,Parenteral 1.8 gr
Tablo 6: Diğer antibiyotikler için tanımlanmış gün doz şeması (21)
Antibiyotik Kullanım Yolu TGD
Vankomisin Parenteral 2 gr
Teikoplanin Parenteral 0.4 gr
Polimiksin B Parenteral 0.15 gr
Fusidik Asit Parenteral 1.5 gr
Metronidazol Parenteral 1.5 gr
Ornidazol Parenteral 1 gr
Ornidazol Oral 1 gr
Daptomisin Parenteral 0.28 gr
Tablo 7: Anti-tüberküloz için tanımlanmış gün doz şeması (21) Antibiyotik Kullanım TGD Etambutol Oral 1.2 gr I.N.H Oral 0.3 gr Pirazinamid Oral 1.5 gr Rifambisin Oral 0.6 gr Streptomisin Parenteral 1 gr
Tablo 8: Karpepenem grubu için tanımlanmış gün doz şeması (21)
Antibiyotik Kullanım TGD
İmipenem Parenteral 2 gr
Ertapenem Parenteral 1 gr
Meropenem Parenteral 2 gr
Doripenem Parenteral 1.5 gr
Tablo 9: Antiviral grubu için tanımlanmış gün doz şeması(21)
Antibiyotik Kullanım TGD Adefovir Oral 0.5 gr Oseltamivir Oral 0.15 gr Lamivudine Parenteral 0.3 gr Entekavir Oral 0.5 gr Tenofovir Oral 0.245 gr Asiklovir Oral 4 gr Asiklovir Parenteral 4 gr
Tablo 10: Antifungal grubu için tanımlanmış gün doz şeması(21)
Antibiyotik Kullanım TGD Flukonazol Oral,Parenteral 0.2 gr Caspofungin Parenteral 0.5 gr Vorikonazol Oral 0.4 gr Vorikonazol Parenteral 0.4 gr Amfoterisin B Parenteral 0.035 gr Mikafungin Parenteral 0.1 gr Anidulafungin Parenteral 0.1 gr
3. GEREÇ VE YÖNTEM
Hastanemiz toplam 1323 yatak kapasitelidir ve 26 adet yataklı servislere sahiptir. Bu çalışmaya hastanemizde yatarak tedavi gören çocuk klinikleri ve çocuk cerrahisi dışındaki kliniklerde yatan hastalar dahil edilmiştir. Dahili kliniklerden de dahiliye yoğun bakım kliniği 2010 yılının ilk 6 ayında açılmadığı için ve psikiyatri kliniğinde ise antibiyotik tüketiminin çok az derecede olması nedeniyle dahil edilmedi. 01-OCAK 2010 -01 TEMMUZ 2010 ve 01 OCAK 2011 VE 01 TEMMUZ 2011 tarihleri arasındaki antibiyotik tüketimi hemşire tedavi defteri verilerinin taranması ve hemşire defterlerinin olmadığı yerlerde hastane işletim sistemi ve eczane verilerinden faydalanılarak hesaplanmıştır. Bu konuda öncelikle hastane eczanesinin verilerinden yararlanılarak antibiyotik kullanımının hesaplanması düşünülmüş ise de eczane dışından da antibiyotik kullanımı olması nedeniyle bu uygulamadan vazgeçilmiştir. Hemşire tedavi defterlerine her hastaya verilen ilaçlar ve dozları günlük olarak kaydedilmektedir. Bu defterlerden kliniklerde kullanılan antibiyotiklerin toplam doz miktarı hesaplanmıştır. Bunlardan alınan veriler excel sistemi ve SPSS’e kaydedilmiş olup ve istatiksel anlamda bu sistem kullanılmıştır. Bu yolla kullanılan antibiyotiklerin toplam miktarı hesaplanmıştır. Dünya Sağlık Örgütü (DSÖ) tarafından belirlenen “Antibiyotik Tüketim İndeksi” (ATİ) ile dünyanın her yerinde antibiyotik tüketimi objektif olarak hesaplanabilmektedir. Özellikle ilgili klinik veya hastanede kullanılan her antibiyotiğin (oral/parenteral) gram olarak miktarı çıkarılmaktadır. Bu antibiyotik için kullanılan miktar yine DSÖ tarafından her antibiyotik için belirlenen günlük optimal kullanım miktarı olan “Tanımlanmış Gün Dozu” (TGD) ile oranlanmaktadır. Bulunan TGD, 100 yatış gününe oranlanarak ATİ değeri bulunmuştur. Bu ATİ değeri her klinik için aylık hesaplanarak daha sonra o klinik için ortalama ATİ değeri bulunmuştur. Kliniklere göre bulunana ATİ değerinden hastanemizin 2010 ve 2011 yılı ATİ değeri hesaplanmıştır. Kullanılan tüm antibiyotiklerin aylık olarak en düşük fiyatı hesaplanmış ve o yılki ve o ayki ortalama dolar kuru üzerinden maliyet hesaplanmıştır. Daha sonra hastanemiz enfeksiyon hatalıkları komitesinden aylık kliniklere ait olan enfeksiyon sayısı tepit edilmiş ve hastanemiz istatistik birimi tarafından verilen kliniklere göre yatış sayısına göre hastane enfeksiyon hızları hesaplanmıştır.
4. BULGULAR
Çalışma kapsamına alınan 35 kliniğin (Dermatoloji, Hepatoloji, Hepatoloji YB, Göğüs TBC, Göğüs TBC YB, Nöroloji, Nöroloji YB, Kardiyoloji, Kardiyoloji YB, FTR, Gastroenteroloji, Gastroenteroloji YB, Nefroloji, Hematoloji, Hematoloji YB, Endokrinoloji, Endokrinoloji YB, Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji, KBB, Kadın Doğum ve Jineokoloji, Göz, Kalp Damar Cerrahisi, Göğüs Cerrahisi, Göğüs Cerrahisi YB, Ortopedi ve Travmatoloji, Üroloji, Nöroşirurji, Nöroşirurji YB, Genel Cerrahi, Genel Cerrahi YB, Reanimasyon, Plastik Cerrahi, Yanık, Yanık YB, Tıbbi Onkoloji), 1 Ocak – 1 Temmuz 2010 ile 1 Ocak – 1 Temmuz 2011 tarihleri arasındaki altışar aylık dönemlerde hemşire tedavi defterleri ve bunların olmadığı yerlerde de hastanemizin işletim sistemi ve eczaneden alınan veriler incelemeye alındı. Yapılan taramada 35 kliniğin altışar aylık süredeki toplam TGD miktarı ve toplam hasta yatış sayısı hesaplandı. Bulunan toplam TGD toplam Yatış Gün sayısına oranlanarak o klinik için ATİ değeri hesaplandı. Kliniklerin ATİ değerleri ve yatan hasta sayıları Tablo 11 ve Tablo 12’deki gibidir. Dicle Üniversitesi Tıp Fakültesi Hastanesi ATİ değeri hesaplanması için hastanenin toplam TGD’nin toplam Yatış Gün sayısına oranı 2010 yılında 94,63, 2011 yılındaki ATİ değeri ise 93,74 idi. Klinikler içinde en fazla antibiyotik kullanılan klinik Kadın Doğum iken en az antibiyotik kullanılan klinik Dermatoloji ve FTR kliniği olarak belirlendi. Hastanwmizin 2010 yılına ait antibiyotik maliyeti 1343849,889 dolar, 2011yılına ait antibiyotik tükeriminin maliyeti ise1376614,004 dolar idi. Aralarında anlamlı maliyet açısından bir fark yoktu. Kliniklere göre ATİ, TGD, maliyet ve yatış günü değerleri ise Tablo 13’dedir. Bu süre içinde hastanemizin 2010 ve 2011 yılındaki hastane enfeksiyon hızı hesaplandı (Tablo 14). Özellikle Reanimasyon Kliniğinde hastane enfeksiyon hızında anlamlı bir artış mevcut idi. Ancak ATİ değeriile korole idi.
Tablo 11. 1 Ocak – 1 Temmuz 2010 tarihleri arasında kliniklere yatan toplam hasta sayısı
Klinik Adı 2010 İlk Altı Aylık Dönemde
Yatan Hasta Sayısı
Yanık 192 Göğüs Cerrahisi 412 Nefroloji 365 Nöroşirurji 568 Hematoloji 472 Gastroenteroloji 720 Enfeksiyon Hastalıkları 439 Endokrinoloji 450 Kardiyoloji 1125 Genel Cerrahi 1857 Göz 949 Göğüs TBC 886 Göğüs Cerrahi 414 Dermatoloji 147 Kadın Doğum 2662 Ortopedi 1257 Hepatoloji 592 Üroloji 654 Reanimasyon 84 KBB 888
Plastik ve Rekonstrüktif Cerrahi 654
Kalp Damar Cerrahisi 315
Endokrin Yoğun Bakım 28
Fizik Tedavi ve Rehabilitasyon 206 Gastroenteroloji Yoğun Bakım 20
Hepatoloji Yoğun Bakım 89
Genel Cerrahi Yoğun Bakım 73
Göğüs Cerrahi Yoğun Bakım 14
Göğüs Hastalıkları Yoğun Bakım 103
Hematoloji Yoğun Bakım 21
Kardioloji Yoğun Bakım 64
Nöroloji 401
Nöroloji Yoğun Bakım 80
Nöroşirurji Yoğun Bakım 75
Tablo 12. 1 Ocak – 1 Temmuz 2011 tarihleri arasında kliniklere yatan toplam hasta sayısı
Klinik Adı 2011 İlk Altı Aylık Dönemde
Yatan Hasta Sayısı
Yanık 178 Göğüs Cerrahisi 412 Nefroloji 415 Nöroşirurji 585 Hematoloji 364 Gastroenteroloji 628 Enfeksiyon Hastalıkları 533 Endokrinoloji 447 Kardiyoloji 1357 Genel Cerrahi 1654 Göz 1166 Göğüs TBC 858 Göğüs Cerrahi 409 Dermatoloji 198 Kadın Doğum 2101 Ortopedi 1343 Hepatoloji 660 Üroloji 931 Reanimasyon 52 KBB 894
Plastik ve Rekonstrüktif Cerrahi 317
Kalp Damar Cerrahisi 409
Endokrin Yoğun Bakım 59
Fizik Tedavi ve Rehabilitasyon 138 Gastroenteroloji Yoğun Bakım 71
Hepatoloji Yoğun Bakım 67
Genel Cerrahi Yoğun Bakım 45
Göğüs Cerrahi Yoğun Bakım 7
Göğüs Hastalıkları Yoğun Bakım 79
Hematoloji Yoğun Bakım 31
Kardioloji Yoğun Bakım 78
Nöroloji 447
Nöroloji Yoğun Bakım 43
Nöroşirurji Yoğun Bakım 63
KLİNİKLER 2010 HASTANE ENFEKSİYON HIZI (%) 2011 HASTANE ENFEKSİYON HIZI (%) BEYİN CERRAHİ 0,625 2,01 REANİMASYON 4,03 57,69 GENEL CERRAHİ 0,57 0,71 ÜROLOJİ 1,85 0,43 GÖĞÜS CERRAHİ 0,69 4,37 GÖĞÜS TBC 3,29 4,38 YANIK 3,33 8,99 PLASTİK CERRAHİ 0,66 0,32 KADIN DOĞUM 0,1 0,1 ENFEKSİYONHASTALIKLAR I VE KLİNİK MİKROBİOLOJİ 2,05 3,44 KBB 0 0,41
KALP DAMAR CERRAHİ 0,91 0
HEMATOLOJİ 1,83 5,31 KARDİOLOJİ 0,65 0,7 GASTROENTEROLOJİ 0,42 0,3 MEDİKAL ONKOLOJİ 0,93 1,14 NEFROLOJİ 2,75 3,86 NÖROLOJİ 4,39 4,49 ORTOPEDİ 0,81 0,6 HEPATOLOJİ 0 0,14
Tablo 14. Kliniklere göre ATİ, TGD, Yatış Günü ve Maliyet dağılımı Klinik ve Yoğun
Bakımlar
ATİ TGD YATIŞ GÜNÜ MALİYET YIL
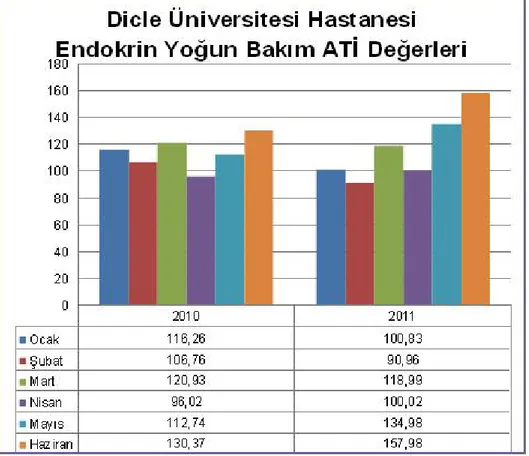
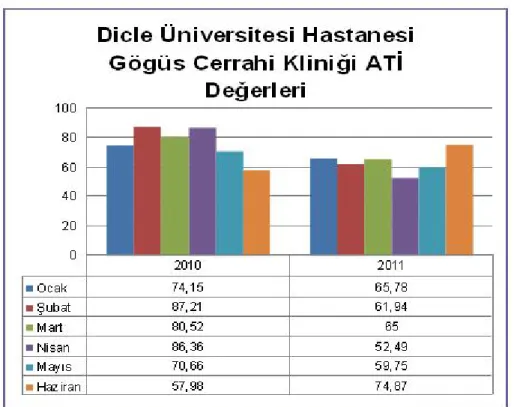
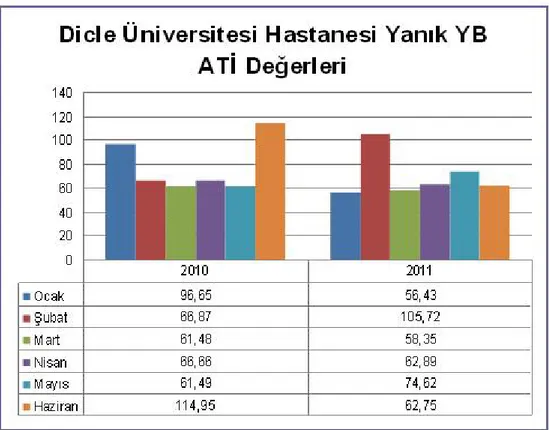
FİZİK TEDAVİ VE REHABİLİTASYON 75,19 508 624 4071 2010 60,87 645,1 1056 7433 2011 KADIN DOĞUM KLİNİĞİ 79,76 8075,4 10125 75302 2010 74,28 7328,4 9876 77260 2011 ENFEKSİYON HASTALIKLARI 147,27 3325 2211 44709 2010 121,47 2678,4 2427 36699 2011 ENDOKRİN KLİNİK 115,99 1432,7 1298 17168 2010 108,87 1464,3 1298 16290 2011 ENDOKRİN YOĞUN BAKIM 113,85 1944 1712 19337 2010 117,29 2052,6 1723 19960 2011 K.B.B 51,71 1032,4 1966 9307 2010 74,22 1596 2149 21074 2011 PLASTİK CERRAHİ 79,92 2125,7 2644 14436 2010 58,79 1405,1 2392 12886 2011 GÖGÜS CERRAHİ KLİNİĞİ 76,15 1685,3 2231 26029 2010 63,31 1479,9 2310 15649 2011 GÖGÜS CERRAHİ YOĞUN BAKIM 79,82 541,82 686 5491 2010 63,77 437,02 694 3899 2011 NEFROLOJİ KLİNİĞİ 73,07 1292,6 1753 38316 2010 66,54 1324,2 1978 39491 2011 YANIK KLİNİĞİ 49,97 1228,5 2379 31496 2010 59,68 1203,1 2056 13765 2011
YANIK YOĞUN BAKIM 78,02 742,6 944 19116 2010
70,13 721,82 1027 14828 2011
TIBBİ ONKOLOJİ 102,61 3436,4 3342 1E+05 2010
122,67 4790,7 3937 1E+05 2011 GÖZ 58,19 831,05 1440 7666 2010 62,04 961,95 1557 8693 2011 ÜROLOJİ 75,2 2684,6 3583 35971 2010 64,19 2627 4121 28879 2011 BEYİN CERRAHİ 46,82 1375,5 3028 15958 2010 83,97 684,36 828,9 13224 2011
BEYİN CERRAHİ YOĞUN BAKIM 112,62 826,87 728,5 18653 2010 98,78 1146,9 1170 13595 2011 NÖROLOJİ 61,96 646,96 1040 9935 2010 61,88 555,98 918 6411 2011 NÖROLOJİ YOĞUN 67,99 724,31 1068 19218 2010
GASTROLOJİ 81,48 1779,6 2196 30272 2010 86,98 2162,2 2471 33377 2011 GASTROLOJİ YOĞUN BAKIM 122,56 1117,1 928 25212 2010 93,24 784,21 843,5 11993 2011 HEPATOLOJİ 106,61 1362,8 1285 22886 2010 96,73 1671,9 1722 28381 2011 HEPATOLOJİ YOĞUN BAKIM 68,45 946,6 1177 14871 2010 84,43 544,93 622 14896 2011 ORTOPEDİ 44,96 1507 3352 18812 2010 76,8 1980,8 2584 25831 2011 HEMATOLOJİ 163,68 6410,4 3754 3E+05 2010 166,49 7316,8 4311 4E+05 2011 HEMATOLOJİ YOĞUN BAKIM 129,8 982,1 753 56649 2010 111,96 564,8 490,5 33185 2011 GENEL CERRAHİ 88,89 9112,3 9272 97126 2010 89,11 8528,7 9605 64096 2011 GENEL CERRAHİ YOĞUN BAKIM 173 1104,5 638 32885 2010 167,89 1013,9 593,5 28048 2011 DERMATOLOJİ 136,1 475 359 1834 2010 130,39 815 624 4024 2011 GÖGÜS HASTALIKLARI 114,61 7076,5 5028 69828 2010 119,64 9570,5 13828 73637 2011 GÖGÜS HASTALIKLARI YOĞUN BAKIM 127,23 868,54 681 24039 2010 130,74 1641,7 1217 53542 2011 KARDİYOLOJİ 114,92 1327 1171 13135 2010 66,4 876,71 1360 31137 2011 KARDİYOLOJİ YOĞUN BAKIM 121,14 465,03 385,3 13413 2010 126,16 419,97 348 14571 2011 KALP VE DAMAR CERRAHİ 64,86 684,98 1090 7877 2010 87,81 535,31 609 3117 2011 REANİMASYON 118,28 1164,9 995 63976 2010 133,89 1251,9 925 63373 2011
Şekil 1. Dicle Üniversitesi Hastanesi Fizik Tedavi ve Rehabilitasyon ATİ değerleri
Şekil 3. Dicle Üniversitesi Hastanesi Enfeksiyon Hastalıkları ATİ değerleri
Şekil 7. Dicle Üniversitesi Hastanesi Göğüs Cerrahi Kliniği ATİ değerleri
Şekil 9. Dicle Üniversitesi Hastanesi Nefroloji Kliniği ATİ değerleri
Şekil 11. Dicle Üniversitesi Hastanesi Yanık Kliniği ATİ değerleri
Şekil 15. Dicle Üniversitesi Hastanesi Beyin Cerrahi ATİ değerleri
Şekil 19. Dicle Üniversitesi Hastanesi Gastroloji Yoğun Bakım ATİ değerleri
Şekil 21. Dicle Üniversitesi Hastanesi Hepatoloji Yoğun Bakım ATİ değerleri
Şekil 23. Dicle Üniversitesi Hastanesi Hematoloji Kliniği ATİ değerleri
Şekil 27. Dicle Üniversitesi Hastanesi Göğüs TBC ATİ değerleri
Şekil 31. Dicle Üniversitesi Hastanesi Kalp ve Damar Cerrahi ATİ değerleri
Şekil 33. Dicle Üniversitesi Hastanesi Hematoloji YB ATİ değerleri
Şekil 35. Dicle Üniversitesi Hastanesi Endokrin Kliniği ATİ değerleri
Şekil 36: Dicle Üniversitesi Hastanesinde 2010 yılında en çok kullanılan antibiyotiklerin TGD değerleri
Şekil 37: Dicle Üniversitesi Hastanesinde 2011 yılında en çok kullanılan antibiyotiklerin toplam TGD değerleri
Dicle Üniversitesi Hastanesi genelinde en sık kullanılan antibiyotik 3.kuşak parenteral bir antibiyotik olan Seftriakson idi. Tablet olaraksa Sefuroksim Aksetil’di. İkinci sırada parenteral olarak kulanılan bir penisilin ve beta alktamaz inhibitörü gelmekteydi. Antibiyotiklerin sıralaması yukarı tablodaki gibidir.
5. TARTIŞMA
Yapılan çalışmalar tüketilen antibiyotiklerin % 50’inden fazlasının yanlış kullanıldığını göstermiştir. Daha 1974 yılında Simmons ve Stolly antibiyotik kullanımındaki hataların ve gereksiz antibiyotik kullanımının faydadan çok zarar getirdiğini ortaya koymuştur. Akılcı ilaç kullanımı terimi hastanın klinik gereksinimini karşılayacak olan en uygun ilacın uygun dozda, uygun sürede, uygun yoldan kullanılması olarak tanımlamıştır (27).
Çalışmamızda bulduğumuz uygun olmayan antibiyotik kullanım oranı ulusal literatürde saptadığımız tüm oranlar içinde yüksek olan oranlardan biridir. Ancak bu durumun en önemli nedeni uygun olmayan kullanımın, onay gerektirmeyen antibiyotikler için olmasıdır. Bizim unitemiz de dahil olmak uzere en sık kullanılan antibiyotikler penisilin ve beta laktamaz kombinasyonları ile ilk 3 gün enfeksiyon hastalıkları uzmanı onayı gerektirmeyen seftriakson gibi 3. kuşak sefalosporinlerde görülmüştür. Bilindiği gibi bu antibiyotiklerin diğer uzmanlar tarafından recetelenmesinde bir kısıtlama yoktur. Hatta bazı calışmalarda, bütçe uygulama talimatı oncesi cerrahi profilakside kullanılan antibiyotiklerin onay gereksinimi nedeniyle kısıtlama sonrası onay gerektirmeyen antibiyotiklere doğru kaydığı gösterilmiştir.
İtalya Genova’da 2500 yataklı bir eğitim hastanesinde 1998 yılında kısıtlı antibiyotik uygulaması ve infeksiyon hastalıkları uzmanı konsültasyonu başlamış, uygulamaın ilk yılında tüm antibiyotiklerin kullanımı %8.5 oranında azalmış ve 342.927 Euro tasarruf sağlanmıştır. Kısıtlanan antibiyotiklerin kullanımında %78.5, maliyetinde ise %53.5 azalma görülmüştür. Seftazidim ve imipenem kullanımındaki sınırlama maliyetlerin düşürülmesindeki en büyük payı oluşturmuştur (28). Bizim çalışmamızda ise konsültasyon kullanımının aktif olduğu bir dönemde yapıldı. İmipenem kullanımı 2010 ve 2011 yıllarında en çok kullanılan antibiyotikle içinde son sıralarda yer alıyordu.
Türkiye’de bu konuda yapılan birkaç çalışma mevcuttur. Bunlardan biri Dicle Üniversitesi Hastanesinde 2001-2002 yıllarında yapılmıştır ve bu çalışmada antibiyotik tüketim indeksi 90,7 TGD/100 hasta-gün değerinde bulunmuştur (29). Bizim yaptığımız çalışmada ise biraz yükselişe geçerek 2010 yılında 94,63, 2011 yılındaki ATİ değeri ise 93,74 olarak bulundu. 2002 yılında hastanemizde altı kliniği
kapsayan ve kontrollü antibiyotik kullanımının etkilerinin değerlendirildiği bu çalışmada; kliniklerin dördünde antibiyotik kullanımına doğrudan müdahale yapılırken diğer iki klinik kontrol grubu olarak bırakılmıştır. Sonuç olarak müdahalede bulunulan kliniklerin tümünde antibiyotik kullanımı yoğunluğu azalırken, hastane infeksiyonları gelişiminde de artış saptanmamıştır. Aynı zamanda altı aylık dönemde dört klinikte doğru antibiyotik kullanımı sayesinde 80,000 dolar tasarruf sağlanmıştır. 1. Kuşak sefalosporin ise en çok kullanılan ilaç olmuştur (29). Bizim çalışmamamızda ise hastane enfeksiyonlarında özellikle reanimasyon kliniğinde 2011 yılında artış görüldü ve buna paralel olarak ATİ değerinde de artış izlendi. Bizde en çok kullanılan 3.kuşak sefalosporin idi ve 1. Kuşak sefalosporin kullanımı daha az izlendi.
Aynı şekilde Hoşoğlu ve arkadaşlarının Türkiye’de 15 hastaneyi kapsayan çalışmalarında müdahale öncesinde, ortalama antibiyotik tüketim indeksi 71,56 DDD/100 hasta-gün iken altı ay uygulandıktan sonra müdahale sonrası antibiyotik tüketim indeksi 52,64 DDD/100 hasta-gün bulunmuştu. Müdahale sonrası antimikrobiyal kullanımında % 26.4 azalma olmuştur (30).
Almanya’da sekiz üniversite hastanesini kapsayan bir pilot çalışmada ise antibiyotik kullanım yoğunluğu (DDD/100 hasta-gün olarak) dahili kliniklerde 79.3 DDD/100, cerrahi kliniklerde 60.1 DDD/100 olarak bulunmuştur (31). Bizim çalışmamızda ise 2010 yılında dahili kliniklerde ATİ değeri 107,61, cerrahi kliniklerde ise 79,88 iken 2011 yılında dahili kliniklerde ATİ değeri 102,74, cerrahi kşiniklerde ise 79,37 bulundu. Bizim çalışmamamıza göre düşük bir orandı.
Demirtürk ve arkadaşları ise altı aylık uygun olmayan antibiyotik kullanımının hastane bütçesine maliyetinin 8.669.418 TL olduğunu hesaplamışlardır (32). Uygunsuz antibiyotik kullanımı sonucu ortaya çıkan bu maliyet, ülkemiz geneli düşünüldüğünde ekonomimiz icin ciddi bir yük anlamına gelmektedir. Yapılan harcamanın önemli bölümünün uzamış gereksiz profilaksi nedeniyle olduğu düşünülürse bu maliyeti azaltmanın iki yontemi tartışılabilir. Birinci yöntem profilaksi için kullanılacak antibiyotiklerin recetelenmesini de kısıtlamak, diğeri ise bu konuda ulusal rehber hazırlama ve eğitim calışmaları ile yapılan hataları gidermeye çalışmaktır.
Dünya Sağlık Örgütü çok merkezli bir çalışmaya dayanarak değişik ülkelerdeki eğitim hastanelerinde uygunsuz antibiyotik kullanımının % 45-90 arasında olduğunu bildirmiştir (33). Ülkemizde ise hastaneye yatarak tedavi gören hastalarda uygunsuz antibiyotik kullanım oranının % 20-60 arasında değiştiğini bildiren yayınlar mevcuttur (34-37).
Gelişmekte olan ülkelerde yüksek orandaki rasyonel olmayan uygulamalar dirençli suşların seleksiyonuna sebep olduğu gibi ciddi maliyetleri de beraberinde getirmektedir (18). Ülkemizde 2003 yılından beri Bütçe Uygulama Talimatlarına konulan antibiyotik reçeteleme kuralları ile özellikle geniş spektrumlu antibiyotik kullanımları kısıtlanmaya başlanmıştır. Ancak antibiyotik, kısıtlama uygulamasına direnç gösterildiği, bu ilaçların rasyonel olmayan endikasyon, doz ve sürelerde kullanılmaya devam edildiği bilinmektedir. Bu yüzden sadece antibiyotik kısıtlamasının yeterli olmayacağı, bu konuda tıp eğitiminin yeniden düzenlenmesi ve sürekli tıp eğitimi ve hizmet içi eğitimlerin uygulanması gerektiği anlaşılmaktadır.
Tayvan’da antibiyotik kullanımını düzenlemek amacıyla 14 hastaneyi kapsayan ve 663 yoğun bakım hastasının dahil edildiği bir çalışmada, antibiyotik tüketimini etkileyen faktörler araştırılmış, hastaların 447’sinde (% 67) antibiyotik kullanıldığı ve ATİ değerinin 81.3 TGD/100-YG olduğu bulunmuştur (38). Bizim hastanemizde de özellikle genel cerrahi kliniğinde hastaların büyük çoğunluğuna profilaksi nedeniyle antibiyotik başlanılmakta ve 24-48 saati geçmesine rağmen antibiyotik kullanımına devam edilmektedir. Bu da özellikle genel cerrahide ki ATİ değerinin yükesek olmasını açıklamaktadır.
Macar hastanelerde 1996 ve 2003 yılları arasında birinci basamak tedavi ortamında antibiyotik tüketiminin nitel ve nicel değişiklikleri tanımlamak amacıyla yaptıkları çalışmada hastane dışında ortalama antibiyotik tüketimi (20.20 + / - 1.42) DDD/1000 kişi / gün, Avrupa ortalaması ile paralel iken hastanedeki antibiyotik tüketimi (24.81 + / - 1.69 DDD / 100 yatak-gün) uluslararası kriterde çok düşüktü. Bizim yaptığımız çalışmaya göre de hastanedeki antibiyotik tüketimine göre çok düşük bir değer bulunmuştur. Ayrıca hastanede en fazla antibiyotik tüketimi sülfonamidler, tetrasiklinler, ve ikinci kuşak sefalosporinlerin uzun süreli kullanımı ile karakterize idi. Bizim çalışmamız ile bu konu da da farklılıklar içermekteydi (39).