T.C
DİCLE ÜNİVERSİTESİ
TIP FAKÜLTESİ
ÇOCUK SAĞLIĞI VE HASTALIKLARI ANABİLİM DALI
ROMATİZMAL KARDİTLİ HASTALARDA KAPAK YETMEZLİĞİNİN
DEVAM ETMESİNDEKİ ETKİLİ RİSK FAKTÖRLERİNİN
ARAŞTIRILMASI
TIPTA UZMANLIK TEZİ
DR. AHMET AYDINALP
TEZ DANIŞMANI
YRD.DOÇ.DR. ALİ GÜNEŞ
TEŞEKKÜR
Uzmanlık eğitimim süresince bilgi ve tecrübelerinden yararlandığım değerli hocalarım; Anabilim Dalı Başkanımız Prof. Dr. Kenan HASPOLAT, değerli hocalarım Prof. Dr. M. Ali TAŞ, Prof. Dr. Celal DEVECİOĞLU, Prof. Dr. Murat SÖKER, Prof. Dr. Aydın ECE, Prof. Dr. Ahmet YARAMIŞ, Doç. Dr. Meki BİLİCİ, Doç. Dr. Gökhan BAYSOY, Doç. Dr. Mustafa TAŞKESEN, Doç. Dr. M. Nuri ÖZBEK, Yrd. Doç. Dr. Ayfer GÖZÜ PiRiNÇÇiOĞLU, Yrd. Doç. Dr. Selvi KELEKÇİ, Yrd. Doç. Dr. İlyas YOLBAŞ, Yrd. Doç. Dr. Servet YEL, Yrd. Doç. Dr. Tuba TUNCEL, Yrd. Doç. Dr. İlhan TAN, Yrd. Doç. Dr. Ünal ULUCA, Yrd. Doç. Dr. Müsemma KARABEL, Yrd. Doç. Dr. Duran KARABEL, Yrd. Doç. Dr. Velat ŞEN, Yrd. Doç. Dr. Çiğdem ALİOSMANOĞLU ve Uzm. Dr. Sevgi YAVUZ’a şükranlarımı sunarım.
Tez çalışmamın planlaması, yönlendirilmesi ve hazırlanmasında katkılarından dolayı tez hocam Yrd.Doç.Dr Ali GÜNEŞ’e ve Yrd.Doç.Dr. Murat Muhtar YILMAZER’e; ayrıca istatistik çalışmalarımıza yardımcı olan Dokuz Eylül Üniversitesi Fen Fakültesi İstatistik Bölümü öğretim üyesi Özgül Vupa Çilengiroğlu’na en içten dileklerimle teşekkür ediyorum. Uzmanlık eğitimimin her aşamasında ve hayatım boyunca her konuda desteğini esirgemeyen sevgili eşim Ezgi’ye, aileme, tüm doktor, hemşire ve personel çalışma arkadaşlarıma ilgi ve yardımlarından dolayı teşekkür ederim.
Aralık-2012 Dr. Ahmet AYDINALP DİYARBAKIR
ÖZET
Aydınalp A. Romatizmal Karditli Hastalarda Kapak Yetmezliğinin Devam Etmesindeki Etkili Risk Faktörlerinin Araştırılması. Dicle Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Uzmanlık Tezi. Diyarbakır. 2012
Akut romatizmal ateş, grup A beta hemolitik streptokok antijenlerine karşı otoimmun yanıt sonucu sıklıkla cilt, eklem, kalp ve merkezi sinir sistemi tutulumu ile belirti vermektedir. Bu bulgulardan en önemlisi akut kardittir. Bu çalışmada romatizmal karditli hastalarda kapak yetmezliğinin devam etmesindeki risk faktörleri araştırıldı. Romatizmal karditli 38 hastanın (ortalama yaş: 11,9 ± 2,6 yıl) kısa dönem kayıtları değerlendirildi. Ortalama izlem periyodu üç aydı. Kapak tutulumu olan hastaların 10’u (% 26,3) takip süresince tamamen iyileşti. Erkek kız oranı 1,23/1 olarak bulundu. Başlangıç ekokardiyografisinde kapak tutulum oranları şöyleydi: % 92,1 mitral kapak yetmezliği, % 50 aort kapak yetmezliği, % 52,6 izole mitral kapak yetmezliği, % 10,5 izole aort yetmezliği, % 42,1 kombine aort ve mitral yetmezliği. Subklinik kardit (sessiz kardit) olguların % 34,2’inde saptandı. 3 ay izlem sonunda mitral yetmezliği ve aort yetmezliği bulunan hastaların prognozunda anlamlı düzelme saptandı.
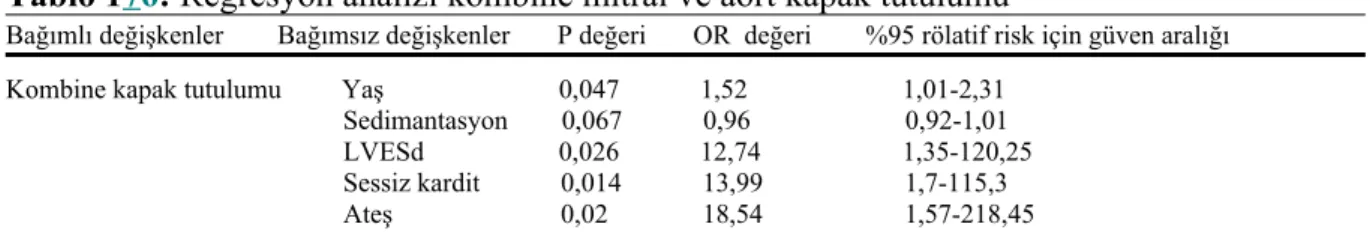
Lojistik regresyon analizinde; başvuru anındaki kombine aort mitral yetmezliği ve izole mitral yetmezliğin; mitral kapak tutulumunun devam etmesinde bağımsız risk faktörleri olduğu saptandı (p<0,05). Ek olarak subklinik karditin kombine mitral yetmezlik ve aort kapak tutulumu için bağımsız risk faktörü olduğunu saptadı (p<0,05). Aort kapak tutulumunun devam etmesinde izole mitral yetmezlik, kombine kapak tutulumu, sol vetrikül end diyastolik çapının artışı, subklinik kardit, yaş ve cinsiyetle güçlü bir şekilde ilişkili olduğu saptandı (p<0,05). Ayrıca kombine aortik ve mitral yetmezliğin devam etmesi yüksek ateş, yaş, eritrosit sedimantasyon hızı artışı, subklinik kardit, sol ventrikül end sistolik çap artışı ile ilişkili bulunmuştur (p<0,05). Romatizmal karditli hastaların büyük çoğunluğu normal sol ventrikül sistolik fonksiyonuna sahipti (ortalama ejeksiyon fraksiyonu % 70,5 ± 6,42). Başlangıç fazı boyunca kapak yetmezliğinin ciddiyeti devam eden kapak tutulumu ile ilişkili bulunmadı.
Akut romatizmal ateş özellikle gelişmekte olan ülkelerde hala devam eden önemli bir sağlıklı sorunudur. Doppler ekokardiyografik inceleme romatizmal karditin tespit edilmesini kolaylaştırmıştır. Subklinik kardit sadece renkli doppler ekokardiyografi ile tespit edilebilir.
Doppler ekokardiyografi, akut romatizmal ateşteki kardiyak tutulumu izlemede ve prognoz için önemli bir yoldur. Ayrıca erken dönem sonuçlarımıza göre sekonder penisilin
profilaksisinin düzenli ve erken kullanılmasının prognoz üzerinde ve kapak tutulumunun iyileşmesi üzerinde önemli bir faktör olduğunu saptadık.
ANAHTAR SÖZCÜKLER Romatizmal kardit, kapak tutulumu, mitral yetmezlik, persistan kapak hastalığı, subklinik kardit.
ABTRACT
Aydınalp A. Evaluation of Risk Factors for Persistence of Valvuler Disease in Patients with Rheumatic Carditis Dicle University Faculty of Medicine. Speciality Thesis in Department of Pediatrics. Diyarbakır. 2012
Acute rheumatic fever (ARF) is a disease related to an autoimmune reaction against group A beta hemolytic streptococcus infection, involvement frequently occurs in the skin, joint, heart and central nervous system. Acute carditis is the most important manifestation of the disease. This study investigated evaluation of risk factors for persistence of valvuler disease in patients with rheumatic carditis. The short-term follow-up records of 38 patients (mean age: 11,9 ± 2,6 years) with rheumatic carditis were reviewed. The mean follow-up period was 3 months. Valvuler involvement completely improved for 10 of the patients (% 26,3) during the follow-up period. Male and female ratio is 1,23/1. The valve involvement at the begining according to color echocardiogram of these patients are: % 92,1 mitral valve insufficency, % 50 aortic valve insufficency, % 52,6 isolate mitral valve insufficency, % 10,5 isolate aortic valve insufficency, % 42,1 combine aort and mitral valve insufficency. Subclinical carditis (silent carditis) was detected % 34,2 of the cases. At the end of follow up from 3 months who have mitral valve and aort valve insufficency became better this time.
The multivariate logistic regression analysis found initial isolated mitral regurgitation and combine mitral and aort regurgitation to be significinant indepented risk faktor associated with persistence of mitral regurgitation as well as it found subclinical carditis is indepented risk factor either for persistence of aortic valve involvement and combinated mitral and aortic insufficency (p<0,05). Persistence of aortic valve involvement was found be strong corelation with isolated mitral regurgitation, combinated valve involvement, increased left ventricular end diastolic diameter, age, subclinical carditis and gender (p<0,05). Futhermore persintence of combinated mitral and aortic valve involvement was associated with high fever, age, increased of erytrocyte sedimantation rate, subclinical carditis and increased of left ventricul end systolic diameter (p<0,05). The majority of patients wit rheumatic carditis had normal left ventrikular systolic function ( mean ejection fraction % 70,5 ± 6,42). Also severity of valvular regurtitation didin’t found to be correlated with risk of persistence valvular disease.
Acute rheumatic fever is still an important health problem especially in developing countries. Doppler echocardiographic imaging improves the detection of rheumatic carditis. Subclinical carditis, detected only by Doppler imaging, can persist.
Doppler echocardiography is an important way follow the prognosis of acute rheumatic fever with cardiac involvement. In addition we suggested thar regular prophylaxis with penicilin and early beginning to treatment also have important factor to effect prognosis and reduced persistence valve involvement at short term follow.
KEY WORDS Rheumatic carditis, valvuler involvement mitral regurtation, persistence of valvuler disease, subclinic carditis
İÇİNDEKİLER
Sayfa no
ÖNSÖZ ………..………. i
Özet ... ii
İngilizce Özet (Abstract) ... iv
Kısaltmalar... vii 1. GİRİŞ VE AMAÇ... 1 2. GENEL BİLGİLER... 2 2.1. Tanım ………... 2 2.2. Epidemiyoloji ...……….……….…... 2 2.3. Patogenez………...…………....………….. 3 2.4. Etyolojik ajan……….……….. 4 2.5. Kopatojenler………..…….. 5 2.6. İmmümolojik mekanizma………... 5
2.7. Klinik bulgular ve Modifiye Jones Kriterleri ...………... 6
2.7.1. Major kriterler……… 7 2.1.2. Minör kriterler……….. 10 2.8. Laboratuvar bulguları……….. 11 2.9. Destekleyici bulgular………..………. 12 2.10. Tanı………...……… 13 2.10.1. Ayırıcı tanı……….……….. 14 2.11. Tedavi………. 15 2.11.1. İlaç tedavisi……….. 15
2.11.2. Cerrahi tedavi endikasyonları……… 19
2.11.3. Komplikasyonlar……… 19 3. GEREÇ VE YÖNTEM…... 20 4. BULGULAR ... 23 5. TARTIŞMA... 31 6. SONUÇ………. 44 7. KAYNAKLAR ... 46
KISALTMALAR
ABD : Amerika Birleşik Devletleri ANA : Anti nükleer antikor
ARA: Akut romatizmal ateş ASO : Anti Streptolizin O AV : Atriyoventriküler AY: Aort yetmezliği CRP : C-Reaktif Protein DNA : Deoksiribonükleik asit DSÖ : Dünya Sağlık Örgütü EE: Enfektif Endokardit EF : Ejeksiyon Fraksiyonu EKG : Elektrokardiyografi EKO : Ekokardiyografi EM : Eritema Marjinatum
ESH/ESR : Eritrosit sedimantason hızı FS : Fraksiyonel Kısalma
GABHS : Grup A Beta Hemolitik Streptokok HLA : Human (İnsan) Lökosit Antijen
IM : İntramüsküler
JRA : Juvenil Romatoid Artrit KKY : Konjestif Kalp Yetmezliği
KMAY/Cmar: Kombine mitral ve aort yetmezliği LVEDd : Sol ventrikül end diyastolik çap
LVESd : Sol ventrikül end sistolik çap MHz : Megahertz
MVP: Miral valv prolapsusu
MS: Mitral stenoz MY: Mitral yetmezlik
OR: rölatif risk
RKH : Romatizmal kalp hastalığı SLE : Sistemik Lupus Eritematozus
SPSS : Statistical Package for the Social Sciences USA : United States of America
ÜSYE : Üst solunum yolu enfeksiyonu VKİ/BMI: Beden kitle indexi
1.GİRİŞ ve AMAÇ
Akut romatizmal ateş (ARA), grup-A beta hemolitik streptokok (GABHS) farenjiti sonrası ortaya çıkan sistemik bir hastalıktır. Hastalık 1960’lara kadar çocukluk çağı ölümlerinin ve yapısal kalp hastalıklarının başlıca nedeni olarak gösterilmekteydi. Hastalık yüzyıllardır bilinmektedir. Gelişmiş ülkelerde, antibiyotik kullanımı ile birlikte, ARA insidansında belirgin düşüş gözlenirken; gelişmekte olan ülkelerde, ARA’nın komplikasyonlarından olan, kronik romatizmal kalp hastalığı (RKH), halen, önemli bir halk sağlığı problemi olma özelliğini korumaktadır. Dünyanın her yerinde görülmekte olan ARA, ülkelere ve bölgelere göre farklı sıklıkta rastlanmaktagörülmeke, ülkemizin de içinde olduğu gelişmekte olan ülkelerde önemli bir sorun oluşturmaktadır. Bin dokuz yüz seksenli1980’li yılların başında gelişmiş ülkelerde sıklığının oldukça azalmasına karşın, 1984’ten sonra Amerika Birleşik Devletlerinde (ABD) kısa bir sure süre sonra da Avrupa’da insidansının tekrar artmaya başladığı dikkati çekmiştir. Ülkemizde de 1989 yılından sonra hastalığın sıklığında belirgin bir artış olduğu bildirilmiştir. Akut romatizmal ateş tanısında önemli bir yeri olan Jones kriterleri 1944’te belirlenmiş, zaman içerisinde güncellenerek bugünkü halini almıştır (1-125).
ARA’nın Akut romatizmal ateşin en önemli bulgusu gerek akut dönemde gelişebilecek kalp yetersizliği nedeniyle öldürücü ölümcül olabilmesi, gerekse gelişebilecek kronik romatizmal kalp hastalığı RKH nedeniyle sekellere ve ölüme götürebilmesi açısından yol açabilmesi nedeniyle kardittir. Kardit, akut dönemde kalp yetersizliği, kronik dönemde kapak hasarına sebep olarak mortalite ve morbiditede önemli rol oynar (136-10). Çalışmamızda; güncelleştirilen Modifiye Jones kriterlerine göre ARA tanısı alan hastalar epidemiyolojik, klinik, ekokardiyografik ve laboratuvar yönünden incelenerek; hastalığın sıklığı, klinik şiddeti ve şekli, ekokardiografik olarak hastaların kısa-orta dönem izlem bulguları, kapak tutulumu olan hastaların kapak yetmezliğini presipite eden faktörler ve aralarındaki ilişki irdelenecektir.(11-13)
2. GENEL BİLGİLER
2.1 Tanım
A grubu beta hemolitik streptekokların (Streptoekokkus Pyogenes) neden olduğu farenjitin süpüratif olmayan geç bir komplikasyonudur. Eklem, kalp, beyin, damar ve bağ dokusunu tutar ve enflamasyona neden olur (2 ,6 ,14 ,1). Gelişmiş ülkelerde hastalığın hastalığın prevalansındaki azalmaya karşın gelişmekte olan ülkelerde hala önemini sürdürmektedir. ARA, 5-30 yaş grubunda en sık görülen kalp hastalığı nedenidir (14 ,15).
2.2 Epidemiyoloji
Dünya Sağlık Örgütü (DSÖ) dünyada 15,6 milyon romatizmal kalp hastasının ( RKH ) bulunduğunu, her yıl 500.000 yeni ARA hastasının 300.000’inde RKH geliştiğini, yıllık 223.000 kişinin ARA yada RKH nedeniyle öldüğünü bildirmektedir (16). Tüm yaş gruplarında kardiyovasküler hastalıkların %25-40’ının nedenini ARA oluşturmaktadır (17). Gelişmekte olan ülkelerde ARA insidansının halen 50/100.000’nin üzerinde olduğu, en yüksek düzeylerin Avusturalya ve Yeni Zelanda’da görüldüğü bildirilmektedir (18,19). Yeni Zelanda’da bu oranın 80-100/100.000, Avusturalya’nın merkez ve kuzey kesimindeki Aborjinler’de 245-351/100.000 olduğu bildirilmektedir (18 ,19). Hatta, Avusturalya’nın kuzey bölgelerinde ARA ve RKH’RKH’yana bağlı mortalite ve morbidite dikkat çekici düzeyde olarak beklenenden yüksek tespit edilmiştir (20 ,21). Avustralya’nın dışında Güney-orta Asya’da 220/100.000, Sahra altı Afrika bölgesinde 5-14 yaş arasında bildirilen oran ise en yüksek olup 570/100.000’dir (16). Hindistan’da ARA ve RKH prevelansı değişik çalışmalarda 50-1100/100.000 arasında bildirilmiştir (22 ,23). Gelişmemiş ülkelerde yıllık insidans ise 100.000’de 150’den fazla olarak tahmin edilmektedir (24). Avrupa ülkelerinden Slovenya’da 1993’te 0-14 yaş arasında 0.7/100.000 (25), Romanya’da 1999’da 5-15 yaşta 16.5/100.000 (26), Rusya’da 1994’de ise çocukluk yaş grubunda 18/100.000 (27) olarak tespit edilmiştir. Amerika Birleşik Devletleri’nde ABD’de 2000 yılında ARA nedeniyle hastaneye yatırılma sıklığı 21 yaş altında 100.000’de 14.8 olarak belirtilmiştir (28). ARA Akut
romatizmal ateş özellikle Mart ayı, 6-11 yaş arası çocuklar, erkek cinsiyet, beyaz ırk dışı ırklar, özellikle Asya/Pasifik kökenli ırkta daha sıklıkta görulmüştür (28). ABD’de Amerika Birleşik Devletleri’nde 2000 yılında hastaneye yatırılan ARA vakalarında beyaz olmayan ırkta daha belirgin yükseklik vardı (28). Kurahara ve ark. (29) 1993-1998 arasında Hawai’de beyaz ırka göre Polinezyalı (kısmen Hawai, Samoan ve diğer Pasifik adalı) çocuklarda ARA sıklığını fazla bulmuşlardır.
Yapılan çeşitli çalışmalarda gelişmiş ülkelerde 1950-1980 yılları arasında ARA sıklığında dramatik azalma bildirilmesine rağmen yurt dışı ve ülkemizde yapılan çalışmalarda 1980’lere göre 1990’lı yıllarda hastalığın görülme sıklığında artış belirlenmiştir (30-33). Ülkemizde kesin rakamlar bilinmemekle birlikte yapılan bölgesel çalışmalarda ARA insidansı 100.000’de 50-100 arasında bulunmuştur (34). Saraçlar ve ark. (35) 1972-1976 yılları arasında ARA sıklığını 100.000’de 20, 1970-73 yılları arasında Beyazova ve ark. (34) 100.000’de 56.6 olarak saptamışlardır. Karademir ve ark. (30) tarafından Dr. Sami Ulus Çocuk Hastanesi’nde yapılan ve 1990-92 yıllarını kapsayan bir çalışmada ise bu oranı 100.000’de 107.7 olarak saptamışlardır. Konya’da yapılan ve 1992-1998 yıllarını kapsayan çalışmada ise ARA oranı % 3.4 olarak tespit edilmiştir (36). Bu çalışmalar ülkemizde RKH prevelansının halen yüksek olduğunu göstermektedir (2-10/1000) (37 ,38). Olguntürk ve ark.’nın (39) 1995 yılında Ankara’da 4086 okul çocuğunda yaptıkları bir taramada kümülatif prevelansı 3.7/1000 olarak bulmuşlardır.
Akut romatizmal ateş (ARA) genellikle 5-15 yaş arasındaki çocuklarda tanımlanan bir hastalık olup (18 ,40) hastalığın 2 yaş altında neredeyse yok denecek kadar az olduğu, sadece % 5 kadarının 5 yaş altında görüldüğü (41), nadiren de ilk atağın 35 yaş üstünde başladığı bildirilmektedir (18). Tekrarlayan ataklar adolesan ve genç erişkin dönemlerinde sık, 45 yaş üzerinde ise nadir görülmektedir (42 ,43). Ancak RKH prevelansı yaşla birlikte artış göstermekte ve pik yaş 25-34 yaşları arası olarak gösterilmektedir (18).
Birçok toplulukta ARA ve RKH’ya doğuştan olan yatkınlık, annenin çocuğa bakımı sırasında çocuğun geçirdiği GABHS enfeksiyonlarına daha fazla maruz kalması ve bazı toplumlarda kadınların koruyucu tıbbi bakıma erişimindeki düşüklük nedenleriyle kadınlarda erkeklerden fazladır (21).
ARA’nın Akut romatizmal ateş pik insidansınınnın Avrupa ülkelerinde ve ABD’lerinde ABD’de ilkbahahar aylarında olmasına karşın, ülkemizde daha sık olarak kış aylarında bildirilmektedir. Lenk ve ark.’nın (44) yaptığı çalışmada kış aylarında görülme sıklığını %57.8, Karademir ve ark. (30) %36.8, Özbarlas ve ark. (45) ise % 41 olarak
saptamışlardır. Bunlardan farklı olarak Büyükmeşe ve ark. (46) ise en sık başvurunun ilkbaharda olduğunu bildirmişlerdir.
2.3 Patogenez:
Patogenezde rol oynayan mekanizmalar mikroorganizmanın yapısı, kopatojenlerin
etkisi, immüun yanıt reaksiyonları ve konağın genetik yapısı ile ilişkilidir. ARA patogenezini araştırmada en büyük zorluk hayvan deneyleri yapılamayışıdır. Çünkü A grubu streptokoklar insan için patojendir, hayvanlarda nadiren enfeksiyon yaparlar (1, 5 , 27). GABHS’ınGrup A beta hemolitik streptokokların; ARA lezyonlarından izole edilememesine ve ARA’nın doyurucu bir deneysel hayvan modeli olmamasına karşsın GABSHGABHS’ların, ARA ile ilişkisini dolaylı olarak gösteren kanıtlar vardır: 1) Klinik kanıt: ARA olgularının çoğunun öyküsünde öncülük eden bir farenjit vardır. 2) Epidemiyolojik kanıt: Sosyoekonomik düzeyin düsük ve GABSHGABHS enfeksiyonlarının yaygın olduğu toplumlarda ARA daha sık görülür. 3) İmmunolojik kanıt: ARA’e,ya yüksek anti-streptokoksik antikor düzeyleri eşlik eder. 4) Profilaktik kanıt: GABHS eradikasyonu, ARA atak sıklığı ve yinelemelerini azaltır (1, 5 , 7).
2.4 Etyolojik Aajan:
Grup A streptokokların neden olduğu enfeksiyon ARA’yı başlatan olaydır. Streptokok kanlı agarda yaptıkları hemolize göre sınıflandırıldıklarında; tam hemoliz yapanlara‘’β hemolitik’’, yarım hemoliz yapanlara ‘’α hemolitik’’ streptokoklar denir. A grubu β-hemolitik streptokoklar (Streptococcus Pyogenes) Lancefield tarafından A’dan U’ya kadar ayrılan streptokok gruplarından birini olusturur. Bakteri dıştan içe doğru üç tabakalı hücre duvarı (protein, karbonhidrat ve mukopeptid tabakalar) ve hücre zarı ile sarılıdır. Bazılarında en dışta antifagositer özelliği olan hyaluronik asitten yapılı kapsül bulunur. Peptid tabakada M ve T proteinleri ve M associated protein yer alır. M proteini en önemli virülans faktörüdür, yaklaşık 70 farklı antijenik tipi bulunur ve GABHS’ların tiplendirilmesinde kullanılır. M proteinine göre 1, 3, 5, 6, 18 ve 24 nolu tipler ARA’yae sebep olabilen romatojenik tiplerdir. Romatojenik GABHS’larda bol miktarda M proteini vardır. M proteini; GABHS’ların virülansını belirleyen, tip-spesifik immüniteden sorumlu olan ve antifagositik etkili bir antijendir. M proteini içermeyen suşlar avirülandırlar. M proteinin, aynı zamanda bir süperantijen olması da, immunimmün yanıtın daha kuvvetli gelişmesinde bir etkendir. M associated protein de antijenik bir yapıdır ancak tipe spesifik özellik göstermez. Ayrıca bazı
türlerde protein tabakada hücre yüzeyinden dışarı doğru taşan ve antifagositer özellik taşıyan R proteini bulunur. Peptid tabakanın altında ramnoz ve N-asetil glukozaminden oluşan karbonhidrat tabaka yer alır. Bu tabakadaki karbonhidratlar gruba (türe) spesifiktir ve grup karbonhidratları olarak adlandırılır. Hücre duvarının en iç tabakasını mukopeptid (peptidoglikan) tabaka oluşturur. Bu tabaka rijiditeyi sağlar. Peptidoglikan tabakanın gGram (-) bakteri endotoksini ile pek çok ortak özelliği vardır ve intravenöz olarak verildiğinde kalpte granüulomatöz lezyonlara sebep olur. KarbohidratlarKarbonhidratla birlikte artropatik etki gösterir. Hücre duvarı altında protein, lipid ve karbohidratlarkarbonhidratdan oluşan hücre zarı bulunur. Streptokokların ayrıca lipoteikoik asitten oluşan ve epitel hücrelerine yapışmayı sağlayan fimbriaları mevcuttur (1-3, 5, 7).
Streptokokkus pPyogenes’in pek çok yapısal komponentinin memeli dokuları ile
immünolojik çapraz reaksiyon gösterdiği saptanmıştır (3, 5) Streptokokkus pyogenes en az 20 ekstraselüler toksin veya enzim üretir. Enzimlerden ikisi hemoliz yapar ve beta hemolizden sorumludurlar. Bunlardan oksijene ve ısıya duyarlı olan, yüksek antijenik özelliğe sahip Streptolizin O memeli hücrelerine (özellikle kalp hücrelerine) toksiktir. Oksijen stabil olan ve antijenik olmayan Streptolizin S enzimi de memeli hücrelerine toksiktir. Streptolizin S ayrıca hücre membranlarını ve fagositlerin granüllerini parçalar. Streptokokkus Pyogenes iki tip streptokinaz ve dört tip deoksiribonükleaz (A, B, C, D) üretir. Bu enzimlerin virülansta rolü zayıftır. Özellikle deoksiribonüukleaz B çok güclü immuunojeniktir ve serolojik yanıtta önem taşır. Streptokoklar ayrıca yayılma faktorü olarak isimlendirilen güclü antijenik özellikte hyalüronidaz enzimleri üretir. Bu enzimlere ek olarak nikotinamid adenin dinükleotid glukohidrolaz, opasite faktorü ve üç tip pirojenik ekzotoksinileri bulunur (1-3, 5, 7, 11).
2.5 Kopatojenler:
Bazı ARA’lı hastalarda Coxsackie vvirus B3 ve B4 tiplerine ait serolojik deliller bulunmuştur. Bu deliller özellikle önceden ARA hikayesi olmayan veya geçirilmiş streptokok enfeksiyonuna ait serolojik bulgular taşımayan hastalarda daha yoğun olarak saptanmıştır. Bu viruslerin kopatojen olarak patogenezde rol aldıkları düşünülmüştür (2).
2.6 İmmüunolojik Mekanizma:
Sağlıklı bireylerde de otoimmunimmün reaksiyon potansiyeli bulunmasına rağmen, immüun cevabın genetik kontrolü bakteriyel ve memeli antijenleri arasındaki kros cross reaksiyonu düzenler. Çalışmalar romatizmal ateşli hastaların daha az human lökosit antijen (HLA) antijenini eksprese ediyor olabileceğine işaret etmektedir. Bu bulgu bu hastalarda
immunimmün cevabın genetik kontrolünün kısıtlanmış olabileceğini düşündürmektedir. Bu kısıtlanma, HLA genleri arasında spesifik olarak antijenlere karşı savunmayı düzenleyen immunimmün cevap genlerinin bulunduğu fikri ile uyumluluk göstermektedir. İmmüun cevap genlerine tam sıra sahip olan normal bir bireyde streptokokal enfeksiyona hem bakteriyi yok edecek hem de potansiyel olarak kendi dokuları ile etkileşebilecek biçimde cevap gelişebilir. Ancak bu kişi otomimmunimmüniteyi yüksek afiniteli bloke edici antikorlar üreterek, özel süpresör T hücrelerini arttırarak ve yardımcı T hücre sayısını azaltarak kontrol etmektedir. Aksine ARA’ya yatkın olan, HLA kompleksi kısıtlanmış bir bireyde immunimmün cevabın genetik kontrolü yetersiz olabilir. Bu kısıtlılık immunimmün cevabın artması ve/veya azalması şeklinde bir dengesizliğe neden olabilir. Bu durumda eğer bloke edici antikorlar var olsa bile düşük afiniteli olacaklardır. Süpresör T hücre fonksiyonlarındaki azalma kendi dokularına karşı reaksiyon veren klonların kontrolünün kaybedilmesine neden olabilecektir. Ayrıca yardımcı T hücre fonksiyonlarındaki artma ise kros cross reaktif antikorların anormal abartılı bir yanıtına neden olacaktır. Patogenezi açıklamaya yönelik tüm bu görüşslere rağmen ARA’nın patogenezinin kesin mekanizması açık değildir (1-3, 5, 7, 11).
2.7 Klinik Bulgular ve Modifiye Jones Kriterleri
Akut romatizmal ateş, tanısında saptanmış hiçbir spesifik klinik ve laboratuvar bulgusu olmayan, çoklu organ tutulumuyla giden bir hastalıktır. Klinik bulgular, tutulan organa ve tutulumun şiddetine, ayrıca kişiden kişiye göre göre değişir. Artrit bazen hafif seyrederken ağır tutulumu olan olgularda poliomyeliti taklit eden pseudoparaliziler görülebilir. Ayrıca, yıllara ve ülkelere göre ARA'nın kliniği farklılık göstermektedir. Son on yıl içinde özellikle gelişmemiş ve gelişmekte olan ülkelerden yapılan bildirimlerde kardit insidansında önemli oranda artış dikkati çekmektedir (13).
T.Duckett Jones 1944’‟de ARA'nıin tanı kriterlerini kendi adıyla bildirmiştir (47). Bu kriterler Amerikan Kalp Birliği tarafından gözden geçirilerek modifiıye edilmiştir (48). Görülme sıklığı ve klinik önemlerine göre majör ve minör kriterler olarak sınıflandırılmışlardır. Majör Kriterler: 1-Poliartrit 2-Kardit 3-- Korea 4-Subkutan nodüller 5-Eritema marginatum
Minör Kriterler
1-Ateş 2-Artralji
3-Birinci dereceden A-V blok (EKG de PR uzaması)
4-Akut faz reaktanlarının yüksekliği (CRP, sedimentasyon, lökosit sayısı).
Destekleyici Bbulgular: Geçirilmiş boğaz enfeksiyonu veya kızıl öyküsü, artmış anti
streptolizin Oo (ASO) titresi, pozitif boğaz kültürüdür.
Tanı için; iki majör kriterin birlikte olması veya bir majör kriter ile iki değişik minör kriterin bulunması gereklidir. Sydenham koresi tek başına ARA tanısı için yeterlidir. Buna ek olarak yüksek ASO titresi veya pozitif boğaz kültürü geçirilmiş enfeksiyonun kanıtı için gereklidir.
Artrit majör kriter olarak kabul edilirse artralji minör kriter olarak sayılamaz. Elektrokardiyogramgramda (EKG) uzamış P-R intervali karditi olan hastalarda minör bulgu olarak sayılmaz. Streptokok enfeksiyonu ile ARA arasında 7 günden 35 güne kadar değişen (ortalama 18 gün) latent bir periyod çok tipik bir özelliktir. Latent periyod Sydenham kkore'li hastalarda 2-6 ay olabilir.
2.7.1 Majör Kriterler 2.7.1.a. Artrit
ARA’lı Akut romatizmalı ateşli hastaların %70'inde vardır. En çok görülen majör bulgu olmasına karşın en az özgün olanıdır. ARA tanısında karışıklığa yol açan nedenlerin başında gelmektedir. Karakteristik olarak poliartiküler, büyük eklemlerde, gezici, asimetrik tutulum gözlenir (13).
Ancak son zamanlarda, monoartiküler eklem bulgusu olup izlemleri sırasında ARA kriterlerine uyduğu görülen birçok olgu bildirilmiştir. Bu araştırmalar sonucunda ARA için tipik eklem bulgusu olmasa da, diğer kriterleri uyan hastaların romatizmal ateş artriti açısından değerlendirilmesi önerilmektedir (49). Eklem bulgusu birkaç saat içinde, en geç bir hafta içinde düzelir. Çok nadir olarak iki-üç hafta sürebilir, deformite bırakmaz. Düşük doz salisilata dahi iyi yanıt verir. Salisilat artritin süresini kısaltır (50).
2.7.1.b. Kardit
ARA’lı Akut romatizmal ateşli hastaların %50'sinde görülür. Son yıllarda insidansında artış olduğu bildirilmektedir. Bazı merkezlerde sadece dinleme bulgusu ile yapılan
taramalarda %75 oranında kardit saptanmıştır. Ekokardiyografinin (EKO) kullanımının artması sonucu sessiz karditlerin saptanması ile bu insidans %85-·90'lara kadar yükselmiştir. Klinik tanısı 4 majör kritere dayanılarak konulur.
1)Yeni oluşan organik üfüurümlerin saptanması 2)Kalp büyümesi
3)Konjestif kalp yetersizliği
4)Perikarditi tanımlayan frotman, perikardial sıvı veya EKG değişiklikleri (48 ,51 ,52). Kalp yetmezliği ilk atakta % 5-10 oranında görülür. Rekürrenslerde daha sık seyreder. Kalp yetmezliği 6 yaş altı çocuklarda daha sık gözlenmektedir (53). ARA Akut romatizmal ateş geçirmiş genç bir hastada akut kalp yetmezliği gelişmesi daima ARA karditi düşündürmelidir (54). ARA’lı Akut romatizmal ateşli olgulardaki morbidite ve mortalitenin en ciddi önemli nedeni kardittir. Akut hastalıktan sonra rezidüel kapak zedelenmesi, genellikle cerrahi düzeltme gerektirebiliir. Mortalitenin bir diğer nedeni de bu cerrahi işlem sonrası komplikasyonlar veya sonraki dönemde gelişen bakteriyel endokardittir.
Genç yetişkin ve çocukluk çağındaki kazanılmış mitral yetersizlik nedenlerinin başında ARA gelir. Altı yaşın altında başlayan karditler daha sinsi seyirlidir. Kardit izole veya diğer klinik formlarla birlikte olabilir. Bazen artrit başlangıcından bir-iki hafta sonra kardit bulguları ortaya çıkar. Bu sürenin daha uzun olması ARA dışı bir etyolojiyi akla getirmelidir. Karditin klinik bulguları ve şiddeti çok değişkenlik gösterir. Hafif mitral yetersizliği (MY) olan hastalar oskültasyonla farkedilmezse, ilerleme göstererek geç dönemde ağır karditle karşımıza çıkabilir.
ARA’da Akut romatizmal ateşte kardit genelde kapak tutulumuyla seyreder. Mitral kapak çocukluk çağında en sık tutulan kapaktır. Genel istatistiklere göre olguların %50-70'inde görülür (55). Mitral yetersizliğin (MY) en sık sebeplerinden biri ARA'dıir (56). Mitral kapak aort kapağından yaklaşık üç kez daha sık tutulur (6)
Tanıda: 1-MY Mitral yetmezlik gelişmesi ile birinci kalp sesini örtecek şekilde aksillaya yayılan, apikal, kaba,sistolik üfürüm gelişir ve vakaların %30'unda üçüncü kalp sesi duyulur (55). 2- Kalınlaşan ödemli kapakların mitral kapak ağzını daraltması ile sonuçlanan, apeks üzerinde middiastolik üfürüm oluşur. Bu üfürüm üçüncü kalp sesinden sonra başlar ve düşük akımlıdır ve apeks üzerinde lokalizedir (57). Bu üfürüm "Carey-Coombs" üfürümü" olarak tanımlanır.
Aort kapak tutulumu: Daha nadir olup, 10 yılı kapsayan bir çalışmada %13 oranında görülmüştür. Bunların % 85'inde birlikte mitral yetersizliği de tespit edilmiş, izole aort yetersizliği (AY) karditli vakaların ancak %2'sinde görülmüştür. Hemodinamik olarak
anlamlı aort yetersizliğinde nabızlar büyük ve sıçrayıcı tarzdadır, ağırlaştıkça diastolik basınç daha düşük bulunur. İkinci kalp sesini hemen takip eden, aort odağından sternumun sol kenarından aşağıya doğru yayılan dekreşendo diastolik bir üfürüm karakteristiktir.
Miyokarditler: Genellikle valvülite eşlik eder. Semptom ve bulguları arasında, ateşle orantısız şekilde uyku sırasında saptanan taşikardi, özellikle sol ventrikül ve sol atriyumu tutan hızlı kalp büyümesi ve kalp yetersizliği sayılabilir. Konjestif kalp yetersizliği (KKY) ARA’nın ciddi bir komplikasyonu olup miyokarditi işaret eder.
Perikarditler: ARA'de Akut romatizmal ateşte perikardite %10 civarında rastlanmaktadır. Oysa klinik belirtileriyle tespit edilemeyen perikarditin çok daha sık olduğu EKO çalışmaları ile gösterilmiştir. Perikardit iki şekilde görülür: Kuru olan fibrinöz perikardit'te göğüs ağrısı ve sürtünmeye ait sol 2-3. interkostal aralıkta bir frotman duyulur. Radyolojik olarak kalbin sol kontuüruü düzleşmiştir. Fakat kardiyomegali ileri derecede değildir. Buna karşılık efüzyonu bol olan perikarditte kalp sesler derinden gelir, frotman olmadığı gibi bundan önce duyulan üfürümlerde duyulmayabilir ve perikarditin iyileşmesinden sonra ortaya çıkar. Radyolojik olarak, kalbin çabuk büyümesi veya süratle küçülmesi miyokarditin aleyhine ve perikarditin lehine delil teşkil eder.
Mitral stenoz: Çocukluk çağında nadir rastlanır (%5). Kardit kesinlikle mitral stenoz (MS) ile başlamaz ,mitral stenozunMS’nin meydana gelmesi için 6-10 yıl gibi bir süre gereklidir. İki yıldan önce MS’ye rastlanılmamıştır. Mitral stenozda birinci kalp sesinin şiddetlenmesi, mitral açılma sesi, middiastolik ve presistolik üfürümün belirmesi, ikinci kalp sesinin şiddetlenmesi saptanır. Sol atriyal ve sağ ventrikül hipertrofisi bulgularının saptanması karekteristiktir. Buna karşın penisilin proflaksisi ile MS gelişimi önlenebilir (55).
2.7.1.c Kore
Sydenham koresi, St. Vitus dansı veya korea minör olarak isimlendirilir. Kore ARA'in gecikmiş bir bulgusudur. Kore ARA’lı hastaların yaklaşık %20 kadarında ortaya çıkar (4). Kızlarda daha sık görülür. Genellikle kardit yada artrit olmaksızın oluşur (6). Hastalık inflamasyonun merkezi olan sinir sisteminde bazal ganglia ve nukleus kaudatusun tutulmasının sonucudur. Genellikle streptokokal enfeksiyonun başlangıcından 2 ay veya daha uzun bir dönem sonra görülür. Bu durum kardit veya artritin latent peryodu olan 3 haftalık süreye zıttır. ARA Akut romatizmal ateş tanısı kKore'li hastalarda diğer Modifiye Jones kriterlerine bağlı kalmadan tek başına konulur.
Sydenham koresi klinik olarak manasız ve irade dışı hareketler, hipotoni ve emosyonel labilite ile karakterizedir. Bu bulgular stres altında ve uyarılma ile daha belirgindir. Uykuda
kaybolur. Tüm kasları tutabilir, özellikle yüz kasları ve ekstremiteler tutulur (4 ,58). Duygu durum bozuklukları olabileceği için bu olgularda, tanı kesinleşinceye kadar davranış bozukluğu olduğu düşünülebilir (58).
Fizik muayenelerinde istem dışı, amaçsız, jerkler şeklinde hareketler fark edilir. Hastanın dili dışarı çıkarıldığında, hızla geri çekebilir ve çenesini kilitleyebilir. Konuşma genellikle anlaşılamaz. Bilekte fleksiyon ve parmaklarda dorsofleksiyonla ellerin gerildiği görülür. Hastalığın tikler, atetoz, konversif reaksiyonlardan, hiperkinezi ve davranış problemlerinden ayırt edilmesi gereklidir. Semptomlar tedavisiz bile 1-2 haftada geriye dönebilir (4). Kore kendini sınırlayan bir hastalıktır. Ortalama 3 ay sürer, 6-12 aya kadar da uzayabilir (13). Sydenham koreli hastalar nöropsikiyatrik hastalık gelişimi açısından yüksek risk taşırlar (59). Sydenham kore'li bir grup hastanın 30 yıllık takibinde %27 oranında kalp hastalığı geliştiği gösterilmiştir (18). Koreli hastaların kardiyak açıdan takipleri bu yüzden önemlidir.
2.7.1.d. Eritama Marginatum (EM)
Akut romatizmal ateşli (ARA) hastalarda görülen, tek başına olduğu zaman tanısı zor konabilen bir majör kriterdir. ARA’da %5 den az görülür(4). Lezyonu tanımak için klinisyenin deneyim sahibi olması gerekir. Hastalığın erken döneminde genellikle gövde ve proksimal ekstremitede görülür, yüzde hiç görülmez (4 ,60). Nonspesifik pembe maküler tarzdadır, daha sonra gelişmiş bir forma döner ,ortası beyazlar sınırları birleşebilir, sıcak (banyo sonrası) ortaya çıkışı hızlanır fakat çabuk sönüp kaybolur, kaşıntılı değildir. Lyme hastalığında görülen döküntü ile karıştırılabilir (60).
2.7.1.e. Subkutan Nodül
ARA’lı Akut romatizmal ateşli hastalarda nadiren (%3) görülürler, genellikle 0.5-2 cm çapında, sert, ağrısız, serbest, hareketli nodul şeklindedir, eklemlerin ekstansör yüzeylerinde (özellikle dirsek, diz, bilek, oksipital deride veya vertebraların spinöz çıkıntıları üzerinde lokalizedir. Deri üzerindeki nodüller serbest ve hareketlidir, ancak deride renk değişikliği yoktur (4). Aschoff cisimlerinin birikimiyle oluşur fakat gözden kaybolur. Subkütan noduller, ARA için patognomonik değildir, romatoid artrit ve sistemik lupus eritematozusda (SLE) da oluşabilir (61).
2.7.2. Minör Kriterler
Minör bulgular spesifik olmamasına rağmen ARA'nın tanısının doğrulanmasında gerekli olabilirler.
2.7.2.a. Ateş
Genellikle 38-38,5 °C derece civarında ve intermitanttır. Fakat perikardit ve miyokarditli ağır olgularda 39-40 °C'ye kadar yükselebilir. Karakteristik bir trasesi yoktur. Genelde antipiretik tedavi vermeden yaklaşık bir hafta içinde azalır ve diğer 1-2 hafta içerisinde de çok düşük derecede seyreder. Ateşle birlikte kırıklık, halsizlik, kilo kaybı ve iştahsızlık bulunabilir (61).
2.7.2.b. Artralji
Artralji objektif bulgular (ağrı, kızarıklık, sıcaklık ) olmaksızın eklemler etrafında rahatsızlık olarak tarif edilmektedir. Tek başına karditli hastalarda tespit edilmiştir. Artralji, artritli hastaların tanısında minör kriter olarak kullanılmaz (6 ,60).
2.7.2.c PR Uuzaması
Başlangıçta ve seri olarak çekilen EKG, ARA'nın ARA’nın tanısında ve hastanın yönetiminde yardımcı olabilir. EKG' Elektrokardiyogarfinin normal olması aktif karditin varlığını ekarte ettirmez. Akut romatizmal ateşte sıklıkla PR intervalinde uzama, birinci derece A-V blok ve kavşak taşikardisi olabilir. Diffüz nonspesifik ST-Tdeğişiklikleri, QRS-T mesafesinde değişiklikler ve miyokardit varlığında daha sıklıkla görülen T inversiyonu olabilir. Nadiren disritmi görülebilir.
2.8 Laboratuvar Bulguları
Günümüzde henüz tanı koydurucu spesifik bir test yoktur. Bu sebeple tanı koyarken hastanın klinik bulguları ile birlikte değerlendirmek gerekir (13).
Eritrosit Sedimantasyon Hızı (ESH): Kardit veya poliartritli hastalarda, akut dönemde, hemen hemen daima yüksektir. Fakat koreli hastalarda ise genellikle normaldir, KKY’de normal sınırlara yakın ancak yüksektir. Eritrosit sedimentasyon hızı (ESH) tedavisiz hastalarda 6-12 hafta yüksek kalır. Antiinflamatuar ajanlar, ESH ile birlikte inflamasyonun klinik bulgularını da baskılayabilir (6). Kan proteinlerindeki değişiklikler, kırmızı kan hücrelerinin rulo şekline sebep olarak sedimantasyonu artırırlar, anemilerde ESH belirgin şekilde yüksek bulunur. Eritrosit sSedimantasyon hızıu yüksek hastalarda bunlar gözününde bulundurulmalıdır. ESH Eritrosit sedimentasyon hızı hastalığın gidişini izlemede çok yararlıdır. Romatik aktivite gerilediğinde ise genellikle normale döner. Ancak tedavi sırasında ESH’deki düşme her zaman romatizmal aktivasyonun sona erdiğini göstermez. Tedavi kesildikten sonra romatizmal hastalık hala aktif ise rebound fenomeni sonucunda tekrar
yükselebilir. Eritrosit sedimantasyon hızı Sedimentasyon hızı akut dönemde, prognoz hakkında bilgi verdiğinden düzelinceye kadar haftada bir olarak kontrol edilmelidir (55).
C-Reaktif Protein (CRP): Normalde kanda bulunmaz. En hafif iltihabi
reaksiyonlarda hızla pozitifleşir. CRP C-reaktif protein testi ESH’dan daha hassastır. Koreli hastalar hariç hepsinde pozitif olabilir. Hastalığın aktif olup olmadığı hakkında bilgi verir. Romatizmal atağın erken iyileşme döneminde ESH normale dönmeden önce CRP'nin kanda kaybolduğu gözlenmiştir (62).
Lökositoz: ARA'in Akut romatizmal ateşin akut döneminde görülebilir fakat lökosit
sayısı değişkendir ve güvenilir değildir. Sola kayma ve nötrofili hastalığın akut safhasında görülmektedir.
Jones Kriterleri Dışındaki Klinik Belirtiler:
Karın Aağrısı: ARA'da Akut romatizmal ateşte majör kriterlerin oluşumundan önce
görülebilir. Bu olgular yanlışlıkla akut batın tanısı alabilir. Akut batın zannedilerek laparatomi yapıldığı zaman nadiren mezenter lenfadeniti dışında kesin değişiklik görülmez (63 ,53)Karın ağrısı salisilat kullanımı ile kaybolur. İnsidansı %5'den azdır (64).
Epistaksis: Daha önceden ARA seyrinde özellikle de şiddetli ve uzun süreli karditli
hastalarda izlenen burun kanaması insidansının %48 gibi yüksek olduğu bildirilmesine rağmen, son zamanlarda yapılan araştırmalarda %4-9 oranında görüldüğü saptanmıştır (63 ,53 ,48). Bu değişiklik hastalığın şiddetinin azalması nedeniyle olduğu gibi önceki yıllarda salisilatların yüksek dozda kullanımına bağlı da olabilir. Bunun dışında burun kanamasının nedeni vasküler enflamatuar yanıttır (53).
2.9 Destekleyici Bulgular
Önceden geçirilmiş streptokok enfeksiyon bulgularının tespiti ARA'nın başlangıç tanısının doğrulanması için gerekir (4). Bu delillerden en az biri tanı için olmalıdır.
Boğaz Kkültürü: Boğaz kültürü GABHS varlığını göstermede, hızlı antijen
testlerinin varlığına rağmen, altın standartır. ARA Akut romatizmal ateş şüphesi olan tüm hastalara antibiyotik tedavisinden önce en az bir kez boğaz kültürü yapılmalıdır. Eğer hızlı antijen testleri yapılabiliyorsa başlangıçta tanı için uygulanabilir. Hızlı antijen GABHS'Iarın küçük bir kısmında yanlış sonuç verebilir. Diğer taraftan bu testlerin spesifitesi tamamen doğru olduğu için, hızlı antijen testlerinin pozitif sonuçları GABHS tanısını kesinleştirir. Hızlı antijen tespit testleri negatif ise ARA şüphesi olan hastalarda boğaz kültürü ile tanı konmaya
çalışılır. Hastaların yalnızca %11'inde tanı anında GABHS için pozitif boğaz kültürü saptanır (4). Pozitif kültürün azlığı, bu grupta enfeksiyonun başlangıcı ile latent periyot arasındaki sürede, kişinin defansif mekanizmaları ile organizmanın eliminasyonuna bağlıdır.
ASO Antistreptolizin O (ASO) Yüksekliği: Streptokok enfeksiyonu tanısında
kullanılan spesifik antikorlar ASO, antihyaluronidaz, anti streptokinaz, anti DNAse A ve anti DNAse B'dir. En uygun ve ticari olanı ASO'dur. Antistreptolizin OASO titresi yaş, coğrafi alan ve streptokoksik enfeksiyonlan sıklığına tesir eden faktörlere bağlı olarak değişir (64). 6-14Altı-on dört yaş arası kalabalık şehirlerde yaşayan sağlıklı çocuklarda ASO 200-300 Todd ünitesi düzeyindedir. ARA’‟nın erken döneminde hastaların %80'inde ASO yüksektir. Normal bireylerin %20'sinde de ASO yüksek saptanmıştır.
Yüksek streptokok antikor titresi önceden grup A streptokok (GAS) enfeksiyonunun geçirildiğinin açık delili olmasına rağmen, erken infeksiyonu göstermenin daha güvenilir yolu, akut ve iyileşen hasta serumları arasındaki titre artışının gösterilmesidir (65). Akut streptokok enfeksiyonu ile ARA’nın ortaya çıkışı arasındaki süre 2 aydan uzun ise; ASO düzeyinde artışı saptanmayabilir (66). Korede latent periyodun uzunluğundan dolayı ASO genelde normal saptanır.(52 ,67) Antistreptolizin O ASO cevabı GABHS enfeksiyonu ile oluşan deri enfeksiyonunda boğaz enfeksiyonuna göre daha düşüktür. Bunun ile birlikte Anti DNAse B cevabı her iki enfeksiyonda da güçlüdür.(66) Antistreptolizin OASO testinin yüksekliği enfeksiyon sonrası 3-6 haftada pik yaparken, Anti DNAse B biraz daha geç olarak 6-8 haftaya kadar uzar (68). Antistreptolizin OASO titresi normal olsa da Anti DNAse B titreleri genellikle yükselmiştir. Yapılan bir çalışmada ARA'lıi 51 hastanın Anti DNAse'laerıi yüksek iken bu hastaların 44’‟ünün ASO'su normal saptanmıştır (69). Serum lipoproteinlerinin inhibisyonu sonucu hiperlipideminin eşlik ettiği hepatit, biliyer siroz ve nefrotik sendrom gibi hastalıklarda ve myelomda monoklonal immunimmünoglobulinlerden dolayı yüksek ASO düzeyi yüksektir (68).
Geçirilmiş Bboğaz Eenfeksiyonu veya Kkızıl Hhastalığı: Yeni geçirilmiş kızıl
hastalığı, genellikle streptokok enfeksiyonlarının önde gelen güvenilir göstergesidir (6). Boğazda GABHS üretme şansı ARA'da %33 iken, yurdumuzda sağlam okul çocuklarında ve kırsal bölgede genel toplumda yapılan çalışmalarda aynı oran %15-35 arasında saptanmıştır. Dolayısıyla GABHS taşıyıcılığı ile ARA'da bunu üretme şansı arasında anlamlı bir fark yoktur. Diğer bir deyişle boğaz kültüründe yanlış pozitiflik %15-35 iken, ARA'da yanlış negatiflik %67 civarındadır.
Radyolojik Bulgular: Kalp boyutlarını görmek için telekardiyografi yardımcı
olduğunda perikardit akla gelmelidir. Pulmoner vaskülaritenin artması ve pulmoner ödem ilerleyici kalp yetersizliğinin delili olabilir. Sol atrial apendikste genişleme akut mitral yetersizlikten MY’den çok kronik mitral yetersizlikteMY’de görülür.
2.10 Tanı
Kesin tanı koydurucu özgün bir laboratuvar testi olmadığı için halen Modifiye Jones kriterlerine bağımlılık devam etmektedir. Tanı için destekleyici bulgular; boğaz kültüründe GABHS üretilmesi, geçirilmiş GABHS enfeksiyonunu gösteren serolojik testlerden en az birinin pozitif olması gereklidir. Bu destekleyici bulgulardan en az birinin pozitif olduğu hastalarda; Modifiye Jones kriterlerlerinden tanı için en az iki majör kriter veya bir majör iki minör kriter bulunmalıdır. Minör ya da başka bir majör kriter olmaksızın tek başına Sydenham koresinin bulunması da ARA tanısını koydurur. Rekürrens tanısı için bir majör ve bir minör kriter bulunması yeterlidir. Geçirilmiş streptokok enfeksiyonu varlığı tanıyı önemli oranda destekler. Modifiye Jones kriterlerinin esas hedefi ARA tanısının fazladan koyulmasını önlemek ve tanı kriterlerini standardize etmektir.
2.10.1 Ayırıcı Tanı
Akut romatizmal ateş ile ortak klinik bulguları olan bazı hastalıklar şunlardır: -Juvenil romatoid artrit (JRA)
-Sistemik lupus eritematozus (SLE)
-Vaskülitler dahil diğer bağ dokusu hastalıkları -Enfektif endokardit (EE)
-Reaktif artrit
-Seronegatif spondiloartropatiler -Enfeksiyonlar (Lyme, Yersinia) -Ailevi akdeniz ateşi
-Antifosfolipid sendromu -Lösemiler
-Orak hücreli anemi ve diğer hemoglobinopatiler -Sarkoidoz
Bunlar arasında ayırıcı tanıda ARA ile en sık karışan hastalıklar JRA, SLE ve EE'tir. İzole perikardit, sistemik başlangıçlı JRA’da, JRA'da, ARA'da görülenden daha sıktır. Juvenil romatoid artritteJRA’da görülen fonksiyonel üfürümler yanlışlıkla kapak hastalığı olarak algılanabilir. Juvenil romatoid artritte JRA’da eklem tutulumu daha sürekli olup 6-12 hafta
kadar uzun sürebilir. Juvenil romatoid artritteJRA’da küçük eklemler ve simetrik olarak tutulur. Oysa ARA'da artrit çok daha erken düzelir ve daha ağrılıdır. Daha önceki bilgilerin aksine boyun omurga tutulumu bu iki hastalığı ayırt etmede anlamlı bir bulgu değildir, çünkü ARA'da da boyun omurga tutulumuna rastlanabilmektedir. Juvenil romatoid artrittekiJRA’daki maküler cilt bulguları eritema marginatumdan (EM) tamamen farklıdır. Eritema marginatumdaEM’de döküntüler daha büyük ve daha uzun sürelidir (70).
Sistemik lupusz eritematozus (SLE), ARA'nın sık görüldüğü ülkelerde gözden kaçabilmektedir. Kore ve kardit her iki hastalıkta da görülebilen bulgulardır. Sistemik lupus eritematozus SLE birden fazla organı tutar ve tek başına kore görülmesi nadirdir. Sistemik lupus eritematozustakiSLE’deki cilt lezyonları tipik vaskülitik lezyonlardır. Böbrek ve beyin, beyin sapı, medulla spinalis gibi santral sinir sistemi tutulumu SLE için karakteristik olup ARA için değildir. Ayrıca anti nükleer antikor (ANA) ve anti deoksiribonükleik asit (antiDNA) gibi serolojik tetkikler bu iki durumu ayırt etmede yardımcıdırlar (70).
Kimi araştırmacılar atipik bir ARA formunu, poststreptokoksik reaktif artrit olarak isimlendirmişlerdir. Bu hastalar üst solunum yolu enfeksiyonundan (ÜSYE)'den sonra daha kısa bir şikayetsiz bir dönem geçirirler ve bazen tenosinovit gibi beklenmedik klinik bulgular gösterirler (71 ,72). Salisilatlara cevapları iyi değildir. Bazı araştırmacılar bu şekilde oluşan klinik tabloyu ARA olarak kabul etmektedirler. Zira yapılan bazı çalışmalarda poststreptokoksik reaktif artrit tanısı konulan hastalarda kardit gelişme riskinin yüksek olduğu bildirilmiştir (73 ,74).
Enfektif endokardit bulguları, ARA'nın tekrarlayan ataklarındaki klinik bulgulara benzerlik göstermektedir. Kronik kapak hasarı olan, opere edilmiş kapak hasarı olan veya doğuştan kalp hastalığı olan her hastada uzun süren sebebi bilinmeyen ateş varsa mutlaka enfektif endokarditten (EE) kuşkulanılmalıdır. Dalak büyüklüğü, peteşi bulunması, invaziv girişim yapılmış olması, ekoda kalbin duvarlarında ve kapak çevresinde vejetasyonların saptanması ve kan kültürlerinde üreme olması, EE'nin lehine yorumlanan bulgulardır (70 ,75).
2.11 Tedavi
Tedavinin hedefi
-Streptokok enfeksiyonunu ortadan kaldırmak
-Klinik bulgularda semptomatik düzelmenin sağlanması -Antiinflamatuvar tedavi
-Konjestif kalp yetmezliğinin (KKY) tedavisidir -Tedavinin genel prensipleri de şunlardır:
-ARA Akut romatizmal ateş (ARA) tanısı koyulmadan önce tedaviye başlanmamalıdır.
-Streptokok enfeksiyonunun ortadan kaldırılmasından hemen sonra profilaktik tedaviye geçilmelidir.
-Orta ve ağır şiddetli karditte steroidler tercih edilmelidir. Çünkü steroidler iltihabi olayın gerilemesi ve miyokard fonksiyonlarının düzelmesinde salisilatlara göre daha etkindir (76).
2.11.1 İlaç Tedavisi
2.10.1.a Streptokoksik Enfeksiyonun Tedavisi
ARA’yı Akut romatizmal ateşi önlemek için üst solunum yollarının streptokoksik enfeksiyonlarını erkenden ve etkin bir şekilde tedavi etmek gerekir. Bu primer proflaksiyi oluşturur. Önerilen 10 gün süreli penisilin tedavisidir. Bu şekilde sadece enfeksiyon tedavi edilmek ile kalmaz bulaşma da önlenmiş olur.
ARA’lı Akut romatizmal ateşli hastalara tanı koyulduğunda, organizma tespit edilse de edilmese de, GABHS enfeksiyonu için tedavi edilmelidir (66). Amaç hastanın immün sisteminin kronik olarak streptokoksik antijenlere maruz kalmasını engellemektir. Latent periyodun uzun olduğu, özellikle koreli hastalar için, başlangıçta organizmanın izolasyonu mümkün olmayabilir, bu nedenle tedavi geciktirilmemeli, boğaz kültürü alınır alınmaz antibiyotik tedavisine başlanılmalıdır (77). Hastalara rezidüel streptokok enfeksiyonunu eradike etmek için benzatin penisilin tedavisi başlanmalıdır. Tedavide genellikle aşağıda özetlenen protokol uygulanır (78).
1) Benzatin penisilin G; 600.000 U (27 kg altında) ya da 1.2 milyon U (27 kg ve üzerinde) intramüsküler (im) bir defa veya
2) Penisilin V; 50 mg/kg/gün ağızdan, günde iki defa 10 gün veya
3) Penilin allerjisi olanlarda eritromisin; 40/mg/kg/gün (maksimum l gr/gün) günde üç veya dört defa ağızdan 10 gün eradikasyon tedavisinde kullanılabilir.
Sülfanamidler bakterisidal olmadıkları için primer profilakside önerilmezler. Tedavide diğer seçenekler azitromisin ve ağızdan kullanılan sefalosporinlerdir (51).
Penisilin streptokok enfeksiyonlarına etkili bir ilaç olduğu halde ARA’nın klinik bulgularına ve seyrine etkili olmadığı bildirilmiştir (79 ,80). Tedaviye boğaz kültürü negatif sonuç verse bile başlanmalıdır. Çünkü negatif kültüre rağmen streptokokların dokuda bulunabildiği saptanmıştır (81).
Akut romatizmal ateş (ARA) tedavisinde önemli bir yer tutan antiinflamatuvar tedavi protokolü klinik bulgulara göre farklı şekillerde planlanır. Kardit olmaksızın tek başına artritli olgularda ya da konjestif kalp yetersizliği olmadan hafıf kardit ve artritin birlikte gözlendiği olgularda, tedavide tek başına salisilatlar yeterlidir (77). Akut romatizmal ateşARA düşünülen şüpheli hastalarda, salisilatların erken kullanımı, gezici artritlerin ilerlemesini önleyerek tanıda karmaşıklığa yol açar. Bu yüzden salisilatlar ve antiinflamatuvar ilaçlar, hastalığın tanısı koyulana kadar bekletilmelidir. Çok ağrılı artritli hastalar için rahatlama kodein benzeri ilaçlarla sağlanmalıdır. Çünkü bu ilaçlar hastalığın tanısının geciktirilmesine neden olmaz (66). Salisilatlar ARA'da 12-24 saat içinde artrit bulgularında dramatik bir iyileşme sağlar, öyleki üç gün sonunda artritin düzelmediği olgularda ARA tanısından uzaklaşılır. Salisilat kan seviyesi 15-30 mg/dl olacak şekilde verilmelidir. Artritte salisilatlar 100 mg/kg/gün olarak başlanır. 2-3 haftadan sonra doz 60-70 mg/kg/güne inilir, 3-4 hafta daha devam edilir (66). Aspirin alan hastalar toksisite açısından yakın takip edilmeli ve sık sık karaciğer fonksiyonlarına bakılmalıdır. Aspirin tedavisinde en çok beklenen yan etkiler kulak çınlaması, mide irritasyonu, trombosit disfonksiyonuna bağlı kanamalar, metabolik asidoz, hiperventilasyon, respiratuar alkaloz ve hipoglisemi olarak sıralanabilir (77).
Konjestif kalp yetmezliği (KKY) bulguları olmayan hafıf karditli hastalar için salisilatlar kullanılır. Bununla birlikte KKY olan ve karditin önemli diğer bulguları bulunan hastalarda kortikosteroid kullanımı gerekir. Akut romatizmal ateşin ARA’nın steroidlerle tedavisinde prednisone 2 mg/kg/gün (maksimum 60 mg/gün) dört dozda ağızdan kullanılmaktadır. İiki üç haftalık tam doz kullanılır. Tedavinin uzunluğu hastanın klinik ve laboratuvar testlerindeki (örneğin ESH, CRP gibi) cevabına göre düzenlenir. Her 10-15 günde bir steroid dozu bir önceki dozun %20- 25'i oranında azaltılmalıdır. Bazı merkezlerde steroid dozu azaltılırken, tedavinin son haftasında salisilatlar tedaviye eklenebilir. Steroidlerin kullanımının RKH gelişimini önlediğine dair herhangi bir kanıt bulunmamaktadır (78), steroidlerin romatizmal kardit sekeli insidansını azaltmadığı bildirilmiştir (76).
Koreli hastanın tedavisinde sakin ve sessiz bir ortamda bulunması sağlanmalı, kendine zarar vermesi engellenmelidir. Tedavide ilk olarak fenobarbital ve klorpromazine kullanılmıştır. Günümüzde hafif kore olgularında diazepam, ağır olgularda ise haloperidol kullanılmaktadır. Haloperidol (butiroifenon) santral etkili koreyi büyük ölçüde kontrol altına alan bir ilaçtır. Ancak toksisite ve ekstrapiramidal yan etkileri göz önünde bulundurulmalıdır. Klordiazepokside ve fenobarbital tedavide tercih edilen diğer ilaçlardır (77). Yakın zamanda yapılan bir çalışmada romatik kore tedavisinde karbamazepin ilk sırada kullanılabileceği
önerilmiştir (82). Dirençli olgularda plazsmaferez, intravenöz gamaglobulin, reserpin kullanılabilir (77).
Eritema marginatumun (EM) ve subkutan nodüllerin spesifık tedavisi yoktur (77). Antiinflamatuvar tedavi kesildikten veya azaltıldıktan birkaç gün sonra oluşan, nadiren 2 haftaya kadar ortaya çıkabilen ateş, artralji veya hafif artrit; ESH’da tekrar yükselme, CRP pozitifleşmesi gibi laboratuar bulguları ile kendini belli eden duruma rebound fenomeni denir, geçicidir ve kendiliğinden düzelir, çok az olguda tedaviye yeniden başlamak gerekir.
2.11.1.c Fizik Aktivite Düzenlenmesi
Geçmişte yatak istirahatı artrit ve karditli hastalar için primer olarak önerilirdi. Artritler genellikle tedaviye hızla cevap verir ve salisilat tedavisinden 24 saat sonra artritin anlamlı bulguları bulunmaz. Sıkı yatak istirahatine bu nedenle ihtiyaç yoktur. Yatak istirahati, karditli ve kalp yetersizliği olan hastaların tedavisi için gereklidir. Fakat uzamış yatak istirahati genellikle gerekli değildir.
Eritrosit sSedimantasyon hızı normale dönene ve konjestif kalp yetersizliğiKKY (KKY) kontrol altına alınana kadar yatak istirahati yeterlidir. İzole poliartritli olgularda eklem belirtileri tedaviden birkaç gün sonra düzelmeye başlar. Yatak istirahati en fazla 3 hafta önerilir. Romatizmal kalp hastalığı olup kardiyomegali ve kalp yetersizliği olmayan ancak üfürüm duyulan hastalarda 1 ay yatak istirahati uygulanmalıdır. Karditi ve kardiyomegalisi olan ancak kalp yetersizliği olmayan hastalarda en az 6 hafta yatak istirahati uygulanmalıdır.
2.11.1.d İkincil Pproflaksi
Akut romatizmal ateş (ARA) tanısı almış bireylerin GABHS'lar ile kolonizasyonunu önlemek için ikincil proflaksi uygulanır. Çünkü sürekli antibiyotik tedavisi alan ve GABHS enfeksiyonu geçirmeyen hastalarda ARA rekürrensi olmaz. İkincil korumada önerilen ilaçlar (66 ,77) ;
1-Benzatin Penisilin 1.200.000 Ü her 3 haftada bir im veya 2-Penisilin V 250 mg, günde 2 defa ağızdan veya
3-Sülfoadiazine 500 mg (27 kg altı ), lgr (27kg üzeri) günde 1 defa ağızdan veya 4-Eritromisin 250 mg günde 2 defa ağızdan .
Bin dokuz yüz yetmiş dokuz-seksen dokuz yılları arasında toplam 249 ARA'lı hasta üzerinde yapılan bir çalışmada 3'er ve 4'er haftalık penisilin proflaksisi uygulaması sonrası proflaksi yetersizliğine bağlı ARA rekürrensleri ve streptokok enfeksiyonları bakımından 3 haftalık programgramda daha başarılı sonuç elde edilmiştir. Proflaksi yetersizliği 4 haftalık programgramda 3 haftalık programgrama göre 5 kat fazla idi (82). En etkin tedavi proflaksi
intramüskülerIM (IM) benzatin penisilin ile olur. Çünkü direnç gelişimi çok azdır, ağızdan proflaksiye göre uyum sağlama ve uygulama kolaylığı vardır.
Proflaksi karditi olmayan hastalarda 5 yıl veya 21 yaşına kadar (hangisi daha uzunsa o önerilir). Karditi olan ancak rezidüel kalp hastalığı olmayan hastalarda proflaksi 10 yıl veya en iyisi 21 yaşına kadar kadardır. Rezidüel kalp hastalığı olanlar en az 40 yaşına veya ömür boyu proflaksi almalıdırlar (51). Romatizmal kapak hastalığında (RKH) proflaksiye cerrahi tedaviden sonra, hatta hatta prostetik kapak takılsa dahi devam edilmelidir. GABHS enfeksiyonu geçirme riski yüksek, toplumla içice yaşayan (öğretmen, sağlık personeli gibi) RKH'lı hastalarda da profılaksi uzun tutulmalıdır. Valvüler hasarı olan RKH'lı ve Koreli hastalarda proflaksiye ömür boyunca devam edilmelidir (77).
Yapılan bir çalışmada sekonder proflaksi amacıyla 4 hafta arayla uzun dönem
benzatin penisilin (1,2 milyon Ü) alımının DNA hasarı yapabileceği bildirilmiştir. Bu bilginin doğruluğunun kanıtlanması için daha fazla çalışma yapılmasının gerektiği de vurgulanmıştır (83).
Şu ana kadar yapılan çalışmalarla henüz etkili bir streptokok aşısı üretmek mümkün olmamıştır. Bunun en büyük nedeni streptokokların l00'den fazla serotipinin olması ve her bir suşun farklı immün cevaplara yol açmasıdır (84). Bu kadar çok antijenik epitopun aynı aşı altında toplanması immünolojik açıdan oldukça risklidir.
2.11.2 Cerrahi Tedavi Endikasyonları
Zamanla karditli olgularda gelişen kapak hasarı ve fonksiyon bozukluklarının ciddi boyutlara ulaşması durumunda seçilmiş olgularda cerrahi girişimlere de başvurulabilmektedir. MY’e bağlı ileri sol ventrikül genişlemesi bulunan, semptomatik hastalarda mitral kapak için cerrahi tedavi tavsiye edilmelidir. İlerleyici sol ventrikül genişlemesi bulunan veya sol ventrikülü çok geniş olan hastalar yakınmasız olsalar da, sol ventrikül sistolik fonksiyonları bozuluyorsa cerrahi tedavi uygulanmalıdır. Mitral kapak cerrahisinde kapak değişiminden çok kapak tamiri önerilmektedir.
2.11.3 Komplikasyonlar
Ağır olgularda KKY gelişebilir. Ölüm genellikle kalp yetersizliğinden dolayıdır (57). Proflaksi sayesinde ölüm hızının %20'lerden %4'e düştüğü gösterilmiştir (78). Diğer komplikasyonları: Aaritmiler, effüzyonlu perikardit, romatik pnömoni, pulmoner emboli, enfarktüs, erken veya geç kapak hasarı gelişmesidir (67). Romatizmal kalp hastalığı gelişimi ARA'nın en önemli komplikasyonudur. Diğer bulguların hiç biri kronik hastalıkla
sonuçlanmaz. Şiddetli kardit ve kompikasyonları sonucu (pnömoni, bakteriyel endokardit, pulmoner emboli) %1,2 oranında ölüm görülür ( 57).
3. GEREÇ VE YÖNTEM
Çalışma Düzeni ve Hasta Popülasyonu
Bu çalışmada Temmuz 2011-Ağustos 2012 tarihleri arasında Dicle Üniversitesi Tıp Fakültesi Çocuk Sağlığı. ve Hastalıkları. Anabilim Dalı Çocuk Kardiyoloji Kliniği’nde akut romatizmal ateşliARA’lı 60 hasta incelenmiş olup; kardit tanısı almış 38 hasta üzerinde analiz yapılmıştır. Olguların ortalama yaşı 11,92±2,66, yaş aralığı ise 5-17 yıl yaş arasındaydı. Klinik, ekokardiyografik, laboratuar ve tedavi ile ilgili veriler hasta dosyaları incelenmek suretiyle retrospektif olarak incelenmiştir.
Reküurren kardit düşünülen olgular ile birlikte tanısı şüpheli olan veya kardiyak tutulumu olmayan ARA olguları çalışmaya alınmadı. Hastaların demografik özellikleri, Eeko ko bulguları (sol ventrikül diyastol sonu çapı, sol ventrikül sistol sonu çapı, ejeksiyon fraksiyonu, fraksiyonel kısalma, ve kapak yetmezlikleri dereceleri) ile birlikte laboratuvar bulguları (eritrosit sedimantasyon hızı, C-reaktif protein, beyazküre, Anti Streptolizin O), elektrokardiyografi de PR uzaması olup olmaması, boy, kilo, vüucuüt alanı, nabız, üfürüm varlığı gibi parametreler tarafımızca incelendi. Hastaların tümüne tanı kliniğimizce Mmodifiye Jjones kriterleri (Tablo 1) kullanılarak konulmuştu.
Tablo 1: Akut romatizmal ateş tanısında Mmodifiye -Jjones kriterleri
Majör bulgular Minör bulgular
Kardit Ateş Gezici poliartrit Artrit
Kore Yükselmiş akut faz reaktanları (CRP, Eritema marjinatum eritrosit sedimantasyon hızı) Derialtı nodülleri EKG’de PR ve QT uzaması
Destekleyici bulgular
Geçirilmiş A grubu streptokok enfeksiyonu (boğaz kültürü, ASO, diğer streptokok antikor titrasyonlarında artma veya hızlı antijen titrasyon testlerinin pozitif olması)
ASO antistreptolizin O, CRP C-reaktif protein
Tüm hastalar Dicle Üniversitesi Tıp Fakültesi Çocuk Kardiyoloji Kliniği’nde yatırılmış ve steroid tedavisi almıştı. Tedavi şemasına göre tüm olgulara ilk 2 hafta tam doz (2mg/kg/günr, maksimum 60 mg, 3-4 eşit dozda) prednisolon verilmiş, sonrasında klinik ve laboratuar yanıtı iyi ise steroid 15 gün içerisinde azaltılarak kesilmiş, steroid azaltılmaya azaltılırken başlar başlamaz ise aAspirin (80-100 mg/kg/g, maksimum 3gr, 3-4 eşit dozda ) tedaviye eklenmişti. Steroid kesildikten sonra Aspirine tam doz en az 4-6 hafta daha devam edilmişti (Tablo 2). Ciddi kapak tutulumunda ise diüretikler ve anjiyotensin dönüştürücü enzim inhibitörleri de kullanılmıştı. Esas tedaviye ek olarak mide koruyucu tedavi de anti-inflamatuar tedavinin yan etkisini azaltmak için hastalara uygulanmıştı. Buna göre toplam tedavi süresi yaklaşık 2-2.5 ay olarak belirlenmişti. Bu nedenle bu çalışmada tedavinin bitiminden sonraki laboratuar ve EKO eko değerlerini içeren 3 aylık kontrol verileri bitiş noktası olarak alındı.
Tedaviye ek olarak tüm olgulara sevk edildikleri merkezde yapılmamış ise penisilin ile primer proflaksi uygulanmıştı. Bundan sonraki dönemde ise Benzatin penisilin ilk 6 ay, 2 haftada bir ve daha sonra 3 haftada bir yapıaılarak tüm hastalar sekonder proflaksiye alınmıştı. İnfektif endokardit profilaksisi kapak tutulumu olan her hastaya önerildi. Olguların ilk başvuru, 1. hafta, 2.hafta, 1.ay ve 3.ay izlemlerinde saptanan EKO eko bulguları, akut faz
reaktanları kayıt altına alınmıştı. Bu çalışmada biz ARA hastalarında kalp kapak tutulumunun tedavi tamamlanmasına rağmen düzelmemesi üzerine etkili faktörleri araştırmayı amaçladık.
Tablo 2: Akut romatizmal ateş tedavisi Antibiyotik tedavisi
Benzatin penisilin 1 200 000 Ü İM tek doz
Antienflamatuar tedavi Artrit Aspirin 90-100 mg/kg/gün 2-3 hafta Aspirin 60-70 mg/kg/gün 2-3 hafta Kardit Prednizolon 2 mg/kg/gün 2-3 hafta Prednizolon azaltılır 2-3 hafta Aspirin 90-100 mg/kg/gün 2-3 hafta
Aktivite kısıtlaması
Artrit
1 hafta yatak istirihati 4-6 hafta evde istirihat
Kardit
2-3 hafta yatak istirihati 2-3 ay evde istirihat İM inratmüsküler
Ekokardiyografi
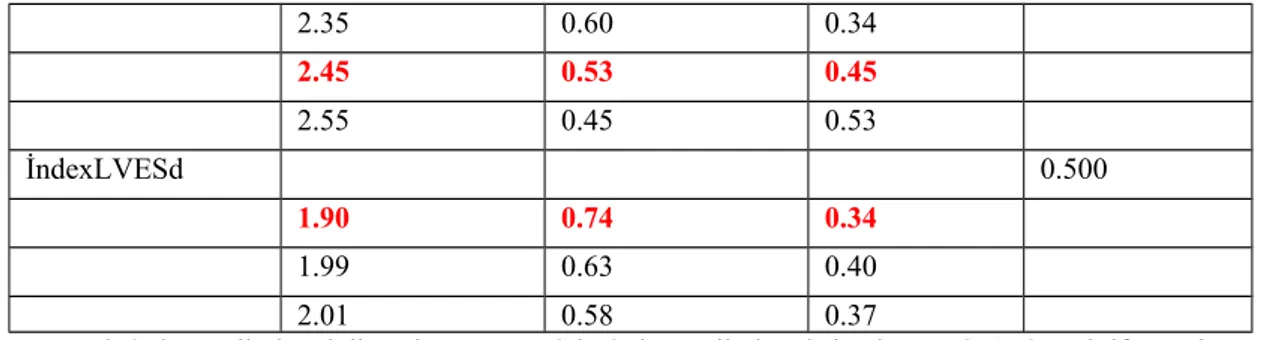
Olgular 2 boyutlu, M-mode ve renkli doppler ekokardiyografi ile iki çocuk kKardiyoloğu tarafından Çocuk Kardiyoloji Polikliniği ve Kliniği’nde değerlendirilmişti. İncelenen kesitler ve renkli doppler ekokardiyografik değerler başvuru sırasında, tedaviye başladıktan sonra 1. hafta, 2.hafta, 1. ay, 3.ay olarak incelendi. M-mode kayıtlarında; sol ventrikül boyutları ve duvar kalınlığı Amerikan Ekokardiyografi Derneği’nin önerilerine uygun olarak ölçüldü (lit). Bununla birlikte sol ventrikül sistol ve diyastol sonu çapları (sırasıyla LVEDd ve LVEDsLVESd) vucüt alanına bölünerek indeks değerleri elde edildi.
M-mode ve 2 boyutlu ekokardiyografi 3- ve 7- MHz transüderlerle Vivid 3 5S3 ekokardiyografik sistem kullanılarak (GE Healthcare, Milwaukee, WI, USA) yapılmıştı. Kapak yetmezliğinin şiddeti renkli doppler ekokardiyografi ile jet akımının boyutu ve genişliği kullanılarak ölçüldü. Ortogonal düzlemin kullanıldığı kapak yetmezliği kriterleri: en az 2 ayrı ekokardiyografik pencerede, jet akımının en az 1 cm olması ve kapak yetersizliğinden darbeli doppler (PW) ile elde edilen pik hızın 2,5 m/sn den yüksek olması olarak tanımlanmıştı. Mitral yetmezlik (MY) ve aort yetmezliğinin (AY AY’nin) derecesi renkli doppler ekokardiyografi ile hafif, orta, orta-ağır ve ağır olarak derecelendirildi. İki boyutlu ekokardiyografide anterior ve posterior mitral kapakçıkların sistolik fazda sol atriuma
doğru 2 mm ve üzerinde prolabe olmaları mitral kapak prolapsusu (MVP) olarak kabul edildi. Sessiz (subklinik) kardit ise oskültasyon ile hastada herhangi bir üfürüm saptanmazken EKO’da eko’da kapak tutulumunun olması olarak tanımlanmıştı.
İstatistiksel Analiz
Araştırma verilerimizin istatistiksel değerlendirmesinde SPSS versiyon 17 windows paketi (Statistical Package for the Social Sciences, version 17) kullanıldı. Çalışma verileri değerlendirilirken tanımlayıcı istatistiksel yöntemlerin (Ortalama, standart sapma, frekans) yanı sıra niteliksel verilerin karşılaştırılmasında ki-kare ve student-t analizi kullanıldı. Sonuçlar %95’lik güven aralığında, anlamlılık p<0,05 düzeyinde değerlendirildi. Kapak yetmezliğinin devam etmesindeki faktörler üzerinden ROC analizi yapıldı. ROC analizi tanı testi performanslarının değerlendirilmesi ve kıyaslanması için kullanıldı. Farklı eşik değerleri için bulunan farklı duyarlılık ve özgüllük seçeneklerine bağlı olarak ROC eğrileri oluşturulup; laboratuar testlerinin kalitesinin izlenmesi amaçlandı. Uygun pozitiflik eşiği ve çeşitli testlerin etkinlikleri belirlendi. Yetersizliklerin devam etmesindeki faktörler ve sayısal değerler arasındaki ilişki önce Korelasyon analizi kullanılarak incelendi.
Korelasyon analizine persistan kapak tutulumunu kapsayan, mitral yetmezlik, aort yetmezliği ve kombine mitral ve aort yetersizliği (KMAY) bağımlı değişkenler olarak alındı. Kapak yetmezliği derecesi ve takipteki değişim, sol ventrikül end diastol çapı (LVEDD) artışı, sol ventrikül end sistol çapı (LVESD) artışı, ateş, kilo, boy, yaş, subklinik kardit, eritrosit sedimantasyon hızı (ESH), C-reaktif protein (CRP) bağımsız değişkenler olarak alındı. Korelasyon analizinde anlamlı çıkan paremetrelerle logistik regresyon modelleri oluşturuldu. Bu modeller kullanılarak kapak yetmezliklerinin persiste etmesinde etkili risk faktörleri bulunmaya çalışıldı.
Çok değişkenli lojistik regresyon analizi bağımsız değişkenleri veonların arasındaki ilişkiyi son oranları ile analiz etti. Çalışma için Dicle Üniversitesi Tıp Fakültesi Etik kurulunun 775 sayı ve 17.12.2012 tarihli onayı alındı.
4. BULGULAR
Bu çalışmaya, Dicle Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Çocuk Kardiyoloji Polikliniği’nde Temmuz 2011-Ağustos 2012 tarihleri arasında akut romatizmal ateş tanısı almış ve kardiyak tutulum saptanmış 38 olgu alındı. Olguların hepsinde en az 1 atriyoventriküler (AV) kapak tutulumu mevcuttu. Olguların tanı anındaki ortalama yaşları
11,9 ± 2,6 yıl (min:6 yıl, max:16 yıl) olarak saptandı. Hastaların demografik özellikleri Tablo 1 de verilmiştir.
Tablo 3 : 38 Otuz sekiz olgunun bazal demografik verileri
CRP yüksekliği mg/dl n (%) 34 (89,5) PR uzaması mm/sn n (%) 9 (23,7) Ateş yüksekliği n (%) (%) 21 (55,3) Yaş (yıl)* 11,92±2,66 Erkek/Kız 21/17 Kilo (kg)* 37,75±13,38 Boy (cm)* 140,89±15,29 Nabız (atım/dakika)* 84,63±12,78 Vücut Alanı (m²)* 1,20±0,27 Beyaz küre* 12,30±3,96 Sedimantasyon (mm/h)* 69,87±26,26 CRP (mg/dl)* 13,34±15,1 Sessiz kardit 13 (%34,2) *: Ortalama ± SD; CRP: C-reaktif protein
Olguların % 23,7 ‘si 5-10 yaş arasında (n=9) % 65,8 ‘i 10-15 yaş arasında (n=25) % 10,5 ‘i 15 yaş üstüydü (n=4) (Tablo 2).
Tablo 4 : Hastaların yaş gruplarına göre dağılımı
Yaş n %
5-10 yaş arası 9 23,7
10-15 yaş arası 25 65,8
15 yaş üstü 4 10,5
Olguların bazal eko eko değerleri: Ortalama EF değeri % 70,5 ± 6,42, ortalama FS kısalma fraksiyonu (KF) değeri % 39,53 ± 4,86, LVESd değeri 2,53 cm ± 0,4 cm, LVEDd değeri 4,14 cm ± 0,58 cm, İndex LVEDd değeri 2,17 cm/m² ± 0,47 cm/m², İndex LVESd değeri 3,54 cm/m² ± 0,68 cm/m² saptanırken,. hHastaların % 29’unda mitral kapak prolapsusu (MVP) mevcuttu. % 28,9 (n=11) oranında tespit edildi (Tablo 3).