T.C
EGE ÜNİVERSİTESİ TIP FAKÜLTESİ
ANESTEZİYOLOJİ VE REANİMASYON ANABİLİM DALI
ANESTEZİ YOĞUN BAKIMDA YATAN HASTALARDA
DELİRYUM İNSİDANSI VE RİSK FAKTÖRLERİNİN
BELİRLENMESİ
UZMANLIK TEZİ
Dr. Selda POLATDEMİR
TEZ DANIŞMANI
Prof. Dr. Mehmet UYAR
İ Z M İ R 2 0 1 4
İÇİNDEKİLER
1. GİRİŞ VE. GENEL BİLGİLER ... 1
3. MATERYAL VE METOD ... 22 4. BULGULAR ... 26 5. TARTIŞMA ... 39 6. SONUÇ ... 45 7. ÖZET ... 46 8. KAYNAKLAR ... 47
GİRİŞ VE GENELBİLGİLER
Yoğun bakım sendromu, yoğun bakım psikozu, akut konfüzyon durumu, akut beyin sendromu gibi birçok şekilde adlandırılan deliryum, terminoloji kargaşası ve tanı zorluğu
nedeniyle yakın döneme kadar hak ettiği öneme sahip olmamıştır1. Deliryum kelimesi
Yunanca “saçma konuşmak” anlamına gelen “Leros” kelimesinden ve Latince “izin dışına
çıkmak” anlamındaki “delirare” veya “delirare decedere” kelimelerinden köken almaktadır2.
Diğer terminolojiler bu durumun yoğun bakımda yatmanın bir parçası, doğal sonucu olduğunu tanımlaması ve dolayısı ile konunun önemsenmemesine neden olduğu için bu
klinik durumun tanımlanmasında “deliryum” kelimesi tercih edilmiştir34.
Deliryum ani başlayan, genel olarak bilişsel işlevlerin bozulması, bilinç durumunda değişiklik, dikkat bozuklukları, artmış ya da azalmış psikomotor aktivite ve uyku-uyanıklık
döngüsünün düzensizliği ile karakterize, geçici organik mental sendromdur2. Deliryum bir
hastalık değil, belirli belirtilerin kümeleşerek oluşturduğu ve çeşitli nedenlere bağlı olarak gelişen bir sendromdur. Genellikle geçici, geri dönebilir bir beyin işlev bozukluğu olarak tanımlanır ve klinik olarak birçok nöropsikiyatrik anormallikle beraber görünür. Klinik olarak en önemli belirtiler azalmış dikkat süresi ve artıp azalan konfüzyondur. Çoğu zaman tanınmaz veya yanlış tanı alır. Yanlışlıkla demans, depresyon, mani, akut bir şizofrenik reaksiyon veya
yaşlılığın bir parçası olarak değerlendirilebilir5. Deliryum klinik belirtilerine göre
sınıflandırılarak aşağıda belirtilecek olan tiplere ayrılır.
DELİRYUM TİPLERİ
Her ne kadar DSM kriterleri ile açıkça tanımlanmış olsa da deliryum özellikleri hastadan hastaya değişiklikler gösterir2. Deliryum konfüzyonun yanı sıra hipoaktif, hiperaktif veya mikst pek çok motor komponenti içerebilir. Deliryumun klasik tipinde hiperaktif, hipoaktif ve mikst tip olmak üzere üç deliryum tipi tanımlanmıştır. Hiperaktif deliryumda hasta uyarılara aşırı duyarlıdır ve psikomotor aktivitesi artmıştır. Düşmelerle sonuçlanabilen ortamdan kaçma çabası, kateterlerin çekilmesi ile kendini gösterebilen tıbbi cihazlardan kurtulma çabası, bağırma, çağırma, diğer insanlara saldırma, şikayet etme, küfür etme, söylenme gibi
deliryumda ise duyarlılık ve psikomotor aktivite azalmıştır. Bir hasta gün içinde hem hiperaktif hem de hipoaktif olabilir ve bu durum mikst tip olarak da adlandırılabilir2 . Hipoaktif deliryum çoğunlukla tanınmamakta veya yanlışlıkla sedasyon ya da depresyon olarak tanınmaktadır7. Yapılan bir çalışmada yoğun bakımda yatan hastaların %94’ünde
hipoaktif deliryum gözlenirken, %6’sında hiperaktif deliryuma rastlandığı bildirilmiştir4.
KLİNİK ÖNEM
Hastanede yatan hastalarda konfüzyon sebebi olan deliryum akut bilinç düzeyi değişiklikleri, dikkat bozukluğu ve düşünce akışında düzensizlikle karakterize olup, hastaların
hastanede kalış süresini uzatır8. Deliryum yoğun bakım ünitesine yattıktan sonra ortalama
ikinci veya üçüncü gününde başlamakta, 60 gün kadar sürebilse de ortalama üç dört günde
sona ermektedir4,6. Yoğun bakım hastalarının %40-80’inde deliryum bildirilmiştir4. Hasta
populasyonunun tipi (yaş, genel durum) ,çalışmanın tipi ve tanı kriterleri değişik çalışmalarda farklı oranlar bildirilmesine neden olmaktadır2.
Yoğun bakım hastalarında, pek çok sistemi kapsayan akut hastalıkları, komorbiditeleri, kullandıkları ilaçlar ve diğer pek çok faktör nedeniyle konfüzyon görülebilmektedir. Özellikle hiperaktif hastalarda kateterlerin çekilmesi, kendi kendini ekstübe etme, hastanın güvenliği ve bakımı açısından büyük problem oluştururken, hipoaktif hastalarda deliryum sıklıkla
atlanabilmekte ve hastaların aspirasyon ve reentübasyon riskleri artmaktadır4. Deliryum
yoğun bakımda ve hastanede yatış süresini uzatmaktadır4,9 . Yoğun bakımda deliryum süresi
ve kullanılan psikoaktif ilaçlar yoğun bakımda ve hastanede kalış süresi ile doğrudan ilişkili bulunmuştur 4 .
Deliryumun yüksek mortalite oranlarıyla ilişkili olduğu da gösterilmiştir6. Bu kadar klinik
önem taşımasına rağmen, deliryumdaki hastaların %64-84’ünde deliryum klinisyenler
tarafından fark edilmemektedir1011.
Yoğun bakımda kalış süresi sonunda deliryuma giren hastalarda serviste hatta taburcu
Deliryum geçirmiş hastaların hastaneden çıktıktan sonra bile fonksiyon kayıplarının olduğu,
bakıma ihtiyaçlarının olduğu ve tekrar yatılı bir merkezde izlenmeleri gerektiği bildirilmiştir14.
PATOFİZYOLOJİ
Organik Ruhsal Bozukluklar (ORB); akut (deliryum) ve kronik (demans) diye iki büyük alt gruba ayrılırlar. Üçüncü bir alt grup olarak ensefalopatileri (subakut ORB), başlangıçta dalgalanma göstermekle birlikte çoğu zaman sebat eden ve giderek kötüleşen seyirleri yüzünden ikisinin arasında bir alan olarak tanımlayabiliriz. Organik Ruhsal Bozuklukların tüm formlarında son ortak yol, kortikal beyin işlevlerindeki değişmelerdir. Bu durum; 1. Serebral nörokimyasal işlevselliği etkileyen endojen veya ekzojen bir süreç, 2. Korteksin fiziksel veya yapısal hasarı ile olabilir. İşlevsel veya yapısal bozulmalar; uyanıklılık, yönelim, bellek gibi bilişsel işlevlerde bozulmalarla sonuçlanır.
Deliryumun mekanizmaları henüz kesin değildir. Birçok yapısal veya fizyolojik nedenle oluşabilir. Deliryum nöropatogenezi hepatik ensefalopati ve alkol yoksunluğu olan vakalarda çalışılmıştır. En önemli varsayım serebral oksidatif metabolizmanın geri dönebilir bir bozukluk olması ve çoklu nörotransmitter anormalliklerinden oluşmasıdır. Çalışmalarda çoklu nörotransmitter anormallikleri desteklenmiştir.
Deliryumda rol oynayan ana nörotransmitter asetil kolindir. Deliryuma neden olan faktörlerden birçoğunun asetil kolini azalttığı görülmüştür. Hayvan ve klinik çalışmaları asetil kolinin deliryum patogenezinde en önemli nörotransmitterlerden biri olduğunu
göstermektedir15 . Deliryuma neden olan birçok ilaç belirtildiği gibi en sık görülen
nedenlerinden biri antikolinerjik etkisi olan ilaçlardır16,17,18. Alzheimer hastalığı gibi kolinerjik geçişin bozulduğu hastalar deliryum için adaydır. Postoperatif deliryumlu hastalarda ise antikolinerjik etkinlik artmaktadır.
Beyinde kolinerjik ve dopaminerjik etkinlikler arasında resiprokal bir ilişki vardır15. Haloperidol ve diğer dopamin blokeri nöroleptiklerle semptomatik düzelme oluşmaktadır.
İnsan ve hayvan çalışmaları hepatik ensefalopati ve sepsisde görülen deliryumda serotoninin arttığını göstermektedir. Bazı ilaçlar (seratonerjik ajanlar), halüsinojen maddeler
(LSD-liserjik asit dietilamid gibi) serotonin reseptörlerine agonist etki yapar ve deliryuma neden olabilir.
Alkol yoksunluğu deliryumunda lokus seruleus ve onun noradrenerjik nöronlarının hiperaktivitesi sözkonusudur. Hepatik ensefalopatide GABA artışı da gözlenmiştir. Hepatik ensefalopatili hastalarda amonyak düzeylerindeki artış GABA prekürsörleri olan amino asitler glutamat ve glutamin artışına neden olur. Deliryum ile kortizol ve sirkadiyen ritimde bozulma gösterilmiştir. Bu mekanizma glukokortikoidler ve deliryum arasındaki muhtemel ilişkiyi desteklemektedir.
Yakın zamanda yapılan bazı çalışmalar deliryumda interleukin-1 ve interleukin-6 gibi sitokinlerin ve alfa tümör nekroz faktörünün de rolü olduğunu belirtmektedir. Bu faktörlerin kan-beyin bariyerini geçtiği ve bilişsel bozulma yaptığı gösterilmiştir. Bozulmuş kan beyin bariyerinin nörotoksik ajanlar ve enflamatuvar sitokinlerin geçişine izin vermesi deliryuma neden olabilir. Çok sayıda enfeksiyon, enflamasyonlar ve toksik nedenler sonrası hücrelerden endojen interleukin-1 salınır. Bazı olgularda enfeksiyon ajanlarının yapısının, AIDS virüsünün GP-120 bileşeni gibi çekirdek dışı bileşenlerinin deliryuma neden olabildiği gösterilmiştir .
Çalışmalar psikososyal stres ve uyku yoksunluğunun deliryum başlangıcını kolaylaştırdığını göstermektedir. Özellikle yaşlılıkta gelişen deliryumun akut strese bir reaksiyon olduğu ve bu sırada kanda anormal derecede yüksek kortizolün saptandığını bildirilmişse de, oldukça tartışmalı bir konu olduğu bildirilmiştir.
Deliryuma neden olan özgül nöronal yolaklar bilinmemektedir. Metabolik ensefalopati görüntüleme çalışmaları ve görülebilen yapısal nedenler (travmatik beyin yaralanmaları, strok) anatomik yolakların diğerlerine göre daha önemli bir rol oynadığı varsayımını desteklemektedir. Deliryumda etkin olan temel nöroanatomik bölge retiküler formasyondur. Dikkat ve uyanıklığın regülasyonu, primer olarak beyin sapında yer alan retiküler formasyonda gerçekleşir. Mezensefalik retiküler formasyondan tektum ve talamusa uzantılar gönderen dorsal tegmental yolak deliryumda rol oynar. Normal dikkat, üst beyin sapı asendan retiküler aktive edici sistem (ARAS) ve kortikal polimodal asosiasyon alanlarının varlığını ve düzenli çalışmalarını gerektirir. ARAS’ ın uyarılması uyanıklığı artırır, lezyonları ise uyku, koma, ya da akinetik mutizme yol açar.
Deliryumda beyin metabolizmasının genel olarak düştüğü de öne sürülmüştür. Bu düşüşün EEG’de yavaşlama ve bilişsel işlevlerde bozulma ile uyumlu olduğu kabul edilmiştir. Bu görüşe göre, oksidatif metabolizma için gerekli maddelerin sağlanması, alınması ve kullanım süreçlerinin herhangi birinde bozukluk yaratan bir etken deliryuma yol açabilir. Beyin kan akımı azalması ile deliryum arasında ilişki bulan çalışmalar yayınlanmıştır. Deliryum nedeniyle ölen hastaların beyinlerinde belirgin bir patolojik değişiklik gösterilememiştir fakat bu hastalardaki lezyonların genellikle ortabeyin, subtalamus ve temporal lobda yer aldığı belirlenmiştir. Tüm bu yapıların ARAS ve limbik sistemle yakın ilişkisi vardır.
RİSK FAKTÖRLERİ
Deliryum risk faktörleri, deliryuma yatkınlık oluşturan ve deliryumu başlatan faktörler olarak iki grup altında toplanabilir. Yatkınlık yaratan faktörler, hastane kabulünde var olan ve hastanın başlangıçtaki hassasiyetini belirleyen faktörlerdir. Deliryumu başlatan faktörler ise deliryumun gelişmesine sebep olan olumsuz uyarılar ve hastane ile ilgili faktörlerdir. Hasta deliryuma girmeye yatkın ise, hafif bir başlatıcı uyarı ile deliryuma girmesi mümkün olabildiği gibi dirençli bir hasta çok ağır uyarılarla bile deliryuma girmeyebilir. Hastanede yatmakta olan hastalarda başlangıçta bilişsel işlev bozukluğunun olması, ağır hastalık, dehidratasyon ve yaş deliryumu arttıran faktörler olarak bildirilmiştir. Erkek cinsiyet, alkol alışkanlığı, kemik kırıkları, depresyon, görme bozuklukları, demans deliryuma yatkınlık oluştururken; hastanın bağlanması, beslenme bozuklukları, çoklu ilaç kullanılması, idrar sondası, infeksiyonlar, duyusal uyarıların fazlalığı ya da azlığı (sosyal izolasyon), gürültü, ağrı, nöroleptik veya narkotik kullanılması, hastane odasının sık değişmesi, hastanın bulunduğu ortamda saat olmaması, hastanın gözlüklerinin olmaması, cerrahi, tıbbi girişimler ve yoğun bakımda kalış süreci deliryumu başlatan faktörler olarak bildirilmiştir2,14,15. Cerrahi geçiren hastalar özellikle risk altında oldukları için, bu hasta grubunda deliryum ve risk faktörleri ayrıntılı olarak çalışılmıştır. Yaş, alkol kullanımı, kronik bilişsel işlev bozuklukları, uzun süre cerrahi için beklemek, serum sodyum, potasyum, glikoz düzeylerinde bozukluklar, düşük hemoglobin, intraoperatif kanama, infeksiyonlar, solunum sistemi hastalıkları, ateş,
hipotansiyon, hipokalsemi, azotemi, karaciğer fonksiyon testlerinde bozukluk,
postoperatif hareket kısıtlılığı ve ağrı, cerrahi geçirmiş hastalarda önemli risk faktörleridir2. Uykusuzluk, melatonin salınımının sirkadyen ritminin bozulması, yabancı bir ortamda bulunma, sık sık yer değiştirme, pencerelerin olmaması gibi çevre ve hastaneyle ilgili
faktörler de deliryumun gelişmesine neden olabilir2.
Yoğun Bakım Hastalarında Deliryum Risk Faktörleri:
• Benzodiazepin veya narkotik kullanılması
• Rektal tüp veya idrar sondası
• İşitme veya görme bozuklukları
• Santral venöz kateterler
• Hipo veya hiperglisemi (< 80 veya > 120 mg/dL)
• Hipo veya hipernatremi (< 135 veya > 145 mg/dL)
• Hipotermi veya ateş (< 36 veya > 38°C)
• Hastanın bağlanması
• > 70 yaş
• Tüple beslenme veya total parenteral nütrisyon
• Önceden geçirilmiş depresyon hikayesi
• Hipertansiyon
• Sigara kullanım öyküsü
• Kardiyojenik veya septik şok
• BUN/ kreatinin oranının ≥ 18 olması
• Böbrek yetmezliği (kreatinin ≥ 2 mg/dL)
• Konjestif kalp yetmezliği hikayesi
• Felç, epilepsi hikayesi
• Son hafta içinde ilaç aşırı dozu veya illegal ilaç kullanımı
• Bakım evinden transfer olma
• Son ay içinde alkol alışkanlığı
• Malnütrisyon
• Karaciğer hastalıkları (bilirubin > 2 mg/dL)
• Hipo veya hipertiroidi
• Epidural anestezi
• Anemi
• Mekanik ventilasyonun süresi
Deliryum Gelişimine Neden Olabilecek İlaçlar
Antibiyotikler Antiviral ilaçlar Antifungal ilaçlar
Antikolinerjikler Antihistaminikler
Antiparkinson ilaçlar (benzotropin, biperiden) Antispazmotikler, atropin, belladone alkaloidleri, fenotiazinler, antidepresanlar Antikonvülzanlar Fenobarbital, fenitoin, sodyum valproat
Antienflamatuarlar
Adnerokortikotropik hormon, kortikosteroidler, ibuprufen,
endometasin, naproksen, fenilbutazon Antineoplastik 5-fluorurasil
Antiparkinson Amantadin, levodopa Anti-tbc İzoniazid, rifampisin
Analjezikler Opium türevleri, sentetik narkotikler
Kardiyak İlaçlar Beta blokerler, propranolol, klonidin, digitaller İlaç Yoksunlukları Alkol, barbitüratlar, benzodiazepinler
Sedatif-hipnotikler Barbitüratlar, benzodiazepinler Sempatomimetikler Amfetamin, fenilpropanolamin
Diğer Aminofilin, bromidler, lityum, disulfiram, simetidin, teofilin
Klinisyen, deliryum olgusu ile karşılaştığında neden olabilecek tüm durumları gözden geçirmelidir. Deliryum nedenleri birçok şekilde sınıflandırılmıştır. Lipowski (1989), primer serebral hastalıklar, sistemik hastalıklar, entoksikasyonlar ve psikoaktif maddelerin
DSM-IV-TR; deliryum nedenlerini 5 ana grupta sınıflandırmaktadır:20
1.Genel tıbbi durumlara bağlı deliryum
2. Madde intoksikasyonuna bağlı deliryum
3. Madde yoksunluğuna bağlı deliryum
4. Çoklu etyolojiye bağlı deliryum
5. Başka türlü adlandırılamayan deliryum
Bir çalışmada hastaneye başvuru anında deliryum riskini ortaya koymaya yönelik geliştirilmiş klinik değerlendirme modelinde; altta yatan ciddi bir hastalığın varlığı, görme bozukluğu, temel kognitif bozukluk ve dehidrasyon belirleyicisi olarak yüksek BUN/kreatinin oranı gibi deliryum için bağımsız risk faktörleri ortaya konmuştur.
Deliryumun nedenlerini belirlemek için aşağıdakilerin yapılması önerilmektedir:
1- Hastadan, sağlık çalışanlarından ve ailesinden öykünün detaylarının öğrenilmesi
2- Tıbbi tanıların belirlenmesi,
3- Kullandığı ilaçların listesinin gözden geçirilmesi,
4- Faktörler arasında “çekilme reaksiyonu” da bulunabileceğinden, kısa süre önce kesilen
medikasyonların da gözden geçirilmesi ,
5- Kötüye kullanım ve bağımlılık değerlendirmesi ,
6- Reçetesiz ilaçlar, bitkisel ilaçlar ve çayların kullanımının araştırılması,
7- Kısa süre önce, cerrahi veya anestezi öyküsünün olup olmadığı,
8- Otonomik değişikliklerle ilgili vital bulguların değerlendirilmesi
9- Vücuttaki bütün kateterlerin ve enfeksiyon belirtilerinin araştırılması
Deliryum risk değerlendirme amaçlı yapılmış ve uygulanmakta olan bir form örneği aşağıdaki şekilde verilmiştir.
Deliryum İçin Risk Değerlendirme Formu:
DELİRYUM DEĞERLENDİRMESİNDE ÖLÇEKLER
Deliryum tanısında diğer psikiatrik tanıların da sınıflandırıldığı uluslararası kılavuz olan ‘’Diagnostik and Statistikal Manual for Mental Disorders (DSM-4)’’ kriterleri altın standarttır.
• Acil kabul
• Başka bir kurumdan kabul
• Yaş>65 olması • Yaş>85
• Erkek cinsiyet
• Bilişsel yetersizlik/ beyin hasarı/ demans olması
• Kısıtlı sosyal ilişkilerinin olması
• Fiziksel rahatsızlığın olması
- Nörolojik -Kardiyovasküler
-Konjestif kalp yetmezliği -Kronik böbrek hastalığı
• Üriner problemler/inkontinans
• Kırıklar
• Düşmeler
• Solunum sıkıntısı/hipoksi
• Hastalığın şiddeti (cerrahi)
- Aort anevrizması - Göğüs cerrahisi - Ortopedik cerrahi
• Günlük aktivitede kısıtlama
• Hareket kısıtlılığı
• Dörtten fazla sayıda ilaç
kullanılması
• Antikolinerjik ilaç kullanılması
• Santral sinir sistemini etkileyen
ilaçların kullanılması
• Narkotik İlaçlar kullanılması
• İlaç zehirlenmesi
• İlaç ve alkol bağımlılığı
• Alkol çekilme sendromu
• Ateş/hipotermi
-Üriner sistem infeksiyonları -Solunum sistemi infeksiyonları
• Düşük kan basıncı
• Duyu hissinde azalma
• Ağrı (tedavi edilmemiş)
• Malnütrisyon
• Metabolik bozukluklar
• Dehidratasyon
• Sıvı-elektrolit bozuklukları, anormal
laboratuar değerleri -Proteinüri -Azotemi
-Bilirubin seviyesinde artış -Anormal sodyum değerleri -Anormal kan glikoz seviyesi -Kreatinin seviyesinin artması -Artmış beyaz küre sayısı -Artmış BUN
-Artmış anyon açığı
-Karaciğer fonsiyon testlerinde bozulma -Protrombin zamanının uzaması
-Serum albumin seviyesinin düşmesi -Hemotokrit seviyesinin düşmesi -Hipokalemi
-Hipokalsemi
• Yeni bir fiziksel hastalığın başlaması
Deliryum İçin DSM-4 Tanı Kriterleri: 21
■ Bilinçlilik bozukluğu (çevresel farkındalığın berraklığında azalma; dikkati odaklama, sürdürme ve bölme yetisinde azalma)
■ Bilişsel değişiklikler (bellek bozukluğu, yönelim bozukluğu, lisan bozuklukları)
■ Bozukluk kısa bir süre boyunca gelişir (saatler veya günler) ve günboyu değişmeler gösterir
■ Öykü, fizik muayene veya laboratuar bulgulardan oluşan kanıtlar, bozukluğun bir genel tıbbi durum, madde entoksikasyonu, ilaç kullanımı veya birden fazla nedenin doğrudan fizyolojik bir sonucu olarak ortaya çıktığını gösterir.
Yoğun bakımda hastalarla iletişim zor olduğu için kritik hastalarda deliryumun fark edilmesi ve tanısının konması zor olabilmektedir. Mekanik ventilatördeki hastalarda deliryumun tanısında hemşireler ve yoğun bakım doktorları gibi psikiyatrist olmayan insanların da kullanabileceği ölçekler geliştirilmiştir.
Birleşik Krallık (UK) klinik pratiğinde en yaygın şekilde kullanılan deliryum değerlendirme aracı, Yoğun Bakım Ünitesi için Konfüzyon Değerlendirme Yöntemidir (Confusion Assessment Method fort he Intensive Care Unit – CAM-ICU) . Gerek CAM-ICU gerekse Yoğun Bakım Deliryum Tarama Kontrol Listesi (ICDSC) spesifik olarak yoğun bakım ünitesinde kullanılmak üzere onaylanmıştır. Her ikisi de uygulanması kolay ve hızlıdır ve iyi bir gözlemciler-arası güvenilirliğe sahiptir.
Yoğun bakım ünitesinde konfüzyonun değerlendirme ölçeği (YBÜ-KDÖ) (EK2) 1. Hastanın bilinç durumunda ani değişiklik oldu mu? Bilinci açılıp, kapandı mı? Başlangıçtan farklı ani bilinç değişikliği oldu mu? [EVET] [HAYIR]
Son 24 saatte bilinci açılıp, kapandı mı? Uygunsuz davranışının düzelip, kötüleştiği oldu mu? [EVET] [HAYIR]
Sedasyon skalası veya koma skalası (Glasgow koma skalası) değerleri son 24 saat içinde değişti mi? [EVET] [HAYIR]
2. Dikkat bozukluğu
Hasta dikkatini toplamakta zorluk çekiyor mu? [EVET] [HAYIR]
Hastanın dikkatini sürdürmekte veya başka yöne kaydırmakta sıkıntısı var mı? [EVET] [HAYIR]
Dikkat değerlendirme muayenesinde başarılı oldu mu? [EVET] [HAYIR]
Şimdi size harfleri okuyacağım. Her A harfini duyduğunuzda elimi sıkınız (bir harfi bir saniyede okuyun).
L T P E A O A I C T D A L A A A N I A B F S A M R Z E O A D P A K L A U C J T O E A B A A Z Y F M U S A H E V A A R A T
Sekizden fazla doğru cevap verdi mi? [EVET] [HAYIR]
3. Düşünce organizasyonunun bozulması
Hasta ekstübe ise, hastanın konuşması, düşünce içeriği, akışı ve organizasyonu bozulmuş mu, düşünce içeriği konudan konuya atlama şeklinde mi? [EVET] [HAYIR]
Hasta ventilatörde ise şu sorulara cevap verebiliyor mu? Taş suda yüzer mi? [………]
Denizde balık var mı? [………]
1 kg 2 kg’ dan daha mı ağırdır? [………]
Çivi çakmak için çekiç kullanabilir misiniz? [………]
Hasta soruları izleyebiliyor, aşağıdaki komutlara uyabiliyor mu? [………] Düşüncelerinizde karışıklık, düzensizlik var mı? [………]
Bu kadar parmağınızı kaldırın (muayene eden, hastanın görebileceği mesafede iki parmağını kaldırır)
Aynı hareketi diğer elinizle yapın
4. Kapanmış bilinç düzeyi Aşırı alert […………..]
Letarjik (uykulu fakat hemen uyandırılabiliyor, çevresinde olup bitenlerin bazılarının farkında değil) […………..]
Stupor (zorla veya tekrarlayan stimuluslarla uyandırılıyor, çevresinde olup bitenlerin çoğunun veya hiçbirisinin farkında değil) [……….]
Koma (uyandırılamıyor) [……….]
(YBÜ-KDÖ’de iki maddenin pozitif olması ve üçüncü veya dördüncü maddelerden birinin olmasıyla deliryum tanısı konmaktadır.)
DELİRYUM [VAR] [YOK]
CAM-ICU iki cevaplı, mesela Evet/Hayır şeklinde sonuç veren bir deliryum değerlendirmesi sağlayan 4-özellikli bir skaladır. Potansiyel yanıtların intravasküler damar yolları, endotrakeal tüpler gibi tipik ICU ekipmanlarıyla şiddetli bir şekilde kısıtlandığı hastalarda bile deliryumun tespit edilmesine izin veren bir skaladır ancak verbal uyaranlara fiziksel olarak yanıt veremeyen hastalar bu skala ile değerlendirilemez ve komatöz hastalar şeklinde sınıflandırılırlar.
Deliryum Tarama Kontrol Listesi (ICDSC): (25)
Hasta Değerlendirmesi 1. Gün 2. Gün 3. Gün 4. Gün 5. Gün Bilinç Değişikliği (A-E)
Bilinç seviyesi A veya B ise hasta değerlendirmesi tamamlanmaz Dikkati toplayamama
Oryantasyon bozukluğu Halüsinasyon-Psikoz
Psikomotor ajitasyon veya retardasyon
Uygunsuz konuşma veya
duygu durumu
Uyku/ uyanıklık siklusunun bozulması
Semptom dalgalanması TOTAL SKOR (0-8)
Bilinç Düzeyi Tepki Skor
A Cevap yok Hiçbiri
B Aşırı ve ağrılı uyarıya cevap Hiçbiri
C Orta derecede uyarıya cevap 1
D Normal uyanıklık 0
E Normal uyarıya aşırı cevap 1
Sekiz saatte bir belgelendirilen ICDSC, rutin hemşirelik bakımı esnasında hastanın doğrudan değerlendirmesi olmadan toplanan verilere dayandığı için daha subjektiftir. İzole halüsinasyonlar geçiren (yaşayan, deneyimleyen) hastalar, CAM-ICU ile deliryum negatif olarak değerlendirilirken ICDSC ile deliryum pozitif olarak değerlendirilebilmektedir.
Hem CAM-ICU’nun hem de ICDSC’nin yüksek bir sensitivite/hassasiyet (sırasıyla %97 9
ve %99 22) oranına sahip oldukları gösterilmiştir ancak CAM-ICU, ICDSC’den çok daha iyi bir
spesifisite (özgüllük) oranına sahiptir (sırasıyla %99 9 ve %64 25). Her iki puanlama sisteminin
performansını doğrudan karşılaştıran başka bir çalışma, iki sistem arasında iyi bir uyumluluk
düzeyinin olduğunu düşündürmüştür 23.
Richmond Ajitasyon-Sedasyon Skalası (RASS):
Sedasyon değerlendirmeleri, uyanık ve sakin bir durumu gösteren 0 noktasını merkez alan 10 puanlı bir sedasyon skalası olan RASS kullanılarak yapılmıştır. Pozitif RASS skorları huzursuzluğu (+1), ajitasyonu (+2 ila +3) veya saldırgan davranışı (+4) gösterir. Negatif RASS skorları letarjiyi (-1), verbal uyaranlara düşük yanıtları (-2 ila -3), sadece fiziksel uyaranlara yanıt vermeyi (-4) ve yanıtsızlığı (-5) gösterir. RASS’ın performansı (uygulanması) zaman
açısından son derece verimli olup çoğu durumda sadece 15 saniye sürer28. Daha önceki
çalışmalar güvenilirliği (kappa > 0.90), Glasgow koma skalası ile korelasyonu 24 ve hastada zaman içinde sedasyon düzeyinde görülen değişiklikler ve uygulanan psikoaktif ilaç dozu ile
DELİRYUMUN ÖNLEMESİ
Morandi ve arkadaşları deliryumun önlenmesinde kanıta-dayalı bir yaklaşım kullanan
bir “ABCDE demeti” kavramını tanıtmaktadır 26
Uyanıklık (uyandırma) ve solunum
Sedasyona ara verilerek kontrollü uyandırma, solunum yaptırılmasının 1.yıl sonundaki sonuçlarının iyileşme üzerinde anlamlı bir şekilde etkisi olduğu saptamıştır27. Bu bulgular uygulamanın pek çok yoğun bakım ünitesinde benimsenmesine yol açmıştır ancak klinik pratikle ilgili bir anket çalışmasında uygulayıcıların büyük bir çoğunluğu sedasyon molalarının istenildiği kadar sık bir şekilde yapılmadığını kabul etmişlerdir 28.
Sedasyon Seçimi
ICU’da sedasyon propofol, benzodiazepinler ve opiatlar ile yapılmaktadır. Bu ajanların
hepsi bozulan uyku paternlerinden sorumlu tutulmuştur34. α2 reseptör agonistleri (Klonidin
ve kısa etkili deksmedetomidin) ile ilgili çalışmalarda düşük deliryum insidansı ve
ekstübasyon süresinin daha kısa olduğu görülmüştür29,30. Remifentanil kısa etkili µ reseptör
Uyandırma ve solunum Sedatif ve analjezik • Extübasyon süresinin azaltılması
• Hastane ve Yoğun Bakımda
kalış süresinin azaltılması
• Mortalitenin azaltılması • Bilişsel fonksiyonların iyileşmesi Günlük deliryum monitorizasyonı Erken mobilizasyon ve egzersiz
agonistidir. Yoğun bakımda sedatif ve analjezik bir ajan olarak kullanılmasının ekstübasyona kadar olan süreyi kısalttığı gösterilmiştir31 ancak deliryum insidansı üzerindeki etkisinin değerlendirilmesi için daha fazla çalışmaya gereksinim vardır.
Propofol ile sedasyonun araştırıldığı bir çalışmada mekanik ventilasyon uygulanan 140 hasta çalışılmış, günlük “sedasyon uygulanmayacak” veya propofol sedasyonu uygulanacak
şekilde randomize etmiştir32. Sedasyon uygulanmayacak şekilde randomize edilen grubunda
self-ekstübasyonda herhangi bir artış olmadan ekstübasyonun yapıldığı ve daha düşük bir deliryum insidansı olduğu bildirmiştir.
Deliryum monitorizasyonu
Deliryum değerlendirme skalaları kullanılmadan yeterince tanınmadığı için, kliniğin belirlediği bir skala ile günlük deliryum taramasının yapılması önerilmektedir.
Erken mobilite ve egzersiz
Schweickert ve arkadaşları, mobilizasyon ve fizik tedavinin sedasyona ara verilmesi ve spontan solunum denemesi ile aynı anda uygulanmasının hastalarda daha kısa süreli deliryum epizotlarına ve hastaneden taburcu olurken daha iyi bir fonksiyon ile taburcu olduğuna işaret etmiştir 33.
Uyku
Yoğun bakımda uyku bozukluğunun deliryumun sebebi mi yoksa sonucu mu olduğu açık değildir. Çalışmalar, toplam uyku süresinin sedasyondan etkilenmediğini ama bozulmuş REM paternlerinin gözlendiğini göstermiştir. Bu durum, uyku kalitesi üzerindeki etkiyi
düşündürmektedir 34. Yüksek gürültü düzeyleri ve ortamdaki yüksek aydınlatma düzeyleri,
ilaçlar, mekanik ventilasyon ve günün uygun olmayan saatlerindeki rutin hasta bakımı uygulamaları gibi durumların her biri uyku bozukluğu ile ilişkilendirilmiştir 35.
DELİRYUMDA TEDAVİ
YBÜ’de izlenen deliryuma girmiş hastalarla daha sonra görüşmeler yapıldığında hastaların illüzyon ve halüsinasyon gördükleri, kendilerini yalnız, korku içinde hissettikleri,
iletişimde olan ve onları en yakından gözleyen hemşirelerin deliryumu erken tanıma ve deliryumdaki hastalarla iletişim konusunda eğitilmeleri gereklidir. Hemşire-hasta iletişimi sayesinde deliryumdaki hastaların oryante olmaları deliryumun önlenmesinde ve tedavisinde en önemli noktalardan biridir15,36. Hemşirelerin şefkatli dokunuşları, hasta yakınlarının desteği, yoğun bakım hastalarının serviste hatta hastaneden çıktıktan sonra bile sosyal olarak desteklenmesi deliryumu önlemede, etkilerini azaltmada ilaçlardan önde gelen ve daha önemli faktörlerdir15.
Deliryum geliştikten sonra tedavide iki yaklaşım belirtilmiştir. Birincisi deliryumu başlatan geri döndürülebilir tüm nedenlerin ortadan kaldırılması, ikincisi de semptomatik ilaç tedavisidir4.
Deliryum tanısı konmuş hastalarda tedavi yaklaşımında fizyolojik destek, iletişim, çevresel faktörlerin düzeltilmesi yanında psikososyal destek ve ilaç tedavisi önem taşımaktadır6.
Deliryum’a yaklaşım algoritması 37
Risk değerlendirme formu ile deliryum riskini belirle
Hastada 24-48 saat içinde ani bilinç değişikliği varsa
Deliryum ölçekleri Kısa kognitif muayene YBÜ-KDÖ Psikiatri konsultasyonu Fizyolojik destek İletişim Çevresel Değişiklikler Psikososyal Tedavi Sosyal İlişkiler
Deliryum Tedavisinde Fizyolojik Destek 37
1. Sıvı, elektrolit dengesinin düzenlenmesi,
2. Normal beslenmenin sağlanması,
3. Vücut ısısının normale döndürülmesi,
4. Normal uyku/uyanıklık döngüsünün sağlanması,
5. Doğal dışkılama ve idrar yapma şekline geri dönülmesi,
6. Oksijenasyonun düzeltilmesi (düşük oksijen satürasyonu olan hastalara oksijen
verilmesi),
7. Kan şekerinin kontrol altına alınması,
8. Kan basıncının normal sınırlarda tutulması,
9. Dinlenme ve aktivite saatlerinin belirlenip, hasta bakımının bir plan içinde verilmesi ve hastanın yorgunluğunun azaltılması,
10. Hareketsizliğin azaltılıp, hastanın mobilizasyonunun sağlanması,
11. Kafein verilmemesi,
12. Hastanın rahatsızlığının ve ağrısının giderilmesi,
13. İnfeksiyonların erken tanı ve tedavisinın yapılması.
Deliryum Tedavisinde İletişim 37
1. Kısa kolay cümleler kurulmalıdır.
2. Yavaş ve anlaşılır konuşulmalı, yüksek sesle konuşarak acele edilmemelidir.
3. Hastaya ismiyle hitap edilmelidir. Hangi ismi kullandığı öğrenilmelidir.
4. Sorular tekrar edilmeli, cevap için yeterli süre tanınmalıdır.
5. İşaret ederek ve canlandırarak konuşulmalıdır.
6. Hastaya ne yapmaması değil ne yapmasını istediğiniz söylenmelidir.
7. Hastanın ne söylediği dinlenmelidir. Hareketleri ve duygulanımları izlenip, anlamaya
çalışılmalıdır.
Deliryum Tedavisinde Çevre, Işıklandırma ve Ses Düzeni 37
1. Yoğun bakım sakin, sessiz tutulmaya çalışılmalı, dolaylı loş ışıklandırma kullanılmalı ve gürültü minimumda tutulmaya çalışılmalıdır.
2. Hastanın algılamasını düzeltecek gözlükler, işitme cihazları ilk fırsatta takılmalıdır. 3. Gece konfüzyonlarını önlemek için gece lambaları kullanılabilir.
4. Ajite davranışların azaltılmasında kişiselleştirilmiş müzik dinletilmesi faydalı olabilmektedir.
5. Gerçeğe oryantasyon teknikleri kullanılmalıdır. Günlük rutinin bir parçası olarak hastanın kişi, yer ve zaman oryantasyonu yapılmalıdır.
6. Konfüze hastalarda oryantasyon bilgileri sık sık tekrar edilmelidir.
7. Hastaya içinde bulunduğu ortam, çevredeki araçlar (monitörler, intravenöz yollar, oksijen tüpleri, drenaj tüpleri, kateterler), kurallar, bakım planı ve güvenlik kuralları (düşmemesi için bağlanması gerekebileceği vb.) ayrıntılı olarak anlatılmalı, bilgi verilmelidir.
8. Tanıdık olmayan tüm ekipman mümkün olan en kısa sürede uzaklaştırılmalıdır.
9. Çağrı ışıkları varsa, hastaya nasıl kullanıldıkları gösterilerek anlatılmalı ve hastaların kullanmaları sağlanmalıdır.
10. Takvim ve saat hastaların görebileceği mesafede olmalı ve hastaların dikkatleri çekilmelidir.
11. Çevredeki resimler, alarmlar, dekorasyonlar, televizyon, radyo ve çağrı sistemleri yanlış algılamalara sebep olabilir. Bu tip ekstra görüntüler kısıtlanmalı veya hastalara teker teker anlatılmalıdır. “Duvardaki tabloyu bir hastamız hediye etti. Bu tabloda çiçekler var ve ne güzeller değil mi?” gibi.
12. Günlük rutinler sabit ve yapılandırılmış olmalı, hastanın doktoru ve hemşiresi mümkün olduğunca değişmemelidir.
13. Hastanın evinden eşyalar getirilebilir ve hastanın kendi elbiselerini giymesine izin verilebilir. Bu konuda temizlik ve sterilizasyona dikkat edilmelidir.
14. Özellikle geceleri oda değişikliği yapılmamalıdır. Deliryumdaki hastalar mümkünse tek başlarına bir odaya konmalı, asla iki deliryumdaki hasta yan yana bulundurulmamalıdır. 15. Hastalar mümkün olduğunca bağlanmamalıdır. Hasta yakınları alınıp, hasta başında
oturtulabilir. Eğer bağlamak zorunlu ise, hasta en az kısıtlayıcı şekilde bağlanmalıdır. 16. Hastanın hemşire deskine yakın bir yere taşınması düşünülebilir veya hastaya bakan
hemşirenin birebir bakım vermesi sağlanabilir.
17. Hasta hiperaktif deliryuma girerse ne yapılacağına dair bir plan yapılmalıdır. Böyle bir durumda, hastaya mimikler ve hareketlerle tehdit oluşturulmamalı, eller her zaman hastanın görebileceği şekilde tutulmalı, hasta ve çevresinden zarar verebilecek herşey uzaklaştırılmalıdır.
Deliryum Tedavisinde Psikososyal Destek 37
1. Hastaların kendi bakımlarına yardım etmeleri sağlanmalıdır. Hastalar kendi yapabildikleri şeylerin sınırlarını keşfetmeli, fakat yapmak istemedikleri şeylere zorlanmamalıdır. 2. Hastaya korkuları ve duyguları sorulmalıdır.
3. Hastaya sonuç çıkarabileceği ya da mantık yürütmesi gereken komutlar verilmemeli, komutlar kesin ve doğrudan verilmelidir.
4. Hastaya çok fazla seçenek sunulmamalıdır. Hastanın karar verme yetisi geri dönene kadar beklenmelidir
Deliryum Tedavisinde Sosyal İlişkiler 37
1. Aile ve arkadaş ziyaretleri desteklenmelidir. Fakat ziyaretçi sayısı ve ziyaret süresi sınırlandırılmalı, hastalar çok yorulmamalıdır.
2. Hastayla birlikte uzun dönem planlar yapılmalıdır. Fizik tedavi ve meslek tedavileri en erken sürede başlatılmalıdır.
Deliryum Tedavisinde Konsültasyon
Deliryum düşünülen tüm hastalar için psikiyatri konsültasyonu istenmelidir.
Deliryum saptandığında yapılması gerekli değişiklikler 37
1. Personel organizasyonu ve bakım planı baştan gözden geçirilmeli ve gerekirse değiştirilmelidir.
2. Bire bir gözlem yapılmalıdır. 3. Hastalara dikkat edilmelidir. 4. Hastalarla konuşulmalıdır.
5. Hasta izole edilmeli veya rahatsız edici uyarılar ortamdan uzaklaştırılmalıdır. 6. Hastanın hareketlerinin kısıtlanması en son çare olarak düşünülmelidir. 7. Ajite hastaların dikkatini başka yöne doğru kaydırma denenmelidir.
8. Hastaların günlük aktiviteleri küçük işlemlere bölünmeli ve basitleştirilmelidir.
9. Ajitasyonu başlatan ne ise bulunmaya çalışılmalı ve mümkünse bir daha olması engellenmelidir.
DELİRYUMDA FARMAKOLOJİK TEDAVİ
Yoğun bakım ünitesinde farmakolojik deliryum tedavisi için randomize kontrollü çalışma kanıtları bulunmamaktadır. Güncel tedavinin ve ayrıca hem Yoğun Bakım Topluluğu hem de Amerikan Kritik Bakım Tıbbı Kolejinin önerdiği tedavilerin (C düzeyi öneri) köşe taşı haloperidoldür 38,39. ABD40 ve Birleşik Krallıktaki41 klinik pratik anket çalışmaları, klinisyenlerin büyük bir çoğunluğunun haloperidolü deliryum için birinci basamak tedavi olarak kullandıklarını ortaya çıkarmıştır. Bu durum, Birleşik Krallıkta haloperidol uygulaması için prospektüs dışı bir endikasyon olmayı sürdürmektedir.
Haloperidol
Haloperidol bir dopamin reseptör (D2) antagonistidir ve santral bir şekilde etki göstererek halüsinasyonları ve delüzyonları azaltır.10–36 saatlik bir eliminasyon yarı ömrüyle karaciğerde aktif metabolitlerine metabolize edilir. Bilinen yan etkileri arasında ekstrapiramidal yan etkiler, QT intervalinde uzama (torsades de points’i başlatabilir) ve nöroleptik malign sendrom yer almaktadır. Optimum doz aralığı çalışma kanıtlarıyla henüz belirlenmemiştir ama yaygın bir şekilde kullanılan doz miktarı, her 6 saatte bir intravenöz yoldan 2.5 mg haloperidol şeklindedir. Yaşlılarda dozların düşürülmesi gerekebilir. Şiddetli olgularda sürekli infüzyon şeklinde de uygulanmıştır ancak bu uygulama rutin pratiği
yansıtmamaktadır 42.
Mekanik ventilasyon uygulanan 989 hastayı kapsayan retrospektif bir çalışma, yoğun bakımda kaldıkları süre boyunca haloperidol uygulanan hastalarda hastanede kalma
süresinde anlamlı bir kısalma olduğunu göstermiştir43.
Atipik anti-psikotikler
Atipik anti-psikotikler de (olanzapin, quetiapine gibi) dopamin reseptör (D2) antagonistleridir ama ek olarak serotonin reseptörleri (5-HT2A) üzerinde de antagonistik etkilere sahiptirler. İntravenöz preparatları bulunmadığı için enteral yoldan uygulanmaları gerekir. Genellikle karaciğerde metabolize edilirler ve aktif metabolitleri vardır. Yarı ömürleri preparata göre değişmekte olup ketapin 6 saatlik bir yarı ömürle en kısa yarı ömre sahiptir. Karşılaşılması en olası yan etkiler sedasyonu ve anti-kolinerjik semptomları içerir.
Haloperidole karşı enteral olanzapin verilerekyapılan 103 olguluk randomize ancak kör olmayan bir çalışmada, her 2 çalışma grubunda günlük Deliryum İndeksi skorlarında bir
iyileşme olduğunu ve benzodiazepin uygulamasının azaldığını göstermiştir 44.
Gerektiğinde yapılan haloperidol ile birlikte plaseboya karşı ketiapin kullanılan randomize, çift kör bir çalışmada ketiapin grubunda deliryum iyileşmesinin daha hızlı olduğunu göstermiştir 45.
MIND çalışmasında 101 hastayı haloperidol, ziprasidon (atipik antipsikotik) veya plaseboya karşı randomize etmişler ve dozlar, CAM-ICU ile değerlendirilen deliryum düzeyine göre ayarlanmıştır. Bu çalışmada üç grubun hiçbirinde hastaların deliryum veya koma
olmadan hayatta kalıkları gün sayısında anlamlı bir farklılık saptanmamıştır46.
Benzodiazepinler
Benzodiazepinler, alkol geri-çekilmesinin sebep olduğu deliryum yönetiminde önemli rola sahiptirler. Ancak diğer hasta alt-gruplarında uygulanmaları deliryum gelişimi için bağımsız bir risk faktörü olarak tanımlanmıştır. Bu yüzden, kritik hastalarda mümkünse benzodiazepinlerin kullanımından kaçınılmalıdır.
MATERYAL- METOD
Bu prospektif gözlemsel çalışma tek merkezli, 27 yataklı EÜTF Anesteziyoloji ve Reanimasyon AD Yoğun Bakım Kliniğinde etik kurul onayı alındıktan sonra 2013- 2014 yılları arasında yapıldı. Anestezi Yoğun Bakımda 48 saatten uzun süre kalan, 18 yaş üstü , iletişim kurulabilen bilinç açık koopere olan ardışık 101 erişkin hasta çalışma kapsamına alındı. Demans ve psikoz öyküsü olanlar, kardiyomiyopati, kronik böbrek yetmezliği ve ciddi nörolojik hastalığı olanlar çalışma dışı bırakıldı. Dahil edilme kriterlerine uyan hastalar onam alındıktan sonra deliryum açısından izleme alındı. Çalışmaya dahil edilen hastalar günde 2 defa (sabah ve akşam) RASS ile değerlendirilerek (EK1) uygunsa (RASS -3 ve üzerinde olduğunda) deliryum açısından YBÜ-KDÜ ile değerlendirildi (EK2). Değerlendirmelerden birisinde deliryum saptanması hastanın yoğun bakım izleminde deliryum varlığını göstermiş olup hastanın çalışmada izlemine son verildi. Hastalarda değerlendirme sırasında deliryum saptanmadığında yoğun bakım yatışı süresince bu nedenle izlendi. Hastaların demografik verileri, yoğun bakım ünitesine yatış nedenleri, daha önce yoğun bakımda yatıp yatmadıkları, yoğun bakım ünitesine kabulde APACHE II skorları, yoğun bakımda ve hastanede kalma süresi, mekanik ventilasyon süresi, endotrakeal tüp, nazogastrik tüp, kateterler gibi tıbbi cihazların varlığı ve bunları çekme çabası, küfür etme, söylenme, yüksek sesle bağırma, çevresindekilere şiddet kullanma davranışları olgu rapor formuna kaydedildi. Veriler yoğun bakım ünitesinde konfüzyonu değerlendirme ölçeği (YBÜ-KDÖ) [The Confusion Assessment Method for the Intensive Care Unit] (CAM-ICU) ile toplandı. (YBÜ-KDÖ’de ilk iki maddenin pozitif olması ve üçüncü veya dördüncü maddelerden birinin olmasıyla deliryum tanısı konuldu. )
Richmond Ajitasyon Sedasyon Skalası (RASS) (EK1)
SKOR İSİM TANIM
+4 Boğuşma halinde Personel için tehlikeli
+3 Çok ajite Tüp ve kateterleri çeker, agresif
+2 Ajite Amaç dışı hareket eder, ventülatörle savaşır
+1 Huzursuz Endişeli fakat hareketler agresif değil
0 Uyanık ve sakin -
-1 Uykulu Sese uyanır, gözlerini açar ve 10sn’den fazla
göz teması kurar
-2 Hafif sedatize Ses uyanır, göz teması ile uyanıklık 10sn’den
az
-3 Orta derecede sedatize Sesli uyaranla hareket ve göz açma var fakat
göz teması yok
Eğer RASS >= (-3) ise CAM-ICU aşamasına geç
-4 Derin sedatize Sese yanıt yok fakat fiziksel uyaranla hareket
ve göz açma var
-5 Uyandırılamıyor Ses ve fiziksel uyarıya yanıt yok
Eğer RASS (-4) veya (-5) ise DUR - (Hasta Bilinçsiz) - Tekrar dene
Yoğun bakım ünitesinde konfüzyonun değerlendirme ölçeği (YBÜ-KDÖ) (EK 2) 1. Hastanın bilinç durumunda ani değişiklik oldu mu? Bilinci açılıp, kapandı mı? Başlangıçtan farklı ani bilinç değişikliği oldu mu? [EVET] [HAYIR]
Son 24 saatte bilinci açılıp, kapandı mı? Uygunsuz davranışının düzelip, kötüleştiği oldu mu? [EVET] [HAYIR]
Sedasyon skalası veya koma skalası (Glasgow koma skalası) değerleri son 24 saat içinde değişti mi? [EVET] [HAYIR]
2. Dikkat bozukluğu
Hasta dikkatini toplamakta zorluk çekiyor mu? [EVET] [HAYIR]
Hastanın dikkatini sürdürmekte veya başka yöne kaydırmakta sıkıntısı var mı? [EVET] [HAYIR] Dikkat değerlendirme muayenesinde başarılı oldu mu? [EVET] [HAYIR]
Şimdi size harfleri okuyacağım. Her A harfini duyduğunuzda elimi sıkınız (bir harfi bir saniyede okuyun).
L T P E A O A I C T D A L A A A N I A B F S A M R Z E O A D P A K L A U C J T O E A B A A Z Y F M U S A H E V A A R A T
Sekizden fazla doğru cevap verdi mi? [EVET] [HAYIR]
3. Düşünce organizasyonunun bozulması
Hasta ekstübe ise, hastanın konuşması, düşünce içeriği, akışı ve organizasyonu bozulmuş mu, düşünce içeriği konudan konuya atlama şeklinde mi? [EVET] [HAYIR]
Hasta ventilatörde ise şu sorulara cevap verebiliyor mu? Taş suda yüzer mi? [………]
Denizde balık var mı? [………]
1 kg 2 kg’ dan daha mı ağırdır? [………]
Çivi çakmak için çekiç kullanabilir misiniz? [………]
Hasta soruları izleyebiliyor, aşağıdaki komutlara uyabiliyor mu? [………] Düşüncelerinizde karışıklık, düzensizlik var mı? [………]
Bu kadar parmağınızı kaldırın (muayene eden, hastanın görebileceği mesafede iki parmağını kaldırır)
4. Kapanmış bilinç düzeyi Aşırı alert […………..]
Letarjik (uykulu fakat hemen uyandırılabiliyor, çevresinde olup bitenlerin bazılarının farkında değil) […………..]
Stupor (zorla veya tekrarlayan stimuluslarla uyandırılıyor, çevresinde olup bitenlerin çoğunun veya hiçbirisinin farkında değil) [……….]
Koma (uyandırılamıyor) [……….]
(YBÜ-KDÖ’de iki maddenin pozitif olması ve üçüncü veya dördüncü maddelerden birinin olmasıyla deliryum tanısı konmaktadır.)
BULGULAR
Çalışmamızda 101 hasta gözlemlenmiştir (n=101). Hastaların % 55.4 (55/101)’ini erkek , % 44.6 (45/101) ’sını kadın hastalar oluşturmuştur. Çalışmada yer alan hastaların yaş aralığı 18-86 yıl arasındadır .
Yoğun Bakım Ünitesi’nde gözlemlenen 101 hastanın Apache II skorları incelendiğinde ortalama 13.89±6.3 (2-33) olduğu saptanmıştır.
Hastaların % 31.7’ sinde deliryum geliştiği saptandı. Deliryum gelişen olguların % 68.8’i hipoaktif deliryum iken, % 31.2’si hiperaktif deliryum olarak değerlendirildi (Negatif RASS skorları hipoaktif deliryumu, pozitif RASS skorları hiperaktif deliryumu göstermektedir). (Tablo 1)
Tablo 1: RASS skor dağılımı
RASS n=32 % hasta sayısı
-3 7 21.9 -2 7 21.9 -1 8 25 1 4 12.5 2 3 9.4 3 3 9.4
Deliryum gelişen hastaların %46.8’ini (15/32) erkek cinsiyet oluştururken, deliryum gelişmeyen hastaların %59.4’ünü erkek cinsiyetin oluşturduğu gözlenmiştir (p=0.412). (Şekil 1)
Deliryum saptanan hastalardaki yaş ortalaması 63.91±16.95 (20-86), deliryum saptanmayan hastalardaki yaş ortalaması 45.80±17.48 (19-80) olarak tespit edildi (t=-4.889, p<0.05). Deliryum gelişiminde yaşın etkili bir faktör olduğu saptandı.
Deliryum saptanan hastaların Apache II skoru ortalaması 17.8±5.7 (4-32) iken deliryum gelişmeyen hastalardaki Apache II skoru ortalamasının 12±5.7 (2-33) olduğu görüldü. Her iki grup arasındaki ilişki incelendiğinde APACHE II skoru yükseldikçe deliryumun daha sık görüldüğü saptandı (t=-4.772, p= 0.000006).
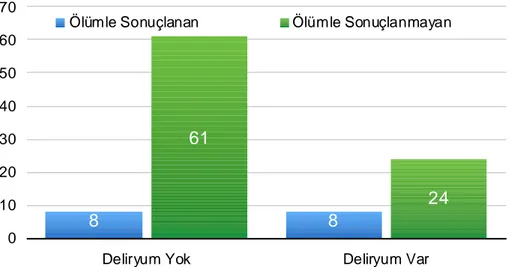
Çalışmaya alınan hastalar mortalite açısından incelendiğinde deliryum saptanan 32 hastadan 3’ünün taburcu olduğu, 17’sinin başka bir kliniğe transfer olduğu, 8’inin ölümle sonuçlandığı görülmüştür. Çalışmaya dahil edilen 4 hastanın hastanedeki yatışları devam etmektedir. Deliryum saptanmayan 69 hastadan 11’i taburcu, 46’sı farklı bir kliniğe transfer, 8’inin ölümle sonuçlandığı görülmüştür. 4’ünün yatışı ise devam etmektedir. Deliryum gelişen hastaların %25’i, deliryum gelişmeyenlerin %11.5’i ölümle sonuçlanmıştır. Her iki grup arasındaki fark istatistiksel olarak anlamlı olmasa da deliryum gelişenlerde mortalite daha yüksek oranda saptanmıştır (p=0.08). (Şekil 2)
8 8 61 24 0 10 20 30 40 50 60 70
Deliryum Yok Deliryum Var Ölümle Sonuçlanan Ölümle Sonuçlanmayan
Şekil 2 : Deliryum Gelişen Hastalarda Mortalite
Hastaların Yoğun Bakımda kalış süresi incelendiğinde deliryum gelişen hastaların ortalama 13±11.5 (2-49) gün, deliryum gelişmeyen hastaların ise 12.87±14.65 (2-74) gün
yoğun bakımda izlendikleri tespit edilmiştir. İki grup arasında yoğun bakımda kalış süresi açısından istatistiksel olarak fark saptanmamıştır (p=0.96).
Deliryum gelişen hastaların Yoğun Bakımda ortalama 13±11.52 gün kalmış olduğu, deliryum gözlenen günün ortalama 6.6±5.7 günde olduğu tespit edilmiştir.
Deliryum gelişen hastalarda deliryum gözlenen günde hastaların %68.8’inin mekanik ventilasyon desteği altında olduğu gözlenmiştir.
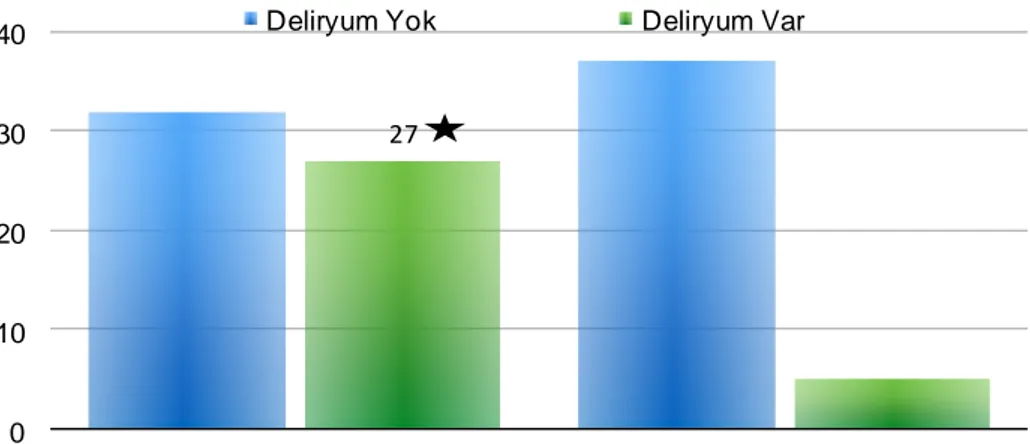
Çalışmaya dahil edilen 101 hasta eğitim düzeylerine göre incelendiğinde, %35.6’sının ilkokul, %22.8’inin ortaokul, %24.8’inin lise ve %16.8’inin yüksek öğrenim mezunu olduğu saptanmıştır. Eğitim düzeyi ilkokul ve ortaokul olan hastalarda deliryum gelişen hasta sayısı 27, gelişmeyen hasta sayısı 32 olarak gözlemlenirken; lise ve üstü öğrenim düzeylerinde bu gözlemler sırasıyla 5 ve 37’dir. Eğitim düzeyi ile deliryum gelişme olasılığı arasında istatistiksel olarak anlamlı bir ilişki vardır (χ2=15.529, p<0.01). Eğitim düzeyinin artmasıyla deliryum gelişme olasılığının azaldığı gözlemlenmiştir. (Şekil 3)
p<0.05
Şekil 3: Eğitim Düzeyinin Deliryum Gelişimine Etkisi 27 0 10 20 30 40
İlkokul - Ortaokul Lise - Yüksek Öğrenim Deliryum Yok Deliryum Var
Sigara içme alışkanlığı ile deliryum gelişimi arasındaki ilişkiye bakıldığında deliryum gelişen hastaların %21.8’inin, deliryum gelişmeyen hastaların % 34.7’sinin sigara içme
alışkanlığı olduğu gözlendi (χ2=1.712, p=0.191). Sigara içme alışkanlığının deliryum
gelişiminde etkili olmadığı saptandı.(Şekil 4)
45 25 24 7 0 13 25 38 50
Deliryum Yok Deliryum Var
Sigara İçmeyen Sigara İçen
Şekil 4: Sigara içme alışkanlığının deliryum gelişimine etkisi
Deliryum gelişen hastaların %28.1’inde, deliryum gelişmeyen hastaların %21.7’sinde
alkol kullanım öyküsü vardı (χ2= 0.492, p=0.483). Alkol kullanım alışkanlığının deliryum
gelişmesinde etkili olmadığı saptandı (p>0.10). (Şekil 5)
54 23 15 9 0 10 20 30 40 50 60
Deliryum Yok Deliryum Var
Alkol Kullanmayan Alk ol Kullanan
Deliryum gelişen hastaların %31.2’sinde, deliryum gelişmeyen hastaların %10.1’inde
bilinen işitme-görme bozukluğu mevcuttu (χ2=6.956, p=0.008). Bilinen işitme-görme
bozukluğunun deliryum gelişiminde etken olduğu saptandı. (Şekil 6)
62 22 7 10 0 10 20 30 40 50 60 70
Deliryum Yok Deliryum Var
İşitme & Görme Bozukluğu Yok İşitme & Görme Bozukluğu Var
p<0.05
Şekil 6: İşitme görme bozukluğunun deliryum gelişimine etkisi
Deliryum gelişen hastaların %12.5’inde, deliryum gelişmeyen hastaların %10.14’ünde
felç geçirme-epilepsi öyküsü mevcuttu (χ2=0.125, p=0.724). Hastada felç geçirme öyküsünün
veya epilepsi varlığının deliryum gelişiminde etkili olmadığı saptandı.(Şekil 7)
62 28 7 4 0 10 20 30 40 50 60 70
Deliryum Yok Deliryum Var Felç & Epilepsi Yok Felç & Epilepsi Var
Deliryum gelişen hastaların %25’inde, deliryum gelişmeyen hastaların % 8.6’sında
kardiyojenik-septik şok mevcuttu (χ2=4.867, p=0.027). Hastada kardiyojenik veya septik şok
varlığının, deliryum gelişiminde etkili olduğu saptandı. (Şekil 8)
63
24
8
6
0 10 20 30 40 50 60 70Deliryum Yok Deliryum Var
Kardiyojenik & Septik Şok Yok Kardiyojenik & Septik Şok Var
P>0.01
Şekil 8: Kardiyojenik- Septik şok saptanan hastalarda deliryum gelişimi
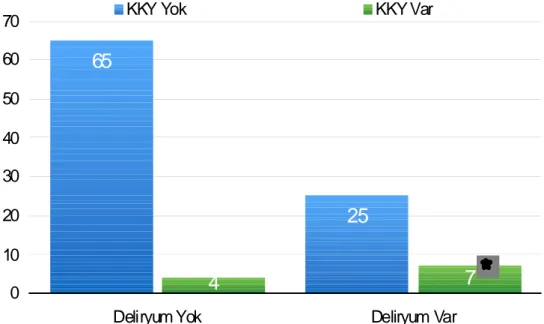
Deliryum gelişen hastaların %21.8’inde, deliryum gelişmeyen hastaların %5’inde konjestif kalp yetmezliği mevcuttu (χ2=5.823, p=0.016). Hastada konjestif kalp yetmezliği varlığının deliryum gelişmesinde etken olduğu saptandı. (Şekil 9)
65
25
4
7
0 10 20 30 40 50 60 70Deliryum Yok Deliryum Var
KKY Yok KKY Var
p>0.01
Deliryum gelişen hastaların %28.1’inde, deliryum gelişmeyen hastaların %13’ünde
bilinen karaciğer hastalığı mevcuttu (χ2=3.395, p=0.065). Sonuçlarımıza göre karaciğer
hastalığı varlığı deliryum gelişimi açısından risk faktörü olarak değerlendirilmedi.(Şekil 10)
60 23 9 9 0 10 20 30 40 50 60 70
Deliryum Yok Deliryum Var
Karaciğer Hastalığı Yok Karaciğer Hastalığı Var
Şekil 10: Karaciğer hastalığının deliryum gelişimine etkisi
Deliryum gelişen hastaların %96’sında, deliryum gelişmeyen hastaların %75.3’de
mevcut hastalığı nedeniyle hareket kısıtlılığı mevcuttu. (χ2=6.908, p=0.009) Hareket
kısıtlılığının deliryum gelişiminde etkili faktörler arasında olduğu belirlendi. (Şekil 11)
17 1 52 31 0 10 20 30 40 50 60
Deliryum Yok Deliryum Var Hareket Kısıtlılığı Yok Harek et Kısıtlılığı Var
p<0.05
Deliryum gelişen hastaların %84.3’de, deliryum gelişmeyen hastaların %79’unda ağrı mevcuttu. (χ2=0.311, p=0.577). Ağrı ile deliryum gelişimi arasında istatistiksel olarak ilişki saptanmamasına rağmen deliryumu olan hastaların daha fazla ağrı deneyimledikleri görüldü. (Şekil 12) 14 55 27 5 0 10 20 30 40 50 60
Deliryum Yok Deliryum Var
Ağrı Yok Ağrı Var
Şekil 12: Ağrı deneyimi olan hastalarda deliryum gelişimi
Deliryum gelişen hastaların %37’sinde, deliryum gelişmeyen hastaların %10’unda
malnutrisyon mevcuttu (χ2=10.711, p=0.001). Malnutrisyon varlığının deliryum gelişiminde
etken olduğu saptandı. (Şekil 13)
62 20 12 7 0 10 20 30 40 50 60 70
Deliryum Yok Deliryum Var
Malnutrisyon Yok Malnutrisyon Var
p<0.05
Deliryum gelişen hastaların tamamında, deliryum gelişmeyen hastaların %95.6’sında rektal tüp veya idrar sondası kullanımı mevcuttu. (χ2=1.434, p=0.231) Rektal tüp ve idrar sondası kullanımı ile deliryum gelişimi arasında istatistiksel olarak anlamlı bir ilişki olmadığı saptandı. (Şekil 14)
3
0
66
32
0 10 20 30 40 50 60 70Deliryum Yok Deliryum Var
Rektal Tüp & İdrar Sondası Kullanımı Yok Rektal Tüp & İdrar Sondası Kullanımı Var
Şekil 14: Rektal tüp- idrar sondası kullanan hastalarda deliryum gelişimi
Deliryum gelişen hastaların %81’inde, deliryum gelişmeyen hastaların %68’inde santral kateter kullanımı mevcuttu (χ2=1.882, p=0.17). Santral venöz kateter varlığı ile deliryum gelişimi arasında istatistiksel olarak anlamlı bir ilişki olmadığı saptandı.(Şekil 15)
22 6 47 26 0 5 10 15 20 25 30 35 40 45 50
Deliryum Yok Deliryum Var
SVK Yok SVK Var
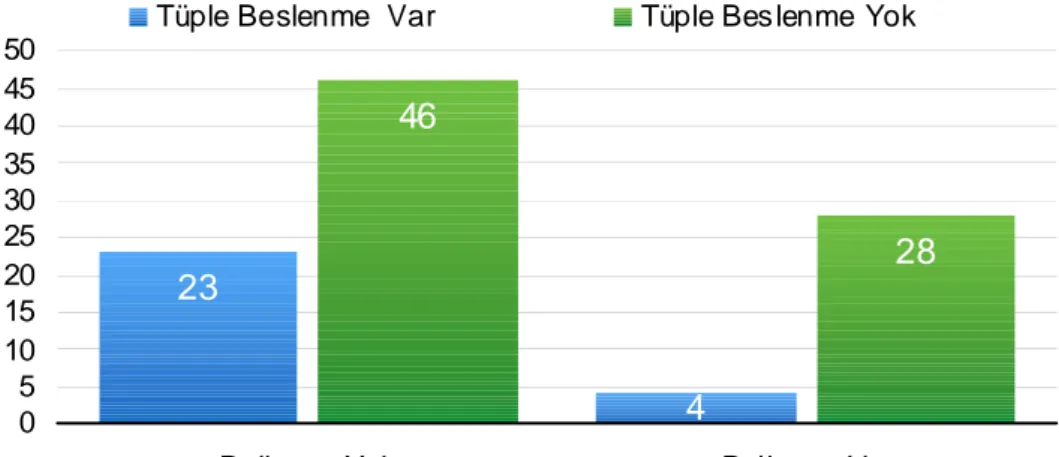
Deliryum gelişen hastaların %87’sinde, deliryum gelişmeyen hastaların %66.6’sında
nazogastrik tüple beslenme mevcuttu. (χ2=4.844, p=0.028) Nazogastrik tüple beslenmenin,
deliryum gelişiminde etken olduğu saptandı.(Şekil 16)
23 46 28 4 0 5 10 15 20 25 30 35 40 45 50
Deliryum Yok Deliryum Var
Tüple Beslenme Var Tüple Bes lenme Yok
Şekil 16: Tüple beslenmenin deliryum gelişimine etkisi
Deliryum gelişen hastaların %50’sinde, deliryum gelişmeyen hastaların %34.7’nde
reentübasyon mevcuttu (χ2=2.116,p=0.146). Reentübasyon ile deliryum gelişimi arasında
istatistiksel olarak anlamlı bir ilişki saptanmadı. (Şekil 17)
45 16 24 16 0 5 10 15 20 25 30 35 40 45 50
Deliryum Yok Deliryum Var
Reentübasyon Var Reentübasyon Yok
Çalışmaya dahil edilen hastaların kranial travma, toraks travması, ekstremite travması, abdominal travmaya sahip olması ile deliryum gelişimi arasındaki ilişki tek tek incelendiğinde bu travmaların deliryum gelişiminde risk faktörleri olmadığı görüldü. (Tablo 2)
Hastaların kranial, toraks, ekstremite, abdomen cerrahisi geçirmiş olması deliryum gelişiminde risk faktörü olarak değerlendirilmemiştir. (Tablo 2)
Tablo 2: Geçirilmiş travma ve cerrahilerin deliryum gelişiminde etkisi
n=101 Deliryum var (n=32) Yüzde % Deliryum yok (n=69) Yüzde % p Kranial travma 12.5 87.5 0.531 Toraks travması 15.6 84.4 0.384 Ekstremite travması 9.4 90.6 0.098 Abdominal travma 6.2 93.8 0.854 Kranial cerrahi 12.5 87.5 0.724 Toraks cerrahi 15.6 84.4 0.727 Ekstremite cerrahi 15.6 84.4 0.190 Abdominal cerrahi 31.2 68.8 0.835
Çalışmaya dahil edilen hastalar sedasyon uygulamaları açısından araştırıldı:
Hastaların %11.8’inde sedasyon olarak deksmedetomidin kullanımı mevcuttu. Bu
hastaların %6.25’inde deliryum gelişmiş, %93.75’inde deliryum gelişmemiştir (χ2=1.419,
p=0.234). Deksmedetomidin kullanımı deliryum gelişiminde etkili değildir.
Hastaların % 31.6’sında morfin kullanımı mevcuttu. Bu hastaların %46.8’inde deliryum
görülmüş, %53.2’sinde delirium görülmemiştir (χ2=4.994, p=0.025). Morfin kullanımı
deliryum gelişiminde etkilidir.(p>0.01)
Hastaların % 31.6’sında midazolam kullanımı mevcuttu. Bu hastaların % 6.2’sinde
deliryum gelişmiş, %93.8’inde deliryum gelişmemiştir (χ2=9.949, p=0.002). Midazolam
Tablo 3: Sedatif-analjezik kullanımının deliryum gelişimine etkisi Sedatif-Analjezik Ajan n=32 deliryum var n=69 deliryum yok p Deksmedetomidin 2 (%6.2) 10 (%93.7) 0.234 Morfin 15 (46.8) 17 (%53.2) 0.025* Midazolam 17 (6.2) 15 (93.8) 0.002* *p<0.05
Deliryum gelişen 32 hastada deliryum saptanma anında bakılan hemodinamik parametreler aşağıdaki grafikte belirtildi. Saptanan ortalama değerlerin normal sınırlar dahilinde olduğu görüldü. (Tablo 4)
Tablo 4: Deliryum gelişme anında hemodinamik parametreler
Ortalama Kan şekeri (mg/dL) 154.06 Sistolik TA (mmHg) 122.87 Diyastolik TA (mmHg) 63.87 Kalp hızı (dk) 100.94 Ateş (C°) 36.706 Hemoglobin (g/dL) 9.7 Hemotokrit (%) 29.542 pH 7.3819 Laktat (mmol/L) 2.284 Na (mmol/L) 141.97 K (mmol/L) 4.023 Üre (mg/dL) 71.9 Kreatinin (mg/dL) 1.3003 PaO2/FiO2 (mmHg) 331.94
Çalışmamızın sonuçları aşağıdaki tabloda özet olarak verilmiştir (Tablo 5) Tablo 5: n=101 Deliryum var (n=32) Deliryum yok (n=69) P Yaş (yıl) 63 45 0.000004* Cinsiyet (erkek) 15 41 0.412 APACHE II 17 12 0.000006* Kalp yetmezliği (%) 21.8 05.7 0.01*
Septik veya kardiyojenik şok (%) 25 08.6 0.02*
Sigara kullanımı (%) 34.7 21.8 0.191
Alkol kullanımı (%) 21.7 28.1 0.48
Enteral tüple beslenme (%) 87.5 66.6 0.02*
İşitme veya görme bozukluğu (%) 31.2 10.1 0.008*
Malnutrisyon (%) 37.5 10.1 0.001*
TARTIŞMA
Deliryum ani başlayan, genel olarak bilişsel işlevlerin bozulması, bilinç durumunda değişiklik, dikkat bozuklukları, artmış ya da azalmış psikomotor aktivite ve uyku-uyanıklık
döngüsünün düzensizliği ile karakterize, geçici organik mental sendromdur2. Deliryum bir
hastalık değil, belirli belirtilerin kümeleşerek oluşturduğu ve çeşitli nedenlere bağlı olarak gelişen bir sendromdur. Genellikle geçici, geri dönebilir bir beyin işlev bozukluğu olarak tanımlanır ve klinik olarak birçok nöropsikiyatrik anormallikle beraber görünür. Çoğu zaman tanınmaz veya yanlış tanı alır. Yanlışlıkla demans, depresyon, mani, akut bir şizofrenik reaksiyon veya yaşlılığın bir parçası olarak değerlendirilebilir47.
Deliryum için yıllar boyunca organik beyin sendromu, akut konfüzyonel durum, akut demans, metabolik ensefalopati, geri dönüşlü toksik psikoz, yoğun bakım psikozu, yoğun bakım sendromu gibi farklı terminolojiler kullanılmıştır48. Bu terminolojik farklılıklar ve tanı
zorluğu nedeniyle uzun süre karmaşık bir konu olarak kalmıştır1. Deliryum yoğun bakım
ünitesindeki yüksek prevalansına rağmen klinisyenler tarafından sıklıkla tanınmamakta 49 ya
da depresyon, yoğun bakım sendromu, demans gibi kritik hastalıkların beklenen önemsiz komplikasyonları olarak görülmektedir.
Deliryum için yoğun bakım hastalarına uygulanabilecek tutarlı bir tanımlamanın olmaması, yoğun bakımda deliryum insidansını belirleme çabalarını yıllar boyunca zorlaştırmıştır. Deliryum tarama araçlarının geliştirilmesi bu soruna bir ölçüde çözüm getirmiştir. Ancak bildirilen insidans hasta demografiklerine, hastalık şiddetine ve kullanılan tarama aracına bağlı olarak hala büyük ölçüde farklılık göstermektedir.
Bergeron ve ark.8, Ely ve ark.22 yaptıkları çalışmalarla deliryum insidansının %16.1 ile
%83.3 arasında değişmekte olduğunu ifade etmişlerdir. Ely ve arkadaşlarının6 yaptığı
CAM-ICU değerlendirmesinde 111 çalışma hastasının % 83.3’ ünde deliryum insidansı
saptamışlardır. Salluhj ve ark.’nın50 yoğun bakımda CAM-ICU kullanarak yapılan
çalışmalarında insidans %41 ile %74 arasında görülmüştür. Çalışmamızda deliryum insidansı %31.7 olarak tespit edilmiştir. Bu sonuç yapılan birçok çalışmayla uyumludur.
Peterson ve arkadaşları51 deliryumun en sık rastlanan alt-tiplerinin mikst (%54.9) ve hipoaktif (%43.5) tipler olmasına karşın hiperaktif tipin görece seyrek olduğunu (%1.6)
belirtmişlerdir. Hann ve ark.21 yaptığı çalışmalarda hipoaktif tip deliryumun daha fazla
görüldüğünü saptamışlardır. Siddigi ve ark.’nın52 yaptığı, deliryum ve tiplerinin araştırıldığı
başka bir çalışmada mikst tipin %54.9, hipoaktif tipin %43.5 ve %1.6 oranında hiperaktif tip deliryumun görüldüğü, hipoaktif tipin daha çok yaşlı hastalarda olduğu ve APACHE II skorunun hipoaktif ve mikst tip deliryumla yüksek derecede ilişkili olduğu saptanmıştır. Yaptığımız çalışmada hem hipoaktif deliryumun daha fazla görülmesi hem de APACHE II skorunun deliryum olan hastalarda yüksek bulunması bu çalışma ile benzerlik göstermiştir.
Yaşayacak ve ark.’nın53 yaptıkları çalışmada hastaların deliryum açısından
değerlendirmesinde CAM-ICU ile RASS birlikte kullanılmış, RASS +1 ve +4 olan hastalar hiperaktif, 0 ve -3 olan hastalar hipoaktif deliryum yönünde değerlendirilmiştir. Çalışmamızda hastaların %31.7’ sinde deliryum gelişmiştir. Deliryum gelişen olguların % 68.8’ i hipoaktif deliryum iken %31.2’ si hiperaktif deliryum olarak değerlendirildi. Hiperaktif deliryum insidansı yapılan diğer çalışmalara oranla çalışmamızda daha yüksek bulunmuştur. Mikst tip saptanmama nedeni testin gün içinde yalnızca iki kez uygulanmasına ve deliryum saptanan hastanın izleminin sonlandırılmasına bağlandı. Hastalar ikiden fazla deliryum açısından değerlendirilebilselerdi aynı hastada hem hipoaktif hem de hiperaktif tip deliryumu saptamak mümkün olabilirdi. Hiperaktif deliryum seyrek görülmesine rağmen tanı konulması daha kolaydır, hipoaktif hastalar ise sürekli yorgun ve uykulu bir halde oldukları için gözden kaçma olasılıkları yüksektir. Newman ve ark.53; Rapp ve ark.54 yaptıkları çalışmalarda özellikle hiperaktif deliryum gelişen hastalarda kateter, sonda, nazogastrik çekilmesi, kendini ekstübe etme nedeniyle hastanın güvenliği ve bakımı açısından sorun oluştururken hastaların aspirasyon, reentübasyon ve bunlara bağlı risklerin artması nedeniyle morbidite, mortalite ve hastane masraflarının arttığını belirlemişlerdir. Bizim çalışmamızda hipoaktif deliryum saptanan hastaların tümünde duyarlılık ve psikomotor aktivitede azalma, hiperaktif deliryum saptanan hastalarda ise psikomotor aktivitede artma, tıbbi cihazdan kurtulma çabası daha yüksek olarak saptandı.
Yoğun bakım ünitelerinde skorlama sistemleriyle hastaların durumunu ve hastalığın şiddetini objektif olarak değerlendirmek ve böylece hayatta kalmayı önceden belirlemek
giderek önem kazanmaktadır. Yasayacak ve ark.55 yaptıkları araştırmada yoğun bakım
skorlarından Apache II (ort.+/-SS:12.90+/-3.107) puanının deliryum gelişen hasta grubunda daha yüksek olduğunu göstermişlerdir (u=95, p<0.01). Balas ve ark.56 YBÜ’de yaptıkları